Не все родители обращаются за врачебной помощью при первых признаках простуды. Малыша пытаются лечить народными средствами или с помощью лекарственных препаратов. После того, как основные симптомы вирусного заболевания исчезают, обычному насморку не уделяют должного внимания. Это является большой ошибкой родителей, ведь основной причиной синусита у детей является не вылеченный до конца ринит.
В зависимости от локализации воспалительного процесса в носовой полости, бывает несколько разновидностей синусита у детей.
- Фронтит. Воспалительный процесс затрагивает только лобную часть головы.
- Гайморит. В этом случае очаг воспаления локализуется в верхнечелюстной пазухе. При двухстороннем верхнечелюстном синусите симптомы заболевания проявляются симметрично.
- Сфеноидит. Болезнь затрагивает клиновидные отделы околоносового пространства.
- Этмоидит. При воспалении решетчатых пазух носа у малыша диагностируется этмоидальный синусит.
Возрастные особенности ребенка:
- Малыши в районе четырех годиков чаще болеют этмоидитом. Это объясняется тем, что гайморовы пазухи в 4 года еще плохо развиты и напоминают узкую щель. Этмоидит проявляет себя припухлостью носовой перегородки, отечностью глазницы и верхнего века.
- Дети пяти лет более подвержены гаймориту. Нижняя стенка гайморовых отверстий находится близко к верхней челюсти, и в момент смены молочных зубов на коренные часто возникает воспалительный процесс. Также в 5 лет верхнечелюстные пазухи считаются практически сформированными, и не вылеченный до конца насморк может перейти в гайморит.
- Дети старших классов могут переболеть любым из видов синусита.
В зависимости от того, что стало причиной синусита у ребенка, заболевание бывает следующих видов.
-
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
- Травматический. При деформации носовой перегородки после сильного ушиба или перелома, слизистая воспаляется и появляется отек.
- Вирусный. В организм ребенка проникают вирусы, которые вызывают воспаление пазух носа.
- Грибковый. Возбудителями грибкового синусита у детей выступают грибковые инфекции.
- Аллергический. К диагностике и лечению аллергического синусита требуется особый подход. У малыша возникает заложенность носа и обильные выделения слизи в ответ на контакт с раздражителем. В виде аллергена может быть что угодно: пыльца цветов и деревьев, шерсть домашних питомцев, шоколад и многое другое.
- Смешанный синусит может возникнуть при попадании в носовую полость патогенных микроорганизмов различного характера (например, вирусов и бактерий).
В зависимости от длительности протекания фронтита у детей, заболевание может носить острую или хроническую форму.
- Острый синусит обычно возникает при ОРВИ и гриппе и обладает ярко выраженными симптомами: головной болью, обильными выделениями из носа, повышенной температурой тела. Длительность острого синусита не превышает полутора месяцев.
- Хронический синусит у детей является осложненной формой острого типа заболевания. Продолжительность болезни превышает два месяца, причем симптомы могут на время исчезать, а затем появляться снова.
Синусит у детей далеко не безопасное заболевание. Из-за отека слизистой в околоносовых пазухах собирается муконазальный секрет, который является идеальной средой для размножения патогенных микроорганизмов. Верхнечелюстные пазухи находятся в непосредственной близости от оболочки головного мозга, и если воспалительный процесс начнет распространяться дальше, возможны серьезные осложнения. Также фронтит у детей может спровоцировать появление отита.

- Анатомические особенности строения носовой перегородки. Искривленная перегородка не дает слизи вытекать наружу, происходит застой секрета, в котором размножаются патогенные микроорганизмы.
- Частые инфекционные заболевания из-за низкого иммунитета.
- Постоянные переохлаждения.
- Аденоиды.
Развивающийся синусит у ребенка можно определить самостоятельно, но поставить точный диагноз и назначить соответствующее лечение способен только врач.
Симптомы заболевания у детей:
- Не проходящий более двух недель насморк.
- Заложенность носа, причем при двухстороннем фронтине заложенность носа отмечается с обеих сторон.
- Из носовых проходов обильно вытекает слизь, при хроническом синусите с примесями гноя.
- Головная боль в лобной части головы, усиливающаяся при наклоне туловища вниз.
- Припухлость в районе носовой перегородки и глазниц.
- Отсутствие обоняния.
- Болевые ощущения в области верхней челюсти.
- Быстрая утомляемость, перепады температуры тела, отсутствие аппетита.
Чтобы знать, как вылечить затяжной синусит у ребенка и избежать возможных осложнений, необходимо поставить точный диагноз. Осмотр малыша и опрос мамы помогут собрать анамнез болезни, в некоторых случаях необходима рентгенография. Однако Комаровский считает, что рентгеновский снимок не помогает поставить диагноз синусит у ребенка из-за схожих признаков с обычным насморком. Только после полной диагностики малышу назначается лечение.
В зависимости от тяжести протекания болезни, ребенку назначается терапевтический курс, состоящий из нескольких этапов. Обычно лечение синусита у детей проводится в домашних условиях, госпитализация требуется в исключительных случаях.
- Нормализация дыхания у ребенка.
- Устранение возбудителей болезни (вирусов или бактерий).
- Снятие отека и воспаления.
- Недопущение возникновения осложнений.
-
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
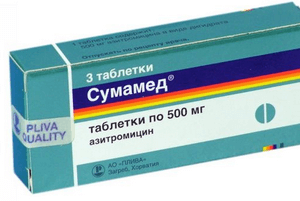
- Прием антибиотиков. В идеале антибактериальные препараты назначаются только после лабораторного исследования муконазального секрета. Если в нем обнаружены вредоносные бактерии, то с учетом этих данных малышу назначается необходимое лекарственное средство. Наиболее часто детям прописывается курс препаратов широкого спектра действия: Сумамед, Амоксиклав, Аугментин и другие. Для местного воздействия назначаются капли с содержанием антибиотиков: Полидекса, Биопарокс, Изофра.
- Сосудосуживающие капли и аэрозоли. Кратковременно снять отек в носовой полости и облегчить дыхание у ребенка помогут препараты на основе ксилометазолина. Однако родителям стоит помнить, что сосудосуживающие препараты нельзя применять более недели.
- Антигистаминные препараты. Если гайморит у ребенка вызван аллергической реакцией организма на раздражитель, маленькому пациенту назначаются противоаллергические средства. Они помогут устранить основные симптомы болезни и ускорить процесс выздоровления. Аллергический синусит лечится без антибиотиков.
- Хирургическое вмешательство. Если медикаментозное лечение не дало положительного результата и малыша продолжают беспокоить симптомы синусита, принимается решение о проколе пазух носа. После пункции из околоносовых пазух откачивается слизь с примесями гноя и в полость заливается антибактериальный препарат.
Самостоятельно назначать лечение при синусите у ребенка не рекомендуется, это должен делать только опытный специалист.

- Ингаляции. Паровые ингаляции запрещается делать при повышенной температуре тела. Если противопоказаний нет, то малышу нужно дать подышать над тазом с горячей водой с добавлением отвара ромашки, эвкалипта и других лекарственных трав. Хорошо себя зарекомендовал старый проверенный способ – дышать над кастрюлей с только что сваренным картофелем.
- Лечебные аппликации. Алоэ смешать с медом в равных пропорциях. Полученную смесь нанести на ватный диск и приложить к переносице. При двустороннем синусите аппликации прикладываются с обеих сторон.
- Свекольный сок. Детям старшего возраста можно закапывать неразбавленный сок свеклы, малышам его разбавляют с кипяченой водой.
- Свежевыжатый сок каланхоэ. Для усиленного чихания и очищению пазух носа от слизи используется сок каланхоэ.

- Полноценное и сбалансированное питание малыша.
- Ежедневные прогулки на свежем воздухе.
- Ребенка важно одевать по погодным условиям: перегревание малыша не менее опасно, чем его переохлаждение.
- Влажная уборка и частое проветривание помещения, где находится ребенок, обеспечит комфортные условия для проживания.
- Предотвратить контакт ребенка с возможными раздражителями.
- Следить за гигиеной носовой полости. Промывать нос после посещения общественных мест.
- Полностью вылечивать насморк.
При соблюдении несложных правил, вашего малыша обойдет стороной неприятное заболевание в виде воспаления околоносовых пазух.
источник
Синусит – это воспаление в слизистой оболочке воздухоносного синуса (придаточной пазухи носа). В костях черепа расположено несколько придаточных пазух: в верхней челюсти, в лобной, решетчатой и клиновидной костях. Все они сообщаются с полостью носа. Воспаление может развиваться в одной из них или нескольких одновременно.
Синусит является распространенной патологией у детей: по данным статистики, им болеют до 20 % детей разного возраста. Некоторые родители даже не подозревают о развитии синусита у ребенка, расценивая характерный для болезни насморк как банальную простуду. Но это далеко не безобидное заболевание, которое может привести к серьезным последствиям.
Чаще всего причиной воспаления околоносовых пазух является бактериальная или вирусная инфекция, проникающая в околоносовые синусы. Синусит может возникать как осложнение скарлатины, ОРВИ, кори, гриппа. В некоторых случаях воспалительный процесс связан с аллергической реакцией, поллинозом. Воспаление может распространиться на синус при заболевании верхних коренных зубов.
Предрасполагающими факторами для возникновения синусита являются:
- искривление перегородки носа;
- аномалии развития структуры полостей носа;
- переохлаждение;
- снижение иммунитета.
Суть воспалительных изменений в синусах такова:
- болезнетворные микроорганизмы проникают в придаточную пазуху;
- слизистая оболочка под воздействием возбудителей отекает, нарушая при этом вентиляцию синуса;
- из-за отека нарушается также отток слизи из придаточной пазухи, продуцируемой слизистой оболочкой, и пазухи постепенно полностью заполняются слизистыми выделениями;
- под воздействием микробов происходит нагноение скопившихся выделений, гной и продукты жизнедеятельности микроорганизмов могут попадать в кровь и служить источником поражения других органов и тканей.
По локализации воспаления различают такие виды синуситов:
- фронтит – воспаление в лобной пазухе (одной или обеих);
- гайморит – воспаление одной или обеих пазух в верхней челюсти;
- сфеноидит – развитие воспаления в околоносовой полости клиновидной кости черепа;
- этмоидит – поражение локализуется в синусах лабиринта в решетчатой кости.
По продолжительности воспалительного процесса различают:
- острый синусит (длительностью до 3 месяцев);
- хроническое воспаление (длится свыше 3 месяцев с периодически возникающими рецидивами).
По причине возникновения различают синуситы:
- бактериальные;
- вирусные;
- грибковые;
- смешанные (вызванные микроорганизмами разных видов);
- аллергические (связанные с воздействием ингаляционных аллергенов);
- травматические (являющиеся последствием травмы головы, носа).
Проявления синусита зависят:
- от формы заболевания – при остром процессе проявления более выражены, при хроническом симптоматика может быть стертой;
- от возраста ребенка.
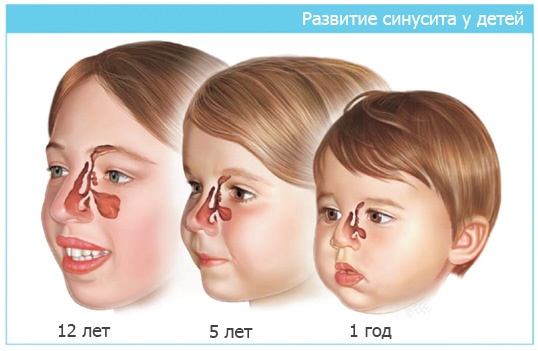
У малышей первых 3 лет жизни придаточные пазухи недоразвиты. Основной причиной синусита у детей этой возрастной группы являются вирусные инфекционные заболевания и аденоиды. Клинические симптомы синуситов неяркие, практически они протекают бессимптомно. Нередко синусит сопровождается средним отитом, т. к. из полости носа инфекция может распространиться через широкую у детей евстахиеву трубу в среднее ухо.
У детей старшего возраста все околоносовые синусы уже сформированы, может поражаться любая из них. У детей чаще развивается воспаление в нескольких пазухах (полисинусит) или даже всех синусов сразу (пансинусит). Воспалительный процесс в одной пазухе встречается очень редко.
Характерными для синусита симптомами являются:
- насморк, продолжающийся дольше 2 недель;
- выделения, приобретающие гнойный характер и желто-зеленую окраску;
- боли в околоносовых областях и головная боль;
- затрудненное носовое дыхание;
- гнусавость голоса;
- снижение обоняния;
- нарастание симптомов к вечеру;
- повышенная температура (до 38–39 0 С) при остром процессе, при хроническом синусите лихорадка отмечается редко;
- ухудшение общего самочувствия: быстрая утомляемость, вялость, нарушение сна, ухудшение аппетита;
- сухость в горле, вызывающая кашель (чаще ночью).
Помимо опроса родителей проводится осмотр полости носа ребенка (риноскопия), при котором выявляется покраснение и отек слизистой и значительное количество слизи в носовой полости. Для подтверждения диагноза назначается рентгенограмма придаточных пазух. На снимке отражается утолщение слизистой, выстилающей стенки воспаленной пазухи, наличие жидкости в ней.
Наиболее информативным является эндоскопическое исследование носовых полостей. В некоторых случаях применяется компьютерная томография (МРТ и КТ), которая поможет диагностировать невоспалительный синусит (при полипах в придаточной пазухе, искривлении перегородки носа).
При локализации воспаления в гайморовых пазухах может проводиться лечебно-диагностическая пункция, позволяющая удалить гнойное содержимое из синуса, промыть его антисептическим раствором. Полученные выделения из пазухи дают возможность определить характер воспаления, произвести бактериологическое исследование для выделения возбудителя и выявить его чувствительность к антибиотикам.
При исследовании крови отмечается ускоренная СОЭ и повышение количества лейкоцитов.
Ни в коем случае не следует лечить синусит у ребенка самостоятельно, чтобы не усугубить ситуацию и избежать осложнений. Лечением должен заниматься только детский ЛОР-врач.
- восстановление носового дыхания;
- воздействие на возбудителей воспаления или устранение другой причины синусита;
- избавление от воспаления;
- профилактика осложнений.
Консервативное комплексное лечение включает:
- антибиотикотерапию;
- сосудосуживающие средства;
- антигистаминные (противоаллергические) препараты;
- физиотерапевтические процедуры.
В идеальном варианте антибиотики назначаются по результатам бактериологического исследования с определением чувствительности возбудителя к антибактериальным средствам. Но исследование занимает 4–5 дней, поэтому в острых ситуациях (при выраженной интоксикации, высокой лихорадке, обильных гнойных выделениях) лечение назначается сразу же, а потом при необходимости проводится его коррекция. Промедление чревато развитием осложнений, которые у детей возникают быстрее, чем у взрослых.
Если синусит связан с глубоким кариесом или другой патологией зубов, то со стоматологом решается вопрос об устранении первопричины болезни.
Обычно начинают лечение с применения антибиотиков с широким спектром действия из ряда пенициллинов: Аугментин, Ампициллин, Амоксиклав. При непереносимости пенициллинов применяются макролиды – Сумамед, Кларитромицин, Азитромицин.
Сосудосуживающие средства устраняют отек слизистой, улучшая тем самым отток слизисто-гнойных выделений и способствуя восстановлению носового дыхания. В детской практике применяют Називин, Отривин, Нафтизин, Санорин, Тизин Ксило. Особое внимание родителям следует уделить возрастным ограничениям по применению сосудосуживающих средств.
Важно правильно закапать капли в нос: ребенку наклоняют голову набок или укладывают ребенка на бок. Закапывают капли на носовую перегородку и пальцем прижимают к ней крыло носа. Затем капают в другой носовой ход.
Сосудосуживающие препараты применять можно не более 5–7 дней из-за их воздействия на слизистую. Спреи и аэрозоли обеспечивают равномерное распределение лекарства на всей поверхности слизистой в носу.
После применения препаратов сосудосуживающего действия закапывают в нос антисептические капли (Эктерицид, Колларгол, Протаргол) или антибиотик местного действия Биопарокс. Эти препараты помогают справиться с воспалением.
Из противоаллергических средств применяются Кларитин, Фенистил, Цетрин, Тавегил. Дозировки всех назначенных препаратов и длительность курса определяет врач в зависимости от тяжести воспалительного процесса, возраста ребенка.
Использовать рецепты народной медицины при синуситах у детей можно только по согласованию с ЛОР-специалистом, т. к. неправильно проведенное промывание полости носа может привести к осложнению. Прогревание можно использовать только при отсутствии нагноения. Фитопрепараты способны привести к аллергизации организма, что также усугубит патологический процесс.
При отсутствии аллергии и по согласованию с врачом можно применить ингаляции с отварами ромашки, шалфея, календулы. Сбор этих трав заливают водой и доводят до кипения, дают ребенку дышать парами этих растений. С разрешения ЛОР-врача может применяться закапывание в нос раствора морской соли.
Гомеопатические препараты, назначенные детским гомеопатом, тоже могут использоваться в лечении. Положительным качеством такой терапии является отсутствие побочных действий препаратов и иммуномодулирующий их эффект.
В лечении могут использоваться физиотерапевтические методы. Эффектом от физиолечения может стать:
- устранение воспалительного процесса;
- активация обменных процессов в пораженной ткани;
- улучшение микроциркуляции крови;
- снижение интоксикации;
- повышение защитных сил организма.
Противовоспалительное действие оказывают:
Для воздействия на возбудителей воспаления используют тубус-кварц носа, местную дарсонвализацию; антибиотик может вводиться путем электрофореза.
Противопоказанием для физиолечения является гнойный характер воспаления и нарушение оттока отделяемого из придаточной пазухи.
При лечении хронического синусита в комплекс лечебных мероприятий включают также дыхательную гимнастику (по методу Стрельниковой), точечный массаж биологически активных точек на лице. Это способствует улучшению крово- и лимфообращения, уменьшению воспалительных проявлений.
Особую эффективность точечный массаж имеет при гайморите и фронтите. Его проводят до 3 раз в день около 5 минут в течение 10 дней. Массировать круговыми движениями указательных пальцев следует такие точки:
- 2 симметричные точки на лбу над центрами лобных пазух (на 2 см выше от внутреннего края бровей);
- точку, расположенную в центре лба на 2 см ниже начала роста волос;
- 2 симметричные точки над гайморовыми пазухами (на 1,5 см ниже века).
Если консервативное лечение не принесло результата, то проводится пункция пораженной пазухи, удаляют гной, промывают пазуху и вводят антибиотик или противовоспалительные препараты.
Уберечь ребенка от синусита возможно. Для этого следует принять меры профилактики:
- проводить правильное лечение любой инфекции у ребенка;
- своевременно обращаться к врачу при длительном насморке;
- обеспечить ребенку полноценное питание;
- следить за соблюдением режима дня ребенком;
- регулярно проводить в квартире влажную уборку и обеспечить нормальный микроклимат в ней (температуру воздуха до 20 0 С и влажность не менее 50 %), доступ свежего воздуха;
- проводить закаливание ребенка;
- исключить переохлаждение детского организма;
- способствовать активному образу жизни ребенка (поощрять занятия утренней гимнастикой, плаванье в бассейне, занятия спортом).
Насморк у ребенка не всегда свидетельствует о банальной простуде, с которой родителям легко справиться элементарными лечебными мерами. Он может быть проявлением воспаления околоносовых полостей.
Самостоятельно ни поставить правильный диагноз, ни тем более вылечить синусит невозможно. Попытки самолечения могут закончиться серьезными осложнениями. Методы и рецепты народной медицины без медикаментозного лечения не помогут.
При малейшем подозрении на синусит следует обращаться к врачу и строго выполнять все его назначения. Только таким путем можно рассчитывать на излечение и исключить переход синусита в хроническую форму.
О признаках и лечении синуситов в программе «Жить здорово!»:
О профилактике гайморита в программе «Школа доктора Комаровского»:
источник
Синусит у детей – явление весьма распространенное. Зачастую он появляется как следствие обычного насморка. На фоне ослабленного детского иммунитета инфекция способна довольно легко проникнуть в придаточные пазухи носа.
По продолжительности можно выделить несколько форм заболевания:
- острый синусит у детей, длящийся до 3 месяцев;
- рецидивирующий острый синусит, возникающий от 2 до 4 раз в течение года;
- хронический синусит, продолжающийся более 3 месяцев.
Общая клиническая картина воспаления пазух зависит от возраста ребенка. С учетом этого, всех больных условно можно разделить на 3 группы:
- малыши до 3 лет;
- дети дошкольного возраста 4-7 лет;
- школьники 8-15 лет.
Течение синусита у малышей имеет некоторые характерные особенности. Они связаны со спецификой детского организма и неполным развитием придаточных пазух. Поскольку в большинстве случаев у этой возрастной группы основные причины заболевания – аденоиды и вирусные инфекции, то синуситы у детей протекают, как правило, бессимптомно. Ведь субъективные признаки воспаления пазух в этом случае выявить затруднительно.
В более старшем возрасте, когда все пазухи полностью сформированы, возможны все известные формы синусита. Кроме того, гораздо чаще возникает полисинусит (воспаление нескольких видов околоносовых пазух) и пансинусит (воспаление всех придаточных пазух). При этом моносинусит (воспаление одной пазухи) практически не встречается.
При таком заболевании как синусит, симптомы у детей зависят, в первую очередь, от характера воспалительного процесса. Родителям особое внимание необходимо уделять следующим признакам:
- продолжительность насморка более 2 недель;
- наличие гнойных или слизистых выделений, при этом слизь может быть как прозрачной, так и желтого, зеленого цвета;
- головная боль и боль в околоносовой области (чаще всего такие ощущения нарастают в течении дня и максимальной интенсивности достигают к вечеру);
- затрудненное дыхание;
- повышение температуры тела ребенка вплоть до 39 С;
- вялость и плохое самочувствие;
- сухость глотки;
- снижение аппетита и нарушение сна;
- кашель, усиливающийся ночью.
Симптомы синусита у детей могут несколько различаться. К примеру, боль может ощущаться в различных частях головы. Также важно, острая ли форма заболевания у ребенка или хроническая. При остром синусите признаки имеют более интенсивный характер. В случае хронического воспаления симптомы периодически обостряются.
Диагностика воспаления пазух у детей вполне традиционна. Она включает обязательное проведение рентгенологического исследования. Рентген в 80-100% случаев позволяет выявить имеющийся патологический процесс.
При подозрении на синусит, имеющий невоспалительный характер (при искривлении перегородки, кисте и иных новообразованиях), как правило, проводят компьютерную томографию. Но самым информативным методом диагностики синусита считается эндоскопическое исследование носовой полости.
Кроме всего этого, немалое значение отводится клиническому анализу крови, который показывает воспалительные изменения в организме.
Стоит понимать, что попытки самостоятельно диагностировать синусит у детей приведут лишь к потере времени. А это может служить причиной перехода заболевания в хроническую форму.
Не каждый родитель знает, чем лечить синусит у детей, чтобы терапия быстро улучшила состояние ребенка и не вызвала никаких осложнений. Поэтому лучше обратиться к специалисту, который назначит корректное лечение. При этом крайне важно не упустить первые симптомы воспаления.
источник
Пожалуй, самый распространённый недуг, встречающийся у детей, — это насморк. Он настолько часто случается при простудах и переохлаждениях, что родители не бьют тревогу и не обращаются за помощью к врачу, пытаясь обойтись своими силами: в ход идут капли, народные средства и прогревания. Бывает, лечишь, лечишь малыша, а улучшения нет. Уважаемые родители! Будьте внимательны: слизистые выделения из носа могут быть началом серьёзного заболевания, называемого синуситом!
Детский организм гораздо слабее, нежели организм взрослого человека, поэтому дети более подвержены инфекциям. На фоне слабого иммунитета инфекция легко может проникнуть в околоносовые пазухи и прочно там закрепиться, запустив воспалительный процесс.
По статистике 20% детского населения хотя бы раз переносят это заболевание. В холодное время года случаи заболевания резко увеличиваются.
Синусит — это воспаление одной или нескольких придаточных пазух носа. В медицине можно встретить их второе название — синусы. Отсюда и название диагноза. Пазухи имеют вид полостей, заполненных воздухом. Они сообщаются с носовой полостью. В норме между носом и пазухой происходит воздухообмен. Секрет, продуцируемый пазухами, у здорового человека, не задерживается в них и выходит в носовую полость по специальным каналам — соустьям. При воспалении дело обстоит совсем по другому.
Как же возникает болезнь? В пазухи попадают патогенные микроорганизмы. На фоне неокрепшего иммунитета организм ребёнка не может самостоятельно справиться с инфекцией. Развивается ответная реакция на инфекционный возбудитель болезни, слизистая оболочка пазух и соустий отекает, что мешает слизистым массам выйти из пазух наружу, в полость носа. С течением времени слизь заполняет пазухи, слизь загустевает, превращаясь в гной, который, попадая в кровь, вызывает интоксикацию организма.
Исходя из того, какая из околоносовых пазух воспалена, выделяют следующие типы болезней:
- гайморит (поражаются гайморовы пазухи);
- этмоидит (поражаются пазухи решетчатой кости);
- фронтит (происходит поражение лобных пазухах);
- сфеноидит (происходит поражение клиновидных пазух).
У малышей до трёх лет пазухи сформированы ещё не полностью. Основной причиной развития болезни в этом возрасте выступают аденоидные вегетации и вирусные инфекции, поэтому симптомы заболевания, как правило, слабо выражены. В старшем возрасте, когда пазухи развиты полностью, столкнуться можно с любой формой заболевания. Причём чаще воспалительный процесс затрагивает сразу несколько видов пазух (полисинусит) или сразу все (пансинусит). Моносинусит, при котором воспаляется какая-то одна пазуха, встречается редко.
Если воспалительный процесс поражает пазухи на одной стороне это называется — гемисинусит.
По характеру течения болезни выделяют острые, подострые и хронические синуситы.
Сами воспаления могут иметь катаральный, гнойный и смешанный характер.
Предпосылками практически всех видов заболевания являются вирусы. Грипп, корь, краснуха, ОРВИ — все эти заболевания легко могут вызвать воспаления носовых синусов. Второй возбудитель болезни — бактерии. Бактерии населяют ротовую полость и носоглотку постоянно. В норме их количество невелико, и они не причиняют вреда организму. Но вирусные инфекции или холод могут стать катализатором активизации микроорганизмов, что может привести к нарушению нормальной работы пазух.
Синусит в хронической форме у ребёнка может развиться на фоне грибковой инфекции. Чаще этому подвержены дети с диабетом или лейкозом. В последнее время участились случаи заболеваний, вызванные аллергическими реакциями. Аллергия и астма достаточно легко могут спровоцировать воспаление пазух носа.
Среди причин можно выделить анатомические особенности малыша: аденоиды, искривлённая перегородка носа, крупные полипозные образования, — всё это блокирует выходы слизистых масс, вызывая их застой с последующим воспалением.
Проявления болезни зависят от характера воспалительного процесса. Симптомы заболевания у маленьких пациентов проявляются менее выражено, нежели у взрослых. Да и не каждый малыш может точно объяснить, где и как у него болит, что существенно затрудняет диагностику.
При различных типах заболевания больной может жаловаться на:
- длительную заложенность носа;
- продолжительное выделение слизистого или гнойного секрета из носа;
- неприятные, временами болезненные ощущения в области лица и головы особенно при её наклоне.
Может повыситься температура тела.
Возможно появление неприятного запаха изо рта и глотки.
Малыш становится вялым, теряет аппетит, привычные игры и занятия не приносят ему радости. Его начинает беспокоить сухой кашель, от которого не спасают привычные лекарства: это постоянно стекающая по задней стенке глотки слизь раздражает её, вызывая приступы кашля.
При острой форме болезни симптомы более интенсивны и выражены сильнее, чем при хроническом синусите.
Вылечивать синусит у ребенка необходимо сразу при появлении первых признаков болезни. Ведь при запоздалом лечении заболевания могут возникнуть серьёзные осложнения, порой даже более опасные, чем само воспаление околоносовых пазух. Синусит с осложнениями протекает и лечится гораздо сложнее.
Если не принимать эффективных мер для лечения синуситов, произойдёт хронизация воспалительного процесса. А вылечить хроническую болезнь у ребенка будет крайне сложно: лечение хронического синусита следует доверять только высококвалифицированному ЛОР-специалисту.
Болезнь может привести к внутричерепным риногенным и орбитальным патологиям: тромбоз вен, воспалительный процесс в костных тканях, флегмона орбиты, конъюнктивит, менингит, абсцесс мозга, менингоэнцефалит и это лишь неполный список негативных последствий. Осложнение гайморита, к примеру, способно привести к полной потере обоняния и даже потере зрения.
При лечении синусита у детей нужно помнить главное правило: нельзя предпринимать какие бы то ни было меры без консультации с оториноларингологом! Лечение должно проходить комплексно и включать в себя:
- сосудосуживающие средства для снятия отёчности слизистых оболочек;
- антисептические средства, оказывающие хороший противовоспалительный эффект;
- антибиотики детям назначают, если воспаление имеет бактериальную природу; важно пропить назначенный курс полностью, ведь с не до конца вылеченным ребёнком повышаются риски повторных заболеваний и осложнений;
- жаропонижающие средства при наличии высокой температуры;
- препараты от аллергии, в случае если источник воспаления — аллергические реакции.
В терапии этого заболевания давно зарекомендовали себя промывания пазух методом «кукушка» (эффективно про гайморите). Эта мера способствует быстрому очищению пазух от гнойных масс. Положительный эффект заметен уже после первой процедуры.
Вылечить хроническое заболевание гораздо сложнее. Эффективному лечению хронического воспаления предшествует устранение причины, вызвавшей заболевание: например, удаление полипов и аденоидов.
Детям с хронической формой болезни при отсутствии должного эффекта от терапии могут назначить пункцию верхнечелюстных пазух (при гайморите) или оперативное (хирургическое) вмешательство — микрогайморотомию.
Вылечить синусит у ребенка в Москве предлагают многие медицинские учреждения. Но найти для малыша хорошего врача не так-то просто. Поход с ребёнком к врачу — настоящий стресс как для самого малыша, так и для его родителей. В нашей клинике мы предлагаем качественное и эффективное лечение синусита у детей всех возрастов. Современное оборудование, собственные методики лечения и высококвалифицированные специалисты — вот залог быстрого выздоровления. Сам приём проходит непринуждённо в игровой форме — малыш быстро забывает, куда и зачем он пришёл. После процедур он может поиграть в специально оборудованной детской зоне, пока мама с врачом обсуждают схему лечения. Цены в клинике не менялись более трёх лет и остаются одними из лучших в Москве.
Пожалуйста, не откладывайте свой визит и приходите. Будем рады вам помочь!
источник
Синусит у ребенка встречается довольно часто. Это заболевание довольно опасно, так как достаточно быстро оно способно становиться хроническим и опасных не только для здоровья, но и для жизни.
Поэтому родителям очень важно понимать, когда на насморк стоит обратить особое внимание и показать кроху врачу. Об этом, а также том, как диагностируется и лечится патология, пойдет речь ниже.
Синуситом традиционно называют воспаление слизистой 1-ой или нескольких околоносовых пазух носа (синусов), локализованных по обеим его сторонам и в районе переносицы. Основной причиной его возникновения является ОРЗ, спровоцированное вирусами или бактериями.
Тем не менее иногда патогенная грибковая флора также способна приводить к развитию патологии. На фоне нарушения оттока слизи, содержащей патогенные микроорганизмы, при несоблюдении рекомендаций по уходу за носом во время ринита воспаление из слизистой носовой полости распространяется на придаточные пазухи, что и приводит к развитию заболевания.
Несколько реже в роли предпосылок для развития синусита, выступают:
- искривление носовой перегородки;
- гипертрофия (увеличение размера) раковин;
- гребни и шипы носовой перегородки;
- аллергический ринит;
- полипы и опухоли любого другого характера;
- пораженные кариесом зубы и, в частности, их корни.
Эти факторы нередко приводят не только к возникновению гайморита у детей, но и к нарушению развития околоносовых пазух. В результате этого искажается их форма, размер и даже диаметры соустий и ходов.
Существует несколько категорий, по которым различают виды заболевания. По локализации процесса выделяют:
- гайморит – поражение верхнечелюстной пазухи;
- фронтит – поражение лобных синусов;
- этмоидит – воспалительный процесс, затрагивающий клетки решетчатого лабиринта;
- сфеноидит – редко развивающийся самостоятельно воспалительный процесс в клиновидной пазухе, располагающейся глубоко позади носа;
- пансинусит – одновременное поражение всех придаточных пазух.
Если поражается только один из парных синусов, ставят диагноз односторонний синусит. При поражении обоих – двусторонний.
В зависимости от продолжительности течения патологии говорят об острой или хронической форме. Последняя диагностируется только в том случае, если симптомы сохраняются более 3 месяцев.
Источник: nasmorkam.net По характеру воспалительного процесса различают:
- катаральный (наблюдается в основном при вирусных инфекциях);
- гнойный (типичен для заражения бактериальной флорой).
Малыши до 3 лет редко страдают от заболевания. У детей более старшего возраста чаще всего диагностируется острый гайморит.
При остром синусите страдают не только околоносовые пазухи, но и весь организм в целом. Поэтому признаки патологии достаточно многогранны и проявляются возникновением нарушений в работе многих органов.
Таким образом, если возник синусит у ребенка, симптомы будут следующими:
- лихорадка, быстрая утомляемость;
- головные боли и чувство распирания в пораженных пазухах, усиливающиеся при склонении головы вперед и нажатии на ткани над пораженными синусами;
- постоянное или периодически возникающее затруднение носового дыхания, причем обычно малыш может нормально дышать утром, а к вечеру его состояние ухудшается;
- ринорея;
- ухудшение обоняния;
- отечность мягких тканей лица в проекции воспаленной пазухи.
Наиболее специфичным признаком болезни в острый период является головня боль, наблюдающаяся на фоне насморка. Обычно она носит разлитой характер, но при наличии одностороннего процесса она может локализоваться именно со стороны пораженного синуса.
При этом иногда также может присутствовать кашель при синусите у ребенка, хотя для самой болезни он не характерен. Кашель – частый спутник ОРЗ и других аналогичных заболеваний, способных предшествовать развитию синусита или возникать на его фоне.
Иногда кашель появляется в ответ на стекание слизи по задней стенке носоглотки, что нередко наблюдается по утрам или при воспалении клеток задней части решетчатого лабиринта или клиновидной пазухи.
Хронический синусит проявляется аналогичным образом. Но его главной чертой является определенная периодичность возникновения признаков патологии, например, часто обострения наблюдаются осенью и весной, когда климатические условия наиболее способствуют активному размножению вирусов.
Поводом для вызова специалиста всегда служит повышение температуры, а при острой форме патологии она может достигать 39 °С и выше. В любом случае самостоятельно вылечить заболевание крайне сложно и опасно развитием опасных для жизни осложнений.
При этом чем раньше начато проведение грамотной терапии, тем быстрее наступит выздоровление. Поэтому обращаться к доктору следует при появлении первых симптомов болезни.
Традиционно лечат синусит у отоларинголога или ЛОРа. Тем не менее при отсутствии такого узкого специалиста в местной поликлинике, что часто наблюдается в небольших деревнях, можно обратиться к педиатру.
С целью диагностики заболевания пациентам назначается:
- общий анализ крови и мочи;
- риноскопия – эндоскопическое обследование носовых ходов и окружающих структур;
- рентген;
- КТ;
- МРТ.
В тяжелых случаях, когда проводимая терапия не дает результатов назначается микробиологическое исследование содержимого пораженных синусов для точного определения вида возбудителя и его восприимчивости к различным антибиотикам.
Лечение синусита у ребенка начинают только после того, как точно установлена и устранена причина его развития, так как от этого напрямую зависит его эффективность.
Если она кроется в наличии больного зуба, то один из первых этапов лечения является устранение кариеса, а при сильном разрушении – удаление.
В противном случае даже проведенная до конца терапия в полном соответствии предписаниям врача не принесет ожидаемых плодов или вскоре патология рецидивирует.
На фоне устранения причины пациентам назначают препараты с антибактериальной активностью для уничтожения патогенной бактериальной микрофлоры.
Также обязательно прописываются лекарства при синусите, способствующие ускорению эвакуации слизи из пазух и восстановлению их нормального дренажа и аэрации.
- солевые растворы для ирригаций, то есть промывания носа (Маример, Аквалор, Физиомер, Хюмер, Аквамарис, физраствор и т.д.);
- сосудосуживающие капли (Називин, Назик, Нокспрей, Риназолин, Галазолин, Виброцил, Ринофлуимуцил и пр.);
- кортикостероиды (Назонекс, Беконазе, Фликсоназе, Авамис и т.п.);
- НПВС (Парацетамол, Панадол, Нурофен, Ибупрофен);
- гомеопатические средства (Синупрет, Циннабсин и др.).
В тяжелых ситуациях больным рекомендовано проведение «кукушки». Эта процедура, осуществляемая в ЛОР-кабинете, предполагает профессиональное промывание околоносовых пазух от скопившейся в них слизи путем введения раствора в одну ноздрю и отсасывание его через другую с помощью вакуума.
При наличии гайморита, значительно реже фронтита, с выделением гнойного секрета при недостаточной эффективности медикаментозной терапии родителям пациентов предлагают проведение пункции (прокола) пораженного синуса с последующим промыванием его растворами антибиотиков и антисептиков.
Но данная методика практикуется только в крайних случаях, когда консервативными мерами справиться с болезнью не удается.
Госпитализация требуется только в тяжелых ситуациях, когда возможно развитие осложнений.
При легких катаральных формах в качестве них могут использоваться препараты для местного использования, то есть спреи:
В более тяжелых случаях назначаются пероральные формы антибиотиков, например, Цефикс, Цефодокс, Амоксициллин, Сумамед, Ципрофлоксацин, Флорацид и пр.
Также пациентам часто назначают антисептические капли, например Протаргол или Колларгол.
Во многих своих книгах и видео популярный детский доктор Е. О. Комаровский рассказывал про симптомы и лечение гайморита и т.д.
В первую очередь он настаивает на том, что чем лечить синусит у ребенка, должен решать врач, причем строго в индивидуальном порядке и основываясь на данных ряда проведенных лабораторных и инструментальных обследований.
Одним из первоочередных заданий для родителей больного он ставит создание и поддержание в квартире идеальных для нормального дыхания условий. То есть температуры воздуха не более 18–20 °С и влажности – 45–60 %.
Немаловажным является регулярное проветривание детской и проведение в ней влажной уборки.
В остальном доктор также придерживается важности своевременности назначения антибиотиков и при необходимости использования лекарств для устранения симптомов, мешающих ребенку нормально жить.
[ads-pc-1][ads-mob-1] к содержанию ?
Вылечить синусит у ребенка, особенно бактериальный, Подобная практика способна привести лишь к развитию опасных осложнений и переходом процесса в хроническую форму.
Тем не менее в качестве дополнения к традиционному медикаментозному лечению можно применять ингаляции небулайзером с использованием:
- настоя цветков ромашки или календулы;
- настоя листьев подорожника;
- пихтового эфирного масла;
- эфирного масла чайного дерева и т.д.
Популярное в народе прогревание носа с помощью отваренных куриных яиц, картофеля или мешочков с крупой может применяться только с разрешения врача после окончания острого периода заболевания при условии отсутствия гнойных выделений.
Их прикладывают поверх хлопчатобумажной ткани по бокам спинки носа над пораженными синусами.
Не стоит закапывать ребенку любые смеси на основе сока лука, чеснока или алоэ, так как они могут обжечь слизистую оболочку и спровоцировать ухудшение состояния малыша.
Не рекомендуется применять и мед или свеклу в этих целях, поскольку содержащиеся в них сахара станут отличной почвой для размножения патогенной микрофлоры.
Лучше принимать внутрь иммуномодулирующие средства, например отвар шиповника, чай или молоко с медом.
Если вовремя начать лечение заболевания, обычно оно проходит бесследно. Но при отсутствии своевременной грамотной терапии возможно развитие:
- хронического синусита;
- отита;
- менингита;
- энцефалита;
- флегмоны глазницы;
- абсцесса мозга и т.д.
к содержанию ?
Поскольку в большинстве случаев синусит является следствием отсутствия лечения ринита, основной профилактикой его развития служит своевременное, грамотное лечение всех ОРЗ, в частности:
- регулярное высмаркивание;
- промывания солевыми растворами;
- применение лекарственных средств, показанных в каждом отдельном случае.
Чтобы избежать возникновения одонтогенной формы заболевания, следует регулярно обследоваться у стоматолога и при необходимости сразу же проводить лечение пораженных кариесом зубов или их удаление. Немаловажным аспектом профилактики является устранение анатомических дефектов носовой полости.
источник
Паника охватывает любого родителя, когда его ребенок не может дышать. Нормальное дыхание без боли и густых выделений из носа возможно! Лечим синусит у детей. Что нужно знать родителям об этом коварном заболевании?
Спровоцировать синусит у детей может множество разных факторов от вирусов или бактерий до простой аллергии. При этом заболевании у детей воспаляются придаточные пазухи носа. Страдают от него более четверти детей по всей планете, особенно в холодное время года.
Синуситы у малышей и взрослых — это всегда воспалительный процесс, локализация которого сосредоточена в придаточных пазухах. При нем у ребенка наблюдаются не только густые выделения из носа, но и:
- высокая температура;
- повышение артериального давления;
- боли в области носа;
- потеря обоняния.
Синусит у детей может развиваться во всех четырех пазухах носа: верхнечелюстной, лобной, решетчатой, клиновидной. Ведь у них всех общее соединение, а при синусите происходит закупорка или засорение пазух. Это создает благоприятные условия для размножения патогенной микрофлоры, что и приводит к воспалению. Такое состояние медики не рекомендуют оставлять без внимания, ведь это серьезно и опасно.
Медики выделяют следующие причины, которые способствуют развитию патологии:
- Вирусы. Развитию синусита нередко способствует вирус, который становится первопричиной гриппа или простуды. Ведь именно эти болезни дают толчок для формирования очага воспаления и обильным выделениям из носа. И если их не лечить, то это приводит к застою слизи, способствующей развитию синусита.
- Бактерии. Эти микроорганизмы незыблемо присутствуют в организме человека, и дети не исключение. В их носовых полостях и носоглотке их достаточно много, но большинство из них не настоят вреда здоровью. Однако в случаях переохлаждения или резкого снижения иммунитета они могут стремительно размножаться и провоцировать риносинусит у ребенка.
- Грибки. Чаще всего грибковая инфекция в носовых проходах детей развивается при диагностировании у них болезней, снижающих иммунитет. Грибки могут спровоцировать хроническое течение синусита.
- Аллергическая реакция. Чаще всего развитию этой болезни способствует сезонный ринит. При определенных обстоятельствах он с легкостью переходит в более тяжелую форму недуга у ребенка.
- Патологическое развитие носовых проходов. Синусит может развиться из-за искривления носовой перегородки, полипов, аденоидов или опухолей в носу, ведь из-за них секрет может застаиваться.
Риносинусит у детей сопровождается характерной симптоматикой:
- выделения из носа более 14 дней;
- носовые выделения носят гнойный характер, по цвету могут быть от прозрачных до желто-зеленых;
- ближе к вечеру ребенка беспокоят боли в голове, которые чаще всего сосредоточены в области носа, лба и висках;
- малышу трудно дышать носом;
- резкое повышение температуры тела;
- ночью могут беспокоить приступы кашля и сухость в носоглотке;
- потеря аппетита;
- нарушение сна;
- слабость и вялость.
Риносинусит у ребенка классифицируется по тому, где возник и развивается воспалительный процесс:
- верхнечелюстная пазуха — гайморит;
- лобный синус — фронтит;
- решетчатый лабиринт — этмоидит;
- клиновидная пазуха — сфеноидит.
Дети чаще всего страдают от гайморита. При этом любая из вышеперечисленных болезней может быть как односторонней, так и двухсторонней, все зависит от того, сколько пазух вовлечено в воспалительный процесс.
Характер воспаления позволяет разделить болезнь на 3 основные формы:
- При отечно-катаральном синусите воспалительный процесс проходит исключительно на слизистой оболочке.
- При гнойной форме болезнь начинает прогрессировать уже в глубоких слоях придаточных пазух, с гнойными выделениями.
- Смешанный синусит протекает с симптоматикой обоих вышеперечисленных форм.
- в острой форме и быть спровоцированным любой болезнью с инфекционным происхождением, длительность болезни от 2 до 4 недель;
- в предострой форме, возникающей из-за того, что острый синусит не был вылечен до конца, длительность болезни от 4 до 12 недель;
- в хронической форме, развивается от частых синуситов или длительной аллергии, может длиться более 12 недель.
Риносинусит у ребенка диагностирует только детский лор-врач, сразу после обращения к нему маленького пациента, которого к нему привели родители, после вышеперечисленных симптомов. Диагностика подразумевает:
- осмотр;
- риноскопию;
- МРТ или КТ;
- пункцию из пазухи;
- сбор анамнеза;
- рентгенографию.
Если не соблюдать рекомендации врача по лечению этой проблемы или просто не долечить ее, то могут возникнуть следующие осложнения:
- патология, длящаяся более трех месяцев, примет хроническую форму и спровоцирует развитие необратимых процессов в слизистой оболочке носа;
- тромбы в венозной системе головы и шеи;
- воспаление мозга;
- абсцесс костных тканей;
- менингоэнцефалит и гнойный менингит.
Риносинусит у детей лечат с помощью комплексной терапии, которая включает в себя не только прием специальных медикаментов, но и промывание специальными лекарствами, определенные упражнения.
Комплексная терапия строится на следующих препаратах:
- Сосудосуживающие лекарства, облегчающие дыхание и выведения секрета из носа. Они снимают отечность слизистой. Обычно это капли, которые нужно закапывать ребенку, уложив его на бок. Для этих целей используют «Санорин», «Називин», «Глазолин», «Нафтизин» и т. п.
- Антисептические препараты «Протаргол» и «Колларгол», которые используют после сосудосуживающего лекарства, чтобы они сняли воспаление слизистой оболочки.
- Антибиотики широкого спектра действия: «Азитромицин», «Аугментин» или узконаправленного — «Биопарокс». Выбор препарата зависит от того, какой возбудитель стал причиной патологии.
- Жаропонижающие средства. Когда у малыша жар, то его снимают «Панадолом», «Эффералганом», «Парацетамолом». Помимо устранения температуры, они в легкой форме снимают воспаление.
- Антигистаминные средства, как «Зодак», «Супрастин», «Эриус» и т. п. Даже если у малыша нет аллергии, их прописывают в тандеме с приемом антибиотиков, которые могут провоцировать отечность и другие симптомы аллергии.
Дополнительно назначают промывание гайморовых пазух «Фурацилином» или «Диоксидином». Эту процедуру чаще всего проводят под местной анестезией. Очень эффективно проведение «кукушки», когда отток гнойных выделений затруднен или отсутствует вовсе. Используют для лечения синусита физиотерапевтические мероприятия: лампа синего цвета, ток УВЧ, соллюкс, лазер, иглорефлексотерапия и тому подобное. Если лечение не приносит результат, то хирургического вмешательства не избежать.
У детей синусит лучше не лечить с помощью народной медицины в домашних условиях без консультации с врачом.
Домашняя терапия, которую можно самостоятельно проводить для ребенка, это:
- Массаж. Пальцами аккуратно простукивают переносицу у малыша не более 3 минут, повторять манипуляции каждый час. Пальцы продвигать только по часовой стрелке, делая акцент на внутреннюю часть глазницы,среднюю точку на носогубной складке и внутреннем углу брови. Массажировать эти точки по 20 секунд.
- Ингаляция, которую проводят с помощью морской соли или полезных трав, как ромашка, календула или шалфей. Запрещено проводить эту процедуру ранее, чем через неделю после начала болезни. Иначе это только ухудшит состояние больного, как и прогревание, которое только усиливает развитие патогенной микрофлоры в носовых ходах и пазухах. Лучше всего для этих целей использовать эфирные масла, с противовоспалительными и антисептическими свойствами. Обычно это ментол, прополис.
- Дыхательное упражнение, которое состоит из закрытия одного носового хода, открытой ноздрей нужно сделать 10 вдохов, после меняют носовой ход.
- Промывать носовые ходы «Хьюмером» или «Но-солем» — растворами на основе морской соли.
- Смазывать слизистую носа мазью, которую готовят из веществ, взятых в равных пропорциях: сок алоэ, каланхоэ, сок лука, корневище цикламена, масло зверобоя. Консистенцию нужно довести до нужной густоты с помощью меда. Ватную палочку обмакивают в мази и смазывают ей слизистую носа или оставляют там их на 20 минут. Такие манипуляции проводят дважды в день в течение 7 дней. Проводить ее можно только детям старшего возраста и только после консультации с врачом, ведь некоторые составляющие этой эффективной мази могут быть аллергенными.

- Следить за свежим воздухом в помещении, где ребенок находится чаще всего. Проветривание нужно осуществлять в отсутствие ребенка в комнате.
- Ребенок не должен переохлаждаться.
- Перед холодным сезоном и после него проводить курс приема иммуномодуляторов и витаминных комплексов, которые повысят иммунитет ребенка. Для профилактики синуситов можно использовать растительные препараты (БАДы) такие, как «Малавит», «Цитросепт».
- Проводить мероприятия по закаливанию малыша. Начинать их постепенно, например, делать ребенку контрастный душ или постепенно снижать температуру в спальне.
- Если ребенок заболел простудной болезнью, обеспечить ему постельный режим и обеспечить большое употребление жидкости, которое способствует разжижению носового секрета.
- Следить за гигиеной полости рта, регулярно водить малыша на стоматологический осмотр, т. к. периодонтит может провоцировать воспалительный процесс в верхнечелюстной пазухе.
- Если у ребенка обнаружены анатомические аномалии или патологии, которые затрудняют носовое дыхание, их нужно устранить с помощью квалифицированного специалиста.
- Исключить из жизни ребенка факторы, которые могут провоцировать болезнь:
- убрать аллергены;
- регулярно вытирать пыль;
- не допускать контакта ребенка с сигаретным дымом;
- убрать занятие плаванием, т. к. в бассейне хлорируется вода, которая является серьезным аллергеном.
Несмотря на то, что синусит медики не относят к крайне опасным детским заболеваниям, при отсутствии лечения его последствия могут быть очень серьезными для здоровья малыша. И это не только патологические процессы в слизистой оболочке носа, которые становятся необратимыми и мешают нормальному дыханию. Это менингит и менингоэнцефалит, иногда заканчивающиеся летальным исходом. Поэтому при проявлении симптоматики, характерной для этой болезни, нужно отвести ребенка к врачу, чтобы было назначено своевременное и грамотное лечение.
источник
Синуситом называется воспаление, протекающее в придаточных носовых пазухах, которые с медицинской точки зрения, называются околоносовыми синусами. Лечение синусита у детей является неотъемлемой мерой для скорейшего выздоровления ребенка, в противном случае запущенная патология грозит малышу серьезными осложнениями. Симптомы и лечение патологии полностью зависит от ее тяжести.
Выделяют следующие основные симптомы синусита у детей:
- появление симптомов интоксикации, которая сопровождается ознобом, повышением температурных показателей тела, отсутствием аппетита;
- появляются регулярные головные боли;
- повышенная раздражительность, нервозность;
- наличие выделений из носа, имеющих белый, желтоватый, зеленоватый оттенок или гнойное содержимого: затяжной насморк;
- появление гнусавости в голосе;
- нарушенное обоняние.
Так как у детей до трех лет придаточные пазухи еще не до конца развиты, клинические симптомы синуситов могут проявиться неярким характером, чаще всего патология сопровождается средним отитом. Такое осложнение развивается на фоне распространения инфекции из носовой полости через евстахиеву трубу в среднее ухо.
Основные признаки синусита у детей, возраст которых не достиг 9 лет: непрерывающиеся носовые выделения, появляющиеся экссудаты, способствующие развитию кашля.
При хроническом синусите подобные признаки нередко провоцируют появление зловонного запаха в ротовой полости.
Повышенная температура тела может иметь различную степень выраженности, которая находится в тесной взаимосвязи с возрастом ребенка, длительности развития патологии. У детей острый синусит часто сопровождается резкими скачками температуры. А если у крохи хронический синусит, такой симптом может отсутствовать. У детей до 3 лет острая стадия практически всегда сопровождается отитом, а болезненные ощущения в пазухах носа и голове отсутствуют.
При появлении первых признаков синусита у ребенка, необходимо срочно показать малыша медику, который поставит верный диагноз и назначит оптимальный вариант лечения. Проявлять начальную стадию развития патологии у ребенка до 5 лет можно по следующим признакам:
- ребенок жалуется на болезненные ощущения в области переносицы, в носу, причем вечером такой симптом нарастает, а к утру его интенсивность спадает;
- через несколько суток малыши не понимают, где локализована боль, из-за чего утверждают, что у них болит голова;
- со временем среди симптомов синусита у детей проявляется чувство затруднения дыхания, развивается кашель из-за пересыхания слизистой оболочки глотки.
Если у родителей нет возможности показать ребенка врачу сразу же после появления симптомов, в первый день болезни допускается самостоятельное промывание носа с помощью аптечных солевых растворов или приготовленных дома.
В основном синусит у детей лечат в домашних условиях. Терапевтические меры должны выполнять следующий ряд задач:
- улучшение общего состояния;
- снижение продолжительности процессов развития патологии;
- уничтожения возбудителя патологии;
- соблюдение профилактических мер для исключения риска развития опасных осложнений.
Лечение детей в домашних условиях проводится с помощью медикаментов, назначенных лечащим врачом. Синусит у детей лечится с помощью системных и местных антибиотиков. Помимо этого, при синусите назначаются следующие группы медикаментов:
- местные кортикостероиды, способствующие уменьшению отека, предотвращающие процессы развития осложнений;
- мукорегуляторы, способствующие разжижению слизистых выделений;
- антигистаминные и антивосполительные медикаменты;
- иммуностимуляторы.
Также врачи рекомендуют проводить промывание пазух носа, используя методику «Кукушка». По показаниям назначается пункция придаточных пазушных полостей с их последующим зондированием.
Если воспаление развилось повторно или повышен риск развития осложнений, может быть назначено дренирование придаточных пазушных полостей носа. Такая медицинская манипуляция дает возможность:
- привести в норму процессы оттока содержимого полости;
- улучшить газообменные процессы;
- доставить по прямому назначению необходимые для скорейшего выздоровления местные медикаменты.
В рамках этой процедуры в полость вводится игла, а потом по ней доставляется дренаж.
Чаще всего при синусите назначаются антибиотики широкого спектра действия, относящиеся к пенициллиновой группе. Из них могут быть рекомендованы:
Если у малыша имеется индивидуальная непереносимость к пенициллиновым антибиотикам, чтобы устранить воспаление врач может назначить макролиды:
Лечение синусита у малышей должно иметь комплексный подход. Чтобы облегчить состояние малыша, необходимо применять следующие медикаменты:
- Сосудосуживающие средства необходимы для снятия отечности. Такое действие препарата улучшает отток слизистых и гнойных выделений, нормализует носовое дыхание. Из таких препаратов ребенку могут прописать: Називин, Санорин, Тизин, Отривин, Нафтизин, Ксило.
- Антисептические капли или местные антибиотики назначаются для борьбы с патогенной микрофлорой. Из антисептиков может быть прописан Эктерицид, Колларгол или Протаргол. Местное лечение детей может быть проведено антибиотиком Биопароксом.
- Антигистаминные препараты необходимы для уменьшения отека слизистой, снижения объема слизистых выделений. Воспалительный процесс в пазухах может лечиться следующими антигистаминными препаратами: Кларитином, Цетрином, Фенистилом, Тавегилом. Определить оптимальные дозировки и продолжительность курса может только педиатр на основе тяжести состояния пациента.
Чтобы применение сосудосуживающих препаратов было эффективным при синусите, их требуется правильно использовать:
- Ребенок укладывается набок. Также можно наклонить его голову вбок.
- Затем в носовые ходы капается необходимое количество лекарства.
- Крыло носа прижимается пальцем к перегородке.
Применять такие средства для лечения пазух носа рекомендуется в течение 5–7 суток. Это обусловлено тем, что такое лекарство способно вызывать привыкание, при этом его терапевтический эффект постепенно уменьшается. После использования сосудосуживающих медикаментов в нос следует закапать антисептические капли или местный антибиотик.
Лечение народными средствами можно проводить только после консультации с отоларингологом. Это обусловлено тем, что неправильное средство может привести к усугублению патологии, а также к появлению опасных осложнений. Также во время лечения народными средствами необходимо учитывать несколько нюансов:
- Прогревание носа допускается проводить только, если у грудничка не был диагностирован гнойный синусит.
- Использование фитопрепаратов для лечения грудничка может привести к появлению аллергической реакции, что осложнит течение болезни.
- Использование раствора морской соли в качестве капель. Такое средство допускается для лечения малышей в год жизни. При этом необходимо использовать слабую концентрацию раствора и малые дозировки.
Из фитопрепаратов для терапии синусита, если лечащий врач разрешил их применение, можно использовать ромашку, календулу, шалфей. Эти травы применяются в форме отваров для ингаляций. Чтобы приготовить отвар для ингаляций, 1 чайную ложку сбора заливают половиной литра кипятка. Жидкость ставится на огонь и доводится до кипения. Чтобы вылечить заболевание пазух носа требуется дышать парами приготовленного отвара. Из-за отличительной черты проведения ингаляционной процедуры, новорожденные, страдающие синуситом, не могут подвергаться такому лечению.
Если ребенок часто страдает гайморитами или фронтитами ему может быть назначен точечный массаж. Процедура проводится 3 раза в сутки в течение 5 минут. Оптимальный курс массажа составляет 10 суток. Во время массажа нужно задействовать определенный участок лица:
- точку, которая располагается в центральной лобной области на пару сантиметров ниже линии волос;
- 2 точки, располагающиеся над гайморовыми пазухами: найти их можно в области 1,5 сантиметра ниже нижнего века;
- 2 точки в лобной области, локализующиеся над серединой пазух лба: 2 сантиметра выше внутреннего бровного края.
В тех ситуациях, когда консервативное лечение не помогает и болезнь быстро развивается, симптомы проявляются выраженным характером, пациенту проводят пункцию пазушной области. В рамках этой процедуры проводится удаление гнойного содержимого, промывание пазухи, введение антибиотиков или противовоспалительных средств местного действия. Чтобы этого не произошло ребенка необходимо показать ЛОРу сразу после появления характерной патологической симптоматики.
источник
 Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.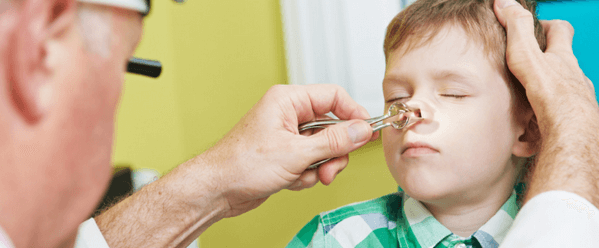
 Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.