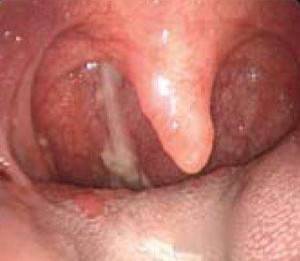
Желтые сопли у взрослого человека пугают его только тогда, когда они сопровождается другими симптомами болезни.
Многие люди длительное время мучаются с такими гнойными выделениями из носа и даже не пытаются узнать, чем они вызваны. Причиной этого явления становятся десятки разных состояний. Вылечить их можно, только четко выяснив их причину.
В каких случаях течет желтая жидкость:
Обычный острый ринит почти всегда протекает в несколько стадий:
- На первой отделяемого нет вообще, и пациента беспокоит только сухость, жжение и зуд.
- Затем слизистая начинает активно бороться с болезнетворными бактериями и вирусами, что вызывает характерную реакцию сосудов и появление прозрачной слизи.
- На третьем этапе появляются типичные зеленовато-желтые выделения.
- В период восстановления насморк прекращается, и слизистая начинает работать нормально.
На определенном этапе иммунная система уничтожает микроорганизмы, которые вызвали воспаление. Кроме этого, происходит гибель клеток иммунной системы, которые были брошены на борьбу с воспалением. Фрагменты вирусов, бактерий, погибшие лейкоциты, эритроциты – все это и придает специфический оттенок слизи. Такое явление принято называть гноем.
Выделения такого плана являются неспецифичными и могут быть признаком целого списка заболеваний. Какие причины чаще всего вызывают такой симптом:
Обычный насморк. При этой патологии под влиянием различных патогенных бактерий воспаляется слизистая оболочка. Вместе с отеком и заложенностью носа у человека появляется и такое отделяемое. Гайморит и другие виды синуситов. Воспалительный процесс в пазухах почти всегда сопровождает эта проблема. Густые желтые выделения из носа у взрослого бывают при любой разновидности синусита: фронтита, этмоидита, гайморита или сфеноидита. Простуда. При таких проблемах вначале появляется вязкая, прозрачная слизь. Через несколько дней присоединяется бактериальная инфекция, которая и становится причиной желто-зеленых соплей у взрослого. Вирусные инфекции. Многие вирусы, которые попадают на слизистую носоглотки, вызывают не только появление жидких желтых выделений. Они очень часто оказывают повреждающее действие на стенку сосудов. Источник: nasmorkam.net Это приводит к разрыву мелких капилляров. В таких случаях часто наблюдаются очень желтые сопли с кровью. Эти заболевания обычно сопровождает кашель, мокрота и другие признаки воспаления дыхательных путей. Воспаление аденоидов. Эта миндалина, расположенная у заднего свода носоглотки, чаще всего воспаляется в детском возрасте, реже этой проблемой страдают взрослые люди. Аденоидит приводит к тому, что у человека появляются темно-желтые выделения, которые постоянно текут по задней стенке горла. Ринолит. Что это такое? Это инородное тело в ноздре, которое кальцифицируется и становится очагом хронической инфекции. Встречается преимущественно у детей или пожилых людей. Проявляется отделяемым из одной половины носа.
Узнать, что означает такой симптом, и с чем связано его появление, можно только изучив анамнез пациента и проведя детальный осмотр.

Одной из причин этого симптома являются При этом на ранних стадиях болезни отсутствуют другие проявления, кроме такой периодической специфической слизи, которая не связана ни с простудой, ни с инфекцией.
Чтобы вылечить патологию, должна быть четко установлена ее причина. Если эта проблема появилась при насморке и самочувствие больного в порядке, то это признак того, что она перешла в завершающую стадию, и не требует смены лечения.
Лечить гайморит и другое воспаление пазух, которое сопровождается таким отделяемым и другими симптомами интоксикации нужно более серьезно . Что используют:
- Капли и спреи. Используют различные виды этих средств, как антибактериальные типа Изофра, так и сосудосуживающие, чтобы просто убрать отёчность и симптомы.
- Кремы и мази. Пользуются ими реже. В ноздри закладывают антибактериальные и противовоспалительные лекарства.
- Промывания самостоятельно или в условиях врачебного кабинета ( ЛОР процедура «Кукушка» ).
Дополнительно назначают физиопроцедуры, подобранные специалистом, например магнитолазеротерапию.
При гнойных выделениях крайне не рекомендуется выполнять тепловые процедуры, а также посещать сауну или баню. Эффектом от такого лечения станет распространение инфекции и развитие жизнеугрожающих осложнений.
Возникновение периодического водянистого отделяемого и отечности при беременности считается одним из вариантов нормы. Это так называемый вазомоторный ринит беременных, который после родоразрешения
Желтизна в слизи из ноздрей не является нормой. Иммунитет беременной женщины бывает существенно снижен, особенно в первых триместрах, и на этом фоне часто развиваются простудные заболевания и обостряются хронические процессы.
Появление такого симптома и других признаков воспалительного процесса: температура, кашель, боль в горле должно стать сигналом к началу серьезной терапии, чтобы не допустить развития осложнений.
Многие женщины напрасно опасаются, даже в это волнительный период, существуют лекарства, в частности антибиотики, капли и другие, которые помогают справиться с болезнью и не навредить будущему малышу. Для этого необходимо посетить специалиста и выбрать вместе схему лечения.
О чем говорят такие выделения у человека? Все зависит от других симптомов, которые сопровождают это явление. Они бывают и проявлением инфекционного процесса. Когда слизистая активно борется с бактериями, они погибают и выходят наружу в виде такого патологического секрета.

При определенных обстоятельствах такие кисты лопаются и жидкость, содержащаяся в них, выходит наружу.
Односторонний насморк бывает при появлении инородных тел в ноздрях. Чаще это встречается у детей, но порой случается с человеком любого возраста, который любит засовывать туда посторонние предметы.
Клинический пример: пациентка М., 35 лет, обратилась с жалобами на односторонние выделения с неприятным запахом. Со слов больной данный симптом беспокоит ее уже месяц. При риноскопии в носовых ходах обнаружено отделяемое и искривление перегородки, слизистая отечна и гиперемирована.
При осмотре полости с помощью эндоскопа удалось обнаружить инородное тело в районе верхней носовой раковины (зубчик чеснока). Пациента вспомнила, что несколько месяцев назад, она лечила простуду таким народным методом. Инородное тело было удалено, и женщина поправилась.
Выделения ярко-желтого цвета иногда являются признаком фронтита, гайморита или воспаления другой пазухи. Для уточнения причины нужен детальный осмотр и обследования.
Поставить диагноз доктору помогает тщательно собранный анамнез, осмотр больного и лабораторно-инструментальные методы. Специалист уточняет, как давно беспокоит это явление и с чем сам человек связывает его появление.
После этого доктор приступает к осмотру, обращая внимание на анатомическое строение и наличие паталогических образований. Для детального осмотра пользуются эндоскопической аппаратурой.
Изучить пазухи помогает рентген, КТ или МРТ. Общеклинические анализы позволяют заподозрить воспалительный процесс в организме. Аллергопробы дают возможность установить сенсибилизацию к аллергенам.
Вылечить эту проблему можно, только зная ее причину и применив комплексный подход. Как лечить болезнь, зависит от диагноза. Так, для устранения ринолита проводят оперативное вмешательство, если инородный предмет прочно прирос к слизистой.
Лечение воспалительных заболеваний, типа гайморита, аденоидов, запущенного насморка требует терапии консервативными средствами.
Пациентам назначают антибиотики, противоотеченые и противовоспалительные медикаменты. Местно используют капли и спреи. Применяют промывания и полоскания увлажняющими, солевыми и антисептическими растворами.
В случаях осложнений синуситов рекомендуют пункцию пазухи или даже оперативное вмешательство. Когда такое отделяемое развилось вследствие неправильного микроклимата в жилом помещении или длительного курения, то достаточно смены образа жизни, чтобы болезнь прошла сама собой.
Хронические процессы в этой области требуют доскональной диагностики и изучения микрофлоры и ее чувствительности к препаратам. Только в этом случае удается добиться стойкой ремиссии заболевания.
При аллергическом рините стараются устранить контакт с причинным аллергеном. Также больному подбирают симптоматическую терапию, которая поможет облегчить течение патологии. При присоединении бактериальной инфекции в курс лечения добавляют антибиотики и противовоспалительные препараты.
Лечение народными средствами хорошо работает в схеме комплексной терапии или вне обострения при хронических процессах. При ярком воспалении применение исключительно народных рецептов, только ухудшает ситуацию.
Хороший эффект может дать проведение ингаляций: паровых или с помощью небулайзера. Паровые ингаляции выполняют с отварами целебных трав и эфирными маслами. Такой вид процедур запрещено проводить у детей.
[ads-pc-1][ads-mob-1] Для этой категории маленьких пациентов используют ингаляции с помощью небулайзера. В терапии насморка в нем распыляют физиологический раствор или лекарства с антибактериальным и муколитическим действием.
Для избавления от этой напасти стоит воспользоваться проверенными народными средствами, приготовленными дома:
источник
Железы слизистой оболочки носа, горла, нижних дыхательных путей, желудочно-кишечного тракта вырабатывают слизь — вещество, которое увлажняет эти области и выполняет защитную функцию от болезнетворных микробов. Слизистая оболочка носа каждый день вырабатывает около четверти всей слизи в нашем организме. Но как правило, мы не замечаем выделение слизи из носа, потому что она смешивается со слюной, стекает по задней стенке горла, и мы ее проглатываем. Когда наше тело производит больше слизи, чем обычно, или она становится более густой, эти процессы становятся заметными.
Если густая или избыточная слизь из носа выделяется через ноздри, это называется насморк (ринорея). Когда она начинает стекать по задней стенке носоглотки и горла, это называется постназальное стекание, постназальный затек, или постназальный синдром.
Причин постназального стекания может быть множество.
- Простудные заболевания (ОРВИ).
- Аллергический ринит.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Часто сопровождается также изжогой, отрыжкой, болью в горле.
- Воспаление пазух (синуситы).
- Инородные тела полости носа (чаще всего у детей).
- Беременность.
- Некоторые лекарственные препараты, например оральные контрацептивы и препараты для лечения артериальной гипертензии.
- Искривленная перегородка носа или другая внутриносовая патология.
- Перемена погоды, понижение температуры или действие сухого воздуха.
- Определенные продукты — например, пряная пища может вызвать выделение большого количества слизи.
- Пары химических веществ, парфюмерии, чистящих средств, дыма или других раздражителей.
- Проблемы с глотанием могут вызвать накопление слизи в горле, которое ощущается как постназальное стекание. Эти проблемы могут иногда возникать с возрастом или в связи с такими состояниями, как гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Ощущение, что необходимо прочистить горло.
- Постназальное стекание часто приводит к раздражению, боли в горле. При этом инфекции обычно нет, просто слизь, которая стекает из носоглотки, раздражает миндалины, и в ответ на раздражение они могут отекать. Это может вызвать дискомфорт или ощущение комка в горле.
- Кашель, который часто ухудшается ночью. Постназальное стекание — одна из наиболее распространенных причин кашля.
- Слишком большое количество слизи может вызвать охриплость голоса.
- Если слизь затрагивает евстахиеву трубу, могут возникнуть неприятные ощущения в ушах — щелчки, ощущение жидкости в ухе или даже отиты.
Диагностика постназального стекания направлена на поиск его причины. Для этого может потребоваться эндоскопия полости носа, КТ полости носа и околоносовых пазух, привлечение других специалистов — например, аллерголога, терапевта, гастроэнтеролога.
Как подготовиться к визиту
Заранее продумайте ответы на такие вопросы:
- Как долго беспокоит постназальное стекание?
- Чем провоцируется чувство стекания?
- Страдаете ли хроническими заболеваниями полости носа, пазух и желудочно-кишечного тракта?
Если вы когда-нибудь проходили обследование у гастроэнтеролога или проводилась гастроскопия (ЭГДС), желательно иметь с собой заключение и результаты обследований.
Стоит заранее составить список вопросов доктору.
По результатам консультации доктор может дополнительно назначить:
- осмотр полости носа с помощью эндоскопа;
- КТ полости носа и околоносовых пазух.
источник
Ч асто к ЛОР врачам обращаются пациенты с жалобами на постоянную заложенность носа, при этом слизистых выделений, сопровождающий обычный насморк, они у себя не наблюдают.
После осмотра и обследования доктор выставляет диагноз синдром постназального затека или ринофарингит – это воспалительное заболевание, которое поражает носоглотку, миндалины и лимфатическое кольцо.
Отличие такой формы насморка от обычной состоит в том, что болезнь может долгое время маскироваться под простуду, при этом сопли по задней стенке стекают прямо в трахею, а пациент их глотает и не замечает признаков затяжной патологии. Почему развивается такой вид насморка и каковы принципы его лечения – сегодня будет рассказано подробнее.
Главной причиной развития ринофарингита является попадание на поверхность слизистой оболочки вирусов, бактерий и аллергенов, при этом воспалительный процесс охватывает лимфатическое кольцо и полость носоглотки.
Большой опасности в себе патология не несет, поскольку взрослый человек может откашляться и выплюнуть скопившуюся слизь, даже если сопли стекают по задней стенке горла и оказываются во рту.
Однако заболевание необходимо лечить, поскольку постоянный очаг инфекции может вызвать различные осложнения, вплоть до менингита (бактериальные агенты разносятся через общий кровоток, попадая в различные органы и системы, включая серозную оболочку мозга).
Факторы, провоцирующие развитие ринофарингита:
- постоянное воздействие на слизистую ткань носоглотки раздражающих химических веществ;
- частые простуды и переохлаждения;
- попадание инородных предметов в носоглотку;
- побочный эффект от приема медикаментов;
- нарушения в процессе циркуляции крови по тканям лимфоглоточного кольца и носа;
- травмы и механические повреждения костной перегородки и слизистого эпителия;
- склонность к аллергическим реакциям;
- хронические вирусные и бактериальные поражения.
Если у пациента сильно снижен иммунитет, обычный насморк может повлечь за собой втягивание в процесс воспаления всю гортань, также это провоцируется авитаминозом, несоблюдением режима, частыми стрессами и отсутствием полноценного отдыха.
У больного наблюдаются неприятные ощущения в горле (першение, зуд, присутствие инородного тела), чихание, сухость и заложенность в носовых ходах. Может измениться голос, учащается дыхание.
По причине постоянного дыхания ртом задний ринит может осложниться вторичным наслоением бактериальной инфекции, при этом у пациента повышается температура и резко ухудшается самочувствие.
Задний ринофарингит разделяют на острый и хронический (когда он длится дольше 2-3 недель подряд).
Причинами хронического ринофарингита могут стать гормональные сбои, неправильная работа капилляров в носу (при беременности или вегето-сосудистой дистонии). Тогда считается, что патология протекает в вазомоторной форме . При аллергической предрасположенности, вызывающий ринофарингит, такое заболевание лечат по схеме аллергического насморка .
В зависимости от клинических симптомов, ринофарингит может протекать в катаральной форме , атрофической , с истончением слизистого эпителия и гипертрофической, когда ткань значительно уплотняется.
Помимо медикаментозного лечения синдрома посназального затека, которое назначит врач, после изучения типа возбудителя и детального обследования пациента, ему требуется организовать комфортные условия, в которых терапия заболевания будет проходить эффективнее.
Воспалительный процесс в носоглотке сильно иссушает слизистую ткань, когда сопли текут по задней стенке горла, это мешает спать, человек просыпается, откашливается, ощущает присутствие инородного тела в гортани. Его может беспокоить сухой или влажный кашель.
Чтобы облегчить состояние пациента, во время лечения необходимо создать следующие условия:
- регулярно проветривать комнату, где находится больной, делать влажную уборку, следить за уровнем увлажненности воздуха (показатели должны быть около 50%);
- поддерживать температурный режим – не рекомендуется перегревать воздух выше 22-23°С;
- обеспечить питьевой режим – в течение суток следует выпивать не меньше 2 литров жидкости, включая не только чистую воду, но также зеленый чай, морсы, компоты, соки из свежих фруктов и ягод;
- регулярно удалять слизь из носоглотки;
- спальное место организовать так, чтобы подушка находилась выше, чем обычно – это снизит риск подавиться слизистыми выделениями, ведь когда сопли текут в горло во сне, человек регулярно просыпается от чувства удушья.
Во время лечения пациенту показано соблюдение режима питания и отдыха. Меню должно быть сбалансированным, содержать белки, витамины и полезные микроэлементы, для стимуляции иммунной системы на борьбу с инфекцией.
При аллергической природе ринофарингита необходимо следить за ограничением контакта больного с бытовыми раздражителями и продуктами питания, способными спровоцировать обострение патологии.
Схему медикаментозного лечения подбирает врач, учитывая клинические симптомы, форму заболевания и стадию (протекает острый или хронический воспалительный процесс). Главные составляющие консервативной терапии будут описаны далее.
Препараты из группы антибиотиков назначаются в том случае, когда бактериальная форма процесса подтверждена лабораторными исследованиями – когда сопли стекают по задней стенке гортани, мазок берется непосредственно из носоглотки.
При острой форме патологии можно применять антибиотики в форме капель:
- Новоиманин – препарат на основе природного экстракта зверобоя, активен против грамположительной микробной группы, включая штаммы стафилококка. Способствует регенерации слизистой оболочки, снижает уровень воспаления в носоглотке. Перед использованием Новоиманин разбавляют стерильной водой или раствором глюкозы.
- Фрамицетин – применяется в составе комплексного лечения бактериальных инфекций носа, в том числе, ринофарингита. Закапывают средство от 4 до 6 раз в течение суток, по 2 капли в каждую ноздрю.
- Неомицин – препарат из группы аминогликозидов. Действует только на бактериальную патогенную флору, для лечения вирусных и грибковых форм ринофарингита не применяется. Средством орошается полость носоглотки, либо его вводят в носовые ходы на турундах.
Поскольку при заднем рините сопли стекают в горло, а не скапливаются в носовых ходах, врачи рекомендуют особую технику закапывания препаратов – пациент должен лечь на спину и запрокинуть голову, а после введения капель оставаться в таком положении еще несколько минут.
Спреи с антибактериальными компонентами в терапии ринофарингита считаются менее эффективными, поскольку воспаление локализуется в лимфоглоточном кольце, а орошение не позволит препарату проникнуть во все отдаленные уголки носоглотки.
Однако аэрозоли назначают в комплексной терапии, особенно если патология сопровождается сильной заложенностью и густыми, вязкими слизистыми выделениями, а сопли в горле не отхаркиваются.
Среди таких лекарств можно отметить медикаменты Изофра (спрей на основе фрамицетина), Полидекса (содержит фенилэфрин) и Биопарокс (аэрозоль, активный против грамположительных и грамотрицательных штаммов с выраженным противовоспалительным эффектом).
В тяжелых случаях заболевания показаны пероральный прием препаратов с антибактериальным действием в форме таблеток, либо внутримышечные инъекции.
Для этого рекомендуются препараты следующих групп:
- макролиды – Эритромицин, Мидекамицин, Макропен, Кларитромицин;
- полусинтетические пенициллины – Ампициллин, Амоксициллин, Аугментин;
- цефалоспорины – Цефтриаксон, Цефодокс, Цефалексин, Цефазолин.
Выбор группы и формы препарата осуществляется врачом, в зависимости от типа возбудителя и его устойчивости к лекарственным средствам.
Во время терапии необходимо следить за состоянием больного и отмечать все изменения, во избежание побочных эффектов и осложнений. Если антибиотик не приносит желаемого эффекта после 3-4 суток применения, его заменяют другим.
Список капельных препаратов , которые используются для лечения разных видов насморка, довольно обширен.
Однако учитывая специфичность такого заболевания, как ринофарингит, врачи назначают только определенные из медикаментозных групп в виде спреев и капель местного действия.
Капли, содержащие сосудосуживающий компонент, давно и успешно применяются при лечении различных форм насморка, не является исключением и синдром постназального затека.
Также под воздействием капель снижается количество вырабатываемой слизи, это значительно облегчает дыхание. Но нужно уточнить, что лечение специфических видов насморка предполагает только эпизодическое применение сосудосуживающих средств, в составе комплексной терапии – использовать их можно не дольше 5 дней подряд и в точно указанной доктором дозировке.
Список наиболее эффективных и действенных препаратов:
- На основе ксилометазолина – Галазолин, ДляНос, Ринонорм, Ксимелин. Продолжительность действия этих средств около 4 часов, форма спреев позволяет точнее дозировать введенное лекарство, избегая передозировки.
- На основе оксиметазолина – Називин, Назол Адванс, Фазин. Эти препараты обладают достаточно высокой продолжительностью воздействия, до 12 часов подряд, но противопоказаны пациентам с сахарным диабетом и заболеваниями почек.
- На основе нафазолина – Санорин, Нафазолин, Нафтизин. препараты этого ряда являются самыми доступными, но не менее действенными, чем остальные. В составе капель Санорин также присутствуют вазелиновое масло и эфироль масла эвкалипта, что позволяет не только устранять заложенность носа, но и смягчать слизистую.
Хорошими средствами для лечения насморка считаются Тизин на основе тетразолина и Фариал, включающий активное вещество инданазолин.
Полный список сосудосуживающих капель и их классификацию смотрите в этой статье .
Большой плюс капель и спреев с увлажняющим эффектом состоит в том, что ими можно пользоваться без ограничений, они эффективно смывают с поверхности носовых ходов патогенных микробов и очищают полость носа от скоплений слизи.
Готовятся они на основе морской воды и включают в состав полезные микроэлементы, восстанавливающие эпителий носа и нормализующие работу ресничной ткани.
Самые популярные препараты на основе морской воды:
Применение изотонических растворов оправдано тогда, когда заложенность носа вызвана не отеком ткани, а обильным скоплением слизи – в такой ситуации закапывать увлажняющие препараты будет гораздо более эффективным и безопасным, нежели средства с сосудосуживающим эффектом.
С целью повысить эффект от применения капель и спреев с сосудосуживающим эффектом, производители включают в их состав антигистаминные компоненты, это делает круг применения средств гораздо шире.
Назначают комбинированные капли пациентам с признаками аллергической природы ринита, но не исключено их использование и при простудном насморке:
- Виброцил – выпускается швейцарской компанией в виде спрея, капель и геля. Не рекомендуется его применение дольше 7 дней подряд. Эффективно устраняет заложенность носа и отечность слизистой;
- Санорин-Аналергин – закапывать это средство рекомендуется на ночь, поскольку оно обладает длительным действием;
- Ринофлуимуцил – облегчает дыхание благодаря разжижению вязкого секрета в носу и ускорению его выведения наружу, оказывает сосудосуживающее и антигистаминное действие, можно применять с 3-4 дня после начала насморка.
При передозировке перечисленных средств для носа могут развиться сонливость и замедление психических реакций, поэтому использовать их нужно с осторожностью, соблюдая дозировку и кратность, предписанную лечащим врачом.
Такая разновидность препаратов в лечении ринита назначается при тяжелой форме заболевания, усугубленной обструкцией носовых ходов и чрезмерным расширением сосудов. Также гормональные спреи показаны пациентам с признаками аллергического насморка.
Чаще всего доктора назначают следующие препараты:
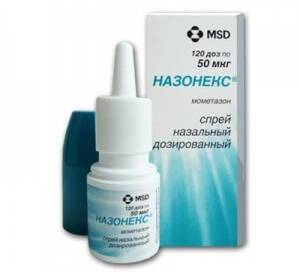
- Назонекс и его аналоги – быстродействующий спрей, эффект применения которого можно будет ощутить уже через 12 часов после первого введения. Не влияет на организм, поскольку активное вещество впитывается в ткань слизистой и воздействует системно;
- Беконазе – спрей, устраняющий отечность ткани, снижающий уровень воспаления и избавляющий от признаков аллергического насморка. Применяют 3-4 раза в сутки по 1 дозе в каждую ноздрю;
- Насобек – гормональное средство, которое нужно вводить 2-4 раза в сутки в каждый носовой ход, в ходе терапии дозировка постепенно снижается.
При продолжительном использовании гормональных средств снижается местная иммунная реакция слизистых оболочек носа, поэтом длительность применения определяется врачом, индивидуально для каждого пациента.
Помимо перечисленных групп назальных капель, часто назначаются препараты Протаргол и Колларгол – в их состав включено коллоидное серебро.
Когда активный компонент попадает на поверхность воспаленной слизистой ткани, он оказывает вяжущий, противовоспалительный и подсушивающий эффект.
Применение этих капель обосновано даже при хронической форме ринитов различной этиологии, включая бактериальные и гипертрофические.
Чтобы очистить полость носоглотки от слизи максимально, нужно не только использовать спреи на основе морской воды, но и проводить процедуры промывания.
Поскольку при заднем рините сопли собираются в горле, стекая по задней стенке и вызывая там воспалительный процесс, промывать эту область также необходимо.
Ринофарингит, особенно осложненный бактериальной инфекцией, вылечить можно только комплексно, с промыванием всей полости носоглотки, оно убивает патогенную флору, удаляет бактериальный и слизистый налет и позволяет вывести сопли из горла.
- Для промывания нужно приготовить солевой раствор, растворив в стакане воды треть чайной ложки поваренной соли.
- Затем заполнить раствором мягкую спринцовку и встать над раковиной, нагнувшись в положении под прямым углом. Рот должен быть открыт, язык высунут.
- Наконечник спринцовки вводится в ноздрю, затем вода медленно выдавливается, проходя через полость носоглотки и выливаясь изо рта.
После процедуры необходимо очистить ноздрю от остатков раствора и слизи, затем повторить то же самое со вторым носовым ходом.
Простой способ промывания предусматривает приготовление солевого раствора или отвара лечебных трав и втягивание жидкости обеими ноздрями попеременно. Часть раствора, попавшую в рот, нужно выплюнуть, затем прополоскать горло кипяченой водой.
Этот способ, при наличии соплей в горле, считается менее эффективным, поскольку не позволяет промыть заднюю часть носоглотки, где скапливается основная часть бактериальной инфекции.
- отвары лечебных трав – календулы, ромашки, эвкалипта, череды, подорожника, мяты. Отвар готовится так: 1 ст.л. сухой травы заливается стаканом кипятка, затем настаивается 20-30 минут, процеживается через марлю. Можно готовить отвар из одного вида травы, либо сделать противовоспалительный сбор;
- аптечные антисептики – Фурацилин, Мирамистин, Хлоргексидин;
- солевой раствор или 0.9% Натрия хлорид – недорогое аптечное средство под названием физраствор мягко очищает носоглотку, разжижает густую слизь и способствует ее выведению.
Промывать нос не рекомендуется, если на фоне синдрома постназального затека у пациента есть признаки отита (острого воспаления ушей), произошла перфорация мембраны перепонки или присутствуют опухолевые новообразования на слизистой ткани.
Чтобы полоскание горла принесло максимальный эффект, нужно проводить его правильно. Для этого необходимо запрокидывать голову назад, а язык высовывать вперед, во время полоскания произносить долгий звук «Ы», а набирать жидкость в рот нужно маленькими порциями.
После нескольких этапов, каждый по 30-60 секунд, нужно ополоснуть горло кипяченой водой и не есть ничего хотя бы 20 минут.
- Фурацилин. Таблетка растирается в мелкий порошок и растворяется в воде, можно прокипятить ее (состав готовится из расчета 1 таблетка на 100 мл воды).
- Содно-солевой раствор. В 1 литр кипяченой теплой воды добавляются по чайной ложке соды и поваренной соли, готовым составом проводят полоскание не менее 3-4 раз в течение дня. Многие пациенты добавляют туда несколько капель йода, для максимального дезинфицирующего эффекта.
- Хлоргексидин. Это аптечное средство недорого стоит и помогает эффективно избавиться от вирусных и бактериальных агентов в полости носоглотки. Полоскание нужно проводить осторожно, чтобы не заглатывать раствор, проводить процедуру 3 раза в день.
- Хлорофиллипт. Это спиртовой раствор с эвкалиптовым экстрактом, он обладает выраженными противомикробными свойствами. Нужно развести небольшое количество препарата в стакане воды и полоскать горло трижды в день.
- Сбор из ромашки и календулы . Эти травы известны своими заживляющими, противовоспалительными и антимикробными свойствами. Предварительно настоянный и процеженный отвар нужно подогреть до 30-32°С и ополаскивать им горло как можно чаще.
Многие люди используют для полоскания горла 3% перекись водорода, растворив одну ложку в 100 мл воды. Однако этот способ не всегда одобряют врачи, поскольку можно случайно проглотить раствор.
Проведение ингаляций позволяет достичь двойного эффекта – снять воспаление и убить микробов не только на поверхности слизистой носа, но и в полости носоглотки. Для этого нужно дышать попеременно то носом, то ртом.
Все виды ингаляций и препараты для их проведения при рините описаны здесь , а при кашле тут.
Процедуры рекомендуется проводить не менее 2-3 раз в сутки, используя следующие средства:
- Физраствор . Препарат не сушит слизистую оболочку, способствует разжижению и выводу густой слизи, стимулирует местный иммунитет, повышает эффективность остальных средств, которые будут дальше использованы для промывания носа и полоскания горла.
- Пищевая сода . Вдыхание щелочных частиц помогает успокоить раздраженную слизистую ткань, очистить ее от бактериального налета и снизить уровень воспаления. Если проводится паровая ингаляция, к соде можно добавить несколько капель йода или раздавить пару зубков чеснока.
- Эфирные масла – облегчают дыхание, восстанавливают ткани, убивают микробов. Можно делать паровые ингаляции с эфиролями чайного дерева, сосны, мяты, апельсина, туи, ромашки, лаванды, пихты. Добавлять масла в небулайзер строго запрещено, итогом может стать поломка прибора (ультразвукового), а для пациента – масляная пневмония .
- Отвары трав. Для проведения паровой ингаляции можно подготовить сбор из ромашки, мяты, календулы, подорожника и шалфея. Травы берутся по 1 чайной ложке и заливаются кипятком. По мере остывания воды травы настоятся, а пар приобретет нужную температуру – 35-38°С.
Можно проводить ингаляции не только паровым способом, но и используя небулайзер, но этот прибор подходит больше для использования в нем лекарственных средств.
Во время лечения назальной слизи стекающей в горло на небулайзере проводят процедуры с антибиотиками, разжижающими и противовоспалительными средствами – это Лазолван, Ринофлуимуцил, физраствор, спиртовая настойка прополиса.
Если пациент отмечает у себя постоянные проблемы с носовым дыханием, которая не сопровождается обильным выделением слизи из носовых ходов – вполне возможно, что это симптомы заднего ринита. Его опасность состоит в постоянном попадании слизистого секрета в горло, что вызывает разлитое воспаление всей полости носоглотки.
Поэтому при подозрительных симптомах, таких как заложенность носа, храп по ночам, появление кашля и першения в горле, необходимо обратиться к ЛОР врачу, для обследования и назначения адекватной терапии.
источник
В основном ринит считают обыденной проблемой, маленькой неприятностью, но никак не болезнью. Зачастую подобная тревожная симптоматика просто игнорируется до тех пор, пока не возникают более серьезные осложнения. Не стоит оставлять без внимания желтые сопли. Они могут сигнализировать заболевшему о значительном ухудшении его состояния здоровья.
Секреция с характерным ярко-желтым цветом указывает на начало гнойных процессов, которые сопровождаются серьезным воспалением носоглотки. Если знать, почему появляется желтая липкая слизь, каковы последствия вызвавшего ее заболевания, то можно предотвратить ее возникновение и провести соответствующее лечение, если данный процесс все-таки начал развиваться.
Желтый оттенок тягучих назальных выделений является свидетельством наличия в них погибших лейкоцитов, которые защищают нас от патогенных бактерий. Обычно подобные выделения называют гноем.
Некоторые врачи утверждают, что желтоватый оттенок соплей, когда больной высмаркивается, указывает на то, что недуг отступает. В определенных случаях так оно и есть. Подобный вывод должен быть основан на состоянии, когда слизистые массы не накапливаются в пазухах, а могут свободно выходить из носового прохода.
Во время протекания гайморита, фронтита и прочих болезней синуситового ряда, густые желтые выделения (сопли) — признак активной выработки и скопления гноя. Они отличаются вязкой и густой консистенцией, накапливаются в пазухах, могут стекать по задней стенке носоглотки. Это говорит не об улучшении состояния больного, а об острой стадии заболевания и необходимости адекватного лечения.
Главное понимать происхождение той или иной симптоматики. Это дает возможность подобрать адекватную и эффективную терапию. Диагностировать болезнь должен специалист, но и пациенту надо знать, какие причины могут спровоцировать желтые густые сопли у взрослого.
Одним из вероятных факторов возникновения слизи желтого цвета при насморке может быть киста (образование в назальной слизистой, которое наполняет жидкость). В условиях чрезмерного напряжения, к примеру, высмаркивания, киста может прорваться, и жидкость из нее начнет вытекать.
Желтый или оранжеватый оттенок может напугать больного, но это явление временное, оно быстро проходит. К сожалению, после того, как киста лопнула, через определенный промежуток времени она вновь затянется и ее наполнит жидкое содержимое.
Человек может даже и не подозревать, что в его носу вяло протекает воспалительный процесс. Свидетельством этого могут быть только сопли зеленого оттенка у взрослого или желтоватые еле заметные выделения. В основном такое наблюдается по утрам во время сморкания.
От хронического острый процесс воспаления отличается наличием таких симптомов как: повышенная температура тела, упадок сил, боль в голове, озноб, болевые ощущения в горле и прочее. Если помимо ринита с желтыми оттенком соплей присутствует и другая симптоматика, то следует как можно скорее обратиться за помощью к ЛОРу и провести правильное лечение.
В основном считают, что во время аллергии наблюдаются прозрачные сопли. Однако у некоторых больных к аллергии присоединяется и бактериальная инфекция, во время которой назальная слизь приобретает зеленоватый или светло желтый оттенок, возможно также появление соплей с ярко оранжевым цветом.
У тех, кто много курит, также возникают жалобы на проявления в виде желтых соплей. Дело в том, что сигаретный дым раздражает слизистую оболочку.
При рините некоторые люди лечатся разными фармацевтическими средствами, которые при смешивании со слизистыми массами, могут повлиять на смену их цвета. Это не патология. Главное верно определить препарат, который стал причиной такого эффекта, к примеру «Протаргол».
К возможным диагнозам, одним из проявлений которых являются сопли желтоватого оттенка, можно отнести следующее:
- Ринит, возникающий как следствие стресса или длительного пребывания на холоде. По причине нахождения в носовой полости множества различных микроорганизмов к обычному насморку может присоединиться бактериальная инфекция.
- Простуды и вирусные инфекции. Довольно часто к насморку, имеющему вирусное происхождение, присоединяется бактериальная инфекция. Если вы страдаете от вируса, вероятным вариантом развития заболевания будет осложнение в виде бактериального поражения носовых ходов и задней стенки глотки. При этом у назальных выделений появитсяжелтоватый с зеленым оттенок. Это реакция местной микрофлоры на снижение иммунитета.
- Аденоидит. С этой проблемой сталкиваются маленькие дети, реже подростки. В очень редких случаях болезнь появляется у взрослых. Доктор Комаровский рекомендует родителям не затягивать с решением этой проблемы и вместо того, чтобы самостоятельно изучать перечень показаний или противопоказаний к удалению аденоидов,обратиться за квалифицированной помощью к современным врачам.
- Хронический воспалительный процесс, спровоцированный инородным телом, оказавшимся в носовой полости.
- Озена. Речь идет о зловонном насморке, вызванном нетипичной микрофлорой носоглотки и разрушительными процессами, протекающими в ее слизистом покрытии. У этого недуга симптоматика кроме желтых назальных выделений включает неприятный запах. Ринорея сопровождается выделением корочек, имеющих желтый с зеленым оттенок.
- Онкологические заболевания, которые дислоцируются в слизистом покрытии носовых ходов. Ранние стадии недуга для больного могут пройти незамеченными. Их сопровождает лишь выделение назальной слизи желтовато-зеленой цветовой гаммы.
- Воспаления слизистого покрытия в придаточных пазухах носа, называемые синуситом. В случаях запущенного ринита бактериальное поражение может распространиться на околоносовые пазухи.
Без надлежащей терапии синусит приобретает хронический характер и напоминает о себе каждый раз после длительного пребывания в сырости и холоде.
Воспалительные процессы при этом заболевании сопровождаются болевыми ощущениями в области пораженных пазух, повышением температурного показателя тела, ознобом, слабостью и головными болями.
источник
Нос дышит но сопли в горле. Стекает слизь по задней стенке горла – что за симптом, как лечить. Особенность устранения проблемы у детей
Многие сталкиваются с проблемой, когда слизь из носа стекает в горло, остается на задней стенке гортани и вызывает очень неприятные ощущения. После лечения наступает кратковременное облегчение, а затем скопление соплей в горле появляется вновь. Решить проблему раз и навсегда можно только полностью устранив причину этого явления. Симптоматическое лечение в данном случае неэффективно. Поэтому консультация с врачом и тщательная диагностика в данном случае просто необходимы.
Причин, почему скапливаются сопли в горле, существует очень много. Это может происходить под влиянием раздражающих факторов окружающей среды, а также быть симптомом различных заболеваний внутренних органов. Именно поэтому, кроме наружного осмотра, понадобится еще несколько лабораторных исследований: анализ крови, анализ мокроты и др. Наиболее часто постоянные сопли в носоглотке собираются из-за воспалительных процессов в верхних дыхательных путях, которые могут быть вызваны:
- аллергическими реакциями;
- патологией развития носоглотки;
- грибковыми заболеваниями;
- вирусными инфекциями;
- механическим раздражением.
Если вовремя не начать соответствующее лечение, то сопли стекают по задней стенке в горло, и инфекция таким образом распространяется дальше. Следствием становится бронхит, который постепенно развивается в воспаление легких. Вот почему так важно не оставлять этот вроде бы безобидный симптом без внимания.

Еще одна причина, почему сопли стекают по задней стенка горла, – это ее постоянное раздражение. Негативными факторами могут стать: активное или пассивное курение, слишком сухой воздух в помещении, очень острая или горячая пища, алкогольные или газированные напитки. Иногда сопли между горлом и носом собираются при неправильном положении головы во время сна, когда подушка слишком низкая и голова оказывается запрокинутой вверх.
Эффективность лечения напрямую зависит от того, насколько точно определена причина, по которой образуются густые сопли в носоглотке у взрослого. Точно выяснить ее непросто и сделать это может лишь врач. Самолечение способно не только усугубить ситуацию, но и осложнить диагностику.

О том, что между носом и горлом скапливается слизь, четко сигналят такие симптомы:
- постоянное першение в горле, желание прокашляться;
- неприятное ощущение соплей в горле;
- присутствие комков слизи в откашливающейся мокроте;
- затруднение глотания, возможна легкая боль;
- чувство жжения, раздражения на задней стенке горла.
Если эти симптомы присутствуют в течение нескольких дней, даже при отсутствии повышенной температуры тела, нужно обязательно показаться врачу.
Справиться с проблемой на начальной стадии достаточно легко. Но если инфекция проникнет вглубь горла, понадобятся сильные антибактериальные препараты.
Быстро устранить сопли в горле способно только всестороннее комплексное лечение. Первое, что нужно сделать, – это устранить раздражение. С этим хорошо справляются противовоспалительные лекарственные средства. Но, в зависимости от причин и индивидуальных особенностей течения выявленного заболевания к лечению подключаются и другие препараты:
Применение сосудосуживающих препаратов, которыми большинство пытается вылечить сопли в горле самостоятельно, в данном случае абсолютно неэффективно. Более того, они пересушивают заднюю стенку носоглотки и вызывают еще большее выделение слизи. К тому же эти капли имеют целый ряд противопоказаний. Поэтому их использование без назначения врача крайне нежелательно.
Из физиотерапевтических процедур, чтобы убрать вязкие сопли в носоглотке, часто назначаются ингаляции, способствующие лучшему отхождению мокроты, и кварцевание, которое имеет сильное бактерицидное действие. Хороший эффект оказывает промывание горла раствором фурацилина, йодно-солевым или отварами трав: ромашки, шалфея, эвкалипта, мать-и-мачехи.

Очень важно довести начатое лечение до конца. Даже если останется лишь небольшой очаг инфекции, постоянные сопли в носоглотке вернутся вновь. Обычно по окончании курса лечения врач назначает повторный мазок на микрофлору, чтобы убедиться в полном отсутствии инфекции. Помните, что игнорирование этого симптома или неадекватное лечение может привести к серьезным хроническим заболеваниям.
Во время сезонной вирусной эпидемии, в силу аллергических реакций или проникновения в носовые пазухи бактерий, насморк явление вполне закономерное и легко устраняемое. Но если слизь собирается в носоглотке — это повод для обращения к отоларингологу.
Помимо того, что сопли в горле доставляют дискомфорт, необходимо определить причину их появления и применить лечение соответствующее данному случаю.
Выстланы слизистой оболочкой, которая вырабатывает секрет для защиты от проникновения вирусов или бактерий. В момент инфекции срабатывает защитная реакция иммунной системы, стимулируя выработку слизи в разы.
Место ее концентрации носовые пазухи, но нередко скапливаются сопли в носоглотке.
Справка. Наличие слизи в носоглотке, это защита организма от проникновения в бронхи и легкие инфекции.
После купирования заболевания, выработка секрета нормализуется и прекращается насморк. Не редки случаи, когда у неинфицированного человека наблюдается ощущение «комка» в горле по причине:
Формируются и выделяются сгустки из носоглотки по причине связанной с анатомическими аномалиями ( , носовая перегородка, отек горла), как правило, удаляются оперативным путем.
Для устранения заднего ринита существует несколько методов: лечение медикаментозным путем, применение народных средств, промывание носовых пазух, ингаляция. Нередко назначается комплексная терапия, включающая в себя два и более метода.
Если существующий длительное время комок в носоглотке не отхаркивается, необходимо обратиться к отоларингологу для назначения лечения. С данным диагнозом применяют:
Если сопли в носоглотке следствие аллергической реакции, назначается Супрастин или Лоратадин .
Внимание! Большая часть препаратов для лечения заднего ринита, имеют побочные действия. Перед применением необходима консультация лечащего врача.
Средства народной медицины применяют в комплексе с медикаментозным лечением, они усиливают эффект последних. Несколько рекомендаций, как избавиться от соплей в носоглотке, при помощи народной медицины:
В народной медицине предусмотрен состав из календулы и меда для внутреннего применения. Для этого берутся равные части меда и лепестков календулы, смешиваются, принимаются внутрь три раза в день по 0,5 столовой ложки.
Процедура доступна для применения в домашних условиях. Вымывая излишки секрета, удаляются бактерии и вирусы, устраняется пересыхание слизистой.
Сопли в носоглотке у взрослого, лечение которых необходимо производить своевременно, являются одной из популярных жалоб на приеме у терапевта и ЛОР-врача.
У абсолютно здорового человека каждодневно в организме вырабатывается около двух литров слизи, которая делает дыхательные пути влажными и чистыми, позволяя нормально дышать. Слизь уходит в конец носоглотки, после чего сглатывается человеком. В результате определенных заболеваний в носоглотке резко увеличивается количество слизи, в итоге пациент испытывает дискомфорт и его мучает постоянное желание отхаркивать. Чем больше слизи, тем тяжелее человеку дышать, говорить и есть. Как правило, появляется и дурной запах изо рта.
Густые сопли в носоглотке у взрослого не стекают, а скапливаются. Последствием этого становится сильная боль горла, которая переходит в хроническую и сопровождается кашлем.
Воспаление носоглотки сопровождается следующими симптомами:
- В горле першит и жжет
- Присутствует сухой кашель
- Нос заложен, слизистая носа воспалена. Дыхание через нос затруднено, при разговоре слышна гнусавость
- Боли в затылке
- Охриплый голос.
Если заболевание распространяется на слизистую оболочку слуховых труб, то начинает щелкать в ушах, ухудшается слух. Повышения температуры тела, как правило, не происходит (у детей температура тела может увеличиться).
Причины воспаления носоглотки довольно разнообразны. Одной из основных причин является местное или общее переохлаждение. К другим популярным источникам заболевания относятся такие, как:
- Продолжительное вдыхание ледяного воздуха через рот
- Разговор в течение продолжительного времени
- Сильное перенапряжение голосовых связок
- Промоченные ноги под дождем, холодные погодные условия
- Курение и злоупотребление алкоголем.
К утру носоглотка воспаляется. При своевременном реагировании на эту проблему, можно быстро с ней справиться. Если болезнь пустить на самотек, то могут появиться довольно серьезные заболевания, вроде ангины или бронхита, лечить которые намного сложнее.
Лечение воспаления носоглотки подобно борьбе с острым насморком. Так, хорошим средством является Протаргол или Колларгол (по 5 капель 3 раза в день). Взрослых лечат 5% растворам (детям подойдет 2%). Также назначаются сосудосуживающие капли, при повышении температуры тела – ацетилсалициловая кислота (аспирин), антибактериальные препараты. Также рекомендуют витамины и физиопроцедуры.
Курс лечения воспаления носоглотки сводится к следующим мероприятиям.
- Промывание носа солевыми растворами. Можно купить в аптеке (препараты на основе морской воды) или приготовить самостоятельно в домашних условиях. Возьмите простую кухонную или йодированную соль и разведите 1 ложку в 1 литре кипяченой воды. Нос нужно закапывать каждые 2-3 часа. При помощи данного метода можно избавиться от слизи, прочистить нос (способ подходит и для лечения насморка детей, даже грудных). Перед применением средства нужно проконсультироваться с врачом, чтобы он назначил правильную дозировку. Продолжительность лечения не должна превышать 7 дней, иначе наступит превыкание.
- При аллергическом ринофарингите назначают антигистаминные препараты.
- Для снятия воспаления с носоглотки применяют местные антисептики, такие как таблетки, леденцы, спреи. Перед тем, как их использовать, следует очистить слизистую оболочку носоглотки от вязкого секрета. Для этого можно прибегнуть к народной медицине: возьмите 1 столовую ложку шалфея и заварите на водяной бане в 0,5 литра воды. Горло необходимо полоскать 4-5 раз в день. Также можно применять и другие лекарственные травы, например, сочетание корня солодки и листьев мать-и-мачехи. Все эти средства способствуют отхождению слизи.
- Для снятия отечности глотки назначают такие препараты, как Люголь, Йокса, Повидон-Йода.
- При хронической форме воспаления носоглотки лечение проводят при помощи физиотерапевтических методов: УВЧ, прогревание. Сегодня широко используют биорезонансную терапию, которая основана на влиянии электромагнитных колебаний на органы человека.
Народные средства применяются в качестве дополнительных к основным медикаментам, назначенным доктором. Перед использованием таких средств следует обязательно поговорить со своим лечащим врачом:
Уменьшению количества слизи способствует специальная диета. Во-первых, нужно употреблять много жидкости (не менее 2 литров воды в день). В меню должны присутствовать продукты, богатые на витамины E и C. Также рекомендована специальная дыхательная гимнастика, как ее проводить, подскажет вам ваш лечащий врач.
Профилактикой такого заболевания, как воспаление носоглотки, необходимо начинать заниматься еще в раннем возрасте путем использования закаливающих процедур. Для повышения иммунитета употребляют комплексы витаминов, натуральные соки, разнообразные морсы, содержащие большое количество витамина C.
Большое значение имеет здоровая пища, правильный рацион помогает выработать способность организма к сопротивлению вирусам и инфекциям. Обязательно стоит отказаться от вредных привычек, свое время следует посвятить пробежкам, занятиям в спортзале, посещению бассейна.
Как правило, воспаление носоглотки вызывается простым насморком. Поэтому при его появлении следует обязательно обратиться к врачу и принять меры, а не дожидаться осложнений.
Острые или хронические воспалительные заболевания органов дыхательных путей приводят к ному, что у человека скапливаются сопли в горле. От такого неприятного симптома необходимо как можно скорее избавиться, потому что патологическая слизь провоцирует возникновение вторичного воспаления и его распространение на здоровые ткани. Лечить такую болезнь будет врач-отоларинголог. Именно он, основываясь на результатах диагностического обследования, назначит оптимальную и комплексную схему терапии.
Постоянные сопли в горле раздражают слизистую носоглотки, провоцируют кашель, чихание, чувство першения, мешают нормально дышать. Причины, по которым возникают такие симптомы, могут быть разнообразными, самыми распространенными являются такие:
- Острые и хронические заболевания ЛОР-органов. Возбудителями таких патологий являются вирусы, грибки, бактерии. Активное размножение патогена приводит к воспалению и раздражению нежной слизистой носоглотки у ребенка или взрослого. В результате у больного болит горло, из носа текут постоянно сопли, беспокоит кашель, появляется чувство, будто в глотке застрял комок.
- Аллергическая реакция. Прозрачные и густые сопли без температуры могут свидетельствовать о развитии аллергии. После попадания чужеродного белка в организм, иммунитет некоторых людей слишком бурно реагирует на внедрение. В результате слизистые носа, глаз, горла воспаляются и отекают, у больного постоянно текут слезы и сопли, беспокоит першение и боль в горле.
- Болезни органов ЖКТ. Вязкие сопли в носоглотке, ощущение жжения, неприятный запах изо рта, дискомфорт при глотании — распространенные симптомы рефлюкс-гастрита и язвы желудка. Похожие признаки появляются у беременной на разных сроках. При беременности функционирование внутренних органов меняется, в результате, желудочные соки из-за ослабления деятельности пищевода попадают в просвет между носом и горлом, способствуя обильному выделению мокроты.
Зеленые сопли может вызвать неконтролируемое применение сосудосуживающих назальных препаратов. В этой ситуации причиной насморка является раздражение, пересушивание и воспаление слизистой. В качестве защитной реакции в носу выделяется много слизи. Сопли спускаются в глотку, собираются там и плохо отхаркиваются. Иногда может беспокоить , но у человека нет температуры.
Неблагоприятная экологическая обстановка, присутствие в воздухе большого количества частичек пыли и химических веществ негативно влияют на органы дыхания. Если человек долго контактирует с такими раздражителями, его нос становится постоянно заложен, слизистая отекает и воспаляется, по утрам, в течение дня и ночью идут обильные сопли, копятся в носоглотке, давят, мешают спать и заниматься повседневными делами. Из-за отека человек хрипит, а во время сна храпит.
Чтобы вылечить сопли в горле у ребенка или взрослого и предотвратить их дальнейшее скопление, важно сначала выяснить причины такого состояния. Поэтому, если такие симптомы замучили человека, ему необходимо сначала записаться на консультацию к ЛОР-врачу. После первичного осмотра и сбора анамнеза нужно пройти ряд дополнительных диагностических процедур, которые помогут определить точный диагноз. Диагностика включает такие методы:
- общеклинический анализ крови и мочи;
- аллергопробы;
- риноскопия;
- фарингоскопия;
- бактериологический посев;
- микробиологическое исследование мазка;
- рентгенография околоносовых пазух;
- КТ, МРТ, УЗИ.
Если красное горло у ребенка и застой слизи в носоглотке являются симптомом заражения вирусной инфекцией, доктор прописывает противовирусные препараты, такие как:
Белые или желтые сопли, содержащие гнойные сгустки, свидетельствуют о присоединении бактериальной инфекции. В этом случае лечение проводится с помощью антибиотиков:
Когда нос заложено, а также образуется белый налет в горле, это является признаком поражения носоглотки грибковой инфекцией. Убрать сопли и вылечить кандидоз помогут такие препараты:
Если носоглотка отекла, воспалилась, першит в горле, а слизь застряла в глотке и ее не получается проглотить, доктор прописывает антигистаминные лекарства:
Сопли в горле у взрослого с кровью свидетельствуют об истончении и раздражения слизистой. Избавиться от насморка и укрепить местный иммунитет помогут витаминно-минеральные комплексы и иммуномодулирующие средства. Слизистые включения затекают в органы дыхания, застревают и их не удается отхаркнуть, прописывают муколитические препараты:

- «Лазолван»;
- «Мукопронт».
Когда сопли стекают в горло, прогрессирует воспаление и температур поднимается выше 37,9 °C, назначают жаропонижающие средства:
У годовалого ребенка сопли в горле могут быть симптомом врожденных аномалий строения носоглотки. Часто проникновение в носовую полость чужеродного предмета провоцирует обильное выделение слизи. Важно как можно скорее извлечь предмет из носового прохода, иначе последствия могут быть непредсказуемы.
Если сопли опустились в горло и застряли там, вывести мокроту и прочистить дыхательные пути можно методом промываний. В домашних условиях промыть носоглотку можно с помощью спринцовки или шприца без иглы. А также необходимо приготовить антисептический раствор. В качестве основы рекомендуется использовать настой из ромашки, календулы, зверобоя, содовый или солевой раствор, разбавленный в воде «Фурацилин», «Мирамистин», «Йодинол».
Обычный насморк редко вызывает серьезное беспокойство и опасения пациентов, но когда постоянно текут сопли в горло, то такое состояние уже начинает раздражать и причиняет серьезный дискомфорт.
Большинство больных обращаются к доктору с этой проблемой спустя несколько недель, месяцев и даже лет, когда процесс переходит в хроническую стадию.
Рассмотрим, что представляет собой это отделяемое в глотке и какие способы применяются для лечения.
Слизистая верхних дыхательных путей выстлана особым эпителием, который продуцирует слизь в небольшом количестве. Частицы пыли, бактерии и другие вещества, которые поступают в нос в процессе дыхания, начинают обволакиваться этой слизью для защиты и ее удаления.
Медленно продвигаясь по всей длине носа, эти так называемые сопли стекают по задней поверхности глотки. В норме такой «регулярный» процесс образования и стекания отделяемого (соплей) не ощущается. При развитии патологических процессов слизь начинает продуцироваться в большом количестве. На нее наслаиваются многочисленные бактерии, микробы, грибки, которые меняют ее цвет и консистенцию. Такие выделения начинают раздражать пациента, и он чувствует, как они стекают по стенке глотки и старается отхаркивать их.
Причиной скопления слизи, похожей на сопли, становятся различные состояния. Цвет и консистенция таких выделений может различаться в зависимости от возбудителя болезни, причины и стадии патологического процесса и других факторов.
Что становится причиной этого симптома:
Бактериальная инфекция . Различные виды бактерий (стафилококки, пневмококки и др.) попадают в организм воздушно-капельным путем и вызывают развитие воспалительного процесса. При этом отделяемое выходит через нос или по стенке в горле стекают сопли. Выделения при этих процессах чаще всего меняют свой цвет от бледно-желтого до зеленого. Запущенная стадия бактериального воспаления проявляется густыми зелеными выделениями с гнилостным неприятным запахом.
Вирусы . Попадая на слизистую дыхательных путей, эти микроорганизмы вызывают развитие воспалительного процесса. Пациента беспокоит высокая температура, сопли в горле, боль в горле, кашель и другие признаки простуды. В носоглотке постоянно скапливается слизь, которая может быть сначала прозрачной, а через несколько дней густеет и приобретает зеленоватый оттенок из-за присоединения бактериальной микрофлоры.
Грибки . В норме во рту обитает небольшое количество грибков. Пока иммунитет нормально выполняет свои функции, грибки ничем не проявляют себя. При снижении иммунитета и других неблагоприятных факторах эти грибки начинают активно расти, вызывая появления отделяемого и других неприятных ощущений. Выделения при грибковой инфекции могут быть разного цвета, в зависимости от вида грибка. Так, при кандидозе они с белыми творожистыми вкраплениями, а при аспергиллезе могут быть с черным оттенком.
Аллергия . Когда больной спрашивает, что делать, если сопли в горле не прекращаются в весенне-летний период, то в первую очередь нужно задуматься об . Отделяемое при этом прозрачное на первых порах и часто характеризуется пациентами как «водичка из носа». Она возникает только при контакте с причинным аллергеном. Если к аллергии присоединяется бактериальная инфекция, то цвет выделений может меняться.
Опухоли . Кисты, полипы, злокачественные процессы в носоглотке – все это может проявиться чувством постоянного выделения слизи изо рта, особенно на ранних стадиях. При этом нос дышит, но сопли в горле все равно есть. Позднее присоединяются другие неприятные симптомы и на этот признак болезни человек уже просто не обращает внимания.
Травма, ушибы и переломы . Человеческий нос состоит из нескольких тонких костей и хрящей, и он очень легко травмируется. Бывают ситуации, когда больной не придает значения травмам и ушибам этой области, а впоследствии это вызывает искривление носовой перегородки и хронически повышенное образование соплей.

На тот момент больной М. к доктору не обращался, поскольку нос практически не болел и сохранил свою первоначальную форму. При осмотре: выраженное искривление перегородки влево и компенсаторный гипертрофический ринит справа. Пациенту было рекомендовано оперативное вмешательство. Через месяц после проведения операции носовое дыхание восстановилось полностью и выделение слизи прекратилось. Источник: сайт

Болезни околоносовых пазух (гаймориты, фронтиты, этмоидиты и другие) . Эта проблема вызывает повышенное образование слизи в носу и пазухах, которая выходит через ноздри и стекает по задней стенке глотки.
Интересно! Виновниками развития синуситов могут быть разные причины . Одним из диагностических сложных синуситов является одонтогенный гайморит. Это случай, когда развитие воспаления в верхнечелюстной пазухе вызывает кариозный или другой процесс в зубах верхней челюсти. Сложность состоит в том, что без лечения зубов избавиться от воспаления и хронических соплей невозможно. Антибиотики только приглушат процесс, но при малейшей возможности он снова обострится. Поэтому прежде всего нужно посетить стоматолога.
Хронические и острые болезни носа . Различные виды ринита (гипертрофический, аллергический, озена и др.) – все они сопровождаются периодическим или регулярным выделением соплей.
Болезни полости рта и миндалин (фарингит, тонзиллит, стоматит и другие) . Любое внешнее влияние и нарушение системы гомеостаза вызывает гиперпродукцию слизи, как проявление защитной реакции организма.
Патология гортани и нижних дыхательных путей (ларингит, трахеит, бронхит) . При этой патологии сопли не стекают по глотке, но постоянно накапливаются во рту, что вызывает раздражение глотки и мучительный кашель.

- частое использование сосудосуживающих капель при насморке вызывает повышенную ломкость сосудов, поэтому появляются сопли в горле с кровью;
- некоторые виды вирусов при простуде делают слабой сосудистую стенку и мелкие сосуды легко разрываются;
- человек так сильно сморкается и отхаркивает эту слизь, что от чрезмерных усилий мелкие сосуды ломаются;
- прием некоторых лекарственных средств (антикоагулянты) разжижает кровь и увеличивает риск носовых кровотечений;
- больной любит ковырять в носу пальцем и другими предметами, чтобы удалить корки, а параллельно травмирует сосуды.
Если в отделяемом появились прожилки крови, то не стоит сразу паниковать. Опасность представляют массивные кровотечения из носоглотки, которые человек не может сам остановить. Заметив кровь в слизи, нужно акцентировать на это внимание своего доктора, чтобы не пропустить серьезное заболевание.
Для диагностики доктор в первую очередь тщательно собирает анамнез у пациента, уточняя, когда началось выделение этой слизи и с чем связывает ее появление сам больной. Обращают внимание на условия жизни человека, микроклимат в помещении и наличие вредных привычек. Ведь любой из этих факторов может дать этот симптом.
Затем приступают к осмотру. Доктор внимательно изучает полость носа, обращая внимание на расположение перегородки, состояние носовых раковин и наличие новообразований в этой области. Затем осматривают полость рта и носоглотки.
Золотым стандартом диагностики этой труднодоступной области является эндоскопия. Она поможет заметить аденоиды, новообразования и другие процессы в носоглотке, которые могут быть не доступны для осмотра в зеркалах.
В конце осматривают гортань и при необходимости направляют пациента на дополнительные исследования:
- бактериологический посев из носа и глотки;
- рентгенограмма придаточных пазух;
- общеклинические исследования (общие анализы крови, мочи и др.);
- КТ, МРТ;
- консультация стоматолога, аллерголога и др.
Как убрать мучительные для больного выделения из глотки,для этого нужно выяснить их причину и воздействовать на нее.
Если стоят сопли в горле, лечение проводят препаратами и процедурами:
- При бактериальном воспалении используют антибиотики с учетом чувствительности возбудителя.
- При вирусном воспалении используют интерфероны на начальных стадиях и симптоматические средства.
- При аллергии предпочтение отдают антигистаминным препаратам.
- При грибковом поражении используют антимикотические средства.
- Промывают нос отварами целебных растений и солевыми растворами.
- Физиолечение (лазеротерапия, УВЧ, УФО и др.).
- Гомеопатичекие средства (Синупрет, Тонзипрет и др.).
- Отхаркивающие препараты, если сопли в горле не отхаркиваются, и средства, разжижающие вязкую мокроту.
- Хирургическое лечение в случае необходимости (септопластика, аденотомия и др.).

Доктор выясняет провоцирующий фактор и воздействует на него. Какие особенные состояния чаще встречаются у детей:
- аденоиды . Одна из самых распространенных причин насморка и отделяемого в глотке у детей;
- пищевая аллергия . Выбор неподходящего по возрасту рациона может стать причиной выделений и извращённой реакции организма ребенка;
- ринолиты (инородные тела). Дети склонны засовывать себе и своим сверстникам в нос посторонние мелкие предметы, которые могут застревать в ноздре и становиться причиной насморка с одной стороны и выделения соплей через рот.
В детском возрасте реже встречаются хронические воспалительные процессы и новообразования, но не стоит забывать, что такое тоже бывает. При появлении длительных и непонятных выделений у малыша нужно обратиться к доктору для обследования.
Особенностью соплей у грудных детей является то, что при отсутствии других симптомов они могут быть вызваны физиологическим строение носоглотки.
Если такие выделения у грудничка мешают ему нормально дышать и есть, то удалить их можно с помощью специальных детских аспираторов. Промывать самостоятельно нос детям этого возраста не рекомендуется, из-за опасности травмировать нежную слизистую ребенка.
При необходимости можно провести курс ингаляций с помощью небулайзера, который позволяет проводить эту процедуру с первого дня жизни ребенка.

Ответ : Такое ощущение может появляться у пациентов с шейным остеохондрозом или проблемами с ЖКТ. Обратитесь к профильным специалистам и проведите соответствующее лечение.
Вопрос : В горле скапливается слизь, как сопли, когда цветет тополь. Чем лечить это состояние?
Ответ : Скорее всего причина в аллергическом рините. Для лечения используют антигистаминные препараты и спреи, а также пытаются ограничить контакт с аллергеном.
Вопрос : Насморка нет, а сопли в горле постоянно. Бросил курить из-за этого месяц назад, но они не прекращаются. Почему?
Ответ : Для того чтобы слизистая восстановилась полностью может понадобиться несколько месяцев и даже лет, в зависимости от того, сколько вы курили. Наберитесь терпения и при необходимости промывайте носоглотку солевыми растворами и отварами трав.
источник