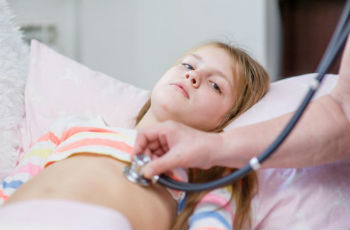
Воспалительный процесс бронхов инфекционного происхождения в медицине называется бронхитом. Заболевание может распространяться на средние, главные или мелкие бронхи. Последний случай очень опасен, так как такая ситуация может привести к проблемам с дыхательной функцией и сильной одышке. Недуг обычно вызван вирусным воздействием.
При продолжительности более трех дней, существуют подозрения, что к вирусной этиологии присоединилась и бактериальная, которая способна привести к малоприятным осложнениям. Насморк после бронхита, а также другие симптомы, могут давать о себе знать после излечения основного заболевания.
Давайте разберемся, это хорошо или плохо и что делать в подобных случаях.
Нередко человек заболевает простой простудой, которая переходит в бронхит. Чтобы не допустить подобных ситуаций, необходимо всегда своевременно заниматься лечением ОРВИ. Однако болезнь может возникнуть и в качестве самостоятельного недуга.
Основной причиной развития большинства заболеваний является иммуннодифицит, когда защитные силы не могут в полной мере противостоять инфекциям.
Испытания ученых США доказали, что в пятидесяти процентах случаев заболевание переходит из сильного хронического насморка, когда содержимое попадает в горло и начинает поражать слизистые. В ответ бронхи начинают продуцировать мокроту в огромном количестве, чтобы очистить органы дыхательной системы от вирусов.
При этом проходы закупориваются, что приводит к возникновению основного симптома болезни – сильного приступообразного кашля. Помимо этого, наблюдается общая слабость, недомогание, жар, а также насморк при бронхите.
Как видите, симптомы ОРВИ и бронхита схожи между собой, потому очень важно уметь отличить одного от другого. Основные отличия:
- при простуде кашель сухой кашель беспокоит примерно три дня. В случае с бронхитом дело обстоит намного серьезнее: симптоматика затягивается примерно на две недели;
- при ОРВИ температура тела обычно повышается, но не надолго. А при бронхите могут наблюдаться высокие значения в течении долгого времени;
- хрипы и свисты в грудной клетке, сильный кашель по ночам, сложности в дыхании, — все это говорит о том, что недуг перешел в обструктивную форму, для которой характерен спазм сосудов. Если вы простудились, то кашель уже через пару дней становится влажным.
При не своевременно начатой терапии бронхита в острой форме, заболевание переходит в хроническую стадию либо пневмонию, потому крайне важно следить за тем, какие остаточные явления беспокоят после выздоровления.
При первых признаках болезни, важно начать к приему антибиотиков и предпринять другие эффективные лечебные меры. Если не лечиться, игнорировать симптомы болезни и рекомендации доктора, рано или поздно возникнуть неприятные последствия.
Самые основные остаточные явления:
- Насморк. Не стоит проводить особое лечение данного явления. Чтобы от него избавиться, достаточно промывать нос солевыми растворами и закапывать специальными каплями. Можно проводить ингаляции с разными народными средствами.
- Кашель является самым частым симптомом, который возникает после перенесенного бронхита. Если особого дискомфорта это явление вам не доставляет, лечить его не нужно, оно через время пройдет. При сильном кашле нужно обратиться к своему лечащему доктору, чтобы он прописал отхаркивающие препараты.
- Одышка также нередко остается с человеком как напоминание о бронхите. Помогут бронхорасширяющие средства и ингаляции с небулайзером.
- Головные боли дают о себе знать вследствие приступообразного кашля и насморка. Здесь показаны комбинированные средства, которые совмещают в себе несколько веществ: например, парацетамол.
- Высокая температура очень неприятный симптом, который может сопровождать человека после бронхита. Здесь необходимо пропить аспирин, доктор может назначить разные комбинированные средства, которые не только обладают жаропонижающим воздействием, но также и эффективно обезболивают.
Такое явление может связано с аллергическим или инфекционным поражением. Стадия выраженности симптома будет зависеть от состояния иммунной системы, реактивности слизистых и других факторов. Очень сильный насморк обычно указывает на развитие вазомоторного ринита. При этом у больного практически полностью отсутствует нормальное носовое дыхание, появляется невозможность нормально дышать. На помощь приходят только фармакологические препараты.
Подобное явление, возникающее после бронхита, требует обязательного лечения квалифицированным специалистом. Обратиться нужно к терапевту, а лучше к аллергологу. Не стоит заниматься самолечением подобного проявления, так как лечение данного недуга не имеет стандартного перечня медикаментов. Каждая ситуация носит индивидуальный характер, а потому и лечение должно подбираться в индивидуальном порядке.
Если говорить о насморке, то стоит рассматривать его в совокупности с другими проявлениями. Результат выздоровления и выбор лечения будет зависеть именно от этого.
Терапия кашля и насморка у ребенка должна включать в себя следующие средства:
- препараты, направленные на укрепление иммунной системы, а также иммуномодуляторы и источники витамина С;
- потогонные меры: отвары разных трав и ягод. Обильное питье способствует скорейшему выведению инфекции из организма и устраняет остаточную симптоматику;
- средства, направленные на снятие воспаления и устранение жара. Эти медикаменты даются только при высокой температуре. При субфебрильных значениях нужно давать ребенку обильное питье, в особенности с добавлением меда, малины, лимона и т.д. Обязательно давайте аскорбинку малышу, помните, что ребенок перед ее приемом должен поесть.
Можно взять по капле нескольких эфирных масел и растирать ими грудную клетку малыша. Если текут сопли у ребенка после бронхита, то для проведения ингаляций можно приготовить смесь масла ромашки и эвкалипта.
Применение капель для сужения сосудов целесообразно лишь при терапии очень серьезных проблем с носом. Курс лечения у детей не должен превышать семи дней. Средства назначаются детским лечащим доктором.
Терапия у взрослых проводится по аналогии с детьми, но список препаратов и различных методов будет гораздо больше. Однако здесь существуют свои тонкости:
- если вы точно знаете, что у вас не аллергия, а последствия бронхита, тогда можно использовать средства народной медицины. Очень полезно пить травы с мятой, эвкалиптом, использовать аромамасла. Если насморк у взрослых сильно выражен, тогда не обойтись без сосудосуживающих капель;
- если насморк все же имеет аллергическое происхождение, проведите тщательную санацию жилья: сделайте влажную уборку, пропылесосьте помещение, не кушайте пищу, наполненную аллергенами. Если вы не знаете, какой триггер вызвал аллергическую реакцию, тогда обратитесь к доктору и сделайте специальные пробы. Антигистаминные средства необходимо пить по рекомендации лечащего доктора, а не соседки. Узнайте у этого доктора, что вы конкретно можете сделать, чтобы унять процесс аллергизации;
- самые опасные вазомоторные риниты. Будьте очень осторожными с каплями, которые воздействуют симптоматически, а это значит, что избавляя вас от насморка, они никак не воздействуют на причину процесса. Отказ от использования капель, которые применялись дольше 14 дней, способствует появлению новых проблем. Человек, особо не задумываясь снова и снова идет в аптеку за очередным пузырьком. Продолжительность результата становится все меньше и меньше, а полный отказ ведет к сильному ухудшению состояния. Потому человек становится буквально зависим от каплей.
Доверьте терапию своего насморка опытному отоларингологу. Иногда требуется помощь пульмонолога и даже психоаналитика. Имейте это в виду и не подвергайте себя опасности приобрести зависимость от медикаментов. Не бойтесь лишний раз обратиться за помощью. Это работа медиков помогать людям. Не стоит считать себя осведомленным и разбирающимся во многих медицинских вопросах. Устанавливать диагноз и лечить заболевание могут только дипломированные доктора.
Чем лечить остаточные явления бронхита беременной, ведь большинство фармакологических препаратов запрещены к использованию. Проще всего купить в аптеке капли в нос, однако не стоит этого делать. Чтобы облегчить свое состояние, стоит использовать для начала другие методы, которые могут оказаться не менее эффективными.
Делайте банальные промывания носоглотки с помощью физраствора, морской воды. Можно также приобрести уже готовый препарат. Эффективно промывает нос отвар с шалфеем или ромашкой.
Альтернативой назальных капель могут стать натуральные овощные соки. Возьмите, к примеру, яблочный и влейте по несколько капель с помощью пипетки в каждую пазуху и так несколько раз в день.
Рекомендуется обильное питье при насморке. Больным необходимо восполнять большие потери жидкости. Отдавать предпочтение следует чаям с лимоном и малиной, морсам, молоку с медом.
Профилактические мероприятия просты и так же результативны. Имеет смысл их соблюдать, чтобы в дальнейшем не бороться с последствиями болезни.
Помните, что верно установленный диагноз и ответственность больного к терапии помогают достичь полного выздоровления всего за пару недель.
- Отказ от активного и пассивного курения. Как говорят доктора, зависимость от никотина является одной из самых основных причин возникновения бронхита. Исключите подобные действия из жизни полностью, ведь здоровье куда важнее, чем временные слабости.
- Гигиена является залогом крепкого здоровья. Это не выдуманный лозунг, а дельный совет, помогающий предотвратить развитие множества заболеваний, в том числе и бронхолегочных. Санация жилья, тщательное проветривание помещения – все это снижает вероятность развития болезней в разы.
- Здоровое питание. Верно построенное меню, которое состоит из продуктов, насыщенных белками, витаминами и аминокислотами, помогает укрепить иммунную систему. Как известно, именно от иммунитета зависит стойкость и сопротивляемость организма к разным заболеваниям. Особенно это актуально для выздоравливающих после бронхита, чтобы исключить нежелательных последствий.
Острый бронхит не только может оставлять после себя неприятные явления, но и переходить в хроническую стадию. Бороться с данной формой болезни очень тяжело, потому необходимо направить все усилия на то, чтобы лечить патологию правильно. В идеале лучше всего соблюдать меры профилактики, чтобы не допустить развития болезни.
Автор публикации: Анна Умерова
источник
Респираторная патология имеет множество вариантов. Не является редкостью и такая ситуация, когда у ребенка на фоне бронхита возникает насморк. Почему случается подобное и как устранить неприятные симптомы, хотят знать многие, следовательно, вопрос представляется актуальным и требует рассмотрения.
Появившиеся у детей на фоне бронхита сопли могут быть результатом нескольких причин. Сочетание симптоматики поражения верхних и нижних дыхательных путей наблюдается при таком развитии событий:
- Респираторная инфекция, осложненная бронхитом.
- Повторное возникновение ОРВИ на фоне остаточных явлений бронхита.
- Сопутствующий бронхиту аллергический (вазомоторный) ринит или синусит.
- Скопление слизи в носу из-за внешних факторов (загрязненный, сухой воздух).
Ситуации могут быть различными. Не стоит исключать и тот факт, что на самом деле кашель и насморк являются признаками одного и того же заболевания. Они входят в структуру катарального синдрома, характерного для ОРВИ или гриппа.
И если в детском возрасте о хронической патологии речи, как правило, быть не может, то у взрослых подобная ситуация вполне возможна. Например, бывает обострение простого или обструктивного бронхита на фоне респираторной инфекции с признаками ринита. Постоянное покашливание у курящих людей в сочетании с банальным насморком – еще один вариант развития событий.
Кашель может быть признаком не бронхита, а трахеита, ларингита, фарингита или даже пневмонии. Он встречается и при другой патологии, не связанной с поражением органов дыхания: диффузном зобе, желудочно-пищеводном рефлюксе, сердечной недостаточности и пр. Таким образом, необходимо рассматривать все вероятные варианты и проводить тщательную дифференциальную диагностику.
Если у ребенка или взрослого появились сопли при бронхите или после него, то придется исключать несколько состояний со схожими симптомами.
Анализ клинической картины – это первый этап обследования. Врач оценивает жалобы, анамнестическую информацию, проводит осмотр и подкрепляет его результатами физикальных методов. В соответствии с полученными результатами, устанавливается предварительный диагноз.
В структуре жалоб выделяются основные и дополнительные. Первые, скорее всего, будут включать:
- Кашель (сухой или влажный).
- Насморк с выделениями.
- Затруднение носового дыхания.
Необходимо обращать внимание, нет ли одышки, которая может говорить о бронхоспазме, стенозе гортани или воспалении в легких. Из анамнеза необходимо выяснить следующее:
- Когда началось заболевание.
- Что способствовало развитию симптомов.
- В какой последовательности появлялись жалобы (одновременно, насморк после кашля или наоборот).
- Как протекала патология до момента обращения к врачу.
Если насморк появился на фоне уже известного диагноза, в период разрешения основного заболевания или после бронхита, то речь, скорее всего, идет о наслоившихся ОРВИ, рините или синусите. В ситуации, когда сопли у ребенка были с самого начала, стоит исключать осложненное течение респираторной патологии. Так или иначе, при любом инфекционном процессе обращают на себя внимание синдром интоксикации (слабость, недомогание, ломота в теле) и лихорадка. Чем они интенсивнее, тем опаснее может оказаться заболевание.
При аускультации врач определяет уровень поражения дыхательных путей: при трахеите над легочными полями дыхание везикулярное, у пациентов с бронхитом – жесткое с хрипами (жужжащими, свистящими), а при пневмонии становится ослабленным и сопровождается крепитацией. Перкуссия дает информацию об изменении воздушности альвеолярной ткани: притупленный оттенок говорит об инфильтрации, а коробочный предполагает обструкцию респираторных путей.
При клиническом обследовании необходимо выяснить, как кашель и насморк соотносятся между собой, какой характер имеют и чем сопровождаются.
Чтобы понять, какая патология имеет место на самом деле, нужно провести дополнительное исследование. Подтвердить предположение врача помогут:
- Общий и биохимический анализы крови.
- Анализ мокроты и назальной слизи.
- Рентгенография легких и околоносовых пазух.
- Исследование бронхиальной проводимости (спирометрия) и пр.
В каждом из случаев спектр диагностических процедур определяется индивидуально: он может расширяться или сокращаться. Если ребенка осматривал педиатр, то в ряде случаев он его направит на дополнительную консультацию ЛОР-врача и пульмонолога. И только после всестороннего обследования удастся определить причину происходящего и назначить правильное лечение.
В любом из случаев лечение соответствует диагнозу. Основные мероприятия должны направляться на устранение первичного процесса или опасных состояний. При этом тактика определяется характером патологии, наличием осложнений и общим состоянием ребенка. Исходя из клинической ситуации, могут назначаться следующие медикаменты:
- Антибиотики (Оспамокс, Цефутил, Аугментин, Сумамед).
- Противовирусные (Арбидол, Амизон, Гропринозин).
- Муколитики (АЦЦ, Лазолван, Ринофлуимуцил).
- Деконгестанты (Риназолин, Називин).
- Антигистаминные (Тавегил, Супрастин).
- Иммуномодуляторы (Протефлазид, Анаферон).
- Жаропонижающие (Нурофен, Панадол) и пр.
Назальные выделения у маленьких детей можно убирать при помощи аспиратора (соплеотсоса). Для улучшения состояния слизистой оболочки рекомендуют поддерживать оптимальную температуру и влажность в помещении, пить достаточное количество жидкости. В комплексной коррекции также могут использоваться физиопроцедуры – УВЧ, ингаляции, УФО, электрофорез.
Лечебная программа назначается врачом с учетом выявленных нарушений, поэтому она строго индивидуальна.
Когда на фоне признаков бронхита появляется насморк, можно думать о различных ситуациях, характерных для детей или взрослых. И без врача в этом вопросе уж никак не разобраться – необходима комплексная диагностика, за которой следует соответствующая терапия.
источник
Столько вы уже химии пропили, представляю. ПОсмотрите что-то из моего списка, по крайней мере без побочных эффектов, натуральное
Агри – используется для лечения и профилактики ОРВИ, есть для детей и взрослых. Гомеопатический, а следовательно, без химии.
Аква Марис – на основе стерильного раствора с морской солью, используется при насморке даже у детей до 1го месяца. Хорошо использовать как профилактическое средство при ОРВИ – смывает вирусы со слизистой.
АкваЛор – также на основе раствора морской воды. Из неоспоримых плюсов – большая вариативность препарата, для решения разных задач.
Арнигель – гель от ушибов и синяков гомеопатический, на основе растения Арника горная. Арника – растение № 1 от ушибов. Что полезно – можно детям после 1 года. От себя добавлю, что синяки уже на второй-третий день сходят, проверено не раз.
Бронхикум – в основе – экстракт тимьяна, быстро прекращает кашель, снимает спазм в бронхах. Детям – с 6-ти месяцев, но давать нужно осторожно – в составе есть спирт.
Бронхипрет – отхаркивающее средство на травах, разрешается детям с 3х месяцев.
Валериана – ну, тут всё ясно, народное и недорогое успокоительное..
Венитан – гель на основе растительного экстракта, с усталостью ног борется быстро и эффективно.
Венза – комплексные гомеопатические капли, рекомендуются при варикозе, нарушениях венозного кровообращения.
Галстена – тоже гомеопатический препарат, используемых в качестве поддерживающей терапии при при хронических заболеваниях печени, жёлчного пузыря.
Геделикс – отхаркивающее средство на основе экстрака плюща. Производитель сообщает, что препарат особенно незаменим для курильщиков. Как бы то ни было, его можно применять и детям до года.
Гелариум Гиперикум – успокоительное на основе зверобоя, можно детям с 12 лет.
Гербион – сироп подорожника с натуральным составом, эффективнее всего при сухом кашле.
Гирель – многокомпонентное гомеопатическое средство от симптомов простуды. При тяжелом течении болезни комбинируют с Энгистол и Траумель
Гентос – гомеопатические таблетки, наиболее эффективны при комплексном лечении простаты и мочевого пузыря.
Гомеострес – таблетки для снижения нервозности, нормализации сна. Компоненты натуральные, воздействие не только на эмоциональном, но и на физическом уровне – снимает не только раздражительность, но и головокружение, спазмы в желудке и боли в мышцах, связанные со стрессом. Важно, что не вызывают сонливости и привыкания
Дантинорм Бэби – специальные капли для приема внутрь, снимающие разные симптомы прорезывания зубов у детей – при боли и воспалении десен, воздействует также и на температуру, повышенную плаксивость, нормализует стул. Практически единственное «натуральное» лекарственное решение проблемы прорезывания зубов.
Деприм – седативное лекарство на экстракте зверобоя, максимальный эффект достигается пори курсовом приеме
Доктор Мом – сироп от кашля и мазь с натуральными компонентами, чаще используются для лечения детей, но можно и взрослым. Особенно мазь, у неё хороший согревающий эффект. Из-за наличия эфирных масел не рекомендуется людям с аллергическими реакциями
Иммунал – на основе сока эхинацеи, иммуностимулирующий препарат для восстановления организма. Хорошо принимать в течение эпидсезона курсами. Не рекомендуется лицам с аутоиммунными заболеваниями.
Инфлюцид – гомеопатические таблетки для лечения ОРВИ, можно давать детям с 3х лет. Хорошо использовать, когда с ребенком остается взрослый – их надо давать каждый час, но не более 12 в сутки.
Ирикар – мазь, эффективно лечит дерматит, помогает от экземы и после укусов насекомых. Можно детям от 1 года при диатезе.
Траумель – гомеопатическая мазь от ушибов и растяжений можно использовать и беременным после консультации с врачом. Достаточно широкого действия.
Канефрон – эффективное средство на травах при цистите, часто используется для лечения пиелонефрита у беременных.
Климадинон – препарат для уменьшения вегето-сосудистых расстройств в период менопаузы. Как правило, эффект наступает через 2 недели от начала приема..
Климаксан – гомеопатический препарат, хорошо справляется с неприятными проявлениями климакса, по женским отзывам – даже без побочных эффектов. Без привыкания.
Негрустин – фитопрепарат на основе экстракта зверобоя, для приверженцев «несинтетических» антидепрессантов. Принимать его лучше долго, без перерывов.
Нервохель – гомеопатический успокоительный препарат, отдельное показание к применению – неврозоподобные реакции в климактерическом периоде.
Нотта – также гомеопатический препарат, снимает тревогу. От себя могу сказать, что и с бессонницей борется весьма успешно. Главное – принимать курсом – от 1 до 4 месяцев.
Оциллококцинум – самое популярное противопростудное средство в Европе. Считается, что если его принять в самом начале заболевания, то это позволит не разболеться вовсе. В худшем случае, просто переболеете в более легкой форме.
Персен – фитопрепарат с седативным действием, ещё одно натуральное успокоительное. Что полезно, не вызывает сонливости.
Плантекс – фитопрепарат для улучшения пищеварения, с экстрактом фенхеля. Особенно важен для грудных детей, избавляет от газиков и колик. Не поможет, если причина газиков и колик у вашего ребенка – лактазная недостаточность или дисбактериоз.
Проспан – растительный сироп от кашля, радует отсутствие в составе сахара и спирта. Разрешается детям от 1 года, а также беременным по назначению врача.
Ременс – гомеопатический препарат, прописывают как женщинам зрелого возраста для смягчения симптомов климакса, так и молодым девушкам для регуляции менструального цикла. Принимать нужно длительно и не забывать про консультацию у врача.
Сенаде – слабительный препарат на основе сенны, принимать с осторожностью при заболеваниях печени.
Синупрет – фитопрепарат в виде драже и капель, применяемый при острых заболеваниях дыхательных путей, можно детям от 6 лет. Эффективен в комбинации с антибактериальными препаратами.
Синуфорте – способен вылечить гайморит. При применении может вызывать не самые приятные ощущения, но это и есть часть лечебного процесса.
Стодаль – комплексный сироп от кашля. Часть его компонентов воздействует на сухой кашель, другая – на влажный. Педиатры особенно рекомендуют для лечения затянувшегося кашля, т к применение химических препаратов от кашля ограничено по времени применения.
Тантум- верде, спрей – антисептическое средство в состав которого входят, и растительные, и химические компоненты… Эффективен при заболеваниях полости рта и ЛОР-органов. Детям младше 3х лет не рекомендуется.
Тонзилгон – капли на растительной основе с использованием спирта, обладает антисептическим и противовоспалительным действием. Осторожно с применением у аллергиков и у детей до года.
Тонзипрет – гомеопатический, на экстрактах трёх растений, применяется у взрослых при воспалениях горла.
Формула сна (для детей) – натуральный, с экстрактами трав и витаминами. Довольно популярное успокоительное в сиропе для детей с проблемным сном.
Цикадерма – заживляющая мазь с растительными компонентами. По заявлению производителя производится только из свежих растений. Действует очень быстро, особенно в случае мелких бытовых ожогов и при укусах насекомых, ссадинах; убирает воспаление.
Циннабсин – гомеопатический препарат, применяемый при синуситах. Разрешён детям от 3х лет, лучше всего действует в составе комплексной терапии.
Эдас – эффективная альтернатива сосудосуживающим препаратам при насморке, к тому же, избавляет от эффекта привыкания к другим каплям.
источник
Бронхит – это респираторное заболевание, у которого могут быть опасные осложнения. У родителей возникает множество вопросов по поводу терапии этой болезни: в каких случаях применяются антибиотики и можно ли вылечить ребенка с помощью ингаляций и согревающих процедур. Состояние малыша может резко ухудшиться, все зависит от формы заболевания и возраста. Поэтому домашнее лечение необходимо всегда согласовывать с врачом. Чтобы ускорить выздоровление, надо поддерживать в комнате оптимальную влажность и температуру.
Содержание:
- Что такое бронхит. Виды заболевания
- Причины возникновения заболевания
- Симптомы бронхита различных типов
- Типы острого бронхита
- Симптомы простого бронхита
- Симптомы обструктивного бронхита
- Признаки бронхиолита
- Протекание бронхита у малышей разного возраста
- Диагностика бронхита
- Лечение бронхита
- Медикаменты, назначаемые детям при бронхите
- Применение народных способов при бронхите
Так называют воспаление слизистой оболочки бронхов. Заболевание имеет инфекционную и аллергическую природу. Нередко воспалительный процесс появляется на фоне простуды и гриппа. Чаще всего инфекционным бронхитом дети заболевают в холодное время года, когда иммунная защита организма слабеет.
Инфекция попадает в организм ребенка извне при вдыхании зараженного воздуха. Возможна также активизация собственной условно-патогенной микрофлоры, чему способствует переохлаждение организма, снижение иммунитета.
В зависимости от причины возникновения различают следующие виды бронхита:
- Бактериальный. Его возбудителями являются такие бактерии, как стрептококки, стафилококки, пневмококки, гемофильная и коклюшная палочки, хламидии, микоплазмы.
- Вирусный. Возникает из-за проникновения в бронхи вирусов гриппа, а также аденовирусов.
- Аллергический. Он возникает при раздражении бронхов химическими веществами, пылью или пыльцой растений, частичками шерсти животных.
Инфекционные виды заразны. Когда больной чихает или кашляет, инфекция распространяется на 10 м вокруг.
При грудном вскармливании у ребенка имеется пассивный иммунитет, то есть с молоком матери он получает защитные антитела к инфекциям. Поэтому малыши в возрасте до 1 года болеют бронхитом лишь в тех случаях, когда у них имеются отклонения в развитии органов дыхания, они родились недоношенными или организм ослаблен другими заболеваниями.
Развитие инфекции в бронхах происходит тогда, когда слизь, образовавшаяся в них в результате раздражения и воспаления слизистой, подсыхает, перекрывая дыхательные ходы. В этом случае нарушается вентиляция этих органов.
Причинами заболевания детей бронхитом являются:
- проникновение вирусов и бактерий в бронхи с воздухом, во время пребывания в контакте с больным человеком;
- попадание инфекции в дыхательные пути при облизывании игрушек и других предметов, которые малыш тянет в рот;
- заражение паразитами, попадание инфекции в бронхи через кровь;
- врожденные пороки развития органов дыхательной системы, приводящие к застою мокроты, возникновению хронических воспалительных процессов;
- пребывание в прокуренном помещении или вдыхание паров бензина, растворителей или других химических веществ;
- попадание в дыхательные пути раздражающих частиц (растительной пыльцы, тополиного пуха, шерсти) или контакт с веществами, имеющими резкий запах (стиральным порошком, косметическими средствами).
Если лечение бронхита у детей не проведено своевременно или оказалось неэффективным, то заболевание из острой формы переходит в хроническую. При этом оно длится годами, с периодическими рецидивами. Наиболее часто рецидивирующий бронхит возникает у детей 4-7 лет. Заболевание повторяется 3-4 раза в год после простуды, примерно в течение 2 лет. Приступов бронхоспазма при этом не бывает.
Вероятность возникновения осложненного заболевания повышается при наличии у ребенка воспаления аденоидов или хронического тонзиллита. Факторами, способствующими возникновению бронхита у грудного ребенка, являются раннее отлучение от груди, неподходящие санитарно-бытовые условия, наличие в доме курильщиков.
Устройство дыхательной системы у детей имеет свои особенности. Дыхательные ходы у них более узкие, благодаря чему возможно их быстрое перекрывание при возникновении отека слизистой. Врожденные пороки развития легких или бронхов проявляются сильнее у грудных малышей. После 1-1.5 лет отклонения зачастую исчезают.
Иммунитет у детей находится в стадии развития, восприимчивость к инфекциям у них повышена. Дыхательные мышцы слабее, за счет чего вентиляция дыхательных органов хуже, чем у взрослых. К тому же объем легких у детей меньше, что способствует ускоренному распространению возбудителей заболевания.
У детей недостаточно развита терморегуляция организма. Они быстрее перегреваются, легче простывают.
Примечание: Особенно быстро спазм и отек бронхов (обструкция) развивается у грудных детей. Возникающая нехватка кислорода опасна для жизни.
Существуют следующие разновидности острого заболевания:
- Простой бронхит. Проявления наиболее легкие. Симптомов нехватки воздуха не бывает.
- Обструктивный бронхит. Тяжелое и опасное состояние, при котором возможно возникновение дыхательной недостаточности.
- Бронхиолит. Происходит воспаление бронхиол (бронхиальных трубочек диаметром 1 мм, расположенных в области перехода в легкие). Это ведет к закупорке легочных сосудов, возникновению заболеваний сердца.
Бронхит любого типа начинается с появления признаков простуды, которые затем приобретают характерные особенности воспалительного процесса.
На фоне простуды у ребенка наблюдается общая слабость, головная боль, сильный сухой кашель до 7 дней. Пересыхание слизи приводит к появлению сипения в бронхах. Если воспаление поразило также гортань, то появляется лающий кашель. Происходит повышение температуры до 37°-38° (в зависимости от тяжести заболевания). Постепенно сухой кашель переходит во влажный. Появляются булькающие хрипы. Если отхождение мокроты происходит нормально, то состояние ребенка значительно улучшается. Болезнь в такой форме может продолжаться в течение 1-3 недель. Тяжесть проявлений зависит от возраста малыша, его физического развития, общего состояния здоровья.
Если болезнь запустить, то у ребенка возникают такие осложнения, как бронхиолит и пневмония. Иногда заболевание, возникающее в вирусной форме, протекает не совсем обычно. После того как вирус погибает (примерно через неделю), ребенку становится лучше, но затем состояние его резко ухудшается: поднимается температура, усиливается кашель, головная боль. Это говорит о том, что к вирусной инфекции присоединилась бактериальная, требуется срочное лечение антибиотиками.
Инфекционный процесс может быть как односторонним, так и двусторонним. Одним из признаков заболевания становится покраснение глаз из-за воспаления слизистой оболочки (конъюнктивит).
Признаки обструкции чаще всего появляются у детей младше 3-4 лет. Обычно они возникают при вирусной или аллергической форме заболевания. Основными признаками обструктивного бронхита являются шумное хриплое дыхание с удлиненным выдохом, приступообразный кашель, заканчивающийся рвотой, втяжение межреберных мышц на вдохе, вздутие грудной клетки.
При такой форме заболевания температура тела у ребенка не повышается. Обструктивный бронхит может возникнуть внезапно после того, как малыш поиграл с домашним животным (например, в гостях) или надышался краской во время ремонта.
Признаки обструкции иногда появляются примерно на 4 день заболевания гриппом или ОРЗ. Характерными являются приступы сухого кашля, не приносящего облегчения. В легких прослушиваются свистящие хрипы.
До 4 лет возможны рецидивы заболевания, затем приступы чаще всего прекращаются.
Примечание: От бронхиальной астмы обструктивный бронхит отличается тем, что симптомы дыхательной недостаточности развиваются медленно, в то время как при астме ребенок начинает задыхаться внезапно.
Часто повторяющийся обструктивный процесс любого происхождения может перейти в бронхиальную астму.
Основным признаком воспаления бронхиол является одышка. Вначале она возникает у ребенка, если он активно двигается, но со временем появляется и в состоянии покоя. Во время вдоха можно услышать характерное сипение. При прослушивании врач слышит хрипы в нижней части бронхов.
Как правило, при бронхиолите температура повышается до 38°-39°. Ребенку труднее сделать выдох, чем вдох. Грудная клетка и плечи приподнимаются. Лицо отекает, появляется синева. Непрекращающийся кашель со скудной мокротой не дает облегчения, вызывая боли в груди. Проявлениями этого состояния являются также сухость во рту, редкое мочеиспускание, учащенное сердцебиение.
Бронхит после простуды у ребенка – это нередкое явление. Иногда он протекает легко, без повышения температуры и проявляется только кашлем. В осложненных случаях температура бывает высокой, возникают спазмы бронхов и удушье.
Начинается болезнь обычно с сухого кашля. Постепенно в бронхах скапливается мокрота, которая становится слизисто-гнойной. Появляются хрипы, их можно считать признаками перехода болезни в стадию выздоровления. В этот момент важно облегчить выведение мокроты наружу, очистку бронхов от инфекции. Детям постарше это сделать легче, так как они уже понимают, что нужно откашливаться и выплевывать мокроту.
Маленькому ребенку не всегда удается сделать это самостоятельно. Родители могут ему помочь, например, перевернув его на другой бочок. При этом мокрота перемещается по стенкам бронхов, вызывая их раздражение и возникновение кашля.
У грудных детей из-за трудностей с отхождением слизи из бронхов и ее застоя чаще основными признаками являются приступы сильного кашля с одышкой. В возрасте 2-6 месяцев заболевание, как правило, возникает в форме бронхиолита.
Обычно выздоровление после неосложненного бронхита наступает через 7-8 дней. Если бронхит осложняется обструкцией, то он может проявляться в течение нескольких недель, переходить в пневмонию.
По характеру кашля и виду отделяемой мокроты врач определяет, какого типа бронхит возникает у ребенка. Мокрота белого цвета характерна для вирусного воспаления, а зеленовато-желтый оттенок у нее появляется при бактериальном воспалении бронхов. При аллергическом бронхите откашливаются комочки прозрачной слизи.
Во время осмотра и прослушивания грудной клетки определяется наличие таких симптомов бронхита у детей, как сиплое дыхание, затрудненность выдоха, вздутие грудной клетки, втягивание мышц в межреберной области.
С помощью общего анализа крови определяется количество лейкоцитов, устанавливается наличие воспалительного процесса.
При опасных осложнениях (тяжелых приступах кашля, сопровождающихся высокой температурой больше 3 дней) делается рентген легких. При этом используется оборудование с пониженной дозой радиоактивного излучения. Проводится пневмотахометрия. С помощью специального прибора исследуется проходимость дыхательных путей на вдохе и выдохе.
При наличии признаков инфекционного заболевания делается анализ мокроты для установления типа возбудителя инфекции. Для диагностирования бронхиолита у грудных детей проводят гистологическое исследование мокроты на наличие характерных вирусов, способных обитать в бронхах и легких, так называемой респираторно-синцитиальной инфекции. Важным признаком воспаления бронхов у грудного малыша является цианоз (синюшность кожи и слизистых оболочек), который появляется в результате сердечной и легочной недостаточности.
Для постановки диагноза имеет значение наличие характерных хрипов и одышки, а также частота и сила сердцебиений.
Сильный кашель может возникать и при других заболеваниях, таких как пневмония, ларингит, туберкулез. Его причиной может быть врожденная патология функционирования дыхательной системы, попадание инородного тела в трахею. Диагностика позволяет подтвердить наличие бронхита, назначить правильное лечение.
Прежде всего, родители должны помнить о том, что ни в коем случае недопустимо заниматься самолечением. Как подчеркивает педиатр Е.Комаровский, маленькому ребенку при бронхите может навредить не только бесконтрольный прием медикаментозных препаратов, но и неправильное применение домашних процедур.
Госпитализация проводится в тех случаях, когда острый бронхит протекает в осложненной форме (при наличии одышки, высокой температуры, затруднениях при приеме пищи и воды). В домашних условиях при лечении простого бронхита ребенок должен находиться в постели, если у него высокая температура. Как только она нормализуется, ребенку необходимы прогулки на свежем воздухе.
Нужно часто поить теплым чаем, компотом (потребление жидкости должно быть увеличено в 1.5 раза по сравнению с обычным). Это способствует разжижению мокроты и выведению ее из бронхов. Для питья можно готовить травяные чаи (липовый, мятный). Полезно пить щелочную минеральную воду, которая поможет уменьшить вязкость мокроты. Грудного ребенка как можно чаще прикладывают к груди, дополнительно поят водой.
Тепловые процедуры (ингаляции, горчичники, ванночки для согревания ног, растирание грудной клетки) можно проводить только при отсутствии повышенной температуры тела.
Противовирусные препараты, такие как арбидол, анаферон, гриппферон, интерферон, при остром бронхите врач назначает с учетом возраста и веса ребенка.
Антибиотики при бронхите оказывают эффективное действие только в том случае, когда заболевание имеет бактериальную природу. Их назначают, когда густая мокрота окрашена в желто-зеленый цвет, при этом наблюдается высокая температура, затрудненное дыхание, симптомы интоксикации организма (тошнота, сильная головная боль, слабость, нарушение сна). О наличии бактериального процесса можно говорить, если симптомы заболевания не ослабевают в течение 10 дней после начала противовирусного лечения. Антибиотики необходимы, если у ребенка возникает бронхиолит и существует угроза перехода его в пневмонию. Обычно детям назначаются азитромицин, зиннат, супракс, сумамед.
Средства от кашля. Применяются препараты следующих видов:
- отхаркивающие (пертуссин, экстракт корня солодки, отвары некоторых трав);
- средства, разжижающие мокроту, такие как бромгексин, лазолван, либексин.
Для разжижения мокроты при бронхите и кашле используют препарат Флуифорт, хорошо зарекомендовавший себя в лечении детей. Выпускается в форме сиропа, который удобно давать ребенку, а приятный вкус нравится даже малышам. Основное действующее вещество в составе сиропа — карбоцистеина лизиновая соль, она помогает разжижать и выводить мокроту из легких. Флуифорт восстанавливает структуру слизистых оболочек дыхательной системы, облегчает дыхание, значительно понижает частоту и интенсивность кашля. Действие препарата заметно уже в первый час после применения и продолжается до 8 часов. Нейтральный рН сиропа делает его полностью безопасным.
Предупреждение: Малышам до 2 лет давать отхаркивающие средства ни в коем случае нельзя. Их прием усилит приступ кашля. Разжиженная мокрота может попасть в дыхательные пути и в легкие, что приведет к еще более серьезным осложнениям.
Жаропонижающие средства. Применяются панадол (парацетамол), нурофен (ибупрофен), ибуклин в виде таблеток, суспензий, свечей – в формах, удобных для детей любого возраста.
Антигистаминные препараты (зиртек – для детей старше 6 месяцев, эриус – с 1 года, кларитин – с 2 лет). Они используются при лечении аллергического бронхита у детей.
Препараты для ингаляции. Используются при обструктивном остром бронхите. Процедуры проводятся с использованием специального ингалятора. Применяются такие средства, как сальбутамол, атровент.
В качестве дополнительных процедур назначаются массаж грудной клетки, лечебная дыхательная гимнастика, физиотерапевтическое лечение (ультрафиолетовое облучение, электрофорез). Процедуры не проводятся в период обострения болезни.
Народные лекарства на основе природных компонентов помогают облегчить состояние ребенка при бронхите, провести профилактическое лечение для предотвращения рецидивов, укрепления иммунитета. Такие средства после согласования с врачом принимают в качестве дополнения к медикаментозному лечению.
Примечание: Известный Московский врач, главный пульмонолог России профессор Л. М. Рошаль настоятельно рекомендует при хроническом бронхите использовать «Монастырский сбор», составленный из 16 трав (шалфей, череда, полынь и другие). Травяные средства, горчица, мед и другие лекарственные компоненты, используемые в народной медицине, у многих людей вызывают аллергию. Поэтому их можно использовать не всем.
В качестве отхаркивающего средства можно применять отвар мать-и-мачехи, хорошо успокаивает кашель при простом бронхите отвар зверобоя, оказывающий бактерицидное и противовоспалительное действие. Известным лекарством от кашля при бронхите, пневмонии считается печеная редька с медом, овсяный отвар. Помогают также содовые ингаляции.
К эффективным домашним методам лечения можно отнести процедуры согревающего и отвлекающего действия (применяются ножные ванночки, горчичники, банки, согревающие компрессы на правую сторону груди).
Важнейшей мерой профилактики бронхита является своевременное лечение простуды, насморка, инфекционных заболеваний горла и верхних дыхательных путей. Ребенка необходимо закаливать, приучать к занятиям физкультурой, он должен много времени проводить на свежем воздухе. В питание круглый год необходимо добавлять витамины.
Родителям важно позаботиться о том, чтобы в квартире был всегда чистый, прохладный, достаточно влажный воздух.
источник
Что такое зима? Это праздники, елка, мандарины, подарки, санки, лыжи и коньки. Правда, для самых «везучих» малышей это еще и сопли, кашель, температура, врачи и лекарства. У бронхитов, знаете ли, каникул не бывает, заработали – болейте! Но ничего – главное знать, как побыстрее вылечиться.
Бронхит тревожит родителей гораздо сильнее, чем насморк или, допустим, ОРВИ, – и это совершенно справедливо. Согласно статистике, заболевания органов дыхания, в частности, пневмония (самое частое осложнение бронхита), являются основной причиной смерти малышей до 4-х лет, и никакие достижения современной медицины на этот печальный факт пока повлиять не в силах. Испугались?
Понимаем, но есть и утешительная информация: бронхит – распространенная детская болезнь, и нередко она вообще не требует специального лечения. Парадокс?
Дело в том, что это заболевание нуждается, прежде всего, в разумном и грамотном подходе – без «залечивания насмерть», но и без «само пройдет». Поэтому лучшее, что вы можете сделать для своего захворавшего ребенка, – это найти хорошего педиатра. Все остальное – уже по обстоятельствам. А теперь, подчеркнув первостепенность врачебного осмотра и назначений в деле лечения бронхита, перейдем к теории, которая поможет лучше понять логику действий доктора.
Что такое бронхит
Дыхательную систему человека схематично можно изобразить в виде перевернутого дерева. От носа и гортани (это корни нашего дерева) вдыхаемый воздух идет в трахею (ствол), оттуда – в два главных бронха, левый и правый (толстые ветви), из них – в средние и малые бронхи (ветки потоньше), потом – в бронхиолы (совсем хлипкие прутики) и в альвеолы (пусть они будут листочками воображаемого растения). Собственно, бронхит – это воспаление бронхов, сопровождающееся образованием слизи (мокроты). Слизь из носа ребенок высмаркивает или глотает, а мокроту – откашливает. Кашель прекращается – тут и воспалению, скорее всего, конец.
Бронхит может быть инфекционным (вирусным, бактериальным или вирусно-бактериальным) или аллергическим. Его также могут спровоцировать вредные вещества, раздражающие нежную ткань легких (табачный дым, угольная пыль, выхлопные газы и т.д.). Отнюдь не каждый бронхит лечится антибиотиками – некоторые его виды требуют изменения условий, в которых живет ребенок, или, например, использования противоаллергических средств.
По длительности выделяют острый бронхит (он продолжается примерно 10-21 день), рецидивирующий (малыш болеет острым бронхитом трижды в год, а то и чаще), хронический (трехмесячные и более бронхиты случаются хотя бы раз в году на протяжении 2 лет). Отдельного упоминания заслуживает бронхиолит (воспаление самых мелких бронхов) – этим заболеванием страдают преимущественно дети первого года жизни.
Обструктивный бронхит
Часто у дошкольников встречается бронхит с бронхообструктивным синдромом, который обычно называют обструктивным бронхитом. Обструкция – это закупорка бронха. Вот, например, при насморке могут быть заложены одна или обе ноздри – и в этом случае ребенок дышит ртом. А если полностью или частично перекрыты бронхи? Воздуху в этом случае практически невозможно попасть в организм!
Обструкцию вызывает сочетание нескольких факторов, среди которых: изначально узкий просвет бронхов, массивный отек слизистой, который еще больше сужает этот просвет, обильное выделение вязкой и плохо отходящей мокроты и (у детей постарше) бронхоспазм (дополнительное сужения просвета бронха). В результате, вместо того чтобы свободно продвигаться по «широкой магистрали», воздуху приходится «протискиваться» через узкие отверстия. Все это сопровождается свистящими хрипами, которые можно услышать, приложив ухо к грудной клетке малыша или просто присев рядом с ним на корточки.
Если обструктивные бронхиты повторяются, необходимо проконсультироваться у пульмонолога или аллерголога – это позволит убедиться, что у малыша нет бронхиальной астмы.
Бронхит у детей: симптомы
Имейте в виду: свистящие хрипы – отличительная черта именно обструктивного бронхита. Чаще всего картина заболевания такова: совершенно здоровый накануне ребенок вдруг начинает сопливиться и кашлять, у него подскакивает температура (до 38,5-39⁰С), каждый вдох-выдох сопровождается булькающими влажными хрипами (старорежимные врачи говорили: дышит, как шарманка), малыш становится вялым и слабеньким. Вызванный доктор аускультирует (прослушивает) и обязательно перкутирует (простукивает пальцами) грудную клетку ребенка. Эти манипуляции дают возможность по характерным звукам оценить состояние легочной ткани и, возможно, заподозрить пневмонию или другие заболевания легких. А потом эскулап говорит примерно следующее:
• «У ребенка в легких влажные хрипы. Это бронхит».
• «Хрипов в легких нет, есть жесткое дыхание (этот особый способ дыхания медики легко отличают от других). Это бронхит».
• «Легкие у ребенка чистые, а хрипы – из носоглотки, это сопли булькают. Нет здесь бронхита, обычный ринофарингит (воспаление слизистой носа и глотки)».
Многие родители боятся, что «кашель опустится вниз». И совершенно напрасно. Дело в том, что кашель вниз не «опускается»! Количество втянутых и затем проглоченных соплей не увеличивает риск возникновения бронхита. Все зависит исключительно от того, какой именно вирус вызвал ринофарингит. Если этому злодею легко и привольно живется в клетках бронхов, значит, будет бронхит (медики говорят: вирус тропен к легочной ткани). Если нет – значит, дело ограничится насморком.
Бронхит может протекать и совершенно по-другому. Вместо «яркого» начала – плавное, почти незаметное, повышение температуры до 37,5-37,7⁰С (иногда обходится и без этого), вместо оглушительного влажного кашля – невнятное поперхивание без мокроты. Эти проявления характерны для атипичного бронхита, возбудителями которого обычно являются хламидии или микоплазмы. Впрочем, такие хвори встречаются относительно редко.
Бронхит у детей: причины
Сталкиваясь с очередным случаем бронхита, врач каждый раз вынужден определять природу заболевания – ведь от этого зависит лечение. Чаще всего возбудителями бронхита являются вирусы – парагрипп, аденовирусы, риносинтицеальные вирусы, вирус кори и т.д. Беда в том, что вирусы буквально «открывают дорогу» бактериям, и в этом случае бронхит, начинавшийся как вирусный, довольно быстро может стать вирусно-бактериальным. При вирусных бронхитах антибиотики не требуются, а вот при бактериальных эти препараты являются основой терапии.
Отличительные черты вирусного бронхита – прозрачная или желтоватая мокрота, невыраженная интоксикация (ребенок, конечно, выглядит больным, однако не лежит без сил и от любимой еды не отказывается) и довольно быстрое «самоисцеление».
При бактериальном бронхите мокрота может быть гнойной, интоксикация выражена сильно (слабый, бледный и вялый малыш лежит пластом и отказывается от пищи). Без лечения такое состояние длится довольно долго. Если на 3-4-й день болезни сохраняются повышенная температура и плохое самочувствие, а кашель остается тяжелым и надсадным, большинство врачей рекомендуют начать прием антибиотиков.
Внимание! Если в мокроте заметны сгустки гноя или кровавые «прожилки», необходимо срочно проконсультироваться у врача. Таким образом могут дать о себе знать заболевания носоглотки или серьезные болезни легких.
Анализы при бронхите
Для диагностики заболевания существуют различные обследования. Данные общего анализа крови (из пальца) позволяют заподозрить вирусную или бактериальную инфекцию. Рентген грудной клетки помогает отличить бронхит от пневмонии. Анализ и посев мокроты при хроническом или рецидивирующем бронхите дает возможность точно опознать возбудителя заболевания и исключить его аллергическую природу.
Для скорейшего выздоровления необходимы:
• Достаточная влажность воздуха. Можно, конечно, по старинке развешивать по батареям мокрые простыни, но лучше купить современный увлажнитель – желательно с функцией дополнительного очищения воздуха.
• Обильное питье. Кормить малыша насильно не требуется, но вот пить он должен как можно больше – организму нужна влага для разжижения мокроты. Подойдут чай, компот, морс, сок, а также простая вода.
• Разумное отношение к температуре. Если она не поднимается выше 38-38,5⁰С, ничего предпринимать не нужно. Запомните: температура стимулирует иммунную систему и препятствует размножению вирусов.
Антибиотики, в свою очередь, далеко не всегда являются обязательным условием выздоровления. Врачи рекомендуют их прием только детям до 4-6 месяцев (крохи нередко страдают от бронхиолитов, и у них бронхит часто осложняется пневмонией) и ребятишкам любого возраста при подозрении на бактериальный бронхит. Все лекарства, как правило, вводятся перорально (через рот) или в ингаляциях, а внутримышечных инъекций обычно не требуется. Недлительный курс антибиотикотерапии (5-7 дней в соответствующих возрасту пациента дозах) не вызывает синдрома дисбактериоза. Поэтому при назначении современного препарата не требуется дополнительного приема средств для печени, кишечника или противогрибковых препаратов.
Лекарства от кашля для детей
Отсутствие антибиотиков родители принять готовы, но вот «недостача» лекарств «от кашля» вызывает бурю негодования: «Как же так?! Мой малыш так кашляет, а доктор ничего не выписал?!» Однако педиатра можно понять: большинство деток с острым вирусным или даже бактериальным бронхитом прекрасно обходятся без специальных препаратов от кашля. Более того, детям до 2 лет муколитики вообще не рекомендуются: слабые мышцы грудной клетки зачастую не могут «выкашлять» большое количество слизи, и легкие превращаются в «болотце».
Лекарства «от кашля» действительно нужны:
• при обструктивном бронхите. В этом случае врач рекомендует препараты-бронхолитики, расширяющие просвет бронхов;
• детям с серьезными заболеваниями легких (аномалии развития, недостаток ферментов, разжижающих слизь и т.д.);
• при тяжелом течении болезни. Муколитики назначаются коротким курсом; дополнительно проводится перкуссионный массаж (постукивание в области грудной клетки) и прописываются средства, облегчающие откашливание.
При бронхитах широко используются ингаляции – с физиологическим раствором, с минеральной водой, с эфирными маслами или со специальными средствами. Вид ингалятора (паровой, масляный, небулайзер) и препарат выберет врач, а мамам – и особенно бабушкам! – следует крепко-накрепко запомнить: ингаляции с использованием кипятка и кухонной утвари (кастрюли, чайника и т.д.) недопустимы! Пользы от них немного, а риск серьезного ожога очень велик.
Бронхит у ребенка: лечение народными средствами
Лечение бронхитов редко обходится без народных «отвлекающих» процедур. Растирания и горчичники требуют большой осторожности. Дело в том, что из-за бронхита аллергическая готовность легочной ткани увеличивается – и малыш может выдать тяжелейшую реакцию на совершенно обычный хвойный экстракт или сухую горчицу. Итого: печеную луковицу и медвежий/барсучий жир можно использовать для растираний смело, медовые «лепешки» с капустным листом – уже с оглядкой, а пахучие мази или масла – с крайней осторожностью! Для ножных ванн с горчицей используют воду с температурой 36-40⁰С: излишне горячая вода разрушает все полезные вещества.
Внимание! Самодельные горчичники могут спровоцировать сильнейший ожог кожи. Банки дошкольникам вообще не ставят.
Это должна знать каждая мама
Основа лечения бронхита – правильный режим и обильное питье. Лекарства (антибиотики, препараты от кашля) назначаются строго индивидуально. Не пичкайте своего малыша «химией» только потому, что «Машиному помогло, и моему пригодится»! «Отвлекающие и успокаивающие» процедуры применяются только в том случае, если они не причиняют дискомфорта маленькому пациенту.
Профилактика бронхита – это прежде всего:
• исключение пассивного курения. Ни в коем случае не дымите в одном помещении с ребенком или на улице рядом с ним. Не заходите в «курящие» кафе и прочие «вредные» места;
• снижение частоты ОРВИ. В этом поможет, прежде всего, закаливание. Кроме того, отучитесь перекутывать малыша – одевайте его по погоде. Если на календаре зима, но на улице плюсовая температура и теплый ветерок (бывает же!), ограничьтесь одной шапочкой, а две дополнительные оставьте дома. Любой участковый врач подтвердит: больше всего бронхитов отмечается не в лютые морозы, когда большинство вирусов благополучно умирает, а как раз во время оттепели;
• прививки от основных бактерий – возбудителей бронхитов (пневмококка, гемофильной палочки).
источник
Лечение антибиотиками в нашей стране, к сожалению, дело не только врачей. Интернет пестрит запросами: «Какие антибиотики пить при ангине?», «Принимать ли антибиотики при простуде?», «Что выбрать — антибиотики в таблетках или уколы?». Доктор Антон Родионов в своей книге о лекарствах подробно рассказывает о допустимом приеме антибиотиков при бронхите, гайморите и других заболеваниях дыхательных путей — и только по назначению врача!
Антибиотик в переводе с греческого означает «против жизни». С одной стороны, это препараты, которые, пожалуй, спасли рекордное количество жизней на земле, во всяком случае, широкое внедрение антибиотиков в клиническую практику во второй половине XX века позволило кардинальным образом изменить структуру заболеваемости и смертности, вытеснив инфекционную патологию с первых позиций. С другой стороны, это группа препаратов, в назначениях которых встречается рекордное количество ошибок.
Я обычно начинал лекции по антибиотикам с данных, которые еще в 2001 году представил легендарный профессор Л.С. Страчунский — корифей российской антибиотикотерапии. Так вот при анализе амбулаторных карт в детских поликлиниках выяснилось, что около 90% антибиотиков назначено не по показаниям. Больше половины назначений приходилось на долю ОРВИ (а вы прекрасно знаете, что антибиотики при ОРВИ не назначают ни для лечения, ни для профилактики). Не думаю, что за 15 лет статистика радикально поменялась.
Вторым слайдом я показываю 4 общих принципа лечения антибиотиками. Они сформулированы для врачей и представляют собой 4 самые распространенные ошибки. Впрочем, уверен, они будут полезны и вам. Итак:
- Не надо назначать антибиотики, если их можно не назначать. Это самое важное правило
- Не надо без необходимости «расширять» спектр действия антибиотика. Когда болеешь, так хочется лекарство посильнее, чтобы убило уже все и наверняка. Так вот не надо «посильнее». Если антибиотик действительно нужен, то он должен не «выжигать все живое, оставляя за собой пустыню», а действовать адресно, с учетом чувствительности возбудителя. Например, как это ни странно, классическая стрептококковая ангина как и 60 лет назад, так и сейчас прекрасно лечится простыми пенициллинами.
- Не надо назначать антибиотики внутривенно и внутримышечно, если их можно назначить в таблетках.
- Не надо рутинно назначать противогрибковые препараты при коротком курсе антибиотиков — 5–7 дней. Это в лучшем случае бесполезно.
Когда мы говорили о лечении ОРВИ, я не раз повторял, что неосложненная простуда никогда и ни при каких условиях не лечится антибиотиками. Более того, антибиотики не используются и для профилактики осложнений при простуде.
Единственное основание для назначения антибиотиков — это развитие осложнений (гнойный синусит, отит) или же бактериальная ангина.
При гайморите антибиотики назначают, когда гнойное отделяемое из носа, лихорадка, головная боль, а также боль или чувство распирания в проекции синусов сохраняются в течение нескольких дней. При отите антибиотиками лечат при наличии лихорадки, гнойного отделяемого из уха (если барабанная перепонка имеет дефект), при выраженной боли в ухе. Диагноз, разумеется, должен ставить врач.
По поводу стрептококковой ангины мы с вами уже говорили. Прежде чем назначить антибиотик, нужно доказать наличие стрептококка; для этого существуют экспресс-анализы.
В некоторых случаях антибиотики уместны для лечения обострений хронического бронхита (или хронической обструктивной болезни легких); как правило, это удел курильщиков. Основанием для лечения служат лихорадка, нарастание одышки, увеличение количества и гнойности мокроты. Напомню, что просто кашель, даже и с мокротой, при простуде — это не показание для назначения антибиотика.
Самое серьезное заболевание легких — это пневмония (воспаление легких). Пневмонию можно заподозрить самостоятельно, а вот подтвердить ее должен врач путем прослушивания легких (аускультация) и рентгенологического исследования. Вот основные признаки, которые должны быть поводом для обращения к врачу:
1-й вариант: резкий подъем температуры до 39–40 °C, сопровождающийся сухим кашлем, плохим самочувствием, одышкой; боль в груди, усиливающаяся при кашле.
2-й вариант: начало как при ОРВИ с насморком и кашлем, небольшая температура, затем — нормальная, а затем вновь подъем до 38 °C и выше.
У детей: продолжительность температуры до 38 °C и выше более 3 дней, учащенное дыхание, резкая вялость, сонливость.
Для лечения болезней дыхательных путей чаще всего используют три группы препаратов:
- пенициллины — амоксициллин, амоксициллин/клавуланат;
- макролиды — азитромицин, кларитромицин;
- фторхинолоны (дыхательные) — левофлоксацин, моксифлоксацин.
- Применение антибиотиков в инъекциях в амбулаторных (домашних) условиях. Все перечисленные препараты, да и многие другие существуют в форме таблеток.
- Применение ко-тримоксазола (бисептола). Это очень небезопасное лекарство с узким спектром применения. Почему-то его очень любят использовать для самолечения, считая самым безопасным антибиотиком. Это совершенно не так.
- Чтобы предпочесть ко-тримоксазол другим антибиотикам, должны быть очень серьезные основания. Желательно проводить короткие (не более 5–7 дней) курсы терапии.
- Ко-тримоксазол применяется при специфических заболеваниях, например при пневмоцистной пневмонии у ВИЧ-инфицированных и для лечения отдельных форм внутрибольничных инфекций при нечувствительности к другим антибиотикам.
- Применение ко-тримоксазола требует тщательного контроля за побочными эффектами, недоучет которых может привести к смертельному исходу. Например, риск тяжелейшей токсической реакции (синдром Лайелла) при назначении этого препарата в 10–20 раз выше, чем при использовании обычных антибиотиков.
- Рутинное использование пробиотиков и противогрибковых препаратов. Не надо этого делать.
- Позднее начало антибиотикотерапии при пневмонии. К сожалению, от пневмонии даже в XXI веке умирают. Чем позже начинается лечение, тем выше смертность — такая вот неутешительная статистика.
- Частая смена антибиотика в процессе лечения, которую объясняют «опасностью развития устойчивости». Существует общее правило антибиотикотерапии: эффективность оценивают в течение 48–72 часов. Если за это время температура нормализуется и уменьшаются симптомы, значит, препарат эффективен, и его прием продолжают столько времени, на сколько рассчитан курс лечения. Если температура сохраняется, антибиотик считают неэффективным и заменяют на препарат другой группы.
- Слишком длинный или слишком короткий, в т.ч. самостоятельно прерванный, курс лечения. Надо понимать, что мы лечим заболевание, а не анализы и не рентгенологические изменения. Скажем, после перенесенной пневмонии изменения на рентгенограмме могут сохраняться до месяца, а иногда и дольше. Это совершенно не значит, что все это время надо глотать антибиотики. Впрочем, и бросать самостоятельно лечение в первый день нормальной температуры тоже не надо — это верный путь к тому, что в следующий раз антибиотик действовать не будет.
Западные врачи очень удивляются, когда узнают, что русские как-то умудряются диагностировать «кишечный дисбактериоз», а потом его еще и лечить. Пресловутый «анализ кала на дисбактериоз» — это мракобесие, распространенное в национальных масштабах. В кишечнике живет несколько тысяч микробов, лаборатория определяет только два десятка, причем совсем не тех, которые находятся на стенках кишечника, а тех, которые двигаются с каловыми массами. Если вам врач предлагает сдать этот анализ, задумайтесь всерьез.
В действительности проблему представляет состояние, которое носит название антибиотик-ассоциированная диарея, т. е. диарея, развивающаяся вследствие приема антибиотиков. Механизмы ее развития могут быть разные, далеко не все сводится к нарушению состава микрофлоры. Например макролиды, а также клавуланат вызывают понос за счет усиления перистальтики кишечника. Лечить такую антибиотик-ассоциированную диарею не надо, она прекращается самостоятельно через пару дней после отмены препарата.
Главную проблему представляет собой диарея, связанная с колонизацией микроорганизма под названием клостридия (Clostridium dii cile). В этом случае, несмотря на прекращение антибиотикотерапии, частота стула растет, развивается тяжелое обезвоживание. Возможны осложнения — изъязвления и перфорация толстой кишки и летальный исход.
Исходя из этого, давайте сформулируем следующее правило: если после отмены антибиотика диарея не только не проходит, но, наоборот, состояние ухудшается, нужно обратиться к врачу и сделать анализ кала на определение токсина Clostridium dii cile. При подтверждении диагноза назначают лечение другими антибиотиками (метронидазол и ванкомицин).
источник