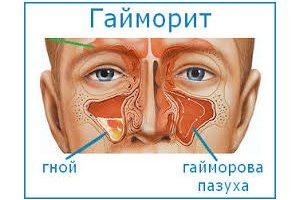
Самая распространенная форма синусита – гайморит. Этот процесс характеризуется тяжелым воспалительным процессом в полости верхней пазухе, которое может подвергаться длительному лечению. Длительный процесс может быть связан с нарушением функции носовых соустьев, плохой вентиляцией и большим скоплением гноя. При таком течении недуга отмечается развитие нежелательной микрофлоры внутри организма, что приводит к необходимости длительного медикаментозного лечения.
Сколько дней лечится гайморит антибиотиками и другими медикаментами зависит от различных факторов, в том числе от первопричины образования недуга и развитии патологии. Чаще всего такое воспаление образовывается внезапно, а развивается довольно стремительно, что свидетельствует об остром течении недуга.
При образовании гайморита длительность лечения зависит от многих факторов. Немаловажную роль играет характер недуга и форма воспаления. Как известно, бывает два вида гайморита:
- Катаральный. Такая форма недуга считается более легкой и протекает на протяжении трех недель.
- Гнойная форма длится намного дольше, так как имеет ряд последствий. Процесс лечения такого вида недуга во многом зависит от выбранных медикаментов, правильности дозирования и курса терапии в целом. Запущенная форма гайморита требует медикаментозного лечения на протяжении шести недель.
В обоих случаях симптомы болезни мешают пациенту вести естественный образ жизни и приносят сильный дискомфорт. Поэтому больные не могут проигнорировать воспаление и, как правило, обращаются в больницу еще на катаральной стадии.
При адекватной терапии и правильном диагнозе, а также при соблюдении всех правил лечения, пациент пойдет на поправку уже спустя две недели, а полностью излечиться от гайморита спустя двадцать дней.
Часто начальную катаральную форму воспаления придаточных пазух путают с простудой или гриппом. Если начать лечить гайморит методами избавления от простуды, возможно осложнение воспаления. Поэтому очень важно пройти диагностирование у квалифицированного врача и начать правильную терапию излечения. Кроме того, не думайте, что гайморит может пройти самостоятельно.
На протяжении всего курса лечения необходимо следить за температурой тела и общим самочувствием пациента.
Длительность лечения во многом зависит от своевременного обращения пациента к врачу. При определении первых признаков и верного диагностирования недуга, достаточно трех недель для полного уничтожения очага воспаления.
Часто длинный интервал между образованием недуга и поступлением лечения становится первопричиной гнойного гайморита или хронической формы воспаления.
При поступлении лечения необходимо постоянно следить за самочувствием больного.
Если медикаментозная терапия не дает должных результатов спустя семь дней от начала лечения, необходимо направиться к врачу за дополнительной консультацией.
При неправильном лечении катаральной формы гайморита или несоблюдении назначений врача, у пациента может начаться гнойная фаза. Такой недуг вылечить гораздо сложнее, так как он имеет определенные особенности, которые, к сожалению, не поддаются быстрому лечению.
На протяжении всего этого времени больной должен находится под постоянным присмотром врачей и соблюдать все правила лечения.
Определить, что катаральный гайморит прошел можно несколькими путями. Во-первых, на протяжении всего курса лечения необходимо следить за температурой тела больного. Если она начинает резко расти, вероятно, что-то вы делаете неправильно. В это время необходимо обратиться к врачу для повторного диагностирования.
Если же температура тела падает и со временем держится на стабильных 36,6 то это первый сигнал о верном лечении. В скором времени пациент пойдет на поправку. Узнать что гайморит вылечен можно понаблюдав за состоянием слизистой оболочки.
Покраснение слизистой носа – это явный сигнал о воспалении и при переходе к естественному цвету можно судить о пользе сосудосуживающих спреев и других препаратов, которые были назначены для введения в нос.
При выздоровлении, у пациента проходят болезненные ощущения при пальпации переносицы, а также снижается отечность лица.
При лечении основное внимание направляется на улучшение функций верхних дыхательных путей. Важно устранить заложенность носа и снизить выделение слизистых или водянистых секретов. При хорошем оттоке слизи и нормализации носового дыхания, можно с уверенностью говорить о том, что гайморит прошел.
Тяжелую форму гайморита следует лечить под чутким контролем врачей, поэтому больной должен находиться в стационаре. При соблюдении всех назначений как понять что гайморит проходит несложно.
- В первую очередь у пациента проходит болезненные ощущения в переносице и по всей голове.
- В период развития недуга пациенты постоянно жалуются на боль между бровями и в лобной пазухе, которая проходит на второй или третьей неделе лечения.
- На третьей неделе лечения также проходят болезненные ощущения при наклоне головы и в задней части затылка.
- При соблюдении всех правил терапии, пациенты замечают снижение отечности и нормализации цвета лица. Заложенность носа проходит на первой неделе терапий.
- Слизистые выделения становятся все жиже и со временем проходят вовсе.
- Часто на протяжении первых двух недель лечения пациенты отмечают сильный зловонный запах изо рта. Он проходит при правильном медикаментозном лечении спустя двенадцать дней.
- На протяжении всей терапии врачи стараются избавить пациента от гнойных выделений, которые могут мучать больного вплоть до пятой недели лечения.
Гнойная стадия воспаления придаточных пазух лечится очень долго. Иногда скопившийся гной может перетечь в близлежащие органы, осложнив состояние. В таком случае требуется хирургическое вмешательство и более долгий курс терапий.
При более положительном раскладе спустя уже десять дней от начала лечения пациент чувствует значительное облегчение, боль переносится легче, а заложенность носа вовсе проходит.
Понять, через сколько проходит гайморит можно проследив за симптомами недуга и течением воспаления. При соблюдении всех назначений врача, можно вылечить гайморит за минимальные сроки. Если недуг обрел более серьезный характер, требуется длительный курс лечения с хирургическим вмешательством и периодом реабилитации, который в некоторых случаях может длиться до двух месяцев.
Ускорить процесс выздоровления можно с помощью слежения за эффективностью принимаемых медикаментов. При отсутствии положительной реакции, врачи подбирают более результативные средства лечения. Задача больного – принимать лекарственные препараты, не нарушая дозировок.
источник
Синусит – это полиэтиологичное заболевание, но его симптомы и лечение зависят от вида возбудителя (бактерии, грибы, вирусы, химические раздражители). Патогенетическое течение определяется видом поражения.
Воспаление затрагивает эпителий, слизистую оболочку одной или нескольких придаточных пазух. Переход процесса на окружающие ткани приводит к повреждению пищевода, оболочек головного мозга, глоточных миндалин.
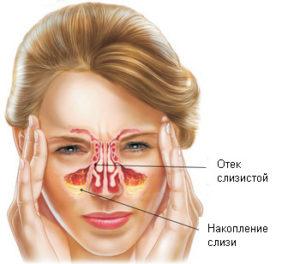
Синусы – это околоносовые полости, которые содержат воздух, поступающий в них через небольшие отверстия (соустья 1-3 мм), расположенные в носовой полости. При отечности, воспалительном процессе эти поры закрываются. Состояние нарушает отток воспалительной жидкости из синусов, что создает возможности для формирования гайморита, фронтита, этмоидита, сфеноидита.
Клиническая картина протекает по типу, основанному на характере поражения эпителия. По характеру расположения воспалительного процесса выделяют 4 вида заболевания:
- Сфеноидит – поражение клиновидной пазухи;
- Этмоидит – воспаление решетчатого лабиринта;
- Фронтит – воспалительные изменения лобной пазухи;
- Гайморит – изменения верхнечелюстных синусов.
По частоте на первом месте у детей поражение верхнечелюстных пазух, затем по частоте – решетчатые ячейки. Лобные синусы поражаются позже. Редкие поражения клиновидной пазухи обусловлены особенностями анатомической локализации.
Статистика утверждает, что около 10% населения планеты страдает ежегодно синуситом на фоне простуды, переохлаждения в осенне-зимний период. Частота болезни – 0,2% у взрослых. У детей вероятность патологии – 0,5%.
Европейские исследования подтвердили ведущую роль палочки Пфайфера, как основного этиологического фактора воспаления придаточных пазух носа.
Частота встречаемости других возбудителей:
- Гемофильная палочка;
- Пневмококк;
- Стрептококк;
- Моракселла катаралис;
- Стафилококк золотистый;
- Вирусы, анаэробы, грибы.
Воздействия возбудителя недостаточно для развития патологического процесса. Патология формируется на фоне других изменений носоглотки:
- Искривление носовой перегородки;
- Деформация структур носа;
- Оперативное вмешательство;
- Гипертрофия эпителия;
- Хроническое воспаление слизистой оболочки носа;
- Интубация трахеи;
- Назогастральное зондирование;
- Носовая тампонада;
- Полипы;
- Аллергический ринит;
- Аденоиды;
- Воспаление гайморовых пазух;
- Микозная инфекция;
- Длительный прием антибиотиков;
- Работа на вредных производствах;
- Гипотиреоз;
- Сахарный диабет;
- Синдром Картагенера;
- Иммунодефицит;
- Аллергический диатез.
При скоплении слизи в полости синусов не всегда развиваются симптомы заболевания. Если соустья открыты, создается возможность для истечения жидкости в носовую полость. Слизистые железы активно продуцируют слизь, которая при нарушении дренажа быстро скапливается внутри полости. Постепенно синусы очищаются, что создает условия для присоединения бактерий.
Квалифицированный ЛОР-врач по характеру выделений определит морфологическую форму нозологии. Катаральные выделения возникают при поверхностном воспалении носоглотки. На начальной стадии заболевания прослеживается серозный экссудат. Постепенно при развитии болезни происходит трансформация выделений в слизисто-гнойные. Экссудат при микроскопическом обследовании содержит большое количество слизи и гноя. Отечность сопровождается нарушением проницаемости капилляров, поэтому воспаление постепенно нарастает.
Патогенетически при патологии наблюдается стойкое изменение мембраны околоносовых пазух. На месте воспалительных очагов постепенно развивается фиброзная ткань, которая приводит к необратимой гибели эпителия. Чем длительнее протекает патологический процесс, тем серьезнее симптомы синусита.
Воспаление придаточных пазух носа по локализации процесса разделяется на категории:
- Верхнечелюстные синусы – гайморит;
- Лобные – фронтит;
- Решетчатая кость – этмоидит;
- Клиновидная полость – сфеноидит.
По степени тяжести существует следующая градация:
- Вирусный;
- Грибковый;
- Бактериальный;
- Медикаментозный;
- Септический;
- Асептический;
- Аллергический;
- Смешанный.
По характеру воспалительного процесса:
- Экссудативный (гнойный, серозный, катаральный);
- Продуктивный (полипозный, кистозный, гиперпластический);
- Альтернативный (атрофический, некротический, холеастомный);
- Смешанный.
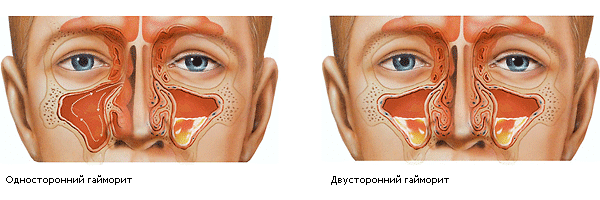
- Односторонний (правосторонний, левосторонний);
- Двухсторонний;
- Полисинусит – воспаление всех полостей;
- Гемисинусит – поражение пазух с одной стороны.
У взрослых симптомы синусита зависят от формы, вида, распространенности болезни.
Для диагностики воспаления околоносовых пазух следует выявлять следующие признаки:
- Повышение температуры (свыше 38 градусов) при острой форме. Хроническое течение сопровождается субфебрилитетом или нормальной реакцией;
- Выделения из носа;
- Потеря аппетита;
- Затруднение дыхания;
- Потеря обоняния;
- Насморк;
- Чихание;
- Сухость эпителиальной оболочки.
Кроме общих признаков человека беспокоят боли пораженной пазухи с иррадиацией в половину лица, лоб, височную область.
При пальцевом ощупывании пораженной области прослеживается болевой синдром в проекции пораженной полости.
Симптомы двухстороннего верхнечелюстного синусита специфичны. На начальном этапе из носа прослеживаются жидкие серозные выделения. Постепенно они становятся мутными и вязкими. При запущенном процессе мокрота становится гнойной, так как содержит большое число бактерий.
Симптомы хронического гайморита сглажены. Периоды обострения чередуются с ремиссией. Человека беспокоят распирающие или давящие боли головы. Постепенно нарушается отток из гайморовых синусов. Пациенты жалуются на болезненность позади глаз. Если человек принимает лежачее положение, болевой синдром уменьшается.
Большую опасность для здоровья представляет не столько синусит, сколько осложнения патологии:
- Менингит – воспалительный процесс мозговых оболочек;
- Остеомиелит – воспалении кости;
- Эпидуральный абсцесс мозга;
- Периостит глазницы;
- Арахноидит субдуральный;
- Тромбофлебит;
- Тромбоз кавернозного синуса;
- Зрительный неврит.
Не сложно диагностировать воспаление околоносовых пазух. Все клинические и лабораторные методы указывают на особенности патологии. Для выявления дополнительных тонкостей заболевания применяются клинико-инструментальные методы:
- Рентгенография придаточных пазух в 2 проекциях;
- Магнитно-резонансная и компьютерная томография;
- УЗИ синусов;
- Трансиллюминация;
- Лечебно-диагностическая пункция.
Дифференциальную диагностику нужно проводить со следующими болезнями:
- Инородные тела в носовой полости;
- Опухоли;
- Невралгия тройничного нерва;
- Гранулематоз Вегенера;
- Аллергический ринит.
Редкие симптомы хронической формы появляются у взрослых на фоне сниженного иммунитета. У людей со СПИДом синусит провоцируется грибковой флорой, которая активируется при падении местной защиты. При кандидозном поражении прослеживается белый налет ротовой полости.
Лечение синусита у взрослых консервативное, но препараты нужно подбирать оптимально с учетом вида возбудителя. Только гнойные формы следует лечить хирургическим путем, чтоб не допустить заражения крови (сепсис), расплавления костей черепа при прогрессировании фронтита.
Основные принципы терапии воспаления придаточных пазух:
- Иррадикация возбудителя;
- Устранение провоцирующих факторов;
- Нормализация прохождения воздуха через носовую полость;
- Купирование симптомов;
- Восстановление дренажной функции;
- Недопущение хронизации патологического процесса.
При тяжелом течении болезни лечение у взрослых проводится в отоларингологическом отделении. В стационаре применяются антибиотики при синусите с учетом вида возбудителя, спровоцировавшего воспалительный процесс.
Этиотропная терапия при бактериальном инфицировании на начальных этапах проводится антибиотиками широкого спектра действия. Лучше использовать препараты направлено после проведения теста на антибиотикочувствительность микроорганизма.
Распространенные антибактериальные лекарства при синусите:
- Полусинтетические пенициллины (ампиокс, амоксициллин, ампициллин);
- Макролиды (рокситромицин);
- Препараты цефалоспоринового ряда (цефтибутен, цефуроксим, кефзол);
- Фторхинолоны (левофлокс).
При большинстве форм лекарства применяются перорально. Внутримышечные инъекции назначаются при тяжелых стадиях воспаления околоносовых пазух.
Антибиотики на вирусы не действуют. При наличии данных возбудителей следует укреплять иммунитет. Лечить вирусный синусит нужно следующими средствами:
Грибковые формы лечатся антимикотиками:
При аллергической форме применяются антигистаминные препараты – кетопрофен, супрастин, тавегил.
При смешанных формах проводится комплексное лечение:
- Противовоспалительные средства – эреспал;
- Антибиотики группы сульфаниламидов – сульфадиметоксин, бисептол;
- Глюкокортикоиды – дексаметазон, преднизолон;
- Сосудосуживающие препараты – нафтизин, санорин.
После стихания острой формы патологии для предотвращения хронизации процесса рекомендуется физиолечение – СВЧ, УВЧ, ингаляции, прогревание, ультрафонофорез.
Для лечения среднетяжелой и тяжелой форм воспаления придаточных пазух применяется метод синус-эвакуации. Процедура предполагает промывание воспаленных полостей с применением специального синус-катетера. Оборудование состоит из двух баллонов и аналогичного количества трубочек.
Антисептический препарат вводится внутрь воспаленной полости через одну трубку. Промывание осуществляется через другую. Катетер после установки сохраняется в полости пазух на несколько дней до полного исчезновения воспалительного экссудата внутри полости.
При неэффективности вышеописанных процедур проводится хирургическое лечение. Виды операций при синусите:
- Радиальное иссечение по Киллиану;
- Лазерная деструкция полипов;
- Вмешательство Кальювель-Люка;
- Операция Дликера-Иванова;
- Фронтотомия;
- Балонная синопластика.
Лечить синусит сложно, проще его не допускать. Выполняя профилактические мероприятия при простуде, насморке, ОРЗ, удается предотвратить воспаление околоносовых синусов.
Заболевания зубов следует лечить сразу после возникновения, чтобы позволить не допустить размножение патогенных бактерий в ротовой полости.
Болезнь возникает при атрезии носовой полости, искривлении носовой перегородки, полипах в носу. Такие патологические изменения нужно устранять оперативно. Затруднение прохождения воздуха через носовую полость создает предпосылки для размножения бактерий.
Избегайте переохлаждений, нарушающих кровоснабжение носоглотки, придаточных пазух.
Хирургическое лечение синусита проводится при альтеративных, пролиферативных, смешанных формах воспаления придаточных пазух носа. Иногда оперативные манипуляции показаны при недостаточной эффективности консервативной терапии экссудативных процессов. Современное оборудование позволяет проводить реконструктивные операции безболезненно за короткие промежутки времени.
Воспалительный процесс клиновидных пазух опасен переходом инфильтрата на мозговые оболочки с возникновением менингита. Образование тромбов повышает вероятность эмболии кавернозного синуса. Гнойный требует хирургии.
Процедура хирургического очищения ячеек решетчатого лабиринта:
- Местная анестезия с использованием 5% раствора кокаина, 2% дикаина, 10% лидокаина;
- Предварительная премедикация внутримышечно – тавегил, 0,1% атропин , 2% промедол;
- Пациент размещается в кресле в полусидящем положении. Хирург вначале осуществляет петлей удаление носовых полипов. Доступ к решетчатому лабиринту осуществляется через средний носовой ход. Для проникновения в зону решетчатой кости расширяется средняя носовая раковина. После этого осуществляется вскрытие пораженных ячеек решетчатой кости. При воспалении задних ячеек вскрывается весь лабиринт до клиновидной пазухи;
- Процедура проводится с соблюдением осторожности. Проникновение инструментом через лямина криброза решетчатой кости в полость черепа приводит к гнойным осложнениям (менингит), вытеканию спинномозговой жидкости;
- При выполнении манипуляции нужно придерживаться бокового направления. Приближение к средней линии сопровождается разрушением ситовидной пластинки. Нужно иметь в виду, что расположение и число ячеек решетчатого лабиринта у каждого человека индивидуально;
- При большинстве нозологических форм сфеноидита достаточно удалить лишь часть сосцевидных ячеек для санации воспалительных очагов;
- Частые рецидивы полипоза возникают при сохранении обтурации лобной и верхнечелюстной пазух. При сопутстствующем фронтите или гайморите нужно планировать радикальное удаление инфильтрата из обеих пазух после дренажа решетчатой кости.
У большинства людей повышается эффективность консервативных средств при частичном удалении воспалительной жидкости из сосцевидных ячеек. Только при возникновении повторного случая возникновения полипоза рекомендуется полное удаление патологического инфильтрата из пазух.
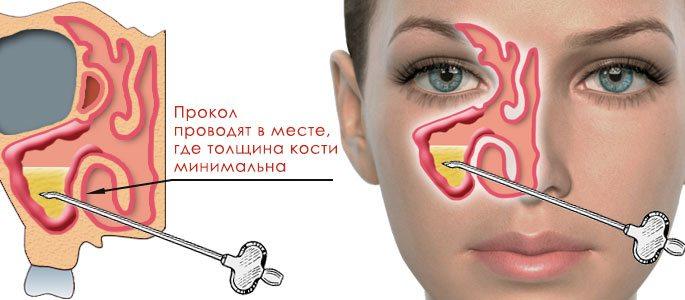
Пункция верхнечелюстной (гайморовой) пазухи выполняется пациентам, у которых консервативное лечение оказывается не эффективным. Практика ЛОР-врача показывает, что большинство людей боится “прокола”. Манипуляция не представляет сложностей. Неприятные ощущения связаны лишь с ощущением движения предметов при манипуляции в верхнечелюстном синусе.
Перед выполнением пункции проводится анемизация. Назначаются сосудосуживающие препараты, предотвращающие кровотечение из поврежденных капилляров. Для ликвидации болевого синдрома слизистую оболочку обрабатывают аппликационными обезболивающими средствами (кокаин, димедрол, лидокаин).
Оптимально делать прокол верхнечелюстной пазухи на расстоянии 2-3 см сзади от переднего края нижней раковины носа, где тонкая костная ткань.
Процедура осуществляется иглой Куликовского, которая вначале устанавливается под нижней раковиной. Затем устройство продвигается по латеральной стенке с наклоном к углу глаза. Прокол проводится иглой через полость на глубину 10-15 мм путем вращательных движений.
Промывание осуществляется раствором антисептика – хлорафиллипт, октенисепт, фурацилин из шприца подключенного к игле Куликовского. Отток жидкости осуществляется через естественное соустье. Для улучшения качества процедуры требуется наклон головы пациента вниз и вперед.
При обтурации соустья и невозможности естественного оттока жидкости в полость вводится вторая игла. Через одну вводится жидкость, а через вторую проводится ее аспирация. При необходимости ежедневно на протяжении 7-8 дней через специальный троакар проводится установка катетера для последовательного цикла промывания.
При неправильном проколе игла может попасть в глазницу или щеку. Осложнения формируют гнойные осложнения и провоцируют абсцедирование. Последствием ситуации может стать воздушная эмболия сердца или мозга. Литературные источники описывают единичные случаи болезни. Для избегания воздушной эмболии следует делать постоянное продувание пазухи.
источник
Синусит, симптомы и лечение которого находятся в прямой зависимости, — это воспаление придаточных пазух носа. Причем поражается одна или сразу обе носовые пазухи. Заболевание бывает отдельным и самостоятельным или может возникать на фоне осложнения инфекционных болезней. Чаще всего лор-врач сталкивается именно с таким недугом как синусит, симптомы и лечение заболевания знакомы многим, но разберемся в них подробнее.
Синусы — это околоносовые или придаточные пазухи, выглядят они как небольшие полости, которые расположены в лицевом и мозговом отделах черепа. С полостью носа синус имеет связь. Когда эпителий, который выстилает эти полости, воспаляется, возникает заболевание синусит, которое вызывает характерную симптоматику.
Есть 4 группы синусов — лобный, верхнечелюстной (гайморова пазуха), парный решетчатый лабиринт и клиновидная пазуха. Синусит у взрослых и детей после 8-10 лет возникает чаще всего в гайморовой пазухе, реже — в решетчатой и совсем редко в лобной. Воспаление клиновидной пазухи — исключительное явление. Если обратиться к статистике, то, по ее данным, 10% людей нашей планеты страдает синуситом.
Синусит может протекать в острой форме или в хронической, отличаются они по своей длительности и частоте. Острый синусит лечится около 2 месяцев, а вот лечение хронического синусита длится дольше, и через какое-то время при самой банальной простуде он снова возвращается. Диагноз синусит в хронической форме в основном имеют люди с низким иммунитетом. Для того чтобы понять, как лечить синусит, необходимо более подробно узнать о данной патологии.
По месту, где происходит воспалительный процесс, патологию можно разделить на:
- гайморит — воспалению подвергается верхняя пазуха;
- ринит — непосредственно в полости носа;
- сфеноидит — в клиновидной пазухе;
- фронтит — поражается лобная пазуха;
- этмоидит — воспалительный процесс протекает в ячейках решетчатой кости.
Когда воспаление помимо околоносовых пазух начинается еще и в слизистых оболочках носа, форма синусита называется риосинусит. Если воспалились все пазухи с одной стороны лица, то этогеминосинусит. При воспалении всех пазух носа одновременно диагностируется пансинусит.
Причины синусита кроются в палочке Пфайфера и пневмококке. Это самые частые возбудители заболевания, кроме того, синусит может спровоцировать стрептококк, золотистый стафилококк, грибы, вирусы и анаэробные бактерии. Также причинами являются врожденные патологии в форме и строении раковины носа или в решетчатом лабиринте.
- носовая деформация, возникшая от травм, хирургических вмешательств, хронических воспалительных процессов в носу;
- частые вирусные инфекции в острых стадиях;
- лечебные мероприятия — зондирование, тампонада, интубация;
- аллергические реакции, которые проявляются в виде сезонных ринитов, риноконъюнктивитов и пр;
- аденоиды и полипоз;
- вредные привычки — курение;
- плохое лечение зубов в верхней челюсти, занесение при лечении инфекции, которая поднялась наверх и попала в гайморову пазуху;
- грибок, который развивается в организме вследствие долгого лечения антибактериальными препаратами;
- регулярные переохлаждения;
- вдыхание различных химически веществ (например, при работе на вредном производстве).
В группу риска входят люди, которые имеют больные и недолеченные зубы, диабет, генетические заболевания, сопровождающиеся повышенной вязкостью секрета. Также повышают риск развития синусита гипотиреоз, иммунодефицит, аллергический диатез, применение стероидных препаратов, синдром Картагенера.
Симптомы синусита у взрослых и детей схожи. Первым симптомом, как правило, бывает насморк, который очень долго не проходит. Внимательно следите за цветом выделений из носовой полости. Если он стал зеленым или желтоватым, это свидетельствует о том, что заболевание вызвано бактериями. В этом случае надо принимать срочные меры, иначе бактерии попадут в гайморовы пазухи и возникнет гайморит.
Если развился синусит, симптомы и лечение будут завесить от того, в какой именно носовой пазухе идет воспаление. Но есть и общая симптоматика:
- гнусавость, невозможность дышать носом;
- прозрачные слизистые сопли или выделения с примесью гноя;
- неприятные ощущения в носовой полости, в области глаз или рядом с носом;
- головная боль и снижение обоняния;
- температура, которая не поднимается выше 37ºС.
Что касается симптомов, характерных для разных типов синусита, то они будут немого отличаться друг от друга.
Гайморит начинается сразу в острой стадии. Температура поднимается до 38ºС, больного знобит, имеются признаки интоксикации организма. Иногда, особенно при хроническом заболевании, температура может быть невысокой или ее может не быть вообще. Больной испытывает боль в пазухе верхней челюсти, скулах, области лба и у корня носа. При надавливании боль становится сильнее. Часто боль отдает в височную область или во всю половину лица. Нередки при гайморите головные боли разной интенсивности. В пораженной стороне дыхание затруднено, если гайморит двусторонний, то пациент дышит ртом. Если произошла закупорка слезного канала, может наблюдаться слезотечение. Носовые выделения на начальном этапе жидкие, серозные, затем мутнеют, приобретают зеленоватый цвет и становятся более вязкими.

Некоторые пациенты говорят о боли в газах, жалуются на отечность верхнего века, возможна пигментация в области лба. Обоняние падает, появляется светобоязнь.
При хроническом течении болезни можно наблюдать гипертрофию эпителия среднего хода, при запущенном заболевании воспаление распространяется на кость и могут образоваться свищи и некротические участки.
Чаще всего у пациента повышается температура, появляется боль в области переносицы, у корня носа, болит голова, глаза, пропадает обоняние. Дыхание носом невозможно из-за отечности. Носовые выделения сначала серозные, а затем гнойные. При остром течении болезни в процесс может быть вовлечено глазное яблоко, оно иногда выпячивается, веки отекают. Этимоиит у детей часто сопровождается покраснением конъюнктивы глаза, веки опухают.
Когда воспаляется клиновидная полость — сфеноидит, то пациента беспокоят затылочные боли, боли в области темени, в глазнице. Симптоматика при этом заболевании выражена слабо, однако в процесс воспаления могут вовлекаться зрительные нервы, в результате чего зрение снижается.
В острой стадии заболевания у больного повышается температура, появляются головные боли, затрудненность дыхания. Заложенность может быть то в одной ноздре, то в другой. Носовые выделения гнойные, могут быть с примесью крови. В месте воспаления при пальпации возникает боль. Может быть отек мягких лицевых тканей. Ночью больной может просыпаться от сухого приступообразного кашля, обоняние чаще всего полностью пропадает. В хронической стадии могут наблюдаться все перечисленные симптомы или отдельно взятые. Заболевание длительное, с ним хорошо знакомы астматики и аллергики.
При подозрении на синусит надо обращаться к отоларингологу. Врач у взрослых берет на анализ носовые выделения, а детская диагностика осуществляется на основе симптоматики и визуального обследования.
В качестве дополнительного исследования врач может назначить:
- эндоскопию околоносовых пазух;
- УЗИ;
- фронтальную и боковую рентгенографию лица;
- КТ, МРТ.
Самыми частыми осложнениями синусита являются:
- менингит;
- при поражении костей может развиться остеомиелит;
- осложнением фронтита может стать эпидуральный или субдуральный мозговой абсцесс;
- арахноидит;
- периостит глазницы;
- синусоидный тромбофлебит;
- неврит зрительного нерва.
В запущенной стадии заболевания, которая осложняется внутричерепными воспалительными процессами, прогноз заболевания неблагоприятный.
Как правильно лечить синусит, больной должен узнать от лечащего врача. Лечение у взрослых в основном направлено на препараты, которые подавляют возбудителя заболевания. При высокой температуре необходимо принимать Парацетамол, Нурофен или другие жаропонижающе препараты.
Если синусит вызван аллергией, то необходим прием антигистаминных препаратов — Супрастин, Тавегил и пр. Чтобы снять отечность со слизистых носа, пациенту рекомендуются аэрозоли и препараты с сосудосуживающим действием. При гайморите показаны антибактериальные препараты.

Хирургическое лечение синусита заключается в проколе синуса, проводится эта процедура в том случае, если в пазухах имеется гнойное содержимое. Эффективное лечение при синусите у взрослых — пластика пазухи верхней челюсти, точнее ее хода. Делается это для того, чтобы улучшить отток содержимого.
Многие пациенты интересуются, как быстро вылечить синусит? О том, как лечить данное заболевание лекарственными препаратами, сказано выше. А вот как избавиться от синусита дома, речь пойдет сейчас. Болезнь неплохо поддается лечению народными методами, но прежде чем начинать лечение дома, нужно обязательно посетить врача:
- Лук и растительное масло. 50 г любого растительного масла необходимо в посуде из стекла поставить на водяную баню. После того как масло простерилизуется и остынет, надо натереть на терке луковицу, процедить ее и добавить в остывшее масло. Средство использовать 3 раза в день по 5 капель. Сразу не высмаркиваться, подождать минут 10. Если средство будет применяться ребенком, то дозу лукового сока надо сократить.
- Каланхоэ. Свежие листья каланхоэ надо неделю подержать в темном прохладном месте. Потом листья перетереть до кашеобразного состояния. Эту кашицу снова надо убрать в прохладное темное место на 2 дня. Затем отделить сок от выпавшего осадка и развести его 20% спиртом. Пропорция 20:1. Хранить готовое средство надо в холодильнике.
- Лук, цикламен и алоэ. Все ингредиенты перетереть отдельно и отжать сок. Возьмите по 1 ч.л. сока каждого составляющего, перемешайте и добавьте туда 1 ч.л. мази Вишневского. Средством надо смазывать носовые пазухи трижды в день в течение 3-4 недель.
- Хорошо помогает от синусита сок редьки.
В любом случае ответ на вопрос, как вылечить синусит, должен подсказать врач. Только специалист способен назначить соответствующую терапию.
Основной мерой профилактики является своевременное и тщательное лечение простудных заболеваний, гриппа и насморка. Потому что именно эти заболевания провоцируют воспалительные процессы в синусах. Кроме того, имеются следующие рекомендации:
- регулярно проходите осмотр у стоматолога, инфекции, которые сопровождают стоматит, пульпит и прочие заболевания, могут быть причиной воспаления синусов;
- если температура, насморк и кашель при простудных заболеваниях длятся больше чем 2-3 дня, не лечитесь самостоятельно, а обратитесь к врачу;
- повышайте иммунитет;
- если вам кажется, что у вас синусит, сразу же обращайтесь к отоларингологу.
Теперь вы знаете, что такое синусит, причины по которым он возникает, его симптомы и как лечить его дома, поэтому будьте внимательны к своему организму, не запускайте болезнь.
источник
Лечение синусита у взрослых, как и любого заболевания, подчиняется единому принципу, который разделяет терапию на три категории:
- Этиотропное лечение предполагает воздействие на возбудителей болезни (вирусы, грибы, бактерии).
- Патогенетическое лечение направлено на купирование развития болезни.
- Симптоматическое лечение уменьшает степень выраженности или полностью убирает симптоматику заболевания.
При любом виде синусита, необходимо помнить, что это такое заболевание, которое требует обязательной врачебной консультации. Попытки самостоятельного лечения могут привести к распространению воспаления на ближайшие органы, в том числе мозг, вызвать тяжелые осложнения и в особо запущенных случаях летальный исход.
Специалист проведет необходимую диагностику и расскажет, как лечить каждый индивидуальный случай, подобрав необходимое сочетание медикаментозной терапии. Это связано с тем, что даже при одинаковых симптомах у двоих пациентов, назначенные им медикаменты могут отличаться, учитывая индивидуальные особенности каждого организма.
Механизм развития острого синусита характеризуется отеком слизистой, обильным выделением секреции, блокировкой соустий и развитием воспалительного и бактериального процессов. Лечение включает назначение антибактериальных и антисептических средств местного или системного применения. Этиотропная терапия направлена на выведение возбудителя болезни из организма.
Вирусный синусит не предполагает антибактериального лечения, т.к. препараты данного спектра неэффективны в борьбе с вирусами. Необходимо быстро вылечить заболевание на данной стадии, пока не присоединилось бактериальная флора.
Наибольшую эффективность показывает прием противовирусных препаратов с первых дней заболевания:
- Индукторы интерферона — Анаферон, Кагоцел;
- Препараты интерферона (ректальный суппозиторий, назальный спрей) — Генферон, Виферон, Лактоферон, Генферон Лайт.
Для борьбы с гнойным (бактериальным) синуситом обязательно необходимо применять антибактериальные препараты.
Антибиотики местного действия при остром синусите назначаются врачом и могут представлять один или несколько из перечисленных препаратов:
- Полидекса с фенилэфрином оказывает противовоспалительное и сосудосуживающее действие (Полимиксин, Неомицин, Дексаметазон, Фенилэфрин).
- Изофра и Фраминазин назальные спреи местного антибактериального действия, перед использованием которых рекомендуется очистить носовые проходы и пазухи.
Помимо антибиотиков применяется Протаргол (Сиалор), Нозосеп, с содержанием серебра и оказывают антисептический и вяжущий эффект.
Необходимо понимать, что острый синусит это такое заболевание, лечение которого исключительно препаратами местного действия может быть неэффективным. В данных случаях назначают антибактериальную терапию системного действия.
Подбором необходимых антибиотиков занимается врач (отоларинголог или терапевт.)
Выбор, чем лечить острый синусит зависит от предполагаемого возбудителя болезни, предшествующей терапии, а также возраста пациента и противопоказаний.
Самолечение антибактериальными средствами может быть неэффективно и опасно. Лекарства домашней аптечки не всегда соответствуют актуальному заболеванию, поэтому перед употреблением необходима обязательная медицинская консультация.
В лечении используются антибиотики стартовой терапии, препараты «второй линии» и антибиотики резерва.
Если лечение стартовыми препаратами неэффективно или вызывает аллергию, то назначаются препараты второй группы. Препараты резерва назначаются при осложнениях и неэффективности терапии предыдущими средствами. Их используют в условиях стационара и под наблюдением врача.
| Стартовые средства | Торговые названия |
| Амоксициллин | Амоксикар, Флемоксин, Оспамокс |
| Амоксициллина клавуланат | Амоксикар плюс, Аугментин, Флемоклав, Амоксиклав |
| Цефалоспорины пероральные: Префикс | |
| Цефалоспорины парентеральные: Биотаксим | |
| Препараты «второй линии» | Назначают в случае если есть противопоказания к применению стартовых лекарственных средств. |
| Макролиды: Кларитромицин | Кларикар, Фромилид, Лекоклар |
| Фторхинолоны: Левофлоксацин | Таваник, Лебел, Лефлокс |
| Препараты резерва | Назначают в случае если есть противопоказания к применению второй линии лекарственных средств. |
| Фторхинолоны | Моксифлоксацин, Гатифлоксацин |
| Макролиды | Джозамицин, Мидекамицин |
| Карбапенемы | Меропенем, Имипенем, Тиенам |
Фторхинолоны противопоказаны в детском возрасте.
При легком течении синусита противовирусные препараты не требуются, а терапия осуществляется симптоматическая и патогенетическая.
Не допустить осложнений и развития патологического процесса в хроническую форму или тяжелую стадию, требующую оперативного вмешательства необходимо осуществлять лечение, останавливающее развитие болезни. Чтобы прервать развитие заболевания носа и околоносовых пазух необходимо действовать сразу в нескольких направлениях.
| Необходимое действие. | Препараты | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| Обеспечить отток отделяемого секрета из пазухи | Секретолики (разжижают отделяемое в синусах): · Синустронг | ||||||||
| Снизить объем патологических выделений | Антигистаминные препараты: | ||||||||
| Уменьшить отечность тканей в носу и придаточных пазухах | Сосудосуживающие капли в нос: Секретолики способствуют открытию естественных соустий между полостью носа и околоносовыми пазухами, что позволяет уменьшить застой секреторной жидкости в носовых пазухах.
Сосудосуживающие назальные капли дают быстрый результат, но клинические рекомендации ограничивают срок их применения пятью днями из-за сильного привыкания и возможности развития медикаментозного ринита и патологических изменений слизистой (сухость кровоточивость).
Строгое соблюдение сроков применения и дозировок назальных капель и спреев обусловлено наличием нередких случаев передозировки препаратами ксилометазолина, нафазолина и оксиметазолин. У детей возможно сильное медикаментозное отравление. Оптимальным решением будет использование препаратов фенилэврина, срок использования которых до недели. Назальные местные стероиды показали себя, как наиболее эффективные препараты этиотропного лечения синуситов, при обязательном сопутствующем врачебном контроле.
Сколько времени лечится синусит у взрослого до полного выздоровления, определяется индивидуальными особенностями и тяжестью заболевания, но это не означает, что необходимо терпеть сопутствующую симптоматику в полном проявлении. Обычно это не то только затруднения дыхания и носовые выделения, но также боль, локализованная в лицевой части, повышение температуры тела и чувство общей слабости. Симптоматическое лечение может включать назальные стероиды (Назонекс, Морис), которые снимают воспаление носовых пазух, оказывают противоотечное действие. Многие препараты, рассчитанные на патогенетическую терапию, обладают и симптоматическим действием. Так, антигистаминные средства и капли в нос не только лечат пазухи и снимают отек, но и облегчают дыхание, уменьшают количество носовых выделений. Болевой симптом частый спутник синусита, от чего помогает ряд нестероидных противовоспалительных средств с обезболивающим эффектом.
|









 Густые, слизистые выделения из носа, постоянная заложенность, боль в голове и температура — такие явления знакомы всем кто столкнулся с таким заболеванием как гайморит. Когда испытываешь все эти симптомы на себе, то понимаешь, на сколько, тяжело протекает болезнь.
Густые, слизистые выделения из носа, постоянная заложенность, боль в голове и температура — такие явления знакомы всем кто столкнулся с таким заболеванием как гайморит. Когда испытываешь все эти симптомы на себе, то понимаешь, на сколько, тяжело протекает болезнь.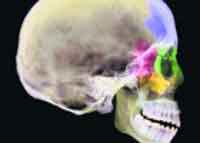 снимок. После снимка врач напишет точный диагноз и сразу назначит лечение. Самое главное не нужно соглашаться на прокол, убедилась на себе!
снимок. После снимка врач напишет точный диагноз и сразу назначит лечение. Самое главное не нужно соглашаться на прокол, убедилась на себе! только с помощью них. Лекарства помогали, но болезнь протекала долго и уныло, 2 недели постоянно закладывало нос, был большой отёк.
только с помощью них. Лекарства помогали, но болезнь протекала долго и уныло, 2 недели постоянно закладывало нос, был большой отёк. Я обычно наливаю раствор в крышку, потом закрываю одну ноздрю пальцем, а второй втягиваю раствор в себя, таим образом вода попадает в другой носовой ход и в горло, промываются пазухи. После процедуры становится значительно легче!
Я обычно наливаю раствор в крышку, потом закрываю одну ноздрю пальцем, а второй втягиваю раствор в себя, таим образом вода попадает в другой носовой ход и в горло, промываются пазухи. После процедуры становится значительно легче!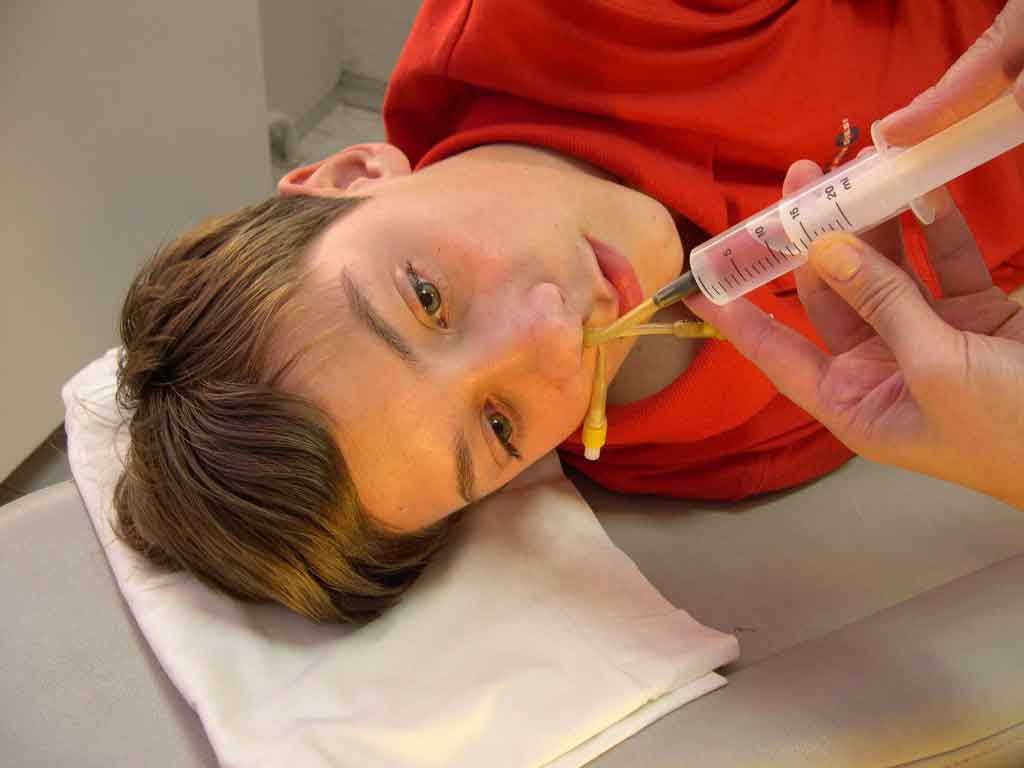 Лечение гайморита
Лечение гайморита Девушка с носовым платком
Девушка с носовым платком Парень промывает нос
Парень промывает нос

 Лечение гайморита в значительной степени зависит от вида заболевания и вызвавшей его причины, поэтому необходимо сказать несколько слов о классификации гайморита.
Лечение гайморита в значительной степени зависит от вида заболевания и вызвавшей его причины, поэтому необходимо сказать несколько слов о классификации гайморита.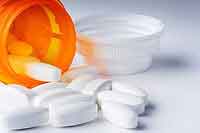 Лечение гайморита антибиотиками — очень эффективный метод, но нужно понимать, что он эффективен только при бактериальном воспалении. При всех других видах гайморита (вирусных, грибковых, аллергических и т.д.) прием этих препаратов не приведет к желаемому результату.
Лечение гайморита антибиотиками — очень эффективный метод, но нужно понимать, что он эффективен только при бактериальном воспалении. При всех других видах гайморита (вирусных, грибковых, аллергических и т.д.) прием этих препаратов не приведет к желаемому результату.