Запущенная форма ринита нередко вызывает гайморит. Именно об этом сообщает знаменитый доктор Комаровский, который считает, что синусит и иные заболевания носоглотки развиваются на фоне не до конца вылеченных инфекций.
Воспалительный процесс развивается в результате попадания микроорганизмов в область придаточной пазухи. Проводить лечение гайморита следует под руководством лечащего врача.
В том числе гайморит и синусит могут вызывать полипы в носоглотке, аденоиды, искривление носовой перегородки. Подобные патологии встречаются у пациентов достаточно часто.
Симптомы болезни сильно нарушают дыхательный процесс, способствуют застаиванию слизистых скоплений, в том числе гноя, и развитию воспаления. Помимо гайморита, у больного могут диагностировать ларингит, фарингит, фронтит и иные патологии.
Симптомы гайморита может провоцировать и аллергия. Как отмечает доктор Комаровский, лечение носоглотки нужно проводить только после того, как будет устранен аллерген, в ином случае терапия не вызовет нужный лечебный эффект.
При развитии гайморита у больного чаще всего наблюдаются следующие основные симптомы, которые перечисляются в видео ролике:
- Повышается температура тела;
- Нарушается эмоциональное состояние человека;
- Пациент ощущает общее недомогание и слабость;
- Нарушается аппетит;
- Ощущаются боли в области лба, носа и щек, особенно во время лежания и наклона вперед.
Дополнительно доктор Комаровский выделяет такие симптомы, как головная боль, заложенность в ушах, гнусавость голоса. У больного сильно закладывает нос, из носа наблюдаются желто-зеленые или гнойные слизистые выделения.
Если обнаруживаются симптомы гайморита или синусит, необходимо сразу же обратиться за медицинской помощью и начать необходимое лечение, чтобы не допустить развитие осложнений.
Причины, в результа
Состояние окружающей среды также сказывается на состоянии больного, гайморит и синусит могут вызывать загазованный воздух и плохая экология.
Доктор Комаровский рекомендует каждый день следить за состоянием воздуха в квартире, для этого нужно пользоваться увлажнителями и регулярно проводить влажную уборку в помещении.
Как ни странно, провоцировать синусит и гайморит могут психологические нарушения здоровья. К таким причинам доктор Комаровский относит частые стрессы, нахождение в нервной обстановке, ведение неправильного образа жизни, несоблюдение режима дня.
Известно немало случаев, когда болезнь не удавалось вылечить ни одним лекарством, при смене же обстановки здоровье нормализовалось. Подробнее ознакомиться с причинами заболевания можно в видео ролике.
Помимо ст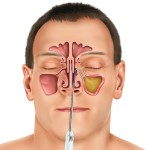
Полипы, кисту, искривление носовой перегородки удается выявить путем использования компьютерной томографии. По анализу крови врач определяет степень воспалительного процесса и наличие аллергенов в организме.
Для выявления возбудителя болезни проводят лабораторный анализ слизистых выделений носа.
Доктор Комаровский отмечает, что первые симптомы являются только поводом к обращению за медицинской помощью. Самостоятельно же лечить болезнь нельзя, так как причина недомогания может быть самая разная.
Врач верно диагностирует болезнь, выявить причину нарушения здоровья и назначит грамотное лечение.
Если заболевание имеет начальную легкую форму, лечение обычно проводится при помощи медикаментозных средств.
- Сосудосуживающие лекарственные средства останавливают воспаление слизистой и облегчают дыхание.
- При помощи солевых растворов делают промывание носа при гайморите.
- В случае повышения температуры врач может назначить использование жаропонижающих лекарств.
- Комплекс витаминов и минералов позволяет укрепить иммунную систему и улучшить общее состояние больного.
Народные средства также помогают облегчить состояние пациента и остановить воспалительный процесс, подробную информацию и рецепты можно узнать в видео роликах.
Но лечение домашними методами нужно проводить только после согласования с врачом.
отмечает, что выделения из носа не всегда следует останавливать. Дело в том, что любые выделения связаны с определенной причиной. Обычно слизистые оболочки начинают активно вырабатывать слизь для защиты организма от всевозможных раздражителей. К таким раздражителям относятся:
- Вирусы и бактерии;
- Пыль и токсические вещества;
- Аллергены.

Если же насморк при ОРВИ останавливается, данные защитные особенности автоматически блокируются. Таким образом, доктор Комаровский рекомендует во время простуды не использовать препараты, устраняющие насморк, чтобы организм мог самостоятельно выполнить свою работу.
Если же в носовых пазухах начинают появляться корочки и пациент начинает гнусавить, слизь не справляется с инфекцией и теряет свои защитные свойства. В этом случае скопления становятся идеальной средой для размножения бактерий. У человека начинаются желто-белые выделения, что сообщает о развитии бактериальной инфекции.
Основываясь на вышесказанном, можно сделать вывод, что насморк лечить при обычной простуде не стоит.
Если же появляются густые желтоватые или гнойные выделения, необходимо начать соответствующее лечение, чтобы не вызвать появление ринита, синусита или гайморита.
При гайморите воспаление распространяется на эпителиальные слоя клеток, рыхлые ткани, находящиеся под ними, и кровеносные сосуды. В зависимости от тяжести поражения, выделяют:
- Острую форму гайморита, при которой симптомы и болевые ощущения ярко выражены.
- Хроническую форму гайморита, которая развивается на фоне неправильного лечения.
В свою очередь, воспалительный процесс может быть:
- Катаральным, когда в слизистых выделения отсутствует гной, воспаление охватывает кость или надкостницу.
- Гнойным, если воспаление глубоко проникает, при этом в слизи наблюдаются гнойные скопления.
По распространению гайморит может быть односторонним, если поражает одну носовую пазуху, и двусторонним при поражении обеих пазух носа.
Если вовремя не проводить лечение или неправильно лечить, гайморит может привести к серьезным осложнениям. К нарушениям дыхательной системы и внутренних органов относят такие заболевания, как:
- Хроническую форму гайморита;
- Воспаление миндалин;
- Бронхит и пневмония;
- Отит;
- Этмоидит, фронтит.
Помимо нарушения дыхательной системы, гайморит может поражать и иные внутренние органы, вызывая такие болезни, как:
- Менингит, энцефалит при поражении мозга и его оболочек;
- Миокардит при патологиях сердца;
- Ревматизм, ревматоидный артрит;
- Сепсис;
- Нефрит.
Чтобы избежать подобных последствий, необходимо вовремя обращаться к врачу и грамотно проводить лечение, о чем, собственно, и расскажет в видео в этой статье доктор Комаровский.
источник
Холодное время года провоцирует возникновение различных болезней у детей и гайморит не является исключением. Это достаточно опасная болезнь, которой нужно уделять особое внимание. Если возникает гайморит, Комаровский дает хорошие советы, как быстро и наиболее лучше избавиться от этой болезни. Доктор Комаровский является приверженцем консервативных методик проведения терапии.
Доктор Комаровский говорит о том, что причины, по которым возникает синусит и гайморит, могут быть такими как:
- простуда, не до конца вылеченная;
- проникновение стафилококков в организм;
- не до конца вылеченный ринит;
- кариес;
- нарушения иммунитета;
- аденоиды в носовой полости.
Важно! Назначать лечение гайморита Комаровский настоятельно рекомендует только после того, как были устранены основные факторы, спровоцировавшие возникновение болезни.
Доктор Комаровский говорит о том, что к возникновению гайморита приводят самые различные факторы. В основном болезнь проявляется из-за невнимательного отношения к здоровью ребенка. При возникновении первых признаков болезни, нужно обратиться к лечащему доктору, для проведения комплексной терапии.
О наличии гайморита у детей могут свидетельствовать самые различные симптомы, именно поэтому, родителям нужно обращать внимание на всяческие характерные проявления болезни. Основными симптомами синусита и гайморита могут быть такие как:
- головная и зубная боль;
- обильные выделения из носа;
- отечность лица;
- увеличенная температура.
Локализация болей может быть самой различной, однако, болезненные проявления зачастую сконцентрированы в области гайморовых пазух. Также Комаровский говорит, что к симптомам может относиться постоянная интенсивная головная боль, затихающая только изредка.
Если из носовых пазух идут обильные выделения, которые зачастую могут быть с примесями гноя, то обязательно нужно начать проведение незамедлительной терапии у ребенка. Лечить гайморит школа доктора Комаровского рекомендует исключительно консервативными методиками без проведения операции. Очень важным этапом в проведении лечения гайморита у ребенка является поддержание хорошего иммунитета.
Прежде чем приступить к проведению терапии, важно понять, что ребенка беспокоит именно гайморит. Помимо стандартного осмотра диагноз устанавливается на основе проведенного рентгенологического исследования.
Иногда проводится лечебно-диагностическая пункция. Кисту, полипы и искривление носовой перегородки можно определить путем проведения компьютерной томографии. Наличие воспаления и наличие аллергенов в организме можно определить по анализу крови.
Для определения возбудителя болезни проводится анализ выделений из носовых пазух. Комаровский отмечает, что при появлении первых признаков обязательно нужно обратиться за помощью к доктору для проведения лечения.
В зависимости от того какие симптомы и лечение у детей гайморита подбирается соответствующее. Чтобы вылечить воспаление гайморовых пазух, нужно проводить комплексную терапию. Прием медикаментозных средств, промывания носа, а также прогревания и физиотерапия, по мнению Комаровского может принести наиболее положительный результат.
Чтобы обеспечить хороший отвод слизи из носовых пазух для проведения лечения ребенку дают сосудосуживающие препараты, а в условиях стационара проводится отсасывание слизи из носовых пазух. При назначении антибактериальных средств нужно изначально диагностику с целью определения болезнетворных микроорганизмов, поразивших носовую пазуху. Для проведения лечения широко назначается Аугментин сироп.
Комаровский говорит о том, что нежелательно применение местных антибактериальных препаратов. Однако, он утверждает, что лечение может проводиться при помощи специальных антисептических растворов, которые применяются ингаляционным путем. Проводить лечение Комаровский рекомендует ультразвуком, электрофорезом, лазером.
Также при проведении терапии доктор говорит о надобности профилактических мероприятий, так как это не позволит болезни возникнуть вновь. Для проведения профилактики важно обеспечить ребенку правильное сбалансированное питание, следить за режимом дня и отдыха, ежедневно совершать прогулки по свежему воздуху. Только комплексный подход позволит устранить основные симптомы болезни и не допустить повторного проведения лечения. Чтобы получить более подробную информацию относительно рекомендаций доктора Комаровского, нужно посмотреть видео.
Лечить гайморит, протекающий в легкой форме можно путем применения медикаментозных препаратов. Для проведения лечения применяются сосудосуживающие препараты, которые помогают устранить отечность слизистой носа и облегчают течение воспаления.
При помощи солевых растворов проводится промывание носовых пазух от скопившейся слизи и гнойных выделений. В случае повышения температуры применяются жаропонижающие препараты. Чтобы укрепить иммунитет и улучшить самочувствие ребенка, применяется комплекс витаминов и минералов. Кроме того, Комаровский рекомендует применять средства народной медицины, которые помогают устранить воспаление, а также улучшить самочувствие больного. Однако, применение народных методик разрешено только после проведения комплексной диагностики и консультации с лечащим доктором.
При хронической стадии протекания болезни или осложненной ее формы проводится хирургическое вмешательство, подразумевающее под собой прокол гайморовой пазухи и выкачивание гнойного содержимого.
Если своевременно не провести лечение, то гайморит может перейти в хроническую стадию и спровоцировать возникновение осложнений. К осложнениям можно отнести:
- хроническую форму гайморита;
- воспаление миндалин;
- отит;
- бронхит и пневмонию;
- фронтит.
Помимо проблем с органами дыхания, гайморит может также спровоцировать возникновение болезней внутренних органов, в частности таких как:
- менингит, энцефалит;
- миокардит;
- ревматизм, ревматоидный артрит;
- нефрит;
- сепсис.
Чтобы избежать возникновения осложнений и нарушения деятельности внутренних органов, нужно своевременно обращаться к доктору и при проведении лечения соблюдать все его предписания.
источник
Насморк у детей бывает очень часто, но не каждый может именоваться синуситом. О заболевании и способах его лечения у детей родителям рассказывает известный педиатр и телеведущий Евгений Комаровский.
Респираторные заболевания, по словам Комаровского, можно смело считать лидерами среди детских болезней. И их довольно много. Синуситом называется воспалительный процесс, который протекает в носовых пазухах, именуемых придаточными. Его вызывают болезнетворные бактерии или агрессивные вирусы, попадающие в организм через нос. Также порой в качестве основной причины выступает перенесённая травма или химический ожог верхних дыхательных путей.
Как и большинство других болезней, синусит существует в двух формах – острый или хронический, поражёнными могут быть одна или сразу несколько пазух детского носика.
Считается, что заболевание наиболее вероятно у малышей, имеющих в носу полипы или другие образования, искривление носовой перегородки.
Хроническая отёчность носика бывает при аллергическом рините или вазомоторном. Наиболее часто такое воспаление развивается у детей со сниженным иммунитетом, муковисцидозом, синдромом Дауна, а также у малышей, родившихся с расщелиной нёба.
Острый синусит у ребёнка распознать не так сложно: это не просто насморк в классическом его понимании, это выделение носовой слизи с гноем, недомогание, повышение температуры. При ощупывании области пазух ребёнок испытывает болезненные неприятные ощущения. Но точный диагноз ставит доктор. Риноскопия показывает отёчную, увеличенную слизистую оболочку, наличие гноя в носовых раковинах.
Если синусит хронический, то таких симптомов ждать не стоит, симптоматика вообще довольно размытая. Иногда ребёнок может жаловаться на небольшие болевые ощущения в области пазух. Но доктора не обманешь — в носу будет неизменная отёчность, выделения из носика будут густоватыми. Часто носовая слизь начинает оттекать из носовых ходов по задней стенке глотки, что приводит к появлению неприятного гнилостного запаха изо рта. Иногда будет проявляться кашель, и почти всегда снижается восприятие запахов и способность различать вкусовые оттенки.
Доктор при осмотре может лишь предположить наличие у ребёнка синусита. Подтвердить или опровергнуть это предположение могут диагностические мероприятия. Так, рентгенография пазух обнаруживает утолщение слизистой (до 5–6 мм), а также очаги затемнения, говорящие о скоплении слизи и воспалении.
Проводится посев содержимого носовой слизи на определение возбудителя воспалительного процесса.
Больше информации может дать компьютерная томограмма пазух, но не всегда и не всем детям рекомендуется КТ. Иногда удаётся обойтись только рентгеном. Берут общий анализ крови, в котором обнаруживается высокое содержание лейкоцитов и повышение скорости оседания эритроцитов.
А вот проведение диафаноскопии, на котором часто настаивают детские врачи, Комаровский считает излишним, точность и информативность такого обследования, к сожалению, невысока.
Насморк при ОРВИ и гриппе имеет важные отличия от заложенности носа при воспалённых придаточных пазухах. Доктор Комаровский рекомендует сосредоточиться на следующих нюансах.
- Общая симптоматика: при гриппе есть боль в горле, головная боль, озноб, высокая температура, мышечная ломота. При синусите мышечной боли нет, температура может повышаться незначительно. Главное отличие — насморк. При гриппе или ОРВИ он обычно имеет форму заложенности с водянистыми прозрачными выделениями слизи из носовых ходов. При синусите выделяется густая зелёная или желтоватая слизь, очень часто она вытекает по задней стороне глотки. При прикосновении к щекам около носа и лбу между бровями при синусите ребёнок испытывает неприятную боль, давление изнутри. При гриппе такого не бывает.
- Длительность заболевания: ребёнок с гриппом чувствует себя лучше уже через 4–5 суток после острого начала болезни. При синусите симптомы могут сохраняться долго. К врачу рекомендуется обязательно пойти, если симптомы держатся более пяти дней.
В лечении синусита и риносинусита используют медикаменты, иногда есть необходимость в хирургическом вмешательстве.
Для лечения доктор обычно назначает:
- сосудосуживающие капли назально на 3–5 дней (чтобы уменьшить отёчность слизистой);
- антигистаминные средства (если у пациента есть аллергические предпосылки и для подмоги в задаче снижения отёка слизистой);
- если синусит острый, рекомендуются местные и системные антибиотики.
Бывает так, что медикаментозное лечение оказывается неэффективным, и пазухи не восстанавливаются после проведения всех рекомендованных доктором мер. Тогда для оттока скопившегося носового содержимого с гноем рекомендуется промывание пазух и пункция лобной или верхнечелюстной пазух.
Если и это не помогает, проводят полноценную ринооперацию.
Лечить риносинусит доктор Комаровский советует исключительно под наблюдением врача.
Самолечение и лечение народными средствами полностью исключено. Пазухи нельзя греть, нельзя делать согревающие компрессы — это будет способствовать распространению и усилению воспалительного процесса. Поэтому о любимых мамами ингаляциях стоит забыть.
Не стоит отказываться и от антибиотиков — в случае с гнойным синуситом без них в терапии никак не обойтись, так как бактерии размножаются стремительно.
Способствовать отхождению содержимого пазух родители могут регулярными промываниями носа. Для этих целей можно выбрать любой из существующих в аптеках многочисленных растворов с морской водой либо приготовить солевой раствор дома самостоятельно (чайная ложка обычной соли на 1 л заранее прокипячённой воды). Чем чаще малышу будут промывать носик, тем лучше.
Во время лечения родители должны помнить, что иссушенный воздух в комнате, где живёт малыш, жара, способствуют засыханию слизи в верхних дыхательных путях. Это означает, что вырастает и вероятность тяжёлых осложнений. Поэтому обязательно нужно проветривать комнату, мыть полы, увлажнять воздух особым прибором, который так и называется — увлажнитель, до уровня 50–70%. Если увлажнителя нет, можно развешивать мокрые пелёнки или простыни, полотенца на батареи или на верёвку. Жидкость с них будет испаряться и увлажнять воздух в доме. Температура воздуха в детской комнате даже зимой не должна превышать 19–21 градус.
Не стоит забывать об обильном тёплом питье — это помогает в задаче разжижения и выведения носовой слизи. Если нет высокой температуры, обязательно нужно отправлять чадо гулять на улицу — свежий воздух ему необходим.
Если ребёнок — аллергик, то лечение не принесёт ощутимого результата, пока чадо продолжает контактировать с аллергеном. Родители должны озадачиться тем, чтобы в доме не было больших мягких игрушек и ковров, накапливающих пыль, книги стояли в шкафу за стеклом. Полы моют, делают это каждый день, но моющие средства при этом не применяют. Вещи и постельное бельё стирают гипоаллергенным порошком и дополнительно выполаскивают.
Евгений Комаровский призывает родителей быть более внимательными с сосудосуживающими препаратами — их нельзя использовать более пяти дней. К ним вырабатывается стойкое лекарственное привыкание, слизистая может атрофироваться. Использовать в указанные сроки с соблюдением всех рекомендаций лечащего врача можно лишь те формы сосудосуживающих препаратов, которые подходят ребёнку по возрасту.
- Родителям, которые лечат у чада синусит, известный педиатр советует заниматься промываниями детского носика как можно чаще. Пока чадо дышит ртом, повышается вероятность, что пересохнут не только носовые выделения, но и слизь в бронхах и лёгких, что повысит вероятность начала лёгочного или бронхиального заболевания.
- Поощряйте активные игры ребёнка на свежем воздухе. Они позволяют чаду получить больше кислорода, ведь при заложенности носа все органы и системы испытывают определённое кислородное голодание.
- Большинство рецептов народной медицины при синусите не просто бесполезны, а могут существенно навредить. Травяные средства, средства на основе мёда могут сами по себе быть аллергенными, что никак не способствует снижению отёка слизистой.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Диагноз «Гайморит» зачастую вызывает у родителей неподдельную тревогу. Бытует мнение, что заболевание редко поддается радикальному излечению, сама терапия сложна и продолжительна, а иногда требует болезненных медицинских манипуляций.
В чем причины гайморита? Каковы особенности протекания заболевания у детей? Как правильно его лечить, а главное – предупредить? На эту тему своим мнением делится известный педиатр, автор книг о детском здоровье и телеведущий Евгений Олегович Комаровский.

Гайморова пазуха соединяется с носовым ходом узким каналом. Если слизь в период вирусного (или аллергического) ринита закупоривает этот канал, то пазуха, по словам Комаровского, превращается в замкнутую капсулу, где создаются благоприятные условия для размножения бактерий. В этом случае может развиться бактериальный гайморит. По наблюдению педиатра, вероятность перехода обычного вирусного гайморита в бактериальный составляет 2 – 3 %.
Распространено мнение, что гайморит – это осложнение вирусного ринита, но доктор Комаровский настаивает: как только вирус проникает в носовые ходы, вызывая заболевание, он сразу же инфицирует и гайморовы пазухи. Поэтому ринита без гайморита не бывает.
Другими причинами возникновения гайморита у детей могут стать: пневмония, пульпит, менингит, отит, флегмоны, сепсис.
Суммируя вышеприведенную информацию, попробуем ее систематизировать и выделить основные разновидности заболевания.
(типу возбудителя)
Рентгенография при гайморите, полагает педиатр, в плане дифференциальной диагностики и назначения адекватной терапии, не информативна. Снимки покажут стандартные затемнения, каково бы ни было происхождение слизи в гайморовых пазухах (вирусное, бактериальное, аллергическое). Поэтому основной метод диагностики – это клинические симптомы и правильно собранный анамнез.
- Острый вирусный гайморит сопровождают обычные симптомы ОРВИ: повышенная температура, слабость, головная боль, ринит (отделяемое из носа – прозрачная слизь).
- Через неделю организм ребенка, как правило, справляется с вирусом, и основные симптомы отступают. Если лицевые боли и заложенность носа сохраняются, а отделяемое приобретает более густую консистенцию и зеленовато-желтую окраску, то врачи говорят о бактериальном гайморите. Температура при этом может быть от нормальной до очень высокой.
- Заложенность носа и невосприимчивость запахов.
- Особое внимание следует уделить болевому синдрому. На закупорку гайморовых пазух указывает ощущение дискомфорта и распирания в местах проекции околоносовых синусов, при этом боль – тупая и ноющая – усиливается при опускании головы вниз. Как считает Комаровский, после 3 — 4 лет ребенок вполне способен ответить на вопросы о своих ощущениях. Если же речь не развита, необходимо внимательно следить за реакцией малыша при наклоне его личиком вниз.
- Отечность щек и подглазничных областей, что обусловлено нарушением дренажа жидкости в тканях. Если процесс односторонний, то будет выражена асимметрия лица.
- Следует дифференцировать аллергический и вирусный гаймориты, поскольку в обоих случаях выделения из носа прозрачные, боли аналогичны и возможно повышение температуры. Необходимо учитывать сезон года (период цветения некоторых растений), контакт ребенка с веществами, лекарственными препаратами, предметами, животными, с которыми ранее он не взаимодействовал.
Лечение должно быть адекватно типу гайморита, как у детей, так и у взрослых, считает Комаровский. В большинстве случаев заболевание лечится амбулаторно. Но при тяжелом состоянии ребенка и необходимости специальных процедур отказываться от госпитализации не стоит.
В случае аллергического гайморита главным является поиск и идентификация аллергена, для этого проводятся специальные пробы и тесты. При тяжелых проявлениях врач назначает антигистаминную и другие виды терапии, понижающие иммунный ответ организма. Если не удается установить аллерген, то как минимум следует:
- обеспечить увлажнение и чистоту воздуха в помещении;
- удалить предметы, которые накапливают пыль;
- исключить контакт ребенка с химикатами (например, с моющими средствами, особенно содержащими хлор);
- убрать из рациона продукты, которые с высокой вероятностью могут поддерживать сенсибилизацию организма.
- пастельный режим;
- обильное питье для снижения общей интоксикации организма, предупреждения сгущения носовой слизи и ее скорейшей эвакуации;
- жаропонижающие средства, по мнению доктора Комаровского, несколько снижают мобилизацию естественных иммунных механизмов борьбы с возбудителем. Поэтому, если температура тела ребенка не более 38 ºС и он нормально ее переносит, с жаропонижающими препаратами торопиться не стоит;
- то же касается местных муколитических и сосудосуживающих средств, таких как Галазолин, Нафтизин и пр. Они не безвредны для маленьких детей и должны применяться по назначению врача с четким соблюдением дозировки и продолжительности лечения. Более того, Комаровский говорит о полезности насморка в период острого вирусного гайморита: во-первых, со слизью из носовых полостей вымывается вирусный агент; во-вторых, слизь включает естественные защитные факторы, губительные для патогенной микрофлоры;
- в качестве местного лечения гайморита у детей Комаровский рекомендует промывание носа солевым раствором. Об этой процедуре более подробно будет сказано ниже.
Если всё указывает на развитие бактериального воспалительного процесса в гайморовых пазухах, то без антибиотика не обойтись, считает Е. О. Комаровский. Чаще других применяются пенициллины и макролиды. Доктор не называет конкретных препаратов и доз – назначением должен заниматься лечащий врач.

При необходимости врач назначает противоотечные препараты как общего, так и местного действия (капли в нос, например: Полидекса, Изофра, Биопарокс). Также показано промывание носа солевым и другими растворами (мирамистин, фурацилин, бледно-розовый раствор марганцовки, отвары ромашки, тысячелистника и др.).
Готовится раствор: чайная ложка морской соли на стакан воды. Перед процедурой следует очистить носовые ходы насколько это возможно. Ребенок наклоняет голову в профиль над раковиной или тазом. В верхнюю ноздрю с помощью пипетки, катетера, ирригатора или других приспособлений вливают струю раствора.

Процедура проводится в условиях стационара или поликлиники под наблюдением оториноларинголога. В одну ноздрю пациенту вливается антисептический раствор, который отсасывают из другой ноздри с помощью аспиратора.
Во время промывания создается разряженное пространство, благодаря чему жидкости удается проникнуть через отечность соустья и омыть воспаленный синус. Процедура вызывает дискомфорт, но вполне может переноситься детьми после 5 — 6 лет.
Устройство представляет собой гибкую трубку с двумя баллонами и манжетой для шприца, один конец которой после местной анестезии располагают в одной ноздре. Баллоны поочередно раздуваются и воздух шприцем откачивается из заблокированного канала.

Если по истечении курса терапии положительного эффекта не наблюдается, встает вопрос о проколе. Такое решение педиатр считает адекватным в сложившейся ситуации. Более того, в западной медицинской практике, говорит доктор Комаровский, прокол является стандартным методом при уточнении диагноза – гайморит, позволяющим выделить возбудителя и, на основании определения его чувствительности к разным классам антибиотиков, подобрать наиболее подходящий препарат.

Итак, прокол необходим если:
- не удается установить природу заболевания (выделить патоген);
- невозможно иным способом добиться эвакуации гнойно-слизистого содержимого и обработать слизистую оболочку синусов антибактериальным и другими препаратами.
Процедура выполняется под общей и местной анестезией. Изогнутой иглой прокалывают стенку между нижним или средним носовым ходом и пазухой. После удаления экссудата врач проводит ряд лечебных манипуляций в пазухе. Катетер оставляется на период терапии, через него осуществляется промывание синусов и введение антибиотика.

Скептически педиатр относится и к закапыванию лукового сока в нос (он вызывает раздражение слизистой) и к ингаляциям над горячим паром. Пользы здесь минимум, а ожог дыхательных путей вполне вероятен.
Чтобы предупредить гайморит у ребенка, Комаровский рекомендует:
- Своевременно обращаться к врачу при ОРВИ и выполнять все лечебные предписания.
- Посещать стоматолога.
- Регулярно проветривать помещение и проводить влажную уборку.
- Обеспечить увлажнение воздуха как с помощью специальных устройств, которые можно приобрести в магазине, так и путем размещения в квартире емкостей с водой.
- Ограничить количество «пылесборников» в помещении.
- Уделять внимание занятиям физкультурой и вокалом: всё, что обеспечивает интенсивное «проветривание» лицевых пазух и активацию кровообращения, стимулирует иммунную защиту слизистых носа и синусов.
- Повышать общий иммунитет ребенка (закаливающие процедуры, двигательная активность, здоровое питание).
Комаровский, говоря о гайморите, настаивает, что заболевание у детей и взрослых требует профессионального подхода в диагностике и терапии. Известный педиатр и ведущий телепередачи «Школа доктора Комаровского» подчеркивает, что лечение гайморита недопустимы без очной консультации у специалиста.
источник
Воспаление в слизистой оболочке придаточной носовой пазухе (синусит) относится к наиболее распространенным детским заболеваниям. Признаки начинающейся болезни аналогичны симптомам простуды, поэтому не вызывают беспокойства взрослых. Это приводит к позднему обращению за врачебной помощью, как следствие – к запущенной форме синусита, его длительному и серьезному лечению.
Основными причинами, вызывающими синусит, являются недолеченные заболевания:
- ангина;
- грипп;
- бронхит;
- корь;
- простудный насморк;
- бронхиальная астма;
- кариес.
Кроме болезней, возникновению синусита способствуют:
- физиологические особенности организма (искривление носовой перегородки);
- вазомоторный (аллергический) ринит;
- генетическая патология (болезнь Дауна, муковисцидоз);
- ВИЧ-инфицирование.
Вызывать заболевание могут несколько причин одновременно.
Степень выраженности клинической картины зависит от ряда факторов, в том числе – от состояния иммунной системы ребенка и его возраста.
Синусит часто путают с гайморитом, однако между ними существует различие: гайморит является разновидностью синусита, при этом очаг заболевания располагается в одной из гайморовых пазух.
Дети, особенно совсем маленькие, не могут объяснить свое плохое самочувствие. Взрослые должны внимательно понаблюдать за ребенком, чтобы отметить нехарактерные для него особенности. Синусит у ребенка выражен в следующем:
- Возникают проблемы со сном: плохо засыпает, часто просыпается, во сне беспокойно двигает головой, будто стремится освободиться от чего-то.
- Утром носовое дыхание отсутствует, из горла наблюдаются выделения мокроты, в течение дня рот постоянно полуоткрыт.
- Ребенок отказывается от игр, отсутствует привычная подвижность, активность.
- Из носа не прекращаются выделения, четко слышно сопение, нос заложен.
- В области скул, щек, глазниц ощущается болезненность, возможно покраснение лица.
- Болезненные проявления сопровождают наклоны вперед, кашель, чихание.
- Возникает светобоязнь, часто в сопровождении повышенной слезоточивости.
- Обоняние пропадает, запах изо рта становится неприятным.
- Интоксикация организма вызывает сухость во рту, на губах появляются мелкие трещины
Повышается температура, возможны жалобы на озноб. - Острое проявление заболевания быстро переходит в следующую, более серьезную стадию – гнойный синусит. Гнойную форму патологии выявляет изменение цвета выходящей густой слизи – она становится желто-зеленой со специфическим запахом. Хронические формы заболевания приводят к развитию полипозной патологии – в носовых пазухах формируются полипы, затрудняющие дыхание, затрудняющие выход слизи с формированием рассадника бактерий в организме.
Если синусит у детей обнаружить своевременно, заболевание поддается лечению в домашних условиях, запущенный синусит лечат в поликлинике, после подробного обследования. Неверное или запоздалое лечение насморка приводит к формированию следующей, более опасной формы заболевания – риносинуситу.
Тяжело переносят заболевание дети грудного возраста – из-за отсутствия носового дыхания нарушается процесс сосания. Малыш капризничает, плачет от голода и болезненных ощущений, характерных для синусита.
Носовые пазухи ребенка еще не развиты, поэтому симптоматика выражена не четко, инфекции проникают в организм грудничка через воспаленные аденоиды или при развитии вирусных инфекций.
Заболевание у младенцев распространяется быстрее, чем у старших детей и взрослых – слабый иммунитет не может сопротивляться инфекциям, поэтому болезнетворные микробы быстро проникают из носоглотки в ушную область, проявляясь жидкими выделениями из уха. При появлении влаги в ушке, или гнойных выделений требуется срочное обращение к врачу.
Синусит имеет несколько разновидностей, формирующихся в зависимости от места воспаления слизистой:
- гайморит (воспаляются верхнечелюстные пазухи);
- этмоидит (источник воспаления – «решетчатые» пазухи носа);
- фронтит (воспалительный процесс начинается в лобных пазухах);
- сфеноидит (заболевание развивается в клиновидной пазухе).
Различная природа патологии дает возможность выделить несколько типов синусита:
- бактериальный (возбудители – хламидии, стафилоккоки, пневмоккоки);
- вирусный (источники – вирусы гриппа, кори, ангины);
- грибковый (имеет хроническую форму, сопровождает сахарный диабет, лейкоз);
- аллергический (проявляется в сезон цветения растений, возникает при общении с домашними животными);
- травматический (воспаление вызывают инородные тела при попадании в носовые проходы, ушибы, падения, оперативное лечение).
Различают синусит по форме протекания:
- острый (длительность – 3 месяца);
- хронический (продолжается более 3 месяцев);
- рецидивирующий (болезнь возвращается периодически, через 2—3 месяца после предыдущего лечения).
Назначению лечебных процедур предшествует диагностика заболевания. Для обследования носоглотки назначаются:
- в первую очередь – анализ крови. Синусит вызывает повышение числа лейкоцитов, ускорение СОЭ;
- риноскопия (осмотр при помощи специального зеркала);
- эндоскопия (осмотр пазух, используя оптическое увеличение и освещение);
- рентгенография лица (применятся редко из-за большой лучевой нагрузки);
- КТ, МРТ – современные методы томографии;
- анализ мазка (проверяет на антитела к вирусам)
Если врач подозревает синусит в аллергической форме – проводится тестирование на аллергены.
Обязательному исследованию подлежит бакпосев слизи из носа – для выяснения типа бактерий, спровоцировавших синусит.
источник
При осложнении ОРВИ или ОРЗ, а также из-за не долеченного ринита у ребенка может образоваться острый или хронический синусит. Заболевание характеризуется как поражение дыхательных путей или околоносовых пазух. Воспалительный процесс образуется в результате проникновения в полость носа болезнетворных бактерий или микробов, которые при прогрессировании недуга вызывают острые симптомы и доставляют пациенту дискомфорт.
При обнаружении признаков заболевания важно установить симптомы и лечение синусита у детей с помощью доктора. Прием медикаментов и физиотерапевтические процедуры должны проходить после личной консультации. В обратном случае существует риск развития острых заболеваний, которые могут сказаться на развитии малыша.
При запущенном насморке или инфекционном поражении дыхательных путей у пациента могут диагностировать гайморит, этмоидит или фронтит. Каждое заболевание протекает с определенной клинической картиной. На начальном этапе маленького больного мучает заложенность носа и невозможность дыхания через носовые пути. Если ребенок в возрасте трех лет и старше в это время может дышать через рот, то малыши помладше такой функцией не владеют. Поэтому воспаление сопровождается острыми и мучительными признаками.
- повышение температуры;
- сильная заложенность;
- скопление слизистого секрета;
- гнойные выделения;
- давление между бровями;
- отечность щек и шеи;
- болевые ощущения в голове и висках;
- отек слизистой оболочки;
- изменение цвета кожного покрова;
- боль при пальпации крыльев носа;
- слабость и усталость;
- нарушение сна;
- потеря аппетита.
Помните! Помимо данный признаков, малыш может часто прикасаться к больному участку, спать только на одной стороне, а также сильно капризничать.
Оставлять такие симптомы без внимания опасно, поэтому если малыш начал жаловаться на обильные выделения и болевые ощущения в области лба или носа, пройдите осмотр у ЛОР-врача.
Своевременное обращение в медицинский центр позволит снизить симптомы заболевания и за короткое время устранить очаг воспаления синусита. Именно такого мнения придерживается доктор Комаровский.
Вылечить синусит несложно, однако важно придерживаться основных правил лечения.
Пользоваться такими препаратами для лечения детей при синусите можно не более пяти дней. В каждом случае медикаменты подбираются индивидуально, так как важно знать причину заболевания.
Обычно в комплексное лечение входят следующие препараты — «Отривин», «Тизин», «Нафтизин», «Називин», «Санорин», «Галазолин».
Важно! Лечение синусита назальными каплями может оказать воздействие не только на острый, но и на хронический синусит.

Для этих целей детский доктор рекомендует воспользоваться следующими препаратами – «Аквалор», «Аква Марис», «Долфин», «Хьюмер», «Маример». Если же вы боитесь использовать уже готовые растворы, приготовьте отвар для промывания в домашних условиях.
Некоторые врачи могут посоветовать использовать отвары из целебных растений, но Комаровский предупреждает о возможных аллергических реакциях. Поэтому промывание лучше всего проводить обычным солевым раствором.

Комаровский не один раз говорил, что применять антибактериальную терапию при неостром течении синусита или при отсутствии патогенной микрофлоры запрещено. Таким образом, вы только навредите здоровью малыша.
При бактериальном характере обычно назначают медикаменты из группы пенициллинов, эритромицинов или сульфаниламидов. Выбор лекарства зависит от веса и роста, а также возраста малыша.
Если синусит мучает острыми симптомами, Комаровский может порекомендовать использовать комбинированные назальные капли. В их состав также входят антибиотики, но они обладают более щадящими свойствами.
К числу лучших медикаментов относят «Изофру», «Полидексу» и «Биопарокс».
В курс лечения синусита Комаровский рекомендует добавить антигистаминные препараты. Они снимут отечность внутри носовых пазух и улучшат проходимость. Обычно пациентам назначают «Зиртек», «Цетрин», «Эриус», «Супрастин» и другие.
При применении таких препаратов детский врач рекомендует обратить внимание на побочные эффекты. Нередко антигистаминные средства вызывают сонливость и вялость.
При остром синусите важно не только снизить симптомы, но и воздействовать на очаг заболевания. Для этого, по словам Комаровского, необходимо противовоспалительные лекарственные средства.
Выраженной противовоспалительной активностью обладают следующие препараты – «Индометацин», «Сулиндак», «Этодолак», Диклофенак «Пироксикам», «Мелоксикам».
Чтобы вылечить синусит до конца не забудьте о необходимости укрепления иммунной системы. По словам Комаровского, об этом пункте лечения многие забывают. Халатность в случае заболевания ребенка недопустима, так как острый синусит может перейти в хроническую стадию, а также спровоцировать ряд опасных осложнений.
Чтобы укрепить иммунитет малыша следует пить как можно больше воды и целебных отваров. Кроме этого, Комаровский рекомендует принимать «Авонекс», «Амиксин», «Бифидумбактерин форте», «Аполлон-Ива», «Бетаферон», «Арбидол», «Доктор Тайсс».
Синусит сопровождается сильной болью. Если взрослый пациент переносит заболевание несложно, то воспаление придаточных пазух у малыша сопровождается выраженными болевыми ощущениями. Чтобы снизить симптомы заболевания Комаровский советует применять анальгетики.
Самыми популярными средствами при лечении детей считается «Акамол-Тева», «Альдолор», «Анальгин», «Бенальгин», «Гриппекс», «Паракодамол», «Бралангин», «Панадол», «Парацетамол».
Заключительным этапом лечения станет увлажнение слизистой оболочки носа, а также прием препаратов на основе лечебных трав. Такие методы позволят укрепить иммунную систему после приема антибиотиков и улучшат самочувствие ребенка. Кроме этого, по словам Комаровского, фитопрепараты стимулируют естественное очищение околоносовых пазух от слизистого и гнойного содержимого.
Длительность всего лечения продолжается около десяти дней. При правильно подобранном лечении у малыша отмечается снижение симптомов синусита уже на третий день. Если медикаментозные процедуры оказались неэффективными, больному могут назначить срочное хирургическое воздействие.
Малышам редко когда назначают прямое вмешательство на придаточные пазухи. Обычно врачи выбирают эндоскопическую синусную хирургию. Она проводится под местной анестезией и считается самой щадящей.
По словам детского врача, синусит не опасен только при правильном лечении заболевания. Если же родители не обратились за помощью к врачам, то заболевание может перейти на более опасные стадии, вызвав ряд осложнений.
При развитии гайморита у больного чаще всего наблюдаются следующие основные симптомы, которые перечисляются в видео ролике:
- Повышается температура тела;
- Нарушается эмоциональное состояние человека;
- Пациент ощущает общее недомогание и слабость;
- Нарушается аппетит;
- Ощущаются боли в области лба, носа и щек, особенно во время лежания и наклона вперед.
Дополнительно доктор Комаровский выделяет такие симптомы, как головная боль, заложенность в ушах, гнусавость голоса. У больного сильно закладывает нос, из носа наблюдаются желто-зеленые или гнойные слизистые выделения.
Если обнаруживаются симптомы гайморита или синусит, необходимо сразу же обратиться за медицинской помощью и начать необходимое лечение, чтобы не допустить развитие осложнений.
Причины, в результа 
Состояние окружающей среды также сказывается на состоянии больного, гайморит и синусит могут вызывать загазованный воздух и плохая экология.
Доктор Комаровский рекомендует каждый день следить за состоянием воздуха в квартире, для этого нужно пользоваться увлажнителями и регулярно проводить влажную уборку в помещении.
Как ни странно, провоцировать синусит и гайморит могут психологические нарушения здоровья. К таким причинам доктор Комаровский относит частые стрессы, нахождение в нервной обстановке, ведение неправильного образа жизни, несоблюдение режима дня.
Известно немало случаев, когда болезнь не удавалось вылечить ни одним лекарством, при смене же обстановки здоровье нормализовалось. Подробнее ознакомиться с причинами заболевания можно в видео ролике.
Помимо ст 
Полипы, кисту, искривление носовой перегородки удается выявить путем использования компьютерной томографии. По анализу крови врач определяет степень воспалительного процесса и наличие аллергенов в организме.
Для выявления возбудителя болезни проводят лабораторный анализ слизистых выделений носа.
Доктор Комаровский отмечает, что первые симптомы являются только поводом к обращению за медицинской помощью. Самостоятельно же лечить болезнь нельзя, так как причина недомогания может быть самая разная.
Врач верно диагностирует болезнь, выявить причину нарушения здоровья и назначит грамотное лечение.
Если заболевание имеет начальную легкую форму, лечение обычно проводится при помощи медикаментозных средств.
- Сосудосуживающие лекарственные средства останавливают воспаление слизистой и облегчают дыхание.
- При помощи солевых растворов делают промывание носа при гайморите.
- В случае повышения температуры врач может назначить использование жаропонижающих лекарств.
- Комплекс витаминов и минералов позволяет укрепить иммунную систему и улучшить общее состояние больного.
Народные средства также помогают облегчить состояние пациента и остановить воспалительный процесс, подробную информацию и рецепты можно узнать в видео роликах.
Но лечение домашними методами нужно проводить только после согласования с врачом.
отмечает, что выделения из носа не всегда следует останавливать. Дело в том, что любые выделения связаны с определенной причиной. Обычно слизистые оболочки начинают активно вырабатывать слизь для защиты организма от всевозможных раздражителей. К таким раздражителям относятся:
- Вирусы и бактерии;
- Пыль и токсические вещества;
- Аллергены.

Если же насморк при ОРВИ останавливается, данные защитные особенности автоматически блокируются. Таким образом, доктор Комаровский рекомендует во время простуды не использовать препараты, устраняющие насморк, чтобы организм мог самостоятельно выполнить свою работу.
Если же в носовых пазухах начинают появляться корочки и пациент начинает гнусавить, слизь не справляется с инфекцией и теряет свои защитные свойства. В этом случае скопления становятся идеальной средой для размножения бактерий. У человека начинаются желто-белые выделения, что сообщает о развитии бактериальной инфекции.
Основываясь на вышесказанном, можно сделать вывод, что насморк лечить при обычной простуде не стоит.
Если же появляются густые желтоватые или гнойные выделения, необходимо начать соответствующее лечение, чтобы не вызвать появление ринита, синусита или гайморита.
При гайморите воспаление распространяется на эпителиальные слоя клеток, рыхлые ткани, находящиеся под ними, и кровеносные сосуды. В зависимости от тяжести поражения, выделяют:
- Острую форму гайморита, при которой симптомы и болевые ощущения ярко выражены.
- Хроническую форму гайморита, которая развивается на фоне неправильного лечения.
В свою очередь, воспалительный процесс может быть:
- Катаральным, когда в слизистых выделения отсутствует гной, воспаление охватывает кость или надкостницу.
- Гнойным, если воспаление глубоко проникает, при этом в слизи наблюдаются гнойные скопления.
По распространению гайморит может быть односторонним, если поражает одну носовую пазуху, и двусторонним при поражении обеих пазух носа.
Если вовремя не проводить лечение или неправильно лечить, гайморит может привести к серьезным осложнениям. К нарушениям дыхательной системы и внутренних органов относят такие заболевания, как:
- Хроническую форму гайморита;
- Воспаление миндалин;
- Бронхит и пневмония;
- Отит;
- Этмоидит, фронтит.
Помимо нарушения дыхательной системы, гайморит может поражать и иные внутренние органы, вызывая такие болезни, как:
- Менингит, энцефалит при поражении мозга и его оболочек;
- Миокардит при патологиях сердца;
- Ревматизм, ревматоидный артрит;
- Сепсис;
- Нефрит.
Чтобы избежать подобных последствий, необходимо вовремя обращаться к врачу и грамотно проводить лечение, о чем, собственно, и расскажет в видео в этой статье доктор Комаровский.
Синуситом медики называют воспаление придаточных пазух носа — околоносовых синусов (воздухоносных полостей в черепе, сообщающихся с полостью носа).
Воспалиться может как одна придаточная пазуха, так и несколько. От этого зависит степень тяжести заболевания и сложность лечения.
Все носовые пазухи достаточно объёмные, но выводные отверстия (соустья, которыми синусы открываются в носовую полость) у них совсем небольшие — всего-то от 1 до 3 мм.
Любое воспаление слизистой носа сопровождается отёком. А при отёке соустья закрываются, и отток слизи из придаточных пазух нарушается. В слизи этой размножаются болезнетворные микроорганизмы, отчего постепенно и развивается воспалительный процесс.
В зависимости от локализации воспаления, его возбудителя и продолжительности заболевания, выделяют несколько видов и стадий синусита. Такая классификация позволяет определить наиболее эффективную тактику лечения.
Если говорить о видах заболевания, то следует отметить, что синусит как самостоятельная патология встречается очень редко. В большинстве случаев ему предшествует ринит (насморк), вызванный вирусами, бактериями, аллергенами, которые и провоцируют воспаление околоносовых синусов. Поэтому правильнее было бы называть болезнь риносинуситом, и, соответственно, лечить одновременно и причину, и следствие.
В зависимости от того, какая из носовых пазух воспалилась, выделяют следующие виды заболевания:
- Моносинусит. Воспаление одной из пазух. Подразделяется на:
- гайморит — при воспалении гайморовой пазухи;
- фронтит — инфекция поразила лобную пазуху;
- этмоидит — при локализации воспалительного процесса в решётчатой пазухе;
- сфеноидит — когда инфекцией поражена область клиновидной кости.
- Полисинусит. Воспаление сразу нескольких пазух носа.
- Пансинусит. Диагноз ставится тогда, когда воспаление распространяется сразу на все околоносовые синусы.
Формы заболевания определяются в зависимости от продолжительности его течения.
- Острый синусит. Продолжается до трёх месяцев.
- Острый рецидивирующий. Возникает в течение года от двух до четырёх раз.
- Хронический. Длится более трёх месяцев.
- Внутрибольничный. Особый вид заболевания, когда его симптоматика проявляется спустя 48 ч. после госпитализации ребёнка.
Клиническая картина воспаления околоносовых синусов может отличаться в зависимости от возраста ребёнка.
Врачи своих юных пациентов условно делят на три возрастные группы:
- первая — малыши до 3 лет;
- вторая — дошколята (от 4 до 7 лет);
- третья — школьники (от 8 до 15 лет).
У детей первой и второй возрастной группы придаточные пазухи ещё развиты недостаточно (окончательно они формируются к 12 годам), а основными причинами воспалительных процессов в них чаще всего становятся вирусы и аденоиды.
Поэтому синуситы у малышей, как правило, протекают бессимптомно, выявить их признаки на фоне развивающейся симптоматики заболевания-первопричины бывает очень затруднительно. Дошколята страдают в основном фронтитом и этмоидитом.
А вот у ребят третьей группы сформированы уже все носовые пазухи. Значит, у них можно встретить синусит любого вида и в любой форме. Зачастую это полисинусит или пансинусит (причём сначала воспаление охватывает пазухи решётчатой кости, далее распространяется на околоносные, затем поражает лобные и клиновидные пазухи). Моносинусит у детей встречается крайне редко.
В детском возрасте заболеванию могут сопутствовать отдельные формы среднего отита. Это объясняется распространением инфекции из околоносовых синусов в полость среднего уха.
В группу риска входят дети, которые часто болеют простудой, аллергики, малыши с ослабленным иммунитетом, а также те, в анамнезе которых имеются хронические заболевания верхних дыхательных путей.
По статистике более 20% детей во всём мире страдают синуситом в разных его проявлениях. Обычно количество случаев заболевания резко увеличивается осенью и зимой.
Наиболее частыми причинами развития синусита у детей считаются:
- недолеченные простудные заболевания;
- грипп, сопровождающийся ринитом;
- хронический насморк (вазомоторный или аллергический);
- врождённые и приобретённые патологии носовой перегородки (искривление, травмы);
- аденоиды (при частых простудах они увеличиваются и требуют хирургического вмешательства);
- кариес, разрушение корней верхних задних зубов.
Возбудителями воспаления придаточных пазух носа могут быть:
- вирусы гриппа;
- аденовирусы;
- риновирусы;
- коронавирусы;
- пневмококки;
- гемофильная палочка;
- стафилококки;
- стрептококки;
- хламидии;
- микоплазмы.
Вирусы и бактерии становятся причиной острого синусита, а внутриклеточные микроорганизмы и аллергены вызывают хронический вялотекущий процесс с периодически сменяющими друг друга периодами рецидивов и ремиссии.
Как же развивается заболевание?
- Когда ребёнок заболевает, к примеру, гриппом, слизистая носа раздражается из-за попадания на неё возбудителей заболевания.
- Выделяется экссудат, который уже содержит в своём составе болезнетворные микроорганизмы.
- Из полости носа выделения затекают в околоносовые синусы (один или несколько).
- Из-за отёка слизистой, которым сопровождается ринит любой формы нарушается вентиляция носовых пазух, и слизь обратно в нос попасть уже не может.
- Постепенно синусы заполняются слизистыми выделениями, в которых микроорганизмы не перестают размножаться.
- Из-за ослабленного иммунитета организм ребёнка не может бороться с атакой агрессивной патологической микрофлоры, и слизистые выделения со временем становятся гнойными.
- Так как наружу им путь перекрыт, по причине сужения соустий вследствие отёка, гной вместе с продуктами жизнедеятельности вирусов или бактерий попадает в общий кровоток.
- Наступает интоксикация организма (отравление).
Если ребёнку, больному синуситом, вовремя не оказать квалифицированную медицинскую помощь, не вылечить заболевание в острой стадии, оно может перейти в хроническую форму. Тогда синусит протекает почти бессимптомно, оказывая негативное воздействие на работу лёгких и сердца, печени и почек, и обнаруживает себя иногда лишь спустя несколько лет.
Признаки синусита у разных детей могут отличаться в зависимости от характера воспаления и его локализации.
На что следует обратить внимание?
- Насморк у ребёнка длится более двух недель.
- Выделения из носа приобрели гнойный характер.
- Малыш жалуется на частые головные боли и болевые ощущения в околоносовой области (как правило, такие боли, нарастая в течение дня, максимальной своей интенсивности достигают к вечеру).
- Затруднённое или поверхностное учащённое дыхание.
- Температура тела может повышаться до 39°С (при остром синусите).
- Слабость, вялость, общее недомогание.
- Сухость, першение в горле.
- Кашель, который к ночи усиливается.
- Нарушения сна.
- Капризность, нервозность малыша.
- Снижение аппетита.
При острой форме синусита симптоматика проявляется внезапно, она ярко выражена. Заболевание начинается и развивается очень стремительно. Чаще всего это происходит на фоне простуды, инфекции, аллергической реакции. В такой форме синусит может длиться не более восьми недель.
При отсутствии точной диагностики и адекватного лечения синусит становится хроническим. Он беспокоит ребёнка лишь время от времени, и симптомы его выражены менее ярко.
Хронический синусит подозревают, если:
- головные боли, которые наблюдаются при остром течении заболевания, переходят в чувство тяжести;
- ощущение заложенности носа возникает лишь периодически, и чаще в положении лёжа;
- ребёнок чувствует першение и сухость в горле;
- при глотании возникают болевые ощущения.
Общий анализ крови при синусите всегда выявит воспалительные изменения в организме. В нём будет повышен уровень лейкоциты и СОЭ (скорость оседания эритроцитов). А при аллергической этиологии заболевания в крови будет обнаружено много эозинофилов.
Эндоскопическое исследование носовой полости на сегодняшний день считается самым точным методом определения синусита у детей. Но не в каждом ЛОР-кабинете имеется в наличии необходимое оборудование для такой диагностики (оно дорогостоящее).
Поэтому врач-отоларинолог при подозрении на синусит может назначить рентгенологическое исследование, которое позволяет выявить воспаление в придаточных пазухах носа в 80–100% случаев.
Также берётся лечебно-диагностическая пункция из придаточных пазух, что позволяет определить возбудителя патологического процесса и назначить соответствующую терапию.
При синусите, развивающемся на фоне искривлённой носовой перегородки или выявленных новообразований на слизистой, проводится компьютерная томография с последующим оперативным вмешательством с целью удаления кист или выпрямления перегородки для восстановления нормальной вентиляции околоносовых синусов.
Очень важно своевременно диагностировать заболевание и определить причины его возникновения. Тогда будет выбрана адекватная тактика лечения. А это гарантия эффективности назначенных терапевтических мероприятий.
При обнаружении на ранних стадиях и адекватном лечении синусит у детей исчезает полностью и никаких последствий за собой не несёт.
Острый синусит, прежде всего, лечится медикаментозно. Но в отдельных случаях может потребоваться оперативное вмешательство.
Что же касается хронической формы заболевания, то лечение здесь преследует следующие цели:
- купирование болевого синдрома;
- уменьшение воспаления в околоносовых синусах;
- восстановление проходимости соустий и носовых ходов, снятие отёка слизистой;
- устранение заболевания-первопричины;
- сокращение количества рецидивов посредством профилактики.
Хронический синусит вполне поддаётся лечению. Но этот процесс более длительный. Очень большую роль в исцелении от недуга играют профилактические мероприятия.
Лекарственная терапия синусита подразумевает комплексное использование препаратов.
- Для снятия отёка слизистой назначаются сосудосуживающие капли в нос — Галазолин, Фармазолин.
- Уменьшают отёк и реакцию слизистой на аллерген (если причиной развития синусита является аллергическая реакция организма ребёнка на внешний раздражитель) антигистаминные препараты — Кларитин, Цетрин.
- Лечебные жидкости (антисептики) — Колларгол, Протаргол — борются с патогенной микрофлорой в носовой полости.
- Антибиотики — Ампициллин, Амоксицилин — купируют воспалительный процесс в околоносовых синусах.
- Капсулы Линекса или Йогурта смягчают негативное воздействие антибиотиков на микрофлору кишечника, восстанавливают иммунитет.
- Витаминые комплексы — Кидди-Фарматон, Пиковит — активизируют защитные силы организма в борьбе с воспалением, помогают восстановиться после выздоровления.
Лечение синусита у детей до года усложняется тем, что им противопоказаны сосудосуживающие капли, а это основное средство первой помощи при возникновении воспаления придаточных пазух носа.
Только лечащий врач может назначать ребёнку лекарственные препараты. Руководствуясь результатами диагностических исследований, он определит дозировки и длительность курса приёма медикаментов, учтёт противопоказания и предупредит о возможных побочных действиях того или иного лекарства.
Лечение синусита у детей всегда комплексное. Помимо медикаментов, для облегчения состояния и возобновления нормальной вентиляции околоносовых синусов врач-отоларинолог может направить ребёнка на прохождение сеансов физиопроцедур.
Хороший эффект при этом заболевании оказывает УФО (ультрафиолетовое облучение) полости носа, лазеротерапия, диатермия (прогревание токами высокой частоты). Эти процедуры можно делать детям с 3–4 лет. А озокерит и парафинотерапию — даже грудничкам.
Следует учитывать, что при затруднённом оттоке гноя из носовых пазух тепловые процедуры противопоказаны, так как могут, напротив, усилить головные боли и привести к обострению заболевания.
Также в условиях физкабинета при детской поликлинике могут проводиться эндоназальные ингаляции и электрофорезы (разрешены детям с 1–2 лет) с растворами антибиотиков, антисептических средств, лекарственных трав.
А промывание околоносовых синусов с использованием метода перемещения применяется для лечения детских синуситов очень широко. Для детей эта манипуляция безболезненна и нетравматична, значит, разрешена даже самым маленьким. В народе процедуру называют «кукушкой».
При проведении процедуры «кукушка» ребёнок должен постоянно говорить «Ку-ку!». Почему? Когда в одну его ноздрю через катетер вливают антисептик, а из другой ноздри этот антисептик, вымывающий гнойный и слизистый экссудат, отсасывается, очень важно, чтобы доступ раствора в горло был ограничен. Для этого и нужно всё время повторять заветное «Ку-ку!».
Детям с 5 лет откачку гноя из гайморовых пазух проводят с помощью ямик-катетера. Это качественный и безопасный метод, а также совершенно безболезненный. Он способен полностью заменить пункцию придаточных пазух носа.
Хирургический метод лечения синусита — это пункция придаточных пазух носа, прокол с последующим откачиванием гноя и промыванием околоносовых синусов.
После промывания в пазухи вводятся противовоспалительные средства и антибиотики. Если и применение этой методики положительных результатов не принесло, принимается решение о дренировании.
В околоносовой синус вводится специальная игла, по которой в него заводится дренаж и оставляется там на некоторое время, пока не спадёт отёк, и не наладится естественная вентиляция придаточных пазух.
Через дренаж происходит отток слизи, улучшается газообмен, вводятся антибактериальные и ферментные препараты. Такое лечение применяется при осложнённых формах синусита.
Дренирование – это полноценная хирургическая операция. Детям её делают под общим наркозом в условиях стационара. Но прибегают к дренированию не так уж и часто. Обычно достаточно бывает медикаментов и пункции.
Эффективен при синусите массаж лица и носа, который родители могут делать ребёнку в домашних условиях. Наилучшие результаты от массажа достигаются при гайморите и фронтите.
Вращательными движениями массируются следующие области на лице ребёнка:
- Точки, расположенные симметрично над центром лобных синусов. Это примерно 1–2 см в стороны от крайних внутренних точек бровей.
- Точка, находящаяся прямо по центру лба. От линии роста волос она отдалена на 2 см.
- Симметричные точки, найти которые можно на 1,5 см ниже нижнего века. Они расположены над самым центром гайморовых пазух.
Проводить массаж нужно в течение пяти минут 3 раза в день. Длительность курса — 10 дней.
Дети с 3–4 лет при синусите могут делать дыхательную гимнастику Стрельниковой. Наилучшие результаты от занятий достигаются при гайморите.
Эта уникальная методика позволяет значительно улучшить вентиляцию придаточных пазух носа и активизировать отток слизи из околоносовых синусов. Родители должны показать детям упражнения и проконтролировать правильность их выполнения.
- «Ладошки». Встаньте прямо. Руки немного согните так, словно Ваши ладони упираются в находящуюся напротив стену. Сделайте сильный вдох через нос и сожмите ладони в кулаки. Затем выдохните опять же через нос и расслабьте ладони. Упражнение выполните ещё три раза. Отдохните несколько секунд и повторите всё сначала. Всего нужно сделать 24 подхода, то есть 96 вдохов и 96 выдохов.
- «Погончики». Встаньте прямо. Прижмите ладони, согнутые в кулаки, к поясу. Сделайте сильный вдох и при этом толкните руки вниз, резко расслабляя ладони. При выдохе вернитесь в исходное положение. Всего следует выполнить 12 подходов по схеме: 8 вдохов, 8 выдохов, 8 секунд передышки.
- «Кошка». Исходное положение — ноги на ширине плеч. Вдыхая, немного приседаете, поворачиваете корпус и голову вправо и руками делаете «стряхивающее» движение. Выдыхая, возвращаетесь в исходное положение. Повторяете упражнение с поворотом в другую сторону. Делаете 12 подходов (по схеме: 8 вдохов-выдохов, перерыв 8 сек.) – это будет 96 вдохов и 96 выдохов.
- «Насос». Встаньте прямо. Руки опустите вниз. Вдыхая, слегка наклонитесь вперёд. При этом спина у вас должна выгнуться дугой. Выдыхая, приподнимитесь, но не полностью. Снова наклонитесь, сделав вдох, и выпрямитесь до половины, совершив выдох. Повторите 8 раз без перерыва, отдохните 8 секунд и сделайте снова 8 таких поклонов.
- «Повороты головы». Встаньте прямо. Вдыхая, поверните голову направо. Выдыхая, вернитесь в исходное положение. Без передышки то же проделайте в левую сторону. Сделайте 3 подхода по схеме: 32 вдоха, 32 выдоха, 8 секунд передышки.
Такую гимнастику нужно выполнять регулярно в течение месяца по 15–30 минут два раза в день.
Применять нетрадиционные способы лечения синусита и рецепты народной медицины нужно очень аккуратно и только после консультации с лечащим врачом.
Серьёзность и опасность этого заболевания не стоит недооценивать. Последствия от неправильно подобранной терапии могут быть самыми серьёзными: от усугубления симптоматики до нарушений в работе сердечно-сосудистой системы и общей интоксикации организма.
К примеру, прогревание при наличии гнойных выделений может привести к обострению заболевания, а неправильно проведённое промывание — к травмированию полости носа и придаточных пазух.
Какие же народные средства отоларинголог может одобрить?
- Закапывание в носовые ходы слабого раствора морской соли. Такая процедура подсушивает слизистую и снимает раздражение.
- Ингаляции с лекарственными травами. Проводить их можно только спустя 5 дней после начала болезни и при условии, что насморк ещё не прекратился. Возьмите по одной чайной ложке цветов ромашки, календулы и листьев шалфея. Залейте стаканом кипятка и на медленном огне доведите до кипения. Для ингаляций можно использовать специальный прибор — ингалятор, а можно просто предложить ребёнку подышать испарениями лекарственных трав. Для этого перелейте отвар в фарфоровый чайник и наденьте на его носик собственноручно сделанный из бумаги конус.
- Ингаляции с эфирными маслами. В кипяток накапайте по паре капель ментолового масла и прополиса. Пусть ребёнок вдыхает испарения через носик чайника, защищённый бумажным конусом, или наклонившись над широкой посудой. Этот метод лечения приемлем при отсутствии аллергии на продукты пчеловодства.
- Русская баня с использованием соснового (пихтового) настоя. Свежие ветки сосны (ели, пихты) мелко нарезаете. На десятилитровое ведро берёте 5 пригоршней измельчённых веток. Заливаете их в ведре кипятком и настаиваете 30–40 минут. В бане таким настоем сбрызгиваете каменку и предлагаете ребёнку глубоко вдыхать испарения. Помните, что этот метод можно применять только при негнойном и хроническом синусите.
- Мазь на основе растительных компонентов. Для приготовления мази в равных пропорциях (возьмите, к примеру, всех компонентов по 1 ч. л.) смешайте сок алоэ, лука, каланхоэ, корневища цикламена и масло зверобоя. Для доведения мази до густой консистенции можно добавить мёд. Действует это средство на слизистую носовой полости. Возьмите 2 ватные палочки, обмакните их в мазь и вставьте ребёнку в обе ноздри на 20 минут. Делайте так 2–3 раза в день на протяжении недели.
Неплохие результаты в борьбе с синуситом показывает гомеопатия. Эти средства больше работают на усиление защитных факторов организма. А это немаловажно при лечении данного заболевания. Если у вас есть возможность проконсультироваться со знающим врачом-гомеопатом, обязательно ею воспользуйтесь.
Лечение синусита без антибиотиков и других медикаментов возможно, если:
- врач одобрил использование тех или иных народных средств;
- иммунитет маленького пациента не ослаблен;
- синусит находится в начальной стадии;
- заболевание протекает не остро;
- основная патология, спровоцировавшая недуг, устранена.
Помимо проведения терапевтических мероприятий, ребёнку, страдающему синуситом, для скорейшего выздоровления требуется создать определённые условия и обеспечить ему необходимый уход.
- Оптимальная температура в комнате, где находится больной, не должна превышать 18–19°С.
- Влажность воздуха в помещении должна быть не менее 70%. Очень важно соблюдать это условие, так как сухой воздух, вдыхаемый ребёнком, пересушивает слизистые и усугубляет симптоматику синусита. Можно пользоваться увлажнителем воздуха, можно развешивать в комнате влажные полотенца.
- Ежедневно проводите влажную уборку и проветривайте комнату несколько раз в день.
- Скорректируйте рацион маленького пациента так, чтобы он включал в себя только легкоусвояемую, витаминную пищу.
- Не забудьте о питьевом режиме. Ребёнок должен выпивать в день не менее 30 мл воды на 1 кг массы тела. Это очень важно для достаточного увлажнения слизистых и для предотвращения интоксикации организма.
Избежать развития синусита у ребёнка можно, если Вы будете вовремя обращаться за врачебной помощью при обнаружении симптомов простуды или инфекционных заболеваний у вашего малыша. Когда лечение этих недугов будет правильным, а курс терапии не будет прерываться при наступлении облегчения, а будет проводиться полностью.
Здоровый образ жизни — это наиглавнейшая профилактическая мера любых заболеваний. Режим питания, труда и отдыха, закаливание, занятия спортом, прогулки на свежем воздухе, посещение спортивных секций и т. п. Всё это слагаемые крепкого иммунитета.
Ребёнок не должен переохлаждаться и перегреваться. Всегда одевайте его по погоде.
Витаминная диета, включающая натуральные и только полезные продукты, очень важна для правильного роста и развития молодого организма.
Личная гигиена и чистота жилища предотвращают попадание болезнетворных микроорганизмов на слизистые и в желудочно-кишечный тракт всех членов семьи, значит, снижает вероятность развития синусита у малыша.
Синусит опасной болезнью в медицинских кругах не считается. Но только в том случае, если Вы вовремя обратитесь за врачебной помощью и будете чётко следовать рекомендациям отоларинолога. Иначе даже безобидный ринит может перерасти в обширное воспаление околоносовых синусов, которое чревато инфекционными осложнениями, способными затронуть головной мозг. Поэтому любую простуду у ребёнка может адекватно лечить только квалифицированный специалист. А родители ни в коем случае не должны затягивать с обращением к нему и пренебрегать профилактическими мерами.
Перед тем, как проникнуть в бронхи, поступающий воздух должен очищаться, увлажняться и согреваться. Внутренняя носовая оболочка самостоятельно не справляется с этими задачами в полной мере. Для этого природа придумала наградить человеческий организм четырьмя парами околоносовых пазух, которые представлены фронтальными, верхнечелюстными, клиновидными и решетчатыми. Именно в них происходит подготовка воздуха к поступлению в нижние дыхательные пути.
У новорожденных детей верхнечелюстные пазухи имеют очень маленькие размеры, и своего полного развития достигают лишь к пятому году жизни ребёнка. Фронтальные пазухи при рождении отсутствуют вовсе и полностью формируются по достижению семилетнего возраста. Поэтому Комаровский говорит о гайморите у детей от трёх лет. В более раннем возрасте это заболевание возникает крайне редко.
Доктор Комаровский говорит о следующих причинах гайморита у детей:
- Не до конца вылеченные инфекционные заболевания носоглотки.
- ЛОР – болезни (аденоидны, полипы, искривление перегородки носа). Дети часто имеют такие проблемы, без их хирургической коррекции возникает гайморит. В тяжелых случаях развивается генерализованный синусит (воспаление нескольких пазух), лечить который уже гораздо сложнее.
- Аллергия. Постоянные аллергические проявления со временем приводят к гаймориту. Лечение его нужно начинать после того, как малыш перестал контактировать с аллергеном.
Чтобы эффективно вылечить гайморит, у детей лечение необходимо начинать после установления причины развития болезни. Если это условие не выполняется, воспалительный процесс в верхнечелюстных пазухах принимает хронический характер.
Лечение гайморита у детей начинается после постановки диагноза. Комаровский утверждает, что распознавание воспаления гайморовых пазух у малышей не представляет особых сложностей. На то, что у ребёнка гайморит, указывает наличие следующих симптомов:
- затруднение или полное отсутствие дыхания через носовые ходы;
- болевые ощущения в области верхнечелюстных пазух, которые становятся сильнее при силовом воздействии на них;
- боль в голове, усиливающаяся при поворотах или наклонах головы в стороны;
- изменение голосового тембра, появление гнусавости;
- обильное отделяемое из полости носа, носящее гнойный характер и имеющее цвет от желто-зелёного до коричневого;
- гипертермия;
- общее ослабление организма;
- проблемы со сном из-за трудностей с носовым дыханием;
- ребёнок становится капризным, раздражительным.
При наличии симптомов заболевания у ребёнка, надо обратиться к педиатру. Он подскажет, как лечить малыша. Для достижения максимального эффекта лечение гайморита должно быть комплексным и проводиться правильно. В противном случае, могут присоединиться осложнения, справиться с которыми довольно трудно.
После подтверждения диагноза, лечащий врач назначает лечение. Для этого необходимо учитывать индивидуальные особенности ребёнка, длительность и стадию заболевания.
Помимо этого учитывается общее состояние маленького пациента. При значительном его ухудшении и наличии температуры тела выше 38 градусов, необходима госпитализация в стационар. Если состояние ребёнка средней тяжести и недуг не сопровождается значительным повышением температуры, лечение можно осуществлять в домашних условиях.
Для облегчения состояния малыша надо максимально быстро восстановить дыхание через нос. Достижение этого возможно путём промывания носа солевыми растворами. Специальные спреи «Аквамарис», «Чистонос» продаются в аптеках. Их использование способствует значительному уменьшению отёка слизистой оболочки носа и околоносовых пазух и улучшению эвакуации их секрета.
Доктор Комаровский обращает внимание на то, промывать нос следует только лишь в том случае, когда воспалительный процесс носит катаральный характер.
Промывание категорически не рекомендуется выполнять больным, страдающим гнойной формой гайморита. Это связано с тем, что через сообщающиеся отверстия гной может проникнуть в полость черепа или среднего уха. Это приведёт к таким осложнениям, как гнойный менингит или отит.
Следующим этапом после промывания носа будет использование капель, обладающих сосудосуживающим эффектом. С этой целью используются препараты, имеющие концентрацию, подходящую для детей. К ним относятся «Виброцил», «Фармазолин», «Длянос». При отсутствии аллергии, у детей старше шести лет можно применять препарат «Эвказолин». Помимо компонента, вызывающего вазоконстрикцию, он содержит масло эвкалипта. Оно оказывает противовоспалительный и увлажняющий эффект.
Капли подобного рода не рекомендуется использовать более трёх суток. Это объясняется тем фактом, что сосудистые сплетения слизистой носа быстро адаптируются к действующему веществу препарата и возникает привыкание. Длительно использование сосудосуживающих капель приводит к гипертрофическим изменениям со стороны носовых раковин.
источник










