Аллергический ринит у ребенка – болезнь не смертельная. Но она способна спровоцировать развитие бронхиальной астмы и другие патологии ЛОР-органов. Чтобы этого не случилось, важно вовремя выявить симптомы и начать лечение аллергического ринита у ребенка.

Существует три вида этого недуга:
- Острый эпизодический аллергоринит. Причинами является контакт с аллергенами, передающимися воздушно-капельным путем. Проявляется в любом возрасте. Даже у месячного малютки может случиться реакция на раздражитель. Чаще всего аллергеном являются вещества в кошачьей слюне, продукты жизнедеятельности пылевых клещей;
- Сезонный аллергоринит. Причинами является воздействие активных веществ, проявляющихся в зависимости от сезона. Проявляется в 3-4 года. Аллергенами является пыльца цветущих деревьев, злаковых, сорняков, плесневые грибки.
- Круглогодичный (или персистирующий) аллергоринит. Постоянный реактивный ответ на воздействие аллергенов. Проявляется в первые 2–3 года жизни крохи. Аллергенами являются бытовые и пищевые аллергены, насекомые, плесневые грибы.
По типу воздействия выделяют вазомоторный аллергический ринит и инфекционно-аллергический. В первом случае недуг проявляется как сезонно, так и круглогодично. Его вызывают насекомые, растительная пыльца, грибковые споры, бытовая пыль. Во втором случае болезнь вызывают патологические бактерии. Эта разновидность ринита часто проявляется на фоне грязного и сухого воздуха или дефицита витаминов.
Круглогодичный аллергический ринит отличает постоянная заложенность носа и трудности при дыхании, особенно если в помещении накурено или очень сухо.

- Избыточная сопливость;
- Нестерпимый носовой зуд;
- Многократное чихание;
- Жжение в глазах и темные круги вокруг них;
- Головная боль.
В некоторых случаях у ребенка слегка повышается температура, появляется сухой кашель. Покашливание говорит о развитии сопутствующего аллергического фарингита, ларингита. Возможна отечность и покраснение век и кожи над верхней губой и у крыльев носа, а также кровотечения из-за попыток прочистить нос.
Диагноз «аллергический ринит» установить не так-то просто. Важно дифференцировать его с другими недугами, например, аденоидитом. Хотя аденоиды могут быть и у больного аллергоринитом малыша. Часто недуг путают с обычным ОРЗ, принимая кашель, сопли и покрасневшие глазки за признаки простуды. Однако при рините симптомы проявляются сразу же после контакта с аллергенами, а признаки ОРВИ нарастают в первые дни недуга. Кроме того, при аллергиях температура сильно не повышается. Если температура тела не превышает 37,5 градусов, скорее всего, это аллергический ринит. Температура выше 38 градусов? Вероятнее всего, это ОРЗ.
Как определить, что малыш страдает от поллиноза? Конечно, распознать подобные тонкости под силу лишь профессионалам.
Врач проведет диагностический осмотр, выяснит, есть ли в роду аллергики – у таких деток риск заполучить недуг намного выше. А затем назначит необходимые исследования и аллергопробы.
Это, прежде всего, анализ крови на концентрацию эозинофилов, плазматических и тучных клеток, лейкоцитов и IgE антител. 
Что делать, если у ребенка обнаружили недуг? Врачебный протокол по стратегии лечения аллергического ринита, выделяют четыре основных направления работы с пациентами:
- Образование пациентов;
- Элиминация (исключение) раздражителей;
- Терапия фармацевтическими средствами;
- Специфическая иммунотерапия.
По мнению известного педиатра Комаровского, аллергический ринит у детей полностью вылечить можно, только если точно выявить аллерген. Тогда проще верно подобрать препараты и установить терапевтический курс.
Чаще всего для помощи ребенку назначают спрей или капли в нос для устранения внешних проявлений недуга и торможения воспалительных процессов. Спрей более удобен, чем капли в нос, им пользоваться проще и эффективнее. Тем более что капли в нос не рекомендуют капать крохам до года.
Жидкий фармпрепарат нужно выбирать в зависимости от спектра действия:
- Антигистамины. Подойдут капли в нос или спрей «Гистимет», «Аллергодил», «Виброцил», «Санорин», «Аналергин». Первые два лекарства способствуют укреплению клеточных мембран.
- Капли в нос или спрей на основе гормонов – кортикостероидов, например, «Назонекс», «Авамис» и «Флутиказон». Они снижают воспалительные процессы, убирают неприятные признаки (кашель, зуд). Первое средство устраняет отеки, ринорею, купирует острую клинику аллергического ринита. «Назонекс» уменьшает разрастание аденоидов. Применяют «Назонекс» как для лечения сезонного и круглогодичного ринита, так и для профилактики перед сезоном аллергии. Спрей «Назонекс» разрешен детишкам старше двух лет. Детям до 12 лет нужно впрыскивать «Назонекс» в каждую ноздрю по одной дозе.
- Сосудосуживающие препараты, помогающие быстро снять заложенность носа, приостановить кашель и першение («Галазолин», «Називин»). Их нельзя применять длительно, чтобы не развилось привыкание.
- Увлажняющие составы («Аквамарис», «Салин», «Маример») для восстановления слизистой и очистки носовых ходов. Такие средства подойдут даже деткам в 1 год и младше.
Кроме капель, могут предложить врачи и таблетированное средство от аллергического ринита. Например, современные антигистаминные фармпрепараты: «Кларитин», «Зиртек», «Кетотифен». Мембраностабилизирующее воздействие последнего бережет ткани слизистой от разрушения.
При недуге средней тяжести применяют стабилизаторы тучных клеток («Недокромил», «Лекролин», «Кромоглин», «Кромосол» и «Кромогексал»). Такие средства предупреждают немедленные проявления аллергии. Одним из популярных лекарств при различных болезнях дыхательных путей является «Сингуляр».
«Сингуляр» относится к блокаторам лейкотриеновых рецепторов. Активное вещество в фармпрепарате снимает дыхательный спазм, поэтому «Сингуляр» используют для лечения бронхиальной астмы. Но полезен «Сингуляр» и при аллергическом насморке. Жевательные таблетки нельзя детям до двух лет. Важно знать, что «Сингуляр» аденоиды не лечит. Его действие направлено на рецепторы, расположенные в бронхах. А аденоиды находятся в носоглотке.
При обострении аллергии врачи порекомендуют дополнительно попринимать энтеросорбенты для очистки от токсинов. Это может быть активированный уголь, «Энтеросгель», «Флавосорб» и другие.
Как вылечить аллергический ринит, подскажет также гомеопатия. Для гомеопатического лечения подходят такие препараты, как: «Натриум муриатикум», «Арсениум йодатум», «Коризалия», «Синупрет», «Сабадилла», «Эуфорбиум композитум», «Дулькамара», «Ринитал».
Деткам, страдающим от аллергического ринита, необходим особенный жизненный режим и определенное питание. Им требуется ограничивать контакт с животными и цветущими растениями, использовать подушки и одеяла без пуха, перьев и шерсти, гипоаллергенные средства для стирки и купания.
При аллергическом насморке часто применяют такую методику лечения, как специфическая иммунотерапия, то есть введение по специальной схеме микродоз алллергена. Это помогает снизить чувствительность организма и натренировать иммунную систему. Но такой способ терапии длительный. Кроме того, важно четко выявить тип аллергена.
Диета при аллергическом рините особенно важна, если реакция идет на пищевые продукты. Но даже при аллергии на другие вещества следует избегать определенных продуктов:
- АЛЛЕРГЕН: Пыльца деревьев. Перекрестная аллергия может быть на орешки, фрукты (чаще всего яблоки), морковку, петрушку, сельдерей;
- АЛЛЕРГЕН: Пыльца злаков. Перекрестная аллергия может быть на мучные и хлебные изделия, включая квас, овсяные хлопья, кофе и какао, копченая колбасу;
- АЛЛЕРГЕН: Пыльца сорняков. Перекрестная аллергия может быть на дыню, кабачки, баклажаны и арбузы, семена подсолнуха, халву, подсолнечное масло, горчицу, майонез;
- АЛЛЕРГЕН: Плесневые и дрожжевые грибки. Перекрестная аллергия может быть на квас, сыры, дрожжевое тесто, квашеные яблоки, капусту и другие ферментированные продукты.
Проявление симптомов аллергии возможно и после применения лекарственных препаратов и косметических средств, содержащих экстракты растений.
Как лечить аллергический ринит у детей, знает и народная медицина. Но пользоваться рецептами снадобий можно только после консультации с лечащим врачом. Ведь многие народные средства сами способны спровоцировать тот или иной вид аллергий.
Какими народными средствами можно воспользоваться:
- Яичная скорлупа. Скорлупу измельчают до порошкообразного состояния, после завтрака, обеда и ужина дают крохе щепотку порошка, смоченную парой капель лимонного сока.
- Яблочный уксус. Две маленькие ложечки яблочного уксуса растворяют в 250 мл теплой водички и сдабривают ложечкой меда. Дают малышу по 80 мл трижды в день.
- Солевой раствор. Разводят щепотку соли (можно морской) в 250 мл кипяченой воды. Дважды в сутки этим средством ребёнку промывают носик.
Чтобы у малыша не было ринита, будущая мамочка должна позаботиться об этом заранее. Во время беременности лучше исключить высокоаллергенные продукты, убедить всех членов семьи бросить курить. После рождения крохи по возможности кормить его грудью хотя бы до полугода.Этими безопасными народными средствами воспользоваться не сложно. Но лучше все же посоветоваться с лечащим врачом.
Уберечь ребенка от аллергического ринита не всегда просто. При первых симптомах недуга следует обращаться к аллергологу-иммунологу. Чтобы избежать появления осложнений, нужно четко придерживаться его рекомендаций, даже если терапия продлится несколько месяцев. А в серьезных случаях, когда поднимается температура, малыш краснеет и задыхается, срочно вызывать скорую помощь.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
источник
У склонных к аллергии деток может возникать острый или постоянный насморк аллергической природы. Его причиной зачастую выступают аллергены, передающиеся по воздуху, например, частицы пыли, шерсть животного, перо или пух из подушки, пыльца растений. Также к появлению такого вида насморка может приводить употребление аллергенов с пищей или в виде медикаментов.
Аллергический насморк в детском возрасте проявляется появлением:
- Заложенности носа.
- Водянистых выделений из носа, зачастую обильных.
- Приступов чихания.
- Зуда в носу, который также может быть в ротовой полости и в ушах.
- Отечности лица.
- Першения в горле и непродуктивного кашля.
- Слезотечения, а также дискомфорта в глазах.
Такие симптомы обычно характерны для острого ринита, вызванного разовым воздействием аллергена. Если же ребенок страдает от круглогодичного аллергического насморка, у него:
- Будет заложен нос в течение всего года (интенсивность заложенности может изменяться).
- Периодически будут возникать носовые кровотечения.
- Возможно развитие гайморита и отита.
- Может появиться гнусавость голоса.
- Появится храп во сне.
При тяжелом течении ринит может нарушать сон, мешать повседневной активности и учебе.
Поскольку симптоматика острого ринита при ОРВИ и острой формы аллергического насморка очень схожа, нужно обратить внимание на такие отличия данных состояний:
- При аллергическом насморке симптомы начинают проявляться непосредственно после контакта с аллергенами, а при ОРВИ выраженность насморка нарастает в течение нескольких дней с начала болезни.
- Насморк, вызванный аллергеном, длится до того момента, пока ребенок контактирует с этим веществом, а длительность ОРВИ обычно составляет 3-7 дней.
- ОРВИ чаще появляется осенью, в зимний период и весной, а вызванный сезонными аллергенами ринит возникает в период цветения растений.
- Аллергический насморк часто проявляется мучительными приступами чихания, слезоточивостью, отечностью лица и зудом. Такие симптомы встречаются при ОРВИ очень редко.
Как определить, на что может быть аллергия у малыша, расскажет доктор Комаровский:
Для подтверждения аллергической природы насморка у ребенка проводят:
- Опрос родителей с целью выявления генетической предрасположенности.
- Анализ крови и выделений из носа для обнаружения эозинофилов.
- Кожные аллергопробы.
- Определение иммуноглобулина Е в крови.
- Риноскопию (осмотр носовой полости с использованием зеркал).
- УЗИ, КТ или рентген-исследование носовых пазух.
Все лечение аллергических ринитов разделяют на немедикаментозное и лечение с помощью лекарственных препаратов. Немедикаментозные действия заключаются в устранении воздействия аллергена на организм ребенка или смягчении его влияния:
- Если ребенок реагирует насморком на пыльцу, время проветривания детской комнаты уменьшают, длительность прогулок сокращают, а после каждой прогулки ребенка купают для удаления пыльцы с кожи малыша и с его волос. Желательно установить в квартире кондиционер или вывозить малыша во время цветения на море. Из рациона ребенка следует устранить все продукты, состав которых схож с провоцирующими насморк аллергенами.
- Если причиной аллергического насморка выступают споры плесени, то квартира должна проветриваться и убираться чаще обычного. В борьбе с плесневыми грибами используют фунгициды. Кроме того, уделяют внимание установке увлажнителя и кондиционера, а также достаточному количеству комнатных растений.
- При появлении насморка из-за воздействия на ребенка пыли следует уделять повышенное внимание уборке, уничтожению пылевых клещей и стирке постельного белья. Из дома нужно убрать ковры, а мягкую мебель лучше всего заменить предметами из кожзаменителя или кожи.
- Насморк вследствие аллергии на домашнее животное чаще всего вынуждает отдать питомца знакомым или родным. Если это невозможно, следует по максимуму оградить контакты ребенка с животным и чаще пылесосить все комнаты.
- Если насморк появился после употребления аллергенов в пищу, на время обострения важно устранить из меню любые провоцирующие продукты. Через некоторое время их начинают вводить в рацион в маленьких количествах, отслеживая реакцию. Во многих случаях со временем продукты перестают вызывать аллергию (ребенок «перерастает»).
Медикаментозное лечение аллергического насморка включает использование таких препаратов:
- Антигистаминных (Зиртек, Эриус, Аллергодил, Дезлоратадин, Фенистил, Телфаст, Кларитин, Кетотифен). Эти лекарства выступают препаратами выбора при аллергическом насморке и помогают снять симптоматику, включая чихание и зуд.
- Местных гормональных средств (Будесонид, Мометазон, Беклометазон, Дексаметазон). Эти препараты достаточно быстро устраняют заложенность носа, зуд, чихание и другие проявления насморка. Их назначают на длительное время, поскольку такие лекарства действуют лишь в носовой полости и практически не оказывают общего влияния.
- Увлажняющих (Аквамарис, Салин, Аквалор, Маример). Такие средства очищают носовые ходы и увлажняют слизистую.
- Кромонов (Кромогексал, Ломузол, Кромолин, Кромосол). Такие лекарства из-за их кратковременного действия чаще используют для профилактики аллергического насморка.
- Сосудосуживающих (Називин, Санорин, Отривин, Назол, Тизин). Такие лекарства воздействуют местно на носовую полость, уменьшая отек и заложенность носа. Недостатком их использования является привыкание, невозможность длительного применения и некоторые побочные эффекты (кровотечения, сухость и другие).
Лечение аллергического насморка у ребенка старше пяти лет может включать иммунотерапию, при которой в организм ребенка в течение 3-5 лет вводят аллерген с постепенным повышением дозы.
Название препарата/Форма выпуска/С какого возраста применяют
Особенности воздействия и дозировки
Зиртек капли (с 6 месяцев) и таблетки (с 6 лет)
Антигистаминный препарат с противозудным и противоотечным действием.
Детям 6-12 месяцев дают 5 капель препарата 1 раз в день.
В возрасте 1-2 года лекарство дают дважды по 5 капель.
Детям от 2 до 6 лет дают по 5 капель 2 раза в день или 10 капель за один прием.
В возрасте старше 6 лет начинают с дозы 10 капель или 1/2 таблетки 1 раз в день и при необходимости увеличивают до 20 капель или 1 таблетки (максимальная суточная доза).
Виброцил капли (с рождения) и спрей (с 6 лет)
Комбинированное средство с сосудосуживающим и противоаллергическим эффектом.
В возрасте до года в каждую ноздрю вводят по 1 капле лекарства, малышам 1-6 лет – по 1-2 капли, а детям старше 6 лет – по 3-4 капли. Частота закапывания – 3-4 раза в день.
Спрей назначают с 6-летнего возраста по 1-2 впрыскивания до 4 раз в день.
Назонекс назальный спрей (с 2 лет)
Оказывает выраженное противоаллергическое и противовоспалительное действие.
Детям в возрасте от 2 до 11 лет выполняют по 1 ингаляции в каждый носовой ход в сутки. Детям старше 12 лет вводят по 2 ингаляции в каждую ноздрю 1 раз в день, а как только достигнут терапевтический эффект, дозу снижают до 1 ингаляции в каждый носовой ход.
Кларитин сироп (с 2 лет) и таблетки (с 3 лет)
Препарат группы антигистаминных средств, снимающий аллергию и зуд.
При массе тела менее 30 кг сироп дают 1 раз в день в дозе 5 мл.
При весе ребенка свыше 30 кг лекарство дают 1 раз в день – 1 таблетку или 10 мл сиропа.
Фенистил капли (с 1 месяца)
Антигистаминное средство с противозудным эффектом.
Лекарство назначают трижды в день по 3-10 капель для детей младше года, по 10-15 капель детям от 1 до 3 лет, по 15-20 капель детям 3-12 лет и по 20-40 капель детям старше 12 лет.
Аллергодил назальный спрей (с 6 лет)
Местное средство с антигистаминным действием.
Детям 6-12 лет вводят по 1 дозе лекарства в каждую ноздрю дважды в день. Для детей старше 12 лет разовую дозировку увеличивают до 2 доз в каждый носовой ход.
Кромогексал назальный спрей (с 5 лет)
Противоаллергический мембраностабилизирующий препарат.
В каждую ноздрю вводят по 1 дозе лекарства 4-6 раз в день. После достижения лечебного действия частота применения уменьшается и препарат используют при контактах с аллергенами.
Знаменитый врач-педиатр Евгений Комаровский о противоаллергенных препаратах:
Не следует пробовать лечить аллергический насморк какими-либо народными средствами. Это не только малоэффективно, но и способно ухудшить состояние ребенка, особенно, если применять средства на основе лекарственных растений. Единственно допустимым народным рецептом специалисты называют промывание носа раствором поваренной соли, но и такой метод поможет мало, если не сочетать его с другими мерами (устранением аллергена и лекарственными препаратами).
источник
Аллергический ринит – это сложный воспалительный процесс, который поражает слизистую оболочку носа. Возникает он вследствие воздействия различных аллергических раздражителей и наиболее распространен среди детей дошкольного возраста. Как распознать данное заболевание? Что влияет на его развитие, и какие существуют способы лечения и профилактики аллергического ринита? Ответим на эти вопросы в нашей статье.
В современной классификации болезни выделяется три вида аллергического ринита: круглогодичный (или персистирующий), сезонный и острый эпизодический. Поскольку каждая форма заболевания имеет свои особенности, рассмотрим их более подробно.
Круглогодичный аллергоринит характеризуется слабо выраженными симптомами, которые практически никогда не исчезают, но все время то усиливаются, то стихают. Причиной развития патологии являются аллергены домашнего происхождения – тараканы, клещи, шерсть домашних животных, перья и пух из подушек, пыль и т.д.
Сезонный аллергический ринит, как правило, появляется в период цветения растений (летом или весной). В это время у больных детей отмечается заложенность носа и обильная ринорея водянистого характера. Также могут присутствовать признаки конъюнктивита: слезотечение, зуд, покраснение глаз. Все остальное время в течение года у детей не возникают жалобы, на вид они абсолютно здоровые. Причиной развития сезонного ринита считается влияние на организм ребенка растительных аллергенов – грибковых и пыльцевых.
Острый аллергоринит проявляется отдельными эпизодами болезни непосредственно после контакта малыша с аллергенами, передающимися исключительно воздушно-капельным путем. Зачастую это могут быть продукты жизнедеятельности клещей, обитающих в домашней пыли, белки мочи крыс или слюны кошки.
Аллергические патологии, в том числе и ринит, возникают у детей не на пустом месте. Обычно этому способствуют определенные косвенные факторы, например:
- заболевания органов ЖКТ (преимущественно печени);
- пониженное артериальное давление, эозинофилия, лейкопения, повышенная свертываемость крови;
- нарушения обмена веществ;
- деформации и аномалии развития носовой полости: полипы, хроническое раздражение слизистой носа, шипы перегородки;
- не достигшие физиологической зрелости эндокринная и нервная системы.
Помимо этого к появлению аллергического ринита будут склонны те дети, у которых наблюдаются:
- частые ОРЗ (в 12% случаев аллергоринит развивается сразу после перенесенного простудного заболевания);
- наличие аллергического ринита у матери в период вынашивания ребенка;
- необоснованное лечение антибиотиками простудных заболеваний;
- увеличение объема кавернозной ткани носовых раковин, повышение проницаемости слизистой оболочки;
- длительный контакт с аллергенами.
Но, конечно, основным фактором, способствующим появлению аллергического ринита у детей, является наличие отягощенной наследственности. Если у родителей и близких родственников присутствуют аллергические заболевания, то у ребенка значительно возрастает риск постановки диагноза «аллергический ринит».
Весь комплекс мероприятий, направленных на лечение аллергоринита, должен начинаться с анализа окружающей среды, в которой чаще всего находится малыш. Чтобы свести к минимуму или полностью исключить влияние аллергена на ребенка, родителям следует регулярно делать влажную уборку помещения, а самое главное — ограничить контакт детей с цветущими растениями, аквариумом, птицами и животными. То же самое касается лекарственных препаратов с выраженной сенсибилизирующей активностью (к примеру, ацетилсалициловой кислотой, антибиотиками и прочими неспецифическими противовоспалительными средствами), химическими веществами.
Невозможно обойтись и без медикаментозной терапии. В связи с этим детям назначаются медпрепараты, которые купируют симптомы аллергических реакций и предотвращают рецидивы заболевания. В общую схему лечения могут входить следующие лекарственные средства:
- глюкокортикостероиды;
- антигистаминные препараты;
- «стабилизаторы тучных клеток» (натрия кромогликат);
- гормональные препараты (в крайнем случае, так как безопасность их использования у детей не доказана);
- сосудосуживающие препараты (преимущественно, назальные капли или спреи);
- средства с выраженным антихолинергическим местным воздействием.
Кроме того, для облегчения течения заболевания педиатр может назначить ребенку курс специфической гипосенсибилизации. Не менее эффективными являются фитотерапия и гомеопатия, при условии индивидуального и грамотного назначения (но стоит помнить, что при пыльцевой аллергии такое лечение противопоказано).
Даже в случае наличия отягощенной наследственности дети не обязательно должны страдать аллергическими болезнями, в том числе, и аллергоринитом. С этой целью еще во время беременности женщине необходимо придерживаться гипоаллергенной диеты, исключить контакты с вредными факторами быта, производства, не использовать лекарственные средства без назначения врача. Будущей маме важно не допускать курения (активного и пассивного).
После рождения малыша при отсутствии противопоказаний ребенка рекомендуется кормить грудью до 4-6 месяцев, а прикорм начинать вводить не ранее 4 месяца. Также в борьбе с развитием любых аллергических проявлений может помочь сбалансированное здоровое питание, правильный уход за младенцем (и детьми более старшего возраста), отсутствие контактов с аллергенами. Новорожденным деткам не желательно класть в кроватку пуховые подушки и мягкие игрушки.
Если вовремя обнаружить аллергический ринит и заняться терапией, заболевание со временем отступит. И вам удастся избежать серьезных осложнений, которые могут сопровождать ребенка всю его оставшуюся жизнь.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аллергический ринит — IgE-обусловленное воспалительное заболевание слизистой оболочки носа, проявляющееся комплексом симптомов в виде чихания, зуда, ринореи и заложенности носа.
Аллергический ринит относят к самым распространённым и трудноизлечимым болезням. Данной проблеме посвящено немалое количество публикаций, однако большинство исследований проведены для людей зрелого возраста. Считают, что отличия аллергического ринита у детей незначительны. В связи с этим педиатры в основном уделяют внимание бронхиальной астме, а аллергическоий ринит остается вне поля зрения. Более того, за последние десятилетия эта проблема попала в компетенцию врачей-аллергологов. Однако количество педиатров среди них невелико, эндоскопической диагностикой врачи данной специальности не владеют. Они не осознают связи аллергического ринита с заболеваниями околоносовых пазух, глотки и уха и поэтому уделяют основное внимание вопросам общего аллергического обследования и лечения.
- J30.1 Аллергический ринит, вызванный пыльцой растений.
- J30.2 Другие сезонные аллергические риниты.
- J30.3 Другие аллергические риниты.
- J30.4 Аллергический ринит неуточнённый.
Аллергический ринит — широко распространённое заболевание. Частота его симптомов составляет 18-38%. В Соединённых Штатах Америки (США) аллергическим ринитом страдают 20-40 млн людей, распространённость заболевания среди детского населения достигает 40%. Чаще болеют мальчики. В возрастной группе до 5 лет распространённость аллергического ринита наиболее низкая, подъём заболеваемости отмечают в раннем школьном возрасте.
Известно, что проявления аллергии могут наступать уже в первые месяцы жизни (чаще в виде экземы), хотя в этом возрасте возможны и аллергические заболевания носа. Чаще всего эти болезни возникают в возрасте 2-3 года. В определённой степени это связано с периодом контактов с другими детьми и новыми аллергенами (детский сад). Пик заболеваемости аллергического ринита приходится на 4-летний возраст. Известно, что у 70% больных аллергичесим ринитом начинается в возрасте до 6 лет. К сожалению, первое обращение к аллергологу у 50% этих детей случается только в возрасте 10-12 лет, то есть через 5-6 лет после начала заболевания. У половины из них до этого срока главное направление в лечении — необоснованная антибиотикотерапия. В итоге к 14-летнему возрасту у 15% детей и подростков наблюдают симптомы аллергического ринита. Мальчики болеют аллергическим ринитом чаще девочек во всех возрастных группах. Таким образом, в раннем детском возрасте аллергический ринит и риносинусит стоят на втором месте после астматического бронхита и астмы, в дошкольном возрасте их показатели сравнивают; а у школьников аллергические риниты и риносинуситы уверенно лидируют. Кроме того, в возрасте старше 7 лет начинает приобретать значение бактериальная аллергия, проявляющаяся реакциями замедленного типа.
В грудном и раннем детском возрасте причинами аллергического ринита чаще всего бывают пищевые аллергены (коровье молоко, молочные смеси, куриные яйца, манная каша, медикаменты и реакции на вакцины), а в дошкольном и школьном — ингаляционные. Какие же факторы способствуют развитию аллергического ринита. Прежде всего это наследственность.
Положительный аллергологический анамнез выявляют у родителей при аллергическом рините в 54% случаев, а при риносинуситах — в 16%. Известно, что развитию респираторной аллергии способствуют анатомические особенности полости носа, длительный контакт с аллергеном, повышенная проницаемость слизистой оболочки и сосудистой стенки, развитая кавернозная ткань носовых раковин, то есть даже нормальные анатомо-физиологические ситуации. Положение ухудшается при патологических состояниях в полости носа, самый частый пример — развитие ОРЗ. Это подтверждают и статистические данные: согласно им в 12% случаев аллергического ринита начинается после перенесённой ОРВИ.
Классификация аллергического ринита
Различают острый эпизодический, сезонный и персистирующий аллергический ринит.
- Острый эпизодический аллергический ринит. Возникает при эпизодическом контакте с ингаляционными аллергенами (например, белком слюны кошки, белком мочи крыс, продуктами жизнедеятельности клещей домашней пыли).
- Сезонный аллергический ринит. Симптоматика появляется во время цветения растений (деревьев и трав), выделяющих причинные аллергены.
- Круглогодичный аллергический ринит. Симптомы отмечают более чем 2 ч в день или не менее 9 мес в году. Персистирующий аллергический ринит обычно возникает при сенсибилизации к бытовым аллергенам (клещи домашней пыли, тараканы, перхоть животных).
Диагностика аллергического ринита
Диагноз аллергического ринита устанавливают на основании данных анамнеза, характерных клинических симптомов и выявления причинно-значимых аллергенов (при кожном тестировании или определении титра аллергенспецифических IgE in vitro в случае невозможности проведения кожных проб).
При сборе анамнеза необходимо уточнить наличие аллергических болезней у родственников, характер, частоту, продолжительность, тяжесть симптомов, сезонность, ответ на лечение, наличие у пациента других аллергических заболеваний, провоцирующие факторы. Проводят риноскопию (осмотр носовых ходов, слизистой оболочки полости носа, секрета, носовых раковин и перегородки). У больных с аллергическим ринитом слизистая оболочка обычно бледная, цианотично-серая, отёчная. Характер секрета слизистый и водянистый. При хроническом или тяжёлом остром аллергическом рините обнаруживают поперечную складку на спинке носа, образующуюся у детей в результате «аллергического салюта» (потирание кончика носа). Хроническая назальная обструкция приводит к формированию характерного «аллергического лица» (тёмные круги под глазами, нарушение развития лицевого черепа, включающее неправильный прикус, дугообразное нёбо, уплощение моляров).
Лечение аллергического ринита
Основная цель — облегчение симптомов болезни. Комплекс терапевтических мероприятий включает элиминацию аллергенов, лекарственное лечение, специфическую иммунотерапию и обучение пациентов. Лечение аллергического ринита проводят в амбулаторных условиях.
Лечение аллергического ринита начинают с выявления возможных причинно-значимых аллергенов, после элиминации которых в большинстве случаев симптомы ринита уменьшаются.
Профилактика аллергического ринита
- Соблюдение диеты беременной. При аллергических реакциях из рациона исключают высокоаллергенные продукты.
- Устранение профессиональных вредностей с первого месяца беременности.
- Применение лекарственных средств только по строгим показаниям.
- Прекращение активного и пассивного курения как фактора, способствующего ранней сенсибилизации ребёнка.
- Естественное вскармливание — важнейшее направление в профилактике реализации атопической предрасположенности, которое необходимо сохранить как минимум до 4-6-го месяца жизни. Целесообразно исключение из рациона ребёнка цельного коровьего молока. Не рекомендуют введение прикорма до 4 мес.

источник
Наверное, нет ни одной мамы, у которой ребенок ни разу не мучился от насморка (если есть – напишите нам, мы поможем оформить заявку в Книгу рекордов Гиннеса!) И не удивительно, ведь насморк или катаральный ринит (если сформулировать по-научному), одно из самых распространенных заболеваний человека.
Верно ли, что «леченый насморк проходит за неделю, не леченный — за семь дней»? Всякий ли насморк у детей следует лечить, а главное – чем?
Груднички не умеют дышать ртом, для них это противоестественно, у них нежные слизистые оболочки, подсыхание которых усугубляет воспалительные явления. Осязание, еще одна функция носа, дает им информацию о расположении источника пищи, даже во сне они принюхиваются — на месте ли мать.
” Забитый нос вызывает у самых маленьких дезориентацию и беспокойство. И, самое важное, насморк мешает малышам есть!
Это заболевание встречается у детей любого возраста. Причин может быть много: проявление аллергии, особенности вегетативной нервной системы (вазомоторный ринит), симптом хронического воспаления (синусита, аденоидита, иногда заболеваний среднего уха и даже такого экзотическое состояния, как «сумка Торнвальда» — это редкая врожденная патология, углубление слизистой оболочки задней стенки носоглотки). Недостаточное носовое дыхание может причиной головных болей, неврологического дефицита, болезней миндалин, зубов и десен.
” Сухие слизистые оболочки не защищают от микробов, а от кислородного голодания страдает головной мозг, который потребляет 40% всех ресурсов растущего организма.
Чтобы понимать, как правильно с физиологической точки зрения лечить насморк, стоит знать о «мукоцилиарном клиренсе»
” Мукоцилиарный клиренс (англ. clearance- очищение) — выведение секрета производимого носоглоткой и бронхами, обусловленное колебательными движениями ресничек однослойного многорядного мерцательного эпителия слизистой оболочки.
В переводе с медицинского на русский, клетки, выстилающие слизистую оболочку, подвижны, они совершают синхронные движения и продвигают слизь, богатую защитными факторами. Слизь — подвижная гелеобразная мембрана — обеззараживает налипающие пылинки и бактерии с вирусами: так происходит самый первый контакт внешней среды с нашей иммунной системой.
Отделяемое носа у здорового человека — это сложная взвесь с определенными химическими свойствами. Для нормальной жизни оно должно быть и не слишком жидким, но и не высыхать совсем.
Когда наш организм дает иммунный ответ на вирусную или бактериальную атаку, резко возрастает число рабочих клеток, вырабатывающих слизь, нос «дает течь». Гель превращается в жидкость, часть ее устремляется наружу, но больше всего стекает по задней стенке глотки.
” Кашель и поперхивание бывают первыми признаками ринита у маленьких детей.
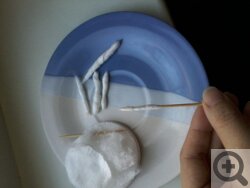
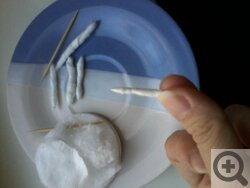
- Туалет носа. Так как слизи образуется очень много, тем, кто не умеет сморкаться, полезно ее удалять. Есть даже такой девайс, как соплеотсос, но ручные модели бесполезны с практической точки зрения, а электрические экстракторы целесообразно покупать, если у вас много сопливых детей, которые регулярно ходят с мокрыми носами. Самым маленьким нос приходится чистить с помощью мягких ватных жгутиков, смоченных кипяченой водой или физиологическим раствором.
Как правильно скрутить турундочки. Кликните на фото для увеличения
Не надо чистить нос ватными палочками! Они жесткие и могут травмировать слизистую оболочку.
Нельзя промывать нос под давлением тем детям, кто не умеет сморкаться.
Нельзя использовать для промывания не санкционированные врачом жидкости. Самым безопасным является физиологический раствор (0.9% раствор поваренной соли). Он не раздражает слизистые оболочки носа, не усугубляет отек, не провоцирует дальнейшее воспаление и выработку слизи.
- Сосудосуживающие капли. Это средство эффективно в первые несколько дней болезни. Не все капли подходят детям до 3 лет.
Вещества из капель могут вызывать спазм сосудов не только в носу, но и, например, в головном мозге. Кроме того если каплями пользоваться регулярно и долго (как при аллергическом рините) возникает привыкание, слизистая оболочка перестает на них откликаться.
- Иммуномодуляторы – группа веществ, которая встраивается в наши факторы защиты и помогает иммунному ответу. Это фероны (по поводу которых идет бурная дискуссия среди родителей — давать или не давать) и фрагменты рибонуклеиновой кислоты – препарат деринат. А еще — молозиво материнского молока. Вносить в нос младенцу на грудном вскармливании что-то в нос — не обязательно, он и так получает иммуноглобулины в достаточном количестве. Если мать болеет от того же возбудителя, через 2-3 дня от начала заболевания у него уже будет приобретенный иммунитет, что позволит ребенку переболеть в легкой форме. Достаточно следить за гигиеной носа.
Не стоит экспериментировать с народной медициной на детях: закапывание сока лука, чеснока, редьки ничего кроме химического ожога слизистой оболочки не принесет! Насморк легко победить, используя методы не противоречащие физиологии, как в случае с соком свеклы и прочих корнеплодов.
Эфирные масла быстро впитываются и могут быть причиной аллергических реакций и даже отравления.
Через несколько дней от начала острого ринита воспаление утихает, и жидкий секрет, наоборот, сгущается и засыхает, образуя «корки». Они забивают носовые ходы, мешают дышать и закапывать капли. Что делать?
Чтобы в носу и во рту меньше сохло, полезно поддерживать высокую влажность в помещении, особенно это актуально в период работы центрального отопления. Увлажнители воздуха есть уже в каждом втором доме, если этого прибора нет — можно воспользоваться дедовским способом: поставить возле каждой батареи по трехлитровой банке воды, пусть испаряется.
Нос несколько раз в день полезно орошать физиологическим раствором или морской водой из спреев (Аквамарис способ продать немного физраствора по 4000 рублей за литр, но бутылочка удобная) и, вооружившись ватными жгутиками, добывать козюли у тех, кто сам не может высморкнуть их.
Чистый нос нужно увлажнить. Традиционные (и не всегда хорошие) способы — это:
- персиковое масло (может быть аллергеном у современных детей);
- вазелин (не растворяется в воде, под вазелиновой пленкой ворсинки слизистой оболочки плохо функционируют);
- детский крем (тоже давно изготавливается из продуктов перегонки нефти, в некоторые версии добавляют эвкалиптовое масло, которое натуропаты не рекомендуют детям до 3 лет, из-за токсичности и аллергических реакции);
- эмульсия касторового масла — рициниол. Это касторовое масло, которое подвергли гидролизу. Гидролизированное масло становится водорастворимым, имеет сродство к носовой слизи. Рициноевая кислота окисляется до азелаиновой кислоты, это природный бактериостатик, очень популярный у косметологов, так как эффективно работает в отношении микробов, живущих на коже. Фактически получается аналог того защитного слоя слизи про который мы упоминали говоря про мукоцилиарный клиренс. Получен и испытан в новосибирском Академгородке, в Новосибирске же расположены и компании, выпускающие эмульсии с рициниолом.
источник
Аллергический ринит у ребенка провоцируется аллергенами, передающимися по воздуху. Это пыльца, шерсть или пыль. Подвержены дети дошкольного и младшего школьного возраста. Если не провести адекватной терапии острое проявление заболевания перейдет в хроническую форму.
Требуется консультация отоларинголога при появлении первых симптомов. В противном случае, самолечение усугубит состояние ребенка.
Что такое аллергический ринит у детей? Основной причиной развития аллергического насморка у младенца являются пищевые аллергены, содержащиеся в привычных продуктах питания. У ребенка возникает аллергия на коровье молоко, яйца, молочные смеси и на манную кашу. Частые случаи развития на фоне медикаментозной терапии или после вакцинации.
В дошкольном и младшем школьном возрасте у детей возникает патологическое состояние на аллергены, передающиеся воздушно-капельным путем. Клиническая картина заболевания зависит от вида ринита. Выделяют два – круглогодичный и сезонный.
Этот вид аллергического ринита впервые возникает у деток в возрасте от 4 до 6 лет. Проявляется в конкретный период года. Ребенок жалуется на заложенность в области носа, болевые ощущения в околоушной, глазной и носовой области. Из последнего появляются обильные водянистые выделения. Дополнительно дети жалуются на першение горла, ощущение инородного тела.
Внимание! Визуально ребенок выглядит уставшим, лицо опухшее, глаза покрасневшие, нос распухший и губы потрескавшиеся.
У маленьких детей клиническая картина заболевания не так выражена. Единственное, ребенок постоянно чешет носовую область и глаза.
Как только сезон проходит, аллергический ринит быстро затухает до следующего критического периода. Выраженность клинической картины напрямую зависит от концентрации в воздухе аллергенов.
Эта форма аллергии не зависит от конкретного периода, а продолжается круглый год. У ребенка заложен нос, в ночной период времени дети дышат только ртом. Постоянно хочется чихать, особенно в утренние часы. Так как течение круглогодичное, появляются осложнения, например, отит.
Нередко у детей длительные приступы сухого кашля и носовые кровотечения. Ребенок быстро утомляется, у него нарушается сон, снижается работоспособность и внимательность. Часто болевые ощущения в области головы, тахикардия и повышенное выделение пота.
Внимание! В клиническом течении аллергического ринита выделяют три стадии – легкая, средняя и тяжелая. Средняя диагностируется уже при нарушении сна и быстрой утомляемости. Тяжелая степень течения ставится медиками при яркой выраженности клинической картины.
При появлении первых симптомов заболевания родители должны обратиться к педиатру, который проведет первичную диагностику. Далее ребенка отправляют на консультацию к детскому отоларингологу. Диагноз устанавливается на основе жалоб в момент обследования, анамнеза жизни и заболевания, на эпидемиологических данных и по результатам лабораторного и инструментального исследования. Если диагноз д, ребенок ставится на учет к аллергологу-иммунологу.
При обследовании ребенка медицинским работником обращают внимание на определенные признаки. Увеличенная спинка носа, и постоянно приоткрытая ротовая полость из-за невозможности дышать носом. Появляется выше кончика носа поперечная покрасневшая складка. Специфический симптом – «темные круги» под глазами, которые называют « фонарь при аллергии».
Врач проводит риноскопию. В ходе нее устанавливают обильное прозрачное содержание носовой полости, за счет отека слизистой оболочки сужение носовых ходов. Сама слизистая приобретает бледно-синюшный цвет.
Врач выявляет, были ли в семье аллергические реакции. Далее назначается исследование общего и биохимического анализа крови. Диагноз аллергический ринит ставится при выявлении при тестировании со стандартными аллергенами высокий титр общих и специфических антител и эозинофилия.
Внимание! Требуется гистологическое и цитологическое исследование выделений из носовых ходов, а также тестирование, проводимое на коже, для выявления наиболее опасных аллергенов.
Медицинский работник проводит дифференцированный диагноз между другими видами ринита к определенным веществам:
- бактериальный;
- медицинский;
- гормональный;
- вазомоторный аллергический ринит.
Только после проведения требующихся исследований назначается адекватная терапия.
Аллергический ринит не всегда удается отдифференцировать от простуды, однако, имеется несколько характерных отличий:
Наличие температуры выше 37 градусов характерно для проникновения в организм инфекционного агента, а не аллергена.
При простуде ребенок жалуется на потерю аппетита, заторможенность и общую слабость, что не характерно для аллергии.
Аллергия дебютирует внезапно, в то время как простуда начинается постепенно от момента контакта с носителем инфекции.
При простуде чихание не более двух или трех раз, при аллергии больной чихает около десяти раз.
Во время аллергии в глубине носовых ходов возникает зуд, ребенок постоянно морщится из-за невозможности почесать эту область. При простудном рините таких проявлений не наблюдается.
Простуда характеризуется переходом водянистых выделений на третьи сутки в более густые и вязкие. При аллергии – насморк постоянно водянистый.
Аллергия проявляется появлением кругов под глазами, покраснением глаз и повышенной слезоточивостью.
Простуда проходит после проведения терапии потивовирусными препаратами. Аллергический ринит заканчивается после устранения контакта с аллергеном или после приема антигистаминных средств.
Часто аллергическая реакция сопровождается кожными проявлениями, например, дерматитом.
Ринит аллергической природы часто связан с наследственностью.
На основе реакции иммунной системы родители могут самостоятельно заподозрить аллергическое течение ринита.
Все проводимое лечение патологического состояния направлено на минимизацию действия аллергена на организм ребенка, а также устранение негативных последствий этого влияния. Проводят медикаментозную и немедикаментозную терапию.
Внимание! Только медицинский работник должен назначать адекватное лечение аллергического ринита у детей, поскольку родители при самостоятельной терапии сталкиваются с трудностями подбора препарата и дозировок.
Схема лечения аллергического ринита подбирается индивидуально для каждого малыша. Самолечение приводит к негативным последствиям.
Все препараты, использующиеся при лечении, относятся к разным фармакологическим группам. Но действие направлено на устранение признаков патологического состояния, подавление реакции и предупреждение повторного возникновения заболевания. Терапия – применение препаратов системного действия и наружного местного использования.
Медицинский работник назначается следующие лекарственные средства:
Сорбенты. Рекомендованы в острой фазе заболевания для выведения аллергических агентов из организма ребенка. Показывает эффективное лечение. Распространены Полисорб и Карболонг;
Антигастаминовые. Действие препаратов – угнетение продуцирования гистамина и нейтрализация действия. Детям до пяти лет назначаются Зиртекс и аналоги. В возрасте после пяти лет ребенок принимает Телфаст. Врач при назначении терапии этой группой лекарственных средств отдает предпочтение таблеткам последнего поколения, поскольку они не оказывают выраженной блокады естественного медиатора — ацетилхолина на холинорецепторы и седативного эффекта. Также используются из этой фармакологической группы спреи в нос – Вибрацил;
Капли для сужения сосудов. Их действие – восстановление носового дыхания. Медицинский работник назначает их только в крайних случаях, так как капли выражают клиническую картину заболевания. Лекарственные средства выбора – Називин, Отривин;
Мембранные стабилизаторы тучных клеток. Их действие – замедление скорости высвобождения медиаторов аллергии из тучных клеток. Назначаются Ломузол;
глюкокортикостероиды. Это препараты коры надпочечников. Действие основано на снятии отека и воспаления. Назначаются только при тяжелом состоянии и средней тяжести. Для детей разработаны назальные капли и спреи – Флютиказон;
Глюкокортикоиды. Назначаются для профилактики перед предполагаемым острым периодом.
Лечащий врач подбирает адекватную терапию, направленную не только на купирование симптоматики, но и на предупреждение рецидива.
Немедикаментозная терапия направлена на устранение аллергена и смягчения его влияния на организм ребенка. Если у малыша аллергия на пыльцу, время прогулок и проветривания комнаты сокращают в два раза. После каждой прогулки ребенка следует купать, чтобы удалить пыльцу с волос и кожи.
Во время цветения рекомендовано увозить ребенка на море, в квартире следует установить кондиционер, чтобы снизить риск появления заложенности носовых ходов. Также необходимо пересмотреть рацион малыша и удалить из него все, что имеюет в составе ингредиенты, схожие с провоцирующими ринит аллергенами.
Если патологическое состояние вызывают споры плесневых грибов, квартиру необходимо проветривать несколько раз в день. Для удаления плесени применяют фунгициды. Рекомендовано установить кондиционер или увлажнитель. Комнатные растения должны содержаться в большом количестве не только в комнате ребенка, но и в других жилых помещениях.
При возникновении аллергии у ребенка на пыль, родителям требуется уделить особое внимание уборке и уничтожению пылевых клещей. Ковры и половики выносят из дома, а мягкая мебель должна быть из кожи или кожзаменителя.
Если аллергия на домашнее животное, многие родители отдают его знакомым или родственникам. Если эти мероприятия невозможно провести, ребенка максимально ограждают от контакта с питомцем, а ковры постоянно пылесосят.
При появлении ринита на продукты питания, в период обострения из рациона ребенка удаляют все аллергены. Далее небольшими порциями продукт снова вводят в пищу. Как правило, со временем многие продукты перестают вызывать аллергическую реакцию.
Аллерген-специфическая иммунотерапия – на 2019 год один из методов лечения аллергии. Ее действие основано на продолжительном введении в организм больного аллергена, на который была выявлена гиперчувствительность. В результате, организм понижает чувствительность к вводимому экстракту.
Примечание! Основное отличие АСИТ от традиционной терапии – удаление не только симптомов заболевания, но и причины его вызвавшей.
Перед проведением лечения пациент сдает общий и биохимический анализ крови, анализ мочи, антитела к ВИЧ и гепатитам. Затем у ребенку устанавливают, на какой аллерген проявляется реакция. Далее проводится чувствительность к лечебной форме аллергена при помощи специфических аллергопроб.
На первом этапе АСИТ вводится небольшая доза препарата, которая со временем увеличивается до оптимальной. Второй этап заключается в постоянном введении оптимальной дозы аллергена. В результате, перестраивается вся иммунная система пациента, уменьшается выработка специфического иммуноглобулина Е.
Существует несколько схем проведения АСИТ. Классическая рассчитана на срок от 10 месяцев до пяти лет. Перерыв зависит от индивидуальных особенностей организма и колеблется от нескольких суток до 30 дней. Терапия проводится в амбулаторных условиях. В ходе лечения каких-либо осложнений и побочных эффектов не наблюдается.
Краткосрочная АСИТ для полости носа включает в себя несколько схем:
Ускоренная. Три раза в день пациенту вводятся инъекции подкожно.
Молниеносная. Препарат аллергена вводится подкожно в течение трех суток через каждые три часа совместно с дозой, равной аллергену, адреналина.
Шок-метод. В течение суток пациенту вводят инъекции адреналина и аллергена каждые два часа.
Краткосрочная терапия проводится только в условиях стационара под наблюдением лечащего врача. Дополнительно ребенку назначаются антигистаминные препараты.
Примечание! Терапия проводится в основном инъекционно, однако, возможно пероральное и сублингвальное введение.
Существует ряд противопоказаний для АСИТ:
- доброкачественные и злокачественные опухоли;
- возраст менее пяти лет;
- аутоиммунные расстройства;
- бронхиальная астма, не поддающаяся симптоматическому лечению;
- патологические состояния ССС в стадии декомпенсации.
Также запрещено использовать метод при одновременном использовании бетта-блокаторов.
Аллергический ринит не требует обязательного хирургического лечения. Врач может удалить гипертрофированные ткани, что несколько уменьшит выраженность воспаления. У пациента исчезнут выделения из носа, но остальные симптомы аллергии, такие как зуд и чихание, останутся.
Показаниями для хирургического вмешательства при рините являются:
- неэффективность медикаментозной терапии;
- сосочковая форма гипертрофии носовых ходов, которая развилась на фоне патологического состояния;
- лечение насморком гомеотерапии;
- анатомическая аномалия носовых раковин и ходов;
- заболевания околоносовых пазух, устранить которые можно только хирургическим путем.
Внимание! При сезонной аллергии запрещено выполнять операции в период цветения. Зная о наличии перекрестной пищевой аллергии у данной группы детей, за три недели до хирургического вмешательства врач назначает гипоаллергенную диету и антигистаминные препараты.
Профилактические мероприятия заключаются в ограничении контакта ребенка с аллергеном. Особое внимание уделяют своевременному лечению ЛОР-патологий и инфекций. Родители должны приучить ребенка к закаливанию и ежедневной гимнастике.
Продукты питания малыша должны быть обогащены витаминами, микро и макросоединениями. В комнате, где живет ребенок, должен поддерживаться оптимальный микроклимат.
Внимание! Если наследственный анамнез отягощен, в период беременности для женщины необходимо исключить из рациона высокоаллергенные продукты.
Для предотвращения рецидивов при сезонном проявлении заболевания ребенку назначают превентивное лечение. Оно заключается в приеме за три месяца до предполагаемого дебюта интраназальной формы глюкокортикоидов. Этот вид профилактических мероприятий назначается детям только старше 12 лет.
Эта группа лекарственных препаратов, основное действующее вещество в которой кромогликат натрия, направлена на предотвращения возникновения симптомов аллергии. Принимаются за 7 дней до предполагаемого дебюта заболевания.
Примечание! Препараты должны приниматься постоянно, так как эффект – 8 часов к контакту аллергенов. Выпускаются в виде капель, спреев и ингаляторов.
Механизм действия – тормозят высвобождение из тучных клеток гистамина и других медиаторов аллергии. Высвобождение обусловлено взаимодействием на поверхности клетки антитела и антигена.
При аллергии промывание носа позволяет купировать ряд симптомов. Проводится как с терапевтической, так и с профилактической целью. Все препараты имеются в свободной продаже в аптечной сети. Можно также использовать народные средства, но только после консультации с лечащим врачом. Основной компонент во всех препаратах для промывания носа – морская соль. Этот ингредиент позволяет в короткие сроки снять воспаление, и уменьшить выработку секреции из носовой полости. Применяют следующие препараты:
Аквамарис. Избавляет от заложенности носа, восстанавливает слизистую оболочку, снижает воспалительную реакцию;
Физиомер. Форма выпуска – спрей для носа с морской солью. Используется у детей старше двух лет. Дополнительно – укрепляет иммунную систему ребенка;
Долфин. В составе имеет йод, хлорид магния, морскую соль и магний;
Квикс. Отличительная черта – муколитический эффект. Назначается детям с трех месяцев. Не имеет побочных эффектов, так как основной компонент – вода Атлантики;
Аквалор. Помогает при сухости носовых пазух;
Физраствор. Это самое дешевое средство, которое приобретают в аптечной сети. Его используют без консультации с врачом перед каждым приемом антигистаминных средств;
Фурацидин. Форма выпуска – таблетки, которые следует растворить непосредственно перед применением в горячей воде.
В домашних условиях можно промывать нос солевым раствором. Для этого берут столовую ложку соли и растворяют в стакане горячей воды. Как только раствор остынет, дают ребенку.
Йод также получил распространение. Две капли для носа добавляют в стакан теплой воды. Это хорошее противовоспалительное средство.
Примечание! Нельзя превышать дозировку йода, так как появляется риск обжечь слизистую оболочку.
Метод основан на введении пациенту возрастающих доз аллергена, к которому была установлена повышенная чувствительность. Показание – контакт с аллергеном, который невозможно исключить. Актуально при аллергии на пыль. Цель – добиться состояния, при котором клиника будет отсутствовать или не так активно выражена. Требуется с перерывом в 1-2 месяца вводить дозы аллергена, пока не будет достигнут требуемый эффект.
Аллергический ринит – состояние, требующее принятие эффективных мер. Разработаны профилактические и лечебные мероприятия, помогающие снять проявления или полностью избавиться от заболевания. Основное – сократить или исключить контакт ребенка с аллергеном.
источник