Ситуация усугубляется при появлении из носа неприятного запаха, гноя. Особую опасность зеленые выделения представляют во время беременности, ведь любая бактериальная инфекция может быть опасна для еще не родившегося малыша.
Возможные причины:
- Заключительная стадия насморка. Появиться зеленые сопли у взрослого могут в конце простуды. Зеленый цвет слизи объясняется выведением бактерий и клеток крови, которые боролись с воспалительным процессом. В этом случае можно говорить о том, что выздоровление уже наступает. При выздоровлении соплей совсем мало, они хорошо высмаркиваются. С каждым днем больной отмечает улучшение. Для лечения используются средства, разжижающие слизь. О патологическом процессе можно говорить, если насморк не прошел за 7–10 дней от начала заболевания, появились новые ярко выраженные симптомы.
- Синуситы. Если зеленые сопли появились в конце простуды одновременно с неприятным запахом из носа, сопровождаются второй волной повышенной температуры, то необходимо исключить одну из самых серьезных и нежелательных причин — гнойное осложнение насморка: гайморит, фронтит, этмоидит или сфеноидит. Синуситы всегда протекают ярко, на фоне плохого самочувствия, разбитости и головной боли. Потребуется комплексное лечение, включая антибиотики, сосудосуживающие, солевые растворы и прочее.
- Ринофарингит. Желтые сопли у взрослого могут появиться после переохлаждения, употребления в пищу слишком холодной пищи. В первую очередь беспокоит боль в горле, першение и покашливание, затем появляется насморк. Сопли густые, плохо высмаркиваются, сидят в глубине носа, в запущенных ситуациях становятся зелеными.
- Сопли зеленого цвета могут иметь постоянный характер у людей с заболеваниями легких и бронхов, при хронических, часто обостряющихся ангинах и фарингитах, у курильщиков. Лечить нужно основное заболевание.
Поскольку зеленые сопли у взрослого являются осложнением, то без медикаментозных препаратов лечение не обойдется. Если на фоне густого зеленого насморка держится высокая температура, беспокоит интоксикация, то лечить придется с помощью антибиотиков.
В первую очередь можно начать лечение с капель Протаргол или Колларгол. Они обладают вяжущим действием и способствуют отхождению густой бактериальной слизи. Капли можно использовать как самостоятельное средство, комбинировать с другими препаратами. Вяжущие капли обладают антисептическим и бактерицидным эффектом, поэтому могут быть альтернативой антибиотикам при невозможности использования последних.
Они хорошо справляются с бактериальными насморками, но часто лечить насморк ими запрещено из-за накопления в организме ионов серебра. Не рекомендуется лечить вяжущими каплями женщину во время беременности.
К этой группе относятся капли на основе отхаркивающего и разжижающего мокроту вещества – Ринофлуимуцил. Их можно включать в состав комплексного лечения или использовать самостоятельно, если общее самочувствие не страдает, заложенность носа беспокоит незначительно, а выделения не высмаркиваются и перекрывают носовые ходы.
Капли разрывают молекулярные связи густой мокроты, тем самым разжижая ее, способствуют выходу мокроты из носа.
Подбор антибиотиков – строго индивидуальный вопрос. При легких ситуациях, неосложненных, во время беременности бывает достаточно использования антибактериальных капель – Полидекса, Изофра, Биопарокс. В ситуациях средней тяжести и выше антибиотики назначаются в таблетках для внутреннего применения.
Совершенно не значит, что зеленые выделения требуют немедленной антибактериальной терапии — если гайморита нет или он легкой степени, то зеленые сопли можно успешно лечить с помощью других лекарственных средств.
Если антибиотики пить без причины, то в ситуации, когда они действительно будут нужны, могут оказаться бессильны. Тогда назначаются другие, более сильные, антибиотики, что влечет за собой развитие побочных эффектов, снижение иммунитета, рост патогенных грибов и т. д.
Начинать лечить густые и зеленые сопли у взрослых нужно с промывания носа солевыми растворами. В этой ситуации больше подойдут концентрированные растворы. Их можно приобрести в аптеке (Аквалор, Аквамарис, Долфин) или приготовить раствор самостоятельно – добавить на пол-литра кипяченой теплой воды 1 чайную ложку морской соли.
Для лучшего разжижения слизи рекомендуется добавить в раствор ложечку пищевой соды, для усиления бактерицидного эффекта — капнуть 10 капель йода.
Помогут почувствовать себя лучше, но не избавят от причины заболевания. На некоторое время устранят заложенность и насморк, восстановят полноценное носовое дыхание. Из огромного ассортимента сосудосуживающих препаратов лучше выбирать спрей и капли, содержащие Ксилометазолин — он действует длительно, меньше пересушивает слизистую носа.
Лечение насморка можно дополнять народными средствами:
- ингаляции над отваром из ромашки с содой, отваром мать-и-мачехи, из листьев эвкалипта.
- промывание носа отваром из коры дуба, который обладает прекрасным вяжущим действием, для уничтожения бактерий используются антисептические отвары из ромашки, череды, шалфея.
- закапывания в нос морковного и свекольного сока, который хорошо выводят густую зеленую слизь. Достаточно применять по 3–4 капли сока в каждую ноздрю 4–6 раз в день.
- массаж болевых точек у крыльев носа, по краям переносицы и между бровей.
Во время беременности болеть и вовсе нежелательно, особенно в первом триместре, пока у плода формируются все части тела, внутренние органы. Но если беременная женщина все-таки заболела, то как избавиться от зеленых соплей?
При первых признаках простуды нужно отлежаться, с разрешения гинеколога пить много жидкости, промывать нос. Во время беременности можно использовать любые солевые растворы для промывания, не запрещено делать ингаляции, промывание носа отварами, капать в нос соки лекарственных растений.
Антибиотики принимать во время беременности нежелательно, кроме случаев, когда риск для здоровья матери превышает предполагаемую угрозу для ребенка. Безопаснее использовать антибиотик в виде капель – Изофра.
Чтобы избежать инфекционных осложнений во время простуды, нужно ее лечить и не ждать пока насморк и кашель пройдут сами.
Важнейшие профилактические процедуры:
- Во время заболевания и для профилактики простуды нос нужно ежедневно промывать солевым раствором.
- Необходимо закаляться: ежедневно гулять по свежему воздуху в течение нескольких часов, принимать контрастный душ, ходить в баню и сауну.
- Приветствуются умеренные физические нагрузки. Рекомендуется ходить в спортзал, заниматься игровыми видами спорта, бегать по утрам.
- Хорошо очищать нос во время простуды.
Зеленые выделения – это не гной. Поэтому являются не грозным симптомом, а скорее предупреждением. Начинайте лечение вовремя! Согласитесь, что пить антибиотики, потому что раньше было лень высморкать и промыть нос – не самое правильное решение.
источник
Сопли – слизистые скопления, выделяемые из носовой полости, которые производятся слизистой оболочкой. Они состоят из секрета с примесью белка и соли.
Цвет и густота могут быть различными, время от времени замечают вкрапления гноя и крови. Маленькие скопления слизи никак не считаются патологией, а вот густые зеленые сопли говорят о развитии болезни.
Почему появляется патология? Образование зеленой слизи в носовой полости взаимосвязано с наличием лейкоцитом, которые имеют свойство борьбы с развитием микрофлоры патогенного типа.
Агенты инфекции погибают вместе с лейкоцитами. При высоком уровне наличия лейкоцитов в составе слизи, секрет обретает зеленый оттенок.
Болезни, которые сопровождаются наличием зеленых слизистых выделений:
- Бактериальный затяжной насморк. Во время болезни выделяются желто-зеленые густые сопли. Пациент страдает от затруднений носового дыхания, регулярных мигреней, повышенной температуры тела с ознобом.
- Синусит и гайморит. При процессе воспаления в пазухах появляются зеленые сопли, которые невозможно молниеносно устранить. Симптомы отягощаются неприятным ощущением в районе переносицы, высокой температурой, слабостью, заложенностью носа и трудностями со сном.
- ОРВИ. Выделения зеленого цвета, сопровождаемые сильной температурой, кашлем, позывами к чиханию – спутники респираторных заболеваний в длительном течении.
- Бронхит. Главные признаки бронхита – сопли зеленого цвета и сильный кашель. Сначала кашель будет сухим, затем станет влажным, выходит мокрота. Прочие симптомы: повышение температуры тела, ломит мышцы, знобит. Развивается сильный процесс воспаления.
- Менингит. Спутником болезни являются рвота, озноб, очень высокая температура, мощная головная боль, неприязнь яркого света, слабые шейные мышцы, выделения из носовой полости, судороги.
- Фарингит. Симптоматика: сопли зеленого цвета, боль в области горла, болят уши, слабость.
Существует множество заболеваний, которым сопутствуют выделения зеленого оттенка. Важно пройти диагностирование в медицинском учреждении для установления первопричины появления.
Чаще всего причина проблемы кроется в попадании инфекций в организм человека.
Во многих случаях лечение затяжного насморка с зелеными выделениями сводится к устранению бактериальных форм ринита.
Назначается комплекс процедур: использование назальных капель, промываний, ингаляций. Совмещают методики традиционного лечения медикаментами с народными средствами терапии.
Существует универсальная консервативная методика борьбы с зелеными соплями – нос промывают, используя составы с очищением и промывкой. Промывание носа позволяет выделениям стать жиже, что облегчает естественный процесс выведения слизи.
После промывания носа можно использовать прочие средства: капли, спреи – при этом, их эффективность возрастет. Антисептические растворы, используемые для прочистки носа, способны ликвидировать бактерии.
Промывания подразделяются на группы в зависимости от возраста пациента:
- Детский возраст до двух лет. Антисептик вводят при помощи пипетки. Далее, высасывают жидкий секрет спринцовкой или назальным аспиратором.
- Дети старшего возраста и взрослые пациенты. Втягивание жидкости через ладонь.
- Можно промывать нос спринцовкой или шприцем, у которого нет иглы. В аптеке приобретают особый чайничек для этих целей.
Распространенные препараты для промывания носовой полости, которые используют во врачебной практике, для того чтобы избавиться от патологии:
- Лекарственные препараты в форме спрея или назальных капель на основе воды из моря. Выделяют Аквалор, Сиалор, АкваМарис, физиологический раствор.
- Долфин – препарат комплексного воздействия. В составе содержатся соли и полезные элементы. Добавочные компоненты: шиповник и корень солодки. Лекарство не позволяет выделениям загустеть, происходит естественный отток слизи из носовой полости.
- Фурацилиновый раствор. Его можно купить в аптеке или самостоятельно приготовить из таблеток.
- Раствор настойки йода на спирту – две капли средства на полный стакан воды.
- Диоксидин – препарат с эффективным действием против микробов.
Кроме промывания носа при болезнях, которые сопровождаются наличием зеленых выделений, назначают спреи для носа или назальные капли:
- Сужающие сосуды – позволяют упростить дыхание через нос, устраняют отечность, не сушат слизистую. Обладают огромным перечнем побочных воздействий, вызывают привыкание, нельзя использовать долго. Выделяют Нафтизин, Длянос, Тизин.
- Протаргол — содержит в составе серебро, обладает противомикробным действием, вяжущей консистенцией. Используется для лечения ринитов бактериального типа. Назначается с особой осторожностью, так как вредно скапливать в человеческом организме серебро.
- Альбуцид – сульфаниламидный препарат, который чаще используется в качестве капель для глаз. Однако, его применяют и для лечения насморка с зелеными выделениями. Обладает мощным эффектом, сравнимым, с антибиотиками.
- Антибиотики в виде капель для носа быстро справляются с проблемой. Выделяют Изофра, Биопарокс.
- ИРС-19 – вакцина бактериального типа с местным воздействием. Позволяет иммуноглобулинам активно вырабатываться.
- Полидекса и аналоги – комбинированные средства, которые содержат в своем составе антибактериальные препараты, компоненты, снижающие воспаление и сужающие сосуды.
- Средства на основе эфирных масел. Обладают антисептическими свойствами, упрощают дыхание через нос. Выделяют Пиносол и Каметон.
Для того чтобы усилить эффект от терапии сначала используют средства для сужения сосудов либо препараты для промывания носа, далее, орошают носовую полость спреем или каплями, которые борются с бактериями. Это даст возможность устранить слизь и отек, чтобы средство проникло глубже.
Лечить зеленые сопли у взрослого можно и при помощи методов домашней медицины. Лучше всего делать комплексную терапию: принимать медикаменты, совмещая с домашней медициной. Все мероприятия согласуют с врачом.
Нетрадиционное лечение зеленых соплей состоит из нескольких видов лечебных мероприятий: промывание, закапывание, ингаляции.
Соляной раствор. Возьмите стакан чистой воды и добавьте маленькую ложку соли, тщательно перемешайте. Промывку делают три раза в сутки. Вода должна быть подогретой, но не горячей.
источник


Отоларинголог обычно ставит диагноз — ринит бактериального или вирусно-бактериального происхождения. Когда организм ребёнка поражает вирус, его иммунная система начинает борьбу и от этого слизь становится зелёного цвета. Такой цвет соплей означает, что организм сопротивляется вирусной инфекции.

У здорового человека бронхи выделяют прозрачный секрет. Он защищает от попадания в органы дыхательной системы бактерий и микробов. Если цвет мокроты, её консистенция и количество изменились, это значит, что в органах дыхания протекает патологический процесс. Мокротой сопровождаются заболевания верхних дыхательных путей.
В начале заболевания мокрота выходит желтовато-коричневого цвета, постепенно она приобретает зеленоватый оттенок с примесью гноя. Это значит, что в бронхах происходят застойные явления. Из бронхов зелёная мокрота самостоятельно не выводится, из-за этого гноя становится больше и вскоре у больного появляется неприятный привкус и запах изо рта. Мокрота зелёного цвета относится к заболеваниям:
Сопли такого цвета наблюдаются в период заболеваний:
- Бактериальный насморк — заложен нос, нарушается свободное дыхание, появляются головные боли и озноб, повышается температура. Сопли выходят жёлто-зелёного цвета, слизистая носа воспаляется и отекает.
- Бронхит — сопли зелёные, а кашель сухой, постепенно переходящий во влажный. Температура тела высокая, озноб, в мышцах ломота.
- Гайморит — появляется боль в переносице, повышается температура тела, беспокоят головные боли и вялое состояние, нарушается дыхание и сон. От соплей больной не может избавиться на протяжении долгого периода.
- Менингит — сильные головные боли, рвота, озноб, высокая температура, слабость мышц шеи, судороги, зелёные выделения из носа, светобоязнь.
- ОРВИ — при затяжном течении: зелёные сопли, кашель, высокая температура и чихание.
- Фарингит — боль в горле, сопли, общая слабость и ушная боль.
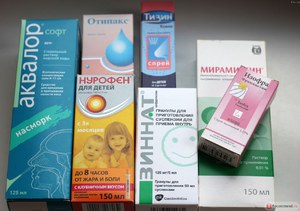
Начинается лечение зелёных соплей с промывания носовых ходов. Делается это для того, чтобы слизь стала жиже и легче вывелась из полости носа, это будет подготовкой для слизистой к применению лекарственных препаратов. Зелёные сопли, чем лечить? В аптеке продаются готовые растворы, которыми можно промывать нос:
- Аквалор и Аква Марис — спреи, изготовленные на основе морской воды;
- раствор Фурацилина — противомикробный препарат;
- Долфин — комплексное средство.
Назначаются капли от зелёных соплей, которые обладают сосудосуживающим эффектом и способны лечить: Називин, Отривин, Нафтизин. Они помогут снять отёчность носа, улучшить носовое дыхание, но их нельзя использовать длительное время, может возникнуть привыкание. Лечение проводят в комплексе с антисептическими и противовоспалительными препаратами.
- Протаргол изготовлен на основе молекул серебра, он нейтрализует патогенную микрофлору.
- Альбуцид — глазные капли, очень эффективны и лечат от зелёных соплей.
Взрослым назначаются местные антибиотики: Биопарокс и Изофра. Могут назначить Полидексу, в ней содержатся антибиотики, гормоны и сосудосуживающие вещества. Она уменьшает слизистые выделения и улучшает дыхание носом. При вирусной инфекции сопли следует лечить противовирусными препаратами: Гриппферон, Амиксин, Арбидол.
Для лечения зелёных выделений при аллергии назначают антигистаминные препараты.
Если зелёные сопли это следствие нарушения работы слизистой оболочки носа, то полость носа нужно лечить, орошая увлажняющими средствами. Для этого следует пройти курс лечения, делать ингаляции и использовать масляные спреи. Когда пересыхает слизистая носа, часто выходят зелёные сопли и если их постоянно высмаркивать, то они будут выходить с кровью — это лопаются мелкие кровяные сосуды. Слизистая может пересыхать от присутствия в помещении тёплого и сухого воздуха, в котором находится человек большее время. Это происходит, когда начинается отопительный сезон и работают нагревательные системы, которые испаряют из воздуха водород. Для решения этой проблемы нужно проводить чаще влажные уборки, а лучше приобрести увлажнитель воздуха.
Рецепты народной медицины дополняют медикаментозное лечение. У народной медицины есть свои лечебные процедуры, самая эффективная для лечения — это промывание носа.
- Солевой раствор — берётся десертная ложка соли на стакан воды.
- Настой из ноготков и тысячелистника — взять по столовой ложке компонентов и запарить стаканом воды.
- Сок лука — разбавить в соотношении 1:3 водой. Лук можно заменить клюквой, свёклой, морковью и чёрной смородиной.
- Солевой раствор — готовится с настойкой прополиса. Добавьте в стакан воды 15 капель настойки и десертную ложку соли.
- Раствор из чистотела — две капли сока растения капнуть в стакан воды. Дозу не превышать, чистотел является ядовитым растением.
Можно приготовить капли в нос из сока алоэ, каланхоэ или корня петрушки. Сок обязательно разбавляйте водой.
Ватные тампоны пропитываются в соке алоэ или свёклы и вставляются в нос на 25 минут.
Паровые ингаляции делаются на отваре эвкалипта, душицы, ромашки, хорошо помогают ингаляции от отваренного в мундире картофеля.
Тёплые ванночки с горчичным порошком для рук и ног применяют при отсутствии температуры тела.
Старайтесь употреблять как можно больше жидкости, подойдёт отвар из чёрной смородины или шиповника.
- Употребляйте регулярно чай с мёдом и лимоном, напитки с содержанием витаминов.
- Если у вас нет постельного режима, то выходите на улицу и дышите свежим воздухом.
- Делайте регулярно влажную уборку помещения и почаще проветривайте его.
- Следите за температурой в комнате, чтобы она не повышалась и воздух в комнате не стал сухим.
- Добавьте в питание продукты с содержанием полезных витаминов.
Это поможет вам повысить устойчивость организма к инфекционным вирусам и бактериям, укрепит иммунитет. А если у вас всё-таки появится насморк, то незамедлительно начинайте лечение, пока не присоединилась инфекция и прозрачный секрет не превратился в зелёный.
источник
В лажный кашель у пациента является более благоприятным симптомом, чем сухой. Это объясняется тем, что мокрота легче отходит из дыхательных путей. Но не последнюю роль играет окраска выделяющейся слизи. Зеленый ее цвет говорит о выраженном развитии инфекции. В организме возникает повышенный лейкоцитоз и начинается воспалительный процесс, который нередко сопровождается выделением гноя.
Такая мокрота, отходящая при кашле, всегда свидетельствует о том, что заболевание перешло в более тяжелую фазу протекания.
Ее появление требует срочного обращения к врачу. Запускать болезнь, сопровождающуюся подобным симптомом, нельзя. Тем более, что обычно выраженный иммунный ответ организма вызывает резкий подъем температуры тела. Поэтому лечение должно начаться как можно скорее.

Эта окраска бронхиального секрета явственно говорит о наличии серьезного очага воспаления.
Обычно зеленый цвет свидетельствует о том, что заболевание из острой фазы перешло в хроническую или в процессе его протекания возникло осложнение . Подобная окраска означает скопление патогенной микрофлоры.
Когда при кашле отхаркивается зеленая слизь, то ее цвет обусловлен конгломератом из распавшихся клеток крови, эпителия бронхов и погибших патогенных микроорганизмов.
Наиболее часто зеленая мокрота отмечается при:
- Абсцессе легкого;
- гнойном бронхите;
- синусите;
- осложненном плеврите;
- раке;
- воспалении легких и др.
Зеленая мокрота при этих заболеваниях появляется в силу развития застойных явлений в дыхательных путях .
Когда пациент старается откашляться, она отхаркиваться с трудом в виде вязкого секрета.
Чаще всего инфекционным агентом, вызвавшим такую патологию, становятся грамположительные или грамотрицательные бактерии, золотистый стафилококк, стрептококк, клебсиелла, гемофильная или кишечная палочка и другие опасные микроорганизмы, с которыми трудно бороться.
Если же у пациента отмечается подобный симптом, а показания градусника остаются нормальными, то это обычно означает наличие в организме тлеющего абсцесса, а, возможно, даже и зарождение гангрены .

Эти тяжелые заболевания всегда сопровождаются сильнейшим воспалением и застойными явлениями в малом круге кровообращения. Нередко отмечается выделение гноя и развитие очагов распада тканей. Если только у пациента замечена зеленая окраска мокроты, необходимо немедленно вызвать врача на дом.
Обычно наличие подобного симптома требует всестороннего обследования пациента.
Врач обязательно назначит:
- Клинический анализ крови;
- исследование мокроты;
- ее бактериальный посев;
- мазок из носа и зева;
- флюорографию;
- рентгенографию;
- ультразвуковое сканирование;
- пцр на инфекции;
- бронхоскопию;
- спирометрию;
- биохимический анализ крови;
- общий анализ мочи;
- реакцию Манту;
- микробиологическое исследование мочи;
- электрокардиограмму;
- компьютерную томографию;
- магнитно-резонансную томографию;
- анализ на РЭА и т.д.
Эти методы диагностики позволят специалисту сделать заключение об интенсивности воспалительной реакции в организме пациента и наличии определенного возбудителя заболевания с определением чувствительности к антибиотикам.
Лабораторные и инструментальные исследования помогут оценить состояние его внутренних органов, а также дадут возможность исключить наличие туберкулеза или онкологических болезней.
Любой опытный врач определит, что зеленая мокрота при кашле по утрам встречается чаще всего при гайморите или хроническом бронхите . Такое явление происходит в силу развития застоя флегмы и возникновения сильного воспалительного процесса.
В подобном случае болезнь явно приняла хронический характер, так как в первые дни развития патологии этот симптом практически не наблюдается. Сначала выделяющаяся слизь отсутствует или бывает окрашена в беловатый или желтоватый цвет. И только по мере прогрессирования инфекции она приобретает зеленую окраску.
После тщательного дифференциального обследования врач назначает соответствующую терапию. Главный принцип скорейшего выздоровления пациента –удаление мокроты из дыхательных путей.
При лечении заболеваний, сопровождающихся выделением зеленой слизи при кашле, в первую очередь необходимо купировать причины а затем и симптомы .
- Антибиотики;
- муколитики;
- отхаркивающие средства;
- противовоспалительные препараты;
- бронхолитики;
- иммуностимуляторы.
Они дают возможность избавиться от зеленой мокроты и препятствуют ее дальнейшему образованию. Применение этих лекарств позволяет быстро облегчить его дыхание и уничтожить инфекцию.
Возможность улучшить самочувствие пациента достигается путем приема медикаментов, расширяющих бронхи, разжижающих слизь и стимулирующих активность реснитчатого эпителия слизистой оболочки дыхательных путей .
Очень важно позволять пациенту откашляться, чтобы вывод мокроты стал наиболее полным.
Для этого требуется, чтобы врач назначил специальные препараты, способствующие не только растворению секрета, но и полнейшему отхождению его из бронхов.
Прием антибиотиков позволяет избавиться от инфекции, поэтому прогноз даже при запущенных формах заболеваний обычно бывает благоприятным. В результате при кашле мокрота зеленого цвета постепенно уменьшается, пока совсем не исчезает.
Какие антибиотики назначают при кашле и в чем заключается механизм их действия читайте здесь.

Когда наблюдается зеленая мокрота при кашле, эффективными средствами окажутся:
- Свежезаваренный крепкий чай с добавлением соды, соли, сливочного масла и молока. Он способен эффективно прогреть грудную клетку;
- примочки из горячего размятого картофеля, смешанного с разогретым хлебом и медом, помогают растворению мокроты;
- горчичники, купленные в аптеке или приготовленные в домашних условиях, эффективно снимают застойные явления и облегчают дыхание;
- массаж груди и спины с применением эфирных масел стимулируют кровообращение;
- паровые ингаляции с добавлением соды, соли, сосновой хвои, шишек или эвкалипта способствуют отхождению мокроты и активизируют лимфоток;
- сбор из алтея, солодки, чабреца, семян укропа и ромашки оказывает отхаркивающее действие и пр.
Проветривание в комнате должно осуществляться регулярно, но в первые дни больному лучше временно покинуть помещение, где открыта форточка.
Для того, чтобы народные средства оказали должное воздействие, следует употреблять как можно больше жидкости. Этот простой метод прекрасно разжижает густую мокроту, что облегчает ее отхаркивание .
Требуется соблюдать постельный режим и избегать стрессов. Курить или принимать спиртные напитки строжайше запрещено.
Если выполнять все назначения врача, то постепенно пациент заметит, что у него полностью откашливается зеленая мокрота, что является благоприятным признаком. Он свидетельствует о том, что процесс очищения дыхательных путей идет полным ходом.
Для того, чтобы избежать рецидивов заболевания, необходимо следовать несложным мерам.
Нужно постоянно:
- Укреплять иммунитет;
- принимать витамины;
- полноценно питаться;
- выделять достаточное количество времени на ночной сон;
- отказаться от тяжелой пищи;
- збегать пребывания в душном помещении;
- спать в наиболее удобной позе и чаще переворачиваться с боку на бок;
- беречь нервную систему;
- прекратить курение;
- чаще бывать на свежем воздухе;
- выполнять утреннюю зарядку;
- одеваться по погоде и т.п.
Для того, чтобы избежать заражения или не дать патогенной микрофлоре снова проникнуть в организм следует регулярно посещать терапевта, сдавать анализы и проходить флюорографию. При любых респираторных болезнях требуется немедленно обращаться к специалисту. Это позволит предотвратить переход патологии в хроническую форму, а также избежать возможных осложнений.
Выполнение всех правил поможет быстро восстановить силы после болезни и укрепить сопротивляемость организма. Прием витаминов и правильный образ жизни устранят последствия интоксикации продуктами клеточного распада и сбалансируют водно-солевой баланс. Прогулки на природе и занятия физической культурой облегчат процессы дыхания.
Если выполнять все рекомендации врача, использовать способы народной медицины и соблюдать меры профилактики, то зеленая слизь довольно быстро исчезнет.
источник
Зеленая мокрота при кашле – симптом, который может стать причиной паники пациента. Особенно если отхаркивание желто-салатовой слизи наблюдается на фоне резкого повышения температуры тела. В 90% случаев зеленая мокрота – признак инфицирования респираторной системы. При подборе оптимального лечения с использованием антибактериальных средств устранить симптом удается относительно легко.
Кашель и выделение мокроты – природные реакции организма на проникновение в респираторную систему бактерий и вирусов. За счет отхаркивания слизи тело пытается избавиться от патогенных возбудителей, которые атакуют бокаловидные клетки слизистой оболочки реснитчатого эпителия.
Высокая агрессивность микробов, отсутствие адекватного лечения, индивидуальные особенности организма – факторы, которые увеличивают риск застоя слизи с дополнительным прогрессированием бактериального воспаления. Результат – окраска выделений в соответствующий цвет.
Факт! Мокрота зеленого цвета, выделяющаяся во время откашливания – симптом присущий нескольким нозологиям. Однако появление признака обусловлено единым патогенетическим механизмом – инфицирование дыхательных путей.
Заболевания, при которых может отходить зеленая слизь во время кашля, дополнительно можно разделить на патологии, сопровождающиеся лихорадкой и без патологического увеличения показателей на термометре.
Прогрессирование кашля с зеленой мокротой у взрослых на фоне лихорадки – тревожный симптом, требующий диагностики причины патологии с быстрым подбором адекватной терапии. Игнорирование клинической картины чревато ухудшением состояния пациента и нарастанием интенсивности воспалительного процесса.
Заболевания, которые могут вызывать одновременное появление зеленых выделений и лихорадки:
- Пневмония. Воспаление легких, спровоцированное пневмококком, сопровождается изменением функции секреторных клеток. Миграция нейтрофилов и макрофагов в патологический участок с частичным разрушением бактерий обуславливает возникновение зеленоватого цвета выделений;
- Туберкулез. Указанное заболевание отличается от большинства других небольшими показателями на градуснике. Температура тела редко превышает 37-37,8оС;
- Бронхоэктатическая болезнь. Серьезная патология, сопровождающаяся образованием в паренхиме легких расширенных конгломератов альвеол, в которых скапливает слизь. Жидкость воспаляется, прогрессируют процессы гниения, которые и являются основной причиной того, что пациентом откашливается вязкая зеленая мокрота:
- Хроническая форма гнойного бронхита. Болезнь сопровождается лихорадкой в периоды обострения с ухудшением состояния пациента;
- Абсцесс. В паренхиме легкого образуется полость, заполненная гноем. При прорыве абсцесса в полость бронха пациент начинает откашливать желто-зеленую слизь в больших количествах.
ОРВИ – распространенная патология, которая в норме не сопровождается появлением слизи цвета травы. Однако при параллельном присоединении патогенной микрофлоры не исключается возможность прогрессирования соответствующего симптома.
Мокрота зеленого цвета при кашле может возникать и патологического изменения терморегуляции.
Распространенные причины:
- Рак легкого. Из-за распада тканей слизь, выделяемая при кашле, может дополнительно окрашиваться в серый и розоватый оттенок;
- Синусит. При воспалении околоносовых пазух образуется зеленоватая слизь, которая по задней стенке глотки опускается в дыхательные пути и при кашле выделяется наружу;
- Бронхит курильщика. Из-за влияния табачного дыма меняется функционирование слизистой дыхательных путей с выделением коричнево-зеленоватой слизи;
- Муковисцидоз. Генетическое заболевание, сопровождающееся секреторной дисфункцией эпителия.
Верификация причины появления зеленой мокроты при кашле без температуры способствует выбору адекватного лечения.
Для дифференциальной диагностики указанных выше заболеваний используется комплекс методик, позволяющих определить источник инфицирования и дополнительные особенности протекания заболевания.
Если пациентом отхаркивается густая зеленая мокрота, нужно обратиться за помощью к участковому терапевту или семейному врачу. В случае возникновения трудностей в диагностике причины симптома доктор направляет больного к пульмонологу для более детализированного обследования.
Методики, используемые для верификации причины описываемой патологии:
- Анализ жалоб пациента, сбор анамнеза болезни и жизни;
- Аускультация. При выслушивании легких в 90% случаев регистрируются влажные хрипы, обусловленные образованием жидкой слизи в бронхах;
- Рентгенография;
- Посев мокроты;
- Магнитно-резонансная и компьютерная томография;
- УЗИ плевральной полости;
- Бронхография и бронхоскопия.
При необходимости доктор назначает вспомогательные диагностические процедуры.
Терапия заболеваний, провоцирующих описываемый симптом, требует комплексного подхода. Для оздоровления пациента используются медикаментозные и физиотерапевтические методы. Допускается применение средств народной медицины.
Правильный подход к лечению предусматривает влияние на первопричину болезни. Дополнительно рекомендуется бросить курить. Пациент должен полноценно питаться для обеспечения тела достаточным количеством белков, жиров и углеводов.
Одну из ключевых ролей в оздоровлении пациента играют муколитические и отхаркивающие средства. Главная цель – разжижить слизь, ускорить ее выведение из дыхательных путей.
Для достижения указанного результата применяются следующие средства:
- Амброксол;
- Бромгексин;
- Алтейка;
- Стоптуссин Фито;
- Геделикс;
- Гербион и другие.
Фармацевтический рынок предлагает широкий спектр эффективных синтетических, а также растительных медикаментов для устранения влажного кашля, которые в обязательном порядке должны входить в терапевтическую программу больных, страдающих от соответствующего симптома.
Учитывая то, что основой для формирования зеленой мокроты в дыхательных путях является бактериальное поражение, обязательным остается назначение антибиотиков. Для эффективного устранения возбудителя предварительно проводится тест на чувствительность бактерий к определенным противомикробным средствам.
Используемые группы антибиотиков:
- пенициллины (Ампициллин, Амоксоциллин);
- цефалоспорины (Цефтриаксон, Цефепим);
- макролиды (Рифампицин, Азитромицин).
Выбор дозы, режима употребления конкретного препарата зависит от возбудителя заболевания, а также индивидуальных особенностей организма. В 15-20% случаев пациенты могут страдать от аллергии на отдельные антибактериальные средства.
Физиотерапевтические процедуры – оптимальное дополнение к медикаментозному лечению.
Оздоровление проводится с помощью следующих методик:
- Ингаляции солевых растворов или лекарственных препаратов. За счет увлажнения слизистой оболочки дыхательных путей усиливается выделение мокроты с ускорением ее элиминации. Параллельно снижается выраженность кашля;
- Ультразвуковая терапия. За счет влияния соответствующих волн улучшается микроциркуляция в пораженных участках, что ускоряет отхождение мокроты;
- Массаж. Механическое влияние на кожу в области спины, груди способствует прогреванию нижележащих органов со стимуляцией обменных процессов.
Народная медицина используется, как вспомогательный фактор для улучшения состояния пациентов.
Устранение кашля достигается за счет применения следующих рецептов:
- отвар из листьев подорожника;
- перцовая настойка;
- молоко с медом.
Эффективными остаются ингаляции над кастрюлей с вареной картошкой.
Важно! Народная медицина не обеспечивает полного выздоровления. Зеленую мокроту без антибиотиков устранить практически невозможно.
При возникновении кашля с зеленой мокротой у маленького ребенка рекомендуется немедленно обратиться к педиатру. Причина – возможность резкого усугубления состояния пациента из-за большей подверженности детского организма негативному воздействию бактерий.
Принципы диагностики и лечения описанных выше заболеваний у ребенка совпадают с аналогичными у взрослого. Отличаются дозы и кратность приема отдельных медикаментов.
Зеленая мокрота с кашлем во время беременности опасна резким ограничением количества эффективных медикаментов, разрешенных к употреблению. Однако в арсенале врачей остается достаточно средств для коррекции состояния женщины. Допускается изменение дозировок для предупреждения негативного воздействия на плод.
Прием антибиотиков или противокашлевых средств в период лактации может сопровождаться необходимостью прекращения грудного вскармливания. В каждом случае врач оценивает потенциальную пользу и вред от лечения для матери и ребенка.
Профилактика кашля с зеленой мокротой заключается в своевременном диагностировании респираторной патологии и началом адекватной терапии. Игнорирование первых симптомов ОРВИ или бронхита чревато прогрессированием заболевания с присоединением инфекции.
Параллельно нужно полноценно питаться, избегать переохлаждения и влияния других негативных факторов, повышающих риск появления кашля.
Зеленые комочки слизи могут отхаркиваться в разных ситуациях. Указанный симптом может означать присоединение инфекции. Для эффективного устранения признака нужно своевременно обратиться к врачу и подобрать адекватное антибактериальное и сопутствующее лечение. В 85% случаев ликвидировать проблему удается без возникновения осложнений.
источник

Но начнем с того, что кашель как таковой служит естественной реакцией организма, даже безусловным рефлексом, который возникает в ответ на попадание в органы дыхания пыли, жидкости или накопления в них секрета.
Поэтому его не стоит рассматривать в качестве причины нарушения состояния человека или тем более болезни.
Он выступает в качестве одного из многих симптомов различных патологий и, по сути, помогает человеку выжить, поэтому с ним нужно уметь бороться правильно.
Мокрота – непосредственный результат формирования воспалительного процесса в трахеи, бронхах, легких и пр. Она представляет собой слизистое отделяемое разной консистенции и окраски.
В выделяющемся секрете содержатся частички пыли, отмерших тканей слизистой оболочки, разрушенных возбудителей болезни (вирусов, бактерий, грибков и пр.), а также погибшие иммунные клетки.
В зависимости от того, какие компоненты преобладают в его составе, отделяемое приобретает тот или иной оттенок.
Оно может быть желтым, зеленоватым, коричневатым, с прожилками крови, быть прозрачным, пенистым, твердым, иметь отталкивающий гнилостный запах и т.д.
При этом именно его цвет и характер часто помогает врачам поставить верный диагноз и подобрать наиболее подходящее ситуации лечение.
Очень часто наблюдается кашель с зеленой мокротой и зелеными соплями. Что это значит обычно легко понять терапевту или педиатру, поскольку чаще является признаком бактериальной инфекции, хотя бывают и исключения.
Именно разрушенные клетки микробов и вырабатывающиеся в повышенном количестве лейкоциты (клетки, целенаправленно уничтожающие патогенные бактерии) придают отделяемому зеленоватый цвет.
В зависимости от вида, вызвавшего недомогание микроорганизма, может меняться оттенок секрета от травянисто-зеленого до коричнево-зеленого.
Очевидно, что в большинстве ситуаций зеленая слизь при кашле указывает на первичную или вторичную бактериальную инфекцию.
Поэтому ее появление считается уважительным поводом для записи на прием к доктору, поскольку отсутствие грамотного лечения способно стать поводом для развития осложнений, включая пневмонию и т.д.
Если наблюдается кашель с отхождением мокроты зеленого цвета, обязательно стоит обратить внимание на ее оттенок, так как это поможет определить тяжесть состояния и подобрать соответствующую ситуации терапию.
Желто-зеленая – способна указывать на появления гноя или, наоборот, завершение воспалительного процесса и начало выздоровления.
Если подобное отделяемое из легких или бронхов выводится при отхаркивании в начале острого периода болезни, необходимо в кратчайшие сроки обратиться к доктору, поскольку выделение гноя требует немедленного квалифицированного лечения.
Если же желто-зеленые выделения возникли, когда все симптомы заболевания затухают, это служит признаком положительной динамики и является поводом для продолжения начатой терапии.
Кстати, появление прожилок крови не должно сильно пугать больного, так как зачастую они являются лишь следствием механического повреждения мельчайших кровеносных сосудиков при очередном приступе кашля.
Значительно реже присутствие крови но в таких ситуациях у больных, помимо всего прочего, будет присутствовать лихорадка по утрам, быстрое похудение и др.
У полностью здоровых людей наблюдается бесцветная мокрота в небольших количествах, легко отделяющаяся утром. Но не нужно ее путать со стекловидным прозрачным отделяемым, типичным при астме.
Источник: nasmorkam.net
Основной причиной того, что развивается кашель с отхаркиванием зеленоватой слизи, являются бактериальные инфекции, протекающие, как правило, с температурой от 37°С. Различают:
- трахеит;
- ларингит;
- бронхит разных видов;
- пневмонию и т.д.
Также отхаркивание зелеными сгустками часто присутствует у курильщика. Никотиновая патология дает о себе знать приступами кашля, во время которых отделяется зеленовато-коричневый вязкий секрет.
Нередко зеленая слизь в горле появляется не в результате поражения нижних дыхательных путей, а вследствие развития воспалительного процесса в придаточных пазухах носа (гайморита или других видов синусита) или обострения аденоидита.
В таких случаях она стекает по задней стенке носоглотки и раздражает горло, что провоцирует кашлевой рефлекс, в результате чего происходит отхаркивание зеленой слизью.
В редких случаях зеленая мокрота в горле указывает на развитие муковисцидоза, опухоли, туберкулеза и некоторых других серьезных патологий.
Как правило, диагностика не составляет труда. Для определения патологии необходимо записаться к терапевту, который прослушает легкие и бронхи, осмотрит горло, лимфоузлы и т.д.
На основании полученных данных он сможет сразу сказать, о чем говорит зеленоватая слизь, или назначить дополнительные исследования, например, бактериологический анализ отделяемого.
Это позволит выделить возбудителя воспаления и диагностировать бронхит, трахеит, пневмонию и пр.
Тем не менее иногда выделяется вязкая зеленая мокрота из носоглотки или она присутствует при отхаркивании только в конкретное время суток.
Тогда важным диагностическим признаком является, когда появляется кашель с мокротой зеленого цвета. Если он наблюдается в основном по утрам, это способно быть симптомом:
Синусита – воспалительное заболевание слизистых придаточных пазух носа. Наиболее часто у пациентов обнаруживается гайморит (поражение верхнечелюстных или гайморовых синусов), несколько реже этмоидит, сфеноидит и фронтит.
При таких состояниях часто слизь не отходит из пораженных синусов в течение дня, что провоцирует появление чувства распирания в них, головной боли и повышение температуры тела вплоть до 38 °С и выше.
За ночь отток нормализуется, и скопившаяся зеленоватая слизь выходит в носоглотку, почему и может возникать кашлевой рефлекс, хотя обычно болезнь протекает без кашля.
Если же приступы возникают постоянно на протяжении суток, включая и ночь, следует искать причины нарушения состояния в нижних дыхательных путях.
Чтобы понять, в каком отделе дыхательной системы появилось воспаление, следует обратить особое внимание на характер и консистенцию отделяемого.
Так, скудная, густая, тягучая или твердая плохо выводящаяся мокрота может быть признаком:
- муковисцидоза, но в таком случае непременно должны присутствовать изменения в состоянии печени, кишечника и поджелудочной железы;
- бронхиальной астмы – важным диагностическим знаком служит затруднение выдоха и резкое окончание приступа, но отделяемое бесцветное;
- тяжелого трахеита, для которого типичны частые, изнурительные приступы, беспокоящие человека и днем, и ночью.
Таким образом, людям с подобными симптомами необходимо обратиться в первую очередь к терапевту или педиатру (если они возникли у детей).
Доктор сможет оценить состояние пациента и грамотно объяснить, что означает появление подобных нарушений.
- консультация инфекциониста, пульмонолога, фтизиатра, аллерголога и других узких специалистов;
- УЗИ;
- рентген;
- КТ;
- МРТ и пр.
Как лечить заболевание зависит от причин его возникновения. При этом больным часто рекомендована не только классическая медикаментозная терапия, но и ряд специальных процедур, которые с легкостью можно выполнять в домашних условиях.
При бактериальных инфекциях назначаются антибиотики (Аугментин, Флемоксин, Линкомицин, Юнидокс, Сумамед, Азитромицин, Цефикс, Цефуроксим, Хемомицин, Ампиокс, Доксициклин, Кларитромицин и т.п.), которые помогут избавиться от патогенной микрофлоры, а также:
- муколитики: АЦЦ, Флуимуцил , Мукалтин, Карбоцистеин, Флюдитек, Пектолван, Проспан, Ацетин, сироп корня солодки, Либексин Муко;
- отхаркивающие препараты: Амброксол, Лазолван, Амброгексал , Амбробене, Геделикс, Бромгексин, Флавамед, Доктор Мом, сухая микстура, Пертуссин, Гербион сироп первоцвета;
- антигистамины: Зодак, Эриус, Л-цет, Супрастин, Эдем, Лоратадин, Кларитин , Тавегил, Алерон, Алергодил, Фенистил, Цетиризин;
- имуноукрепляющие: Умкалор, Афлубин, Изопринозин, Лавомакс, Оцилококцинум, Амиксин, Анаферон, Иммунал, Протефлазид, Иммунорикс, Деринат , настойки эхинацеи, женьшеня, лимонника и пр.
Не лишним будет проведение ингаляций с помощью небулайзера или подручных средств, к примеру кастрюли с отварным картофелем.
Какие лекарственные средства следует использовать для ингаляционной терапии в небулайзере, пациенту назначает доктор, в рамках самолечения допускается применение только физиологического раствора.
Ингаляции одинаково полезны, как при трахеите, так и при бронхите. Они помогают разжижить вязкий секрет, скопившийся в бронхах, и помочь, когда болит горло, за счет смягчающего действия на слизистую оболочку.
Если нет лихорадки, больным полезно гулять на свежем воздухе. Обязательно нужно:
- проветривать комнату;
- пить много теплого питья;
- пользоваться бытовыми увлажнителями воздуха.
Более серьезные патологии, например туберкулез, лечатся в стационарах по специально разработанным схемам.
Лечение простудных патологий у взрослого требует постельного режима, так как в противном случае возможно развитие нежелательных последствий.
Это позволит вылечить болезнь в кратчайшие сроки при минимальном риске для организма.
Значительно тяжелее проводить терапию у будущих мамочек. Тем не менее именно им она необходима в первую очередь, так как частые кашлевые приступы способны повысить тонус матки и у определенных женщин спровоцировать угрозу выкидыша.
Поэтому при беременности заниматься самолечением и не обращать внимания на проблему категорически запрещено.
В таких случаях следует обязательно обратиться к терапевту, который подберет допустимые для этого периода медикаменты.
Как правило педиатры рекомендуют дополнять медикаментозное лечение у ребенка специальным массажем:
- Малыша кладут на живот на колени взрослому, при этом он должен упираться руками в пол и поднять ноги как можно выше.
- Взрослый изначально растирает спину крохи легкими движениями до появления чувства тепла и едва заметного покраснения.
- Легкими постукивающими движениями пальцами расслабленной кисти взрослый начинает активно бить по спине ребенка на протяжении нескольких минут. Очень важно контролировать силу удара: они должны быть ощутимыми, но не болезненными.
Эффективность такого массажа уже давно доказана. Большинство детей начинает легче кашлять уже через несколько минут после завершения процедуры.
Вот видео:
Если у крохи наблюдается лихорадка, родителям следует уделить особое внимание тому, чтобы малыш соблюдал постельный режим до нормализации температуры тела. Также немаловажное значение имеет питание.
Не следует насильно кормить ребенка, если он отказывается от еды. Во время болезни организм тратит все силы на борьбу с микробами, а прием пищи приводит к перераспределению энергетических затрат и снижению качества борьбы с инфекцией.
Иногда люди жалуются на то, что откашливается зеленая мокрота, температуры нет. Подобное может быть проявлением любых из перечисленных выше болезней и указывать либо на легкую форму инфекции, либо на сильное ослабление иммунитета.
[ads-pc-1][ads-mob-1] Но также кашель с зеленой мокротой на фоне нормальной температуры способен быть следствием:
- проникновения инородного предмета в дыхательные пути;
- воздействия токсических соединений;
- глистной инвазии;
- некоторых венерических заболеваний.
Если проблема не уходит самостоятельно в течение недели, обязательна консультация врача, который поможет установить причину нарушения состояния и подобрать соответствующее лечение.
Присутствие в организме бактериальной инфекции всегда несет опасность развития тяжелых осложнений при отсутствии своевременной грамотной терапии. Невмешательство и самолечение чревато:
- распространением инфекции и поражением других органов дыхательной системы;
- поражением оболочек головного мозга (при синуситах, аденоидите и т.д.);
- развитием сепсиса – угрожающего жизни состояния и т.п.
Единственным способом профилактики является ведение здорового образа жизни, продолжительные прогулки на свежем воздухе и закаливание организма.
источник
Отделение зеленой мокроты при кашлевых приступах является не редким проявлением, поскольку этот симптом сопутствует многим заболеваниям. Патология указывает на образование воспаления, проходящего в бронхах, легких либо трахее с формированием слизистого, гнойного экссудата. Когда отходит зеленая мокрота при кашле, антибиотики являются одним из основных способов по устранению данного проявления. Для назначения правильной терапии потребуется тщательное обследование, чтобы определить причину появления симптома.
Главная причина развития кашля с отхождением слизи зеленого оттенка заключается в инфекции бактериального типа, проходящей в основном с температурой более 37 градусов. Появление подобной симптоматики, могут спровоцировать следующие заболевания:
Чаще всего, симптом возникает не из-за поражения нижних путей дыхания, а при развитии воспаления в придаточных носовых пазухах (гайморит, синусит, обостренный аденоидит). При таких патологиях мокрота стекает по задней стенке носоглотки, раздражая глотку. Это проводит к сильным приступам кашля с отхаркиванием зеленой слизи.
Зеленые скопления слизи также могут присутствовать у курящих людей. Курение может вызвать кашлевые рефлексы, при которых происходит отделение вязкого секрета с зеленовато-коричневым оттенком.
Редко, образование зеленых сгустков указывает на такие болезни, как:
- муковисцидоз;
- опухоль;
- туберкулез;
- иные патологии.
Если у больного отхаркивается зеленая мокрота, нет повышения температуры, это характерный признак легкой формы абсцесса. Подобное явление может свидетельствовать о начале развития гангрены.
Методы устранения мокроты, зависят от факторов ее появления. Зачастую, пациентам назначается не только классическое лечение медикаментами, но и процедуры, которые проводятся самостоятельно дома.
В зависимости от факторов развития симптома, пациентам могут назначить следующие группы лекарственных препаратов:
- Пенициллины;
- Аминогликозиды;
- Тетрациклины;
- Цефалоспорины;
- Сульфаниламиды;
- Макролиты;
- Фторхинолоны.
Когда возникает зеленая мокрота при кашле, лечение проходит с применением Ампициллина и его аналогов (Ампексин, Домипен, Опицилин, Пентрексил, Риомицин). Суточная дозировка для взрослых и детей назначается индивидуально, исходя из тяжести заболевания и общее самочувствия больного.
Если в организме присутствует бактериальная инфекция, специалист пропишет антибиотики, которые помогут устранить патогенную микрофлору:
- Аугментин.
- Флемоксин.
- Линкомицин.
- Юнидокс.
- Ампиокс.
- Доксициклин.
- Кларитромицин.
Амоксициллин принимается после приема пищи, 3 раза на день. Терапевтический курс длиться 5 суток.
При поражении легких, для устранения зеленой слизи могут прописать антибиотик Левофлоксацин в таблетках (Левофлоцин, Флексид, Таваник). Применяется средство, перед приемом пищи, 2 раза в сутки. Лечебный курс длится 5 суток.
В случае поражения органов дыхания стрептококком, назначают антибиотик Ровамицин. Взрослым пациентам прописывают 3-х разовый прием на протяжении дня. Также используют Азитромицин, Эритромицин.
Если зеленая мокрота вызвана грибковой инфекцией, лечение проводится противогрибковыми препаратами (Амфоглюкамин). Рекомендуют употреблять медикамент до 2-х недель 2 раза в сутки.
При лечении воспаления легких, бронхита вирусной природы, антибактериальные средства дополняются противовирусными медикаментами, назначаемые врачом индивидуально, исходя из конкретного возбудителя болезни:
Не обходится лечение без антигистаминных средств:
Важный принцип при излечении зеленого содержимого при кашле – улучшение откашливания скопившегося экссудата.
Принимаемые отхаркивающие препараты помогают бронхиолам расшириться и облегчают отхождение слизи:
Чтобы облегчить выведение мокроты из органов дыхания и уменьшить ее вязкость прописывают муколитические препараты. Медики рекомендуют принимать Бронхостоп 3-4 раза в сутки. Лечение занимает 5 суток.
Также из муколитических средств назначают:
Кроме препаратов, при приступах кашля с отхождением зеленой слизи, рекомендуют пить травяные сборыв, в которых присутствует мать-и-мачеха, корень солодки, семена аниса, душица, подорожник, цветы черной бузины. На ложку сбора потребуется 250 мл кипятка. Принимают по половине стакана средства, 2 раза в день.
Все препараты и дозировка прописываются только специалистом в индивидуальном порядке при учете поставленного диагноза, побочных проявлений и признаков. Эффективность лечения указывает на смену цвета отделяемого – с зеленого на бесцветный оттенок, разжижение слизи.
Показателем выздоровления является незначительное покашливание и небольшой объем экссудата без присутствия гнойных фракций.
Важно помнить, что воспаление в органах дыхания может стать причиной развития гнойной формы бронхита, хронического поражения легких. Как известно, абсцесс опасен для жизни и нередко требует оперативного вмешательства. Потому при образовании зеленой слизи во время кашля, нужно сразу обращаться к доктору.
источник






