Каждый из людей сталкивался с неприятным запахом изо рта, явление это не редкое. Но, если идет гнилостный запах из носа, такое состояние вызывает сильные опасения.
Затяжной насморк ведет к осложнениям, возникают гнойные сопли, повышается температура тела, усиливается общее недомогание, заболевший чувствует себя вялым и апатичным ко всему. Все это говорит о застойных воспалениях в носоглотке.
Если сопли сильно пахнут гноем – это сигнал организма, что в нем идет воспалительный бактериальный процесс. И к преобразованию цвета приводит гибель многочисленных белых кровяных телец. В зависимости от его напряженности и меняется цвет, чем она сильнее, тем более яркий цвет и насыщенный запах.
Самовольное возникновение воспалительного процесса очень редкое. В наиболее частых случаях он является признаком опасной болезни.
Сопли с гноем у человека обосновываются несколькими причинами. К основным причинам появления относят:
- Осложнения после ринита, в итоге долгого или неправильного лечения, вследствие чего он перешел в запущенную стадию.
- Возникновение осложнений после ОРВИ, ОРЗ, которые не лечились и были перенесены на ногах.
- Постоянное и продолжительное переохлаждение организма.
- Инфекция вирусного или бактериального характера.
- Работа, связанная с вдыханием вредных веществ, попадание в носовые ходы чужеродного предмета, который длительное время там присутствовал.
В некоторых случаях пациенты жалуются не только на вонючие выделения и сопли, но и на то, что появляются болевые ощущения в области челюсти.
В такой ситуации, наиболее вероятно, что заболевание связано со стоматологическими причинами.
Сразу распознать заболевание удается не всегда, поскольку симптоматика относится к нескольким заболеваниям, которые могут вызывать гнойный насморк. Это может быть бактериальный или атрофический ринит, гнойный синусит. Все отоларингологи выделяют несколько основных симптомов:
- Повышается температура тела, держится больше недели, жаропонижающие не оказывают должного действия.
- Продолжительные мигрени.
- Общая слабость, недомогание, апатия.
- Болезненные ощущения в носу, в лицевой части головы.
- Частичная или абсолютная потеря обоняния, постоянная заложенность носа.
- Слизь из носа, имеющая неприятный запах.

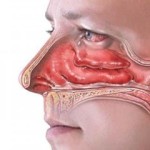
От обычного насморка он отличается своей хронической формой, образуются плотные корки в носовых ходах, которые с течением времени разрушают слизистую и соседствующую костную ткань. К наиболее характерным признакам относят зловонный запах, который может и не ощущаться пациентом.
При бактериальном рините, зловонный запах обуславливается действием микрофлоры. Бактерии активизируются в выделяемой слизи, тем самым изменяя ее цвет. Сопли становятся густого желтого цвета (как на фото), возможно с зеленоватым оттенком. Если не начать лечение, со временем гнойных масс станет больше.
При гнойном синусите слизистое содержимое собирается внутри синусов, вызывая запах, который ощущается сильнее, чем в других случаях. В дополнение появляются такие симптомы:
- Лихорадка.
- Покраснение и отечность лица.
К сожалению, поставить диагноз гнойный насморк только по жалобам пациента, не представляется возможным. Обычно требуется диагностика, которая включает в себя несколько способов для установления точного диагноза.
Отоларинголог проводит обследование, посредством риноскопии, изучая оболочки носовых пазух больного. С помощью, которой удается выяснить характер воспалительных процессов, узнать на какой стадии они находятся, и увидеть объем гнойного содержимого. Опираясь на полученные данные, доктор назначает лечение.
Процесс лечения у взрослого, как правило, начинается с процедур промывания, где используются солевые растворы или лекарственные спреи на основе морской воды (фото). Такие процедуры помогают снять отек, сделают слизистые выделения жидкими и удалят микробные частицы.
На гнойной стадии у взрослого к соленой воде добавляются местные антисептические средства, которые эффективно действуют и не раздражают слизистую носовых пазух. К ним относят:
- Фурацилин.
- Хлоргексидин.
- Мирамистин (фото).
- Иногда применяется перекись водорода.

Лечение насморка с гнойными проявлениями нельзя проводить без назначения сосудосуживающих капель. Стоит помнить, что такие средства вызывают привыкание и использование более 7 дней подряд, противопоказано.
Если сосудосуживающие капли не принесли должного эффекта, и принимать их больше нельзя, прописываются гормональные спреи, как Авамис, Назонекс (фото). Они важны в тех случаях, когда отечность мешает нормальному оттоку жидкости. Вместе с ними применяются и антибактериальные препараты.
Назначение последних обусловлено тем, что спреи гормонального состава могут подтолкнуть бактериальную инфекцию к активности.
Лечение насморка с осложнениями исключено без применения муколитиков, на заключительном этапе недуга, выделения из носа приобретают густоту, они плохо отходят, и появляются корки. В наиболее частых случаях выписывается Ацетилцистеин, который способствует вязкости секрета и сделает процесс высмаркивания легким.
Лечение инфекций бактериального характера всегда проводится с применением антибиотических средств. Они являются обязательным звеном консервативной терапии. Прописываются: антибиотики пенициллинового ряда — Амоксиклав, если у больного непереносимость пенициллинов, используются макролиды (Кларитромицин, Азитромицин).
В ряде случаев в лечение включают местные антибиотические средства, как Полидекса, Биопарокс, Изофра.
Их ключевая специфика заключается в том, что активное вещество оказывает воздействие только на слизистую оболочку, при этом не впитывается в кровь.
Лечение насморка с гноем народной медициной допускается в любой ситуации, за исключением тех, если у больного аллергия, либо непереносимость каких-то компонентов. При неприятном запахе из носа со слизистыми и обильными выделениями, рекомендуются такие рецепты:
- Очистить луковицу, выдавить из нее немного сока, достаточно чайной ложки и смешать с таким же количеством персикового масла. Капать в день по две капли в каждую ноздрю в течение 3 раз в день.
- Взять мед в засахаренном состоянии (2 небольших кусочка), заложить их в ноздри и прилечь. Лежать до тех пор, пока мед не начнет подтаивать, вследствие чего и попадет в носоглотку. Повторять лечение по такому методу необходимо на протяжении 3 дней, не чаще 2-х раз в день.
- Заварить 5 грамм зверобоя (фото травки можно увидеть в интернете), залив его 250 мл крутого кипятка и дать настояться в закрытой посуде пару часов. Процедить два раза, промывать носовые ходы по два раза в день.
Важно, если у больного гнойный насморк, лечение с помощью тепловых процедур запрещено. Это касается паровых ингаляций, согревание носа – это приведет к активизации и размножению микроорганизмов, которые начнут в благоприятной среде распространяться в уши, горло и так далее.
Для того чтобы предупредить повторное развитие гнойного насморка рекомендуются растительные средства, как Синупрет, Циннабсин (фото). Они укрепляют иммунную систему человека, способствуют предупреждению различных заболеваний дыхательной системы.
Помимо этого не стоит пренебрегать витаминными комплексами и общими укрепляющими средствами. К общим профилактическим советам можно отнести:
- Избегать переохлаждений, как местных, так и общих.
- Своевременное лечение и строгое следование рекомендации врачей.
Неприятное заболевание лучше не допустить, чем его долго и упорно лечить. Затяжные стадии заболевания могут перейти в хроническую форму, «радуя» больного своими рецидивами каждые 3-4 месяца.
Видео в этой статье расскажет, как бороться с ринитом.
источник
Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
- Работа на предприятиях с повышенным уровнем загрязнения воздуха частицами силикатов, угля или других.
- Курение.
- Раздражение горла алкогольными напитками, холодной, острой или горячей пищей может вызвать ощущение мокроты без кашля. В этом случае нет ни недомогания, ни ухудшения дыхания, никаких других симптомов.
- Фаринго-ларингеальный рефлюкс. Так называется заброс содержимого горла, куда поступили ингредиенты желудка, не имеющие выраженной кислой среды, ближе к дыхательному горлу. Другие симптомы этого состояния это першение в горле, кашель.
- Острый гайморит. Основными симптомами будет ухудшение состояния, повышение температуры, головная боль, выделение обильного количества соплей. Эти симптомы выходят на первый план.
- Хронический гайморит. Скорее всего, именно эту патологию будут описывать как «мокрота в горле без кашля». Она проявляется затруднением носового дыхания, ухудшением обоняния, утомляемостью. Из пазух в глотку выделяется густая мокрота, и происходит это постоянно.
- Хронический тонзиллит. Здесь человека беспокоит «мокрота», неприятный запах изо рта, на миндалинах могут быть видны беловатые массы, которые могут сами и при определенны движениях мышцами рта выделяться, их запах неприятен. Горло не болит, температура может быть повышена, но – в пределах 37 – 37,3°C.
- Хронический катаральный ринит. Здесь вне обострения нос закладывает только на холоде и то – одну половину; иногда из носа выделяется небольшое количество слизистого отделяемого. При обострении появляются густые обильные сопли, они и создают ощущение мокроты в горле.
- Хронический гипертрофический ринит. Здесь основной симптом – затруднение дыхания носом, его одной половиной, из-за чего человека может беспокоить головная боль в этой половине. Также ухудшается обоняние, вкус, появляется легкая гнусавость. Отделяемое скапливается в горле или выделяется наружу.
- Вазомоторный ринит. В этом случае человека периодически могут «настигать» приступы чихания, которое возникает после зуда в носу, полости рта или глотки. Носовое дыхание периодически затруднено, а из носа наружу или в полость глотки выделяется жидкая слизь. Эти приступы связаны со сном, могут появляться после смены температуры воздуха, переутомления, приема острой пищи, эмоционального стресса или повышения артериального давления.
- Фарингит. Здесь мокрота в горле возникает на фоне першения или боли в нем. Чаще все-таки сумма этих ощущений вызывают кашель, который или сухой, или здесь выделяется малое количество жидкой мокроты.
- Синдром Шегрена. При этом отмечается снижение выработки слюны, и из-за сухости во рту кажется, будто в горле скопилась мокрота.
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета , это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета , это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Если откашливается слизь коричневого цвета , это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота : она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная : характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
источник


Отоларинголог обычно ставит диагноз — ринит бактериального или вирусно-бактериального происхождения. Когда организм ребёнка поражает вирус, его иммунная система начинает борьбу и от этого слизь становится зелёного цвета. Такой цвет соплей означает, что организм сопротивляется вирусной инфекции.

У здорового человека бронхи выделяют прозрачный секрет. Он защищает от попадания в органы дыхательной системы бактерий и микробов. Если цвет мокроты, её консистенция и количество изменились, это значит, что в органах дыхания протекает патологический процесс. Мокротой сопровождаются заболевания верхних дыхательных путей.
В начале заболевания мокрота выходит желтовато-коричневого цвета, постепенно она приобретает зеленоватый оттенок с примесью гноя. Это значит, что в бронхах происходят застойные явления. Из бронхов зелёная мокрота самостоятельно не выводится, из-за этого гноя становится больше и вскоре у больного появляется неприятный привкус и запах изо рта. Мокрота зелёного цвета относится к заболеваниям:
Сопли такого цвета наблюдаются в период заболеваний:
- Бактериальный насморк — заложен нос, нарушается свободное дыхание, появляются головные боли и озноб, повышается температура. Сопли выходят жёлто-зелёного цвета, слизистая носа воспаляется и отекает.
- Бронхит — сопли зелёные, а кашель сухой, постепенно переходящий во влажный. Температура тела высокая, озноб, в мышцах ломота.
- Гайморит — появляется боль в переносице, повышается температура тела, беспокоят головные боли и вялое состояние, нарушается дыхание и сон. От соплей больной не может избавиться на протяжении долгого периода.
- Менингит — сильные головные боли, рвота, озноб, высокая температура, слабость мышц шеи, судороги, зелёные выделения из носа, светобоязнь.
- ОРВИ — при затяжном течении: зелёные сопли, кашель, высокая температура и чихание.
- Фарингит — боль в горле, сопли, общая слабость и ушная боль.
Начинается лечение зелёных соплей с промывания носовых ходов. Делается это для того, чтобы слизь стала жиже и легче вывелась из полости носа, это будет подготовкой для слизистой к применению лекарственных препаратов. Зелёные сопли, чем лечить? В аптеке продаются готовые растворы, которыми можно промывать нос:
- Аквалор и Аква Марис — спреи, изготовленные на основе морской воды;
- раствор Фурацилина — противомикробный препарат;
- Долфин — комплексное средство.
Назначаются капли от зелёных соплей, которые обладают сосудосуживающим эффектом и способны лечить: Називин, Отривин, Нафтизин. Они помогут снять отёчность носа, улучшить носовое дыхание, но их нельзя использовать длительное время, может возникнуть привыкание. Лечение проводят в комплексе с антисептическими и противовоспалительными препаратами.
- Протаргол изготовлен на основе молекул серебра, он нейтрализует патогенную микрофлору.
- Альбуцид — глазные капли, очень эффективны и лечат от зелёных соплей.
Взрослым назначаются местные антибиотики: Биопарокс и Изофра. Могут назначить Полидексу, в ней содержатся антибиотики, гормоны и сосудосуживающие вещества. Она уменьшает слизистые выделения и улучшает дыхание носом. При вирусной инфекции сопли следует лечить противовирусными препаратами: Гриппферон, Амиксин, Арбидол.
Для лечения зелёных выделений при аллергии назначают антигистаминные препараты.
Если зелёные сопли это следствие нарушения работы слизистой оболочки носа, то полость носа нужно лечить, орошая увлажняющими средствами. Для этого следует пройти курс лечения, делать ингаляции и использовать масляные спреи. Когда пересыхает слизистая носа, часто выходят зелёные сопли и если их постоянно высмаркивать, то они будут выходить с кровью — это лопаются мелкие кровяные сосуды. Слизистая может пересыхать от присутствия в помещении тёплого и сухого воздуха, в котором находится человек большее время. Это происходит, когда начинается отопительный сезон и работают нагревательные системы, которые испаряют из воздуха водород. Для решения этой проблемы нужно проводить чаще влажные уборки, а лучше приобрести увлажнитель воздуха.
Рецепты народной медицины дополняют медикаментозное лечение. У народной медицины есть свои лечебные процедуры, самая эффективная для лечения — это промывание носа.
- Солевой раствор — берётся десертная ложка соли на стакан воды.
- Настой из ноготков и тысячелистника — взять по столовой ложке компонентов и запарить стаканом воды.
- Сок лука — разбавить в соотношении 1:3 водой. Лук можно заменить клюквой, свёклой, морковью и чёрной смородиной.
- Солевой раствор — готовится с настойкой прополиса. Добавьте в стакан воды 15 капель настойки и десертную ложку соли.
- Раствор из чистотела — две капли сока растения капнуть в стакан воды. Дозу не превышать, чистотел является ядовитым растением.
Можно приготовить капли в нос из сока алоэ, каланхоэ или корня петрушки. Сок обязательно разбавляйте водой.
Ватные тампоны пропитываются в соке алоэ или свёклы и вставляются в нос на 25 минут.
Паровые ингаляции делаются на отваре эвкалипта, душицы, ромашки, хорошо помогают ингаляции от отваренного в мундире картофеля.
Тёплые ванночки с горчичным порошком для рук и ног применяют при отсутствии температуры тела.
Старайтесь употреблять как можно больше жидкости, подойдёт отвар из чёрной смородины или шиповника.
- Употребляйте регулярно чай с мёдом и лимоном, напитки с содержанием витаминов.
- Если у вас нет постельного режима, то выходите на улицу и дышите свежим воздухом.
- Делайте регулярно влажную уборку помещения и почаще проветривайте его.
- Следите за температурой в комнате, чтобы она не повышалась и воздух в комнате не стал сухим.
- Добавьте в питание продукты с содержанием полезных витаминов.
Это поможет вам повысить устойчивость организма к инфекционным вирусам и бактериям, укрепит иммунитет. А если у вас всё-таки появится насморк, то незамедлительно начинайте лечение, пока не присоединилась инфекция и прозрачный секрет не превратился в зелёный.
источник
В статье рассказывается о таком симптоме, как появление в горле зелёной слизи. Описаны причины появления и способы очищения горла от слизи.
Многие воспалительные заболевания глотки и гортани сопровождаются кашлем. Нередко при кашле появляется слизь зелёная в горле. О чем это говорит и что нужно делать для устранения проблемы?
Слизь — это продукт секреции клеток слизистой оболочки. В горле она вырабатывается и у здоровых людей — в небольшом количестве, человек её никак не ощущает. Слизь выполняет защитную и смягчающую функцию.
При воспалительных процессах клетки слизистой начинают более активно вырабатывать слизь. В этом случае она уже называется мокрота. Такое большое количество слизи раздражает рецепторы горла и начинается кашель с мокротой.
Слизь в горле зелёного цвета появляется при бактериальных заболеваниях глотки и гортани. Такая слизь — это уже не только секрет слизистой оболочки, но и продукт жизнедеятельности бактерий, и погибшие лейкоциты. Именно они придают прозрачной слизи зелёный цвет.
Такое отделяемое (фото) может появляться при следующих заболеваниях:
Слизь может образовываться в разных количествах. Также в горле зелёная слизь может не быть признаком заболевания. Мокрота зелёного цвета нередко появляется у курильщиков, которые выкуривают много сигарет.
Основным ощущением будет являться чувство комка в горле. Человек испытывает затруднения при глотании, разговоре. Зелёная слизь в горле может отделяться только при кашле, или самостоятельно — чаще это наблюдается по утрам.
Помимо этого симптома, будут наблюдаться признаки, характерные для того или иного заболевания:
- першение в горле;
- боли при глотании и разговоре;
- лихорадка;
- общее недомогание, ломота в теле.
Выраженность симптомов будет зависеть от тяжести заболевания.
Не каждый человек при обнаружении у себя такого симптома обратится к врачу. Особенно это характерно для людей, которые сталкиваются с этим не впервые — курильщики, пациенты с хроническим тонзиллитом или бронхитом.
Если зелёная мокрота появилась впервые и сопровождается явными признаками воспалительного процесса — это повод для обращения к врачу. Такой симптом может говорить о достаточно тяжёлых заболеваниях. Врач проведёт необходимое обследование и поставит диагноз. Специалист в видео в этой статье рассказывает о том, как проходит осмотр врача при появлении данного симптома.
После установления диагноза врач назначит необходимое лечение. Оно должно быть комплексным, чтобы максимально быстро и полноценно устранить неприятный симптом и его причины.
Основной метод лечения — это использование лекарственных препаратов. Назначаются лекарства из разных групп, чтобы воздействовать на причину болезни и на процесс образования слизи.
Таблица. Лекарства, применяемые при появлении зелёной слизи в горле:
| Препарат | Состав и эффект | Инструкция по применению |
| Флуимуцил | Основным компонентом является ацетилцистеин. Это вещество способно разжижать густую мокроту и способствовать её скорейшему удалению. | Используется в виде раствора для приёма внутрь или шипучих растворимых таблеток. Применяется три раза в день в соответствующей возрастной дозировке. |
| Гексорал | Препарат содержит гексэтидин. Это вещество обладает противовоспалительным и антисептическим действием. Уменьшает выработку слизи за счёт прекращения жизнедеятельности микроорганизмов и устранения воспалительного процесса. | Для лучшего очищения слизистой рекомендуется применять в виде раствора для полоскания. Назначают его дважды в день. |
| Ротокан | Препарат растительного происхождения — основным компонентом является экстракт цветов ромашки. Обладает антисептическим эффектом. | Выпускается в виде спиртовой настойки. Перед применением нужно разводить водой и использовать для полоскания 3-4 раза в день. |
| Лизобакт | Содержит лизоцим и пиридоксин. Обладает противовоспалительным и антисептическим эффектом. За счёт лизоцима осуществляется заживляющее действие. | Применяется в виде таблеток для рассасывания. Назначают по одной таблетке каждые два часа. |
Приобрести данные лекарства можно в любой аптеке, цена на них сравнительно невысокая. Эти препараты используются непосредственно для очищения горла от слизи. Врач может назначить антибактериальные и противовирусные средства, жаропонижающие и обезболивающие препараты.
Слизь в горле зелёная хорошо устраняется физиотерапевтическими процедурами.
Они назначаются после нормализации температуры тела:
- Ингаляции с помощью небулайзера или горячего пара. Такая процедура позволяет улучшить кровообращение в слизистой горла, уменьшить воспалительный процесс и отечность.
- Кварцевание горла. Эта методика использует ультрафиолетовые лучи, которые обладают антисептическим эффектом. За счёт подавления жизнедеятельности микроорганизмов прекращается выработка слизи.
Процедуры назначаются врачом и проводятся в поликлинических условиях.
Достаточно часто используются и средства, приготовленные своими руками. Их также может назначить врач в качестве дополнительного лечения. Домашние средства просты в приготовлении и достаточно эффективны.
- Хорошим очищающим средством является раствор соды и соли. Сода способствует разжижению и выведению слизи. Для приготовления такого раствора нужно взять по столовой ложке соды и соли и развести в тёплой воде. Использовать для полоскания несколько раз в день.
- Грудной сбор — комплекс нескольких трав, которые обладают отхаркивающим и противовоспалительным действием. Состав сборов может различаться, но в основном это мать-и-мачеха, солодка, ромашка. Смесь заливают кипятком и дают настояться полчаса. Настой можно использовать для приёма внутрь или полоскания.
Когда появляется слизь зелёная в горле, важно правильно оценить причину этого состояния и выбрать подходящее и комплексное лечение.
источник
Практически каждому человеку знакомо ощущение неприятного аромата из полости носоглотки, который сопровождается гнойным вкусом. Такой симптом может возникать под влиянием различных факторов, среди которых нарушение питания, болезни полости рта, патологические процессы в органах верхней дыхательной системы. Такое состояние может быть кратковременным либо сопровождать человека постоянно. Важно выяснить причины неприятного запаха из носоглотки и привкуса гноя во рту и на слизистой горла, провести при необходимости лечение и меры профилактики. Это позволит предотвратить переход острой стадии болезней в хроническую и развитие различных осложнений.
Запах изо рта и носа, который имеет гнойный привкус, часто сопровождает развитие гайморита или верхнечелюстного синусита. Другими причинами могут стать тонзиллит, фарингит, заболевания органов верхней дыхательной системы, вследствие которых появляется неприятный запах. Чтобы назначить какие-либо терапевтические мероприятия, для начала следует выяснить причину такого симптома. По мнению специалистов, на то почему появляется запах, влияют такие факторы:
- Патологии лор- органов, которые поражают слизистую носоглотки и сопровождаются образованием гнойника.
- Появление пробок на миндалинах.
- Уменьшение количества слюны, при котором пересыхает слизистая оболочка полости рта, патогенные микроорганизмы интенсивно развиваются, вызывая запах.
- Причиной появления привкуса гноя и неприятного запаха могут стать патологические процессы во внутренних органах и системах.
- Может являться неприятный запах основным симптомом заболеваний инфекционных процессов в полости носа.
Всевозможные вирусные и инфекционные процессы в носовых пазухах, носовых ходах у пациента могут вызывать развитие воспалительного процесса. Среди таких заболеваний можно выделить: хронический ринит (при котором увеличивается количество выделений из носа), верхнечелюстной синусит, тонзиллит и другие возможные воспаления органов дыхания, которые могут сопровождаться схожей симптоматикой.
Если правильное и своевременное лечение отсутствует, увеличивается количество болезнетворных микроорганизмов, при этом ухудшается состояние больного, повышается количество выделений из полости носа, они меняют окрас, это часто сопровождается появлением гнойного запаха и привкуса. Важно проводить лечение основной проблемы, после чего галитоз пройдет самостоятельно.
Развитие воспалительного процесса в ротовой полости и носоглотке – ринита, особенно в запущенной форме, часто сопровождается гнойным запахом и привкусом, поскольку вязкость слизи увеличивается, количество бактерий повышается. Пересушенность носоглотки тоже часто является причиной зловонного аромата. Такое состояние сопровождает развитие аллергического и медикаментозного ринита.
Помимо воспалительных заболеваний в носоглотке, галитоз появляется и при развитии патологических процессов внутренних органов. Инфекции могут развиваться в желудке, легких, печени, при стоматологических патологиях. Еще одной причиной галитоза становится сахарный диабет. К иным причинам появления гнилостного запаха и привкуса относят:
- появление кровоточивости десен;
- кариес, который сопровождается болью и увеличением количества болезнетворных микроорганизмов;
- отсутствие полноценной гигиены, в таких случаях, когда остаются частицы пищи и скопляется налет, возникает галитоз.
Запах изо рта и носа может являться следствием синусита, развития воспалительного процесса в гайморовых пазухах при гайморите. В данном случае появление неприятного симптома становится следствием развития большого количества болезнетворных микроорганизмов, застойных явлений, воспалительного и инфекционного процесса.
Лечить гной в носоглотке должен только квалифицированный специалист. Нельзя заниматься самостоятельным лечением, все препараты врач назначает, в противном случае можно только усугубить состояние, вызвать развитие осложнений.
Для диагностики носа или полости рта следует обратиться к доктору. Диагностические мероприятия обычно комплексные, предполагают обследование отоларинголога, гастроэнтеролога, стоматолога. Ротовая полость обследуется прежде всего. Если проблемы не обнаруживаются, исследуются органы желудочно-кишечного тракта.
Для избавления от неприятного симптома и болезни, понадобятся назначения отоларинголога. При лор- заболеваниях лечение практически во всех случаях проводится с помощью антибактериальных препаратов. Используются также средства для полоскания горла и для промывания носа. Если имеются пробки на миндалинах, при развитии которых появляется боль в горле и галитоз, от них необходимо избавляться. При лор- заболеваниях лечение проводится с помощью таких процедур:
- Полоскание ротоглотки и горла с помощью раствора фурацилина.
- Обработка поверхности миндалин с помощью растворенной таблетки стрептоцида.
Терапевтические мероприятия для лечения больного длятся не менее одной недели. При отсутствии необходимого результата, следует посетить лечащего врача для коррекции схемы лечения.
При наличии гайморита лечение осуществляется с помощью таких препаратов:
- Антибактериальные лекарственные средства (Азитромицин, Оспамокс).
- Сосудосуживающие капли либо спреи (Эвказолин, Назол, Тизин).
- При наличии гипертермии применяются жаропонижающие медикаментозные средства (Парацетамол, Ибупрофен).
Это самый частый алгоритм терапии гнойных воспалительных процессов в носоглотке, при которых пахнет из носа и рта. С такими проблемами борьба ведется только после врачебного назначения и постановки правильного диагноза.
Если кашель, боль в горле и неприятный запах сопровождают развитие аллергического ринита, лечение направлено на устранение аллергена, дополнительно назначаются антигистаминные препараты – Диазолин, Лоратадин. Носоглотка промывается с помощью антисептических растворов – Мирамистин, Фурацилин, Хлоргексидин. После промываний и удаления гнойного секрета состояния больного существенно улучшается, выраженность воспалительного процесса снижается, уменьшается неприятный запах изо рта.
Для предотвращения проблем со ртом следует придерживаться определенных профилактических мероприятий:
- Необходимо чистить зубы утром и вечером, стараться полоскать рот после каждого приема пищи.
- Очищать не только поверхность зубов, но и внутреннюю поверхность щек, поверхность языка.
- Очищать межзубные пространства с помощью флоссов.
- Употреблять больше свежих овощей и фруктов.
- Наладить питьевой режим, выпивая не менее полутора литров чистой воды в сутки.
- Минимизировать количество употребляемого алкоголя и выкуренных сигарет, по возможности полностью отказаться от вредных привычек.
- Своевременно обследовать все органы, чтобы исключить развитие серьезных заболеваний.
Обязательно посещать стоматолога для профилактического осмотра раз в полгода.
источник
К отоларингологу часто приходят пациенты с жалобой на скопление слизи в горле, которая становится причиной дискомфорта и неприятных ощущений. Такое явление в медицине известно под названием «синдром постназального затекания» и является собирательным понятием, поскольку под ним подразумевается целый ряд патологических процессов. Сопли в горле могут скапливаться под воздействием различных факторов – действие внешней среды и последствия заболеваний внутренних органов.
Причины соплей в горле специалисты называют самые разнообразные, чаще всего такой процесс указывает на протекание в организме человека следующих заболеваний:
- простуда;
- фарингит;
- синусит;
- гайморит;
- бронхиальная астма;
- бронхит;
- пневмония;
- поллиноз.
Кроме того, способствует скоплению слизи в пазухах носоглотки искривление носовой перегородки. Благоприятные условия для этого создаются также при длительном применении сосудосуживающих препаратов, ведь под их воздействием слизистая воспаляется и набухает, в результате чего развиваются застойные явления в носоглотке. Такой процесс клинически проявляется тем, что находятся постоянно в горле сопли, вызывая ощущения присутствия кома, который затрудняет прием пищи и общение с людьми. Данный синдром особенно проявляется в утреннее время сразу после пробуждения. Больные могут заметить, как во время кашля с горла отходят слизистые сгустки. Слизь в горле не только затрудняет процесс приема пищи, но также является причиной неприятного запаха изо рта, что объясняется наличием погибших микроорганизмов.
Не все люди знают, что делать, когда сопли в горле нарушают привычную жизнедеятельность. Погибшие микробы, попадающие в дыхательные пути, а также в органы пищеварительной системы приносят вред всему организму.
Это обусловлено тем, что среди погибших микроорганизмов в незначительном количестве присутствуют живые бактерии, которые стремительно размножаются. В этот период в результате опускания слизи часто возникают нарушения функционирования желудочно-кишечного тракта больного человека.
Еще несколько лет назад для устранения синдрома постаназального затекания приводилась процедура промывания носоглотки с использованием изотонического раствора, также мог применяться слабый гипертонический раствор. Однако такое лечение не давало продолжительных результатов, вскоре болезнь возвращалась, ведь после прекращения действия кортикостероидов слизь начинает вырабатываться в том же количестве, что и прежде.
Именно поэтому главным принципом лечения любого заболевания в современной медицине является устранение причины его возникновения, следовательно, чтобы остановить процесс выработки слизи в глотке, следует вылечить заболевание. Если в горле скапливаются сопли, отоларингологи применяют такие процедуры, направленные на выздоровление:
- промывание носоглотки и полоскание горла;
Постоянное стекание слизи по глотке
В большинстве случаев, если больной после обнаружения слизи в горле обратился к врачу, проблема решается после промывания носоглотки или полоскания горла. Процедуру лучше проводить по утрам, так как сопли имеют свойство скапливаться в ночное время. После ночного сна многие жалуются на першение в горле, ощущение присутствия в нем кома, их может беспокоить кашель, при котором выходят сгустки слизи.
Если регулярно промывать нос солевым раствором до полного выздоровления, можно очистить его от слизи, подсушить слизистую и снять воспаление в носоглотке и гортани. В этих целях еще применяется раствор фурацилина, марганцовки, соды, отвары коры дуба, ромашки, календулы и шалфея.
В случае проникновения в горло инфекции, не обойтись без применения антибиотиков. Лекарство данной фармакологической группы является очень эффективным лишь при условии его правильного назначения и применения, поэтому важно соблюдать рекомендации врача – дозировку и курс лечения. Устранить слизь можно и без применения антибиотиков, которые особенно опасными считаются для детей, педиатры назначают отхаркивающие и противовоспалительные препараты – Лазолван или Эреспал.
Многие не знают, что делать, если в горле сопли, которые при этом не поддаются лечению медицинскими препаратами. На помощь больным приходит народная медицина, которая предлагает несколько эффективных методов борьбы с возникшей проблемой:
- Уменьшить количество выделяемой в горле мокроты можно, используя лист алоэ. Его нужно промыть, измельчить, перемешать с медом и есть по ложке после еды.
- Взять по ½ чайной ложки травы эвкалипта, шалфея, ромашки, залить стаканом кипятка, настоять 2 часа. Нагреть до теплого состояния, добавить ложку меда, несколько кристалликов лимонной кислоты, полоскать горло утром и вечером. Используя эти травы, можно делать паровые ингаляции, оказывающие отхаркивающее действие.
Цветы календулы с медом помогут снять воспаление
На период лечения важно придерживаться диетического питания, полностью исключив из рациона больного жирную, жареную, острую и чрезмерно соленую пищу. Необходимо увеличить количество продуктов из содержанием витаминов Е и С. Проведение правильного лечения позволит вовремя остановить течение патологического процесса, исключив вероятность развития серьезных заболеваний.
Если у вас есть вопросы к врачу, пожалуйста, задайте их на странице консультации. Для этого нажмите на кнопку:
источник
Когда горечь в горле появляется после еды изредка, при нарушении пищевого режима – позволили себе съесть больше обычного нездоровой пищи: чего-то жирного или очень острого – волноваться не стоит. Пищеварительные органы справятся с кратковременным нарушением функций самостоятельно.
Если же ощущение неприятного вкуса во рту принимает постоянный характер, или возникает ежедневно по утрам, на голодный желудок, стоит задуматься, почему так происходит. Этот симптом может сигнализировать о патологии, связанной с работой пищеварительных органов.
Можно попытаться самостоятельно определить причину появления горечи. Если такой вкус появляется преимущественно по утрам, то высокая вероятность, что так проявляют себя заболевания желчного пузыря. Желчь может оказываться во рту из-за гастродуоденального рефлюкса, который сначала выражен слабо и дает о себе знать по ночам.
К поражению желчного пузыря и воспалению протоков приводят глистные инвазии: лямблиоз, аскаридоз, описторхоз; дисбактериоз кишечника, желчнокаменная болезнь.
Дополнительные признаки заболеваний пищеварительных органов:
условия для возникновения неполадок пищеварительных органов – это инфекционные заболевания, нарушение рациона, внедрение в кишечник патогенных микроорганизмов, аллергии.
Некоторые больные настолько стараются стать здоровыми, что сами вызывают у себя острые состояния, при которых во рту постоянно горчит. Нельзя злоупотреблять очистительными клизмами или процедурой слепого зондирования – это приводит к снижению естественного метаболизма и вызывает синдром «ленивого» кишечника.
Без стимуляции продукты переработки не будут выводиться организмом, что приведет к застойным явлениям в кишечнике, возникновению гнилостной диспепсии, проникновению в кровь токсинов из разлагающегося отработанного материала.
Болезнь дисгевзия встречается достаточно редко – так называют потерю правильно воспринимать вкусовые ощущения.
Кариес, хронический тонзиллит, стоматит, герпес – любое воспалительное состояние слизистой рта, провоцирующее начало гнойно-воспалительного процесса, вызывает появление неприятного вкуса. Горечь появляется также при рините и тонзиллите.
Вылечить горечь во рту невозможно без устранения основного заболевания. Однако существуют общие рецепты, помогающие избавиться от этого неприятного симптома. Необходимо рационализировать питание, исключить жирную, сладкую и острую пищу, алкоголь, ограничить курение.
Следующие препараты, составленные по рецептам народной медицины, помогают на время убрать горький вкус и способствуют восстановлению аппетита.
Чай из кукурузных рылец. В стакан кипятка помещают столовую ложку растительного сырья,
Чтобы снять интоксикацию организма необходимо расширить питьевой режим, ввести в дневное меню настой шиповника, ягодные морсы, компоты из сухофруктов, настоит мяты, бузины, ромашки.
Без причин не бывает следствий. Сопли в горле могут вызывать различными факторами, влияющими на общее состояние организма в целом и носоглотки в частности.
Прежде чем искать пути избавления от неприятного симптома, необходимо точно установить его причину.
Избавление от вышеописанного симптома у взрослого может проходить в несколько этапов и зависеть от конкретной причины проблемы.
Корки в носу. Причин образования корок в носу очень много. Вот некоторые из них:
Кроме этих причин, существует еще одно редкое заболевание, которое сопровождается образованием корок в носу – это озена («зловонный насморк»). Причины данной болезни до конца не выяснены и в России она встречается, к счастью, редко. Происходит атрофия слизистой носовой полости, костных стенок, в результате чего, в полости носа скапливается секрет, который и формирует корочки, которые имеют очень неприятный запах и закрывают носовые ходы.
Бороться с сухостью слизистой и образованием корок в носу можно с помощью методов народной медицины. Для этого, можно смазать слизистую носа на ночь каким – либо маслом (например, облепиховым) или приготовить в домашних условиях капли (например, залить мелко нарезанные дольки чеснока растительным маслом и подержать на водяной бане, после чего полученный раствор закапывать в каждую ноздрю до 5 раз в сутки).
Так как, болячки в носу являются симптомом многих серьезных заболеваний, необходимо при их появлении обратиться к врачу. Ведь, чтобы избавиться от болячек в носу, нужно сначала вылечить основное заболевание, которое привело к их появлению.
Иногда появляется такое неприятное явление, как гнойные выделения из носа. Чаще всего это является симптомами таких серьезных заболеваний, как гайморит и синусит.
Причинами данных болезней являются вирусные и инфекционные агенты, которые вызывают воспаление в пазухах носа.
При появлении данных симптомов надо обратиться к врачу отоларингологу, так как не вылеченный вовремя гайморит приводит к опасным осложнениям (менингит, пансинусит, сепсис).
Для того чтобы снизить риск появления обострений заболевания необходимо повышать свой иммунитет с помощью закаливания, занятий физической культурой. Очень важно вовремя лечить болезни, которые способствуют развитию гайморита – это ринит, фарингит, ларингит и другие.
В чем причина появления неприятных ощущений в носу, и что с этим делать?
У любого человека могут появиться неприятные ощущения в ротовой полости, например ощущение горького привкуса, сухости, чувства, когда вяжет во рту и многих других.
Для лечения горечи во рту необходимо установить ее причину. Для этого нужно обратиться к врачу. если человек сам не может правильно объяснить причину появления у него этого симптома. Можно попытаться избавиться от горечи во рту самостоятельно. Для этого рекомендуют:
Может появиться ощущение, что вяжет во рту. Причины этого симптома могут быть безобидными, например, прием определенных пищевых продуктов (хурма). Но иногда, данный симптом является сигналом развития серьезных заболеваний (гастрит, глоссит, кариес и другие), требующих обращения к врачу.
С привкусом горечи во рту сталкиваются многие, особенно те, кто имеет какие-либо хронические заболевания. Подобный симптом в большинстве случаев сопровождает патологии желчного пузыря, печени или желчевыводящих путей, а также проблемы с другими отделами пищеварительной системы.
Горький привкус выступает классическим симптомом попадания желчи в пищевод. Поэтому первая причина горечи во рту – это болезни желчного пузыря, протоков или печени.
Для выявления точного фактора проводят полное обследование желудочно-кишечного тракта. Три распространенных патологии, приводящие к ощущению горечи во рту, таковы:
Так-же причинами горечи могут являться как другие нарушения процессов пищеварения – диспепсия, понос, несварение и прочие, так и пищевые отравления.
Если имеет место обезвоживание организма, например, вследствие диареи или лихорадки, то к горечи присоединяется ощущение сухости во рту.
Комплекс этих симптомов бывает при инфекциях дыхательных путей, рвоте, стрессовых состояниях, ожогах языка и укусах, после стоматологических вмешательств, при полипах в носу и воспаленных деснах у заядлых курильщиков.
Горечь и сухость во рту имеют место при холецистите, поскольку воспаление желчного пузыря нередко сопровождается поносом и повышением температуры.
Ощущение сухости также присутствует при обезвоживании в результате диареи и рвоты при пищевых отравлениях, кишечных инфекциях. Лечение в этом случае должно быть незамедлительным.
При заболеваниях печени и желчного пузыря одновременно могут наблюдаться горечь во рту и налет на языке – от желтоватого до светло-зеленого оттенка. Слизистая пищевода и полости рта раздражена, кожные покровы и белки глаз могут приобретать желтушный цвет.
Неприятный запах изо рта, регулярная отрыжка и желудочные спазмы ощущаются при рефлюксе (обратный ток содержимого кишечника и желудка в пищевод). Если горечи сопутствует появление боли после еды, такой симптом может указывать на язвенную болезнь или гастрит.
При желчнокаменной болезни и холецистите болезненность носит приступообразный характер, в области печени чувствуется распирание, нередко ощущается слабость и скованность в движениях (неприятно и больно повернуть туловище, нагнуться).
Другие симптомы, которые могут сопутствовать горечи во рту:
При заболеваниях печени и желчного пузыря чаще всего наблюдается горечь во рту по утрам, и появляться она может несколько дней и даже недель подряд.
Воспалительный процесс околозубных тканей, десен, нарушенная иннервация языка, стоматит и другие болезни полости рта, а также неудачно подобранные протезы или коронки могут стать причиной симптома горечи во рту.
Другие факторы горького привкуса, не связанные с проблемами желудочно-кишечного тракта:
Горьковатый привкус во рту может появиться на фоне приема натуральных лекарственных средств – облепихового масла, отваров зверобоя, корня солодки, боровой матки.
Временами горечь во рту может появляться у беременной женщины, и в большинстве случаев это не является проявлением каких-либо заболеваний. Такой симптом часто сопровождает ранний токсикоз – в первом триместре усиленная выработка в организме прогестерона способствует расслаблению мышц, в том числе сфинктера между желудком и пищеводом.
Из-за этого желчь и кислота проникает в пищевод и ротовую полость, вызывая не только изжогу, но и ощущение горечи. Если горький привкус наблюдается на поздних сроках беременности, то это объясняется давлением плода на желчный пузырь и желудок.
Снизить интенсивность горечи и частоту ее появления помогает соблюдение диеты – в рационе не должно быть избытка жирных, жареных блюд, следует отказаться от кофе, пряностей и кислых продуктов. Рекомендуются частые приемы пищи маленькими порциями, не следует пить воду и другую жидкость во время еды.
Для устранения постоянного горького привкуса или горечи во рту после еды лечение назначается только специалистом на основе выявленных проблем со здоровьем. Если этот симптом не проходит несколько дней подряд, нужно сходить на прием к терапевту, который после первичного осмотра и оценки жалоб направит на дальнейшее обследование к эндокринологу, гастроэнтерологу или другому врачу.
Ошибочно рассматривать горький привкус как отдельное заболевание – это лишь симптом. В зависимости от причины для лечения горечи во рту таблетки и другие препараты подбираются именно для ее устранения.
Если это холецистит или патологи печени, то могут быть показаны холинолитики, антибиотики (для профилактики осложнений), спазмолитические и желчегонные средства, гепатопротекторы и лечебная диета. При застое желчи доктор может прописать такие средства, как Аллохол, Лиобил, Холосас.
Для снятия воспаления и болей в печени эффективны Гепабене, Дюспаталин. Для растворения камней в желчном пузыре назначаются Урсофальк, Хенофальк.
Важной составляющей терапии является очищение и дальнейшая профилактическая защита печени, которая проводится не только при воспалительных заболеваниях, но и при отравлениях и лекарственных интоксикациях. Из гепатопротекторов врач может прописать Гепагард, Резалют, Эссенциале форте Н или другой препарат.
При гормональных нарушениях назначаются медикаменты, нормализующие работу эндокринной системы. Если причиной горечи во рту выступает пищевое или химическое отравление, то терапия направлена на промывание желудка, очищение кишечника, прием сорбентов, антибактериальных препаратов, при необходимости устранение обезвоживания.
Когда явная патологическая причина горького привкуса не определена при обследовании, то решением проблемы может стать соблюдение следующих рекомендаций:
Горький привкус во рту чаще выступает симптомом какого-либо заболевания, и без своевременной диагностики и адекватного лечения могут развиваться осложнения горечи во рту:
Кроме последствий этого симптома, куда более серьезными бывают осложнения болезней, приводящих к появлению горького привкуса. Поэтому первым действием человека, столкнувшегося с горечью во рту, должен быть визит к врачу.
Привкус горечи во рту беспокоит очень многих людей, особенно с возрастом, когда у человека уже формируется несколько хронических заболеваний. В большинстве случаев этот симптом сопровождает хронические болезни печени, желчного пузыря, желчных протоков. Стоит очень внимательно отнестись к этому неприятному ощущению, если человека начинает постоянно беспокоить горечь во рту.
Причину в первую очередь следует искать в патологических изменениях органов желудочно-кишечного тракта — от ротовой полости до кишечника, поскольку прочие причины появления привкуса горечи во рту обычно кратковременные, возникают после приема каких-либо лекарственных средств или жирных, копченых продуктов питания. О том, что может вызвать горечь во рту, о причинах ее появление мы расскажем в этой статье.
От того когда появляется горечь во рту можно предположить, чем вызван этот симптом:
Это прогорклые, не качественные, обработанные орехи, которые поставляются в Россию из Китая, их употребление просто опасно для здоровья.
Правда о кедровых орешках — по свойствам они не являются желчегонными, тогда почему употребление Китайских орешков вызывает горечь во рту и изжогу?
Очищенные кедровые орехи, повсеместно продаются в России как отечественные, на самом деле это искусственно-выращенные в Китае орехи, имеют горьковатый прогорклый вкус. После их употребления почти все испытывают легкую тошноту, горечь во рту, боли в печени. Конечно, эти симптомы через 2-3 дня проходят, но интоксикация и признаки небольшого отравления заставляют задуматься, что это продукция опасна для здоровья, натуральные свежеочищенные кедровые орешки не являются желчегонными, не проявляют агрессивных последствий для здоровья. Тогда в чем причина токсического действия этого продукта, который свободно продается на прилавках наших магазинов?
В первую очередь причину горечи во рту следует искать в нарушении функций желчного пузыря, поскольку горький привкус — это классический симптом выброса желчи в пищевод. Чтобы определить почему это происходит, необходимо провести комплексное исследование и печени, и желчевыводящих путей, и двенадцатиперстной кишки, и желудка:
При заболеваниях желчевыводящих путей и печени горечь во рту является очень ярким симптомом.
Печень в организме выполняет множество важнейших функций, одна из которых — выработка желчи, которая по желчным протокам достигает желчного пузыря, накапливается там, а когда требуется, поступает в двенадцатиперстную кишку. Вследствие различных нарушений работы печени, наличия камней в желчном пузыре, нарушения моторики желчевыводящих путей — происходит застой желчи. Переполненный желчный затем резко выбрасывает желчь, при этом от резкого сокращения желудка и двенадцатиперстной кишки, желчь заходит и в пищевод, и в полость рта, что и вызывает горечь.
когда воспаляется желчный пузырь, также появляется такой неприятный привкус горечи во рту. Кроме того, при остром холецистите человека беспокоит боль в правом подреберье, рвота желчью, сухость во рту. повышение температуры тела, желтушность кожных покровов. Иногда пациента может беспокоить диспепсия — понос или запор, желтый густой налет на языке, бессонница, повышенная раздражительность, металлический привкус во рту.
Любые сбои в работе печени могут отражаться на выработке желчи и нарушениях ее продвижения в организме. Не редко повышенная нагрузка на печень не проявляется никакими симптомами. И отсутствие боли в области печени, отсутствие ее увеличения, нормальный не желтушный цвет кожи — еще не указывает на то, что печень не перегружена и справляется со своими функциями. Поскольку только в случае ее увеличения, рецепторы боли дают сигналы и человек начинает ее ощущать.
Горечь во рту при заболеваниях желудка и кишечника имеет лишь второстепенное значение
Большинство заболеваний желудочно-кишечного тракта могут сопровождаться нарушением оттока желчи, поскольку в организме все взаимосвязано. Поэтому при заболеваниях желудка- гастрите, язве, при заболеваниях двенадцатиперстной кишки- дуодените, при воспалении толстого или тонкого кишечника, при панкреатите также в качестве одного из множества симптомов может быть и горький привкус. ФГС помогает определить конкретное заболевание и определяет в каком направлении следует проводить лечение.
Горечь может появляться при заболеваниях полости рта. При любом воспалительном процессе во рту: дистрофические заболевания десен, воспаление околозубных тканей, при неудачно подобранных металлических или пластмассовых коронках, протезах, при нарушениях иннервации языка, при стоматите у взрослых и детей — возможно возникновение горечи во рту.
Гормональные нарушения, болезни эндокринной системы, как правило, также вызывает чувство горечи. При гипертиреозе, когда щитовидная железа выделяет повышенное количество секрета, и наоборот, при гипотериозе, когда его недостаточно, также происходит повышенный выброс адреналина и норадреналина. Которые в свою очередь оказывают влияние на спазмы мышц желчевыводящих путей. Этот процесс приводит к дискинезии желчевыводящих путей, и как следствие к появлению горького привкуса.
Такое явление как нарушение вкусовых ощущений — дисгевзия — появляется у человека по каким-либо причинам, и при этом многие вкусы воспринимаются как неприятные, и чаще всего горькие.
Отравления организма различными тяжелыми металлами — медью, свинцом, ртутью, при такой интоксикации возможно возникновение привкуса горечи.
После приема практически любого антибиотика. антигистаминных средств — таблеток от аллергии. противогрибковых препаратов в таблетках, любых медикаментов, влияющих на печень, как один из возможных побочных эффектов появляется и привкус горечи, изжога или боли в правом подреберье. Даже использование натуральных лекарственных трав или масел, может спровоцировать такой симптом, например, зверобой. боровая матка. облепиховое масло и пр.
Лица, которые много курят, а также те, кто находится в состоянии хронического стресса или депрессии, страдают от различных неприятных вкусовых ощущений во рту.
Во время беременности в организме женщины происходят настолько сильные изменения, как гормональные, так и физиологические, что появление любого необычного привкуса или другого странного симптома должно восприниматься как нормальное. В 1 триместре увеличение прогестерона оказывает расслабляющее действие на клапан, разделяющий пищевод и желудок, поэтому кислота и желчь могут проникать в пищевод, вызывая вкус горечь, тошноту, рвоту.
На поздних сроках изжога, горький привкус доставляют женщине очень сильный дискомфорт, это объясняется ростом плода и его давлением на желчный пузырь, желудок, этот симптом преследует беременную женщину до самых родов. Чтобы снизить частоту и интенсивность этого неприятного проявления, женщине следует придерживаться определенной диеты — исключить жаренные и жирные продукты, кофе, кислые и пряные продукты, кушать следует часто и понемногу, избегать приема жидкости во время еды, а пить только в перерывах между едой.
Во всех случаях, когда возникает горечь в полости рта, как правило, это является звоночком начала нарушений в работе органов пищеварения. Чтобы самому человеку проверить свою печень, ее состояние, можно провести такое незамысловатое исследование — съешьте отварную свеклу, можно в салате, это не имеет значение, а через 20 минут выпейте стакан жидкости, воды или чая. После того как сходите в туалет, обратите внимание на цвет мочи, если она красного цвета, то это является следствием ее перегруженности или даже наличия патологии в ее функционировании.
Если горечь преследует вас длительное время, появляется регулярно каждое утро в течение несколько дней или недель, чтобы выяснить причину, следует сначала обратиться к терапевту, который может направить на обследование к гастроэнтерологу, неврологу, эндокринологу. Чтобы избавиться от горечи во рту, лечение должно назначаться только врачом с учетом проведенной диагностики.
В любом случае, если придерживаться диетического питания, соблюдать временной режим приема пищи, не злоупотреблять алкоголем и бросить курить, очистить кишечник от токсинов, постараться быть стрессоустойчивым, позитивным человеком, можно значительно улучшить состояние здоровья вне зависимости от вашего диагноза. Вот несколько рекомендаций, возможно их использование поможет вам смягчить неприятные симптомы, привкус во рту:
Кисель из льняного семени
Если чаще всего появляется горечь во рту после еды, то можно принимать кисель из льняного семени. Для его приготовления возьмите 1 столовую ложку семян, разотрите их, залейте кипятком 200 мл. остудите и выпивайте по 0,5 стакана вечером и утром в течении 4-5 дней.
Успокоительные средства, борьба со стрессами
Если горечь возникает на фоне стресса, то целесообразно принимать различные натуральные успокоительные средства- настой валерианы, пустырника, пиона и пр.
Фрукты и жевательная резинка
Не в качестве лечения горечи во рту, а просто для облегчения неприятного привкуса можно жевать гвоздику, корицу. Снизить интенсивность такого неприятного привкуса можно при употреблении цитрусовых — лимонов, апельсинов, мандаринов, помела, грейпфрутов.
Очень полезны свежевыжатые овощные соки — морковный, картофельный, сок сельдерея, петрушки, а также фруктовые — апельсиновый, мандариновый, важно чтобы соки были натуральными, только что выжатыми. Это повышает слюноотделение и благоприятно сказывается на общем состоянии, поскольку это высоко витаминизированные натуральные продукты.
Обильное питье даже простой чистой воды способствует лучшему очищению организма от шлаков, токсинов, которые нагружают печень и весь организм, следует выпивать не менее 2- 2,5 литров воды или напитков ежедневно — отваров мяты, шиповника, калины, смородины.
Важное условие для снижения горечи во рту — очищение организма, в частности кишечника, для этого можно использовать различные энтеросорбенты, а также не допускать возникновение запоров, следить за тем, чтобы был регулярный стул. Это возможно при правильном рационе питания.
Старайтесь избегать употребления жаренной, жирной пищи, копченостей, магазинных полуфабрикатов, напичканных химизированными продуктами, ограничите употребление сладких, кондитерских изделий, бобовых, не кушайте на ночь, это нагружает органы пищеварения и приводит к застою пищи. Кушайте часто и понемногу, на завтрак лучше всего есть банальный геркулес или гречневую кашу, в дневном рационе должно быть достаточно овощей, фруктов, желательно местных, не импортных, а также кисломолочных продуктов, зерновой хлеб.
Горечь во рту является весьма распространённой проблемой среди всех возрастных групп обоих полов. Как правило, люди страдают от этого недуга после приема пищи в утренние и вечерние часы.
Причин у горечи может быть очень много, и каждая из них требует собственного варианта лечения. Зачастую причину расстройства следует искать в желудочно-кишечном тракте.
Так же ее причиной может стать неумеренное употребление кедровых орешков, которые являются природными стимуляторами образования желчи.
Горечь может появиться из-за заболеваний полости рта, таких как глоссит (воспаление языка) гингивит (воспаление десны) и стоматит (воспаление слизистой оболочки рта).
В случае пластмассовых протезов из них могут выделяться токсичные соединения, имеющие горький вкус. Если же протезы металлические, то причина может скрываться в гальванизме – образовании слабых токов в полости рта, которые раздражают вкусовые рецепторы, отвечающие за восприятие вкуса горьких продуктов.
Еще одной причиной неприятных ощущений могут стать брекеты и зубные ортодонтические пластинки.
Люди, страдающие гастроэзофагеальной рефлюксной болезнью, так же часто сталкиваются с горечью во рту. Суть этого заболевания сводится к подъёму желудочного сока вместе с переваривающейся пищей вверх по пищеводу и глотке, вплоть до самого корня языка. На нем находится самая большая концентрация рецепторов, отвечающая за восприятие вкуса горьких продуктов, из-за чего она ощущается особенно сильно.
Причиной рефлюксной болезни является злоупотребление жирными и острыми продуктами, переедание. Кроме горечи больные так же страдают от галитоза (неприятного запаха изо рта), мигреней, изжоги, вздутия и постоянного раздражения слизистой оболочки.
Гормональный фон организма оказывает свое влияние на появление горечи. Зачастую оно зависит от женского полового гормона эстрогена во время беременности или при расстройстве его нормального синтеза.
Если же она появилась вскоре после посещения стоматолога, то смело возвращайтесь к нему и рассказывайте о своей проблеме. Он обязан все исправить, не взяв с вас ни копейки.
Свежее льняное семя необходимо растереть и залить крутым кипятком, дать настояться. В результате у Вас получится киселеподобный настой, который необходимо принимать внутрь по 200 грамм в начале и в конце дня на протяжении трех-пяти дней.
Цветки ромашки отварить, полученный отвар процедить и пить на протяжении 3-4 дней.
Взять рыльца кукурузы, и заварить их в расчете 1 чайная ложка на 1 стакан воды. Принимать каждый день до еды на протяжении полугода.
Причины, вызывающие постоянную горечь во рту, можно разделить на внешние и внутренние.
К внешним можно отнести: нарушения пищевого режима, изменения в рационе, выбросы в атмосферу ядовитых веществ или увеличенное количество в воздухе частиц пыли. Внутренних факторов, влияющих на вкусовые ощущения, намного больше.
Только установив причины, начинают лечение горечи в горле. Сам по себе устранить этот симптом невозможно, следует начинать лечить то заболевание, которое и вызвало этот симптом. Какие исследования нужны для установки диагноза, решает терапевт. Когда больной озвучивает жалобы, обычно первая мысль врача – о заболеваниях пищеварительных органов. Поэтому в первую очередь назначают УЗИ, а затем – если нужно ФГС.
Если заболевания печени, поджелудочной железы, желчного пузыря и кишечника к возникновению неприятного вкуса отношения не имеют, почему постоянная горечь в горле выясняют, направляя больного к стоматологу, ЛОРу или неврологу.
Такой же симптом возникает после еды – если пища была очень жирная, острая или был перебор с алкоголем.
Признаки, указывающие на воспаление желчного пузыря: боли справа в подреберье, усиливающиеся после еды, ощущение сдавленности головы, общее повышение температуры, землистый цвет лица. Цвет лица портится и при воспалении печени.
Возникновение гепатитов или цирроза сопровождается изжогой, отсутствием аппетита, потемнением мочи, появлением светлого кала, повышенной потливостью.
Печень дает о себе знать болезненными ощущениями, когда поражены все ее доли. О начальной стадии воспалительного процесса можно подозревать, если горький вкус чувствуется после физических нагрузок или повышения физической активности.
Подобным образом проявляют себя колит, энтероколит, дисбактериоз кишечника. Благоприятные
Если в горле горчит, и при глотании ощущается комок, нужно проверить состояние щитовидной железы и исследовать, не появилась ли опухоль в пищеводе. Горечь в гортани появляется при повышении уровня сахара в крови. Неприятный вкус во рту может свидетельствовать о развитии сахарного диабета. Дополнительные признаки: повышенная потливость, ухудшение зрения в сторону дальнозоркости, постоянная жажда, учащенное мочеиспускание.
Причины появления заболевания:
Горечь в горле часто ощущается при беременности. В это время на организм ложится повышенная нагрузка, органы пищеварения не справляются со своей задачей, увеличенная матка подпирает диафрагму, создает давление на желудок, пережимает желчные протоки. Даже если у женщины в обычном состоянии нет гастрорефлюксной болезни, то при беременности иногда происходит заброс желчи пищевод, особенно при наклонах или поворотах.
настаивают около часа. За день нужно выпить это количество настоя через равные промежутки времени. За один раз нельзя выпивать более 50 мл;
Обязательно следует провести санацию ротовой полости, удалить симптомы хронического фарингита – отполоскать гнойные пробки на гортани; обратить внимание на состояние носовых пазух. Если горечь во рту вызвана стрессовым состоянием, необходимо отключиться от происходящего вокруг, хорошо выспаться, отдохнуть, увеличить время прогулок на свежем воздухе.
Горечь сразу же не уйдет, но постепенно, при лечении основных заболеваний, состояние придет в норму. Вспомогательные рецепты помогут восстановить аппетит и снова почувствовать вкус жизни.
У вас аллергия или постоянное раздражение? Тогда обратитесь к соответствующему врачу-аллергологу и попытайтесь исключить из контакта с организмом вещество, провоцирующее данное состояние. Проблемы с ЖКТ, бронхами, легкими или сильно заложен нос? Тогда вам к гастроэнтерологу, пульмонологу, терапевту либо к ЛОРу.
Слизистые оболочки у детей очень нежны и ранимы, поэтому любое лечение и устранение симптомов должно быть щадящим.
- Актуальным и эффективным способом устранения соплей в горле остаётся промывание. Во избежание разнообразных аллергических реакций, желательно в качестве моющего реагента использовать легкие соляные растворы – они полностью безопасны, отлично дезинфицируют полости и обладают мягким антисептическим эффектом.
- Применение антибиотиков и иной «тяжелой» полнофункциональной терапии оправдано лишь в исключительных случаях, когда потенциальная польза от использования препаратов перевешивает возможный риск влияния побочных эффектов на развивающийся организм. В данном случае врач назначает противомикробные препараты в малой дозировке либо суспензии, отдавая предпочтение лекарствам местного применения, чтобы снизить до минимума негативное влияние активных веществ на печень. Практически всегда назначаются антигистаминные препараты, кортикостероиды же стоит применять только при риске для жизни малыша. Особое внимание уделяется правильной дозировке лекарств, интервалам их использования и времени длительности курсовой терапии.
- Удобным и функциональным средством борьбы с соплями в горле, принято считать протаргол – водный раствор, в составе которого присутствуют белки и ионы серебра. Он уменьшает активную секрецию слизи, уничтожает бактерии и иную патогенную микрофлору, подсушивает слизистые и нормализирует обменные процессы в носоглотке.
Вовремя обращайте внимание на тревожные симптомы, эффективно устраняйте причины их появления и болейте как можно реже! Будьте здоровы!
Пожалуй, каждому человеку доводилось испытывать неприятные ощущения в носу разного характера, например:
Лечение данного заболевания сложное. Применяют различные виды хирургических операций, направленных на сужение носовой полости. Хорошие результаты дают физиотерапевтические методы лечения, такие как:
Гайморит обычно появляется у людей, которые перенесли простудное заболевание. Воспалительные изменения слизистой пазух приводит к их отеку и нарушению оттока жидкости и слизи. Вначале заболевания гайморит катаральный, а со временем слизистые выделения превращаются в гнойные выделения. Гайморова пазуха заполняется гноем, который имеет неприятный запах.
Гайморит может протекать в острой форме или перейти в хроническую форму, которая будет беспокоить больного периодическими возникновениями обострения заболевания.
Для лечения гайморита назначают капли с сосудосуживающим эффектом, антигистаминные препараты, промывания носа растворами антисептиков, физиотерапевтические процедуры, антибиотики. При неэффективности данных процедур применяют прокол гайморовой пазухи с отсасыванием из нее гноя и промыванием антисептическими растворами, с последующей антибактериальной терапией.
Основные причины появления горечи во рту следующие:
Горечь во рту может появиться при приеме антигистаминных препаратов, и средств имеющих в своем составе облепиховое масло и зверобой. После того, как курс лечения данными препаратами закончиться, неприятный симптом горечи во рту должен исчезнуть.
Для того чтобы избежать рефлюксного заброса желудочного сока в пищевод, необходимо правильно питаться, а именно:
Для назначения лечения нужно обратиться к гастроэнтерологу.
Такое заболевание как сахарный диабет часто сопровождается появлением горечи и сухости во рту .
Но если данные рецепты не помогают, не следует затягивать с визитом к доктору. Ведь горечь во рту может быть причиной многих серьезных заболеваний, в том числе и онкологических заболеваний, требующих незамедлительного профессионального лечения.
Нужно помнить, что полость рта является зеркалом системы пищеварения, поэтому появление неприятных ощущений является тревожным сигналом, требующим обращения к таким специалистам, как: стоматолог, эндокринолог, гастроэнтеролог.
Горечь может сигнализировать о заболеваниях печени (желтуха), почек (почечная недостаточность), желчевыводящих путей (желчекаменная болезнь), поджелудочной железы (сахарный диабет), авитаминозе и ряде онкологических заболеваний.
Так же она может быть вызвана укусами и ожогами языка. Немало важную роль играют нарушения технологического процесса при изготовлении зубозамещающих конструкций.
Кроме того, возможно появление горечи после установки пломбы, в этом случае ее придется заменить на аналогичную из другого материала.
Микроорганизмы, размножающиеся в межзубных промежутках, на языке, небе и щеках так же могут способствовать появлению неприятного привкуса во рту. Для решения этой проблемы достаточно тщательно чистить зубы, пользоваться зубной нитью и посещать стоматолога с целью профессиональной гигиены не реже двух раз в год.
Горечь во рту часто может быть признаком отравления организма тяжелыми металлами и их солями.
Этот признак наиболее характерен при интоксикации свинцом, ртутью или медью. Если вы в своей профессиональной деятельности часто контактируете с этими металлами, и при этом часто страдаете от горечи во рту, немедленно обратитесь за врачебной консультацией, иначе печальные последствия неизбежны.
Горечь может стать побочным эффектом приема ряда лекарственных средств, таких как антибиотики и антигистаминные средства.
Очень часто от неприятного привкуса страдают заядлые курильщики и люди, которые постоянно подвергаются психологическим стрессам.
Если Вы страдаете от этого недуга, ни в коем случае не миритесь с ним. Вам следует обратиться за помощью к специалисту. Так как горечь – это явление, которое может быть результатом очень большого количества соматических нарушений, сперва следует записаться на прием к терапевту, который подскажет, к врачу какого профиля ваша горечь скорее всего имеет отношение.
Начать бороться с горечью можно еще до (но не вместо!) посещения врача, и для этого есть множество действенных способов. Первый, и самый важный, это начать контролировать свое питание. Жирная, жаренная, кислая пища значительно повышают риск возникновения неприятных ощущений в полости рта.
Так же этому способствует чрезмерное употребление алкоголя, бобовых, сладостей, и, как писалось выше, кедровых орешков. Все эти продукты необходимо заменить на фрукты и овощи.
Так же будет полезным включение в рацион разнообразных круп. Большое значение имеет время приема пищи — не рекомендуется кушать позднее, чем за 2 часа до ухода ко сну. Изменив рацион, можно прибегнуть к помощи рецептов народной медицины. Как известно, большинство из них основано на народном знании апи- и фитотерапии.
Использование этих рецептов часто может помочь, а в случае, если лечение не подойдет, оно не окажет такого вреда, как самолечение с использованием фармацевтических препаратов. Далее будут приведены некоторые из наиболее популярных народных рецептов:
Необходимо взять 10 грамм цветков этого растения в расчете на один стакан и залить крутым кипятком. Нужно выпивать 4 стакана отвара в сутки.
Хрен растереть, и смешать с молоком в расчете 1:10. После полученную смесь подогревают на медленном огне и дают настояться на протяжении 20 минут. Процедив, отвар пьют по 1 глотку 5 раз в день на протяжении 3 дней.
Необходимо полоскать рот маслом, а затем слабым раствором перманганата калия на протяжении 3 недель.
Приготовить 0,2 литра морковного сока, 0,15 литра сока из сельдерея и 0,06 литра сока петрушки. Соки перемешать, и пить в течении дня.
источник