Выделения у женщины являются нормой, если не доставляют ей дискомфорта, нет отклонений в характере менструального цикла. Любое изменение цвета, объема, запаха выделений воспринимаются как признак заболевания. Но в некоторых случаях это не является патологией. Поэтому важно знать, когда стоит немедленно идти к врачу, а когда можно отнестись к изменениям спокойно. Если появляются прозрачные, напоминающие сопли выделения, необходимо обращать внимание не только на их цвет, но также на запах и консистенцию, в случае сомнений сразу обращаться к врачу.
Содержание:
- Какие выделения являются нормой
- Когда появление слизистых белей считается нормой
- Выделения при беременности
- Выделения после родов
- Выделения при климаксе
- Причины появления патологических белей, напоминающих сопли
- Выделения с кровью
- Слизистые бели с необычными признаками
Физиологические вагинальные выделения играют в организме женщины важную роль. Они увлажняют влагалище, защищая его поверхность от повреждения во время полового акта. Важной функцией белей является поддержание во влагалище нормальной бактериальной среды и кислотности, необходимой для предотвращения проникновения в матку патогенных микроорганизмов.
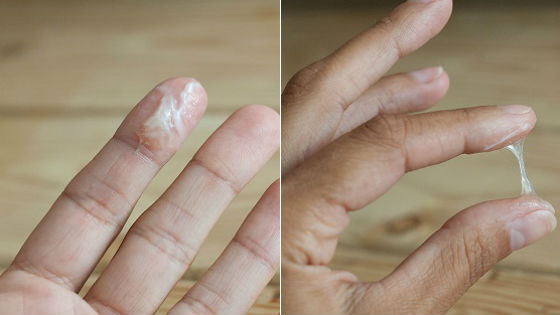
Бели состоят из слизи, вырабатываемой железами шейки матки и преддверия влагалища, а также в ней содержатся жидкости, которые просачиваются через стенки этого органа из кровеносных и лимфатических сосудов. Нормальная слизь напоминает по консистенции сопли. Ее плотность и прозрачность зависит от содержания в ней белков и муцинов (белков, молекулы которых содержат полисахаридные цепочки).
В норме выделения, напоминающие сопли, должны иметь следующие показатели:
- Они должны быть прозрачными, имеющими слегка белый или бежевый оттенок.
- У них не должно быть неприятного запаха. Слабокислый аромат может присутствовать из-за наличия в микрофлоре влагалища полезных лактобактерий, препятствующих размножению инфекции.
- Слизь не должна пениться, содержать комки или примеси крови.
Кроме того, бели не должны быть чересчур обильными, вызывающими раздражение вульвы и промежности, возникновение зуда и жжения во влагалище.
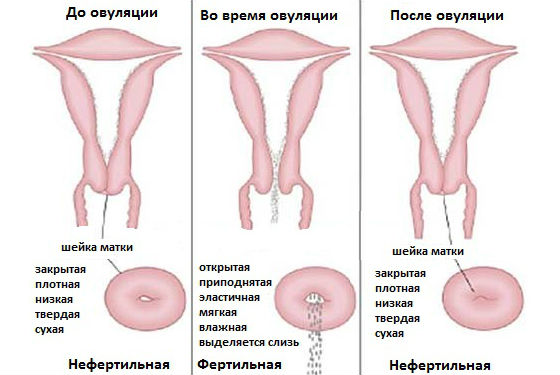
У женщин репродуктивного возраста плотность слизи меняется в ходе менструального цикла. Это вызвано колебаниями соотношения женских половых гормонов эстрогенов и прогестерона. Сразу после месячных плотность максимальная, в шейке образуется пробка из слизи, чтобы в матку не могла попасть сперма, в ней восстановилась слизистая оболочка. Затем в первой фазе цикла слизь постепенно разжижается, к моменту овуляции она становится жидкой и вязкой, напоминающей сопли. Именно в этот момент (в середине цикла, когда происходит овуляция) появляется максимальная возможность встречи зрелой яйцеклетки со сперматозоидами и оплодотворения. Затем слизь опять густеет.
Перед входом во влагалище расположены так называемые бартолиновые железы, вырабатывающие слизь для устранения «сухости влагалища». В момент половой близости выработка смазки резко усиливается, у женщины появляются обильные прозрачные, тянущиеся, как сопли, бели.
Иногда слизистые выделения без запаха могут появиться вне зависимости от фазы цикла как аллергическая реакция на какие-либо продукты или лекарства. Чувствительная репродуктивная система у женщин может отреагировать появлением таких белей на смену окружающей обстановки, климата.
Примечание: Иногда в нормальных слизистых выделениях присутствуют незначительные примеси крови, которые быстро исчезают. Они появляются в момент овуляции (разрыва фолликула), а также в момент внедрения оплодотворенной яйцеклетки в слизистую оболочку матки (эндометрий. Это так называемое имплантационное кровотечение. Кровянистые бели могут быть нормой и в первые месяцы после начала приема противозачаточных таблеток или установки спирали.
Образование слизистых белей возможно также при беременности, когда в организме происходит резкая смена гормонального фона. Если обильная белая слизь не вызывает у женщины дискомфорта и не содержит крови, то ее образование считается нормой. Во втором триместре повышается плотность белей, они становятся вязкими.
Появление примесей крови означает, что по какой-то причине появилась угроза выкидыша или начинаются преждевременные роды. Кровь может появиться при внематочной беременности.
После родов выделения постепенно превращаются из обильной кровавой слизи, напоминающей месячные, в тянущиеся бесцветные сопли, не имеющие запаха. Если женщина кормит грудью, то у нее имеются скудные густые прозрачные выделения желтоватого цвета. После восстановления месячных выделения приобретают обычный вид.
В этот период происходит перестройка гормонального фона в связи с прекращением нормального функционирования яичников. Нормальные слизистые бели становятся скудными. Сухость влагалища, истончение слизистой оболочки нередко приводит к возникновению воспалительных и инфекционных процессов в половых органах. При этом появляются патологические выделения, которые после соответствующего лечения исчезают.
Опасность представляют, как правило, мажущие слизистые бели с кровью. В этом возрасте кровотечения чаще всего являются симптомом раковых заболеваний.
Признаками патологии являются:
- наличие у слизи яркой желтой, зеленой, коричневой или серовато-белой окраски;
- появление у прозрачных выделений резкого запаха гнили, прокисшего молока или тухлой рыбы;
- наличие в них прожилок или сгустков крови в течение продолжительного времени;
- пенистая или творожистая консистенция слизи;
- образование слишком большого количества слизи, похожей на водянистые сопли.
Причиной патологии могут быть заболевания половых органов, вызванные проникновением инфекции, возникновением воспалительных процессов, гормональными нарушениями в организме.
Появление кровянистых белей говорит либо о травмировании слизистых оболочек влагалища или вульвы, либо об образовании в половых органах опухолей, участков воспаления с повреждением сосудов.
Заболевания шейки матки (эрозия, дисплазия, лейкоплакия). Все они связаны с повреждением слизистых оболочек, появлением на поверхности шейки язв, трещин, участков ороговения. Они начинают кровоточить при ходьбе, смене положения тела. Симптомом патологий нередко является появление болезненных ощущений и кровянистых выделений во время полового акта. Причиной таких заболеваний становятся гормональные нарушения, повреждение тканей шейки матки во время родов, абортов, гинекологических операций, грубого полового акта.
Миома матки. Это доброкачественная опухоль внутри или на наружной поверхности матки. Патологическое развитие тканей и сосудов приводит к постоянному появлению крови в слизистых белях, которые не имеют отношения к месячным и не связаны с процессами цикла.
Эндометриоз – неправильное развитие эндометрия, патологическое разрастание сосудистой сети, разбухание слизистой, забрасывание ее частиц в яичники, брюшину и другие органы. При этом заболевании в слизистых выделениях можно увидеть сгустки крови и частиц поврежденного эндометрия. Из-за внутреннего кровотечения они окрашены обычно в коричневый цвет. Могут быть как обильными, так и скудными (мажущими).
Полипы эндометрия или шейки матки представляют собой образования на тонкой ножке, которые легко повреждаются и кровоточат.
Злокачественные опухоли матки или яичников. Прожилки крови и комки появляются из-за разрушения тканей.
Замечание: При появлении доброкачественных или злокачественных новообразований в матке прозрачные слизистые выделения с примесями крови могут переходить в обильные межменструальные маточные кровотечения.
Такие заболевания обычно появляются при возникновении в организме гормональных сдвигов, связанных с возрастом, изменением физиологического состояния, употреблением гормональных препаратов.
Запах и цвет выделений, похожих на сопли, меняется при возникновении в организме воспалительных процессов после оперативного вмешательства, в результате снижения иммунитета, переохлаждения организма, нарушения микрофлоры влагалища из-за приема антибиотиков. Особенность патологических выделений в том, что они появляются вне всякой связи с процессами цикла, продолжаются и после менструации, когда слизь должна быть самой густой и вырабатываться в ничтожном объеме.
Вульвовагинит, цервицит, эндометрит, сальпингоофорит – все это воспалительные заболевания внутренних и наружных половых органов, проявлением которых является наличие обильных зловонных слизистых выделений желтого или зеленого цвета.
Молочница – грибковое поражение влагалища, имеющее яркие симптомы, среди которых изменение характера выделений, появление у них молочно-белой окраски, консистенции и запаха творога.
Венерические заболевания. При этих заболеваниях у женщины характер выделений также меняется: густая тягучая слизь, напоминающая сопли, превращается в обильную пенящуюся жидкую массу серого цвета при хламидиозе, неоднородную, дурно пахнущую серую слизь с желто-зеленым оттенком при гонорее, трихомониазе, генитальном герпесе, микоплазмозе.
Бактериальный вагиноз – нарушение состава микрофлоры во влагалище. Появляются соплеобразные, пахнущие рыбой бели.
При появлении любых признаков патологии в выделениях необходимо побывать на приеме у гинеколога. Здесь будет проведено обследование для выяснения причины, назначено адекватное лечение.
источник
Почему из носа иногда течет прозрачная жидкость? Этот вопрос волнует многих людей, поскольку насморк – заболевание очень распространенное.
Некоторые люди на прозрачные выделения из носа просто не обращают внимания, даже не подозревая о том, что в их организме развивается опасная патология.
Прозрачные выделения из носа нередко бывают симптомами заболеваний системы ухо-горло-нос. Цвет выделяемого секрета напрямую зависит от характера и степени запущенности заболевания.
Прозрачные выделения могут появиться при следующих заболеваниях:

Прозрачные выделения через какое-то время густеют и могут изменить цвет (белые, желтые, зеленые). Если сопли спровоцированы ОРЗ, избавиться от них несложно. Нужно просто сходить к врачу, который назначит соответствующий ситуации препарат.
Даже легкий насморк требует лечения, иначе инфекция может из дыхательной системы проникнуть в другие близлежащие органы и спровоцировать серьезные осложнения;
Если прозрачные выделения из носа появляются при выходе на холодный воздух или после занятий спортом, волноваться по этому поводу не следует. Это явление вполне естественное и не требует терапии.
Водянистая и прозрачная слизь из носа может выделяться при наклоне головы. Такой признак характерен для начальной стадии гайморовой кисты. Еще одна причина – черепно-мозговая травма, она тоже может спровоцировать густые желтые, зеленые или белые выделения из носа. Жидкая слизь может вытекать из ушей – это спинномозговая жидкость.
Выделения в виде тягучих соплей наблюдается при аллергии. Но эта патология сопровождается и другими симптомами:
- жжение и покраснение в области щек;
- покалывание в носу;
- кожный зуд;
- слезотечение;
- чихание.
Температура тела при аллергической реакции остается в норме, отсутствуют и другие признаки простуды:
- головная боль;
- общая интоксикация;
- покраснение и боль в горле;
- озноб и лихорадка.
Если клиническая картина выглядит именно так, больному следует обратиться к аллергологу. По возможности нужно выявить аллерген и устранить его, от этого зависит скорость выздоровления.
Если устранить возбудителя нельзя (реакция на цветение растений или тополиный пух), больному остается только принимать антигистаминные препараты и ждать, когда аллерген исчезнет сам собой.
Аллергеном может являться:
- шерсть домашних животных;
- цветочная пыльца;
- некоторые продукты (мед, красные ягоды и фрукты);
- лекарственные препараты;
- химические реагенты;
- пыль.

Любые средства обогрева пересушивают воздух в помещении, что влечет за собой сухость слизистого эпителия. Если воздух в помещении сухой постоянно, на состоянии бронхов этот факт сказывается самым отрицательным образом.
Слизистая оболочка носа в таком микроклимате становится уязвимой для различных инфекций и выделяет секрет в виде соплей.
Такую проблему устранить очень легко, достаточно лишь в комнате поставить емкость с водой или приобрести специальный увлажнитель воздуха.
Желтые, зеленые и прозрачные сопли могут выделяться из носа при вазомоторном рините. Это заболевание связано с нарушением функциональности сосудистой системы, которая питает и носовую полость. Слизь в виде соплей может течь уже потому, что человек съел горячую пищу или выпил горячий чай.
При вазомоторном рините больной не может спать на боку, так как слизь затекает в одну ноздрю и мешает дыханию. Стоит только больному повернуться на другой бок, как то же самое начинает происходить с другой ноздрей.
Чаще всего вазомоторный ринит сопровождается еще и чиханием. Пациент перестает чувствовать запахи, а внутри носовой полости отмечается отечность. Вазомоторный ринит может привести к серьезным осложнениям, поэтому эту болезнь следует вовремя лечить. В некоторых случаях возможно лечение вазомоторного ринита народными средствами.
Выделения (прозрачные, зеленые, желтые) похожие на сопли зачастую наблюдаются у тех пациентов, которые имеют врожденное или приобретенное искривление носовой перегородки.
Такому больному нужно пройти полное обследование. Если врач сочтет необходимым, он назначит операцию по исправлению дефекта.

Если самостоятельно избавиться от насморка не удается, пациент должен обратиться за медицинской помощью. Врачу доступны любые диагностические методы, при помощи которых он сможет определить причину заболевания и назначить адекватное лечение.
В такой ситуации точный диагноз очень важен. Вылечить быстро желтые сопли можно только в том случае, если известна причина патологии.
Если фактором, приведшим к выделениям из носа, является вирусная инфекция или простуда, врач порекомендует больному следующие процедуры:
- закапывание сосудосуживающих препаратов;
- промывание носовых пазух солевым или аптечным антимикробным раствором;
- физиотерапию (прогревания УВЧ).

Промывать нос можно отварами и настоями целебных трав, которые обладают бактерицидным и противовоспалительным действием. Чаще всего для этого используют ромашку или шалфей. Растение заливают кипятком (250 мл) и настаивают 1 час. Процеженную жидкость можно использовать для промывания и закапывания носа.
УВЧ процедуры показаны только при простудных заболеваниях. При вазомоторном и аллергическом рините прогревания носа противопоказаны.
При аллергическом насморке должного действия не окажут никакие терапевтические процедуры. Насморк не исчезнет до тех пор, пока не будет устранен аллерген. В период цветения растений аллергикам рекомендуется как можно чаще мыть голову, поскольку пыльца и запахи оседают в первую очередь именно на волосах.
Помещение, в котором живет больной, рекомендуется несколько раз в день проветривать и чаще проводить в нем влажную уборку. Если аллергический ринит вызван присутствием в доме собаки или кошки, животное нужно постараться отдать в хорошие руки. В противном случае у хозяина питомца всегда будет плохое самочувствие.
Вредную работу, связанную с химическими веществами или большой запыленностью, придется сменить на более подходящую.
В комплексе к этим мероприятиям больному показаны антигистаминные препараты. Эти лекарственные средства способны сгладить раздражающее действие любых аллергенов.
Лечить аллергический насморк нужно обязательно. Если болезнь пустить на самотек, легкая аллергия в конечном итоге может закончиться отеком Квинке или даже спровоцировать анафилактический шок.
Если сопли из носа текут из-за холода, пациенту тоже показаны антигистаминные препараты. Такая реакция на холод – своего рода аллергия. Кроме того, перед каждым выходом на улицу кожу рук и лица нужно смазывать защитным кремом. От чего бывает насморк расскажет видео в этой статье.
источник
Нос человека можно назвать своеобразным «распределителем»: именно здесь находятся входы в различные, скрытые как глубоко в полости черепа, так и находящиеся под лицевыми костями, полости. В своей работе эти структуры могут выделять различные жидкости; также различный экссудат может возникать при их воспалении или развитии опухолевого процесса.
Такие продукты нормальной или патологической жизнедеятельности самого носа или открывающихся туда пазух – это и есть выделения из носа. Их характер поможет понять, что с организмом не так. А дополнительные симптомы могут немного сориентировать в локализации.
Полость носа расположена между глазницами и полостью рта. Наружу она открывается ноздрями, с лежащей же сзади глоткой нос сообщается посредством двух отверстий – хоан.
Задне-верхняя стенка полости носа образована костями, на которых уже непосредственно, с другой стороны, лежит головной мозг. Непосредственно сверху носа, отделяясь одной костной перегородкой, лежит лобная кость. Наружная же стенка образована несколькими костями, основной из которых является кость верхней челюсти.
На костной основе наружных стенок находятся 3 тонкие кости, по форме напоминающих жилище моллюсков-мидий. Они называются носовыми раковинами и разделяют пространство возле наружной стенки на три хода: нижний, средний и верхний. Функции их разные.
Носовые раковины не перекрывают полностью пространство от наружной стенки полости до перегородки носа. Поэтому описанные 3 носовых хода существуют не на всем протяжении «туннеля», который и представляет собой наш нос, а только делят небольшое пространство возле его наружной (то есть, противоположной перегородке) стенки. Воздух же, который человек вдыхает, попадает и в эти ходы, и в свободное пространство рядом – общий носовой ход.
Все кости, (кроме ее нижней стенки), содержат одну или более воздухоносных полостей – придаточных пазух носа. Они имеют костные сообщения с одним из трех носовых ходов – соустья.
Сообщаясь с полостями или какими-либо органами, кости черепа покрыты слизистой оболочкой. Это богато снабженная сосудами ткань, которая при повреждении или воспалении отекает, уменьшая расстояние между собой и близлежащими структурами. Отекая в области соустьев, слизистая оболочка смыкается и разделяет нос с пазухами. Это нарушает носовое дыхание и «замыкает» имеющееся в пазухах воспаление. И если последнее будет иметь гнойный характер, и не будет подавляться антибиотиками, содержимое под давлением постарается найти другой выход, попадая в сосуды головного мозга или непосредственно к его веществу.
Верхняя и средняя носовые раковины – это не отдельные кости, а выросты решетчатой кости. Если они чересчур увеличены, дыхание с одной стороны затруднено.
Слизистая оболочка неоднородна в разных частях носа, что позволяет разделять ее на дыхательную и обонятельную зону. В первой между клетками цилиндрического эпителия, оснащенного ресничками, помогающими выводить попавшую в пыль, находятся клетки, которые вырабатывают слизь.
Последняя нужна, чтоб эффективно связывать микробные и мелкодисперсные частицы, попавшие извне, с воздухом, а потом выводить их наружу. В переднем отделе перегородки, больше справа, расположена особая сеть артерий, в стенке которых мало эластических и мышечных волокон. Поэтому при небольших травмах, его пересушивании воздухом или сосудосуживающими препаратами, подъеме артериального давления возникает кровотечение.
На внутренней поверхности нижней носовой раковины, а также в передних отделах средней раковины находится кавернозная ткань, состоящая из богатых мышечными клетками вен. При попадании на холодный воздух, выполнении мышечных упражнений просвет этих вен изменяется. Соответственно кавернозная ткань набухает, суживая носовой ход, или расширяется, увеличивая ее просвет. Делает она это мгновенно.
Вены, по которым идет отток из полости носа, идут через область неба, а затем отдают веточки, впадающие непосредственно в один из синусов (неспадающуюся крупную вену), расположенных в полости черепа.
Верхний носовой ход – область, где расположена обонятельная зона. Здесь через специальные отверстия в решетчатой кости в полость черепа входят окончания обонятельных нервов. Эта зона непосредственно касается твердой мозговой оболочки, поэтому, если возникает травма или аномалия развития последней, через эти отверстия в нос может вытекать спинномозговая жидкость – ликвор. Такое явление называется ликвореей. Также именно эта зона представляет опасность попадания инфекции из полости носа в полость черепа.
В норме обе половины носа не могут дышать круглосуточно одинаково: то одна, то другая половина дыши лучше, давая возможность отдохнуть соседней половины.
Длительное закапывание носа любыми каплями нарушает движение ресничек на клетках дыхательной зоны носа (см. список всех капель, спреев в нос при насморке).
Возможную причину состояния подскажет цвет выделений, который может быть желтым, белым, прозрачным, красным, зеленым, а также характер экссудата – слизистый, жидкий, кровянистый. Немаловажно учитывать также сопутствующие симптомы.
Такой цвет имеют гнойные выделения из носа, которые сопровождают следующие заболевания:
Это заболевание, когда происходит воспаление слизистой оболочки верхнечелюстной пазухи, может быть острым и хроническим. Само по себе развивается редко, являясь осложнением насморка, гриппа, скарлатины, кори, других заболеваний, а также воспаления коренных зубов, корни которых расположены непосредственно в пазухе.
Заподозрить гайморит можно, когда «затянулись» симптомы простуды, или на 5-7 сутки от ее начала, когда признаки заболевания вроде бы начали стихать, вновь (или впервые) поднимается температура, а из носа появились желтые выделения слизистого характера, с неприятным сладковатым («гнойным») запахом. Это сопровождается обычно односторонним ощущением распирания половины лица, болью в щечной и лобной области. При надавливании на область под глазом или постукивании по ней боль обычно усиливается, может отдавать в надбровную дугу. Также может быть видна припухлость кожи щеки и нижнего века с ее покраснением и повышением температуры над ней.
При гайморите хронического характера в период ремиссии значительных выделений, температуры, признаков интоксикации не будет. Заболевание будет проявляться ухудшением обоняния, ощущением тяжести на стороне воспаления. В период же обострения будет наблюдаться так же симптоматика, как и при остром гайморите.
Таким словом называется воспаление глубоких пазух – решетчатого лабиринта. Возникает он также как осложнение ринита и проявляется следующей симптоматикой:
- пульсирующие головные боли в области лба, носа, глазниц;
- разлитая головная боль, усиливающаяся в ночное время;
- ощущение распирания, полноты в глубине носа, в лобно-глазничной зоне;
- носовое дыхание затруднено;
- прозрачные сопли вначале, постепенно становятся слизисто-гнойные, желтого цвета;
- нарушение обоняния;
- отек века одного глаза, покраснение белка глаза;
- может быть болезненность у корня носа с одной стороны;
- повышается температура, снижается аппетит.
Воспаление слизистой оболочки лобной пазухи сопровождается такими симптомами (фронтит):
- постоянная или пульсирующая боль в области лба, которая отдает в глаз и как бы глубоко в нос;
- распирание в области надбровья и полости носа;
- слезотечение с «больной» стороны;
- при применении сосудосуживающих («Називин», «Назол», Галазолин») капель в нос, когда сопли желтого цвета выходят, ощущается облегчение. Когда же человек прекращает их применять, или гной в пазухе становится настолько густым, что не выходит даже при полном раскрытии соустья (именно на это были рассчитаны капли), может отмечаться повторное повышение температуры, ухудшение состояния в плане нарастания слабости, вялости;
- надбровная дуга, корень носа и розовая область во внутреннем углу глаза может припухать. Кожа в этих местах болезненна при прощупывании.
Такое заболевание чаще всего возникает как осложнение острого ринита, вызванного вирусами или бактериями и возникшее у аллергиков. Его не всегда легко заподозрить, что обусловлено глубоким залеганием пазухи и ее соседством со структурами мозга.
Проявляется патология следующими симптомами:
- давление и распирание в глубоких отделах носа, отдающие на соседние области и глазницы;
- боли в этих областях, которые отдают в лоб, темя, виски, преследуют постоянно;
- снижение обоняния;
- снижение зрения;
- периодически возникают резкая тошнота и рвота;
- слезотечение;
- покраснение белков глаз;
- светобоязнь;
- выделения слизистые, потом приобретают гнойный характер и желтый цвет;
- повышение температуры до высоких цифр с ее колебаниями в сторону больших или меньших значений на 1,5-2 градуса;
- потеря аппетита;
- бессонница.
Зеленые сопли могут быть в норме, при переходе второй стадии острого катарального ринита в третью. В этом случае насморк становится менее обильным и улучшается общее состояние. Если же, наоборот, нарастают признаки интоксикации, повышается температура тела, появилась тошнота – скорее всего, развился один из видов синусита, который необходимо срочно диагностировать и лечить, пока он не вызвал тяжелые осложнения как отит, менингит или абсцедирование в вещество головного мозга.
Белые выделения сопровождают такие патологии:
- аллергический ринит;
- начальная форма любого из синуситов;
- воспаление аденоидов;
- наличие полипов в полости носа или пазухах;
- осложнение ОРВИ присоединением грибковой микрофлоры.
Такой симптом характерен для заболеваний, описанных ниже.
Это то заболевание, которое называют «простудой», и которое возникает вследствие попадания на слизистую оболочку вирусов, реже – бактерий или грибов. Предрасполагают к возникновению острого ринита переохлаждение, снижение иммунитета после принимаемых гормональных или противоопухолевых препаратов, травмы (особенно производственные: при древообработке, на химическом производстве).
Поражаются обе половины носа. Вначале – от нескольких часов до 2 суток – в носу и носоглотке начинает щипать, щекотать, жечь. Появляется недомогание, тяжесть и боль в голове, возникает слабость, снижается аппетит, может подниматься температура.
Через время возникают обильные водянистые сопли из полости носа, носящие серозно-слизистый характер, затрудняется дыхание. Одновременно может ощущаться заложенность и шум в ушах.
На 4-5 сутки болезни прозрачные сопли сменяет густое выделение из носа, становится легче дышать, улучшается общее состояние.
Прекращаются симптомы к 7-10 дню болезни.
Имеется постоянная (круглогодичная), сезонная и профессиональная формы данного заболевания. Первая связана с бытовыми аллергенами, вторая – с цветением определенных растений, третья – с профессиональной деятельностью.
Характеризуется болезнь триадой симптомов, которые наиболее сильны утром:
- Периодически развиваются приступы чихания.
- Из носа появляются сильные выделения «воды».
- Затрудняется дыхание носом, в нем ощущается зуд и щекотание.
Бронхиальная астма, непереносимость препаратов, особенно ацетилсалициловой кислоты, частые бронхиты говорят в пользу вазомоторного ринита.
Перед тем, как появиться гною или примеси крови и желтого гноя со слизью, гайморит, фронтит, этмоидит или сфеноидит начинается с появления прозрачных слизистых выделений.
Если человек перенес травму черепа, ему приходилось делать операции (в том числе, пункции пазух) на черепе, он переболел менингитом или менингоэнцефалитом, у него стоит диагноз «Гидроцефалия», через дефект в твердой (наружной) мозговой оболочке в полость носа может выделяться ликвор. Это прозрачная жидкость, не слизистая и не похожая на сопли при начальных проявлениях ОРВИ. Выделяется она чаще всего по утрам, сопровождает наклоны туловища и выполнение физических нагрузок.
Такой симптом говорит, что нужно выполнять компьютерную томографию полости черепа, по результатам которой консультироваться с нейрохирургами. Оперативное лечение причины этого состояния обязательно, иначе любой насморк рискует закончиться менингитом или воспалением вещества головного мозга, что смертельно опасно.
В случае густых желтых или зеленых гнойных выделений речь может идти или о гнойных воспалениях пазух (они описаны в разделе «Желтый цвет соплей»). Если же выделяемый экссудат носит светлый слизистый характер, это могут быть:
Нарушается носовое дыхание, появляются выделения, которые не обильны, содержат только слизь или могут быть слизисто-гнойными. Труднее дышать становится на холоде. Если лежать на боку, закладывает нижележащую половину носа. Таких симптомов как снижение аппетита, тошнота, повышение температуры – нет.
В этом случае носовое дыхание постоянно затруднено, не облегчается закапыванием сосудосуживающих капель типа «Галазолин», «Нафтизин», «Називин», «Ксило-Мефа». Постоянно выделяются прозрачные слизистые сопли. Кроме этого, периодически болит голова, снижается вкус и обоняние, отмечается сухость во рту и ротоглотке.
Состояния, при которых отмечаются постоянные выделения, следующие:
- Хронический катаральный ринит.
- Хронический гипертрофический ринит.
- Нейровегетативная форма вазомоторного ринита.
Появление обильных выделений характерно для:
- реакции на пересушенный воздух в помещении: тогда насморк не сопровождается никакими другими симптомами, быстро проходит;
- аллергического ринита;
- начальной стадии острого катарального ринита, который чаще всего возникает при ОРВИ;
- начальной стадии любого синусита: гайморита ли, этмоидита ли, фронтита ли;
- патологии сосудов Киссельбахова сплетения;
- выделения ликвора из полости носа (такое истечение «воды» чаще происходит по утрам, сбрасывая таким образом внутричерепное давление).
Кровянистые выделения из носа характерны для:
- травм носа, за что можно считать повреждение слизистой пальцем, особенно если у человека имеется хронический атрофический ринит;
- хирургических вмешательств в полость носа;
- огнестрельных ранений этой области;
возникая «на пустом месте», без видимых травм, сопли с кровью могут быть проявлением:
- артериальной гипертонии;
- атеросклероза;
- заболевания почек;
- различных патологий свертывающей системы крови;
- ангиомы или папилломы полости носа;
- юношеской ангиофибромы носоглотки;
- рака (опухоль из эпителиальной ткани) или саркомы (опухоль из хряща, кости) полости носа. Предваряют возникновение «насморка» изменение формы носа или лица;
- язвы полости носа, возникшие в результате сифилиса, туберкулеза или других процессов. Сопровождаются эти заболевания своей, специфической симптоматикой: в случае сифилиса вначале будет первичный элемент, затем появится бледно-розовая сыпь по телу. Туберкулез начинается с явлений слабости, утомляемости, потливости. К этому присоединяется кашель, может быть кровохарканье;
- гриппа: в этом случае будет повышена температура, возникнет озноб, в мышцах и костях будет ощущаться боль;
- гипо- или авитаминозов витамина C;
- кровотечений из носа, возникшее вместо менструации (викарные) или вместе с ней (конкометрирующие);
- сочетания слабости сосудов носовой стенки и снижения барометрического давления;
- перегрева организма;
- больших физических нагрузок.
Если поражение – катаральное или гнойное – околоносовых пазух будет сопровождаться головной болью различной локализации, то болью в носу и выделением оттуда гноя проявляются следующие патологии:
- Фурункул . Это нагноение волосяного фолликула, которых много в начальных отделах полости носа. При его появлении отмечается местная болезненность, усиливающаяся при касании носа. Может повышаться температура. Вскрытие фурункула проявляется выделением гноя с примесями крови.
- Перфорация носовой перегородки с нагноением . Такой процесс происходит вследствие травмы носа, невскрытого абсцесса перегородки носа, иногда – атрофического ринита. Кроме боли и выделений гноя других симптомов нет: общее состояние страдает незначительно, головной боли нет.
- Абсцесс перегородки . Здесь будет видна припухлость носа, болезненность при пальпации.
Если боль в носу сопровождается выделениями из носа с кровью, речь может идти о:
- неосложнившейся или только произошедшей перфорации перегородки;
- гематоме перегородки;
- опухоли, локализованной в области перегородки или хрящей носа.
Если боль в носу сопровождается прозрачным отделяемым, это может быть в результате:
- ожога слизистой оболочки каплями или жидкостью горячей температуры;
- механической травмы слизистой оболочки;
- невралгии носоресничного нерва: в этом случае возникают приступообразные боли в носу, в области глаз и лба. Общее состояние не нарушается, а при приступе отделяется водянистый секрет в большом количестве, а также слезотечение. На переносице могут появляться высыпания.
Строение носа у детей несколько отличается от взрослого:
- Все носовые ходы более узкие, а нижняя раковина достает до дна носовой полости. Поэтому даже при небольшом отеке слизистой оболочки ребенку уже трудно дышать. Это особенно плохо у детей до года: при затруднении носового дыхания малыш не сможет сосать грудь или бутылочку.
- Слуховая труба – структура, сообщающая полость носа с ухом, расположена горизонтально. Поэтому при воспалениях в носу, когда нарушено носовое дыхание, создаются отличные возможности для заброса инфицированной слизи в полость уха с инфицированием последнего. Кроме того, дополнить ринит отитом можно, используя для промывания носа детей до 5 лет спреи с мощным пульверизатором (типа «АкваМарис»). У таких малышей оптимально использование солевых растворов в виде капель.
- У детей часто развивается гипертрофия глоточной миндалины (аденоиды). Увеличиваясь в достаточной мере, они способны или механически нарушать отток жидкости из пазух, или становиться местом обитания микробов.
- У детей до 3 лет пластинка, через которую в нос входят обонятельные нервы, – это еще не кость, а плотная соединительная (фиброзная) ткань, которая окостеневает к 3 годам. Из-за разной скорости развития хрящевой и костной тканей перегородки, на ней могут появляться шиповидные или гребневидные разрастания, мешающие дыханию.
- Кавернозная ткань, богатая мышечными венами, полностью созревает к 6 годам.
- В слизистой оболочке перегородки может некоторое время существовать дополнительный обонятельный рудиментарный орган. Он не умеет усиливать обоняние, но может стать источником дополнительных кист и воспалений, которые вызывают выделения из носа у ребенка.
- Затруднение дыхания у детей, когда дышать приходится через рот, вдох становится не таким глубоким, а это уменьшает количество поступающего кислорода и вызывает умеренную гипоксию. Существуя длительно, такой недостаток кислорода приводит к развитию патологических процессов со стороны сосудистой, кроветворной, нервной и других систем.
- В задних отделах перегородки имеется полоска хряща – зона роста. Если ее повредить (например, при хирургических вмешательствах), это может вызвать деформацию перегородки и хрящей носа, которые и создают его внешний вид. Полное окостенение происходит только к 10 годам.
- Гайморовы пазухи хоть и не развиты, но имеются с рождения в виде небольшой щели, и могут воспаляться начиная с 1,5-2 лет. Но гайморит обычно дебютирует, начиная с возраста в 5-6 лет.
- Лобные пазухи могут быть не развиты вовсе (это встречается у 10% людей). Если же воздухоносная полость в этой области формируется, то воспаляться она может, начиная с 5 лет.
- Воспаление решетчатой пазухи (этмоидит) возможно уже с года.
- Воспаление слизистой оболочки клиновидной пазухи (сфеноидит) возможно только после 10 лет.
Учитывая изложенное в предыдущем разделе, чаще всего сопли у ребенка младшего возраста бывают при:
- остром катаральном рините, который вызван вирусами группы ОРВИ;
- аллергическом вазомоторном рините (тогда это, как и в первом случае – жидкие сопли);
- травматизации слизистой оболочки полости носа инородным телом. Это приводит к выделению из носа крови. Если инородное тело было мелким, особо не нарушило дыхание, потому было не замечено и не удалено, могут появляться гнойно-кровянистые выделения;
- слабости стенки сосудов носовой полости;
- заболевания свертывающей системы крови или органов кроветворения. В этом случае, как и в предыдущем, отмечаются периодические носовые кровотечения.
У малышей также могут развиваться синуситы, чаще всего – гайморит. Может появляться и фурункул, и даже карбункул мягких тканей носа, что вызвано расчесыванием его грязными пальцами. Различные же виды хронического ринита (гипертрофический, катаральный) в возрасте до 7 лет развиваются редко.
Лечение выделения из носа зависит от их причины, которую точно может установить только ЛОР-врач, иногда – только с помощью таких дополнительных исследований, как компьютерная томография носа и придаточных пазух. Но первые действия можно сделать и дома, в зависимости от характера соплей.
Если причина выделений неясна, но они прозрачны:
- Как можно чаще промывайте 0,9% раствором натрия хлорида, особенно если есть подозрение на то, что сопли спровоцированы вирусом или аллергеном. Оптимально выполнять это действие как можно чаще, чтобы «вымыть» возможный патоген или аллерген со слизистой оболочки. Дополнительно можно выполнять ингаляции с физраствором с помощью небулайзера. У маленьких детей применение спреев для промывания носа неприменимо вследствие вероятного развития отита при попадании раствора в слуховую трубу.
- Исключите все возможные аллергены, уберите потенциальные аллергены из диеты.
- Выпейте антигистаминное средство (Фенистил, Супрастин, Эриус) в возрастной дозировке.
- Закапайте нос разрешенным по возрасту сосудосуживающим средством. Делать так нужно трижды в день, но не более 3 дней.
При развитии симптомов интоксикации (тошнота, слабость, снижение аппетита) или появлении желтых, белых, зеленых, оранжевых, коричневых или смешанных выделений:
- срочно обратитесь к врачу;
- не грейте область носа;
- для снижения температуры или обезболивании можно принять «Найз» или «Нурофен» в возрастной дозировке. «Аспирин» или ацетилсалициловая кислота недопустимы для применения, особенно в детском возрасте;
- в экстренных ситуациях, когда попасть к врачу в течение этих суток не получится, промывайте нос физраствором или другим солевым раствором, после чего нужно лечь, закапать в ноздрю 2 сосудосуживающие капли, после чего запрокинуть голову, повернуть ее в «больной» бок и полежать так 10 минут. Проделать так с другой ноздрей.
После этого можно капать каплями с антибиотиком: «Ципрофлоксацин», «Окомистин», «Диоксидин». Можно закапывать с теперь открывшимися соустьями раствор фурациллина водный или приготовленные из ампул с антибиотиками капли. Лучше проконсультироваться по этому поводу с ЛОРом хотя бы в телефонном режиме.
источник
П розрачные сопли у взрослого человека, которые могут иметь различную консистенцию – распространенная проблема, возникающая не только на фоне простуды, но также при аллергии и после длительного пребывания на холоде.
Для избавления от симптома необходимо установить его истинную причину, поскольку провоцирующих факторов, может быть множество. При появлении прозрачных выделений из носа можно попробовать избавиться от них собственными силами, но при подозрении на вторичное инфицирование или выраженную аллергическую реакцию затягивать с визитом к доктору не стоит. Это может спровоцировать развитие куда более опасных осложнений.
Все причины, которые вызывают прозрачные сопли, условно можно разделить на две категории – это внедрение в организм патогенных микроорганизмов (вирусов и бактерий) через слизистый эпителий носа и аллергические реакции.
Физиологическая реакция не является опасной и проявляется выделением прозрачной слизи из носа после физических нагрузок или употребления горячей пищи.
Во время активной деятельности у человека учащается пульс, усиливается отделение пота, а кровеносные сосуды расширяются – в результате для полноценного питания ткани слизистой кислородом организм очищает нос от выделений.
Также нет повода паниковать, если прозрачные сопли появились после длительного нахождения на морозе – сосуды сузились, а при попадании человека в тепло его тело отогревается, капилляры вновь расширяются, реагируя на это выделением большого количества секрета.
Обратить внимание на обильные жидкие прозрачные сопли стоит тогда, когда их появление проявляется сезонно, например, осенью или весной. Провоцирующим фактором в развитии аллергического насморка могут стать пыльца растений во время их цветения, уличная или домашняя пыль, шерсть питомцев, тополиный пух и прочие.
Если такой ринит проявляется круглогодично, стоит задуматься о раздражающем факторе, который постоянно находится рядом – это постельные и пылевые клещи, продукты питания и медикаментозные препараты, бытовые химикаты, моющие и парфюмерные средства.
Наиболее же распространенной причиной, вызывающей появление прозрачных соплей, является респираторная инфекция.
Речь всегда идет о начальном этапе, когда болезнь не сопровождается другими симптомами, а на вторые — третьи сутки больной может заметить повышение температуры, ломоту в суставах и першение в горле. Все эти признаки, вкупе с прозрачными выделениями из носа, прямо указывают на ОРВИ.
Отсутствие терапии на начальном этапе заболевания, в сочетании со слабым иммунным ответом, может обернуться присоединением вторичной инфекции, которая будет иметь бактериальную природу и способна спровоцировать развитие синусита. Воспаление может располагаться в любой из околоносовых пазух, а густые прозрачные сопли сменятся секретом белого цвета, а позднее станут желтыми с примесью гноя.
В некоторых случаях выделением прозрачной слизи из носа сопровождается развитой кариозный процесс в полости рта.
Инфекция, локализующаяся в ротовой полости, может распространиться на носоглотку и вызвать воспалительный процесс, сопровождающийся отеком слизистой.
Тем же путем микробы могут попасть в нос из полости воспаленной евстахиевой трубы во время отита.
Для того чтобы подобрать оптимальный вариант избавления от насморка, необходимо установить его истинную природу. Каждая разновидность ринита сопровождается определенными симптомами, на основании которых, плюс на основании клинических исследований, врач выставит диагноз.
Аллергический насморк протекает на фоне следующей симптоматики:
- частое чихание;
- слезотечение;
- зуд, сухость слизистой в носу и ее жжение;
- першение в горле с кашлем;
- частичная утрата обонятельной функции.
Также ринит во время аллергии сопровождается отечностью тканей лица, покраснением глазных яблок и вынужденным дыханием через рот. Если во время обострения болезни сопли имеют жидкую консистенцию и бегут из носа круглосуточно, это явление врачи называют ринореей.
Прозрачные сопли на фоне ОРВИ сопровождаются прочими признаками:
- головные и мышечные боли;
- дискомфорт в горле и кашель;
- ломота в суставах;
- повышение температуры тела до отметки 38-38,5 градусов;
- слабость, потеря аппетита.
Уже по этим симптомам доктор может поставить предварительный диагноз респираторная инфекция, а затем подтвердить его результатами анализов (у больного берутся кровь, моча и мазок из носа на определение типа возбудителя).
Присоединение бактериальной инфекции изменяет клиническую картину заболевания – появляются прозрачные вязкие сопли, которые со временем становятся все более густыми. Измениться может не только консистенция, но и цвет – выделения становятся желто-зелеными, с примесью гноя, прожилками крови и неприятным запахом (обычно такая симптоматика характерна в осложненной стадии — при гайморите и синусите).
Если инфекция вызвана кариесом, об этом будет говорить не только наличие соплей, но и воспаление десен, острые зубные и головные боли. При насморке, спровоцированном отитом, пациенты жалуются на прострелы в ухе, слабость и недомогание, а также на повышение температуры.
Начинать терапию насморка желательно сразу, до появления признаков обострения болезни (повышения температуры, кашля и развития гайморита) и перехода ее в бактериальную форму. Чем раньше начато лечение, тем более быстрых и стойких результатов можно добиться.
Далее будет рассмотрено несколько самых эффективных способов избавления от прозрачных соплей различной консистенции в домашних условиях.
Полную инструкцию о том, как в кратчайшие сроки вылечить насморк на разных его стадиях — читайте здесь.
Первое, с чего всегда начинается лечение насморка – это промывания носа солевыми растворами. Процедура позволяет очистить назальные ходы от прозрачной слизи, и одновременно предотвращает наслоение вторичной инфекции (развития гайморита и синусита).
Солевые растворы не являются лекарством в прямом смысле слова, но приносят неоценимый эффект на начальной стадии насморка. Сопли вместе с бактериями вымываются из носовой полости, что уменьшает их количество и позволяет иммунитету эффективней бороться с возбудителем.
Раствор можно приготовить самостоятельно, размешав столовую ложку соли в литре теплой воды, либо приобрести в аптеке с оптимальным содержанием соли. Эффективность показали: Маример, Аквалор, Аква Марис, Хьюмер и Долфин.
Для достижения лучшего эффекта, процедуру рекомендуется проводить не реже 3-4 раз в сутки. После процедуры необходимо осторожно высморкаться, очищая поочередно каждую ноздрю.
Чтобы лечение жидкого насморка стало еще эффективней — применяются иммуномоделирующие и антибактериальные капли. Первые усиливают действе нашего собственного иммунитета (применяются при вирусном происхождении насморка), а вторые действуют напрямую на стенки бактерий, разрушая их. Полный гид по препаратам читайте здесь.
К группе иммуностимуляторов относятся:
- Гриппферон;
- Ингарон;
- Назоферон;
- ИРС-19;
- Арбидол в таблетках.
- Деринат в форме инъекций. (назначается при тяжелом течении вирусной инфекции).
На первой стадии насморка, подбирают антибактериальные капли максимально широкого спектра действия, поскольку возбудитель еще не известен. Препаратами выбора становятся: Амоклав, Аугментин, Сефпотек, Изофа, Полидекса.
Если симптомы не проходят в течении 5-7 дней, или сопли становятся обильней, меняют цвет на белый, возникает отек (заложенность), применяют Протаргол, Мирамистин и Колларгол .
Это мощные антибиотики на основе коллоидного серебра которые подсушивают и дезинфицируют раздраженную слизистую и оказывают противовоспалительный эффект. Применение ограничивается 5-7 днями.
Нужно сразу оговориться, что прогревающие процедуры противопоказаны пациентам с повышенной температурой и признаками бактериальной инфекции (густые желто-зеленые сопли, головные боли).
В такой ситуации прогревание переносицы может дать обратный эффект – тепло провоцирует усиленные рост и размножение микробов.
Процедура способствует притоку крови (а значит и иммунных клеток) к области воспаления, что ускоряет гибель патогенных микроорганизмов.
Для ее проведения, необходимо взять стакан крупной соли, разогреть ее на сковороде и завернуть в плотную ткань, а лучше набить ею тугой мешочек (хорошо подойдет носок). Два таких мешочка прикладывают к крыльям носа или переносице и держат в течение 10-15 минут, пока соль не начнет терять температуру. Проводить процедуру рекомендуется 2 раза в сутки, используя каждый раз новую порцию соли.
Проведение ингаляционных процедур поможет восстановить пораженную слизистую носа, восстановить ее функции, избавиться от соплей и облегчить дыхание.
Для ингаляции можно использовать следующие вещества:
- Эфирные масла эвкалипта, пихты, облепихи, персика.
- Физиологический или солевой раствор.
- Отвары лечебных растений – мяты, ромашки, эвкалипта, шалфея, подорожника.
Если ингаляция проводится с эфирным маслом, несколько капель растворяются в горячей, но не обжигающей воде, а больной дышит над паром, накрывшись полотенцем. Аналогично проводятся процедуры с отварами трав и солевым раствором. Температура пара не должны превышать 45-50 градусов.
Если прозрачные сопли беспокоят более недели и не проходят, несмотря на регулярные терапевтические приемы, необходимо обратиться к отоларингологу . Если патологий со стороны носоглотки выявлено не будет, доктор может направить пациента к узким специалистам – аллергологу, иммунологу, стоматологу.
Если причина патологии, не связанна напрямую с заболеваниями носа и околоносовых пазух, лечение должно быть не просто симптоматическим, но направленным на устранение первопричины:
- при аллергическом насморке проводятся кожные пробы для выявления раздражителя, затем пациенту назначается антигистаминное или гормональное лечение, с одновременным ограничением контакта с аллергеном;
- воспаление носа, вызванное кариозным очагом во рту, лечится с помощью избавления от источника инфекции, то есть санацией ротовой полости;
- если ринит спровоцирован отитом среднего уха, терапия должна начинаться с антибактериальных препаратов, локализующих воспалительный процесс.
Таким образом, затянувшийся насморк можно вылечить, используя только комплексный подход, который не возможен без очного диагноза у врача. Если не сделать этого вовремя – хронический характер может приобрести не только насморк, но и патология, вызвавшая его (аллергия или воспаление соседнего органа).
Насморк – это защитная реакция организма, призванная очистить полость носа от вражеских агентов (бактерий, вирусов и аллергенов) путем усиленной продукции слизи. Но переход этого механизма в патологический нуждается не только в своевременном лечении, но и в профилактике.
Какие меры можно предпринять, чтобы уменьшить риск развития ринита в будущем:
- избегать длительного пребывания на холоде и сквозняках;
- одеваться по погоде;
- увлажнять воздух в помещениях, где он пересушен отопительными приборами;
- не находиться слишком близко к включенным кондиционерам;
- промывать нос изотоническим солевым раствором хотя бы 2-3 раза в неделю;
- во время насморка не пользоваться носовыми платками (только бумажными полотенцами);
- вовремя лечить воспалительные процессы во рту, горле, ушах.
В период распространения респираторных инфекций стоит избегать мест, где скапливается большое количество людей, а при невозможности этого сделать – надевать марлевую повязку. Немаловажную роль в профилактике насморка играет закаливание, здесь на помощь придут прохладный или контрастный душ, полноценный отдых, прогулки на свежем воздухе.
Каким бы безобидным явлением не казались сопли, даже если они прозрачные и не напоминают по виду патологические, визит к доктору не будет лишним. Особенно внимательно должны относиться к проблеме пациенты с аллергической предрасположенностью и имеющие слабый иммунитет. Также не стоит тянуть с визитом к врачу, если насморк не проходит на протяжении 5-7 суток, при должном лечении.
источник
Период с момента полового созревания девушки до угасания репродуктивной функции обязательно сопровождается секрецией из влагалища. Наиболее часто наблюдаемые слизистые выделения у женщин как сопли, при определенных условиях считаются нормой. Но не исключены нарушения, которые требуют терапии.
Особенность организма, влияние гормонального фона или возраста, ИППП, хирургическое вмешательство — перечень некоторых причин появления у женщин слизистых как сопли выделений. Рассмотрим наиболее распространенные из них и определимся когда признак является поводом для посещения гинеколога.
Выделение субстанции из половых путей можно отнести к очистительному механизму, выводящему из детородных органов «отработанные материалы». По составу бели представляют собой:
- Отмершие клетки, самопроизвольно отторгнутые маткой и выводимые через маточные трубы и влагалище.
- Невоспалительный выпот, скапливающийся в кровеносных и лимфатических сосудах.
- Различные микроорганизмы, формирующие микрофлору, но изжившие себя.
- Увлажняющую, обволакивающую и защищающую слизь, производимую шейкой матки и «омывающей» маточные полости (цервикальная жидкость).
Выделения из влагалища как сопли, не должны вызывать беспокойства, если они:
- прозрачные (бесцветные);
- имеют беловатые прожилки;
- оставляют желтый след на ежедневной прокладке после подсыхания;
- без запаха или слегка кислые;
- не вызывают дискомфорт (жжение, зуд, боль);
- тягучие без комков и плотные сгустки гноя;
- отмечаются несколько часов или дней.
Исходя из установленной гинекологами нормы, объем выделений прозрачной слизи без сторонних ароматов не должен превышать 4 мл в сутки (одну чайную ложку). Если же порог незначительно превышен, но не наблюдается изменения в иных параметрах, то подобное явление можно отнести к особенности функционирования детородных органов.
На фото нормальные выделения женской слизи:
Присутствие очень обильных слизистых выделений у девочек не соответствует норме. Обусловлено это тем, что перед достижением полового созревания яйцеклетка находится в стадии формирования и активного развития, а значит, гормон эстроген только готовится к выработке.
Такая субстанция — предвестник становления менструального цикла. После того как девочка репродуктивно «оформилась» и стала девушкой, она будет присутствовать постоянно, меняя интенсивность и насыщенность в зависимости от фаз цикла.
Внешний вид и объем отделяемого зависит от преобладания того или иного гормона в конкретной фазе цикла. Такая секреция допускается до, и после месячных.
- В начале менструального цикла после ежемесячной кровопотери большинство девушек замечают на прокладке вязкую липкую слизь, иногда с примесью крови, поэтому не исключен розовый или светло-красный оттенок. Обильные слизистые выделения после скудных месячных иногда означают беременность.
- В середине цикла происходит овуляция, которая сопровождается максимальным количеством эстрогена. Этот гормон делает отделяемое обильным, а также снижает его вязкость, чтобы облегчить путь сперматозоидам к яйцеклетке, одновременно может тянуть низ живота. Однако, не у всех женщин в это время отмечается разжиженная консистенция слизи.
- Ближе к концу менструального цикла гормональный фон стабилизируется, секреции все меньше, она становится прозрачной, иногда слегка белой, по консистенции напоминает крем или даже холодец. За несколько дней до месячных секрет может снова появиться, поэтому не исключены выделения как прозрачная слизь, тянущаяся между пальцами.
Если отмечается задержка, а вместо месячных появились выделения очень похожие на сопли, то нельзя исключать беременность. Уровень гормона пролактина повышается в организме, вызывая более густую секрецию, которая защищает половую систему женщины и плод от вредоносных бактерий и инфекций. В это время также не исключена коричневая или розовая слизь из влагалища, свидетельствующая о закреплении плодного яйца в полости матки.
Во втором триместре (с 14 по 27 неделю) небольшое количество подобных выделений указывает на нормальное течение периода гестации. Когда их объем увеличивается, льются как вода, то есть угроза преждевременных родов, особенно если присутствуют сгустки крови.
А вот на поздних сроках (9-й месяц) появление обильных и сильно вязких выделений при беременности, чаще всего связано с отхождением слизистой пробки, которая указывает на приближение родов. Возможно присутствие небольших кровяных сгустков, но обильная кровопотеря требует немедленного медицинского вмешательства.
Сначала в секреции присутствует кровь, которая свидетельствует об очистке организма. Через 6–8 недель начинают появляться слизистые выделения как сопли с жидкой и прозрачной структурой. Если женщина кормит ребенка грудью, то секреция становится более густой из-за повышенного пролактина, который также откладывает начало первых месячных после беременности.
Хирургическое вмешательство часто сопровождается послеоперационной кровянистой или коричневой секрецией. Спустя время ее сменяет слизь, свидетельствующая о полном заживлении всех микроповреждений. Поэтому не стоит беспокоиться, если подобная секреция без запаха и зуда появляется после данных манипуляций:
- радиоволновое прижигание эрозии;
- процедура выскабливания;
- кесарево сечение;
- искусственное прерывание беременности;
- удаление новообразований;
- конизация шейки матки.
Поначалу идут красные или коричневые обильные выделения, которые постепенно будут становиться прозрачными и густеть, напоминая слизь. Не исключены некоторые болевые ощущения, но они проходят со временем.
При климаксе тягучие выделения у женщин как сопли не являются признаком проблем со здоровьем, если отсутствуют зуд, жжение или покраснение. Позже, женщина в климаксе наблюдает все меньше влагалищной секреции из-за низкой выработки половых гормонов.
Если женщина принимает гормональные препараты, то они могут повлиять на вагинальный секрет, увеличить его количество или незначительно изменить консистенцию, но не более.
Как перед, так и непосредственно во время полового акта, возбуждение женщины сопровождается выработкой влагалищного секрета. Простимулированная мозговыми импульсами, спровоцированными интимным моментом, матка производит большое количество прозрачных слизистых вагинальных выделений без присутствия запаха, именуемых «смазкой». Подобная субстанция помогает предотвратить травмирование внутренних поверхностей и избежать возникновение дискомфорта.
После окончания соития организм перестраивается, а значит, и жидкости меняют качественные и количественные свойства. Интимная близость, происходящая с использованием презерватива, влечет за собой выработку кремообразной субстанции белого или блекло-желтоватого цвета. По прошествии нескольких часов секрет теряет окраску, приобретая насыщенные оттенки и обретая заметную густоту.
Смена полового партнера является стрессом для репродуктивных органов женщины. Секреция является внешним ответом на вторгающуюся во внутреннюю полость новую микрофлору. Выделения становятся обильными приобретают густую, вязкую, непрозрачную консистенцию. Подобная тенденция связана с адаптацией вагинальной флоры под новые бактерии и грибки, присутствующие у мужчины. Иногда обильные жидковатые выделения в виде светлых сгустков говорят об отторжении и несовместимости партнеров. Подобные проявления случаются редко. Они не критичны, поскольку исчерпают себя со временем. А вот частая смена партнеров способна привести к патологиям шейки и маточных труб и потребует впоследствии длительного лечения.
Прием гормоносодержащих лекарств оказывает огромное влияние на работу надпочечников и функцию щитовидной железы. Это отражается и на репродуктивной системе женщины. Будь то лекарственные препараты или контрацептивы на гормональной основе, они снижают способность организма к овуляции. Данная тенденция выражается в уменьшении объемов слизи. Стоит учесть, что подобное явление не должно сопровождаться дискомфортом, зудом, жжением или припухлостью в паховой области. Если подобная симптоматика имеет место, необходимо незамедлительно обратиться к врачу, ведь гормональные препараты оказывают прямое воздействие на влагалищную микрофлору.
Нередко выделение слизи у женщин, которое не соответствует норме, вызвано такими проблемами:
- попадание инфекции во влагалище;
- хронические грибковые заболевания;
- последствия операции;
- неправильно подобранная гормональная терапия;
- снижение иммунитета;
- изменение микрофлоры влагалища;
- патологические процессы в репродуктивной системе.
В каждом отдельном случае помимо выделяемой слизи, женщина будет отмечать дополнительную симптоматику, доставляющую дискомфорт. Но на ранних стадиях заболеваний она может отсутствовать и тогда первым сигналом будет именно видоизмененная секреция.
Прямым указанием на проблемы со здоровьем выступают вагинальные выделения, которым присущи следующие особенности:
- насыщенный цвет (желтый, зеленый, коричневый, алый);
- большая продолжительность (отмечаются более трех или четырех дней);
- неоднородная консистенция (комочки, сгустки крови, куски гноя);
- резкое повышение температуры;
- общее недомогание;
- высыпания на наружных половых органах;
- систематическое жжение и зуд в зоне промежности;
- боли в районе поясницы и живота;
- пенистая или творожистая консистенция;
- неприятные ощущения во время подмывания.
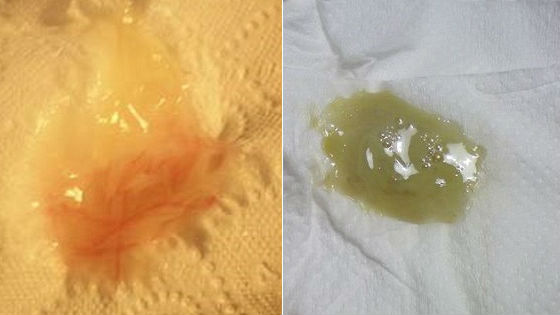
На фото примеры патологического секрета:
Постоянные выделения в значительном количестве, даже без неприятных ощущений, свидетельствуют о нарушениях в микрофлоре влагалища женщины. Без своевременной диагностики и правильно подобранного лечения снижаются защитные функции, создавая благоприятные условия для различных инфекционных и грибковых заболеваний.
Не меньше, чем объем и консистенция секрета, о процессах, происходящих в половых органах женщины, свидетельствует и его цвет.
Отделяемое говорит о наличии запущенной венерической инфекции. Сопровождаются характерным, гнилостным запахом, жжением и зудом в зоне промежности. Иногда дополняются болями внизу живота и аллергическими высыпаниями в области подмышек.
Белые слизистые выделения без запаха не спровоцированы заболеваниями репродуктивной системы, и вполне могут быть физиологической нормой, если речь идет о следующем:
- начало работы яичников (половое созревание);
- конкретный отрезок ежемесячного цикла;
- выделения при сексуальном возбуждении и половом акте;
- перенесенный стресс;
- резкая смена климата;
- реакция на средство интимной гигиены;
- использование ЗГТ или ОК;
- беременность;
- подготовка организма к родам;
- кормление ребенка грудью;
- климакс.
Появление насыщенного белого цвета, творожистой консистенции и неприятного запаха указывает на молочницу. Женщина в таком состоянии ощущает зуд и жжение, а также не исключена отечность внешних половых органов.
Хронический кандидоз опасен тем, что симптоматика не носит систематического характера, проявляясь только в период обострений, на фоне слабого иммунитета или продолжительного лечения антибиотиками. Особую осторожность следует проявить беременным женщинам, которым приносит дискомфорт появление выделений как сопли белого цвета, поскольку молочница может передаться ребенку во время родов.
Почему у женщин выделяется желтая слизь как на фото выше? Нередко их возникновение указывает на инфекционные заболевания или воспалительные процессы. Для такого состояния характерно:
- большое количество секреции и сгустки;
- присутствие гноя;
- повышение температуры тела;
- пенистая консистенция;
- режущие боли в районе живота или поясницы;
- резкий неприятный запах (гниль, рыба);
- боль при мочеиспускании (подозрение на цистит);
- неприятные ощущения во время секса и желтые выделения после секса, непроходящие сами собой.
А также желтый оттенок секреции врачи связывают с аллергией и начальным периодом приема ОК.
Каждый тип инфекционного заболевания сопровождается характерной вагинальной секрецией:
- Обильное количество соплеобразной субстанции серого цвета, которая пахнет рыбой (гардренеллез).
- Желеобразный или водянистый секрет на фоне возникновения пузырьков на половых губах (генитальный герпес).
- Большое количество желтоватых или зеленоватых выделений с гноем (трихомониаз).
- Наличие прозрачной слизи с очень неприятным и резким ароматом (уреаплазмоз).
- Обильный слизисто-гнойный секрет с запахом или без него (хламидиоз).
Чаще всего розовый цвет свидетельствует о следующем:
- начало или окончание менструального цикла;
- эндометрит, при наличии неприятного запаха;
- эрозия шейки матки на ранней стадии;
- внутренние микротравмы вследствие неправильного расположения спирали, тампона или во время интимной близости;
- угроза выкидыша, в сочетании с тянущей болью внизу живота и резкими спазмами в пояснице в период беременности;
- развитие опухоли, когда присутствуют слизистые выделения с кровяными прожилками в менопаузе.
Во время менструации женские выделения с коричневым оттенком напоминающие сопли являются физиологической нормой, а вот длительная сукровица с примесью слизи может свидетельствовать о таких состояниях:
- внутреннее кровотечение;
- острый воспалительный процесс в матке;
- патология кровеносных и лимфатических сосудов во внутренних полостях или маточных трубах;
- эндометрит в период обострения;
- полипы;
- отторжение спирали;
- внематочная беременность;
- угроза выкидыша на раннем сроке периода гестации и преждевременном отслоении плаценты на более позднем.
Проявление физиологической нормы, свидетельствующее о корректном функционировании репродуктивных органов — прозрачные и слизистые выделения. Если же подобный секрет отягощен болями, неприятным запахом или объемами, в разы превышающими норму — это серьезный повод для обращения к специалисту. Подобные проявления могут выступать как симптомы венерических заболеваниях или серьезных патологий матки, требующих выскабливания или чистки.
источник