В силу не до конца сформированного иммунитета детский организм уязвим перед патогенными агентами, которые, воздействуя на слизистую носа, вызывают ее воспаление (насморк). Нередко возникает ситуация, при которой скопившиеся выделения в носу не выходят наружу.
Лечением соплей по задней стенке у ребенка нужно заниматься с первых дней. Отсутствие адекватной терапии может спровоцировать развитие серьезных патологий носоглотки, дыхательных путей.

Провокаторами заболевания становятся вирусы (риновирусы, коронавирусы), бактерии (стафилококки, стрептококки), различные аллергены. Иногда симптомы ринофарингита указывают на развитие кори, краснухи, скарлатины.
Факторы, способствующие возникновению болезни:
- отит среднего уха;
- синусит, аденоидит, гайморит, ринит, фарингит, хронический тонзиллит;
- нехватка витаминов;
- переохлаждение или перегрев;
- искривление носовой перегородки;
- снижение иммунитета;
- новообразования (назальный полип);
- увеличение аденоидов;
- инородные предметы.
Кроме этого, в развитии патологии играют роль неблагоприятные условия проживания — сухой, теплый воздух в помещении, плохая экология. У взрослых причиной могут быть ненадлежащие условия труда, курение, гормональные сбои.
Пренебрежение достаточным питьевым режимом, злоупотребление сосудосуживающими препаратами, физическое и эмоциональное переутомление также становятся частой причиной возникновения характерных симптомов.
Сопли по задней стенке у детей могут стекать из-за неумения сморкаться (сопли не высмаркиваются). Возможно, родители неправильно проводят гигиену носовых ходов.
У новорожденных ноздри слишком узкие, носоглотка не приспособлена к условиям внешней среды. Слизистая оболочка выделяет слизь, которая может вытекать как назад, так и вперед — это физиологическая особенность.
В редких случаях развитие патологии не связано с воспалением носоглотки. Причиной могут быть заболевания легких, пищевода, желудка. Если отоларинголог не увидит проблем по своей спецификации, то может понадобиться консультация других врачей.
С клинической картиной обычного ринита знакомы все родители, однако, стекание соплей по задней стенке у ребенка определить по внешним признакам невозможно.
Характерным симптомом патологии является рефлекторный кашель, возникающий из-за раздражения рецепторов слизистой оболочки верхних дыхательных путей. Малыш кашляет преимущественно во время сна (в лежачем положении мокрота скапливается на задней стенке носоглотки и не находит выхода).
Выделяемый секрет проходит через рвотный центр, что нередко провоцирует рвоту.
Другие симптомы заднего ринита:
- дискомфорт в горле (зуд, жжение);
- осиплость, охриплость голоса;
- снижение аппетита;
- повышенная температура тела, тошнота;
- затрудненное дыхание, храп;
- заложенность носа;
- неприятный запах изо рта.
Дети до года особенно сложно переносят заболевание — в силу того, что не могут рассказать о своих беспокойствах (становятся очень капризными). Сопли, стекающие по задней стенке горла, мешают крохе спать (отсюда раздражительность) и есть. Иногда фиксируется полный отказ от пищи, что негативно влияет на общее состояние и развитие.
У взрослых патология возникает нечасто, сопровождается наименее выраженной клиникой, нежели у детей.
Доктор Комаровский, рассказывая, что делать, если у ребенка постоянно текут сопли в горло, акцентирует внимание на том, что лечение нужно начинать не с применения лекарственных препаратов.
Первым делом необходимо создать максимально комфортные условия для выздоровления:
- Оптимальная температура воздуха в помещении, где находится больной ребенок, должна быть в пределах 18–20 °C.
- Поддержание влажности воздуха на уровне 50–70% не позволит соплям засыхать и стоять комом в горле. Можно приобрести специальный увлажнитель или развешивать мокрые полотенца, распылять воду из пульверизатора, проводить часто влажную уборку (особенно актуально в отопительный сезон, летом).
- Проветривание помещения и прогулки на свежем воздухе помогут ребенку быстрее справиться с болезнью.
- Немаловажно соблюдать режим обильного теплого питья, пища должна быть легкоусвояемой.
Основным методом лечения соплей, стекающих по задней стенке горла, является промывание носовой полости солевым раствором. Такие манипуляции очищают ходы от выделений и патогенов, способствуют увлажнению слизистой оболочки, облегчают дыхание. Может использоваться препараты на основе морской воды (Аквамарис, Аквалор), аптечный физиологический раствор или солевой, приготовленный в домашних условиях.
Детям до трех лет назначаются средства в форме капель. Сильный напор лекарства, который обеспечивают спреи, может спровоцировать развитие отита среднего уха.
Исключением являются лишь антибактериальные препараты, требующие определенной дозировки.
Хорошо увлажняют слизистую оболочку носа масла оливы, облепихи, персика, ингаляции с физраствором, минеральной водой Боржоми (предварительно нужно выпустить газы).
С целью антисептики, подавления развития патологического процесса, выполняются полоскания горла (солевой раствор, настои календулы, ромашки, зверобоя, эвкалипта). Детям с трех лет можно применять аэрозоли и спреи для орошения зева (Тантум Верде, Каметон), таблетки для рассасывания (Граммидин). Пастилки и леденцы могут использоваться после достижения пятилетнего возраста (Исла-минт).
При сильной заложенности врач назначает сосудосуживающие капли в нос на короткий срок (Називин). Курс применения составляет не более 5 дней со строгим соблюдением дозировки, поскольку данная группа назальных препаратов способна вызывать привыкание. Доктор Комаровский рекомендует без крайней необходимости их не использовать.
Важно правильно закапывать лекарства — так, чтобы средство попало на свод носоглотки. Для этого нужно ребенка уложить на спину, попросить малыша (показать как) сильно запрокинуть голову назад. После манипуляции нужно оставаться в таком положении еще несколько минут чтобы препарат начал действовать.
Если заболевание сопровождается повышением температуры тела, болью в суставах, общей слабостью необходимо принимать противовоспалительные препараты (Нурофен, Панадол).
Для снятия отека, уменьшения симптоматики, снижения агрессивности аллергенов используются антигистаминные средства (Зодак, Эдем).
При сухом кашле от соплей у взрослых и детей применяются муколитические средства (способствуют разжижению мокроты), отхаркивающие (обуславливают выведение слизи) — Бромгексин, Синекод.
Острая бактериальная инфекция горла требует применения антибактериальных препаратов системно (подбираются с учетом чувствительности возбудителя, выявленного при посеве — Зиннат, Сумамед, местно — Изофра, Полидекса).
Диоксидин ребенку может применяться в виде капель в нос (обладает выраженным антибактериальным, антисептическим действием). Чаще назначается в комплексе с другими препаратами (адреналин, гидрокортизон).
Увеличивают сопротивляемость организма перед патогенами, способствуют скорейшему выздоровлению витаминные комплексы, подобранные согласно возрасту ребенка (Пиковит, Алфавит).
Хирургическое вмешательство может понадобиться, если заболевание развивается на фоне увеличенных аденоидов, искривления носовой перегородки, наличия полипов.
Кроме дискомфорта малыша сопли, стекающие по задней стенке, опасны тем, что могут спровоцировать различные заболевания ЛОР-органов (горла, уха), дыхательной системы — синусит, тонзиллит, бронхит, пневмонию, астму, ангину и другие.
Проглатывая длительное время слизь, содержащую патогенные микроорганизмы, ребенок подвержен заболеваниям желудочно-кишечного тракта. Бактерии способны проникать в кровь, вызывая общую интоксикацию организма, что угрожает не только здоровью, но и жизни.
Сопли, стекающие по задней стенке, требуют незамедлительного лечения. Родители могут начинать терапию самостоятельно, промывая ребенку нос, обеспечивая условия для выздоровления. Если состояние не улучшается после 3 дней, необходимо обязательно обратиться к врачу, иначе негативных последствий не избежать.
источник
Сопли по задней стенке зачастую возникают из-за нарушения в выводе жидкостей. Обезвоживание организма компенсируется воздействием слизистой, которая способствует активному выделению соплей. Патология у детей может свидетельствовать о серьезном заболевании или осложнениях, вызванных медикаментозными средствами во время долгого их приема. Избавление от заболевания в этом случае должно быть незамедлительным.
Возникновение заднего ринита нельзя отнести к обычному насморку, так как в заболевание втянута задняя стенка. Возникшая патология может являться не зависящей от других факторов проблемой или быть вызвана другими заболеваниями.
Традиционно считается, что насморк такого рода возникает из-за вирусов. Слизистая носовой полости поражается бактериями, что приводит к их размножению и распространению по всему организму. Пониженный иммунитет – основной симптом патологии.
Дополнительно на возникновение заболевания могут повлиять следующие факторы:
- Аллергическая этимология насморка.
- Перенесение больным ранее ринита и отсутствие необходимой терапии.
- Переохлаждение.
- Недостаток витаминов в организме.
- Аденоидит.
- Сосудосуживающие капли, негативно влияющие на течение насморка при длительном приеме.
- Неблагоприятные условия окружающей среды.
- Искривления перегородки носа.
- Пониженная влажность.
Ребенок может пострадать от заднего ринита из-за неумения высмаркиваться. На возникновение патологии могут повлиять родители малыша, когда неправильно очищают носовые проходы.
Заболевание оказывает негативное влияние, сказываясь на верхних дыхательных путях. Иммунитет отдельного человека, агрессивность инфекционного агента и особенности в организме сказываются на клинической картине.
Симптоматика соплей по задней стенке:
- Частое чихание пациента.
- Усиление кашля, особенно в ночное время.
- Проблемы с носовым дыханием.
- Изменение голоса, боли в горле.
- Возникновение лихорадки. Характерно при протекании заболевания у ребенка: взрослый человек не испытывает соответствующего симптома.
- Слезы.
Младенцы аналогичным образом испытывают дискомфорт при стекании густой слизи по стенке глотки и закладывании носа. Прогрессирование рвотного рефлекса является рефлекторной реакцией организма на соответствующие изменения. При аллергической этимологии заболевания признаки сопровождает отек и набухание слизистой, покраснение носовой полости и глаз.
Ярко выраженная интоксикация добавляет к основным симптомам болезненные ощущения в горле, появляются неприятные запахи, чувствуется ослабление организма, рядом находящиеся лимфатические узлы увеличиваются.
Постназальное затекание сопровождается несколькими признаками, имеющими схожесть с проявлением симптомов других патологий:
- Аллергия на раздражители окружающей среды.
- Хронический бронхит.
- Инфекционные заболевания.
- Астма.
- Синусит.
- Острая респираторная вирусная инфекция.
Визуальный осмотр может не дать необходимых результатов. Точный диагноз ставится специалистом после полного обследования и сдачи нужных анализов. В диагностику могут входить процедуры:
- Ларингоскопия.
- Риноскопия.
- Сдача слизи на соответствующие анализы.
- Исследования характера кашля.
- Анализ крови.
- Эндоскопия.
- Фарингоскопия.
При точной диагностике можно будет избавиться от досаждающих симптомов в считанные дни. Пациент перестанет страдать от лихорадки и сможет наладить режим сна, из списка симптомов будут вычеркнуты головные боли.
Когда сопли стекают по задней стенке, дискомфортные ощущения в организме неизбежны. Маленький ребенок не в состоянии будет рассказать о проблеме родителям, поэтому нередко станет напоминать о себе частыми капризами. Нарушение режима питания малыша, затруднения в заглатывании пищи и частые попытки срыгнуть ее – основные симптомы заболевания. В этом случае у ребенка часто возникает неспокойное состояние, нарушается режим сна и понижается общее самочувствие.
Дискомфорт – не единственная причина негативного влияния накапливаемой слизи. Заболевание провоцирует другие патологии, связанные с дыхательной системой:
- Пневмония.
- Воспаление бронхов.
- Синусит.
- Аденоидит.
Угроза примет колоссальный масштаб в случае, если больной игнорирует симптомы и не прибегает к необходимому лечению. В слизи содержатся болезнетворные микроорганизмы, которые имеют возможность через заглатывание проникнуть дальше в организм. Так, бактериям открывается доступ к пищеварительной и дыхательной системе.
Проникновение микроорганизмов в кровь может послужить причиной интоксикации.
Специалист может помочь с подбором методов и принимаемых мер для лечения патологии. В первую очередь выявляется первопричина заболевания, которая послужила развитию недуга. Отталкиваясь от нее, врач назначает необходимые медикаментозные препараты и процедуры, помогающие восстановиться микрофлоре организма. Бактериальные инфекции серьезного характера могут потребовать приема антибиотиков.
Прием без консультации врача сильнодействующих препаратов, особенно детьми, является опасной процедурой. К таким средствам прибегают после тщательной диагностики и обращения к специалисту.
Антибиотики ребенку до года назначаются в крайнем случае после сдачи всех необходимых анализов и обследования малыша. При назначении препаратов такого уровня придерживаться курса необходимо вплоть до полного выздоровления, а не до появления первых улучшений.
Если причина кроется в аллергии, прописываются антигистаминные препараты. Возрастная категория пациента влияет на дозировку выбранного средства. Чем старше больной, тем больше действующих веществ должен получить организм. При неправильном подборе дозы медикаментозные средства нанесут вред.
Цель терапии – избавление от воспалений и вывод токсинов в ускоренном темпе из организма пациента. Существует несколько передовых методик, которых придерживаются специалисты при назначении лечения:
- Медикаментозные препараты. Часто врачи советуют пользоваться сосудосуживающими каплями, снимающими симптомы и избавляющими от дискомфорта пациента. Такое средство положительным образом влияет на слизистую, увлажняя ее. На течении заболевания хорошо сказывается промывание. Для этого используют антисептические растворы.
- Народная медицина. Больным частым образом помогают травяные отвары, которые можно делать самому и которые помогают укрепить иммунную систему и снять воспаление.
- Процедуры. Теплые ингаляции и ультравысокочастотная терапия помогают справиться с болезнью в кратчайшие сроки. Микроциркуляция благодаря этим процедурам приходит в норму.
Лечение заднего ринита у ребенка происходит аналогичными медикаментами. Часто регулярные отеки слизистой служат причиной назначения противоаллергических препаратов, помогающих снять воспаление. Если этимология насморка имеет бактериальный характер, предпочтение отводится антибиотикам.
Использование сосудосуживающих капель зачастую может обернуться серьезными последствиями и осложнениями, если не подходить к их подбору осторожным образом. Лечить ребенка такими препаратами стоит после приема у специалиста. Необходимо также обратить внимание на инструкции к медикаментозным средствам.
Промывание носа осуществляется аналогичным раствором, что и промывание горла. Ребенку в возрасте двух и менее лет необходимо капать средства с помощью пипетки. Резиновую грушу для вымывания слизи используют для пациентов старше.
Педиатр, основываясь на сданных анализах, назначит необходимые препараты. Иногда иммунитет ребенка требует к себе особого внимания, поэтому назначаются иммуностимулирующие средства.
К назначению антибиотиков прибегают редко, но вероятность их приема существенно возрастает, если сопли стекают по задней стенке горла и обладают зеленоватым цветом. Снятие отека осуществляется с помощью антигистаминных препаратов, выпускаемых в форме капель или сиропов. Если ребенок старше, то прописываются таблетки и капсулы.
Препараты, назначаемые врачом в качестве терапии к заболеванию:
- Антигистаминные средства. Воздействуют на воспаление, служат для снятия отека и подавления агрессивных агентов в случае аллергической реакции.
- Жаропонижающие препараты. Применяются для снятия температуры, лихорадки у ребенка. Зачастую назначают в случае ломоты в суставах и головных болях.
- Сосудосуживающие средства. Хорошо воздействуют на общее самочувствие, позволяют снять отечность и воспаления. Благодаря каплям появляется возможность снова дышать через нос, прекращается стекание соплей по задней стенке.
- Антибиотики. Прописываются врачом в случае бактериального насморка.
- Витамины. Дают организму необходимые вещества, повышающие иммунную систему.
- Муколитики. Служат для отхаркивания, избавляют от мокроты.
На восстановление организма большое влияние оказывает среда, в которой содержится ребенок. Родителям необходимо создать все условия, чтобы малыш чувствовал себя лучше. Пару раз в день необходимо прибегнуть к влажной уборке в помещении, увлажнять воздух, проветривать комнату. Прогулки, питьевой режим и правильная еда помогут быстро восстановиться детскому организму и улучшить самочувствие.
Существует несколько профилактических мер, позволяющих исключить задний ринит из списка возможных заболеваний и для ребенка, и для взрослого человека. Некоторые моменты нуждаются в особом внимании:
- Полноценный и правильный режим питания.
- Незамедлительное лечение в случае возникновения симптомов заболевания, консультация у специалиста для подбора медикаментов.
- Влажный воздух.
- Закаливание организма, повышающее иммунитет.
- Избегание переохлаждения.
Контакт с больными, страдающими от патологий вирусного характера, необходимо сократить до минимума.
Вид ринита, при котором сопли начинают течь по задней стенке, не относится к опасным угрозам для жизнедеятельности человека. Но любая патология при несвоевременном лечении способна обернуться осложнениями. Обращение к врачу на начальных этапах заболевания из-за этого крайне важно.
Доктор Комаровский считает, что комфортные условия, в которых содержится малыш, служат на пользу в ходе лечения. Благодаря им нормализуется дыхание пациента и обеспечивается спокойный сон:
- Проветривание комнаты несколько раз в день, влажная уборка.
- В помещении должно быть порядка двадцати градусов, что является оптимальной температурой.
- Необходимо поддерживать от 50 до 70% влажности в комнате.
Предотвращению появления соплей поможет несколько профилактических мер:
- Активный образ жизни и занятия спортом, в том числе гимнастика с воздушными ваннами.
- Соблюдение режима полноценного здорового питания.
- Частые прогулки на свежем воздухе.
- Соблюдение правильного режима дня.
- Закапывание в нос морской воды.
- Употребление в пищу нужного количества витаминов.
При лечении ринита у ребенка возникает куда больше проблем, чем у взрослого человека. Из-за этого родители должны быть готовы к трудностям, которые могут встать у них на пути. Лучше предотвратить появление патологии до того, как она возникнет, чем судорожно вылечивать ее в процессе. Свободное дыхание малыша будет служить спокойствием и для родителя.
источник
Насморк у грудничка негативно сказывается на качестве жизни. Малыш не может дышать, нормально сосать грудь и спать, это доставляет массу дискомфорта и ему, и его родителям. Кроха не хочет гулять, он вялый и постоянно расстроенный. Авторитетный педиатр доктор Комаровский не раз давал советы по поводу того, как лечить заболевания, вызывающие чрезмерное выделение слизи из носа.
Содержание статьи

Комаровский предупреждает, что сопли у ребенка могут появиться по причине низкой влажности или высокой температуры воздуха. Жара и сухость вызывают пересыхание слизистой, в качестве защиты организм начинает вырабатывать больше секрета. Избежать этого поможет поддержание оптимального микроклимата в комнате крохи. Влажность воздуха должна быть в пределах 50-70%, а температура – 18-20 ᵒС. Также нужно чаще гулять на свежем воздухе, чтобы слизистые не пересыхали.
В большинстве случаев насморк у грудничка провоцируют инфекции бактериального, вирусного или грибкового происхождения. Реже встречаются аллергические реакции и банальное переохлаждение, если гулять в неподходящей одежде. В таких случаях вылечить сами сопли невозможно, нужно устранить причину, которая спровоцировала их появление.
Внешний вид выделений из носа грудничка может много рассказать о том, что именно спровоцировало насморк. Диагноз ставит только доктор после проведения всех анализов и осмотра ребенка.
| Характер соплей | Возможные заболевания |
| Прозрачные | Прозрачные жидкие выделения могут сигнализировать о начале вирусной или бактериальной инфекции. Если их цвет и консистенция не меняются в течение 3-4 дней, ребенок чихает, и у него слезятся глазки, это может быть аллергическая реакция. При наличии насморка и отсутствии других симптомов причиной нарушения можно считать недостаточную влажность в помещении, высокую температуру воздуха. Также данная реакция организма наблюдается в период прорезывания зубов. |
| Белые | Густые белые выделения свидетельствуют о разгаре бактериальной инфекции. Они становятся очень вязкими и плохо поддаются удалению, чтобы высосать слизь аспиратором, ее нужно предварительно разредить. |
| Желтые | Желтые густые сопли также говорят о наличии инфекций в организме ребенка. Часто они стекают по задней стенке в горло, что доставляет малышу дискомфорт. |
| Зеленые | Этот цвет выделений говорит о наличии грибковой или вирусной инфекции. Густые сопли – смесь патогенных микроорганизмов и продуктов их жизнедеятельности. |

Если начать лечение месячного малыша или грудничка чуть старшего возраста сильнодействующими препаратами, можно только усугубить ситуацию. Сопли – это защитный механизм организма ребенка, сосредоточенный в носу или на задней стенке носоглотки. В них содержатся вещества, которые оберегают от вирусов и бактерий. Слизь в носу или на задней стенке горла не дает инфекции проникнуть в дыхательные пути, потому ее нельзя полностью убирать сосудосуживающими средствами. Если закапать в нос новорожденного такой препарат, прозрачные выделения исчезнут, и он сможет некоторое время беззаботно гулять, но потом появится отек слизистой, что значительно затруднит дыхание.
Антибиотики Комаровский также не рекомендует грудничкам, так их применение может вызвать иммунитет у патогенных микроорганизмов, и каждую последующую болезнь лечить будет еще сложнее. Такие средства оказывают положительное воздействие только в том случае, если они находятся в самом очаге инфекции в высокой концентрации. В носу и на задней стенке гортани препараты в принципе не могут долго задерживаться, а их небольшая доза лишь повышает сопротивляемость болезнетворных организмов.

Нельзя выходить на прогулку в таких ситуациях:
- наличие кори и других серьезных заболеваний;
- температура тела выше 37,5 ᵒС;
- самый разгар заболевания, когда наблюдается вялость и усталость.
Во всех остальных случаях гулять не просто можно, а необходимо для скорейшего выздоровления ребенка. Выделения, которые постоянно стекают по задней стенке гортани, будут отходить гораздо быстрее при прогулках.
Грудничка нужно хорошо одеть и следить, чтобы он не переохладился и не перегрелся, так как насморк может спровоцировать не только слишком низкая, но и слишком высокая температура. Если малыш не капризничает, гулять можно в свое довольствие.

- Разжижение слизи. Если у грудничка густые сопли, их нужно разредить. Для этого подойдет соляной раствор. Его можно купить в аптеке или приготовить самостоятельно: на 1 литр воды берется 1 чайная ложка соли. Смесь закапывают в ноздри по 3-4 капельки (полпипетки).
- Удаление слизи. Чтобы очистить нос ребенка, можно воспользоваться аспиратором. Это специальные приспособления, при помощи которых сопли высасываются под давлением. Аспиратор может быть механическим или электрическим, есть приборы, работающие от батареек, также заменить их можно простой спринцовкой с мягким носиком.
- Смягчение слизистой. Чтобы слизистая не пересыхала, ее нужно смягчить и увлажнить. Для этого подойдет масло оливы, персика или облепихи.
Также Комаровский рекомендует создать благоприятный для отхождения слизи микроклимат в детской. Влажность в 50-70% и температура воздуха в 18-20 ᵒС – это идеальные условия для скорейшего выздоровления ребенка.
Когда в комнате слишком жарко, накройте батареи одеялом, так они будут давать меньше тепла. Для увлажнения воздуха используются бытовые увлажнители, если такого устройства в доме нет, развесьте везде мокрые полотенца, обрызгивайте помещение водой из пульверизатора и как можно чаще мойте полы.

- Сосудосуживающие. Они помогут устранить прозрачные выделения, которые сопровождает чихание. Данные средства очень быстро приводят к привыканию, потому их не используют дольше 7 дней. Также нужно следить, чтобы они были предназначены специально для грудничков – в аналогах для взрослых содержится больше активных компонентов, а это может плохо сказаться на состоянии малыша.
- Антигистаминные. Такие препараты направлены на лечение аллергического насморка. Они устраняют не только выделения из носа, но и чихание, и слезоточивость.
- Антибактериальные. Антибиотики применяются только в тех случаях, если ситуация очень серьезная. Чаще всего они входят в комплекс системной терапии и назначаются доктором очень осторожно. Такие препараты помогают устранить белые, зеленые и желтые густые сопли.
- Противогрибковые. Грибки также могут спровоцировать насморк у грудничка. Комаровский рекомендует использовать противогрибковые препараты только по назначению врача, так как патогенные организмы различных видов лечатся при помощи разных средств.
- Противовирусные. Белые густые выделения, стекающие по задней стенке гортани в горло, или расположенные в носу могут быть следствием вирусной инфекции. Запущенное заболевание у новорожденного может дать серьезные осложнения, потому их лучше всего лечить специальными противовирусными средствами.

Если на задней стенке слизь полностью высыхает, инфекция опускается в дыхательные пути. Это приводит к таким заболеваниям, как пневмония, бронхит и даже астма. Также из-за нарушенной природной защиты у новорожденного может развиться ангина. Комаровский рекомендует постоянно следить за состоянием слизистой, ее можно обрабатывать по несколько раз в день маслами.
Сопли на задней стенке горла у новорожденного вызывают не только затрудненное дыхание, но и тошноту, отказ от пищи. Комаровский рекомендует не оттягивать лечение и не заниматься самодеятельностью, это может привести к развитию хронических заболеваний у ребенка.
Советы Комаровского по лечению малышей можно применять смело. Лечить насморк ребенку можно только после того, как полностью определено заболевание, которое привело к его появлению. Терапия у грудничка должна быть максимально щадящей, лучше всего использовать натуральные средства для устранения проблемы, чаще гулять на свежем воздухе. Так прозрачные выделения и загустевшую слизь удастся убрать максимально быстро.
источник
С остояние, при котором текут сопли по задней стенке глотки, у детей нередко отмечается после недолеченных вирусных инфекций. Полное выздоровление длительное время не наступает, а стекающая слизь вызывает кашель и ощущение дискомфорта.
Также стекание избыточной слизи по трахее может отмечаться при острых или хронических бактериальных поражениях, в таком случае она имеет зелёный или жёлтый цвет. Чтобы избавить кроху от неприятных симптомов важно знать, как правильно проводится лечение соплей в таком случае и что их вызывает.
При инфекции, травме или раздражении аллергенами происходит избыточное выделение слизи. Муконазальная слизь (в просторечии — сопли) скапливается в задней части горла и стекая в пищевод провоцирует кашлевой рефлекс. Особенно сильно беспокоит навязчивый, приступообразный кашель по утрам и ночью, поскольку в горизонтальном положении в дыхательных путях скапливается избыток слизи.
В медицинской терминологии это явление называется «синдром постназального затекания» или (Drip – синдром, англ. postnasal drip). Вероятность развития неприятного симптома возрастает при несоблюдении питьевого режима и низкой влажности воздуха в помещении.
Существует четыре основные причины развития патологии.
Узкий проход, называемый евстахиевой трубкой, соединяет среднее ухо с задней частью горла и носа.
Её функция заключается в контроле давления воздуха внутри среднего уха. Евстахиева трубка может воспаляться сама по себе или блокироваться припухлостью пазух в носу и горле (часто из-за простуды или гриппа).
Блокированная трубка сужается и теряет свою функцию. Создается отрицательное давление, и жидкость заполняет пространство среднего уха. Здесь она застаивается, что приводит к росту бактериальной флоры и образованию еще большего количества слизи, излишек которой стекает по стенкам горла. Патология характерна полным отсутствием соплей в носу, но их обилием в глотке.
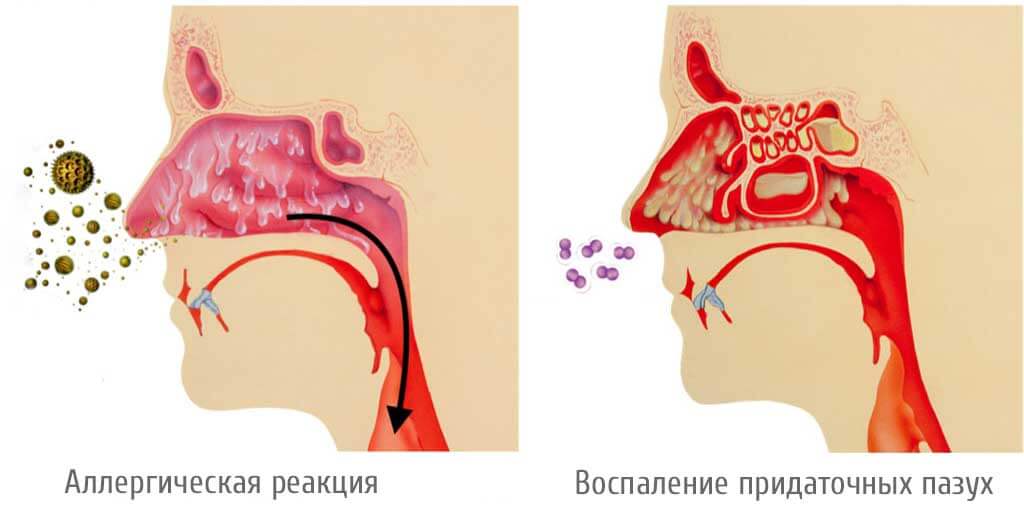
Аллергический ринит возникает, когда иммунная система реагирует на частицы со специфической белковой структурой, часто встречающейся в пыльце, плесени, растениях, волосах животных, пылевых клещах, ядах насекомых, пищевых продуктах и химических веществах.
Во время аллергической реакции антитела специфически прикрепляются к тучным клеткам в коже, легких и слизистых оболочках, вызывая высвобождение гистамина. Гистамин это гормон, который расширяет кровеносные сосуды и вызывает набухание придаточных пазух (синусов).
Носовые ходы у детей узкие от природы, но под действием гистамина становятся еще уже, а выделение слизи при этом увеличивается. Её излишки, не найдя выхода через нос, начинают стекать в глотку по задней стенке.
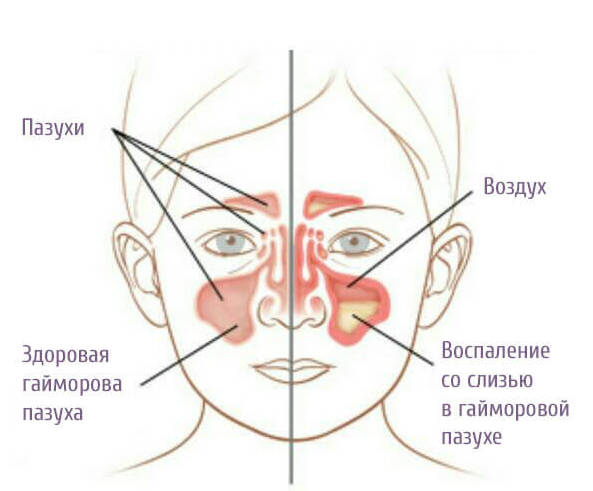
Воспаления придаточных пазух носа (синусов) возникают, вследствии их бактериального поражения. Итогом этого процесса становится повышенная выработка соплей и распухшая подкладка синусовых полостей.
Поскольку детские синусы не развиты полностью, до поздних лет подросткового возраста, патология легко прогрессирует и слизь полностью блокирует носовые ходы. Не находя другого выхода, густые сопли начинают стекать по задней стенке носоглотки, провоцируя кашель.
Назальный полип вырастает чаще в одной из ноздрей и является распространенной проблемой у детей в возрасте от 6 месяцев до 5 лет.
Такое новообразование почти всегда доброкачественное и не несет прямой угрозы здоровью, однако приводит к дальнейшим осложнениям, таким как заложенность носа, дыхание ртом, апноэ (остановка дыхания носом более чем на 10 секунд) во сне.
Полип сужает носовой проход, и слизь течет «в обратном направлении» по задней стенке горла. В зависимости от глубины местонахождения, его можно удалить в кабинете ЛОРа или потребуется вмешательство хирурга.
Аналогичный эффект приносят инородные предметы, застрявшие в носу. Это могут быть мелкие детали игрушек, зернышки, бусины, частицы еды, и прочая домашняя мелочь. В большинстве случаев удаление объекта облегчает симптомы для ребенка.
Кроме того, постназальный синдром может быть симптомом подострых и хронических воспалительных процессов в области носоглотки, а именно:
Согласно медицинской статистике, именно задний ринит и отит чаще всего проявляется подобной симптоматикой.
Задний ринит (иначе ринофарингит) — воспаление слизистой оболочки носовых ходов, задней стенки горла и глоточного кольца. Основное отличие ринофарингита в том, что слизь настолько обильна, что не выходит из носовых ходов (как при рините), а стекает по стенке гортани, из-за чего ребенку сложно высморкаться.
Ринофарингит по типу возбудителя классифицируется на:
- вирусный (возбудители — риновирусы, коронавирусы);
- бактериальный (возбудители — стафилококки и стрептококки);
- аллергический (возникает в ответ на воздействие аллергена).
По характеру течения воспалительного процесса задний ринит бывает острым (длительностью до 7 дней), либо хроническим (более недели).
Риск развития заболевания у ребенка возрастает при ослаблении иммунитета, авитаминозе, физическом и эмоциональном переутомлении, переохлаждении, несоблюдении гигиены.
Когда сопли текут по задней стенке гортани, происходит раздражение рецепторов слизистой оболочки верхних дыхательных путей, что проявляется першением, щекотанием, дискомфортом в горле, ощущением комка, особенно утром после пробуждения.
К дополнительным симптомам патологии также относятся:
- рефлекторный кашель — сухой или с отхождением мокроты (возникает в основном по ночам, поскольку слизь стекает по горлу именно в положении лежа);
- ощущение тошноты (у детей часто завершается рвотой);
- заложенность носа, затруднение дыхания;
- слабо выраженное или полное соплей;
- осиплость голоса;
- неприятный запах изо рта;
- храп.
У маленьких детей ринофарингит распознать достаточно сложно — поскольку слизь стекает по дыхательным путям, воспаление не сопровождается насморком.
Скапливающаяся в носоглотке и нижних отделах респираторного тракта слизь становится благоприятной средой для развития бактериальной патогенной флоры. Итогом может стать развитие хронического воспаления горла (фарингит) и небных миндалин (тонзиллит), острого воспаления среднего уха (отит), бронхов (бронхит).
Прежде, чем лечить сопли, стекающие по задней стенке глотки, важно точно установить причину развития воспаления. Первичный осмотр проводиться врачом оториноларингологом.
Далее необходимо провести дифференциальную (методом исключения) диагностику среди многочисленных заболеваний верхних дыхательных путей, исключить патологию трахеобронхиального дерева и пищеварительного тракта. Только выяснив причину, врач назначит эффективное лечение.
Диагноз ставится по результатам следующих исследований:
- визуальный осмотр ребенка оториноларингологом, анализ и оценка жалоб маленького пациента;
- риноскопия (осмотр и оценка состояния слизистой оболочки носовых ходов, носовой перегородки);
- в некоторых случаях может потребоваться снимок (рентген) придаточных пазух носа;
- эндоскопия, компьютерной томография, лабораторные методы диагностики, в том числе, бактериологические исследования и аллергопробы.
В редких случаях, явление постназального синдрома никак не связано с воспалением носоглотки, развивается на фоне болезней пищевода, легких и желудка. Если оториноларинголог не выявит у ребенка никаких проблем, может потребоваться консультации других специалистов — пульмонолога, гастроэнтеролога, челюстно — лицевого хирурга.
Лечение соплей, стекающих по задней стенке горла у детей, направлено как на устранение неприятного симптома, так и на укрепление иммунной системы организма. При выборе оптимальной терапевтической схемы обязательно учитывается причина развития нарушения.
Медикаментозная терапия включает назначение нескольких групп препаратов:
- Солевые растворы (Аквамарис, Маример) в форме назальных капель или спрея. Очищают носовые ходы от слизи и инфекционных микроорганизмов, облегчают дыхание.
- Сосудосуживающие капли или спреи (Називин, Назол, Тизин, Виброцил). Подавляют выработку соплей, уменьшают отечность носовых ходов, облегчают дыхание.
- Назальные глюкокортикостероиды (Назонекс, Фликсоназе). Уменьшают воспалительные процессы и отечность слизистой носоглотки. Назначаются при тяжелом течении воспалительного процесса.
- Растворы для полоскания горла (настои календулы, ромашки, эвкалипта, раствор морской соли). Оказывают антисептическое действие, подавляют развитие патогенной флоры.
- Иммуностимулирующие препараты. Назначаются средства для укрепления местного (Имудон, Бронхо-мунал) и общего (препараты интерферона) иммунитета.
- Антибиоткики. Назначаются при бактериальной природе воспаления. Препараты подбираются индивидуально с учетом чувствительности возбудителя, выявленного бактериологическим анализом. Если лабораторное исследование не проводилось, назначаются антибиотики максимально широкого спектра действия (чаще всего это — Амоксиклав, Аугментин, Сумамед, Зиннат, Флемоксин солютаб, Азитромицин).
- Антигистаминные средства (Кларитин, Эриус, Аллерзил, Цетиризин). Назначаются для уменьшения отечности слизистой оболочки носоглотки детям в форме капель или сиропов, подросткам — в таблетках или капсулах. Если воспаление имеет аллергическую природу, для успешного лечения важно выявить исключить контакт с триггером.
- Муколитики. Средства способствуют разжижению и отхождению вырабатываемой назальной слизи. Часто в педиатрической практике применяют растительный препарат Синупрет, средства на основе амброксола (Лазолван), ацетилцистеина (АЦЦ).
- Противовоспалительные жаропонижающие препараты (Панадол, Нурофен). Рекомендуются только в случае, если воспаление сопровождается повышением температуры и ломотой в теле.
Если причиной развития заднего ринита являются увеличенные аденоиды или небные миндалины, полипы в носовых ходах, искривление носовой перегородки, проводится оперативное хирургическое вмешательство.
Средства народной медицины также помогают избавиться от слизи в горле. Но важно понимать, что лечение народными средствами является лишь вспомогательным методом, дополняющим основную терапию.
Чаще всего для лечения у ребенка соплей, стекающих по стенке глотки, проводят промывание носа:
- солевым раствором (чайную ложку соли растворить в стакане воды);
- настоем шалфея (столовую ложку травы залить стаканом кипятка, настоять 2 часа, процедить);
- настоем ромашки (столовую ложку травы залить стаканом кипятка, настоять полчаса, процедить).
Горло полоскают несколько раз в день:
- слабым раствором марганцовки;
- раствором фурацилина (1 таблетку растворить в стакане теплой воды);
- солевым раствором с содой и йодом (в стакане теплой воды растворить по чайной ложке соды и соли, добавить 2-3 капли йода).
Также рекомендуется на протяжении недели выпивать перед сном стакан теплого молока с медом, настоем шалфея и сливочным маслом (по чайной ложке), содой (щепотка на стакан). Средство способствует разжижению и отхождению скапливающейся слизи.
Чтобы предупредить развитие заднего ринита у ребенка, важно:
- соблюдать температурный и режим влажности в детской комнате, регулярно проветривать помещение, проводить влажную уборку;
- следить, чтобы ребенок пил достаточно жидкости;
- избегать переохлаждения детского организма;
- обеспечить малышу сбалансированное питание;
- укреплять иммунитет (помогут витаминные комплексы, ежедневные прогулки на свежем воздухе, занятия спортом, закаливающие процедуры);
- своевременно лечить другие болезни ЛОР-органов.
Чтобы вылечить сопли, стекающие по задней стенке горла, необходимо точно установить причину проблемы. Как лечить задний ринит у ребенка, должен определить доктор после постановки точного диагноза.
Отсутствие своевременного и правильной медицинской помощи может привести к развитию серьезных осложнений со стороны органов дыхания, а ухудшение качества сна, обусловленное рефлекторным ночным кашлем, может стать причиной нарушения физического и психического развития малыша.
источник
Можно заподозрить у малыша постназальный синдром, если он плохо спит ночью, надсадно кашляет, нос забит. Синдром не относят к самостоятельным заболеваниям, он может развиться параллельно с воспалительными заболеваниями носоглотки инфекционного или хронического характера. Синдромом постназального затека страдают дети, ослабленные болезнью. Заболевания, предшествующие синдрому:
- вазомоторный ринит;
- бактериальный синусит;
- синусит, вызванный грибковой инфекцией;
- различные аномалии носоглотки.
Постназальный синдром сопровождается течением вязкого секрета из носовой полости или из носоглотки. Муконазальная слизь течет по задней поверхности глотки. Попадая на слизистую горла, секрет провоцирует кашель. Причем кашель у детей обычно наблюдается ночью и утром сразу после сна.
Ночью, когда тело ребёнка находится в горизонтальном положении, ночные выделения скапливаются в области голосовых связок, действуют раздражающе на рефлексогенные зоны, становятся причиной кашля. Днем, находясь в вертикальном положении, ребенок почти не кашляет. Он рефлекторно сглатывает вязкую массу, она не успевает попасть на область голосовых складок и вызвать раздражение.
Синдром постназального затекания характеризует сухой ночной кашель. Хрипов у детей не наблюдается. У многих больных кашель единственный симптом. Утренний кашель у детей нередко сопровождается рвотой из-за откашливания большого объема слизи. Цвет отделяемого секрета желтый либо желто-коричневый.
Синдром постназального затекания сопровождают признаки, схожие со многими другими заболеваниями:
- хроническим бронхитом;
- бронхиальной астмой;
- ОРВИ;
- гастроэзофагеальным рефлюксом;
- аллергией;
- инфекционными болезнями (туберкулезом, коклюшем);
- синуситом.
Визуального осмотра малыша может быть недостаточно для установления точного диагноза. Полные данные собирают с помощью детального обследования. Диагностика может включать в себя:
- анализ кашля (характеристика, продолжительность);
- риноскопию;
- фарингоскопию;
- ларингоскопию;
- анализ крови;
- мазок на коклюш;
- исследование слизи;
- пробы на аллергию;
- эндоскопия дыхательных путей.
Точная диагностика может прояснить природу кашля, уточнить симптомы и лечение пациента. Правильная терапия поможет быстро снять неприятные симптомы:
- сбить температуру;
- избавить от головной боли;
- наладить ночной сон.
Постназальный затек у детей обычно протекает на фоне хронических болезней. Врач определяет направление терапии исходя из их природы, цель – лечение соплей по задней стенке у ребенка. Лечение для малышей должно быть щадящим, так как ткани детской носоглотки нежные и чувствительные.
Лечить сопли по задней стенке нужно самым надежным способом – промыванием. Среди детей много аллергиков. Для исключения аллергических реакций у грудных младенцев врачи рекомендуют пользоваться для промывания солевыми растворами.
Солевые растворы не принесут детям вреда, они не токсичны, действуют как мягкие антисептики. Для промывания горла и носоглотки можно использовать растворы фурацилина или марганцовки. Очищают глотку, снимают воспаление травяные настои ромашки, шалфея. Помогают вылечить сопли у ребенка аптечные препараты, содержащие в своем составе морскую соль.
Для разжижения слизи назначают муколитики. Они облегчают лечение, улучшают отхождение назального секрета. Детям обычно назначают растительный препарат «Синупрет», «АЦЦ», «Лазолван». Жаропонижающие лекарства нужны при воспалениях носоглотки, протекающих с температурой. От жара и ломоты в теле назначают «Нурофен» или «Панадол».
Врачи рекомендуют лечить синдром с помощью ингаляций. Когда в доме маленький ребенок, стоит приобрести небулайзер – ингалятор. Небулайзер помогает лечить насморк. Раствор (4 мл) заливается в емкость, на больного надевается маска, аппарат включается на 5 минут. Малыш дышит лечебными парами. Врачи рекомендуют для ингаляций от стекания слизи растворы следующих лекарств:
Перед процедурой малышу нужно измерить температуру. Родители не должны забывать, что ингаляции противопоказаны при повышенной температуре.
Постоянно текущие сопли по задней стенке у ребенка вызваны воспалением носа. Для лечения синдрома назначают:
- курсовое орошение носа;
- антигистаминные препараты;
- противовоспалительные препараты.
Нос промывают теми же растворами, что и для гортани. Малышам до 2-х лет можно закапывать средство пипеткой или шприцем. Детям постарше зеленые сопли вымывают с помощью небольшой резиновой груши. Если у ребенка сопли, назначают:
- Аптечные спреи («Маример», «Аквамарис»).
- Капли сосудосуживающие («Називин», «Тизин»).
- Глюкокортикостероиды («Фликсоназе», «Назонекс»).
На основании анализов врач определяет, чем лечить малыша, если у него насморк. При необходимости лечение проводят с помощью иммуностимулирующих препаратов. Укрепляет местный иммунитет средство «Имудон», для повышения общего иммунитета назначают препараты интерферона.
Могут понадобиться антибиотики, когда сопли у детей текут по задней стенке горла и цвет у них зелёный. Если больной не сдавал слизь на лабораторный анализ, врач может назначить антибиотик широкого спектра действия («Амоксиклав», «Сумамед»).
Для снятия отеков малышам прописывают антигистаминные лекарства в каплях или сиропы, детям постарше – лекарства в виде таблеток или капсул. Стандартный набор лекарств, снимающих отек:
Насморк у малыша проходит быстрее, если родители окружают его любовью, заботой, создают ему комфортные условия. Для этого не требуется больших усилий. Нужно 1-2 раза в день делать в детской комнате влажную уборку, проветривать ее каждые 3-4 часа. Включать увлажнитель воздуха. Следить за объемом выпитой жидкости. Питье подогревать до комнатной температуры или чуть выше. Гулять с ребенком, готовить вкусную пищу. Пища не должна быть соленой, острой, горячей.
В меру влажный воздух и теплое питье облегчают малышу дыхание, когда у него сопли стекают по задней стенке горла.
Настой ромашки поможет облегчить состояния малыша, если у него сопли текут по задней стенке. Из сухой аптечной ромашки нужно приготовить полоскание. Готовится настой 25 минут. В керамический чайник всыпать 3 ч. л. сухих цветов, влить туда же 250 мл крутого кипятка. Через полчаса настой процедить, полоскать горло каждые 60 минут.
Школьники могут самостоятельно приготовить себе полоскание. Им понадобится:
Налить стакан теплой прокипяченной воды, капнуть 3 капли настойки йода, всыпать и размешать по чайной ложке соды и соли. Путем полоскания очищать слизистую от соплей, стекающих по задней стенке горла у ребенка. Облегчение наступает, если малыш проводит не менее 4 полосканий за день.
Нужно до конца долечивать проявления болезни, выполнять все назначения врача. Незаконченное лечение станет причиной хронического синдрома. При полном излечении постназальный затек не беспокоит в дальнейшей жизни.
Насморк — частый гость в семьях, где растут дети. Все знают, что самостоятельной болезнью заложенность носа не является, это только симптом. Причем, он может говорить о самых разнообразных заболеваниях. Однако в большинстве семей мамы и папы продолжают лечить ребенку именно насморк. Эта терапия порой носит длительный характер. Известный детский врач Евгений Комаровский рассказывает, о чем «сигналит» взрослым детский насморк, и что делать родителям, чтобы ребенку дышалось легко и просто.
О проблеме
Даже самой заботливой маме, которая опекает и оберегает ребенка от всего на свете, не удастся сделать так, чтобы чадо ни разу в жизни не подхватило насморк. Все потому, что чаще ринит (медицинское название насморка) возникает при острых вирусных респираторных инфекциях. На физиологическом уровне происходит следующее: один из многочисленных вирусов, которые всегда окружают ребенка, попадает на слизистую оболочку носа. В ответ иммунитет дает команду выделять как можно больше слизи, которая должна изолировать вирус от остальных органов и систем, не давать ему возможности продвигаться дальше по носоглотке, гортани в бронхи и легкие.
Кроме вирусной формы, которая занимает около 90% всех случаев детского насморка, по словам Евгения Комаровского, ринит может быть бактериальным. При нем в полость носа попадают болезнетворные бактерии. Организм реагирует аналогично — усиленной выработкой слизи. Сам по себе бактериальный ринит случается чрезвычайно редко, и его протекание всегда очень тяжелое. Бактерии (чаще всего стафилококки), вызывают сильное воспаление, загноение, а токсические продукты из жизнедеятельности — общую интоксикацию.
Иногда бактериальным насморк может стать после того, как ребенок перенес вирусную инфекцию. Это происходит из-за того, что в носовых ходах скопившаяся слизь становится прекрасной средой для размножения бактерий.
Обычно эти бактерии безобидны, они живут в носу и во рту на постоянной основе и никак ребенка не беспокоят. Однако в условиях обилия слизи, ее застоя, пересыхания, микробы становятся патогенными и начинают быстрыми темпами размножаться. Обычно такое происходит при осложнившемся рините.
Третья, довольно частая причина насморка у детей — аллергия. Аллергический ринит возникает как реакция местного иммунитета на белок-антиген. Если такое вещество попадает в организм, слизистая носа реагирует отеком, в результате чего ребенку становится трудно дышать носом.
В некоторых случаях заложенность носа и нарушение носового дыхания связано с ЛОР-заболеваниями, такими, как аденоиды. Если насморк острый (возник не ранее 5 дней назад), то поводов для особых волнений быть не должно. В случае затяжных соплей при наличии и других симптомов, лучше проконсультироваться в отоларингологом.
Лечение вирусного насморка
Вирусный ринит — самый распространенный среди детей, в лечении как таковом не нуждается. Слизь, которую вырабатывают оболочки носа, содержит особые вещества, очень важные для борьбы с, проникшим в организм, вирусом. Однако, полезные свойства слизи закончатся сразу после того, как сопли станут густыми. Пока они текут — все нормально, родителям можно успокоиться.
Но если вдруг носовая слизь загустела, стала зеленой, желтой, желто-зеленой, гнойной, гнойной с примесями крови, она перестает быть «борцом» с вирусом и становится отличной средой для размножения бактерий. Так начинается насморк бактериальный, который потребует лечения антибиотиками.
Таким образом, при вирусном насморке главная задача родителей — не допустить пересыхания слизи в носу. Сопли должны оставаться жидкими. А потому Евгений Комаровский рекомендует не искать аптечных волшебных капель в нос, ведь от вирусов лекарств не существует, а просто промывать ребенку полость носа солевыми растворами, и делать это как можно чаще (хоть каждые полчаса). Для приготовления раствора нужно взять чайную ложку соли на литровую емкость кипяченой охлажденной воды. Полученный раствор можно капать, промывать нос при помощи одноразового шприца без иглы, забрызгивать при помощи специального флакона.
Для закапывания можно использовать и другие средства, которые способствуют разжижению носовой слизи — «Пиносол», «Эктерицид». Эффективно разжижает сопли промывание самым обыкновенным физраствором, который можно купить недорого в любой аптеке.
Пересыханию носовой слизи, которая так нужна в период борьбы организма с вирусами, способствует духота и сухой воздух в комнате, отсутствие достаточного количества жидкости в организме. Поэтому помещение, где находится ребенок с насморком, следует проветривать, делать влажную уборку. Воздух в обязательном порядке следует увлажнить до 50-70%. В этом родителям помогут специальные приборы — увлажнители. Если такого чуда техники в семье нет, можно поставить по углам комнаты тазики с водой, чтобы она могла свободно испаряться, на батареи развесить влажные полотенца и следить за тем, чтобы они не пересыхали. Ребенку, который часто страдает ринитами, обязательно нужно подарить аквариум с рыбками.
На радиаторы отопления в комнату папе нужно поставить специальные краны-задвижки, которыми можно регулировать температуру воздуха во время отопительного сезона. Температура воздуха в детской комнате должна быть 18-20 градусов (круглогодично).
Во время лечения вирусной инфекции ребенку обязательно нужно пить. Но не сиропы и микстуры из аптеки, а чай, компот из сухофруктов или свежих ягод, морсы, обычную питьевую воду. Питьевой режим должен быть обильным, все питье мама должна подавать ребенку теплым, но не горячим, желательно — комнатной температуры. Такое питье быстрее всасывается в организме, и вероятность пересыхания слизистых оболочек существенно снижается.
Если у ребенка нет высокой температуры, он, несмотря на насморк, обязательно должен гулять на свежем воздухе, больше дышать. На этом лечение вирусного ринита и заканчивается.
Лечение бактериального насморка
Если сопли поменяли цвет, консистенцию, стали густыми, зелеными, гнойными, обязательно следует вызвать врача. Бактериальная инфекция — дело серьезное, и одним проветриванием тут не обойтись. В большинстве случаев ребенку потребуются капли в нос с антибиотиками. Но перед назначением доктор обязательно обследует распространенность воспалительного процесса и только потом будет решать вопрос, в какой форме давать ребенку антибиотики — в таблетках (при обширной инфекции с дополнительными симптомами) или в каплях.
Рекомендации Комаровского по поводу влажности воздуха, температуры воздуха, влажной уборки, проветривания и обильного теплого питья при насморке, вызванном микробами, остаются также в силе.
Лечение аллергического насморка
Лучшее лечение ринита, вызванного белками-антигенами, — избавление от источника этих белков. Для этого, говорит Комаровский, аллерголог и педиатр должны постараться и найти, с помощью анализов и специальных проб, тот самый аллерген, который так воздействует на ребенка. Пока медики ищут причину, родителям нужно создать максимально безопасные для малыша условия дома.
Обязательно следует убрать из детской комнаты все ковры и мягкие игрушки, которые являются накопителями пыли и аллергенов. В помещении следует чаще делать влажную уборку, но без применения химических средств, особенно следует избегать бытовой химии, в составе которой имеется такое вещество, как хлор.
Стирать вещи ребенка следует исключительно детским порошком, на упаковке которого имеется надпись «Гипоаллергенно», все вещи и постельное белье после стирки в обязательном порядке следует дополнительно полоскать в чистой воде. Родителям следует создать в помещении адекватные условия — температура воздуха (18-20 градусов), влажность воздуха (50-70%).
Если все эти меры окажутся безрезультатными, и насморк не пройдет, то может потребоваться применение лекарственных средств. Обычно в этой ситуации назначают сосудосуживающие капли в нос. Они не лечат ринит аллергической природы, зато они дают временное облегчение состояния. Почти сразу после закапывания сосуды слизистой носа сужаются, отек спадает, носовое дыхание восстанавливается.
Эти капли есть в любой домашней аптечке, и обычно их названия у всех на слуху. Применительно детского лечения, это «Назол», «Називин», «Тизин» и т. д. Однако эти капли нельзя капать дольше 3-5 дней (максимум 7 дней, если на этом настаивает доктор), иначе они вызовут у ребенка стойкую лекарственную зависимость, при которой без капель он будет всегда испытывать трудности с носовым дыханием, а от постоянного применения слизистая носа может атрофироваться. К тому же Комаровский призывает использовать исключительно детские формы капель, которые отличаются от взрослых сниженной дозировкой. К тому же, следует помнить, что многие из этих препаратов категорически противопоказаны детям до двухлетнего возраста. Список побочных действий у сосудосуживающих препаратов тоже довольно велик.
Для лечения аллергического ринита часто назначают глюконат кальция в возрастной дозировке, антигистаминные препараты, если доктор считает это необходимым. Деткам, у которых аллергический насморк носит хронический затяжной характер, обострения происходят каждый сезон, могут быть прописаны противоаллергические средства для местного применения («Кромоглин», «Аллергодил» и др.). Довольно эффективно показал себя препарат «Ринофлуимуцил», являющийся комбинированным средством, в состав которого входят и гормоны, и противоаллергические компоненты, и антибактериальные средства.
Если ребенок «шмыгает» носом
Обычно родители сразу склоняются к тому, что у малыша начинается насморк и планируют, как и чем его лечить. Однако, говорит Евгений Комаровский, шмыгание носом не всегда является признаком болезни.
Если ребенок расстроился, поплакал, а потом долго шмыгает носом, это нормальный физиологический процесс, при котором «излишки» слез стекают по слезно-носовому канальцу в нос. Ничего лечить и капать не нужно, достаточно предложить ребенку носовой платок.
Часто родители обращаются с вопросом, как лечить насморк у новорожденных и грудных малышей. Евгений Комаровский утверждает, что таким крохам далеко не всегда требуется лечение как таковое. Если маме кажется, что малыш храпит или сопит во сне, это не всегда именно ринит. У младенцев носовые ходы очень узкие, что несколько затрудняет носовое дыхание. Такое состояние не требует никакой иной помощи, кроме создания правильного микроклимата в помещении, о котором говорилось выше. С ребенком можно чаще гулять.
Если носик не дышит, дышит плохо или появились слизистые выделения, следует помнить, что именно узость носовых ходов у грудных малышей затрудняет отток слизи, а потому риск развития бактериальной инфекции у них существенно выше, чем у детей более старшего возраста. Сморкаться кроха еще не умеет. Родителям потребуется купить аспиратор и помогать карапузу освобождать носовые ходы от скопившихся соплей. Солевыми растворами капать можно, поить и увлажнять — тоже.
Если у младенца из носа вышли белые сопли, это слизь с примесью молока или смеси. Такое происходит, если ребенок неудачно отрыгнул (частично — в нос). Лечить в этой ситуации тоже ничего не надо. Удалите белую слизь, промойте носик солевым раствором.
Заложенность носа иногда возникает и при прорезывании зубов. От родителей в этой ситуации тоже требуется выполнять необходимый минимум по созданию нормальных условий. Капать и лечить такой насморк нет смысла, как только зубки прорежутся, отечность в области носовых ходов спадет сама.
Советы доктора Комаровского
Чем дольше при гриппе или ОРВИ ребенок с заложенным носом дышит ртом, тем выше риск, что пересохнут не только слизистые выделения в носу, но и в бронхах и легких. Чтобы избежать бронхита и пневмонии, которые и являются самыми частыми осложнениями респираторных вирусных инфекций, обязательно следует увлажнять и разжижать. Все способы — описаны выше.
Если после применения тех или иных капель в нос ребенок чихает, у него слезятся глаза, не стоит списывать эти симптомы на проявление аллергической реакции на медицинский препарат. Это нормальные проявления иммунной борьбы с вирусом, отменять лечение не стоит.
Не всегда насморк выглядит классически. Если у ребенка сопли стекают не наружу, а внутрь, по задней стенке гортани, то заболевание будет называться ринофарингитом. Лечить его должен врач.
Любое лечение народными средствами может повлечь серьезные осложнения, говорит Евгений Комаровский. Все рецепты, которые предлагают народные целители, направлены на устранение количества слизи. При бактериальном насморке нельзя греть нос, полоскать его теплыми растворами, делать компрессы и ингаляции. При аллергическом рините, особенно неясной этиологии, большинство лекарственных растений, которые использует нетрадиционная медицина, представляют опасность для ребенка-аллергика сами по себе.
Как лечить насморк у детей смотрите в передаче доктора Комаровского.
С насморком сталкивается каждый из нас. Но если взрослые переносят его достаточно легко, то детям такой опыт дается сложнее. Чего стоит тревожный сон из-за невозможности носового дыхания. Но если в норме этот симптом проходит за неделю, то в случае осложнения лечение может затянуться надолго. Сегодня мы поговорим о таком осложнении, как ринофарингит. Самым известным его симптомом становится кашель от соплей по задней стенке носоглотки. Симптом очень неприятный, а при отсутствии должного лечения недуг может перейти в хроническую форму. Это чревато разнообразными осложнениями.
Развивается такой симптом на фоне острого воспаления носоглотки. Нарушение оттока жидкости приводит к тому, что развивается кашель от соплей по задней стенке носоглотки. Это состояние медики еще называют задним ринитом. Это проявление простудной болезни, но чаще всего симптом свидетельствует об осложнении, воспалительных процессах во всей полости, а также кольце глотки. Стоит ли говорить, что воспалительный процесс сопровождается отеком, покраснением, что вовсе не способствует нормализации дыхания.
Если сопли у вас или вашего ребенка продолжаются более недели, поспешите обратиться к отоларингологу. Потому как кашель от соплей по задней стенке носоглотки может развиваться в нескольких случаях:
- При остром ринофарингите. По происхождению он бывает инфекционным или бактериальным.
- Хронический — беспокоит на фоне простуды. Может быть следствием обычного ринита, который сильно запустили.
В свою очередь, хронический ринофарингит делится на гипертрофический и атрофический. Но последствия у них практически одинаковые. Слизистые отекают и уплотняются. В результате отток соплей не просто осложняется, а становится невозможным. А поскольку воспалительный процесс не стоит на месте, гной и слизь стекают по задней стенке носоглотки.
Когда развивается кашель от соплей? По задней стенке носоглотки стекает секрет. Обычно на начальном этапе заболевания сопли прозрачные, они легко вытекают. Но потом превращаются в густую слизь или гнойные выделения. Можно быть комбинация тех и других. Чаще всего это бывает, если природа недуга вирусная. При более острой форме данной патологии зачастую появляются сопли. Эта слизь содержит большое количество возбудителей. Поскольку поражению подвергаются задние полости носа, слизь с трудом вытекает из них, способствуя длительному течению заболевания.
Насморк – это всегда неприятно. Но когда вы чувствуете, как текут сопли по задней стороне глотки, причем без всякой возможности высморкаться и облегчить состояние, – это еще хуже. Сопли в носоглотке мешают приему пищи и питья. Если на фоне инфекции аппетит снижен, то тут и вовсе ничего не захочется. Дальше добавляются следующие проблемы:
- Плохой запах из ротовой полости.
- Кашель из-за раздражения слизью дыхательных путей.
- Боли в горле.
- Нередко провоцируется рвотный рефлекс из-за необходимости глотания слизи.
- Бактерии из носоглотки попадают в кишечник.
Если вы знаете врага в лицо, то можете с ним бороться. Но без опытного врача диагноз поставить бывает непросто. Поэтому если текут сопли, не ждите, пока они пройдут сами. Виновниками могут быть стафилококки и стрептококки, если диагностируется бактериальное поражение. Эффективным лечение будет только в случае использования антибиотиков. Если природа заболевания вирусная, значит, причиной стала жизнедеятельность коронавирусов и риновирусов.
Порой, если у ребенка кашель и сопли, врач может диагностировать такие инфекционные заболевания, как корь, скарлатина и краснуха. Причинами заднего ринита обычно являются слабый иммунитет и дефицит витаминов. Поскольку если защитные силы организма хорошо работают, осложнение обычно не развивается.
Для взрослого обычно все понятно. По собственным ощущениям он определяет, что сопли не выходят через нос, а стекают неприятной массой по стенке носоглотки. В качестве ответной реакции организма развивается кашель от стекающих по задней стенке соплей. Ребенок обычно тоже в состоянии объяснить, что происходит в его организме. Сложности возникают только при диагностике заболевания у грудного ребенка. Матери следует обратить внимание на следующие симптомы:
- Малыш не может сосать грудь. После каждой очередной попытки он вынужден бросать ее и делать вдох ртом.
- Младенцы нередко сильно запрокидывают голову назад.
- Если воздуха сильно не хватает, могут развиться судороги.
- Рвота.
- У ребенка явно затруднено дыхание, но соплей не видно.
- Ночной кашель.
- Высокая температура у грудничков.
Как видите, вполне можно оценить состояние ребенка самостоятельно и понять, что с ним происходит. Но посетить специалиста все равно необходимо!
Любая невылеченная вовремя патология грозит дальнейшими осложнениями и неприятностями. Если у ребенка кашель и сопли, необходимо установить причину и провести грамотное лечение. Собирающиеся в носоглотке сопли мешают нормальному дыханию. Конечно, речь уже не идет о спорте, даже в повседневной жизни становится намного сложней выполнять ежедневные обязанности.
Вторая опасность заключается в том, что раз нос «не дышит», эту функцию берет на себя рот. То есть заболевание мешает организму получать согретый, увлажненный и очищенный от микробов и пыли воздух. Это возможно только тогда, когда он проходит через носовые каналы. А когда вы дышите ртом, опасность переохладить органы дыхания или дополнительно получить еще какую-нибудь инфекцию возрастает в несколько раз.
Это еще не все. Если ринофарингит был вызван бактериями, то прогрессирование заболевания может способствовать попаданию инфекции на миндалины и в пазухи носа. В результате может развиться гайморит или другое осложнение. Для детей очень опасна высокая температура, которая сопровождает этот недуг.
Если мама отмечает у ребенка поверхностный кашель, затрудненное дыхание и отсутствие видимых соплей, рекомендуется обратиться к специалисту. У таких симптомов может быть слишком много причин. Обследование является достаточно сложным, и выполнить его без специального оборудования не представляется возможным. Что врач должен увидеть, чтобы поставить диагноз:
- Выпученные бугорки на небе.
- Полоски слизи на задней стенке.
- Красные столбики по бокам глотки.
- Увеличение лимфоузлов.
Это лишь первый этап. Дальше врач должен оценить назальные выделения, запросить анализ крови, а при необходимости назначить и рентгенологическое исследование.
Самое важное – не затягивать с лечением. Воспаление в области носоглотки может привести к острым формам заболевания, поэтому важно сразу выбрать правильные препараты. Мало закапывать нос. Необходимо, чтобы лекарственные препараты обязательно попадали в зону носоглотки. Для этого больного укладывают на спину и запрокидывают голову назад. После этого нужно полежать 10-15 минут. Параллельно врачи могут назначать соляную шахту, ингаляции и прогревания. Все это очень хорошо работает на фоне основного лечения.
Редко врач останавливает выбор на одном средстве. Обычно это целый комплекс, в котором каждый препарат играет свою роль:
- Спреи, которые сужают кровеносные сосуды слизистой носоглотки. К ним относится детский «Називин». Инструкция по применению не рекомендует использовать этот препарат больше пяти дней. Врачи сходятся во мнении, что не стоит пользоваться им даже дольше трех дней. Более того, именно этот препарат очень легко передозировать. Только на первый взгляд он кажется безобидным. При передозировке наступает угнетение функции дыхания, вплоть до комы и летального исхода. Поэтому крайне осторожно нужно использовать даже детский «Називин». Инструкция по применению подчеркивает, что единовременно в одну ноздрю стоит закапывать не более одной капли.
- Лекарственные препараты на основе морской воды. Это, например, «Аквамарис», который помогает быстро промыть и очистить полость носа.
- Антисептические препараты на масляной основе.
Доказанный факт: высокий терапевтический эффект дает обработка пазух эфирными маслами. Для этого достаточно ватным тампоном протирать носовые отверстия 2-3 раза в день. Эту процедуру нужно выполнять очень осторожно, чтобы не травмировать слизистую.
Задний ринит требует своевременного и адекватного лечения. Сопли на задней стенке носоглотки не только вызывают дискомфорт, но и мешают нормально спать и есть. Это изматывает организм больного человека и значительно отодвигает выздоровление. Кроме того, есть большой риск распространения инфекции на близлежащие органы. Наибольшую опасность это несет детям грудного возраста.
Выбор препаратов для лечения насморка сегодня очень большой. Однако врачи не рекомендуют увлекаться сосудосуживающими средствами. Они не дают никакого терапевтического эффекта, лишь на время облегчают состояние. Это крайняя мера, которая позволяет лучше выспаться ночью. Лучше всего, если вы их будете использовать не более 3-5 дней подряд. После этого требуется длительный перерыв. При адекватном лечении за три дня ринит уже идет на убыль, а через неделю проходит без следа. Запущенный недуг приходится лечить дольше.
Насморк у грудничка негативно сказывается на качестве жизни. Малыш не может дышать, нормально сосать грудь и спать, это доставляет массу дискомфорта и ему, и его родителям. Кроха не хочет гулять, он вялый и постоянно расстроенный. Авторитетный педиатр доктор Комаровский не раз давал советы по поводу того, как лечить заболевания, вызывающие чрезмерное выделение слизи из носа.
Выделения из носика новорожденного могут появиться сами по себе примерно на шестой неделе жизни. Связано это с тем, что изначально микрофлора малыша не такая, как у взрослых. Через 1,5-2 месяца ее состав начинает меняться, что часто приводит к повышенному выделению слизи. Это нормальный процесс. Если насморк не сопровождается повышением температуры тела, кашлем и другими симптомами, делать с ним ничего не нужно, можно смело гулять на свежем воздухе и вести привычный образ жизни.
Комаровский предупреждает, что сопли у ребенка могут появиться по причине низкой влажности или высокой температуры воздуха. Жара и сухость вызывают пересыхание слизистой, в качестве защиты организм начинает вырабатывать больше секрета. Избежать этого поможет поддержание оптимального микроклимата в комнате крохи. Влажность воздуха должна быть в пределах 50-70%, а температура – 18-20 ᵒС. Также нужно чаще гулять на свежем воздухе, чтобы слизистые не пересыхали.
В большинстве случаев насморк у грудничка провоцируют инфекции бактериального, вирусного или грибкового происхождения. Реже встречаются аллергические реакции и банальное переохлаждение, если гулять в неподходящей одежде. В таких случаях вылечить сами сопли невозможно, нужно устранить причину, которая спровоцировала их появление.
Внешний вид выделений из носа грудничка может много рассказать о том, что именно спровоцировало насморк. Диагноз ставит только доктор после проведения всех анализов и осмотра ребенка.
| Характер соплей | Возможные заболевания |
| Прозрачные | Прозрачные жидкие выделения могут сигнализировать о начале вирусной или бактериальной инфекции. Если их цвет и консистенция не меняются в течение 3-4 дней, ребенок чихает, и у него слезятся глазки, это может быть аллергическая реакция. При наличии насморка и отсутствии других симптомов причиной нарушения можно считать недостаточную влажность в помещении, высокую температуру воздуха. Также данная реакция организма наблюдается в период прорезывания зубов. |
| Белые | Густые белые выделения свидетельствуют о разгаре бактериальной инфекции. Они становятся очень вязкими и плохо поддаются удалению, чтобы высосать слизь аспиратором, ее нужно предварительно разредить. |
| Желтые | Желтые густые сопли также говорят о наличии инфекций в организме ребенка. Часто они стекают по задней стенке в горло, что доставляет малышу дискомфорт. |
| Зеленые | Этот цвет выделений говорит о наличии грибковой или вирусной инфекции. Густые сопли – смесь патогенных микроорганизмов и продуктов их жизнедеятельности. |
Лечить грудничка при помощи сильнодействующих препаратов доктор Комаровский настоятельно не рекомендует. Использовать медикаменты можно только в самых крайних случаях по назначению врача, до постановки диагноза родители не должны применять какие-либо лекарства.
Если начать лечение месячного малыша или грудничка чуть старшего возраста сильнодействующими препаратами, можно только усугубить ситуацию. Сопли – это защитный механизм организма ребенка, сосредоточенный в носу или на задней стенке носоглотки. В них содержатся вещества, которые оберегают от вирусов и бактерий. Слизь в носу или на задней стенке горла не дает инфекции проникнуть в дыхательные пути, потому ее нельзя полностью убирать сосудосуживающими средствами. Если закапать в нос новорожденного такой препарат, прозрачные выделения исчезнут, и он сможет некоторое время беззаботно гулять, но потом появится отек слизистой, что значительно затруднит дыхание.
Антибиотики Комаровский также не рекомендует грудничкам, так их применение может вызвать иммунитет у патогенных микроорганизмов, и каждую последующую болезнь лечить будет еще сложнее. Такие средства оказывают положительное воздействие только в том случае, если они находятся в самом очаге инфекции в высокой концентрации. В носу и на задней стенке гортани препараты в принципе не могут долго задерживаться, а их небольшая доза лишь повышает сопротивляемость болезнетворных организмов.
Доктор Комаровский уверен, что свежий воздух идет только на пользу больным малышам. Гулять с ребенком очень полезно, так как именно во время прогулки слизь разрежается. Также очень хорошо закаляется иммунитет. Регулярно выводя новорожденного на улицу, со временем можно достичь того, что холодный воздух уже не будет вызывать заболеваний. Однако если сопли появились по причине специфических недугов, при которых положен постельный режим, гулять запрещено.
Нельзя выходить на прогулку в таких ситуациях:
- наличие кори и других серьезных заболеваний;
- температура тела выше 37,5 ᵒС;
- самый разгар заболевания, когда наблюдается вялость и усталость.
Во всех остальных случаях гулять не просто можно, а необходимо для скорейшего выздоровления ребенка. Выделения, которые постоянно стекают по задней стенке гортани, будут отходить гораздо быстрее при прогулках.
Грудничка нужно хорошо одеть и следить, чтобы он не переохладился и не перегрелся, так как насморк может спровоцировать не только слишком низкая, но и слишком высокая температура. Если малыш не капризничает, гулять можно в свое довольствие.
Когда у малыша только-только появились сопли, а до визита участкового врача или похода в поликлинику еще несколько часов, можно начать лечение и дома. Что нужно сделать:
- Разжижение слизи. Если у грудничка густые сопли, их нужно разредить. Для этого подойдет соляной раствор. Его можно купить в аптеке или приготовить самостоятельно: на 1 литр воды берется 1 чайная ложка соли. Смесь закапывают в ноздри по 3-4 капельки (полпипетки).
- Удаление слизи. Чтобы очистить нос ребенка, можно воспользоваться аспиратором. Это специальные приспособления, при помощи которых сопли высасываются под давлением. Аспиратор может быть механическим или электрическим, есть приборы, работающие от батареек, также заменить их можно простой спринцовкой с мягким носиком.
- Смягчение слизистой. Чтобы слизистая не пересыхала, ее нужно смягчить и увлажнить. Для этого подойдет масло оливы, персика или облепихи.
Также Комаровский рекомендует создать благоприятный для отхождения слизи микроклимат в детской. Влажность в 50-70% и температура воздуха в 18-20 ᵒС – это идеальные условия для скорейшего выздоровления ребенка.
Когда в комнате слишком жарко, накройте батареи одеялом, так они будут давать меньше тепла. Для увлажнения воздуха используются бытовые увлажнители, если такого устройства в доме нет, развесьте везде мокрые полотенца, обрызгивайте помещение водой из пульверизатора и как можно чаще мойте полы.
Эффективное лечение назначается после постановки диагноза. В большинстве случаев организм грудничка может самостоятельно справиться с инфекцией, но если обнаружены серьезные заболевания, доктор Комаровский рекомендует придерживаться схемы медикаментозного лечения, которую назначит ваш ЛОР или педиатр. Используются такие препараты, в зависимости от причины заболевания:
- Сосудосуживающие. Они помогут устранить прозрачные выделения, которые сопровождает чихание. Данные средства очень быстро приводят к привыканию, потому их не используют дольше 7 дней. Также нужно следить, чтобы они были предназначены специально для грудничков – в аналогах для взрослых содержится больше активных компонентов, а это может плохо сказаться на состоянии малыша.
- Антигистаминные. Такие препараты направлены на лечение аллергического насморка. Они устраняют не только выделения из носа, но и чихание, и слезоточивость.
- Антибактериальные. Антибиотики применяются только в тех случаях, если ситуация очень серьезная. Чаще всего они входят в комплекс системной терапии и назначаются доктором очень осторожно. Такие препараты помогают устранить белые, зеленые и желтые густые сопли.
- Противогрибковые. Грибки также могут спровоцировать насморк у грудничка. Комаровский рекомендует использовать противогрибковые препараты только по назначению врача, так как патогенные организмы различных видов лечатся при помощи разных средств.
- Противовирусные. Белые густые выделения, стекающие по задней стенке гортани в горло, или расположенные в носу могут быть следствием вирусной инфекции. Запущенное заболевание у новорожденного может дать серьезные осложнения, потому их лучше всего лечить специальными противовирусными средствами.
Несвоевременное или неправильное лечение заболеваний, которые спровоцировали насморк, приводит к серьезным последствиям. Если сопли начинают стекать по задней стенке гортани в горло, это может стать причиной расстройства пищеварения у новорожденного. Связано это с тем, что в слизи, которую глотает малыш, могут оставаться вирусы и бактерии, и они продолжают размножаться в ЖКТ.
Если на задней стенке слизь полностью высыхает, инфекция опускается в дыхательные пути. Это приводит к таким заболеваниям, как пневмония, бронхит и даже астма. Также из-за нарушенной природной защиты у новорожденного может развиться ангина. Комаровский рекомендует постоянно следить за состоянием слизистой, ее можно обрабатывать по несколько раз в день маслами.
Сопли на задней стенке горла у новорожденного вызывают не только затрудненное дыхание, но и тошноту, отказ от пищи. Комаровский рекомендует не оттягивать лечение и не заниматься самодеятельностью, это может привести к развитию хронических заболеваний у ребенка.
Советы Комаровского по лечению малышей можно применять смело. Лечить насморк ребенку можно только после того, как полностью определено заболевание, которое привело к его появлению. Терапия у грудничка должна быть максимально щадящей, лучше всего использовать натуральные средства для устранения проблемы, чаще гулять на свежем воздухе. Так прозрачные выделения и загустевшую слизь удастся убрать максимально быстро.
источник