Родители не всегда отличают кишечные инфекции от обычного расстройства кишечника, недоумевают, чем ребенок мог отравиться. Ведь он ел все свежее, никаких новых продуктов ему не предлагали, а утром его вдруг вырвало, начался понос. Иногда родители сгоряча пытаются давать малышу антибиотики. Но в случае ротавируса от них толку никакого. Нужно вызывать врача, знающего все тонкости лечения болезни. Обычно ею болеют дети в возрасте до 5 лет, когда иммунитет еще недостаточно окреп. Особенно тяжело приходится малышам до 1 года.
Содержание:
- Как протекает заболевание
- Симптомы заражения
- Как инфекция может попасть в организм
- Какие осложнения могут быть
- Диагностирование ротавирусной инфекции
- Лечение
- Роль диеты
- Профилактика заболевания
Ротавирус – это кишечная инфекция, которая, кроме того, поражает верхние дыхательные пути. Чаще всего ротавирусную инфекцию обнаруживают у детей в возрасте от 6 месяцев до 5 лет. Иммунная защита у таких малышей еще недостаточно сильна, инфекция легко проникает в организм.
Иногда подобное заболевание еще называют «кишечным гриппом», однако некоторые специалисты не считают это название верным. Как подчеркивает, например, известный детский доктор Е. Комаровский, грипп – это респираторная инфекция, а ротавирус в основном разрушает слизистую оболочку органов пищеварительной системы (желудка, кишечника, двенадцатиперстной кишки), что приводит к кишечным расстройствам и обезвоживанию организма.
В течение 5 суток после заражения у малыша могут отсутствовать какие-либо признаки болезни (так называемый инкубационный период). Затем наступает острая стадия. Безо всякой, казалось бы, причины, он просыпается с плачем посреди ночи, его рвет. Появляются явные признаки отравления. Особенно плохо малышу бывает в первые 2-3 дня. Выздоровление наступает примерно на 5-8 день. Однако признаки болезни могут проявляться еще в течение 4-5 дней.
С каловыми массами выходит большое количество возбудителей ротавирусной инфекции, поэтому больной малыш может легко заразить других детей и взрослых, особенно в первую неделю. Затем ему уже разрешается посещать детские учреждения, если у него не возникает рецидива болезни. Для того чтобы определить, что ребенок полностью здоров, делается рота-тест (экспресс-метод для обнаружения в фекалиях ротавируса). Его делает специалист.
Болезнь может протекать по-разному. Возможно 3 варианта:
- Сначала появляются симптомы респираторного заболевания (насморк, кашель) без повышения температуры, а затем признаки кишечного расстройства.
- Возникает расстройство пищеварения, а потом проявляются остальные признаки наличия у детей ротавирусной инфекции.
- Появляется слабость, сонливость, пропадает аппетит, а через некоторое время возникает боль в животе и остальные симптомы. Такое состояние нередко бывает у детей до 1 года. Малыш начинает прижимать к животику ножки и плакать.
Основными симптомами наличия ротавирусной инфекции являются рвота, понос, повышение температуры. Из-за сильной рвоты больного невозможно напоить водой, она тут же выходит обратно.
У малыша появляются спазматические боли в животе и понос. В первый день стул обильный, частый (позывы возникают 10-15 раз в сутки). Цвет фекалий желтый, консистенция жидкая, пенистая, запах кислый. В последующие дни стул становится гуще, его цвет – желтовато-серый. Боль возникает преимущественно в области пупка.
Поднимается температура до 39 градусов и выше. Ее трудно сбить обычными жаропонижающими средствами.
Предупреждение: Рвота и понос могут быть симптомами пищевого отравления. Отличие в том, что при отравлении ребенку становится легче после того, как его вырвет или произойдет опорожнение кишечника. А при кишечной инфекции после приступов облегчения не бывает. Поэтому, чтобы понять, чем болен малыш, его необходимо спрашивать, стало ли ему лучше.
Кроме этих симптомов при ротавирусной инфекции у ребенка появляются и другие: пропадает аппетит, появляется головная боль. Малыш становится вялым и сонливым.
Ротавирус попадает в организм крохи через рот. Полугодовалый малыш учится ползать, тянет в рот различные предметы, обсасывает кулачки. Поэтому может легко заразиться. Ротавирусная инфекция может находиться на плохо помытых руках, в пыли на игрушках или мебели. Употребление немытых овощей и фруктов также является причиной заражения.
Ротавирус присутствует как в фекалиях, так и в слюне или слизи из носа. Если больной плохо помоет руки после туалета, а затем трогает ручки двери, то на них остается инфекция, которая передается малышу и другим членам семьи. Обычно заболевают по очереди все, но у взрослых симптомы проявляются не так сильно (1-2 дня тошнит, может быть понос). Иногда они вообще не ощущают признаков болезни, но являются вирусоносителями.
Родители малыша не всегда могут разобраться, что причиной насморка, сухого кашля и конъюнктивита является ротавирусная инфекция. Другой ребенок, пообщавшись с больным, легко заражается.
Нередко вспышки ротавирусной инфекции отмечаются на морских базах отдыха, где заражение происходит через грязную морскую воду или песок, где санитарно-гигиенические условия далеки от нормы. Дети легко заражаются в садике, школе. Заражение возможно в больницах, где находятся вирусоносители, дети или взрослые.
Ротавирусная инфекция для ребятишек достаточно опасна. Во время болезни у них возникают следующие осложнения:
- Обезвоживание организма. Это состояние возникает из-за большой потери жидкости во время рвоты и поноса. Оно очень опасно для маленького ребенка, ведет к его гибели. Крохе необходимо пить много слегка подсоленной воды. Если напоить его невозможно, то вводится раствор через капельницу.
- Ацетонемический синдром. Из-за обезвоживания организма происходит нарушение обмена веществ. При этом в крови накапливается ацетон и ацетоуксусная кислота, вызывающие отравление, усиливающее рвоту, сонливость, вялость, боли в желудке. Чувствуется запах ацетона изо рта.
- Судороги. Они могут возникать у малышей из-за высокой температуры тела. Ее требуется сбивать не только с помощью жаропонижающих средств, но и путем обтирания детей (например, разбавленным наполовину с водой спиртом).
- Поражение нервной системы, которое проявляется обмороками, бредом. При этом судороги появляются при нормальной или слегка повышенной температуре. Такое осложнение возникает как реакция организма на токсины.
Совет: Учитывая возможность таких тяжелых осложнений, при возникновении у ребенка поноса и частых приступов рвоты надо обязательно обращаться к врачу, чтобы малышу была оказана своевременная помощь.
Точная диагностика нужна еще и потому, что ротавирусную инфекцию легко спутать с дизентерией, сальмонеллезом, гастритом, пищевым отравлением. В каждом случае требуются совершенно разные лекарства. Неправильное лечение может стоить больному жизни, особенно если это грудной малыш.
Для установления диагноза делается общий анализ крови и мочи, который позволяет подтвердить тот факт, что причиной болезни является инфекция. После выздоровления показатели состава крови (лейкоциты, эритроциты) возвращаются к норме.
Присутствие в крови ротавируса устанавливается с помощью метода ИФА – иммуноферментного анализа крови на антитела к этому вирусу.
Установить точно тип вируса по его ДНК, а также количественно оценить их содержание в организме позволяет метод ПЦР (полимеразная цепная реакция).
Такие анализы дают возможность узнать, присутствуют ли в организме другие типы инфекции (например, сальмонелла).
При вирусных заболеваниях антибиотики бессильны. Нет препаратов, которые бы воздействовали на ротавирус. Лечение требуется не от самой инфекции, а от симптомов вызванного ею заболевания (симптоматическая терапия). Оно направлено на облегчение состояния малыша и предотвращение опасных осложнений.
Наибольшую опасность представляет для малыша понос и, как следствие, обезвоживание организма. Для того чтобы этого не произошло, в первую очередь принимаются меры для восполнения запаса жидкости и восстановления солевого обмена веществ. Малышу дают пить слабый раствор соли или разведенный водой регидрон. Его принимают малыми порциями, но часто, после каждого приступа рвоты.
Тошнота, рвота, понос — все это признаки отравления организма продуктами жизнедеятельности ротавируса. Одним из важных элементов лечения при ротавирусной инфекции является детоксикация. Частый прием раствора регидрона не только способствует восстановлению водно-солевого равновесия и поддержанию обмена веществ, но и необходим для удаления токсинов с мочой.
Для того чтобы уменьшить отравляющее действие, ребенку обязательно дают также сорбенты (активированный уголь, смекта, энтеросгель). Они поглощают вредные молекулы и вирусы, при этом не впитываются слизистой оболочкой желудка и кишечника, а полностью выводятся наружу. Прием сорбентов помогает уменьшить газообразование, вздутие кишечника.
Повышение температуры тела — это способ борьбы организма с вирусом. Поэтому при вирусных инфекциях сбивать температуру рекомендуется, только если она превышает 38 градусов. При более высокой температуре у малышей могут начаться судороги. Дают жаропонижающее в виде специальных детских сиропов (нурофена или панадола). Для совсем маленького удобнее использовать свечи с парацетамолом (например, цефекон).
Нарушение нормальной среды в желудке и кишечнике, брожение и газообразование приводят к появлению спазм и сильной боли. Помимо сорбентов, необходимо дать лекарство, расслабляющее мышцы кишечника и устраняющее спазмы. Обычно используется но-шпа.
Завершается лечение восстановлением у детей кишечной микрофлоры. В здоровом кишечнике преобладают полезные лактобактерии, которые подавляют развитие вредных микроорганизмов. При попадании вируса лактобактерии гибнут, начинает размножаться вредоносная микрофлора. Восстановление естественного состава кишечной среды ускоряет уничтожение вируса.
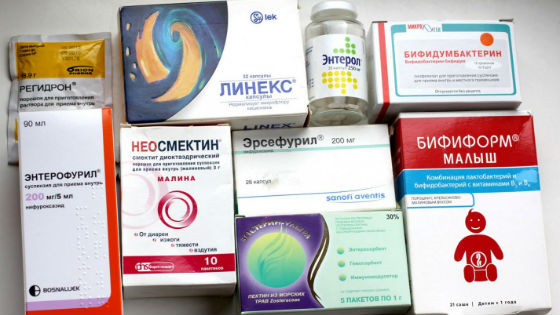
В качестве препаратов, содержащих полезные бифидобактерии, применяются аципол, линекс и подобные.
Диета, исключение из рациона некоторых продуктов, раздражающих слизистую оболочку, вызывающих вздутие кишечника или оказывающих мочегонное действие, которое способствует обезвоживанию организма, играют решающую роль при лечении у детей ротавирусной инфекции.
Из пищи должны быть полностью исключены приправы, молоко, свежие овощи и фрукты (огурцы, помидоры, сливы, яблоки). Разрешается давать ребенку обезжиренные кисломолочные продукты (содержащаяся в них молочная кислота помогает пополнить кишечник лактобактериями).
Полностью исключаются жиры (сливочное и растительное масло). Пища дается только в вареном виде. К концу болезни ребенку можно дать печеное яблоко, а также банан. Запрещены любые газированные напитки.
После рвоты кормить ребенка лучше полужидкими кашами, киселем. Обволакивая стенки кишечника, такие продукты защищают их от раздражения, способствуют быстрому заживлению микроповреждений. Можно давать тушеную морковку, тыквенное пюре.
Главное правило, как подчеркивает доктор Е. Комаровский, — не заставлять ребенка есть насильно, особенно в первый день, когда его рвет. Грудного малыша в дни болезни можно кормить только маминым молоком.
Избежать заражения ротавирусом, если ребенок посещает детский сад, очень непросто. Если риск заболевания повышен, как в данном случае, то можно сделать ребенку прививку. Вакцина содержит штамм ротавируса в минимальной концентрации. У малыша вырабатывается иммунитет, также как и после настоящего заболевания. При этом лечение ротавирусной инфекции либо вообще не понадобится, либо будет значительно упрощено. Если даже болезнь возникнет, то в гораздо более легкой форме, без осложнений.
Вероятность заболевания ребенка можно снизить, если следить за чистотой его рук. Перед тем как ребенок сядет за стол, он обязательно должен помыть их с мылом. Необходимо следить, чтобы в туалете малыш не хватал руками горшок. Игрушки, которые он тянет в рот, надо тщательно мыть.
Вирусы и бактерии находятся на поверхности фруктов и овощей. Поэтому их надо чистить от шкурки или окатывать кипятком после мытья.
В помещении должно быть чисто. Если в семье уже кто-то заболел ротавирусом, надо стараться оградить ребенка от контакта с больным.
источник
. или: Ротавирусный гастроэнтерит, острый гастроэнтерит ротавирусной этиологии, кишечный грипп, желудочный грипп
Ротавирусная инфекция – это острое вирусное заболевание, протекающее с симптомами поражения желудочно-кишечного тракта (рвотой, жидким стулом).
Специфической терапии ротавирусной инфекции не существует, лечение при этом заболевании симптоматическое.
В легких случаях терапия основана на:
Ротавирусная инфекция у детей относится к довольно серьезным заболеваниям, которые могут приводить к значительному обезвоживанию организма. Опасность и непредсказуемость его заключается также в том, что взрослые, как правило, сами того не подозревая, являются источником или носителем инфекции, подвергая риску своих малышей.
Как видно из названия этого заболевания, она вызывается вирусами с одноименным названием (Rotavirus). По своему внешнему виду этот возбудитель напоминает колесо. У ротавирусной инфекции существует несколько синонимов: кишечный грипп, желудочный грипп, ротавирусный гастроэнтерит.
Болеть ротавирусной инфекцией дети могут абсолютно в любом возрасте, но абсолютное большинство случаев наблюдается у малышей от 6 месяцев до 2х лет. Новорожденные болеют значительно реже, так как обладают специфической защитой, полученной еще в период внутриутробного развития. При этом риск заражения резко возрастает, когда ребенок прекращает питаться материнским молоком.
Источником вируса может быть как больной, так и вирусоноситель. Передача возбудителя кишечного гриппа может происходить через немытые руки, продукты питания (чаще всего молочные изделия) или воздушно-капельным способом (при чихании, кашле или просто разговоре).
Инкубационный период заболевания может растянуться до 5 суток. По его окончанию у ребенка поднимается температура до 38°С или даже выше, и одновременно появляются схваткообразные боли в животе, которые сопровождаются рвотой и диареей. Рвота чаще всего появляется после еды, однако может наблюдаться и на голодный желудок. Что касается диареи, то понос при кишечном гриппе имеет желтую окраску и неприятный кислый запах. Он может наблюдаться однократно, а может повторяться и до 15 раз в сутки — все зависит от степени тяжести болезни. Понос и рвота могут привести к обезвоживанию организма. Именно этим в первую очередь и опасна ротавирусная инфекция у детей. Комаровский в своих передачах неоднократно предупреждает, что обезвоживание допускать ни в коем случае нельзя, потому что это грозит еще большим повышением температуры, судорогами и осложнениями дыхательной системы — пневмониями, которые могут присоединяться позже.
Параллельно с кишечной дисфункцией у больных наблюдаются признаки простудного заболевания: першение в горле, насморк, иногда кашель. Именно появление этих симптомов требует проведения тщательной дифференциальной диагностики с ОРВИ.
У новорожденных ротавирусная инфекция возникает чрезвычайно редко. Чаще всего такие вспышки могут наблюдаться в медицинских учреждениях, где в последующем выявляется носительство вируса среди матерей или медперсонала.
Как правило, наблюдается острое начало заболевания, которое сопровождается рвотой, отказом от груди и жидким стулом. Такая киническая картина приводит к быстрому обезвоживанию ребенка и потере массы тела от 400 до 1000 г.
Второй вариант развития заболевания — с постепенным нарастанием симптомов, однако он также приводит к сильному обезвоживанию. что опасно для ребенка. Малыш становится вялым, отказывается от груди, может подниматься температура.
При этом у большинства новорожденных отмечается достаточно быстрая нормализация функции желудочно-кишечного тракта с благоприятным исходом.
Первым шагом родителей в лечении кишечного гриппа у ребенка является вызов врача на дом. Однако в очень тяжелых случаях (многократная рвота, признаки значительного обезвоживания) стоит звонить в скорую помощь.
Лечение ротавирусной инфекции предполагает несколько направлений.
- Устранение рвоты и поноса с последующей регидратационной терапией. Остановить диарею помогут энтерол или энтерофурил, а для регидратации используются специальные растворы (регидрон, педиалит или регидралит). Можно приготовить солевой раствор самостоятельно, растворив 1 ч.л. обычной поваренной соли в 1 л теплой кипяченной воды. Пить ребенку нужно давать постоянно (каждые 5-10 минут), желательно маленькими глотками.
Иногда ротавирусная инфекция у грудного ребенка может потребовать инфузионной терапии, если нарастают симптомы обезвоживания, а малыш самостоятельно пить не может — отказываться от госпитализации в таких случаях нельзя.
В острый период заболевания, когда наиболее ярко проявляется гастроэнтерит, из меню ребенка следует исключить продукты, содержащие большое количество легких углеводов: сахар, пирожные, торты, конфеты. Под запретом будут и все молочные продукты, а также бобовые, капуста и фруктовые соки.
Для нормализации стула и восстановления поврежденной воспалительным процессом слизистой кишечника хорошо зарекомендовал себя рисовый отвар, который дают детям в первые дни болезни.
Как правило, аппетит у ребенка во время болезни значительно снижен, поэтому заставлять его много кушать не нужно — лучше предлагать чаще. В начале заболевания готовить лучше жидкие блюда (супы, каши без молока), а позже — переходить на пареные и тушеные.
Полезным будет и обильное питье. Предпочтение стоит отдать компотам из сухофруктов, отвару шиповника, не слишком крепкому чаю или негазированной воде.
Кишечный грипп имеет циклическое течение и чаще всего протекает без осложнений. Однако в случае несвоевременного оказания медицинской помощи иногда может развиваться значительное обезвоживание, что является причиной появления особенно опасного состояния — острой почечной недостаточности.
Пневмония — вот еще одна опасность, которая подстерегает ребенка при обезвоживании. Поэтому первостепенная задача родителей — уметь вовремя распознать и предотвратить потерю жидкости и солей детским организмом.
Отстроченным последствием перенесенной ротавирусной инфекции может быть нарушение работы желудочно-кишечного тракта, проявляющееся в изменении кислотности желудка, уменьшении секреции ферментов и как следствие — нарушении процессов переваривания и всасывания пищи. При этом могут также наблюдаться и явления дисбактериоза как следствие изменения баланса между полезной и условно-патогенной микрофлорой кишечника. Если у ребенка после перенесенного кишечного гриппа возникают симптомы, свидетельствующие о нарушении работы желудка или кишечника, это повод обратиться к гастроэнтерологу для назначения последующего лечения.
Как правило, после перенесенного заболевания вырабатывается иммунитет, однако он часто бывает не стойким. Наличие значительной концентрации антител в крови у школьников свидетельствует, что дети часто болеют этим заболеванием, при этом повторные случаи переносятся гораздо легче, чем первый.
Меры неспецифической профилактики кишечного гриппа — это изоляция больного в острый период заболевания, а также предотвращение контактного способа передачи инфекции (мытье рук, термическая обработка продуктов и воды, тщательное мытье посуды, а для маленьких детей — стерилизация бутылочек).
Существует также и специфическая защита от данного вируса, которая достигается вакцинацией. Для этого вводится ослабленный живой вирус, который стимулирует выработку антител.
Друзья, добрый день! В конце августа и в начале сентября обычно происходит вспышка ротавирусной инфекции. Связано это, скорее всего, с тем, что мы начинаем кушать продукты с полей, а значит к нам в организм попадают в большом количестве чужеродные бактерии и микробы.
Часто болезнь подхватывают на отдыхе, на Черном море. Особенно распространена она почему-то в Крыму, также отмечены случаи заболеваний в Сочи и в Анапе. Никто не застрахован, так как немытые фрукты везде одинаковы.
Ротавирусная инфекция, её еще называют кишечный грипп, — это болезнь, инфекционного характера, которая вызывается ротавирусами. Как выглядит ротавирус можно увидеть на заглавной картинке.
У этой болезни острое начало, по симптомам похоже на обострение гастрита, в сочетании с диареей, как-бы насморком, как-бы болями в горле. Так что можно поначалу растеряться и не понять по признакам, что же за напасть накатила.
Были случаи, когда человек думал, что у него обострение гастрита, а потом только сообразил, что средства от гастрита не помогают, да еще и диарея и насморк приключились.
Ротавирус попадает в желудок, развивается там, постепенно, с пищей, проникая во все отделы ЖКТ, в тонкий и толстый кишечник, поражая слизистые. Может быть рвота, боли в животе, устойчивая диарея в первые двое суток после заражения.
1 — инкубационный, когда вирус проникает в ЖКТ и обживается там. Характерен тем, что в это время человек вял, грустен, подавлен. Длится от суток, до пяти, в зависимости от особенностей организма.
3 — фаза выздоровления, когда организм находит способ избавиться от инфекции. Это я расписал течение болезни без какого-либо лечения.
Следует уяснить, что для ротавирусной инфекции в большинстве случаев характерен острый начальный период — диарея, повышенная температура, тошнота. Стул может быть и не жидким, но в кишках колики, вздутие, неудобство, цвет кала желтовато-серый, по консистенции как глина.
По данным медиков, вспышка ротавирусной инфекции начинается за несколько недель до возникновения эпидемии гриппа. По всей вероятности, именно из ротавируса и выходит в конечном итоге грипп обыкновенный. Кстати, неофициальное название ротавирусной инфекции — кишечный грипп.
Чаще всего кишечным гриппом болеют дети. Это и из-за их склонности тянуть в рот руки, и из-за того, что их иммунитет еще не приспособился к вирусу. Но взрослые тоже могут подхватить ротавирус, особенно если будут кушать немытые фрукты-овощи.
Все потому, что взрослые легче переносят все фазы, и даже острую. Вот им и кажется, что это простое отравление. Но вот что должно насторожить. Если после «отравившегося» в течение 4 суток начинают «травиться» остальные в семье, то это явный признак того, что имеет место кишечный грипп.
Для борьбы с ротавирусной инфекцией на данный момент не существует лекарств. Антибиотики врачи не рекомендуют, потому что это в конечном итоге может аукнуться в будущем. Поэтому лечение надо проводить исподволь, борясь с численностью расплодившихся бактерий.
В этом деле хорошо помогают различные энтеро сорбенты. Пакетики с препаратом Смекта прекрасно справляются с адсорбцией и выведением болезнетворных микроорганизмов. Пакетик разводится с водой, я рекомендую теплую воду, и выпивается после еды.
Кстати, кушать в период инфекции следует только каши и пюре на воде. Никаких сахаров, особенно фруктов! Иначе будет так бродить и пучить, что мало не покажется. Эти бактерии любят сахара и просто свирепствуют, когда его получают.
Один мужчина думал облегчить свое состояние тем, что кушал бананы, ведь сказано, что от диареи помогут бананы. Но это от диареи, а тут же была именно ротавирусная дрянь. Так вот, вместо облегчения, он два дня страдал от вздутия живота и страшных пуков. Рассказываю как раз, чтобы предостеречь от подобных мер.
Перед всяким приемом пищи мойте руки с мылом. Следите, чтобы в процессе жизнедеятельности, не касаться руками лица, а то часто люди в задумчивости подпирают подбородок немытыми руками, а это риск!
Вирусы не привозные, нет, а попавшие на продукты в результате того, что их до вас трогали инфицированные люди. Ведь все любят покопаться на рынке, повыбирать то, что поспелее…
Кишечный грипп никогда не вызывает осложнений, с каждым следующим заражением организм вырабатывает относительный иммунитет. Это означает, что заболеть вы все-равно заболеете в следующий раз, но симптомы будут менее ярко выражены.
На этом все, мойте руки, мойте фрукты и овощи, пейте только кипяченую воду, если она из под крана.
Очень информативное видео по ротавирусам от доктора Комаровского. Советую посмотреть всем родителям.
Вот такая на сегодня информация. Берегите себя, своих детей. Желаю всем вам здравия! Ваш Захар Олегович Журавлев.
Ротавирусная инфекция — инфекционное заболевание, причиной которого является ротавирус. Другие названия — РИ, ротавироз, ротавирусный гастроэнтерит, кишечный грипп, желудочный грипп. Возбудитель ротавирусной инфекции — вирус из отряда ротавирусов (лат. Rotavirus). По оценкам экспертов ВОЗ, практически каждый ребенок в течение первых пяти лет жизни переносит ротавирусный гастроэнтерит, независимо от расы и социально-экономического статуса.
На современном этапе выделяют семь серогрупп ротавирусов (А, В, С, D, E, F, G), которые объединяют большое число серотипов. Самой многочисленной является серогруппа А, к ней относится большинство ротавирусов человека. Чаще всего вызывают развитие ротавирусной диареи четыре серотипа группы А: P8G1, P8G3, P8G4, P4G2.
Инкубационный период инфекции — 1-5 дней. Ротавирус поражает как детей, так и взрослых, но у взрослого человека, в отличие от ребенка, заболевание протекает в более легкой форме. Больной становится заразным с первыми симптомами ротавироза и остается заразным до конца проявления признаков заболевания (5-7 дней). Как правило, через 5-7 дней наступает выздоровление. Организм вырабатывает непродолжительный иммунитет к данному серотипу ротавируса, то есть сохраняется возможность впоследствии снова им заразиться.
Путь передачи ротавируса в основном пищевой (через немытые продукты, грязные руки). Заразиться ротавирусной инфекцией можно самыми разными путями, например, через инфицированные продукты питания, прежде всего молочные (из-за специфики их производства). Ротавирусы прекрасно себя чувствуют в холодильнике и могут жить там много дней, хлорирование воды их не убивает. Ротавирусы чувствуют себя спокойно и в святой воде. У детей в возрасте от 1 года и старше ротавироз может появиться при посещении яслей, детских садов и школ, так как в новой обстановке иные вирусы и микробы, чем в домашней обстановке или в коллективе, где ребенок находился долгое время. Можно отнести эту инфекцию и к «болезням грязных рук». Кроме того, поскольку ротавирусы вызывают воспаления и дыхательных путей, они, подобно вирусам гриппа, распространяются капельным способом — например, при чихании.
Ротавирусы млекопитающих и птиц в естественных условиях для человека НЕ патогенны.
Ротавирусная инфекция встречается как спорадически (отдельные случаи заболевания), так и в виде эпидемических вспышек.
Вирус проникает в слизистую оболочку желудочно-кишечного тракта. В основном поражается слизистая тонкой кишки.
Ротавирусная инфекция поражает желудочно-кишечный тракт, вызывая гастроэнтерит (воспаление слизистой оболочки желудка и кишечника), отсюда и характерные симптомы ротавироза.
Выделяется инкубационный период (1-5 суток), острый период (3-7 суток, при тяжёлом течении болезни — более 7 суток) и период восстановления после болезни (4-5 суток).
Для ротавирусной инфекции характерно острое начало — рвота, резкое повышение температуры, возможен понос, зачастую и очень узнаваемый стул — в первый день жидкий желтый, на второй, третий день серо-жёлтый и глинообразный.
Температурная реакция обычно не превышает 38-39 °С, лихорадка сохраняется 2-4 дня. Отмечаются симптомы интоксикации: слабость, вялость, снижение аппетита, вплоть до развития анорексии и адинамии при тяжелых формах болезни. Одним из первых, а нередко и ведущим признаком ротавирусной инфекции является рвота. Она появляется одновременно с диареей или опережает ее, носит повторный или многократный характер, но сохраняется в пределах 1-2 дней. Фекалии обильные, жидкие, водянистые, желтого цвета, без видимых патологических примесей, иногда имеется небольшое количество прозрачной слизи. В зависимости от тяжести заболевания кратность дефекации колеблется в пределах от 3 до 20 раз в сутки. Продолжительность диареи — 3-7 дней. Боли в животе появляются с начала болезни. Боли различной степени выраженности, разлитые или локализующиеся в верхней половине живота, могут быть эпизоды схваткообразных болей. Практически в половине случаев отмечается вздутие живота, урчание по ходу кишечника, метеоризм.
Кроме того, у большинства заболевших детей появляются насморк, покашливание, покраснения в горле, они испытывают боли при глотании. В острый период отсутствует аппетит, наблюдается состояние упадка сил. Многолетние наблюдения показали, что наиболее крупные вспышки заболевания возникают во время или в канун эпидемии гриппа, за что оно получило неофициальное название — «кишечный грипп».
Часто ротавирусная инфекция у ребенка проявляет себя следующими симптомами и признаками по порядку: ребенок просыпается вялым, капризным, его тошнит уже с утра, возможна рвота даже на голодный желудок. Возможна рвота со слизью. Аппетит снижен, после еды неоднократно рвет с кусочками непереваренной пищи, рвота начинается и после питья жидкости в количестве более 50 мл. Начинает повышаться температура и к вечеру термометр может показать уже более 39 градусов по Цельсию. При заражении ротавирусной инфекцией температура стойко повышена и «сбить» ее трудно, держаться повышенная температура может до 5 дней. К симптомам присоединяется жидкий стул, чаще желтого цвета с неприятным запахом, при этом может болеть живот. У малышей, которые еще не могут объяснить, что у них что-то болит, признаком болей является плач и урчание в животе. Ребенок становится плаксивым и раздражительным, худеет «на глазах», со второго дня заболевания появляется сонливость. При правильном лечении все симптомы ротавирусной инфекции проходят через 5-7 дней и наступает полное выздоровление, жидкий стул может держаться немного дольше.
Интенсивность проявления симптомов ротавирусной инфекции, тяжесть и длительность заболевания различны. По тяжести течения ротавирусную инфекцию подразделяют на легкую, среднетяжелую и тяжелую формы. Тяжесть течения в первую очередь обусловлена развитием синдрома дегидратации. Возможны и атипичные (стертая, бессимптомная) формы, а также носительство ротавируса. Такие случаи встречаются, как правило, у недоношенных и новорожденных детей. Вместе с тем при развитии вспышек с массивным инфицированием у них могут развиться тяжелые формы инфекции, протекающие с резким обезвоживанием, быстро приводящим к неблагоприятному исходу.
Симптомы ротавироза очень похожи на признаки других, более тяжелых заболеваний, например отравления, холеры или сальмонеллеза, поэтому в случае повышения температуры у ребенка, появления тошноты и/или жидкого стула немедленно вызовите на дом врача из детской поликлиники. При болях в животе вызовите скорую помощь, до прихода врача обезболивающие препараты ребенку не давать!
Больной заразен обычно 8-10 дней с первых симптомов, но в отдельных случаях вирусоносительство сохраняется до 30-60 дней.
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, «что-то не то съел»). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время.
Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время.
Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого балланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции.
Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог — это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило — давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс.
В первую очередь при лечении применяется регидратационная терапия, может назначаться прием сорбентов (активированный уголь, cмектит диоктаэдрический, аттапулгит). В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами. Для этого 1 пакетик порошка регидрона растворяем в литре воды и даем ребенку пить по 50 мл каждые пол-часа пока вода не закончится. Если ребенок спит и пропускает питье раствора, будить не нужно, подождите, когда проснется, но объем воды более 50 мл не давайте (может вырвать).
В настоящее время активно изучается эффективность использования противовирусных препаратов при ротавирусной инфекции. Назначение в острый период заболевания индукторов интерферона (Циклоферон, Анаферон детский) способствует сокращению сроков болезни и быстрого избавления от вируса. Применение препарата Кипферон стимулирует выработку антител, приводит к повышению концентрации интерферонов. В качестве этиотропных средств могут быть использованы Арбидол, Виферон, Комплексный иммуноглобулиновый препарат, Гепон или антиротавирусный иммуноглобулин.
И все же основой лечения при ротавирусном гастроэнтерите является лечение симптоматическое. Это диета, оральная регидратация, инфузионная и дезинтоксикационная терапия. Используются энтеросорбенты (Смекта, Фильтрум-СТИ и др.), пробиотики (Энтерол, Бифиформ, Линекс, Аципол, Ацилакт, Бифидумбактерин форте, Бактисубтил и др.), пребиотики (Дюфалак, Хилак форте), ферменты (панкреатические: Креон, Панцитрат, Панкреатин, Мезим форте; Лактаза). Проводится посиндромная терапия: спазмолитическая, жаропонижающая и т.д.
По общепринятым рекомендациям температуру ниже 38 градусов сбивать не следует, если больной ее переносит удовлетворительно. Для снижения более высокой температуры (а ее порог при ротавирусной инфекции может достигать 39 с лишним градусов) врачи обычно назначают свечи цефекон детям до 3 лет, парацетамол детям более старшего возраста (в соответствующей возрасту дозировке). Свечи от температуры удобны тем, что поставить их можно вне зависимости от того, спит ребенок или бодрствует. При стойком повышении температуры, когда температура не «сбивается», детям старше года назначают парацетамол с четвертушкой анальгина. Перерыв между таблетками или свечами от температуры, содержащими парацетамол должен быть не менее 2 часов, в случае других препаратов от температуры — от 4 часов и более (см в инструкции), но парацетамол при ротавирусной инфекции наиболее эффективен.
Хорошо помогают сбить температуру влажные обтирания слабым водочным раствором, но есть некоторые правила: обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания одевать на ноги тонкие носочки. Обтирать, если после приема препарата от температуры прошло более получаса, а температура не начала снижаться. Ребенка с высокой температурой не кутать.
При симптомах желудочно-кишечных расстройств с повышенной температурой врачи назначают Энтерофурил (2 раза в день, дозировка по возрасту, пить не менее 5 дней) для профилактики или лечения бактериальной кишечной инфекции. Этот препарат помогает предотвратить затяжное течение поноса. Можно заменить на Энтерол.
При болях в животе с подтвержденным диагнозом ротавирусная инфекция можно дать ребенку но-шпу: 1 мл раствора но-шпы из ампулы дать ребенку в ротик, запивать чаем.
С появлением аппетита для восстановления микрофлоры кишечника и лечения поноса ребенку назначают бактисубтил — 2 раза в сутки по 1 капсуле, растворенной в воде за час до еды 5 дней.
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания, чтобы не заразить их.
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39 градусов ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. В основном после выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации. Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).
Врач педиатр Виноградова Т.П.
В тяжелых случаях лечение проводят в стационаре.
Инкубационный период скоротечен, можно буквально за день получить все симптомы заражения. Поэтому ротавирус ни с чем не спутаешь, а уж если однажды переболели, то точно не ошибетесь.
Так как чаще всего болеют дети, то с них и начнем. Дети склонны все пробовать на вкус, руки моют только по принуждению, а ротавирус это как раз болезнь грязных рук. Взрослые могут заразиться из-за немытых овощей, фруктов, я вот тоже недавно переболел из-за дыни. Поленился помыть дыньку, а она, видимо, на шкуре имела этот вирус…
Детишки все болеют ротавирусной инфекцией. У них может подняться температура, открыться понос, рези, колики. Чем чаще ребенок болел кишечным гриппом, тем легче он будет переносить каждое следующее заражение. У взрослых может и не быть диареи, но все-таки дискомфорт в желудке и кишечнике наверняка будет.
2 — острая фаза, когда тошнит, когда понос, острые боли в кишках и т. п. Для острой фазы характерны первые два дня тяжелого течения, затем, уже полегче. Длится острая фаза до 7 дней.
Если говорить о том, сколько длиться в общей сложности заболевание, то это примерно неделя. Но может быть и до полутора, если это первый случай заражения.
Помимо расстройства ЖКТ у большей части инфицированных ротавирусом проявляются симптомы насморка и легкой ангины. Первые дни пропадает аппетит и падает общий тонус, настроение ближе к депрессивному, ничего не хочется делать.
Я знаю, что в Крыму, на Черном море, часто в конце августа и начале сентября вспыхивает кишечный грипп. Сколько случаев было… На рынке что-то купят, отравятся и думают, что это простое отравление, а нет, это как раз ротавирусная инфекция.
Одним из часто встречающихся осложнений при ротавирусе является гастроэнтерит. У меня знакомая как-то начала жаловаться на гастрит, ни с того, ни с сего атаковавший ее. Хотя она питалась по достаточно щадящей диете. После обострения «гастрита» начала принимать желудочные сборы, а не помогает…
Стали выяснять, в чем же дело, и оказалось, что этот «гастрит» как раз от ротавирусной инфекции обострился. А там бактерии другие, они не уничтожаются традиционным набором средств от гастрита. Поэтому лечение переориентировали именно на борьбу с кишечным гриппом. В результате все симптомы прошли.
После ослабления основных симптомов заболевания и улучшения общего самочувствия, советую принимать Лактобактерин. Он восстановит правильную микрофлору в кишечнике. Ведь после ротавируса там все будет нарушено.
Кстати, подобные меры отлично предупреждают даже простудные инфекции. Также советую тщательно мыть покупные фрукты и овощи. Зачастую на них присутствуют вирусы, способные негативно повлиять на микрофлору кишечника.
источник
Ротавирусная инфекция протекает с рядом клиническими проявлениями и степенью тяжести: от бессимптомного носительства до реанимационного состояния.
Заболевание дебютирует проявлениями респираторного вирусного синдрома. У ребёнка начинаются кашель и насморк. Жалуется на боль в горле при глотании и покое. При ротавирусе присоединяются жидкий стул, рвота.
Тяжёлое течение при ротавирусной инфекции ведёт к снижению иммунитета и присоединению бактериальной вирусной инфекции.
Кашель при ротавирусной инфекции вводит родителей в заблуждение, приводит к несвоевременному началу лечения.
Острое течение кишечной инфекции, которую вызывает ротавирус, представляет опасность для организма:
- Обезвоживание. Вызвано многократной рвотой, диареей. Организм начинает терять жидкость. Часто такому явлению подвержены маленькие дети.
- На фоне потери жидкости развивается судорожный синдром, нарушения деятельности сердца, почек.
- Почки реагируют на обезвоживание недостаточностью функций, развитием анурии. Нарушается выведение из организма токсинов, продуктов метаболизма.
Лечить осложнения после ротавируса у детей младшего возраста приходится в условиях палат интенсивной терапии в стационаре. Тяжелые нарушения развиваются редко и связаны с отсутствием своевременной помощи. Лечат ротавирусную инфекцию в амбулаторных условиях. Вирусная кишечная инфекция приводит к снижению иммунной защиты организма.
Чтобы понять, какие заболевания возникают у ребёнка на фоне перенесённой ротавирусной инфекции, необходимо понимать, как изменяется человеческий иммунитет после кишечных вирусных заболеваний.
Патогенный микроорганизм, проникающий в организм человека, вызывает изменения в иммунном статусе. Приводит к снижению иммунитета после прохождения острого периода заболевания. Требуется время восстановление защитных сил организма.
Восстановление иммунной защиты происходит в течение нескольких недель. Организм беззащитен перед любыми инфекциями, дети подхватывают насморк, начинают кашлять.
Особенность специфического иммунитета к ротавирусам – антитела не задерживаются на продолжительный срок. Ребёнок болеет вирусной патологией несколько раз.
В ряде случаев повторное течение бессимптомно или вялого характера. С течением времени у взрослого человека после кишечной инфекции развивается иммунная защита.
У взрослых людей при обследовании крови обнаруживаются специфические антитела к ротавирусам, что свидетельствует о перенесенных ранее кишечных инфекциях. Аналогичные показатели выявлены у подростков и старших школьников.
В ряде западных стран предприняты попытки прививать специальной вакциной от ротавируса для профилактики. Вакцинация приводит к учащению случаев воспалительных процессов в кишечнике. Ведутся научно-практические исследования, поиск средств для профилактики инфекции.
Возникновение респираторных явлений – кашель, сопли – после перенесённого кишечного заболевания обусловлено снижением общего иммунного статуса организма, присоединением вторичной бактериальной, вирусной инфекции.
В организме снижается количество интерферона после воздействия ротавируса, кашель с насморком начинаются в ответ на переохлаждение. При кишечной инфекции причина осложнений – стафилококк, кишечная палочка.
Повторное течение заболевания менее тяжело. Вероятность присоединения респираторных осложнений гораздо ниже.
Чем старше пациент, тем выше уровень кислотности в желудке, меньше вероятность попадания в кишечник возбудителей.
На фоне ослабленного иммунитета развивается ряд заболеваний верхних дыхательных путей. Подавляющее большинство заявляет о себе кашлем:
- Острый ларингит – частая причина, вызывающая кашель у ребёнка после ротавируса.
- Острый и хронический бронхит. Симптомы заболевания – сухой кашель, жёсткое дыхание.
- Острая пневмония.
- У детей на фоне ослабленного иммунитета – заболевание коклюшем.
Кашель носит сухой и влажный характер.
Заболевания верхних дыхательных путей на фоне перенесённого ротавирусного заболевания обусловлены снижением иммунной защиты. Для предупреждения вторичных инфекций необходимо предпринять усилия для восстановления иммунитета у ребёнка.
Помимо патогенетического и симптоматического лечения, используют препараты иммуномодулирующего, иммуностимулирующего действия. Большинство иммуномодулирующих препаратов создано на основе лейкоцитарных интерферонов.
В педиатрической практике применяется препарат «Виферон». Выпускается в виде крема, ректальных суппозиториев. В составе содержатся лейкоцитарный интерферон, витамины С и Е. Вещества обладают антиоксидантной активностью, облегчают способность интерферонов воздействовать на клеточные стенки. Под воздействием препарата в очаге воспаления происходит выработка специфических антител.
Свечи «Виферон» необходимо применять после ротавируса по 150000 МЕ дважды в день в течение 7 дней.
Поскольку кашель вызван выделениями из носа, стекающим через носоглотку, используются капли для промывания носа. Можно воспользоваться каплями «Аквамарис».
У грудных детей, если начался насморк, откачивают слизь из носовых ходов специальным аспиратором.
Кашель у ребёнка вызван раздражением слизистой оболочки глотки и гортани.
Для обработки больного горла используется антисептический спрей «Мирамистин».
Условие избавления от кашля – обильное частое питье. Подойдут ребёнку отвары ромашки, тёплый чай.
Делайте ребёнку ингаляции с применением отхаркивающих средств. Хорошим эффектом обладает «Лазолван». В ингалятор добавляется 10 капель лекарства. Процедура проводится раз в день.
Если у ребёнка нормальная температура, можно делать медовые или полуспиртовые согревающие компрессы на область грудной клетки. Компресс держать 40 минут.
На ночь можно растирать спину и грудь малыша согревающими мазями. Результативны барсучий, свиной жир, оливковое масло.
Для облегчения отхождения мокроты из бронхов ребёнка полезно делать лёгкий вибрационный массаж, лечебную гимнастику. Не рекомендуется препятствовать двигательной активности.
Если кашель и насморк у ребёнка вызваны бактериальной флорой, по назначению врача применяют лечение антибиотиками. Эффективен в детском возрасте «Аугментин». Не рекомендуется лечить кашель с помощью антибиотиков, не проконсультировавшись с врачом. Вместо выздоровления разовьются осложнения.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Раньше данное заболевание также называлось кишечным гриппом, хотя ничего общего ротавирус с вирусом гриппа не имеет. Дело в том, что пик заболеваемости ротавирусной инфекцией приходится на холодное время года (то есть, на осенне-зимний период), когда большое количество людей также болеют простудными заболеваниями, в том числе и гриппом.
Вследствие этого у многих больных гриппом людей после заражения ротавирусом начинали появляться еще и симптомы поражения кишечника, что и послужило поводом для подобного названия патологии.
Ротавирусной инфекцией болеют преимущественно дети раннего возраста (как мальчики, так и девочки в возрасте до 3 лет), в то время как среди старших детей и взрослого населения данное заболевание встречается реже. Объясняется это тем, что после болезни у ребенка формируется относительно стойкий иммунитет, предотвращающий развитие заболевания в дальнейшем. В то же время, стоит отметить, что по данным последних исследований практически все дети до достижения трехлетнего возраста болеют ротавирусной инфекцией минимум 1 – 2 раза.
Причинами распространения ротавирусной инфекции среди детей могут быть:
- Слабость иммунной системы. Иммунитет (способность организма противостоять инфекциям) новорожденного и ребенка первых трех лет жизни еще полностью не сформирован и не может обеспечить полноценную защиту, в связи с чем риск заражения различными вирусами повышается.
- Анатомическим строением слизистой оболочки кишечника. В результате лабораторных исследований было установлено, что ротавирус (возбудитель инфекции) легко прикрепляется к клеткам слизистой оболочки тонкого кишечника ребенка. В то же время, к слизистой тонкого кишечника взрослого человека он прикрепляется очень плохо, что снижает риск развития инфекции.
Стоит отметить, что риск инфицирования и развития заболевания также повышен у пожилых людей, что обусловлено ослаблением их иммунитета и неспособностью их организма адекватно бороться с вирусными инфекциями.
Пик заболеваемости, а также развитие эпидемий приходится на холодное время года (с октября по апрель), в то время как в летние месяцы ротавирусная инфекция встречается исключительно редко. Связано это со свойствами ротавируса, который очень плохо выживает в тепле, однако довольно долго может существовать при низких температурах.
Этиология, возбудитель, пути передачи и заражения (как передается ротавирусная инфекция от человека к человеку?)
Как уже было сказано, возбудителем инфекции является ротавирус, который выделяется из организма больного человека вместе с каловыми массами с первых дней заболевания, а также в течение нескольких дней после исчезновения клинических симптомов (поноса). Также стоит отметить, что источником вируса может быть не только больной (то есть человек, у которого имеются явные признаки заболевания), но и бессимптомный носитель инфекции. У носителя отсутствуют какие-либо симптомы поражения желудочно-кишечного тракта, однако с его каловыми массами также выделяются вирусные частицы.
Основной путь передачи вируса от больного человека к здоровому – фекально-оральный. Суть его заключается в следующем. После попадания в человеческий организм вирус проникает в клетки слизистой оболочки кишечника, начиная в них активно размножаться. В дальнейшем данные клетки отделяются от слизистой оболочки и вместе с каловыми массами выделяются из организма человека. При этом находящиеся в них вирусные частицы сохраняют свою жизнеспособность.
Если в дальнейшем здоровый человек будет контактировать с какими-либо предметами, загрязненными каловыми массами больного (это может быть почва, плохо обработанные поверхности унитаза, дверные ручки в туалете, полотенца, немытые руки больного человека и так далее), вирусные частицы могут попасть на кожу его рук. Если после этого человек будет брать какую-либо еду немытыми руками (или просто поместит пальцы в рот, что характерно для детей раннего возраста), вирусные частицы попадут в его желудочно-кишечный тракт. Пройдя через желудок и достигнув кишечника, они вновь активируются и проникнут в клетки его слизистой оболочки, обуславливая их поражение и развитие клинической картины ротавирусной инфекции.
Животные и люди поражаются разными подвидами ротавирусов, в связи с чем обычно вирусы животных для человека неопасны. Тем не менее, существуют задокументированные случаи, когда у людей, контактировавших с больными животными, развивалась ротавирусная инфекция.
Предполагается, что при взаимодействии ротавируса животных с ротавирусом человека (например, являющегося бессимптомным носителем инфекции) в «человеческом» вирусе могут происходить определенные изменения, вследствие чего он может активироваться и вызывать клиническую картину заболевания. Тем не менее, на сегодняшний день ученые не исключают возможности прямого поражения человека ротавирусами животных.
На сегодняшний день ученые так и не смогли однозначно определить, способен ли ротавирус поражать слизистую оболочку дыхательных путей и передаваться от больного человека к здоровому вместе с вдыхаемым воздухом (то есть, воздушно-капельным путем).
С одной стороны, у многих детей перед появлением диареи (поноса), вызванного ротавирусом, отмечаются признаки поражения верхних дыхательных путей. При этом даже после появления симптомов ротавирусной инфекции у данных детей не развивается ни простуда, ни грипп. Это может свидетельствовать в пользу того, что ротавирус первоначально поразил слизистую оболочку дыхательных путей, а затем проник в кишечник и поразил клетки его слизистой.
В то же время, стоит отметить, что в результате множества проведенных лабораторных исследований ученым так и не удалось выделить вирусные частицы из клеток слизистой оболочки дыхательных путей. При этом в клетках слизистой кишечника ротавирусы выявляются практически в 100% случаев инфицирования.
Чтобы понять механизм поражения организма и развития симптомов ротавирусной инфекции, необходимы определенные знания о строении и функционировании кишечника.
В нормальных условиях слизистая оболочка кишечника состоит из так называемых ворсин – выростов, которые выступают в просвет кишки. Ворсины покрыты эпителиоцитами (клетками слизистой оболочки), которые обеспечивают пищеварение и всасывание питательных веществ из кишечника в кровь. При этом стоит отметить, что всасывать питательные вещества могут только «зрелые» (дифференцированные) эпителиоциты, которые располагаются в области верхушек ворсин. В то же время, в области основания ворсин располагаются незрелые клетки, которые не могут нормально всасывать продукты из просвета кишечника. По мере дифференцировки незрелые эпителиоциты продвигаются все выше, достигая верхушки ворсины в тот момент, когда становятся полностью «зрелыми».
Суть ротавирусной инфекции заключается в том, что вирусные частицы поражают только зрелые эпителиоциты тонкого кишечника. Пораженные вирусом клетки разрушаются и отторгаются слизистой оболочкой, в результате чего ее всасывательная способность снижается. Это запускает компенсаторные реакции, в результате которых «незрелые» клетки начинают продвигаться к верхушке ворсин значительно быстрее. При этом они не успевают полностью дифференцироваться, вследствие чего не могут обеспечить нормального всасывания питательных веществ из просвета тонкого кишечника.
По мере развития заболевания также отмечается нарушение микроциркуляции крови в области слизистой оболочки, то есть развивается ее ишемия (кислородное голодание). Это запускает развитие местных воспалительных процессов и выделение в ткани так называемых биологически-активных веществ, которые поддерживают воспаление. В результате описанных реакций наблюдается еще большее поражение слизистой оболочки и еще более выраженное нарушение всасывания в кишечнике, что усиливает тяжесть клинических проявлений болезни.
Также стоит отметить, что в неосложненных случаях вирус поражает только слизистую оболочку тонкого кишечника. В то же время, при снижении защитных сил организма вирусные частицы с током крови и лимфы могут распространяться в другие ткани и органы (в печень, головной мозг и спинной мозг и так далее), обуславливая их поражение и нарушение их функций. Это может сопровождаться развитием системных проявлений заболевания и другими симптомами, связанными с поражением тех или иных органов.

Инкубационным периодом называется время от момента заражения человека до появления первых симптомов инфекции. В течение инкубационного периода ротавирус уже проник в организм человека, поразил слизистую оболочку его кишечника и начал в ней активно размножаться. В то же время, пищеварение при этом еще не нарушено, а какие-либо системные проявления заболевания отсутствуют, так как вирусные частицы еще не успели попасть в кровь, а иммунная система организма еще не начала бороться с инфекцией.
Стоит отметить, что в течение инкубационного периода некоторые больные могут жаловаться на слабость, повышенную утомляемость, боли в горле, кашель, повышение температуры или другие подобные симптомы. Это может быть связано с вирусной инфекцией верхних дыхательных путей, которая развилась до заражения ротавирусом.
За инкубационным периодом следует острое начало заболевания, сопровождающееся быстрым развитием и нарастанием всех характерных признаков. С момента появления первых симптомов до полного развития клинической картины ротавирусной инфекции проходит от 1 до 4 – 5 часов.
Одни из характерных признаков заболевания, наблюдающиеся при ротавирусной инфекции в 100% случаев. Более чем в половине случаев рвота является первым признаком инфекции. Рвота обычно однократная, однако иногда может повторяться 2 – 3 раза. Рвотные массы содержат недавно съеденную пищу (если человек перед этим поел), могут содержать примеси желчи. Профузной (водянистой, жидкой, обильной) рвоты обычно не наблюдается.
Причиной рвоты является проникновение вируса в слизистую оболочку кишечника и ее поражение. Это запускает защитные механизмы организма, целью которых является предотвращение поступления инфекции и токсинов в организм. Перистальтика (моторика) кишечника при этом нарушается, а у пациента появляются позывы к рвоте. После рвоты больной обычно испытывает некоторое облегчение, связанное с опорожнением желудка и верхних отделов тонкого кишечника.
Более чем в половине случаев рвота прекращается к концу первых суток развития болезни, однако иногда может продолжаться 2 – 3 дня.
Понос появляется одновременно с рвотой или в течение часа после нее. Механизм развития данного симптома напрямую связан с поражением слизистой оболочки тонкого кишечника.
Как было сказано ранее, при разрушении клеток слизистой оболочки кишечника ротавирусами нарушается всасывание питательных веществ из просвета тонкого кишечника. Не всосавшиеся вещества, оставшиеся в просвете кишки, обладают так называемой осмотической активностью, то есть способностью притягивать жидкость к себе. По мере развития заболевания концентрация осмотически-активных веществ в тонком кишечнике увеличивается, в результате чего в его просвет начинает перемещаться большое количество жидкости. Более того, данные вещества препятствуют всасыванию жидкости в области толстого кишечника, что также способствует ее скапливанию в просвете кишки. Это и является основной причиной развития поноса, а также многих осложнений данного заболевания.
Диарея при ротавирусной инфекции характеризуется:
- Внезапными и частыми позывами к дефекации. Они могут возникать от 2 – 3 раз в сутки (при легком течении заболевания) до 20 – 50 и более раз в сутки (при тяжелом течении заболевания).
- Императивными (повелительными) позывами к дефекации. Данные позывы настолько сильны, что больной не может их сдерживать.
Во время первых 1 – 2 испражнений стул может быть нормальным (оформленным), так как из толстого кишечника будут выделяться находившиеся там нормальные каловые массы. Однако вскоре каловые массы станут жидкими, приобретая характерные для данной патологии свойства.
Стул при ротавирусной инфекции:
- Жидкий – вначале в виде кашицы, а затем водянистый.
- Пенистый – после испражнения на поверхности каловых масс может наблюдаться пена.
- Зловонный – после испражнения ощущается неприятный запах, возникновение которого объясняется усилением процессов гниения и брожения в толстом кишечнике.
- Зеленоватый или желтоватый.
Иногда каловые массы могут содержать небольшое количество вязкой слизи, однако это не является характерным признаком ротавирусной инфекции. Продолжительность поноса колеблется в зависимости от формы заболевания и может составлять от 1 до 3 – 6 дней.
При ротавирусной инфекции наблюдается вздутие живота, что напрямую связано с нарушением пищеварения.
Как было сказано ранее, при данной патологии нарушается всасывание питательных веществ из тонкого кишечника, вследствие чего они притягивают жидкость и продвигаются дальше (в толстый кишечник). Толстый кишечник человека в норме содержит множество всевозможных бактерий, которые принимают участие в пищеварении. Однако при нормальной всасывательной функции слизистой оболочки в толстую кишку поступает лишь небольшое количество питательных веществ.
При развитии ротавирусной инфекции не всосавшиеся в тонком кишечнике питательные вещества проникают в толстую кишку, где становятся пищей для живущих там бактерий. Их переваривание и расщепление сопровождается выработкой большого количества газов (метана, водорода, углекислого газа и так далее), что приводит к переполнению толстой кишки газами и вздутию живота. Более того, из-за усиленной перистальтики (моторики) кишечника газы в нем постоянно перемещаются из одних отделов в другие, что сопровождается выраженным «урчанием» в животе, которое посторонний человек или врач может услышать, даже находясь на большом расстоянии от пациента.
Повышенная температура тела также является характерным проявлением заболевания, наблюдающимся сразу после окончания инкубационного периода. В большинстве случаев она не превышает 37 – 37,5 градусов, однако при тяжелых формах болезни может подниматься до 39 и более градусов.
Механизм повышения температуры тела при ротавирусной инфекции связан с активацией иммунной системы, что происходит в ответ на проникновение чужеродных вирусных частиц в человеческий организм. При этом клетки иммунной системы вырабатывают особые вещества, которые активируют центр температурной регуляции в головном мозге, тем самым, усиливая продукцию тепла в организме.
Стоит отметить, что при ротавирусной инфекции температура остается повышенной в течение 2 – 3 дней с момента начала заболевания. В то же время, повышенная температура тела может быть связана с сопутствующей инфекцией дыхательных путей, на фоне которой произошло заражение ротавирусом. Вот почему оценивать данный симптом следует лишь в комплексе с другими клиническими и лабораторными данными.
Данные симптомы связаны с общей интоксикацией организма и активацией иммунной системы на фоне заражения ротавирусом. Дело в том, что через некоторое время после поражения слизистой оболочки кишечника вирусные частицы могут проникнуть в более глубокие ткани кишечной стенки и даже попасть в системный кровоток. При этом они будут контактировать с клетками иммунной системы, которые начнут с ними активно бороться, разрушая при этом и зараженные клетки собственного организма. Исходом описанных реакций будет развитие так называемого синдрома общей интоксикации, который характерен не только для ротавирусной, но и для любой другой инфекции.
Синдром общей интоксикации организма может проявляться:
- общей слабостью;
- повышенной утомляемостью;
- снижением трудоспособности;
- вялостью;
- «разбитостью»;
- головными болями;
- болями в мышцах;
- болями в суставах;
- одышкой (чувством нехватки воздуха) при физических нагрузках и так далее.
Стоит отметить, что выраженность перечисленных симптомов зависит от степени тяжести заболевания, а также от наличия или отсутствия сопутствующих патологий (например, наличие сопутствующей инфекции дыхательных путей может усиливать синдром общей интоксикации).
Наличие кашля и других признаков поражения верхних дыхательных путей (насморка, болей в горле, заложенности носа и так далее) является важным диагностическим критерием, позволяющим поставить правильный диагноз. Причиной развития данных проявлений может быть сопутствующая инфекция дыхательных путей, развитие которой также наблюдается в холодное время года. В то же время, некоторые ученые полагают, что ротавирус может проникать в организм человека вместе с вдыхаемым воздухом и поражать слизистую оболочку дыхательных путей, тем самым, вызывая развитие перечисленных симптомов. Однако стоит отметить, что данная теория окончательно не доказана.
Кашель при ротавирусной инфекции обычно сухой, мучительный, не сопровождается выделением мокроты или слизи. Причиной его развития является поражение и разрушение слизистой оболочки трахеи и бронхов, что приводит к раздражению расположенных там нервных окончания (кашлевых рецепторов). Во время кашля происходит еще большая травматизация слизистой оболочки и больному хочется кашлять еще сильнее. Вот почему сам кашель не приносит пациенту никакого облегчения, а лишь ухудшает его самочувствие.
Течение ротавирусной инфекции можно условно разделить на стадии, которые сменяют друг друга по мере развития и прогрессирования заболевания. Такое деление используется врачами с целью назначения более правильного лечения, так как на различных стадиях болезни лечебная тактика будет разной.
В развитии ротавирусной инфекции выделяют:
- Инкубационный период. Длится от 15 часов до 5 – 7 дней. В течение этого периода какие-либо клинические признаки инфицирования отсутствуют. Больной может выглядеть абсолютно здоровым, хотя в слизистой оболочке его кишечника уже развивается ротавирус.
- Острый период. Длится от 3 до 7 дней с момента появления первого симптома. Во время острого периода заболевания выраженность симптомов постепенно нарастает и достигает своего пика. Именно в остром периоде больные обычно обращаются в медицинские учреждения за помощью. Если не начать лечение в остром периоде ротавирусной инфекции, значительно возрастает риск развития осложнений.
- Период выздоровления. Длится от 3 до 5 суток. В течение этого периода выраженность имеющихся у пациента симптомов постепенно стихает. Общее состояние больного улучшается, однако организм его остается ослабленным и все еще нуждается в адекватном лечении.
Дети раннего возраста не могут самостоятельно описать свое самочувствие и жалобы, поэтому диагностика основывается исключительно на данных анамнеза (истории развития заболевания) и имеющихся клинических проявлениях.
Практически в 100% случаев ротавирусная инфекция у детей любых возрастов начинается с трех основных симптомов – рвоты, водянистого поноса и повышения температуры тела. При этом температура у детей более высокая, чем у взрослых (с первых дней заболевания может достигать 38 – 39 градусов). В то же время, стоит отметить, что у некоторых детей высокая температура и понос могут быть единственными симптомами инфицирования, в то время как рвота может отсутствовать.
Другой особенностью развития ротавирусной инфекции у детей является снижение или полное отсутствие аппетита. Это связано с нарушением моторики желудочно-кишечного тракта, с переполнением толстого кишечника газами и с развитием синдрома общей интоксикации организма. Больные дети отказываются от еды, становятся вялыми, малоподвижными, могут подолгу плакать и капризничать. Если ребенок уже может разговаривать, он может жаловаться на боли в области живота, головные боли и так далее.
Важно отметить, что детский организм не в состоянии компенсировать развивающиеся нарушения пищеварения так же долго, как организм взрослого. Уже через несколько часов после начала острого периода ротавирусной инфекции у ребенка могут развиваться серьезные осложнения, представляющие опасность для его здоровья или даже жизни. Вот почему при выявлении одного или нескольких симптомов заболевания следует как можно скорее проконсультироваться с врачом, не тратя время на самолечение.
Клиническая форма заболевания выставляется после оценки имеющихся у пациента симптомов и определения степени тяжести его состояния.
Клинические формы ротавирусной инфекции




 Диагностикой и лечением больных с ротавирусной инфекцией занимается врач-инфекционист (записаться). В то же время, стоит отметить, что при появлении первых симптомов заболевания люди обычно обращаются к семейному врачу, к педиатру (записаться) (если заболел ребенок) или вызывают скорую помощь. Вот почему врач любой специальности должен уметь распознать симптомы данной патологии и своевременно направить пациента к инфекционисту.
Диагностикой и лечением больных с ротавирусной инфекцией занимается врач-инфекционист (записаться). В то же время, стоит отметить, что при появлении первых симптомов заболевания люди обычно обращаются к семейному врачу, к педиатру (записаться) (если заболел ребенок) или вызывают скорую помощь. Вот почему врач любой специальности должен уметь распознать симптомы данной патологии и своевременно направить пациента к инфекционисту. Из-за схожести характера диареи при ротавирусной инфекции с другими кишечными заболеваниями, диагноз нужно подтвердить с помощью лабораторных исследований. Лабораторные методы диагностики позволяют оценить общее состояние пациента, подтвердить (или опровергнуть) присутствие ротавируса в организме пациента, а также своевременно выявить возможные осложнения, которые могут развиваться на фоне ротавирусной инфекции.
Из-за схожести характера диареи при ротавирусной инфекции с другими кишечными заболеваниями, диагноз нужно подтвердить с помощью лабораторных исследований. Лабораторные методы диагностики позволяют оценить общее состояние пациента, подтвердить (или опровергнуть) присутствие ротавируса в организме пациента, а также своевременно выявить возможные осложнения, которые могут развиваться на фоне ротавирусной инфекции.