Любое нехарактерное поведение нашей выделительной системы, а сопли из носа безусловно относятся к таковым, говорит о нарушении естественного состояния организма. Но чтобы конкретизировать проблему нужно ее рассмотреть более досконально. В частности, если мы говорим о жидких водянистых назальных выделениях, то должны задуматься о причинах явления.
Этому может быть множество причин, рассмотрим наиболее распространенные:
- получила развитие реакция аллергического характера;
- заболевание ринитом вазомоторным;
- на фоне расстройства центральной нервной системы нейровегетативный ринит;
- воспалились придаточные носовые пазухи;
- получение травмы черепно-мозговой;
- начал развиваться синусит;
- имеется врожденное смещение перегородки носовой;
- наличие повреждений черепа с вытеканием ликвора через нос;
- инородное тело в носовой полости;
- острая фаза вирусного поражения.
Вся разнообразная совокупность перечисленных выше причин жидких соплей характеризуется одним названием — ринорея — не проходящими, жидкими, как вода, слизистыми выделениями из носа различной этиологии.
Но не в каждом случае возникновения ринореи, сразу начинается ее острое проявление в виде обильного отделения из носа водянистого секрета. Воспалительный процесс, как правило, проходит несколько стадий своего развития.
- Начальная из стадий может быть раздражающей/сухой фазой, когда в слизистых оболочках носа испытывается жжение и сухость. Пациент начинает часто чихать по причине раздражающих факторов. Можно охарактеризовать эту стадию как подготовку к образованию и последующему выделению соплей водянистой консистенции.
- Во второй стадии заболевания начинает обильно вытекать из носа просачивающийся сквозь сосудистые стенки жидкий водянистый секрет, который призван омывать слизистую носа, избавляя от раздражения. Нос при этом постоянно заполняется жидкостью, что сильно затрудняет носовое дыхание. Однако проявления сухости и ощущений жжения смягчаются и практически перестают беспокоить пациента. Жидкость, выделяемая из носа имея в своем составе некоторую концентрацию аммиака и соли начинает, сильно раздражать покровы кожи вокруг ноздрей, что усугубляется постоянным использованием салфетки.
- В заключительной стадии ринореи, назальный секрет становится желтым или зеленоватым по причине скопления погибших клеток, что боролись с бактериями и при своевременном лечении постепенно исчезает.
Ринорея может протекать с наличием сопутствующих симптомов и даже иметь осложнения.
Вместе с течением назального водянистого экстракта нередки болевые ощущения в зоне переносицы или лба, а слизистая пазух окружающих нос становится утолщенной.
Осложнения, которыми чревата ринорея в острой форме, могут проявиться развитием дерматита вокруг носовых ходов, евстахиита, воспалением слезных протоков или отита.
Препараты сосудосуживающего действия лидируют в терапии болезней носа. Эти лекарственные средства оказывают помощь, в нормализации назального дыхания, снимая отечность слизистой на определенный период времени.
Хотя действий терапевтического характера пациент от данных медикаментов практически не получает, тем не менее, подобные лекарства всегда присутствуют в перечне назначений среди медикаментов для лечения воспаления в полости носа.
Разницу в препаратах сосудосуживающего характера можно усматривать лишь в продолжительности эффекта от их применения. Рассматривают лекарства продолжительного действия, а также среднего и короткого, что определяется их действующим веществом.
Непродолжительный эффект оказывают спреи и капли для носа на основе нафазолина: Тизин, Нафтизин, Санорин.
Для того чтобы устранить заложенность носа на более длительный срок, рекомендуются к применению лекарственные средства, действующим компонентом которых служит ксилометазолин. Эффект от препаратов данной группы длится до десяти часов и они уже имеют ограничения. Капли/спреи на ксилометазолине нежелательно использовать длительно и совершенно недопустимо лечить ими малышей до двух лет. Речь идет о таких медикаментах, как Галазолин, Риностоп, Ксимелин, Ксилен, Отривин.
К лекарствам для сосудосуживания длительного действия относятся препараты, основой которых является оксиметазолин. Подобные средства для носа допускается применять лишь дважды за день и не более чем трое суток. Противопоказанием к их назначению является диабет сахарный, почечные недуги. Нет разрешения на прием препаратов беременной/кормящей женщине и маленьким детям. Это: Африн, Називин, Несопин, Назол, Нокспрей, Фервекс, Фазин и Саноринчик.
Чтобы промыть нос и облегчить состояние слизистой, а также усилить действие применяемых лекарственных средств используются специальные растворы для промывания носовой полости. Провести соответствующие процедуры можно:
- с Фурацилином, который обладает выраженным противомикробным действием. Для промывания используется в виде раствора 0,02% концентрации. Его активность распространяется на многих простудных возбудителей. Действующее вещество препарата обладает способностью проникновения в клетку микроба, чтобы пресечь ее деление;
- с Мирамистином, который можно приобрести как готовый раствор 0,01% концентрации. Препарат комплексного действия способен к активизации местного иммунитета, нейтрализации патогенов. Мирамистин восстанавливает слизистую и защищает ее от повторных поражений микроорганизмами и вирусами. Средство относится к гипоаллергенным препаратам;
- с Протарголом. Данное средство отличается содержанием серебра, которое служит антисептиком для слизистой. Его преимущество в способности к образованию на слизистой пленки, что защищает от заражений повторных. Несколько капель Протаргола достаточно добавить в раствор, чтобы эффективно промыть нос.
- с Перекисью водорода. Препарат способствует торможению развития и роста болезнетворных бактерий. Проявляется слабый эффект антисептика. Используется в процедурах промывания носа слабым 0,25% раствором. Для профилактического воздействия против простуды не рекомендуется по причине иссушающего воздействия на оболочку слизистую.
Заслуженной популярностью пользуются препараты, изготовленные на основе морской воды: Аквалор, Квикс, Аквамарис. Данные средства для промывания полости носа содержат в своем составе важные микроэлементы и способствуют качественному очищению слизистой что в разы повышает лечебный эффект от лечения и питает ее.
Народные средства также активно используются для лечения насморка. Нужно отметить, что многие варианты подобной терапии отлично зарекомендовали себя и приводят к полноценному выздоровлению.
Один из самых простых способов устранить слизь из носа. Вдыхать пар можно несколько раз соблюдая при этом осторожность и избегая получить ожог.
Приготовить содовый раствор (столовая ложка соды на литр горячей воды) и дышать паром над емкостью, накрыв голову полотенцем. Во избежание нейтрализации полезных свойств соды вода не должна быть горячее 55 градусов. Длительность процедуры для взрослого составляет десять минут. Дети могут дышать таким паром только три минуты. Проводить ингаляцию следует натощак.
В стакан с теплой водой добавить четверть ложечки соли. Данным солевым раствором полоскать горло. Соль в данном случае справится с бактериями, что ведут к образованию слизи и будет способствовать очищению носа. Полоскание проводят несколько раз за сутки.
В стакане горячей воды растворить ложку меда и добавить две ложечки сока лимонного. Пить несколько раз в день для снижения выработки слизи.
Хорошо очистит носовые ходы, и позволит высморкать слизистые накопления, закапывание в ноздри раствора перекиси водорода. Для изготовления таких капель нужно взять аптечную перекись 3% и соединить с теплой водой (пропорция 1 к 2). Закапывать не более чем по две капли и через некоторое время хорошо высморкаться.
Зрелый плод каштана очистить и вырезать небольшие палочки по размеру ноздри. На ночь вложить получившиеся свечи в каждый из носовых ходов. Наутро насморк исчезнет.
Приготовить отвар из листьев эвкалипта (10 грамм) и алтея (20 грамм) и стакана кипятка. Немного покипятить. Остудить, процедить. Использовать полученное средство для промывания ходов носа до шести раз за день.
Для устранения отечности и оздоровления слизистой носа можно принимать настой имбиря. Для приготовления взять ложку измельченного свежего корня и добавить в стакан с кипятком. Настоять и прибавив 2 ложечки меда несколько раз на день пить как чай.
Для питья: чайная ложечка куркумы + стакан молока кипяченого. Пить по утрам и на ночь.
Для полоскания горла: в стакан горячей воды добавляют ложку столовую с куркумой и соли щепоть.
Хорошо справляются с насморком ванночки для ног горчичные. В таз с водой (40 градусов) всыпать горчицу сухую две ложки. Ноги держать в растворе горчичном тридцать минут постоянно подливая горячей воды. По завершении процедуры ноги вытереть и надеть носки из шерсти. Укутавшись теплым одеялом соблюдать постельный режим.
Противопоказания: высокая температура тела, гипертония, сердечно-сосудистые недуги. Также не следует парить ноги беременным женщинам и малышам.
источник
Если из носа течет вода, то причинами этого явления могут выступать многочисленные факторы. При этом отмечается патология как у взрослых пациентов, так и у малышей. Перед началом лечения нужно убедиться в происхождении заболевания, чтобы терапия дала максимальный эффект.
В носу слизь присутствует всегда, но в умеренном количестве. Она выполняет важную функцию: защищает дыхательные пути от нежелательной микрофлоры и увлажняет стенки носовых проходов.
Если жидкость буквально течет, то напрашивается один вывод: присутствует отек слизистой, образовавшийся из инфекции или деятельности вирусов. Иммунные силы активизируют выработку слизи, реагируя таким образом на заболевание. Сопли помогают быстрее выводить патогенные микроорганизмы наружу.
Зачастую пациенты приходят к врачу, жалуясь на сопли при наклоне головы. Иногда они появляются, когда человек встает с кровати. Подобное случается с людьми, у которых имеются воспаления слизистой или проблемы с сердечно-сосудистой системой.
Если у пациента диагностирован хронический синусит или ринит, то его постоянно мучает повышенное образование слизи. Во время сна или при длительном отдыхе она скапливается и течет, как только голова наклоняется. В другом случае, при повышенном или пониженном давлении сосуды не могут быстро реагировать на изменение положения головы и не меняют свой тонус вовремя. Как результат – у человека текут жидкие сопли.
Справка. Прозрачные выделения из носа часто мучают людей в возрасте. Чем старше становится человек, тем менее эластичными становятся волокна мышечной ткани. Это ведет к потере тонуса сосудов и выделению слизи, больше похожей на воду. Кроме этого, к соплям могут примешиваться мелкие сгустки крови, которые образуются вследствие ломкости капилляров.
Главное объяснение воде из носа – это болезнь. Организм повышает отделение слизи, чтобы вымыть чужеродные микроорганизмы из полости носа.
Другая причина ‒ аллергия, возникающая вследствие раздражения стенок слизистой из-за попадания на нее аллергена. Действие слизи направлено на выведение вещества из носовых ходов, почему ее отток и увеличивается.
Изменение температуры воздуха и физические нагрузки тоже вызывают насморк. В первом случае сосуды в носу сужаются, а реснички двигаются медленнее. Слизистая начинает пересыхать, и она не может справиться со своими функциями. Как только человек попадает в теплое помещение, организм начинает производить повышенное количество слизи, чтобы вымыть бактерии. Во втором случае увеличивается объем вдыхаемого воздуха – так, больше бактерий попадает на поверхность носовых проходов. Однако держится такой тип насморка не очень долго и быстро исчезает.
Прозрачные жидкие сопли, как правило, появляются при наличии вируса. Такие патологии не несут опасности и легко лечатся при соблюдении установок врача. Однако появление коричневых или желтых соплей – признак серьезного заболевания, которое может нанести вред здоровью и вызвать прочие осложнения.
При изменении цвета слизи подозрения падают на синусит. Дело в том, что лицевые пазухи воспаляются, и мелкие сосуды в слизистой носа начинают лопаться. Из-за этого кровь перемешивается с жидкостью, и получается коричневый оттенок соплей. Слизь может приобрести зеленый цвет – это предвестник бактериальной инфекции. При этом пациент нередко начинает чихать. Стоит следить за особенностями выделений из носа, так как эта информация может быть очень полезной при назначении терапии.
Кроме изменившегося цвета соплей, пациента может преследовать мигрень, которая долго не проходит. Она является характерным признаком гайморита и менингита. Повышенная температура тела, держащаяся пару дней, указывает на пневмонию, грипп или другую бактериальную инфекцию. Данные признаки нельзя игнорировать, ведь указывают на борьбу организма с серьезным заболеванием.
Вообще, если текут сопли как вода после лечения простуды, то можно заподозрить ряд осложнений, например, синусит. Рекомендуется обследоваться у ринолога и выяснить, почему текут сопли.
Лечение водянистых соплей должен назначать врач после ряда диагностических процедур, так как изначально неверное направление терапии только навредит пациенту.
Сама терапия составляет целый комплекс: это и лекарства, и специальные процедуры, и лечение народными средствами, и ведение здорового образа жизни. Нужно помнить, что самостоятельно назначать себе препараты нельзя во избежание побочных проявлений.
Чтобы убрать заложенность носа, многие пациенты бегут в аптеку за сосудосуживающими препаратами (Називин, Снуп, Назол). Эти средства отлично снимают отек, но их нельзя использовать долго. Слизистая носа «привыкает» к активным веществам в составе, и для терапевтического эффекта приходится повышать дозировку.
Средства от аллергии (Зодак, Лоратадин) борются с аллергическим насморком. Вместе с терапией рекомендуется пройти пробы на определение аллергена, чтобы ограничить контакт с ним.
Антибактериальные препараты в форме спреев (Полидекс, Изофра) действуют эффективно против прозрачных соплей у взрослых и детей, однако применять их стоит строго при наличии бактериальной инфекции. Если использовать антибиотики, вне зависимости от природы возникновения простуды, у патогенных микроорганизмов вырабатывается иммунитет к активным веществам.
Протаргол – капли, главным элементов которых являются ионы серебра. Они подсушивают слизистую и убивают патогенную микрофлору, из-за чего слизь перестает течь рекой. Его используют для лечения малышей и женщин в положении.
В качестве процедур врач может предложить промывания носа и закапывание капель на основе растительных компонентов.
Также применяется физиотерапия: электрофорез, магнитотерапия, УФО – необходимость в таких процедурах определяет врач. Как правило, их назначают при общем ухудшении состояния пациента или тяжелом течении заболевания.
Для пациента важно придерживаться общих правил терапии:
- вести здоровый образ жизни: не курить, не злоупотреблять алкоголем (во время медикаментозной терапии пить нельзя);
- соблюдать дозировки, предписанные врачом;
- правильно питаться.
Рекомендуется дополнительно принимать витаминный комплекс, чтобы укрепить иммунитет. Также можно пропить курс иммуномодуляторов: эхинацеи, элеутерококка, интерферона.
Нетрадиционная медицина играет свою роль в лечении недугов и знает, как лечить сопли ручьем у взрослого и ребенка. Рецепты оказывают общеукрепляющее действие и способствуют выздоровлению, так как основываются на компонентах растительного происхождения
Если сопли текут ручьем, то можно промыть нос минеральной водой, но перед этим из напитка нужно выпустить все газы. Рекомендуется повторять процедуру промывания каждые полчаса, и тогда на следующий день количество слизи заметно уменьшится. Эффективно также делать промывания раствором соли.
Чтобы облегчить дыхание, можно использовать два куриных яйца. Их нужно сварить вкрутую и немного охладить, чтобы они не были слишком горячими. Половинки яиц следует приложить на пазухи носа – таким образом, они согреются, и отек слизистой спадет.
Если сопли льются, то нужно правильно их убирать. Для этого берется одноразовая салфетка и прикладывается к носу. Затем нужно набрать воздух в рот и прикрыть одну ноздрю, после чего нужно интенсивно и резко выдохнуть воздух через открытую половинку носа. Пытаться достать сопли с помощью пальца или инородного предмета – неправильно, поскольку можно повредить поверхность слизистой.
Для терапии густых соплей зачастую используется промывание носа раствором с солью. Желательно брать морскую соль, так как она содержит макро- и микроэлементы, полезные для слизистой. Чтобы приготовить раствор, нужно смешать 1 ч. л. продукта с 250 мл чистой теплой воды. Им нужно промывать нос до 5 раз в день. Нужно отметить, что раствор безопасен как для взрослых, так и для детей. В отличие от некоторых медикаментозных средств, его можно применять беременным женщинам. Соль дезинфицирует, борется с воспалением, облегчает дыхание и значительно сокращает объем бегущей из носа жидкости.
Свежий свекольный или морковный сок тоже используют для промывания. Это средство останавливает распространение и размножение вирусов. Но сок нужно обязательно разводить чистой водой наполовину – концентрированный состав может вызвать аллергию или обжечь нежную слизистую. Людям, подверженным аллергии, и беременным женщинам рекомендуется разбавлять сок еще больше.
Полезно закапывать в нос отвар из листьев эвкалипта. Данное растение отлично снимает воспаление, убивает патогенные микроорганизмы и облегчает дыхание. Сырье можно купить в аптечных пунктах.
Воздействие тепла на носоглотку облегчает отток жидкой слизи и позволяет пациенту дышать полной грудью. Однако для этого нужно соблюсти ряд правил:
- Процедуру нужно проводить через 1 час до или после еды – голод или сытость не сыграют на руку.
- Процедура для взрослого длится 7-15 мин, а для ребенка – 5 мин.
- После процедуры нельзя курить, что-либо пить и выходить на улицу в течение получаса.
- Вдыхать нужно размеренно, не слишком сильно и глубоко, иначе может появиться тошнота и головокружение.
Внимание! Небулайзер нельзя использовать для терапии насморка маслами, так как капли оседают не на слизистой, а в трахее, бронхах и легких. Более того препараты для лечения слизистой могут быть опасны при попадании в легкие – по этой причине эфирные масла запрещено использовать в устройстве.
Самая распространенная практика – вдыхание пара от свежесваренной картошки. Однако намного эффективнее будет раствор из полулитра кипятка и 10 капель эвкалиптового или пихтового масла. Также можно заварить сосновые почки, ромашку, эвкалипт и мяту. Помогает и вымачивание еловой или сосновой хвои в горячей воде.
Если нос «течет», то не стоит ждать или пытаться лечить его самостоятельно. В первую очередь нужно узнать причину заболевания, а потом врач назначит адекватное лечение. Пациенту же следует проследить за своим образом жизни и следовать всем советам врача.
источник
П ривычный уклад жизни может существенно осложнить такой симптом, как обильные выделения из носа. Человек, у которого сопли текут ручьём, испытывает огромный дискомфорт, не может полноценно работать и общаться людьми: мало кого располагает к себе покрасневший нос, непрерывно извергающий выделения в платок или бумажную салфетку.
Ежедневно специальные клетки внутренней оболочки носа вырабатывают прозрачный секрет в небольшом количестве. Он нужен для увлажнения вдыхаемого воздуха, служит препятствием для проникновения в дыхательные пути частичек пыли, микробов.
Здоровый нос не течёт! Физиологические выделения в небольшом количестве могут появляться только при интенсивной физической нагрузке, после горячего питья, при переходе с улицы в теплое помещение.
Они необильны, прозрачны, не причиняют существенного дискомфорта и проходят в течение нескольких минут – часа. Их появление обусловлено расширением сосудов в ответ на нагрузку или перепад температуры и более интенсивным пропотеванием жидкой части крови в полость органа, увлажнением слизистой сверх нормы.
Но если сопли текут ручьём, выделения водянистые, изменяют свой цвет или приобретают неприятный запах – это патология, которая требует обязательного установления причины.
Обильные выделения могут возникать из-за:
- аллергических реакций;
- вирусной инфекции;
- травмы носа или лицевой области;
- бактериальных осложнений пазух носа;
- формирования и прорыва кисты;
- нарушения тонуса и регуляции сосудов.
Каждое из патологических состояний имеет свою специфику развития и протекания , а также характерные особенности выделений, по которым можно заподозрить болезнь.
Рассмотрим подробнее клиническую картину и особенности насморка при следующих патологических состояниях:
Шерсть домашних любимцев, пыль, клещи, пыльца растений – основные аллергены, причины, по которым у чувствительных лиц предательски начинает чесаться в носу, краснеют глаза и текут сопли как вода.
Выделения из носа при гиперчувствительности организма к тому или иному аллергену обильные, жидкие, светлые или прозрачные, реже – белого цвета.
Пациенты часто сами отмечают связь с раздражающим источником: насморк появляется в определённое время года при цветении растений или деревьев, либо возникает после поглаживания животных.
Аллергические выделения сложно спутать, поскольку их появление всегда сопровождается покраснением глаз, носа, зудом в носоглотке, першением в горле, могут возникать кожные реакции гиперчувствительности по типу крапивницы или других высыпаний.
Начальным симптомом заболеваний вирусного генеза является обильный насморк. Нос – это первый барьер, который встаёт на пути инфекции и пытается оказать ей сопротивление активной продукцией слизи.
С секретом происходит удаление вируса, но если «силы не равны» и первый барьер «прорван», то инфекционные агенты колонизируются на внутренней оболочке носа, размножаются, выделяя токсины, способствующие расширению сосудов.
Ситуация ещё больше усугубляется – из носа течёт ручьём. Выделения слизистые, прозрачные или белые, обильные, жидкие как вода.
Через 2-3 дня, к насморку присоединяются другие симптомы ОРВИ:
- повышение температуры тела,
- общая слабость,
- головная боль,
- боли и першение в горле,
- ломота в мышцах и суставах.
Бактерии могут присоединяться на изменённую слизистую носа в результате протекания вирусной инфекции, а могут самостоятельно поражать данный орган с развитием гнойно-воспалительных процессов в околоносовых пазухах: лобных и верхнечелюстных.
Жидкие, обильные выделения из носа светло желтого, зеленоватого, или коричневатого цвета могут свидетельствовать о бактериальном инфицировании носовых и лобных пазух – гнойном синусите или фронтите. Оба заболевания опасны своими осложнениями: возможным инфицированием мозговых оболочек и развитием менингита. Водянистая консистенция соплей, характерна только на начальных этапах заболевания. При неправильном лечении или его отсутствии, назальная слизь густеет и приобретает более яркую окраску.
Общее состояние при гнойном воспалении придаточных пазух: температура тела держится в районе 37,5-38,5 градусов, помимо обильных жидких соплей желтоватого цвета, пациентов беспокоит интенсивная распирающая боль в области верхней челюсти при синусите или в области лба и надбровных дуг при фронтите. Боль усиливается при наклонах головы.
Киста в околоносовых пазухах – ещё одна патология, способная спровоцировать развитие интенсивного отделяемого из носа. Это вырост слизистой, представляющий собой полый мешок с жидким содержимым. Если этот «мешок» разрывается – происходит выделение жидкого секрета наружу через носовые ходы. Жидкость вытекает желтого или белого цвета, прозрачная и может неприятный запах.
Из-за нарушения нервной регуляции сосудистого тонуса, возникают расстройства «сужения-расширения» сосудов, которые проявляются в виде выделений из носа слизистого характера. Спровоцировать данное расстройство могут следующие факторы:
- гормональный дисбаланс в организме;
- частые стрессы;
- переохлаждения;
- повышенное содержание пыли в воздухе;
- колебания температуры, уменьшение влажности воздуха.
Обильные и жидкие, как вода выделения из носа встречаются круглый год и не имеют отношения к воспалению при данном заболевании. В клинике вазомоторного ринита, кроме выделений возникает заложенность, потеря обоняния, многократное «залповое» чихание, зуд и ощущения жара в носовой полости. Температура тела в норме.
Любые травмы лицевой области, носовой перегородки, хрящей, инородные тела, травмирующие слизистую, приводят к появлению обильных выделений с примесью крови.
Травмы позвоночника и черепа с повреждением костной мозговой оболочки могут сопровождаться опасным симптомом – ликвореей: выделением цереброспинальной жидкости из носа.
Эта жидкость прозрачна и бесцветна. Но состояние относят к категории потенциально летальных (жизнеугрожающих), требующих оказания квалифицированной медицинской помощи.
Прежде всего пациенту следует посетить врача и узнать, почему текут жидкие, водянистые сопли. Если такой возможности нет, а остановить обильный насморк необходимо, скорейший эффект принесут только сосудосуживающие капли:
Важно понимать, что это не панацея, а лишь быстрое купирование симптомов, к лечению не имеющее отношения.
При сильном насморке, спровоцированном вирусной инфекцией, на ранних стадиях заболевания, оказываются эффективными противовирусные препараты Арпетол и Гропприносин, обильное питье и иммуномодуляторы Интерферон, Рибомунил и ИРС-19.
Ринит бактериального происхождения, как и гнойные синуситы и фронтиты лечат антибиотиками, для чего применяют:
- Азитромицин;
- Цефалексин;
- Цефтриаксон;
- Левофлоксацин.
Конкретный препарат подбирает только врач с учетом чувствительности микроорганизмов, вызвавших болезнь. Также назначают сосудосуживающие капли (називин) для лучшего отхождения содержимого пазух, на срок — не больше трех дней.
Пункция – прокол пазухи через нос тонкой иглой и удаления гноя путем промывания – ещё один эффективный способ лечения запущенной формы заболеваний околоносовых пазух, который может быть проведен как в амбулаторных, так и в стационарных условиях.
Аллергические риниты лечат адекватной дозой таких антигистаминных препаратов как Супрастин и Тавегил. Хорошо помогают при аллергии спреи с содержанием гормонов. Важно избегать контакта с аллергеном.
Лечение наобум не приносит должного эффекта, а зачастую приводит к негативным последствиям. К примеру, чрезмерное увлечение сосудосуживающими каплями останавливает «бурный поток» из носа, но может вызвать разрастание слизистой оболочки, привыкание и даже расстройства психики.
Проведя диагностику и узнав причину заболевания можно эффективно воздействовать на неё, и не только остановить текущие сопли, но и забыть о них насовсем.
Сразу стоит отметить, что лечение обильного насморка народными средствами не может заменить медикаментозную по своей эффективности, и не должно рассматриваться как основной вариант терапии. Это лишь вспомогательные средства, направленные на усиления действия медикаментов.
На начальных стадиях заболевания хороший эффект дают паровые ингаляции и ножные ванны. Иными словами, воздействие тепла непосредственно на носовые пазухи и области тела, где расположены крупные сосуды приносит положительный эффект.
Клинически доказано, что горячие ингаляции помогают лечить насморк. Исследование, проведенное в 2015 году над людьми с простудой, показало, что использование паровых ингаляций сократило время лечения примерно на одну неделю. Однако прогревания противопоказаны при гнойных воспалениях ( в данном случае тепло способствует распространению инфекции ) и при повышенной температуре тела.
Хороший эффект в борьбе с «потопом» из носа так же оказывают:
- Свежий сок алоэ. Закапывать в нос по 2-4 капли в каждую ноздрю, каждые 6 часов.
- Натертая редька. Использовать в качестве компрессов на двух слоях марли, уложить на крылья носа, смазанные подсолнечным маслом. Компресс необходимо держать на протяжении 10-15 минут.
- Масло шиповника. В каждую ноздрю закапать по 4-6 капель масла шиповника, повторить процедуру до 3-4 раз в день.
Следует понимать, что методы нетрадиционной тоже могут иметь побочные эффекты и противопоказания, несмотря на кажущуюся натуральность и отсутствие «химии». Поэтому консультация врача перед началом такой терапии обязательна.
Чем раньше будет проведена диагностика и начато лечение причины насморка, тем скорей придёт выздоровление. При первых симптомах, необходимо промыть полость носа соленой водой (1 ч.л на стакан теплой воды) и закапать интерферон, после чего отправляться к врачу.
источник
Течение из носа жидких соплей называется ринореей. Если из носа постоянно течет прозрачная слизь, это говорит о том, что организм включил защитную реакцию и активно борется с вредоносными бактериями и вирусами. Таким образом, когда текут сопли, нужно расценивать это как сигнал нарушений естественных процессов, происходящих в носовой полости. Такого рода проблемы оказывают неблагоприятное воздействие на органы системы дыхания: трахею, бронхи и легкие.
Даже если вам кажется, что жидкие прозрачные сопли – вполне безобидный симптом, его нельзя игнорировать. К лечению следует приступать незамедлительно. Ведь такой насморк может спровоцировать появление множества весьма серьезных болезней. В первую очередь, определимся с причинами, вызвавшими носовой водопад.
Содержание статьи

«Почему сопли текут ручьем?» – такой вопрос наверняка приходил в голову каждому, испытавшему на себе все прелести простудных заболеваний. Прежде всего, нужно учитывать цвет выделений, так как он является отражением происходящих в организме процессов и может дополнительно проинформировать о том, на какой стадии находится протекающее заболевание. Прозрачные жидкие сопли у взрослого возникают при:
- инфекционно-воспалительном процессе;
- рините и его разновидностях;
- синусите в различных его формах;
- гайморите;
- аллергии.
Рассмотрим более подробно несколько вариантов.
- Человек заметил, что у него внезапно начался жуткий насморк. Примерно пару часов назад, как говорится, ничто не предвещало, а тут прямо заливает – бегут сопли, как вода. Кроме того, внутри носовых ходов ощущается жжение, дополняющее общий дискомфорт. Сопли ручьем у взрослого могут говорить о том, что он подхватил ОРЗ, которое только начинает развиваться. В данном случае по прошествии определенного времени такие выделения загустевают и основательно закладывают нос. Как правило, ОРЗ длится не более 14 дней. Для лечения такого насморка целесообразно пользоваться современными медикаментами.
- Иногда бывает так, что жидкий насморк у взрослого появляется, как говорится, на ровном месте – без привязки к заболеванию. В принципе, это возможно после того, как человек какое-то время побыл в холоде или же после активных занятий спортом (вот и ответ на вопрос, почему текут сопли на улице). Такие выделения не опасны и быстро проходят сами по себе. Лечить ничего не нужно, так как они являются просто защитным рефлексом организма.
-
Если вы заметили, что сопли стекают, когда вы наклоняетесь, нужно безотлагательно обратиться к специалисту. Когда из носа текут сопли, как вода, при наклоне – это первый признак того, что начинает развиваться опасная патология – гайморова киста. Если вовремя не начать адекватное лечение, она способна спровоцировать ряд осложнений.
- Если человек утверждает: «У меня сильный насморк, льется из носа и досаждает постоянное чихание» исключительно в конкретный сезон или в определенной ситуации, это свидетельствует об аллергической реакции. Чтобы носовой водопад прекратился, иногда бывает достаточно попросту устранить аллерген. Если из носа текут жидкие сопли, также можно пользоваться назальными спреями, а также регулярно промывать носовые ходы. Аллергия, как правило, сопровождается и рядом иных симптомов: например, слезотечением и покраснением лица. Зачастую человек сам знает, что вызывает у него аллергическую реакцию, однако все же лучше будет, если это сделает врач. Окончательный диагноз устанавливается после того, как доктор получит результаты необходимых анализов.

Если постоянно текут сопли у взрослого, конечно, о нормальном обонянии не может быть и речи. Ощущения жжения и царапания доставляют существенный дискомфорт. Носовая слизистая оболочка значительно отекает. Эти отеки препятствуют естественному дренажу – выделения начинают накапливаться внутри носовой полости, создавая идеальные условия для развития вредоносных микроорганизмов.

- ингаляции паром;
- промывания носовых ходов;
- увеличение объема выпиваемой в день теплой жидкости;
- прием дополнительно витамина С.
Если сопли, как вода, у взрослых или детей появились из-за воздействия аллергена, то избавляться от них надо обязательно. Прежде всего, устраняем всевозможные частицы, провоцирующие аллергию. Иными словами, пользуемся исключительно гипоаллергенным постельным бельем, делаем ежедневную влажную уборку в доме, избегаем тех мест, где цветут вызывающие аллергическую реакцию растения, и так далее.
Когда контакт с аллергеном прервется, обильные жидкие носовые выделения прекратятся.
Если оградить себя от всех аллергенов не представляется возможным, врач выписывает специальные препараты:
- антигистамины (например, «Супрастин», «Зиртек», «Тавегил»);
- сосудосуживающие (к примеру, «Риназолин», «Нафтизин», «Санорин»).

- из носа потекло после того, как вы были нагружены физически;
- выделения из носа – всего лишь аллергический ринит.
Любой другой случай, когда вы не знаете, почему постоянно текут сопли у взрослого, требует безотлагательного обращения за консультацией и осмотром к опытному специалисту, который установит правильный диагноз, назначит адекватное и, самое главное, своевременное лечение.
Разумеется, способ лечения напрямую зависит от поставленного врачом диагноза. Ведь сопли представляют собой лишь симптом развивающегося заболевания, поэтому одним закапыванием носа специальными каплями обойтись не получится. Воздействием только на насморк вылечить болезнь невозможно. Поэтому терапия обязательно должна быть комплексной.
источник
Простуда коварна и всегда застает врасплох. Это вирусное заболевание никак не зависит от состояния здоровья человека, погоды и времени года за окном.
Любой терапевт с уверенностью скажет, что ОРВИ – это самая частая болезнь.
Причем взрослые заболевают не реже, чем 3 раза в год. Чего уж говорить о детях, чья иммунная защита слабая настолько, что ребенок заболевает простудой снова и снова.
На сегодня медицина знает более 250 разных вирусов, которые так или иначе провоцируют заболевания верхних отделов дыхательной системы. Кроме этого, простуда поражает и нижние отделы дыхательных путей: трахею, бронхи и легкие.
Передается простуда воздушно-капельным путем. В основной массе случаев недуг дает о себе знать воспалением лимфатических узлов. Неприятные дискомфортные ощущения появятся, если надавить на небольшие уплотнения:
- за ушами;
- на шее, затылке;
- под нижней челюстью.
Во время простудного заболевания пациент будет страдать от насморка. Этот симптом характеризуется обильными выделениями слизи, заложенностью носовых ходов или непривычной сухостью слизистых оболочек носа.
Для простуды характерен сухой кашель, осиплость голоса и боль в горле. Время от времени может появляться краснота глаз, активное слезотечение. Если имеет место заражение ротавирусом, начнется расстройство пищеварения, многократная рвота, обезвоживание организма.
При респираторной вирусной инфекции повышается температура тела. Она может быть субфебрильной (37 градусов) или умеренно высокой (38-39).
Существует несколько этапов простуды. На первом этапе (сразу после заражения вирусом) температура тела не повышается. Но распознать болезнь можно по характерным симптомам:
- першение в горле;
- чихание;
- дискомфорт в носу.
После этого наступает второй этап недуга. В этот период патогенные микроорганизмы попадают в кровь. Происходит усиление боли в горле, крутит суставы, начинаются мышечные боли. Больной отметит мучительный, изнуряющий лающий кашель. Температура его тела повышается выше 37 градусов, слизистая губ может покрыться пузырьковой сыпью. Лихорадочное состояние не проходит даже ночью.
Когда пациент вовремя среагировал на симптомы простуды, она заканчивается третьим этапом, когда происходит очищение от слизи.
Кашель и насморк постепенно проходят, отхаркивание сгустков происходит все реже.
Чтобы избежать заражения вирусом и болезни, следует тщательно соблюдать определенный профилактический режим. В первую очередь он предусматривает систематическое укрепление иммунитета. Для этого потребуется регулярно пить иммуностимуляторы. Самым доступным и при этом весьма эффективным стал настой растения эхинацея.
Помимо этого, в ежедневном рационе должно присутствовать большое количество овощей, ягод, фруктов и кисломолочных продуктов. Не последняя роль отведена соблюдению правил личной гигиены.
Чтобы не заболеть, каждый человек должен стараться:
- исключать посещение массовых мероприятий;
- пользоваться специальной марлевой повязкой или медицинской маской.
Особенно эта рекомендация актуальна осенью и зимой, когда количество случаев простудных заболеваний достигает своего апогея, а иммунитет ослаблен отсутствием витаминов и солнечного света.
Если в доме уже есть больной простудой, не помешает часто проветривать помещение, проводить влажную уборку в нем. После контакта с больным нужно мыть руки с мылом и не касаться ими лица.
Современная наука не изобрела эффективной вакцины от простуды. Можно делать прививку только от гриппа. Но и она не дает стопроцентной гарантии, что человек не заболеет в период эпидемии.
Не исключено, что человек заболеет простудой, даже если он занимался профилактикой недуга. Что же делать? Как себе помочь, если к доктору можно попасть только завтра?
В такой ситуации рука сама тянется за популярным средством, которое не перестают рекламировать по телевизору. Но стоит ли это делать, если температура держится на отметке не выше 37 градусов? На этом моменте нужно остановиться более подробно.
Вообще, температура 37 – это средний показатель. Для одного человека она может быть вполне нормальной, а другому доставит серьезный дискомфорт. Принимают решение о необходимости сбивать температуру только после того, как установлена причина ее скачка.
Температура 37 градусов держится при вирусной инфекции и свидетельствует о:
- стимуляции защитных сил человеческого организма;
- эффективной борьбе с чужеродными микроорганизмами.
Потребуется сбить температуру, только если термометр показал 38,5 градусов и температура не перестает повышаться. При этом каждый должен понимать, что снизить температуру при помощи таблеток вовсе не означает избавление от простуды.
Некоторые медики настаивают, что даже высокую температуру не всегда нужно снижать. Если она держится, но не доставляет пациенту неудобств, вполне можно не пить жаропонижающие. Организму от этого не будет никакого вреда.
Когда все-таки появилась потребность сбить жар, показано применять однокомпонентные препараты. Их производят на основе Парацетамола, Ибупрофена. Что касается популярных лекарственных препаратов, например, в Терафлю, Колдрексе, названные вещества лишь одна из их составляющих.
Без предписания врача, даже если держится температура, нельзя пить:
Эти классические средства, известные всем с детства, могут давать много неприятных побочных реакций организма. Во многих странах мира такие лекарства изымаются из аптек.
Как известно, вылечить простуду в прямом смысле этого слова невозможно. Медикаменты помогут только снять неприятные симптомы болезни (кашель, насморк), но не более того.
Что же делать? Если при простуде пациента беспокоит сухой или мокрый кашель, от него необходимо избавляться. В первом случае симптом спровоцирован першением в горле, а во втором происходит отхаркивание за счет эвакуации мокроты.
Устранить кашель помогут муколитики. Лекарственные препараты этой группы призваны выводить мокроту из бронхов. Наиболее быстродействующими стали:
- АЦЦ (производится в виде гранул и растворимых таблеток);
- Амброксол (можно купить раствор, сироп, таблетки);
- Бромгексин (выпускают в таблетках и сиропе).
При помощи средств Аквалор, Аквамарис и Отривин следует делать промывание стенок носовых ходов. Также это позволит избавиться от различных инфекций. Бороться с заложенностью помогут сосудосуживающие капли и спреи: Нафтизин, Санорин, Галазолин. Благодаря этим средствам удается снять отечность слизистой, которая и является основным препятствием нормального дыхания.
Применяя подобные медикаменты, следует четко понимать, что они способны спровоцировать привыкание. Если это произошло, насморк после слишком длительного лечения только усугубиться. Это состояние имеет название рикошетный насморк.
Разумно воздействовать на простуду и насморк комплексно. В таком случае терапевт порекомендует обратить внимание на гомеопатические средства. Среди таких медикаментов особо популярными стали:
- Анаферон (для взрослого и детей);
- Оциллококцинум.
Не менее востребованы иммуностимуляторы, к примеру, капсулы Арбидол, ректальные суппозитории Виферон, назальные капли Гриппферон.
Применение противовирусных средств оправдано только в самом начале простуды. Хотя пациентам с проблемами почек, печени и сердца лучше от таких препаратов вообще отказаться. Противовирусные средства у них могут спровоцировать новый виток заболеваний.
Устранить насморк и боль в горле помогут ингаляции, если делать их каждый день. Но делать их разрешается, когда температура держится в пределах 37-37,5 градусов, но не выше.
Практически после первых симптомов простуды многие недальновидные пациенты начинают принимать антибиотики. Причем назначают такие средства они сами себе. Делать это категорически запрещено, даже когда температура 37 держится в течение недели. Однако, что делать если у взрослого температура 38 держится уже неделю?
Медики устали повторять, что при вирусных заболеваниях принимать антибиотики нет нужды. Подобные препараты попросту бессильны перед вирусом, а вот организму они навредят изрядно.
Антибиотики понадобятся, когда стандартное противовирусное лечение не приносит должного результата или симптомы, в частности насморк и кашель, нарастают. В таком случае, скорее всего, присоединилась бактериальная инфекция.
Самые эффективные антибиотики при простуде:
- макролиды (Азитромицин);
- фторхинолоны (Левофлоксацин, Моксифлоксацин);
- пенициллины (Аугментин, Ампициллин, Амоксиклав, Амоксициллин);
- цефалоспорины (Цефуроксим, Супракс, Аксетил).
Какими бы эффективными ни были антибиотики, назначать их должен только врач. В противном случае есть высокая вероятность ухудшения самочувствия, развития дисбактериоза, аллергической реакции.
Бывает, что температура 37 держится и после выздоровления, являясь как осложнение после гриппа. В чем причина? Многие врачи склонны полагать, что после некоторых вирусных инфекций, которые протекали в тяжелой форме, повышенная температура вполне нормальное явление. Она держится после недуга еще в течение 14 суток.
Если это произошло, никаких лекарственных препаратов пить не потребуется. Однако следует соблюдать такие рекомендации:
- по возможности не выходить из дома;
- чаще отдыхать;
- не переедать;
- пить много жидкости.
Когда нет возможности отказаться от привычной трудовой деятельности, лучше исключить повышенные физические нагрузки. Если этого не делать, может начаться нарушение работы сердца и сосудов.
Предложенные методы актуальны только в случае, когда температура держится на отметке 37-37,2, а общее состояние пациента не нарушено. Если имеет место ухудшение здоровья, насморк и кашель начались с новой силой, не помешает обратиться за консультацией доктора. Это позволит предупредить возможные осложнения простудного заболевания.
Подробно о действиях при длительной температуре в видео в этой статье расскажет Елена Малышева.
Большинство людей привыкли обращаться в больницу только в тех случаях, когда сильная болезнь выбивает их из привычного ритма жизни. Кашель, температура 37 кажутся им симптомами достаточно несерьезными, легко излечимыми с помощью обычных лекарств от простуды. Однако стоит помнить, что такие «легкие» признаки бывают и при более серьезных, тяжелых и опасных заболеваниях.
Воспаление слизистой оболочки бронхов может быть спровоцировано различными факторами:
- Аденовирусами.
- Простудой.
- Микоплазмами.
- Бактериальной инфекцией.
- Аллергией.
Сухой кашель, температура 37 наблюдаются в начале развития бронхита инфекционной этиологии. В этом случае также будут характерными такие симптомы, как:
- Слабость.
- Хрипы.
- Жесткое дыхание.
- Неприятные ощущения в груди.
Иногда при остром бронхите также наблюдается температура 37,5, кашель при этом может быть мокрым, сопровождающимся влажными хрипами со свистом и отхождением вязкой мокроты.
Неприятные явления могут служить признаком обструктивной формы недуга. В бронхах происходит закупорка, начинается отек и слизь не может выйти наружу. Она застаивается. В этом случае может наблюдаться температура 37,5, кашель. Приступы обструктивного бронхита будут параллельно сопровождаться:
- Одышкой.
- Нехваткой воздуха.
- Возможными гнойными выделениями мокроты.
- Общей слабостью.
- Хрипами.
- Тахикардией.
Очень часто подобные признаки свидетельствуют о заболевании человека респираторными инфекциями и аденовирусами. Кашель, 37-градусная температура в таком случае будут держаться на протяжении недели. Также при простуде можно наблюдать появление:
- Заложенности в носу, насморка.
- Болей в горле.
- Чиханья.
- Болезненной реакции на свет.
При простудных заболеваниях 37 температура, сопли, кашель начинаются на 1—3 день после попадания вируса в организм (чаще всего после контакта с больным человеком). В первые три дня их появления больной бывает наиболее заразен для окружающих. В некоторых случаях, если болезнь вовремя не начинает лечиться, жар может доходить до 38 и выше.
Иногда признаки простуды можно перепутать с аллергией. Ведь кашель и 37-градусная температура могут являться признаками и этого недуга. Однако стоит помнить, что:
- Аллергическая реакция будет сопровождаться симптомами достаточно продолжительный период, а не неделю.
- Аллергия не заразна. Поэтому если неприятные признаки появились после контакта с человеком, у которого были такие же симптомы, то практически наверняка это простуда.
Сверхчувствительность организма к различным раздражителям не является редкостью. Она может возникать на:
- Вредные вещества, распыленные в воздухе.
- Пыльцу растений, тополиный пух.
- Шерсть.
- Табачный дым.
- Сильные запахи.
Высокой температуры при аллергии не бывает никогда. А вот ее отсутствие или наличие на уровне 37 и кашель — встречаются достаточно часто. Также неприятное явление может сопровождаться:
- Насморком.
- Слезоточивостью.
- Кожными высыпаниями.
- Признаками интоксикации.
Неприятные симптомы могут сопровождать и серьезные заболевания органов дыхания. Например, при очаговом туберкулезе температура 37,2, кашель очень часто возникают в вечернее и ночное время. В этот период будет также наблюдаться:
Такие признаки характерны только для ограниченных форм туберкулеза. При массивных его проявлениях наряду с рефлекторными спазмами дыхательных путей будет наблюдаться жар, доходящий до 37,9 и выше.
При пневмонии резкие спастические выдохи и субфебрильное состояние замечаются в том случае, если заболевание приняло хроническую форму. Более высокий жар может свидетельствовать о наличии серьезных воспалений в острой стадии.
При воспалении небных миндалин также могут возникать такие неприятные симптомы. Они являются типичными признаками тонзиллита. Кроме этого, недуг сопровождается:
- Болями в горле.
- Увеличением лимфатических узлов на шее.
- Слабостью.
- Быстрой утомляемостью.
- Болями в суставах.
Субфебрильное состояние и бронхоспазмы при тонзиллите могут держаться несколько недель, а то и месяцев. Возникновение более сильного жара будет наблюдаться только в случае начала осложнений, перехода заболевания в ангину или при паратонзиллярном абсцессе.
Следует помнить, что, хотя такие симптомы, как кашель, температура 37 не кажутся слишком серьезными, при их длительности более нескольких дней следует обязательно посетить врача. Осмотр специалиста и своевременная диагностика позволят вовремя остановить развитие простуды или выявить куда более серьезное заболевание.
Если простуду лечить, то она пройдёт через 14 дней, а если не лечить то через две недели. ))
По возможности, нужно укреплять организм и он сам справится.
Колдрекс выпей, на крайняк мёда с молоком. и помолись на ночь;)
промывай нос подсоленой водой и пей побольше теплой воды. кружек 7-10 выпей, но только теплой. и еще чай с лимоном.
лимон кушать и мед, все это запить чаем. лимон лучше съесть весь.
терафлю, теплая вана, малиновое варенье или немного меда с молоком. Говорят еще теплое пиво помогает. Но сама не пробовала. Если на утро не пройдет — к врачу. Будьте здоровы!
больше пей, сегодня лучше на улицу не выходить
чай с лимоном лучшее средство ещё конечно можно чесноку с луком поесть
сначало нужно только попить все что горячее. . и можно когда будешь спать смазатся с лекарством БОМБИНГА. и повторяешь каждый день и все ты будешь здоровым как бык. не БОЛЕЙ. =)))
Попробуйте Оциллококцинум по инструкции, капли Гриппферон в нос. Если есть чеснок: два крупных зубчика нарезать, залить 50 мл горячей воды. Когда остынет, закапывать в нос. Процедура не из приятных, но так насморк пройдет быстрее. Обильное питье с вареньем клюквы, красной смородины или просто лимоном, медом. Желателен постельный режим, есть как можно меньше. Если температура нормальная — этого достаточно.
Усиливать иммунитет: цитрусовые, шиповник, ЭХИНАЦЕЯ (в капсулках-очень хороший препарат) .
Если горло начало чесаться-полоскать («Стопангин»-хорошо помогает, календулой-десертная ложка настойки на стакан теплой воды, можно растворить таблетку фурацилина в стакане воды.
Делайте ингаляции (эвкалипт), т. е нужно прогревать нос и горло, дышать теплым воздухом.
Не забывайте про мёд, молоко (если употребляете), чеснок.
Аккуратней с полосканием носа (солёной водой) -лучше посоветуйтесь с лором.
ЭФФЕКТИВНЫЙ И ПРОСТОЙ СПОСОБ УКРЕПЛЕНИЯ ИММУНИТЕТА
1) Чтобы быстро избавится ОРВИ, гриппа, надо стимулировать чихание, это простой и мудрый рефлекс нашего организма для стимуляции противовирусного иммунитета и избавление от любого вируса. В народе при простуде для стимулирования чихания используют сок каланхоэ или сок алоэ. Свежий сок этих растений, при закапывании в нос, раздражает слизистую оболочку носа, вызывает многократное чихание (от пяти до двадцати чихов на одно закапывание) . Для чихания пипеткой закапывается в нос 3-4 капли сока этих растений 3-4 раза в день. Цветок каланхоэ, который вызывает чих, называется «хирург без ножа» . Этот цветок не цветёт и на нём очень много деток. Стимулировать чих желательно перед эпидемией и тем более вовремя эпидемии и простудном заболевании. Чихание можно вызвать, если раздражать слизистую носа обычной ушной палочкой. Если эпидемия, то чихните раз 5-10, если хочешь быть чрезвычайно крепким, чихните раз двадцать. В старину, для укрепления своего здоровья чиханием, люди пользовались нюхательный табаком. Кстати, нюхательный табак являлся всегда первым средством оздоровления тела, первым средством профилактики простуды. 2) Как не странно но, оказывается, есть продукты питания, которые также являются мощными стимуляторами противовирусного иммунитета. К ним относятся хрен и горчица, их эфирные масла сильно раздражая своим запахом слизистую носоглотки и околоносовых пазух мощно стимулируют противовирусный иммунитет. Эти специи желательно почаще применять в преддверии эпидемии и тем более в период эпидемии для предупреждения заболевания, а при заболевании ОРВИ, гриппом, для лёгкого и быстрого выздоровления. При употреблении их с пищей, необходимо добиться ощущение «пробрало до мозгов» , чтобы молекулы эфирного масла дошли до околоносовых пазух и легких. Достаточно одно-двух разового употребления этих специй в день в период эпидемии гриппа или при заболевании для мощного усиления противовирусного иммунитета. 3) Для укрепления иммунитета можно использовать и точечный массаж специфических точек противовирусного иммунитета. Это, прежде всего область височнонижнечелюсного сустава, верхний внутренний угол орбиты глаза, болезненные места на поверхности лба, виски и затылочные бугры. При обнаружении болезненности в указанных местах, массаж проводить изо дня в день до исчезновения болезненности под пальцем. Чем чаще в течение дня вы будете массировать эти точки, чем сильней будет ваше давление на них вовремя массажа, тем быстрей укрепите иммунитет, быстрей выздоровите. Многие отмечают при простуде возникновение боли в глазу, в глазах, поэтому надо воздействовать ногтем указательного пальца на болезненность глаза через веко. При надавливании палец удерживается в таком состоянии 3 секунды и смещается. 4) Важное место в укреплении иммунитета занимает и простукивание головы кулачками или пол-литровой пластмассовой бутылкой заполненной водой без пузырьков воздуха. Простукивание проводится по всей поверхности головы с обязательным постукиванием по скуловым косточкам и по подбородку справа и слева 3-8-10 раз в день изо дня в день до полного избавления от боли, которая возникает в голове при простукивании, или от головной боли, которая вас постоянно беспокоила. Продолжительность одного простукивания от 1до 3 минут. Вообще сила, продолжительность, частота воздействия это все зависит от состояния организма, но есть определенные ориентиры: чем больше воздействие, тем быстрей вы станете здоровыми.
5) А вот вам самый мощный способ стимулирования противомикробного иммунитета при различных бактериальных инфекциях мочеполовой сферы, жкт, дыхательных путей, ангинах, гайморита, суставных болей, при повышенной температуре, при астенических состояниях — это растирание рук и ног основанием ладони по 1-2 минуты на конечность утром и вечером, а при сильном снижении иммунитета, при высокой температуре растирать до 5-8 раз в день. От такого растирания температура уже через 20-30 температура снижается до 37,5
Ешь морковку, лук и хрен — будешь, как Софи Лорен!
Посмотри тут: [ссылка заблокирована по решению администрации проекта]
Надцатый раз повторяю проверенный рецепт: горячее тёмноё пиво с мёдом. Столовую ложку мёда на стакан пива на ночь. Если получится осилить два стакана-отлично!
Мне помогает 2 грамма витамина С однократно и сон.. . В самом начале, когда только почувствую недомогание.
Субфебрилитет – подъем температуры от 37 до 37,9 градусов по Цельсию. Температура тела выше 38 градусов обычно сопровождается весьма определенными симптомами, которые любой врач может привязать к конкретной болезни. А вот длительный субфебрилитет часто остается единственным признаком, заставляющим пациента посещать множество специалистов и сдавать много анализов.
Человек – существо теплокровное, поэтому мы способны поддерживать более или менее стабильную температуру тела на протяжении всей жизни. Колебания в пределах до 1 градуса могут возникать при стрессах, после приема пищи, во время сна, а также в зависимости от менструального цикла женщины. При воздействии некоторых факторов может возникать защитная реакция организма – лихорадка. Даже субфебрильные цифры температуры позволяют ускорить обмен веществ и сделать невозможным размножение многих вредных микробов. Кроме того, температурный подъем может говорить о телесном или психологическом нездоровье.
Средняя температура при измерении в подмышечной впадине составляет 36,6 градусов по Цельсию. Но у разных людей это значение может быть индивидуальным. У кого-то градусник редко показывает значение больше 36,2, а кто-то постоянно живет с цифрами 37-37,2 градусов. Однако в большинстве случае субфебрильная температура указывает на вялотекущий воспалительный процесс в организме, поэтому следует выяснить причину субфибрилитета и найти очаг воспаления.
Верхняя граница нормы температуры человека 37,0, все что выше, может рассматриваться как вялотекущий воспалительный процесс и требует тщательной диагностики. У ребенка до года температура 37,0- 37,3 является нормальной по причине неустановившейся системы терморегуляции.
Однако следует учитывать в каком состоянии происходит измерение. Если, к примеру, измерять температуру у перегретого на солнце человека или одетого в шерстяной свитер, или если у пациента гипертиреоз, нарушение терморегуляции — это следует учитывать.
Существует несколько участков тела, где обычно измеряют температуру. Самые частые – прямая кишка и подмышечные впадины. В прямой кишке температуру принято мерить детям, такие данные более точные, хотя некоторые малыши активно сопротивляются этой процедуре. А уж субфебрилитет у грудных детей – совсем не повод мучить ребенка ректальными измерениями. Классический вариант термометрии у взрослых – в подмышечной впадине.
Нормы температуры:
- подмышечная впадина: 34,7C — 37,0C
- прямая кишка: 36,6C — 38,0C
- в ротовой полости: 35,5C — 37,5C
- Распространенные вирусные и бактериальные острые инфекции
- Хронические воспалительные очаги (в ротовой полости, органах пищеварения, урогенитальные)
- Туберкулез (как легких, так и внелегочные формы)
- ВИЧ-инфекция
- Вирусные гепатиты
- Опухоли (см. анализы на онкологию)
- Заболевания щитовидной железы и других эндокринных органов
- Болезни крови (анемия)
Самой частой для субфебрильной температуры причиной считают инфекции. Так, большинство банальных ОРВИ сопровождается недомоганием, головной и суставной болью, насморком, кашлем и субфебрилитетом. Некоторые детские инфекции (краснуха, ветряная оспа) протекают нетяжело, с невысокой температурой. Во всех этих случаях есть яркие признаки болезни.
При длительном существовании очага воспаления все симптомы стираются или становятся привычными. Поэтому единственным признаком неблагополучия остается длительный субфебрилитет. В таких случаях найти источник инфекции бывает непросто.
Очаги инфекции, чаще других вызывающие длительный подъем температуры:
- ЛОР- заболевания — тонзиллит, гайморит, отит, фарингит и пр.
- Стоматологические — кариозные зубы
- Заболевания ЖКТ — гастрит, колит (воспаление кишечника), панкреатит, холецистит и пр.
- Воспаление мочевыводящих путей — пиелонефрит, уретрит, цистит и пр.
- Воспалительные заболевания женских и мужских половых органов — воспаление придатков, простатит.
- Абсцессы в местах уколов
- Незаживающие язвы у пожилых и больных сахарным диабетом
Для выявления вялотекущей инфекции врач назначит:
- Общий анализ крови и мочи. Отклонения в некоторых показателях могут указать на воспалительный процесс в организме. Например, изменение лейкоцитарной формулы и увеличение СОЭ.
- Осмотр узкими специалистами: ЛОР-врачом, гастроэнтерологом, хирургом, стоматологом, гинекологом
- Дополнительные методы: КТ, рентген, УЗИ при подозрении на воспаление в конкретном органе.
Если источник воспаления найден, то потребуется какое-то время для излечения, так как хронические инфекции хуже подаются терапии.
Очень распространенная инфекция, но клинические проявления бывают редко (см. симптомы токсоплазмоза у человека). Ею заражены практически все любители кошек. Кроме того, заразиться можно при употреблении плохо прожаренного мяса.
Клинически значимой является только токсоплазмоз при беременности (из-за риска патологии у плода) и ВИЧ-инфицированных (из-за тяжести протекания). У здорового человека токсоплазмоз присутствует в виде носительства, иногда вызывая субфебрильную температуру и поражение глаз.
Лечения инфекция не требует (кроме тяжелых случаев). Диагностируют ее с помощью ИФА (определение антител), что особенно важно при планировании беременности.
Это болезнь, о которой часто забывают при поиске причин субфебрилитета. Она в основном встречается у фермеров и ветеринаров, контактирующих с сельскохозяйственными животными (см. бруцеллез у человека). Признаки болезни многообразны:
- лихорадка
- суставная, мышечная и головная боль
- снижение слуха и зрения
- спутанность сознания
Болезнь эта не опасна для жизни, но может приводить к стойкому изменению психики и двигательной сферы. Для диагностики применяют ПЦР, которая с высокой точностью определяет источник болезни в крови. Лечится бруцеллез с помощью антибиотиков.
При заражении гельминтами в органах может долгое время протекать вялый воспалительный процесс. И часто субфебрилитет – единственный симптом глистной инвазии (см. признаки глистов у человека). Поэтому при длительной лихорадке, особенно сочетающейся с похуданием и нарушением пищеварения, можно сдать анализы:
- Общий анализ крови на эозинофилы – клетки, растущие при аллергической реакции на гельминтов
- СОЭ — признак воспаления в организме
- анализ кала на яйца глист (самых распространенных в конкретном регионе, см. острицы у ребенка, симптомы аскаридоза)
Лечение глистной инвазии осуществляется специальными препаратами (см. таблетки от глистов). Иногда достаточно одного приема для полного выздоровления.
Бытует ошибочное мнение, что туберкулез – болезнь прошлого, встречается теперь только в местах лишения свободы и болеют только асоциальные лица. На самом деле количество больных туберкулезом не уменьшается, а даже растет. Риску заболеть подвержены все, особенно – маленькие дети, медработники, студенты в общежитиях, солдаты в казармах. В общем, туберкулезная палочка любит места с большим скоплением людей, постоянно живущих под одной крышей.
- недостаточное и несбалансированное питание
- хронические легочные болезни
- сахарный диабет
- проживание с человеком — источником туберкулеза
- туберкулез в прошлом
Туберкулез – бактериальная инфекция, поражающая в основном легкие. В этом случае ежегодная проба Манту у детей и флюорография у взрослых позволяет вовремя заподозрить и вылечить болезнь.
Если в процесс вовлекаются другие органы, то при «чистом» рентгене легких найти причину недомогания бывает крайне сложно, поскольку туберкулезное поражение внутренних органов отлично маскируется под не специфические воспалительные процессы. До сих пор диагностика внелегочных форм крайне затруднена и также при дифференциации диагноза нередко «забывают» об этой инфекции.
- высокая утомляемость, снижение работоспособности
- субфебрилитет по вечерам
- избыточная потливость и бессонница по ночам
- снижение аппетита
- похудание (вплоть до истощения)
- стойкое первичное бесплодие
- нарушение менструального цикла
- послеродовое острое воспаление женских половых органов
- сальпингит, простатит
Для выявления болезни необходимо пройти обследование грудной клетки (флюорографию), провести туберкулиновые пробы (Манту), Диаскинтест; при необходимости – компьютерную томографию внутренних органов, рентгенография почек, ГСГ маточных труб и пр.
Проба Манту – внутрикожное введение специального белка из разрушенной оболочки бактерии (туберкулина). Этот белок не может вызвать болезнь, но в ответ на него возникает кожная реакция, по которой оценивают пробу. Пробу Манту большинству детей проводят 1 раз в год.
- У детей до 5 лет реакция должна быть положительной (папула от 5 до 15 мм). Если реакция отрицательная – значит у ребенка врожденная невосприимчивость к болезни или ему сделана некачественная прививка БЦЖ (или не сделана вообще). При папуле более 15 мм необходимо дополнительное обследование.
- Если реакция по сравнению с предыдущей резко возросла (более 6 мм в сравнении с предыдущей), то это считается виражом. То есть ребенок инфицировался микобактерией туберкулеза. У таких детей велика вероятность заболеть этой инфекцией. Поэтому после дополнительного обследования ребенку назначают профилактические дозы противотуберкулезных препаратов.
- место укола мочить можно, это не влияет на размер папулы.
- сладкое и цитрусовые есть можно – это не влияет на размер папулы, если ребенок не страдает выраженной аллергией на эти продукты.
- проба Манту не способна вызвать туберкулез
- Диаскинтест – проба, похожая на Манту, но выдающая больший процент точности. Реакция на внутрикожное введение также проверяется через 72 часа. На результаты пробы не влияет прививка БЦЖ. Поэтому положительный итог пробы – почти 100% инфицирование микобактерией туберкулеза и развитие болезни. Однако при инфицировании бычьим типом микобактерии (некипяченое молоко, контакт с больной коровой, кошкой, собакой и пр.), а также при осложнении прививки БЦЖ (крайне редко, но встречаются осложнения по типу персистирующей или диссеминированной БЦЖ — инфекции, когда прививочный штамм «активируется» у ослабленных детей), Диаскинтест остается отрицательным, и не дает 100% исключения туберкулеза бычьего типа или активации прививки БЦЖ.
Лечение туберкулеза – длительное, тяжело переносимое, но все же жизненно необходимое. Без терапии туберкулез медленно инвалидизирует человека и приводит к смерти. Вовремя сделанная прививка БЦЖ защищает маленьких детей от тяжелых летальных форм болезни, но к сожалению, не защищает от заболевания ни детей, ни взрослых при длительном контакте с больным активной формой. Современные препараты позволяют излечить очаги инфекции, однако в последние десятилетия растет число устойчивых к препаратам форм, трудно поддающихся терапии.
Вирус иммунодефицита человека атакует защитную систему организма, делая его беззащитным перед любой, даже самой легкой инфекцией. Заражение вирусом происходит следующими способами (см. как передается ВИЧ):
- при незащищенных половых контактах
- при инъекциях загрязненными шприцами
- при переливаниях крови
- при манипуляциях в кабинете стоматолога, косметолога
- от матери к плоду
Так как для заражения необходимо большое количество вирусных частиц, то получить ВИЧ-инфекция от кашля, чихания или прикосновения больного человека невозможно.
В течение инкубационного периода (1-6 месяцев от заражения) нет никаких субъективных признаков.
В остром периоде могут появляться жалобы:
- Субфебрилитет или высокая температура
- Увеличение лимфоузлов
- Сыпь различного характера
- Головная боль, тошнота и рвота
- Боли в мышцах и суставах
Скрытый период без явных симптомов, но с активным размножением вируса в крови. Может длиться до 20 лет.
СПИД-ассоциированный комплекс (болезни, часто возникающие и тяжело протекающие при развитии СПИДа):
- Кандидозный стоматит (молочница во рту)
- Лейкоплакия во рту (изменение слизистой оболочки)
- Герпес с многократными рецидивами
- Пневмоцистная пневмония (не поддающаяся стандартным антибиотикам)
- Туберкулез
- Субфебрилитет, похудание
- Воспаление околоушных желез
- Контагиозный моллюск
- Дисплазия и рак шейки матки
- Саркома Капоши
- Токсоплазмоз мозга
- Другие воспалительные заболевания
- ИФА (иммуноферментный анализ). Это первый этап обследования, который проводится по требованию многих работодателей. При вышеуказанных симптомов одного этого метода недостаточно. У большинства зараженных антитела к вирусу появляются через 3 месяца, у некоторых положительный результат появляется только через 6-9 месяцев. Поэтому рекомендуется проводить исследование дважды: через 3 и 6 месяцев от возможного заражения.
- ПЦР (полимеразная цепная реакция). Очень эффективный метод, позволяющий обнаружить вирусные частицы уже через 2 недели после заражения.
- методы определения вирусной нагрузки и иммунной супрессии. Дополнительные методы, используемые при подтвержденном диагнозе.
При окончательном диагнозе ВИЧ-инфекции необходимо начать антиретровирусное лечение. Оно позволит максимально отсрочить появление СПИДа, облегчить уже имеющиеся симптомы и значительно продлить жизнь больному.
Одной из причин интоксикации и, как следствие, субфебрильной температуры, служат гепатиты вирусной природы. Начинаются эти болезни по-разному: у некоторых остро, с болей в подреберье, желтухи, высокой температуры. Некоторые практически не ощущают начала болезни (см. гепатит С сколько с ним живут)
Признаки вялотекущего вирусного гепатита:
- недомогание, слабость
- субфебрилитет, потливость
- дискомфорт в области печени после еды
- легкая, почти незаметная желтушность (см. симптомы желтухи)
- суставные и мышечные боли
Так как большой процент вирусных гепатитов переходит в хроническую форму, то субфебрилитет может возвращаться при каждом обострении.
Пути передачи вирусных гепатитов:
- половые контакты
- медицинские инструменты
- переливания крови
- инструменты в маникюрных и стоматологических кабинетах
- иглы шприцов
- от матери к плоду
Диагностика вирусных гепатитов:
- ПЦР – метод с высокой точностью, определяет частицы вирусов в крови
- ИФА – метод, позволяющий обнаружить антитела к различным составляющим вируса. С его помощью можно определить носительство, активную форму болезни, риски заражения плода. Также можно разграничить острый и хронический гепатиты.
Лечение острого гепатита вирусной природы не проводится. Обычно лечат сопутствующие осложнения. Лечение хронического гепатита в период обострения осуществляют противовирусными специальными препаратами, гепатопротекторами, желчегонными средствами. Хронический процесс в печени может проводить к циррозу и раку, поэтому все больные гепатитами должны регулярно обследоваться у специалиста.
При развитии в организме злокачественной опухоли все системы органов начинают работать по-другому. Изменяется и обмен веществ. В итоге возникают паранеопластические синдромы, в том числе и субфебрилитет. Заподозрить опухоль можно после исключения более очевидных причин (инфекции, анемии). Злокачественное новообразование при распаде выбрасывает в кровь пирогены – вещества, повышающие температуру. Зачастую на фоне опухоли обостряются инфекции, что также вызывает лихорадку.
- плохо поддаются стандартной для этого признака терапии
- часто рецидивируют
- уменьшаются при лечении основного заболевания (опухоли)
Лихорадка, плохо поддающаяся лечению жаропонижающими и противовоспалительными средствами.
Кожные проявления:
- Черный акантоз (при раке органов пищеварения, молочной железы и яичников)
- Эритема Дарье (при раке желудка и раке молочной железы)
- Кожный зуд без сыпи и явных причин
Эндокринные признаки:
- Синдром Кушинга (избыточная продукция АКТГ – гормона надпочечников) – при раке легких, поджелудочной, щитовидной или рак предстательной железы
- Гинекомастия (увеличение груди у мужчин) – при раке легких
- Гипогликемия (низкий уровень глюкозы) – при раке легких, органов пищеварения
- Анемия (при опухолях разной локализации). Сама по себе анемия тоже приводит к длительному субфебрилитету.
- Повышенная СОЭ (свыше 30) длительное время
Надо отметить, что не у всех онкологических больных есть явные паранеопластические синдромы. И не все вышеперечисленные признаки обязательно свидетельствуют об опухоли. Поэтому при появлении субфебрилитета неясной этиологии, особенно в сочетании с другими паранеопластическими признаками, необходимо тщательное обследование.
При усиленной работе щитовидной железы (гипертиреоз) все обменные процессы резко ускоряются. Это незамедлительно сказывается и на температуре тела. У страдающих тиреотоксикозом термометр редко показывает меньше 37,2 градусов.
- субфебрилитет
- раздражительность
- частый пульс, высокое давление
- жидкий стул
- похудение
- выпадение волос
Для диагностики тиреотоксикоза нужно сделать УЗИ щитовидной железы и сдать кровь на гормоны: Т3, Т4, ТТГ и антитела к ТТГ. По результатам анализов врач назначит соответствующее лечение.
Анемия – снижение уровня гемоглобина. Возникает это состояние по разным причинам, начиная от хронических кровотечений (при геморрое, например), заканчивая нарушением всасывания железа (при заболеваниях желудочно-кишечного тракта). Именно дефицит железа в большинстве случаев служит причиной этого состояния. Часто анемия бывает у женщин с обильными менструациями и у вегетарианцев, отказавшихся от животных продуктов.
Нижние границы нормы гемоглобина:
- Мужчины: от 20 до 59 лет: 137 г/л, от 60 лет: 132 г/л
- Женщины: 122 г/л
В некоторых случаях уровень гемоглобина может соответствовать норме, но содержание железа в крови резко снижено. Это состояние называется скрытым дефицитом железа.
Признаки анемии и скрытого железодефицита:
- немотивированный субфебрилитет
- холодные руки и ноги
- упадок сил и сниженная работоспособность
- частые головные боли и головокружения
- плохие волосы и ногти (см. причины выпадения волос)
- сонливость в дневное время
- отвращение к мясным продуктам и склонность к поеданию несъедобного
- кожный зуд, сухость кожи
- стоматит, глоссит (воспаление языка)
- плохая переносимость душных помещений
- неустойчивый стул, недержание мочи
Чем больше вышеперечисленных признаков, тем выше вероятность недостатка железа в организме. Для подтверждения диагноза необходимы следующие анализы:
- Анализ крови на гемоглобин
- Уровень ферритина
- При необходимости – обследование органов пищеварения
Если железодефицит подтверждается, то необходимо начать лечение препаратами двухвалентного железа. Это Сорбифер, Тардиферон, Ферретаб (см. препараты железа при анемии). Все препараты железа нужно принимать совместно с аскорбиновой кислотой, на протяжении как минимум 3-4 месяцев.
При аутоиммунных заболеваниях организм начинает атаковать сам себя. Иммунитет настраивается против клеток определенных органов и тканей, вызывая хроническое воспаление с периодами обострения. На этом фоне меняется и температура тела.
Самые распространенные аутоиммунные болезни:
- Ревматоидный артрит
- Тиреоидит Хашимото (поражение щитовидной железы)
- Системная красная волчанка
- Болезнь Крона (заболевание кишечника)
- Диффузный токсический зоб
- Синдром Шегрена
Для диагностики аутоиммунных состояний нужны следующие анализы:
- Скорость оседания эритроцитов (СОЭ) – показатель, возрастание которого говорит о воспалительной реакции
- С-реактивный белок – параметр в биохимическом анализе крови, говорит о воспалении
- Ревматоидный фактор (повышается при ревматоидном артрите, васкулитах, других аутоиммунных процессах)
- LE-клетки (для диагностики системной красной волчанки)
- дополнительные методы обследования
При доказанном диагнозе необходимо начать лечение. В него входят гормональные средства, противоспалительные, иммуносупрессанты. Терапия позволяет контролировать болезнь и снизить риск обострений.
Все люди хоть раз в жизни переносят ОРВИ, грипп– острую респираторную вирусную инфекцию. Часто основные симптомы не задерживаются дольше недели: кашель, насморк, высокая температура и головная боль. А вот субфебрилитет может сохраняться несколько месяцев после перенесенной болезни. Лечить такое состояние не нужно, оно пройдет само. Можно укрепить здоровье дозированными физическими нагрузками и прогулками на свежем воздухе (см. как восстановиться после гриппа).
Субфебрилитет – проявление ускоренного обмена веществ. На него, как и на все процессы в организме, оказывает влияние наша психика. При стрессах, переживаниях и неврозах именно обменные процессы нарушаются в первую очередь. Поэтому у людей с тонкой душевной организацией, особенно у молодых женщин, склонных к ипохондрии, часто наблюдается немотивированная субфебрильная лихорадка. И чем активнее происходят замеры температуры, тем хуже себя чувствует человек. Для диагностики этого состояния можно пройти тесты для оценки психологической устойчивости:
- Опросник для выявления панических атак
- Госпитальная шкала депрессии и тревоги
- Шкала Бека
- Индивидуально-типологический опросник
- Торонтская алекситимическая шкала
- Шкала эмоциональной возбудимости
По результатам этих тестов можно сделать выводы и при необходимости обратиться к психотерапевту (не забыв захватить эти результаты с собой). Лечение такого состояния может сводиться к сеансам психотерапии и приему антидепрессантов или транквилизаторов, успокоительных средств. Зачастую все неприятные симптомы уходят, когда человек осознает беспочвенность опасений и перестает мерить температуру.
Длительное или активное применение некоторых лекарственных средств может вызвать повышение температуры до субфебрильных цифр. К этим средствам относят:
- адреналин, эфедрин, норадреналин
- атропин, некоторые антидепрессанты, антигистаминные и противопаркинсонические лекарства
- нейролептики
- антибиотики (пенициллин, ампициллин, изониазид, линкомицин)
- химиотерапия при опухолях
- наркотические обезболивающие
- препараты тироксина (гормона щитовидной железы)
Отмена или замена терапии избавляет от неприятного субфебрилитета.
Причины субфебрильной температуры у ребенка – абсолютно те же, что и у взрослых. Но родители должны помнить, что температура до 37,3 градусов у ребенка до года считается нормальной и не требует жаропонижающих средств и поиска причин. Поэтому если малыш хорошо себя чувствует, активен, весел и не страдает отсутствием аппетита, то лечить субфебрилитет не следует. Однако, если у ребенка старше года длительный субфебрилитет, отсутствие аппетита, слабость — причину следует установить.
Чтобы исключить опасные и даже смертельные варианты, нужно пройти обследование у специалистов.
- Определение природы лихорадки: инфекционная или неинфекционная
- Общий анализ крови
- Общий анализ мочи
- Анализ кала на гельминтов
- Биохимия крови: определение с-реактивного белка
- Рентген органов грудной клетки (для исключения туберкулеза, эндокардита, рака легких)
- Рентген или КТ носовых пазух (для исключения синуситов)
- УЗИ сердца, органов пищеварения
- Бактериологический посев мочи (для исключения воспаления в мочевой системе)
- Пробы с туберкулином, диаскинтест (для исключения туберкулеза)
- С помощью дополнительных методов исключить ВИЧ, бруцеллез, вирусные гепатиты, токсоплазмоз
- Консультация фтизиатра при неопределенных туберкулиновых пробах, ночной потливости, похудании
- Консультация онколога и гематолога (для исключения опухолей и заболеваний крови)
- Консультация ревматолога
- Консультация психотерапевта
Насморк – распространенное явление, возникающее у людей любого возраста, которое к тому же отражается на всем организме. Кроме того, появление насморка может быть вызвано многими факторами, которые важно знать для осуществления правильного лечения человека. Слизистая оболочка и сосудистая система находятся в тесной взаимосвязи, поэтому, по словам специалистов, для успешного лечения должно оказываться воздействие на весь организм. Как правило, насморк и чиханье наблюдаются вместе, поэтому устранять их следует также одновременно.
При лечении насморка и чиханья в настоящее время активно используются методы традиционной и нетрадиционной медицины, направленные на устранение возникшей симптоматики. Лечение традиционным путем основано на применении фармакологических препаратов антисептического и антибактериального действия, которые представлены в достаточно широком ассортименте. В случае, когда насморк и чиханье вызваны аллергической реакцией организма на определенные раздражители, не обойтись без применения антигистаминных средств. Однако большим недостатком всех современных препаратов является высокая вероятность возникновения побочных эффектов.
Именно поэтому не стоит пренебрегать методами нетрадиционной терапии, широко применяемой при лечении чиханья и насморка. Среди нетрадиционных способов нарастает популярность таких методик:
- фитотерапия;
- рефлексотерапия;
- дыхательная гимнастика;
- ароматерапия.
Точки для рефлексотерапии
Если использовать фитотерапию, то следует знать, что такой метод основан на применении лекарственных трав и фитопрепаратов. Они известны высокими лечебными свойствами, но не стоит рассчитывать на быстрый результат, для воздействия экстрактов лекарственных растений на организм всегда требуется немало времени. В качестве метода рефлексотерапии могут использоваться такие способы как прижигание, иглоукалывание, электропунктура, точечный массаж. Но все должны понимать, что такое лечение при возникновении насморка и чиханья должно проводиться только специалистами, знающими все правила осуществления процедуры.
Не менее эффективной в целях устранения такой проблемы со здоровьем является и ароматерапия. На практике давно доказаны целебные свойства ароматических масел, при использовании которых можно вылечиться от ринита и других заболеваний носоглотки, сопровождающихся данной симптоматикой. Такой положительный результат лечебной терапии обусловлен антисептическим, противомикробным, противовирусным и противогрибковым действием масел на организм. Известно, что хвойные масла и масло мяты часто используется при изготовлении многих назальных препаратов от насморка, например, Пиносол. Кроме того, их можно применять при ингаляциях, ваннах, массаже крыльев носа.
Существует множество народных методов, как избавиться от чиханья и насморка, доступных в применении и эффективных на практике. Если медицинские препараты оказались бессильными в данной проблеме или существуют противопоказания к их применению, стоит воспользоваться такими способами лечения и рецептами народных средств:
- Ментоловое масло полезно капать в каждый носовой ход по 4-5 капель взрослым и по 2 капли детям дважды в день. Особенно полезно применять его на ночь, ведь так можно улучшить ночной сон. Также этим маслом рекомендуется смазывать виски, за ушами, лоб, крылья носа и участок под носом. Чтобы усилить лечебное действие ментола, можно добавить камфорное масло. Эффективной такая терапия считается на начальных этапах появления насморка.
Ментоловое масло нужно капать по 2 капли в каждую ноздрю и желательно на ночь, чтобы облегчить дыхание
Лук и чеснок — дешевые надежные натуральные фитанциды
При лечении детей и взрослых часто используется лук и чеснок, которые особенно эффективны от простуды, так как в этих продуктах содержатся фитонциды, оказывающие на организм мощное противомикробное действие. Если в интернете поискать ответ на вопрос «Чем лечиться, когда текут сопли и чихаю», можно найти много информации о возможных способах лечения такой симптоматики.
Однако все вышеперечисленные методы будут эффективны в том случае, когда эти проявления вызваны простудным заболеванием, а не аллергией. Если же симптомы связаны с аллергической реакцией организма, то, прежде всего, надо выяснить и устранить аллерген, поскольку избавиться от насморка и чиханья будет невозможно. А чтобы восстановить нормальное функционирование носоглотки, следует принимать антигистаминные препараты. Как лечить чиханье и насморк, должен сказать врач – отоларинголог или аллерголог, их обязательно нужно посетить, если долго не улучшается самочувствие. В любом случае такое состояние организма должно быть устранено, поскольку может привести к некоторым серьезным заболеваниям.
источник

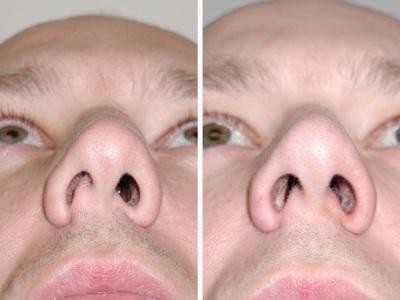

 Если вы заметили, что сопли стекают, когда вы наклоняетесь, нужно безотлагательно обратиться к специалисту. Когда из носа текут сопли, как вода, при наклоне – это первый признак того, что начинает развиваться опасная патология – гайморова киста. Если вовремя не начать адекватное лечение, она способна спровоцировать ряд осложнений.
Если вы заметили, что сопли стекают, когда вы наклоняетесь, нужно безотлагательно обратиться к специалисту. Когда из носа текут сопли, как вода, при наклоне – это первый признак того, что начинает развиваться опасная патология – гайморова киста. Если вовремя не начать адекватное лечение, она способна спровоцировать ряд осложнений.