Достаточно часто сопли и кашель у грудничка являются симптомами различных заболеваний. Дети страдают от них намного чаще, поскольку их иммунитет еще не до конца сформировался. Проявление доставляет массу дискомфорта, ведь малыш не может правильно дышать. Во время кашля в легких возникают сильные толчки, которые вызывают болезненные ощущения.
При кашле у ребенка может резко повыситься температура. Ситуация опасна и требует от родителей незамедлительных решений в данном вопросе. В таком случае следует получить консультацию педиатра, который сможет оценить общее состояние маленького пациента. Благодаря правильно подобранному решению в дальнейшем удастся предотвратить возникновение осложнений.
У грудничков сопли и кашель – это постоянные спутники острых респираторных инфекций. Они развиваются на фоне проникновения в организм различных вирусов. Агенты проникают в состав клетки и размножаются за счет поглощения ее ресурсов. Чаще всего бактерии начинают активно вести себя в тракте малышей.
Лечить кашель у маленьких детей необходимо далеко не всегда. В некоторых случаях данная патология носит временный характер и проходит самостоятельно.
При рините у младенца наблюдается сильное воспаление слизистой оболочки носа. На фоне данного симптома развивается отечность и сильное расширение сосудов. При этом у грудничка текут сопли. Родители смогут также обнаружить скопление большого количества слизи. Дополнительно следует отметить, что ринит может носить вирусный или бактериальный характер.
В ходе развития болезни малыш начинает страдать от отсутствия возможности правильного дыхания. Ситуация опасна поскольку может привести к расстройству сна и снижению аппетита. В таком случае малыш просто отказывается сосать грудь.
При кашле ребенок имеет возможность дышать только через рот. В таком случае каждый вдох происходит форсированно. У некоторых малышей дополнительно проявляются судороги. В таком случае кашель у грудных детей – защитная реакция организма. Однако он вызывают массу страхов и опасений у мамы и папы.
Кашель помогает респираторным путям очиститься. Благодаря ему выводится накопленное количество слизи и вредных микроорганизмов. Также такой процесс предотвращает развитие осложнений верхних дыхательных путей. Однако, к примеру, при коклюше проявление симптома доставляет ребенку сильный дискомфорт. Именно поэтому родители должны сделать все для того, чтобы предотвратить усугубление ситуации.
Если ребенок кашляет, то из его организма выводятся вредные вирусы и бактерии. Для улучшения общего самочувствия следует использовать лекарственные препараты. Однако в таком случае увеличивается риск нанести вред еще не окрепшему организму. В медицинской практике кашель делится на несколько групп в зависимости от характера проявления симптома:
- при продуктивном кашле у ребенка постоянно выделяется определенное количество мокроты;
- сухой кашель относят к непродуктивным симптомам.
На инкубационный период влияет несколько факторов. Усугубить ситуацию может наличие инфекционных агентов. Данные микроорганизмы имеют ряд особенностей и негативно влияют на общее самочувствие малыша.
При вирусе парагриппа у ребенка увеличивается риск развития стеноза гортани. Если ситуацию вовремя не остановить, то бронхит может перейти в хронический характер. Заболевание опасно, если начинает развиваться с раннего возраста. Дополнительно при патологии у ребенка появляются сопли и увеличивается температура тела. Далеко не всегда анализ клинической картины может показать, на фоне наличия какого вируса или инфекции развивается болезнь.
У грудничка без температуры проявляется кашель и сопли в том случае, если они развиваются на фоне проникновения в организм аллергенов. Симптом достаточно часто появляется у малышей во время отдыха на море или при вынужденной смене климата.
Кашель и сопли у грудничка – это серьезное испытание. Их проявление может усугубиться за счет анатомических особенностей. Малыш еще не умеет правильно дышать ртом. Во время кашля возникает небольшой толчок в грудной клетке. Благодаря этому из легких выводится накопленная мокрота. Ситуация опасна, поскольку может привести к проникновению вторичной инфекции в легкие. Если вовремя не начать лечение кашля, то заболевание может перерасти в пневмонию или хронический бронхит.
У младенцев формирование иммунитета происходит в период от трех до шести месяцев. Благодаря ему в будущем не сможет распространяться вирус в организме человека. Однако сопли и кашель в определенный период жизни способствуют устранению вредных бактерий из верхних дыхательных путей.
ОРВИ – это заболевание, которое у новорожденного имеет ряд особых проявлений:
- При входе слышно сильное затруднение движения воздуха в носоглотке.
- Из носика периодически выделяется секрет, который может быть различного цвета и консистенции.
- У малыша пропадает аппетит, и он начинает отказываться от сосания груди.
- Снижение или плохой набор веса.
- Увеличение температуры тела свыше 38 градусов.
- Тошнота, рвота.
- Нарушение стула.
Бронхиолит характеризуется сильным поражением бронхиол. Среди основных симптомов следует отметить дыхательную недостаточность, которая доставляет массу дискомфорта малышу. Заболевание чаще всего проявляется у детей в возрасте до 1,5 лет. Поражение верхних дыхательных путей можно диагностировать до полугода.
Патология развивается на фоне проникновения вируса гриппа в верхние дыхательные пути. Симптом характерен также для кори, аденовируса и других заболеваний. При этом у грудничка проявляются следующие симптомы:
- Количество вдохов в минуту увеличивается в несколько раз.
- В некоторых местах грудная клетка сильно растягивается.
- Крылья носа поочередно вздымаются. Во время дыхания можно слышать характерный стон.
- В носогубной области кожный покров приобретает синий цвет.
- Кашель носит сухой характер.
При насморке и кашле у ребенка также увеличивается температура тела. Обострение общего самочувствия может продолжаться в течение суток. Периодически у ребенка может возникать одышка. В таком случае можно с уверенностью сказать, что у грудничка будет диагностирован бронхит.
Обследование необходимо делать для того, чтобы установить истинную причину распространения соплей и кашля у ребенка. В случае необходимости все силы направляются на устранение воспаления. Педиатру необходимо также установить степень тяжести проявления определенного симптома.
Если врач подозревает развитие вирусной инфекции, то необходимо определить возбудителя. От этого напрямую будет зависеть, чем лечить патологию верхних дыхательных путей. Быстро и эффективно справиться с болезнью помогают медикаменты. В таком случае удается избежать поражения верхних дыхательных путей. На этапе обследования необходимо провести следующие мероприятия:
- Сдать общий анализ крови.
- При необходимости проводятся рентген и томографическое исследование органов дыхания.
- Пульсоксиметрия.
Если у малыша подозревается наличие бронхиолита, то необходимо правильно идентифицировать возбудителя. В таком случае удастся подобрать адекватный вариант антибактериальной терапии.
Для всех родителей постоянно остается актуальным вопрос устранения негативных симптомов у ребенка.
При кашле или насморке рекомендуется использовать следующие средства:
- Нормализовать микроклимат в помещении. Оптимальной считается температура не выше 19 градусов и влажность в 70%.
- Носик можно промывать физраствором или солевыми каплями. Некоторые мамочки предпочитают закапывать грудное молоко.
- Ребенка не следует заставлять есть. Однако не допускается также обезвоживание.
- Улучшить общее состояние поможет ингалятор или массаж. Данные процедуры простые, поэтому их вполне можно выполнять самостоятельно.
- В помещении необходимо регулярно проводить влажную уборку. На период болезни лучше всего убрать мягкие игрушки и ковры.
Кашель у грудничка может также развиться на фоне соплей. Они скапливаются в большом количестве на задней стенке глотки. Если кашель имеет вязкую структуру, то ребенку допускается давать муколитики. Дополнительно следует отметить, что не допускается использовать препараты, которые ослабевают толчки при кашле. В таком случае вся накопившаяся слизь не сможет выйти естественным путем.
Средства для сужения сосудов допускается пить только в случае наличия конкретных показателей. В противном случае увеличивается риск развития ринита на фоне медикаментов.
При постоянном использовании капель вырабатывается зависимость от них. В таком случае малышу придется постоянно увеличивать дозу, что может негативно отразиться на состоянии слизистой оболочки. Именно поэтому использование данного средства должно ограничиваться неделей.
Родители не должны самостоятельно принимать решение о необходимости использования капель для лечения грудного ребенка. Вещества, которые необходимы для устранения отека и сужения сосудов, влияют на организм ребенка в целом.
Для малыша важно не превышать минимальную допустимую дозу. Педиатры также рекомендуют использовать только те лекарственные препараты, которые были разработаны исключительно для лечения детей.
Сосудосуживающие капли допускается использовать для лечения малышей в следующих случаях:
- Носовой проход при рините оказался закрытым практически полностью.
- У грудничка долго не спадает высокая температуры, которая сопровождается назальной обструкцией.
- Увеличивается риск отита. Это заболевание развивается в случае воспаления средней части уха.
Без назначения врача нельзя также использовать антибактериальные средства. Если у ребенка вирусная инфекция, то их действие окажется полностью бесполезным. Опасной также становится ситуация с повышением дозировки.
При лечении бронхиолита необходимо пить антибиотики. Однако предварительно следует сделать все тесты на наличие бактериальной инфекции.
источник
Кашель, появляющийся в 3 месяца у ребенка, может не на шутку встревожить родителей. Повод для тревоги есть на самом деле, для столь раннего возраста явление не всегда безобидно. Именно поэтому мамы и папы должны знать причины такого состояния.
Кашель у ребенка 3 месяца может появляться по многим причинам. Все дело в том, что в этот период его иммунитет ослаблен, противостоять многим заболеваниям он просто не может. Острые респираторные заболевания диагностируются особенно часто.
Как бы родителям не нравился кашель, главная его функция – это защита организма от различных патогенных возбудителей, таким образом, они выйдут из дыхательных путей. Если у 3 месячного ребенка кашель, он может быть симптомом некоторых заболеваний. Бывает и так, что малыш просто захлебывается молоком отсюда и возникает кашель.
Еще одна причина того, что появляется кашель у трехмесячного ребенка – сильное слюноотделение. Малыш может внезапно поперхнуться слюной, так как не успевает ее глотать в таком объеме.
Возникать это может из-за многих причин:
- Прорезываются зубки – процесс их формирования часто приходится на первые месяцы жизни.
- Проверка. Несмотря на то, что родители считают, что слюнные железы еще не сформированы до конца, они уже работают. В этом случае можно наблюдать как слюни «текут рекой». Но стоит отметить, что явление носит временный характер и в скором времени проходит самостоятельно.
- Слюни выступают в роли защиты от проникновения вредных бактерий. Как только они проникают в ротик, слюни начинают сильно течь.

На видео в этой статье можно наглядно посмотреть, как сильно у младенцев текут слюнки. Из всех причин, перечисленных выше, только при прорезывании зубов могут возникать неприятные симптомы: температура тела повышается, общее состояние становится ослабленным, ребенок покашливает.
Дети в таком возрасте остро реагируют на изменение окружающей среды. Наблюдать кашель у ребенка в 3 месяца можно после того, как он попадает в помещение с сухим воздухом. Носоглоточные пути пересыхают, покашливанием организм реагирует на них. Произойти это может и в том случае, если ребенок подышал табачным дымом.
Если появляется кашель у ребенка в 3 месяца, чем лечить может решить только врач.
Появляться такие симптомы могут по причине развития некоторых заболеваний, среди которых можно выделить следующее:
- ОРВИ – самое частое заболевание, встречающееся у детей в этом возрасте. Кашель редкий и сухой, со временем он усиливается. Дети чаще кашляют в ночное время суток, днем симптом стихает. Длительность кашля может составлять несколько дней, спустя это время кашель становится влажным. При появлении такого симптома рекомендуется посетить педиатра или вызвать его на дом.
- Инфекция, затрагивающая верхние дыхательные пути. Заболевания сопровождаются развитием воспалительного процесса. Входить сюда может тонзиллит, ринит, фарингит. Кашель у 3-х месячного ребенка присутствует ночью и днем. Первый симптом – насморк, малыш не может уснуть, плохо кушает. Хрип и свист может свидетельствовать о том, что мокрота не вышла, а проникла в бронхи, явление считается опасным, требует незамедлительного оказания помощи.
- Кашель 3 месяца у ребенка может появляться по причине аллергии. Чаще всего это затрагивает деток страдающих от диатеза. Однако кашель — это не единственный симптом, может повышаться температура тела, на кожных покровах гипермия.
- Проникновение постороннего предмета в организм человека, присутствует кашель и чихание. Доставать предмет без специальных знаний и навыков опасно, делать это должен специалист.
- Ушные болезни, например, воспаление в среднем ухе. Выяснить, болит ушко у малыша или нет, можно самостоятельно, для этого достаточно надавить ему на мочку уха, но аккуратно.
Если кашляет ребенок 3 месяца следует показать его педиатру, для того чтобы он провел обследование, игнорировать признаки опасно. На фото ниже пример того как проходит диагностика.
Если ребенок в 3 месяца кашляет, первое, что должны запомнить родители – ни в коем случае нельзя лечить его самостоятельно. Такой процесс как диагностика и лечение должны проходить под строгим контролем специалиста.

Но некоторые мероприятия выполнять в домашних условиях все-таки можно:
- Несколько раз в день проветривайте помещение, рекомендуется увлажнять воздух. Но учтите, когда проветривается помещение, ребенка в нем быть не должно. Повысить влажность не сложно, можно намочить пеленку и повесить ее, а также поставить какую-то емкость с водой.
- Обеспечьте полноценное отхождение мокроты ребенку. Отхаркивать слизь в таком возрасте ребенок не умеет, помочь ему в этом можно с помощью массажа. Проводить процедуру можно дома, так как она простая. Себе на колени положите ребенка животиком вниз, слегка прикасайтесь руками и поглаживайте спину. Достаточно всего 15 минут в день, и ребенок будет чувствовать себя лучше.
- Если симптомы заболевания долго не проходят, следует давать ребенку как можно чаще пить. Вода обязательно должна быть кипяченой.
- Занимайтесь укреплением организма, гуляйте чаще на свежем воздухе, но одевайте соответственно погоде.
Как уже было сказано выше, чем лечить кашель у 3 месячного ребенка должен решать лечащий врач.
Если трехмесячный ребенок кашляет, при этом его беспокоят другие неприятные симптомы, то вряд ли получится обойтись без лекарственных препаратов. Но чем лечить кашель ребенку в 3 месяца? Как уже было сказано выше, решить все в этой ситуации может только специалист.

Следует учитывать состояние малыша, причину возникновения симптома и прочие факторы.
Список тех препаратов, которые можно давать в этом возрасте, не широк:
- Среди препаратов с отхаркивающим эффектом можно отметить только два – Проспан и Геделикс, выпускаются в форме сиропа. В их основу входит компонент растительного происхождения – экстракт плюща.
- Могут назначаться гомеопатические средства – Стодаль или Оцилококцинум.
- При повышенной температуре тела может назначаться Парацетамол, свечи Цефикон или сироп Эфералган.

Все лекарственные препараты следует рассматривать более подробно, они могут делиться на несколько типов:
- Противокашлевые – позволяют избавиться от приступообразного, сухого и изнуряющего кашля. Уже начиная с двух месяцев можно давать Синекод. Инструкция по приему есть в упаковке, но лучше предварительно оговорить ее с врачом.
- Муколитики – помогают избавиться от влажного кашля, могут назначаться, если присутствуют хрипы. На слизь оказывается раздражающее действие, после чего она беспрепятственно выходит. От кашля ребенку в 3 месяца можно давать Флавамед и Лазолван.
- Отхаркивающие препараты. Чаще назначаются сиропы на растительной основе – Доктор МОМ, Доктор Тайс и прочее.
Многие сиропы могут стать причиной развития аллергической реакции, именно поэтому нельзя давать их самостоятельно. В случае возникновения подозрительных симптомов следует обратиться за помощью в больницу и прекратить дальнейшее лечение.

Если кашляет 3 месячный ребенок лечить его можно с помощью пассивных ингаляций с эфирными маслами или травами. Возьмите миску с горячей водой и поставьте ее неподалеку от того места, где находится малыш. Добавьте несколько капель эфирного масла в воду, а также щепотку соды, таким образом, выделение пара будет усилено.
С такой же целью рекомендуется применять ультразвуковые увлажнители воздуха – добавьте немного эфирного масла в кассету с жидкостью. Всего за несколько дней можно полностью очистить дыхательные пути от мокроты.
Важно! Для детей такого возраста запрещается проводить паровые ингаляции с картофелем или содой.
Хорошего эффекта в лечении можно добиться и следующим образом: в ванночку, где купается ребёнок, можно добавлять отвар ромашки или шалфея. Однако перед использованием таких способов следует убедиться в том, что у ребенка нет аллергии на лекарственные растения.

Если у трехмесячного ребенка кашель, как лечить его, нельзя решать самостоятельно. Существует много случаев, когда многие родители проявляют инициативу в лечении, что впоследствии приводит к плачевным последствиям.
К информации, представленной ниже, следует отнестись крайне серьезно:
- Противокашлевые средства нельзя давать самостоятельно. Представьте, кашель не сухой, а с мокротой. При кашле ребенок пытается избавиться от скопившейся слизи, но что будет, если дать ему такой препарат? Мокрота не сможет выйти, а начнет скапливаться в легких и бронхах.
- Нельзя одновременно давать противокашлевые и отхаркивающие препараты. В лечении детей это самая большая ошибка. Одно средство увеличивает количество мокроты, а другое отключает кашлевый центр. После таких процедур детей чаще всего госпитализируют.
Если кашляет ребенок в три месяца, ни в коем случае нельзя оставлять симптом без внимания. Как можно скорее покажите малыша врачу.
Для того чтобы защитить ребенка от различных заболеваний родители должны следовать некоторым простым правилам:
- Собираясь на прогулку нельзя надевать на ребенка много вещей. Если ступни и ладошки у него сухие, значит вещи одеты правильно, малыш не вспотеет и не замерзнет.
- Для того чтобы повысить иммунитет ребенка его следует закалять с детства. Рекомендуется принимать воздушные ванны.
- В зимнее время года в период вспышек заболеваний не рекомендуется посещать людные места, таким образом, риск заражения будет уменьшен. Если же такой возможности нет, необходимо надевать маску.
- Даже в этом возрасте следует следить за питанием малыша.
- Как можно больше времени проводите на свежем воздухе.
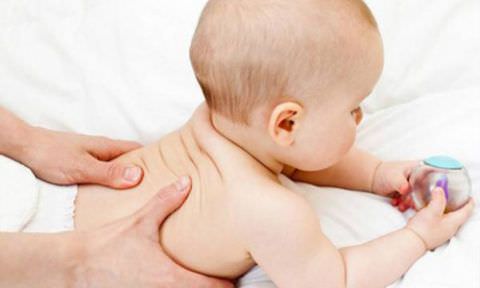
Кашель в первые месяцы жизни – это не норма. Когда ребенку 3 месяца, кашель чем лечить, определяет врач, терапевтические мероприятия должны начинаться своевременно.
Моя трехмесячная дочка болела, мы делали ей ингаляции, как и назначал врач, мокрота после этого отошла. Симптомы простуды закончились, однако сухой кашель остался. Нужно ли продолжать делать ингаляции?
Если покашливание редкое и сухое, то ничего делать не нужно. Если же иногда малыш закашливается можно сделать ингаляции с физ. раствором, но не более трех дней. Также можно делать массаж для того чтобы улучшить кровообращение.
источник
Содержание статьи

Как можно вылечить насморк и кашель у маленького ребёнка? Педиатр обращает внимание родителей на тот факт, что ринит и кашель нельзя вылечить. Это только симптомы, которые сигнализируют о развитии респираторного заболевания. Чтобы их ликвидировать, необходимо устранить причину появления патологических признаков, т.е. возбудителя инфекции.
Прежде чем бежать в аптеку за препаратами, необходимо ответить себе на вопрос, какое воспаление стало причиной ухудшения самочувствия малыша: вирусное, бактериальное или аллергическое? Наверняка определить возбудителя инфекции может только педиатр после обследования маленького пациента. И только после этого врач разрабатывает подходящую схему лечения, которая не только помогает устранить заболевание, но и предотвращает его повторное развитие.
По мнению Комаровского, купание никак не может навредить ребенку, а вот переохлаждение – наверняка. Если вы надумали купать ребенка при кашле и насморке, то сразу же после процедуры позаботьтесь о его утеплении. Кроме того, в комнате должны отсутствовать сквозняки, которые могли бы спровоцировать переохлаждение и снижение местного иммунитета.
Важно! Рекомендуется воздержаться от водных процедур при наличии у ребенка высокой температуры.
В процессе купания температура тела может снизиться на несколько градусов, что чревато обострением воспаления в дыхательных путях. Дело в том, что лихорадка – это защитно-приспособительная реакция, которая стимулирует выработку в детском организме иммуноглобулинов. Повышение концентрации интерферона способствует борьбе с инфекционными агентами. Именно поэтому педиатр не рекомендуется мыть детей и использовать спиртовые обтирания для снижения температуры, если она не превышает 38 °C.
Как утверждает Е.О. Комаровский, лечение простуды медикаментами если не бесполезно, то оказывает минимальное положительное воздействие на детский организм. При отсутствии осложнений лучше всего избегать применения лекарств, которые в большинстве случаев вызывают у детей побочные реакции и создают избыточную нагрузку на печень и почки. Чтобы облегчить состояние маленького пациента, достаточно соблюдать следующие рекомендации:
- поддерживать высокую влажность в помещении (не менее 60-70%), которая предотвратит обезвоживание и пересыхание слизистых горла и носа;
- давать ребенку теплое питье, которое поспособствует выведению мокроты из бронхов и носовой полости;
- регулярно проводить ингаляции небулайзером, с помощью которых можно ускорить регенерацию пораженных тканей;
- не реже 3-4 раз в сутки орошать носовые ходы физиологическим раствором, способствующим разжижению и выведению слизи из носа;
- смазывать внутреннюю поверхность носовых каналов маслом с витаминами А и С, которое предотвратит образование корочек в носу.
Важно! Детям до 1 года закапывать в нос сосудосуживающие капли не рекомендуется.
Педиатр обращает внимание родителей на то, что препараты сосудосуживающего действия приносят только временное облегчение. Злоупотребление каплями чревато развитием аллергических реакций и еще большим отеком слизистой носоглотки. Застой мокроты в полости носа нередко приводит к развитию бактериального воспаления и, как следствие, гайморита.
Сложнее всего лечить ОРВИ у детей грудного возраста, так как большинство препаратов антивирусного и иммуностимулирующего действия запрещено использовать в педиатрической практике. В состав многих лекарств входят вещества, которые оказывают токсическое действие на органы пищеварительной и сердечно-сосудистой системы. Кроме того, маленькие дети очень подвержены аллергическим реакциям, которые только усугубляют течение болезни.
Чтобы ликвидировать ринит у новорожденного и грудного ребенка, Е.О. Комаровский рекомендует проделывать следующее:
Чтобы помочь малышу, прежде всего, нужно уменьшить вязкость мокроты в носовой полости, чтобы впоследствии ее легко было удалить. В качестве разжижающего препарата можно использовать изотонические растворы на основе морской соли – «Физиомер», «Аква Марис», «Хлорид натрия». При отсутствии препаратов можно приготовить солевой раствор самостоятельно. Для этого нужно в 1 л кипяченой воды растворить 2 ч. л. морской соли. В каждую ноздрю закапывают по 2-3 капли подогретого раствора с помощью пипетки.
Нельзя заливать препараты в нос новорожденного с помощью спринцовки или шприца.
При вливании солевого раствора под напором часть жидкости может проникнуть в слуховую трубку и спровоцировать воспаление. Как следствие, это может привести к развитию евстахиита или среднего отита.
Чтобы удалить разряженную слизь из носовых каналов, можно использовать аспиратор или обычную резиновую грушу. Для этого необходимо:
- уложить ребенка на бок;
- вставить в нижнюю ноздрю трубку аспиратора;
- полностью отсосать скопившуюся в носу слизь;
- аналогичным образом нужно удалить мокроту из второго носового прохода.
Наиболее удачной моделью аспиратора считается та, которая работает от аккумуляторов или сети. С помощью электрического аспиратора в трубке можно создать достаточно высокое отрицательное давление, благодаря чему из носовой полости удастся отсосать максимальное количество скопившейся слизи.
Очень важно не допустить пересыхания слизистой носа и образования в ней корочек. Для этого внутреннюю поверхность носовых проходов нужно смягчить с помощью масла или назальных капель на основе морской соли. К числу наиболее подходящих смягчающих масел, не вызывающих аллергию, относятся персиковое, облепиховое и оливковое масло.
Изнуряющий кашель у детей возникает в результате раздражения кашлевых рецепторов, которые расположены вдоль респираторного тракта. Чтобы его ликвидировать, необходимо как можно быстрее устранить воспаление в дыхательных путях. В качестве альтернативы лекарственным препаратам можно использовать:
- ванночки для ног: наберите в тазик теплую воду и растворите в ней ½ ст. л. сухой горчицы; пропарив ноги, смажьте ступни согревающей мазью и наденьте теплые носки;
- противокашлевый отвар: залейте 10 г сухих листьев толокнянки 500 мл кипяченой воды, после чего проварите 10 минут; давайте ребенку по 1 ст. л. процеженного отвара 3-4 раза в сутки;
- раствор для орошения горла: в ½ л теплой кипяченой воды растворите по 1 ч. л. соли и соды; полощите больное горло приготовленным раствором не менее 5 раз в сутки на протяжении недели.
Побочные реакции возможны только в случае возникновения у ребенка аллергии на компоненты приготовленных отваров и настоев. Поэтому прежде чем использовать народные средства для перорального приема, желательно проконсультироваться с педиатром.
Вышеперечисленные методы терапии ринита и кашля относятся к числу наиболее безопасных и могут использоваться для лечения заболеваний ЛОР-органов любой этиологии. Если в течение 3-4 дней состояние малыша не улучшается, отведите его к педиатру. Ухудшение самочувствия может сигнализировать о присоединении бактериальной инфекции или проникновении патогенов в нижние отделы дыхательной системы.
Традиционная медицина для лечения респираторных заболеваний у детей советует использовать препараты от насморка и кашля симптоматического действия. Следует понимать, что они не лечат болезнь, а только облегчают состояние маленького пациента. Чтобы предотвратить развитие простуды, рекомендуется проводить описанные в статье физиотерапевтические процедуры при появлении первых признаков болезни.
источник
✓ Статья проверена доктором
Насморк и кашель – самые распространенные симптомы респираторных инфекций и простудных заболеваний, которые могут появиться как у взрослого человека, так и у грудничка. У детей первого года жизни насморк и небольшое покашливание может быть проявлением нормы, связанной с физиологическими процессами, протекающими в данный момент в организме. Например, усиленное выделение слизи из носовых ходов – частое явление в период прорезывания первых молочных зубов, так как в это время (примерно между пятым и седьмым месяцем) повышается активность всех желез внутренней секреции.
Кашель у младенцев также может быть физиологическим и патологическим. В любом случае заниматься самодиагностикой и самостоятельно назначать малышу лекарства не стоит: самолечение не только может оказаться неэффективным, но и способно навредить ребенку, если причина патологии определена неверно. Чтобы понимать, что делать в ситуации, когда у грудничка возник кашель или насморк, необходимо знать основные причины подобных симптомов.
Насморк и кашель у грудничка
Самая распространенная причина (более 75 % случаев) – это вирусные или бактериальные инфекции. Симптоматика в большинстве случаев будет практически одинаковой, а вот лечение зависит от того, какой именно тип возбудителя спровоцировал заболевание. Большинство патологий нижних дыхательных путей (трахеит, бронхит, пневмония) имеют бактериальную природу, поэтому для их лечения требуется прием антибиотиков. Симптоматика у этих болезней достаточно выраженная, поэтому диагностика не представляет трудностей при условии своевременного обращения к педиатру. К типичным симптомам поражения легких и бронхов относятся:
- сухой, хриплый кашель;
- незначительное выделение густой, вязкой мокроты (в первые дни болезни может вообще отсутствовать);
- хрипы при вдохе и выдохе (хорошо прослушиваются при помощи фонендоскопа или стетоскопа);
- высокая температура тела;
- лихорадочный синдром, озноб;
- отказ от груди или бутылочки;
- плохой сон;
- бледность кожи.
Причины возникновения кашля у грудных детей
При надрывном кашле кровеносные сосуды, находящиеся в мягких тканях гортани, могут повреждаться, из-за чего в выделяющейся мокроте может присутствовать незначительное количество крови.
Для фарингита, ларингита и других воспалений глотки и гортани характерны чихание, отказ от кормления, связанный с болевым синдромом, покраснение слизистых оболочек горла, заложенность носа, повышение температуры.
При гриппе и ОРВИ насморк и влажный кашель являются основными симптомами, с которых начинается клиническая картина заболевания. Примерно на второй-третий день у младенца начинает подниматься температура, и ухудшается общее самочувствие.
Важно! Если у грудничка кашель и насморк протекают на фоне ухудшения самочувствия, повышенной температуры и других патологических симптомов, необходимо вызывать врача на дом, чтобы исключить тяжелые заболевания дыхательной системы.
Затяжной насморк у грудничка
При незначительном покашливании, не влияющем на общее состояние ребенка, его сон и аппетит, какое-либо лечение обычно не требуется, так как подобный симптом может быть спровоцирован разными причинами, среди которых:
- переедание;
- частые срыгивания;
- сухой воздух в детской комнате;
- редкие и непродолжительные прогулки;
- аллергическая реакция;
- прорезывание зубов.
Во время прорезывания первых резцов у ребенка начинают активно работать слюнные железы, вызывая гиперсаливацию – повышенное слюноотделение. Избыток слюны стекает по задней стенке глотки, что может вызывать покашливание и «хрюкающие» звуки. Если у грудничка в период прорезывания зубов постоянно текут слюни, нельзя укладывать его спать на спину или на живот, так как это может привести к попаданию слюнного секрета в дыхательные пути и удушью. Оптимальная поза для сна и кормления в это время – лежа на боку.
Симптомы прорезывания зубов
Обратите внимание! Физиологический насморк у новорожденных может быть результатом анатомического строения полости носа. У детей до шестимесячного возраста узкие носовые ходы, что и провоцирует выделение секреторной жидкости и характерные звуки, похожие на хрипы. С возрастом это явление полностью проходит.
Большинство педиатров не советуют использовать лекарственные средства для лечения насморка у грудничков, если он не сопровождается высокой температурой. Для увлажнения слизистых оболочек носа, облегчения оттока слизи и повышения местного иммунитета необходимо промывать нос изотоническим раствором морской воды, который можно купить в аптеке. С рождения можно использовать следующие готовые средства:
Капли от насморка для детей
Данные препараты выпускаются в нескольких лекарственных формах, поэтому во время покупки обязательно нужно уточнять, что средство приобретается для грудного ребенка. Все растворы должны быть в форме капель – использование спреев до годовалого возраста запрещено из-за высокого риска попадания лекарства в слуховые проходы и развития воспалительных процессов в среднем ухе.
Солевые растворы можно заменить физраствором (натрия хлорид 9 %). Закапывать его необходимо по 3-4 капли в каждый носовой ход до 4-6 раз в день, во время процедуры следует наклонить голову ребенка набок.
Использование сосудосуживающих средств («Виброцил», «Називин») у детей до 1 года возможно только при наличии строгих показаний. Использовать лекарства данной группы дольше трех дней подряд нельзя из-за риска привыкания и чрезмерного высушивания слизистой носа.
Лечение прозрачных соплей у ребенка
Обратите внимание! В некоторых случаях врач может назначить иммуномодулирующие и противовирусные средства («Виферон», «Герпферон»), которые стимулируют выработку собственного интерферона для борьбы с вирусами. Такая мера считается оправданной только в отношении слабых детей, подверженных простудным инфекционным заболеваниям. Если ребенок родился в срок с нормальной массой тела, какие-либо стимулирующие средства ему не требуются.
Если течение из носа спровоцировано аллергией, необходимо дать ребенку антигистаминный препарат. Это лекарства, блокирующие чувствительность гистаминовых рецепторов и выработку гистамина – вещества, вызывающего симптомы аллергии. Для детей грудного возраста препаратом выбора обычно является лекарство «Фенистил» в форме капель для внутреннего применения. Препарат подходит для использования с месячного возраста, а дозировка зависит от возраста ребенка. Рекомендуемая схема применения «Фенистила» для купирования симптомов аллергии у детей первого года жизни приведена в таблице.
| Возраст ребенка | Разовая дозировка | Сколько раз в день давать? |
|---|
Важно! «Фенистил» — симптоматический препарат, то есть он только устраняет признаки и проявления аллергической реакции, но не лечит само заболевание. Лечить аллергию у грудных детей очень сложно из-за нестабильного функционирования иммунной системы, и делать это должен квалифицированный аллерголог-иммунолог.
Средства от насморка для детей из аптеки
Для лечения кашля без температуры обычно достаточно обильного питья, частого проветривания детской комнаты, в которой спит и играет ребенок, ежедневной влажной уборки мебели и полов и увлажнения воздуха при помощи специальных устройств (увлажнителей). Если у ребенка заболевание нижних дыхательных путей, сопровождающееся затрудненным отхождением мокроты, потребуется прием лекарственных препаратов из группы отхаркивающих средств и муколитиков.
Наиболее безопасными для младенцев считаются лекарства на основе амброксола («Лазолван», «Амброксол», «Амброгексал»). Раствор для внутреннего применения и ингаляций «Лазолван» дают в дозировке 1 мл 2 раза в день в течение 5-7 дней. Препарат имеет горький вкус, поэтому можно разбавлять его грудным молоком, молочной смесью, фруктовым соком и другими напитками, входящими в детский рацион.
При сильном кашле допускается применение препаратов, содержащих карбоцистеин, но только по назначению лечащего врача и под строгим врачебным контролем.
Препараты антибактериального действия могут использоваться у детей любого возраста только при бактериальных инфекциях после выполнения бактериального посева на флору и определения типа возбудителя. В тяжелых случаях, например, при кашле, вызванном пневмонией, антибиотики могут быть назначены даже детям в период новорожденности, но, учитывая объемный перечень противопоказаний и побочных эффектов, подобная терапия должна проводиться в условиях стационара.
У детей первого года жизни около 80 % инфекций вызвано стафилококком – неподвижной грамположительной бактерией, обитающей и размножающейся преимущественно на коже и слизистых. В отношении стафилококка (включая золотистый стафилококк, распространенный в родильных домах и детских больницах) достаточной терапевтической активностью обладают средства пенициллинового ряда, поэтому препаратом выбора для лечения грудничков становится «Амоксициллин».
Амоксициллин в форме суспензии
Младенцам старше 8-10 месяцев препарат можно давать в форме суспензии, в более раннем возрасте, а также при осложненном течении лекарство вводится инъекционным способом. Суточная доза для детей до двухлетнего возраста рассчитывается из расчета 20 мг амоксициллина на килограмм веса ребенка. Это количество необходимо разделить на три приема. Длительность терапии у детей грудного возраста – 5-7 дней.
Важно! Нельзя давать антибиотики детям первого года жизни даже при сильном кашле, не посоветовавшись с врачом. Например, инфекционный мононуклеоз имеет такую же клиническую картину, как и ангина или острый тонзиллит, но лечится противовирусными лекарствами. «Амоксициллин» и его аналоги противопоказаны при инфекционном мононуклеозе, поэтому самостоятельное ошибочное назначение данного препарата может стать причиной ухудшения самочувствия ребенка.
Лечение насморка у детей народными средствами
Насморк и кашель – неприятные симптомы, но не всегда они указывают на какие-либо заболевания или патологии. В некоторых случаях такие признаки являются физиологической нормой и ответной реакцией организма на происходящие в нем процессы. Точно определить причину подобной симптоматики сможет только врач, поэтому нельзя давать ребенку лекарства, не получив консультацию специалиста.
источник
У нас был кашель на слюни. Кашель с мокротой. И сопли по этой же причине были. Капала физраствор(тоже самое, что аквамарис, только в разы дешевле), давала пить ромашку и ингаляция с физраствором.
Если кашель с мокротой и дышит с хрипами, лучше ингаляций с Пульмикортом нет) мы болели в 2 месяца, сопли были очень долго, не могли ни чем вылечить, ничего не помогало
От насморка для такой малютки очень подойдет Хьюмер Монодоза – 100% морская вода из Франции, изотоническая, стерильная, богатая микроэлементами. применяется при острых и хронических воспалительных процессах носоглотки, полости носа и пазух, ринитах любой этиологии. Много полезного узнала на сайте www.delta-medical.ru/humer
может и Вам поможет.
Я делала обертывания своим. Но это при отсутствии температуры и аллергии на мед. Смешиваешь все по столовой ложке: мед, водка, мука, масло подсолнечное( если есть какой -нибудь жир барсучий, медвежий или др. то лучше) и сухая горчица. Измеряешь марлю от правого края грудины до левой подмышки(т.е что бы сердечко в компрес не входило) Наносишь смесь на марлю и к телу, сверху клеенка и теплый платок, чтобы пропотел хорошо мин 20.
А если есть возможность купить озокерит, то его растопить на водяной бане обмакнуть в него марлю в несколько слоев и так же обертывания.
антибиотики конечно, мало ли что не хочется. У меня девчата недавно болели 6 дней температура держалась под 39, при том что с 4-го дня давала антибиотики
у вас вполне лечение достаточное, виферон-отличные свечи, мы ими пользуемся, они против вирусов действуют и повышают иммунитет, ромашка-тоже всегда дома в аптечке, толзингоном не пользовались.
нам танзилгон н выписывали. в инструкции написано с года, но мне врач показывала официальный проспект этого лекарства в котором разрешено его принимать с рождения. 5 капель в чайной ложке воды растворяешь и даешь
Ингалятор нельзя без назначения врача, он может хуже сделать
Для избавления от мокроты врач нам прописывает муколтин и корень солодки. Только не знаю можно ли их маленьким
У нас была такая проблема. Лечили и протарголом и всякими каплями. Помогло народное средство. Лист живого дерева, выдавить сок и закапать в нос, после этого малыш чихает только успевай собирать сопли и нос прочищается. Я закапал всего два раза нам помогло. Можно сок развести водичкой 1/1.
Мы закапываем аква марис и откачиваем сопельки аспиратором бэйби вак, который подключается к обычному пылесосу
аспиратором Отривин беби отсосать и закапать либо називином ну или чем можно в таком возрасте
расскажу свою историю, третий сын в 4 недели отроду начал подкашливать темпа поднялась, вызвали нашу педиаторшу, она послушала, и вызвала машину неотложки, она написала подозрения на пневмонию. Приехали девочки фельдшеры, долго слушали. говорят нет у вас хрипов, поедите в больницу или отказ пишите, все у вас хорошо… я рада не ехать ( у меня работа) а мама моя говорит езжай если что вернешься… что вы думали в больнице ренген показал 2 х сторонняя пневмония. а темпа была 37 и чуть кашлел… это просто моя история…
мои детки постарше, я им стодаль даю (он от кашля всех видов) не знаю можно ли его вам.
Массажи делаю, чтоб мокрота легче выходила. держишь на руке, как если б она стоя наклонилась, растираешь чем-то согревающим и трешь пока спинка не покраснеет, в идеале ребенок должен изображать кашель, а маленьких нужно ущепнуть, чтоб плакали или кричали (знаю это ужасно!) и стучишь по спинке по этим самым легким, брохам, так чтоб стук был слышен. вооот)))
горячий шоколад, как выяснилось помогает от кашля, а еще такая пюрешка, тоже помогает: банан давишь вилоской в миске, туда ложку сахара и немножечко кипяточка, чтоб сахар расстаял, хорошенько размешиваешь и даешь)
в комнате подержи лук измельченный, это убьет вирус в комнате. если горлышко красное, даже чуть-чуть ингалипт 1 шпик 3-4 раз в день. носик чистить и капать, ушки держать в тепле.
ухо-горло-нос связаны и в этом возрасте болят почти одновременно.
в вашем возрасте уже пили сироп Стодаль и микстуру от кашля. Последняя лучше всего помогает. Нам врачи сначала все как на подбор говорили, что кашель — это сопли стекают, а горло не красное! пока у нас кашель не стал постоянным и глубоким((( тогда только прописали микстуру от кашля; после этого кашель сама лечу, на врачей не надеюсь, у них все время «с горлом все в порядке»
источник
Если для любого человека насморк не представляет особенных проблем, то у грудничка в возрасте 3 месяца он может стать причиной больших неудобств для малыша и неприятностей для мамы. У ребенка заложен нос – значит, он не может нормально дышать, что особенно важно при кормлении. Малыш становится капризным, плохо спит и даже может отказаться от груди.
Особенности детского насморка, да еще в таком маленьком возрасте, состоят в том, что малыш не может самостоятельно высморкаться или хотя бы сказать маме о своем состоянии. К тому же узость носовых ходов, близость к остальным лор-органам и преимущественно горизонтальное положение тела делают возможным затекание слизи в ушки и затрудняют лечение.
Однако, не всегда насморк у ребенка до 3 мес. следует лечить. Если, кроме выделений из носика, не наблюдается никаких других симптомов простуды, нет проблем с сосанием, то речь идет о физиологическом насморке – организм после родов приспосабливается к окружающей среде. На этом этапе (до 8-10 недель) лечение физиологического насморка может спровоцировать патологию, вызвав настоящий аллергический насморк. Для облегчения симптомов достаточно будет увлажнить воздух, чаще проветривать помещение, и закапывать носик 2-3 раза в сутки грудным молоком (или промыть физраствором).

Иногда насморк появляется как реакция на начало прорезывания зубов, так называемые «зубные сопли», которые не влияют на состояние негативно. Малыш может похрюкивать и слегка срыгивать, но если с остальным все в порядке (кормление, сон, аппетит), то для беспокойства нет причин.
И все-таки в 95% случаев насморк носит простудный характер, а значит, не избежать лечебных процедур с применением медикаментозных средств.
Причиной может стать банальное переохлаждение, по этому поводу существует проверенное бабушкино средство – ножки всегда должны быть в тепле, то есть в носочках. На пятках присутствуют рефлекторные зоны, напрямую связанные с носиком.
Насморк у грудничка проходит 3 стадии:
- Сухость и набухание слизистой, зуд в носу, иногда сопровождающийся чиханием;
- Заложенность, появляются прозрачные выделения, дыхание затруднено;
- Отечность уменьшается, выделения густеют и сменяют цвет на желто-зеленый, носовое дыхание улучшается. Возможно образование сухих корочек, которые удаляются очень осторожно во избежание повреждения слизистой.
Если насморк затягивается, имея следующие симптомы, необходимо срочно обратиться к врачу:
- Ребенок отказывается от груди, нарушен стул и сон;
- Температура свыше 38°;
- Боли в горле, одышка;
- Если появился внезапно после контакта с возможным аллергеном;
- Гнойные выделения и частые носовые кровотечения – обязателен визит к лор-врачу.
При неправильно поставленном диагнозе и несвоевременном лечении неизбежно возникновение серьезных осложнений, ведь очаг инфекции находится в непосредственной близости к жизненно важным органам: ушкам и глазкам, органам дыхания.
Для ребенка 3 мес. отек слизистой оболочки и затруднение носового дыхания могут иметь нежелательные и иногда серьезные последствия:
- Снижение веса из-за нарушения дыхания;
- Болезни лор-органов (отит, тонзиллит, фарингит, синусит);
- Повреждения слизистой и кожи возле верхней губы и носовых ходов из-за постоянного истечения слизи;
- Заболевания органов дыхания (бронхиты, пневмонии).
Непродолжительный слабовыраженный насморк является своеобразной защитной функцией организма, являющейся барьером на пути инфекции. Однако, насморк, длящийся более 2 недель и сопровождающийся отягчающими признаками, необходимо пролечить под наблюдением опытного специалиста.
Важно не упустить момент начальной стадии инфекционного или простудного насморка. На этом этапе можно обойтись минимумом лекарственных препаратов и лечебных процедур. Необходимо внимательно следить за состоянием ребенка – ослабленный организм слабее сопротивляется болезни, поэтому перед кормлением надо обязательно прочистить носик при помощи капель.
Перед использованием медикаментов необходима консультация врача, в первую очередь, на предмет применения лекарства с учетом индивидуальных показателей ребенка, а также возможности комбинаций нескольких лекарств.
Начало процедур по очищению носовых ходов принадлежит сосудосуживающим каплям. Они уменьшают отек слизистой и слегка ее подсушивают. Для деток до 3 месяцев разрешено использование следующих препаратов:
- Називин 0,01%;
- Отривин Бэби;
- ДляНос 0,05%;
- Назол Бэби.
Препараты этой группы следует применять с максимальной осторожностью, лучше пользоваться каплями, чем спреем, во избежание передозировки. Действие капель длится недолго, однако ни в коем случае нельзя увеличивать дозу или количество закапываний. Применяют их, если нет рекомендаций врача, не более 3 суток по 1 капле в каждую ноздрю 3 раза в день.
Закапывание увлажняющими каплями производят каждые 2 часа, с последующим очищением носика посредством аспиратора (соплеотсоса), который имеется в аптеке и выпускается в широком ассортименте. Хотя некоторые предпочитают обычную спринцовку со специально приспособленным наконечником.
Для увлажнения у деток до 3 мес. используют:
- Аквамарис;
- Салин;
- Аквалор бэби;
- Физиологический раствор.
При закапывании увлажняющих капель необходимо хорошо фиксировать голову ребенка и не вводить наконечник в нос глубже 0,5 см во избежание повреждения слизистой.
Действенность использования этих препаратов при лечении насморка оспаривается не одним педиатром. Противовирусные капли содержат человеческий белок интерферон, с успехом борющийся с проникновением вируса в клетки.
К препаратам, назначаемым детям грудного возраста, относятся:
Препараты этой группы применяют только по назначению педиатра и со строгим соблюдением дозировки. Большинство специалистов назначают их новорождённым и деткам с ослабленным иммунитетом.
Антисептики обладают противомикробным и слегка подсушивающим действием, поэтому их использование оправдано на последней стадии насморка – с густыми желто-зелеными выделениями.
К наиболее известным препаратам для грудничков до 3 мес. относятся Протаргол и Альбуцид.
Их действие не настолько сильно, как у сосудосуживающих капель, однако передозировка вполне может нарушить нормальную работу слизистой, вызвав пересушивание и ожог.
Любые препараты при ненормированном использовании без назначения врача могут привести к тяжелым нарушениям дренажа пазух, особенно у маленьких детей с не сформировавшимся иммунитетом и чувствительной слизистой.
Антибиотики назначают грудничкам до 3 месяцев, если установлена бактериальная природа насморка. Для этого проводятся лабораторные исследования, и врач назначает нужное лекарство. Схема лечения должна быть выполнена полностью, даже после исчезновения симптомов.
Недопустимо использование антибиотиков самостоятельно, т. к. могут развиться побочные действия гораздо тяжелее затяжного насморка. Тем более нельзя закапывать их в нос вместо капель, а применять только системно.
Грудничок до 3 месяцев, когда еще не может сказать или показать маме свою реакцию на лекарство, использование средств народной медицины, тем более без консультации педиатра, становится крайне нежелательным. Не исключены ингаляции через небулайзер при очень густой слизи или присоединении кашля, но только по рекомендации врача.
Использовать для закапывания овощные и фруктовые соки, особенно сильнодействующие (лук, чеснок, лимон, клюква) категорически запрещается даже в разведенном виде.
Лечение насморка у ребенка до 3 месяцев должно включать в себя только средства по устранению симптомов. Если организм ребенка не в силах справиться с насморком, то речь скорее может идти о проблемах с нормальным функционированием иммунной системы, а здесь нужны абсолютно другие средства. В любом случае разобраться поможет лечащий и хорошо знающий ребенка педиатр.
Если у ребенка только начались симптомы насморка, то в силах мамы остановить этот процесс и даже повернуть вспять при помощи простых профилактических мер:
- Повысить влажность воздуха, если она ниже 50%. Для этого существуют увлажнители. Если увлажнителя нет, развешивать мокрую ткань и расставлять наполненные водой емкости с большой площадью испарения (тазы, широкие кастрюли, миски);
- Помимо материнского молока, которое является едой, ребенок должен много пить: воду, детские чаи. Маме тоже не помешает обильное питье, чтобы молоко имело повышенный % содержания воды;
- Постоянно проветривать помещение, поддерживая температуру не выше +22° +25°, делать влажную уборку не реже, чем 1 раз в 2 дня;
- Исключить все возможные источники аллергии: домашнюю пыль, шерсть животных, резкие запахи бытовой химии и парфюмерии;
- Проводить регулярно очищение носовых ходов от слизи и корочек. Для этого необходимо зафиксировать голову ребенка на левом боку, капнуть в левую ноздрю 2-3 капли физраствора или другого увлажняющего средства и прижать ноздрю к носовой перегородке. То же проделать с другой ноздрей. Затем при помощи аспиратора удалить слизь и корочки. Если корочки достать не удалось, можно сделать марлевый жгутик и смочить его в прокипяченном растительном масле, вставить в ноздрю не больше, чем на 0,5 см, и вращательным движением извлечь то, что еще осталось.
Профилактические меры, не принесшие видимых результатов по прошествии 3 суток, следует прекратить и поспешить на прием к врачу. Возможно, у малыша инфекция или бактериальное заражение.
Ребенок до 3 месяцев способен справиться самостоятельно с насморком любого типа, если у него достаточно сильный иммунитет, и он получает полноценное грудное молоко. Это означает, что и питание мамы должно содержать разнообразный и полный комплекс витаминов и микроэлементов.
Если сюда добавить постепенное закаливание, соблюдение гигиенических правил, массаж, водные процедуры и физическую активность, то шансы на неблагоприятное развитие насморка станут ничтожно малы.
В любом случае, не стоит спешить с сильными лекарствами, особенно вызывающими побочные реакции. Ребенок – не полигон для испытаний. Постарайтесь внимательно следить за его состоянием и, в зависимости от этого, делать выводы о его здоровье и предпринимать определенные действия.
источник





















