С уществует множество клинических ситуаций, характеризующихся воспалением верхних дыхательных путей, при которых сопли из полости носа стекают в горло, рефлекторно вызывая кашель.
Инфекционно-вирусные патологии как ОРВИ, грипп, а также механические травмы носа, химические или термические ожоги, приводят к атрофии слизистой носа, которая, в свою очередь, пускает в ход механизм, известный как «синдром постназального затекания» (Drip – синдром, англ. postnasal drip), когда в любое время суток в носоглотке скапливаются слизь как сопли.
Это не самостоятельное заболевание, а именно «синдром», то есть комплекс специфических симптомов, развивающихся при различных патологических состояниях. Он дает начало таким осложнениям, как удушье, постоянный ночной храп, гнойные синуситы и сильные мигрени. Рассмотрим подробней, почему он возникает, и как от него избавиться.
Полость носоглотки выстлана слизеобразующим эпителием, снабженным большим количеством ресничек. Движение ресничек по направлению к нижележащим отделам помогают переместить муконазальный секрет со связанными частичками мелкой пыли, микроорганизмами, в нижележащие отделы, где он или проглатывается, или удаляется посредством отхаркивания.
Даже у здорового человека слизь присутствует в горле. Из носовой полости через хоаны (внутренние носовые отверстия) она стекает по задней стенке гортани. Количество этих выделений значительное, около 500 миллилитров в сутки, но человек их не замечает.
При бактериальной или вирусной инфекции, аллергическом процессе, механическом повреждении слизистой, клетки носового эпителия начинают продуцировать большее количество слизи, до 1000-1200 миллилитров и более густой консистенции. Как результат, появляется дискомфорт в трахее, ощущение инородного тела, частое глотание, желание покашлять и неприятный запах изо рта.
Существует минимум семь причин, почему образуются сопли в горле. Лечение каждой из них будет отличаться, а универсальных методов не существует.
Слизь в горле может скапливаться в следующих случаях:
Вирусные частицы, попадая на слизистую носоглотки, вызывают воспаление. Организм начинает защищаться, вырабатывая большое количество слизи.
Выделения в большинстве случаев прозрачные и без запаха. У пациента может повышаться температура, позже присоединяется боль в горле, кашель.
Если патология не подвергается лечению на этой стадии, практически всегда происходит присоединение бактериальной флоры, ведь слизь — идеальное место для ее размножения. Отличительной чертой вирусной инфекции является высокая контагиознотсть (заразность).
- Бактериальные осложнения ОРВИ .
При бактериальном поражении ЛОР-органов сопли всегда изменяют свой цвет и консистенцию в зависимости от стадии течения болезни.
Выделения становятся желтыми, зелеными или коричневыми. Если лечение отсутствует, или оно неправильное, (не проведен анализ чувствительности флоры к антибиотику) воспаление становится обширней, и затрагивает гайморовы пазухи носа, миндалины, трахею или бронхи.
Часто распространяется на среднее ухо, вызывая отит. Патология характерна тем, что в горле скапливается слизь как сопли, вытекая из евстахиевой трубы, при этом симптомы насморка полностью отсутствуют.
- Вазомоторный ринит .
Нарушение иннервации и кровоснабжения, атрофируют слизистую, утолщая ее и закрывая назальные ходы.
Пациенты жалуются на слизистый ком в горле, удушье во время сна и практически отсутствие дыхания через нос. Бывают частые головокружения из-за нехватки кислорода, почвляется нервозность и хроническая усталость.
Одна из самых частых причин насморка. Выделения при этом прозрачные, и не меняют ни цвет ни консистенцию. Может дополнительно присоединиться слезотечение, частое чихание, покраснение глаз. Температура остается нормальной, но общее состояние человека нарушается. Обострения возникают в период цветения растений или при непосредственном контакте с аллергеном (пыль, шерсть животных).
- Ушибы, переломы, искривления носовой перегородки, киста Торнвальдта .
могут стать причиной хронического насморка в будущем. Нарушается нормальное строение носа, слизь не может беспрепятственно попадать в носоглотку, она накапливается, становится густой. Как результат, может возникнуть воспаление.
Пациенты с таким диагнозом поздно обращаются к врачу, путая рак с аденомами или простой кистой. Симптомы второй и третьей стадией проявляется недомоганием, слабостью в теле, отсутствием аппетита и мигренями. Со стороны дыхания: через верхние дыхательные пути наблюдается затрудненное назальное дыхание, слизь в горле. На последней стадии больному ставится трахиостома, иначе он умрет от удушья.
- Неправильное использование сосудосуживающих капель .
Всегда приводит к развитию медикаментозного ринита. Если превысить кратность или длительность приема препарата, организм перестает на него реагировать. Количество соплей увеличивается, заставить нос дышать становится все труднее.
Помимо назального отделяемого, в глотке иногда скапливаться мокрота из бронхиального дерева. Также может происходить заброс желудочного сока при патологиях желудочно-кишечного тракта (при гастроэзофагеальной рефлюксной болезни, ГЭРБ).
Дивертикулы пищевода после опорожнения дают схожую клинику. Эти состояния не относятся к синдрому постназального затекания, но требуют исключения при проведении дифференциальной диагностики.
Каждая патология по отдельности полисимптоматична, но всех связывает заложенность носа и скопление соплей в носоглоточном пространстве. В то же время, существуют общие признаки, которые указывают на воспалительный процесс носоглотки.
Общая симптоматика воспаления носоглотки:
- дискомфорт в горле, ощущение «комка»;
- постоянное желание глотать. Поскольку слизь течет по задней стенке глотки в большом количестве, она раздражает слизистую, возникает рефлекторное желание глотнуть;
- першение, боль в носоглотке – характерные признаки воспаления. При осмотре в таком случае обнаруживают покраснение, отек слизистой;
- скопление соплей в задних отделах носа, стекание их по задней стенке глотки, при этом явные признаки воспаления носоглотки часто отсутствуют;
- сухой кашель, возникающий преимущественно утром, сразу после пробуждения. порой кашель настолько выражен, что появляется рефлекторная рвота. При этом хрипов в легких во время аускультации не определяется;
- частое отхождение слизистых сгустков, которые иногда бывают оранжево — коричневого цвета.
Дополнительные симптомы позволяют определить природу заболевания, и поставить правильный диагноз. К ним относится:
- Повышение температуры, озноб, потливость, головная боль свидетельствует о том, что в организме начался обширный воспалительный процесс. Следует различать бактериальную и вирусную инфекцию. Зачастую сделать это без дополнительных исследований тяжело даже доктору.
- Слезоточивость, чихание, покраснение глаз, сезонность заболевания на фоне нормальной температуры указывают на аллергию.
- Боль в области лба, под глазами при наклоне головы вперед характерна для воспаления пазух носа.
Слизистый секрет может в небольших количествах скапливаться на протяжении всего дня и тут же откашливаться, выплевываться или проглатываться. Однако чаще неприятные симптомы беспокоят пациента в утренние часы. Это связано с горизонтальным положением тела во сне, когда отделяемое медленнее стекает в глотку и реже проглатывается.
Эффективное лечение невозможно без определения причины заболевания. Поставить диагноз может только врач на основании осмотра пациента, дополнительных анализов.
Процесс диагностики включает:
- Опрос больного. Важную роль играет время возникновения симптомов, их длительность, характер выделений, что провоцирует и что уменьшает насморк.
- Осматривается слизистая оболочка, определяется состояние перегородки, наличие разрастаний, опухолей, полипов. Далее ЛОР переходит к ротовой полости. Если доктор заметил в горле сопли желтого или зеленого цвета, это указывает на бактериальную инфекцию. Прозрачные же выделения могут наблюдаться при вирусном или аллергическом рините.
- Эндоскопическое исследование. Осмотреть глубоко расположенные структуры носоглотки без специальных инструментов практически невозможно. С этой целью используется эндоскоп. На конце прибора находится видеокамера и осветительный элемент, потому данный метод исследования является «золотым стандартом» для диагностики заболеваний ЛОР-органов.
- Бактериологический посев выделений из носоглотки позволяет определить возбудителя, проверить чувствительность микроорганизмов к антибиотикам.
- Рентгенологическое исследование пазух необходимо при подозрении на гайморит, фронтит.
- В особо сложных ситуациях показано КТ или МРТ.
- Общий анализ крови необходим, чтобы оценить степень воспаления.
Консультация узких специалистов (аллерголог, стоматолог, пульмонолог) может потребоваться для дифференциальной диагностики.
Это необходимо, чтобы исключить или наоборот обнаружить патологии ЖКТ, легких, и проблем с зубами. Последние являются косвенной причиной многих респираторных заболеваний, поскольку кариозные полости — источник постоянной инфекции, борьба с которой ослабляет иммунитет.
Лечение должно быть комплексным: прием медикаментов, использование народных методов и физиотерапевтических процедур при отсутствии противопоказаний.
- Этиотропность (выявление и устранение причины заболевания).
- Соблюдение сроков лечения. Нельзя прекращать назначенные врачом процедуры при незначительном улучшении состояния.
- Употребление большого количества теплой жидкости.
- Своевременное проветривание и увлажнение помещения, воздух в комнате не должен быть сухим.
- Гигиена полости рта и носа.
Выбор тактики ведения пациента зависит от причины заболевания, выраженности симптомов. Кратность приема препаратов, длительность курса лечения определяет только врач. Самостоятельно увеличивать дозу или сроки употребления запрещено.
- При подтвержденной бактериальной инфекции назначаются антибиотики. Результаты мазка позволяют определить к какому препарату чувствительны данные микроорганизмы. Врачи отдают предпочтение пенициллинам (Амоксил, Флемоксин, Аугментин, Амоксиклав, Флемоклав), азитромицинам (Зитрокс, Сумамед, Ормакс).
- При вирусной инфекции показана симптоматическая терапия: промывание носа солевым раствором (Аква Марис, Хьюмер, Аквалор), сосудосуживающие капли (Нокспрей, Эвказолин, Назол), снижение температуры при необходимости.
- Если насморк имеет аллергическую природу, используются антигистаминные средства (Лоратадин, Цетрин, Телфаст), глюкокортикостероидные спреи (Авамис, Флутиказон).
Что предпринять для облегчения неприятных симптомов:
- возвышенное положение головы во время сна (слизь будет легче оттекать в нижерасположенные отделы, в глотку, впоследствии инактивируясь желудочным соком);
- обильное питье (с целью разжижжения слизи, что способствует более легкому ее отхаркиванию);
- Убрать сопли из горла и провести местную дезинфекцию можно с помощью полоскания Гексоралом, Фурацилином и солевыми растворами.
Полностью избавиться от соплей в горле у взрослых пациентов с помощью народных средств невозможно. Травы не смогут заменить антибиотики при тяжелой бактериальной инфекции.
Прибегать к нетрадиционной медицине следует лишь после согласования с лечащим врачом. При этом подразумевается, что пациент получает основное лечение, основанное на принципах доказательной медицины.
Ниже представлены наиболее эффективные средства:
- Солевой раствор для промывания носа готовится очень просто. Чайную ложку соли нужно растворить в стакане теплой воды, затем использовать раствор по назначению. Промывать нос необходимо 3-4 раза в день.
- Раствор для полоскания горла : пищевая сода, соль, сахар, по чайной ложке каждого ингредиента и 1л горячей воды + 20 капель йода. После остывания, раствором полоскать горло по 3-4 раза в день.
- Отвары шалфея, коры дуба, ромашки . Необходимо довести до кипения воду (около 1 литра), добавить 4-5 столовых ложек сухих листьев и цветов вышеуказанных растений, накрыть крышкой, дать настояться. Отвар можно использовать для промывания носа и полоскания горла.
- Сок алоэ . Смешивать с раствором соли (3 капли сока алоэ, соль на кончике ножа добавляется к 5 мл воды), либо с раствором меда (чайную ложку меда растворяют в воде и добавляют в раствор 3-4 капли сока. При условии отсутствия аллергии на мед и алоэ.
- Ингаляции . Их используют для увлажнения слизистой, как и солевые растворы. В многочисленных рецептах народной медицины в них добавляют ромашку и другие травы, обладающие антисептическими свойствами. Следует помнить, что нельзя дышать над крутым кипятком, в связи с риском развития ожога слизистой. Особенно это касается применения ингаляций у детей!
Соблюдая простые правила, можно укрепить свой иммунитет, предотвратить развитие насморка, заложенности носа.
- Регулярное проветривание помещения, влажная уборка.
- Гигиена полости рта, носа.
- Правильное, сбалансированное питание с достаточным количеством овощей и фруктов.
- Употребление не менее 1.5-2 л воды ежедневно.
- В период эпидемий избегать мест скопления людей.
Но наиболее эффективная профилактика синдрома постназального затека – это обращение за квалифицированной медицинской помощью в случае первых признаков болезни и ее своевременное лечение.
источник
Ч асто к ЛОР врачам обращаются пациенты с жалобами на постоянную заложенность носа, при этом слизистых выделений, сопровождающий обычный насморк, они у себя не наблюдают.
После осмотра и обследования доктор выставляет диагноз синдром постназального затека или ринофарингит – это воспалительное заболевание, которое поражает носоглотку, миндалины и лимфатическое кольцо.
Отличие такой формы насморка от обычной состоит в том, что болезнь может долгое время маскироваться под простуду, при этом сопли по задней стенке стекают прямо в трахею, а пациент их глотает и не замечает признаков затяжной патологии. Почему развивается такой вид насморка и каковы принципы его лечения – сегодня будет рассказано подробнее.
Главной причиной развития ринофарингита является попадание на поверхность слизистой оболочки вирусов, бактерий и аллергенов, при этом воспалительный процесс охватывает лимфатическое кольцо и полость носоглотки.
Большой опасности в себе патология не несет, поскольку взрослый человек может откашляться и выплюнуть скопившуюся слизь, даже если сопли стекают по задней стенке горла и оказываются во рту.
Однако заболевание необходимо лечить, поскольку постоянный очаг инфекции может вызвать различные осложнения, вплоть до менингита (бактериальные агенты разносятся через общий кровоток, попадая в различные органы и системы, включая серозную оболочку мозга).
Факторы, провоцирующие развитие ринофарингита:
- постоянное воздействие на слизистую ткань носоглотки раздражающих химических веществ;
- частые простуды и переохлаждения;
- попадание инородных предметов в носоглотку;
- побочный эффект от приема медикаментов;
- нарушения в процессе циркуляции крови по тканям лимфоглоточного кольца и носа;
- травмы и механические повреждения костной перегородки и слизистого эпителия;
- склонность к аллергическим реакциям;
- хронические вирусные и бактериальные поражения.
Если у пациента сильно снижен иммунитет, обычный насморк может повлечь за собой втягивание в процесс воспаления всю гортань, также это провоцируется авитаминозом, несоблюдением режима, частыми стрессами и отсутствием полноценного отдыха.
У больного наблюдаются неприятные ощущения в горле (першение, зуд, присутствие инородного тела), чихание, сухость и заложенность в носовых ходах. Может измениться голос, учащается дыхание.
По причине постоянного дыхания ртом задний ринит может осложниться вторичным наслоением бактериальной инфекции, при этом у пациента повышается температура и резко ухудшается самочувствие.
Задний ринофарингит разделяют на острый и хронический (когда он длится дольше 2-3 недель подряд).
Причинами хронического ринофарингита могут стать гормональные сбои, неправильная работа капилляров в носу (при беременности или вегето-сосудистой дистонии). Тогда считается, что патология протекает в вазомоторной форме . При аллергической предрасположенности, вызывающий ринофарингит, такое заболевание лечат по схеме аллергического насморка .
В зависимости от клинических симптомов, ринофарингит может протекать в катаральной форме , атрофической , с истончением слизистого эпителия и гипертрофической, когда ткань значительно уплотняется.
Помимо медикаментозного лечения синдрома посназального затека, которое назначит врач, после изучения типа возбудителя и детального обследования пациента, ему требуется организовать комфортные условия, в которых терапия заболевания будет проходить эффективнее.
Воспалительный процесс в носоглотке сильно иссушает слизистую ткань, когда сопли текут по задней стенке горла, это мешает спать, человек просыпается, откашливается, ощущает присутствие инородного тела в гортани. Его может беспокоить сухой или влажный кашель.
Чтобы облегчить состояние пациента, во время лечения необходимо создать следующие условия:
- регулярно проветривать комнату, где находится больной, делать влажную уборку, следить за уровнем увлажненности воздуха (показатели должны быть около 50%);
- поддерживать температурный режим – не рекомендуется перегревать воздух выше 22-23°С;
- обеспечить питьевой режим – в течение суток следует выпивать не меньше 2 литров жидкости, включая не только чистую воду, но также зеленый чай, морсы, компоты, соки из свежих фруктов и ягод;
- регулярно удалять слизь из носоглотки;
- спальное место организовать так, чтобы подушка находилась выше, чем обычно – это снизит риск подавиться слизистыми выделениями, ведь когда сопли текут в горло во сне, человек регулярно просыпается от чувства удушья.
Во время лечения пациенту показано соблюдение режима питания и отдыха. Меню должно быть сбалансированным, содержать белки, витамины и полезные микроэлементы, для стимуляции иммунной системы на борьбу с инфекцией.
При аллергической природе ринофарингита необходимо следить за ограничением контакта больного с бытовыми раздражителями и продуктами питания, способными спровоцировать обострение патологии.
Схему медикаментозного лечения подбирает врач, учитывая клинические симптомы, форму заболевания и стадию (протекает острый или хронический воспалительный процесс). Главные составляющие консервативной терапии будут описаны далее.
Препараты из группы антибиотиков назначаются в том случае, когда бактериальная форма процесса подтверждена лабораторными исследованиями – когда сопли стекают по задней стенке гортани, мазок берется непосредственно из носоглотки.
При острой форме патологии можно применять антибиотики в форме капель:
- Новоиманин – препарат на основе природного экстракта зверобоя, активен против грамположительной микробной группы, включая штаммы стафилококка. Способствует регенерации слизистой оболочки, снижает уровень воспаления в носоглотке. Перед использованием Новоиманин разбавляют стерильной водой или раствором глюкозы.
- Фрамицетин – применяется в составе комплексного лечения бактериальных инфекций носа, в том числе, ринофарингита. Закапывают средство от 4 до 6 раз в течение суток, по 2 капли в каждую ноздрю.
- Неомицин – препарат из группы аминогликозидов. Действует только на бактериальную патогенную флору, для лечения вирусных и грибковых форм ринофарингита не применяется. Средством орошается полость носоглотки, либо его вводят в носовые ходы на турундах.
Поскольку при заднем рините сопли стекают в горло, а не скапливаются в носовых ходах, врачи рекомендуют особую технику закапывания препаратов – пациент должен лечь на спину и запрокинуть голову, а после введения капель оставаться в таком положении еще несколько минут.
Спреи с антибактериальными компонентами в терапии ринофарингита считаются менее эффективными, поскольку воспаление локализуется в лимфоглоточном кольце, а орошение не позволит препарату проникнуть во все отдаленные уголки носоглотки.
Однако аэрозоли назначают в комплексной терапии, особенно если патология сопровождается сильной заложенностью и густыми, вязкими слизистыми выделениями, а сопли в горле не отхаркиваются.
Среди таких лекарств можно отметить медикаменты Изофра (спрей на основе фрамицетина), Полидекса (содержит фенилэфрин) и Биопарокс (аэрозоль, активный против грамположительных и грамотрицательных штаммов с выраженным противовоспалительным эффектом).
В тяжелых случаях заболевания показаны пероральный прием препаратов с антибактериальным действием в форме таблеток, либо внутримышечные инъекции.
Для этого рекомендуются препараты следующих групп:
- макролиды – Эритромицин, Мидекамицин, Макропен, Кларитромицин;
- полусинтетические пенициллины – Ампициллин, Амоксициллин, Аугментин;
- цефалоспорины – Цефтриаксон, Цефодокс, Цефалексин, Цефазолин.
Выбор группы и формы препарата осуществляется врачом, в зависимости от типа возбудителя и его устойчивости к лекарственным средствам.
Во время терапии необходимо следить за состоянием больного и отмечать все изменения, во избежание побочных эффектов и осложнений. Если антибиотик не приносит желаемого эффекта после 3-4 суток применения, его заменяют другим.
Список капельных препаратов , которые используются для лечения разных видов насморка, довольно обширен.
Однако учитывая специфичность такого заболевания, как ринофарингит, врачи назначают только определенные из медикаментозных групп в виде спреев и капель местного действия.
Капли, содержащие сосудосуживающий компонент, давно и успешно применяются при лечении различных форм насморка, не является исключением и синдром постназального затека.
Также под воздействием капель снижается количество вырабатываемой слизи, это значительно облегчает дыхание. Но нужно уточнить, что лечение специфических видов насморка предполагает только эпизодическое применение сосудосуживающих средств, в составе комплексной терапии – использовать их можно не дольше 5 дней подряд и в точно указанной доктором дозировке.
Список наиболее эффективных и действенных препаратов:
- На основе ксилометазолина – Галазолин, ДляНос, Ринонорм, Ксимелин. Продолжительность действия этих средств около 4 часов, форма спреев позволяет точнее дозировать введенное лекарство, избегая передозировки.
- На основе оксиметазолина – Називин, Назол Адванс, Фазин. Эти препараты обладают достаточно высокой продолжительностью воздействия, до 12 часов подряд, но противопоказаны пациентам с сахарным диабетом и заболеваниями почек.
- На основе нафазолина – Санорин, Нафазолин, Нафтизин. препараты этого ряда являются самыми доступными, но не менее действенными, чем остальные. В составе капель Санорин также присутствуют вазелиновое масло и эфироль масла эвкалипта, что позволяет не только устранять заложенность носа, но и смягчать слизистую.
Хорошими средствами для лечения насморка считаются Тизин на основе тетразолина и Фариал, включающий активное вещество инданазолин.
Полный список сосудосуживающих капель и их классификацию смотрите в этой статье .
Большой плюс капель и спреев с увлажняющим эффектом состоит в том, что ими можно пользоваться без ограничений, они эффективно смывают с поверхности носовых ходов патогенных микробов и очищают полость носа от скоплений слизи.
Готовятся они на основе морской воды и включают в состав полезные микроэлементы, восстанавливающие эпителий носа и нормализующие работу ресничной ткани.
Самые популярные препараты на основе морской воды:
Применение изотонических растворов оправдано тогда, когда заложенность носа вызвана не отеком ткани, а обильным скоплением слизи – в такой ситуации закапывать увлажняющие препараты будет гораздо более эффективным и безопасным, нежели средства с сосудосуживающим эффектом.
С целью повысить эффект от применения капель и спреев с сосудосуживающим эффектом, производители включают в их состав антигистаминные компоненты, это делает круг применения средств гораздо шире.
Назначают комбинированные капли пациентам с признаками аллергической природы ринита, но не исключено их использование и при простудном насморке:
- Виброцил – выпускается швейцарской компанией в виде спрея, капель и геля. Не рекомендуется его применение дольше 7 дней подряд. Эффективно устраняет заложенность носа и отечность слизистой;
- Санорин-Аналергин – закапывать это средство рекомендуется на ночь, поскольку оно обладает длительным действием;
- Ринофлуимуцил – облегчает дыхание благодаря разжижению вязкого секрета в носу и ускорению его выведения наружу, оказывает сосудосуживающее и антигистаминное действие, можно применять с 3-4 дня после начала насморка.
При передозировке перечисленных средств для носа могут развиться сонливость и замедление психических реакций, поэтому использовать их нужно с осторожностью, соблюдая дозировку и кратность, предписанную лечащим врачом.
Такая разновидность препаратов в лечении ринита назначается при тяжелой форме заболевания, усугубленной обструкцией носовых ходов и чрезмерным расширением сосудов. Также гормональные спреи показаны пациентам с признаками аллергического насморка.
Чаще всего доктора назначают следующие препараты:
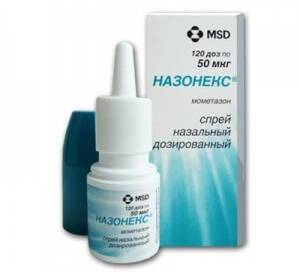
- Назонекс и его аналоги – быстродействующий спрей, эффект применения которого можно будет ощутить уже через 12 часов после первого введения. Не влияет на организм, поскольку активное вещество впитывается в ткань слизистой и воздействует системно;
- Беконазе – спрей, устраняющий отечность ткани, снижающий уровень воспаления и избавляющий от признаков аллергического насморка. Применяют 3-4 раза в сутки по 1 дозе в каждую ноздрю;
- Насобек – гормональное средство, которое нужно вводить 2-4 раза в сутки в каждый носовой ход, в ходе терапии дозировка постепенно снижается.
При продолжительном использовании гормональных средств снижается местная иммунная реакция слизистых оболочек носа, поэтом длительность применения определяется врачом, индивидуально для каждого пациента.
Помимо перечисленных групп назальных капель, часто назначаются препараты Протаргол и Колларгол – в их состав включено коллоидное серебро.
Когда активный компонент попадает на поверхность воспаленной слизистой ткани, он оказывает вяжущий, противовоспалительный и подсушивающий эффект.
Применение этих капель обосновано даже при хронической форме ринитов различной этиологии, включая бактериальные и гипертрофические.
Чтобы очистить полость носоглотки от слизи максимально, нужно не только использовать спреи на основе морской воды, но и проводить процедуры промывания.
Поскольку при заднем рините сопли собираются в горле, стекая по задней стенке и вызывая там воспалительный процесс, промывать эту область также необходимо.
Ринофарингит, особенно осложненный бактериальной инфекцией, вылечить можно только комплексно, с промыванием всей полости носоглотки, оно убивает патогенную флору, удаляет бактериальный и слизистый налет и позволяет вывести сопли из горла.
- Для промывания нужно приготовить солевой раствор, растворив в стакане воды треть чайной ложки поваренной соли.
- Затем заполнить раствором мягкую спринцовку и встать над раковиной, нагнувшись в положении под прямым углом. Рот должен быть открыт, язык высунут.
- Наконечник спринцовки вводится в ноздрю, затем вода медленно выдавливается, проходя через полость носоглотки и выливаясь изо рта.
После процедуры необходимо очистить ноздрю от остатков раствора и слизи, затем повторить то же самое со вторым носовым ходом.
Простой способ промывания предусматривает приготовление солевого раствора или отвара лечебных трав и втягивание жидкости обеими ноздрями попеременно. Часть раствора, попавшую в рот, нужно выплюнуть, затем прополоскать горло кипяченой водой.
Этот способ, при наличии соплей в горле, считается менее эффективным, поскольку не позволяет промыть заднюю часть носоглотки, где скапливается основная часть бактериальной инфекции.
- отвары лечебных трав – календулы, ромашки, эвкалипта, череды, подорожника, мяты. Отвар готовится так: 1 ст.л. сухой травы заливается стаканом кипятка, затем настаивается 20-30 минут, процеживается через марлю. Можно готовить отвар из одного вида травы, либо сделать противовоспалительный сбор;
- аптечные антисептики – Фурацилин, Мирамистин, Хлоргексидин;
- солевой раствор или 0.9% Натрия хлорид – недорогое аптечное средство под названием физраствор мягко очищает носоглотку, разжижает густую слизь и способствует ее выведению.
Промывать нос не рекомендуется, если на фоне синдрома постназального затека у пациента есть признаки отита (острого воспаления ушей), произошла перфорация мембраны перепонки или присутствуют опухолевые новообразования на слизистой ткани.
Чтобы полоскание горла принесло максимальный эффект, нужно проводить его правильно. Для этого необходимо запрокидывать голову назад, а язык высовывать вперед, во время полоскания произносить долгий звук «Ы», а набирать жидкость в рот нужно маленькими порциями.
После нескольких этапов, каждый по 30-60 секунд, нужно ополоснуть горло кипяченой водой и не есть ничего хотя бы 20 минут.
- Фурацилин. Таблетка растирается в мелкий порошок и растворяется в воде, можно прокипятить ее (состав готовится из расчета 1 таблетка на 100 мл воды).
- Содно-солевой раствор. В 1 литр кипяченой теплой воды добавляются по чайной ложке соды и поваренной соли, готовым составом проводят полоскание не менее 3-4 раз в течение дня. Многие пациенты добавляют туда несколько капель йода, для максимального дезинфицирующего эффекта.
- Хлоргексидин. Это аптечное средство недорого стоит и помогает эффективно избавиться от вирусных и бактериальных агентов в полости носоглотки. Полоскание нужно проводить осторожно, чтобы не заглатывать раствор, проводить процедуру 3 раза в день.
- Хлорофиллипт. Это спиртовой раствор с эвкалиптовым экстрактом, он обладает выраженными противомикробными свойствами. Нужно развести небольшое количество препарата в стакане воды и полоскать горло трижды в день.
- Сбор из ромашки и календулы . Эти травы известны своими заживляющими, противовоспалительными и антимикробными свойствами. Предварительно настоянный и процеженный отвар нужно подогреть до 30-32°С и ополаскивать им горло как можно чаще.
Многие люди используют для полоскания горла 3% перекись водорода, растворив одну ложку в 100 мл воды. Однако этот способ не всегда одобряют врачи, поскольку можно случайно проглотить раствор.
Проведение ингаляций позволяет достичь двойного эффекта – снять воспаление и убить микробов не только на поверхности слизистой носа, но и в полости носоглотки. Для этого нужно дышать попеременно то носом, то ртом.
Все виды ингаляций и препараты для их проведения при рините описаны здесь , а при кашле тут.
Процедуры рекомендуется проводить не менее 2-3 раз в сутки, используя следующие средства:
- Физраствор . Препарат не сушит слизистую оболочку, способствует разжижению и выводу густой слизи, стимулирует местный иммунитет, повышает эффективность остальных средств, которые будут дальше использованы для промывания носа и полоскания горла.
- Пищевая сода . Вдыхание щелочных частиц помогает успокоить раздраженную слизистую ткань, очистить ее от бактериального налета и снизить уровень воспаления. Если проводится паровая ингаляция, к соде можно добавить несколько капель йода или раздавить пару зубков чеснока.
- Эфирные масла – облегчают дыхание, восстанавливают ткани, убивают микробов. Можно делать паровые ингаляции с эфиролями чайного дерева, сосны, мяты, апельсина, туи, ромашки, лаванды, пихты. Добавлять масла в небулайзер строго запрещено, итогом может стать поломка прибора (ультразвукового), а для пациента – масляная пневмония .
- Отвары трав. Для проведения паровой ингаляции можно подготовить сбор из ромашки, мяты, календулы, подорожника и шалфея. Травы берутся по 1 чайной ложке и заливаются кипятком. По мере остывания воды травы настоятся, а пар приобретет нужную температуру – 35-38°С.
Можно проводить ингаляции не только паровым способом, но и используя небулайзер, но этот прибор подходит больше для использования в нем лекарственных средств.
Во время лечения назальной слизи стекающей в горло на небулайзере проводят процедуры с антибиотиками, разжижающими и противовоспалительными средствами – это Лазолван, Ринофлуимуцил, физраствор, спиртовая настойка прополиса.
Если пациент отмечает у себя постоянные проблемы с носовым дыханием, которая не сопровождается обильным выделением слизи из носовых ходов – вполне возможно, что это симптомы заднего ринита. Его опасность состоит в постоянном попадании слизистого секрета в горло, что вызывает разлитое воспаление всей полости носоглотки.
Поэтому при подозрительных симптомах, таких как заложенность носа, храп по ночам, появление кашля и першения в горле, необходимо обратиться к ЛОР врачу, для обследования и назначения адекватной терапии.
источник

Большинство больных обращаются к доктору с этой проблемой спустя несколько недель, месяцев и даже лет, когда процесс переходит в хроническую стадию.
Рассмотрим, что представляет собой это отделяемое в глотке и какие способы применяются для лечения.
Слизистая верхних дыхательных путей выстлана особым эпителием, который продуцирует слизь в небольшом количестве. Частицы пыли, бактерии и другие вещества, которые поступают в нос в процессе дыхания, начинают обволакиваться этой слизью для защиты и ее удаления.
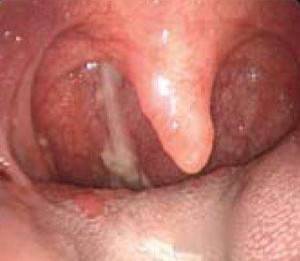
Медленно продвигаясь по всей длине носа, эти так называемые сопли стекают по задней поверхности глотки. В норме такой «регулярный» процесс образования и стекания отделяемого (соплей) не ощущается. При развитии патологических процессов слизь начинает продуцироваться в большом количестве. На нее наслаиваются многочисленные бактерии, микробы, грибки, которые меняют ее цвет и консистенцию. Такие выделения начинают раздражать пациента, и он чувствует, как они стекают по стенке глотки и старается отхаркивать их.
Причиной скопления слизи, похожей на сопли, становятся различные состояния. Цвет и консистенция таких выделений может различаться в зависимости от возбудителя болезни, причины и стадии патологического процесса и других факторов.
Что становится причиной этого симптома:

На тот момент больной М. к доктору не обращался, поскольку нос практически не болел и сохранил свою первоначальную форму. При осмотре: выраженное искривление перегородки влево и компенсаторный гипертрофический ринит справа. Пациенту было рекомендовано оперативное вмешательство. Через месяц после проведения операции носовое дыхание восстановилось полностью и выделение слизи прекратилось. Источник: nasmorkam.net к содержанию ?

Интересно! Виновниками развития синуситов могут быть разные причины. Одним из диагностических сложных синуситов является одонтогенный гайморит. Это случай, когда развитие воспаления в верхнечелюстной пазухе вызывает кариозный или другой процесс в зубах верхней челюсти. Сложность состоит в том, что без лечения зубов избавиться от воспаления и хронических соплей невозможно. Антибиотики только приглушат процесс, но при малейшей возможности он снова обострится. Поэтому прежде всего нужно посетить стоматолога.

- частое использование сосудосуживающих капель при насморке вызывает повышенную ломкость сосудов, поэтому появляются сопли в горле с кровью;
- некоторые виды вирусов при простуде делают слабой сосудистую стенку и мелкие сосуды легко разрываются;
- человек так сильно сморкается и отхаркивает эту слизь, что от чрезмерных усилий мелкие сосуды ломаются;
- прием некоторых лекарственных средств (антикоагулянты) разжижает кровь и увеличивает риск носовых кровотечений;
- больной любит ковырять в носу пальцем и другими предметами, чтобы удалить корки, а параллельно травмирует сосуды.
Если в отделяемом появились прожилки крови, то не стоит сразу паниковать. Опасность представляют массивные кровотечения из носоглотки, которые человек не может сам остановить. Заметив кровь в слизи, нужно акцентировать на это внимание своего доктора, чтобы не пропустить серьезное заболевание.
Для диагностики доктор в первую очередь тщательно собирает анамнез у пациента, уточняя, когда началось выделение этой слизи и с чем связывает ее появление сам больной. Обращают внимание на условия жизни человека, микроклимат в помещении и наличие вредных привычек. Ведь любой из этих факторов может дать этот симптом.
Затем приступают к осмотру. Доктор внимательно изучает полость носа, обращая внимание на расположение перегородки, состояние носовых раковин и наличие новообразований в этой области. Затем осматривают полость рта и носоглотки.
Золотым стандартом диагностики этой труднодоступной области является эндоскопия. Она поможет заметить аденоиды, новообразования и другие процессы в носоглотке, которые могут быть не доступны для осмотра в зеркалах.
В конце осматривают гортань и при необходимости направляют пациента на дополнительные исследования:
- бактериологический посев из носа и глотки;
- рентгенограмма придаточных пазух;
- общеклинические исследования (общие анализы крови, мочи и др.);
- КТ, МРТ;
- консультация стоматолога, аллерголога и др.
к содержанию ?
Как убрать мучительные для больного выделения из глотки,для этого нужно выяснить их причину и воздействовать на нее.
Если стоят сопли в горле, лечение проводят препаратами и процедурами:
- При бактериальном воспалении используют антибиотики с учетом чувствительности возбудителя.
- При вирусном воспалении используют интерфероны на начальных стадиях и симптоматические средства.
- При аллергии предпочтение отдают антигистаминным препаратам.
- При грибковом поражении используют антимикотические средства.
- Промывают нос отварами целебных растений и солевыми растворами.
- Физиолечение (лазеротерапия, УВЧ, УФО и др.).
- Гомеопатичекие средства (Синупрет, Тонзипрет и др.).
- Отхаркивающие препараты, если сопли в горле не отхаркиваются, и средства, разжижающие вязкую мокроту.
- Хирургическое лечение в случае необходимости (септопластика, аденотомия и др.).
[ads-pc-1][ads-mob-1] к содержанию ?

Доктор выясняет провоцирующий фактор и воздействует на него. Какие особенные состояния чаще встречаются у детей:
- аденоиды. Одна из самых распространенных причин насморка и отделяемого в глотке у детей;
- пищевая аллергия. Выбор неподходящего по возрасту рациона может стать причиной выделений и извращённой реакции организма ребенка;
- ринолиты (инородные тела). Дети склонны засовывать себе и своим сверстникам в нос посторонние мелкие предметы, которые могут застревать в ноздре и становиться причиной насморка с одной стороны и выделения соплей через рот.
В детском возрасте реже встречаются хронические воспалительные процессы и новообразования, но не стоит забывать, что такое тоже бывает. При появлении длительных и непонятных выделений у малыша нужно обратиться к доктору для обследования.
Особенностью соплей у грудных детей является то, что при отсутствии других симптомов они могут быть вызваны физиологическим строение носоглотки.
Если такие выделения у грудничка мешают ему нормально дышать и есть, то удалить их можно с помощью специальных детских аспираторов. Промывать самостоятельно нос детям этого возраста не рекомендуется, из-за опасности травмировать нежную слизистую ребенка.
При необходимости можно провести курс ингаляций с помощью небулайзера, который позволяет проводить эту процедуру с первого дня жизни ребенка.

Ответ: Такое ощущение может появляться у пациентов с шейным остеохондрозом или проблемами с ЖКТ. Обратитесь к профильным специалистам и проведите соответствующее лечение.
Вопрос: В горле скапливается слизь, как сопли, когда цветет тополь. Чем лечить это состояние?
Ответ: Скорее всего причина в аллергическом рините. Для лечения используют антигистаминные препараты и спреи, а также пытаются ограничить контакт с аллергеном.
Вопрос: Насморка нет, а сопли в горле постоянно. Бросил курить из-за этого месяц назад, но они не прекращаются. Почему?
Ответ: Для того чтобы слизистая восстановилась полностью может понадобиться несколько месяцев и даже лет, в зависимости от того, сколько вы курили. Наберитесь терпения и при необходимости промывайте носоглотку солевыми растворами и отварами трав.
источник
Железы слизистой оболочки носа, горла, нижних дыхательных путей, желудочно-кишечного тракта вырабатывают слизь — вещество, которое увлажняет эти области и выполняет защитную функцию от болезнетворных микробов. Слизистая оболочка носа каждый день вырабатывает около четверти всей слизи в нашем организме. Но как правило, мы не замечаем выделение слизи из носа, потому что она смешивается со слюной, стекает по задней стенке горла, и мы ее проглатываем. Когда наше тело производит больше слизи, чем обычно, или она становится более густой, эти процессы становятся заметными.
Если густая или избыточная слизь из носа выделяется через ноздри, это называется насморк (ринорея). Когда она начинает стекать по задней стенке носоглотки и горла, это называется постназальное стекание, постназальный затек, или постназальный синдром.
Причин постназального стекания может быть множество.
- Простудные заболевания (ОРВИ).
- Аллергический ринит.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Часто сопровождается также изжогой, отрыжкой, болью в горле.
- Воспаление пазух (синуситы).
- Инородные тела полости носа (чаще всего у детей).
- Беременность.
- Некоторые лекарственные препараты, например оральные контрацептивы и препараты для лечения артериальной гипертензии.
- Искривленная перегородка носа или другая внутриносовая патология.
- Перемена погоды, понижение температуры или действие сухого воздуха.
- Определенные продукты — например, пряная пища может вызвать выделение большого количества слизи.
- Пары химических веществ, парфюмерии, чистящих средств, дыма или других раздражителей.
- Проблемы с глотанием могут вызвать накопление слизи в горле, которое ощущается как постназальное стекание. Эти проблемы могут иногда возникать с возрастом или в связи с такими состояниями, как гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Ощущение, что необходимо прочистить горло.
- Постназальное стекание часто приводит к раздражению, боли в горле. При этом инфекции обычно нет, просто слизь, которая стекает из носоглотки, раздражает миндалины, и в ответ на раздражение они могут отекать. Это может вызвать дискомфорт или ощущение комка в горле.
- Кашель, который часто ухудшается ночью. Постназальное стекание — одна из наиболее распространенных причин кашля.
- Слишком большое количество слизи может вызвать охриплость голоса.
- Если слизь затрагивает евстахиеву трубу, могут возникнуть неприятные ощущения в ушах — щелчки, ощущение жидкости в ухе или даже отиты.
Диагностика постназального стекания направлена на поиск его причины. Для этого может потребоваться эндоскопия полости носа, КТ полости носа и околоносовых пазух, привлечение других специалистов — например, аллерголога, терапевта, гастроэнтеролога.
Как подготовиться к визиту
Заранее продумайте ответы на такие вопросы:
- Как долго беспокоит постназальное стекание?
- Чем провоцируется чувство стекания?
- Страдаете ли хроническими заболеваниями полости носа, пазух и желудочно-кишечного тракта?
Если вы когда-нибудь проходили обследование у гастроэнтеролога или проводилась гастроскопия (ЭГДС), желательно иметь с собой заключение и результаты обследований.
Стоит заранее составить список вопросов доктору.
По результатам консультации доктор может дополнительно назначить:
- осмотр полости носа с помощью эндоскопа;
- КТ полости носа и околоносовых пазух.
источник
После перенесенной простуды многие пациенты жалуются на стекание слизи в горло. В медицинский практике такое явление носит название – постназальный синдром. В верхних дыхательных путях развивается воспалительный процесс, который требует незамедлительного лечения.
Слизь в горле – признак постназального синдрома
Постназальный синдром возникает при:
- Аденоидите, гайморите, синусите, фарингите. Бывают случаи, когда стекание слизи в горло связывают с заболеваниями желудка и пищевода.
- Также способствуют развитию постназального синдрома неблагоприятные экологические факторы: курение, сухой воздух, работа во вредных условиях, низкое употребление жидкости и т.д.
- Стекание слизи по стенке глотки может быть обусловлено гормональным дисбалансом в организме, неправильным приемом лекарственных препаратов. В большинстве случаев образование слизи в носу возникает при длительном использовании сосудосуживающих средств.
- В редких случаях сумка Торнвальдта также может стать причиной постназального затека. Эта патология развивается с рождения и характеризуется воспалением задней стенки глотки.
- Ларингофарингеальный рефлюкс представляет собой патологию, при которой непереваренная пища забрасывается в горло из желудка. Эта патология также провоцирует скопление слизи в горле.
На приеме у врача, кроме стекания слизи, больной жалуется на покашливания, царапание или щекотание в глотке. Обычно слизь скапливается и стекает в утренние часы, когда человек находится в горизонтальном положении.
Слизь раздражает кашлевые рецепторы, что приводит к кашлю.
При этом чувствуется комок в горле и дискомфорт. Во время осмотра наблюдается воспаление горла. Характерными симптомами постназального синдрома являются: застой в задней части полости носа и выделение постоянного густого секрета из носа по задней стенке глотки. При постназальном синдроме могут появиться следующие симптомы:
- Кашель.
- Затруднение приема пищи.
- Дискомфорт во время разговора.
- Неприятный запах изо рта.
Больше информации о возможных причинах стекания слизи из носа в глотку можно узнать из видео:
При длительном стекании слизь раздражает глотку. При этом создаются благоприятные условия для размножения бактерий. Утром при скоплении слизи больной отхаркивает сгустки, сглатывает или сплевывает выделения.
Слизь может быть как прозрачной, так и желтой или даже зеленой. Белый и светло-желтый секрет указывает на нарушение нормальной микрофлоры. Если же слизь становится зеленой или ярко-оранжевой, то это признак инфекционного заболевания. Прежде чем начать лечение, важно узнать, что способствовало образованию слизи. Только после этого проводится комплексное лечение.
Только врач может назначить медикаментозное лечение в зависимости от причины появления слизи в горле
Для лечения постназального синдрома необходимо устранить основное заболевание, которое и привело к развитию данной патологии:
- Если это состояние вызвано аллергическими заболеваниями носа и пазух, то используют глюкокортикостероиды (Авамис, Фликсоназе и др.), антигистаминные препараты (Цетиризин, Кларитин и др.) и противоаллергические спреи (Кромгексал).
- При необходимости назначают муколитики для разжижения слизи и улучшения ее отхождения.
- При инфекционных заболеваниях носа применяют антибиотики и иммуномодуляторы.
- Полезно выполнять промывания солевым раствором или антисептиками. В незапущенной форме можно избавиться от синдрома после нескольких процедур полоскания горла и промывания носа.
Все лекарственные препараты назначаются врачом, и лечение проводится под его строгим контролем. Одновременно с медикаментозным лечением назначают физиопроцедуры: электрофорез, ингаляции, электромагнитные токи и т.д.
Если развитие синдрома обусловлено гастроэзофегальным рефлюксным заболеванием, то больной должен отказаться от вредных привычек и употребления пищи за 2-3 часа до сна. Для подавления выработки соляной кислоты используют специальные препараты.
Если имеются патологии верхних дыхательных путей, то проблема решается оперативным способом.
В зависимости от вида патологии могут проводить шейверную резекцию, биополярную коагуляцию, гайморотомию или коррекцию носовой перегородки. Хирургическое вмешательство направлено на восстановление строения полости носа, увеличение вентиляции пазух и носа. Все это способствует уменьшению постназального затека.
Лучшие народные советы для лечения патологии
Эффективны в борьбе со слизью народные рецепты. Помогает избавиться от слизи проведение ингаляций с использованием эвкалиптового масла. Ингаляции можно проводить с настойкой прополиса. На 0,5 литра кипятка добавить 2 столовые ложки настойки, несколько капель эфирного масла лаванды и розмарина. Вдыхать пары в течение 10 минут.
После процедуры разжижается слизь и устраняется воспалительный процесс. Существуют другие, не менее эффективные рецепты:
- Сок алоэ. Взять небольшой листок алоэ, промыть и очистить от кожицы. Далее измельчить, добавить немного меда и употреблять 2 раза в сутки. Уже на 2-3 сутки наступит облегчение. Употреблять в пищу лекарственное средство нужно до полного исчезновения слизи.
- Лепестки календулы. Понадобятся свежие лепестки растения. Их промыть перемешать с медом в равном количестве и принимать по чайной ложке 2 раза в сутки.
- Травяной настой. Взять в равном количестве цветки ромашки, шалфея и эвкалипта по 0,5 чайной ложки. Далее залить кипятком. Оставить настаиваться в течение 2 часов, после чего опять нагреть. В отвар добавить щепотку лимонной кислоты и чайную ложку меда. Приготовленным средством полоскать горло.
- Промывать нос можно с использованием слабого раствора марганцовки, фурацилина. Марганцовку развести в воде до светло-розового цвета. Выполнять промывания 1-2 раза в сутки, если нет сухости в носоглотке. Таким же образом проводятся промывания Фурацилином (на стакан воды 1 таблетка). Если процедуры не приносят положительного результат, то следует вливать приготовленный раствор через нос.
- Эффективны содо-солевые промывания с добавлением несколько капель йода. В стакане воды растворить по чайной ложе соль и соду и добавить 2-3 капли йода, перемешать.
- Можно взять обычный травяной чай добавить щепотку имбиря и куркумы, маленькую ложку меда. Пить в теплом виде маленькими глотками.
Эти простые народные рецепты уменьшат образование слизистых выделений и помогут устранить мокроту в горле.
Особенности развития постназального синдрома у детей
Определить у ребенка, что слизь стекает в горло можно только во время сна. Малыш начинает хрюкать и кашлять. При этих симптомах следует показать ребенка врачу.
Терапия постназального синдрома у детей проводится по 2 направлениям: с использованием спреев на основе кортикостероидов и антигистаминных препаратов в сочетании с противоотечными.
Чтобы избавиться от вязкого секрета, удалить раздражители, аллергены и микробы, необходимо выполнять промывания физрастворами. Можно воспользоваться содой, марганцовкой. Полоскать горло можно солевыми растворами (Аква Марис, Аквалор и др.). С этой же целью можно использовать настои из лекарственных трав: ромашку, календулу, эвкалипт.
Из спреев, в основу которых входят глюкокортикостероиды, применяют Амавис, Назолек, Фликсоназе и др. От отека слизистой оболочки носа помогут избавиться следующие препараты: Тавегил, Лоратадин и др.
Антибиотики используют только по назначению врача.
В зависимости от возраста ребенка используют местные препараты против микробов в малой дозировке. Альтернативой антибиотика является Протаргол. В основу препарата входят ионы серебра, которые подавляют рост и размножение болезнетворных микроорганизмов.
Для устранения неприятных ощущений в горле полезно смазывать маслом персика. В период лечения детям и взрослым необходимо придерживаться диеты и увеличить употребление продуктов с витаминами С и Е.
Чтобы предотвратить появление синдрома постназального затекания, необходимо выполнять профилактические мероприятия:
- При развитии заболеваний ЛОР-органов следует своевременно проводить лечение.
- По возможности отказаться от использования косметических средств, которые раздражают слизистую носа.
- Избегать мест, где присутствует табачный и костровый дым.
- В помещении постоянно поддерживать влажность воздуха и регулярно его проветривать. Сухой воздух приводит к сухости слизистой носа. Влажность должна находиться в пределах 50-70%.
- При уборке квартиры или во время работы в пыльном помещении необходимо надевать маску.
- Люди, склонные к аллергии, в период сезонных обострений должны быть внимательными и избегать контакта с аллергенами.
- При дефектах полости носа необходимо своевременно провести коррекцию.
- Принимать поливитаминные комплексы для укрепления иммунной системы.
- При частых респираторных заболеваниях, гриппе следует употреблять больше фруктов, закаливать организм и выполнять физические упражнения.
- Пациентам с ларингофарингеальным рефлюксом следует скорректировать свой образ жизни. Необходимо исключить из рациона жирную и жареную пищу, изменить угол наклона кровати.
- Необходимо употреблять достаточное количество жидкости.
Если выполнять указанные рекомендации синдром постназального затекания можно предупредить.
источник
Логично предположить, что дискомфорт, ощущаемый в области горла, связан с лор-заболеваниями. Но когда речь идет об образовании слизи, это не всегда так. То есть слизистое отделимое, мокрота, безусловно, формируются при воспалении в верхних дыхательных путях. Однако мало кого интересует, почему в горле образуется слизь, которую сглатываешь, а она не уходит, если имеет место явное лор-заболевание, например, ОРВИ.
В этом случае и так понятно, почему в горле какие-то пленки, сопли и слизь. Потому что оно воспалено, потому что простуда.
Людей начинает беспокоить данный симптом тогда, когда он берется непонятно откуда. Нет простуды, нет гриппа, а слизь есть.
Как ни удивительно, но в большинстве случаев причина того, почему в горле скапливается слизь, которая не проглатывается, не отхаркивается, донимает по утрам и вечерам, находится вовсе не в воспаленных верхних дыхательных путях, а в желудке.
Чаще всего к скоплению слизистых образований, которые формируются вроде бы при полном здравии ведет ларингофарингеальный рефлюкс (ЛФР), который в народе часто называют просто кислотным рефлюксом.
При ЛФР содержимое желудка забрасывается обратно в пищевод, достигая горла. Поскольку это содержимое всегда кислое (независимо от того, повышенная у человека кислотность желудочного сока или нормальная), оно обжигает собой горло. И этот ожог и становится причиной образования слизи.
Однако густая слизь в носоглотке, вызванная кислотным рефлюксом, никогда не приходит одна. Обычно ее дополняют такие симптомы, как:
- изжога и ощущения жжения, иногда какого-то непонятного тепла, за грудиной;
- кашель;
- першение и боль в горле.
Многие пациенты жалуются на печально известный «комок в горле».
Поскольку проблема находится в желудке, а не в самой глотке, могут наблюдаться тошнота, боли в животе, отсутствие аппетита.
Наиболее сильно слизь в горле скапливаете по утрам, а также после еды. Особенно если трапеза была тяжелая и обильная.
Большинство опытных отоларингологов при обращении к ним пациента с описанным набором жалоб сразу понимают, что это ларингофарингеальный рефлюкс. Однако для постановки точного диагноза необходимо провести не только осмотр горла, но и выполнить эндоскопию желудка, измерить кислотность внутри пищевода.
Основным медикаментозным методом лечения является прием ингибиторов протонной помпы, например, Омепразола. Но приписывать такие препараты должен только врач и только после обследования.
Самостоятельное лечение слизи в горле, если ее причина в ослаблении сфинктера желудка, связано с изменением режима питания и образом жизни.
- отказаться от ношения тесной одежды;
- не лежать и наоборот не выполнять сложную физическую работу непосредственно после приема пищи;
- бросить курить;
- вечером есть не позднее, чем за 3 часа до отхода ко сну;
- использовать более высокую подушку или поднять угол кровати.
Диетические мероприятия, помогающие избавиться от слизи в горле, вызванной кислотным рефлюксом, включают в себя.
Отказ или хотя бы сведение к минимуму потребления таких продуктов, как :
- красного мяса, желтков яиц и сливочного масла;
- напитков с кофеином (не только кофе, но и чая, и газировки), кстати, можно пить кофе с молоком;
- жареного, острого, кислого;
- фруктовых соков и цитрусовых фруктов;
- алкоголя;
- мяты;
- шоколада;
- помидоров, лука и чеснока.
Необходимо обильное включение в рацион :
- картофеля, моркови, свеклы и любых других овощей, крове запрещённых;
- оливкового масла;
- морепродуктов и просто рыбы;
- мяса птицы (строго без кожи и жира);
- костных бульонов;
- яичного белка;
- цельнозернового хлеба, хлебцов, крекеров;
- молока;
- ромашкового чая;
- имбиря;
- овсянки, риса, гречки;
- бананов.
Причина того, почему в горле собирается слизь, может быть связана с психикой человека. От этого симптома часто страдают те, кто является мнительным человеком, испытывает хроническую тревогу, имеет так называемую вегетососудистую дистонию (ВСД), которая есть ни что иное, как телесное проявление постоянного волнения, беспокойства, общего неудовлетворительного психического состояния.
Сей факт имеет два объяснения.
- Люди, страдающие любым неврозом, нередко испытывают проблемы с желудком. А потому у них часто возникает ларингофарингеальный рефлюкс, так как хроническое волнение ослабляет сфинкс желудка. Перенапряжение скелетных мышц, сопровождающее волнение, способствует подъему в пищевод желудочного содержимого. Кроме того, на нервной почве человек может заглатывать много воздуха. И этот воздух просится из желудка обратно наружу, провоцируя появление рефлюкса.
- Мнительные тревожные больные очень чутко реагируют на малейшие изменения своего состояния. У многих людей может время от времени появляться слизь в горле после сна или при любых других обстоятельствах. Но если человек не мнительный, он просто попьет водички и забудет о случившимся. И, весьма вероятно, что неприятные ощущения уйдут.
Это – частая причина слизи в носоглотке. Хотя она вызывает меньше интереса, чем описанный выше ларингофарингеальный рефлюкс. А все потому, что при кислотном рефлюксе человек часто не ощущает никакого дискомфорта в области носоглотки, кроме легкого першения и слизи. Он не понимает, чем болен. И тревожится.
Постназальный синдром являет себя более яркими лор-симптомами (заложенностью носа, потребностью высморкать или пошмыгать) и в силу этого явно указывает на существующую проблему. Тем не менее, некоторые люди никак не могут связать свой больной нос и слизистые образования в глотке.
При постназальном синдроме слизь стекает по задней стенке горла. И это легко обнаружить, даже при самостоятельном осмотре в зеркало.
Так как причины разные, лечение тоже не бывает одинаковым.
При остром воспалении необходимо принимать антибиотики. При хроническом – проводить физиопроцедуры. При тяжелых формах гайморита может потребоваться прокол.
Лечение слизи, которая стекает по задней стенке носоглотки при аллергии, связано с использованием антигистаминных препаратов, как системного, как и местного действия.
Иногда постнозальный синдром развивается на фоне беременности и в пубертатный период. В этом случае он представляет собой естественное следствие гормональных изменений, ведущих к усилению продукции слизи, и не требует лечения.
Образование слизи в глотке характерно для таких заболеваний, как бронхит, пневмония, туберкулез. Правда, людей, страдающих такими недугами, слизь обычно беспокоит меньше всего. Так как у них имеются более тяжелые симптомы.
Однако бывают случаи фактически бессимптомного протекания тяжёлых заболеваний бронхов и легких, когда зеленая слизь в горле является чуть ли ни единственным индикатором тяжести состояния.
В редких случаях к формированию слизи в горле и носу могут приводить:
снижение саливации (выработки слюны), которое может быть связано с самыми разными заболеваниями, а также с естественным старением организма;
- синдром Шегрена;
- дивертикул Ценкера;
- полипы и опухоли верхних дыхательных путей и др.
Что же касается народных методов лечения слизи в горле, то они, как правило, оказываются совершено неэффективны. Обычно под народными методами глотки понимают полоскания разнообразными снадобьями.
Но какой смысл полоскать горло, если сопли по его задней стенке стекают из-за инфекции в гайморовых пазухах? Или если зеленые слизь поднимается при кашле из-за воспаления в легких? Или в том случае, когда присутствие слизистого комка связано с ослаблением сфинктера желудка?
источник