На свет появился наш голубоглазый мальчик. На первый визит пришла неонатолог, осмотрела и назначила Офтальмодек на 14 дней, объяснила, чтобы предотвратить заражение условно патогенными организмами после прохода через родовые пути. Я так поняла, что это стандартно у нас в роддоме, мои подруги его тоже капали по такой схеме своим деткам. Первых два месяца глаза особо не слезились, ведь слеза у новорожденных не выделяется сразу, а со времени становления слезных желез и каналов. Ближе к двум месяцам начала замечать, что на улице во время прогулки в одном глазу «стоит» слеза, а второй тоже на мокром месте, но не так критично. Пожаловалась маме и она рассказала, что у меня тоже такое было. Я знала, что в младенчестве мне делали что-то с глазами, мама толком не могла объяснить суть самой процедуры. Меня «по блату» водила на нее тетя-медик. Но по описанию оказалось, что у меня был дакриоцистит. А теперь та же участь постигла и моего ребенка, но точный диагноз еще был не установлен. В 2 месяца обратились к педиатру (окулист была в отпуске) с жалобой на слезы и иногда закисшие под утро глазки. Она посоветовала прокапать Флоксал и делать массажики, с надеждой, что закупорки уйдут сами или это просто коньюктивит. Пока капали препарат, наступило облегчение, но временно. Тем временем меня начинали терзать сомнения по поводу диагноза. Как раз появился на работе офтальмолог. Посмотрела глазки малыша и окончательный вердикт-дакриоцистит обоих глаз. Назначила на две недели курс Тобрекса, чтобы подготовить глаза к процедуре. Как объяснила врач, дакриоцистит сейчас довольно частое явление и одной из причин может быть недостаточный крик ребенка при рождении, пробки в носослезных каналах не разрываются и образуется закупорка. Причин много, маловероятно, что у нас было наследственное, просто неприятное совпадение. Оказалось, что с детской больницей, где проводят эту манипуляцию у поликлиники отлажен процесс. Мне выдали весь список анализов, который нужно сделать и телефон для записи на операцию именно в глазном отделении ГКБ. И тут началось наше невезение. Мы записались на нужную дату с расчетом, что все анализы и направления будут на руках. Особенность анализов заключалась в том, что они должны быть «свежие», не более 3-х дней при поступлении в стационар. А список вот такой: с ребенка-анализ общий крови и мочи, анализ кала на я/г, анализ флоры по мазку с СЭС и эпид.окружение, а с меня-мазок на флору и РМП (сифилис). Анализ из СЭС делали неделю, потом нужно было сдавать все остальное ребенку и параллельно мне. Потом со всеми анализами побежали к окулисту, она выписала направление, педиатр-эпидокружение. И все это в очередях и нервотрепке. Вечером, перед поездкой в стационар (нужно было ложиться на сутки) малыш отвратительно себя вел, заподозрила что-то неладное. Утром помчались в глазное и сидя на осмотре у врача, которая должна это делать, с носа у сынули начинает течь сопля. АААА! Это был кошмар! Все старания насмарку. Нас отправили домой лечить насморк и если он прекратиться, то приезжать через пару дней, пока действительны наши анализы. Зондирование при насморке нельзя делать категорически, эффект будет нулевым, ведь слизь в носу мешает качественно промыть каналы. Но насморк затянулся на три недели. Подходил очередной маленький юбилей-4 месяца и мы теряли время. Нам объяснили, что если мы не сделаем эту процедуру до 6 мес., то ее будут проводить не под местной анестезией, а под общим наркозом. Я этого очень не хотела! А насморк не поддавался ни Делуфену, ни Эуфорбиуму, в итоге помог, как не парадоксально, (по совету терапевта) «копеечный» сульфацил натрия, Називин, закапывание физ.раствора и аспиратор, жгли аромалампу. Наконец-то сынуля очухался, проболев практически месяц, и мы начали по новой сдавать эту кипу анализов. Уже стукнуло пять месяцев и времени оставалось катастрофически мало, но все получилось и мы оказались в стационаре глазного отделения в 9 часов утра.
Теперь о прибывании там и самой процедуре.
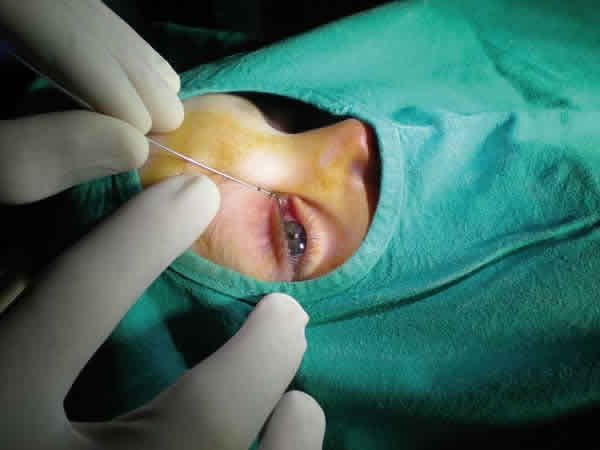
Нас поселили в палату с тремя такими же барышнями с дакриоциститом, 1 с половиной, 3 и 4 месяца отроду и я поняла-ночка будет веселой) Нужно было самим купить набор для зондирования в аптеке, больше ничего не понадобилось.Сама процедура проводилась ближе к обеду того же дня, потом до утра периодическое закапывание разного рода препаратов, на следующее утро повторное промывание, осмотр врача и выписка. То есть проводится госпитализация на сутки. О самом отделении отзывы были сплошь положительные: чистота, дисциплина, приветливый персонал. Так в итоге и было. Все-таки многое зависит от заведующей, а она была мировая. Женщина с огромным опытом и золотыми руками. Перед процедурой глазки малышей закапали спец. раствором и начали забирать по одному в среднем на 7-10 минут на эту операцию. Ее-то и операцией не называют, а манипуляцией, ведь делают ее быстро, без разрезов и травм. Принцип, описанный нашим врачем:
через уголок глаза в носовую полость в слезный канал, где диагностируется закупорка, вводится приспособление в виде иглы с круглым наконечником и силиконовой трубкой, через которую проникает раствор для промывания. Таким образом закупорка пробивается и в носовом ходу не скапливается гной, а слеза проходит в положенном направлении.
Самым тяжелым было слышать, как твой ребенок орет не своим голосом, ведь его там привязывают и еще несколько врачей держат, пока окулист проводит эту процедуру. Его приносят всего красного и всхлипывающего. Нужно отвлечь и ребенок все забывает в течении 10 минут. Из глазок выделяется полупрозрачная сукровица, но тоже за полчаса все покраснения исчезают. Раньше эту процедуру проводили амбулаторно и отпускали домой, но сейчас сделали по-новому и делают тщательный контроль. Я хорошо следила за глазками и закупорки нам пробили просто, гноя там не было, а вот наших соседок очень ругали, что довели своих детей до жестких воспалений. У них у все один глаз был меньше другого и с отеком, плюс гиперемия. Наши детки быстро успокоились, закусили кто чем, положенным в таком возрасте, а мы еще долго сидели с волосами дыбом и дрожащими руками. Как по мне, то эта манипуляция болезненнее для мамы, особенно в психологическом плане, очень выматывает. Дальше были капли через каждый час. А ночью, как я и думала, девочки нас повеселили) Пока мой «сисечник» спокойно спал всю ночь на груди в свои почти 6 мес., наши подруги по несчастью орали не своим голосом до самого утра, как-то на них влияла больничная атмосфера. Утром пришла врач, провела лекцию, как ухаживать за глазками. Малышей повторно забрали на промывание, а потом каждому выписали свою схему терапии после процедуры на пару недель. Нам досталось закапывание Вигамоксом, у девочек были другие препараты в зависимости от степени нагноения. Нам вручили выписку и отправили домой. После курса лечения нас больше эта проблема не беспокоит.
Подытожу. Процедура простая и не травматичная для ребенка, длится очень короткое время и больше задевает нервы мамы, чем самочувствие малыша. Смело делайте и глазки вашего крохи всегда будут ясными!
источник
Непроходимость слёзно-носовых каналов — довольно распространённая патология: ею страдает около 7% новорождённых. Это заболевание может развиться у детей старшего возраста и даже у взрослых, однако груднички подвержены ему больше всего. Многие мамы, заметив у малыша закисающие глаза, впадают в панику. Они боятся идти к врачу, пытаясь исцелить ребёнка многомесячными промываниями и массажами. Специалисты, однако, рекомендуют не мучить грудничков ежедневными неприятными процедурами, а устранить проблему за несколько минут с помощью процедуры зондирования.
У ребёнка, находящегося в утробе матери, нет свободного сообщения между полостью носа и носослёзным протоком. Выходное отверстие закрыто тонкой перепонкой, которая у большинства детей исчезает к моменту рождения. При этом носослёзный канал обычно закупорен желатиновой пробкой, которая не даёт околоплодным водам попасть в организм малыша. Когда ребёнок рождается на свет, начинает дышать и кричать, этот слизистый комок выходит из протока, попадает в нос и удаляется акушерами.
Если при рождении носослёзный канал не освобождается от естественной пробки, у малыша развивается дакриоцистит
Однако бывает и так, что из-за анатомических особенностей либо аномалий пробка не выходит из слёзно-носового канала. Из-за этого в нём возникают застойные явления. Через некоторое время у новорождённого развивается дакриоцистит — полная либо частичная непроходимость слезоотводящих путей. Глаза малыша сперва слезятся, а затем начинают гноиться и воспаляться.
В 80% случаев дакриоцистит исчезает самопроизвольно к 3–4 месяцам, а массаж и закапывание капель лишь ускоряют этот процесс.
Дакриоцистит может быть как врождённым, так и приобретённым вследствие травм, воспалительных процессов в глазах либо носу, а также различных заболеваний. Этот недуг может поражать как детей, так и взрослых самых разных возрастов. Однако если пробретённый дакриоцистит часто требует сложных хирургических вмешательств, то врождённая форма обычно проходит самопроизвольно либо в результате промываний и массажей.
Если после консервативного лечения глаза у малыша продолжают гноиться, врачи направляют ребёнка на зондирование — механическое восстановление проходимости носослёзного канала с помощью специального инструмента — зонда. Процедура проводится под местной анестезией и длится совсем недолго. Однако зондирование не даёт гарантии излечения: через определённый промежуток времени выделения могут вновь появиться. При повторном вмешательстве вероятность полного выздоровления составляет 95–98%.
Постоянная слезоточивость — первый признак дакриоцистита
Со временем желатиновая пробка в носослёзном канале затвердевает. Поэтому чем старше становится ребёнок, тем более травматичной и болезненной окажется для него процедура зондирования.
Как правило, врачи не спешат отправлять малышей с «закисающими» глазами на зондирование. Часто они рекомендуют родителям подождать до 3–4 месяцев, чтобы избавиться от проблемы с помощью массажей и глазных капель. Если к этому времени улучшения не наступают, проводится зондирование, которое обычно полностью устраняет все симптомы.
Диагностировать у малыша дакриоцистит может только детский офтальмолог, однако заподозрить это заболевание по силам любому внимательному родителю. Непроходимость слезоотводящих путей часто путают с конъюнктивитом. Эти заболевания действительно похожи: их основным симптомом являются гнойные выделения из глаз. Однако если от конъюнктивита можно легко избавиться с помощью капель с антибиотиком, то при непроходимости носослёзных каналов такое лечение будет неэффективным.
Закупоренная слёзная железа — идеальное место для размножения бактерий, вследствие чего из глаза начинает выделяться гной
Основными симптомами дакриоцистита являются:
- постоянное слезотечение;
- покраснение глаз;
- гнойные выделения;
- отёк внутреннего края глаза;
- выделение гноя при надавливании на слёзные мешки.
Как правило, после сна или плача интенсивность выделений усиливается. Чтобы ребёнок мог нормально видеть, гной приходится убирать с глаз довольно часто.
Если неприятные симптомы сохраняются на протяжении трёх и более месяцев, врачи направляют малыша на зондирование одного либо обоих носослёзных каналов. Это, однако, касается только тех случаев, когда непроходимость не обусловлена сложными патологиями. Зондирование не назначается при:
- врождённых пороках строения носослёзного канала;
- искривлённой носовой перегородке;
- нарушении свёртываемости крови;
- высокой температуре и общем плохом самочувствии.
Поскольку процедура проводится под местной анестезией, перед её началом нужно убедиться в том, что у малыша нет аллергии на обезболивающий препарат.
Искривлённая носовая перегородка также может стать причиной дакриоцистита, однако при этой патологии зондирование не поможет
Перед постановкой окончательного диагноза врач обычно проводит пробу Веста. Для этого в проблемный глаз закапывается красящее вещество, а в нос помещается ватный тампон. Если носослёзный канал открыт, и причина гнойных выделений — бактерии, вызывающие конъюнктивит, вата окрасится. В противном случае врач-офтальмолог диагностирует дакриоцистит и направляет малыша на зондирование.
Перед процедурой ребёнок должен пройти осмотр у следующих врачей:
- педиатра — для оценки общего состояния организма;
- невролога — чтобы исключить заболевания, при которых противопоказана анестезия, а также для оценки неврологического статуса;
- отоларинголога — для оценки строения носовых ходов и обнаружения таких патологий, как искривление носовой перегородки.
А также малышу нужно сдать анализ на свёртываемость крови, и желательно — общие анализы мочи и крови.
Особой подготовки процедура зондирования не требует: ребёнка не нужно держать впроголодь и делать очистительные процедуры. Обезболивающий препарат в виде капель вводится непосредственно в глаза, после чего можно приступать к прочистке носослёзных каналов.
На зондирование ребёнка направляет врач-офтальмолог, однако перед процедурой малыша нужно дополнительно показать педиатру, неврологу и ЛОРу
Процедура зондирования совершается в несколько этапов:
- Ребёнка пеленают и фиксируют его голову. Полная неподвижность нужна для того, чтобы малыш не дёрнулся, пока врач будет работать зондом в его глазах.
- В глаза закапывают обезболивающий препарат (в отдельных случаях может понадобиться масочный наркоз).
- Врач вводит стерильный тонкий зонд в носослёзный канал, расширяя его и очищая от мягкой пробки.
- Место введения зонда промывают антисептическим раствором.
- Ребёнка освобождают от пелёнок и отдают родителям.
Вся процедура занимает от 5 до 10 минут. Если ребёнку больше 6 месяцев, то пробка уже успела затвердеть, поэтому вместо зондирования совершают бужирование. Для этого носослёзный канал не прочищают, а пробивают, делая в пробке сквозной прокол.
Как и зондирование, бужирование абсолютно безопасно и доставляет малышу минимум неприятных ощущений. Процедура проводится под анестезией, поэтому дети кричат не от боли, а от тугого пеленания и страха перед врачами.
Зондирование представляет собой малотравматичную операцию
Для минимизации риска осложнений зондирование должно проводиться квалифицированным детским офтальмологом в хорошей клинике, оснащённой всем необходимым оборудованием.
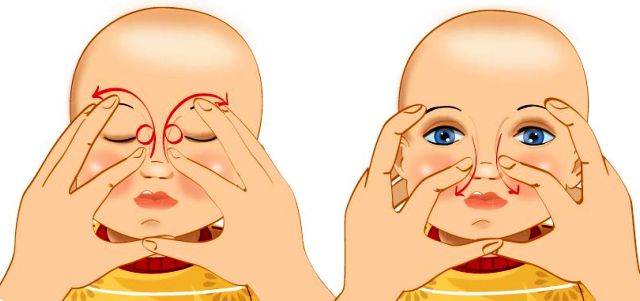
Эффект от процедуры обычно заметен уже через несколько дней. Глаза перестают слезиться и гноиться, а состояние ребёнка окончательно нормализуется. Малыша можно умывать, купать и совершать с ним все обычные процедуры, однако врачи рекомендуют наблюдать за глазами ещё как минимум месяц. Первые 7 дней после зондирования маленьким пациентам необходимо закапывать антибактериальные препараты и делать специальный массаж, направленный на улучшение проходимости слёзных каналов.
Врач, проводивший зондирование, должен показать, какие именно места и с какой интенсивностью нужно массировать. Обычно рекомендуются круговые движения либо толчки подушечками пальцев небольшой интенсивности по направлению от верхней части внутреннего угла глаза вдоль носа ко рту.
Во время массажа необходимо придерживаться следующих правил:
- Перед процедурой срежьте ногти и тщательно вымойте руки либо наденьте стерильные перчатки.
- Если в глазах скопился патологический секрет, аккуратно выдавите гной и промойте их отваром ромашки или тёплым раствором фурацилина в соотношении 1:5000. Следите, чтобы содержимое больного глаза не попало в здоровый или в ухо.
- После массажа закапайте глаз антибактериальным раствором. Подойдёт Левомицетин или Витабакт.
- Массаж проводите до 5 раз в день. Лучше всего делать его перед кормлением: после еды многие дети засыпают, и капли оказывают во время сна антибактериальный эффект.
- Совершайте все движения очень осторожно и аккуратно: у грудничков в пазухах носа не кость, а нежный хрящ, повредить который очень легко.
Интенсивность и последовательность движений при массаже слёзного канала должен продемонстрировать врач
Если родители выполнили все предписания врача, а в течение месяца выделения из глаз не исчезли, значит, ребёнку был выставлен неправильный диагноз либо зонд не пробил носослёзный канал до конца. В любом случае нужно обратиться к специалисту, который разработает дальнейшую стратегию обследования и лечения.
При правильно проведённом зондировании риск негативных последствий сводится к минимуму. Единственное возможное осложнение — возникновение спаек и заращивание носослёзного канала. Именно на предотвращение этого и направлен массаж. Если делать его добросовестно по 3–4 раза в день, повторное зондирование малышу не понадобится.
Большую опасность в послеоперационный период представляют для малыша вирусные инфекции. Из-за банального насморка в травмированное отверстие носослёзного протока могут проникнуть болезнетворные микроорганизмы, что обычно провоцирует рецидив заболевания. Поэтому на протяжении 1–2 месяцев после зондирования малышу лучше избегать детских коллективов и мест скоплений людей.
В большинстве случаев врачебное вмешательство переносится детьми легко, и повторная операция не требуется. В течение 1–2 дней допустимы сукровичные выделения, а глаз может продолжать слезиться до 2–3 недель. Если по истечении этого срока сохраняется слезотечение, ребёнка нужно повторно обследовать и, возможно, вновь провести зондирование. Как правило, после второй операции проблема полностью устраняется.
Зондирование — лёгкое и эффективное оперативное вмешательство. При правильном проведении этой манипуляции риск осложнений минимален, а вероятность благоприятного исхода максимальна. Однако перед тем как решиться на зондирование, нужно постараться восстановить проходимость носослёзного канала консервативными методами, с помощью массажа и промываний. Если же, несмотря на все старания, глаза малыша продолжают слезиться, не бойтесь операции: она пройдёт очень быстро и доставит ребёнку лишь незначительные неудобства.
источник
Зондирование слезного канала у новорожденных – это процедура очищения глазика от секрета, который не может самостоятельно эвакуироваться. Данная процедура считается оперативной манипуляцией, которая проводится при неэффективности других методов. Процедура не настолько сложная, как устрашающая для родителей, что абсолютно неоправдано.

Когда ребенок находится внутриутробно, то большее количество времени его глазки закрыты. Строение глаза таково, что у внутреннего угла находятся слезные канальцы и слезной мешок, где собираются слезы и любой секрет. Этот мешок открывается в носовую полость, куда стекает излишек слез или жидкости. У ребенка, когда он находится у мамы в животике, этот канал может быть закрыт слизистой пробкой, которая после рождения должна отходить. Но бывает, что она не полностью отходит или остается на том же месте. Это приводит к тому, что слезы не могут спокойно отекать из слизистого мешка и застаиваются там, что вызывает воспаление. Такой процесс имеет название дакриоцистит.
Симптомы дакриоцистита мама может увидеть сразу, когда ребенок поплачет. Это чаще односторонний процесс, поэтому изменения происходят на одном глазике. При этом внутреннее веко глаза напухает и постоянно слезится. После сна там может образовываться пробка, которая даже затрудняет нормальное открытие глаза. Если процесс длительный, то выделения из глаза могут иметь гнойный характер и зеленый цвет. Может подниматься температура тела, как реакция на такое местное воспаление.
В любом случае, для подтверждения диагноза нужна консультация окулиста.
Лечение проводят сначала консервативными методами. Начальная терапия – это массаж века, что улучшает отток секрета и может пробить пробку. Если процесс гнойный, то массаж не показан, так как будет распространение инфекции. В таком случае могут начинать лечение с антибиотиков и инвазивных вмешательств.
Массаж при дакриоцистите делает мама по инструкции доктора. Такое лечение можно использовать от двух до четырех недель. Как правило, это весьма эффективно и достаточно для того, чтобы все прошло. Но если такое лечение неэффективно, то проводят зондирование слезного канала, таким образом пробивая эту слизистую пробку.
Показания к проведению такой процедуры – это дакриоцистит, который не лечится массажем. Если случай запущен, то иногда проводят зондирование сразу после установления диагноза.

Перед проведением процедуры родители часто задают вопрос, опасно ли зондирование слезного канала у новорожденных? На самом деле это совсем не опасно, ведь процедура проводится только опытным доктором и не несет угрозы для жизни. Опасность всегда преувеличена из-за того, что манипуляция проводится на глазу, поэтому это может быть страшно для родителей.
Подготовка к процедуре не требует никаких особых действий, единственное условие – ребенок должен быть в этот момент полностью здоров. Ведь если есть насморк или любое другое заболевание, то это усложнит заживления.

источник
Насморк — частый гость в семьях, где растут дети. Все знают, что самостоятельной болезнью заложенность носа не является, это только симптом. Причем, он может говорить о самых разнообразных заболеваниях. Однако в большинстве семей мамы и папы продолжают лечить ребенку именно насморк. Эта терапия порой носит длительный характер. Известный детский врач Евгений Комаровский рассказывает, о чем «сигналит» взрослым детский насморк, и что делать родителям, чтобы ребенку дышалось легко и просто.
Даже самой заботливой маме, которая опекает и оберегает ребенка от всего на свете, не удастся сделать так, чтобы чадо ни разу в жизни не подхватило насморк. Все потому, что чаще ринит (медицинское название насморка) возникает при острых вирусных респираторных инфекциях. На физиологическом уровне происходит следующее: один из многочисленных вирусов, которые всегда окружают ребенка, попадает на слизистую оболочку носа. В ответ иммунитет дает команду выделять как можно больше слизи, которая должна изолировать вирус от остальных органов и систем, не давать ему возможности продвигаться дальше по носоглотке, гортани в бронхи и легкие.
Кроме вирусной формы, которая занимает около 90% всех случаев детского насморка, по словам Евгения Комаровского, ринит может быть бактериальным. При нем в полость носа попадают болезнетворные бактерии. Организм реагирует аналогично — усиленной выработкой слизи. Сам по себе бактериальный ринит случается чрезвычайно редко, и его протекание всегда очень тяжелое. Бактерии (чаще всего стафилококки), вызывают сильное воспаление, загноение, а токсические продукты из жизнедеятельности — общую интоксикацию.
Иногда бактериальным насморк может стать после того, как ребенок перенес вирусную инфекцию. Это происходит из-за того, что в носовых ходах скопившаяся слизь становится прекрасной средой для размножения бактерий.
Обычно эти бактерии безобидны, они живут в носу и во рту на постоянной основе и никак ребенка не беспокоят. Однако в условиях обилия слизи, ее застоя, пересыхания, микробы становятся патогенными и начинают быстрыми темпами размножаться. Обычно такое происходит при осложнившемся рините.
Третья, довольно частая причина насморка у детей — аллергия. Аллергический ринит возникает как реакция местного иммунитета на белок-антиген. Если такое вещество попадает в организм, слизистая носа реагирует отеком, в результате чего ребенку становится трудно дышать носом.
В некоторых случаях заложенность носа и нарушение носового дыхания связано с ЛОР-заболеваниями, такими, как аденоиды. Если насморк острый (возник не ранее 5 дней назад), то поводов для особых волнений быть не должно. В случае затяжных соплей при наличии и других симптомов, лучше проконсультироваться в отоларингологом.
Вирусный ринит — самый распространенный среди детей, в лечении как таковом не нуждается. Слизь, которую вырабатывают оболочки носа, содержит особые вещества, очень важные для борьбы с, проникшим в организм, вирусом. Однако, полезные свойства слизи закончатся сразу после того, как сопли станут густыми. Пока они текут — все нормально, родителям можно успокоиться.
Но если вдруг носовая слизь загустела, стала зеленой, желтой, желто-зеленой, гнойной, гнойной с примесями крови, она перестает быть «борцом» с вирусом и становится отличной средой для размножения бактерий. Так начинается насморк бактериальный, который потребует лечения антибиотиками.
Таким образом, при вирусном насморке главная задача родителей — не допустить пересыхания слизи в носу. Сопли должны оставаться жидкими. А потому Евгений Комаровский рекомендует не искать аптечных волшебных капель в нос, ведь от вирусов лекарств не существует, а просто промывать ребенку полость носа солевыми растворами, и делать это как можно чаще (хоть каждые полчаса). Для приготовления раствора нужно взять чайную ложку соли на литровую емкость кипяченой охлажденной воды. Полученный раствор можно капать, промывать нос при помощи одноразового шприца без иглы, забрызгивать при помощи специального флакона.
Для закапывания можно использовать и другие средства, которые способствуют разжижению носовой слизи — «Пиносол», «Эктерицид». Эффективно разжижает сопли промывание самым обыкновенным физраствором, который можно купить недорого в любой аптеке.
Пересыханию носовой слизи, которая так нужна в период борьбы организма с вирусами, способствует духота и сухой воздух в комнате, отсутствие достаточного количества жидкости в организме. Поэтому помещение, где находится ребенок с насморком, следует проветривать, делать влажную уборку. Воздух в обязательном порядке следует увлажнить до 50-70%. В этом родителям помогут специальные приборы — увлажнители. Если такого чуда техники в семье нет, можно поставить по углам комнаты тазики с водой, чтобы она могла свободно испаряться, на батареи развесить влажные полотенца и следить за тем, чтобы они не пересыхали. Ребенку, который часто страдает ринитами, обязательно нужно подарить аквариум с рыбками.
На радиаторы отопления в комнату папе нужно поставить специальные краны-задвижки, которыми можно регулировать температуру воздуха во время отопительного сезона. Температура воздуха в детской комнате должна быть 18-20 градусов (круглогодично).
Во время лечения вирусной инфекции ребенку обязательно нужно пить. Но не сиропы и микстуры из аптеки, а чай, компот из сухофруктов или свежих ягод, морсы, обычную питьевую воду. Питьевой режим должен быть обильным, все питье мама должна подавать ребенку теплым, но не горячим, желательно — комнатной температуры. Такое питье быстрее всасывается в организме, и вероятность пересыхания слизистых оболочек существенно снижается.
Если у ребенка нет высокой температуры, он, несмотря на насморк, обязательно должен гулять на свежем воздухе, больше дышать. На этом лечение вирусного ринита и заканчивается.
Если сопли поменяли цвет, консистенцию, стали густыми, зелеными, гнойными, обязательно следует вызвать врача. Бактериальная инфекция — дело серьезное, и одним проветриванием тут не обойтись. В большинстве случаев ребенку потребуются капли в нос с антибиотиками. Но перед назначением доктор обязательно обследует распространенность воспалительного процесса и только потом будет решать вопрос, в какой форме давать ребенку антибиотики — в таблетках (при обширной инфекции с дополнительными симптомами) или в каплях.
Рекомендации Комаровского по поводу влажности воздуха, температуры воздуха, влажной уборки, проветривания и обильного теплого питья при насморке, вызванном микробами, остаются также в силе.
Лучшее лечение ринита, вызванного белками-антигенами, — избавление от источника этих белков. Для этого, говорит Комаровский, аллерголог и педиатр должны постараться и найти, с помощью анализов и специальных проб, тот самый аллерген, который так воздействует на ребенка. Пока медики ищут причину, родителям нужно создать максимально безопасные для малыша условия дома.
Обязательно следует убрать из детской комнаты все ковры и мягкие игрушки, которые являются накопителями пыли и аллергенов. В помещении следует чаще делать влажную уборку, но без применения химических средств, особенно следует избегать бытовой химии, в составе которой имеется такое вещество, как хлор.
Стирать вещи ребенка следует исключительно детским порошком, на упаковке которого имеется надпись «Гипоаллергенно», все вещи и постельное белье после стирки в обязательном порядке следует дополнительно полоскать в чистой воде. Родителям следует создать в помещении адекватные условия — температура воздуха (18-20 градусов), влажность воздуха (50-70%).
Если все эти меры окажутся безрезультатными, и насморк не пройдет, то может потребоваться применение лекарственных средств. Обычно в этой ситуации назначают сосудосуживающие капли в нос. Они не лечат ринит аллергической природы, зато они дают временное облегчение состояния. Почти сразу после закапывания сосуды слизистой носа сужаются, отек спадает, носовое дыхание восстанавливается.
Эти капли есть в любой домашней аптечке, и обычно их названия у всех на слуху. Применительно детского лечения, это «Назол», «Називин», «Тизин» и т. д. Однако эти капли нельзя капать дольше 3-5 дней (максимум 7 дней, если на этом настаивает доктор), иначе они вызовут у ребенка стойкую лекарственную зависимость, при которой без капель он будет всегда испытывать трудности с носовым дыханием, а от постоянного применения слизистая носа может атрофироваться. К тому же Комаровский призывает использовать исключительно детские формы капель, которые отличаются от взрослых сниженной дозировкой. К тому же, следует помнить, что многие из этих препаратов категорически противопоказаны детям до двухлетнего возраста. Список побочных действий у сосудосуживающих препаратов тоже довольно велик.
Для лечения аллергического ринита часто назначают глюконат кальция в возрастной дозировке, антигистаминные препараты, если доктор считает это необходимым. Деткам, у которых аллергический насморк носит хронический затяжной характер, обострения происходят каждый сезон, могут быть прописаны противоаллергические средства для местного применения («Кромоглин», «Аллергодил» и др.). Довольно эффективно показал себя препарат «Ринофлуимуцил», являющийся комбинированным средством, в состав которого входят и гормоны, и противоаллергические компоненты, и антибактериальные средства.
Обычно родители сразу склоняются к тому, что у малыша начинается насморк и планируют, как и чем его лечить. Однако, говорит Евгений Комаровский, шмыгание носом не всегда является признаком болезни.
Если ребенок расстроился, поплакал, а потом долго шмыгает носом, это нормальный физиологический процесс, при котором «излишки» слез стекают по слезно-носовому канальцу в нос. Ничего лечить и капать не нужно, достаточно предложить ребенку носовой платок.
Часто родители обращаются с вопросом, как лечить насморк у новорожденных и грудных малышей. Евгений Комаровский утверждает, что таким крохам далеко не всегда требуется лечение как таковое. Если маме кажется, что малыш храпит или сопит во сне, это не всегда именно ринит. У младенцев носовые ходы очень узкие, что несколько затрудняет носовое дыхание. Такое состояние не требует никакой иной помощи, кроме создания правильного микроклимата в помещении, о котором говорилось выше. С ребенком можно чаще гулять.
Если носик не дышит, дышит плохо или появились слизистые выделения, следует помнить, что именно узость носовых ходов у грудных малышей затрудняет отток слизи, а потому риск развития бактериальной инфекции у них существенно выше, чем у детей более старшего возраста. Сморкаться кроха еще не умеет. Родителям потребуется купить аспиратор и помогать карапузу освобождать носовые ходы от скопившихся соплей. Солевыми растворами капать можно, поить и увлажнять — тоже.
Если у младенца из носа вышли белые сопли, это слизь с примесью молока или смеси. Такое происходит, если ребенок неудачно отрыгнул (частично — в нос). Лечить в этой ситуации тоже ничего не надо. Удалите белую слизь, промойте носик солевым раствором.
Заложенность носа иногда возникает и при прорезывании зубов. От родителей в этой ситуации тоже требуется выполнять необходимый минимум по созданию нормальных условий. Капать и лечить такой насморк нет смысла, как только зубки прорежутся, отечность в области носовых ходов спадет сама.
Чем дольше при гриппе или ОРВИ ребенок с заложенным носом дышит ртом, тем выше риск, что пересохнут не только слизистые выделения в носу, но и в бронхах и легких. Чтобы избежать бронхита и пневмонии, которые и являются самыми частыми осложнениями респираторных вирусных инфекций, обязательно следует увлажнять и разжижать. Все способы — описаны выше.
Если после применения тех или иных капель в нос ребенок чихает, у него слезятся глаза, не стоит списывать эти симптомы на проявление аллергической реакции на медицинский препарат. Это нормальные проявления иммунной борьбы с вирусом, отменять лечение не стоит.
Не всегда насморк выглядит классически. Если у ребенка сопли стекают не наружу, а внутрь, по задней стенке гортани, то заболевание будет называться ринофарингитом. Лечить его должен врач.
Любое лечение народными средствами может повлечь серьезные осложнения, говорит Евгений Комаровский. Все рецепты, которые предлагают народные целители, направлены на устранение количества слизи. При бактериальном насморке нельзя греть нос, полоскать его теплыми растворами, делать компрессы и ингаляции. При аллергическом рините, особенно неясной этиологии, большинство лекарственных растений, которые использует нетрадиционная медицина, представляют опасность для ребенка-аллергика сами по себе.
Как лечить насморк у детей смотрите в передаче доктора Комаровского.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Детство — особое время в жизни каждого человека. В этот период активно развиваются все анатомические структуры организма: кожа, кости, мышцы, внутренние органы. Большинство из них претерпевают серьёзные изменения, заключающиеся не только в росте. Множество структур существует в период внутриутробного развития. С некоторыми ребёнок появляется на свет. Однако почти все они ликвидируются на протяжении первых нескольких месяцев жизни. В опротивном случае возникают проблемы. Расстройство отведения слезы в полость носа — одна из них. В этом случае врач назначает ребёнку зондирование носослёзного канала.
Слёзные органы являются важным компонентом зрительного анализатора. Глазное яблоко защищено от высыхания при помощи влаги, немногим отличающейся по составу от воды. Эту жидкость продуцирует слёзная железа, скрытая под верхним веком.
Слеза, омывающая глазное яблоко, нуждается в путях отведения. Природа в этом отношении придумала чрезвычайно остроумный выход. Жидкость по слёзному ручью вдоль нижнего века перетекает в озеро в области внутреннего угла глаза. Отсюда её ждёт путешествие в слёзный мешок, затем вниз по носослёзному каналу. Возникающая при плаче заложенность носа — прямое следствие этой анатомической особенности.
Носослёзный канал формируется с шестой недели эмбриональной жизни. Он растёт от внутреннего угла глаза в сторону полости носа. Иногда канал заканчивается слепо. Тридцать пять процентов новорождённых появляются на свет с подобной анатомической особенностью.
В большинстве случаев препятствием для свободного оттока жидкости от глазного яблока является тонкая мембрана — отголосок внутриутробной жизни, расположенная в непосредственной близости от отверстия носослёзного канала в нижнем носовом ходе.

Застой слезы приводит к размножению бактерий и воспалению тканей, окружающих слёзный мешок. При этом отмечается покраснение и припухлость околоносовой области. Ситуация эта совсем не безобидная. Распространение инфекции может вызвать серьёзные последствия:
- нагноение слёзного мешка (дакриоцистит);
Дакриоцистит у грудничка развивается из-за непроходимости носослёзного канала
- разлитое гнойное воспаление тканей лица (флегмону);
- воспалительный процесс в клетчатке глазницы (орбитальный целлюлит);
Инфекционное воспаление слёзного мешка может распространяться на ткани глазницы и глазного яблока
- образование тромбов в сосудах, отводящих кровь от глазного яблока;
- гнойное воспаление околоносовых пазух (синусит);
- образование ограниченного участка нагноения в мозговой ткани (абсцесс).
Зонд — медицинский термин, обозначающий специальный инструмент для исследования проходимости узких закрытых полостей тела.

Зондирование носослёзного канала проводится для восстановления проходимости путей оттока слезы и устранения мембраны, закрывающей отверстие в нижнем носовом ходе. О её наличии говорит ряд признаков:
- постоянное слезотечение;
Слезотечение — признак непроходимости носослёзного канала
- болезненная припухлость в области внутреннего угла глаза;
- покраснение кожи в области слёзного мешка.
В этих случаях может помочь консервативная методика — массаж слёзного мешка. Под давлением скопившейся жидкости мембрана может ликвидироваться и отток восстановится. Однако эта мера может оказаться неэффективной. В этом случае используется метод зондирования.
При помощи инструмента, заведённого в носослёзный канал, врач расширяет его просвет и восстанавливает проходимость. В двухмесячном возрасте предпринимают первые попытки зондирования через нижний носовой ход без анестезии.
При отсутствии эффекта подобную процедуру можно повторить ещё дважды с интервалом в пять — семь дней. При сохранении проблем со слёзоотведением по достижении шестимесячного возраста зондирование проводится через отверстие канала на нижнем веке.
Основным преимуществом этого метода является отсутствие необходимости проведения наркоза и разрезов. Главный недостаток заключается в том, что даже несколько подобных процедур могут не оказать желаемого эффекта. В этом случае применяется радикальное вмешательство — дакриоцисториностомия, преследующее цель создать отток для слезы в полость носа хирургическим путём.
Зондирование назначается врачом в следующих ситуациях:
- сужение слёзной точки на нижнем веке;
Нижняя слёзная точка (указана стрелкой) — начало носослёзного канала
- слезотечение у ребёнка;
- эпизоды воспаления слёзного мешка;
- подозрение на непроходимость слёзного канала вследствие наличия мембраны.
Основным противопоказанием является острый гнойный процесс в области слёзного мешка (дакриоцистит). В этом случае процедура проводится только после стихания симптомов на фоне антибактериальной терапии. Зондирование обычно назначается в возрасте двух-трёх месяцев, но врач может провести процедуру ранее, если состояние ребёнка этого требует.
Перед зондированием ребёнка рекомендуется не кормить в течение двух-трёх часов во избежание срыгивания. Непосредственно перед исследованием его необходимо туго запеленать.
Накануне процедуры обязательно осуществляется офтальмологический осмотр. Врач проводит исследование глазного яблока, сетчатки. В качестве анестезии используется закапывание в глаз обезболивающего препарата. Процедура осуществляется при помощи специального зонда, вводимого через нижнюю слёзную точку. Затем носослёзный канал промывается раствором антисептика для профилактики инфицирования тканей.
Процедура заканчивается проверкой эффективности вмешательства. Для этого в нос ребёнка вставляется ватная турунда, затем в глаз закапывается красящее вещество. Через короткое время оно должно пройти по носослёзному каналу. В этом случае краска обнаружится на турунде, после чего зондирование заканчивается. Вмешательство в среднем длится около десяти минут.
После зондирования необходимо чётко соблюдать рекомендации офтальмолога. В большинстве случаев назначаются антибактериальные препараты в виде глазных капель. По рекомендации врача проводится массаж области слёзного мешка. После процедуры может некоторое время наблюдаться незначительное покраснение глаза, заложенность носа. Слезотечение может сохраняться в течение двух недель. Купать ребёнка разрешается уже в день проведения вмешательства.
Одна процедура зондирования носослёзного канала может не решить проблему целиком. Врач впоследствии может назначить проведение вмешательства повторно. При сохранении признаков непроходимости используется хирургическое соединение носослёзного канала и полости носа.
После проведения процедуры возможны следующие последствия:
- выделение из носа крови вместе со слёзной жидкостью;
- повышение температуры тела;
- покраснение и припухлость области слёзного мешка;
Припухлость глаза у ребёнка после зондирования — повод обратиться к врачу
- выделение гноя из отверстия канала на нижнем веке.
В этих ситуациях необходимо обратиться к врачу для выяснения причины и назначения адекватного лечения.
Мы делали зондирование в 5 месяцев (оба глаза). Врачи мне очень понравились. Сделали всё очень хорошо. Я очень боялась, переживала. Туда приехали, я её закутала в простыню, отнесла в операционную, они сказали мне выйти. Прошло минуты 4, может, даже меньше, вынесли мне мою красавицу, ну поплакала она немножко, очень быстро успокоилась. Я, если честно, больше переживала. Нас там было много, все дети перенесли всё хорошо. Немножко плакали. Не переживайте, им это не очень больно. Мы больше боимся!
https://www.u-mama.ru/forum/kids/0–1/441801/
Нам на момент операции было 8 месяцев. Все прошло хорошо, делали на оба глаза. После операции нужно капать капельки (нам Флоксал назначали) и делать массаж.
https://www.u-mama.ru/forum/kids/0–1/441801/
Нам сейчас уже вот-вот будет 9 мес. Позади три зондирования! Последнее в микрохирургии глаза с постановкой системы (в глазках стоят трубочки для формирования канала).
https://www.u-mama.ru/forum/kids/0–1/441801/
Со старшим сыном тоже маялись с глазками, в два месяца выписали направление. Съездили, поплакал он. Действительно, быстрая процедура.
Marinochka_10
https://www.u-mama.ru/forum/kids/0–1/441801/
Недавно нам с малышом пришлось пережить такую процедуру, как зондирование (бужирование) слёзного канала. Когда стало известно, что она неизбежна, я изучила много информации: о том, как проходит эта процедура (операция), о том, что такое дакриоцистит и многое другое. Мой сын родился раньше срока — семимесячным. Слёзный канал был закрыт перепонкой, и с первым криком она, к сожалению, не прорвалась. Итак, расскажу, как проходит процедура зондирования слёзного канала. Сначала ребёнку закапывают глазки — это обезболивающее, чтобы глазки не были такими чувствительными, затем его пеленают, чтобы не крутился и не мешал доктору ручками, головку придерживает медсестра. Врач вводит специальный зонд в слёзный каналец и проводит его через слёзные пути, после чего слёзные пути промываются антисептиком. Вот, собственно и все. Занимает вся процедура примерно минуту (нам делали зондирование обоих глазок). Во время неё ребёнок, конечно, плачет, но не от боли, а от того, что это всё-таки определённое насилие над ним. Когда малыша возвращают побледневшей от пережитого мамочке, он тут же перестаёт плакать. Надо отметить, что проводится зондирование прямо в перевязочной, в обычном кабинете. Эффект заметен сразу же! И как же всё-таки приятно смотреть в ясные и чистые глазки своего ребёнка!
http://otzovik.com/review_78059.html
У нас с роддома начали гноиться глазки, лечились долго и добросовестно. Но один глаз периодически гноился и стояли слёзки в глазах, внешние уголки глаз были покрасневшие от подтекания слезы. В 3 месяца окулист направил на зондирование слёзных каналов в стационар. Дочь увезли из палаты в кроватке для новорождённых, мне сказали, чтоб ждала в палате. Я ждала в коридоре. Плач я не слышала. Привезли дочь через 7 минут. Она уже не плакала, но глаза были со слезами. Доктор объясняла, что процедура безболезненная. Дети плачут потому, что им не нравится, что их туго запеленали. Да и только чужие люди вокруг. Если учитывать время на дорогу, на пеленание, то зондирование слёзных каналов обоих глаз заняло всего 3 минуты. Как быстро. Но сколько месяцев я ждала и боялась этого. Пробыли в стационаре 4 дня, капали капли в глаза и капли в нос для уменьшения отёка. После зондирования слёзного канала сказали, что главное — беречься от насморка в течение 1 месяца. Как мы не предохранялись, подцепили простуду и через 2 месяца снова начал гноиться иногда 1 глаз. Знаю, что есть дети, которым делали зондирование слёзных каналов 2–3 раза. Очень этого боялась. Но с другой стороны, если это необходимо, то лучше сделать процедуру до года. Детям после года делают уже с наркозом. Врач успокоила меня. Сказала, что при частичной закупорке с возрастом ребёнка кости черепа растут и слёзный канал расширяется. Назначила капли Офтальмоферон. Мне кажется, что от них особо эффекта не было. Но постепенно, через месяц мы забыли про проблемы с глазами. Здоровья нашим детям.
http://otzovik.com/review_173208.html
Недавно у меня появилась дочка. Всё было хорошо, но на пятый день после рождения у неё начал закисать глазик. Шло время, ничего не помогало, и наученный опытом офтальмолог посоветовал нам зондирование слёзного канальца. Но я уже подумывала о зондировании, хотя это был крайний вариант, к тому же я ждала, пока девочка будет уверенно держать головку, ведь так сказал нам офтальмолог. Перед Новым годом, когда дочке не было ещё 5 месяцев, я всё-таки решилась на зондирование. Итак, мою дочку забрали, а мы все сидели в комнате ожидания. Поплакала она буквально минуту, и тут же мне её снова вынесли — заплаканную и расстроенную. Гноя уже не было, и нет по сей день. Но когда ребёнок плачет, ещё немного стоит слёзка — нам сказали продолжать делать массаж 2–3 недели, а если не поможет — будут делать промывание Фурацилином. Но когда девочка не плачет, то нет ни слёзки, ни гнойчика, и я даже уже забыла, что он когда-то был. Итак, теперь хочу сделать вывод. Мамочки, не бойтесь зондирования! И главное — не тяните с ним. Чем раньше вашему ребёнку «пробьют» закупоренный слёзный канальчик, тем быстрее дитя вылечится, ведь гной, который собирается в слёзном мешочке, очень опасен: воспаление может пойти дальше, и ничего хорошего от этого не ждите.
http://otzovik.com/review_385529.html
Зондирование носослёзного канала у детей — нетравматичная процедура, позволяющая восстановить отток слёзной жидкости в полость носа. Вмешательство при необходимости может выполняться повторно. Зондирование позволяет решить проблему застоя влаги в слёзном мешке и свести к минимуму риск инфекционных осложнений.
источник
Примерно у 5% новорожденных диагностируется воспаление слезного мешка, которое называется дакриоцистит. Это основная офтальмологическая патология, при которой показано зондирование слезного канала.
Заболевание развивается вследствие непроходимости слезно носового протока, из-за которого в слезном мешке накапливается слизь, омертвевшие эмбриональные и эпителиальные клетки. Это содержимое формирует благоприятную среду для развития воспалительного процесса.
Носослезные протоки могут быть закупорены зародышевыми желатинообразными пленками и эмбриональными мембранами, которые являются механическим фактором защиты у плода до 8-го месяца развития. В первые дни после родов происходит самостоятельный прорыв этих оболочек и освобождение слезоотводящих путей.
С другой стороны непроходимость слезных каналов может возникнуть при травме во время родов или же при врожденных особенностях строения костей лицевого черепа (складчатость и дивертикулы слезного мешка, врожденный узкий просвет протоков, мелкая раковина носа, искривление носовой перегородки).
Нормальное слезоотведение поддерживается совокупностью следующих механизмов:
- капиллярностью слезных точек (осуществляют засасывание слезной жидкости);
- поддержанием отрицательного давления в слезных каналах путем сокращения круговой мышцы глаз;
- сократительной способностью слезного мешка;
- наличием специальных складочек слизистой оболочки носослезных каналов, работающих как гидравлические клапаны;
- проходимость полости носа и нормальное носовое дыхание, которое сильно затруднено при насморке.
Дакриоцистит у грудничков проявляется в основном гнойными или слизисто-гнойными выделениями из глаз, которые могут усилиться в ответ на сдавление слезного мешка. Конъюнктива при этом гиперемирована, в глазу наблюдается постоянное слезостояние, он слезится даже в отсутствие плача. При активном воспалении присутствуют и общие симптомы недомогания – головная боль, слабость, может подниматься температура.
Зондирование слезного канала у новорожденных показано при упорном течении заболевания, которое невозможно вылечить консервативно (медикаментами и толчковым массажем). Кроме этого, процедура проводится и с диагностической целью. Коническими или мягкими цилиндрическими зондами (бужами) проверяют возможность проходимости носослезных каналов, а также производят промывание слезного мешка антисептиками.
Многих родителей волнует вопрос о том, опасно ли зондирование. Действительно, его могут сопровождать некоторые осложнения:
- возможность разрыва стенки канала при неправильном подборе диаметра зонда или угла его введения;
- возможность разрыва слезного мешка с прорывом гнойного содержимого в гайморову полость;
- прободение тонкой костной стенки канальца или слезной кости с попаданием зонда в гайморову пазуху или полость носа;
- перелом зонда и необходимость его хирургического удаления;
- если после процедуры немного кровит, то это считается не осложнением, а показателем успешного удаления блокирующих мембран.
Однако если вовремя не провести зондирование глаза у новорожденных, то развивается воспалительный стеноз устья слезного мешка и гной собирается в его полости. Накопление такого содержимого приводит к тяжелым последствиям – флегмоне слезного мешка и параорбитальному целлюлиту, последующему гаймориту, энтмоидиту, тромбофлебиту глазных артерий и менингиальному сепсису. Может развиваться нарушение зрения из-за постоянного слезотечения и повышения внутриглазного давления.
Перед назначением на операцию ребенка обязательно должен осмотреть окулист и педиатр. Специалисты обращают внимание на общее состояние малыша – отсутствие кашля, насморка, температуры, других заболеваний, в том числе офтальмологических. Необходимо сдать анализы крови и определить наличие аллергии на лекарственные препараты, которые будут использоваться в ходе процедуры.
То, что лечение было выполнено платно, не является гарантией его качества. Правильно проведенная первая процедура зондирования позволяет сохранить нормальную упругость слезных канальцев и избежать их атонии от травматического повреждения зондом. Некачественно выполненная манипуляция становится причиной повторного развития дакриоцистита. Также следует учитывать, что даже при восстановлении проходимости слезных каналов возможны:
- развитие хронического дакриоцистита с периодическим обострением и нагноением;
- образование свищей или сращений в носослезном канале;
- дилатация и атония слезного мешка.
По статистике, половине детей достаточно одной процедуры, и только каждому десятому требуется многократное повторение.
Как делают зондирование? У малышей до двух месяцев в связи с особенностями строения носовых ходов можно провести эндоназальное ретроградное зондирование. Манипуляция проводится без наркоза. Пуговчатый зонд вводят в носовой ход и подбираются через него к устью носослёзного канала. Тупым концом производят прорыв облитерирующих пленочек. Слезные каналы промывают антибиотиками. Отсутствие эффекта от ретроградного зондирования заставляет прибегнуть к введению зонда со стороны глазного яблока через слезную точку.
Детям после года операция проводится под кратковременным масочным или внутривенным наркозом. У новорожденных наркоз не применяется. В таких случаях важную роль имеет достаточное обездвиживание ребенка с надежным удержанием головы, чтобы не произошло случайного травмирования каналов зондом или подвывиха шейного отдела позвоночника. Поскольку младенец может заглотить промывную жидкость, то на процедуре должны присутствовать средства для реанимации.
Толщина зонда обязательно подбирается с учетом размера носослезного канала. Врач использует специальные смазывающие составы, чтобы облегчить ее прохождение. Движение зонда плавное и без напора. Инструмент должен мягко раздвигать складочки слизистой и следовать по извитому каналу. Напор жидкости для промывания также небольшой, не форсированный. В большинстве случаев зонд вводят в нижнюю слезную точку, но при повторном зондировании – уже через верхнюю, чтобы не подвергать каналец лишней травматизации.
Сразу после зондирования слезного канала производят его антисептическую обработку местными антибактериальными средствами: витабактом, тобрексом, раствором левомицетина, гентамицина.
Лечение дакриоцистита простым промыванием без зондирования мало эффективно у детей старше года. В более взрослом возрасте (после двух лет) лечение дакриоцистита проводят хирургически путем методом дакриоцисториностомии. При этом делается трепанация костей носа для восстановления сообщения слезного мешка с носовой полость. Также возможно введение в канальцы тоненьких эластичных трубочек, которые могут поддерживать их просвет в течение длительного времени от полугода до двух лет.
источник
























 Дакриоцистит у грудничка развивается из-за непроходимости носослёзного канала
Дакриоцистит у грудничка развивается из-за непроходимости носослёзного канала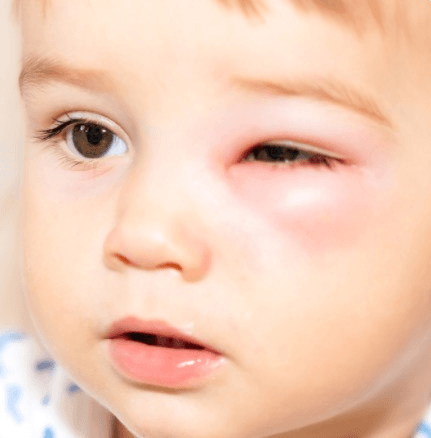 Инфекционное воспаление слёзного мешка может распространяться на ткани глазницы и глазного яблока
Инфекционное воспаление слёзного мешка может распространяться на ткани глазницы и глазного яблока Слезотечение — признак непроходимости носослёзного канала
Слезотечение — признак непроходимости носослёзного канала Нижняя слёзная точка (указана стрелкой) — начало носослёзного канала
Нижняя слёзная точка (указана стрелкой) — начало носослёзного канала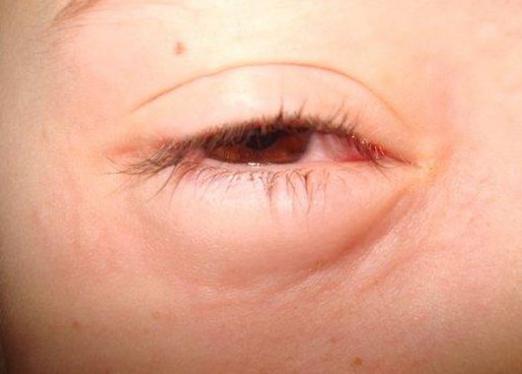 Припухлость глаза у ребёнка после зондирования — повод обратиться к врачу
Припухлость глаза у ребёнка после зондирования — повод обратиться к врачу