Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Warning: Illegal string offset ‘output_key’ in /home/u52117/shkoladz.ru/html/wp-includes/nav-menu.php on line 604
Здравствуйте, Юлия! Моя дочка (1,3) заболела ангиной. Врач сказала, что на фоне прорезывания зубов снизился иммунитет, в результате — ангина. Прописала антибиотик Аугментин, аципол, мирамистин, хлорофиллипт масляный и от кашля Гербион. Можно ли лечить ангину без антибиотика и как?
Ангина — бактериальная инфекция. Лечится строго антибиотиком. Не лечение или оттягивание лечение чревато осложнениями на сердце и суставы.
Я бы из этого большого списка, оставила Аугментин (АБ) и хлорфиллипт (если болит горло).
Откуда у ребенка при 20 градусах выше ноля ангина?
Бактериальная инфекция появляется не в тепле и не в холоде, она передается от человека к человеку, от больного к здоровому. С высокой вероятностью ребенок проконтактировал с больным человеком.
Здравствуйте! У дочери уже 14-й день сопли, без температуры, ни каких др проявлений простуды не было, постоянно промываем физ.раствором, гуляем, но сопли все выходят, густые, желто-зеленоватые. Это нормально? И что можно еще предпринять?
Спасибо!
Зеленые сопли — это бактериальная инфекция. Если в течении такого длительного времени не проходят, и промывание не помогает, необходим прием антибиотиков. С этим вопросом к вашему доктору. Курс пропить до конца!
Алгоритм действия в остальном такой же:
- купать;
- гулять;
- дышать влажным воздухом (особенно ночью);
- часто проветривать;
- промывать (утром и на ночь ОБЯЗАТЕЛЬНО);
- влажная уборка, мытье игрушек;
- смена белья (ежедневно наволочка).
1. Чем лечить сопельки, если они буквально с первого дня густые и зеленоватые? Перед этим в садик успел походить всего лишь 3 дня..
3 дня в саду и бактериальная инфекция (густые и зеленые сопли- это погибшие бактерии — гной), говорит о нескольких моментах:
- слабый местный иммунитет у ребенка;
- сухой и теплый воздух в саду;
- мало или отсутствуют прогулки в саду;
- плохо проветривают;
Что делать в данной конкретной ситуации?
- много промывать;
- поить;
- много гулять;
- вечером долго купать;
- кормить по аппетиту;
- прохладный влажный воздух;
- если через неделю улучшений нет — прием антибиотиков решит эту задачу за несколько дней. АБ назначает ваш врач, но только во внутрь. АБ местного действия (в нос — малоэффективны).
- Улучшать условия в саду (в лекции про детский сад)
- Укреплять иммунитет ребенка (быт и образ жизни)
- Спокойно относиться к болезням. Мы живем среди людей, и обмен инфекции неизбежен.
- Как лечить кашель, который иногда появляется после насморка?
Кашель — это защитная реакция организма на попадание инородных предметов в дыхательную систему. В данном случае — слизь (сопли) стекающие по носоглотке. Иногда слизь образующаяся непосредственно в бронхах.
И в том, и другом случае, алгоритм действия тот же. (См выше)
И обязательно ребенка поддерживать, чтобы он смог полноценно прокашляться — очистить дыхательную систему от слизи.
Как поддерживать? “Кашляй! Кашляй!”, “Давай, давай! Если в ванной или на улице кашель усиливается — это хорошо! Это говорит о том, что слизи стало больше, она увлажнилась и легче выходит. Ведь проще откашлять жидкую слизь, нежели густую.
Заранее благодарю за ответы.
И вам спасибо за вопросы, уверена ваши вопросы помогут другим мамам сориентироваться в ответах.
Инна 2года 11 мес
Приглашаю всех ответственных родителей на курс «Алгоритм воспитания здоровых детей»
С уважением и любовью, Ваша Юлия Ермак.
источник
В норме в носовых полостях вырабатывается небольшое количество слизи. Она прозрачная и имеет водянистую консистенцию. Слизь является физиологической защитой внутренней поверхности носа от раздражающего влияния окружающих факторов, обеспечивает увлажнение тканей и ускоряет регенерацию.
В случае появления выделений желтого или зеленого оттенка стоит заподозрить развитие воспалительного процесса в носовых проходах или околоносовых полостях. Чем лечить зеленые сопли?
Чтобы справиться с заболеванием, необходимо использовать несколько препаратов с разным механизмом действия и клиническим эффектом.
Только таким образом можно победить патологию.
Густые зеленые сопли у взрослых в большинстве случаев указывают на развитие инфекционного ринита или синусита. Существует несколько механизмов возникновения заболеваний:
- присоединение бактериальной инфекции возможно на фоне неправильного лечения простудного насморка. Из-за снижения местной иммунной защиты организм становится более восприимчивый к патогенным микроорганизмам, что предрасполагает заражению;
- активация условно-патогенной флоры. Длительно сохраняющаяся заложенность носа, набухание тканей носовых путей нарушает вентиляцию в околоносовых полостях и затрудняет отток слизи. Следствием накопления слизистых выделений является интенсивное размножение патогенных микробов, появление гнойных соплей;
- обострение хронического инфекционно-воспалительного процесса. При наличии вялотекущего синусита даже небольшое переохлаждение или ОРВИ приводит к активации «спящих» микроорганизмов в околоносовых полостях;
- озена. Прогрессирование атрофической формы ринита сопровождается разрушением хрящевых, костных структур в носу и появлением сухих корок, густых выделений с гнилостным запахом.
Зеленые сопли у взрослого редко являются единственным симптомом заболевания. Зачастую наблюдается несколько клинических признаков болезни.
Синусит может проявляться распирающим давлением в околоносовых полостях и сильной заложенностью носа, при этом насморка может не быть. Гнойные выделения в таком случае накапливаются в пазухах.
- храп в ночное время, обусловленный нарушением проходимости носовых путей, в связи с чем человеку приходится спать с приоткрытым ртом. Иногда может появляться клокочущее дыхание. Оно связано со стеканием гнойной слизи по носоглотке в горло;
- кашель, который появляется в ответ на раздражение слизистой гортани стекающей по задней глоточной стенке слизью;
- сильная заложенность носа;
- гнойный насморк;
- гнусавость;
- затрудненное носовое дыхание;
- большое количество сухих корок в носовых проходах;
- гнилостный запах;
- отсутствие обоняния;
- изменение вкусовых ощущений;
- гипертермия. При остром течении болезни лихорадка может достигать 39 градусов, что указывает на инфекционный процесс. В периоды ремиссии при хроническом синусите температура может удерживаться на уровне 37,2 градусов;
- головная боль;
- недомогание;
- снижение аппетита;
- боль при надавливании на точки, расположенные над околоносовыми полостями.
Зеленые сопли лечатся долго, однако при соблюдении всех рекомендаций можно добиться полного выздоровления без осложнений и хронизации воспаления.
Помимо медикаментозных средств в терапевтический комплекс входит коррекция жизненного режима и окружающих условий обитания. Для облегчения общего состояния необходимо:
- обильное питье. Достаточное поступление жидкости позволяет уменьшить вязкость гнойных выделений, облегчить их отток и ускорить выведение токсинов из организма. Для этого необходимо пить травяные чаи, несладкие компоты, морсы, негазированную минеральную воду;
- правильное питание. В периоды болезни организму необходимо дополнительное поступление витаминов и энергетических веществ. В связи с этим следует отказаться от фаст-фуда, консервированных продуктов, газированной воды, жирных, жареных блюд, а также ограничить употребление сладостей и сдобы;
- достаточный сон. Для сохранения энергии организму требуется полноценный отдых, так как при заболевании он истощен и ослаблен. От этого зависит устойчивость иммунной системы и сила сопротивления заболеванию;
- отсутствие стрессов. Сильные переживания негативно сказываются на состоянии иммунитета, поэтому необходимо меньше нервничать;
- регулярные прогулки в парковой зоне, местах с чистым воздухом. Прогулки дают возможность насытить организм кислородом и обеспечить естественную очистку носовых проходов;
- влажная уборка в комнате необходима для уменьшения концентрации микробов, пыли и аллергенов в воздухе;
- частое проветривание; увлажнение воздуха в помещении. Для облегчения носового дыхания рекомендуется поддерживать влажность на уровне 55%;
- температура в комнате не должна превышать 19 градусов.
Вот перечень лекарственных препаратов, которые помогают избавиться от зеленых соплей:
- муколитики, например, Синупрет, Ринофлуимуцил;
- антисептики (Каметон, Изофра);
- солевые растворы (Но-соль);
- сосудосуживающие (Риностоп, Назол).
Дополнительно могут назначаться антигистаминные препараты для уменьшения отечности слизистой, антибиотики и иммуномодуляторы для укрепления иммунной защиты.
В состав Синупрета входят цветки первоцвета, бузины, а также щавель, вербена, горечавка. Благодаря природному происхождению лекарственное средство оказывает мягкое противоотечное, противовоспалительное, иммуностимулирующее, противовирусное и муколитическое действие. Клинически это проявляется улучшением оттока слизи за счет уменьшения ее вязкости, а также облегчением носового дыхания.
Препарат не назначается при гиперчувствительности и обострении язвенной болезни органов пищеварительного тракта.
Синупрет следует принимать по две таблетки трижды. Таблетки нужно глотать целыми с небольшим объемом воды. Начиная с шести лет, лекарство принимается по таблетке трижды.
В редких случаях наблюдаются диспепсические расстройства в виде болезненности в желудочной зоне, диареи, тошноты, рвоты. Также не исключено появление кожной сыпи, зудящих ощущений и отека лица, как проявлений аллергии.
Синупрет в форме раствора для капельного приема содержит этанол, что необходимо учитывать при назначении ребенку и беременным.
Каметон выпускается в форме аэрозоли, оказывает противомикробное, противовоспалительное и слабое обезболивающее действие.
Медикамент не используется в лечении ребенка до пяти лет, а также при наличии индивидуальной непереносимости его компонентов.
Раствор распыляется местно на слизистые носовых проходов. Однократно следует делать по 2-3 распыления. Частота применения может достигать четырех раз в сутки.
Длительность терапевтического курса составляет 6-10 суток. Максимальная продолжительность применения Каметона не должна превышать двух недель. В большинстве случаев Каметон переносится хорошо. Редко наблюдаются признаки аллергической реакции. Она проявляется першением, пекущими, зудящими ощущениями в носоглотке. Также возможен тканевой отек, сухость слизистой носовых проходов, одышка, кожные высыпания.
Солевые растворы считаются оптимальным средством для профилактики и терапии патологий носоглотки. Они отличаются безопасностью и хорошим эффектом. В группу солевых растворов стоит отнести:
Они выпускаются в форме растворов для промывания или капельного введения в носовые проходы. Действие препаратов заключается в:
- увлажнении слизистой;
- очищении внутренней поверхности носа;
- укреплении местной защиты;
- облегчении удаления сухих корок;
- уменьшении вязкости гнойных выделений;
- облегчении носового дыхания.
При использовании раствора с профилактической целью нужно помнить о риске нарушения микрофлоры в носоглотке. В случае превышения рекомендованных доз и частоты применения препарата повышается риск изменения количественного состава микроорганизмов, которые обитают в носовых полостях.
В норме они не вызывают заболевание, однако при небольшой иммуносупрессии возможно развитие воспалительного процесса. Теоретически можно выделить одно противопоказание. Оно касается индивидуальной непереносимости.
При использовании раствора для капельного дозирования взрослым рекомендуется ежедневно по две капли до четырех раз. Длительность курса — 4 недели.
Растворы в форме спрея можно применять по два распыления до четырех раз в сутки.
Случаи передозировки не регистрировались. Побочные реакции касаются аллергических проявлений.
Основное действующее вещество Риностоп – ксиметазолин. Длительность сосудосуживающего эффекта составляет до 7 часов. Действие препарата направлено на уменьшение тканевого отека, облегчение оттока густой слизи из полостей, а также восстановление назального дыхания.
Рекомендуется по одному распылению трижды в сутки. Для взрослых Риностоп выпускается в форме спрея с концентрацией раствора 0,1%, ребенку следует использовать капли 0,05%.
Средство противопоказано при гиперчувствительности и приеме антидепрессантов. Осторожность нужно соблюдать людям с тяжелыми заболеваниями кардиальной системы, выраженным атеросклеротическим поражением сосудов, аденомой простаты, диабетом.
Иногда наблюдается аллергия, тахикардия, бессонница и сухость слизистой.
Народные средства являются лишь частью комплексного лечения, так как ни одно природное лекарство не может полностью вылечить гнойный насморк.
Вот несколько проверенных рецептов:
- чеснок. Он используется для закапывания носовых ходов и ингаляций. Для приготовления лекарства достаточно очистить, измельчить чеснок, отжать сок, разбавить его 1:2. Капать по две капли трижды. При появлении жжения следует немедленно промыть слизистую кипяченой водой или физраствором. Ингаляции проводятся дважды в сутки путем вдыхания чесночного аромата;
- сок алоэ (разведенный водой 1:1 или в концентрированной форме). Если ранее сок алоэ уже использовался, он капается по две капли дважды в чистом виде;
- 15 г смеси из равного количества мать-и-мачехи, липы, листьев малины следует залить кипятком объемом 280 мл на 20 минут. Как только настой немного охладиться, можно начинать промывание носовых проходов. Процедура повторяется дважды в сутки;
- по 30 г ромашки, зверобоя нужно смешать, залить кипятком объемом 270 мл, подождать четверть часа. Закапывать ежедневно по три капли трижды;
- чистотел (стебли) нужно измельчить, отжать сок. Затем 2 капли сока следует растворить в 180 мл кипяченой воды, ежедневно промывать носовые проходы трижды.
Мед и свеклу обычно не используют в лечении инфекционного насморка, так как они становятся питательной средой для микробов и способствуют их размножению.
Чтобы правильно подобрать препараты для лечения гнойного насморка, нужно учитывая причину, особенности течения заболевания, а также наличие сопутствующих болезней. Зачастую гнойные сопли – следствие длительно текущего ринита, поэтому нужно своевременно лечить простуду и не допускать осложнений.
Автор: Галактионова Светлана
Зеленые сопли у взрослого Причины появления зеленых соплей. Способы лечения выделений народными средствами, каплями и таблетками.
- Основные причины
- Симптомы
- Чем лечить
- Медицинские препараты
- Народные средства
- Капли
Прозрачные слизистые выделения из носа для взрослого — это вариант нормы. Они предотвращают пересыхание слизистой оболочки. Но если у вас появились зеленые сопли, то это тревожный знак. Чаще всего подобная слизь свидетельствует о воспалительном процессе.
В норме выделения из носа — прозрачные и жидкие. При наличии воспалительных процессов слизь становится густой. Так как в месте воспаления образуются лейкоциты, которые и борются с болезнью, меняется цвет слизи, она приобретает зеленый или желтый окрас.
Причины появления зеленых соплей у взрослых:
- Синусит. Это заболевание носовых пазух. Чаще всего встречается при поражении слизистой оболочки носа бактериями или вирусами. Проще говоря, это осложнение после ОРВИ.
Самое интересное, что зеленые сопли не всегда проявляются. Очень часто нос пациента может быть заложен, но выделений никаких не будет. В таком случае необходимо принять меры по разжижению слизи.
- Хрюканье и храп во время сна. Ночью, когда тело пребывание в горизонтальном положении, сопли могут стекать в носоглотку и вызывать храп.
Существует множество методик и подходов, которые помогают избавиться от зеленых соплей. Выбор той или иной тактики зависит от причин, которые вызвали появление слизи. В некоторых случаях после лечения вируса выделения из носа пропадают, тогда особого лечения не требуется.
В некоторых случаях сопли свидетельствуют о серьезной инфекции. Довольно редко, но зеленые и густые выделения из носа могут говорить о менингококковой инфекции. В такой ситуации необходимо принимать антибактериальные препараты.
Обзор таблеток от зеленых соплей:
- Лоратадин. Это антигистаминный препарат. При наличии зеленых соплей его назначают для того, чтобы снять отек слизистой. При этом сосуды сужаются, количество слизи уменьшается. Она намного легче покидает носовые ходы. Препарат — недорогой и достаточно эффективный. Применяется в комплексе с местными лекарственными средствами.
Народная медицина предлагает огромное количество рецептов, которые помогут устранить зеленые сопли. Самое интересное, что все лекарства полностью безопасные и не вызывают побочных эффектов.
Рецепты народной медицины для лечения зеленых густых соплей у взрослого:
- Чеснок. Измельчите на терке зубчик чеснока и полученное пюре отбросьте на марлю. Отожмите сок и введите в него 5 мл кипяченой воды. Можно применять очищенную воду. После этого полученный раствор закапывают в каждую ноздрю по 2 капли. Повторять процедуру нужно утром и вечером.
Все капли и отвары для лечения зеленых соплей используются в составе комплексной терапии. Это связано с тем, что одних народных методов может быть недостаточно.
Сейчас в аптеке достаточно большой ассортимент средств для лечения насморка. Причем препараты по своему составу и действию существенно отличаются друг от друга.
Самыми безопасными можно считать растворы изотонической или морской соли. Они реализуются под названием Аквамарис и Хьюмер. Используются они для промывания и закапывания. Помогают вывести бактерии из носа вместе со слизью и делают ее более жидкой.
Обзор капель для лечения зеленых соплей:
- Полидекса. Это достаточно эффективный и серьезный препарат. Он представляет собой сложные капли, которые состоят из гормонов, антибиотиков и антигистаминных веществ. Таким образом, удастся снять отек слизистой оболочки и уничтожить бактерии. Гормоны в составе капель помогают сузить капилляры и уменьшить количество слизи.
Как лечить зеленые сопли — смотрите на видео:
Как видите, несмотря на бактериальное происхождение соплей зеленого цвета у взрослых, с ними достаточно просто справиться. Самое главное, вовремя приступить к лечению и не затягивать процесс. На ранней стадии недуга его можно победить при помощи обычных промываний.
Понравилась статья? Поделитесь ею с друзьями через социальные! Потратив всего 10 секунд своего времени на два клика по кнопке соцсети, Вы поможете нашему проекту. Спасибо!
Как правильно лечить синусит
Лоромакс — средство от хронического насморка
Небольшое количество соплей должно быть в каждом носу. Они вырабатываются слизистой специально. Слизь защищает носовые проходы от попадания в них инфекции. Кроме того, она обеспечивает постоянное увлажнение. Благодаря чему человек чувствует себя значительно комфортнее. Зеленые сопли у взрослого обязательно нужно лечить. Изменение цвета слизи – плохой знак, который обычно указывает на то, что с организмом происходит что-то нехорошее.
- Сосудосуживающие средства. Практически всегда лечение зеленых соплей начинается с применения специальных сосудосуживающих капель и спреев. Это сильные препараты, которые могут вызывать привыкание, поэтому назначать их должен доктор. По этой же причине использовать сосудосуживающую терапию нельзя дольше недели.
- Антигистамины. Если лечение соплей зеленого цвета у взрослого потребовалось из-за аллергии, нельзя будет обойтись без антигистаминных препаратов. Они быстро купируют приступ и устраняют неприятные симптомы.
- Противозастойные лекарства. Такие препараты нужны для разжижения скапливающейся слизи. Выбирать медикамент следует индивидуально, с учетом возраста, состояния здоровья пациента, наличия у него аллергии и сопутствующих заболеваний.
- Антибактериальные препараты. Антибиотики для лечения зеленых соплей у взрослого применяют только тогда, когда к основному заболеванию присоединяется бактериальная инфекция. В любом другом случае они не будут эффективными.
Лучшими медикаментами, которые при зеленых соплях назначаются чаще всего, считаются:
Зачастую народные средства показывают себя даже лучше аптечных препаратов:
- Быстро очистить нос от зеленой слизи помогают промывания с соком алоэ. каланхоэ, лука, отваром череды, дубовой коры.
- Очень эффективны закапывания с соком корня петрушки, свеклы, моркови, герани, чистотела, медовым раствором.
- На начальных этапах помогает обильное питье. Лучше всего пить чай с лимоном и малиновым или смородиновым вареньем.
- Если температура не повышена, разрешается парить ноги, а для рук делать горчичные ванночки.
Сопли вырабатываются слизистой носа. Они необходимы. Их основная функция – защитная. Слизь увлажняет носовые ходы и предотвращает проникновение в них инфекции и пыли. В здоровом организме слизь прозрачная и негустая. Если же сопли зеленеют и загустевают, это говорит о болезни.
Бронхит – заболевание, при котором основной удар приходится на бронхи. Они воспаляются. Начинается сильный кашель. Лечение недуга заключается в устранении воспаления и кашля, соответственно. Но очень часто даже после выздоровления кашель сохраняется.
Когда человек здоров, слизистая носа выделяет бесцветную жидкость. При болезнях секрет становится мутным, а если заболевание прогрессирует – желтым. В каких случаях сопли у взрослого приобретают желтый цвет, и как избавиться от такой проблемы, читайте в нашей статье.
Вы часто вынуждены пить лекарства от изжоги, и чувствуете неприятный привкус во рту? Возможно, недостаточно хорошо работает клапан между пищеводом и желудком. Подробности развития этой патологии, ее симптомы и способ лечения вы найдете в нашей новой статье.
источник
Не все знают, что принимать антибиотики при насморке у взрослых нужно только при наличии в носоглотке бактериальной инфекции. В большинстве случаев лечение насморка с их применением не оправдано, приносит организму больше вреда, чем пользы.
Ринит нередко бывает следствием аллергии, бактериального заражения или проникновения в организм вирусов. Различают острое и хроническое течение болезни. При острой форме возможны осложнения – воспаление околоносовых пазух (гайморовых, клиновидных). Антибиотики прописывают при бактериальном характере заболеваний.
Препараты с противобактериальным действием при легкой заложенности носа не назначают. На вирусы эти препараты не оказывают подавляющего действия. Для лечения ринитов вирусного происхождения применяют обычные сосудосуживающие капли для закапывания в нос и оксолиновую мазь для нанесения ее на слизистую.
Ослабленным людям назначают интерфероны и прием противовирусных препаратов. Для снятия симптомов болезни (температура, отек слизистой) врач назначает симптоматическую терапию с применением жаропонижающих средств, антигистаминных (противоаллергических) лекарств, физиотерапии:
На всем протяжении болезни показаны солевые промывания. Для детей и взрослых в аптеках продают специальные препараты для снятия отеков, такие как «Долфин», «Аквалор». При выявлении бактериальной природы ринита или синусита оправдан прием новейших препаратов с антибактериальным действием.
Антибиотики при рините не снимают отечность, не устраняют чувство заложенности в носовых пазухах. Их прямое назначение – уничтожение вредоносных бактерий, останавливают процесс их размножения. Заметное облегчение больной ощущает из-за того, что антибиотиками удаляют причину болезни.
Препараты бывают синтетические или изготовленные из природных материалов. По действию, которое они оказывают на вредные бактерии, их разделяют на две группы:
- Группа первая – бактерицидные лекарства. Эти лекарства призваны уничтожать патогенные микроорганизмы.
- Вторая группа лекарств – бактериостатические препараты. Их назначение – подавление роста бактерий.
В большинстве случаев врачи прописывают пациентам бактерицидные антибиотики при затяжном насморке. Такая терапия направлена на полную очистку носа от инфекции для восстановления полноценного носового дыхания.
Выделяют антибиотики узкого (местного) и широкого спектра действия. Антибактериальные лекарства с узким спектром действия могут воздействовать на один вид возбудителя.
Новейшие препараты широкого спектра действия универсальны, их можно применять при любых видах бактерий.
Прежде чем назначить узконаправленный антибиотик от насморка, врач отправляет слизь (гной) больного на лабораторный анализ, для выявления вида возбудителя. В лаборатории определяют, какие виды бактерий поселились на слизистой носа (пазух), их чувствительность к активному веществу, входящему в состав лекарства.
Типы препаратов, применяемых при терапии воспалений в носоглотке и пазухах (придаточных):
- пенициллиновые;
- макролидовые;
- фторхинолоновые;
- цефалоспориновые.
Выпускают лекарственные средства разного вида: инъекции, капли, таблетки, спреи. Инъекции назначают в особых случаях, когда инфекционное воспаление, вызванное простудой, распространяется на бронхи, легкие. Заложенный нос обычно лечат антибактериальными спреями, каплями.
Местная антибактериальная терапия оправдана при насморке, носящем затяжной характер, сопровождающийся выделениями гнойного характера и при отсутствии осложнений. Наиболее часто назначают при гнойных выделениях у взрослого и сильной заложенности носа у ребёнка:
- Полидексу;
- Изофру;
- Флуимуцил антибиотик ИТ.
Французский препарат, в его составе два вещества антибактериального действия: неомицин, полимиксин В. Кроме того, в нем содержится фенилэфрин – вещество, уменьшающее отечность и гормон дексаметазон. Лечебное средство за счет своего состава оказывает комплексное воздействие:
- антибактериальное;
- противовоспалительное;
- противоотечное;
- сосудосуживающее.
Назначают «Полидекса» при ринитах любой формы (хронических, острых), синуситах, риносинуситах. Есть противопоказания, средство не рекомендуют использовать пациентам при ряде заболеваний (глаукома, патологиях щитовидной железы, альбуминурии), будущим мамам, кормящим мамам, детям не достигшим 3 летнего возраста.
От насморка взрослым «Полидекса» брызгают 5 раз в день, по одной дозе в каждую ноздрю, детям старше 2,5 лет достаточно 3 раз в сутки.
Изготавливают во Франции, активное вещество (фрамицетин) относится к антибиотикам широкого спектра, оказывает угнетающее действие на разные виды возбудителей. Показанием к применению являются диагнозы:
- бактериальный ринит;
- синусит (без повреждения перегородки);
- риносинусит.
Есть ограничения: возрастные (дети до одного года), непереносимость компонентов. Специалисты не рекомендуют «Изофру» женщинам в период кормления и вынашивания младенца.
Рекомендации по применению «Изофры»:
- взрослые могут закапывать 6 раз за день по одной дозе в каждую ноздрю;
- детям закапывают в носовые ходы не чаще 1 раза за 8 часов.
Ингаляционный антибиотик выпускают в Италии. Применение двойное: закапывание, ингаляции. Это лекарство считается самым эффективным при лечении насморка с бактериальной природой. Препарат комплексного действия (антибактериального, противовоспалительного, муколитического) содержит в составе тиамфеникол (антибиотик), ацетилцистеин (муколитик).
Антибиотик предписывают при выявленной бактериальной инфекции, диагнозах:
Флуимуцил категорически запрещен пациентам с тяжелыми болезнями почек и крови. Нельзя лечить насморк с его помощью беременным женщинам и мамочкам в период грудного вскармливания. Отменяют лечение при появлении у больного признаков непереносимости тиамфеникола или ацетилцистеина. Врачи допускают применять лекарство с осторожностью детям в младшем возрасте (до 3 лет), больным, имеющим хронические болезни (язвах, бронхиальной астме, легочных кровотечениях).
Врач назначает ингаляцию или закапывание. Для ингаляции нужно 0,25 г лекарства. Закапывание проводят 2 раза в сутки по 2 капли в каждый носовой канал.
Норма лекарства для детской ингаляции – 0,125 г. В день допустимо проводить ребенку 2 ингаляции. В ноздри закапывать детям старше 1 года 1-2 капли до 2 раз в течение дня.
Применение антибиотиков системного действия помогает, если воспалены придаточные пазухи. Наблюдаются обильные выделения гнойного характера, головные боли, боли в области лобных и гайморовых пазух, высокая температура (39 и выше). Антибиотики могут потребоваться при резком ухудшении самочувствия больного во время продолжительного лечения (7-14 дней) насморка. Антибиотики при насморке у ребенка назначают в особо тяжелых случаях.
Самые востребованные таблетки против назальной инфекции:
- Эритромицин;
- Мидекамицин;
- Кларитромицин;
- Аугументин;
- Цефодокс.
Нужно отметить особенности применения антибиотиков при лечении гайморитов. Терапия хронических форм заболевания включает применение местных лекарственных форм (спреи, капли антибактериальные). Острый гайморит лечат таблетками:
Сумамед принимают короткими курсами, длительность приема не более 5 дней. Лекарство эффективно при инфекциях различного происхождения. Плюс лекарства − низкий процент побочных эффектов.
Флемоксин Солютаб начинает действовать быстро, нужная концентрация активного вещества в крови наступает спустя 2 часа после приема таблеток. Антибиотик угнетает многие разновидности бактерий.
Авелокс – сильнодействующий препарат, его назначают взрослым пациентам с острой формой инфекционного синусита, действует на все виды бактерий без исключения. Таблетки (инъекции) этого лекарства обычно назначают, если терапия другими лечебными формами не дает положительного результата.
Больному нужна срочная консультация специалиста, если во время употребления антибактериального средства у него наблюдаются проявления следующего характера:
- жидкий стул;
- рвота;
- чувство легкой тошноты;
- сыпь, зуд и другие проявления аллергии;
- плохой аппетит.
Принимая антибиотики при носовой заложенности, нужно строго соблюдать рекомендации лечащего врача. Недопустимо превышать дозировку, прекращать прием до окончания курса. Прекратить лечение назначенным средством можно только при появлении побочных эффектов.
источник
Заболевания носа нередко сопровождаются зелеными соплями, особенно в детском возрасте. Такой симптом является сигналом о присоединении бактериальной инфекции. Окрашивание выделений в зеленый цвет происходит во время разрушения нейтрофилами бактериальных клеток. Для определения возбудителя болезни необходимо сделать бактериальный посев. На основе полученных данных, а также в зависимости от тяжести заболевания врач-отоларинголог может назначить антибиотики при зеленых соплях. Но в некоторых случаях возможно лечение и при помощи других препаратов.
Прием антибиотиков при зеленых выделениях из носа нужен далеко не всегда. Однако существуют ситуации, когда их применение необходимо. К таким случаям относятся:
- подтвержденная бактериальная инфекция, сопровождающаяся выраженным воспалительным процессом;
- зеленые сопли сопровождаются выделением гноя.
Антибиотики нужны для того, чтобы предотвратить дальнейшее распространение болезни и вернуть стерильность пазухам носа. Ведь в воспалительный процесс довольно быстро вовлекаются близлежащие ткани, что чревато развитием серьезных осложнений.
Поэтому при появлении зеленых соплей не стоит затягивать с визитом к врачу и заниматься самолечением. Только специалист сможет поставить диагноз и назначить подходящее лечение.
Выбор антибактериального средства – задача врача. На основе результатов анализов и проведенного осмотра он делает вывод о необходимости приема антибиотика и назначает конкретное средство. Как упоминалось выше, это бывает необходимо при среднем и тяжелом течении болезни. Если заболевание носоглотки проходит в легкой форме, то врачи стараются избегать лишнего применения антибактериальных средств и обходиться более безопасными препаратами.
Именно антибиотики в виде спрея для носа чаще всего используются от зеленых соплей. Наибольшей популярностью пользуются препараты Изофра и Полидекса.
- Изофра содержит фрамицетин, который обладает антибактериальной активностью в отношении основных возбудителей заболевания носоглотки. Спрей отличается хорошей переносимостью и разрешен к использованию с 1 года жизни.
- Полидекса имеет комплексный состав. Препарат содержит одновременно 2 антибиотика (полимиксин и неомицин), сосудосуживающий (фенилэфрин) и гормональный (дексаметазон) компонент. Таким образом спрей не только убивает болезнетворные бактерии, но и снимает воспаление, устраняет отечность, восстанавливает носовое дыхание и способствует свободному оттоку соплей.
- Нельзя не упомянуть о каплях Сульфацил. Они принадлежат к сульфаниламидным препаратам, однако проявляют антибактериальный эффект. Может насторожить тот факт, что капли предназначены для глаз, но они отлично справляются с зелеными выделениями из носа и применяются с этой целью уже многие годы.
Одни лишь зеленые выделения не служат причиной назначения антибиотиков для приема внутрь. Такие лекарства применяются только при серьезных бактериальных заболеваниях носоглотки.
Препаратами первой линии являются пенициллины. Они достаточно эффективны против большинства болезнетворных микробов и отличаются хорошей переносимостью. Наиболее часто применяется Амоксициллин либо его усиленная клавулановой кислотой форма:
Если эффективности пенициллинов недостаточно, то назначают представителя цефалоспоринового ряда. Эти антибиотики обладают действенностью в отношении большего числа патологической микрофлоры и также довольно хорошо переносятся пациентами. Их применение невозможно при наличии аллергии на антибиотики-пенициллины из-за сходства строения, что является причиной одинаковой реакции организма на их прием. Представители:
В случае непереносимости препаратов из первых двух групп или их неэффективности назначаются антибиотики-макролиды. Они проявляют выраженное антибактериальное действие в отношении наиболее распространенных возбудителей заболеваний носоглотки. Характерной чертой этих средств является наличие умеренных противовоспалительных и иммуномодулирующих свойств. Представители:
В особо сложных случаях могут применяться препараты из групп фторхинолонов, аминогликозидов, карбапенемов и тетрациклинов.
Один из самых эффективных методов быстро избавиться от зеленых соплей – промывание носа. Благодаря этой процедуре носовые ходы и пазухи освобождаются от скопившихся там выделений и гноя, а также болезнетворных бактерий. При этом заметно облегчается носовое дыхание, устраняется отечность слизистой и улучшается действие других лекарственных средств.
Для промывания могут быть использованы специальные солевые растворы в виде капель и спреев, физиологический раствор натрия хлорида либо же раствор морской соли. Кроме этого, применяются и другие растворы для промывания носа, обладающие антисептическими, противовоспалительными, противомикробными, регенерирующими и другими свойствами. Примеры таких препаратов:
Применение сосудосуживающих препаратов необходимо при выраженной отечности слизистой и заложенности носа. Такие препараты позволяют устранить эти симптомы, восстановить дыхание носом, облегчить отток содержимого пазух и улучшить действенность других средств для местного применения.
Выбор сосудосуживающих капель и спреев чрезвычайно велик. В любой аптеке представлены десятки наименований таких препаратов, что позволяет выбрать подходящий препарат для каждого пациента. Только перед приобретением необходимо проконсультироваться с врачом. Возможно назначение:
- Галазолина,
- Виброцила,
- Називина,
- Риназолина,
- Отривина,
- Тизина,
- Назола и др.
Чтобы избавиться от скопления слизи и очистить пазухи от зеленых соплей и гноя, могут быть назначены муколитические средства. Наиболее распространено использование спрея Ринофлуимуцил. Он оказывает муколитическое, антиоксидантное, противовоспалительное и сосудосуживающее действие. Удобен спрей тем, что практически не попадает в кровоток и может применяться с 2-летнего возраста.
В более сложных случаях возможно применение муколитиков внутрь. Среди таких средств, пожалуй, наиболее известен Синупрет. В составе этого препарата содержатся вытяжки из лекарственных растений. Он действует достаточно мягко и эффективно. Помимо муколитического и секретолитического действия Синупрет проявляет противовоспалительные, иммуностимулирующие и противовирусные свойства.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Вопрос о необходимости применения антибиотиков при ангине должен решаться индивидуально в каждом конкретном случае на основании следующих факторов:
- Возраст человека, заболевшего ангиной;
- Вид ангины – вирусная (катаральная) или бактериальная (гнойная – фолликулярная или лакунарная);
- Характер течения ангины (доброкачественное или с тенденцией к развитию осложнений.
Это означает, что для того, чтобы принять решение о необходимости применения антибиотиков при ангине, следует точно установить возраст больного, определить вид инфекции и характер ее течения. Установление возраста больного каких-либо проблем не составляет, поэтому подробно остановимся на двух других факторах, от которых зависит, нужно ли принимать антибиотики для лечения ангины в каждом конкретном случае.
Итак, для решения вопроса о необходимости приема антибиотиков необходимо определить, является ли ангина вирусной или бактериальной. Дело в том, что вирусная ангина встречается в 80 — 90% случаев и не требует применения антибиотиков. А бактериальная ангина встречается только в 10 – 20% случаев, и именно она требует лечения антибиотиками. Поэтому очень важно уметь отличать вирусную и бактериальную ангину.
Вирусная ангина проявляется следующими симптомами:
- Боль в горле сочетается с заложенностью носа, насморком, першением в горле, кашлем и иногда язвочками на слизистой оболочке полости рта;
- Ангина началась без температуры или на фоне ее повышения не более, чем до 38,0 o С;
- Горло просто красное, покрытое слизью, но без гноя на миндалинах.
Бактериальная ангина проявляется следующими симптомами:
- Заболевание началось с резкого повышения температуры до 39 – 40 o С, одновременно с которой появились боли в горле и гной на миндалинах;
- Одновременно или вскоре после болей в горле появились боли в животе, тошнота и рвота;
- Одновременно с болью в горле увеличились шейные лимфатические узлы;
- Через неделю после начала ангины у человека начали шелушиться ладони и пальцы;
- Одновременно с гнойной ангиной появилась мелкая красная сыпь на коже (в этом случае человек заболел скарлатиной, которая также лечится антибиотиками, как и бактериальная ангина).
То есть, вирусная ангина сочетается с другими симптомами ОРВИ, такими, как кашель, насморк и заложенность носа, и при ней никогда не бывает гноя на миндалинах. А бактериальная ангина никогда не сочетается с кашлем или насморком, но при ней всегда имеется гной на миндалинах. Благодаря таким четким признакам, отличить вирусную ангину от бактериальной можно в любых условиях даже без проведения специальных лабораторных анализов.
Вторым важным фактором, от которого зависит, нужно ли принимать антибиотики при ангине в данном конкретном случае, является характер течения заболевания. В этом случае необходимо определить, протекает ли ангина благоприятно (без осложнений) или же у человека начали развиваться осложнения. Признаками начала осложнений ангины, требующих применения антибиотиков, являются следующие симптомы:
- Через некоторое время после начала ангины появились боли в ухе;
- Состояние по мере течения болезни ухудшается, а не улучшается;
- Боль в горле по мере течения заболевания усиливается;
- С одной стороны горла появилась заметная выпуклость;
- Появились боли при поворачивании головы в сторону и при открывании рта;
- Через 2 – 3 дня применения антибиотиков состояние не улучшилось;
- Боль в горле и температура тела выше 38 o С держатся дольше 7 – 10 дней;
- На любой день течения ангины появились боли в груди, головные боли, а также боли в одной половине лица.
Если у человека появились какие-либо вышеперечисленные симптомы, то это свидетельствует о развитии осложнений, а, значит, ангина протекает неблагоприятно и требует лечения антибиотиками в обязательном порядке. В противном случае, когда ангина протекает благоприятно, антибиотики применять не нужно.
Опираясь на все вышеуказанное, приведем ситуации, в которых нужно и не нужно применять антибиотики при ангине людям разного возраста.
С точки зрения необходимости применения антибиотиков при ангине все люди старше 15 лет, вне зависимости от пола, считаются взрослыми.
Во-первых, если ангина вирусная и протекает благоприятно, то антибиотики применять не нужно вне зависимости от возраста заболевшего. То есть, если ребенок или взрослый заболел вирусной ангиной, которая протекает благоприятно, без появления признаков осложнений, то никому из них не следует применять антибиотики для лечения. В таких случаях ангина пройдет самостоятельно в течение 7 – 10 дней. Оправданно только обильное питье и использование симптоматических средств, облегчающих боли в горле и снижающих температуру.
Однако если при вирусной ангине у взрослого или ребенка появились признаки развития осложнений, то следует как можно скорее начать применение антибиотиков. Но не следует пить антибиотики для «профилактики» осложнений, поскольку это неэффективно. Нужно начинать прием антибиотиков при вирусной ангине только тогда, когда появились признаки осложнений.
Во-вторых, если ангина бактериальная (гнойная) , то необходимость применения антибиотиков определяется возрастом заболевшего и характером течения заболевания.
Если гнойная ангина развилась у взрослого или подростка старше 15 лет, то применять антибиотики нужно только при появлении признаков осложнений, указанных выше. Если же ангина у людей старше 15 лет протекает благоприятно, то антибиотики использовать не нужно, поскольку инфекция пройдет и без их применения. Доказано, что антибиотики сокращают длительность течения неосложненной бактериальной ангины у людей старше 15 лет только на 1 день, поэтому их применение рутинно, во всех случаях нецелесообразно. То есть, все люди старше 15 лет должны применять антибиотик при ангине только в том случае, если появились признаки осложнений, перечисленные выше.
Беременные женщины и кормящие матери должны принимать антибиотик при ангине в тех же случаях, что и другие взрослые люди, то есть, только при развитии осложнений со стороны ушей, дыхательных и ЛОР-органов.
С точки зрения необходимости применения антибиотиков при ангине все люди младше 15 лет вне зависимости от пола считаются взрослыми.
Если у ребенка любого возраста младше 15 лет развилась вирусная ангина, то применять антибиотики для ее лечения не нужно. При вирусной ангине начинать прием антибиотиков нужно только в том случае, если появились признаки осложнений на уши, дыхательные и другие ЛОР-органы.
Если у ребенка в возрасте 3 – 15 лет развилась гнойная ангина, то в обязательном порядке необходимо применять антибиотики для ее лечения. У детей данной возрастной категории необходимость применения антибиотиков при гнойной ангине связана не с лечением самого заболевания, а с профилактикой возможных тяжелых осложнений на сердце, суставы и нервную систему.
Дело в том, что бактериальная ангина у детей младше 15 лет очень часто дает осложнения в виде инфицирования суставов, сердца и нервной системы, вызывая гораздо более тяжелые заболевания, такие, как ревматизм, артриты и PANDAS-синдром. А применение антибиотиков при таких ангинах у детей младше 15 лет позволяет практически на 100% предотвратить развитие указанных осложнений со стороны сердца, суставов и нервной системы. Именно для профилактики тяжелых осложнений у детей младше 15 лет следует обязательно применять антибиотик при гнойной ангине.
Причем с целью профилактики осложнений бактериальной ангины на сердце, суставы и нервную систему не обязательно начинать прием антибиотиков с первого дня развития инфекции. Как показали исследования и клинические испытания, осложнения бактериальной ангины у детей эффективно профилактируются, если прием антибиотиков начат до 9 дня включительно от начала заболевания. Это означает, что не поздно начать давать ребенку антибиотики во 2, 3, 4, 5, 6, 7, 8 и 9 дни после начала ангины.
Что касается ангин у детей младше 3 лет, то у них следует применять антибиотики только при наличии гноя на миндалинах или при развитии осложнений на уши, дыхательные и ЛОР-органы. Поскольку у детей младше 3 лет гнойных бактериальных ангин практически не бывает, то, фактически, применять у них антибиотики для лечения воспаления миндалин следует только при развитии осложнений со стороны дыхательных и ЛОР-органов.
Таким образом, антибиотики при ангине у людей любого возраста и пола следует применять только в следующих случаях:
- Гнойная (фолликулярная или лакунарная) ангина даже с благоприятным течением у детей в возрасте 3 – 15 лет;
- Развитие осложнений ангины на уши, дыхательные и ЛОР-органы у людей старше 15 лет;
- Осложнения ангины на уши, дыхательные и ЛОР-органы у детей младше 3 лет.
Если фолликулярная или лакунарная ангина развилась у человека старше 15 лет, то применять антибиотики для ее лечения нужно только в тех случаях, когда появляются признаки осложнений на уши, дыхательные и ЛОР-органы. То есть, если гнойная ангина у любого человека старше 15 лет вне зависимости от пола протекает благоприятно, без осложнений на уши и другие ЛОР-органы, то применять антибиотики для ее лечения не нужно. В таких ситуациях антибиотики практически бесполезны, поскольку не уменьшают риска осложнений на уши и ЛОР-органы и не ускоряют процесс выздоровления.
Соответственно, у людей старше 15 лет обоего пола применять антибиотики при гнойной ангине нужно только при развитии осложнений на уши, дыхательные и ЛОР-органы. Учитывая данное правило о применении антибиотиков при гнойной ангине у лиц старше 15 лет, необходимо уметь отличать благоприятное течение инфекции от развития осложнений. Для этого нужно знать признаки начала осложнений, при которых нужно принимать антибиотики. Итак, симптомами осложнений фолликулярной или лакунарной ангины на уши, дыхательные и ЛОР-органы, при появлении которых нужно начинать прием антибиотиков, являются следующие:
- Появилась боль в ухе;
- Через 2 – 4 дня после начала ангины самочувствие ухудшилось;
- Боль в горле усилилась;
- При осмотре горла на одной из его сторон видна заметна выпуклость;
- Появилась боль при открывании рта или поворачивании головы вправо или влево;
- Через 2 – 3 дня применения антибиотиков состояние не улучшилось;
- Боль в горле и температура тела выше 38 o С держатся дольше 7 – 10 дней;
- Появились боли в груди, головные боли, а также боли в одной половине лица.
Любой из вышеперечисленных симптомов свидетельствует о развитии осложнений гнойной ангины, при которых нужно обязательно начинать принимать антибиотики. Если же указанные симптомы отсутствуют у человека старше 15 лет, болеющего гнойной ангиной (фолликулярной или лакунарной), то принимать антибиотики не нужно.
Если гнойная ангина (фолликулярная или лакунарная) развилась у ребенка любого пола в возрасте от 3 до 15 лет, то для ее лечения нужно обязательно применять антибиотики вне зависимости от наличия осложнений на уши, дыхательные и ЛОР-органы.
Дело в том, что в данном возрасте гнойная ангина может давать гораздо более тяжелые осложнения по сравнению с отитами, абсцессами и другими, свойственными взрослым старше 15 лет, поскольку из-за несовершенства лимфоидной ткани патогенные бактерии из миндалин могут проникать с током крови и лимфы в почки, сердце, суставы и центральную нервную систему, вызывая в них воспалительные процессы, очень трудно поддающиеся лечению и, зачастую, становящиеся причиной хронических заболеваний указанных органов.
Если патогенный микроорганизм, спровоцировавший гнойную ангину, попадает в почки, то он вызывает гломерулонефрит, исходом которого часто является острая почечная недостаточность с переходом в хроническую. Если же микроб попадает в сердце, то он вызывает воспалительный процесс в тканях клапанов и перегородок между камерами, который длится годами, вследствие чего структуры сердца изменяются и формируются пороки. От момента попадания микроба-возбудителя гнойной ангины в сердце до развития порока проходит от 20 до 40 лет. И человек уже во взрослом возрасте сталкивается с последствиями перенесенной в детстве гнойной ангины, которыми являются ревматические пороки сердца.
При попадании микроба из миндалин в суставы развивается острый артрит, который через некоторое время проходит, но создает благоприятную почву для заболеваний суставов в будущем. А при попадании микроба из миндалин в ЦНС развивается PANDAS-синдром, характеризующийся резким снижением эмоциональной устойчивостии когнитивных функций (память, внимание и др.), а также появлением спонтанных неконтролируемых движений и действий, например, непроизвольного мочеиспускания, дергания языка и т.д. У некоторых детей PANDAS-синдром полностью проходит в течение 6 – 24 месяцев, а у других в той или иной степени выраженности остается на долгие годы.
Таким образом, у детей 3 – 15 лет наиболее опасными при гнойной ангине являются осложнения на почки, сердце, суставы и нервную систему, а не на уши, дыхательные и ЛОР-органы. Соответственно, лечение ангины должно быть направлено не столько на саму инфекцию, которая в большинстве случаев проходит самостоятельно без специальной терапии, сколько на предупреждение данных осложнений со стороны сердца, суставов и ЦНС. И именно на профилактику указанных тяжелых осложнений и направлено обязательное применения антибиотиков при гнойной ангине у детей 3 – 15 лет.
Дело в том, что применение антибиотиков при гнойной ангине у детей 3 – 15 лет позволяет практически до нуля снизить риск развития указанных тяжелых осложнений на сердце, суставы и нервную систему. Поэтому врачи считают необходимым в обязательном порядке давать антибиотики детям 3 – 15 лет при гнойной ангине.
Необходимо знать, что профилактика и снижение риска тяжелых осложнений достигаются при начале применения антибиотиков не только с первого дня развития ангины. Так, в ходе исследований и клинических наблюдений было установлено, что профилактика осложнений является эффективной, если антибиотики начали давать ребенку до 9 дня включительно от начала ангины. То есть, чтобы предотвратить осложнений на сердце, суставы и ЦНС, можно начинать давать ребенку антибиотики в 1, 2, 3, 4, 5, 6, 7, 8 и 9 дни от начала ангины. Более позднее начало применения антибиотиков является уже неэффективным для предотвращения осложнений на сердце, суставы и ЦНС.
Если родители по каким-либо причинам не желают применять антибиотики при гнойной ангине у ребенка 3 – 15 лет, несмотря на высокий риск осложнений на сердце, суставы и ЦНС, то они могут этого и не делать. Однако если у ребенка появятся признаки осложнений со стороны ушей, дыхательных и ЛОР-органов (усиление боли в горле, ухудшение самочувствия, появление боли в ухе, груди, половине лица и т.д.), то следует обязательно прибегнуть к применению антибиотиков.

Если ангина бактериальная (гнойная), то ребенку в возрасте 3 – 15 лет следует начать давать антибиотики как можно раньше. Однако если не удалось начать применение антибиотиков с первых дней ангины, то этом можно сделать до 9 дня включительно от начала инфекционного заболевания. То есть, при гнойной ангине ребенку 3 – 15 лет можно начинать давать антибиотики с 1, 2, 3, 4, 5, 6, 7, 8 и 9 дней заболевания.
Взрослым старше 15 лет при гнойной ангине применять антибиотики нужно только при появлении признаков осложнений со стороны ушей, дыхательных и других ЛОР-органов. То есть, если у человека старше 15 лет при гнойной ангине отсутствуют признаки осложнений, то применять антибиотики вовсе не нужно.
Поскольку в 90 – 95% случаев бактериальная ангина или осложнения вирусной провоцируются бета-гемолитическим стрептококком группы А или стафилококками, то для лечения необходимо применять антибиотики, губительно действующие на данные бактерии. В настоящее время губительны в отношении бета-гемолитических стрептококков и стафилококков, а соответственно, эффективны для лечения ангины, следующие группы антибиотиков:
- Пенициллины (например, Амоксициллин, Ампициллин, Амоксиклав, Аугментин, Оксациллин, Ампиокс, Флемоксин и др.);
- Цефалоспорины (например, Цифран, Цефалексин, Цефтриаксон и др.);
- Макролиды (например, Азитромицин, Сумамед, Рулид и др.);
- Тетрациклины (например, Доксициклин, Тетрациклин, Макропен и др.);
- Фторхинолоны (например, Спарфлоксацин, Левофлоксацин, Ципрофлоксацин, Пефлоксацин, Офлоксацин и др.).
Препаратами выбора при гнойной ангине являются антибиотики из группы пенициллинов. Поэтому при отсутствии у человека аллергии на пенициллины при гнойной ангине в первую очередь всегда нужно применять пенициллиновые антибиотики. И только если они оказались неэффективны, можно переходить на использование антибиотиков других указанных групп. Единственной ситуацией, когда лечение ангины нужно начинать не пенициллинами, а цефалоспоринами, является ангина, протекающая очень тяжело, с высокой температурой, сильным отеком горла и выраженными явлениями интоксикации (головная боль, слабость, ознобы и т.д.).
Если же цефалоспорины или пенициллины оказались неэффективными или у человека имеется аллергия на антибиотики данных групп, то для лечения ангины следует применять макролиды, тетрациклины или фторхинолоны. При этом при ангине средней и легкой тяжести следует применять антибиотики из групп тетрациклинов или макролидов, а при тяжелом течении инфекции – фторхинолоны. Причем следует иметь ввиду, что макролиды обладают большей эффективностью по сравнению с тетрациклинами.
Таким образом, можно заключить, что при тяжелом течении ангины применяют антибиотики из групп цефалоспоринов или фторхинолонов, а при легком и среднетяжелом – макролиды, пенициллины или тетрациклины. При этом препаратами выбора являются антибиотики из групп пенициллинов и цефалоспоринов, первые из которых оптимальны для лечения ангины средней и легкой степени тяжести, а вторые – при тяжелом течении инфекции. Если пенициллины или цефалоспорины неэффективны или их применять нельзя, то оптимально использовать антибиотики из групп фторхинолонов для тяжелой ангины и макролиды – для легкой и средней степеней тяжести. Применения тетрациклинов по возможности необходимо избегать.
При гнойной ангине или при осложнениях инфекции любые антибиотики необходимо принимать 7 – 14 дней, а оптимально – 10 дней. Это означает, что любой антибиотик нужно принимать в течение 10 дней вне зависимости от того, с какого дня от момента появления ангины была начата антибиотикотерапия.
Единственным исключением является антибиотик Сумамед, который нужно принимать всего 5 дней. Остальные антибиотики нельзя принимать менее 7 дней, поскольку при более коротких курсах антибиотикотерапии могут погибать не все патогенные бактерии, из которых впоследствии формируются устойчивые к действию антибиотика разновидности. Из-за формирования таких устойчивых к антибиотикам разновидностей бактерий последующие ангины у этого же человека будут очень плохо поддаваться лечению, вследствие чего придется применять препараты с широким спектром действия и высокой токсичностью.
Также нельзя применять антибиотик при ангине дольше 14 дней, поскольку если препарат не привел к полному излечению в течение 2 недель, то это означает, что он недостаточно эффективен в данном конкретном случае. В такой ситуации нужно провести дополнительное обследование (посев отделяемого из горла с определением чувствительности к антибиотикам), на основании результатов которого подобрать другой препарат, к которому у возбудителя ангины имеется чувствительность.
У детей различного возраста можно применять следующие антибиотики:
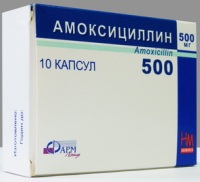
- Амоксициллин (Амоксициллин, Амосин, Грамокс-Д, Оспамокс, Флемоксин Солютаб, Хиконцил) – с рождения;
- Амоксициллин + клавулановая кислота (Амовикомб, Амоксиклав, Аугментин, Верклав, Кламосар, Ликлав, Фибелл, Флемоклав Солютаб, Экоклав) – с 3 месяцев или с рождения;
- Ампициллин – с 1 месяца;
- Ампиокс – с 3 лет;
- Ампициллин+Оксациллин (Оксамп, Оксампицин, Оксамсар) – с рождения;
- Бензилпенициллин (Бензилпенициллин, Бициллин-1, Бициллин-3 и Бициллин-5) – с рождения;
- Оксациллин – с 3 месяцев;
- Феноксиметилпенициллин (Феноксиметилпенициллин, Стар-Пен) – с 3 месяцев;
- Оспен 750 – с 1 года.
2.Цефалоспорины:
- Цефазолин (Золин, Интразолин, Лизолин, Нацеф, Оризолин, Орпин, Тотацеф, Цезолин, Цефамезин) – с 1 месяца;
- Цефалексин (Цефалексин, Экоцефрон) – с 6 месяцев;
- Цефтриаксон (Азаран, Аксоне, Бетаспорин, Биотраксон, Ифицеф, Лендацин, Лифаксон, Лораксон, Медаксон, Мовигип, Офрамакс, Роцеферин, Роцефин, Стерицеф, Терцеф, Тороцеф, Триаксон, Хизон, Цефаксон, Цефатрин, Цефограм, Цефсон, Цефтриабол, Цефтриаксон) – для доношенных детей с рождения, а для недоношенных с 15 дня жизни;
- Цефтазидим (Бестум, Вицеф, Лоразидим, Орзид, Тизим, Фортазим, Фортоферин, Фортум, Цефзид, Цефтазидим, Цефтидин) – с рождения;
- Цефоперазон (Дардум, Медоцеф, Мовопериз, Операз, Цеперон, Цефобид, Цефоперабол, Цефоперазон, Цефоперус, Цефпар) – с 8 дня жизни;
- Цефотаксим (Интратаксим, Кефотекс, Клафобрин, Клафоран, Лифоран, Оритакс, Оритаксим, Резибелакта, Такс-о-бид, Талцеф, Тарцефоксим, Цетакс, Цефабол, Цефантрал, Цефосин, Цефотаксим) – с рождения, в том числе недоношенным детям.
3.Макролиды:
- Эритромицин (Эомицин, Эритромицин) – с рождения;
- Азитромицин (инъекции Сумамед и АзитРус) – с момента, когда масса тела ребенка будет больше 10 кг;
- Азитромицин (суспензия для приема внутрь Зитроцин, Хемомицин, Экомед) – с 6 месяцев;
- Макропен в виде суспензии для приема внутрь – с рождения;
- Спирамицин (Спирамисар, Спиромицин-Веро) – с момента, когда масса тела ребенка становится более 20 кг;
- Рокситромицин (Кситроцин, Ремора, Роксептин, РоксиГексал, Рокситромицин, Роксолит, Ромик, Рулид, Рулицин, Элрокс, Эспарокси) – с 4 лет.
4.Тетрациклины:
- Миноциклин – с 8 лет.
В данном списке сначала указаны международные названия, затем рядом в скобках приведены коммерческие наименования препаратов, под которыми они продаются. После этого указан возраст, начиная с которого можно применять перечисленные антибиотики у детей.
Следует помнить, что фторхинолоны нельзя применять для детей младше 18 лет, а остальные антибиотики, как правило, можно использовать с 12 или 14 лет.
Антибиотики для лечения ангины из различных групп, предназначенные для взрослых, отражены в таблице.
| Пенициллины | Цефалоспорины | Макролиды | Фторхинолоны | Тетрациклины |
| Амоксициллин: Амоксициллин Амосин Оспамокс Флемоксин Солютаб Хиконцил Экобол | Цефалексин | Эритромицин: Эомицин Эритромицин | Левофлоксацин: Глево Лебел Левостар Левотек Левофлокс Левофлоксацин Лефлобакт Лефокцин Маклево ОД-Левокс Ремедиа Таваник Танфломед Флексид Флорацид Хайлефлокс Элефлокс Эколевид | Миноциклин |
| Экоцефрон | ||||
| Кларитромицин: Арвицин Клабакс Кларбакт Кларексид Кларитромицин Кларицин Кларицит Кларомин Класине Клацид Клеримед Коатер Сейдон-Сановель Лекоклар Фромилид Экозитрин | ||||
| Амоксициллин + клавулановая кислота: Амоксиклав Аугментин Арлет Бактоклав Медоклав Панклав Ранклав Рапиклав Флемоклав Солютаб Экоклав | ||||
| Ломефлоксацин: Ксенаквин Ломацин Ломефлоксацин Ломфлокс Лофокс | ||||
| Азитромицин: Зимбактар Киспар СР-Кларен Сумамед Макропен Азивок Азимицин Азитрал Азитрокс Азитромицин Азитроцин АзитРус Азицид Зи-фактор Зитролид Сумаклид Сумамецин Сумамокс Суматролид Солютаб Тремак-Сановель Хемомицин Экомед Зитноб Суматролид Солюшн | ||||
| Ампициллин: Ампициллин Стандациллин | ||||
| Ампициллин + Оксациллин: Ампиокс Оксамп | Норфлоксацин: Локсон-400 Нолицин Норбактин Норилет Нормакс Норфацин Норфлоксацин | |||
| Оксациллин | ||||
| Феноксиметилпе- ницилллин | ||||
| Офлоксацин: Джеофлокс Заноцин Зофлокс Офло Офлокс Офлоксацин Офлоксин Офломак Офлоцид Таривид Тариферид | ||||
| Ципрофлоксацин: Ифиципро Квинтор Проципро Цепрова Циплокс Ципраз Ципрекс Ципринол Ципробай Ципробид Ципродокс Ципролет Ципронат Ципропан Ципрофлоксацин Цифран | ||||
| Джозамицин: Вильпрафен Вильпрафен Солютаб | ||||
| Спирамицин: Ровамицин Спирамисар Спирамицин-Веро | ||||
| Рокситромицин: Кситроцин Ремора Роксептин РоксиГексал Рокситромицин Роксолит Ромик Рулид Рулицин | ||||
| Мидекамицин: Макропен |
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
