Гайморит – острое или хроническое воспаление слизистой Гайморовых пазух. Такое заболевание требует обязательного врачебного контроля, иначе возможно возникновение осложнений. Обычно осложнения гайморита у взрослых возникают при низком иммунном статусе организма, неадекватном или запоздалом лечении.
Все осложнения можно разделить на две группы: внутричерепные, то есть будут страдать органы, находящиеся и в полости черепа, и внечерепные.
- Хронизация процесса. Хронический гайморит представляет собой постоянное течение заболевания с периодами ремиссий и рецидивов. Примерно у 30% больных острым гайморитом, он переходит в хроническую фазу.
- Осложнения на глаза после гайморита: воспаление глазных оболочек – кератит, блефарит, конъюнктивит, параорбитальный абсцесс, тромбоз сосудов орбиты, флегмона орбиты. Протекать глазные осложнения после гайморита могут в двух формах – катаральной и гнойной. При этом будут наблюдаться покраснение конъюнктивы, повышение чувствительности глаз к свету, боль при нажатии на орбиту, чувство рези, инородного тела в глазу, отек век, экзофтальм, ограничение подвижности глаз.
- Осложнения на уши после гайморита: среднийотит, тимпанит. Протекают эти осложнения гайморита обычно в гнойной форме. Симптомы специфичны – сильная головная боль, боль в ушах, заложенность ушей, чувство давления в ушах, снижение слуха.
- Поражение других пазух – фронтит, этмоидит, синусит. Симптомы проявления будут такими же как и при остром гайморите.
- Менингит – самое грозное и тяжелое осложнение гайморита, нередко заканчивающееся летальным исходом. Сложность лечения менингита заключается в наличии гематоэнцефалического барьера, через который способны проникнуть большинство бактерий, в том числе и вызывающие гайморит. Но при этом далеко не все лекарственные препараты способны этот барьер преодолеть.
Клиника менингита также довольно специфична: интенсивная, постоянная головная боль, лихорадка, светобоязнь, нарушение сознания и ориентировки во времени и пространстве, тошнота и рвота.
Подтвердить наличие менингита, возникшего как осложнение после гайморита, могут положительные менингеальные симптомы: ригидность затылочных мышц, симптом Кернига, симптом Гиллена, верхний и нижний симптомы Брудзинского.
- Поражение легких – пневмония, бронхит, эмпиема плевры, плеврит, инфаркт легкого.
- Поражение сердца – инфекционный эндокардит, острая ревматическая лихорадка, миокардит.
- Поражение суставов – артрит, ревматизм.
- Поражение органов мочеполовой системы – пиелонефрит, цистит. Эти внечерепные осложнения гайморита встречаются крайне редко, обычно возникают у людей с низким иммунным ответом и отсутствием лечения.
- Сепсис – это самое тяжелое осложнения воспаления Гайморовых пазух. Возникает сепсис при попадании инфекционных токсинов в кровь, в результате чего происходит интоксикация всего организма. Такое состояние встречается часто при гайморите и требует незамедлительного лечения в реанимационном отделении.
Чтобы избежать таких страшных и неприятных осложнений после гайморита, нужно вовремя начать правильное лечение заболевания и придерживаться рекомендаций врача.
Синусит – это воспалительный процесс, затрагивающий носовую полость. Недуг развивается как самостоятельно, так и на запущенных стадиях гриппа, острой респираторной вирусной инфекции, скарлатины.
- Фронтит – затрагивает лобные полости. Проявляется дискомфортом и отечностью вокруг глаз, тяжелым дыханием, насморком с обильным выделением слизи. Клинические формы нередко обладают стертыми, неявными симптомами. Из всех признаков может присутствовать только тяжесть и боль, расходящаяся от лба по всей голове. Фронтит особенно опасен внутричерепными осложнениями, среди которых абсцесс мозга и менингит.
В медицинской практике принято выделять два варианта развития синусита:
- Острый. Причина появления – ОРВИ. Возникает как осложнение после присоединения к основному диагнозу бактериальной инфекции. Одно из свойств этой формы – ярко выраженные симптомы. Это отечность, потеря обоняния, повышение температуры и сильная утомляемость.
Чаще всего развитие болезни провоцирует ринит, оставленный без терапии или в запущенной форме. Помимо этого вызвать появление первых сигналов, свидетельствующих о воспалении, может простуда или аллергия.
Если говорить об острой форме заболевания, то первым делом у пациента проявляются самые болезненные признаки. Если вы заметили у себя наличие воспалительного процесса, немедленно обратитесь к доктору для начала лечения.
- Временная или полная потеря обоняния.
Воспаление, начавшееся в носу, может перекинуться и на другие области. В результате может развиться менингит, зачастую приводящий к летальному исходу. Вероятность патологических изменений при недолеченном или оставленном без внимания заболевании высока, поскольку полость, в которой находится мозг, отделяется от лобных, клиновидных и решетчатых отделов тонкой костью. Это единственная преграда, которую без труда преодолевают возбудители инфекции – вирусы и бактерии.
- Аскорбиновая кислота активирует гуморальное звено иммунитета
- Курс приема —
- Доказанный клинический эффект
- Уникальная формула Цитовир-3® включает бендазол гидрохлорид (дибазол)
Обязательное условие для всех пациентов одно: терапия должна согласовываться со специалистом и проводиться под его наблюдением.
Также врачи рекомендуют использовать препараты комбинированного действия. Они содержат сразу несколько активных веществ, обладающих следующими свойствами:
Во время проведения процедуры доктор использует специальный медицинский шпатель для того, чтобы добраться до пазух через хрящи. Далее вводится дезинфицированная хирургическая трубка, к которой подключается емкость с раствором. Жидкость подается внутрь под давлением и вымывает весь гной. Состав обладает дезинфицирующим свойством. Возможно повторное назначение.
Чтобы предотвратить такое заболевание, необходимо первым делом снизить риск простуды, насморка и ОРВИ. Если ваш организм уже борется с инфекцией, обратитесь к доктору. Он выпишет вам необходимые средства, которые помогут исключить возможные осложнения.
- Прием комплекса витаминов. В период с осени по весну наш организм испытывает острую нехватку полезных веществ. Чтобы отрегулировать баланс, необходимо пить поливитамины, которые содержат все необходимые компоненты.
Для начала успешной терапии необходимо добиться верного медицинского заключения. Обратитесь к лору. Врач выполнит визуальный осмотр, после чего выпишет направление на дополнительные исследования: рентген черепа, УЗИ, КТ и диафаноскопию.
- В кратчайшие сроки устранить появившуюся инфекцию.
Для нормализации дыхания советуем использовать средства, направленные на сужение сосудов. Будьте аккуратны, применять их стоит лишь в небольших дозировках, по назначению врача. Для промывания носовой полости можно приобрести или навести самостоятельно слабый солевой раствор. Аптечные варианты – «Аквалор», «АкваМарис».
Одними из главных причин возникновения воспаления являются ОРВИ и грипп. Надежной профилактикой станет укрепление иммунитета. Чтобы обезопасить себя в сезон простуд, принимайте лекарства, созданные специально для борьбы с острыми респираторными вирусными заболеваниями и их последствиями.
© 2016 Группа препаратов «Цитовир-3»
Производитель компания «Цитомед»
Россия, Санкт-Петербург, Мучной пер., дом 2
Попросту говоря это воспаление верхнечелюстной пазухи, которая по имени, впервые описавшего его английского лор врача называется гайморовой. Она соединена с носовой полостью узенькими выводными отверстиями (соустьями) всего 1–3 мм в диаметре (чуть больше, чем диаметр стержня авторучки). Воспаление полости носа вызывает отёк, а отек быстро перекрывает эти самые соустья. В результате, гайморова пазуха вначале закрывается частично, а если вовремя не начать лечение, то оказывается и полностью заблокированной. В заблокированную гайморову пазуху устремляются лейкоциты, чтобы сражаться с воспалением. Из школьного курса биологии все, наверняка, помнят, что их задача — уничтожить инфекцию. Так начинается острый катаральный гайморит. Если в это время будет начато правильно лечение, шанс, что гайморит не станет гнойным, весьма велик.
Количество чужеродных бактерий может оказаться огромным, тогда в ответ организм вырабатывает такое же огромное количество лейкоцитов (диагностируется как лейкоцитоз). Повышенное СОЭ (скорость оседания эритроцитов) и значительно более высокий, чем обычно, уровень лейкоцитов в общем анализе крови покажут врачу состояние так называемой воспалённой крови.
Но бывает и так, что лейкоциты не в силах одолеть инфекцию, и погибают. Образуется гной — скопление погибших лейкоцитов. Тогда это уже гнойный гайморит — лечение должно быть немедленным и правильным.
Когда слизисто массы не могут выйти из гайморовых пазух, они начинают «бродить». Любой здравомыслящий человек поймет — пора в лор клинику. С гнойным воспалением, разгорающимся рядом с головным мозгом лучше не шутить! Нужно обращаться к врачу.
Вторичный риногенный менингит (воспаление оболочек мозга), пожалуй, самое опасное последствие болезни. Но и другие риногенные внутричерепные осложнения — тоже не лучшие жизненные приобретения.
Как только возникает подозрение на заболевание, надо срочно искать опытного врача.
Первый признак гайморита — это постоянно заложенный нос. Обычно заложенность сильнее ощущается на стороне воспаления. При двустороннем — с обеих сторон. Может появиться гнусавость.
Ещё один симптом — давление в переносье. Нередко — боли в районе щёк, а также внизу глазницы. Пациент может чувствовать давление в глазных яблоках и нижних веках. Утром боль обычно незаметна, но становится весьма ощутимой вечером. Из-за нечёткой локализации больному порой кажется, что причина просто в головной боли. Боли в верхнечелюстной пазухе в восприятии человека могут переноситься на зубы верхней челюсти.
Нередкий признак гайморита — отекают щеки и нижние веки. А иногда на стороне воспаления — и верхние.
Жёлтые и зелёные выделения с неприятным запахом — ещё один признак воспаления гайморовых пазух.
Градусник обычно показывает до 38°С и выше. Но и субфебрильная (37,1–37,5°С) температура при гайморите — признак не редкий. Такое чаще происходит при хроническом заболевании.
Утомляемость и потеря аппетита — тоже симптомы. У больных из-за общей слабости, обычно сниженная работоспособность и тревожит беспокойный сон.
Риску заболеть подвергаются люди с деформированной перегородкой носа. Гипертрофированные (увеличенные) нижние раковины носа тоже способствуют развитию гайморита, поскольку закрывают выход в соустье. Провоцировать заболевание могут и другие анатомические изменения носовой полости.
Различные образования, то, что сами лор врачи обычно называют «плюс ткань»: полипы в носовой полости и околоносовых пазух, кистозные образования и иные разрастания также повышают риск заболевания гайморитом.
Ослабленная местная иммунная защита вследствие перенесённой болезни, аллергия и заболевания аутоиммунного типа тоже могут способствовать развитию гайморита.
Провоцировать развитие этой болезни могут и факторы окружающей человека среды: загазованность, вредные условия на производстве, пыль и прочее.
Даже из ранее изложенного видно, что факторы заболевания различаются, соответственно, курс выздоровления подбирается индивидуально. Но первая задача врача всегда — «откупорить» закрытые отёком соустья гайморовых пазух, чтобы обеспечить возможность оттока слизи и гноя.
Для лечения гайморита без прокола проводят «мягкую» антибактериальную и пробиотическую терапию, то есть используют антибиотики, так сказать, средней силы действия. Из пробиотиков чаще всего в ход идут нормофлорин, линекс, бион-3 и другие. Назначают препараты для снятия отёка, а также сосудосуживающего действия. Используют смягчающие средства, чтобы восстановить слизистую носа. Это могут быть пиносол, эуфорбиум комозитум и т.п. Для восстановления слизистой гайморовой пазухи чаще всего применяют синупрет. Чтобы избавить организм от микробов и воспалённых масс околоносовые синусы промывают аквалором, долфином, аквамарисом (по выбору врача и, конечно, в зависимости от переносимости пациента) применяют октенисепт, диоксидин, мирамистин и другие антисептики.
«Кукушку» (промывание всех околоносовых пазух) назначают как процедуру для извлечения слизисто-гнойных масс, а также для антисептической и антибактериальной обработки носовой полости и носоглотки.
Итак, первоочередная задача решена — гной из гайморовых пазух удалён! Настает время вспомогательных процедур. Для этой цели эффективны сеансы инфракрасной лазерной и виброакустической терапии, а также кварцевание слизистой оболочки носовых ходов (УФО).
Когда болезнь запущена, одними медикаментами уже не обойдешься. Тогда делают прокол. Или, говоря медицинским языком, пункцию гайморовой пазухи. Цель все та же — извлечь слизисто-гнойные выделения и доставить в воспалённое место лекарство.
Пункция верхнечелюстной пазухи — процедура лечебно-диагностическая. Её осуществляют и в случаях, если трудно определить вид гайморита, или есть сомнения, в гайморовой ли пазухе причина болезни пациента.
При всей совершенной современной аппаратуре бывают ситуации, когда результаты исследований, жалобы пациента и данные анамнеза заболевания противоречат друг другу. Поможет врачу понять, в чём же дело, и расставит все точки над «i» только пункция.
Несмотря на страхи пациентов, прокол иглой Куликовского — методика наиболее эффективная, и именно поэтому она применяется чаще, чем нехирургические методики.
Поставив диагноз, лор врач детально информирует больного о болезни и возможностях лечения, но решать, делать прокол или нет, придётся пациенту.
Скажу сразу, не панацея. Но и недостатки у методики тоже есть. И увы, довольно существенные.
- ЯМИК-катетер невозможно стерилизовать в сухожаровом шкафу — он просто расплавится. В актоклаве — сложно, но можно. После автоклавирования свойства резины меняются, она становится не такой эластичной, сам баллон часто склеивается и это затрудняет последующие промывания. Ещё один способ стерилизации —сильный раствор антисептика. Но если перестараться с его концентрацией, оболочка воздушного шарика может истончиться, и шарик может порваться при процедуре. Взрыв шарика в носоглотке — это больно и неожиданно, а претензии предъявить врачу невозможно: стерилизует инструменты кабинетная или перевязочная медсестра.
- Одна процедура ЯМИК выполняется — на одну воспаленную сторону. При двустороннем воспалении придется делать полноценную вторую манипуляцию.
- ЯМИК-катетеризация не эффективна или, правильнее будет сказать, сложно выполнима для пациентов с искривлённой носовой перегородкой.
- Иногда ЯМИК-катетер из-за сильного соприкосновения со слизистой оболочкой полости носа надрывает слизистую носа и провоцирует сильное и плохо останавливаемое кровотечение. Проблема в преддверии носа решается довольно быстро, а вот если «раскровились» задние отделы полости носа, тут всё гораздо сложнее.
- Промывание пазух ЯМИК-катетером происходит за счет рывкообразного движения жидкости, которое создаёт поршень пластикового шприца (пропульсивным способом). Соответственно, о точном попадании лекарства в воспалённые гайморовы пазухи говорить не приходится.
- Есть вероятность обсеменения здоровых соседних пазух на стороне промывания гнойными массами, поскольку гной под давлением может попасть и туда. А промыть только воспалённую пазуху методика, увы, не позволяет.
- Да, прокола не будет. Но увеличение объема воздушного шарика в носоглотке достаточно болезненно, чтобы пациенты жалели, что не согласились на прокол. А иначе нельзя — нужно создать определённый уровень давления для промывания пазух.
- За одну минуту промыть пазухи ЯМИК-катетером невозможно (точнее, можно, конечно, но халтурно). На качественную процедуру уходит минут 10–15. Иначе нельзя, неэффективно. И все это время пациент стонет от боли. Несмотря на анестезию. Методика полного обезболивания, увы, не предусматривает.
- При искривлённой перегородке носа ЯМИК-катетер приходится порой вставлять пинцетом и с силой. Тоже больно. И катетер можно порвать.
- И еще одна немаловажная деталь: стоимость медпрепаратов и мединструментов. При этой процедуре пациенту придётся заплатить и за сам ЯМИК-катетер, и за анестезию, и за промывание. Если воспаление двустороннее, то и манипуляций будет две: два набора лекарственных препаратов, две анестезии, двустороннее сокращение слизистой и двустороннее промывание. Дорого. Вдвое дольше. И больно будет тоже два раза.
ЯМИК, конечно, не прокол, но и не панацея. Но пациент, начитавшийся медицинской рекламы, начинает понимать это только во время самой процедуры, когда уже надо терпеть, чтобы врач довёл дело до конца. А потом жалеет, что не прислушался к врачу.
Чтобы вылечить гайморит щадяще и результативно, лучше применить комплексную методику. Её общий смысл в соединении медикаментозного лечения с физиотерапевтическими процедурами и промыванием пазух методом перемещения жидкостей («кукушкой»). Прокол — уже в крайнем случае.
Общий ход выздоровления будет заключаться в следующем:
- снимаем отёк слизистой носа в целом;
- снимаем отёк слизистых оболочек гайморовых пазух в зоне соустий;
- проводим процедуру вакуумного промывания околоносовых пазух — «кукушка»;
- после того как мы отмыли слизистую носа, когда слизистая носа стала чистой, орошаем полость носа до носоглотки антисептиком — диоксидином;
- проводим сеанс инфракрасной лазерной терапии (лазер снимает отёк и воспаление слизистой оболочки носа);
- проводим ультрафиолетовое воздействие на полость носа (кварцевание полости носа). УФО убивает микробы в полости носа, стерилизует и подсушивает слизистые;
- проводим сеанс виброакустической терапии. (Виброакустика подобна ультразвуку. Аппарат работает на разных частотах. Датчики стоят на коже в проекции гайморовых пазух и воздействуют через кость непосредственно на пазуху, в результате улучшаются микроциркуляция тканей и капиллярное кровообращение, и воспаление в пазухе стихает.)
Каждый этот метод и каждая процедура патогенетически обоснованы. Один аппарат не может заменить другой. В комплексе методика даёт отличные результаты. Её хорошо переносят даже дети с трёх лет. Конечный индивидуализированный вариант излечения зависит от интенсивности воспалительного процесса, количества гноя, давности заболевания и других факторов.
Но, да простят меня коллеги из государственных лечебных учреждений, сделать это в обычной поликлинике, скорее всего, не удастся. По рассказам самих пациентов, разворачиваются события примерно так. Придёт пациент с острым заболеванием в поликлинику. А ему скажут: или прокол здесь, в поликлинике, или ложись в больницу, и пусть там тебя лечат, как хотят (скорее всего, тем же проколом), или пиши отказ от прокола и госпитализации! Так поступают, чтобы сильно не морочиться и перестраховаться. Если что-то пойдёт не так, будет разбирательство, и зададут вопрос, почему не предложили прокол, доктора ни в чём не упрекнёшь. Плюс — наплыв больных большой. Тактика проста: отправил пациента в больницу — и готово! Щадящего индивидуализированного комплексного подхода в поликлинике, скорее всего, не предложат. Сделать «кукушку» в госполиклинике больной тоже не допросится, не говоря уже о ЯМИКе. Их там просто нет.
А если уж случится такое, записывайтесь на приём. Вылечим!
Гайморова пазуха – это парная околоносовая пазуха, которая размещается в теле верхней челюсти. При возникновении воспаления гайморовой пазухи процесс может затрагивать и близлежащие ткани, в результате чего развивается отек лица при гайморите. Особенно часто воспаление переходит на ткани глаза.
Верхнечелюстные пазухи расположены таким образом, что развитие воспалительного процесса в них негативно скажется на соседних органах. Именно такая анатомическая близость обуславливает отек лица при гайморите. Некоторые особенности анатомической близости заключаются в следующем.
- Верхняя стенка гайморовой пазухи имеет толщину около 1 мм, которая отделяет ее от глазницы. Поэтому нередко при гайморите может происходить поражение глаз.
- Нижняя стенка вовсе может отсутствовать, что часто провоцирует развитие гайморита в результате поражения зубов, которые корнями проникают в полость пазухи. Поэтому кариозные зубы могут быть причиной отека глаза при гайморите.
- Внутренняя стенка пазухи имеет сообщение с носовой полостью посредством соустья. Оно открывается в нижний носовой ход. Это соустье служит воротами проникновения инфекции из носа в верхнечелюстной синус, а также для отхождения гнойного содержимого из него.
- К задней стенке гайморовой пазухи непосредственно прилежит венозное сплетение, поэтому при растворении гнойными массами этой стенки произойдет выход в кровь гноя с последующими тромботическими и септическими осложнениями.
- В прямой близости от пазухи размещается носослезный канал, который сообщает носовые ходы с глазницей.
Гайморит приводит к воспалению клетчатки, расположенной в окологлазной области. Кроме того, воспаление распространяется по носослезному каналу, что приведет к развитию конъюнктивита. Таким образом, развивается отечность всего глаза, в результате которой человек порой даже не может его открыть.
Поскольку анатомическое расположение верхнечелюстной пазухи обусловливает развитие определенных осложнений гайморита в виде перехода патологического процесса на соседние ткани, можно выделить характерные признаки отеков:
- формируются мешки под глазами;
- выраженный отек глаза;
- выражен отек щек;
- места отеков гиперемированы, болезненны;
- глаз слезится, выражены признаки конъюнктивита;
- отмечаются другие симптомы гайморита.
Важно отличить гайморит от других заболеваний, при которых развивается отек глаза и век, поскольку лечение будет различно. К таким воспалительным заболеваниям можно отнести конъюнктивит, фурункулы лица, травмы и другие патологии. Отеки аллергической природы отличаются от отека при гайморите стремительным развитием, наличием других признаков аллергии.
Отличить отек лица при гайморите от отеков другой природы поможет знание характерных признаков этого заболевания, к которым относятся:
- длительно протекающий насморк;
- обильное слезе – или гноетечение из носа;
- повышение температуры;
- головные боли;
- иррадиация боли в глаз, зубы, ухо;
- ощущение распирания и жара в области проекции гайморовых пазух.
Если отсутствует своевременное лечение, или оно было проведено неправильно, острый гайморит может перейти в хронический, при этом процесс приобретает более стертые формы: боль и отек снижается, но выделения из носа продолжаются весьма длительно и приобретают гнойный характер.
Для того чтобы снять отек при гайморите, необходимо воздействовать на причину заболевания, после чего можно применять симптоматическое лечение. Основными методами лечения этой патологии.
Этот пункт обязателен в лечении как острого, так и хронического воспаления пазух. После воздействия антибактериальных средств воспалительный процесс утихает, а отек может уменьшиться уже на следующий день от начала приема этих лекарственных средств. Используются:
- пенициллины (Ампициллин, Оспамокс, Аугментин);
- макролиды (Эритромицин, Азитромицин);
- цефалоспорины (Цефтриаксон, Цефепим).
Пациент при этом находится в положении лежа на боку. В «нижнюю» ноздрю заливается небольшое количество лекарства, после чего человек находится в таком положении еще 5 минут. Это способствует проникновению медикамента в пазуху.
Для того чтобы осуществлялся достаточный отток воспалительной жидкости из пазух, применяются сосудосуживающие капли в нос. После их использования ускоряется эвакуация содержимого воспаленного синуса, что помогает снять отек и уменьшить мешки под глазами. К таким каплям относят Називин, Нафтизин.
Под хирургическим лечением понимают пункцию воспаленных пазух с последующим дренированием и промыванием антисептиками и антибиотиками. Этот способ оставляют для самых тяжелых случаев, когда нет должного эффекта после приема медикаментов. Выделяют несколько способов проникновения в полость пазухи: через соустье в медиальной стенке и со стороны передней стенки, делая разрез под верхней губой. Последний способ довольно травматичен.
В основном применяются нестероидные препараты, такие как Аспирин, Ибупрофен, Парацетамол. Они помогают снять симптомы воспаления, снизить температуру тела, устранить отек. Но эффект не сохранится надолго без своевременно начатой антибиотикотерапии.
Всем они известны как препараты против аллергии. К этим медикаментам относятся Фенкарол, Супрастин. Димедрол также можно применять, но он имеет ряд нежелательных эффектов (после приема возникает сонливость). Эта группа веществ поможет устранить мешки под глазами, снизить отек носа и гайморовых пазух, а также снизить интоксикацию.
Физиопроцедуры назначаются, после того, как гайморит миновал острую стадию с повышением температуры. С этой целью применяют тепловое воздействие, светолечение, электрофорез с введением лекарственных препаратов в полость носа.
Применение местных масок или компрессов против отеков вокруг глаз не даст особых результатов, поскольку эта отечность имеет воспалительный субстрат. Есть смысл применения антисептических глазных капель, например, Сульфацила натрия, для лечения конъюнктивита.
Гайморит лечить самостоятельно нет никакого смысла, поскольку необходим комплексный подход. Антибактериальная терапия должна назначаться специалистом. Не стоит доводить заболевание до хирургического лечения!
Как заболевание гайморит оказывает влияние на глаза, возможен ли при гайморите отек глаза и насколько это опасно?
Воспаление верхнечелюстных пазух носа или просто гайморит неприятен не только заложенностью носа, постоянной головной болью и противным запахом. Воспаление может негативно отразиться на близко расположенных органах, и в первую очередь связаны гайморит и глаза. От воспаленных и отекших пазух значительно страдают и зрение и обоняние.
Боли в глазах проявляют ближе к вечеру, когда накладывается усталость и утомленность. После ночного отдыха боли почти не чувствуются, но неприятные ощущения остаются.
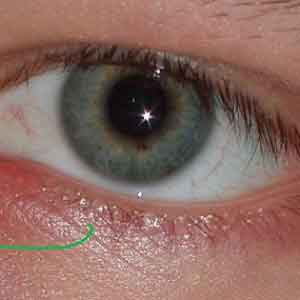
- Воспаленные ткани пазух давят на область глазных яблок, раздражая нервные рецепторы.
- Отек слизистой верхнечелюстных пазух распространяется на окружающие ткани, включая «собачью ямку» (углубление под глазами, над которым образуются мешки).
- Распространение инфекции по кровеносной системе, и проникновение в ткани окружающие глаз.
- Увеличение давления на слезные железы.
Боль зарождается в углублениях под глазами, там, где располагаются нервные окончания и расположено множество капилляров. В начале сложно определить, откуда она исходит и ее характер. Часто люди, не подозревающие о том, что у них гайморит, боли в глазу воспринимают как нечто отдельное и пытаются лечить глаза самостоятельно.
Чтобы точно констатировать гайморит, проводят процедуру рентгена. О том как, где и по какой цене это делается — смотрите в статье рентген гайморита на снимке.
Боль, что вызывает гайморит можно отличить по характеру. Она может быть:
- тупой или ноющей;
- мучительной, распространяющейся на виски;
- переменной интенсивности (стреляющей).
Воспалительный процесс при гайморите провоцирует повышение глазного давления, что и вызывает реакцию нервных окончаний, которая проявляется болью различного характера.
В подавляющем большинстве случаев локализация болей идет в области глазных яблок, ближе к внутреннему краю под бровями. Такие боли усиливаются и приобретают давящий характер при наклонах головы, становятся резкими и мучительными при кашле, а иногда больной не может даже моргать без боли. Усиливается боль при простом прикосновении, не говоря уже о надавливании, когда она становится невыносимой.
Помимо боли при гайморите часто развивает отек под глазами — это является типичным признаком гайморита. Активизация защитных сил организма направляет к страдающему органу усиленный поток крови. Часто можно заметить у больных гайморитом покрасневшие склеры глаз и гиперемированную кожу нижних век.
Что же делать если при гайморите болит глаз? Как лечить данное осложнение гайморита на глазах?
Отдельно лечить боли бесполезно и бессмысленно. Так как гайморит и глаза неразрывно связаны, должно быть проведено комплексное лечение. В схему основной терапии, направленной на купирование симптомов гайморита, включаются анальгетики местного и системного действия. Снять боли в газах помогут обезболивающие лекарственные формы в виде капель или препараты системного действия, купирующие восприимчивость болевых рецепторов.
Интересует, как лечится аллергический гайморит? Тогда читайте нашу статью про лечение аллергического гайморита – тут подробно описана схема лечения этого заболевания.
Поделиться «Почему при гайморите болит глаз?»
Носовые пазухи, находясь рядом с глазами, и имея какое-то заболевание, тот же гайморит, оказывают косвенное влияние на соседние органы. Я думаю, могут болеть не только глаза, но и уши, или зубы — ведь все взаимосвязано. .Давление воспаленных пазух на нервные окончания, сказывается на глазных впадинах. Иногда, даже не зная о существовании гайморита, больной чувствует боль в углублениях под глазными яблоками и начинает искать причину и лечить глаза, хотя, все дело в гайморите. Тупая боль в глазах, отдающая даже в висках, пройдет после того, как будет вылечен гайморит)
Наши специалисты помогут подобрать нужного вам врача
- Валентина к записи Русецкий Юрий Юрьевич, отоларинголог из Москвы
- admin к записи Операция исправление носовой перегородки: цена вопроса
- Лариса к записи Операция исправление носовой перегородки: цена вопроса
- Maрина к записи Отоларинголог высшей категории Савельев Павел Игоревич
- Masha к записи Лор врач Еремеева Наталья Владимировна
- No: 27 A, East Madison St Baltimore, MD, USA
- +1800 000 123
- healthplus@info.com
- http://www.healthplus_clinic.com
Enter your email and we’ll send you a coupon with 10% off your next visit. Add any text here
© 2015 Копирование информации допускается только с указанием обратной ссылки
источник
Гнойные выделения по утрам склеивают веки. В течение дня они высыхают, образуя желтые корочки. Конъюнктивит – это инфекционное заболевание, которое может передаться окружающим.
Дети часто болеют, так как их иммунная система далека от совершенства. Для того чтобы противостоять болезням, ей необходимо перенести большую их часть.
Это заболевание глаз является заразным, поэтому необходимо соблюдать меры предосторожности, чтобы избежать заражения других членов семьи и переноса инфекции на второй глаз (если поражен только один). После контакта с заболевшим нужно тщательно мыть руки, обрабатывать каждый глаз отдельными ватными тампонами.
Здравствуйте, вся наша семья уже недели 3 чихает, кашляет и с насморком. Все пропили курс амиксина. Я капала нафтизин, насморк вроде прошел, кашель пока есть остаточный. Муж ничего не хочет капать от насморка — сам пройдет — и он уже 3 недели не проходит. К врачу идти бесполезно — запись за две недели вперед, да и на работе дела — конец года, болеть нельзя. Позавчера у мужа появилось раздражение и слезотечение из глаз, а сегодня с утра уже и гноятся, еле открыл. Глаза не очень красные, но отечные (особенно, один). У меня тоже глаза какие-то не совсем нормальные (то же самое, но в слабой форме). Подозреваю, что это связано с длящейся простудой. Что делать? Альбуцид вчера весь день капал — не помогает совсем. Перечитала весь интернет — лечение противовирусное и противобактериальное различается, а как определить — вирусы или бактерии?
Здравствуйте! Описанные симптомы похожи на бактерицидный конъюнктивит. Можно попробовать антибиотики, самый доступный — раствор левомицетина 0,25% 4-6 раз в день. Но рекомендую уточнить диагноз на очной консультации у врача.
Если вы проснулись, и обнаружили, что глаза слиплись от гноя, это характерный признак конъюнктивита. Среди его возбудителей, как и у обычного ОРВИ, являются вирусы. а также бактерии, грибки, аллергены.
• люди, перенесшие ОРВИ, нередко болезнь дополняет простуду;
• Слезотечение (может выделяться прозрачная или белая жидкость)
Экстренной помощи при этом заболевании не требуется. Если у вас из-за простуды гноятся глаза, то следует выполнить не сложные манипуляции. Консультация с врачом поможет избежать осложнений.
1. Промойте воспаленный глаз. Для этого можно заварить ромашку или шалфей. Из расчета 1 столовая ложка на 1 стакан кипятка. Нужно подождать, когда настой остынет и использовать, также можно приложить к больному глазу пакетик испитого чая.
Случается, что у ребенка слезится или даже гноится глаз. Это может произойти как с новорожденным малышом, так и со школьником. Основные причины того, почему у ребенка гноятся глаза, это:
Причиной развития воспаления может быть ношение контактных линз во время болезни. чего делать не следует.
Конъюнктивит — это болезнь глаз, от которой страдают как взрослые, так и малыши. Наиболее часто конъюнктивитом болеют дети с ослабленным иммунитетом. Когда ребенок здоров – его глаза ясные и чистые. В случае заболевания конъюнктивитом, глаза начинают чесаться, появляется гной. Причиной заболевания различны, рассмотрим некоторые из них.
Конъюнктивит у детей бывает бактериальный, вирусный и аллергический. Возбудителями болезни являются микроорганизмы и вирусы, которые могут вызывать различные заболевания.
Герпетический конъюнктивит (тоже вирусный) сопровождается болезненными пузырьками с сукровицей вокруг глаз, на веках, их наружной и внутренней стороне. Сопровождаются высыпания слезотечением, светобоязнью. Лечение — ацикловир местно, внутрь, но только по показанию врача.
Источником бактериальной инфекции, которая попадает в глаза, может послужить недолеченное горло (ангина, аденоидит), гайморит. При бактериальном конъюнктивите выделения гнойные.
Пневмококковый и стафилококковый конъюнктивиты — начало острое, первые признаки затрагивают один глаз (покраснение, обильный гной), затем воспалительный процесс распространяется и на второй глаз.
Говорят, что если насморк лечить, он проходит за 7 дней, а если не лечить – за неделю. Так стоит ли тратить время и деньги? Однозначно — стоит, чтобы избежать осложнения – синусита, или, как его называют в быту, гайморита.
Для этой болезни характерно сильное затруднение носового дыхания, нос заложен обычно с обеих сторон, но случается и попеременная заложенность правой и левой ноздри. В большинстве случаев у больного наблюдается слизистое (прозрачное) или гнойное отделяемое из носа. Впрочем, если сильно заложен нос, насморка может не быть, так как затруднен отток слизи из пазухи.
Неприятные ощущения в области носа и околоносовой области, а иногда и боли при синусите постепенно нарастают: к вечеру они выражены сильнее, чем утром. При остром гайморите температура тела может подниматься до 38 С и выше. При хроническом процессе она повышается редко. Общее недомогание проявляется утомляемостью, слабостью, нарушением сна, связанным, в том числе и с затруднением дыхания.
Проявления болезни зависят от того, какая пазуха поражена. При воспалении лобной пазухи — фронтите — беспокоят тупые боли в области лба, чаще утром, когда человек просыпается. При воспалении верхнечелюстной пазухи (гайморите) боль возникает в области верхней челюсти и зубов, ощущается болезненность при прикосновении к щеке на пораженной стороне. Из-за близкого расположения пазух к слезному протоку в углу глаза, воспаление может сопровождаться отеком века, болями в области между глаз. Кроме того, иногда нарушается обоняние, появляется болезненностью при прикосновении к носу и к отечной области. Воспаление сфеноидальной пазухи (сфеноидит) встречается редко.
Потом локализация исчезает и начинает болеть вся голова, если заложены обе половины носа, но если воспалительный процесс односторонний, то и головные боли – односторонние, отмечается боль в ушах, шее.
Синусит (гайморит, фронтит, этмоидит, сфенондит) – это инфекционное воспаление околоносовых пазух, при котором возникает отек слизистой оболочки и блокирует соустье между полостью носа и гайморовой пазухой. Их у человека несколько: это верхнечелюстные пазухи (гайморовы), которые расположены в толще верхней челюсти; решетчатые, расположенные за переносицей; сфеноидальные, расположенные в основании черепа, и лобная пазухи. Каждая из них открывается в носовые ходы. Через отверстия (соустья) этих пазух происходит обмен воздухом и выделяется слизь. Слизистая оболочка околоносовых пазух переходит в полость носа. Поэтому любой воспалительный процесс в полости носа, при котором возникает отек слизистой, вызывает воспалительный процесс и в пазухах. Происходит это в такой последовательности: отек слизистой — закрытие соустий – скопление слизи в полости пазухи. Она оказывает давление на стенки пазухи, что и вызывает боль. В пазухе продолжается выработка слизи, которая, из-за нарушения оттока, застаивается и постепенно процесс приобретает воспалительный характер. Этот экссудат — питательная среда для внедрения новых и развития уже имеющихся в организме бактерий и вирусов. В процессе жизнедеятельности они вырабатывают токсины, которые разносятся с током крови по организму и становятся причиной общего недомогания.
Постепенно слизь превращается в гной вязкой консистенции, поэтому он плохо эвакуируется из пазухи, даже когда соустья раскрыты, он может заполнить всю пазуху. Если не начать лечении своевременно, гнойное содержимое может прорваться в окружающие структуры. Например, в глаза: появляется постепенно нарастающий отек век, они краснеют, может появиться даже выпячивание глазного яблока вперед (экзофтальм).
Причин для возникновения гайморита – множество. Но основная — это инфекция: бактерии или вирусы проникают в гайморову пазуху через полость носа (рта, глотки) или через кровь и вызывают воспалительный процесс. К развитию гайморита предрасполагают состояния, нарушающие носовое дыхание: врожденные нарушения развития анатомических структур полости носа, искривление носовой перегородки, вазомоторный ринит, гипертрофический ринит (увеличение носовых раковин), у детей — аденоиды. поллиноз .
Нарушения иммунитета и несвоевременное или неправильное лечение ОРВИ. ринита создают едва ли не 100-процентную гарантию развития этой болезни.
Бактерия под названием «стафилококк» может долгое время жить в носоглотке и никак себя не проявлять, но в неблагоприятных условиях, например, при простуде вызывает воспаление в пазухах.
Но чаще всего синусит провоцируют ОРВИ, грипп. парагрипп, инфекции, проникающие из больных зубов (одонтогенный гайморит), аллергия (аллергический гайморит)… Практически все вирусы, поражающие верхние дыхательные пути (возбудители ОРВИ), способны вызвать гайморит, поскольку эпителий околоносовых пазух очень похож на эпителий дыхательных путей и вирусы поражают и эту часть дыхательного тракта. К счастью, такие вирусные инфекции, как грипп, парагрипп, аденовирус провоцируют только острые формы гайморита, вызвать хронический они не способны. Несмотря на то, что основную роль в развитии хронического гайморита играют бактерии (стрептококки, стафилококки), а также простейшие — хламидии и микоплазмы (часто вызывают гайморит у детей), важно качественно лечить и вирусные заболевания, иначе на смену вирусной инфекции может прийти бактериальная.
Болезни лор-органов – не менее распространенная причина развития гайморитов, чем инфекции. Острый и хронический ринит могут привести к развитию гайморита из-за закупорки выводного отверстия верхнечелюстной пазухи (соединяет полость гайморовой пазухи с полостью носа) через которое осуществляется дренаж и очищение пазухи. Хронический тонзиллит может служить источником инфекции, которая заносится в гайморову пазуху при сморкании носа. Хронический фарингит, так же как и хронический тонзиллит может играть роль источника инфекции в развитии гайморита. Искривление носовой перегородки может вызвать гайморит из-за патологического сужения нового хода и нарушения дренажа и вентиляции гайморовой пазухи.
Предположить, что пациент страдает синуситом врач может уже по симптоматике. Однако точно локализовать пораженную пазуху можно далеко не всегда. Для уточнения диагноза, выявления основного очага воспалительного процесса назначается рентгенография или более информативный метод диагностики — компьютерная томография (КТ) придаточных пазух носа.
Даже теоретически гайморит, в отличие от острого ринита, не пройдет сам по себе, а самолечение может закончиться весьма плачевно. Поэтому при первом же подозрении на гайморит следует срочно обращаться к отоларингологу.
Основа лечения — борьба с отеком слизистой полости носа. Это значит, что нужно обеспечить хороший отток отделяемого из пазухи.
Назначаются препараты для местной терапии – капли (сосудосуживающие), спреи, ингаляторы, способные устранить отек слизистой оболочки. Использовать их следует так: лечь на бок, закапать сосудосуживающие капли в ту ноздрю, что ближе к подушке, чтобы лекарство попало на боковую стенку носа, и полежать, не шевелясь 5 минут. Затем нужно перевернуться на другую сторону и проделать то же самое с другой ноздрей. Через еще 5 минут — высморкаться. Затем нужно закапывать антибактериальные, противовоспалительные или обезболивающие капли, назначенные врачом.
В лечении используются антибактериальные препараты, антигистаминные средства. Часто назначается метод промывания носа антисептическими (фурациллин) растворами. Многим знаком метод перемещения жидкости, известный как «кукушка». Пациент лежит на кушетке на спине. Врач просит пациента произносить: «Ку-ку-ку-ку», чтобы перекрывалось сообщение носоглотки с ротоглоткой. В это время происходит медленное вливание в одну ноздрю лекарственного раствора, с одновременным его отсасыванием из другой ноздри с помощью вакуумного прибора. Отрицательное давление способствует эвакуации гноя из пазух, а лекарственный раствор, интенсивно перемещаясь через полость носа, промывает пазухи. Дополнительно назначается физиотерапия. УФО, УВЧ.
Многие, только услышав диагноз «синусит» или «гайморит» впадают в панику и боятся делать прокол гайморовой пазухи. Считается, что стоит один раз это сделать, придется колоть ее бесконечно. Но без показаний врачи пункцию пазухи не назначают. В некоторых ситуациях без нее просто не обойтись. Например, если соустья не удается раскрыть другими методами и гной из пазухи не выходит, есть риск его прорыва в окружающие ткани. В процессе пункции откачивается гной, промывается полость пазухи, а затем в нее вводятся антибиотики и противовоспалительные препараты. Конечно, процедура – не самая приятная, зато очень эффективная. А рецидив (повторное воспаление пазух) если и возникает, то либо из-за того, что лечение гайморита было не завершено, либо к его развитию предрасполагают другие факторы. Например, для гайморита, протекающего на фоне искривления носовой перегородки характерно длительное течение и лечение, а также частые рецидивы. Но эту проблему можно решить с помощью операции по восстановлению носовой перегородки.
Профилактика гайморита заключается в том, чтобы избавиться от факторов, провоцирующих состояния, нарушающие носовое дыхание: искривление носовой перегородки, вазомоторный ринит, гипертрофический ринит (увеличение носовых раковин), полипы, бактерионосительство. У детей это аденоиды или аллергические заболевания .
Необходимо своевременно лечить жевательные зубы верхней челюсти – в 10 процентах случаев развития гайморита виноваты воспаления, развивающиеся на верхушках зубов.
Обязательно следует ответственно относиться к лечению гриппа, ОРВИ, ринита и поддерживать иммунную защиту организма.
Если Ваш малыш плачет и часто трет глаза или жалуется на ощущение «песка» в них, то медлить нельзя, нужно срочно идти в больницу! Скорее всего – это конъюнктивит. Заболевание представляет собой воспаление слизистой оболочки, которая покрывает внутреннюю поверхность века. Причины недуга могут быть самые разные: от инфекций и вирусов до аллергии.
Различается несколько видов конъюнктивита, каждый из них сопровождается определенным рядом симптомов.
Вирусный конъюнктивит чаще всего сопровождает ОРВИ, ОРЗ либо грипп, в общем – 1 из инфекционных заболеваний. Источником может стать не до конца вылеченное горло после аденодита или ангины, гайморит. При этом виде недуге образуются слизистые выделения из глаз. Если малыш болеет корью, то риск возникновения конъюнктивита возрастает, причем в этом случае к обычным симптомам заболевания присоединяется еще и боязнь света.
Аденовирусный конъюнктивит – это самый заразный и распространенный вид заболевания. В 1-ую очередь у ребенка поднимается температура тела, пропадает аппетит и начинаются головные боли. Затем температура уменьшается, и малышпо видимым признакам идет на поправку. Но затем она вновь повышается, глаза начинают краснеть, хотя выделений из них совсем немного или вовсе нет. Также у ребенка увеличиваются лимфатические узлы. может появиться насморк и боль в горле. При вирусных инфекциях снижается чувствительность глаз – малыш не будет жаловаться на слезоточивость и жжение. Лечится такой конъюнктивит интерфероном, полуданом, а также путем закладывания за нижнее веко флореналевой или теброфеновой мази.
Для конъюнктивита герпетического характерны появления вокруг глаз и на краях век пузырьки. Также у малыша образуется боязнь света и слезоточение. При лечении применяется ацикловир, причем как внутрь, так и снаружи.
Стафилококковый и пневмококковый конъюнктивиты быстро развиваются, сначала поражая 1 глаз, а затем и 2-ой. При этом они краснеют,начинает выделяться гной.
Гонококковый конъюнктивит чаще всего поражает новорожденных малышей спустя 2-3 суток после рождения. Источником его являются родовые пути мамы, предметы ухода или медицинский персонал. Из глаз ребенкав большом количестве выделяется слизь. Т. к. веки сильно отекают, они почти не открываются. Данный вид недуга очень опасен, если не начать вовремя его лечить, может образоваться воспаление глаз или – эндофтальмит.
Читайте также:
Конъюнктивит дифтерийный отличается от др. сильным отеком и появлением пленок на веках. Если начать удалять пленки, то могут остаться рубцы или пойти кровь. Чтобы предотвратить это, нужно дождаться, когда они отпадут сами – примерно через неделю или 10 дней.
Аллергические конъюнктивиты характеризуются тем, что они возникают в определенное время года: в конце зимы или в начале весны. Поражают сразу оба глаза, также может возникнуть насморк. Кстати, болеют им чаще всего мальчики. Ребенок часто жалуется на зуд. В 1-ую очередь малышу нужно надеть солнцезащитные очки и 2-3 раза в сутки следует закапывать специальные противоаллергические капли и использовать иммунные препараты, но только после того, как их назначит квалифицированный специалист!
У маленьких детей течение болезни проходит не так, как у взрослых. Малыш теряет аппетит и сон, часто капризничает. Утром его веки склеены, на них образуются желтые корочки. Может появиться боязнь света, слезы и гноение глаз. Если оттянуть нижнее веко, то часто видны покраснение и отек.
Нужно помнить, что у новорожденных нет слез, поэтому любое выделение из глаз может стать признаком заболевания. Дети постарше жалуются на жжение, боль и ощущение песка в глазах. Может ухудшиться четкость зрения. У малышей в возрасте до 7 лет заболевания протекает очень остро. Т. к. в этот период дети все вместе играют и еще не в полной мере способны самостоятельно соблюдать правила личной гигиены, инфекция – возбудитель может легко передаться от одного другому.
Если Вы обнаружите какие-либо изменения в состоянии глаз ребенка, то его немедленно нужно вести к доктору. Если возможностиобратиться к врачу незамедлительно нет, то малышу нужно самостоятельно оказать первую помощь:
Все процедуры следует проводить на обоих глазах, даже если покраснение образовалось лишь на 1-ом, ведь болезнь очень быстро распространяется. При лечении бактериального и вирусного конъюнктивитов чаще всего назначают специальные капли для глаз – альбуцид,офтальмоферон или тетрациклиновую мазь.
В любом случае правильное лечение может назначить лишь врач окулист или педиатр, самолечением заниматься в этой ситуации нельзя. Также не стоит накладывать на гноящиеся глаза повязку – под ней заболевание будет лишь прогрессировать. Ведь она создает для этого все условия, а именно – влажность и тепло.
- Такое заболевание, как конъюнктивит, может поразить людей всех возрастных групп, в т. ч. и новорожденных малышей. Но если у крохи появились выделения из глаз, то совсем не обязательно, что он заразился этим недугом. В 1-ый год жизни дети подвержены нарушениям проходимости слезного канала, который не открылся во время рождения. А симптомы этого состояния очень схожи с симптомами конъюнктивита.
- Большая вероятность, что виной проблем с глазами малыша является воспаление слезного мешочка – дакриоцистит. Для его лечения у новорожденных используются местные препараты, снимающие воспаление. Также делается массаж слезного канала, который мама может выполнять самостоятельно. Обучить технике этого массажа ее должен доктор. Если массажные манипуляции не принесли положительного эффекта, то специалисты обычно назначают зондирование слезного канала.
Глазки могут «течь», если ребенок «простужен» — это вирусный конъюнктивит. Он может сопровождать ОРВИ, в том числе и грипп. Источник инфекции в данном случае — вирус. Вирусный конъюнктивит проходит самостоятельно вместе с ОРЗ. Даже корь может стать причиной того, что у ребенка гноятся глаза. При вирусном конъюнктивите выделения из глаз чаще слизистые, необильные.
Довольно распространен и сильно заразен аденовирусный конъюнктивит. Первым признаком того, что инфекция распространилась на глазки, помимо остальных симптомов аденовирусной инфекции, является покраснение глаз. Выделений гноя может не быть. Лечение — капли интерферон, полудан, 0,25%теброфеновая или флореналевая мазь за нижнее веко.
Пневмококковый и стафилококковый конъюнктивиты — начало острое, первые признаки затрагивают один глаз (покраснение, обильный гной), затем воспалительный процесс распространяется и на второй глаз.
Гонококковый конъюнктивит развивается у зараженных новорожденных, как правило, через 2-3 дня после рождения. Из глаз сильно течет гной, глазки отечны и почти не открываются, покрываются корками. Лечение обязательно назначается врачом, необходимо применение антибиотиков. Отказ от лечения чреват потерей зрения.
Дифтерию часто сопровождает конъюнктивит, сопровождающийся сильной отечностью глаз и образованием на них пленок. Удалять их самостоятельно нельзя, это грозит кровотечением и, впоследствии, рубцами. Пленки пройдут сами в процессе лечения дифтерии.
При аллергическом конъюнктивите в процесс вовлечены одновременно оба глаза, возможен насморк. Ребенок трет глазки, глаза красные и отечные, слезятся. Необходимо ограничение контакта с аллергеном! Проводится лечение аллергии и аллергопрофилактика.
Болезнь протекает у малышей не так, как у взрослых. У ребенка нарушаются сон и аппетит, он отказывается даже от любимых блюд, становится капризными. Веки по утрам склеиваются, образуются желтые корочки, возможна светобоязнь, слезотечение, глазки гноятся. При оттягивании нижнего века видны отечность конъюнктивы и покраснение.
Не забывайте, что у грудничков еще нет слез, потому любые выделения из глаз — повод заподозрить конъюнктивит. Дети старшего возраста жалуются на жжение, чувство песчинки в глазу, боль. Может ухудшиться острота зрения, ребенок скажет, что видит «нечетко». У детишек до 7 лет болезнь протекает очень остро.
Поскольку в этом возрасте дети играют все вместе и еще не научились всегда соблюдать правила личной гигиены, болезнь с легкостью может передаться от одного ребенка к другому.
При обнаружении изменений со стороны глаз у ребенка необходимо немедленно обратиться к офтальмологу. Ведь причиной может быть и попавшая в глаз ресничка, и приступ глаукомы (заболевание, характеризующееся повышением внутриглазного давления), и воспаление в более глубоких оболочках глаза, угрожающее потерей зрения.
В крайнем случае, если сразу обратиться к врачу невозможно, окажите первую помощь ребенку сами:
- через каждые 1-2 часа в течение первого дня промывайте глаза: удаляйте корочки с век ватным тампоном, смоченным в теплом растворе ромашки, фурацилина (на каждый глаз брать новую ватку, промывать глаза малышу нужно от внешней стороны глаза к внутренней);
- в следующие 7 дней проводите ту же процедуру, но уже 2-3 раза в день;
- кроме промывания, каждые 2-4 часа закапывайте в глаза дезинфицирующие капли. Можно использовать 10%-ный (для грудных детей), 20%-ный (для детей старше 1 года) раствор альбуцида, 0,25%-ный раствор левомицетина, фуцитальмик, эубитал, витабакт, колбиоцин.
Есть специальные мази — 1%-ная эритромициновая, 1%-ная тетрациклиновая, тобрекс — маленькие дети лучше переносят мази, чем закапывание, они не щиплют и не раздражают глазки; - по мере стихания процесса количество закапываний уменьшается до 3-4 раз в сутки;
Все промывания и закапывания проводите на двух глазах, даже если покраснел только один (часто заболевание начинается с одного, а потом переходит на другой глаз).
Против вирусного и бактериального конъюнктивитов назначают, как правило, глазные капли альбуцид или офтальмоферон, также может назначаться тетрациклиновая мазь, которую дети воспринимают более спокойно. Подходящее лечение для ребенка должен подбирать окулист или, в крайнем случае, педиатр, самолечение здесь недопустимо.
Ни в коем случае не накладывайте повязку на гноящиеся глазки — под ней создаются все условия (тепло, влажно) для распространения инфекции и развития осложнений.
У новорожденного причина конъюнктивита может быть совсем не вирусная и не бактериальная, и даже не аллергическая. Глазки младенчиков чаще гноятся из-за нарушения проходимости слезного канала. При рождении в норме он должен открыться, в ином случае развивается дакриоцистит — воспаление слезного мешочка. Симптомы те же, что и у любого другого конъюнктивита, но лечение отличается коренным образом, поэтому так важно показать ребенка врачу педиатру, чтобы установить причину того, что у малыша гноятся глазки.
При дакриоцистите у новорожденных и грудных малышей применяют для лечения местные препараты для снятия воспаления, массаж слезного канала. Врач покажет, как маме правильно делать массаж, чтобы канал открылся. Если не помогают консервативные процедуры, применяют оперативное лечение — зондирование слезного канала.
Такое разнообразие причин, по которым гноятся глаза у детей, естественно, требует немедленного обращения родителей к врачу педиатру. Если причина будет определена верно, то и лечение пройдет быстро и без осложнений.
Проблемы со здоровьем в детском возрасте — достаточно частое явление. Но, кроме обычных простуд, без которых не обходится ни один малыш, существуют и другие, более серьезные болезни.
Если ваш малыш родился совсем недавно и проблемы с глазками начались еще в роддоме, то гной в глазах у такого ребенка — явный признак закупорки слезного канала. Это врожденное заболевание, известное под названием дакриоцистит. В силу неких причин ребенок рождается с суженным каналом одного или обоих глаз. Слеза не может нормально проходить через такой канал, в нем возникают застойные явления и, как следствие, воспаление. В более сложных случаях проток может закупориваться внизу канала. Родители замечают, что у их ребенка часто гноятся глаза (особенно сильно это заметно после сна). С этими жалобами нужно обязательно обратиться к врачу-офтальмологу. Он подскажет, как правильно делать массаж слезного мешка и пропишет лечение (обычно это антибактериальные глазные капли, которые назначаются после анализа на чувствительность к антибиотикам, а также сосудосуживающие препараты).
К сожалению, даже самый достойный и тщательный уход не всегда становится гарантией отсутствия заболеваний у маленьких деток. Иммунитет малышей, а тем более – новорожденных, их подверженность инфекционным и вирусным заболеваниям часто становятся причиной тревог многих мам. И нередко инфекции поражают глазки крохи, вызывая их воспаление, покраснение и нагноение. Если гноятся глаза у ребенка, скорей всего, маме придется иметь дело с конъюнктивитом – состоянием, характеризующимся воспалением слизистой оболочки глаза.
В зависимости от возбудителя, конъюнктивит может быть вирусным (сопровождает ОРЗ, ОРВ, грипп. аденовирусы), инфекционным, или бактериальным (вызванный бактериями – стафилококками. пневмококками, стрептококками и др.), аллергическим (проявляются как реакция на пыльцу, табачный дым), аутоиммунным. Так вот гноятся глаза у ребенка по причине инфекционного конъюнктивита, вызванного различными бактериями. Именно бактериальный конъюнктивит главным признаком имеет гнойные выделения из глазок ребенка, сопровождается склеиванием век малыша по утрам и образованием на них желтых корочек.
Инфекционный конъюнктивит может быть следствием внутриутробного заражения ребенка, также малыш может быть инфицирован от больной матери, проходя по родовым путям. Если конъюнктивит настигает кроху уже после рождения, чаще всего причиной его возникновения становится контакт с носителями инфекции или же недостаточный уход. Так, предопределить бактериальный конъюнктивит могут даже грязные ручки малыша или загрязненные предметы.
• Выделение гноя желтого или серого цвета
Вирусный конъюнктивит бывает при ОРВИ, ОРЗ, гриппе; бактериальный — от попадания в организм различных бактерий, таких как Streptococcus или Haemophilusinfluenzae. Аллергический конъюнктивит развивается из-за возникновения аллергии на пыльцу, запахи, пыль. При этом чешутся глаза, веки становятся красными, выделяется вязкий гной.
Вирусная и бактериальная формы — заразны, передаются контактным путем. Бактериальная форма сопровождается обильным гноевыделением, при этом поражаются оба глаза. При вирусной форме наблюдается большое слезоотделение, выделение гноя в небольшом количестве, и поражается вначале один глаз. Вот почему больному ребенку запрещено посещать детский сад или школу.
Чем лечить, когда гноятся глаза у ребенка
Лечебные процедуры сопровождаются постоянным закапыванием, промыванием, закладыванием мази в глаза. Закапывать следует очень аккуратно, оттянув нижнее веко, стерильной пипеткой. При вирусной и бактериальной формах необходимо накладывать на глаза теплые компрессы, применять противовирусные препараты, промывать глазаспециальным раствором соли. При аллергической форме полезны холодные компрессы, закапывание слезными каплями. Перед закапыванием желательно промыть глаза дезинфицирующим раствором. Лечение глаз должно считаться законченным лишь в том случае, если ликвидирована не только сама болезнь, но и ее причина.
Ребенок плачет и постоянно трет глазки или жалуется, что в глаз будто песочек попал, или у него гноятся глазки? Бегом к врачу, это конъюнктивит!
На фото выделения из глаз при вирусном конъюнктивите
Глазки могут «течь», если ребенок «простужен» — это вирусный конъюнктивит. Он может сопровождать ОРВИ, в том числе и грипп. Источник инфекции в данном случае — вирус. Вирусный конъюнктивит проходит самостоятельно вместе с ОРЗ. Даже корь может стать причиной того, что у ребенка гноятся глаза. При вирусном конъюнктивите выделения из глаз чаще слизистые, необильные.
Довольно распространен и сильно заразен аденовирусный конъюнктивит. Первым признаком того, что инфекция распространилась на глазки, помимо остальных симптомов аденовирусной инфекции, является покраснение глаз. Выделений гноя может не быть. Лечение — капли интерферон, полудан, 0,25%теброфеновая или флореналевая мазь за нижнее веко.
Осенью дети подвержены простудным заболеваниям, а насморк первый признак надвигающейся болезни.Сопли и гноились глаза. Они гноятся ровно тогда, когда в носу густой насморк. Если же, вдобавок, гноятся глаза Чем лечить, если гноятся глаза? Перед лечением, направленным на избавление от нагноений на глазах, следует проконсультироваться с офтальмологом для выявления причин данногоНередко при насморке платок используется для носа, а затем им же вытираются глаза. Лечение нагноения глаз при аллергии. Отдых на море может быть подпорчен неприятными симптомами воспаления глаз у деток. Могут ли гноиться глаза у ребенка при прорезывании зубов?При вирусном поражении у детей часто наблюдается насморк. Грипп и ОРВИ у детей — признаки болезни В зависимости от типа вируса или микроба, вызвавшего заболевание, отмечается различие в его проявлении. Справиться самостоятельно с дакриоциститом вряд ли получится, поэтому если гноятся глаза у месячного ребенка нужно обязательно показать его врачу. Симптомы. Гноятся глаза чем лечить в домашних условиях? С такой проблемой одинаково часто сталкиваются как взрослые, так дети.Лечение во многом определяется причиной, которая спровоцировала нагноение. О лечении насморка у грудничков читайте по ссылке httpсимптомов, характерных как для простуды, так и для глазного воспаления (слабость, кашель, насморк, резь, краснеют и гноятся глаза).Лечение должно сопровождаться строгим соблюдением требований гигиены из-за высокого риска передачи инфекции. Гноятся глаза чем лечить в домашних условиях? Именно такой вопрос возникает у тех, кто впервые столкнулся с проблемой гноетечения.
Универсального средства для лечения загноившихся глаз не существует. Это чаще всего происходит при ослабленности иммунной системы, отсутствии лечения или неадекватной терапии простуды. Родителям может показаться, что гноятся глаза у ребенка. От чего у ребенка гноятся глаза?В большинстве случаев после такого лечения дакриоцист проходит через 10-14 дней, если же отток слезы не восстанавливается и глазки у малыша по-прежнему гноятся, то врач назначает промывание Почему у ребенка гноятся глаза: причины, симптомы. Чем лечить дома: общий подход. Что делать, если у ребёнка гноятся глаза: каковы возможные причины данного явления, какие сопутствующие симптомы могут проявиться, эффективные методы лечения.если у ребёнка сильно гноятся глаза, он жалуется на зуд и наблюдается одновременный насморк, — это Чем лечить, если гноятся глаза? Перед лечением, направленным на избавление от нагноений на глазах, следует проконсультироваться с офтальмологом для выявления причин данногоНередко при насморке платок используется для носа, а затем им же вытираются глаза. поскольку симптомы для него достаточно просты: покраснение белка глаза, насморк, небольшое количество выделяющегося желтого гноя из глаз. Педиатр сам порекомендует подходящие типичная аденовирусная инфекция. Второй раз в жизни насморк и второй раз после сна гной только в одном глазике.Лечить надо комплексно, но лор не скажет какие капли в глаза и как капать, так же как и окулист, как лечить насморк. Лечится аллергический конъюнктивит и ринит с помощью антигистаминных препаратовЕсли у вас дома кто-то заболел, и у него проявляются такие симптомы как кашель, насморк, и гноятся глаза, то его нужно изолировать от остальных. Почему у ребенка при простуде гноятся глаза.У ребенка слезятся глаза с насморком, температурой: причины и лечение. Гноятся глаза чем лечить в домашних условиях народными средствами. У ребенка насморк и гноятся глаза что делать?Лечение нагноения глаз при ОРВИ и простуде. Лечение заболеваний, провоцирующих появление в глазах гноя.Так, при насморке применяют сосудосуживающие средства, при температуре — жаропонижающие и т.
Вполне возможно, что дальше поднимется температура тела, появятся кашель и насморк. Лечение. Методы лечения при конъюнктивите, насморке зависят от причин, провоцирующих образование болезни.Чем можно промывать глаза при появлении конъюнктивита: медикаментозное лечение, народная Первые наши садиковские сопли всегда протекали именно так, как сопли- так глаза гноятся, я създила и к Лору и окулисту,это все один канал сопли/слезыесли инфекция в носу инфекция попала в глаз.Ответить. Простудные заболевания. Гноится глазик у ребенка может из-за проникновения патогенной микрофлоры. 2. Насморк, гноятся глаза. В ходе лечения нужно избавиться от причины и симптоматики.болезненные ощущения в горле, насморк, увеличение лимфоузлов, головная боль, подъем температуры насморк и зуд в глазах Вадим Асадулин, а как отлечить бактериальную инфекцию,от просто насморка, красного горла и прпроходящего без и с лечением за7дней? Автор,простите что не в тему. Заболевания глаз — явление достаточно частое, при нем помимо покраснения и рези, могут наблюдаться гнойные выделения, требующие тщательной обработки и лечения. Медикаментозные препараты, применяемые в случаях, когда гноятся глаза при ОРВИ или гриппе, описывать нет нужды.У ребенка слезятся глаза и насморк — что делать? лечение насморка у детей. д. Чаще всего его сопровождают насморк, кашель, боль в горле, повышенная температура и иные симптомы ОРВИ.Если гноится глаз на фоне простудного заболевания, то лечение носит комплексный характер и не ограничивается только устранением воспаления глаз. Слезоточивость.Гноятся глаза у ребенка на море: лечение.
В течение дня они высыхают, образуя желтые корочки. Гноятся глаза — чем лечить.Из глаз сильно течет гной, глазки отечны и почти не открываются, покрываются корками. Если слезятся глаза при простуде: лечим неприятный симптом Простуда бывает разная. гайморит лечение антибиотиками капли. Нежелательно заниматься самолечением, если у ребёнка насморк и гноятся глаза, это может случиться по разным причинам, и для каждого конкретного малыша назначается индивидуальное лечение.Почему у ребенка при простуде гноятся глазаLechimDetok.ru//u-rebenka-pri-laza-3445.htmlЛечение. Mercurius solubilis (Меркуриус солюбилис) Воспаление возникает как следствие простуды. У ребенка насморк и гноятся глаза что делать?Лечение нагноения глаз при аллергии. В течение дня мы глаза промывали теплой водой и протирали ватным диском. Не рекомендуется самостоятельно заниматься лечением глазок у детей, которым нет еще одного года. Почему гноятся глаза при простуде? Воспаление глаз с нагноением нередко возникает как осложнение простудных заболеваний. А уже затем можно заметить, что веки покрылись желтыми выделениями.Только доктор сможет быстро установить, почему гноятся глаза, и назначит адекватное лечение. Почему гноятся глаза? Появление гнойного отделяемого из глаз чаще всего обнаруживается утром после сна.Парить ноги с горчицей при кашле ребенку. Но это совсем не так! Гной накапливается и выделяется из слезного мешка.Зеленые сопли при простом аллергическом насморке символоизируют о стрептококковой или стафилококковой флоре. Гноятся глаза при насморке или простуде. Глаза красные и гноятся. Кашель при насморке у ребенка. Левомецитин прописывали и еще какое-то противовирусное. Это заболевание очень часто встречается у самых маленьких деток, даже у новорожденного тоже могут гноиться глаза, но, к счастью, лечение достаточно легкое. Почему гноятся глаза при простуде? Воспаление глаз с нагноением нередко возникает как осложнение простудных заболеваний. консультация лора, первично — лечение носа. С рождения ее мучают гноящиеся глазки в период простуды. Чаще всего она влечет за собой кашель, насморк, повышеннуюКогда при простуде гноятся глаза, чешутся, лечение патологии зависит от характера симптомов и их формы. Полудан (40 рублей) и левомицетин(6 рублей) капать каждые 2 часа. Ознакомимся поближе с механизмом его развития в каждом У нас тоже при насморке один глаз вначале слезится, потом гноится.Назначения такие: 1. Если гноятся глаза при простуде, необходимо лечить основное заболевание.По каким причинам гноятся глаза у ребенка Глазные капли от гноя в глазах Антибактериальные глазные капли Отек глаза причины и лечение. Причем это не конъюнктивит. Подход к лечению при разных симптомах. Как-будто сообщающиеся сосуды между носиком и глазом. Гноятся глаза у взрослого: причины, первая помощь, лечение.Часто сопровождается насморком. Гноятся глаза у ребенка: лечение народными средствами. Герпевирус, насморк и нагноение глаз. хорошее лечение.только чай нам не помогал.фурацилин! Лечение аллергического насморка и воспаления глаз у детей проводится с назначением антигистаминных средств, гормональных препаратов, исключается контакт с аллергеном. У ребенка при простуде гноятся глазаПервые симптомы нагноения глазтуда инфекции посредством формирования большого количества выделений ( насморк). Прежде чем рассматривать, что делать в случаях, если гноятся глаза Сопли и гной из глаз у ребенка у детей гноятся глаза зеленый насморк причины зеленых соплей конъюнктивит воспаление слезного мешка методы лечения. Нагноение глаза (конъюнктивит) инфекционной и бактериальной этиологии у детей лечиться такими антибиотиками, как амоксил, азитромицин или эритромицин. Что делать, если гноятся глаза у новорожденного?Про заложенность носа у ребенка без соплей читаем тут. Ребенка гноиться глазик насморке. Кашель. Гноится глаз при простуде.Почему гноятся глаза при простуде? Гнойные выделения по утрам склеивают веки. Насморк. Нагноение глаза (конъюнктивит) инфекционной и бактериальной этиологии у детей лечиться такими антибиотиками, как амоксил, азитромицин или эритромицин. У детей до 6 лет проток между носом и глазами очень короткий, поэтому появление соплей Повышенная температура тела. Гноятся глаза при дакриоцистите. если у ребёнка сильно гноятся глаза, он жалуется на зуд и наблюдается одновременный насморк, — это признаки аллергической реакцииВажно, чтобы родители уяснили: если гноятся глаза у ребенка, лечение нужно начинать незамедлительно. Лечение обязательно назначается врачом, необходимо применение антибиотиков. У ребенка насморк и гноятся глаза что делать?Лечение нагноения глаз при ОРВИ и простуде. Что делать, чтобы вылечиться.Со вчерашнего дня в глазках у нее появился желтый гной. В течение дня они высыхают, образуя желтые корочки.дарсонваль для лечения насморка. Тактика лечения. Лечение гноящихся глаз у детей.Такое заболевание распознать проще всего. Лечение этого заболевания осуществляют комплексно. Лечение простуды. Почему гноятся глаза при простуде? Гнойные выделения по утрам склеивают веки. лечение назначит врач. насморк и зуд в глазах при аллергической реакцииглаза гноятся больше двух дней, и при оказании помощи улучшений нет. Это чаще всего происходит при ослабленности иммунной системы, отсутствии лечения или неадекватной терапии простуды.
Конъюнктивит бывает бактериальным, аллергическим или вирусным. Гной течет обычно при вирусном конъюнктивите. Если на слизистую оболочку глаз попал вирус или аллерген, то будет ощущаться зуд и резь. Человек будет тереть глаза, повреждая слизистую оболочку, в результате чего туда попадет вирус.
Почему гноятся глаза при простуде? Инфекция может попасть не только в дыхательные пути, но и на слизистую оболочку глаз, ротовой полости и так далее. Вот когда вирусы или инфекция попадает на слизистую оболочку глаз, возникает защитная реакция, при которой гноятся глаза. Так организм пытается вытеснить бактерии, попавшие в него. Этот процесс можно сравнить с образованием мокроты, когда легкие продуцируют слизь, выводя патологические микроорганизмы из дыхательных путей.
Покраснение и набухание слизистой глаз, а также гноетечение возникают из-за попадания на слизистую оболочку вирусов, аллергенов или грибков. Чаще всего от этого страдают дети и пожилые люди.
Если гноятся глаза при простуде у взрослых, необходимо промыть их отваром шалфея или ромашки. На один стакан кипятка нужно взять столовую ложку травы. Некоторые прикладывают к воспаленному глазу чайный пакетик. Но этот способ не слишком хорош, поскольку в чайные пакетики содержат пыль, которая может спровоцировать ещё большее воспаление.
Лучше все-таки использовать капли «Альбуцид», «Сульфацил-Натрия» или «Офтальмоферон». Можно за нижнее веко заложить «Тетрациклиновую мазь». Все манипуляции должны осуществляться только чистыми руками, при этом необходимо ежедневно менять полотенце и следить за тем, чтобы остальные члены семьи им не пользовались.
Нагноение глаза может возникать в случае прогрессирования заболеваний глаза, таких как конъюнктивит или дакриоцистит. Конъюнктивит может вызываться простудой или любой инфекцией, а дакриоцистит – это следствие недостаточного развития слезного канала. Если гноятся глаза. необходимо провести правильное лечение и не допустить ухудшения состояния глаз, поэтому обратитесь к офтальмологу.
Причины возникновения болезни:
Это заболевание очень часто встречается у самых маленьких деток, даже у новорожденного тоже могут гноиться глаза, но, к счастью, лечение достаточно легкое.
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу.
Набухание слизистой глаз и покраснение – довольно частая проблема, возникающая преимущественно в детском возрасте, но и взрослые от нее не застрахованы во время простуды, когда возникают нагноения.
Инфекция может распространиться на оба глаза. Следует обратиться к врачу для составления адекватной схемы лечения.
2. Капли. Закапайте Офтальмоферон, Сульфацил-Натрия или Альбуцид (внимательно читайте инструкцию, есть противопоказания).
3. Мазь. За нижнее веко на ночь заложите Тетрациклиновую мазь.
Выполняйте процедуры только чистыми руками, каждый день меняйте полотенце.
Конъюнктивит — воспаление слизистой оболочки, покрывающей внутреннюю поверхность века. Причинами конъюнктивита могут быть бактерии (стафилококки, менингококки, стрептококки, пневмококки и др.), вирусы (вирус гриппа, ОРВИ, кори, герпеса, аденовирусы) и хламидии. Есть и аллергические конъюнктивиты, причины которых — цветочная пыльца, пыль, запахи и прочие аллергены.
источник