Гайморит — достаточно серьезное гнойное заболевание пазух носа. Для его полного излечения назначается комплексная терапия. Уколы от гайморита в ней сегодня — не обязательная, а скорее крайняя мера. К введению инъекций прибегают, если болезнь затянулась, «обрастает» осложнениями, а общее самочувствие пациента ухудшается. В иных случаях довольно эффективны спреи, капли, таблетки. В статье мы рассмотрим основные препараты, что вводятся при гайморите, особенности их применения, эффективность, противопоказания и иную важную информацию.
Уколы от гайморита прописываются доктором только в случае болезни, вызванной грибковой, вирусной либо бактериальной инфекцией. Обычно она следует за простудой, сильным насморком, ОРВИ, сопровождается сильной головной болью, крайне неприятными ощущениями в области носовых пазух.
Главное показание для уколов от гайморита — наличие патогенной микрофлоры. Затем специалистом определяется тип возбудителя, его восприимчивость к тем или иным препаратам, чтобы подобрать наиболее подходящий вариант вводимого антибиотика. Вначале это пероральные средства. Если они малоэффективны, то обращаются уже непосредственно к уколам от гайморита.
Основные показания при данном заболевании для назначения инъекций:
- Невозможность применения иных препаратов.
- Неэффективность (или отсутствие ожидаемого эффекта) от приема таблеток-антибиотиков.
- Тяжелая форма болезни с выраженными симптомами интоксикации организма.
- Вовлечение в воспалительный процесс соседних органов и тканей. Например, параллельное развитие бронхита, отита и проч.
- Заболевание в запущенной стадии, требующее срочного оказания медицинской помощи, антибактериального противодействия.
- Высокий риск развития осложнений. Тут уколы антибиотиков при гайморите — самая эффективная мера.
- Развитие болезни после оперативного (хирургического) вмешательства.
- Наличие у пациента ряда заболеваний желудочно-кишечного тракта, при которых пероральный прием антибиотиков крайне нежелателен.
По отзывам, уколы при гайморите чаще всего делают внутримышечно. То есть стандартное и всем знакомое введение препарата в ягодичную мышцу.
Однако могут быть прописаны и внутривенные инъекции — как капельное, так и струйное введение. Такой способ избирается крайне редко — только для самых тяжелых и запущенных случаев, при наличии ряда осложнений болезни.
Уколы при лечении гайморита имеют ряд преимуществ как вид введения в организм лекарств-антибиотиков. Вот основные достоинства, что повсеместно отмечают специалисты:
- Быстрое проявление эффекта от подобного лечения.
- Возможность введения точной дозы лекарственного препарата.
- Средство не будет подвергаться воздействию ферментов желудочно-кишечной системы. В этом случае, минуя ЖКТ, лекарство сразу попадает в кровь. А это сильно повышает его эффективность.
- Способ подходит для пациентов практически любого возраста.
- Если человек находится в бессознательном состоянии, поражен тяжелыми заболеваниями, то это единственный метод введения лекарства.
- Таким образом можно вводить препараты, чьи полезные свойства разрушаются под влиянием ферментов пищеварительного тракта.
- Отлично подходит людям, страдающим от заболеваний ЖКТ. Антибиотики в этом случае не раздражают органы, не приводят к серьезным негативным последствиям. Данное достоинство распространяется и на здоровых людей. Полезная микрофлора кишечника при введении инъекции не будет разрушаться под влиянием антибиотика.
Уколы антибиотиков при гайморите у взрослых и детей в то же время — несовершенный метод терапии. Как и все другие способы лечения, данный имеет и собственные недостатки:
- Процедура болезненна. Особенно этот фактор негативен для маленьких детей и гиперчувствительных к боли пациентов.
- Введение инъекции должно происходить в асептически идеальных условиях, в специальном процедурном кабинете. В противном случае велик риск занесения инфекции.
- Если применяется внутривенное введение, то из-за невнимательности, непрофессионализма медработника может произойти закупорка сосуда пузырьками воздуха или частицами нерастворенного лекарства.
- Вводить инъекции обязан специально подготовленный работник.
- Вещество должно быть изготовлено в специальных условиях, гарантирующих стерильность.
Практически любой вид лекарства-антибиотика существует в форме раствора для инъекций. Необходимый для конкретного течения гайморита избирается теоретически на основе лабораторного анализа — бактериального посева. Исследование позволяет определить вид возбудителя, его чувствительность к препаратам.
Однако минус бакпосева в том, что это достаточно долгая процедура — результатов приходится ждать несколько дней. А для больного такое ожидание чревато осложнениями, ухудшением состояния. Поэтому на практике специалисты чаще всего выбирают тот или иной вид антибиотика, основываясь на данных о самых распространенных патогенных микроорганизмах в конкретном регионе, в конкретное время.
Всего же основных разновидностей инъекций, применяемых при гайморите, три:
- Пенициллины.
- Макролиды (и линкозамиды).
- Цефалоспорины.
Есть также так называемые горячие уколы. Все перечисленные разновидности детально рассмотрены далее.
Какие уколы делать при гайморите? Еще в недавнем прошлом и медики, и обыватели первым делом упомянули бы инъекции пенициллина. Однако сегодня такие формы специалисты стараются назначать пациентам все реже и реже. Причина проста: высокая резистентность (привыкаемость) вредных микроорганизмов к пенициллинам, частое проявление аллергических реакций.
Есть и еще одна особенность. Большой ряд пенициллинов требуется вводить каждые четыре часа для поддержания необходимой концентрации активного компонента в крови. Это применимо только для стационарного лечения, неудобно для пациента.
Отдельной группой стоят пенициллины, защищенные клавулановой кислотой. Их отличает более широкий спектр воздействия на возбудителей. Более всего распространены в пероральных формах. Однако возможно введение инъекции, но только внутривенно.
Названия антибиотиков для уколов при гайморите и краткое описание препаратов см. ниже:
- «Ампициллин». Средство для внутримышечного введения. Препятствует синтезу болезнетворных микроорганизмов, снижает активность их жизнедеятельности. Воздействие ведет к гибели бактерий, вирусов и грибков.
- «Амоксициллин». Относится к препаратам первого поколения. Этим традиционным методом злоупотреблять не стоит — бактерии быстро теряют к нему чувствительность, а у пациента может развиться аллергическая реакция.
- «Амоксиклав». Комбинированное средство (амоксициллин + клавулановая кислота). Обладает самым широким спектром воздействия в группе.
Еще одно общее название уколов при гайморите. В основном, их назначают при аллергической реакции на пенициллины в анамнезе.
Чем отличаются данные элементы? Они незаметно адаптируются под патогенную микрофлору, после чего уничтожают ее. Их наибольшая активность отмечается по отношению к стрептококкам, моракселле.
Близкая к макролидам группа — линкозамиды. Эти средства оказывают и бактерицидное, и бактериостатическое (препятствуют рецидиву, возвращению микроорганизмов) воздействие. Важно отметить, что несовместимы с пенициллинами! Данные препараты запрещены детям, беременным женщинам, мамам в период лактации. Не имеющим противопоказаний прописываются уколы «Линкомицина» при гайморите.
Курс лечения тут сравнительно недолгий — 3-4 дня.
Основные инъекции макролидов следующие:
- «Азитромицин». Широко распространенное средство от воспалений гайморовых пазух. Попадая кровь, немедленно принимается «за работу». У средства практически нет побочных эффектов.
- «Эритромицин». Считается лекарством со средним уровнем воздействия. Не может противостоять грамотрицательным организмам. Для человека проявляется такими побочными эффектами, как расстройства ЖКТ, рвота, поражение печени.
- «Кларитромицин». Относится к макролидам второго поколения. Эффективно борется почти со всеми возбудителями хронической формы синусита.
Именно эту категорию лекарств медики чаще всего назначают пациентам при воспалении гайморовых пазух. Цефалоспорины способны уничтожать грамотрицательные микроорганизмы, их бактерицидное воздействие губительно практически для всех возбудителей гайморита.
Менее всего популярны для данной болезни препараты первого поколения. Основной их пример — «Цефазолин». Он обладает нешироким спектром воздействия, бессилен против грамотрицательных организмов. Назначают только в случае чувствительности бактерии к данному компоненту.
Более известны средства третьего поколения. Они высоко активны и в отношении грамположительных, и в отношении грамотрицательных возбудителей. Разделяются на две основные группы:
- Цефотаксимы. Это «Фагоцеф», «Кларофан», «Сефотак», «Лароксим».
- Цефтриаксоны. Это «Роцефин», «Процеф», «Терцеф», «Цефограм», «Медаксон», «Лендацин» и проч.
Представим наиболее популярные цефалоспорины в отечественной медицине:
- «Цефтриаксон». Отзывы об уколах при гайморите этой категории по большей части спорные. В основном это связано с большим количеством побочных действий — в некоторых случаях может вызвать гепатит, желтуху, нарушения в работе органов ЖКТ. Противопоказан при беременности. Является порошковым средством, которое перед введением следует разбавить водой и порцией лидокаина или новокаина в шприце.
- «Цефокситин». Относится к средствам второго поколения. Данный препарат хорошо переносится человеческим организмом. Наиболее активен против кишечной палочки, гонококков, энтеробактерий.
- «Цефуроксим». Антибактериальное средство, которое отличается широкой областью воздействия — сальмонелла, кишечная палочка, стрептококки, стафилококки.
С чем связано такое необычное название инъекций? При введении препарата проявляется сильный жар по всему организму. Средство содержит в себе раствор солей — органических и неорганических. Процедура показана для улучшения кровообращения, что стимулирует выздоровление. Проводится только в условиях стационара, под контролем специалиста.
Чтобы не проявились побочные эффекты (головокружение, тошнота, тремор), пациент обязательно должен некоторое время полежать после процедуры. Последняя противопоказана при беременности, патологиях почек, печени, сердца, приеме пациентом гликозидов.
Разновидностей «горячих» инъекций несколько:
- Глюконат кальция. Уколы при гайморите данного типа — вспомогательные. Их назначают в случае, если воспалением повреждены капилляры, мелкие кровеносные сосуды гайморовых пазух. Глюконат кальция снимает отек, возвращает эластичность сосудистым стенкам. Важно отметить, что он является и антиаллергенным препаратом.
- Хлористый кальций. Чрезвычайно полезен для стимуляции сердечной деятельности. Улучшает свертываемость крови, содействует хорошей эластичности сосудов, оказывает противоаллергенное воздействие. Также назначается в форме вспомогательного лекарства.
- «Дексаметазон». Относится к глюкокортикостероидам синтетической группы. Назначается при сложных формах гайморита — лекарство обладает мощным антивоспалительным эффектом. Минимальная дозировка помогает справиться с очагом болезни в кратчайшие сроки. Однако его частое применение чрезвычайно вредно — «Дексаметазон» вызывает наркотическое привыкание. С такой же эффективностью борются с острым воспалением и его аналоги — «Преднизолон», «Беклометазона дипропионат».
- Магнезия. Средство практически всегда вводится внутримышечно. Расслабляет стенки кровеносных сосудов, противодействует судорогам. Улучшает кровообращение, расширяя артерии.
Мы перечислили названия антибиотиков при гайморите для уколов взрослым и детям. Однако инъекции не нужно путать с пункционным уколом. Так называется прокол гайморовой пазухи с целью очистки ее от гноя.
В тяжелых случаях медиками делается разрез. Через него удаляется накопившаяся гнойная масса. Только после данной процедуры принятие лекарств будет эффективным.
- Инъекции-антибиотики назначаются только лечащим доктором! Он же прописывает дозировку, периодичность ведения, длительность курса.
- Данные средства не подходят для самолечения! Также недопустимо вносить собственные изменения в схему терапии, составленную врачом.
- Курс лечения нужно пройти целиком — даже при кажущемся выздоровлении.
- Введение раствора — одноразовым шприцем, в условиях процедурного кабинета.
- Большое внимание уделите противопоказаниям, побочным эффектам в инструкции.
- Перед первым введением препарата важно провести аллергическую пробу на него. Тоже самое касается вспомогательных средств (лидокаина, новокаина).
Уколы при гайморите — эффективный, но крайний метод терапии. Разновидность инъекций, длительность курса лечения, дозировка избираются исключительно лечащим врачом.
источник
При гайморите наблюдается воспалительный процесс, который препятствует носовому дыханию, становится причиной душевных и физических мучений. Чтобы избежать такого дискомфорта и неблагоприятного клинического исхода, рекомендуется вовремя начать лечение. Уколы при гайморите врачи рекомендуют только при осложненном течении характерного недуга, ранее можно обойтись без антибиотиков.
Многих пациентов пугает слово «уколы», ассоциируется с болезненными и неприятными ощущениями. Чтобы избавиться от внутреннего страха, желательно вспомнить, какие осложнения могут исходить от прогрессирующего гайморита. Только в этом случае пациент поймет, насколько опасно данное заболевание, и от консервативной терапии нежелательно отказываться.
Стоит напомнить, что гайморит относится к патологиям ЛОР-органов, однако близость зон поражения к коре головного мозга является ощутимой угрозой для организма пациента. Если своевременно не преступить к интенсивной терапии, от гайморита инфекционный процесс распространяется на мозговые оболочки, способствует их масштабному заражению. Чтобы избежать прогрессирующего менингита, самое время всерьез задуматься о своем здоровье.
Лечение патологии осложненной симптоматики заключается в проколе воспаленных гайморовых пазух. Такие методы эффективные, однако чреваты послеоперационными осложнениями. В качестве альтернативы можно попытаться спасти свое здоровье антибиотиками, однако действовать, предварительно проконсультировавшись с лечащим врачом. Только в этом случае можно безболезненно избавиться от гайморита.
При прогрессирующем заболевании основная цель специалиста – уничтожить патогенную флору, ускорить процесс выведения патогенных микроорганизмов. Для этих целей в обязательном порядке показаны антибиотики, причем принимать их можно не только в качестве таблеток, но и в виде уколов. Пероральный прием представителей этой фармакологической группы обеспечивает слабое действие, тогда как уколы целенаправленно воздействуют на гайморит.
Купить инъекции для уколов можно в аптеке, но первым делом важно уточнить у отоларинголога схему интенсивной терапии, ее особенности. Лечение гайморита антибиотиками предусматривает введение внутривенных и внутримышечных инъекций, которые обеспечивают многогранное действие в ослабленном организме. Итак, медицинские показания подробно изложены ниже:
- чрезмерное гноеотделение с сильнейшими приступами боли;
- определение бактериальной природы гайморита;
- обще тяжелое состояние пациента, интенсивная симптоматика.
Лечить характерный недуг обязательно, но, прежде чем купить уколы, необходимо изучить аннотацию медицинского препарата, посоветоваться с врачом, определить, кто из окружения будет выполнять такие несложные для медработников манипуляции.
Прежде чем прибегнуть к помощи антибиотиков, необходимо в лабораторных условиях провести бакпасев на выявление патогенной форы. Возбудитель болезни будет определен, а пациент сможет рассчитывать на скорую положительную динамику. Только в этом случае можно назначать медикаменты, иначе желаемого терапевтического эффекта все равно не будет. Антибиотические средства, заявленные в форме уколов, охватывают сразу три группы:
- Цефалоспорины. Активные компоненты способны нарушить целостность грамотрицательных бактерий, обладают минимумом побочных явлений и противопоказаний. Особенно эффективны такие медикаменты, как Цефтазидим, Зинацеф, Цефтриаксон, Цефотаксим.
- Аминогликозиды. Препараты эффективные в отношении ряда патогенных микроорганизмов, но обладают рядом побочных эффектов, противопоказаний. Яркими представителями этой группы считаются Тобрамицин, Гентамицин.
- Карбапенемы. Токсические препараты имеют много противопоказаний, не исключены случаи передозировки, отравление организма. Принимать в условиях стационара при осложненных формах гайморита. Хорошо зарекомендовали себя Дорипенем, Имипенем.
- Пенициллины. Препарат морально устаревший, однако хорошо переносится организмом. Амоксициллин лучше принимать в уколах, поскольку действие таблеток на очаг патологии посредственное.
- Макролиды. Это лучшие препараты при непереносимости пенициллинов, которые быстро убивают патогенную флору. Чаще всего используют Кларитромицин и Азитромицин, которые незаметно адаптируются, нарушают целостность болезнетворной инфекции.
Использование горячих уколов при гайморите тоже актуально, а введение хлористого кальция помогает усилить системный кровоток, распространить в ускоренном темпе лекарство по всему организму. Антибиотики в таком случае действуют быстрее, ускоряют процесс выздоровления.
Принимать антибиотики при прогрессирующем гайморите разрешено не всем заинтересованным пациентам. Например, в случае легкой формы характерного недуга лучше выбирать другие фармакологические группы, либо принимать антибиотические средства в форме таблеток. Объясняется этот тем, что инъекция при слабой активности патогенной флоры пагубно влияет на флору кишечника, меняет ее состав, способствует развитию дисбактериоза. Чтобы избежать таких осложнений, вполне достаточно проводить антибактериальную терапию в таблеточной форме.
Прежде чем использовать антибиотики в уколах, например Цефотаксим, полезно изучить и другие противопоказания. Это:
- беременность;
- период лактации;
- индивидуальная нетерпимость синтетических компонентов;
- проблемы с сердцем и сосудами;
- печеночная и почечная недостаточность;
- детский возраст;
- в комплексе с определенными антибиотическими средствами.
В последнем случае требуется акцентировать внимание на лекарственном взаимодействии, поскольку комплекс из двух антибиотиков может только осложнить течение заболевания, вызвать интоксикацию организма с ярко выраженной симптоматикой. Поэтому данный вопрос требуется особенно тщательно контролировать, предварительно оговаривать с лечащим врачом.
Если прогрессирует гайморит, врач должен исследовать реальное состояние гайморовых пазух. Только в этом случае можно подобрать грамотный подход к проблеме. Если болезнь развивается уже в запущенной стадии, вариантов развития дальнейших событий три:
- Прокол гайморовых пазух. В этом случае выполняется надрез для дальнейшей откачки скопившегося в носу гноя. После чистки пациенту вводят антибиотики, например, Цефотаксим в ампулах, чтобы парализовать патогенную флору, скорее ее вывести. Процедура неприятная, требуется реабилитация, не исключены осложнения.
- Внутримышечное введение инъекция. Процедура обязательна в осложненных клинических картинах, а выполнять ее разрешается в домашних условиях. Основная цель – наполнить кровь антителами в отношении патогенных вирусов, микробов. Если пройти курс уколов, положительная динамика при гайморите обеспечена.
- Внутривенное введение горячих уколов. Это хлористый кальций, который стимулирует кровообращение, ускоряет лечебное действие в организме. Процедуру проводить в условиях стационара при участии медсестры. После укола придется полежать, поскольку среди побочных действий тошнота, головокружение, тремор конечностей.
Какой метод лечения гайморита выбрать, решает отоларинголог. В большинстве случаев, специалисты рекомендуют антибиотик третьего поколения Цефотаксим или его аналоги. Высокий уровень биодоступности обеспечивает продуктивное всасывание в системный кровоток и кишечник, а это значит, что в скором времени лекарство подействует. Побочные явления, случаи передозировки, сведены к минимуму, а при лекарственном взаимодействии Цефотаксим действует мягко и целенаправленно на очаг патологии.
Остается только добавить, что поверхностное самолечение вредит, а обдуманные рекомендации специалиста и слаженные действия пациента помогают в самые кратчайшие сроки окончательно избавиться от прогрессирующего недуга. Гайморит не стал исключением из этого общедоступного в современной медицине правила.
источник
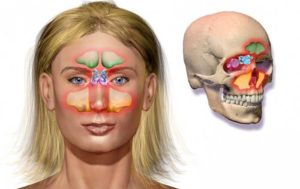
Гайморит (синусит верхнечелюстной пазухи) — это процесс воспаления в верхнечелюстной придаточной пазухе (пещере) носа, а именно в ее слизистой. Этиология чаще всего бактериальная; также возбудителями могут быть вирусы, грибки.
Гайморит может возникать и на фоне аллергии. Заболевание встречается у каждого десятого пациента; по необходимости назначения антибиотика гайморит занимает почетное 5 место. Бактериальные гаймориты всегда требуют проведения антибактериальной терапии. Это, естественно, антибиотики, таблетированные и инъекционные. Для назначения антибиотиков хорошо руководствоваться данными бактериального посева пунктата гайморовых пещер для выявления чувствительности возбудителя к антибиотикам.
В представлении многих гайморит всегда связан с уколами. Но это не совсем так. В начале воспаления, когда речь идет о катаральных явлениях, лечение вполне ограничивается спреями, носовыми каплями и таблетированными формами различных препаратов.
Но гайморит имеет одну неприятную особенность — он легко переходит в гнойное воспаление. А если учесть близость пазух к головному мозгу, то сразу становится понятным срочная необходимость лечения этой патологии. В таких случаях лечение должно проводиться только уколами. Уколы при гайморите используют в запущенных и нелеченных случаях заболевания.
Иначе говоря, инъекции назначаются при:
- невозможности использования таблетированных антибиотиков (хронические заболевания желудка, непереносимость лекарств);
- неэффективности примененных препаратов в таблетках;
- тяжелых формах заболевания с интоксикацией;
- вовлечении в воспаление соседних органов и тканей (присоединение отитов, этмоидитов, бронхитов, ангин и пр.).
- запущенных нелеченных формах гайморита;
- если имеется высокий риск развития осложнений (сепсиса);
- при высокой устойчивости микроба к таблеткам, наличие в этиологии грамотрицательных бактерий;
- при иммунной недостаточности;
- антибиотики назначают еще только, если у выявленного возбудителя имеется чувствительность именно к тому антибиотику, который выпускается в инъекциях;
- послеоперационном периоде.
Если вам назначены инъекции антибиотиков для лечения выявленного гайморита, прежде, чем сомневаться в их целесообразности, нужно вспомнить, что зона поражения при гайморитах близко расположена к головному мозгу и рисковать своим здоровьем для риска появлений осложнений в виде менингитов и пр. не стоит.
К преимуществам можно отнести следующие факты:
- введение инъекций всегда более эффективно, потому что их действие проявляется сразу и процент всасывания препаратов также гораздо выше;
- терапевтический эффект от этого проявляется быстрее;
- лекарство точно дозируется;
- вводимые препараты не разрушаются ферментами ЖКТ, а сразу попадают в кровеносное русло;
- возможность применения независимо от возраста;
- возможность введения препарата в бессознательном состоянии больного.
Недостатки парентерального введения:
- болезненность процедуры;
- необходимость соблюдения условий асептики и повышенные требования к чистоте во время введения ЛС;
- для проведения инъекций желательно привлечение профессиональной медсестры;
- не исключено случайное попадание пузырьков воздуха в сосуд и кровь;
- возможно инфицирование.
При гайморите введение внутримышечное предпочтительнее. Но нередко встречаются случаи т.н. внутрибольничного гайморита. Тогда уже не только таблетки, но внутримышечное введение антибиотиков становится малоэффективным.
Поэтому в таких случаях используют внутривенные введения определенных препаратов. Среди них можно назвать: Гентамицин, Имипенем, Тобрамицин, Цефуроксим, Цефотоксим, Цефтриаксон, Меропенем. При таких гайморитах выбор антибиотиков эмпирическим путем исключается; необходимо проведение бактериального посева.
Что нужно соблюдать при лечении уколами:
- все препараты назначаются только врачом;
- нельзя самостоятельно менять схему лечения;
- перед применением нужно прочитать инструкцию к применению, его побочные эффекты и противопоказания.
Для начала лечения всегда необходимо провести пробу на антибиотик. Не смешивайте в одном флаконе разные антибиотики; не прекращайте лечение раньше времени, даже если вы себя хорошо чувствуете. Антибиотики снижают эффективность контрацептивов ОК, это надо учитывать молодым женщинам. При беременности, лактировании антибиотики в инъекциях тоже не показаны. Декомпенсированные болезни почек и печени – также противопоказание к их назначению, поскольку именно через них препараты выводятся.
Прежде, чем назначать антибиотики, в идеале врач должен иметь результаты бакпосева с результатами выявленной чувствительности возбудителей к определенной группе антибиотиков. Но такой анализ проводится в течение нескольких дней. Срочность выбора приводит к тому, что врач делает выбор препарата эмпирически, основываясь только на данных о наиболее распространенных возбудителях.
Для выбора альтернативного антибиотика нужен бакпосев. Для получения пунктата из гайморовой пазухи проводится отсасывание ее слизи. Это делается при помощи прокола (пункции) стенки пазухи специальным шприцем.
Процедура эта требует определенного опыта ввиду своей сложности. Согласие дают не все, тем более, что после ее проведения нужно сразу переходить к антибиотикам второй линии. Альтернативой к проведению этой процедуры является взятие обычного мазка из носа. Флора его содержимого чаще всего и вызывает гайморит.
Антибиотики назначают с учетом возраста больного, клинической картины, степени выраженности симптоматики и индивидуальных особенностей пациента. Применяемые антибиотики для взрослых объединены в 3 большие группы (линии):
- Препараты первой линии: это средства с наибольшей эффективностью при введении. Это Амоксициллин, Кларитромицин, Азитромицин.
- Препараты второй линии. Их применяют в тех районах, где отмечен высокий уровень ЛОР-патологий. Возможно, это появляется при резистентности возбудителей к назначаемым препаратам. Их назначают также и тогда, когда после лечения антибиотиками первой группы проявления гайморита по-прежнему держатся. Это таблетированные антибиотики: Амоксиклав; антибиотики цефалоспоринов 2 и 3 поколения; фторхинолоны. Они бактерицидны и одинаково эффективны при любых формах гайморитов – острых и хронических.
- К третьей линии относят те антибиотики, о которых упоминалось при лечении внутрибольничных случаев гайморита.
Антибиотиков существует очень много, но на практике врачи, занимающиеся лечением проблем рото- и носоглотки, чаще других назначают Линкомицин. Это объясняется тем, что Линкомицин при гайморите – препарат, давно, за несколько десятилетий, показавший свою надежность и эффективность; к тому же, его может приобрести каждый, он недорогой. Как шутят врачи, дуэт Линкомицина и гайморита – проверен временем и отзывы об этом антибиотике самые положительные. Сегодня Линкомицин — во многих отношениях лучшее средство от гайморита.
Что он из себя представляет? Его можно вводить в/мышечно и в/венно (для внутривенных вливаний он разводится в физ. растворе). Вводится он 3 раза в сутки, что вполне выполнимо. Предполагается его возможное использование у взрослых и детей старше 6 лет.
Является представителем группы линкозамидов, считается антибиотиком широкого спектра. Подавляет размножение микробов, и не дает им развиваться, т.е. оказывает бактериостатический эффект. Но при больших дозах и при чувствительности к нему возбудителя действует бактерицидно. Его не назначают беременным, поскольку он проникает через плацентарный барьер.
Его противопоказания: непереносимость индивидуальная и декомпенсированные патологии печени и почек, которые выводят его недостаточно быстро.
Кроме того, назначение Линкомицина всегда должно учитывать его совместимость с другими препаратами. Он не используется одновременно с пенициллинами, цефалоспоринами, Эритромицином, Хлорамфениколом. Одновременное сочетание с аминогликозидами усиливает их воздействие, поэтому в этих случаях нужно уменьшить дозу.
Линкомицин никогда не применяют с миорелаксантами и при ингаляционном наркозе, потому что возможно апноэ (остановка дыхания) из-за усиления блокады и расслабления мышц. Применение его с антидиарейными препаратами вызывает снижение его активности, поэтому также неприменимо.
Не сочетается Линкомицин с одновременным назначением кальция глюконата; с магнезией, Теофиллином, Гепарином; Ампициллином. Перед введением Линкомицин не следует смешивать в одном шприце с Новобиоцином и Канамицином. У Линкомицина есть еще один плюс: его компоненты всегда предупреждают развитие таких серьезных осложнений гайморита, как остеомиелит, поражение зрительного нерва и менингит. Все антибиотики чаще всего назначаются на 7-10 дней. В редких случаях они могут продлеваться до 14 дней.
На фоне инъекций антибиотиков, часто назначают соли кальция. От гайморита хорошо помогают уколы соединений кальция в составе комплексной терапии. Чаще других врачи назначают “горячие” уколы – Хлорид кальция. Глюконат кальция – еще эффективное и доступное средство от гайморита. Оно действует более мягко. Эти препараты вводятся внутривенно струйно.
Они усиливают кровоток, поскольку расширяют сосуды. В таких условиях принимаемое лекарство быстро распространяется и антибиотики действуют быстрее. Кроме этого, соединения кальция уменьшают воспаление, укрепляя стенки мелких сосудов.
Глюконат кальция можно вводить и в/мышечно, но это не всегда удобно, потому что вводить нужно много (большой объем) и глубоко. Это может вызвать раздражение тканей.
После введения кальция нужно немного полежать, т.к. не исключена тошнота и головокружение. Препарат должен вводить специалист, поскольку попадание кальция под кожу вызовет некроз. А если вена выбрана мелкая, то может возникнуть ожог ее стенки.
Многие требуют назвать самое эффективное средство и от гайморита, и от других воспалительных патологий. Но такой вопрос неправомерен, каждому гаймориту – свое. Это говорит о том, что если какой-то препарат помог вашему знакомому, не факт, что он же поможет и вам. Универсальных средств нет, так же как и нет одинаковых организмов и возбудителей. Все индивидуально.
Также следует отметить, что антибиотики в уколах – не единственное средство от гайморита и не панацея. Антибактериальная терапия всегда применяется комплексно, сочетаясь с другими препаратами. В случае гайморитов это и анальгетики, НПВС, муколитики, промывания антисептиками, стероиды, спреи и др. Среди антибиотиков еще следует в ряду эффективных назвать препараты цефалоспоринового ряда, аминогликозиды и пенициллины. К безопасным и старым пенициллинам давно уже выработалась устойчивость у многих возбудителей. Поэтому среди них эффективны защищенные пенициллины – Амоксиклав.
Также сильными средствами (из аминогликозидов) считаются Гентамицин, Тобрамицин; цефалоспорины 2 и 3 поколения. Цефалоспорины 2 поколения хорошо действуют на большинство грамположительных бактерий, а представители 3 поколения эффективны при многих грамотрицательных. Ко 2 поколению относятся Цефаклор, Цефуроксим, Цефат, Зинацеф, Зиннат и др. Среди препаратов 3 поколения наиболее популярны Цефтриаксон и Цефотоксим. Все указанные антибиотики имеют мощн ое бактерицидное действие.
источник
Поскольку верхнечелюстной синусит – опасное заболевание с широкой клинической картиной, которое может быть вызвано целым рядом причин, то методики лечения в каждом конкретном случае могут существенно отличаться. Если от гайморита катарального на ранней стадии можно избавиться даже промываниями с лекарственными средствами, то при наличии бактериальной микрофлоры нужно задействовать уже целый комплекс мер, основой которого является антибиотикотерапия. В основном применяются таблетированные антибиотики, однако в зависимости от тяжести симптомов и протекания болезни отоларинголог может назначить уколы при гайморите.
Содержание статьи

Применяются разнообразные таблетки, капли и спреи в нос, промывания, физиопроцедуры, народные методы лечения.
Однако бактериальная инфекция всегда несет в себе угрозы непредсказуемого развития, устойчивости микроорганизмов к некоторым видам антибиотиков и резкого ухудшения состояния больного.
При гайморите уколы врач обычно назначает, исходя из целого ряда предпосылок:
- Тяжелая форма развития недуга с высокой температурой тела, общим плохим состоянием пациента и вовлечением в воспалительный процесс соседних тканей (присоединение этмоидита, бронхита).
- Запущенная форма гнойного синусита с выраженной симптоматикой, при которой необходимо срочно применять сильнодействующие средства.
- Выявление при бактериологическом обследовании возбудителя, относящегося к высокоустойчивым формам, или ассоциации микробов, включающих грамотрицательные.
- Высокий риск осложнений, особенно сепсиса, требующий инъекционной формы введения препарата.
- Послеоперационный период.
- Недостаточная эффективность перорального способа приема антибиотика.
- Проблемы со слизистой желудка у пациента, при которых прием таблетированных лекарств, влияющих на желудочно-кишечный тракт, нежелателен.
- Иммунная недостаточность.
Инъекционное введение лекарственных средств более эффективно, чем парентеральное, поскольку начинает действовать гораздо быстрее, а процент всасывания активного вещества значительно выше. При назначении антибиотика обязательно должно соблюдаться главное условие – предварительный бактериальный посев, определение чувствительности бактерий к конкретным антибиотикам и правильный подбор наиболее действенного препарата.

Пенициллины биосинтетические. Хорошо действуют только при условии, если пациент не лечился ими ранее. Концентрация средств ряда пенициллинов быстро снижается в организме, поэтому их необходимо колоть через каждые 4 часа.
Недостатком этих препаратов является высокий риск развития аллергических реакций, а также резистентность к ним значительного количества бактерий, которая увеличивается с каждым годом. В связи с этим, пенициллины назначаются при синусите все реже.
Цефалоспорины. Существует несколько поколений антибиотиков этого ряда. Отдельные препараты второго поколения, такие как Цефазолин, для уколов используются уже не так часто, больше для промывания пазух. В качестве препаратов выбора используются лекарства второго (Зинацеф) и третьего (Цефтазидим, Цефотаксим) поколения. По структуре цефалоспорины близки с пенициллинами, поэтому при наличии аллергии на пенициллины цефалоспорины применяются с осторожностью.
Самым распространенным антибиотиком из линейки цефалоспоринов считается Цефтриаксон, который эффективен против:
- стафилококков;
- стрептококков;
- нейссерий;
- эшерихий;
- гемофильной палочки;
- некоторых энтеробактерий.
Цефтриаксон хорош тем, что его действия хватает на 12 часов, поэтому колоть его нужно только дважды в день.

В ампулу с 2 г порошкового лекарства белого цвета добавляется вода для инъекций, но чаще лидокаин или новокаин, после чего укол становится практически безболезненным.
Вкалывают цефтриаксон 4-8 дней в зависимости от индивидуальных свойств организма пациента.
Аминогликозиды. Имеют выборочное действие: они эффективны против многих болезнетворных бактерий, однако практически бесполезны против стрептококков и иных анаэробов. Наиболее известны Гентамицин и Тобрамицин, которые вводятся 2 раза в сутки из расчета 1,5-2 мг на килограмм веса пациента. Инъекция производится под наблюдением врача и только по его рекомендации, поскольку аминогликозиды могут негативно влиять на вестибулярный аппарат и слуховые органы, вплоть до полной глухоты.
Карбапенемы (Дорипенем, Имипенем). Обладают широким спектром действия, это одни из самых мощных известных антибиотиков. Прописываются, как правило, в самых тяжелых случаях гнойного гайморита при начале осложнений и высокой резистентности бактерии-возбудителя. Колются только в больнице под контролем специалиста-отоларинголога. После их использования следует пройти антигрибковую терапию и восстановить микрофлору кишечника пробиотиками.
Противопоказания к инъекционным антибиотикам при синусите
При всей действенности внутримышечных уколов с антибиотиками при верхнечелюстном синусите, показаны они не всем. С осторожностью следует применять этот способ терапии таким пациентам:
- Кормящим матерям.
- Беременным женщинам.
- Людям, склонным к аллергиям.
- Грудным детям.
- Людям с болезнями печени, почек и сердечно-сосудистыми заболеваниями.
Не следует применять парентеральное введение антибиотиков при синусите в легкой форме, поскольку негативный эффект для ЖКТ может перекрыть всю пользу от его употребления.
В комплексной терапии гайморита, кроме внутримышечных инъекций антибиотиков, часто применяется внутривенный укол кальция хлорида, вводимый струйным методом. Используется он для снижения интенсивности воспалительного процесса и укрепления сосудистых стенок, эффективен при аллергических гайморитах, снижая их активность. «Горячим» укол называется из-за того, что вызывает волну жара, распространяющуюся по всему телу.
Этот препарат должна вкалывать опытная медицинская сестра, поскольку слишком быстрое введение хлорида кальция вызывает ощущение сильного жара внутри, головокружение, у пациента создается впечатление, что он задыхается. Кроме того, если хлорид кальция попадет под кожу, то он может привести к некротическим изменениям тканей. Лекарство следует вводить только в вены большого диаметра, чтобы избежать ожога сосудистых стенок.
Противопоказан «горячий укол» в таких случаях:
- Беременность.
- Терапия сердечных заболеваний при помощи гликозидов.
- Заболевания печени, сердца или почек.

С ее помощью гнойный экссудат разжижается и эвакуируется через шприц. Затем таким же способом в полость доставляется раствор с антибиотиками, которые призваны уничтожить болезнетворные бактерии.
В некоторых случаях отоларингологи прописывают инъекционный прием лекарств в зависимости от формы протекания болезни, общего состояния больного и причины развития недуга:
- Противогрибковые препараты. Употребляются, когда возбудителем выступает грибок, или же грибки присоединились в связи с приемом антибиотиков. Флюконазол применяется в виде инъекций, если грибки активно размножаются, и на них не воздействуют в достаточной мере таблетки. Используют его на протяжении 2-4 дней, поскольку он токсично воздействует на печень. Флюконазол противопоказан людям с острыми и хроническими болезнями печени.
-
Глюкокортикостероиды. Хорошо снимают воспаления, спровоцированные аллергическими реакциями. Дексаметазон, Преднизолон и Гидрокортизон вводятся как внутривенно, так и внутримышечно. Во избежание ухудшения состояния, не применяются при гнойной форме гайморита.
- Супрастин. Это антигистаминное средство нового поколения. Вводится внутримышечно или внутривенно для общей и местной сенсибилизации. Вкалывается один раз в день в течение всего срока лечения при гнойной форме недуга и 2-3 раза в сутки – при аллергическом синусите. Может вызывать сонливость, что нужно учитывать при назначении.
Как делать инъекции ребенку
Если верхнечелюстным синуситом болеет ребенок, то родителям необходимо уметь делать внутримышечные инъекции, чтобы избежать необходимости ежедневных поездок в больницу или поиска недалеко живущей медсестры. Процедура эта несложная и требует только ответственности и внимательности.
Готовить укол необходимо в другой комнате, чтобы ребенок не видел. Тщательно вымытыми сухими руками подпиливается ампула, лекарство набирается в шприц, затем выпускается через иглу лишний воздух. Все манипуляции необходимо проводить в медицинских перчатках.
Внутримышечная инъекция производится во внешнюю верхнюю часть ягодицы, где нет нервов или костей. Чтобы не возникло проблем, лучше чтобы кто-то из родных придерживал малыша. Дальнейшая манипуляция производится так:
- По ягодичной мышце следует слегка похлопать для анестезии.
- Место, куда войдет игла, тщательно протирается спиртом.
- Игла вводится быстрым и точным движением, вторая рука при этом растягивает кожу.
- Лекарство для наилучшего эффекта должно вводиться медленно. Кроме того, это сделает инъекцию менее болезненным.
- Место инъекции прижимается ваткой, игла быстро вынимается.
- Место укола слегка массируется для хорошего распространения препарата.
Важно психологически подготовить ребенка к процедуре, чтобы он не боялся инъекций и других медицинских процедур. Недопустимо пугать ребенка любыми медицинскими манипуляциями.
источник
Синусит — распространенная патология ЛОР-органов, которая лечится преимущественно амбулаторно. Довольно часто она не только проявляется наличием насморка, но и ноющими головными болями в области локализации синуса.
Именно этот симптом наиболее часто становится решающим аргументом, почему больные обращаются за медицинской помощью.

Поэтому очень важно выделить ряд признаков, по которых пациенты и врачи могут с большой вероятностью определить ситуации, в которых использование антибиотиков является оправданным.
Синуситом называют инфекционное воспаление слизистой оболочки придаточных пазух носа. Их в человека несколько — верхнечелюстная (гайморит), лобная (фронтит), клиновидная (сфеноидит) и ячейки клиновидной кости (этмоидит). К факторам, которые могут способствовать развитию патогенного процесса относят:
- травматическое поражение пазух, перелом костей черепа
- врожденные анатомические дефекты и аномалии развития придаточных пазух
- хронические аллергические патологии, которые приводят к нарушению мукоциллиарного клиренса
- загрязнения окружающей среды, особенно в районе расположения крупных промышленных предприятий
Клиническая клиника синусита включает в себя затруднения носового дыхания, которое сопровождается также слизистыми или гнойными выделениями. Облегчение после эвакуации содержимого краткосрочное и неполное.
Также заболевание проявляется повышением температуры тела (обычно к суб- или фебрильным показателям), общей слабостью и болезненности в области проекций придаточных пазух.
Большие исследования показали, что синуситы являются преимущественно вирусными патологиями. Эта информация кардинально изменила подход к лечению и диагностики патологии. Теперь перед назначением антибактериальных средств врач должен быть полностью уверен, что у пациента синусит вызван именно специфической флорой.
Ряд лабораторных признаков также указывает на возможное бактериальное происхождение синусита. В общем анализе крови наблюдают повышение количества лейкоцитов, смещение лейкоцитарной формулы влево, появление незрелых форм нейтрофилов, увеличение СОЭ (скорости оседания эритроцитов). Также увеличивается концентрация белков острой фазы в плазме крови.
Наиболее точным методом верификации этиологии инфекционной болезни является бактериологическое исследование.
С этой целью проводится забор мазка носовой полости, который направляется в лабораторию.
Этот тест не только позволяет точно установить штамм возбудителя, но и также изучить его чувствительность к антибактериальным препаратам, что дает возможность врачу назначить наиболее эффективный антибиотик.
Наибольший недостаток метода — длительность проведения исследования. Поэтому забор мазка рекомендуется проводить сразу после постановки диагноза синусита перед назначением любого лечения.
Поэтому запрещается заниматься самолечением с помощью антибактериальных средств. Только квалифицированный врач может рационально и квалифицированно оценить состояние здоровья пациента и установить наличие показаний для антибиотикотерапии.
Также недопустимо самостоятельно отменять эти лекарственные средства при первых признаках улучшения общего состояния.
Это часто приводит к рецидивированию и хронизации синусита, что значительно хуже поддается консервативной терапии. Неполный курс антибиотикотерапии также способствует развитию резистентности бактерий к используемому препарату в будущем.
Принимать антибактериальный препарат следует в одинаковое время каждого дня. При пропуске приема необходимо повторить его как можно быстрее и продолжить терапию в обычном режиме. Запивать таблетку или капсулу необходимо достаточным количеством воды (обычно около стакана). Использовать с этой целью сладкие газированные напитки, крепкие чай или кофе, молочные продукты не рекомендуется, поскольку они могут изменять метаболизм препарата.

Оценка клинической эффективности антибиотиков проводится через 2-3 дня после начала приема. В ситуации, когда не наблюдается улучшения общего состояния, необходимо изменить антибактериальный препарат.
Сегодня антибиотики при насморке у взрослых используются преимущественно трех групп — макролиды, цефалоспорины и фторхинолоны последних поколений. Пенициллины, которые ранее были препаратами выбора при этой патологии, практически потеряли свою эффективность из-за развития антибиотикорезистентности.
А цефалоспорины по той же причине теперь назначают третьего поколения, а не первого-второго.
Макролиды часто называют стандартом лечения бактериальных инфекций ЛОР-органов. К их преимуществам относят низкую токсичность, а также способность накапливаться в респираторном эпителии придаточных пазух. Это обеспечивает долговременный эффект даже при сравнительно непродолжительном приеме антибиотика.
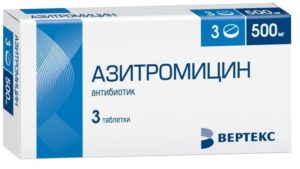
При синуситах используются преимущественно два антибиотика из группы макролидов:
Препараты необходимо принимать по 1 таблетке (500 мг любого из антибиотиков) один раз в сутки. При этом курс лечения обычно составляет 3-7 дней.

Во время терапии возможно транзиторное повышения концентрации печеночных ферментов в крови, которое быстро проходит после завершения лечения. Также описано случаи угнетения кроветворения.
Цефалоспорины третьего поколения остаются препаратами выбора для стационарного лечения при синуситах бактериального происхождения. Они относятся к бета-лактамным антибиотикам и владеют выраженным бактерицидным действием. Механизм действия препаратов следующий — они нарушают целостность мембран микроорганизмов, что приводит к их лизису.
Цефалоспорины хорошо проникают в эпителий дыхательных путей и активны против стафилококков, стрептококков, пневмококков, протея, клостридий, анаэробных бактерий.
Поскольку именно эти возбудители являются наиболее частой причиной развития воспаления придаточных пазух, то их использование дает хороший результат. Наиболее часто назначают следующие препараты:
- цефтриаксон
- цефоперазон
- цефотаксим
- цефиксим
- цефтазидим
Эти антибиотики при синусите необходимо вводить внутривенно или внутримышечно 2 раза в сутки. Курс лечения болезни не длится менее 5 дней.
Нельзя их применять при наличии у пациента аллергии к любому с бета-лактамных антибиотиков (пенициллинов, карбапенемов, монобактамов). Иногда отмечается развитие головной боли или головокружения. Возможны также нарушения со стороны пищеварительной системы. Отмечено также наличие незначительного нефротоксического эффекта.
Антибиотики из группы фторхинолонов также часто назначаются при синуситах, особенно при неэффективности или непереносимости макролидов и цефалоспоринов.
Препараты этой группы имеют выраженное бактерицидное действие, которое обусловлено их способностью ингибировать ДНК-гиразу.
Это вызывает структурные изменения в мембранах и органеллах бактерий, что и приводит их к гибели. Фторхинолоны хорошо накапливаются в респираторном эпителии, а также в секрете. Третье и четвертое поколения препаратов этой группы эффективно действуют на очень широкий спектр бактерий. Наиболее часто из фторхинолонов назначают:
- левофлоксацин
- спарфлоксацин
- моксифлоксацин
- гемифлоксацин
- гатифлоксацин
Фторхинолоны нельзя назначать при нарушении функции почек, печени. Также их противопоказано применять беременным женщинам, в период лактации, а также детям до 7 лет (кроме жизнеугрожающих состояний).
Это обусловлено возможными побочными эффектами. Существуют сведения о развитии токсического гепатита, угнетении кроветворения, диспепсических симптомов, токсическом влиянии на центральную нервную систему у некоторых пациентов.
источник
Целью лечения гайморита является ликвидация инфекции, которая развивается в верхнечелюстных пазухах. Терапевтические действия подразумевают восстановление правильной работы гайморовых пазух, очищение их от гноя и слизи. Форма лечения зависит от тяжести и степени гайморита. Антибиотики используются комплексно на ряду с проведением промываний носовых пазух и ингаляций.
Антибактериальные препараты являются неотделимой частью лечения гайморита. Лекарства помогают устранить бактерии, которые без нужного лечения быстро размножаются и способны повредить ближайшие органы.
Антибиотики в уколах назначаются в таких случаях:
- при гнойном гайморите препараты прописываются всегда;
- безрезультативности пероральных лекарств;
- серьезных осложнениях, например, сепсис, бронхит, этмоидит;
- острой или хронической форме заболевания;
- когда была определена чувствительность к препарату, существующий только в форме уколов;
- при сильной лихорадке.
Стоит отметить, что антибиотики нельзя использовать при аллергическом или грибковом гайморите. Применение уколов при таких формах заболевания только усугубит состояние больного, спровоцирует обострение симптомов и заметно отразится на иммунной системе пациента.
При использовании антибактериальных средств необходимо придерживаться некоторых важных правил:
- курс лечения следует доводить до конца (обычно составляет 7 дней), даже при улучшении состояния;
- чтобы лекарства оказали положительный эффект следует параллельно очищать носовой ход, использовать сосудосуживающие средства, производить промывания;
- не заниматься самолечением, уколы антибиотик использовать строго по предписанию врача.
Фармакологическая индустрия изготавливает огромное количество различных антибиотиков. Подбираются они в соответствии с тем, какая конкретно бактерия поразила слизистую верхнечелюстных пазух. Перед назначением врач отправляет на бактериологическое исследование болезнетворной микрофлоры. Для лечения гайморита антибиотик чаще используют в качестве введения уколов, они мгновенно проникают в кровь и результат не заставит себя долго ждать.
При помощи уколов лекарства поступают прямо в источник воспаления, не задевая слизистую желудка, которая при применении этих средств повреждается. И уколы уже начинают оказывать свое действие через 1,5-2 ч.
Уколы с антибиотиками от гайморита производятся в нескольких группах:
- Лекарства пенициллинового ряда. Являются самыми распространенными лекарствами бета-лактамного типа. Воздействуют на узкий ряд микроорганизмов, практически не вызывают побочных действий.
- Амоксициллин – используется не долго, т.к. патогенные бактерии быстро привыкают к препарату;
- Амоксиклав (для внутривенного использования) – комбинированное средство, обладает широким спектром воздействия; клавулановая кислота мешает разрушению амоксициллина;
- Ампициллин (применяется внутримышечно), лекарство повреждает синтез клеточных стенок микробов, при этом снижается выносливость бактериальной клетки, и происходит гибель.
- Цефалоспориновая группа. Наиболее чаще для лечения назначается именно эта группа. Эти антибиотики не вызывают интоксикацию организма, они проявляют мощное действие к разным возбудителям болезни.
- Цефтриаксон является третьим поколением средств, воздействует широко; однако способен спровоцировать различные побочные явления (гепатит, желтуха, нарушение ЖКТ); нельзя применять беременным женщинам;
- Цефокситин – антибиотик второго поколения, воздействует бактерицидно; хорошо предприимчив к гонококкам, гемофильной, кишечной палочки, энтеробактериям; препарат переносится хорошо;
- Цефуроксим – антибиотик второго поколения с широким спектром воздействия, высокоактивен к сальмонелле, кишечной палочке, стрептококкам, стафилококкам.
- Группа макролидов. Являются достаточно эффективным рядом, уничтожают бактерии в гайморовых пазухах, не позволяют им развиваться дальше. Они прописываются при индивидуальной невыносимости пенициллина. Эту группу нельзя применять детям, беременным.
- Азитромицин – средство от гайморита, выпускается в форме порошка для разведения в целях инъекции; активно воздействует на патогенные бактерии, мгновенно проникает в кровь; редко вызывает побочные явления; противопоказаниями являются пациенты с болезнями печени, а также индивидуальная непереносимость;
- Эритромицин – обладает средней степенью действия на микрофлору, недейственный против грамотрицательных бактерий; при долгом использовании провоцирует заболевания печени, редко бывает понос, рвота.
Кроме антибактериального лечения при гайморите иногда используют в комплексе хлорид кальция, вводят внутривенным способом. Его еще называют «горячим уколом», поскольку при введении человека бросает в жар. Хлористый кальций имеет органические, неорганические соли. При введении препарат расширяет кровеносные сосуды, из-за чего и появляется тепло.
Его применяют для снижения усиления воспалительного процесса, а также упрочнения стенки мелких капилляров. При аллергическом гайморите эти уколы помогают наиболее эффективней, они способствуют уменьшению активности его проявлений вместе с применением иных лекарств.
Колоть лекарство обязательно должен специалист, т.к. проникновение Хлорида кальция под кожу может привести к некротическим изменениям, а введение препарата в очень маленькую вену может повергнуть к ожогу ее стенок.
Нельзя использовать при беременности, заболеваниях печени, почек, сердца.
Лечение антибактериальными средствами заметно ослабевает иммунную систему человека. Они угнетающе действуют на защитную систему организма, многие даже оказывают большое число побочных действий.
Применение антибиотиков могут спровоцировать следующие последствия:
- нарушение пищеварительной системы;
- отек, красноту глаз;
- рвота, тошнота;
- невыносимый привкус, ощущение сухости во рту;
- кашель или чихание;
- возможно аллергия;
- вагинальные заболевания;
- зуд на коже.
Бывает такое, что антибиотики становятся причиной образования крапивницы, изредка – анафилактического шока. При появлении таких признаков следует немедленно прекратить делать уколы данным лекарством.
Иногда происходит воспаление кишечника с образованием сильной диареи. Грибковая инфекция и диарея часто связаны с истреблением полезных микроорганизмов.
Поэтому, в период лечения и по его окончанию необходимо позаботиться о правильном питании, употреблении витаминов и минералов.
источник