Основным симптомом гайморита является скопление секрета в верхнечелюстном пространстве. Слизь служит идеальной средой для размножения вредных вирусов и бактерий, поэтому выделения из носа приобретают гнойный характер. Воспалительный процесс в пазухах носа всегда сопровождается повышенной температурой, а какой именно зависит от тяжести протекания болезни.
- Больше 38 градусов. Слишком высокая температура при гайморите свидетельствует о протекании гнойной формы болезни. Острая форма заболевания сопровождается слабостью, сильной головной болью, тошнотой и даже рвотой. Лечение гайморита в этом случае не обходится без антибиотиков, которые в течение пяти дней уничтожат вредоносные бактерии и нормализуют микрофлору слизистой оболочки носа.
- Температура при гайморите держится в пределах 37-38 градусов, без резких скачков. Фебрильная температура наблюдается у пациентов средней тяжести протекания воспалительного процесса. Такие показатели присущи катаральному и аллергическому гаймориту.
- Показатель не превышает 37 градусов. Такие данные фиксируются у детей и взрослых, страдающих хроническим гайморитом или грибковой инфекцией в носовой полости. Нужны ли антибиотики в этом случае? Чтобы ответить на этот вопрос, больной должен пройти диагностику ЛОР органов и только по их результатам назначаются антибактериальные препараты.
Даже невысокий показатель температуры тела является сигналом о протекании воспалительного процесса. Гайморит без температуры не бывает, это особенность данного заболевания. Чем быстрей больной обратится за врачебной помощью, тем больше шансов преодолеть болезнь на начальной стадии развития.

При ослабленном иммунитете интерферон не справляется со своей задачей, и показатель термометра превышает отметку 38,5.
Высокая температура свидетельствует об образовании гноя в гайморовых пазухах, который из-за отека не может выйти наружу. (отек при гайморите)
Какая температура должна быть, чтобы принимать жаропонижающие средства? Специалисты рекомендуют уже после 38,5 градусов выпить таблетку Парацетамола или Нурофена. При отметке на столбике термометра 40 градусов, человек подлежит срочной госпитализации.
Сколько держится высокая температура при гайморите? В среднем, при своевременном и грамотном лечении, жар тела полностью исчезнет через 7-8 дней. Обычно, температура падает на третий день после начала приема лекарства. Если после шести дней терапии температура не снижается, значит, бактерии устойчивы к этому виду антибактериального препарата и требуется назначение другого лекарства.
После окончания курса лечения, температура, заложенность носа, обильные слизистые выделения должны полностью исчезнуть. Если этого не произошло, необходима дополнительная диагностика ЛОР органов, возможно, возникли осложнения гайморита.

Снизить температуру при гайморите и одновременно убрать болевой синдром помогут жаропонижающие и обезболивающие средства.
При использовании жаропонижающих средств важно помнить, что они оказывают лишь временное облегчение, но не лечат саму болезнь.
Как только полость будет очищена от вирусов и бактерий, температура при гайморите начнет спадать.
Удалить скопившийся секрет, можно не выходя из дома или в условиях стационара.
В домашних условиях можно использовать промывание носовых проходов. Лечебный раствор приобретается в аптеке или готовится самостоятельно. Хорошо очищают пазухи носа от слизи промывания солевыми растворами, отваром из ромашки и календулы. Для промывания нужно наклонить голову над ванной и в один носовой проход влить из большого шприца лечебный раствор. Процедура считается правильной, если из другой ноздри жидкость начнет выливаться вместе со слизью и гноем.
Полностью очистить пазухи от секрета помогает процедура на аппарате «Кукушка». Этот способ применяется даже у маленьких детей. В одну ноздрю вставляется трубка, подающая лекарственный раствор. Из другого носового отверстия под давлением жидкость вытягивается, очищая носовую полость. Для достижения положительного эффекта достаточно 4-6 сеансов.

Гайморовы пазухи находятся близко к головному мозгу, поэтому к лечению заболевания нужно приступать при появлении первых симптомов.
Чтобы избежать синусита, нужно выполнять несложные правила.
- Не запускать лечение ринита;
- Укреплять иммунитет;
- В сезон вирусных заболеваний промывать нос после посещения общественных мест;
- Не допускать пересыхания слизистой в носу, увлажнять воздух в помещении;
- Чаще гулять на свежем воздухе.
Внимательное отношение к своему здоровью позволит вовремя распознать симптомы гайморита и приступить к его лечению.
источник
Воспаления придаточных пазух носа — проблемы довольно распространенные. С такими болезнями сталкиваются люди разных полов и возрастов. Ведь нередко подобные нарушения диагностируются даже у маленького ребенка. И сегодня многие интересуются, повышается ли температура тела при синусите, и какими еще симптомами сопровождается воспалительный процесс. Ведь чем раньше больному будет предоставлена помощь, тем легче пойдет выздоровление.
Другие, интересующие многих пациентов, а особенно молодых мам, вопросы: сколько держится лихорадка при воспалении? Когда нужно применять жаропонижающие лекарства? Сколько времени требуется на лечение? Каковы особенности заболевания у ребенка? Но обо всем по порядку.
Синусит — заболевание, при котором наблюдается воспаление слизистой оболочки околоносовых пазух. А поскольку у человека четыре пары таких воздухоносных полостей, то принято выделять четыре основные формы болезни:
- Гайморит сопровождается воспалением верхнечелюстных носовых пазух
- При фронтите воспалительный процесс локализован в лобных пазухах
- Воспаление клиновидной пазухи называют сфеноидитом
- Этмоидит — болезнь, при которой наблюдается поражение решетчатого лабиринта
Кроме того, синусит может сопровождаться воспалением сразу нескольких или даже всех полостей. Высокая температура возникает при любой из вышеописанных форм заболевания. Держится она от нескольких дней до нескольких недель.
В большинстве случаев синусит развивается на фоне активации инфекции. Патогенные микроорганизмы могут проникать в придаточные пазухи носа как вместе с воздухом, так и вместе с кровью из другого очага поражения в организме.
Как и любое другое инфекционное воспалительное заболевание, синусит протекает с повышением температуры. Но сколько держится лихорадка? Насколько сильным может быть повышение температуры? Эти вопросы интересуют многих.
Да, изредка бывает так, что синусит протекает и без лихорадки — это касается легкой формы заболевания. Но чаще всего высокие показатели столбика термометра все же наблюдаются. Причем градусник может показывать разные цифры — от 37 до 41 градуса по Цельсию. Здесь все зависит от тяжести заболевания, активности иммунной системы и особенностей организма пациента.
Как правило, температура повышается вместе с началом воспалительного процесса. В первые несколько дней она держится на отметке 37–37,9 градусов. Если пациенту не была предоставлена необходимая помощь, то показатели повышаются до 40–41 градуса.
На этот вопрос нет однозначного ответа, так как здесь все зависит от формы болезни, ее тяжести и используемых препаратов. У некоторых пациентов температура нормализуется уже спустя несколько дней после начала лечения. У других больных она держится в пределах 37–39 градусов в течение нескольких недель.
Стоит отметить, что синусит сопровождается и другими симптомами, в частности, заложенностью носа, слизисто-гнойными выделениями, а также болями, локализованными в области пораженных пазух. Например, лобный синусит (фронтит) вызывает отечность и болезненность в области лба, а при сфеноидите наблюдаются проблемы с координацией, боли и головокружения.
Дети также склонны к воспалению околоносовых пазух, как и взрослые пациенты. И у ребенка синусит сопровождается такими же симптомами: повышением температуры тела до 37–41 градуса, слабостью, головными болями, заложенностью носа, утрудненным носовым дыханием, слизистыми или гнойными выделениями.
Если на протяжении 1–3 дней у ребенка держится высокая температура, сопровождающаяся болями, отечностью лица и насморком, то его стоит немедленно показать врачу. Ведь воспаление околоносовых пазух в столь нежном возрасте может привести к массе осложнений.
Кроме того, крайне важно следить за повышением температуры, так как у ребенка лихорадка может привести к появлению судорог.
Хронический синусит чаще всего возникает на фоне неправильного лечения острой формы болезни. Кроме того, к факторам риска относят загрязненный воздух в области проживания, анатомические особенности в строении верхних дыхательных путей, наличие полипов, вазомоторный ринит и т. д.
Естественно, при хроническом синусите клиническая картина немного смазана. Поэтому многие интересуются вопросами о том, бывает ли лихорадка при хронической форме заболевания.
Чаще всего хроническое воспаление протекает без повышения температуры. Лишь время от времени она может подниматься до 37–37,9 градусов. Сопровождается подобное явление ознобом, слабостью и головными болями. Сколько она держится? Здесь все зависит от активности защитных сил организма.
Как известно, для любой хронической болезни характерна смена обострений и периодов относительного облегчения. Во время обострения синусита температура может подниматься значительно выше 37 градусов (иногда даже до 40).
Когда сбивать температуру?
Очень часто родители (и не только) интересуются вопросами о том, нужно ли сбивать температуру с помощью жаропонижающих средств, особенно если речь идет о синусите у ребенка. Многие врачи рекомендуют не использовать препараты, если показатели термометра не превышают субфебрильных значений. Так какая температура считается нормальной?
Для начала стоит понять, что повышение температуры — это иммунная реакция организма в ответ на активность болезнетворных организмов. Субфебрильной считается температура в пределах от 37 до 37,5 градусов. Это небольшое изменение приводит к нарушению обмена веществ и массовой гибели патогенных микроорганизмов. Да, температура в 37 градусов переносится, как правило, нелегко, но такие изменения крайне важны для нормальных физиологических процессов в организме. В этот период иммунная система борется с инфекцией.
Поэтому 37 градусов не являются показанием к приему жаропонижающих средств. Кстати, такая температура держится первые несколько дней. При дальнейшем повышении до 38–39 градусов можно использовать препараты для ее снижения.
Еще один интересный вопрос — сколько времени длится синусит? В зависимости от формы заболевания и качества терапии воспаление проходит спустя 2–8 недель. Но если речь идет о хроническом заболевании, то пациент может страдать от него годами.
источник
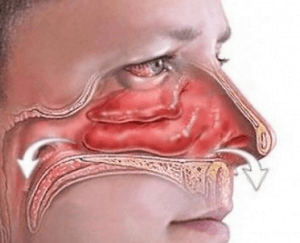
Температура при гайморите — ответ иммунной системы на катаральный процесс в верхнечелюстных синусах, сигнализирующий о присутствии в организме патогенных микроорганизмов. После проникновения в дыхательные пути в анаэробной среде пазух они начинают активно размножаться, провоцируя отек слизистой. Это вызывает сужение носовых ходов, и задерживает отток экссудата. Скопление слизи и проблемы с дренажем приводят к развитию лор-заболевания в острой форме и сопутствующим явлениям.
Появление заболевания провоцируют вирусные или бактериальные штаммы, пародонтит, гранулема, попадание в пазуху крошек пломбировочного материала. Содержавшийся в нем цинк служит питательной средой для микробов и провоцирует гайморит без температуры. Похожее состояние возникает:
- при аросинусите;
- грибковых патологиях
- аномального строения носовой перегородки;
- полипозе;
- аутоиммунных заболеваниях;
- неблагоприятных факторах среды.

- давлением в переносице;
- болями в пазухах;
- осложненным дыханием.
Патология бывает односторонней и двухсторонней. В первом случае катаральный процесс развивается в одной пазухе. При вирусном респираторном заболевании чаще наблюдается двусторонний гайморит без температуры, затрагивающий обе околоносовые синусы. В 2 % из-за присоединения бактериальных штаммов развивается повышение температуры, и процесс переходит в активную форму. Острое воспаление возникает при сезонных заболеваниях после проникновения в носоглотку вируса или бактерии, и продолжается до 3 недель.
При недолеченной первичной патологии процесс переходит в затяжную стадию со сменой периодов ремиссии и обострений. В хронической фазе воспалительный очаг располагается глубже. В этом случае не бывает острых состояний, но катаральный процесс сопровождается длительным насморком. Если симптомы стерты, это мешает вовремя выявить проблему и приступить к терапии. Болезнь принимает форму и вызывает серьезные осложнения.
Синусит без гиперемии чаще развивается у возрастных людей на фоне ринита. Он протекает скрытно без выраженных симптомов. Один их характерных признаков процесса – насморк. Иногда состояние сопровождается повышением температуры. Признаки и симптоматика синуситов у взрослых, помогающие выявить проблему на первой стадии:
- заложенность носа;
- слабость;
- потеря аппетита;
- дискомфорт в ушах и деснах;
- боли в лобной зоне.
Гайморит без температуры бывает у малышей при вялотекущем процессе. Признаки идентичны, плюс гнилостный запах изо рта, расстройства кишечника, рвота, красная сыпь по телу. При возникновении патологии на фоне других заболеваний как ринит и ОРВИ, процессы тоже протекают бессимптомно. Многие принимают болезнь за обычный насморк, и полагаются на самовыздоровление.
Показатели градусов зависят от формы воспаления, индивидуальных особенностей, возраста. У детей случается генерализованная реакция, когда показатели скачут от нижних к верхним критическим значениям. Для несформированной иммунной системы это естественно. Дети быстрее реагируют на инфекционных возбудителей, поэтому банальный ринит может перейти в гайморит, и вызвать резкий жар. У взрослых параметры колеблются с разницей в несколько единиц.
В зависимости от того, сколько держится субфебрильная температура и как меняются значения, дифференцируют 3 стадии заболевания.
- Колебания в амплитуде 37°… 37,9° — признаки первой стадии болезни или обострения хронической формы.
- С повышением показателей температуры происходят морфологические изменения заболевания. Градусы указывают на аллергическую форму, возникшую из-за активного продуцирования гистамина, и приобщения бактериального штамма. Гайморит без температуры протекает до тех пор, пока не нарушается дренаж экссудата. Затем переходит в осложненную фазу с характерными симптомами.
- Температура 38-39 С° говорит о развитии тяжелой формы. Возбудители и их копии выбрасывают в кровь продукты жизнедеятельности, вызывающие сильный пирогенный эффект.
Затем процесс затрагивает прилегающие ткани, лобные пазухи и осложняется фронтитом.
Это зависит от этиологии болезни и защитных сил организма. При нормальном течении лихорадка беспокоит 7-9 дней. Реакции у детей и взрослых на инфекцию разные. Обычно у малышей процесс длиться дольше. Если значения не превышают отметку 37,9 С таблетки не принимают. Организму дают возможность мобилизовать защитные силы, увеличить продуцирование интерферона и антител, противостоящим инфекционным возбудителям.Прием лекарств с жаропонижающей формулой затягивает выздоровление.
Если, несмотря на прием антибактериальных препаратов, состояние не улучшается, нужно обратиться к врачу. Отсутствие результата — показатель неэффективности препарата и выбранного метода лечения. Для определения вида бактерий берут бакпосев гнойного секрета. По данным исследования назначают терапию. При недостаточной информативности анализа делают прокол в гайморовой пазухе. Пункция помогает определить возбудителя и откачать гной. Процедура не болезненная, но ее назначают в крайних случаях. Обычно используют комбинированное медикаментозное лечение и промывание носовых ходов перемещением жидкостей. Способ выводит гнойные массы, обеспечивает антисептическую обработку.

- людям преклонного возраста и с искривленной перегородкой носа;
- с полипозом синусов;
- геморрагическим васкулитом;
- детям до 5 лет.
Эффективность обработки пазух синус-катетером при обострении превышает 97%, при хроническом синусите достигает 91%.
Разные причины болезни вынуждают врачей составлять индивидуальный протокол лечения. Препараты и дозы назначает отоларинголог, исходя из возраста пациента. Сначала открывают проходы пазух для оттока слизи с помощью антибактериальной и пробиотической терапии.
- Назначают: нормофлорин, бион-3.
- Отек снимают синупреном, назолом, отривином.
- Для изгнания экссудата из дыхательных путей принимают отхаркивающие препараты.
- Давление в лобных долях снимают ибупрофеном.
- Промывание носовых каналов проводят солевым раствором.
- Околоносовые синусы обрабатывают долфином или аквалором, диоксилином и другими антисептиками.
- Слизистую восстанавливают синупретом, пинасолом.
Снимают отек, ускоряют заживление и подсушивают слизистую инфракрасный лазер, УФО ротовой полости. Полезны сеансы виброакустической терапии. Установленные на носу датчики воздействуют на пазуху разными частотами. Это активизирует капиллярную циркуляцию и сокращает площадь воспаления. Каждый из способов патогенетически обоснован и усиливает эффективность предыдущей процедуры. Независимо от стадии и формы комплексная терапия дает хороший результат.
Температура после гайморита — показатель остаточных явлений. Обычно значения находятся в субфебрильной амплитуде и быстро снижаются. Повторный подъем бывает при переходе болезни в хроническую форму. Высокие показатели указывают на наличие гнойного секрета в пораженных синусах. Точную причину обнаружит только рентгенография пазух.
Надоело болеть? Узнай как укрепить иммунитет.
источник
Синусит, симптомы и лечение которого находятся в прямой зависимости, — это воспаление придаточных пазух носа. Причем поражается одна или сразу обе носовые пазухи. Заболевание бывает отдельным и самостоятельным или может возникать на фоне осложнения инфекционных болезней. Чаще всего лор-врач сталкивается именно с таким недугом как синусит, симптомы и лечение заболевания знакомы многим, но разберемся в них подробнее.
Синусы — это околоносовые или придаточные пазухи, выглядят они как небольшие полости, которые расположены в лицевом и мозговом отделах черепа. С полостью носа синус имеет связь. Когда эпителий, который выстилает эти полости, воспаляется, возникает заболевание синусит, которое вызывает характерную симптоматику.
Есть 4 группы синусов — лобный, верхнечелюстной (гайморова пазуха), парный решетчатый лабиринт и клиновидная пазуха. Синусит у взрослых и детей после 8-10 лет возникает чаще всего в гайморовой пазухе, реже — в решетчатой и совсем редко в лобной. Воспаление клиновидной пазухи — исключительное явление. Если обратиться к статистике, то, по ее данным, 10% людей нашей планеты страдает синуситом.
Синусит может протекать в острой форме или в хронической, отличаются они по своей длительности и частоте. Острый синусит лечится около 2 месяцев, а вот лечение хронического синусита длится дольше, и через какое-то время при самой банальной простуде он снова возвращается. Диагноз синусит в хронической форме в основном имеют люди с низким иммунитетом. Для того чтобы понять, как лечить синусит, необходимо более подробно узнать о данной патологии.
По месту, где происходит воспалительный процесс, патологию можно разделить на:
- гайморит — воспалению подвергается верхняя пазуха;
- ринит — непосредственно в полости носа;
- сфеноидит — в клиновидной пазухе;
- фронтит — поражается лобная пазуха;
- этмоидит — воспалительный процесс протекает в ячейках решетчатой кости.
Когда воспаление помимо околоносовых пазух начинается еще и в слизистых оболочках носа, форма синусита называется риосинусит. Если воспалились все пазухи с одной стороны лица, то этогеминосинусит. При воспалении всех пазух носа одновременно диагностируется пансинусит.
Причины синусита кроются в палочке Пфайфера и пневмококке. Это самые частые возбудители заболевания, кроме того, синусит может спровоцировать стрептококк, золотистый стафилококк, грибы, вирусы и анаэробные бактерии. Также причинами являются врожденные патологии в форме и строении раковины носа или в решетчатом лабиринте.
- носовая деформация, возникшая от травм, хирургических вмешательств, хронических воспалительных процессов в носу;
- частые вирусные инфекции в острых стадиях;
- лечебные мероприятия — зондирование, тампонада, интубация;
- аллергические реакции, которые проявляются в виде сезонных ринитов, риноконъюнктивитов и пр;
- аденоиды и полипоз;
- вредные привычки — курение;
- плохое лечение зубов в верхней челюсти, занесение при лечении инфекции, которая поднялась наверх и попала в гайморову пазуху;
- грибок, который развивается в организме вследствие долгого лечения антибактериальными препаратами;
- регулярные переохлаждения;
- вдыхание различных химически веществ (например, при работе на вредном производстве).
В группу риска входят люди, которые имеют больные и недолеченные зубы, диабет, генетические заболевания, сопровождающиеся повышенной вязкостью секрета. Также повышают риск развития синусита гипотиреоз, иммунодефицит, аллергический диатез, применение стероидных препаратов, синдром Картагенера.
Симптомы синусита у взрослых и детей схожи. Первым симптомом, как правило, бывает насморк, который очень долго не проходит. Внимательно следите за цветом выделений из носовой полости. Если он стал зеленым или желтоватым, это свидетельствует о том, что заболевание вызвано бактериями. В этом случае надо принимать срочные меры, иначе бактерии попадут в гайморовы пазухи и возникнет гайморит.
Если развился синусит, симптомы и лечение будут завесить от того, в какой именно носовой пазухе идет воспаление. Но есть и общая симптоматика:
- гнусавость, невозможность дышать носом;
- прозрачные слизистые сопли или выделения с примесью гноя;
- неприятные ощущения в носовой полости, в области глаз или рядом с носом;
- головная боль и снижение обоняния;
- температура, которая не поднимается выше 37ºС.
Что касается симптомов, характерных для разных типов синусита, то они будут немого отличаться друг от друга.
Гайморит начинается сразу в острой стадии. Температура поднимается до 38ºС, больного знобит, имеются признаки интоксикации организма. Иногда, особенно при хроническом заболевании, температура может быть невысокой или ее может не быть вообще. Больной испытывает боль в пазухе верхней челюсти, скулах, области лба и у корня носа. При надавливании боль становится сильнее. Часто боль отдает в височную область или во всю половину лица. Нередки при гайморите головные боли разной интенсивности. В пораженной стороне дыхание затруднено, если гайморит двусторонний, то пациент дышит ртом. Если произошла закупорка слезного канала, может наблюдаться слезотечение. Носовые выделения на начальном этапе жидкие, серозные, затем мутнеют, приобретают зеленоватый цвет и становятся более вязкими.

Некоторые пациенты говорят о боли в газах, жалуются на отечность верхнего века, возможна пигментация в области лба. Обоняние падает, появляется светобоязнь.
При хроническом течении болезни можно наблюдать гипертрофию эпителия среднего хода, при запущенном заболевании воспаление распространяется на кость и могут образоваться свищи и некротические участки.
Чаще всего у пациента повышается температура, появляется боль в области переносицы, у корня носа, болит голова, глаза, пропадает обоняние. Дыхание носом невозможно из-за отечности. Носовые выделения сначала серозные, а затем гнойные. При остром течении болезни в процесс может быть вовлечено глазное яблоко, оно иногда выпячивается, веки отекают. Этимоиит у детей часто сопровождается покраснением конъюнктивы глаза, веки опухают.
Когда воспаляется клиновидная полость — сфеноидит, то пациента беспокоят затылочные боли, боли в области темени, в глазнице. Симптоматика при этом заболевании выражена слабо, однако в процесс воспаления могут вовлекаться зрительные нервы, в результате чего зрение снижается.
В острой стадии заболевания у больного повышается температура, появляются головные боли, затрудненность дыхания. Заложенность может быть то в одной ноздре, то в другой. Носовые выделения гнойные, могут быть с примесью крови. В месте воспаления при пальпации возникает боль. Может быть отек мягких лицевых тканей. Ночью больной может просыпаться от сухого приступообразного кашля, обоняние чаще всего полностью пропадает. В хронической стадии могут наблюдаться все перечисленные симптомы или отдельно взятые. Заболевание длительное, с ним хорошо знакомы астматики и аллергики.
При подозрении на синусит надо обращаться к отоларингологу. Врач у взрослых берет на анализ носовые выделения, а детская диагностика осуществляется на основе симптоматики и визуального обследования.
В качестве дополнительного исследования врач может назначить:
- эндоскопию околоносовых пазух;
- УЗИ;
- фронтальную и боковую рентгенографию лица;
- КТ, МРТ.
Самыми частыми осложнениями синусита являются:
- менингит;
- при поражении костей может развиться остеомиелит;
- осложнением фронтита может стать эпидуральный или субдуральный мозговой абсцесс;
- арахноидит;
- периостит глазницы;
- синусоидный тромбофлебит;
- неврит зрительного нерва.
В запущенной стадии заболевания, которая осложняется внутричерепными воспалительными процессами, прогноз заболевания неблагоприятный.
Как правильно лечить синусит, больной должен узнать от лечащего врача. Лечение у взрослых в основном направлено на препараты, которые подавляют возбудителя заболевания. При высокой температуре необходимо принимать Парацетамол, Нурофен или другие жаропонижающе препараты.
Если синусит вызван аллергией, то необходим прием антигистаминных препаратов — Супрастин, Тавегил и пр. Чтобы снять отечность со слизистых носа, пациенту рекомендуются аэрозоли и препараты с сосудосуживающим действием. При гайморите показаны антибактериальные препараты.

Хирургическое лечение синусита заключается в проколе синуса, проводится эта процедура в том случае, если в пазухах имеется гнойное содержимое. Эффективное лечение при синусите у взрослых — пластика пазухи верхней челюсти, точнее ее хода. Делается это для того, чтобы улучшить отток содержимого.
Многие пациенты интересуются, как быстро вылечить синусит? О том, как лечить данное заболевание лекарственными препаратами, сказано выше. А вот как избавиться от синусита дома, речь пойдет сейчас. Болезнь неплохо поддается лечению народными методами, но прежде чем начинать лечение дома, нужно обязательно посетить врача:
- Лук и растительное масло. 50 г любого растительного масла необходимо в посуде из стекла поставить на водяную баню. После того как масло простерилизуется и остынет, надо натереть на терке луковицу, процедить ее и добавить в остывшее масло. Средство использовать 3 раза в день по 5 капель. Сразу не высмаркиваться, подождать минут 10. Если средство будет применяться ребенком, то дозу лукового сока надо сократить.
- Каланхоэ. Свежие листья каланхоэ надо неделю подержать в темном прохладном месте. Потом листья перетереть до кашеобразного состояния. Эту кашицу снова надо убрать в прохладное темное место на 2 дня. Затем отделить сок от выпавшего осадка и развести его 20% спиртом. Пропорция 20:1. Хранить готовое средство надо в холодильнике.
- Лук, цикламен и алоэ. Все ингредиенты перетереть отдельно и отжать сок. Возьмите по 1 ч.л. сока каждого составляющего, перемешайте и добавьте туда 1 ч.л. мази Вишневского. Средством надо смазывать носовые пазухи трижды в день в течение 3-4 недель.
- Хорошо помогает от синусита сок редьки.
В любом случае ответ на вопрос, как вылечить синусит, должен подсказать врач. Только специалист способен назначить соответствующую терапию.
Основной мерой профилактики является своевременное и тщательное лечение простудных заболеваний, гриппа и насморка. Потому что именно эти заболевания провоцируют воспалительные процессы в синусах. Кроме того, имеются следующие рекомендации:
- регулярно проходите осмотр у стоматолога, инфекции, которые сопровождают стоматит, пульпит и прочие заболевания, могут быть причиной воспаления синусов;
- если температура, насморк и кашель при простудных заболеваниях длятся больше чем 2-3 дня, не лечитесь самостоятельно, а обратитесь к врачу;
- повышайте иммунитет;
- если вам кажется, что у вас синусит, сразу же обращайтесь к отоларингологу.
Теперь вы знаете, что такое синусит, причины по которым он возникает, его симптомы и как лечить его дома, поэтому будьте внимательны к своему организму, не запускайте болезнь.
источник
Есть ли температура при гайморите, напрямую зависит от множества причин. На появление признаков лихорадки влияет тип инфекции, вызвавшей заболевание, его стадия и особенности организма. В детском возрасте гипертермия встречается значительно чаще, чем у взрослых. При этом, сколько держится температура при гайморите, напрямую зависит от эффективности и своевременности начатого лечения.
Гипертермия при гайморите является показателем интенсивности воспалительного процесса. На разных стадиях заболевания она отличается. Бывает температура достигает отметки 39 о С и выше. Но такие случаи возникают достаточно редко.
На показатель термометра влияет:
- стадия заболевания;
- устойчивость иммунной системы;
- индивидуальные особенности организма.
В случае острой стадии, при слабой иммунной системе, может быть температура от 38 до 39 о С и выше. Высокие показатели отмечаются у маленьких детей и пожилых людей. При прохождении острой стадии во время лечения она снижается до отметки 37 о С. Сколько дней держится этот показатель, определяется скоростью устранения всех признаков воспаления.
Если после гайморита держится температура от 37 о С до 37.5 о С, то это означает о переходе заболевания в хроническую форму или возникновении осложнений. На этом этапе важно пройти дополнительное обследование и выявить новые очаги воспаления. Также назначается дополнительное лечение.
Если после гайморита сохраняется температура 37 о С, то специалист предполагает сохранение грибковой инфекции или перехода синусита в катаральную форму.
Бывает ли заболевание без гипертермии? Специалисты отмечают, что такие ситуации возникают в случае протекания заболевания в слабой форме. Может ли быть в такой ситуации гайморит, определяет только специалист на основе рентгенографических снимков. При этом, может быть ситуация, что гипертермия держалась только 1-2 дня, не повышаясь до критических отметок. Затем все прошло.
Температура после гайморита возвращается к нормальным значениям уже на последних этапах лечения. Нормализация столбика термометра указывает на завершение воспалительного процесса.
Сколько держится температура, напрямую зависит от силы воспаления и эффективности терапевтической схемы. При своевременно начатом лечении и правильно подобранных препаратах, признаки лихорадки проходят достаточно быстро.
При отсутствии осложнений, гипертермия сохраняется не более 1 недели. Прием антибактериальных препаратов назначается уже на первых этапах заболевания. После начала использования антибиотиков лихорадка может держаться еще 2-3 дня. При этом в первое время у некоторых пациентов отмечается усиление жара. Это связано с активной гибелью болезнетворных бактерий и проникновением продуктов их распада в кровь пациента.
Через 2-3 суток после приема препаратов жар начинает проходить.
Если бактерии устойчивы к назначенным антибиотикам, то гипертермия сохраняется. Бывает, лихорадка держится более недели после начала лечения. Тогда специалист назначает другую группу препаратов. Симптоматика сохраняется до двух и более недель.
В среднем, через неделю после начала лечения температура приходит к нормальным значениям. Полное устранение симптомов заболевания происходит без гипертермии. Если после гайморита температура держится 37 о С, то рекомендуется дополнительная диагностика. Заболевание могло спровоцировать осложнения.
Температура при гайморите у детей поднимается не только в случае острого течения заболевания, но и при хронической форме. На первых этапах заболевания она может достигать отметки 39 о С. При этом симптомы лихорадки переносятся у ребенка тяжелее, чем у взрослого.
Диагностировать воспаление гайморовых пазух у малыша сложнее. Это связано со схожестью симптомов с простудным или вирусным заболеванием.
В детском возрасте гайморит сопровождается такими симптомами, как:
- заложенность носа с одной стороны;
- боль распирающего характера в голове;
- нарушение обоняния;
- произношение в нос;
- общее недомогание;
- повышенная капризность;
- нарушение сна;
- нарушение аппетита.
Отличием от обычного ринита является отек только одной из носовых полостей. При этом симптомы заложенности не проходят даже после высмаркивания. При синусите у детей, длительность лихорадки составляет несколько дней. При своевременно начатой терапии продолжительность гипертермии значительно сокращается.
При гайморите температура указывает на сопротивление организма болезнетворным бактериям. По этой причине специалисты не рекомендуют сразу использовать жаропонижающие средства и сбивать ее до нормального состояния. Необходимо учесть особенности организма и дать ему возможность самостоятельно справиться с воспалением.
Если температура держится выше отметки 38,5 °C и отмечается общее плохое самочувствие, то необходимо принять меры для ее снижения. Также использовать жаропонижающее рекомендуется у маленьких детей и грудничков, если она достигла 38 °C.
При более низких значениях рекомендуется использовать жаропонижающие средства, если:
- имеются неврологические патологии;
- имеется склонность к судорогам;
- у ребенка или взрослого плохая переносимость гипертермии.
Температуру при гайморите снижают несколькими способами.
- Применение жаропонижающих медикаментов. Выбор препаратов осуществляется в зависимости от возраста. У взрослых высокую эффективность показали Аспирин, парацетамол и другие медикаменты. Малышам рекомендуется использовать аналоги в суспензии. Хорошо сбивает при гайморите температуру Нурофен, Детский Парацетамол, свечи Цефекон. Важно понимать, что данные препараты направлены на устранение неприятных симптомов, но не лечение заболевания.
- Промывание пазух. Температура появляется всегда, когда есть очаг воспаления. Поэтому для ее нормализации необходимо уменьшить воспаление и удалить скопившийся гной из пазух. Для этого проводят промывание. Для промывания применяется солевой раствор с добавлением соды, отвара ромашки. Высокую эффективность для очищения пазух носа показала система Долфин. Основной риск промывания заключается в проникновении инфекции в среднее ухо при неправильном проведении процедуры.
- Нетрадиционные методы. Снизить температуру у ребенка позволяют домашние методы. Важно организовать правильный режим питья. Его должно быть много. В качестве напитков используются ягодные морсы, отвар шиповника, ромашки, смородины. Они не только нормализуют водный баланс организма, но и оказывают противовоспалительное и общеукрепляющее действие. При невысокой температуре поможет точечный массаж и самомассаж пазух. Воздействие направлено на улучшение кровотока, снятие отека, ускорение обменных процессов.
При гайморите температура может принимать разные значения. Независимо от показаний термометра при появлении зеленых выделений из носа, сопровождающихся общим ухудшением самочувствия, отеком слизистой, нарушением дыхания, следует обратиться к специалисту.
источник
Гайморита без температуры практически не бывает. Данный симптом встречается очень часто как у детей, так и у взрослых. На самом деле показания на термометре могут многое рассказать о стадии заболевания и его тяжести. Стоит ли бороться с лихорадкой и если стоит, то каким образом?
Гайморит – это заболевание, которое сопровождается выраженным воспалением. Как и при любом патологическом процессе, температура при гайморите выше нормальной. Ее значения могут достигать 40 градусов. Показатели в каждом конкретном случае могут различаться. Это зависит от тяжести протекания заболевания, особенностей человека и состояния иммунитета. Подъем температуры означает то, что организм производит защитные антитела и пытается побороть болезнь.
Температура при гайморите – это необязательный признак. В 75% случаев, ее повышение при воспалении гайморовых пазух все-таки отмечается, но бывают и исключения.
Гайморит без лихорадки бывает в следующих случаях:
- У пожилых людей болезнь может не иметь ярко выраженной симптоматики. Основной дискомфорт доставляют головокружение и тяжелое дыхание. Обычно проявление данных симптомов списывают на проблемы с сердцем и дыхательной системой. Обнаружить гайморит помогает неприятный запах носовой слизи, длительный насморк и боли в области пазух.
- У людей со слабым иммунитетом заболевание может протекать со всеми обычными симптомами, но без жара. У таких пациентов иммунная система не способна сопротивляться, поэтому патогенные микроорганизмы быстро попадают на соседние ткани и распространяют инфекцию по всему организму.
- У маленьких детей заболевание выражается заложенностью носика, плохим сном и капризами.
- Хроническая стадия. Если лечение острой стадии было проведено неверно, болезнь может приобрести хроническую форму. В данном случае патологию сложно диагностировать. Симптомов может не быть совсем. Основной признак, на который обращают внимание – кашель по ночам. Это обусловлено тем, что слизь из пазух спускается по носоглотке и раздражает рецепторы.
Температура при гайморите возникает вследствие попадания в организм инфекции. Потратив всего лишь несколько минут на измерение этого показателя, можно сразу же определить тяжесть и стадию заболевания.
В самый пик болезни и активного размножения микробов у больного отмечается температура в районе 38-39 градусов. При назначении и приеме адекватной терапии, столбик термометра опустится до значения в 37 градусов. В том случае, если лечения не было, то через пару недель гайморит может перетечь в хроническую стадию. В запущенной стадии все симптомы менее выражены, а температура тела у человека может быть 37-37,5 градусов или вообще в норме.
При гайморите средней тяжести показатели температуры находятся в пределах 37-38 градусов.
Отметка на термометре свыше 39 градусов обозначает присоединение бактериальной инфекции и является поводом для срочной госпитализации больного.
Повышенная температура тела свидетельствует не только о размножении бактерий в организме, но и является просто довольно неприятным симптомом. Многие пациенты интересуются, сколько дней держится высокая температура?
Через 2-3 дня после начала лечения должно наступить облегчение. Это не обозначает, что на термометре можно будет увидеть показатель 36,6, но все-таки общее состояние улучшится. Это свидетельствует об уменьшении патогенных микроорганизмов в теле больного.
Недомогание может сохраняться на протяжении недели. Если после 7 дней симптомы не исчезли, то возможно лечение было проведено неправильно и пазухи полностью не освобождены от гнойного содержимого.
Если больному сделали пункцию (прокол), то улучшение должно наступить сразу же после операции.
Лихорадка при гайморите – это довольный частый симптом, но нужно ли сбивать температуру? Если градусник показывает 37-38 градусов, это значит, что в теле человека вырабатывается интерферон. Это белок, который уничтожает патогены, спровоцировавшие появление гайморита. Выработка интерферона происходит до тех пор, пока у человека не будет сильного жара (до 38,5 градусов). Именно поэтому с температурой до 38-39 бороться не следует. Если же у больного отмечается сильная лихорадка, то следует принять жаропонижающие и посетить врача.
Внимание! Сильный жар (выше 40 градусов) представляет угрозу жизни. Следует немедленно вызывать скорую помощь.
Убрать жар, снять неприятные ощущения и уменьшить воспаление помогут: Нурофен, Панадол, Парацетамол и другие нестероидные противовоспалительные препараты.
Важно! Каждый из этих медикаментов нельзя применять дольше 3 дней.
При сильно выраженном болевом синдроме можно принять обезболивающие: Анальгин, Кеторол, Найз. Нельзя забывать, что жаропонижающие медикаменты убирают только неприятные симптомы, но не устраняют причину заболевания.
При лечении гнойной формы гайморита без антибактериальных препаратов обойтись не получится. Конкретный препарат и его способ применения должен назначить врач после сдачи анализов.
Перед приемом антибактериальных медикаментов проводятся:
- Бакпосев. С помощью данного исследования можно узнать тип бактерий, вызвавших гайморит.
- Антибиотикограмма. Этот анализ определяет чувствительность различных групп микроорганизмов к определенным медикаментам. Так врач может назначить максимально эффективное лекарство.
Если нет возможности провести исследования, то оториноларингологи назначают препараты, которые эффективны со многими бактериями. При лечении легкой формы гайморита применяют пенициллины: Ампициллин, Оксациллин и др.
В том случае, если пенициллин не помогает или у пациента наблюдается непереносимость препаратов этой группы, то используют макролиды (Азитрал, Роксид, Джозамицин) или фторхинолоны (Офлоксацин, Гемифлоксацин).
Важно! Все антибактериальные препараты необходимо применять курсом. Даже если наступило облегчение, нельзя бросать прием медикаментов.
Жаропонижающие препараты из аптек разрешено применять только ограниченный промежуток времени, к тому же они негативно влияют на почки и печень.
Для того чтобы сбить температуру при гайморите можно использовать народные рецепты, проверенные временем.
К целебным процедурам относятся:
- Холодный компресс. Нужно взять небольшой платочек или маленькое полотенце, намочить его в воде и приложить ко лбу. Если есть возможность, то в воду можно добавить несколько капель масла чайного дерева.
- Обтирания. В тазике или кастрюле необходимо смешать прохладную воду и немного уксуса. Полученный составом обтираться во время лихорадки. Уксус можно заменить спиртом.
- Обильное питье. Повышенная температура организма и большое количество выпиваемой жидкости провоцирует потоотделение. При испарении пот производит охлаждающий эффект.
Для приема внутрь используют:
- Мед. В 250 мл теплой воды нужно растворить 1 столовую ложку меда. Вода не должна быть горячей, потому что при высокой температуре мед теряет целебные свойства и способен даже вызвать отравление.
- Травяной чай. 1 столовую ложку липы, ромашки или шиповника нужно залить кипятком. Дать настояться 30 мин. Для усиления эффекта можно добавить дольку лимона.
У маленьких детей иммунная система еще очень слабая, чтобы побороть сильное воспаление без серьезных медикаментов. Даже на первичной стадии заболевания температура может быть в районе 38-39 градусов. В такой ситуации необходимо как можно скорее обратиться за врачебной консультацией. Врач назначит медикаментозное лечение, а если ребенок очень маленький, то направит на лечение в стационар.
Симптомы могут сохраняться до 5-7 дней. Именно такой период обычно и длится интенсивное лечение. Полное восстановление организма наступает только через несколько месяцев. После гайморита температура около 37 градусов может сохраняться на протяжении 2 недель.
источник
Наиболее популярным заболеванием ЛОР-органов является гайморит. Также его называют верхнечелюстным синуситом. В процессе недуга воспаляются придаточные пазухи носа, которые находятся в области верхней челюсти.
Как правило, гайморит развивается как результат простуды по причине ослабленного иммунитета. Случается это вследствие болезненности зубов, которые расположены поблизости гайморовой пазухи, или же из-за анатомического нарушения (например, травм носа, искривления перегородки носа, аденоидов).
Любой, кто пострадал от этого недуга, интересуется следующим: повышается ли при гайморите температура? Основной причиной появления гайморита служит присоединение бактерий (зачастую это пневмококк или гемофильная палочка). Именно это и провоцирует повышение температуры.
При интенсивном размножении микробы вырабатывают много токсинов, которые в свою очередь после попадания в кровь становятся причиной пирогенного эффекта. Однако возникает следующий вопрос: до каких цифр доходит градусный показатель? Для этого есть множество факторов. В основном температура будет зависеть от стадии заболевания, его этиологии и сопротивляемости организма.
- От 38 градусов и выше (высокая температура). Такие показатели сопровождаются лихорадкой, слабостью, головной болью, ознобом и характеризует острый гнойный гайморит.
- 37-38 градусов (субфебрильная температура). Зачастую катаральный гайморит сопровождается таким показателем. При аллергическом гайморите температура повышается реже, что свидетельствует о присоединение бактерий.
- Градусный показатель – 37 градусов. Такие цифры сопровождают гайморит, спровоцированный грибками.
- При рецидиве хронического гайморита также может повышаться температура.
Стоит обсудить и данный вопрос, так как активность воспалительного процесса при гайморите зависит от длительности температуры. Если лечение проводится правильно, то высокая температура продержится недолго: на первых порах (2-3 дня) возможно будет лихорадка, которая становится показателем интенсивного размножения бактериальной флоры.
После того, как врач-отоларинголог приписал нужные медикаменты, температура пойдет на спад. Это будет свидетельствовать о медленном снижении количества патогенных микроорганизмов, ставших причиной гайморита.
Температура в пределах 37 градусов может продержаться не более 7 дней. Длительная высокая температура после заболевания может говорить о том, что лечение прошло не до конца и болезнь переходит в хроническую форму. Причиной этому служит неполное освобождение пазух от патологического секрета.
При острой форме заболевания имеет место пункция (прокол) околоносовых пазух. Этот метод лечения очень эффективен при заболевании. При удалении гнойной жидкости из пазухи не только снижается температура, но и теряют силу такие симптомы как головная боль и тяжесть.
Что касается гайморита, возникшего из-за бактерий, то ответ положительный. У детей при гайморите возникает температура, а при острой форме заболевания она достигает высоких показателей. Известен тот факт, что взрослые переносят температуру не так тяжело, как дети. Если возникновение болезни случилось из-за вирусной инфекции, то общие симптомы могут не дать разглядеть начальную стадию гайморита. Если возникли первые подозрения на гайморит, стоит сразу же обратиться за помощью к лечащему педиатру, так как только он сумеет правильно провести диагностику заболевания и назначить лечение.
В процессе гайморита нередко возникает очень высокая температура. Но стоит помнить, что понижать температуру ниже 39 градусов не нужно. Так происходит потому, что при высокой температуре (начиная от 38 градусов) организм начинает интенсивно производить сильное вещество иммунитета – интерферон. Данное вещество является помощником при борьбе с инфекционными провокаторами болезни. Это и есть основанием для того, чтобы не снижать субфебрильную температуру.
В случае не знания этого факта, снижение температуры тела посодействует длительному протеканию болезни и ее перехода в хроническую форму. Как исключение — неврологические патологии (например, при очень высокой температуре развивается повышенная судорожная готовность организма), плохая переносимость гипертермии (слабость, рвота, сильный озноб, тошнота), младенческий возраст. Тогда снижение температуры начинается с 38 градусов.
При любых обстоятельствах нужно помнить, что все медикаменты назначает исключительно врач. Правильно подобранное лечение способно определить возбудителя, устранить его и достичь выздоровления. Кроме этого, есть еще одна важная информация: любые прогревающие процедуры (будь то физиотерапевтические, или народные методы) можно совершать только после достижения нормальной температуры тела.
Гайморитом (синуситом) называется воспаление слизистой оболочки в верхнечелюстных (гайморовых) пазухах носа. Причинами развития болезни могут быть инфекции (бактериальная или вирусная), переохлаждение, последствия ОРЗ. Нередко этому способствует ослабленный иммунитет человека, анатомические нарушения в носовой полости (дефекты носовой перегородки, аденоиды), наличие болезней близко расположенных к пазухам зубов. В данной статье мы рассмотрим, какая бывает температура при гайморите.
Содержание статьи

- Если температура при гайморите субфебрильная, чуть выше нормы (но не больше 37 градусов), то недуг находится в легкой стадии, либо в хронической форме без обострения. Кроме того, в таком случае есть опасность наличия грибковой инфекции, лучевой болезни (редко), полипоза или кисты. Также может возникать даже гипотермия на фоне развития злокачественной опухоли. Поэтому, если заметны другие характерные симптомы гайморита, температура 37 градусов не должна вводить в заблуждение, поскольку в процессе развития воспаления она может возрастать.
- Фебрильная (в диапазоне от 37 до 38 градусов) свидетельствует о средней тяжести заболевания. Такое состояние характерно для катарального синусита, а также для аллергического в случае присоединения бактериальной микрофлоры.
- Столбик термометра выше 38 градусов может подняться при обострении хронической формы болезни или развитии гнойного острого синусита, при этом помочь могут только антибиотики, принимаемые на протяжении 7-10 дней. Это постепенно (в течение 2-3 дней) уменьшит гипертермию и улучшит состояние пациента.
В любом случае, при наличии основных признаков синусита (обильные выделения из носа, головная боль, затрудненность носового дыхания, изменения голоса) обязательно следует обратиться к отоларингологу (ЛОР-врачу). Есть ли болезнь и как необходимо лечиться, должен определять специалист.
При гайморите температура может зависеть от ряда факторов:
- причины развития недуга (конкретного патогена);
- состояния иммунной системы организма и наличия хронических заболеваний более общего характера;
- возраста пациента;
- наличия осложнений и степени выраженности воспаления в слизистых верхнечелюстных пазухах;
- своевременности начала терапии и применения необходимых лекарственных препаратов.
При принятии решения о применении жаропонижающих средств следует помнить, что организм человека до определенных пределов сам способен бороться с возбудителем.

Для снижения уровня гипертермии, достигшей отметки 38,5 градуса и выше, нужно принимать жаропонижающие средства на основе ацетилсалициловой кислоты (Аспирин), парацетамола (Панадол) или ибупрофена (Нурофен). В некоторых случаях сбивать температуру стоит начать уже с 38 градусов, к ним относятся:
- младенческий возраст;
- неврологические патологии, приводящие к судорогам на фоне гипертермии;
- непереносимость гипертермии отдельными людьми, развитие у них сильного озноба, тошноты, рвоты, слабости.
Однако эти препараты лишь снимают отдельные симптомы, а не лечат болезнь. Поэтому следует срочно показаться врачу, так как в пазухах к слизи могут добавляться гнойные составляющие и происходить процессы, которые способны привести к тяжелым последствиям.
В силу своего расположения в черепе человека, осложнениями заболевания могут стать поражения зрения и головного мозга (менингит, сепсис, абсцесс).
Местное промывание помогает эвакуировать избыток секрета из синусов, облегчая состояние больного. Для этого широко используются синус-катетеры Ямик. При острой форме заболевания врачи часто применяют оперативное вмешательство: делают пункцию (прокол) гайморовой пазухи, удаляют накопившуюся слизь и гной, промывают полость и вводят в нее лекарственные вещества. Этот способ лечения неприятен, но очень эффективен. После проведения прокола и эвакуации экссудата жар спадает буквально через несколько часов, ослабляется заложенность и головные боли.
Также важно знать, что любые народные средства прогревания пазух (солью, рисом или вареным яйцом), а также физиологические процедуры можно осуществлять только после устранения жара.
Пациенты часто задают вопрос, как долго может быть температура при гайморите повышенной? Ответ на него зависит от того, в какой стадии находится развитие воспалительного процесса в пазухах, и как вовремя начато адекватное лечение.
Как правило, гипертермия при синусите длится не более недели при правильной терапии и без осложнений. Температура возвращается в норму, остаточные явления недуга проходят без этого симптома.
Параллельно с уменьшением гипертермии всегда назначается антибактериальная терапия, для правильного подбора препаратов проводится бактериальный посев слизи, выделяющейся из носовых ходов. У пациентов с гнойной формой показания градусника снижаются постепенно, по мере гибели вирусов и бактерий, спровоцировавших недуг. Иногда после начала приема антибиотиков на некоторое время может развиться жар. Это вызвано массовой гибелью болезнетворных микроорганизмов, токсины из клеток которых попадают в кровоток, вызывая пирогенный эффект. Этот симптом ослабевает по мере действия антибиотиков.
Если лечение в течение нескольких дней не улучшает состояния пациента, то это означает, что возбудитель резистентен (устойчив) к данному виду лекарств, и нужно сменить стратегию лечения. В таких случаях лихорадочное состояние может длиться до 2 недель.
Чтобы узнать, бывает ли у детей гипертермия при воспалении верхнечелюстных полостей, достаточно изучить педиатрическую практику лечения этого недуга. Симптомы у детей и взрослых отличаются, и главная задача педиатра или детского ЛОРа – мочь разглядеть признаки синусита у ребенка на фоне других воспалительных процессов, чаще всего он скрывается за простудой или ОРВИ.
Организм ребенка отвечает на воспаление гораздо быстрее, поэтому показатели термометра могут резко вырасти на любой стадии болезни. Осмотр специалистом и дальнейший контроль течения заболевания просто необходим для предупреждения острых проявлений, которые могут угрожать жизни малыша.
До отметки 37 градусов организм борется с патогенами самостоятельно, достаточно только выполнять предписания врача, очищать носовые каналы от излишков слизи, обеспечить ребенку обильное питье и постельный режим. Однако посещение доктора или вызов «скорой помощи» обязательны в таких случаях:
- показатель термометра превышает 38,5 градуса;
- жар длится более 5 дней (у малышей – более 3 дней) и быстро восстанавливается после приема жаропонижающих средств;
- у ребенка развивается рвота, понос, одышка, сыпь, появляются судороги или затмение сознания.
При правильной постановке диагноза и своевременном начале терапии, прогноз на выздоровление при гайморите у детей и у взрослых положительный.
Гайморит является одним из самых распространенных заболеваний ЛОР-органов. Воспалительный процесс в гайморовых пазухах почти всегда сопровождается высокой температурой, которую не так легко сбить.
Обычно, когда одним из первых симптомов при гайморите возникает температура – это нормально, т.к. именно таким образом организм борется с инфекцией.
При отсутствии температуры стоит задуматься – возможно, у пациента гайморит находятся в хронической фазе и иммунная система очень ослаблена болезнью. При хроническом гайморите температура может лишь незначительно подняться – до 37,4 градусов – это свидетельствует о том, что организм очень ослаблен и не способен бороться. У пожилых людей гайморит практически не возникает и при его появлении температура остается в норме.
Также стоит помнить, что отсутствие повышенной температуры тела возникает у пациентов, которые страдают различными патологиями сердца, эндокринной железы, дисфункцией желудочно-кишечного тракта. Если температура небольшая (37,1 -37,6), то это может означать появление грибкового гайморита, а отсутствие говорит о формировании аллергического гайморита.
Каждый человек, столкнувшийся с данным недугом, задается вопросом: повышается ли температура тела при гайморите или нет? При возникновении этого заболевания практически всегда повышается. Главным фактором для повышения температуры – формирование бактериальной флоры. Это могут быть гемофильные палочки, пневмококки, стрептококки и другие микроорганизмы.
Существует несколько критериев, от которых зависит повышение температуры:
- Степень тяжести заболевания.
- Природа возникновения.
- Как организм способен справиться с заболеванием.
Вторым не менее волнующим вопросом, является: какая температура может быть при гайморите?
- При повышении столбика термометра до 38,0 – 38,5 с сильным лихорадочным состоянием и вялостью, ознобом, головокружением, головной болью – можно с уверенностью сказать, что у пациента гнойный гайморит острой фазы.
- Небольшие повышения температуры 37,0-38,4 градусов обычно характеризуют катаральный гайморит. Практически отсутствует температура при аллергическом гайморите, и именно этот факт говорит о том, что появилась бактериальная флора.
- Совсем маленькие повышения (до 37 градусов) могут возникать при микозном гайморите. Когда гайморит достиг у пациента хронической фазы, то температура возникает только в периоды рецидивов.
Это практически самый важный вопрос, потому что чем дольше держится температура, тем больше орудует воспаление в организме человека.
Если терапия проходит правильно и все рекомендации соблюдены, то температура быстро уходит. Сразу на начальной стадии заболевания возникает сильное лихорадочное состояние, которое говорит о том, что в организме много микроорганизмов, и они быстро размножаются.
Далее после назначения антибиотиков и спреев, температура понижается, что свидетельствует об устранении вредоносных бактерий, которые сформировали гайморит.
Показатель 37 держится примерно неделю. Если температура остается высокой, то это говорит о переходе острой фазы в хроническую. Причиной всему то, что в гайморовых пазухах еще остается гнойное содержимое.
Первое что надо знать, так это то, что температуру в 39 градусов сбивать ненадо. Именно в этот период начинают задействоваться все силы иммунной системы, которая начинает вырабатывать вещества, защищающие организм от чужеродных элементов, — это интерфероны. Он начинает активную борьбу с патогенными микроорганизмами и инфекциями различной природы. Поэтому чем ниже температура, тем сложнее протекает болезнь, т.к. организм не может целенаправленно бороться с недугом, что приводит к возникновению хронической формы.
Конечно, у всего могут быть свои исключения:
- Если имеются неврологические заболевания, то может появиться судороги при повышении температуры.
- Грудные детки.
- Непереносимость высокой температуры. В таких случаях появляется слабость, тошнота, дискомфорт в желудочно-кишечном тракте.
Если есть хоть один из перечисленных исключений, то надо сбивать температуру при 38 градусах.
На сегодняшний день в аптеках имеется больше количество жаропонижающих средств.
При правильно подобранной терапии можно полностью устранить патогенные бактерии и окончательно поправиться. Помимо жаропонижающих препаратов, надо параллельно проводить ингаляции, прогревания, полоскания, закапывания. Однако комбинировать разрешается только при урегулировании температуры.
Несмотря на широкий спектр медикаментов, их нельзя бесконтрольно принимать, чтобы не навредить печени, желудочно-кишечному тракту и другим органам. При возникновении гайморита у детей, то обычно рекомендуются следующие лекарственные средства:
- суппозитории Цефекон;
- сироп Нурофен;
- сироп Панадол;
- суппозитории Парацетамол кидс;
- сироп Ибупрофен;
- сироп Калпол
В качестве жаропонижающих для взрослых обычно выписывают:
- Нимесил;
- Ибупрофен форте;
- Эффералган;
- Анальгин;
- Парацетамол;
- Ибуклин;
- Найз.
В период беременности нельзя принимать лекарственные средства, при сильных симптомах можно принимать 1 таблетку Парацетамола и только с разрешения лечащего доктора. Также стоит помнить про общее правило приема жаропонижающих препаратов: разбежка между приемами должно быть не меньше, чем 4 часа.
Промывание является эффективным средством, как для взрослых, так и для детей. Еще одним положительным моментом является то, что их можно приготовить самостоятельно, без походов в поликлинику.
Промывания можно делать абсолютно разными растительными компонентами: прополисом, йодом, ромашкой, шалфеем, эвкалиптом, корой дуба. Можно использовать специальные травяные сборы.
Можно также воспользоваться отличным рецептом: в стакан теплой воды добавить 15-20 капель прополиса, 1ч.л. соли и 2-3 капли йода. Данным раствором надо обрабатывать носовые полости несколько раз в день.
Не менее хорошим эффектом обладает закапывание соленой водой. Этот раствор поможет снять пастозность и устранить воспалительный эффект.
Для промывания можно воспользоваться лекарственными препаратами, например фурацилином. Для приготовления используется полтаблетки фурацилина на 500 г воды комнатной температуры.
Промывание следует проводить очень аккуратно, особенно когда эта процедура проводится детям. Если провести процедуру неправильно, то вода может проникнуть в ухо и спровоцировать отит. Чтобы не допустить этой оплошности, надо повернуть голову набок. Далее спринцовкой надо промыть два носовых прохода сразу. После проведенной процедуры нельзя ложиться на бок, чтобы избежать воспаления среднего уха. Промывание при острой фазе необходимо проводить в течение 7 дней.
Если после прокола начала подниматься температура, но быстро спала – это не повод для паники. Это означает лишь то, что средство, которым обрабатывались пазухи, было правильно выбрано.
Когда препарат проникает в гайморовы пазухи – он начинает активно убивать патогенные микроорганизмы, однако выделившиеся токсины все еще попадают в кровеносное русло и выделяют экзотоксины.
Из-за проникновения чужеродных веществ в кровь, иммунная система начинает повышать температуру и бороться с ними.
Стоит твердо помнить о том, что повышение температуры тела при гайморите – это хорошо и нормальное явление. Значит, ваш организм способен бороться за свое здоровье. О том, как побороть гайморит и справиться с температурой можно посмотрев видео.
Одной из наиболее распространенных патологий ЛОР-органов считается гайморит, характеризующийся воспалением, протекающим в верхней челюсти. Так как эта болезнь возникает по причине проникновения в организм инфекций, то температура при гайморите бывает практически всегда.
Любого человека, который столкнулся с проявлениями протекания патологического процесса, волнует вопрос, какая бывает температура при гайморите и по каким причинам она возникает. В случае распространения бактерий они выделяют множество токсинов, которые в случае проникновения в кровь провоцируют возникновение жара. А вот, какая температура при гайморите может быть, зависит от множества различных факторов. В первую очередь, это зависит от:
- стадии протекания патологии;
- факторов, спровоцировавших болезнь;
- уровню сопротивляемости организма.
Высокая температура при гайморите, превышающая 38 градусов, может дополнительно сопровождаться лихорадкой, сильной слабостью, головной болью. Если при гайморите температура 37-38 градусов, зачастую может диагностироваться катаральный тип болезни. Иногда может быть температура с отметкой 37-38 градусов и при аллергическом протекании патологии, что свидетельствует о проникновении в организм бактерий. При хроническом протекании болезни жар возникает только в период протекания обострения.
Многие интересуются, сколько дней держится температура при синусите, так как от этого во многом зависит активность протекания воспаления. При грамотной, тщательно продуманной терапии гайморита температура может держаться только на протяжении первых нескольких дней, что свидетельствует об активном размножении бактерий.
В последующем, в случае правильного проведения антибактериальной терапии она начинает постепенно снижаться, что говорит о постепенном устранении бактерий и вирусов, спровоцировавших возникновение болезни. Она может оставаться высокой и на протяжении более длительного времени, что может говорить о недостаточно полном излечении патологического процесса или перетекании его в хроническую стадию. Это связано с недостаточно хорошим освобождением очищением гайморовых пазух от гнойного содержимого.
В остром периоде протекания болезни очень хорошо улучшает самочувствие больного проведение пункции гайморовых пазух. При устранении гнойного содержимого быстро уходит жар и лихорадка, а также устраняются местные признаки болезни, такие как головная боль и тяжесть.
Важно! Есть температура при гайморите и у детей, причем в остром периоде она может достигать значительных показателей, именно поэтому важно своевременно провести терапию.
Дети переносят возникновение жара гораздо более хуже, чем взрослые. Если патология возникла на фоне протекания вирусной инфекции, то из-за выраженных признаков лихорадки очень сложно распознать наличие болезни. Именно поэтому при возникновении жара и лихорадки у ребенка, нужно обратиться к доктору, который сможет подобрать средства для проведения терапии.
Какая бывает температура при гайморите беспокоит очень многих больных, так как зачастую без видимых на то причин появляется сильный жар. При протекании этой болезни почти всегда бывает повышенная температура, однако, если она менее 39 градусов, то понижать ее при помощи лекарственных препаратов не нужно.
Это связано с тем, что при состоянии жара в организме начинает вырабатываться достаточно мощное вещество иммунной защиты – интерферон. Именно это вещество активно борется с возбудителями инфекции.
Именно поэтому, понижение субфебрильной температуры нежелательно, так как это будет только способствовать затяжному протеканию болезни и перетеканию ее в хроническую форму. Исключением могут быть только неврологические патологии, детский возраст, плохая переносимость гипертермии. В таком случае принимать жаропонижающие препараты нужно уже на отметке в 38 градусов.
Только грамотно проведенная терапия позволит достичь устранения возбудителя, а также полного выздоровления. Помимо этого, важно помнить, что совершенно любые тепловые процедуры можно проводить только после устранения жара.
Всегда бывает ли температура при гайморите, и может ли быть болезнь без жара. Достаточно часто бывают случаи, когда при воспалении гайморовых пазух, нет жара и лихорадки. Это достаточно редкие случаи, когда болезнь протекает в самой легкой форме или если он спровоцирован такими причинами как:
При аллергической форме протекания болезни отечность возникает по причине чрезмерной выработки гистамина. Организм никак не реагирует на такой вид патологии, до тех пор, пока в носовых пазухах не начнут скапливаться бактерии. Долго не появляется жар при грибковой форме болезни, а также, если она была спровоцирована наличием новообразований в носовых проходах.
Какая может быть температура у детей и всегда ли жар сопровождает болезнь – эти и многие другие вопросы зачастую интересуют родителей. Жар во время болезни бывает у детей всегда, независимо от стадии патологии и может он продержаться несколько дней, все зависит от сложности.
Помимо этого, может быть температура после гайморита как остаточное явление, так как детский организм гораздо более уязвим и беззащитен перед инфекциями. По этой причине, совершенно любые болезни, спровоцированные вирусами и бактериями у детей, требуют постоянного врачебного контроля. Это позволит предотвратить возникновение осложнений.
Очень важно знать, сколько держится температура и насколько от этого зависит сложность протекания болезни, так как благодаря этому можно подобрать оптимальную методику проведения терапии, подходящую для ребенка. Обязательно нужно посетить доктора, в случае, если:
- жар у ребенка держится более 5 дней;
- появляется сыпь и одышка;
- возникают судороги;
- появляется понос и рвота.
Независимо от того, есть ли жар и лихорадка во время протекания патологического процесса или ее нет, обязательно нужно провести своевременное комплексное лечение, так как эта болезнь может быть опасна своими осложнениями.
Температура при гайморите – нормальная реакция иммунной системы человека на распространителей инфекции, однако большинство людей, страдающих данным недугом, слишком сильно переживают по поводу внезапной гипертермии. По большей части это происходит потому, что они не могут отличить гайморит от обыкновенной простуды.
Сам по себе гайморит является распространённым заболеванием, поражающим придаточные пазухи носа. Оно является одним из самых серьёзных недомоганий для органов дыхания, поскольку образующийся гной препятствует вдыханию воздуха и, соответственно, его поступлению в лёгкие. Вдобавок к этому, такое воспаление может стать проблемой не только для носа, но и для остальных ЛОР-органов – при непринятии мер по лечению гнойная субстанция имеет свойство распространяться и на самой крайней стадии болезни может достигнуть даже коры головного мозга.
Причиной заболевания может стать обыкновенная простудная инфекция, потому как во время её протекания в организме иммунная система существенно ослабляется. Есть также несколько факторов, которые способствуют развитию гайморита:
- Поражённые кариесом зубы, находящиеся рядом с верхнечелюстной пазухой
- Повреждения носовой перегородки и иные травмы носа — переломы, искривление и т.д.
- Носоглоточные миндалины увеличенного размера (аденоиды)
Современная медицина предусматривает целый ряд методов лечения гайморита на каждой его стадии. От человека, переносящего данное заболевание, требуется лишь своевременное обращение к медицинскому специалисту и последующее следование его рекомендациям.
Повышенная температура является одним из неотъемлемых симптомов гайморита, вне зависимости от его тяжести. Распространение жара по всему телу – реакция вполне естественная: гайморовы пазухи, будучи пораженными вирусной инфекцией и прочими бактериями, способствуют отеканию слизистой оболочки, а это, в свою очередь, приводит к накоплению жидкой субстанции. В таких условиях вредоносные микроорганизмы размножаются в несколько раз быстрее обычного, если сравнивать с аналогичными процессами в организме здорового человека. Так носовая полость становится очагом воспаления – и ответной реакцией иммунной системы на это явление становится повышение температуры.
Диагностировать такое состояние можно и самостоятельно, даже не прибегая к измерению температуры с помощью градусника, поскольку его будут сопровождать остальные симптомы болезни:
- Ощущения вялости во всём теле
- Быстрое наступление усталости даже при отсутствии каких-либо нагрузок и постоянное пребывание в таком состоянии
- Отёчность глаз и носа
- Нарушение концентрации, ухудшение внимания и прочие признаки болезненного психологического дискомфорта;
Вдобавок ко всему вышеперечисленному, высокая температура при гайморите будет периодически чередоваться с ознобом – резким ощущением холода по всему телу и дрожью мышечных тканей.
Как и было указано ранее, гайморит сопровождается повышенной температурой практически всегда, однако степени её увеличения напрямую зависят от стадии протекания заболевания:
- Немного выше нормы (до 37 градусов) – такая температура более характерна для аллергического либо грибкового гайморита и может означать, что инфекция только начала развиваться
- 37-38 градусов (субфебрильная температура) – возникает, как правило, в тех случаях, когда поражены сразу несколько гайморовых пазух
- Свыше 38 градусов – на таком уровне держится температура при остром гнойном гайморите
Длительность нахождения организма в состоянии повышенной температуры тела при гайморите зависит, в первую очередь, от того, какие меры были приняты для лечения недомогания. Если болезнь была диагностирована на ранней стадии и температура не успела превысить отметку в 37 градусов перед назначением медикаментов, то уже на протяжении первых дней терапии можно будет наблюдать её снижение, а по окончанию недели, либо даже немного раньше она достигнет показателя нормы – 36,6 градуса.
Если же лечебный курс был подобран некорректно либо лечение не производилось совсем, мокрота не сможет вытечь из носовых пазух – соответственно, инфекция продолжит развиваться, а температура тела будет расти либо держаться на одном уровне. Непринятие мер в таком случае очень опасно, потому как гайморит будет активно развиваться вплоть до крайней стадии и образования гнойной консистенции, распространяющейся от пазух к ЛОР-органам.
Что делать, если температура держится более 3-х дней – советы эксперта:
Субфебрильную температуру, не превышающую отметку в 38 градусов, понижать с помощью медикаментов нет никакой необходимости, поскольку организм самостоятельно борется с инородными телами, вырабатывая интерферон – белковую субстанцию, обладающую способностью противодействия вирусам и бактериям. Вмешательство в этот процесс посредством принятия жаропонижающих средств не только не способствует скорейшему выздоровлению, но и приводит к её затяжному либо даже хроническому характеру. В качестве исключения, при котором всё же необходимо воспользоваться лекарствами, следует отметить ряд случаев, в которых высокая температура вызывает судорожные припадки, тошноту, рвоту – терпеть такое состояние может быть очень опасно для здоровья.
Гипертермия является одним из характерных признаков гайморита, поэтому без неё развитие болезни в организме практически невозможно. Исключение составляют случаи заболевания верхнечелюстным синуситом (одоногенным гайморитом), поскольку это не вирусная инфекция и отёчность пазух вызвана болезнью зубов, расположенных вблизи гайморовой пазухи.
Иногда температура может сохраняться на нормальном уровне либо не повышаться более, чем до 37 градусов у людей со слабым иммунитетом – это означает, что организм не способен вырабатывать антитела для борьбы с вредоносными инородными телами в достаточных количествах. Это характерно для людей пожилого и преклонного возраста, однако у этой категории гайморит диагностируется крайне редко.
Людям, страдающим гайморитом в хронической форме, свойственно привыкание к некоторым его симптомам, и гипертермия – не исключение. Они могут почувствовать недомогание лишь при сильном обострении, когда температура поднимется выше 38 градусов.
В отличие от взрослых, у которых можно своевременно обнаружить развитие респираторного заболевания и его перетекание в начальную стадию гайморита, у детей данный процесс происходит значительно быстрее и зачастую не успевает диагностироваться врачами.
Поскольку их иммунная система сформирована не до конца, организм переживает болезнь тяжелее – данный процесс зачастую сопровождается следующими симптомами:
- По всей поверхности тела в виде сыпи проступают красные пятна
- Вялость и усталость приобретают длящийся характер, мыслительные процессы затрудняются
- Периодически возникают судороги
- Стул становится жидким
- Возникает рвота, со временем рвотные позывы учащаются
Такое заболевание, как гайморит, ввиду некоторых особенностей, практически в каждом случае своего появления влечёт за собой гипертермию – повышение температуры тела. Как и в случае со схожими болезнями, имеющими инфекционных характер, это следует понимать, как совершенно нормальное явления – процесс борьбы человеческого организма с вредоносными микроорганизмами – вирусами и бактериями. Ни в коем случае не следует начинать лечение без предварительного осмотра ЛОР-врача, и его назначений – неправильно подобранные медикаменты могут лишь усугубить положение. В подавляющем большинстве случаев специалисты рекомендуют не снижать температуру, если она не превышает 38 градусов.
Как правило, при регулярном приёме лекарств и соблюдении прочих врачебных рекомендаций гайморит можно вылечить за достаточно короткий срок – полное выздоровление может занять до полутора недель, в то время как жар спадёт уже через несколько дней. Острый гнойный гайморит, а также его хроническая форма требуют более интенсивного лечения, иногда включающего в себя применение антибиотиков и операционные методы.
Стандартные методы лечения – лекарства и народные средства:
Когда необходима операция:
Гайморит – воспалительное заболевание верхнечелюстных пазух носа, главным провоцирующим фактором которого является инфекция бактериальной и вирусной природы. Повышенная температура тела – один из основных симптомов, сопровождающих воспалительные процессы.
У большинства больных наблюдается температура при гайморите. Проникая в верхние дыхательные пути, патогенные микроорганизмы начинают активное существование. Под этим действием слизистая носовых ходов начинает отекать, что препятствует естественному оттоку жидкости. В итоге развивается воспалительный процесс.
Жар тела является ничем иным, как ответная реакция организма на развитие воспалительного процесса. Следует заметить, что при обычной простуде организм реагирует менее агрессивно. Несмотря на это, в большинстве случаев недолеченная простуда становится частой причиной появления гайморита.
Повышение температуры тела при гайморите свидетельствует о наличии очага воспаления в организме человека.
Практически каждый воспалительный процесс сопровождается повышением температуры тела. В зависимости от того, какая бывает температура и сколько времени она держится, можно рассчитать тяжесть заболевания и на каком этапе находится болезнь. Специалисты выделяют три степени тяжести по показателям температуры:
- Температура тела не выше 37 градусов – при таких показателях отмечается легкая форма заболевания. В некоторых случаях при данной температуре может протекать хроническая форма гайморита у взрослых и детей. Возможно, что болезнь была вызвана грибками.
- Температура тела колеблется от 37 до 38 градусов – специалистами диагностируется средняя степень тяжести болезни. Данный показатель характерен для гайморита аллергической этиологии, а также для катаральной его формы.
- Температура тела выше 38 градусов – прямой показатель того, что развивается гнойная форма гайморита (тяжелая форма заболевания). В таком случае не обойтись без антибиотиков широкого спектра действия. Средний курс лечения антибактериальными препаратами составляет 7-10 дней. Заметное улучшение состояния наблюдается на 2-3 день лечения.
Несмотря на то, какая температура тела наблюдается при гайморите, визит к отоларингологу нужно обязательно совершить. Даже невысокая температура тела может свидетельствовать о наличии очага воспаления в организме.
Чаще всего температура при гайморите держится около 7-10 дней. Это при условии адекватного лечения и соблюдении всех предписаний лор-врача. После полного выздоровления жар спадет, температура тела нормализуется.
Если у пациента наблюдается острая гнойная форма гайморита, которая сопровождается повышением температуры до 39 градусов, антибактериальное лечение будет способствовать постепенному ее снижению. Снижение будет наблюдаться по мере гибели бактерий.
В редких случаях антибиотикотерапия не дает положительного результата после пропитого курса препарата. Данный факт свидетельствует лишь о том, что назначенные антибактериальные препараты не оказали лечебного воздействия на патогенные микроорганизмы, по вине которых развился гайморит, то есть бактерии оказались устойчивыми к антибиотику.
Если такое произошло, проводится бакпосев гнойной жидкости из носовых ходов для того, чтобы определить тип бактерий и какими антибактериальными препаратами их можно уничтожить. После проведения ряда анализов, назначается следующий курс антибиотикотерапии.
Если у пациента после вылеченного гайморита температура тела снова повысилась, либо не понижалась, это может свидетельствовать о том, что в организме началось осложнением. В такой ситуации назначаются дополнительные обследования.
Полное избавление от заболевания свидетельствует об отсутствии основных симптомов – заложенное носовое дыхание, гнусавость, головная/лицевая боль, а также повышенная температура тела.
Температурная составляющая гайморита во многом зависит от нескольких показателей, таких как возраст пациента, степень тяжести заболевания и других индивидуальных особенностей организма. К примеру, для детского возраста характерны «температурные свечи», то есть показатели скачут от низкого до высокого и обратно. Что касается людей пожилого возраста, чаще всего наблюдается нормальная температура либо чуть выше нормы.
В большинстве случаев жаропонижающие средства для детей выпускаются в форме сиропа.
Температура при гайморите не выше 37 градусов называется субфебрильной. Такое состояние организма вполне нормально. Такую температуру специалисты не советуют сбивать, даже на фоне общего недомогания. Реакция вполне естественная, организм начинает «борьбу» болезнетворными микроорганизмами.
В случае, когда термометр показывает отметку выше 38 градусов, следует принять некоторые меры по снижению температуры. А некоторые лекарственные препараты помимо жаропонижающего эффекта одновременно устраняют болевой синдром.
Как правило, для улучшения общего состояния и понижения температуры тела назначаются жаропонижающие средства. Вот самые эффективные и популярные:
- Парацетамол;
- Ибупрофен;
- Аспирин;
- Амидопирин;
- Панадол и др.
Фармакологический рынок предлагает огромный ассортимент жаропонижающих препаратов. Купить можно в любой аптеке, их поиск не составит проблем. Стоит понимать, что жаропонижающие препараты не вылечат основного заболевания, а лишь улучшат общее состояние. Поэтому данная группа лекарственных препаратов является одной из процедур комплексного лечения гайморита.
В большинстве случаев повышенная температура тела всецело указывает на наличие в организме воспалительного процесса. Для устранения очага инфекции, следует разрушить благоприятный микроклимат для активного размножения бактерий. Основной мерой для разрушения болезнетворной среды является удаление гнойного содержимого из носа, а именно, промывание.
Процедура промывания носовых ходов проводится специальными приспособлениями, такими как «Кукушка» и «синус-катетер ЯМИК». Аппарат заправляется раствором хлорида натрия либо обычным фурацилином. Большой популярностью пользуется средство «Долфин», которое можно использовать в домашних условиях.
Также в домашних условиях промывание носа можно проводить с помощью раствора соды и соли в следующей пропорции: на 200 мл. воды по 1 ч. ложке соды/соли. Раствор заправляется в резиновую грушу и поочередно промывается каждая ноздря. После процедуры нужно хорошенько высморкаться. Каждую ноздрю следует высмаркивать по отдельности.
В детском возрасте температура может появиться на любой стадии гайморита, поскольку детский организм намного быстрее отвечает на воспалительный процесс. Повышенная температура тела у ребенка в любом случае требует особого внимания специалиста, чтобы своевременно назначить лечение и избежать развития серьезных осложнений.
При показателях не выше 37 градусов не следует сбивать температуру. Нужно дать организму возможность самостоятельно справиться с заболеванием. Но в некоторых случаях стоит вызвать врача:
- Жар не спадает на протяжении 5 дней.
- Повышенная температура тела — 38 градусов и выше.
- После приема жаропонижающего средства температура быстро возобновляется.
- При появлении одышки, телесной сыпи.
- Наличие поноса, рвоты.
Среди всех патологий верхних дыхательных путей наиболее известен гайморит – острый верхнечелюстной синусит.
Частота заболевания обусловлена большим размером и низким расположением гайморовых пазух, трудностью отхождения содержимого, близостью к верхним молярам, воспаление корней которых может выходить в околоносовую полость. Нередко возникает сочетанное поражение гайморовых пазух с другими, что усиливает тяжесть течения заболевания.
Головная боль с локализацией в зоневоспаленной полости, часто с распространением на области лба, переносицы, скуловой кости, виска, верхних зубов, глазничную область –это один из основных признаков заболевания. Боль отмечается также при хроническом воспалении, возникшем вследствие затянувшегося на срок более шести недель острого гайморита. Интенсивность болезненных ощущений зависит от выраженности патологического процесса, возможности оттока слизисто-гнойного содержимого.
Среди местных проявлений острого гайморита выделяют:
- усиление тяжести в охваченной воспалением части лица при движении головы, ее наклоне к груди;
- отечность на стороне поражения, особенно сильно выраженную, охватывающую веко, при осложненном протекании болезни;
- боль при пальпации;
- слизистые и/или гнойные выделения на фоне заложенности носа;
- снижение чувствительности к запахам;
- расстройства центральной нервной системы, выражающиеся снижением памяти, раздражительностью, ухудшением сна.
Больных часто беспокоит вопрос: всегда ли при воспалении гайморовых пазух бывает температура выше 37 градусов? Реакция организма индивидуальна. Температура при гайморите в случае развития острого процесса или обострения хронического зависит от характера патогенной флоры, иммунитета человека.
Температура является важным критерием диагностики гайморита, сигнализирующим о наличии воспаления, количестве возбудителя. Появление лихорадки – нормальный ответ иммунной системы, бросившей все силы на борьбу с бактериями и вирусами. Когда повышается температура при гайморите, организм активирует процессы, необходимые для противостояния болезни, препятствует размножению патологической среды.
Длительность лихорадочного состояния при остром синусите у взрослых варьируется. В одних случаях температура повышается до фебрильных значений (38-39°), сопровождается ознобом, причем гипертермия сохраняется на протяжении всей болезни.В других – повышенная температура отмечается лишь в первые дни.
Ответ на вопрос: может ли острый гайморит быть без температуры, зависит от интенсивности воспалительного процесса, индивидуальных особенностей организма. Иногда температурная реакция совсем отсутствует, например, в начальной стадии болезни, при ее асептической форме или синусите у пациентов пожилого возраста. Однако наличие обширного гнойного процесса почти всегда характеризуется лихорадкой.
Температура может оказаться нормальной при хронической форме. Нередко в период ремиссии самочувствие больного остается удовлетворительным, а симптомы в виде повышения температуры, выраженной головной боли, затрудненного носового дыхания проявляются лишь во время обострения.
Причинами субфебрильной, а особенно фебрильной температуры после проведенного курса лечения могут быть:
- сохранение гнойного отделяемого;
- не проведенная хирургическая санация больного зуба, корень которого вызвал гайморит;
- присоединение вторичной инфекции, развитие осложнений;
- распространение воспаления на все пазухи с одной или обеих сторон (гемисинусит, пансинусит), синуситы в соседних с гайморовыми полостями пазухах (этмоидит, фронтит).
При наличии жара для исключения возможности перехода болезни в хроническую форму требуется проведение дальнейшего лечения.
Болезнь у детей способна успешно скрываться под видом банального насморка, бронхолегочных заболеваний или даже пищеварительных расстройств. Симптоматика острого процесса зависит от возраста, сопутствующих патологий, причины воспаления. Дети младшего возраста подвержены более тяжелому течению синусита, часто с вовлечением других пазух носа и развитием осложнений.
Гайморит у детей обычно возникает по совокупности причин:
- перенесенного недавно инфекционного заболевания;
- быстрого присоединения вторичной микрофлоры;
- анатомических возрастных особенностей развития;
- незрелости иммунной системы;
- выраженных аллергических реакций;
- сопутствующих неблагоприятных факторов (аденоидов и аденоидитов, инородных тел и пр.).
При легкой форме гайморита температура у ребенка нередко остается нормальной либо повышается до субфебрильных значений. Отмечаются незначительные явления воспаления с непостоянными головными болями. Среднетяжелые и тяжелые формы сопровождаются повышением температуры, выраженной интоксикацией, резким ухудшением состояния.
Хронический гайморит у детей так же возникает вследствие острого воспаления. При этом нередко наблюдается кашель, связанный с оттоком слизи сначала в носоглотку, а затем в гортань и трахею. Характерны частые периоды обострений гайморитас повышенной температурой, общей ослабленностью, головными болями, иногда с присоединением лимфаденита, конъюнктивита.
Температура при воспалении, сопровождающем гайморит,– всего лишь один из признаков заболевания. Снижение ее до нормальных значений облегчает общее состояние, но для выздоровления необходимо проведение полноценного лечебного курса, направленного на удаление очага в гайморовой пазухе. Терапия острого гайморита проводится с применением:
- антибактериальных и противовоспалительных препаратов;
- сосудосуживающих средств;
- антигистаминов;
- анальгетиков;
- витаминных комплексов;
- при нормальной температуре – физиотерапии: УВЧ, электрофореза, фонофореза, лечения импульсными токами, грязевых и озокеритовых аппликаций.
В некоторых случаях показано оперативное вмешательство, иногда – экстренное. При хронической форме антибиотики назначаются только во время обострений.
Самостоятельное лечение жаропонижающими средствами допустимо в течение трех дней. Медикаментозное снижение температуры начинают:
- при значениях, превышающих 38,2-38,5°;
- при субфебрильных величинах: в случае плохого самочувствия, при угрозе судорог у маленьких детей, наличии патологий сердечно-сосудистой, нервной систем у взрослых, беременности.
Выбор формы лекарственного средства (таблетированного, порошкообразного или в виде ректальных свеч) зависит от личных предпочтений. Лучше всего использовать препараты с парацетамолом либо ибупрофеном. Прием лекарств должен осуществляться согласно предписанной инструкцией дозировки. Детям применяются средства, соответствующие возрасту.
Лечение гайморита включает промывания, аспирацию содержимого, введение в носовую полость различных лекарственных средств. Обычно подобные процедуры проводятся в условиях лечебного учреждения, однако нередко больные пытаются выполнить промывание и очистку носа самостоятельно. Такая инициатива довольно опасна. Неправильная техника проведения процедуры приводит к дальнейшему распространению патологического процесса и различным осложнениям.
Для обеспечения достаточного дренажа выделяемого, а также облегчения носового дыхания применяют сосудосуживающие препараты. Вливание лекарственных средств производится трижды в день взрослым по 5, а детям по 3 капли в носовой проход в течение 1-1,5 недель (не более двух недель). Для лучшего отделения секрета возможно чередование с препаратами комбинированного или противовоспалительного действия, например, ринофлуимуцилом, синупретом, биопароксом.
Лекарственные растворы и масла также могут вводиться в носовую полость с помощью ингаляций. Порошкообразные средства вдуваются с помощью специального порошковдувателя. Для нанесения мазей применяют палочку или зонд с ватой.
Удаление выделений может проводиться с помощью специального отсоса или резиновой груши. Процедура довольно травматична для затронутой воспалением слизистой оболочки, поэтому проводится с осторожностью. Хорошего эффекта добиваются носовым душем и отсасывающей процедурой по Проэтцу («кукушкой»), во время которой осуществляется промывание носовой и околоносовой полостей антисептиком с одновременным удалением слизисто-гнойных выделений. Лечебный курс составляет 5-8 процедур.
Еще одним способом беспункционной аспирации является вакуумный. В основе лечения с применением синус-катетера «ЯМИК» лежит создание отрицательного давления, что позволяет безболезненно производить очистку пазух и вводить необходимые препараты.
Пункция – наиболее результативный способ очистки гайморовой пазухи и введения в нее лекарств. Санация пазух проводится при отсутствии достаточного эффекта от лечения курсом по 6-8 процедур через 1-3 дня (исходя из количества отделяемого) либо методом длительного дренирования.
В первом случае пункцию производят с предварительной обработкой места прокола анестетиками. Удалив с помощью шприца гнойную слизь, промывают полость антисептиком, после чего вводят в нее антибактериальные и противовоспалительные препараты.
При дренировании пункция проводится однократно толстой иглой. Во время процедуры в пазуху вводится полиэтиленовая трубочка (шунт), через которую на протяжении всего курса лечения происходит эвакуация гноя из пораженных воспалением полостей, производится безболезненное их промывание, вводятся лекарственные вещества.
При сохранении гноя по окончании курса лечения пункциями принимают решение о санации пазухи хирургическим способом. Показанием к вскрытию полостей также являются некоторые формы хронического гайморита.
При лечении детей к пункции прибегают редко. Это связано с малым размером гайморовой пазухи и риском возможных осложнений после проведения процедуры.
Самыми распространенными нетрадиционными средствами для лечения гайморита являются разнообразные травяные сборы, промывания полостей носа настоями ромашки, календулы, содой с солью. Однако необходимо еще раз напомнить о риске возможных осложнений от подобных процедур, поэтому проводить их следует только с согласия лечащего врача.
В качестве дополнительной помощи организму можно использовать следующие народные методы снижения температуры:
- брусничный морс. 50г плодов хорошо промывают, ягоды разминают ложкой, заливаю холодной водой (100мл), кипятят с добавлением сахара, выдерживают15 минут на медленном огне. Принимаютохлажденный, процеженный морс по 100млдважды/сутки.
- Смешивают стакан кипяченой воды с 3 стол.ложками клюквенного сока, после чего добавляютстоловую.ложку меда. Пьют по 100мл 3 раза/сутки до еды.
- 30г сухих ягод малины заваривают 200мл кипятка, затем дают настояться 20 минут. Процеженный отвар употребляют перед сном – 2 стакана на 1 прием.
- По одной части плодов малины и цветков липы заваривают 200мл кипятка, настаивают 20 минут. После процеживания принимаютгорячим как чай по 1 стакану на ночь.
- 1 стол. ложку цветков липы заваривают стаканомкипятка. Через 20 минут процеживают и добавляют столовую ложку меда. Принимают по четверти-половине стакана.
Помочь иммунной системе также могут витаминные чаи:
- берут по одной части плодов малины и шиповника. Столовую ложку этой смеси заливают 200мл кипятка, кипятят 10 минут, затем настаивают 3 часа. Принимают по 1/3 стакана процеженного напитка 2-3 раза за день.
- 2 ст. ложки высушенных ягод черной смородины заливают1-2 стаканами кипятка, даютнастояться и процеживают, когда остынет. Употребляют в течение дня в 2-4 приема до еды всю дозу.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы исправим ошибку, а Вы получите + к карме ?
источник