Синусит — одна из самых распространенных болезней. Она представляет собой воспалительное заболевание околоносовых пазух, причем вовлеченными в патологический процесс могут быть и лобные, и верхнечелюстные синусы, а также клиновидная пазуха и решетчатые ячейки.
Возникнуть болезнь может из-за грибкового, бактериального и вирусного поражения, а также на фоне аллергии. Острая форма синусита, как правило, длится до восьми недель. А если воспалительный процесс и симптомы продолжают беспокоить больного после этого срока, то такое заболевание, как правило, носит уже хронический характер.
Различают несколько видов синусита в зависимости от локализации воспалительного процесса:
- при гайморите воспаление слизистой оболочки прослеживается в верхнечелюстных синусах;
- при фронтите поражаются лобные пазухи;
- при этмоидите в патологический процесс вовлекаются решетчатые ячейки;
- при сфеноидите воспалительный процесс диагностируется в клиновидной пазухе.
Синусит чаще всего сопровождается местными и общими симптомами. Признаки болезни в данном случае различны. Может появиться головная боль, недомогание, затрудненное носовое дыхание, сухость во рту, выделения из носовой полости, существенное снижение обоняния. Боль может возникать под глазами, у корня носа, в области лба, висков, возможны прострелы при наклонах головы. Не исключается повышение температуры тела.
Чаще всего при синусите о госпитализации речь не идет, но все же существуют показания, при которых пациента помещают в стационар.
Диагностика и лечение синусита — задача для компетентного врача. Чтобы избежать осложнений, быстро и максимально безболезненно решить проблемы со здоровьем, необходимо обратиться за помощью к специалисту. Ранняя диагностика синусита — основное правило для успешного лечения заболевания.
Терапия при синусите должна быть комплексной, да и к тому же схема лечения во многом зависит от того, где именно наблюдается воспалительный процесс. Назначается симптоматическое (устраняются местные и общие признаки болезни), этиотропное (убираются причины появления заболевания) и патогенетическое (блокируются механизмы, влияющие на развитие болезни) лечение. Врач может рекомендовать противовоспалительные препараты, различные физиотерапевтические процедуры, сосудосуживающие средства, жаропонижающие лекарства, муколитики, анальгетики.
В том случае, если при синусите появляются гнойные выделения, а консервативная терапия оказывается малоэффективной в течение первых трех суток, лечащий врач может назначить пункцию. После этого обычно рекомендованы антибиотики, при синусите их вводят после лечебного промывания антисептическими растворами. В случае если и такая терапия оказалась недейственной, чаще всего становится неизбежной хирургическая санация. Также стоит отметить, что в отоларингологической практике сегодня особенно популярен способ удаления патологического секрета благодаря синус-катетеру «ЯМИК». Данный метод работает комплексно, то есть, создавая среду с отрицательным давлением, убирает гнойные массы, может вводить в околоносовую пазуху, например, контрастное вещество для диагностики или лекарства.
При синусите могут быть рекомендованы к применению средства, снимающие отечность слизистых оболочек и восстанавливающие функцию мерцательного эпителия. Аэрозоли с антигистаминными растворами также не редкость.
Если заболевание имеет бактериальную природу, то в большей части всех случаев назначают антибактериальные препараты. Используют при синусите антибиотики разных групп, а именно макролиды, фторхинолоны и β-лактамы. Но какой именно медикамент будет назначен в конкретном случае, может сказать только лечащий врач, причем опираясь не только на результаты диагностических исследований, но и учитывая возраст пациента и наличие у него заболеваний, протекающих в хронической форме.
Если прием антибиотиков при синусите не дал желаемого результата в течение нескольких суток, то схему лечения корректируют. Лечащий врач может полностью заменить препараты или скомбинировать их. Антибиотики при синусите принимают, как правило, в течение 7-12 дней в зависимости от течения и стадии развития болезни.
Синусит — воспалительное заболевание, лечить которое дома без консультации врача опасно. Во-первых, определить вид болезни без осмотра терапевта (или отоларинголога), а также без проведения комплексной диагностики сложно. А, во-вторых, самолечение в большей части всех случаев оказывается неэффективным, из-за чего приводит к затяжному течению заболевания, присоединению вторичной инфекции и развитию осложнений. Также беспорядочный прием медикаментов и, например, настоев трав может спровоцировать появление сильной аллергической реакции и разнообразных побочных эффектов.
Лечение синусита в домашних условиях — задача практически невыполнимая, в особенности, если больной хочет воспользоваться сомнительными народными методами.
- При лечении синусита в домашних условиях нельзя закапывать нос соком моркови, свеклы или таких растений, как алоэ, каланхоэ или лук. Эти жидкости имеют в своем составе фруктовые кислоты, которые негативным образом влияют на слизистые оболочки и даже могут стать причиной образования ожога. Такое лечение синусита в домашних условиях может закончиться ухудшением состояния больного, усилением отека.
- Лечить синусит в домашних условиях и пытаться снизить повышенную температуру тела при помощи уксусных или спиртовых растираний опасно. Эти жидкости сильно охлаждают кожные покровы, приводят к спазму сосудов, что провоцирует увеличение температуры.
Использовать рецепты альтернативной медицины в виде компрессов, растираний, полосканий, ингаляций при синусите не стоит, если, конечно, их не назначил лечащий врач, как вспомогательную терапию.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
П ервоначально энзимы использовались только врачами, специализирующимися в натуропатической медицине. Врачи же, практикующие в традиционных областях медицины отвергали оральные энзимы, полагая, что они не резорбируются, а следовательно, не обладают никаким эффектом.
О том, что недостаток энзимов, скажем в пищеварительном тракте, может быть восполнен препаратами этих веществ, производимых поджелудочной железой, хорошо известно, равно как и то, что протеолитические энзимы можно использовать для очистки ран и других (внешних и внутренних) поврежденных участков организма. Вышеприведенные примеры относятся к области локальной энзимотерапии.
В отличие от локального использования отдельных ферментов, опыт которого имеется у многих наших врачей, системная энзимотерапия (СЭТ) представляет собой сравнительно новый лечебный метод. Его научные основы были заложены в исследованиях великого ученого, врача и биохимика профессора М.Вольфа. В ходе последних десятилетий, благодаря новым данным в области биохимии, физиологии, иммунологии и практической медицины, системная энзимотерапия нашла широкое применение при лечении многих заболеваний. Большую роль в этом сыграл один из ее основоположников К.Рансбергер. Эффективность применения метода подтверждена клиническими исследованиями в более чем 20 областях медицины, включая акушерство-гинекологию, урологию, хирургию, терапию и др. В последние годы происходит активное внедрение метода в странах Восточной Европы, в том числе и в России. Ряд зарубежных специалистов считает, что, с точки зрения перспективного развития лекарственных препаратов, именно энзимам принадлежит большое будущее (Р.Е.Кирк, Д.Отмер «Энциклопедия химической технологии» 3-е изд., Джон Уиллей, Чичестер 1984).
Системная энзимотерапия (СЭТ) — это лечение с помощью целенаправленно составленных смесей гидролитических энзимов, лечебная эффективность которых основана на комплексном воздействии на ключевые процессы, происходящие в организме.
Препаратами системной энзимотерапии являются Вобэнзим, Флогэнзим и Вобэ-мугос Е ( MUCOS Pharma GmbH & Co., Германия), представляющие собой комбинацию натуральных высокоактивных энзимов растительного и животного происхождения.
В настоящее время многочисленные клинические испытания показали, что Вобэнзим, Флогэнзим и Вобэ-мугос Е удовлетворяют всеобщему терапевтическому принципу: надежность и высокая эффективность при общей хорошей переносимости, что и определяет широкий спектр их клинического использования.
Действуя системно, энзимы оказывают разнообразные эффекты, реализуя свое влияние через противовоспалительное, иммуномодулирующее, антиагрегантное, фибринолитическое, противоотечное и вторичноанальгезирующее действие.
Препараты оказывают положительное воздействие на ход воспалительного процесса, ограничивают патологические проявления аутоиммунных и иммунокомплексных процессов, положительно влияют на показатели иммунологической реактивности организма. Осуществляют стимуляцию и регуляцию уровня функциональной активности моноцитов-макрофагов, естественных киллерных клеток, стимулируют противоопухолевый иммунитет, цитотоксические Т-лимфоциты, фагоцитарную активность клеток.
Под воздействием Вобэнзима снижается количество циркулирующих иммунных комплексов и происходит выведение мембранных депозитов иммунных комплексов из тканей.
Вобэнзим уменьшает инфильтрацию интерстиция плазматическими клетками. Повышает элиминацию белкового детрита и депозитов фибрина в зоне воспаления, ускоряет лизис токсических продуктов обмена веществ и некротизированных тканей. Улучшает рассасывание гематом и отеков, нормализует проницаемость стенок сосудов.
Препарат снижает концентрацию тромбоксана и агрегацию тромбоцитов. Регулирует адгезию клеток крови, повышает способность эритроцитов изменять свою форму, регулируя их пластичность, нормализует число нормальных дискоцитов и уменьшает общее число активированных форм тромбоцитов, нормализует вязкость крови, снижает общее количество микроагрегатов, таким образом, улучшая микроциркуляцию и реологические свойства крови, а также снабжение тканей кислородом и питательными веществами.
Вобэнзим регулирует механизмы неспецифической защиты (выработка интерферонов), тем самым проявляя противовирусное и противомикробное действие.
Регулируя тонкие внутренние процессы в организме, энзимы естественным образом помогают организму справиться с болезнью, одновременно защищая человека от негативного воздействия антибиотиков, гормональных и химиопрепаратов.
Воспаление является универсальной защитной реакцией организма. Системные энзимы не угнетают воспаление (так как это естественная реакция организма на болезнь), а оптимизируют его течение. Под влиянием протеолитических энзимов происходит минимизация необходимой катаболической фазы воспаления и ускорение регенеративной фазы. Если заболевание связано с инфекцией, то энзимы способствуют нормальной реакции иммунитета: обнаружить, убить возбудителя и вывести из организма.
Лечение воспаления редко обходится без антибиотиков. Но даже если выбраны наиболее эффективные из них, они иногда с трудом проникают в очаг воспаления, особенно если речь идет о хроническом воспалении.
Одно из свойств энзимных препаратов — способность улучшать действие других лекарств и уменьшать их побочные эффекты. Способность энзимов повышать концентрацию антибиотиков в крови, облегчать их проникновение в ткани и тем самым повышать эффективность терапии достаточно известна. Многолетние исследования показали, что при одновременном приеме антибактериальных препаратов в комплексе с препаратами СЭТ эффективность лечения увеличивается, при этом снижаются побочные действия антибиотиков, уменьшается риск возможных осложнений, в том числе и дисбактериоза кишечника.
Barsom et all. (1982, 1983) в своих работах анализировали эффективность комбинации 9 химиопрепаратов и антибиотиков с полиэнзимным препаратом Вобэнзим. В исследованиях приняли участие 44 пациента с простатитом и 56 пациентов с циститом и цистопиелитом. Результаты исследования, представленные на рис. 1., показывают, что концентрация всех антимикробных препаратов, принятых вместе с Вобэнзимом, спустя 8 часов после их приема повышалась. Применение препарата Вобэнзим также положительно влияло как на клиническую картину заболевания, так и на лабораторные показатели.
Рис. 1. Концентрация антибиотиков в сыворотке крови через 8 часов после приема
Согласно результатам работы Guggenbichler (1988), Вобэнзим способен увеличивать проникновение антибиотиков в стафилококковые абсцессы. Клинические исследования подтверждают высокую эффективность комбинации антибактериальных средств и энзимных препаратов при большинстве острых и хронических воспалительных инфекционных процессов. Примерами могут служить такие заболевания, как синуситы, бронхиты, цистопиелиты, аднекситы и т.п.
Ряд работ последних лет также показал потенцирование Вобэнзимом эффективности применения антибиотиков: Т.Г.Сухих и соавт., 1998, урогенитальные инфекции (доксициклин, офлоксацин, азитромицин), А.А.Хрянин, 1999-2001, урогенитальные инфекции (доксициклин); А.П. Ремезов и соавт., 2001, урогенитальные инфекции (доксициклин, азитромицин); А.М.Лила и соавт, 2000, реактивные артриты (доксициклин, азитромицин, джозамицин, кларитромицин); О.Л.Тиктинский и соавт., 2002, урогенитальные инфекции (рокситромицин, джозамицин); В.Н. Ткачук и соавт., 2000, пиелонефриты (цефуроксим, цефазолин, цефотаксим, рокситромицин, джозамицин, амикацин, гентамицин, амоксициллин, ампициллин); Н.В.Стрижова и соавт., 2000-2001, хронические сальпингоофофриты (доксициклин, офлоксацин, рокситромицин); О.Б.Лоран и соавт., 2001, урогенитальные инфекции (доксициклин, кларитромицин, азитромицин); А.К.Мирзабалаева, 2002, актиномикоз гениталий (полусинтетические пенициллины, клиндамицин); М.А.Репина и соавт., острые аднекситы (гентамицин, ципрофлоксацин, цефазолин, цефалексин, метронидазол); Ю.А.Спесивцев и соавт., 2001, гнойно-септические заболевания (линкомицин, амикацин) и многих других авторов.
Таким образом, показан эффект потенцирования действия антибактериальных препаратов основных фармакологических групп:
- пенициллинов (в т.ч. полусинтетических)
- цефалоспоринов
- аминогликозидов
- линкозамидов
- макролидов
- тетрациклинов
- фторхинолонов
- производных имидазола и др.
Энзимные препараты назначают от 3 до 10 таблеток за один прием — Вобэнзим и от 2 до 4 таблеток — Флогэнзим, в зависимости от активности заболевания, но для препаратов системной энзимотерапии это совершенно нормально и безопасно. Для профилактики рекомендуется 2-3 курса приема Вобэнзима в год в течение 1,5 месяцев в небольших дозах (2-3 таблетки трижды в день). Это позволит резко снизить выраженность заболевания и ускорить процесс выздоровления.
Обязательно, следует соблюдать условия приема препаратов — таблетки принимать не менее чем за 30-40 минут до еды или через 1,5-2 часа после, не разжевывая и запивая большим количеством воды (150-200 мл).
Вобэнзим, Флогэнзим и Вобэ-мугос Е хорошо переносятся пациентами. В большинстве случаев побочных эффектов не наблюдалось даже при длительном лечении высокими дозами. В отдельных случаях отмечаются незначительные изменения консистенции и запаха кала, кожные высыпания в виде крапивницы, которые проходят при снижении дозы препарата.
С целью повышения эффективности антибиотиков и профилактики дисбактериоза, Вобэнзим следует применять на протяжении всего курса антибиотикотерапии в дозе по 5 таблеток 3 раза в день. После прекращения курса антибиотиков для восстановления микрофлоры (биоценоза) кишечника препарат следует назначать по 2-3 таблетки в день в течение 2-х недель.
Принимая во внимание тот факт, что Вобэнзим, Флогэнзим и Вобэ-мугос Е не вызывают угнетение выработки собственных энзимов и синдрома отмены, учитывая их высокую эффективность, хорошую переносимость, отсутствие токсической дозы и высокий класс безопасности, а также совместимость с различными лекарственными препаратами, эти препараты можно рекомендовать в комплексном лечении многих заболеваний.
За дополнительной информацией обращайтесь по телефонам компании «Мукос Фарма»: (095) 114-39-07, (812) 315-95-85.
источник
Современная стратегия и тактика терапии инфекционных болезней в большинстве случаев предусматривают комплексное лечение больных с использованием разнообразных этиотропных средств, иммуноориентированной и иных видов патогенетической терапии и симптоматиче
Современная стратегия и тактика терапии инфекционных болезней в большинстве случаев предусматривают комплексное лечение больных с использованием разнообразных этиотропных средств, иммуноориентированной и иных видов патогенетической терапии и симптоматической терапии.
Этими соображениями в свое время была вызвана необходимость поиска, изучения и внедрения в повседневную практику вспомогательных средств обеспечения и усиления основного лечения, так называемой сервис- и бустер-терапии.
В последние годы в этом качестве с большим успехом стала широко использоваться системная энзимотерапия (СЭТ). Разнообразие полезных свойств полиферментных препаратов вобэнзима, флогэнзима и вобэ-мугоса — противовоспалительный, противоотечный, анальгезирующий, фибринолитический, иммуномодулирующий, реологический эффекты — позволяет использовать их в комплексном лечении очень широкого круга заболеваний.
Разработанный М. Вольфом и К. Рансбергером более 40 лет назад первый препарат для системной энзимотерапии — вобэнзим — содержит протеолитические ферменты, которые способны эффективно воздействовать на самые разные физиологические и патофизиологические процессы в организме.
В большинстве случаев при лечении инфекционных больных используется этиотропная терапия антибактериальными, противовирусными, антимикотическими, антипротозойными и прочими средствами. Можно добиться усиления их воздействия на инфекционный агент (бустер-терапия), создания лучших условий для их работы и/или специального обеспечения, в том числе уменьшения выраженности, вплоть до полного устранения побочного действия лекарств (сервис-терапия), путем использования полиферментных препаратов.
Главные механизмы интегрального клинического потенцирования действия этиотропных препаратов (А. П. Ремезов, Г. Ю. Кнорринг) перечислены ниже.
- Улучшение условий доставки этиотропных препаратов вследствие обеспечения всасывания, улучшения микроциркуляции крови, в том числе в очаге воспаления, конкурентного взаимодействия с транспортными белками крови — a-2-макроглобулином и прочими, усиления некролиза, расщепления детрита в очаге воспаления, т. е. усиления эффекта санации; эффект очищения клеточной мембраны как клетки-хозяина (носителя), так и возбудителя, увеличение проницаемости мембран.
- Улучшение доступности рецепторного аппарата клетки-носителя и возбудителя (особенно важно для некоторых противовирусных средств).
- Снижение кислотности среды в очаге воспаления, особенно — в полостях, улучшающие условия для работы антибиотиков.
- Снижение выраженности побочных эффектов этиотропных препаратов.
- Уменьшение токсичности, гепатопротекция, уменьшение выраженности вторичного (ятрогенного) МДК.
- Уменьшение частоты и/или выраженности флатуленции, метеоризма, тошноты, болей в животе, диареи, кожного зуда, фотодерматита и других эссенциальных побочных эффектов антибиотикотерапии.
В первую очередь, полиферментные средства существенно повышают концентрацию антибактериальных препаратов в крови (см. рисунок 1).
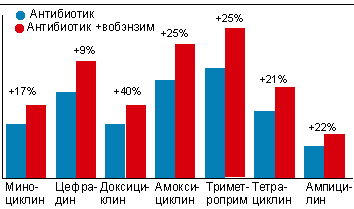 |
| Рисунок 1. повышение концентрации антибиотиков в сыворотке крови через 8 ч после сочетанного приема с вобэнзимом (по S. Barsom et al., 1982, 1983). |
Еще одним важным обоснованием применения СЭТ в терапии инфекционных болезней является прямое участие полиферментных препаратов в разносторонней функции желудочно-кишечного тракта. Во-первых, полиферментные системы как пищеварительный агент (прежде всего — папаин, бромелаин) активны в толстой кишке, где рН среды смещен в кислую сторону. Тем самым обеспечивается глубокий протеолиз белков и гликопротеидов, что, по-видимому, лишает условно-патогенные (и патогенные) микробы условий для роста и пищевых субстратов, в то время как неприхотливые компоненты нормальной, сбалансированной микробиоценотической системы кишечника (например, микробы-сахаролитики) не нуждаются в белках для своей жизнедеятельности. Во-вторых, иммуномодулирующие свойства полиферментного препарата, прежде всего стимуляция макрофагов, позволяют противостоять антигенной гиперстимуляции с последующим истощением иммунитета. В-третьих, в условиях углубляющегося микробиоценотического дисбаланса кишечника нарастающий эндо- и экзотоксикоз приводит к сенсибилизации организма и создает риск возникновения и развития пищевой аллергии.
К настоящему времени накоплено достаточно много сведений, касающихся влияния энзимов на иммунную систему, что позволяет комплементарно использовать их в схемах иммуноориентированной терапии.
Наконец, еще одно из довольно давно описанных свойств системных полиэнзимных препаратов — перекисное окисление липидов и протеинов — лежит в основе многочисленных метаболических эффектов, которые уже начали использовать в лечении вирусных гепатитов, гиперлипидемии, а также при детоксикации.
В конце 70-х — начале 80-х гг. XX века в клинических исследованиях неоднократно использовалась способность энзимов повышать концентрацию антибиотиков в крови, облегчать их проникновение в ткани и тем самым повышать эффективность лечения.
В 80-х и 90-х гг. было проведено большое количество клинических исследований, в которых чаще всего сравнивалась эффективность препаратов вобэ-мугос и ацикловир при опоясывающем герпесе (Scheef, Konig, Ahumada, Kleine, Klaschka, Mendoza, Billingham). Большинство исследований продемонстрировало равную эффективность этих препаратов, однако после применения препарата вобэ-мугос как побочные нежелательные эффекты, так и последующие невралгии появлялись реже, чем в случае с ацикловиром. Успехи энзимотерапии при опоясывающем герпесе (herpes zoster) дали импульс к применению ее в лечении инфекций, вызванных вирусом herpes simplex 1 и 2 типа.
Благоприятные воздействия препаратов СЭТ вместе с их минимальными побочными действиями подвигли Stauder и Kabil (1997) к тому, чтобы использовать флогэнзим в комплексной терапии хронического вирусного гепатита С с высокоактивной вирусной репликацией. Эффективность такого лечения существенно превышала действенность терапии только интерфероном или только рибаверином. При этом элиминация вируса по результатам ПЦР достигла 50%. Hartman и Mikazans (1996) использовали комплексную терапию гонореи антибиотиками с вобэнзимом. Сравнение лабораторных и клинических результатов исследования однозначно говорят в пользу группы, получавшей комплексную терапию антибиотиками и вобэнзимом: произошла существенная нормализация количества Т-лимфоцитов и их подгрупп, пришел к норме индекс CD4+/CD8+, и приблизилась к норме концентрация ИК. Вобэнзим повышает терапевтическую эффективность традиционного лечения тяжелых форм гонореи.
Успех работы проф. Т. Г. Сухих соавтор. (1997), посвященной использованию вобэнзима в терапии некоторых инфекций, передающихся половым путем (ИППП), побудил Mikazans и Hartman (1996) взяться за проверку эффективности препарата в лечении синдрома Рейтера, при этом результаты исследования оказались положительными.
Недавно было предложено использовать вобэнзим для того, чтобы облегчить выявление некоторых ИППП. Его разжижающее действие на секреты дополнительных половых желез улучшает отток секретов и ускоряет появление возбудителей ИППП на слизистых (А. Д. Юцковский, 2002).
В ряде работ последних лет также показана возможность потенцирования вобэнзимом эффективности применения СЭТ в терапии некоторых инфекций: А. А. Хрянин (1999–2001) — урогенитальные инфекции; А. М. Лила соавт. (2000) — реактивные артриты; С. Н. Калинина, О. Л. Тиктинский соавт. (2002) — урогенитальные инфекции; В. Н. Ткачук соавт. (2000) — пиелонефриты; Н. В. Стрижова соавт. (2000-2001) — хронические сальпингоофориты; А. К. Мирзабалаева (2002) — актиномикоз гениталий; Ю. А. Спесивцев соавт. (2001) — гнойно-септические заболевания и многих других авторов.
Нами в цикле работ 1996–2003 гг. также была выявлена высокая эффективность СЭТ в комплексной терапии целого ряда инфекционных заболеваний: хламидийной, герпесвирусной, иерсиниозной инфекций.
Для исследования были выбраны 200 больных с ХИ, 200 больных с ПГГ, а также по 45 пациентов с острым иерсиниозным мезаденитом и острым иерсиниозным артритом в возрасте от 18 до 45 лет. В двух группах в каждую из которых входили по 150 пациентов с ХИ и ПГГ, а также в двух группах, включавших по 30 пациентов с иерсиниозным мезаденитом и артритом, в составе комплексной терапии назначался вобэнзим в дозе 10 таблеток три раза в день за 40 мин до еды с достаточным количеством воды. В двух других группах, включавших по 50 больных с ХИ или ПГГ каждая, а также в группах, в которые входили по 15 пациентов с иерсиниозным мезадентом и артритом, проводилось аналогичное комплексное лечение, но без использования вобэнзима. Эти группы рассматривались как контрольные. В общей сложности у больных определялись 68 специальных показателей иммунитета. Было достоверно установлено, что использование вобэнзима дает выраженный многосторонний эффект: повышение качества жизни, увеличение эрадикации бактериальных возбудителей и сокращение сроков выделения ВПГ, снижение риска развития специфических урогенитальных и экстрагенитальных, а также неспецифических осложнений (простатита, вульвовагинита, хронических артропатий (хронических артритов), дисбактериоза, хронического мезаденита), а в случае их возникновения — существенно ускоряет выздоровление.
Таким образом, назначение СЭТ в комплексном лечении инфекционных больных обосновано следующими свойствами полиэнзимных препаратов:
- эффект потенцирования действия антибактериальных препаратов основных фармакологических групп — пенициллинов (в том числе полусинтетических), цефалоспоринов, аминогликозидов, линкозамидов, макролидов, тетрациклинов, фторхинолонов, производных имидазола и др. При этом влияние протеолитических энзимов, входящих в состав препаратов системной энзимотерапии, на концентрации, и в конечном итоге — на клиническую эффективность различных антибактериальных препаратов, следует признать неспецифическим. Т. е. речь идет об опосредованном влиянии на процессы всасывания и, возможно, транспорта антибиотиков, улучшении состояния микроциркуляторного русла в очаге воспаления;
- иммуномодулирующее действие препаратов системной энзимотерапии, в первую очередь, за счет увеличения количества и активации Т-лимфоцитов и NK-клеток, стимуляции процессов микробицидности, восстановления интерферон-продуцирующей функции лейкоцитов;
- уменьшение степени выраженности побочных эффектов от антибактериальной терапии, в том числе и дисбиотических изменений при комбинировании этих лекарственных средств с препаратами системной энзимотерапии.
Приведенные данные позволяют считать обоснованным включение препаратов системной энзимотерапии в комплексы лечения инфекционных больных, при этом для уточнения тонких механизмов потенцирования эффективности основной терапии, безусловно, требуются дальнейшие исследования.
По вопросам литературы обращайтесь в редакцию
А. П. Ремезов, кандидат медицинских наук
Г. Ю. Кнорринг, кандидат медицинских наук
Медицинская академия последипломного образования, Санкт-Петербург
источник
Многие учёные утверждают, что продолжительность жизни зависит от уровня ферментов в организме. И это утверждение небезосновательно. Энзимы участвуют практически во всех процессах жизнедеятельности организма, поэтому снижение их активности часто приводит к возникновению тяжелых хронических заболеваний.
При рождении мы наследуем определённый заложенный потенциал ферментов. И этот запас рассчитан на всю жизнь. Это сравнимо с унаследованием определённого количества денег. Если их только расходовать, то очень скоро они закончатся. То же самое происходит с ферментами. Человек живёт до тех пор, пока у организма есть запас факторов ферментной активности, из которых он производит новые ферменты . Когда же наступает такой момент, что организм уже не способен производить ферменты , жизнь заканчивается.
С возрастом наш организм начинает вырабатывать все меньшее количество необходимых энзимов. Кроме того, при болезнях, недостатке в пище белка, микроэлементов, витаминов, влиянии неблагоприятных факторов внешней среды, чрезмерном употреблении алкоголя и курении производство ферментов резко сокращается, из-за чего нарушается контроль за жизненно важными процессами.
Системная энзимотерапия ( СЭТ ) – метод лечения специальными комплексными препаратами протеолитических ферментов растительного, грибкового и животного происхождения с целью воздействия на весь организм в целом.
Энзимы (или ферменты ) с латыни переводится как «fermentum» — брожение, закваска, а с греческого как «en» + «zymе» — в дрожжах.
Энзимы – это особые белковые вещества или их комплексы, ускоряющие биохимические реакции в организме в миллионы раз.
Однако понятие « энзимы » у большинства людей ассоциируется исключительно с процессами пищеварения.
И действительно, длительное время энзимы использовались только для восполнения их дефицита при недостаточной функции поджелудочной железы, а также для очищения гнойных ран и при спаечных процессах в брюшной полости, т. е. исключительно локально (местно).
Такое узкое применение связано с существовавшим до 70-х годов прошлого столетия мнением, что ферменты , принятые внутрь, не могут всасываться через кишечную стенку в связи с большими размерами их молекул.
Однако благодаря ряду исследований по вопросам возможности резорбции (всасывания) в кишечнике макромолекулярных веществ было доказано, что крупные белковые молекулы энзимов могут всасываться из просвета тонкого кишечника в кровь в неизмененном виде, сохраняя свою активность и воздействовать системно на весь организм.
Благодаря этому и другим исследованиям появилось новое направление в медицине — системная энзимотерапия ( СЭТ ). В отличие от местного использования отдельных ферментов, системная энзимотерапия ( СЭТ ) представляет собой лечебный метод, рассчитанный на системный эффект, особая роль в котором принадлежит протеолитическим энзимам, т.е. таким, которые переваривают белок.
Препараты системной энзимотерапии используются в клинической практике многих стран около 40 лет. Они находят применение практически во всех областях медицины для лечения воспалительных, аутоиммунных, предопухолевых и др. заболеваний.
Функции энзимов организме. Основные фармакологические свойства препаратов СЭТ .
Лечебный эффект системной энзимотерапии основан на использовании тех функций ферментов, которые они в норме выполняют в организме.
Энзимы необходимы для расщепления и усвоения тканями организма жиров, белков, углеводов, крахмала, молочного сахара, поступающих с пищей. С помощью энзимов происходит трансформация питательных веществ для образования из них в последующем новой костной, мышечной, нервной, кожной ткани, а также повышения энергетического потенциала организма.
Однако высокая эффективность системной энзимотерапии обусловлена системным действием ферментов. Главные системные эффекты энзимов:
- Противовоспалительный,
- Противоотечный,
- Иммунорегулирующий,
- Фибрино- и тромболитический,
- Некролитический,
- Детоксикационный,
- Антиканцерогенный,
- Усиление действия антибиотиков,
- Улучшение микроциркуляции,
- Регенеративное.
Переваривание пищи – это только одна из функций энзимов, работающих в организме.
При поступлении пищи ферменты в первую очередь направляются для её расщепления и усвоения. Если организм перегружен пищей, он должен поставлять значительное количество энзимов в желудочный сок, слюну, сок поджелудочной железы, а значит, уменьшается их производство для других целей. Те энзимы , которые не были востребованы на процессы пищеварения, всасываются в кровь и идут на выполнение всех остальных функций в организме. Но в том случае, если все ферменты расходуются на переваривание пищи, их не остаётся для выполнения других, системных задач.
Такая «кража» ферментов из других тканей организма для целей пищеварения приводит к борьбе за энзимы между разными органами и тканями. Нарушается процесс энзимной очистки тканей, что может стать основной причиной диабета, рака, хронических воспалительных и аутоиммунных заболеваний и многих других болезней.
Как препараты системной энзимотерапии действуют в организме?
Когда энзимы поступают на пустой желудок, им переваривать нечего, и в таком случае ферменты используются иначе. Всосавшись из кишечника, они поступают в общий кровоток, а затем ко всем органам и тканям. И здесь начинается системная работа.
Действие энзимов сравнимо лишь с генеральной уборкой. При такой уборке про¬исходит удаление фрагментов чужеродных микроорганизмов (бактерий, грибов, вирусов), токсинов, возникающих в нашем собственном организме, нежелательных продуктов обмена веществ, отмерших клеток и ядов. Энзимы являются своего рода «очистителями» тканей, которые очищают и приводят в порядок всю дренажную и сосудистую систему организма.
Энзимы действуют как на уровне очага поражения, так и на организменном уровне. Местные эффекты энзимов врачи используют давно для удаления некротизированных тканей и продуктов воспаления, улучшения кровообращения, заживления, профилактики рубцевания. Системные же эффекты являются прерогативой системной энзимотерапии.
Энзимы регулируют иммунитет организма, помогают быстрее справиться с воспалительными процесса¬ми, обеспечивают хорошее кровоснабжение, помогают при заживлении ран, наконец, действуют в качестве регулятора нежелательного роста клеток, приводящего к опухолевым заболеваниям, и ведут борьбу с бактериями и вирусами.
Основная информация о препаратах системной энзимотерапии и особенностях их применения.
При СЭТ энзимы назначаются не для улучшения пищеварения, а как средство для «очистки» всего организма.
Очень важным является соблюдение условий приёма препаратов — не менее чем за 30 минут до еды или через 1,5-2 часа после еды. Таблетки не разжевывать и запивать большим количеством воды (150-200 мл).
Если для улучшения пищеварения вполне достаточно приёма 1-2 капсул панкреатических ферментов во время еды, то при таких заболеваниях, как аутоиммунные, опухолевые, хронические воспалительные заболевания требуются высокие дозы, принимаемые вне еды.
Эффекты препаратов системной энзимотерапии проявлены по-разному в отдельных препаратах и зависят от того, какие из протеолитических энзимов в них присутствуют.
В таких таблетированных препаратах специальная оболочка защищает энзимы от повреждения кислотой желудочного сока и собственными пищеварительными энзимами. Эта оболочка растворяется только в благоприятной для энзимов среде тонком кишечнике, где и происходит всасывание неповрежденных энзимных молекул при сохранении их активности.
Энзимные препараты, выполнив свои задачи, распадаются на отдельные аминокислоты и естественным образом выводятся из организма.
Учитывая то, что препараты СЭТ не угнетают выработку собственных энзимов, не вызывают синдром отмены, не обладают токсичностью, характеризуются высокой эффективностью, хорошей переносимостью и безопасностью, совместимы и усиливают действие других лекарственных препаратов, они могут оказать огромную помощь в лечении многих заболеваний.
Из чего получают энзимы для препаратов системной энзимотерапии?
Все препараты системной энзимотерапии имеют натуральное происхождение.
Бромелаин получают из стеблей и плодов ананасов, папаин — из сока папаи, трипсин, химотрипсин и панкреатин — из поджелудочной железы молодых животных, амилаза и липаза — из грибов Aspergillus oryzae.
При каких заболеваниях показана системная энзимотерапия ?
Применение энзимов особенно показано при сложных заболеваниях, которые трудно поддаются лечению или когда обычные методы терапии оказываются недостаточно эффективными. Кроме того, своевременное назначение энзимов может прервать развитие заболевания в начальной стадии.
- В комплексной терапии различных острых и хронических воспалительных, аутоиммунных, хронических неинфекционных заболеваний.
- Иммуннодефицитные состояния.
- Гастроэнтерология: панкреатит, хронический гепатит, колит, болезнь Крона
- Острые и хронические воспалительные заболевания дыхательных путей: бронхит, бронхопневмония, тонзиллит, синусит и пр.
- Нефроурология: острые и хронические воспаления мочеполовой системы, цистит, цистопиелит, простатит, аденома простаты, скрытые, в том числе половые инфекции.
- Педиатрия: иммунокоррекция у часто болеющих детей, что позволяет снизить частоту, тяжесть и длительность респираторных заболеваний, а также уменьшить количество курсов антибактериальной терапии.
- Гинекология: аднексит, эндометриоз , фибромиома, дисплазия шейки матки, мастопатии.
- Ревматология: ревматоидный артрит, ревматизм, артриты, артрозы.
- Сосудистые заболевания: тромбофлебит, варикозная болезнь, облитерирующий эндартериит, лимфатические отеки.
- Хирургия: до- и послеоперационные воспалительные процессы, послеоперационные отеки, пластические и реконструктивные операции, спаечный процесс.
- Травматология и спортивная медицина: травмы мягких тканей и суставов, вывихи, переломы костей, гематомы, посттравматические отеки, спортивные травмы. Энзимы ускоряют заживление, рассасывание гематом, уменьшают отечность, восстанавливают подвижность травмированных суставов, уменьшают боль.
- Опухолевые процессы: полипозы, фибромы, и др. Энзимы могут разрушать защиту, которую используют клетки опухолей для защиты от действия иммунной системы. Они также активируют иммунную систему, что используется при иммуннодефицитных состояниях в онкологии.
- Аллергология и иммунология: аллергии, в том числе пищевая аллергия, аутоиммунные заболевания — ревматоидный артрит, рассеянный склероз, аутоиммунный тиреоидит, др.
- Нарушения обмена веществ, в том числе жирового обмена и обмена холестерина.
- Избыточный вес.
- Повышение эффективности любого вида терапии, особенно антибиотикотерапии.
- С целью омолаживающего эффекта, влияния на биологический возраст, продления жизни, контролирования процессов естественного старения. Ферменты способствуют удалению стареющих клеток, связывая и расщепляя токсины, тем самым способствуют омоложению.
- Для инактивации токсических продуктов обмена веществ.
источник
Синусит — одна из самых распространенных болезней. Она представляет собой воспалительное заболевание околоносовых пазух, причем вовлеченными в патологический процесс могут быть и лобные, и верхнечелюстные синусы, а также клиновидная пазуха и решетчатые ячейки.
Возникнуть болезнь может из-за грибкового, бактериального и вирусного поражения, а также на фоне аллергии. Острая форма синусита, как правило, длится до восьми недель. А если воспалительный процесс и симптомы продолжают беспокоить больного после этого срока, то такое заболевание, как правило, носит уже хронический характер.
Различают несколько видов синусита в зависимости от локализации воспалительного процесса:
- при гайморите воспаление слизистой оболочки прослеживается в верхнечелюстных синусах;
- при фронтите поражаются лобные пазухи;
- при этмоидите в патологический процесс вовлекаются решетчатые ячейки;
- при сфеноидите воспалительный процесс диагностируется в клиновидной пазухе.
Синусит чаще всего сопровождается местными и общими симптомами. Признаки болезни в данном случае различны. Может появиться головная боль, недомогание, затрудненное носовое дыхание, сухость во рту, выделения из носовой полости, существенное снижение обоняния. Боль может возникать под глазами, у корня носа, в области лба, висков, возможны прострелы при наклонах головы. Не исключается повышение температуры тела.
Чаще всего при синусите о госпитализации речь не идет, но все же существуют показания, при которых пациента помещают в стационар.
Диагностика и лечение синусита — задача для компетентного врача. Чтобы избежать осложнений, быстро и максимально безболезненно решить проблемы со здоровьем, необходимо обратиться за помощью к специалисту. Ранняя диагностика синусита — основное правило для успешного лечения заболевания.
Терапия при синусите должна быть комплексной, да и к тому же схема лечения во многом зависит от того, где именно наблюдается воспалительный процесс. Назначается симптоматическое (устраняются местные и общие признаки болезни), этиотропное (убираются причины появления заболевания) и патогенетическое (блокируются механизмы, влияющие на развитие болезни) лечение. Врач может рекомендовать противовоспалительные препараты, различные физиотерапевтические процедуры, сосудосуживающие средства, жаропонижающие лекарства, муколитики, анальгетики.
В том случае, если при синусите появляются гнойные выделения, а консервативная терапия оказывается малоэффективной в течение первых трех суток, лечащий врач может назначить пункцию. После этого обычно рекомендованы антибиотики, при синусите их вводят после лечебного промывания антисептическими растворами. В случае если и такая терапия оказалась недейственной, чаще всего становится неизбежной хирургическая санация. Также стоит отметить, что в отоларингологической практике сегодня особенно популярен способ удаления патологического секрета благодаря синус-катетеру «ЯМИК». Данный метод работает комплексно, то есть, создавая среду с отрицательным давлением, убирает гнойные массы, может вводить в околоносовую пазуху, например, контрастное вещество для диагностики или лекарства.
При синусите могут быть рекомендованы к применению средства, снимающие отечность слизистых оболочек и восстанавливающие функцию мерцательного эпителия. Аэрозоли с антигистаминными растворами также не редкость.
Если заболевание имеет бактериальную природу, то в большей части всех случаев назначают антибактериальные препараты. Используют при синусите антибиотики разных групп, а именно макролиды, фторхинолоны и β-лактамы. Но какой именно медикамент будет назначен в конкретном случае, может сказать только лечащий врач, причем опираясь не только на результаты диагностических исследований, но и учитывая возраст пациента и наличие у него заболеваний, протекающих в хронической форме.
Если прием антибиотиков при синусите не дал желаемого результата в течение нескольких суток, то схему лечения корректируют. Лечащий врач может полностью заменить препараты или скомбинировать их. Антибиотики при синусите принимают, как правило, в течение 7-12 дней в зависимости от течения и стадии развития болезни.
Синусит — воспалительное заболевание, лечить которое дома без консультации врача опасно. Во-первых, определить вид болезни без осмотра терапевта (или отоларинголога), а также без проведения комплексной диагностики сложно. А, во-вторых, самолечение в большей части всех случаев оказывается неэффективным, из-за чего приводит к затяжному течению заболевания, присоединению вторичной инфекции и развитию осложнений. Также беспорядочный прием медикаментов и, например, настоев трав может спровоцировать появление сильной аллергической реакции и разнообразных побочных эффектов.
Лечение синусита в домашних условиях — задача практически невыполнимая, в особенности, если больной хочет воспользоваться сомнительными народными методами.
- При лечении синусита в домашних условиях нельзя закапывать нос соком моркови, свеклы или таких растений, как алоэ, каланхоэ или лук. Эти жидкости имеют в своем составе фруктовые кислоты, которые негативным образом влияют на слизистые оболочки и даже могут стать причиной образования ожога. Такое лечение синусита в домашних условиях может закончиться ухудшением состояния больного, усилением отека.
- Лечить синусит в домашних условиях и пытаться снизить повышенную температуру тела при помощи уксусных или спиртовых растираний опасно. Эти жидкости сильно охлаждают кожные покровы, приводят к спазму сосудов, что провоцирует увеличение температуры.
Использовать рецепты альтернативной медицины в виде компрессов, растираний, полосканий, ингаляций при синусите не стоит, если, конечно, их не назначил лечащий врач, как вспомогательную терапию.
источник
Жизнь на Земле существует благодаря энзимам (ферментам). Без них она вообще была бы невозможна. В теле человека в течение одной секунды протекает много миллионов химических реакций. Без энзимов такие реакции длились бы сотни лет.
Энзимы — специфические белки, играющие роль катализаторов, то есть веществ, изменяющих скорость химических процессов, протекающих в организмах. Их называют биокатализаторами.
К чему приводит недостаток энзимов? Он угрожает здоровью. Энзимы — сложные вещества белкового характера. Они образуются из аминокислот, которые организм человека получает путем переваривания белков, содержащихся в пище. При этом они соединяются в соответствии с генетической информацией в длинные цепочки, имеющие определенную конфигурацию. Для жизни и здоровья необходимо, чтобы в теле человека все энзимы присутствовали в достаточном количестве и чтобы они находились в оптимальном функциональном состоянии. Однако энзимы постепенно расходуются, с процессом старения они теряют свою эффективность. Поэтому их необходимо регулярно обновлять. В случае болезни, чрезмерной нагрузки или в пожилом возрасте, когда организм уже не в состоянии обеспечить их обновление, энзимы необходимо вводить в человеческий организм
Новый метод лечения – системная энзимотерапия (СЭТ). Современная медицина использует силу энзимов для лечения многих болезней. Обычным стало применнение энзимов для местного лечения незаживающих ран и язв, для пополнения недостающих пищеварительных энзимов, а также для рассасывания коронарных тромбов и кровяных сгустков в жизненно важных органах.
В последние десятилетия на основе новейших достижений биохимии, иммунологии и медицины, а также клинических исследований появился этот новый метод лечения – СЭТ. Он основывается на воздействии расщепляющих белков энзимов животного и растительного происхождения на ключевые процессы во всем организме и именуется методом системного лечения.
Биологическая эффективность энзимов обусловлена пространственным расположением их молекул. Если энзимы вводятся орально, то эта структура в очень агрессивной среде пищеварительного тракта, как правило, весьма быстро нарушается.
Замечу, что в лекарственных таблетках, предназначенных для СЭТ, энзимы защищены специальной оболочкой от пищеварительных энзимов и кислой среды желудка. Эта оболочка растворяется только в благоприятной среде нижней части тонкой кишки, где происходит всасывание нерастворенных энзимных молекул при сохранении их активности. Эти молекулы проявляют свое действие во всем организме. В результате происходит лечение единого, целого организма, о чем только могло мечтать большинство врачей в прошлом.
Лекарственные препараты для СЭТ содержат целенаправленно составленные комбинации энзимов, являющиеся результатом многолетних исследований, проведенных в лабораториях и в клинической практике. Позитивные эффекты от действия отдельных энзимов складываются и взаимно усиливаются, что обеспечивает их оптимальное лечебное воздействие.
В случае энзимотерапии речь идет об использовании природных веществах, близких к веществам самого человеческого организма. Как правило, нежелательные побочные эффекты не проявляются. Лечение является безопасным также для детей.
Стоит подчеркнуть и преимущество, которое имеют энзимы. Энзимные препараты по эффекту своего воздействия значительно превосходят синтетические, химические лекарствами. Поэтому они рекомендуются как для профилактики заболеваний, так и при лечении, в первую очередь, воспалительных заболеваний, а также для улучшения иммунитета, и в качестве составной части комплексного лечения и для устранения нарушений здоровья, связанных с пожилым возрастом.
Энзимы, содержащиеся в препаратах СЭТ, помогают организму, самому справляется с болезнью. Они предоставляют организму разностороннюю помощь при многих расстройствах здоровья, причем это происходит на основе природных веществ. Препараты СЭТ усиливают эффект действия антибиотиков в плазме крови и тканях, стимулируют ранние репаративные процессы, способствуют улучшению функциональной активности сперматозоидов.
Болезни, при которых рекомендуется системная энзимотерапия.
• В РЕВМАТОЛОГИИ: ревматоидный артрит, внесуставной ревматизм, остеоартроз, болезнь Бехтерева, болезнь Шегрена;
• В АНГИОЛОГИИ: тромбофлебиты, посттромбический синдром, васкулиты, облитерирующий тромбангиит, рецидивирующие флебиты, лимфэдема, вторичный лимфатический отек;
• В УРОЛОГИИ: воспаления мочевыводящих путей, цистит, цистопиелит, простатит;
• В ГИНЕКОЛОГИИ: хронические инфекции, аднексит, мастопатии;
• В АНДРОЛОГИИ: простатитах, заболеваниях передающихся половым путем;
• В ТРАВМАТОЛОГИИ: переломы, удары, воспалительные процессы мягких тканей, дисторсии, вывихи, хронические посттравматические процессы, травмы в спортивной медицине;
• В ХИРУРГИИ: в до и послеоперационные воспалительных процессах, при посттравматических отеках, пластических и реконструктивных операциях;
• В КАРДИОЛОГИИ: ишемическая болезнь сердца, инфаркт миокарда, вторичная профилактика реинфаркта.
СЭТ, показана также при всех патологических состояниях, в основе которых лежат такие процессы, как воспаление, отек, нарушение иммунитета и микроциркуляции. Подобные состояниям сопутствуют таким болезненным недугам как воспаления верхних дыхательных путей, синуситы, бронхиты, бронхопневмонии, панкреатиты, язвенных колит (болезнь Крона), рассеянный склероз.
Лилиана Гроппа, профессор, доктор медицинских наук,
заведующая кафедрой терапии №1
Государственный университет медицины и фармацевтики им. Н.Тестемицану
источник
Положительный опыт комплексного консервативного лечения острого и хронического гайморита в стадии обострения
Д. м. н., проф. А.Ю. Овчинников, к. м. н. М.А. Панякина
Первый МГМУ им. И.М. Сеченова, кафедра болезней уха, носа и горла, Москва
Проблема воспалительных заболеваний околоносовых пазух на сегодняшний день крайне актуальна и имеет большое социальное значение. Помимо того, что риносинусит является крайне распространенным заболеванием, он наносит весьма ощутимый финансовый урон обществу, так как наибольшее число больных — люди в возрасте от 18 до 55 лет, то есть наиболее активная и трудоспособная часть населения. В последнее время отмечается ежегодный прирост заболеваемости на 1,5-2%. В силу определенных анатомических особенностей чаще других поражаются верхнечелюстные пазухи.
Рост воспалительных заболеваний околоносовых пазух происходит в первую очередь из-за серьезных экологических сдвигов, в частности, возросшей загрязненности и загазованности воздушной среды, увеличения числа респираторных вирусных инфекций, количества ингалируемых аллергенов, снижения резервных возможностей верхних дыхательных путей, возросшей резистентности флоры в результате нерационального применения антибиотиков.
Приступая к обсуждению этиологии и патогенеза синусита, следует определиться с терминологией и классификацией. Чаще всего бактериальный синусит развивается у здорового человека на фоне респираторной вирусной инфекции, и лечение заболевания проводится в амбулаторных условиях. Эту основную по численности группу синуситов называют внебольничными. Помимо нее существуют госпитальные, одонтогенные синуситы, а также синуситы, развившиеся у больных с иммунодеффицитными состояниями. Возбудители и патогенез этих форм принципиально различаются.
Риносинусит — это воспаление слизистой оболочки носа и околоносовых пазух, практически всегда вызываемое застоем секрета, нарушением аэрации пазух и, как следствие, инфицированием. Острые риносинуситы обычно имеют вирусную или бактериальную этиологию, хронические -бактериальную, реже грибковую. Пусковым моментом в развитии острого синусита, как правило, бывает вирусная инфекция, причем наиболее типичным возбудителем являются риновирусы (более 80% случаев). Исследования, проведенные с использованием компьютерной, магнитно-резонансной томографии, а также в результате реоэнцефалографии и биомикроскопии, показали, что почти у 90% больных ОРВИ в слизистой оболочке околоносовых пазух выявляются изменения в виде отека, нарушения микроциркуляции и застоя секрета. Однако лишь у 0,5-2% больных развивается бактериальный воспалительный процесс. Для возникновения инфекционного процесса ведущее значение, наряду с вирулентными свойствами возбудителя, имеет состояние макроорганизма. Оно определяется сложным комплексом факторов и механизмов, тесно связанных между собой, и характеризуется как чувствительность и резистентность к инфекции. Не менее важную роль в развитии синусита (и особенно для его хронизации) играют аномалии строения внутриносовых структур и решетчатого лабиринта. Нарушение нормальных анатомических взаимоотношений в полости носа изменяет аэродинамику, способствуя попаданию неочищенного воздуха в околоносовые пазухи, повышая тем самым риск развития воспаления. Полипы, отечная слизистая оболочка, искривленная перегородка носа, шипы и гребни перегородки носа (расположенные на уровне среднего носового хода), булла и парадоксальный изгиб средней носовой раковины, патологические варианты строения крючковидного отростка нарушают проходимость естественных отверстий околоносовых пазух и приводят к стагнации секрета и снижению парциального давления кислорода в околоносовых пазухах. Дополнительное соустье верхнечелюстной пазухи в задней фонтанелле также является патологическим фактором, предрасполагающим к развитию синусита. Из-за противоположной направленности мукоциллиарного транспорта на внутренней и внешней поверхностях фонтанеллы наличие двух или более отверстий создает условия для рециркуляции, то есть заброса побывавшей в полости носа и инфицированной слизи обратно в верхнечелюстную пазуху.
Переходя к рассмотрению микробного пейзажа синусита, следует подчеркнуть, что вирусное инфицирование является лишь первой фазой заболевания, и оно «прокладывает путь» бактериальной инфекции. В условиях нормального функционирования механизма мукоциллиарного транспорта бактерии не имеют возможности для достаточно длительного контакта с клетками эпителия полости носа. При поражении слизистой оболочки вирусом продлевается время контакта патогенных бактерий с клетками и становится возможным вторичное бактериальное инфицирование.
Ранее существовало представление о стерильности околоносовых пазух. Однако это вряд ли возможно, так как согласно законам нормальной физиологии околоносовые пазухи имеют постоянный контакт с другими отделами верхних дыхательных путей, где постоянно вегетирует самая разнообразная микрофлора. Возбудителями инфекционного синусита могут быть как патогенные, так и условно-патогенные микроорганизмы. Последние являются естественными обитателями организма человека и вызывают заболевания при снижении местного и общего иммунитета. Именно представители условно-патогенной микрофлоры являются наиболее значимыми возбудителями бактериального синусита, подтверждая положение, что при любом синусите в той или иной степени страдает иммунитет.
Среди возбудителей синусита наиболее значимыми в настоящее время являются S.pneumoniae, H.influenzae, реже встречается Moraxella catarrhalis.
Streptococcus pneumoniae — это грамположительный кокк из группы α-гемолитических стрептококков. Различные серотипы пневмококка, последовательно сменяя друг друга, колонизируют носоглотку сразу после рождения. По мере выработки в организме соответствующих факторов иммунитета и элиминации одного микроорганизма его сменяет другой, причем период персистенции конкретного серотипа может длиться от одного до двеннадцати месяцев. Поскольку Streptococcus pneumoniae имеет более 90 различающихся по антигенным свойствам серотипов, этот микроорганизм может присутствовать в полости носа годами и способен в любой момент вызвать развитие бактериального синусита. Некоторые авторы отмечают, что серьезные внутричерепные и орбитальные осложнения при остром синусите обычно являются результатом инфицирования S.pneumoniae.
H.influenzae — мелкая грамотрицательная палочка, более вирулентная и резистентная к антибиотикам, чем пневмококк. С ней также связывают развитие внутричерепных осложнений. Так же как и пневмококк, ее разные штаммы, сменяя друг друга, колонизируют носоглотку.
Нарушение нормальных анатомических взаимоотношений в полости носа изменяет аэродинамику, способствуя попаданию неочищенного воздуха в околоносовые пазухи, повышая тем самым риск развития воспаления.
Среди других возбудителей выделяют Moraxella catarrhalis (примерно в 4% случаев у взрослых и 12% у детей) и стрептококки других групп.
В процентном соотношении при остром синусите в 44,9% случаев выделяется S.pneumoniae, в 17,3% -H.influenzae, в 10,2% — анаэробы, в 7,1% — ассоциации аэробов (S.pneumoniae и H.influenzae). Приведенные данные коррелируют с исследованиями, проведенными в других странах. Существует и альтернативное мнение о том, что самой многочисленной группой микроорганизмов, вызывающих воспалительные заболевания слизистой оболочки полости носа и околоносовых пазух, являются стафилококки, составляя 77% всех посевов, при этом около 40% принадлежит эпидермальному, а 60% — золотистому стафилококку. Однако, по мнению других авторов, золотистый стафилококк не относится к типичным возбудителям острого синусита, несмотря на высокую частоту высеваемости. Этот микроорганизм является «путевой» флорой, попадая на тампон или пункционную иглу с волосков преддверия полости носа. Считается, что S.aureus ответственен за наиболее тяжелые случаи госпитального (нозокомиального) синусита.
При хронических синуситах микробная флора отличается большим разнообразием, и спектр возбудителей несколько смещается в пользу анаэробной флоры. Так, по данным ряда исследований, в 52% случаев выделяются аэробы (различные стрептококки — 21%, гемофильная палочка — 16%, синегнойная палочка — 15%, золотистый стафилококк и моракселла — по 10%), и в 48% случаев — анаэробы (Prevotella — 31%, анаэробные стрептококки — 22%, Fusobacterium -15% и др.).
В условиях нормального функционирования механизма мукоциллиарного транспорта бактерии не имеют возможности для достаточно длительного контакта с клетками эпителия полости носа. При поражении слизистой оболочки вирусом продлевается время контакта патогенных бактерий с клетками и становится возможным вторичное бактериальное инфицирование.
Препараты терапии
Антибиотики для местного воздействия. Многочисленные исследования показали, что препараты для местного воздействия особенно эффективны в лечении синусита в тех случаях, когда хорошо проходимы естественные соустья пазух. Кроме того, существует целый ряд работ, показывающих целесообразность использования местных препаратов у больных после различных операций в полости носа и околоносовых пазухах, когда особенности течения послеоперационного периода диктуют необходимость проведения именно местного лечения. Преимуществами местной терапии в данном случае являются: непосредственное воздействие на послеоперационную область, возможность создания оптимальной концентрации препарата в очаге, отсутствие системного действия за счет крайне низкой их системной абсорбции.
Системная антибиотикотерапия является основным направлением в лечении инфекционных синуситов за рубежом. Наличие широкого выбора эффективных антибактериальных средств, исчерпывающей информации о чувствительности и природной резистентности к ним микроорганизмов, с определенной частотой ассоциированных с тем или иным заболеванием, а также отсутствие надежных методов ускоренной бактериологической диагностики превращают эмпирическую антибактериальную терапию в наиболее рациональную стратегию этиотропной терапии в период возникновения острых гнойных или обострения хронических синуситов на начальном этапе их лечения.
Огромный арсенал современных антибиотиков, безусловно, расширяет возможности клинициста. Успешной реализации указанных задач способствует хорошая ориентированность в спектре действия, в фармакокинетике, микробиологическом влиянии препарата, а также информированность о его доказанной эффективности и безопасности. Большинство ошибок при назначении антибиотика в амбулаторной практике связано именно с неправильным выбором препарата. Главным критерием при этом по-прежнему является возможность воздействия на основных возбудителей воспаления. Приоритетом для выбора того или иного препарата служит не широкий, а оптимальный спектр антибактериальной активности, то есть тот, что охватывает наиболее значимые по статистическим данным в настоящее время и наиболее вероятные именно для данного больного возбудители. Другая проблема при назначении антибиотиков заключается в отсутствии учета уровня приобретенной резистентности возбудителей в популяции. Бесконтрольное и зачастую необоснованное применение ряда антибактериальных средств привело к росту региональной резистентности, что нашло отражение в исследованиях по данной проблеме. Сведения об активности различных групп антибиотиков в отношении «главного» возбудителя острого синусита Streptococcus pneumoniae показывают следующее: имеется тенденция к снижению чувствительности к бета-лактамам. Устойчивость к пенициллину в России не превышает 2%, но штаммы с умеренной чувствительностью составляют 10-20%. Бета-лактамы сохраняют полную клиническую эффективность в отношении пенициллин-резистентных пневмококков, но определяется снижение эффективности цефалоспоринов 1-2-го поколения.
Существует тревожная тенденция — рост устойчивости к макролидам: в Европе — от 8 до 35%, в России — около 12%. Наблюдается крайне высокая резистентность в России к котримоксазолу и тетрациклинам (более 50%), очень низкая активность в отношении ранних фторхинолонов, существенное увеличение частоты резистентных штаммов к этим антибиотикам. Приведенные данные позволяют избежать ошибок при выборе конкретного препарата, например, назначения сульфаниламидов, линкомицина, доксициклина, ципрофлоксацина и других антибактериальных средств, широко применяемых до сих пор на уровне поликлиники. Уменьшение нерационального приема антибиотиков в ряде стран Европейского сообщества за последние годы позволило несколько улучшить ситуацию в отношении уровня резистентности Streptococcus pneumoniae, что проявилось в снижении с 20 до 13% пенициллин-резистентных штаммов данного микроорганизма.
Проблема резистентности в отношении Haemophilus influenzae заключается в следующем: продукция бета-лактамаз в мире составляет от 1 до 40%, в России — не превышает 10%. Практически не отмечено резистентности к аминозащищенным пенициллинам, цефалоспоринам второго-четвертого поколений, фтрохинолонам. Следует обратить внимание на низкую активность цефалоспоринов первого поколения в отношении данного возбудителя.
Спектр значимых возбудителей и характер резистентности в отношении антибактериальных препаратов в настоящее время таковы, что для терапии гнойных синуситов на современном этапе используют β-лактамы, фторхинолоны и макролиды.
Достаточно высокой эффективностью при лечении синуситов обладают цефалоспорины, которые на протяжении 40 лет занимают ведущие позиции среди антибиотиков. Достоинствами, объясняющими такое долголетие, являются:
Пероральные цефалоспорины 3-й генерации. Супракс (цефиксим) хорошо зарекомендовал себя как препарат с удобным режимом дозирования (1 раз в сутки), а также высоким уровнем антибактериальной активности по сравнению с цефалоспоринами предыдущих поколений, в отношении пенициллин-резистентных пневмококков, а также β-лактам-устойчивых гемофиллов и моракселл. Достоинством препарата Супракс (цефиксим) является оптимальная фармакокинетика в ЛОР-органах, позволяющая сохранять высокие концентрации действующего вещества в слизистой оболочке околоносовых пазух.
Флюдитек (карбоцистеин) — единственный препарат среди отхаркивающих средств, обладающий одновременно мукорегулирующим и муколитическим эффектами. Препарат нормализует количественное соотношение кислых и нейтральных сиаломуцинов бронхиального секрета, что восстанавливает вязкость и эластичность слизи. Данный эффект достигается за счет фермента сиаловой трансферразы, вырабатываемого бокаловидными железами слизистой оболочки.
На фоне применения препарата восстанавливается секреция IgA, улучшается мукоцилиарный транспорт, происходит регенерация структур слизистой оболочки. Действие препарата распространяется на слизистую оболочку всех отделов дыхательного тракта. Одновременное назначение карбоцистеина и антибиотиков потенцирует лечебную эффективность последних при воспалительных процессах в области как верхнего, так и нижнего отдела дыхательного тракта. Кроме того, Карбоцистеин взаимно повышает эффективность глюкокортикостероидной терапии, усиливает бронхолитический эффект теофиллина. Активность Карбоцистеина ослабляют противокашлевые и атропиноподобные средства.
Материалы и методы
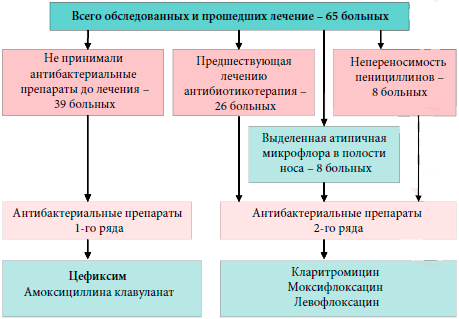
Для подтверждения тезиса о возможности консервативной терапии синуситов нами проведено обследование и лечение 65 больных, страдающих острым или хроническим гайморитом в стадии обострения, диагноз которого устанавливался на основании жалоб, анамнестических данных, результатов оториноларингологического осмотра, лабораторного и инструментального обследования.
Следует отметить, что данная группа была сформирована из больных, отказавшихся от проведения им пункционного метода лечения. Для лечения 39 больных нами была использована следующая схема лечения:
Распределение больных по полу было приблизительно одинаковым. Среди них было 39 женщин (60%) и 26 мужчин (40%) в возрасте от 18 до 63 лет (39 ± 10,82 лет). Следует отметить, что 67% больных находились в активном трудоспособном возрасте (20-50 лет).
У 45 больных (69,2%) данной группы был диагностирован острый гайморит, из них у 22 больных -двусторонний, у 23 больных — односторонний процесс. У 20 (30,8%) больных отмечалось обострение хронического гайморита, в том числе у 16 больных — двусторонний, у 4 больных — односторонний процесс.
На неэффективность предшествующей амбулаторной антибиотикотерапии указывали 26 (40%) больных. В 6 случаях принимали амоксициллин по 500 мг 2-3 раза в день в течение 7 дней, в 9 случаях — котримоксазол-480 по 2 таблетки 2 раза в сутки в течение 7-9 дней, в 3 случаях — амоксициллин/клавуланат по 375 мг 3 раза в сутки в течение 7-10 дней, в 5 случаях — ципрофлоксацин по 250 мг 2 раза в сутки в течение 5 дней, в 3 случаях — цефазолин внутримышечно по 500 мг 2 раза в сутки в течение 7-9 дней.
На неэффективность предшествующего пункционного лечения указывали 18 (28,1%) больных. У 60 (92,3%) больных после проведенного микробиологического исследования была выявлена патогенная микрофлора (табл. 1).
Число штаммов микроорганизмов, выделенных до начала лечения
| Возбудитель | Число штаммов | % |
| Streptococcus pneumoniae | 14 | 17 |
| Haemophilus influenzae | 12 | 14,6 |
| Streptococcus pyogenes | 11 | 13,4 |
| Streptococcus viridans | 8 | 9,8 |
| Staphylococcus epidermidis | 8 | 9,8 |
| Candida albicans | 7 | 8,5 |
| Staphylococcus aureus | 6 | 7 |
| Moraxella catarrhalis | 6 | 7 |
| Mycoplasma pneumoniae | 5 | 6 |
| Chlamydia pneumoniae | 3 | 4,6 |
| Всего | 82 | 100 |
Микробные ассоциации отмечены у 20 (30,7%) больных. При проведении сахаринового теста для оценки транспортной функции мерцательного эпителия, у подавляющего числа больных — 56 человек (86%) — выявлено увеличение времени появления сладкого привкуса во рту (>13 мин), что может свидетельствовать о снижении мукоциллиарного клиренса.
У 7 из 65 больных на третьи сутки после начала лечения отсутствовала положительная динамика субъективных и объективных симптомов гайморита. Этим больным дополнительно назначен курс пункционного лечения до получения результатов микробиологического исследования ввиду опасности развития внутричерепных осложнений. 4 из них после получения данных бактериологического исследования была произведена коррекция схемы лечения в соответствии с антибиотикограммой. У 2 больных был выделен золотистый стафилококк, резистентный к большинству антибиотиков. Назначен ципрофлоксацин по 500 мг 2 раза в сутки в течение 5 дней. У 2 больных выявлен также резистентный к большинству антибиотиков эпидермальный стафилококк. Антибиотиком 2-го ряда стал левофлоксацин по 500 мг 1 раз в сутки в течение 5 дней. У 3 оставшихся больных возбудители не были идентифицированы, назначен антибактериальный препарат 2-го ряда (Моксифлоксацин в дозировке 500 мг 1 раз в сутки в течение 5 дней). У остальных больных, схема лечения не претерпела каких либо изменений (рис. 1).
Рис. 1. Схема антибактериальной терапии больных
В результате проведенного лечения у всех больных отмечена нормализация картины периферической крови, что выражалось в статистически значимом (р 7 ).
Заключение оториноларинголога: Острый двусторонний гнойный гайморит. Аллергический рино-синусит.
Заключение пульмонолога: скрытая бронхоконстрикция.
Больная принимала Супракс (цефиксим) по 400 мг 1 раз в день в течение 10 дней, Флюдитек (карбоцестеин) по 750 мг (15 мл сиропа) 3 раза в сутки в течение 10 дней. Ксилометазолина гидрохлорид 0,1%-ный по 2-3 капли в каждую ноздрю 3 раза в день на протяжении 7 дней.
Через 2 дня после начала лечения головная боль прекратилась, периоды затрудненного носового дыхания сократились, появились обильные выделения из носа слизисто-гнойного характера. Через 5 дней насморк не прекратился, однако выделения приобрели слизистый характер, значительно уменьшился отек и гиперемия слизистой оболочки, восстановилось обоняние.
За последующие 5 дней слизистая оболочка полости носа приобрела равномерную розовую окраску, полностью исчез ее отек и стали обозримы средние носовые ходы. Сохранялись периодические слизистые выделения из носа.
При повторном бактериологическом исследовании роста микрофлоры выявлено не было. Сахариновое время для правой и левой половин носа уменьшилось соответственно до 17 и 15 мин.
Спустя 30 дней больная жалоб не предъявляла, а риноскопическая картина полностью нормализовалась.
Однако по-прежнему многие практические врачи крайне скептически относятся к попыткам беспункционного лечения гайморита, называя в качестве главного аргумента неизбежную хронизацию процесса при использовании только системной антибактериальной терапии. Ошибочная постановка знака равенства между пункцией и антибактериальной терапией нередко приводит к нежелательным последствиям. В случае консервативного, неинвазивного лечения должна быть найдена альтернатива пункции как дренирующему мероприятию для эвакуации патологического секрета из пазухи, начиная с медикаментозных средств и заканчивая щадящими инструментальными пособиями. А индивидуальный подход к каждому конкретному больному с учетом частой сопутствующей патологии со стороны нижних дыхательных путей позволит в значительной мере оптимизировать результаты лечения и избежать частых обострений и рецидивов со стороны как верхнего, так и нижнего отдела дыхательной системы.
источник