
Не все родители обращаются за врачебной помощью при первых признаках простуды. Малыша пытаются лечить народными средствами или с помощью лекарственных препаратов. После того, как основные симптомы вирусного заболевания исчезают, обычному насморку не уделяют должного внимания. Это является большой ошибкой родителей, ведь основной причиной синусита у детей является не вылеченный до конца ринит.
В зависимости от локализации воспалительного процесса в носовой полости, бывает несколько разновидностей синусита у детей.
- Фронтит. Воспалительный процесс затрагивает только лобную часть головы.
- Гайморит. В этом случае очаг воспаления локализуется в верхнечелюстной пазухе. При двухстороннем верхнечелюстном синусите симптомы заболевания проявляются симметрично.
- Сфеноидит. Болезнь затрагивает клиновидные отделы околоносового пространства.
- Этмоидит. При воспалении решетчатых пазух носа у малыша диагностируется этмоидальный синусит.
Возрастные особенности ребенка:
- Малыши в районе четырех годиков чаще болеют этмоидитом. Это объясняется тем, что гайморовы пазухи в 4 года еще плохо развиты и напоминают узкую щель. Этмоидит проявляет себя припухлостью носовой перегородки, отечностью глазницы и верхнего века.
- Дети пяти лет более подвержены гаймориту. Нижняя стенка гайморовых отверстий находится близко к верхней челюсти, и в момент смены молочных зубов на коренные часто возникает воспалительный процесс. Также в 5 лет верхнечелюстные пазухи считаются практически сформированными, и не вылеченный до конца насморк может перейти в гайморит.
- Дети старших классов могут переболеть любым из видов синусита.
В зависимости от того, что стало причиной синусита у ребенка, заболевание бывает следующих видов.
-
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
- Травматический. При деформации носовой перегородки после сильного ушиба или перелома, слизистая воспаляется и появляется отек.
- Вирусный. В организм ребенка проникают вирусы, которые вызывают воспаление пазух носа.
- Грибковый. Возбудителями грибкового синусита у детей выступают грибковые инфекции.
- Аллергический. К диагностике и лечению аллергического синусита требуется особый подход. У малыша возникает заложенность носа и обильные выделения слизи в ответ на контакт с раздражителем. В виде аллергена может быть что угодно: пыльца цветов и деревьев, шерсть домашних питомцев, шоколад и многое другое.
- Смешанный синусит может возникнуть при попадании в носовую полость патогенных микроорганизмов различного характера (например, вирусов и бактерий).
В зависимости от длительности протекания фронтита у детей, заболевание может носить острую или хроническую форму.
- Острый синусит обычно возникает при ОРВИ и гриппе и обладает ярко выраженными симптомами: головной болью, обильными выделениями из носа, повышенной температурой тела. Длительность острого синусита не превышает полутора месяцев.
- Хронический синусит у детей является осложненной формой острого типа заболевания. Продолжительность болезни превышает два месяца, причем симптомы могут на время исчезать, а затем появляться снова.
Синусит у детей далеко не безопасное заболевание. Из-за отека слизистой в околоносовых пазухах собирается муконазальный секрет, который является идеальной средой для размножения патогенных микроорганизмов. Верхнечелюстные пазухи находятся в непосредственной близости от оболочки головного мозга, и если воспалительный процесс начнет распространяться дальше, возможны серьезные осложнения. Также фронтит у детей может спровоцировать появление отита.

- Анатомические особенности строения носовой перегородки. Искривленная перегородка не дает слизи вытекать наружу, происходит застой секрета, в котором размножаются патогенные микроорганизмы.
- Частые инфекционные заболевания из-за низкого иммунитета.
- Постоянные переохлаждения.
- Аденоиды.
Развивающийся синусит у ребенка можно определить самостоятельно, но поставить точный диагноз и назначить соответствующее лечение способен только врач.
Симптомы заболевания у детей:
- Не проходящий более двух недель насморк.
- Заложенность носа, причем при двухстороннем фронтине заложенность носа отмечается с обеих сторон.
- Из носовых проходов обильно вытекает слизь, при хроническом синусите с примесями гноя.
- Головная боль в лобной части головы, усиливающаяся при наклоне туловища вниз.
- Припухлость в районе носовой перегородки и глазниц.
- Отсутствие обоняния.
- Болевые ощущения в области верхней челюсти.
- Быстрая утомляемость, перепады температуры тела, отсутствие аппетита.
Чтобы знать, как вылечить затяжной синусит у ребенка и избежать возможных осложнений, необходимо поставить точный диагноз. Осмотр малыша и опрос мамы помогут собрать анамнез болезни, в некоторых случаях необходима рентгенография. Однако Комаровский считает, что рентгеновский снимок не помогает поставить диагноз синусит у ребенка из-за схожих признаков с обычным насморком. Только после полной диагностики малышу назначается лечение.
В зависимости от тяжести протекания болезни, ребенку назначается терапевтический курс, состоящий из нескольких этапов. Обычно лечение синусита у детей проводится в домашних условиях, госпитализация требуется в исключительных случаях.
- Нормализация дыхания у ребенка.
- Устранение возбудителей болезни (вирусов или бактерий).
- Снятие отека и воспаления.
- Недопущение возникновения осложнений.
-
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
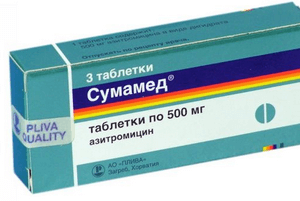
- Прием антибиотиков. В идеале антибактериальные препараты назначаются только после лабораторного исследования муконазального секрета. Если в нем обнаружены вредоносные бактерии, то с учетом этих данных малышу назначается необходимое лекарственное средство. Наиболее часто детям прописывается курс препаратов широкого спектра действия: Сумамед, Амоксиклав, Аугментин и другие. Для местного воздействия назначаются капли с содержанием антибиотиков: Полидекса, Биопарокс, Изофра.
- Сосудосуживающие капли и аэрозоли. Кратковременно снять отек в носовой полости и облегчить дыхание у ребенка помогут препараты на основе ксилометазолина. Однако родителям стоит помнить, что сосудосуживающие препараты нельзя применять более недели.
- Антигистаминные препараты. Если гайморит у ребенка вызван аллергической реакцией организма на раздражитель, маленькому пациенту назначаются противоаллергические средства. Они помогут устранить основные симптомы болезни и ускорить процесс выздоровления. Аллергический синусит лечится без антибиотиков.
- Хирургическое вмешательство. Если медикаментозное лечение не дало положительного результата и малыша продолжают беспокоить симптомы синусита, принимается решение о проколе пазух носа. После пункции из околоносовых пазух откачивается слизь с примесями гноя и в полость заливается антибактериальный препарат.
Самостоятельно назначать лечение при синусите у ребенка не рекомендуется, это должен делать только опытный специалист.

- Ингаляции. Паровые ингаляции запрещается делать при повышенной температуре тела. Если противопоказаний нет, то малышу нужно дать подышать над тазом с горячей водой с добавлением отвара ромашки, эвкалипта и других лекарственных трав. Хорошо себя зарекомендовал старый проверенный способ – дышать над кастрюлей с только что сваренным картофелем.
- Лечебные аппликации. Алоэ смешать с медом в равных пропорциях. Полученную смесь нанести на ватный диск и приложить к переносице. При двустороннем синусите аппликации прикладываются с обеих сторон.
- Свекольный сок. Детям старшего возраста можно закапывать неразбавленный сок свеклы, малышам его разбавляют с кипяченой водой.
- Свежевыжатый сок каланхоэ. Для усиленного чихания и очищению пазух носа от слизи используется сок каланхоэ.

- Полноценное и сбалансированное питание малыша.
- Ежедневные прогулки на свежем воздухе.
- Ребенка важно одевать по погодным условиям: перегревание малыша не менее опасно, чем его переохлаждение.
- Влажная уборка и частое проветривание помещения, где находится ребенок, обеспечит комфортные условия для проживания.
- Предотвратить контакт ребенка с возможными раздражителями.
- Следить за гигиеной носовой полости. Промывать нос после посещения общественных мест.
- Полностью вылечивать насморк.
При соблюдении несложных правил, вашего малыша обойдет стороной неприятное заболевание в виде воспаления околоносовых пазух.
источник
Самым распространенным заболеванием детей традиционно считается насморк. Обычно он возникает вместе с простудой. Однако иногда за него ошибочно принимают синусит, который является более серьезным заболеванием.
Синусит – это воспаление пазух носа. Пытаться лечить его самостоятельно не стоит, поскольку это опасно развитием осложнений. В случае, когда обнаруживается синусит у детей нужно быть предельно осторожным в лечении.
То, что дети в зимнее холодное время часто заболевают не является редкостью. Статистика гласит, что этому подвержены более 20% малышей. Как и взрослых, заболевание может отличаться по месту локализации воспаления:
- В лобных пазухах – фронтит;
- В верхнечелюстных – гайморит;
- Воспаление клиновидной пазухи – сфеноидит;
- Заболевание решетчатого лабиринта – этмоидит.
Также по форме протекания синусит у детей бывает:
- Острым – длится до 3 недель;
- Хроническим – длится до 3 месяцев;
- Рецидивирующий синусит – проявляется 2-4 раза в год
Течение болезни также зависит от возраста малыша. Существует 3 группы с похожими картинами воспаления, на которые ориентируются доктора при постановке диагноза:
- Дети до 3-ех лет.
- Ученики начальной школы 4-7 лет.
- Школьники 8-15 лет.
Особенно развития болезни совсем маленьких детей (до 3 лет) связаны с тем, что их околоносовые пазухи не сформированы до конца. И наиболее частые причины ее воспаления – аденоиды или вирусные инфекции, что лечится достаточно просто, а отличительные признаки воспаления пазух малышей выявить почти невозможно.
Синусит у детей выявить сложно, поскольку во многих случаях он протекает без симптомов.
У детей протекание заболевания моет отличаться от хода болезни взросло организма, поэтому розниться могут и симптомы, которые также будут зависеть от типа синусита и его локализации. По-разному проявляются симптомы при хроническом, рецидивирующем и остром риносинусите. Насторожиться стоит в случае:
- Если насморк не проходит на протяжении более чем 3 недели при постоянном лечении;
- Когда из носа появляются выделения неестественного цвета с примесью гноя или крови;
- Продолжительных головных болей, усиливающихся при наклоне головы и пальпации, также в конце рабочего дня;
- Затрудненного носового дыхания;
- Повышения температуры до 39 градусов;
- Общего недомогания, слабости, плохого аппетита;
- Ухудшения обоняния.
Детский синусит не стоит лечить народными методами, лучше идите сразу к врачу!
Существуют различные мнения насчет того, чем лучше лечить синусит у детей, однако лучше не полагаться на народные методы, а обратиться к специалистам. Они смогут поставить диагноз и назначить лечение на основании не только симптомов синусита, но и с помощью специальных методов диагностики.
Определение заболевания происходит таким же образом, что и у взрослых пациентов:
- Доктор выслушивает, какие признаки синусита у ребенка были отмечены.
- Затем осматривает его без специальных приборов.
- После чего происходит инструментальное обследование.
- При необходимости назначаются анализы. Чаще всего производят рентгенологическое исследование для определения формы заболевания – острого или хронического синусита у ребенка и определения уровня содержимого в воспаленных пазухах. Может быть назначена и компьютерная томография, особенно при подозрении на гнойный синусит. Наилучшим методом диагностики является эндоскопическое исследование, однако необходимое для этого оборудование есть далеко не во всех лор-кабинетах.
Лечение синусита у ребенка должно происходить под контролем врача. Это позволит максимально быстро избавиться от болезни и избежать возможных осложнений. Лечение синусита преследует следующие цели:
- Устранение источника и возбудителя болезни;
- Уменьшение симптомов паталогического процесса;
- Профилактика осложнений и рецидивов болезни.
Наиболее эффективным является комплексный подход к лечению, включающий:
- Использование медикаментозных препаратов (сосудосуживающих, противовоспалительных, антибиотиков, антигистаминных и др. средств);
- Физиотерапия.
- Хирургическое вмешательство (используется крайне редко, только если никакие другие способы не помогли).
Есть много народных средств, советуя которые люди утверждают, что знают, как вылечить синусит у ребенка, однако необходимо помнить, что во избежание осложнений использование любого альтернативного метода лучше согласовывать с лечащим врачом.
Особенно осторожными стоит быть в случае гнойной формы у ребенка, поскольку многие народные средства не приносят пользу, а только вредят. Кроме того, врач сможет проконтролировать каждый шаг лечения.
Эта болезнь носовой полост у детей может пройти так же легко, как обычный насморк, если не мешкать, вовремя принять необходимые меры и начать лечение.
источник
Гайморит без насморка и заложенности носа требует ранней диагностики и своевременного лечения, чтобы снизить риск развития опасных для жизни осложнений.
Нарушение оттока содержимого из верхнечелюстного синуса на фоне воспалительных процессов приводит к деструктивному изменению костей лицевого черепа.
Стертая форма заболевания без специфического лечения переходит в хронический воспалительный процесс с преобладанием пролиферативных изменений, провоцирующих рост полипов в гайморовой пазухе и носовых ходах. Скопление гноя при хронической форме болезни приводит к постепенному разрушению слизистой оболочки, пластин пазухи и нижней стенки глазницы.
Гайморит или верхнечелюстной синусит — это острое или хроническое заболевание, возникающее в результате бактериальной, вирусной или грибковой инвазии. Воспаление сопровождается отеком, набуханием слизистой оболочки пазухи, повышенным образованием вначале серозного, а затем гнойного экссудата.
Формы заболевания классифицируются по этиологии, патогенезу, течению.
По этиологии выделяют формы:
- бактериальный;
- грибковый;
- вирусный;
- одонтогенный;
- посттравматический;
- аллергический.
По патогенезу и клинической симптоматике гайморит бывает:
- подострый (отечно-катаральный, вазомоторный, аллергический);
- острый (серозно-гнойный, гнойный);
- хронический (гранулезный, папилломатозный, полипозный, гипертрофический, трофический).
Причины гайморита без насморка и заложенности носа у детей и взрослых обусловлены следующими изменениями:
- чрезмерный отек соустья верхнечелюстной пазухи с носовой раковиной;
- искривление носовой перегородки;
- тяжелая деформация носовых ходов;
- послеоперационные рубцы, синехии;
- полипы;
- кисты;
- опухоли.
Нарушение выделение слизи с полным или частичным обтурированием просвета и закупоркой гайморовой полости приводит к быстрому росту бактериальной флоры с образованием гноя, который из-за отсутствия дренажа разрушает костные структуры и мягкие ткани.
Гайморит без насморка и заложенности носа развивается при гриппе и ОРВИ на фоне стремительного отека слизистой оболочки, когда у пациента только через несколько дней после начала общей интоксикации проявляются симптомы синусита (нарушение носового дыхание за счет низкой проходимости воздуха, отхождение гноя, слизи).
Симптомы гайморита без насморка и заложенности носа:
- головная, зубная боль;
- одутловатость лица;
- слабость;
- вялость;
- отек нижних век и щек;
- высокая температура;
- снижение обоняния;
- конъюнктивит;
- расширение мелких кровеносных сосудов ниже глазницы.
Диагностика гайморита без насморка и заложенности носа:
- рентген отражает нарушение пневматизации пазух, уровень жидкости, является наиболее информативным методом обследования;
- диафаноскопия гайморовой пазухи при гнойном поражении выявит нарушение светопроведения, участки затемнения;
- компьютерная томография послойными срезами отобразит изменения слизистой, костей лицевого скелета; содержимое пазухи.
Врач выбирает метод диагностики в зависимости от ряда факторов — тяжести заболевания, возраста ребенка, состояния пациента. Отзывы врачей на форумах о применении диафаноскопии отмечают низкую диагностическую значимость данного исследования.
Бывает ли гайморит без насморка? Признаки верхнечелюстного синуса при нарушении оттока слизи характеризуются преобладанием общих симптомов простуды в начале заболевания.
По мере образования гнойного содержимого, начинает проявляться местная симптоматика.
Гайморит чаще всего развивается на фоне простудных вирусных заболеваний, заподозрить начинающееся воспаление можно по характерным местным проявлениям воспаления.
При первых признаках синусита требуется срочно обратиться за помощью к врачу общей практики или отоларингологу.
К общим симптомам относят:
- слабость;
- вялость;
- головная боль;
- озноб;
- температура выше 37,8;
- снижение работоспособности;
- боль в мышцах.
Местная симптоматика гайморита без насморка включает:
- чувство распирания в проекции пазухи;
- боль околоносовой области при наклоне головы вперед;
- покраснение щеки от глазницы до крыльев носа;
- воспаление слизистой оболочки глаз;
- гнусавость голоса;
- отек лица;
- светобоязнь;
- нарушение обоняния;
- зубная боль.
Местные симптомы развиваются на фоне нарастающих воспалительных изменений и инфильтрации лейкоцитами мягких тканей. Проведение риноскопии на приеме у врача позволяет безошибочно определить наличие заболевания и начать специфическую терапию.
Протекание гайморита без насморка отличается от классического воспаления придаточных пазух образованием высокого давления в гайморовом синусе. Своевременное проведение рентгенологического обследования и риноскопии позволит заподозрить наличие обтурации просвета верхнечелюстного устья.
Поздняя диагностика повышает риск прорыва гнойника в мягкие ткани лица, поражение наружных мозговых оболочек с развитием менингита, риногенного сепсиса. При стертой клинической картинке длительно текущее воспаление переходит в атрофическую стадию, при которой развиваются деструктивно-дегенеративные изменения слизистой оболочки и костной ткани.
Лечение гайморита без насморка включает в себя хирургический метод, консервативную терапию и народную медицину.
Хирургический метод — это прокол гайморовой пазухи, который является лечебно-диагностической процедурой, обеспечивающей качественный дренаж с отхождением гноя. Прокол проводится в условиях медицинского учреждения, выполняется в кабинете врача отоларинголога или операционной.
После прокола устанавливается дренаж, проводится промывание пазухи растворами антисептиков и антибиотиков. Прокол является наиболее эффективным методом лечения за счет опорожнения пазухи и ингибирования роста патогенной флоры.
Консервативная терапия проводится сразу после постановки диагноза, заключается в комплексном воздействии на очаг поражения. При остром гайморите без насморка лечение направлено на быстрое подавление роста бактериальной флоры, снятие отека, восстановление проходимости носовых ходов.
Применяются антигистаминные препараты, устраняющие отечность слизистой оболочки. Промывание носа физиологическим раствором или спреем с морской водой повышает скорость отхождения слизи, выделение гноя и снятие отека. Врач назначает противовоспалительные препараты для предупреждения пролиферативных процессов, нередко требуется применение назальных глюкокортикостероидов, чтобы воспаление не перешло в хроническую форму.
Системные антибиотики назначаются курсом, подбираются в зависимости от класса препарата и чувствительности патогенной флоры. При наличии вирусной и грибковой инвазии используются препараты на основе интерферона и противомикотические средства.
Народная медицина направлена на повышение общего иммунитета, укрепление здоровья человека. Категорически противопоказаны прогревания верхнечелюстного синуса при, так как это стимулирует рост бактерий.
Профилактика гайморита при насморке заключается в раннем начале лечения, использовании сосудосуживающих капель и промывании носа. Гайморит развивается в результате заброса турбулентных потоков слизи через верхнечелюстное соустье в гайморову пазуху.
Сморкаться при заложенности носа не рекомендуется, предпочтительнее промывать нос спреем с морской водой после применения капель на основе ксилометазолина. Профилактические промывания под напором проводятся в медицинских учреждениях методом перемещения по Проетцу (кукушка), качественный дренаж предупреждает скопление слизи, гноя, мягко очищает пазуху от патологического секрета.
Давно стало известно о таких заболеваниях, как ринит, синусит, но чаще всего люди не знают, какая между ними разница, а многие даже не представляют, что это такое. Это болезни, которые встречаются почти у каждого жителя на планете, поэтому необходимо знать, какие симптомы указывают на то или иное заболевание и как это вылечить.
Ринит еще по-другому называют обычным насморком. Это воспалительный процесс, который происходит в носу у человека. Чаще всего насморк у пациента – это один из симптомов главного заболевания, которое имеет вирусное, бактериальное, механическое или иммунное происхождение.
При появлении ринита в носу может ощущаться небольшое жжение, происходит выделение слизистого секрета. Также может наблюдаться и сухость в носовой полости, из-за которой человек частично или полностью теряет обоняние.
Ринит делится на острый и хронический.
Если человек не лечит острый ринит, то болезнь может перейти в хроническую форму, которая будет требовать длительного времени лечения и больших материальных затрат. На планете насчитывается около 200 видов разных вирусных инфекций, и почти все они имеют в качестве основного симптома насморк. Также все зависит от наследственной предрасположенности, экологических условий проживания, частоты переохлаждения организма, особенностей иммунитета и самих аллергических возбудителей.
Зачастую в медицинской практике могут встретиться вот такие виды ринита:
- атопический ринит;
- атрофический ринит;
- вазомоторный аллергический ринит;
- воспаление вследствие гиперплазии;
- инфекционный ринит;
- катаральный ринит;
- медикаментозный ринит;
- психогенный ринит.
Все зависит от того, какой вид ринита у человека и на какой стадии он находится. Симптомы могут быть разными: от простого сухого раздражения до серьезных слизистых с добавлением гноя и крови. При хроническом насморке возникает головная боль, ощущается неприятный запах, появляется кровотечение, зуд, чихание, сонливость, возможен храп. Отличие острого ринита в том, что в носовой полости человек будет чувствовать сухость или жжение, появятся слизистые выделения, покраснение области вокруг крыльев носа, частичная потеря обоняния.
Зная свой организм и симптомы, человек самостоятельно может диагностировать у себя ринит. Но важным при этом является не наличие насморка, а нахождение источника заболевания. Ведь насморк может быть сигналом очень опасной болезни. Ликвидация симптома – это не уничтожение всей болезни. Ринит – очень частый гость у детей до 10 лет, так как до этого возраста организм учится справляться с разными инфекционными заболеваниями, продолжает формировать иммунную систему, которая в будущем будет бороться с вирусами и бактериями.
Вне зависимости от возраста, необходимо показаться хорошим специалистам, для того чтобы они поставили верный диагноз и назначили необходимые медикаменты.
Очень часто при отсутствии температуры рекомендуют прикладывать горчичники на икры, делать ванночки для ног с добавлением специальных эфирных масел. Но если врач поставит диагноз бактериальный или вирусный ринит, то здесь без помощи антибиотиков не обойтись. Понятно, что при аллергическом насморке выписывают совсем другие лекарства и советуют находиться как можно дальше от источника аллергии. Специалисты обращают внимание на то, что нельзя сильно высмаркиваться: может получиться так, что слизистые выделения попадут в среднее ухо и из-за этого разовьется воспаление (отит). Это одно из самых опасных осложнений при насморке.
Главные правила для исключения нового возникновения ринита следующие:
- укреплять иммунную систему (витамины, спорт, закаливание);
- не запускать любого вида насморк;
- лечить различные патологии носа, к примеру, искривление перегородки носа.
Основная цель врача: сделать так, чтобы пациент правильно и без всяких препятствий дышал.
Ринит и синусит очень похожи, так как относятся к одному органу, в котором возникают различные воспалительные процессы.
Но имеется и отличие. Синусит – это воспаление, которое сопровождается не только слизистыми выделениями, но и болью на лице, температурой, при этом пазухи, находящиеся в области лба, носа, глаз и щек, заполнены слизью.
У человека имеется четыре группы придаточных пазух носа:
- Лобная пазуха, которая расположена в лобной кости.
- Гайморова или верхнечелюстная пазуха – самая крупная пазуха, расположена в верхней челюсти.
- Решетчатый лабиринт – сформирован при помощи ячеек решетчатой кости.
- Клиновидная пазуха, которая является основной пазухой и расположена в теле клиновидной кости.
Возникновение синусита происходит тогда, когда пазухи носа засоряются при насморке, простуде, гриппе и иных инфекционных болезнях. В благоприятных условиях бактерии начинают довольно быстро размножаться, что приводит к воспалительному процессу.
Имеется классификация синуситов, которая зависит от продолжительности заболевания:
- Острый. Он развивается меньше чем за 4 недели. Вызван вирусным инфекционным заболеванием верхних дыхательных путей, а именно ОРВИ. В большинстве случаев проходит самостоятельно.
- Подострый. Развивается от 4 до 12 недель. Считается недолеченным острым синуситом.
- Хронический. Его продолжительность – от 3 месяцев и более. Часто повторяющиеся острые и подострые синуситы могут вызвать хронический. Помимо них, в этот список можно добавить астму, аллергию, иммунные нарушения, аномальное строение носа.
- Рецидивирующий. Он повторяется в течение одного года более 3 раз.
Симптомы синусита влияют на жизнь человека. Из-за боли и усталости нарушается настроение, появляется необходимость в том, чтобы сократить свое присутствие на работе, в школе.
Основная цель лечения синусита: желание возобновить работу всех каналов, которые соединяют пазухи и носовые ходы. В этом случае произойдет отток слизи и дыхание восстановится. Если воспаление вирусное, то зачастую применение сильнодействующих медикаментов не требуется. Обычно специалисты рекомендуют принять жаропонижающее средство, препараты, которые снимают отечность и суживают сосуды.
Если же воспаление бактериальное или грибковое, то здесь врачи назначают антибиотики, которые уже конкретно действуют на определенную группу микроорганизмов и устраняют ее. Медицинские препараты, которые зачастую используют в таких случаях, это аэрозоли, спреи, таблетки и иногда инъекции. Но случается так, что все средства уже испробованы и ни одно лекарство не помогает человеку. В этом случае требуется хирургическое вмешательство, так называемый прокол. Он выполняется при помощи эндоскопа.
Основное правило каждого пациента: если что-то беспокоит, то нужно идти к врачу. Это правило распространяется на любое, даже самое маленькое подозрение на синусит. Если человек предполагает у себя это заболевание и при первых же симптомах обратился к врачу, то оно быстро вылечится. Если же довести недуг до запущенной формы, то это может привести к довольно тяжелым последствиям.
Нужно понимать, что все человеческие пазухи находятся очень близко к головному мозгу. Если инфекция распространится дальше, то это спровоцирует менингит, и тогда человек может получить абсцесс.
Любое заболевание – это ослабленный иммунитет, поэтому в первую очередь нужно позаботиться о нем. Человек должен осознавать, какую пищу он ест, чтобы его питание было сбалансированным. Витамины, которые содержатся в овощах и фруктах, помогут быстро поправить здоровье. Необходимо постоянно двигаться, желательно на свежем воздухе. Помещение, в котором живет человек, должно быть увлажненным и проветренным.
Неважно, ринит, синусит или другое подобное заболевание у человека; важно то, что насморк нельзя игнорировать. Если это обыкновенное сезонное ОРВИ, то его лечение не стоит откладывать на потом. Нужно постараться как можно быстрее попасть к врачу. Ведь большие нагрузки на работе делают иммунитет слабым. Поэтому даже после легкой запущенной простуды можно окончательно погубить свое здоровье.
Гайморит без выделений из носа встречается реже, чем в обычной форме, сопровождаемой обильным насморком. Последнее необязательно, есть и гайморит без насморка. Он представляет собой воспалительный процесс на слизистой оболочке верхних придаточных пазух носа. Они расположены под переносицей, прямо над местом крепления носового хряща к костям черепа, в верхней челюсти. Заболевание, как правило, сопровождается обильным отделением слизи с гноем, с выходом ее в область носоглотки. Тем не менее гайморит в сухой форме встречается тоже не так уж редко.
Возраст человека, который им заболевает, практически не имеет значения, он представляет одинаковую опасность как для ребенка, так и для взрослого. Если лечением не заняться своевременно, болезнь может перейти в хроническую стадию и излечение ее потребует намного больше сил и времени.
Отличить гайморит без насморка несколько сложнее, чем классическую форму, и ориентироваться в этом случае нужно на сочетание целого ряда признаков. В первую очередь это появление заложенности носа, которая тянется неделями и сопровождается незначительным подъемом температуры в первые дни. При этом возникает дискомфорт в части лица, расположенной над верхней челюстью, который переходит в болевые ощущения при динамических нагрузках, особенно пережевывании пищи или разговоре. Сами негативные ощущения напрямую зависят от положения, в котором находится голова. Наиболее сильными они становятся в случае, когда человек лежит на спине.
Следует учитывать, что гайморит без насморка у детей может иметь несколько другие симптомы и проявления, чем у взрослых. Отсутствие при этом выделений из носа не должно обмануть родителей. При заложенном носе у ребенка меняется тембр голоса, он начинает жаловаться на дискомфорт внутри носа, быстро устает.
У него начинают болеть десна верхней челюсти. Потом боль начинает распространяться в область ушей. Изо рта появляется неприятный запах, который не исчезает даже после чистки зубов. При проявлении этих признаков оптимальным решением является проведение рентгеноскопии пазух носа. На снимках четко выделяются в их области плотные непрозрачные пятна, и это верные объективные признаки развития гайморита.
Как и при множестве других воспалительных процессов, пути излечения гайморита могут быть как консервативными, так и хирургическими. При этом лечебная процедура непременно должна быть доведена до полного выздоровления, в противном случае весьма вероятны не только рецидивы заболевания, но и распространение воспалительного процесса на костные стенки пазух и даже на близлежащие отделы головного мозга. При медикаментозной форме лечения гайморит без насморка требует практически тех же медицинских препаратов, что и сопровождаемый выделениями.
Прежде всего, нужно определить природу заболевания, которая чаще всего бывает либо инфекционной, либо аллергической. Определить это точно в состоянии только квалифицированный специалист, поэтому обращение к врачу является строго обязательным. Самолечение может только усугубить болезнь. Вместе с антигистаминными или антибактериальными препаратами прописывают средства, стимулирующие процесс оттока гноя и снимающие отек слизистой оболочки гайморовых пазух. При повышенной температуре к ним добавляют жаропонижающие и болеутоляющие средства. Вместе с лекарственными препаратами применяются лечебные процедуры, из которых наиболее эффективным считается прогревание с помощью аппарата УВЧ.
Оперативное вмешательство назначается только в том случае, когда иные средства не дают желаемого эффекта. Обычно это происходит тогда, когда заболевание крайне запущено или его причиной является искривленная носовая перегородка. Основным видом хирургического вмешательства является прокол внешних стен гайморовых пазух с последующим отсасыванием накопившихся в них гнойных выделений. После этого полости промываются антисептическим раствором. Случается, что причиной заболевания становится запущенный кариес одного из зубов, чаще всего коренных. Тогда его удаление ликвидирует очаг инфекционного заражения и устранение последствий становится проще.
Излечить гайморит без насморка могут помочь и народные средства.
Оптимального эффекта может достичь сочетание таких средств с медикаментозным лечением.
Одним из наиболее действенных средств народной медицины при излечении недугов слизистых оболочек, в том числе в гайморовых пазухах, считается настой на растительном масле травы, именуемой “багульник”. Ежедневное закапывание трех капель в нос в течение дня оказывает очень положительное воздействие, снимая воспаление и отек.
Другим средством, которое сочетает в себе крайнюю простоту и высокую эффективность, является глиняный компресс. Комок сырой глины разминают в горячей воде до состояния теста для хлебобулочных изделий и накладывают на лицо в районе переносицы. Оно должно находиться там, медленно остывая, в течение примерно часа. Эффект от такого прогревания оказывается очень благотворным.
Еще одним проверенным народным средством, можно считать суточный водный настой сбора трав, состоящий из листьев мелиссы, лимонника и подорожника. Три капли такого настоя необходимо закапывать в нос трижды в течение дня. В результате успокаивается воспалительный процесс.
Всё правильно народ говорит,но если пазухи ЛОБНЫЕ,а не верхнечелюстные-бегом к лору!Рентген покажет всё.Близко мозг,и нет гарантии,что содержимое не пойдёт во внутрь!
p/sВидел такого коасавца с шурупом во лбу,а в шурупе дренажик,оч красиво смотрелось!
запросто
у одной моей пациентки так было
посетите лора
Lobnye pasuhi — eto sinusit, begi k wra4u, a to sabolit kak sleduet, wragu ne pozhelaju
Попробуйте соль Разогреть на сковороде, и мешочек тряпичный, или на худой конец в носок, и греть вечером желательно. Курс 10 дней. Очень советую!
Гайморит — это воспаление верхнечелюстных пазух, которые также именуются гайморовыми. Основная причина болезни — то, что закрывается отверстия, которое соединяет пазухи с полостью носа. Из-за этого нарушается естественный процесс очищения пазух, в них размножаются микробы, возникает отек слизистой оболочки. Сначала усиливается выделение слизи — начинается насморк, а затем происходит образование гноя. Длительно сохраняющийся отек слизистой оболочки носа обычно возникает из-за воспаления или аллергии. Если у человека долго сохраняется обычный насморк, скорее всего, у него рано или поздно при простуде разовьется и гайморит. Причиной гайморита может быть кариес зубов или любая другая патология со стороны зубов и челюстной системы. Особенно опасно, когда поражаются верхние зубы, корни которых находятся в непосредственной близости от стенки гайморовой пазухи.
А вот греть как раз и не нужно, так как если у тебя гнойный процесс, ты себе можешь такое нагреть!! ! И тем более причина боли еще не выяснена!! ! Сходи к лору, сделай снимок, а там уже видно будет!!
НЕ ВЗДУМАЙТЕ ничего греть. Идите к ЛОРу, посмотреть надо. Гайморит может быть и без насморка, и без головной боли. А еще у вас может быть обычная невралгия тройничного нерва. Вот для этого и нужно вам к ЛОРу обратиться.
биопарокс
ирс 119
промывать соленой водой
пить витамины
Большинство людей не считают насморк (ринит) серьезным заболеванием. Обычный недельный срок можно перенести без потерь. Не приходится лежать в постели. Можно подобрать удобное лечение и запастись достаточным количеством салфеток. Если долго не проходит насморк, за две недели изменяется общее состояние, страдает трудоспособность. Необходимо обратиться к врачу для уточнения причины ринита. Делать выводы будет специалист.
Наиболее частые причины, о которых следует подумать, если насморк длится месяц или два, связаны:
- с состоянием сосудов носа (вазомоторный насморк);
- с аллергическим воспалением;
- с осложнением обычного насморка синуситами (гайморитом или фронтитом).
Чаще всего причина вазомоторного ринита — в увлечении сосудосуживающими каплями и спреями. Если в инструкции по применению Нафтизина, Санорина, Галазолина пишется, что их не рекомендуется использовать для лечения дольше недели, то так и следует делать.
В этом случае наступает обратная реакция сосудов на раздражающие факторы: если ранее они сужались, то теперь расширяются, вызывают отечность и заложенность носа. Такой насморк еще называют «ложным», потому что он не вызван инфекционным возбудителем.
- запыленность и загазованность окружающей среды или рабочего помещения (в том числе нахождение в накуренной комнате);
- стрессовые ситуации;
- зависимость от погодных условий, перепадов атмосферного давления;
- злоупотребление алкоголем делает сосуды очень чувствительными;
- прием очень горячей или холодной пищи;
- гормональный фон (снижение функции щитовидной железы, климактерический период, беременность, прием гормональных контрацептивов).
Вазомоторный насморк наблюдается в пожилом возрасте, когда дольше месяца применяются различные комбинированные сердечно-сосудистые препараты для лечения перепадов артериального давления.
Диагноз «вазомоторный насморк» не вызывает сомнений:
- если из носа течет слизистое содержимое при смене температуры (вход в помещение с улицы или наоборот);
- если заложена половина носа, на той стороне, на которой лежит человек;
- если затруднение носового дыхания возникает при нервном напряжении;
- если с насморком связана бессонница и головная боль.
Лечение, когда долго не проходит насморк при вазомоторном рините, сводится к советам по прекращению использования сосудосуживающих капель, здоровому образу жизни, делать что-либо другое не рекомендуется. Ложный ринит может за два месяца вызвать появление полипов носа, способствует воспалению в гайморовых пазухах.
Возникает при реакции аллергена с иммунными клетками, происходящей на слизистой носа. Другое название — «Сенная лихорадка».
Причинами аллергии могут быть:
- лекарственные препараты;
- пищевые продукты;
- запахи пищи и цветов;
- пыльца растений;
- домашняя пыль;
- шерсть домашних животных.
Насморк проходит при разобщении с аллергеном. Симптомы появляются при контакте с аллергеном в виде обильного истечения слизи из двух носовых проходов, чихания, слезотечения. При связи с цветением определенных растений носит сезонный характер, проходит зимой. Аллерген поможет установить после специальных анализов врач иммунолог-аллерголог. Родителям стоит обратиться к этому специалисту, если у ребенка не проходит насморк в течении месяца.
Не леченный один или два месяца аллергический насморк у ребенка может стать причиной бронхиальной астмы. Это подтверждает, почему педиатры всегда очень серьезно относятся к детскому насморку.
Переход воспаления со слизистой носа на околоносовые пазухи (синусы) возникает, если возбудитель достаточно силен, иммунитет слаб. У взрослых иммунная система страдает от хронических заболеваний, нарушений в режиме питания, злоупотребления алкогольными напитками, курения, кариозных зубов. От перечисления возможных причин становится ясно что делать.
В детском организме иммунная система развивается постепенно, возможна наследственная недостаточность. Причиной синусита может стать затруднение дыхания при аденоидах носа, тонзиллите.
Из четырех возможных синуситов наиболее часто возникают два: синусит лобных пазух (фронтит) и верхнечелюстных гайморовых пазух (гайморит).
Симптомы связаны с локализацией пазух носа, острым или хроническим течением. Если насморк длится один или два месяца, острый синусит без лечения переходит в хронический процесс.
- Длительный насморк (более недели) с выделением слизисто-гнойного содержимого;
- боли с двух сторон в области лба, над глазами, в области скул и бровей;
- у детей часто боли отдают в ухо;
- усиление болей к вечеру и при наклоне головы вперед;
- повышение температуры тела;
- общая слабость;
- бессонница из-за отсутствия носового дыхания.
Если появились такие симптомы, следует немедленно обратиться к врачу, потребуется срочная противовоспалительная терапия, назначение антибиотиков, промывание пазух и носовых ходов, физиотерапевтическое лечение. Возможно проведение прокола гайморовых пазух, даже оперативное лечение.
Близость синусов к головному мозгу вызывает необходимость делать быстрые и конкретные шаги к выздоровлению, максимально использовать доступные способы лечения.
Народные методы лечения применяются длительно (два и более месяца), но дают хороший эффект, служат дополнением к лекарствам. Рекомендуется промывать носовые ходы морской солью, отварами трав (ромашки, календулы), луковым соком два или три раза в день. Отмечено отличное действие компрессов с отваром лаврового листа.
Что конкретно делать при длительном насморке порекомендует врач-отоларинголог после осмотра и обследования.
источник
Синусит – это название нескольких видов воспаления носовых пазух. Это заболевание опасно, ведь синусит, симптомы и лечение которого затрагивают разные органы – это осложнение в непосредственной близости от органов зрения, слуха и головного мозга. Может перерасти в менингит или принести другие опасные для жизни последствия.
Воспаление пазух носа встречается у 20% детей возрастом от 3 до 15 лет. Дифференциация и диагностика затруднена, так как насморк — главный симптом недуга, сопутствует массе вирусных и бактериальных инфекций. Он возникает у всех детей без исключения и встречается чаще, чем другие отклонения в здоровье детей.
Тем не менее, лечение синусита у детей в условиях современной медицины не представляет сложной задачи. Главное, чтобы родители знали о вероятности такого заболевания, могли выявить его признаки и своевременно обратиться за медицинской помощью.
Слюна и слизь человека обладают антисептическими свойствами. Когда у малыша режутся зубы, и во рту воспаление – организм включает защитную функцию, которая проявляется повышенным слюноотделением.
То же самое происходит с носовой полостью. Когда туда попадает инфекция, выделяется слизь, с помощью которой организм борется с заразой.
Однако не всегда ему это удается. Ряд факторов провоцирует воспалительный процесс в одной из четырех пар придаточных пазух, именуемых синусами.
- пониженный иммунитет;
- искривление носовой перегородки по любой из причин (патология, травма);
- тяжелые инфекционные заболевания;
- переохлаждение;
- предрасположенность к аллергическим реакциям;
В случае прогрессирования заражения носовой полости происходит:
- воспаление слизистой оболочки одной или нескольких пазух;
- ширина каналов сужается, проходимость уменьшается;
- застой слизи, нагноение;
- гнойные массы вместе с продуктами жизнедеятельности патогенных организмов попадают в кровь;
- происходит интоксикация организма;
Общие симптомы синусита у детей касаются самого носа:
- затяжной насморк – более двух недель;
- заложенность носа;
- гнусавый голос;
- затрудненное дыхание;
- потеря обоняния;
- боль в области носа, щек, лба, имеет суточный цикл.
Может наблюдаться один или несколько симптомов.
Помимо этого малыша беспокоят:
- слабость, ломота;
- повышение температуры до 38 градусов и выше;
- тошнота;
- плохой аппетит и сон;
У человека имеется четыре парных пазухи носа. В соответствии с ними, в зависимости от локализации, синусит классифицируют по месту возникновения, по характеру развития, по типу возбудителя.
Гайморит – локализация гайморовых пазух на внешней стороне лица, между верхней челюстью и глазами, по обе стороны от носа. Они отсутствуют у детей до 3 лет, а после этого возраста только начинают формироваться, этот процесс длится до 25 лет. Поэтому гайморит диагностируют у детей старше 3 лет.
Сфеноидит – нагноение в клиновидной пазухе, которая находится глубоко за носовой полостью.
Этмоидит – заболевание ячеек решетчатой кости, которая находится между фронтальным и клиновидным синусами. При скарлатине часто происходит заражение такого типа с поражением костных тканей. Заболевание часто сочетается с воспалением дополнительных пазух, каких именно – зависит от того, с какой стороны поражена решетчатая кость. Если с задней, то дополнительно страдает клиновидная пазуха (сфеноидит). Если с передней – могут воспалиться также лобный и гайморов синусы (гайморит и фронтит).
Фронтит – фронтальные пазухи находятся близко к поверхности, над носом между бровями. Они также начинают формироваться у детей после трех лет, поэтому у младенцев такой тип не встречается.
Гематогенный – через кровь. При этом очаг заражения может находиться в любом месте организма. При развитии патогенной флоры, нагноении и других опасных процессах, происходит выброс токсинов и инфекции в кровь, так она разносится по всему организму. Воспаление в синусах после заражения развивается самостоятельно и не зависит от лечения первичного очага.
Исключением являются случаи, когда в результате комплексной терапии, например, антибиотикотерапии, уничтожаются все патогенные организмы, а локальное купирование ринита устраняет закупорку носовых каналов.
Назальный, воздушно-капельный – распространенный способ заражения, характерен для вирусных инфекций и является осложнением классического ринита. Воспаление часто возникает из-за длительного нарушения носового дыхания. Родители стараются облегчить дыхание малышу и принуждают его часто продувать носовой проход, натирают его платком, промывают нос и т.д.
Без этого не обойтись при лечении насморка, но нанесение раздражения эпителию неизбежно. Когда симптомы начинают угасать, и слизь приобретает вязкую структуру, взрослые часто перестают промывать нос детям, а ведь именно в этот период закупорка каналов наиболее вероятна.
Одонтогенный — сравнительно редко встречающийся способ, имеет стоматологическую природу. Возможен из-за близости зубов верхней челюсти к гайморовым пазухам. После образования свища в полости зуба туда попадает пища, а вместе с ней микробы, происходит застой и воспаление, которое при длительном отсутствии лечения приводит к хроническому гаймориту.
Первичные заболевания: периодонтит, остеомиелит верхней челюсти, ретинированные зубы, травма челюсти при удалении зубов, нагноившаяся киста. Основным возбудителем заболевания служит кокковая инфекция: стафилококк и другие. Чаще всего из всех симптомов наблюдаются только затяжной насморк и заложенность носа, при острой форме наблюдаются головные боли, локальные боли в области пазух, зубов, щек.
Местное снятие симптомов не помогает. Устранить такой синусит можно только в стоматологии, при условии лечения либо удаления зуба или другого участка челюсти, ставшего источником проблемы.
Травматический – в результате повреждений в строении носовых перегородок и сужения проходов может возникнуть предрасположенность к синуситам. Тогда любое инфекционное заболевание, например ОРВИ, будет проходить тяжелее, и чревато осложнением в виде синусита.
Причиной неинфекционного вида заболевания может стать аллергический ринит. Обычно возбудители аллергии проникают воздушно-капельным путем и вызывают воспаление слизистых оболочек.
Другой причиной является травма или патология носовой полости, при которой перекрываются воздуховоды.
Делится на вирусный, бактериальный, грибковый и смешанный.
Острый характеризуется активным прогрессированием заболевания с ярко выраженной симптоматикой. Этот вид недуга проходит в течение трех месяцев, либо переходит в хронический при неправильном и несвоевременном лечении.
Хронический синусит характеризуется менее выраженными симптомами, например, температура находится в норме, однако нос пациента заложен, наблюдаются регулярные тупые боли в области синусов, слабость и утомляемость. При таком течении болезни наружного выделения слизи может вовсе не быть, выделения могут попадать в глотку по задней стенке гортани.
Болезнь характеризуется периодичностью нарастания симптоматики и её затухания. Продолжительность заболевания — более трех месяцев. Иногда синусит может давать о себе знать годами.
Обращать внимание и принимать меры следует в случаях:
- если насморк у малыша долго не проходит;
- постоянная или сменная заложенность одной или другой половины носа, обеих;
- если ребенок жалуется на боль в любой части головы;
- повышенная фото и аудио сенсорика (звукобоязнь, светобоязнь);
- боль усиливается при наклоне головы вперед;
- гнойные выделения из носа.
Воспалительный процесс, развивающийся в голове, приносит массу неприятных ощущений: жжение, распирание, боль, тяжесть. Это сказывается на поведении ребенка. Он проявляет беспокойство, нервозность, не может найти себе занятие, наблюдается слабость организма, сонливость – ребенок ищет позу и место, где ему станет лучше, закрывает лицо руками.
Диагностика включает в себя сбор анамнеза, анализ крови на выявление воспалительного процесса, осмотр отоларинголога и клинические методы: компьютерная томография, УЗИ, эндоскопия.
При помощи этих инструментальных методов определяют тип заболевания, локализацию, тяжесть, устанавливают связь с челюстными воспалениями, наличие гнойных масс, изменения тканей.
Для выявления источника при инфекционной форме, делают анализ крови на вирусологию, слизь на наличие бактериального или другого возбудителя болезни.
При подозрении на аллергию как источник заболевания, пациенту проводят иммунограмму, поочередно исключая вероятные возбудители. Либо просто исключают наиболее вероятные причины аллергии и наблюдают за интенсивностью проявления симптомов. После прекращения контакта с аллергеном симптомы заметно слабее проявляют себя.
Характерным признаком одонтогенного синусита является боль при пальпации передней стенки пазухи над верхней челюстью, зубная боль, отеки слизистой рта и асимметрия лица. Показанием к постановке такого диагноза служат разрушительные процессы во рту. Они возникают при отсутствии лечения или из-за инфицирования ран после медицинского вмешательства. Запущенная инфекция, развиваясь, может дойти до глаза.
Аллергическое воспаление часто имеет сезонный цикл, потому что основные аллергены растительного происхождения. Если гайморит регулярно возвращается осенью или весной, то вероятность этого вида недуга очень велика. Также стоит обратить внимание, что при контакте с аллергеном все симптомы усиливаются, особенностью является повышенная раздражительность слезных желез и приступы чихания, с помощью которого организм пытается избавиться от аллергена. Аллергический синусит не поддается стандартной терапии, а промывание носа физ раствором ухудшают положение.
Лечение синусита включает в себя ряд методик, вариативность сочетания которых зависит от характера, типа и стадии заболевания. Сюда входят:
- противовирусные препараты (при вирусной инфекции) – стимулируют организм для борьбы с вирусами;
- антибактериальная терапия (антибиотики) – при бактериальном заражении;
- сосудосуживающие капли – снижают количество выделяемой слизи, увеличивают проходимость каналов, облегчают носовое дыхание;
- ингаляции – способствуют разжижению слизи, снимают отек, ликвидируют закупорку пазух;
- промывание носа;
- противоаллегренные препараты;
- противовоспалительные средства;
- физ.процедуры;
- хирургическое вмешательство.
Нет смысла гадать, есть ли у ребенка синусит, или ему плохо по другой причине. Если малыш испытывает головные боли, или вы не можете длительное время сбить высокую температуру – пора вызывать врача.
Родители, должны сами изучать симптомы и лечение острого синусита у детей, чтобы суметь заметить признаки у ребенка и знать, как действовать в подобной ситуации. Но постановка точного диагноза и назначение терапии – это работа врача. Задача взрослых — дать доктору наиболее полную информацию о характере развития заболевания у малыша.
Какие лекарственные средства применять, определяет врач, но это не означает, что лечение должно проводиться строго в лечебном учреждении, допускается и терапия на дому при его лёгких и не запущенных формах. Следует помнить, что есть правила, которые следует соблюдать.
Больному показан строгий постельный режим. Во время лечения выход на улицу должен быть исключён полностью, зимой — из-за холодных температур, а летом — из-за пыли и опасности аллергической реакции на пыльцу растений.
Ребёнок должен принимать медикаменты строго по назначению врача, с соблюдением порядка, очерёдности и графика приёма, установленного доктором.
Достижению лучшего результата помогают ингаляции, их применяют в течение всего периода лечения, с применением растительных и лекарственных средств по назначению лечащего врача.
Помещение, где находится больной малыш, должно регулярно проветриваться, воздух — увлажнятся, а применение химических препаратов (дезодорантов, спреев) в качестве освежителей воздуха полностью исключено.
Хороший результат дают также ингаляции с солевыми растворами или муколитиками. Они равномерно увлажняют слизистую, снимают отек и воспаление, избавляют от слизистых выделений. Антибиотиками лечат бактериальный источник воспаления. При вирусном или грибковом заражении, при аллергическом синусите — эта терапия не помогает и даже вредит.
Как лечить синусит у ребенка, зависит от степени тяжести, но обязательно, как и при насморке, использовать сосудосуживающие капли. Из тех, что имеют самые высокие отзывы, в аптеке продают: Нок-спрей, Рино-стоп, Длянос, Нафтизин и другие. Они действуют по одному принципу:
- сужают сосуды на 5 – 6 часов, за счет чего прекращается выработка слизи;
- облегчают носовое дыхание;
- снимают отек слизистой;
- препятствуют развитию осложнений.
Избыток капель попадает в желудок больного, сужает поры и там. Это не опасно, если не злоупотреблять препаратом. Поэтому закапывают в нос по одной капле и используют их в пределах шести дней. Иначе возникнет привыкание и повредятся ткани.
Госпитализация показана при острой форме синусита с повышением температуры, грудничков отправляют в стационар при остром заболевании при любом диагнозе. Обязательна госпитализация при гнойном воспалении и потребности в хирургическом прокалывании.
Для борьбы с бактериальной инфекцией назначают препараты цефалоспоринов или пенициллинов. У детей, имеющих предрасположенность, эти препараты могут вызвать сильную аллергию. Перед терапией делают пробу на препарат.
Распространенной физиотерапевтической процедурой является «Кукушка». Прием заключается в силовом промывании носовых ходов при помощи аппарата. Пациента укладывают на спину, голову запрокидывают, чтобы он не задохнулся, в одну ноздрю вставляют трубку, через которую подаётся промывающий раствор, из второй его высасывают. Для достижения нужного результата больной должен постоянно повторять «ку-ку». Этим способом лечат детей старше 5 лет, так как малыши еще не умеют правильно себя вести. Процедура неприятная и легко напугает малыша, а стресс – не друг здоровью.
При необходимости срочно обеспечить выход экссудата из пазухи применяют хирургические метод прокалывания. К сожалению, для детей это чревато перерастанием заболевания в хроническую форму. Велик риск того, что при следующем заболевании насморк будет перерастать в рецидивирующий синусит. При этом консервативное лечение не будет иметь эффекта, и проколы пазухи станут для малыша регулярной процедурой.
Необходимо скрупулезно и тщательно следовать рекомендациям лечащего врача, чтобы не допустить тяжелой формы поражения гайморовых пазух, когда лекарственные средства становятся бессильными в борьбе с инфекцией и гноем, и приходится применять хирургическое вмешательство.
Дополнительно назначают промывку носа солевыми растворами, которые так же покупают в аптеке: физраствор, Аква-Марис, Ринолюкс. Они снимают отек и увлажняют поверхность слизистой.
Для снижения температуры (если она выше 38, и если заражение — не грибкового характера) используют препараты с содержанием Парацетамола или Ибупрофена. Названия препаратов: Колдрекс, Панадол.
Для разжижения слизи назначают муколитики, Амброксол, Холиксол, Амбробене, Лазолван. Перечисленные медикаменты включают одно действующее вещество. Выпускаются в форме сиропа, таблеток, и др. Для детей прописывают сироп или раствор для ингаляций.
Комплексное средство для лечения синусита — Синупрет. Он действует как противовирусное средство, снимает отек, разжижает мокроту и облегчают выведение.
При вирусной инфекции назначают иммунномоделирующие средства: Виферон, Интерферон.
При аллергическом синусите прописывают противоаллргенные средства и полную изоляцию от источника.
Помогает устранить отек слизистой и расширить проходимость носовых каналов, промывание носа настоями лечебных трав: ромашки, шалфея, эвкалипта. Для увеличения количества слизи и ее разжижения, закапывают сок алоэ или каланхоэ. Для стимулирования иммунной функции организма и нормализации температуры заваривают липовый чай.
Лечение народными средствами в домашних условиях требует согласования с лечащим врачом.
Носовая полость напрямую соединена каналами с ушами, поэтому при ринитах и синуситах, велика вероятность развития отита. Отит среднего уха – заболевание, которое сопровождается накоплением за барабанной перепонкой гноя, при несвоевременном лечении приводит к глухоте, к развитию менингита.
В опасной близости — головной мозг и глаза. Промедление с лечением синусита чревато слепотой и даже к смертью.
Осложнения синусита встречаются в 10% случаев. При обращении за помощью в медицинское учреждение на ранней стадии, прогноз положительный — без последствий.
- плановая вакцинация;
- стимуляция иммунитета: закаливание, свежий воздух, витамины;
- своевременное лечение заболеваний (зубов, аллергии, воспалений, травм);
- устранение искривления носовой перегородки.
Нет ничего важнее здоровья ребенка. Поэтому, если у вас появились подозрения, что малыш болен синуситом – немедленно обратитесь к врачу. Пусть лучше ваши подозрения окажутся напрасны, но если нет — ваше неравнодушие сохранит малышу жизнь и здоровье.
источник
 Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.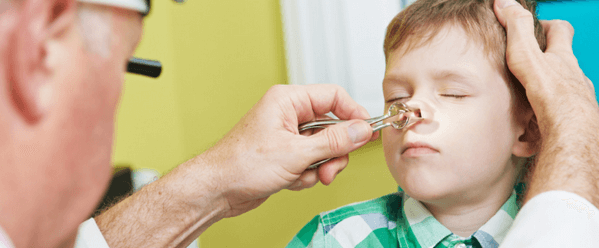
 Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.