Гнойный синусит — это протекающее в острой форме воспаление придаточных пазух носа с обязательным наличием в них гноя. Этот сборный респираторный недуг считается достаточно коварным, так как на первых этапах своего развития сходен по симптоматике с обыкновенной простудой.
Появление в околоносовых полостях гноя всегда происходит вследствие присоединения к патологическому процессу бактериальной инфекции. Сам по себе синусит гнойной природы одномоментно развиться не может.
Возникновение бактериальной инфекции
Для развития такого патологического состояния, недуг должен пройти несколько этапов:
- появление на внутренней поверхности околоносовых синусов повышенного количества серозного экссудата;
- постепенное его преобразование в слизь;
- появление на поверхности слизистых скоплений бактериальной микрофлоры;
- переработка болезнетворными бактериями слизи в гной, приводящая к развитию гнойной формы недуга.
В норме у любого человека в околоносовых пазухах находится определённое количество полезной и условно-патогенной микрофлоры, которая попадает с вдыхаемым воздухом. Для здорового человека нарушения в их соотношении в пользу болезнетворных микроорганизмов совершенно безопасно, так как иммунные механизмы быстро справляются с ними и предотвращают дальнейшее размножение. Исходя из этого, выявляется ещё одна особенность возникновения гнойной формы недуга – появление в жизни человека одного из многочисленных факторов риска, предрасполагающих к образованию в околоносовых пазухах нагноений.
Основное место в классификации этой разновидности болезни занимает место её локализации. По этому признаку идёт градация на такие заболевания, характеризующиеся поражением околоносовых пазух, как гайморит (верхнечелюстные), фронтит (лобные), этмоидит (решётчатый лабиринт) и сфеноидит (клиновидная кость). В любом из этих околоносовых отделов достаточно легко может развиться острый гнойный синусит, характеризующийся коротким сроком протекания. Негативная симптоматика присутствует у заболевшего человека от нескольких недель до 1,5-2 месяцев, а в случае проведения адекватного терапевтического курса, полностью пропадает.
В гнойную форму может перейти исключительно бактериальный синусит. Связано это с возможностью бактерий провоцировать в слизистых скоплениях загнивания. Активное разложение такого органического компонента, как слизь, имеет прямую связь с повышенным содержанием в воздухоносных камерах кислорода, являющегося катализатором процесса гниения.
Существуют следующие виды острого гнойного синусита бактериального характера:
- Полисинусит. В патологический процесс, протекающий с появлением в воздухоносных полостях гнойного экссудата, вовлекается только одна пазуха.
- Моносинусит. Для этой формы заболевания характерно поражение сразу нескольких пазух.
- Пансинусит распространяется на все без исключения воздушные полости.
- Гемисинусит. В этом случае происходит одностороннее, развивающееся справа или слева, гнойное поражение синусов.
Такая же разновидность недуга, как вирусный синусит, может перейти в гнойную форму только в том случае, когда к патологическому содержимому назальных пазух присоединится бактериальная микрофлора. Именно она способна спровоцировать процесс загнивания слизистого экссудата.
Отдельно следует сказать про гнойный хронический синусит, так как пациенты часто интересуются возможностью развития такой формы болезни. Ведущие отоларингологи отмечают, что, по сути, такого заболевания не существует. Сам по себе патологический процесс, поразивший носовые пазухи, может достаточно легко хронизоваться и возобновлять свои негативные проявления несколько раз в год. Но не все обострения болезни будут протекать с образованием в воздухоносных полостях гнойного экссудата. Скопление в них гноя возможно только при появлении влияния на организм определённых факторов риска.
Основными факторами риска развития синусита является поражение эпителиальных тканей вирусами, не исключена и возможность присоединения бактериальных инфекций. В остальных случаях болезнетворные микроорганизмы, попадая на слизистые оболочки, провоцируют острый бактериальный синусит. Существуют и другие причины синусита, среди них выделяют следующие патологии и изменения.
Базовые причины гнойного синусита следующие:
- аденоиды, полипы и пульпит (воспаление примыкающего к любому из верхних зубов сосудисто-нервного пучка);
- грибковые инфекции, поражающие непосредственно назальную полость;
- врождённая или приобретённая деформация перегородки носа;
- попадание в носовые ходы инородных предметов;
- аллергические риниты, ОРЗ, ОРВИ;
- бронхиальная астма;
- переохлаждение;
- снижение работы иммунной системы;
- травмы физического или химического плана;
- генетическое влияние.
Важно! Специалистами отмечается тот фактор, что даже при затяжных респираторных инфекциях вирусного характера и спровоцированных ими изменениях в слизистой носовых пазух, синусит гнойного характера развивается далеко не всегда. Чаще всего предрасположены к возникновению этой патологии те люди, у которых имеется генетическая предрасположенность к такой форме недуга или по каким-либо причинам произошло резкое ослабление иммунитета.
Любая форма респираторной патологии, поражающей околоносовые пазухи, приносит человеку неприятные ощущения. Их характер свидетельствует о развитии определённой разновидности недуга и учитывается отоларингологами при проведении диагностических исследований в первую очередь. Основные симптомы гнойного синусита, хотя и сходны с катаральной (простой) формой болезни, имеют один отличительный признак – выделения из носа приобретают тёмные, свойственные гною, оттенки и более плотную структуру.
Основные же признаки, которые сопровождают острый синусит любого типа, как гнойный, так и катаральный, бывают следующие:
- частичная или полная заложенность носа;
- появление в зоне подвергнувшейся поражению гайморовой пазухи гиперемии (покраснения) и болезненности, возникающей при пальпации;
- острая, усиливающаяся при любом движении, головная боль;
- повышение температуры тела до критических отметок;
- выраженные проявления интоксикации и общая слабость.
Существует несколько этапов развития болезни, которые отличаются по характеризующим их симптоматическим проявлениям. Для того, чтобы не допустить возникновения угрожающих жизни последствий патологического состояния, необходимо знать, как именно оно может проявляться на каждом этапе своего развития.
Отоларингологи выделяют следующие степени тяжести гнойного синусита:
- Лёгкая (начало процесса гниения). Температура тела постоянно, без видимых на то причин, держится на субфебрильном уровне, то есть не превышает 37,5°С. Общее состояние человека при этом удовлетворительное, из носа выделяется небольшое количество слизистого экссудата, в котором присутствуют плотные включения болотного или коричневатого оттенка. Головные боли носят ненавязчивый характер и не нарушают качества жизни.
- Среднетяжелая (гнойный процесс начинает активно развиваться). Температура поднимается выше 38°С, при надавливании появляются выраженные болевые ощущения лицевого кожного и мышечного покровов, находящихся в непосредственной близости от поражённой пазухи. Также присутствуют головные боли, усиливающиеся при движении, а общее самочувствие ухудшается.
- Тяжелая (в подвергнувшейся поражению воздухоносной полости отмечается скопление большого количества гноя). Температура поднимается выше 38,5°С, и может достигать критических отметок. Головные боли приобретают ярко выраженный характер и могут значительно усиливаться даже при несильном кашле. Носовое дыхание полностью отсутствует и у больного человека отмечается полная потеря аппетита и работоспособности.
Протекающий в лёгкой, хорошо поддающейся терапии, форме гнойный синусит имеет слабо выраженные симптомы, поэтому на этой стадии выявить заболевание самостоятельно невозможно. Только специалист может определить появление в носовых пазухах гнойного процесса. Но для этого необходимо провести комплекс диагностических процедур. Именно поэтому появление даже лёгкой заложенности носа нельзя оставлять без внимания. Любое респираторное негативное проявление должно вызывать у человека тревогу и побуждать его обращаться за немедленной консультацией к отоларингологу.
Для того, чтобы наиболее точно определить, что пациент подвергся развитию именно этой формы патологии, необходимо проведение определённых диагностических мероприятий. Наибольшую результативность диагностика гнойного синусита даёт в том случае, когда специалист исследует образец назального экссудата. Для этого применяется процедура лечебной пункции (из носовой пазухи откачивается её содержимое). Благодаря такой процедуре врачи не только выявляют гнойный характер патологического состояния, но и проводят первое, в большинстве случаев самое эффективное, воздействие.
Польза такой пункции заключается в том, что с её помощью поражённая околоносовая пазуха освобождается от заполняющего её содержимого и обрабатывается антисептическим раствором.
Также для установления точного диагноза используются следующие мероприятия:
- Эндоскопия назальной полости. Даёт врачу возможность визуально оценить произошедшие в ней изменения.
- УЗИ гайморовых пазух. Позволяет оценить толщину их эпителиального слоя и наличие в них гнойного содержимого.
- Рентгенография воздухоносных полостей. Необходима для выявления пневматизации (свободного воздушного пространства) и общего количества находящегося в пазухе гноя.
- Компьютерная томография. Самый информативный способ определения характера и распространённости поражения.
Также в диагностических целях проводятся лабораторные исследования мочи и крови. Их результаты позволяют выявить степень тяжести протекающего в верхних дыхательных путях воспалительного процесса.
При появлении тревожной симптоматики, свидетельствующей о появлении в околоносовых пазухах гнойного содержимого, необходимо в экстренном порядке обратиться к доктору. Лечение гнойного синусита является исключительно его прерогативой. Основная медикаментозная терапия при этом заболевании заключается в проведении антибактериального курса лечения.
Сведения о том, какие именно антибиотики при гнойном синусите помогают лучше всего, можно посмотреть в таблице:
| ГРУППА ПРЕПАРАТОВ | ОКАЗЫВАЕМОЕ ДЕЙСТВИЕ | ПРЕПАРАТ ВЫБОРА |
| Пенициллины | Широкий спектр действия, заключающийся в разрушении стенок патогенных микроорганизмов, приводящий к их гибели. Компоненты этой группы препаратов способны проникать глубоко в клетки. | Азлоциллин, Ампициллин, Амоксициллин |
| Макролиды | Благодаря этим лекарственным средствам происходит блокировка структуры вырабатывающих у бактерий белки, что купирует их способность к размножению. | Азитромицин, Кларитромицин |
| Цефалоспорины | Схожи по действию с пенициллинами, но могут уничтожать те виды бактериальной флоры, на которые пенициллиновый ряд лекарств не оказывает воздействия. | Цефуроксим, Цефазолин |
Помимо антибактериальной терапии в терапевтические мероприятия в обязательном порядке включают применение местных лекарственных препаратов, оказывающих различное воздействие на поражённую область.
Предпочтение специалисты отдают следующим симптоматическим средствам:
- сосудосуживающие капли. При гнойном синусите они не только устраняют заложенность, но и улучшают отток слизисто-гнойных выделений. Препаратами выбора при этой патологии считаются Ксилометазолин, Нафтизин и Називин;
- противовоспалительные. Эффективно устраняют с эпителия носа любые проявления воспаления. Для этой цели обычно используют Протаргол;
- муколитики. Хорошо разжижают слизисто-гнойное содержимое околоносовых синусов, что улучшает его отток и облегчает дыхание. Чаще всего специалисты назначают Ацетилцистеин.
Важно! Лечение гнойной формы синуситов ни в коем случае не следует игнорировать или откладывать. Постоянно прогрессирующая болезнь не только значительно ухудшает качество жизни, но и провоцирует развитие опасных осложнений, справиться с которыми только лишь при помощи медикаментозной терапии не представляется возможным. Патологический процесс, в случае отсутствия адекватного лечения, легко может распространиться на мышечные и костные структуры головы.
Больше всего внимания лечебным мероприятиям специалисты уделяют в том случае, когда лор заболевания диагностируются у маленьких пациентов. Особенно актуальной для детских отоларингологов является гнойный синусит. Лечение его у малышей проводится по тому же принципу, как и у взрослых, с одной лишь разницей – ограничением в выборе препаратов. Связано это с беззащитностью детских организмов перед воздействием многих лекарственных средств, способных вызвать у маленького ребёнка явные побочные эффекты. Именно поэтому антибиотики при гнойном синусите, выявленном у маленького пациента, назначаются с большой осторожностью.
Специалисты перед определением дозы препарата в обязательном порядке выявляют все физиологические особенности маленького пациента, штамм поразившей его бактерии, а также степень её патологического воздействия на организм. Исходя из этих сведений, лечащий врач сможет подобрать наиболее эффективный в каждом конкретном случае препарат. Как правило, лечебные мероприятия начинаются с Ампициллина и Аугментина, которые имеют широкий спектр действия.
Также допустимыми для малышей считаются макролиды:
- Сумамед и Азитромицин. Но после этих препаратов в обязательном порядке следует восстановить у ребёнка микрофлору кишечника при помощи пробиотиков.
- Одновременно с антибактериальной терапией проводится местное симптоматическое лечение следующими группами назальных препаратов:
- Сосудосуживающие. Такие капли при гнойном синусите способствуют скорейшему восстановлению носового дыхания ребёночка. Лучший эффект в детской практике показывают Тизин Ксило, Санорин и Отривин.
- Антисептические. Их действие заключается в обеззараживании назальной полости. Для этой цели детям назначают Протаргол или Эктерицид.
Для скорейшего выздоровления основное лечение всегда дополняют немедикаментозным. Заключается оно в обязательных физиопроцедурах, к которым относят ингаляции и электрофорез на основе настоев и отваров из определённых фитосборов.
Каким бы эффективным не был комплексный терапевтический курс, направленный на избавление пациента от этой патологии, он не всегда может помочь. В сильно запущенных случаях устранить негативную симптоматику и купировать проявления болезни без оперативного вмешательства не представляется возможным.
Хирургическое лечение гнойного синусита в современной отоларингической практике проводят с помощью следующих оперативных методик:
- Пункции. Данная операция предусматривает прокол повреждённой гнойным процессом назальной полости, что позволяет быстро вывести из неё гнойные накопления, а затем промыть антисептическим средством.
- Эндоскопическая операция. Малоинвазивный, бескровный и практически безболезненный метод оперативного вмешательства. Проводится в амбулаторных условиях при помощи специального прибора, эндоскопа, через который вводят в назальную полость скальпель или луч лазера. Все манипуляции ими выполняются под местной анестезией.
- Традиционный радикальный способ (операция Колдуэлла-Люка). Применяется только при крайней необходимости, при развитии одного из тяжёлых осложнений патологического состояния, характеризуемого появлением в эпителиальных тканях назальной полости необратимых изменений. Во время такого хирургического вмешательства проводится резекция хрящевых структур и продалбливание специальным долотом или бормашиной кости, непосредственно в которой находится поражённая полость.
Радикальная операция в наше время применяется в редких случаях. В основном в клинической практике применяются малоинвазивные методы вмешательства. Основными их плюсами является малая травматичность и высокая эффективность. С помощью таких операций квалифицированные специалисты могут достаточно быстро удалить из околоносовой воздушной полости гнойный секрет. Это позволяет в кратчайшие соки добиться значительного улучшения состояния пациента.
Народная медицина при гнойной разновидности синуситов применяется только в роли поддерживающей терапии, усиливающей действие медикаментозных препаратов. К выбору проверенных веками рецептов следует подходить с осторожностью, так как некоторые из них при наличии в околоносовых пазухах гноя могут ухудшить состояние больного.
При гнойной форме заболевания категорически противопоказаны любые процедуры, заключающиеся в непосредственном нагреве назальных пазух. То есть в терапевтических целях нельзя применять ни паровые ингаляции, ни тёплые компрессы. Также не рекомендуется греть ноги.
Допустимое лечение гнойного синусита в домашних условиях приведено в таблице:
| МЕТОД ВОЗДЕЙСТВИЯ | ОКАЗЫВАЕМЫЙ ЭФФЕКТ | РЕЦЕПТ |
| — разжижает гнойный экссудат, что способствует его быстрому выведению; — обеззараживает эпителиальные ткани пазух и лабиринтов носа | Свежеотжатый сок чёрной редьки и столетника, мёд. Данные ингредиенты смешивают в пропорции 2:1:1, и дважды в день закапывают в нос по 2 капели в каждую ноздрю. | |
| Сок каланхоэ. Листья домашнего лекаря перед получением целебной жидкости неделю выдерживают в холодильнике. Вливание проводится раз в день (лучше вечером) по 3 капли в каждый носовой проход. | ||
| Очищение носовых ходов и воздушных полостей от скопившегося в них гноя. | Солевой раствор. 2-3 г поваренной соли разводят в 250 мл холодной кипячёной воды. Можно заменить аптечным физраствором. | |
| Отвары трав. Стандартным рецептом является средство, приготовленное из зверобоя, чистотела, ромашки или шалфея. Столовую ложку выбранной травы заливают стаканом кипятка и настаивают в течение получаса. |
Лечение гнойного синусита народными методами должно быть направлено исключительно на очищение носа от слизисто-гнойного экссудата и уменьшение отёчности эпителиальных тканей. Все остальные терапевтические процедуры проводятся только с помощью назначенных специалистом традиционных медикаментозных средств.
Основная опасность этого заключается в том, что при неправильном или поздно начатом лечении могут возникнуть следующие неприятные последствия гнойного синусита:
- распространение воспалительного процесса постоянно прогрессирует, что приводит к поражению верхних дыхательных путей и мягких тканей лица;
- могут возникнуть гнойные осложнения глазных орбит и ушей, способные привести к потере слуха или зрения;
- развитие внутричерепных гнойных патологий – менингитов, абсцессов или энцифалита.
Все эти осложнения гнойного синусита очень опасны и в тяжёлых случаях могут привести к заражению крови, а также закончиться для человека инвалидностью или летальным исходом. Чтобы не допустить этого, отоларингологи рекомендуют своим пациентам постоянно выполнять профилактические мероприятия, способные оградить от опасной патологии.
Предупредить развитие такой формы недуга можно лишь при соблюдении определённых правил. В первую очередь они касаются недопущения возникновения, или, в случае невозможности этого, правильное лечение заболеваний, способных спровоцировать развитие в околоносовых воздушных полостях процесса воспаления.
Также профилактика гнойного синусита предусматривает следующее:
- предотвращение воздействия на организм опасных аллергенов;
- регулярное санирование ротовой полости;
- ведение здорового образа жизни и укрепление иммунитета;
- избегание переохлаждений и сквозняков;
- полный отказ от вредных привычек, в частности курения.
При соблюдении этих несложных правил такому серьёзному противнику, как гнойный синусит, не останется никаких шансов. Единственное, чего не стоит делать в случае возникновения заболевания, это заниматься самолечением. Всю заботу о своём здоровье необходимо доверить профессионалам.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Спасибо! Скоро мы исправим ошибку.
Гнойный синусит – достаточно грозный противник, с которым не стоит бороться в одиночку. Он опасен множественными осложнениями, а в некоторых особо запущенных случаях может привести к летальному исходу. Поэтому при первых же симптомах болезни незамедлительно обращайтесь к врачу. Только он способен выявить причину вашего плохого самочувствия и подобрать оптимальный реабилитационный курс.
Антибиотики показаны при синуситах с подозрением на их бактериальную природу, включая синусит тяжёлой степени, или включающий лобные, этмоидальные и клиновидную пазухи, из-за большего риска осложнений при данных локализациях
источник
Гнойные выделения представляют собой вязкую желто-зеленую массу с неприятным гнилостным запахом. Эвакуация патологического секрета из носовых ходов свидетельствует о бактериальном воспалении носовой полости или придаточных пазух. Отсутствие своевременной медицинской помощи может стать причиной развития опасных для жизни заболеваний. Почему течет гной из носа и как устранить неприятные симптомы?
Содержание статьи
Появление гнойного экссудата связано с размножением в слизистой носовой полости болезнетворных бактерий. Вязкие желто-зеленые выделения состоят из дегенерированных (вырожденных) лейкоцитов, микробов и продуктов распада мягких тканей. Бактериальное воспаление опасно тем, что со временем в патологические процессы вовлекаются не только слизистые оболочки ЛОР-органов, но и костные ткани. Неадекватное лечение бактериального воспаления чревато развитием остеомиелита, менингита и абсцессов в черепной коробке.
Гнойные процессы в носу могут быть спровоцированы респираторными и стоматологическими заболеваниями, аллергическими реакциями и травмами. Нарушение функций носоглотки приводит к снижению местного иммунитета. Это в свою очередь стимулирует процесс размножения условно-патогенных микроорганизмов в слизистой респираторного тракта. К наиболее вероятным причинам образования гноя в придаточных пазухах и полости носа относятся:
Синусит (риносинусит) — воспаление слизистых оболочек одной или нескольких околоносовых пазух. Чаще всего болезнь развивается на фоне гриппа, аллергии, вялотекущего насморка и травм носовой перегородки. В зависимости от места локализации очагов поражения, выделяют следующие виды синуситов:
- гайморит (максиллит) — воспаление парных верхнечелюстных околоносовых пазух, которые расположены с правой и с левой стороны от носовой перегородки;
- сфеноидит — воспаление клиновидной околоносовой пазухи, которая расположена в основании черепа; редкое заболевание, неадекватное лечение которого чревато поражением зрительного нерва, гипофиза и сонных артерий;
- этмоидит — острое или вялотекущее воспаление решетчатого лабиринта, который находится в черепе у самого основания носа;
- фронтит — воспаление одной или двух лобных пазух, которые располагаются в толще черепа на уровне надбровных дуг.
Недомогание, головные боли, гнойные выделения из носа и повышенная температура — основные симптомы развития синусита.
Характер болей зависит от того, в каком именно месте локализуется гнойное воспаление. При пальпации зон поражения дискомфорт усиливается (гайморит — щеки, фронтит — надбровья).
Назальный полип — доброкачественная опухоль, которая представляет собой разрастание слизистой оболочки. Зачастую опухоли локализуются в решетчатом лабиринте или верхнечелюстных (гайморовых) пазухах. Симптомами возникновения полипов в носовой полости являются:
- заложенность носа;
- головные боли;
- снижение обоняния;
- затрудненное носовое дыхание.
Полипы, образующиеся в решетчатом лабиринте, могут спровоцировать развитие неаллергической астмы.
Причины появления доброкачественных опухолей в носоглотке до конца не изучены. Однако в большинстве случаев их обнаруживают у людей, страдающих аллергическим ринитом. Полипы закупоривают устье придаточных пазух, что препятствует оттоку слизи. Со временем это приводит к воспалению мягких тканей, вследствие чего из носового канала начинает эвакуироваться гной.
Респираторные заболевания — наиболее вероятная причина возникновения гнойного воспаления в носовой полости. Проникновение любой инфекции в дыхательные пути приводит к снижению иммунитета, что дает «зеленый свет» для развития микробов в слизистых оболочках носоглотки. Если в носу появился желто-зеленый экссудат и неприятный гнилостный запах, причиной тому могли стать:
- бактериальный ринит;
- гнойный фарингит;
- фолликулярная ангина;
- ОРВИ;
- дифтерия.
Лечение основного заболевания и побочных проявлений воспаления в носоглотке позволяет устранить неприятные симптомы без каких-либо последствий. При этом следует помнить, что несвоевременное уничтожение возбудителей болезни чревато распространением инфекции и ухудшением самочувствия больного.
Искривления носовой перегородки, спровоцированные травмами, затрудняют отток вязкого секрета из околоносовых пазух. В связи с этим существенно повышается вероятность образования очагов воспаления в мягких тканях. Дело в том, что носовая слизь является подходящим субстратом для размножения болезнетворных микробов, которые и способствуют образованию гноя в носу.
К основным симптомам, указывающим на деформацию носовой перегородки, относятся:
- хронический насморк;
- головные боли;
- храп;
- снижение обоняния;
- сухость в слизистой носа.
Травмы носовой перегородки могут стать причиной развития тонзиллита, синусита и вазомоторного насморка. Если воспаление было спровоцировано разрушением костно-хрящевых структур в носовой полости, лечение будет заключаться в проведении септопластики или ринопластики. Целью хирургической операции является восстановление носового дыхания и правильной формы носовой перегородки.

Лечение гнойного воспаления заключается в применении нескольких терапевтических методик:
- медикаментозная — позволяет уничтожить возбудителей инфекции и купировать воспаление в органах дыхания;
- физиотерапевтическая — способствует очищению носовой полости от гнойного экссудата и болезнетворных организмов;
- хирургическая — используется при неэффективности консервативных методов лечения синуситов и бактериального ринита.
Не рекомендуется использовать обезболивающие препараты до обращения к врачу, т.к. их прием может повлиять на симптоматическую картину и тем самым затруднить постановку диагноза.
Чтобы из носа перестали идти гнойные выделения, прежде всего, необходимо нейтрализовать инфекцию непосредственно в очагах воспаления. Для этих целей рекомендуется использовать антибиотики и системные сульфаниламиды. Устранить симптомы респираторного заболевания помогут лекарства симптоматического действия — противоотечные, анальгезирующие, жаропонижающие и т.д.
Лечить гнойное воспаление необходимо с помощью препаратов системного и местного действия. Первые используются для уничтожения инфекции во всем организме, а вторые — непосредственно в очагах поражения. Если у больного течет гной из носовых проходов, в схему лечения включают следующие лекарства:
| Тип лекарства | Принцип действия | Наименование |
|---|---|---|
| Системные препараты | ||
| антибиотики | уничтожают болезнетворные микробы и препятствуют образованию гноя в носу | «Эритромицин»,«Цефуроксим», «Флемоксин» |
| сульфаниламиды | препятствуют размножению бактерий и повышают специфический иммунитет | «Сульфадимезин», «Сульфазин», «Сульфакарбамид» |
| антимикотики (противогрибковые) | разрушают клетки плесневых и дрожжеподобных грибков, а также угнетают активность некоторых бактерий | «Нистатин», «Микогептин», «Леворин» |
| Местные препараты | ||
| антибактериальные назальные капли | уничтожают микробную флору непосредственно в носовой полости | «Полидекса», «Биопарокс», «Изофра» |
| сосудосуживающие назальные средства | уменьшают отечность слизистых, что способствует оттоку гноя из придаточных пазух | «Нокспрей», «Тизин», «Нафтизин» |
| антисептические назальные капли | угнетают активность микробов и грибков в носовой полости | «Колларгол», «Протаргол» |
| Симптоматические препараты | ||
| муколитики | уменьшают вязкость гнойного экссудата, что способствует его эвакуации из носоглотки | «Солвин», «Ринофлуимуцил», «Муколван» |
| анальгетики | уменьшают чувствительность болевых рецепторов, за счет чего устраняется дискомфорт в носу и околоносовых пазухах | «Аспирин», «Нимесулид», «Анальгин» |
| жаропонижающие средства | нормализуют температуру тела и препятствуют обезвоживанию организма | «Парацетамол», «Нурофен», «Найз» |
Чтобы ускорить выздоровление, рекомендуется промывать носовую полость растворами на основе морской соли не менее 3 раз в сутки.
Если из носа идут желто-зеленые выделения с неприятным запахом, в 98% случаев это свидетельствует о бактериальном или грибковом воспалении носоглотки. Причиной возникновения неприятного симптома может стать синусит, травмы носовой перегородки, респираторные и стоматологические заболевания, а также доброкачественные опухоли в полости носа.
Лечение гнойного воспаления заключается в приеме препаратов антибактериального или противогрибкового действия. Системные лекарства быстро уничтожают инфекцию, что способствует регрессу воспаления в дыхательных путях. Облегчить течение болезни можно посредством приема медикаментов симптоматического действия, к которым относятся анальгетики, сосудосуживающие назальные капли, жаропонижающие средства (антипиретики), антисептические растворы и т.д.
источник
Выделения из носа — симптом целого ряда патологий: от банальной простуды или аллергии до хронического гнойного гайморита или опухоли носа. У здоровых людей выделения из носа отсутствуют. Слизистая оболочка носовой полости продуцирует определенное количество секрета, который обладает бактерицидным и увлажняющим действием, уничтожает микробы и выводит их наружу.
Отделяемое носа содержит факторы иммунитета, защищающие организм от патогенных биологических агентов и их токсинов.
Выделения из носа представляют собой ответную реакцию организма на внешнее воздействие – переохлаждение, инфицирование или проникновение аллергена.
Избыточное жидкостное содержимое – экссудат или транссудат образуются в носу при развитии патологии. Экссудатом называется жидкость, образующаяся при воспалительных заболеваниях. Транссудат образуется вследствие отечности.

По характеру отделяемое бывает:
- Серозным — водянистая жидкость вирусного или аллергического происхождения.
- Гнойным — зеленовато-желтые выделения, являющиеся симптомом бактериальной инфекции.
- Кровянистым – выделения с прожилками крови, указывающие на травму носа или головы, повышение кровяного давления или дистрофию слизистой на фоне вирусной инфекции.
Выделения из носа воспалительного характера образуются при рините, синусите, назофарингите, аденоидах.
- Острые респираторные вирусные инфекции характеризуются появлением обильных, жидких, прозрачных выделений . При вторичном бактериальном инфицировании они становятся гнойными, густыми, мутными, серого или желтовато-зеленоватого цвета.
- Инфекционный ринит проявляется оттоком отделяемого из носовой полости через ноздри, чиханием, зудом, неприятным запахом изо рта и болезненными ощущениями в носу.
- Для синуситов характерен выход содержимого через глотку, что приводит к ее инфицированию и развитию фарингита. У больных появляется осиплость голоса, боль и першение в горле.
- Малые объекты, попадая в нос, вызывают реактивное воспаление. При этом выделения из носа сначала имеют слизистый характер, а затем становятся серозно-гнойными с неприятным запахом.
- Слизь, постоянно вытекающая из носа — возможный признак опухоли.
- Если насморк сопровождается заложенностью носа и потерей обоняния, можно заподозрить назальные полипы.
- Цереброспинальная ринорея — истекание спинномозговой жидкости из носа. При этом выделения обильные, водянистые, с примесями.
- Белые выделения из носа указывают на развившийся кандидоз.
- Результатом травмы носа часто становятся кровавые выделения, отек и боль в носу и окружающих тканях. При переломах заметна деформация носа или всего лица.
- Острый ринит проявляется чиханием, сухостью, зудом и жжением в носу, саднением в горле. Состояние больных при этом остается удовлетворительным. На следующий день появляются обильные, слизистые выделения из носа, которые со временем становятся гнойными и умеренными. Острый ринит часто сопровождается выделением не только слизи из носа, но и крови, часто со сгустками. Воспаленные мелкие сосуды слизистой оболочки легко повреждаются, что приводит к развитию носового кровотечения. Выздоровление наступает через десять дней. Если заболевание своевременно не начать лечить, может развиться гайморит или фронтит.
- Симптомами вазомоторного ринита являются: чихание, заложенность носа, обильные слизистые выделения из носа. Больные часто не могут дышать самостоятельно, без использования сосудосуживающих капель. Отделяемое из носа жидкое, водянистое. Причинами развития вазомоторного ринита являются резкие перепады давления, переохлаждение, стресс. Затяжной насморк проявляется выделениями коричневого цвета, которые содержат засохший гной и корки.
- Для аллергического ринита характерно появление водянистых выделений из обеих половин носа, постоянное, часто приступообразное чихание, слезотечение, сопение, жжение и сильный зуд в носу, а также зуд глотки и неба. Специалисты обращают внимание и на прочие признаки аллергии — зуд кожи и сыпь, отсутствие температуры.
У ребенка выделения из носа доставляют массу проблем и хлопот взрослым. Дети становятся неспокойными, капризными, плохо спят, отказываются от еды.
Желтые, гнойные выделения из носа — признак воспаления придаточных пазух носа, чаще всего гайморита. Заболевание является осложнением ОРВИ и возникает в результате присоединения бактериальной инфекции. Гайморит проявляется обильными гнойными, желто-зелеными выделениями из носа и интенсивной болью в проекции пазух, усиливающийся при наклоне головы вниз. Среди неспецифических симптомов патологии выделяют кашель, заложенность носа, головную боль, лихорадку. Больные жалуются на признаки интоксикации: ноющую головную боль, усталость, недомогание, повышенную утомляемость, слабость, снижение аппетита, нарушение сна. Щека и глаз на стороне поражения отекают.
Озена — зловонный насморк. Это хроническая патология, при которой атрофируются структуры носа. Этиология озены до конца не изучена. Существует несколько теорий происхождения заболевания — генетическая, анатомическая, физиологическая, инфекционная, нейрогенная, эндокринная. Клиническими признаками озены являются: вязкое отделяемое из носа с гнилостным запахом, большое количество корок в носу, нарушение обоняния. Больные озеной имеют характерный внешний вид: у них недоразвит лицевой череп, утолщены губы, расширены ноздри и носовые ходы. Заболевание мешает человеку нормально жить, общаться с окружающими. Больные замыкаются в себе и ограничивают свои контакты. Нередко дело доходит до депрессии.
Сухость в носу — проблема, доставляющая не меньше хлопот, чем выделения из носа. Это признак редкого аутоиммунного заболевания, поражающего железы, которые продуцируют носовую слизь. Сухая носовая слизь представляет собой корочки, от которых довольно сложно избавиться. Слизистая оболочка носа синтезирует вязкое вещество, которое блокирует и удаляет грязь.
Чтобы облегчить состояние больных, ЛОР-врачи рекомендуют использовать капли в нос. Перед их применением следует очистить носовую полость и промыть ее солевым раствором – «Аквалором», «Аквамарисом», «Долфином». Только после проведения очищающих процедур можно применять лекарство.
Сосудосуживающие капли и спреи для носа, попадая на слизистую оболочку, воздействуют на кровеносные сосуды, сужают их и устраняют отек. Дыхание через нос становится свободным. Использование сосудосуживающих препаратов дает лишь временный эффект. Постоянное их применение может навредить здоровью. Сосудистая стенка перестает самостоятельно поддерживать оптимальный тонус. Отмена препарата становится причиной постоянного насморка.
В аптечной сети продается большое количество средств из этой группы – «Отривин», «Ксилометазолин», «Тизин».
Для того, чтобы навсегда избавиться от насморка, необходимо выяснить его причину и бороться именно с ней.
Для лечения прозрачных выделений из носа больным назначают противовирусные или антигистаминные препараты местно в виде капель и внутрь в виде суспензий и таблеток. Противоаллергические спреи в нос – «Кромоглин», Кромогексал», «Фликсоназе», противовирусные капли – «Гриппферон».
Лечение гнойных, зелено-желтых выделений проводят с помощью антибиотиков – антибактериальные спреи в нос «Изофра», «Полидекса».
При гайморите необходимо обеспечить отток гноя из воспаленной пазухи, нормализовать вентиляцию и подавить рост и размножение патогенных бактерий. Больным проводят пункцию гайморовой пазухи, назначают антибиотики широкого спектра действия, местно — антисептические растворы для промывания носа и сосудосуживающие капли, облегчающие носовое дыхание.
«Эуфорбиум композитум» – гомеопатический спрей, предназначенный для лечения насморка у детей. Компоненты препарата восстанавливают слизистую носа и устраняют признаки воспаления.

- Имеют неприятный запах и любой цвет, кроме белого и желтого,
- Сопровождаются лихорадкой,
- Являются результатом черепно-мозговой травмы,
- Длятся более 3 недель.
Физиотерапия широко используется для лечения ринита и его проявлений. Больным назначают лазерное и ультразвуковое лечение, ингаляции, электрофорез, ультрафиолетовое воздействие, иглорефлексотерапию. Дополнить и ускорить лечение можно, регулярно выполняя дыхательные упражнения.
Традиционную терапию выделений из носа дополняют народными средствами.
- Из эвкалиптового масла готовят капли, обладающие антисептическим и бактерицидным действием, уменьшающие секретообразование и облегчающие носовое дыхание.
- Прогревания носа снимают отек и уменьшают прочие признаки воспаления. Нагревают мешочек с солью и прикладывают к переносице. С этой же целью используют вареное яйцо.
- Чтобы эффект от медикаментозного лечения наступил как можно раньше, больным рекомендуют парить ноги, принимать горячие, солевые ванны, спать в теплых носках с горчицей.
-
Для стимуляции иммунитета полезно пить напитки, содержащие витамин С — апельсиновый сок, чай с лимоном, морс из клюквы, компот из смородины.
- Детям полезно промывать нос соленой водой, настоем ромашки. Избавиться от желтых выделений поможет капелька туевого или облепихового масла, закапанная в нос.
- Природные антибиотики содержатся в свежем соке некоторых овощей и фруктов — свеклы, моркови, картофеля. Сок отжимают, разводят водой и закапывают в нос больного ребенка.
- Сок алоэ, разбавленный с водой в пропорции 1 к 1, вызывает чихание и очищает нос.
источник
Обычно выделения из носа не сильно беспокоят взрослого человека. Насморк в нашем климате настолько привычное явление, что каждый знает, как с ним бороться, а некоторые просто ждут, когда он пройдет сам. В большинстве случаев, так и происходит: организм справляется с инфекцией своими силами. Но порой возникают серьезные осложнения, связанные либо с индивидуальными особенностями организма, либо с особо тяжелыми формами вируса. К таким явлениям относится выделение гноя из носа.
Любой здравомыслящий человек понимает, что выделения такого характера не говорят ни о чем хорошем. Запах гноя в носу, выделения с кровью – это явные признаки патологических процессов. По каким причинам они развиваются, чем грозят и как с ними бороться, рассмотрим в этой статье.
Когда идет гной из носа, это не просто неприятно, но и очень опасно. Гнойный экссудат (от лат. «выходить наружу») выделяется в ткани из мелких кровеносных сосудов при воспалительных процессах.
На самом деле гнойные выделения вряд ли можно с чем-то перепутать. Темно-желтые или желто-зеленые вязкие комочки или жидкие выделения той же окраски имеют обычно зловонный гнилостный запах. В отличие от обычного насморка, когда отделяемое из носа ничем не пахнет.
Если гной течет, это говорит о начальной стадии его образования. Более густые, вязкие, слипшиеся частицы гноя свидетельствуют о запущенной форме воспаления.
Болезнетворные микробы, атакуя слизистую оболочку носа, выделяют токсины. Бурные воспалительные процессы приводят к заложенности носа, в пазухах скапливается слизь, в которой продолжается размножение бактерий. Носовые каналы забиты, отток жидкости нарушен, микрофлора и внутренние ткани носа повреждены.
Чтобы защититься, организм выпускает особые иммунные клетки – нейтрофилы, разновидность лейкоцитов. Они обладают способностью убивать чужеродные частицы, а именно – бактериальные и грибковые микроорганизмы. Но последствия фагоцитоза (губительного воздействия на бактерии и грибки) таковы, что сами нейтрофилы также разрушаются, при этом происходят биохимические реакции, способствующие привлечению новых клеток-защитников. В итоге образуется гной, основным компонентом которого являются погибшие нейтрофилы, белки и фрагменты клеток.
Текущий из носовых ходов гной может образовываться по разным причинам. Провоцирует его скопление, как мы уже разобрали выше, закупорка носовых пазух, каналов и полостей. В свою очередь, воспалительные процессы в этих зонах возникают вследствие заболеваний верхних дыхательных путей бактериальной, вирусной или грибковой природы.
Одна из опасных и сложных болезней, связанных с патологией слизистой оболочки носа, озена. В народе заболевание называют зловонным насморком, в медицине оно фигурирует под термином атрофический ринит. Для этого явления характерны вязкие выделения из носа с гнилостным запахом, образование сухих корок в носовой полости, утрата обоняния. Данные признаки появляются в связи с хроническими атрофическими изменениями в слизистой.
Конкретная причина озены не найдена до сих пор. Но медики выделяют основные факторы, провоцирующее это заболевание:
- Наследственность (наиболее часто). Если кто-то из родственников страдал зловонным насморком, риск развития атрофии слизистой существенно возрастает;
- Серьезные инфекции (такие как, краснуха);
- Травмы и смещения носовой перегородки;
- Аномалии развития носовой полости;
- Эндокринные нарушения.
Но наиболее распространенной причиной такой тяжелой формы воспаления является острый ринит, лечение которого проводили некачественно или совсем не проводили. Вот почему так важно при первых грозных признаках обращаться к специалистам, а не заниматься самолечением. Последствия неграмотного применения лекарственных препаратов могут быть очень серьезными.
Помимо гнойных выделений из носа больные атрофическим ринитом жалуются на головные боли, утомляемость, затрудненное дыхание (особенно ночью), храп, потерю обоняния, изменения голоса.
При таком заболевании в носовой полости могут постоянно образовываться корки, отдирать которые ни в коем случае не рекомендуется. Зачастую из носа идет гной с кровью.
На фоне острой вирусной инфекции в носовой полости может образовываться бактериальная среда, чаще всего это происходит при синуситах (воспалении околоносовых пазух). Синуситы различного вида развиваются на фоне следующих неблагоприятных факторов:
- Переохлаждения, простуды;
- Увеличенные носоглоточные миндалины (аденоиды);
- Глубокий кариес;
- Полипы в носовой полости;
- Попадание инородного предмета в нос (частые случаи у маленьких детей);
- Аллергические реакции;
- Подводное плавание;
- Загрязненная атмосфера, плохая экология;
- Сухой, пыльный воздух.
Скопление слизи в пазухах способствует размножению бактерий, что служит причиной для развития таких серьезных разновидностей синусита, как:
- Гайморит (гной скапливается в гайморовой пазухе);
- Этмоидит (скопления наблюдаются в решетчатой пазухе);
- Фронтит (гной формируется в лобной пазухе);
- Сфеноидит (воспаление локализуется в области клиновидной кости).
Образование гноя в носовой полости может случиться из-за фурункулеза. Когда выделяемое из носа представляет собой гнойные скопления с кровью, это говорит о том, что произошло самопроизвольное открытие фурункула. Проще говоря, он лопнул.
Как правило, фурункулез проявляется в наличии гнойничков в других областях тела: спина, шея.
Появление фурункула в носу происходит из-за воспаления волосяной луковицы в передней части носовых проходов. Ошибочно полагать, что источником опасности является грязь или постоянное ковыряние в носу. Фурункулез имеет бактериальную природу происхождения, его провоцируют стафилакокки, стрептококки, гемофильная палочка.
Даже если гнойник вскрылся и вышел, необходимо обследоваться и пройти курс лечения. Иначе человек остается носителем вредоносной бактерии.
Еще одной причиной образования гноя в носовой полости может стать повреждение вследствие попадания постороннего предмета.
Гнойные выделения из носа также являются характерными признаками при туберкулезе и сифилисе.
В некоторых случаях гной не выделяется, но человек ощущает гнилостный запах из носа. Это связано с достаточно редким расстройством обоняния – паросмией, при котором повреждаются обонятельные нервы. Возникает оно вследствие возрастных изменений, нервных патологий, внутричерепных травм. Также наблюдается обратная взаимосвязь: атрофический ринит, например, может вызвать паросмию или другие формы нарушения обонятельных функций (какосмию, аносмию, гипосмию).
Надо помнить о том, что человеческий организм имеет очень сложную организацию, и любые неполадки в нем нужно своевременно и правильно устранять, иначе последствия могут быть непредсказуемы.
Вот почему лечение гнойного насморка должно обязательно проводиться под контролем врача. Нижеследующая информация дана исключительно в ознакомительных целях.
Терапевтическим воздействиям предшествует лор-диагностика: риноскопия, бакпосев из носа, рентген носовых пазух, общий анализ мочи и крови. В трудных случаях применяется МРТ и компьютерная томография.
Если причиной гнойных выделений являются синуситы различной этиологии, пациенту следует быть готовым к долгому комплексному лечению. Бактериальные воспаления такого рода обычно имеют высокую стойкость к антибиотикам, поэтому важно воздействовать напрямую на очаг скопления бактерий. Врач подбирает наиболее действенные препараты и разрабатывает схему приема. Задача больного – неукоснительно следовать всем предписаниям.
Кроме противомикробной терапии эффективную помощь оказывают промывания носовой полости раствором фурацилина или мирамистина.
После того, как процедура промывания завершена, следует закапать в носовые проходы сосудосуживающее средство (назначенное врачом в указанных дозах). Спустя 30 минут следует применить антибиотик местного характера.
Также при гнойных выделениях из носа используют антигистаминные препараты, способные снять отечность слизистой.
При тяжелых формах гайморита, когда пациента мучают головные боли, назначаются анальгетики.
Если консервативное лечение не дает положительных результатов, применяется малоинвазивное оперативное вмешательство. Посредством проколов и пункций открывается выход для гнойных скоплений, далее проводится промывание носовых пазух. Эти процедуры осуществляются в стационаре.
Чтобы предотвратить такой исход событий, необходимо при первых симптомах гнойного насморка пройти осмотр у отоларинголога. Даже если гнойные выделения исчезают на время, это не означает, что болезнь отступила, — просто воспаление приобрело хронический характер.
Любой разумный человек понимает, что гораздо проще предотвратить проблему, чем решать ее. Сложности со здоровьем нельзя исключить, но можно и нужно минимизировать риски заражения: избегать переохлаждений, продуктов-аллергенов, контактов с больными людьми, создать влажный и чистый микроклимат дома, закаляться. И тогда насморк, если и появится, то организм справится с ним быстро и легко.
источник
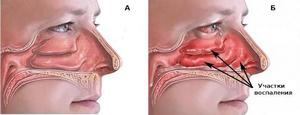
Выделения из носа могут появиться при вирусных или бактериальных заболеваниях верхних дыхательных путей, сопровождающиеся осложнением и затруднительным лечением. Если у вас выделяется гной из носа, немедленно обратитесь к врачу, чтобы он вас обследовал, поставил точный диагноз и назначил подходящее лечение.
Причины появления: гнойный ринит или синусит, фурункул в носу. Развиться эти инфекции могут от факторов:
- аденоиды;
- аллергия;
- верхнечелюстные патологии;
- в носу инородное тело;
- искривление носовой перегородки;
- наследственность;
- переохлаждение;
- полипы в носу;
- слабый иммунитет;
- травмы носовой полости.
Если гной появился в носу, это является сигналом о серьёзном воспалительном процессе. Состояние очень опасное, потому что очаг воспаления располагается на очень близком расстоянии с тканями головного мозга, органами зрения и слуховой трубой. Гнойные воспаления могут прорваться наружу и в полость черепа или ткани лица. В результате разовьётся отёк и будут присутствовать болезненные ощущения в области век, губ и щёк.
При благоприятных условиях бактерии живут и размножаются длительное время. А хорошую атмосферу для их жизнедеятельности создаёт замкнутое пространство в гайморовых пазухах. Соустья, которые соединяют гайморовые пазухи и полость носа, сужаются или нарушены функции ресничек и носовой секрет не выводится — это может стать причиной острого гнойного гайморита.
Экссудат — образования гноя при бактериальной инфекции. Отёк слизистой развивается оттого, что проницаемость мелких сосудов носовой полости и околоносовых пазух повышается. Соустье перекрывается, и гайморовая полость становится закрытым резервуаром, в котором скапливаются бактерии, выделяющие гной.
Главный признак — желтоватые или зеленоватые выделения из носа, заболевание носит острый и хронический характер. Острая форма длится менее месяца, симптомы — умеренные или тяжёлые:
-
боль и покраснения в области гайморовых пазух;
- гнойные выделения из носовой полости;
- головная боль;
- заложенность носа;
- высокая температура;
- слабость и усталость от интоксикации;
- в зоне гайморовых пазух или надбровными дугами чувствуется давление и переполненность.
Гнойный гайморит очень похож по своим симптомам с острым вирусным воспалением гайморовых пазух, но протекает гнойный гайморит по-другому. После первоначального улучшения состояние ухудшается: выделения из носа усиливаются, появляется кашель и лихорадка. Поднимается высокая температура и мучают гнойные выделения из носа. Это длится в течение последних трёх дней, само заболевание протекает не меньше десяти дней. Бактериальный гайморит доказывает кашель, он появляется вследствие того, что по задней стенке глотки стекает слизь.
Хроническая форма определяется по длительности протекания заболевания. Если симптомы продолжаются длительное время (до 12 недель), это уже не острое заболевание, а хроническое. Проявления у него не так остро выражены, иногда они бывают минимальными или незаметными. Бывает, единственный признак гнойного хронического гайморита — гнойные выделения из носовых пазух. Точный диагноз устанавливает врач оториноларинголог. Если у вас появляются подозрительные симптомы, которые не проходят, а повторяются, то вам следует обратиться к специалисту.
Лечится острый гнойный гайморит давно и эффективность его доказана на практике, делает назначение лечения специалист:
- Антибиотики.
- Деконгестанты — сосудосуживающие препараты, уменьшают отёчность слизистой, помогают вывести носовой секрет из пазух.
- Промывание гайморовых пазух солевыми растворами, уменьшают вязкость носового секрета и улучшают его дренаж.
Антибиотик. Обязательное применение при лечении острого одностороннего или двустороннего гнойного гайморита. Он убивает бактериальную инфекцию, которая вышла из-под контроля. Без антибиотиков вылечиться от гнойного гайморита нельзя, иначе могут быть осложнения: абсцессы, поражения костной ткани и т. д.
Назначается детям и взрослым комплекс Амоксициллина и клавулановой кислоты. При непереносимости применяют макролиды: Кларитромицин или Азитромицин. К антибиотикам второй линии обращаются, если первоначальное лечение не дало результатов.
-
Цефалоспорины — обладают химиотерапевтической активностью и вызывают лизис клеток. Продаются под названиями: Панцеф, Супракс, Иксим Люпин, самый популярный Цефтриаксон.
- Фторхинолоны — антибиотик широкого спектра действия, обладает противомикробной активностью. Запрещено применять детям в возрасте до 18 лет, так как они могут нарушить рост хрящевой ткани.
В некоторых случаях такая процедура просто необходима. Это делается при тяжёлых процессах, если заболевание воспаления зашло слишком далеко, пазуха переполнилась гноем и могут развиться осложнения. Если ждать результатов от стандартного лечения нет времени. Из-за промедления могут возникнуть серьёзные последствия, а это считается главной опасностью при лечении острого гнойного гайморита.
Сделав прокол или пункцию, врач быстро промывает пазуху и дальнейшее распространение инфекции и она не переходит на близлежащие ткани. Но такая необходимость существует не всегда.
В некоторых случаях делать схему лечения можно с помощью дополнительных растительных или гомеопатических препаратов: Синупрет, Делуфен, Эуфорбиум, Циннабсин. Если проводить курс лечения лизатами — это как вакцина, избавит вас от длительно протекающей инфекции. Препараты: Бронхо-Мунал, Бронхо-Ваксом.
Гнойный гайморит не следует лечить народными методами и средствами. При таком заболевании прогревания категорически запрещены, а ингаляции проводятся без теплового воздействия. Разрешается из народных методов проводить только фитотерапию.
источник

 Для стимуляции иммунитета полезно пить напитки, содержащие витамин С — апельсиновый сок, чай с лимоном, морс из клюквы, компот из смородины.
Для стимуляции иммунитета полезно пить напитки, содержащие витамин С — апельсиновый сок, чай с лимоном, морс из клюквы, компот из смородины. боль и покраснения в области гайморовых пазух;
боль и покраснения в области гайморовых пазух;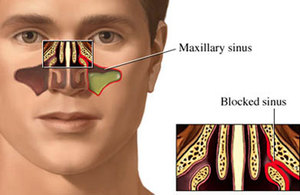 Цефалоспорины — обладают химиотерапевтической активностью и вызывают лизис клеток. Продаются под названиями: Панцеф, Супракс, Иксим Люпин, самый популярный Цефтриаксон.
Цефалоспорины — обладают химиотерапевтической активностью и вызывают лизис клеток. Продаются под названиями: Панцеф, Супракс, Иксим Люпин, самый популярный Цефтриаксон.