Опубликовано в журнале:
Детский доктор »» №1 – 2000 Л.С. Страчунский, М.Р. Богомильский
Эпидемиология
Синусит относится к числу самых распространенных заболеваний; острый синусит является наиболее частым осложнением острой (респираторной вирусной инфекции (в 5 – 10%) и с одинаковой частотой встречается во всех возрастных группах.
Основными возбудителями синусита являются (табл. 1):
при остром синусите — Streptococcus рпеитоniaе,Haemophilus influenzae и Moraxella catarrhalis,реже – Streptococcus pyogenes, Staphylococcusaureus, анаэробы;
при рецидивирующем остром и обостренни хронического синусита – спектр и соотношение возбудителей принципиально не отличаются от острого синусита;
при хроническом синусите – возрастает значение анаэробов, так же встречаются золотистый стафилококк, пневмококк, гемофильная палочка, грамотрицательные бактерии, иногда грибы.
Чувствительность возбудителей к антибиотикам _
Чувствительность возбудителей синуситов к антибиотикам значительно варьирует в различных регионах. Общей тенденцией является нарастание резистентности пневмококков к пенициллину, макролидам и гемофильной палочки к ампициллину и амоксициллину. У пациентов, которые получали недавно курсы ампициллина, амоксициллина или пенициллина значительно выше вероятность выделения микрофлоры, продуцирующей β-лактамазы.
По данным, полученным у взрослых пациентов с острым синуситом в России, у S.pneumoniae и H.influenzae, выделенных при острых синуситах, сохраняется высокая чувствительность к аминопенициллинам и цефалоспоринам: 97,0 % штаммов S.pneumoniae чувствительны к пенициллину, 100 % – к ампициллину, амоксициллину, амоксициллину/клавуланату, цефуроксиму; 100 % штаммов H.influenzae чувствительны к амоксициллину/клавуланату; 88,9 % — к ампициллину и цефуроксиму.
Основной проблемой является высокая резистентность пневмококка и гемофильной палочки к ко-тримоксазолу: умеренный и высокий уровень резистентности отмечен у 40,0 % S.pneumoniae и 22,0 % H.influenzae.
Выбор антибиотиков
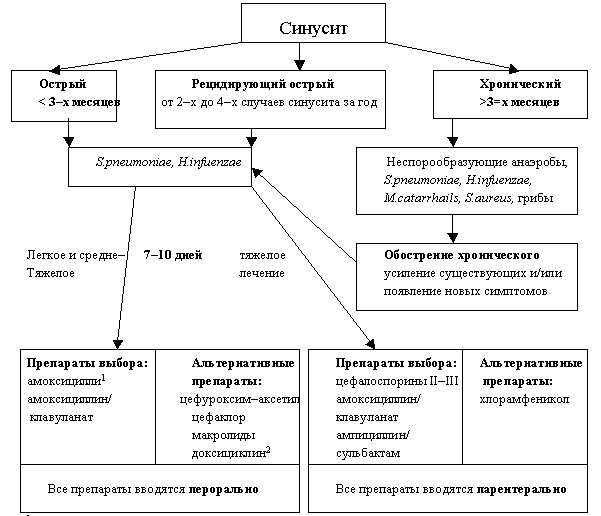
При острых процессах в подавляющем большинстве случаев антибиотики назначают эмпирически, на основе данных о преобладающих возбудителях, их резистентности в регионе и с учетом тяжести состояния (рис. 1).
При хронических процессах (сохранение симптомов более 3 месяцев или наличии 6 и более рецидивов за год) перед назначением антибиотика особенно важно проведение микробиологического исследования содержимого синусов. Учитывая более частое вовлечение анаэробов, предпочтение отдают амоксициллину/клавуланату вследствие его высокой антианаэробной активности.
При легком и среднетяжелом течении
амоксициллин/клавуланат
макролиды
При тяжелом течении
ингибиторзащищенные пенициллины
амоксициллин/клавуланат парентерально;
цефалоспорины (цефуроксим-аксстил, цефаклор):
пенициллины II–III поколения (цефуроксим, цефтриаксон, цефотаксим, цефоперазон) парентерально;
при аллергии к бета–лактамам: хлорамфеникол парентерально.
Путь введения антибиотиков (табл. 2)
При легком и среднетяжелом течении терапию следует проводить пероральными препаратами.
При тяжелом течении лечение необходимо начинать с парентерального введения и затем, по мере улучшения состояния, обычно на 3–4 день, переходить на пероральный прием (ступенчатая терапия). Возможно введение антибиотиков непосредственно в верхнечелюстную пазуху через естественное отверстие или пункционную иглу.
Длительность терапии
При остром синусите – в среднем проводится 7–10 дней, при обострении хронического – до 3-х недель.
Типичные ошибки при проведении антибиотикотерапии
Неправильный выбор препарата (без учета основных возбудителей, спектра активности антибиотика).
Например, не следует при остром синусите назначать линкомицин (не действует на H.influenzae), оксациллин (малоактивен против пневмококка, не действует на H.influenzae), гентамицин (не действует на S.pneumoniae и H.influenzae). Ко-тримоксазол не может быть рекомендован к широкому применению при синусите из-за высокой резистентности к нему S.pneumoniae и H.influenzae и высокого риска развития тяжелых токсикоаллергических реакций (синдромы Стивенса-Джонсона, Лайелла). Фторхинолоны нельзя применять у детей.
Неверный путь введения препарата.
В амбулаторных условиях не следует вводить антибиотики внутримышечно. Основу терапии должен составлять пероральпый прием. В стационаре при тяжелых формах синусита по мере улучшения состояния также следует переходить на пероральный прием (ступенчатая терапия).
*только при отсутствии амоксициллина или амоксициллина/клавуланата назначается ампициллин
1. Wald E.R. Management of acute bacterial sinusitis in children // Infections diseases and antimicrobial therapy of the ears, nose and throat. Ed. by Johnson J.T., Yu V.L. 1-st, 1997, 333–340.
Рисунок 1.
Схема антибактериальной терапии синусита
1 только при отсутствии амоксициллина или амоксициллина/клавуланата назначается ампициллин
2 у детей старше 8 лет
источник
Пожалуй, самый распространённый недуг, встречающийся у детей, — это насморк. Он настолько часто случается при простудах и переохлаждениях, что родители не бьют тревогу и не обращаются за помощью к врачу, пытаясь обойтись своими силами: в ход идут капли, народные средства и прогревания. Бывает, лечишь, лечишь малыша, а улучшения нет. Уважаемые родители! Будьте внимательны: слизистые выделения из носа могут быть началом серьёзного заболевания, называемого синуситом!
Детский организм гораздо слабее, нежели организм взрослого человека, поэтому дети более подвержены инфекциям. На фоне слабого иммунитета инфекция легко может проникнуть в околоносовые пазухи и прочно там закрепиться, запустив воспалительный процесс.
По статистике 20% детского населения хотя бы раз переносят это заболевание. В холодное время года случаи заболевания резко увеличиваются.
Синусит — это воспаление одной или нескольких придаточных пазух носа. В медицине можно встретить их второе название — синусы. Отсюда и название диагноза. Пазухи имеют вид полостей, заполненных воздухом. Они сообщаются с носовой полостью. В норме между носом и пазухой происходит воздухообмен. Секрет, продуцируемый пазухами, у здорового человека, не задерживается в них и выходит в носовую полость по специальным каналам — соустьям. При воспалении дело обстоит совсем по другому.
Как же возникает болезнь? В пазухи попадают патогенные микроорганизмы. На фоне неокрепшего иммунитета организм ребёнка не может самостоятельно справиться с инфекцией. Развивается ответная реакция на инфекционный возбудитель болезни, слизистая оболочка пазух и соустий отекает, что мешает слизистым массам выйти из пазух наружу, в полость носа. С течением времени слизь заполняет пазухи, слизь загустевает, превращаясь в гной, который, попадая в кровь, вызывает интоксикацию организма.
Исходя из того, какая из околоносовых пазух воспалена, выделяют следующие типы болезней:
- гайморит (поражаются гайморовы пазухи);
- этмоидит (поражаются пазухи решетчатой кости);
- фронтит (происходит поражение лобных пазухах);
- сфеноидит (происходит поражение клиновидных пазух).
У малышей до трёх лет пазухи сформированы ещё не полностью. Основной причиной развития болезни в этом возрасте выступают аденоидные вегетации и вирусные инфекции, поэтому симптомы заболевания, как правило, слабо выражены. В старшем возрасте, когда пазухи развиты полностью, столкнуться можно с любой формой заболевания. Причём чаще воспалительный процесс затрагивает сразу несколько видов пазух (полисинусит) или сразу все (пансинусит). Моносинусит, при котором воспаляется какая-то одна пазуха, встречается редко.
Если воспалительный процесс поражает пазухи на одной стороне это называется — гемисинусит.
По характеру течения болезни выделяют острые, подострые и хронические синуситы.
Сами воспаления могут иметь катаральный, гнойный и смешанный характер.
Предпосылками практически всех видов заболевания являются вирусы. Грипп, корь, краснуха, ОРВИ — все эти заболевания легко могут вызвать воспаления носовых синусов. Второй возбудитель болезни — бактерии. Бактерии населяют ротовую полость и носоглотку постоянно. В норме их количество невелико, и они не причиняют вреда организму. Но вирусные инфекции или холод могут стать катализатором активизации микроорганизмов, что может привести к нарушению нормальной работы пазух.
Синусит в хронической форме у ребёнка может развиться на фоне грибковой инфекции. Чаще этому подвержены дети с диабетом или лейкозом. В последнее время участились случаи заболеваний, вызванные аллергическими реакциями. Аллергия и астма достаточно легко могут спровоцировать воспаление пазух носа.
Среди причин можно выделить анатомические особенности малыша: аденоиды, искривлённая перегородка носа, крупные полипозные образования, — всё это блокирует выходы слизистых масс, вызывая их застой с последующим воспалением.
Проявления болезни зависят от характера воспалительного процесса. Симптомы заболевания у маленьких пациентов проявляются менее выражено, нежели у взрослых. Да и не каждый малыш может точно объяснить, где и как у него болит, что существенно затрудняет диагностику.
При различных типах заболевания больной может жаловаться на:
- длительную заложенность носа;
- продолжительное выделение слизистого или гнойного секрета из носа;
- неприятные, временами болезненные ощущения в области лица и головы особенно при её наклоне.
Может повыситься температура тела.
Возможно появление неприятного запаха изо рта и глотки.
Малыш становится вялым, теряет аппетит, привычные игры и занятия не приносят ему радости. Его начинает беспокоить сухой кашель, от которого не спасают привычные лекарства: это постоянно стекающая по задней стенке глотки слизь раздражает её, вызывая приступы кашля.
При острой форме болезни симптомы более интенсивны и выражены сильнее, чем при хроническом синусите.
Вылечивать синусит у ребенка необходимо сразу при появлении первых признаков болезни. Ведь при запоздалом лечении заболевания могут возникнуть серьёзные осложнения, порой даже более опасные, чем само воспаление околоносовых пазух. Синусит с осложнениями протекает и лечится гораздо сложнее.
Если не принимать эффективных мер для лечения синуситов, произойдёт хронизация воспалительного процесса. А вылечить хроническую болезнь у ребенка будет крайне сложно: лечение хронического синусита следует доверять только высококвалифицированному ЛОР-специалисту.
Болезнь может привести к внутричерепным риногенным и орбитальным патологиям: тромбоз вен, воспалительный процесс в костных тканях, флегмона орбиты, конъюнктивит, менингит, абсцесс мозга, менингоэнцефалит и это лишь неполный список негативных последствий. Осложнение гайморита, к примеру, способно привести к полной потере обоняния и даже потере зрения.
При лечении синусита у детей нужно помнить главное правило: нельзя предпринимать какие бы то ни было меры без консультации с оториноларингологом! Лечение должно проходить комплексно и включать в себя:
- сосудосуживающие средства для снятия отёчности слизистых оболочек;
- антисептические средства, оказывающие хороший противовоспалительный эффект;
- антибиотики детям назначают, если воспаление имеет бактериальную природу; важно пропить назначенный курс полностью, ведь с не до конца вылеченным ребёнком повышаются риски повторных заболеваний и осложнений;
- жаропонижающие средства при наличии высокой температуры;
- препараты от аллергии, в случае если источник воспаления — аллергические реакции.
В терапии этого заболевания давно зарекомендовали себя промывания пазух методом «кукушка» (эффективно про гайморите). Эта мера способствует быстрому очищению пазух от гнойных масс. Положительный эффект заметен уже после первой процедуры.
Вылечить хроническое заболевание гораздо сложнее. Эффективному лечению хронического воспаления предшествует устранение причины, вызвавшей заболевание: например, удаление полипов и аденоидов.
Детям с хронической формой болезни при отсутствии должного эффекта от терапии могут назначить пункцию верхнечелюстных пазух (при гайморите) или оперативное (хирургическое) вмешательство — микрогайморотомию.
Вылечить синусит у ребенка в Москве предлагают многие медицинские учреждения. Но найти для малыша хорошего врача не так-то просто. Поход с ребёнком к врачу — настоящий стресс как для самого малыша, так и для его родителей. В нашей клинике мы предлагаем качественное и эффективное лечение синусита у детей всех возрастов. Современное оборудование, собственные методики лечения и высококвалифицированные специалисты — вот залог быстрого выздоровления. Сам приём проходит непринуждённо в игровой форме — малыш быстро забывает, куда и зачем он пришёл. После процедур он может поиграть в специально оборудованной детской зоне, пока мама с врачом обсуждают схему лечения. Цены в клинике не менялись более трёх лет и остаются одними из лучших в Москве.
Пожалуйста, не откладывайте свой визит и приходите. Будем рады вам помочь!
источник
Синусит у детей в большинстве выявленных случаев является следствием респираторной инфекции, аденоидов, определенная роль в развитии заболевания отводится и плохому иммунитету.
Синусит может развиться уже и у новорожденного ребенка, чаще в этом виноваты инфекции матери или не стерильный инструментарий, используемый медработниками. Строение носовых пазух и полости носа у детей имеет свои анатомические особенности, что и влияет на симптомы болезни и общее самочувствие.
Клиническое течение синусита у детей обусловлено недостаточным развитием пазух носа. После рождения у малыша имеются зачатки решетчатой и верхнечелюстной пазухи, клиновидная и лобная начинают развиваться после двух – трех лет. У детей — дошкольников воспалению больше подвержены лобные пазухи носа, на втором месте по частоте возникновения стоит воспаление решетчатых пазух. При обширном воспалительном процессе развивается полисинусит, то есть поражение сразу нескольких пазух носа.
Острый катаральный или гнойный синусит у ребенка возникает под влиянием самых разнообразных факторов, на первые места среди них выходят:
- Перенесенная инфекция (бактериальная или вирусная) верхних дыхательных путей.
- Хроническая инфекция носоглотки – аденоиды, тонзиллит, наличие кариозных зубов.
- Врожденные аномалии развития пазух.
Острый синусит у любого ребенка может развиться под влиянием аллергена, переохлаждения, на фоне снижения защитных сил организма после перенесенного соматического заболевания. Острый процесс воспаления развивается резко, этому способствуют и узкие каналы, соединяющие пазухи с полостью носа. При развитии инфекции отек быстро перекрывает соустья и создается идеальная среда в полостях пазух для развития и жизнедеятельности болезнетворных микроорганизмов.
Острый синусит не имеет специфических признаков и потому его не трудно спутать с респираторными заболеваниями. Симптомы недугов сходны – это и выделение слизистого секрета и общая интоксикация организма, но внимательные родители могут обратить внимание и на несколько других признаков, которые заставят заподозрить более серьезное воспаление. При синусите у ребенка могут фиксироваться такие симптомы:
- Острый насморк продолжается больше 10 дней, при этом выделения могут быть и светлыми и желтыми, гнойными.
При наличии симптомов следует обратиться к врачу
Все перечисленные признаки говорят о том, что у ребенка есть определенные проблемы с респираторными органами и родителям необходимо задуматься о быстром обследовании. Острый синусит быстро переходит в хроническую форму, но и это не самое страшное. Если не лечить воспаление пазух, то заболевание может закончиться менингитом, остеомиелитом костей черепа и другими не менее серьезными осложнениями. Хронический синусит вызывает у детей падение зрения, снижение внимания, ухудшение слуха.
Лечение синусита у детей преимущественно зависит от того, на какой стадии находится воспалительный процесс. Проще, быстрее и безопаснее лечить острый катаральный синусит. Правильно подобранная схема терапии позволяет устранить симптомы заболевания за несколько дней, в лечении главное добиться нескольких результатов:
- Снять отек с каналов и слизистого слоя пазух. Для этих целей должны применяться сосудосуживающие капли в течение трех-пяти дней. Детям назначают Виброцил, Ксимелин, Ринорус.
Виброцил — один из вариантов сосудосуживающих капель
Дозировка всех лекарственных препаратов для детей назначается исходя из возраста ребенка и из тяжести протекания воспаления. Весь курс лечения должен быть проведен до конца, даже если симптомы синусита полностью прошли.
Народные методики устранения синусита у детей любого возраста используются только с одобрения врача и одновременно или после медикаментозной терапии. Облегчает симптомы заложенности носа ингаляция, усиливают выделения из носа теплые компрессы, накладываемые на проекции пазух носа. Только обязательно перед тепловыми процедурами нужно замерять температуру, ее подъем является противопоказанием к любому прогреванию.
От начала использования антибактериальной терапии и до облегчения общего самочувствие должно пойти не больше трех дней. Если за это время не наблюдается признаков улучшения дыхания, по-прежнему держится температура, страдает общее самочувствия, то необходимо заменить антибиотик и пересмотреть всю схему терапии.
источник
Острый синусит у детей опасен быстрым развитием хронического заболевания. По статистике, с такой проблемой сталкиваются 20% детей разного возраста. Численность заболевших растет в осенне-зимний период, при авитаминозе. Своевременное лечение повышает шансы больного на быстрое выздоровление.
Воспаление слизистой оболочки 1 либо нескольких пазух носа называется синуситом. Болезнь спровоцирована вирусами и бактериями, часто обостряется на фоне ослабленного иммунитета. Синусит является осложнением гриппа, ОРВИ, простуды, появляется при искривлении носовой перегородки либо полипах в носовых ходах.
По статистике, этот диагноз развивается у 18 из 1000 подростков в возрасте 12–17 лет, у 22 из 1000 человек в возрасте до 7 лет. У малышей не до конца сформирован иммунитет, а синусы носа имеют свои конструктивные особенности.
Патогенез синусита у взрослых и детей отличается. Это связано с особенностями строения придаточных пазух. У пациентов до 4 лет соустья сужены, гайморовы пазухи приближены к мозговым оболочкам. Болезнь протекает в осложненной форме, специфическая симптоматика обусловлена несформированными синусами.
Родители долго не начинают лечение, путая синусит с признаками классической простуды. Воспаление переходит на органы зрения и головной мозг. Это чревато инвалидностью, летальным исходом. Несвоевременная терапия является одной из причин возникновения таких осложнений со здоровьем:
- хронического синусита;
- тромбоза синусов;
- среднего отита;
- тромбофлебита, тромбоза синусов;
- флегмоны глазницы;
- неврита лицевого, зрительного нерва;
- бронхиальной астмы;
- энцефалита;
- менингита;
- сепсиса мозга;
- воспаления костей черепа.
В зависимости от продолжительности воспаления различаются 2 формы болезни:
- Острая. Выраженные признаки сохраняются до 3 месяцев.
- Хроническая. Вялотекущая симптоматика поддерживается длительное время, сопровождается рецидивами.
Виды синусита в зависимости от локализации очага патологии:
- гайморит – поражение 1 или обеих верхнечелюстных пазух;
- фронтит – одностороннее или двустороннее воспаление лобного синуса;
- этмоидит – поражение решетчатого лабиринта, синусов кости;
- сфеноидит – воспаление околоносовой полости клиновидной кости черепа;
- пансинусит – поражение всех придаточных пазух.
Классификация риносинусита в зависимости от этиологии патологического процесса:
- грибковый;
- вирусный;
- аллергический;
- травматический;
- смешанный;
- бактериальный.
Симптоматика зависит от возраста больного, стадии и формы заболевания. У пациентов до 3 лет специфические признаки выражены слабо или отсутствуют. Болезнь часто протекает одновременно со средним отитом. У подростков при сформированных пазухах развивается двустороннее воспаление с ярко выраженными симптомами. Характерные признаки синусита у детей:
- насморк больше 2 недель;
- гнусавый голос;
- гнойные выделения из носовых ходов;
- першение, сухость в горле;
- приступы удушливого кашля;
- мигрени;
- боли околоносового пространства;
- лихорадка;
- нарушение носового дыхания;
- давление в ушах;
- снижение обоняния;
- слезоточивость;
- неприятный запах изо рта;
- нарушение сна, быстрая утомляемость.
Воспалительный процесс прогрессирует стихийно. У маленького пациента повышается температура тела до 38° и выше. Острый синусит у детей сопровождается такими симптомами:
- болью в области лба, переносицы, щек;
- заложенностью носа;
- нарушением дыхание;
- давлением в ушах;
- изменением голоса;
- отсутствием аппетита;
- снижением обоняния.
При такой форме воспалительного процесса лихорадочные состояния не проявляются. Температура длительное время держится в пределах 37–37,5°. Другие признаки синусита у детей:
- вялость, пассивность;
- заложенность носа;
- головная боль, мигрень;
- зеленые выделения из носа;
- затрудненное дыхание;
- нарушение сна, бессонница;
- слезотечение.
Чтобы быстро убрать скопление серозной жидкости и слизи в синусах, нужно определить и устранить причины патологии. Болезнь вызвана активностью микробной флоры (стафилококками, стрептококками, синегнойной палочкой, вирусами, грибками), нарушением оттока жидкости из носовых пазух. Возможные провоцирующие факторы:
- искривление носовой перегородки;
- воздействие аллергена, токсических веществ;
- конструктивные аномалии носовых полостей;
- рецидив хронического тонзиллита;
- новообразования в назальной полости (полипы, опухоли);
- переохлаждение;
- кариес зубов;
- инородный предмет в носу;
- слабый иммунитет.
Обследование комплексное, помимо изучения жалоб пациента, проводятся инструментальные, лабораторные исследования. Пациентам любого возраста назначаются риноскопия и рентгенография. В 1 случае назальная полость подсвечивается для выявления отека, экссудата.
Другие информативные методы диагностики:
- УЗИ придаточных пазух – для определения очага воспаления;
- КТ, МРТ – для изучения распространения патологического процесса, выявления осложнений;
- бакпосев слизи – для определения возбудителя, подбора эффективных антибиотиков;
- общий анализ крови – для уточнения характера развития воспалительного процесса;
- эндоскопическое обследование – для определения состава экссудата (назначается подросткам);
- пункция пазух – для исключения онкологии, изучения состава гнойных масс при рецидивирующем риносинусите, гайморите, назначения эффективного лечения.
Можно начинать комплексную терапию после определения и устранения провоцирующего фактора. Например, нужно вылечить кариес или удалить инородное тело из носовых ходов. Против бактериальной флоры назначаются антибиотики, при активности грибков – противогрибковые средства. Схема лечения синусита у ребенка включает:
- антибактериальную терапию;
- прием сосудосуживающих средств;
- употребление антигистаминных препаратов;
- физиотерапевтическое лечение;
- терапию народными средствами;
- хирургическое вмешательство.
Комплексное лечение проводится в домашних условиях под контролем отоларинголога. Гнойный синусит у ребенка подразумевает прием антибиотиков.
Пациентам от 1 года подходят Аугментин, Амоксиклав, Ампициллин. Детям от 2 лет назначается антибиотик в форме спрея Изофра. Такие медикаменты уничтожают патогенную флору, купируют воспалительный процесс, ускоряют выздоровление. Курс лечения составляет 5–7 дней.
Больным старше 3 лет рекомендуются Називин, Виброцил. Курс лечения – не более 7 дней. Аэрозоли и спреи равномерно распределяют лекарство на слизистой оболочке, хорошо переносятся организмом, но вызывают привыкание.
Дополнительно назначаются антигистаминные средства, которые купируют воспалительный процесс, убирают симптомы риносинусита. В детском возрасте разрешено принимать таблетки Тавегил, Фенистил, Кларитин. Если нет улучшений, в схеме лечения участвуют кортикостероиды – Назонекс, Фликсоназе. Курс терапии составляет 7–14 дней, медикамент подбирается индивидуально.
Новорожденным и пациентам постарше назначаются солевые составы Аквамарис, физраствор, Маример. Процедуру можно проводить в домашних условиях 4 раза/сутки. При осложненном гайморите пазухи от гноя очищаются в стационаре методом «кукушка».
Эффективны сиропы Панадол и Нурофен для приема внутрь. Дозировка зависит от возраста пациента. Принимать лекарство нужно каждые 6–8 часов. Лечение продолжается, пока температура не нормализуется.
Альтернативой синтетическим медикаментам являются гомеопатические средства с растительными компонентами. Они вызывают меньше побочных эффектов, на очаг патологии действуют эффективно. Пациентам от 3 лет назначаются Циннабсин, Синупрет. Дополнительно используются средства для наружного применения (мази Доктор МОМ, Доктор Тайсс) с согревающим эффектом. Кашель при синусите у ребенка лучше лечить растительными средствами (сироп плюща Гербион).
Вспомогательным способом лечения гайморита является физиотерапия, которая проводится в стационаре или домашних условиях. Список эффективных процедур:
- Ультразвук, УВЧ, лазеротерапия. Путем воздействия теплом снимается воспаление, купируется рецидив, ускоряется регенерация тканей.
- Дыхательная гимнастика по методу Стрельниковой, массаж, акупунктура. Улучшается локальный кровоток, ослабевают симптомы воспаления, облегчается носовое дыхание. Курс лечения состоит из 10–15 процедур.
- Электрофорез. Он особенно эффективен при гайморите, запущенном риносинусите, поскольку под воздействием электродов повышается эффективность медикаментов.
Домашнее лечение риносинусита у детей включает прием антибиотиков, сосудосуживающих средств и солевых растворов для промывания носа. Грудным и новорожденным малышам требуется отсасывание слизи специальным устройством (аспиратором), пациенты постарше должны высмаркиваться самостоятельно.
При гайморите, гнойном синусите хорошо помогают отвар картофеля, йодо-щелочной состав, кипяток с добавлением эфирных масел чайного дерева, эвкалипта, можжевельника. Чтобы снять воспаление и убрать симптомы болезни, назначаются прогревания с солью, яйцом, синей лампой.
Процедура нужна для разжижения и выведения из носовых пазух гноя с микробной флорой, облегчения дыхания. При нарушении техники лекарство проникает во внутреннее ухо, что приводит к отиту. Последовательность действий для пациентов до 2 лет:
- Уложите больного на спину и ватными жгутиками очистите носовые ходы.
- Закапайте нос раствором морской воды.
- Подождите, пока корочки размягчатся.
- Вытяните содержимое носовых ходов специальной грушей.
Техника промываний для детей старше 3 лет:
- Поверните голову больного на бок.
- Зажмите 1 ноздрю, во вторую введите лекарство.
- То же самое выполните для другой ноздри.
- Помогите ребенку высморкаться с приоткрытым ртом.
Чтобы исключить симптомы гайморита, регулярно выполняйте в домашних условиях такие профилактические мероприятия:
- исключите переохлаждение;
- следите за соблюдением режима дня ребенка, обеспечьте ему полноценное питание;
- закаливайте малыша с раннего возраста;
- ведите активный образ жизни;
- своевременно лечите затяжной насморк.
источник
Синусит – заболевание околоносовых пазух, в основе которого лежат воспалительные изменения в их слизистой оболочке, подслизистом слое с возможным переходом на надкостницу, костные стенки.
| По длительности течения |
|
| В зависимости от локализации |
|
| По объему |
|
| Наличию или отсутствию сообщения между пораженным синусом и полостью носа |
|
| В зависимости от вида патологического процесса |
|
| По тяжести протекания |
|
| В зависимости от инфицированного синуса |
|
- ОРЗ, ОРВИ;
- детские инфекции;
- аденоидит (как лечить аденоиды читайте в другом материале);
- искривленная носовая перегородка;
- инородные тела;
- хирургические вмешательства на ЛОР-органах, зубах;
- для новорожденных – сепсис, мастит у матери;
- переохлаждение;
- рост зубов;
- кариес и гнойные прикорневые кисты;
- гиповитаминозы;
- иммунодефициты;
- хронические воспалительные процессы в ротоглотке.
Частый вид синусита у маленьких пациентов – этмоидит. Реже диагностируются гаймориты. В 6-7 лет формируется лобная пазуха, что способствует развитию фронтита.
Тяжелее протекают стафилококковые синуситы у детей в связи с высоким процентом осложнений.
Из-за ряда факторов, синусит у детей имеет особенности:
- Для новорожденных, грудных детей характерна тяжелая форма болезни со стертой местной симптоматикой.
- Предшествующее действие причинных факторов.
- Несоответствие между невыраженными местными и бурными общими проявлениями. Это приводит к ложному диагностическому поиску.

- Из-за длительного латентного течения заболевания первыми признаками становятся тяжелые осложнения.
- В возрасте 1-3 лет отсутствуют гнойные формы патологии.
- Быстрое распространение воспалительного процесса на смежные структуры.
- Развитие диспепсии у новорожденных и грудных детей.
- Для раннего возраста характерно быстрое развитие сепсиса, остеомиелита (расплавления) верхней челюсти.
- Поражение решетчатой и гайморовой пазух.
Если игнорируются ранние симптомы и лечение синусита у детей грудного возраста, то осложнения несут фатальный характер.
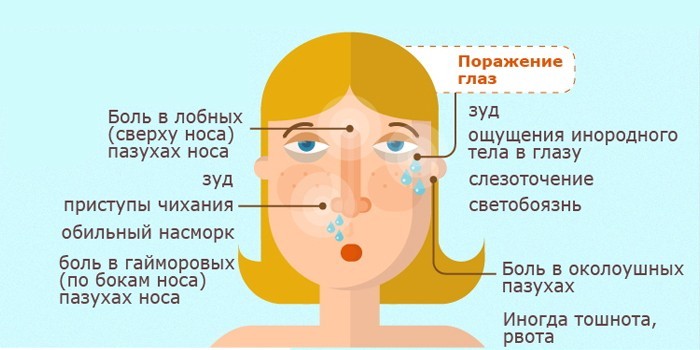
У маленьких пациентов при воспалении придаточных пазух носа выявляются жалобы:
- лихорадка;
- тошнота, рвота;
- для грудничков – обильные срыгивания до и после приема пищи;
- судороги;
- вялость, апатия, сонливость;
- отсутствие прибавки или снижение веса (от чего зависит прибавка в есе у новорожденных читайте тут);
- отставание в развитии у грудных детей;
- поносы;
- головные боли;
- боли в глазнице;
- слезотечение;
- светобоязнь;
- гнойное отделяемое из носа с неприятным запахом;
- отсутствие аппетита.

Для этмоидита характерна своя клиническая картина. Возникает у новорожденных, грудничков. Выявляется при этом:
- повышение температуры до 40˚С;
- глазничные симптомы: припухлость и отек мягких тканей около глазницы, век;
- экзофтальм;
- болезненность костей носа, верхнечелюстного отростка;
- громкий постоянный плач;
- слизисто-гнойные выделения из носа;
- мозговые симптомы: неукротимая рвота, судороги.
При этмоидите гнойный процесс формируется за несколько часов (. ). При отсутствии лечения на 6-9 день может произойти смерть ребенка. В возрасте 1-3 года заболевание протекает медленнее и редко вызывает осложнения.
Картова Е.С., педиатр, г. Новомосковск
При развитии синуситов у детей первого года жизни обязательна госпитализация.
Лечение подразумевает инъекции сильных антибиотиков. Обусловлено это быстрым развитием гнойной деструкции кости.
Симптомы синусита у детей острого течения имеют выраженный характер. Однако в начале заболевания жалобы неспецифичны. Врачи могут предположить заболевание со сходной клинической картиной.
| Заболевание | Температура | Болевой синдром | Риноскопия |
| Синусит | Есть | Усиливается при надавливании в области лобных пазух | Отечность и гиперемия слизистой, гнойные выделения по задней стенке глотки |
| Невралгия первой ветви тройничного нерва | Отсутствует | Постоянный, уменьшается при надавливании над бровью | Неизмененная слизистая |
| Остеомиелит | Лихорадка с высокими цифрами | Сильнейшие постоянные боли | Норма |
Хронический синусит имеет симптомы скудные. Протекать в фазе ремиссии без жалоб. Этим обусловлена распространенность процесса и выявление патологии на этапе осложнений.
Постановка окончательного диагноза проводится после обследования, включающего:

- выявление жалоб;
- анамнез жизни и заболевания;
- физикальный осмотр с риноскопией;
- лабораторные тесты;
- дополнительные исследования.
Из инструментальных методов ребенку врач назначает:
- рентгенограмму пазух носа;
- диафаноскопию;
- компьютерную или магнитно-резонансную томографию;
- ультразвуковое сканирование;
- пункцию (разрешена с 10-ти мес. возраста);
- зондирование пазух через естественное соустье.
Значение для диагностики играет бактериологическое исследование материала из носового отделяемого. При посеве на питательные среды определяют конкретную патогенную флору, чувствительность ее к антибиотикам. Это позволяет подобрать препараты.
Лечение синусита у детей в домашних условиях противопоказано в связи с риском развития сепсиса (генерализованной инфекции крови). Самых маленьких пациентов ведут и наблюдают в стационаре.
- немедикаментозные рекомендации;
- лекарственная терапия;
- хирургическое вмешательство;
- физиопроцедуры, массаж, дыхательная гимнастика.
- постельный режим;
- дробная термометрия;
- сбалансированное питание;
- обильное теплое питье.

- Антибиотиков широкого спектра действия: таблетки используют при неосложненном варианте заболевания.
- Иммуномодуляторы.
- Антигистаминные лекарства.
- Сосудосуживающие капли для анемизации слизистой оболочки в обязательном порядке!
- Дезинтоксикационные растворы.
- Противовоспалительные и жаропонижающие медикаменты.
- Поливитаминные комплексы.
- Местные антисептики.
Острый синусит у детей подразумевает активные симптомы и лечение проводится незамедлительно. Выжидательная тактика к таким пациентам не применима.
Ларцева О.Е., врач-физиотерапевт, г. Коломна

Детям после острых воспалений показан курс физиотерапии в обязательном порядке.
Перечень часто используемых препаратов представлен в таблице.
| Препарат | Возраст | Дозировавка | Противопоказания | Стоимость |
| АМОКСИЦИЛЛИН | С 3 лет | 3-5 лет: 125 мг трижды в день |
5-10 лет: 250 мг до 3 раз/сутки
Старше 10 лет – 500 мг и более
Тяжелое поражение почек и печени
Инфекционный мононуклеоз
3-10 лет: 375 мг 2 раза/сутки
С 11 лет: до 750 мг дважды в день
Сердечные аритмии
После 12 лет – до 3 раза/день
Затем по 1 мг дважды за сутки
Непереносимость компонентов
С 6 лет – 20 капель
Варских Т.И., ЛОР-врач, Тула

Использование дома прогревания и горячих компрессов усугубляют ситуацию, ускоряя развитие абсцессов и сепсиса. Посещение врача – единственный разумный выход.
Антибиотики при синусите у детей при обращении к врачу назначают эмпирически (наугад). Возможна замена на эффективный препарат после результатов посева при отсутствии положительной динамики. Длительность терапии при остром процессе – до 14 дней.
Хронический синусит и его лечение требуют интенсивного и продолжительного курса. Важно устранить причину (кариозные зубы, аденоидит).
Антимикробные препараты назначают в обязательном порядке для предотвращения распространения воспалительного процесса.
Лечение хронического синусита у взрослых проходит по той же схеме, что и у детей.
Терапию подбирает оториноларинголог. Он знает, чем лечить синусит у ребенка быстро и безопасно. Динамический контроль – часть терапии. При отсутствии положительной динамики, пациент госпитализируется в стационар, где применяются комбинации антибактериальных препаратов.
Лечение синусита у детей Комаровский сводит к применению:
- сосудосуживающих капель;
- противомикробных средств;
- адекватного дренирования гнойной полости.
Олег Евгеньевич считает, что длительность терапии при остром течении необходима в течение 3 недель, а при хроническом – до 2 мес.
Хирургическое лечение проводят при гнойном варианте, при развитии осложнений и абсцессов.
Хронический верхнечелюстной синусит – показание для лечебно-диагностической пункции. При этом выполняется аспирация содержимого с последующим его изучением. Во время процедуры в полость вводят антисептики и антибиотики для лучшего терапевтического эффекта.
Физиопроцедуры показаны при стихании активного воспалительного процесса. Применяют:
- токи УВЧ, СВЧ;
- гелий-неоновый лазер;
- электрофорез;
- магнитные поля.
Процедуры способствуют лучшей трофике и регенерации поврежденных структур за счет усиления крово- и лимфообращения.
Для этих целей рекомендован и массаж конкретных точек-проекций придаточных пазух: над серединой бровей, у крыльев носа. Выполнять его можно до 2-3 раз в день в течение нескольких минут.
При хроническом гайморите не противопоказана дыхательная гимнастика. Проводится она путем поочередного дыхания одной ноздрей в спокойном режиме. Длительность курса – 1 месяц.
Лечение синусита у детей – серьезная задача для врача. Терапия включает одновременное назначение нескольких препаратов. Такая интенсивная схема обусловлена опасностью патологии.
Зная симптомы и лечение синусита у детей, не нужно экспериментировать в домашних условиях. Схему подбирает специалист в индивидуальном порядке. Строгое соблюдение всех рекомендаций врача – залог быстрого и успешного выздоровления.
Марина, 48 лет, г. Рыбное

За 7 дней становится легче. В поликлинику не ходим, потому что уже сама знаю, как вылечить хронический синусит.
Тамара, 30 лет, г. Самара

Вызвала педиатра. Был назначен Флемоксин – без эффекта. Через 3 дня температура поднялась до 40˚С. Вызвала скорую. Увезли в больницу. К лечению добавили Кларитромицин. На 2 антибиотиках быстро поправились.
Александра, 34 года, г. Тверь

Дома принимали курсами Генферон лайт для восстановления иммунитета и Линекс Форте. Повторений болезни не было.
источник
Насморк, возникающий у детей, требует лечения при любой этиологии. Родители часто не обращают серьёзного внимания на данное явление, считая, что это признак простуды и от него можно избавиться домашними средствами. Такое мнение является ошибкой, потому что у ребёнка может быть серьёзное заболевание — синусит. Если его не начать лечить вовремя, то болезнь может стать причиной тяжёлых осложнений, способных изменить в худшую сторону состояние здоровья человека на всю жизнь.
Недуг возникает в носовых пазухах, которые носят название околоносовые синусы. Они располагаются в костях черепа и представляют собой придаточные воздухоносные пазухи, идущие в носовую полость. Причиной патологии в этих проводных системах могут быть перенесённые ОРЗ и ОРВИ, инфекционные заболевания зубов, ротовой полости. Возможно развитие воспалительных процессов в околоносовых синусах из-за аллергии, а также врождённых или приобретённых дефектов перегородок носа.
Использование антибактериальной терапии при синусите у детей обусловлено тем, что условием заболевания является инфицирование пазух неблагоприятной биофлорой. Микроорганизмы в слизистой носа развиваются с повышенной скоростью, их размножение нужно останавливать, поэтому антибиотик при синусите у детей является жизненно необходимым препаратом.
Антибактериальные лекарственные средства являются блокаторами для размножения возбудителя, который другими препаратами убить невозможно. Лечение следует начинать срочно по следующим причинам:
- у детей неокрепший иммунитет, защита организма ослаблена;
- дыхание малышей нарушено, потому что вентиляция пазух затруднена из-за отёчности слизистой;
- выходы для накопившейся слизи закрыты, поскольку придаточные пазухи перекрыты отёками от носовой полости;
- происходит постепенное заполнение пазух заражённой секрецией;
- процесс перерастает в гнойное воспаление, гной может попасть в мозг и в кровеносные сосуды, в результате чего состав крови содержит вредоносные продукты жизнедеятельности бактерий;
- в итоге организм ребёнка получает отравление, от интоксикации могут пострадать разные органы и системы.
Некоторые родители боятся лечить детей антибиотиками, потому что считают их вредными, и пытаются обойтись препаратами иных групп или народными средствами, что усугубляет болезнь. Это предубеждение против антибактериальных медикаментов верно только отчасти. Они опасны в том случае, если их принимают без назначения врача, пьют дольше, чем прописал врач, увеличивают дозировку.
К лечению детей антибактериальными препаратами нужно относиться с осторожностью. Они действительно влияют на детский организм и могут нарушить функции органов, например ЖКТ, печени. Это связано с воздействием на микрофлору. Поэтому так важно всё делать в соответствии с указаниями доктора и не допустить уничтожения полезных микроорганизмов.
Синусит имеет несколько разновидностей. Для лечения каждой из них доктор определяет оптимальный перечень лекарств. Среди этого списка не только антибиотики, в нём есть другие средства, облегчающие состояние больного.
- Для устранения отёчности назначаются сосудорасширяющие медикаменты. Чаще всего это «Тизин Ксило», «Нафтизин», «Галазолин».
- Жидкости, имеющие лечебное предназначение — «Протаргол», «Колларгол». Их назначают для закапывания после сосудорасширяющих.
- Медикаменты антигистаминной группы — «Кларитин», «Телфаст». Это препараты облегчающие состояние при аллергическом синусите.
- Антибактериальная группа — чаще всего «Ампициллин», «Амоксициллин» или лекарства на основе фрамицетина.
Типологическое разнообразие болезни представляет собой картину, показанную в таблице.
| Вид заболевания | Признаки |
|---|---|
| Гайморит | Локализация воспаления в верхнечелюстных придаточных пазухах |
| Сфеноидит | Воспаление и гной в клиновидных пазухах |
| Этмоидит | Воспалительный процесс в ячейках решётчатой кости |
| Фронтит | Воспаление лобной придаточной пазухи |
Определяется локализация воспаления путём диагностических исследований, в том числе аппаратных технологий и изучения анализов. Стадии болезни бывают острой и хронической. Острая перерастает в хроническую, если не начать своевременного лечения. Хроническая форма опасна тем, что антибактериальных препаратов ребёнку приходится принимать больше и курс лечения бывает более длительным.
Антибиотики при синусите у младенцев прописываются редко, врач делает это только тогда, когда есть угроза жизни. Для детей от трёхлетнего и старше возраста также есть жёсткие ограничения в применении этих лекарств. К основным правилам приёма антибактериальных средств относятся:
- строгое соблюдение норм и времени приёма;
- следование рекомендациям врача или инструкции;
- предпочтение диетического питания во время лечения:
- приём пробиотиков.
Бояться нужно не самих антибиотиков, а того, что терапия синусита у детей будет проведена неправильно. Это приведёт к осложнениям, с которыми потом придётся бороться всю жизнь.
О дозах, режиме приёма препаратов данной группы детьми родители должны знать как можно больше. Чтобы избежать осложнений после курса лечения прописываются лекарства местного действия — «Биопарокс», «Гексорал» и «Изофра».
«Амоксициллин» более предпочтителен для детей, чем «Ампициллин». Эффективной лекарственной формой является «Амоксициллинклавуланат». При этом «Амоксициллин» (40мг) принимается независимо от еды, а «Амоксициллинклавуланат» (50мг) пьют во время еды. Это суточные дозы, которые разделяются на три приёма.
«Ампициллин» назначается только при отсутствии двух амоксициллиновых форм в суточной дозировке 50мг и делят её на четыре приёма. Лечение синусита этими препаратами является предпочтительным. Но есть и альтернативные лекарственные антибиотические формы.
- Спрей «Биопарокс» с активным веществом фузафунгин, который при распылении пропитывает носоглотку и убивает в слизистой вредоносные бактерии. Им можно лечить детей от 3-х летнего возраста, режим применения — одно нажатие на дозатор 4 раза за сутки. Курс лечение 5-7 дней.
- «Изофра» с фрамицетином спрей в нос применяется в составе комплексной терапии синусита в режиме — разовое нажатие на дозатор 4 раза в день в течение недели.
- «Полидекса» — спрей, имеющий комбинацию веществ: сосудорасширяющие + противовоспалительные + антибактериальные. Режим применения — одно впрыскивание три раза в сутки. Прописывается детям не ранее 2,5 летнего возраста на протяжении максимум недели.
- «Азитромицин» применяется в случае наличия аллергической реакции на амоксициллин и другие препараты пенициллиновой группы.
- «Сумамед» новый препарат рекомендуемый для лечения детского синусита в виде суспензии. Дозировка рассчитывается доктором в зависимости от массы тела ребёнка и его возраста.
- «Клацид» с активным веществом кларитромицином, являющимся антибактериальным средством широкого спектра. Применяется детьми до 12 летнего возраста в виде суспензий, а старше указанного возраста, в таблетках. Рассчитывается доза исходя из веса человека.
- «Цефотаксим» и «Цефтриаксон» назначают при среднем и тяжёлом течении болезни. Это антибиотики нового поколения, они эффективны против синусита, но лечение должно проводиться под строгим контролем доктора. Вводятся препараты внутримышечно от 50 до 100мг в сутки. «Цефотаксим» делается за три введения, «Цефтриаксон» за одно введение.
Все антибактериальные средства обладают рядом противопоказаний. При этом разные названия отличается своим списком предостережений, врач учитывает это фактор при определении схемы лечения. Категорически противопоказаны антибиотики при определённых формах инфекции и разновидностях болезни:
- вирусной, грибковой инфекции, а также аллергическом синусите;
- если выявлена реакция на пенициллин;
- при моноцитарной ангине (инфекционный мононуклеоз);
- при системных болезнях почек, печени, кишечника.
К основному побочному действию лекарств данной группы относится то, что они способны уничтожить вредную и полезную микрофлору. Недостаток бактерий облигатного ряда негативно сказывается на иммунной системе и вызывает дисфункции ЖКТ и кандидоз слизистых оболочек. Возможны понос, рвота, нарушение вкусовых ощущений.
Нередко возникают кожные проблемы в виде аллергических высыпаний, зуда и отёчности. Проникновение лекарственных веществ в кровь изменяет её состав. Со стороны нервной системы могут наблюдаться бессонница, головные боли, судороги. Могут быть негативные реакции в мышцах — боль и спазмы.
Антибактериальные препараты являются сложными лекарственными средствами и их применение должно осуществляться по назначению и под наблюдением врача. Антибиотики назначаются только при бактериальной форме заражения и не используются при других инфекциях. Если у детей выявлена лёгкая форма течения болезни, то рекомендуются местные антибиотические средства.
Гнойные формы лечатся пенициллиновой группой (амоксициллин), они наиболее эффективны против данного вида воспалительных процессов. По усмотрению врача могут назначаться макролиды и тетрациклиновая группа препаратов.
Если болезнь переходит в тяжёлую стадию, то наиболее актуальными препаратами являются цефалоспорины.
Если следовать всем правилам применения, то антибиотикотерапия помогает успешно избавиться от синусита у детей и не получить серьёзных осложнений.
источник
Гайморит у детей – проблема достаточно распространенная. Нередко родители боятся этого диагноза, считая заболевание серьезным и даже опасным. Однако специалисты говорят, что при своевременном и грамотном лечении справиться с воспалением гайморовых пазух в большинстве случаев удается довольно быстро. Обязательное условие – на протяжении всего заболевания ребенок должен находиться под постоянным наблюдением доктора. Только врач сможет подобрать наиболее эффективные препараты для борьбы с инфекцией в синусах, ликвидации симптомов, решить вопрос о необходимости хирургического вмешательства, проведения физиотерапевтических процедур и т.п.
В то же время, неадекватная терапия – например, лечение гайморита у детей в домашних условиях без консультации врача, бесконтрольное использование народных методов — чревато очень серьезными последствиями, вплоть до гибели малыша. Необходимо помнить, что опасные осложнения, такие как поражение оболочек мозга (менингит, энцефалит), распространение инфекции по организму (сепсис) в силу физиологических особенностей ребенка нередко развиваются гораздо быстрее, чем у взрослого человека.
В данной статье мы поговорим о том, что делать, если у ребенка гайморит, его симптомы и лечение у детей, о методах диагностики и профилактики, а также постараемся ответить на вопросы, которые чаще всего задают родители.
Автор статьи: врач-педиатр Климова В.В.
У родителей часто возникает такой вопрос. Для того, чтобы на него ответить, необходимо понять, как именно происходит развитие пазух у ребенка.
Дело в том, что из всех синусов к моменту рождения у ребенка оказываются сформированы только решетчатые пазухи. Гайморовы пазухи присутствуют (они закладываются на 3 месяце внутриутробного развития), однако имеют очень маленький размер – в значительной степени они формируются лишь к пяти-семи годам, а к 12-13 годам их формирование завершается. Лобных пазух у новорожденного ребенка нет, они заканчивают формирование лишь к семи-восьми годам.
Способность детей легко простужаться при контакте с холодным воздухом во многом связана как раз с неразвитостью синусов – ведь в пазухах воздушный поток, замедляясь, согревается и увлажняется перед тем, как отправиться по дыхательным путям в легкие. В то же время именно по причине отсутствия сформированных гайморовых и лобных пазух гайморит очень редко диагностируется у детей младше 4-5 лет, а воспаление лобной пазухи практически не встречается у детей, не достигших семилетнего возраста. Поэтому, когда у родителей возникает вопрос, может ли быть гайморит у ребенка 3 лет и каковы его симптомы, специалисты отвечают, что в данном случае речь, идет, скорее всего, об обычном насморке или же воспалении решетчатых пазух (точнее установить диагноз поможет обследование у специалиста).
К анатомо-физиологическим особенностям строения пазух у детей относится узость канальцев (соустий), соединяющих гайморовы пазухи и носовые ходы. Именно поэтому у ребенка, особенно если речь идет о дошкольнике, вирусный гайморит, легче переходит в бактериальный (катаральный или гнойный), так как нарушение оттока из синусов развивается быстрее. Такой ускоренной динамике развития гнойного процесса в пазухах способствует и другая особенность – в детском возрасте слизистая носа и синусов более рыхлая, снабжена большим количество капилляров и лимфатических сосудов (по сравнению со взрослыми), что также создает благоприятные условия для быстрого развития отека.
Среди других факторов, предрасполагающих к развитию воспаления в гайморовых пазухах в детском возрасте – незрелость иммунной системы, определяющая склонность к респираторным инфекциям; обилие лимфоидной ткани в носоглотке, которая часто вовлекается в воспалительный процесс и становится источником хронической инфекции; склонность к аллергическим реакциям, которые также создают условия для воспалительного процесса в синусах.
Чаще всего у ребенка развивается двухсторонний гайморит – это также одна из особенностей течения болезни у детей. Возникновение воспаления в одной пазухе без вовлечения в процесс другой – большая редкость. Кроме того, в детском возрасте чаще единовременно поражаются несколько пазух – развиваются полисинуситы. Так, у детей 4-7 лет гайморит часто сочетается с воспалением решетчатых пазух – этмоидитом, а у ребятишек, достигших семилетнего возраста, – с фронтитом (воспалением лобных пазух).
Еще одна особенность: осложнения синуситов (переход воспалительного процесса на другие органы) у детей развиваются гораздо быстрее, чем у взрослых людей, что также связано с обилием кровеносных и лимфатических сосудов в данной области.
Причины возникновения, симптомы гайморита у детей схожи с таковыми у взрослых людей (подробнее о них можно прочитать здесь). Однако течение воспалительного процесса в гайморовых пазухах в детском возрасте имеет и свои особенности, связанные с анатомическими и физиологическими нюансами.
Каковы причины гайморита у детей? В 70-80% острый синусит является осложнением вирусной инфекции. Вирус, поражающий слизистую оболочку полости носа, практически всегда проникает и в пазухи, приводя к развитию воспаления в них. Известный врач-педиатр Е.О. Комаровский считает, что при любой вирусной инфекции, сопровождающейся насморком, в воспалительный процесс вовлекаются также гайморовы пазухи, то есть развивается вирусный гайморит. Однако при этом состоянии классических симптомов гайморита (боли, чувства давления в области пазух) не наблюдается – до тех пор, пока слизь из синусов по соустьям свободно стекает в полость носа.
Если же эвакуация отделяемого из пазухи нарушается (чаще всего это связано с отеком стенок канальца, идущего из гайморовой пазухи в носовую полость, вызванных воспалительным процессом), в ней начинает накапливаться жидкость. Кроме того, вирусные агенты повреждают слизистую оболочку носовых ходов и синусов, нарушают защитные барьеры, что создает условия для развития бактериальной инфекции. Таким образом, вирусная инфекция служит лишь толчком к развитию гайморита, фактором, создающим условия для развития воспаления, вызванного бактериями. Вероятность перехода воспаления, вызванного вирусами, в бактериальный процесс в пазухах повышается, если присутствует воздействие таких негативных факторов, как общее и местное переохлаждение, нерациональный характер питания у ребенка, стрессовые ситуации.
Нередко гайморит у детей развивается на фоне аллергического ринита. Контакт с аллергеном приводит к отеку слизистой оболочки, нарушению оттока из пазухи. Далее присоединяется бактериальная инфекция и развивается воспалительный процесс.
Предрасполагающим фактором к развитию гайморита у детей может стать травма – ушиб, повреждение перегородки носа может стать тем фоном, на котором разовьется воспаление в гайморовых пазухах. Из-за повреждения в синусе скапливается кровь, далее присоединяется бактериальная инфекция. Ситуация усугубляется, если вследствие травмы произошло смещение костей и хрящей в носовой полости, приведшее к механическому нарушению оттока из пазухи. В такой ситуации создаются условия для развития хронического процесса, справиться с которым можно только устранив повреждения при помощи хирургического вмешательства.
Причиной гайморита у детей могут быть врожденные аномалии строения носовой полости, например, искривлением носовой перегородки. В этой ситуации также нарушается отток из синуса и создаются условия для развития заболевания, которое носит рецидивирующий характер.
Нередко причиной частых гайморитов у детей являются аденоиды. Наличие очага хронического воспаления в носоглотке, затруднение носового дыхания, возникающего вследствие увеличения носоглоточной миндалины – все это создает условия для частых простудных заболеваний, служащих толчком для развития воспаления в гайморовых пазухах.
Воспаление, связанное с наличием очага инфекции в ротовой полости – одонтогенный гайморит. Если у ребенка имеется кариес, парадонтит (особенно, если речь идет о верхних коренных зубах) это может стать причиной хронического воспалительного процесса в гайморовых пазухах.
Наличие хронического очага инфекции в организме. Если у ребенка есть какие-либо хронические воспалительные процессы, например, в почках, в дыхательных путях и т.п., это также может стать причиной развития гайморита. В данной ситуации возбудители приносятся в пазуху с током крови и приводят к развитию воспаления. Ситуация усугубляется тем, что при наличии хронического очага инфекции наблюдается ослабление иммунитета.
Сосудистые нарушения также могут стать предрасполагающим фактором для развития гайморита у детей. Так, при вегето-сосудистой дистонии ухудшается кровоснабжение гайморовых пазух, нарушается питание тканей, снижается местный иммунитет, создаются условия для развития инфекции.
Каковы же признаки гайморита у ребенка? Симптомы зависят от возраста, выраженности процесса. Чем младше ребенок, тем сложнее бывает поставить диагноз и тем важнее вовремя обратиться к врачу при первых признаках.
Как выявить симптомы гайморита у ребенка 4-5 лет, чтобы вовремя начать лечение? Несмотря на то, что воспаление гайморовых пазух чаще встречается у детей, достигших пятилетнего возраста, данное заболевание иногда встречается и у четырехлетних малышей. Когда речь идет об этом возрасте, родителям следует обращать внимание, прежде всего, на общие признаки, свидетельствующие об интоксикации, так как малышу еще трудно бывает сформулировать жалобы, связанные с местными проявлениями.
При гайморите у ребенка повышается температура (38-39 °С), меняется поведение: он становится вялым, капризничает, плохо ест, из носа появляется гнойное отделяемое, возможно появление отечности в области проекции пазух. Так как симптомы болезни у детей в этом возрасте неспецифичны, следует быть как можно внимательнее и при малейшем подозрении немедленно показать малыша специалисту!
При развитии гайморита у ребенка 6-7 лет, заболевший, как правило, уже может сформулировать жалобы, позволяющие распознать заболевание: головная боль, усиливающаяся при наклоне головы, боль в области проекции синусов, которая иногда «отдает» в зубы. Может наблюдаться гнойное отделяемое из носа, либо, наоборот, отсутствие отделяемого при ощущении заложенности носа. Кроме того, будет наблюдаться и признаки, свидетельствующие об общей интоксикации: вялость, слабость, лихорадка, бледность, боль в мышцах
Симптомы гайморита у подростков практически тождественны таковым у взрослых. Это головная боль, которая усиливается при резких движениях головы, наклонах, боль в области пазух, зубная боль, становящаяся более выраженной при жевании, отечность в области щек. Гнойное отделяемое из носа или отсутствие отделяемого на фоне заложенности носа, появление гнусавости голоса.
Также к признакам гайморита у подростков относятся лихорадка, вялость, снижение аппетита, бледности и другие общие проявления.
При развитии гайморита у ребенка симптомы болезни, о которых мы говорили выше, как правило развиваются на фоне признаков вирусной инфекции (насморк, который, несмотря на лечение, сохраняется более 7-10 дней). Кроме того, симптомы могут появляться через некоторое время после исчезновения признаков вирусного ринита, что также может свидетельствовать о присоединении бактериальной инфекции.
Как определить, что у ребенка гайморит? Для того, чтобы поставить диагноз, необходимо в обязательном порядке обратиться к врачу. На первом этапе специалист анализирует жалобы пациента (или сведения о состоянии ребенка, полученные при опросе родителей), проводит осмотр – выявляет зоны болезненности путем перкуссии (простукивания) в области проекции гайморовых пазух, исследует состояние носовой полости при помощи риноскопа.
Как правило, назначается лабораторное обследование – общий анализ крови, позволяющий предположить бактериальный характер заболевания. Это особенно важно при вялом течении заболевания, когда симптомы гайморита у ребенка выражены неявно и повышение содержания лейкоцитов в общем анализе крови может быть едва ли не единственным признаком, позволяющим заподозрить наличие воспалительного процесса в гайморовых пазухах. Кроме того анализ крови (оценка уровня эозинофилов) может помочь врачу заподозрить аллергический характер заболевания.
Среди инструментальных методов диагностики наиболее информативным считается рентгенологическое исследование гайморовых пазух, позволяющее с высокой вероятностью определить наличие воспалительного процесса в синусах. Также используется компьютерная томография – она применяется, скорее, как метод уточнения диагноза.
Важным методом определения причин возникновения гайморита у детей является бактериологическое исследование – оно особенно актуально при затяжном процессе, плохо поддающейся терапии. Для его проведения берется мазок из носа с последующим посевом на питательные среды. Это позволяет выявить возбудителя, вызвавшего воспаление, определить его чувствительность к тому или иному антибиотику. Если исследование содержимого носовой полости не дает достаточно информации (например, концентрация микробов недостаточна, что бывает при вялом течении болезни), может быть проведена диагностическая пункция (прокол) гайморовых пазух. В настоящее время данную процедуру чаще заменяют методом ЯМИК, который также позволяет получить содержимое пазух для бактериологического обследования, и одновременно отличается нетравматичностью и комфортностью для пациента.
Итак, для того, чтобы вовремя распознать гайморит у ребенка и своевременно назначить лечение, требуется комплексное обследование у специалиста. Самое важное, что требуется от родителей – как можно быстрее обратиться к врачу при возникновении признаков болезни. Это особенно актуально, когда речь идет о детях младшего возраста, так как воспалительный процесс и осложнения у них развиваются гораздо быстрее, чем у взрослых.
Чем лечить гайморит у ребенка? Самое главное условие, которое должно соблюдаться– это своевременное обращение к специалисту. Терапия должна осуществляться только под наблюдением врача. Это особенно важно, когда речь идет о ребенке, так как в силу анатомо-физиологических особенностей осложнения у детей развиваются гораздо быстрее.
При лечении гайморита у детей необходимо решить следующие задачи:
Медикаментозная терапия гайморита, в первую очередь, направлена на достижение следующих результатов:
- Устранение очага инфекции (уничтожение болезнетворных микробов, вызывавших воспалительный процесс в гайморовых пазухах)
- Восстановление проходимости канальцев, соединяющих околоносовые синусы и полость носа (уменьшение отечности слизистой оболочки)
- Эвакуация (устранение) содержимого гайморовых пазух
- Разжижение секрета
- Активация процессов регенерации слизистой оболочки, восстановление защитной функции клеток эпителия
- Нормализация местного и общего иммунитета
Препараты и методы, позволяющие решить данную задачу
Уничтожение микроорганизмов, вызвавших воспалительный процесс в гайморовых пазухах
Антибактериальные препараты местного и общего действия
Восстановление проходимости соустий
Сосудосуживающие, антигистаминные препараты
Ликвидация воспалительных явлений
Противовоспалительные препараты (стероидные и нестероидные)
Эвакуация слизистого и гнойного содержимого из гайморовых пазух и носовых ходов
ЯМИК, промывание носа по методу «кукушка», пункция синусов
Очистка носовых ходов от слизи и гноя
«Кукушка», промывание носа в домашних условиях
Удаление клеток слизистой оболочки, погибших в результате воспаления, и активация процессов регенерации.
Физиотерапия (виброакустическая терапия), препараты растительного происхождения
Местные иммуномодулирующие препараты, иммуномодуляторы системного действия, безбелковая диета, виброакустическая терапия
Большая часть методов, перечисленных в таблице, направлена на ликвидацию острого процесса в гайморовых пазухах: это мероприятия, помогающие справиться с инфекцией, способствующие удалению слизи и гноя из синусов, ликвидации воспалительных проявлений. В то же время методики, позволяющие восстановить целостность слизистой оболочки и нормализовать местный иммунитет в носовой полости и синусах (п. 7 и 8 таблицы), являются важнейшими этапами терапии, так как именно они позволяют предотвратить рецидивы, то есть возвращение болезни.
Как вылечить гайморит у ребенка? В большинстве случаев базовой является применение антибактериальных препаратов. Именно своевременное и грамотное назначение этих лекарств позволяет оперативно справиться с инфекцией в синусах и избежать осложнений. Антибиотики позволяют уничтожить возбудителей непосредственно в очаге, блокируют их рост и размножение. Решение о выборе препарата, его дозировке и курсе может принимать только лечащий врач – с учетом возраста ребенка, специфики течения процесса, наличия сопутствующих заболеваний, аллергических реакций в анамнезе.
В ряде случаев – при своевременном начале терапии и легкой степени тяжести процесса, — при лечении гайморита у ребенка назначаются антибиотики местного действия. Это могут быть капли или спреи, в состав которых входит тот или иной антибактериальный препарат. Преимуществом использования таких форм является отсутствие системного воздействия на организм и осложнений, таких как кишечный дисбиоз и т.п. Недостатком таких лекарств является трудности в их проникновении в очаг инфекции – гайморову пазуху, особенно если присутствует нарушение сообщения между синусом или носовой полостью вследствие отека слизистой оболочки или же в силу анатомического дефекта.
Надо сказать, что не все врачи при лечении гайморит у ребенка, считают необходимым применение местных антибактериальных средств. В частности, известный педиатр Е.О. Комаровский в своих выступлениях и работах указывает, что использование антибиотиков в виде капель или спреев приносит больше вреда, чем пользы. Это связано с тем, что, с одной стороны, такой подход отличается низкой эффективностью – ведь непосредственно из носовой полости препараты не проникают в синусы, либо достигают их в минимально низкой концентрации, недостаточной для ликвидации инфекционного процесса. С другой – даже этой малой дозы антибиотиков, назначаемых для местного лечения, бывает достаточно для формирования у бактерий устойчивости к лекарству. В результате эффект от применения антибактериальных препаратов, которые назначаются в виде таблеток или инъекций, также существенно снижается.
Поэтому в подавляющем большинстве случаев при выявлении гайморита у детей лечение начинают с назначения антибиотиков, обладающих системным воздействием на организм. При легкой или средней степени тяжести заболевания, как правило, антибактериальные препараты назначаются в форме таблеток, капсул, суспензий, сиропов. Если течение болезни тяжелое (особенно если состояние требует госпитализации ребенка), антибактериальные препараты вводятся внутримышечно и иногда (особенно на начальных этапах терапии) внутривенно.
Каким образом врач осуществляет выбор антибактериального препарата для лечения синусита у ребенка? Наиболее выраженный эффект дает назначение препаратов на основе бактериологического исследования. В лаборатории определяется чувствительность возбудителей, полученных из отделяемого носовой полости или содержимого пазух, к тем или иным препаратам. Однако подобная методика требует времени – необходимо несколько дней для того, чтобы из единичных микробов, посеянных на питательные среды, сформировались колонии, пригодные для проведения тестов на чувствительность к антибиотикам. Поэтому данная методика, чаще всего, используется в стационарах у пациентов, устойчивых к традиционной антибактериальной терапии.
В большинстве же случаев специалист назначает антибактериальные препараты, оказывающие воздействие именно на тех возбудителей, которые чаще всего оказываются виновны в возникновении гайморитов у детей. По данным российских и зарубежных исследователей, синуситы у детей традиционно вызывают следующие микроорганизмы:
Haemophilus influenzae (гемофильная палочка)
Streptococcus pneumoniae (пневмококк)
Moraxella catarrhalis (грамотрицательный кокк)
Все эти возбудители присутствуют в дыхательных путях у ребенка уже с первого года жизни и в обычных условиях не оказывают болезнетворного воздействия. Их патогенные свойства проявляются в ситуации ослабления защитных механизмов: когда в силу каких-либо факторов (вирусная инфекция, переохлаждение, стресс, травма и пр.) происходит снижение общего и местного иммунитета.
Именно на основании этих данных, касающихся наиболее часто встречающихся возбудителей синуситов у детей, специалисты обычно и назначают базовую антибактериальную терапию. Традиционно в лечении гайморитов у детей используются антибиотики следующих групп:
Пенициллины. Антибиотики пенициллинового ряда нарушают процессы синтеза оболочки бактериальной клетки, что приводит к её гибели. Пенициллины используются для лечения бактериальных инфекций много десятилетий, в связи с чем немало микроорганизмов выработали защитные механизмы (например, синтез особых ферментов β-лактамаз), способствующие разрушению активных компонентов пенициллинов. Поэтому в состав последних поколений препаратов пенициллинового ряда включаются вещества (например, клавулоновая кислота), блокирующие воздействие бактериальных ферментов.
Положительным моментом применения препаратов этой группы в терапии синуситов у детей является минимальное количество побочных эффектов, связанных с их применением (хотя возможны расстройства пищеварения, нарушения со стороны микрофлоры, аллергические дерматиты). Однако данные лекарства оказывают воздействие на очень узкий спектр микроорганизмов, вследствие чего могут быть не эффективны при лечении синуситов у детей, особенно при тяжелом течении заболевания.
Макролиды – антибиотики, действующие за счет нарушения синтеза белка в микробной клетке. Их нередко назначают, когда у ребенка наблюдается аллергия на препараты пенициллинового ряда. Макролиды считаются антибиотиками с наименьшей токсичностью. Помимо антибактериального воздействия они обладают некоторым противовоспалительными и иммуностимулирующим действием. Как правило, антибиотики данной группы назначаются при легкой и средней степени тяжести течения болезни.
Цефалоспорины по механизму действия на бактерии схожи с антибиотиками пенициллинового ряда: они разрушают клеточную стенку микроба. Именно препараты этой группы считаются наиболее эффективными в отношении тех микробов, которые вызывают воспаления в синусах. В то же время, применение цефалоспоринов чревато развитием выраженных побочных эффектов, прежде всего, развитием дисбиозов кишечника, нарушений работы пищеварительной системы. Поэтому антибактериальные препараты цефалоспоринового ряда назначаются при лечении у детей гайморита средней и тяжелой степени.
В ряде случаев врачи назначают антибактериальные препараты и других групп (аминогликозиды, тетрациклины, левомицетины) – решение принимается на основании данных клинических и лабораторных исследований. Однако некоторые антибиотики указанных групп обладают токсическим воздействием на организм ребенка, поэтому их использование в терапии синусита у детей должно быть предельно обоснованным. Например, они могут быть использованы в ситуациях, когда возбудитель, вызвавший воспаление, оказывается нечувствителен к большинству антибиотиков, традиционно применяющихся при лечении гайморитов, если данные бактериологического исследования показали наличие чувствительности к тому или иному препарату из вышеуказанных групп. В подобных ситуациях специалист, проводящий лечение, соотносит пользу от их приема (ликвидация очага инфекции, особенно при тяжелом течении болезни и развитии осложнений) и возможный вред, обусловленный вероятностью токсического воздействия, и на основании анализа принимает решение о назначении данных препаратов.
Нередко для повышения эффективности лечения специалисты единовременно назначают как антибиотики местного воздействия, так и системные антибактериальные препараты. Очень важно, что на протяжении всего курса антибактериальной терапии ребенок должен находиться под постоянным наблюдением врача, который сможет оценить эффективность назначенного лечения, принять решение о смене препарата при отсутствии результата, вовремя заметить признаки развития аллергических реакций, осложнений и – при необходимости – направить ребенка в стационар.
Иногда при улучшении состоянии ребенка на фоне антибактериальной терапии родители самовольно принимают решение о прекращении лечения данными препаратами. Однако в таких случаях высока вероятность того, что воспалительный процесс в синусах не будет полностью ликвидирован, что чревато развитием рецидива или переходом болезни в хроническую форму. Кроме того, незавершенный курса антибактериальной терапии чреват развитием устойчивости бактерий как к данному препарату, так и другим антибиотикам со схожим механизмом действия. Полноценный курс, назначенный врачом, позволяет уничтожить подавляющее большинство микробов, вызвавших заболевание. Если же длительность терапии недостаточна, либо же дозировка оказывается ниже необходимой, то некоторое количество микроорганизмов, обладающих генетической устойчивостью к препарату, выживает. В последствии данные бактерии передают эту устойчивость другим поколениям. Воспалительные процессы в синусах или других органах, вызванные такими микробами, очень плохо поддаются лечению антибактериальными препаратами той группы, к которой сформировалась устойчивость.
При приеме антибактериальных препаратов у детей могут возникать различные осложнения. К числу побочных эффектов антибиотикотерапии относятся:
- Аллергические реакции – чаще всего они возникают при приеме препаратов пенициллинового ряда. Это могут быть кожные проявления (высыпания, крапивница), отеки – например отек дыхательных путей, приводящий к астмоподобным состояниям с приступами затрудненного дыхания. Кроме того, возможно развитие таких тяжелых и опасных для жизни осложнений как отек Квинке и анафилактический шок. Именно в связи с угрозой развития осложнений, особенно у детей дошкольного возраста, лечение антибиотиками должно проходить под контролем врача, который сможет вовремя выявить признаки развития аллергических реакций, осуществить смену препарата, а также назначить терапию, направленную на устранение аллергических проявлений. В случае появления угрожающих симптомов – затрудненного дыхания, помутнения или потери сознания, необходимо срочно вызвать неотложную помощь. Если у ребенка ранее наблюдались аллергические реакции на прием тех или иных антибиотиков, перед началом терапии необходимо сообщить об этом лечащему врачу, а также проконсультироваться о том, как вести себя в случае развития тяжелых осложнений.
- Токсические реакции. Некоторые антибактериальные препараты оказывают токсическое воздействие на различные органы. Существуют антибиотики, влияющие на работу центральной нервной системы – их применение может приводить к ухудшению зрения, снижению слуха, нарушению дыхательной функции. Некоторые препараты оказывают токсическое воздействие на костный мозг, что приводит к нарушению кроветворения, сердечно-сосудистую систему, почки, печень. Важно знать, что практически все современные препараты, которые назначаются специалистами для лечения гайморитов у детей, не обладают выраженными токсическими эффектами, а те побочные действия, которые наблюдаются при их применении, корректируются назначением соответствующих препаратов (например, пробиотиков при нарушении кишечной микрофлоры и т.п.).
В настоящее время врачам чаще всего приходится сталкиваться с проявление токсических эффектов антибиотиков в ситуациях, когда родители самостоятельно принимают решение о лечении ребенка тем или иным препаратом.
- Побочные эффекты со стороны желудочно-кишечного тракта. К ним относятся расстройства стула (запор или диарея), снижение аппетита, тошнота. Эти проявления чаще всего встречаются при антибиотикотерапии синуситов у детей. Нередко на фоне лечения антибиотиками у детей развивается дисбиоз кишечника – это связано с тем, что препараты оказывают системное воздействие на организм, приводя к нарушению состава микрофлоры кишечника. Именно поэтому на фоне антибактериальной терапии и после неё специалисты назначают детям пробиотики, позволяющие защитить полезные бактерии, создающие условия для восстановления нормофлоры после окончания курса лечения антибиотиками.
- Присоединение других инфекций во время и после окончания курса антибактериальной терапии (суперинфекции). Вследствие нарушения состава нормальной микрофлоры, возникающего на фоне приема антибиотиков, а также ослабления иммунной системы, вызванного инфекционным процессом, в организме ребенка могут создаваться условия для активизации условно-патогенной микрофлоры. Это значит, что микроорганизмы, которые ранее присутствовали в организме, но никак не проявляли своих патогенных свойств, могут активизироваться и стать причиной воспалительного процесса. Самый частый пример – развитие кандидозов, то есть поражений, вызываемых грибками рода кандида (в организме их может присутствовать до 30 видов). Именно поэтому в ряде случаев на фоне антибактериальной терапии может развиваться кандидозное поражение кишечника, половых органов. У детей с ослабленным иммунитетом возможно развитие кандидозного сепсиса – состояния, когда грибки проникают в кровь, разносятся по организму и вызывают воспаления различных органов. При появления признаков развития суперинфекции – грибковой или бактериальной – специалист, проводящий лечении, корректирует терапию, назначает противогрибковые препараты, определяет дальнейшую тактику ведения ребенка.
Антибактериальная терапия – важнейшая часть лечения гайморитов у детей, позволяющая решить основную задачу: справиться с инфекцией в синусах. Однако необходимо помнить, что наряду с приемом антибиотиков должны проводиться и другие лечебные мероприятия. Дело в том, что ликвидация инфекции в гайморовых пазухах не является залогом выздоровления, если не решена такая проблема, как ликвидация содержимого синусов. Даже если инфекционного очага нет, но отток не восстановлен, то высока вероятность повторного инфицирования и развития рецидива болезни. Эта проблема особенно актуальна в детском возрасте, так как пазухи носа и синусов у ребенка уже, чем у взрослого, поэтому восстановить отток бывает сложнее.
Поэтому при выявлении гайморита у ребенка лечение в обязательном порядке включает не только антибиотики, но и препараты и процедуры, способствующие восстановлению проходимости соустьев, устранению экссудата из синусов, восстановлению дыхательной функции – только при таком комплексном воздействии достигается эффект полного излечения гайморита у ребенка.
Важнейшим элементом комплексной терапии гайморита у детей является использование местных сосудосуживающих препаратов (адреномиметиков). Компоненты, содержащиеся в этих лекарствах, способствуют сужению сосудов благодаря воздействию на альфа-адреналиновые рецепторы в их стенке. В результате происходит, так называемый, процесс анемизации («обескровливания») слизистой оболочки и уменьшение явлений отечности, восстанавливается носовое дыхание.
При лечении гайморита у детей специалисты рекомендуют использовать сосудосуживающие препараты, выпускаемые в форме спреев. Обычные капли стекают по слизистой и оказывают воздействие только в пределах носовой полости. Частицы спрея при распылении проникают и в канальцы, соединяющие носовые раковины и гайморову полость – а ведь именно устранения отека в этой области и является первоочередной задачей. В результате создаются условия для оттока воспалительного содержимого из синусов. Кроме того, адреномиметики рекомендуется использовать перед применением местных антибактериальных препаратов, так как это облегчает их доступ в очаг воспаления.
Однако необходимо помнить, что лекарства данной группы при длительном применении вызывают трудноизлечимое привыкание – для того, чтобы сосуды приходили в тонус начинает требоваться постоянная искусственная стимуляция адреналиновых рецепторов. Поэтому сосудосуживающие средства при лечении гайморита у детей не рекомендуется применять дольше пяти дней.
Как и любые другие лекарства, сосудосуживающие препараты могут вызывать аллергию – в этой ситуации лечащий врач принимает решение о замене лекарства или исключении препаратов данной группы из терапии. Кроме того, адреномиметики следует с осторожностью применять у детей, страдающих сердечно-сосудистыми заболеваниями, сахарным диабетом.
Нередко гайморит у детей протекает на фоне аллергического ринита. Это приводит к усугублению отечности слизистой оболочки носа, соустий и пазух. Поэтому для достижения эффекта в комплексную терапию болезни у детей часто включаются антигистаминные препараты. Их применение наряду с сосудосуживающими средствами поможет уменьшить отек и создать условия для улучшения дренажа слизи и гноя из пазух. Сегодня существуют противоаллергические препараты, оказывающие минимальное влияние на нервную систему (то есть не вызывающие таких побочных действий как вялость, сонливость). Решение о необходимости назначения антигистаминного средства, его выборе, дозировке, схеме терапии длительности принимает лечащий врач – он ориентируется на возраст ребенка, состояние, наличие в прошлом у ребенка аллергических реакций, а также других сопутствующих заболеваний. Также специалист осуществляет контроль терапии – он определяет сроки лечения и при необходимости принимает решение о замене препарата.
Для облегчения симптомов гайморита у детей, таких как боль в области пазух, головная боль, лихорадка, специалисты нередко включают в схему терапии лекарства, обладающие обезболивающим и противовоспалительным эффектом. Как правило, используются нестероидные противовоспалительные препараты (на основе ацетилсалициловой кислоты, парацетамола, ибупрофена, нимесулида), которые выпускаются в форме таблеток, порошков, сиропов. Перед их применением необходима консультация врача, так как существует целый ряд противопоказаний и побочных эффектов применения нестероидных противовоспалительных средств. Так, препараты, в состав которых входит аспирин, ибупрофен, парацетамол, оказывают негативное влияние на состояние слизистой оболочки желудочно-кишечного тракта. Поэтому у детей с гастритом, язвенной болезнью желудка и двенадцатиперстной кишки такие лекарства могут спровоцировать обострение болезни, привести к развитию кровотечения. Лекарства на основе аспирина могут негативно повлиять на состояние сосудистой стенки, повысить её хрупкость и спровоцировать кровотечение. Препараты, в состав которых входит нимесулид, при длительном применении могут отрицательно влиять на функцию печени. Поэтому решении о включении в комплексную терапию нестероидных противовоспалительных препаратов, о дозировке и допустимой длительности их использования должен принимать лечащий врач.
В особых случаях специалист может принять решение о включении в схему терапии кортикостероидов – препаратов, обладающих выраженным противовоспалительным и противоотечным действием. Их назначение может быть обосновано при выраженном аллергическом компоненте, стойком воспалительной процессе в синусах, наличии полипов в носовых ходах и пазухах. Чаще в таких ситуациях используются капли и спреи: при местном воздействии активные компоненты таких лекарств оказывают меньшее системное влияние на организм. Однако и при их местном применении возможно развитие осложнений – носовых кровотечений, язвочек на слизистой. Необходимо помнить, что кортикостероиды – препараты, прием которых может проводиться только по решению врача и только под его тщательным контролем. Самолечение гайморита у детей лекарствами данной группы чревато развитием не только местных, но и общих осложнений, нарушению функции надпочечников, что приводит к сбою гормональных процессов и развитию обменных нарушений.
Важную лепту в восстановление функции слизистой оболочки носовой полости и гайморовых пазух вносят муколитики. В состав данных препаратов входят ферменты (например, N-ацетилцистеин), которые снижают поверхностное натяжение, оказывают выраженное разжижающее действие на слизистое и гнойное отделяемое, что создает условия для его удаления из носа, восстановлению проходимости соустьев, очищению пазух. Также они помогают восстанавливать мукоцилиарный клиренс, то есть движение ресничек, которыми снабжены клетки эпителия носовых ходов – таким образом нормализуется физиологический процесс очищения полости носа от слизи, токсинов, патогенных микроорганизмов, пылевых частиц и пр.
Муколитики особенно показаны при затяжных синуситах у детей, сопровождающихся образованием большого количество вязкого густого отделяемого. Также они позволяют значительно облегчить состояние при наличии корочек в полости носа, затрудняющих дыхание и вызывающих у ребенка дискомфорт. В настоящее время выпускаются комбинированные препараты, в составе которых муколитический компонент сочетается с сосудосуживающим веществом или местным антибактериальным препаратом. Лечащий врач поможет подобрать лекарство, исходя из особенностей течения процесса, возраста ребенка и других значимых факторов.
При лечении воспаления гайморовых пазух у детей необходимо решить множество задач, поэтому спектр препаратов, назначаемых специалистом, может быть очень широк и зависит от особенностей течения конкретного воспалительного процесса, состояния ребенка, его возраста и других нюансов. Чем же еще лечат гайморит у детей? Так, в последние годы в схему нередко включаются бактериальные лизаты – компоненты инактивированных (обезвреженных) бактерий, которые помогают восстанавливать местный иммунитет в носовых ходах, стимулировать выработку антител к наиболее часто встречающимся возбудителям. Средства из этой группы используют, как правило, после снятия острых проявлений заболевания для ускорения процесса выздоровления, а также с целью профилактики ринитов и синуситов.
Кроме того, применяются препараты, содержащие пробиотические компоненты, способствующие восстановлению состава нормальной микрофлоры в верхних дыхательных путях, что также способствует восстановлению местного иммунитета. Используют также растворы бактериофагов, обладающих антибактериальными свойствами и помогающими справиться с инфекционным процессом в носовой полости.
Также в терапии гайморитов у детей могут быть использованы различные препараты, действие которых может быть направлено на улучшение процессов регенерации и решения других задач, актуальных после снятия острых проявлений гайморита. В том числе лекарств на основе растительных компонентов, например, содержащих сок цикламена, обладающего способностью разжижать слизь и повышающего секрецию (выделение слизи), а также включающие в себя различные масла, травы. В арсенале современной медицины имеется немало средств, позволяющих оказывать положительное влияние на состояние пациента на различных этапах течения болезни. Однако составить грамотную схему их применения может только лечащий врач.
Физиотерапевтические процедуры относятся к числу современных эффективных методов терапии воспаления синусов у детей. Важно помнить, что при гайморите любая физиотерапевтическая методика является лишь дополнением к базовой антибактериальной терапии Каждая процедура имеет свои нюансы и противопоказания.
Среди методик, применяемых для физиотерапии при гайморите у детей, — процедуры с использованием ультракоротких и сверхчастотных электромагнитных волн (СВЧ и УВЧ), диадинамические токи, ультразвук, электрофорез и др. Каждый метод позволяет решить свои задачи – купировать болевой синдром, снять отечность, активизировать процесс доставки лекарственных средств в пазухи, стимулировать процессы регенерации и пр. Только лечащий врач может принять решение о необходимости назначения физиотерапии, выбрать подходящую процедуру на том или ином этапе течения болезни. Все вышеперечисленные процедуры проводятся в физиотерапевтическом отделении поликлиники или стационара.
Одним из самых современных и эффективных физиотерапевтических методов лечения воспаления верхнечелюстных синусов у детей является виброакустическая терапия. Использование аппарата «Витафон» способствует уменьшению отечности слизистых оболочек носовой полости и синусов, активирует лимфодренаж и венозный отток, позволяет улучшить кровоснабжение, помогает снизить интоксикацию, стимулирует регенераторные процессы и укрепление общего и местного иммунитета. Необходимо обратить внимание, что использование виброакустической терапии в лечении гайморита у детей (как и любых других физиотерапевтических процедур) не показано в острой стадии заболевания, при наличии гнойного содержимого в синусах, а только на этапе ремиссии.
Важно, что для проведения виброакустической терапии не требуется посещать медицинское учреждение – лечение аппаратом «Витафон» можно осуществлять самостоятельно в домашних условиях. Это весьма актуальный нюанс, так как регулярное посещение ребенком больницы или медицинского центра, особенно в ситуации недавно перенесенного острого процесса в гайморовых пазухах, на фоне ослабленного иммунитета может привести к рецидиву болезни или же возникновению других заболеваний.
Подробнее о нюансах проведения виброакустической терапии при гайморите можно прочитать здесь.
источник