Многие пациенты задаются вопросом о том, какие есть виды вмешательств при гайморите, какие у них достоинства и недостатки. Постараемся ответить на эти вопросы.
Как и любая медицинская процедура, операция по лечению гайморита имеет свои показания и противопоказания.
К показаниям относят:
- отсутствие эффекта от консервативного лечения с применением антибиотиков, спреев, противовоспалительных препаратов, методик физиотерапии;
- появление осложнений вторичного типа, которые вызываются хроническим инфекционным процессом в околоносовых пазухах;
- формирование кист, содержащих инфицированный экссудат;
- появление осложнений внутричерепного типа;
- закрытый гайморит в хронической форме;
- активное распространение инфекции по организму;
- наличие в носовых ходах инородных предметов, препятствующих нормальному дыханию.
Манипуляция имеет и ряд противопоказаний. Они определяются в индивидуальном порядке, при этом оценивается общее состояние пациента, наличие у него заболеваний кровеносной, эндокринной, кроветворительной систем, недавние оперативные вмешательства в анамнезе, наличие активных инфекционных процессов в организме. Противопоказания могут быть как временными, так и постоянными. Многие пациенты не могут решить, стоит ли вообще делать операцию при гайморите? Решение относительно целесообразности оперативного вмешательства в том или ином случае должен принимать лечащий врач.
Прокол или, как его еще называют, пункция — одна из классических операций, выполняемых при гайморите. Часто она расценивается врачами как лечебно-диагностическая манипуляция, так как при ее проведении можно получить материал для бактериологического исследования и выбора дальнейшей тактики терапии. Подробнее о проколе при гайморите→
Вмешательство выполняется под местной анестезией или под общим наркозом, в зависимости от общего состояния пациента и наличия у него дополнительных заболеваний. В большинстве случаев предпочтение отдается местному обезболиванию. В ходе манипуляции врач делает прокол в верхнечелюстной пазухе и удаляет гнойное содержимое.
В основном операция приносит свои плоды уже после первого раза, но иногда требуется ее повторение. Если после 5-6 манипуляций все равно развиваются рецидивы гайморита, прибегают к более серьезным способам решения проблемы.
После того как отсасывающий инструмент будет удален из пазухи, проводится обязательное ее промывание. В основном применяется раствор Фурацилина, с помощью которого можно обезвредить значительную часть патогенных микроорганизмов и значительно снизить риск развития рецидива.
Методика, которая совсем недавно стала активно применяться при гайморите. Принцип вмешательства очень прост: необходимо провести расширение синусов носовой полости, которые из-за болезни находятся в суженном состоянии.
Врач, используя специальные гибкие проводники, предотвращающие травматизацию носовых полостей, вводит в пазухи специальные баллоны. Когда баллон окажется в нужном месте, его с помощью манжеты накачивают воздухом, что позволяет расширить диаметр соустей и устранить с помощью промывания гной и скопление микроорганизмов. После расширения синусов также удается увеличить аэрацию, что положительно сказывается на процессе выздоровления.
Вмешательство стало особенно популярно благодаря отсутствию травматизации естественных структур носа, а также практически полному отсутствию осложнений.
Еще один малоинвазивный метод, помогающий при гайморите. Устройство представляет собой три трубки различной длинны, две из которых имеют специальные манжеты.
Катетер вводится через носовые ходы, манжеты раздуваются, создавая небольшой вакуум, благодаря которому можно без проблем удалить скопления гноя из пораженной заболеванием пазухи. Для облегчения введения катетера и уменьшения отека можно обработать слизистые оболочки сосудосуживающим средством и антисептиком. После удаления гноя проводится обязательное промывание пазух.
Операция сама по себе настолько проста, что ее можно выполнять даже в условиях поликлиники. Там не требуется обезболивание, так как вмешательство полностью безболезненное.
В отличие от предыдущих методик, эндоскопическое вмешательство при гайморите относят к радикальным способам решения проблемы, даже несмотря на его малую травматичность. К нему в основном прибегают в том случае, если предыдущие методы лечения оказались неэффективными. Для проведения вмешательства необходимо использовать эндоскоп, поэтому в поликлинических условиях его выполнение невозможно.
Прибор, оборудованный камерой, позволяет контролировать ход вмешательства изнутри. Благодаря этому можно сохранить максимальное количество здоровых тканей и справиться с патологическими изменениями. При этом врач будет четко понимать, что он делает, действуя не вслепую. В ходе эндоскопической операции обычно не только отсасывается гной из пазух, но и удаляется разросшийся эпителий, который неспособен больше полноценно исполнять свои основные функции.
Лазерная терапия при гайморите — это разновидность эндоскопического вмешательства. Под лазерным воздействием понимают действие на слизистые оболочки специально сфокусированных лучей света, обладающих определенной частотой и высокой интенсивностью. Во время облучения появляется микроожог слизистых оболочек носа, который позволяет уничтожить патогенные микроорганизмы, приведшие к развитию гайморита.
Важно понимать, что интенсивность ожога при лечении лазером настолько мала, что пациент вообще ничего не ощущает. В большинстве случаев сильные анестетики используются только в том случае, если пациент очень чувствителен к боли.
Подобное вмешательство обладает рядом преимуществ:
- несколько последовательных сеансов лазерного лечения позволяют снизить толщину слизистого слоя, благодаря чему улучшается аэрация носовых пазух, снижается интенсивность размножения в них патогенных микроорганизмов;
- благодаря воздействию извне удается улучшить процессы кровообращения и, как следствие, регенерации;
- из-за наличия инородного предмета активизируется местный иммунитет, что также способствует уничтожению патогенных микроорганизмов.
Операция Колдуэлла-Люка, применяемая при выраженном гайморите, является наиболее радикальной из всех видов вмешательств. Ее проводят только в том случае, если слизистые оболочки пазух заболевание поразило настолько сильно, что прочие методы лечения оказались неэффективными. Подобные изменения происходят чаще всего при одонтогенном, кистозном или грибковом гайморите.
Манипуляция проводится под общим наркозом. Пациент при этом находится в лежачем положении. Врач, сдвинув верхнюю губу, производит под ней разрез с той стороны, с которой расположена больная пазуха. Затем, используя долото или бормашину, врач получает возможность исследовать верхнечелюстную пазуху через костную ткань и удаляет из нее гной и патологически измененную слизистую оболочку. Вмешательство считается наиболее травматичным и именно с ним связаны обычно осложнения, начиная от непереносимости наркоза и заканчивая гнойными воспалениями послеоперационной раны.
Специфика большинства операций, проводимых при гайморите, такова, что организму наносится очень малый ущерб извне. Благодаря этому послеоперационный уход за пациентом сводится к минимуму и не представляет никаких сложностей.
Человека, перенесшего операцию по удалению гайморита, отпускают домой через несколько часов после окончания манипуляции. Редко, если развиваются непредвиденные осложнения, в стационаре приходится остаться на более длительный срок.
После выписки пациенту курсом назначают те же препараты, что использовались во время основной терапии гайморита.
К ним относят:
- антибиотики широкого спектра действия (пенициллины, макролиды, цефалоспорины, фторхинолоны);
- сосудосуживающие лекарства (Оксиметазолин, Нафазолин, Ксилометазолин);
- антигистаминные препараты (Зодак, Зиртек);
- местные глюкокортикостероиды (Назонекс).
Гайморит — заболевание, из-за которого часто бывает нужна операция, если консервативные методы терапии оказываются неэффективными. Решение о том, какая из методик вмешательства подойдет тому или иному пациенту, лучше оставлять врачу. Только специалист сможет определить наличие показаний и противопоказаний к операции исходя из индивидуальных особенностей пациента и стадии заболевания. Отказываться от оперативного вмешательства, если доктор поднимает вопрос о его необходимости, не рекомендуется.
Автор: Арина Волкова, врач,
специально для Moylor.ru
источник
Гайморит или верхнечелюстной синусит – это один из самых частых видов воспаления придаточных носовых пазух. В большинстве случаев лечение этого процесса – консервативное, то есть с использованием антибиотиков, сосудосуживающих капель и постоянных промываний носа и пазух. Однако в некоторых случаях, при недобросовестном лечении или запущенном процессе, приходится прибегать к оперативному лечению гайморита. В нашей статье обсудим показания к операциям на гайморовых пазухах, виды операций и их возможные последствия.
Как уже упоминалось, далеко не каждому пациенту с воспалением в гайморовых пазухах необходимо оперативное лечение. Перечислим основные показания к хирургическим вмешательствам.
- Скопление гноя в полости синуса. При этом чаще всего искусственное удаление гноя необходимо в случае полного закрытия пазухи – то есть закупорки выводного протока синуса в носовую полость. Гной, накапливаясь в закрытой костной полости, давит на ее стенки и приводит к невыносимым головным болям. При дальнейшем нарастании объема гноя возможен его прорыв под давлением в соседние структуры: верхнюю челюсть, небо, глазницу, мозговые оболочки.
- Наличие хронического гайморита с частыми обострениями и длительным течением. Для начала важно понимать, что закрытая полость синуса с крошечным выводным протоком очень предрасполагает к развитию хронического воспаления. Поэтому хронический гайморит – достаточно частая патология ЛОР-органов. В ходе постоянного вялотекущего воспаления в слизистой оболочке пазухи образуются различные аномальные «плюс-ткани» — полипы, спайки, кистозные полости. Эти образования в свою очередь способствуют дальнейшему развитию и течению хронического воспаления, часто дополнительно перекрывая выход из пазухи. Получается такой порочный замкнутый круг.
- Наличие аномальных образований в полости синуса – как врожденных, так и приобретенных. К врожденным образованиям можно отнести патологические костные перегородки синуса, различные опухоли и кисты, костные выступы и гребни, препятствующие адекватной вентиляции и оттоку из пазухи. К приобретенным относятся перечисленные в предыдущем пункте структуры, а также различные инородные тела. Таким инородным включением в гайморовой пазухе становятся мельчайшие игрушки или их детали, засунутые ребенком глубоко в нос и при вдохе втянувшиеся в полость синуса. К счастью, это крайне редкие случаи. Наиболее часто можно наблюдать фрагменты стоматологического пломбировочного материала, костные отломки зубов или стоматологических приспособлений, попавших в полость пазухи при лечении коренных зубов верхней челюсти. Такие инородные тела становятся причиной хронического воспаления в пазухе.
Разумеется, любое оперативное вмешательство не делается просто так. Больному должен быть выполнен минимальный перечень обследований, особенно если предполагается открытая операция.
- Рентгенография придаточных пазух носа. Это простое, быстрое и дешевое обследование. К сожалению, его информативность при хроническом процессе не слишком высока. Нечасто рентгеновский снимок показывает изменения слизистой, не всегда видит аномальные «плюс-ткани». Рентген – это скорее метод предварительной диагностики или экспресс-метод в случае, например, острого гнойного гайморита.
- Компьютерная томография пазух – более современный и информативный метод. С помощью КТ врач получает послойные тончайшие срезы-снимки интересующей пазухи. Восстановив картину с помощью компьютерной графики, можно увидеть мельчайшие нюансы полости – измененную слизистую, полипы и другие образования, инородные тела. Важно также то, что с помощью КТ можно увидеть соотношения структур внутри полости. Поэтому именно компьютерная томография, а не рентген или клиническое обследование, является золотым стандартом предоперационного обследования перед плановыми операциями.
- Общие клинические анализы крови, мочи, бактериологический посев из полости носа и пазухи очень важны перед плановым оперативным вмешательством.
Необходимые условия для плановой хирургии:
- Больной должен быть относительно здоров перед выполнением хирургической манипуляции. Любые острые (ангина, пиелонефрит и т. д.) или обострения хронических (декомпенсация сахарного диабета, обострение бронхиальной астмы) заболеваний являются противопоказанием.
- Лучше выполнять плановые вмешательства в «холодном периоде» хронического процесса – то есть вне обострения.
- У женщин также не должно быть менструации в день операции.
- Плановую операцию крайне нежелательно выполнять в период беременности или, в случае крайней необходимости, перенести ее на второй триместр беременности.
Эти пункты не касаются острого гнойного процесса, связанного со скоплением гноя в полости синуса. В этом случае операция в виде пункции или прокола пазухи выполняется в любом случае.
Больной, которому назначена та или иная манипуляция на пазухах, всегда переживает и раздумывает: как же делают операцию при гайморите? В этом разделе опишем основные методы хирургического лечения гайморита.
Этот вид оперативного лечения скорее относится к разряду манипуляций, поскольку достаточно прост и малотравматичен. В подавляющем числе случаев пункция пазух показана при остром гнойном гайморите со скоплением гноя в полости пазухи. С помощью прокола эвакуируют гной и промывают полость синуса антисептиками. Еще одним достоинством прокола является то, что с его помощью в асептических условиях можно взять отделяемое пазухи на бактериологический анализ, то есть выявить возбудителя гайморита и определить его чувствительность к антибиотикам для адекватного подбора дальнейшего лечения.
- Перед непосредственным началом манипуляции носовые ходы и полость пазух промывают антисептическим раствором от слизи, гноя и других загрязнений.
- Закапывают в носовые ходы сосудосуживающие капли для уменьшения отека слизистой и профилактики кровотечения.
- Проводят специальный ЛОР-осмотр, осматривают стенки носа, выбирают место укола.
- Проводят местную анестезию растворами или спреями лидокаина.
- Толстой иглой производят пункцию. Говоря простым языком, в полость синуса проникают, пробив его боковую стенку, граничащую со стенкой носа. Костная пластина в этом месте достаточно тонкая, и игла проходит легко.
- С помощью шприца или аспиратора удаляют гной и многократно промывают полость синуса антисептическими растворами.
Эта открытая операция на гайморовой пазухе применяется уже более сотни лет. Ее название образовано двумя фамилиями совершенно разных хирургов, независимо друг от друга описавших технику операции. Благодаря открытому доступу у хирурга есть большое пространство для манипуляций и возможность качественно удалить все ненужные образования.
- Предоперационная подготовка проводится аналогично таковой при пункциях носа.
- Обезболивание может быть местным или общим – человек уснет и проснется после окончания операции.
- Основная суть операции состоит в том, чтобы проникнуть в полость пазухи. В случае операции Люка—Колдуэлла местом доступа является точка на верхней челюсти или верхнечелюстная ямка. Именно в этом естественном углублении удобно создать отверстие.
- Для этого слизистая верхней челюсти убирается своеобразным лоскутом, обнажая поверхность кости. Далее, используя специальные инструменты – долото, бор, сверло, врач вскрывает костную пластину, проникая в синус.
- Далее с помощью аналогичных инструментов производится чистка полости пазухи, удаляются все «плюс-ткани», костные гребни и выступы, инородные тела.
- Полость многократно промывается растворами антибиотиков.
- Чаще всего в случае длительного течения хронического гайморита естественное выводное отверстие синуса не справляется с очищением пазухи. Поэтому врач может дополнительно сформировать искусственный канал на внутренней стенке пазухи, выходящий в полость носа, или попытаться восстановить проходимость естественного соустья.
- Далее входное отверстие вновь закрывается лоскутом из мягких тканей.
Своеобразной модификацией операции Люка—Колдуэлла является интраназальная антростомия. Цели операций аналогичны – максимально очистить пазуху от аномальных образований и санировать ее полость. Разница между операциями заключается в точке доступа. Для интраназальной антростомии доступ в пазуху осуществляется не через верхнюю челюсть, а через внутреннюю боковую стенку носа.
Хирургические вмешательства с помощью тончайших инструментов, снабженных камерой и оптоволоконной системой, являются золотым стандартом операций на гайморовой пазухе.
Такие современные методы имеют ряд достоинств:
- Полное сохранение физиологии и анатомии пазух, поскольку в подавляющем большинстве случаев точкой доступа в пазуху является ее естественное соустье.
- Малоинвазивность и бескровность.
- Возможность многократного повторения процедуры по мере необходимости.
К недостаткам метода можно отнести:
- Высокую стоимость процедуры из-за дороговизны оптических систем и их обслуживания.
- Дефицит обученных врачей, поскольку подобные техники требуют постоянного совершенствования знаний и умений.
К сожалению, в государственных учреждениях здравоохранения очень мало ЛОР-отделений, укомплектованных подобной техникой.
После операции на гайморовой пазухе начинается этап реабилитации. Это очень важный период в выздоровлении больного. Все процедуры и манипуляции на оперированной пазухе должны быть четко согласованы с лечащим врачом. Любое самолечение недопустимо!
Основные мероприятия в послеоперационном периоде:
- Регулярное посещение ЛОР-врача и контроль за состоянием пазухи.
- Использование целого арсенала медикаментов: антибиотиков, противовоспалительных средств, специальных капель в нос. Очень важно регулярное промывание носа солевыми и антисептическими растворами.
- Использование методов аппаратной физиотерапии: лазера, ультразвука, магнитотерапии и других.
- Максимально бережное отношение пациента к своему здоровью. Важно не допускать переохлаждения, избегать простудных заболеваний, часто и много гулять на свежем воздухе.
- Санаторно-курортное лечение, витаминотерапия.
- Отказ от курения и алкоголя.
источник

Но более тяжелыми, чем сама болезнь, могут быть осложнения гайморита. В случае отсутствия своевременного грамотного лечения, данное заболевание может привести к развитию патологий ЛОР-органов, органов зрения, частым бронхитам и воспалениям легких, сепсису, менингиту. Поэтому так важно вовремя вылечить гайморит.
Легче всего гайморит, как и большинство заболеваний, поддается терапии на ранней стадии развития. В таких случаях можно ограничиться местным лечением болезни или же совместить ее с приемом антибактериальных препаратов широкого спектра действия. Но бывает, что консервативное лечение не приносить желаемого эффекта. Тогда врач предлагает пациенту операцию.
В некоторых случаях операция является наиболее эффективным методом лечения гайморита. Существуют следующие показания к хирургическому вмешательству:
- отсутствие положительного результата консервативной терапии с применением антибактериальных средств, назальных спреев со стероидами, методов физиотерапии и других способов;
- наличие вторичных осложнений, обусловленных хроническими гнойными процессами в околоносовых пазухах;
- образование инфицированных кист, внутричерепных осложнений;
- закрытая форма хронического гайморита;
- распространение инфекции за пределы носовых пазух;
- наличие в носовых пазухах чего-то, что препятствует нормальному носовому дыханию.
Противопоказания определяются общим состоянием пациента, способностью его организма перенести хирургическое вмешательство, наличием системных патологий эндокринной системы, системы кроветворения, общих инфекционных и воспалительных процессов. Такие противопоказания бывают постоянными или временными. В каждом случае врач решает целесообразность проведения операции при гайморите.
Целью операции при гайморите является освобождение носовых пазух и восстановление нормального дыхания носом. Для этого врач может удалять ткани (воспаленные, инфицированные или поврежденные), полипы (аномальное разрастание слизистой ткани), часть кости (при необходимости формирования более широкого отверстия для выхода слизи), посторонние предметы.
Существуют три вида операции при лечении гайморита – прокол, эндоскопическая операция, традиционная хирургическая операция.
Вид хирургического вмешательства зависит от объема и типа удаляемых тканей, степени поражения носовой пазухи.
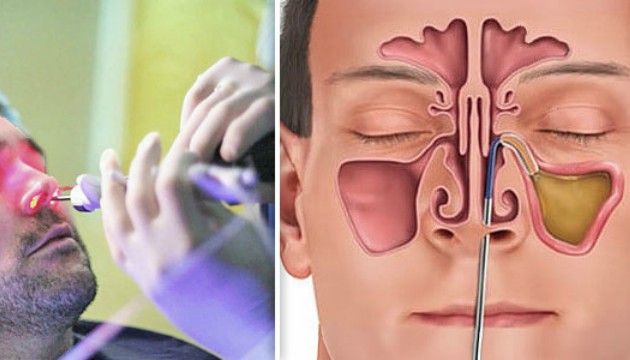
Прокол может применяться как для диагностики, так и для лечения болезни. Взрослым пациентам перед проведением операции врач делает местную анестезию. Детям такая хирургическая манипуляция проводится только в случае очень тяжелого протекания гайморита. Им проводят прокол под общим наркозом.
Особой подготовки данная операция при гайморите не требует. Ее проводят в процедурном кабинете отоларинголога амбулаторно или в условиях стационара.
С помощью тонкого медицинского пинцета доктор вводит в носовой ход ватный тампон, который смочен в обезболивающем растворе. Это делается для того, чтобы провести еще большее обезболивание необходимого участка. Затем через нижний или средний носовой ход врач с помощью специальной иглы делает прокол верхнечелюстной пазухи. С помощью шприца доктор отсасывает гной, который скопился в носовой пазухе. При необходимости гнойное содержимое собирается в пробирку и отправляется в лабораторию.
Затем доктор проводит промывание пазухи, используя для этого шприц или специальный катетер. Обычно такой катетер не извлекают до полного окончания лечения. Посредством его выполняется ежедневное промывание носовой пазухи и ввод в нее лекарственных растворов. Для промывания после операции при гайморите применяют раствор натрия хлорида (физраствор),натриевые соли нистатина, йодинол. Если промывание производится йодинолом, пациенту не назначают антибиотикотерапию. В остальных случаях требуется прием антибактериальных препаратов в течение 10-14 суток для предотвращения развития воспаления.
Прокол при гайморите требует высокого профессионализма врача. Неправильно проведенная хирургическая процедура нечасто, но приводит к появлению тяжелых осложнений. Чаще всего это может быть отечность мягких тканей щеки, отит, абсцесс щеки, флегмона глазницы.
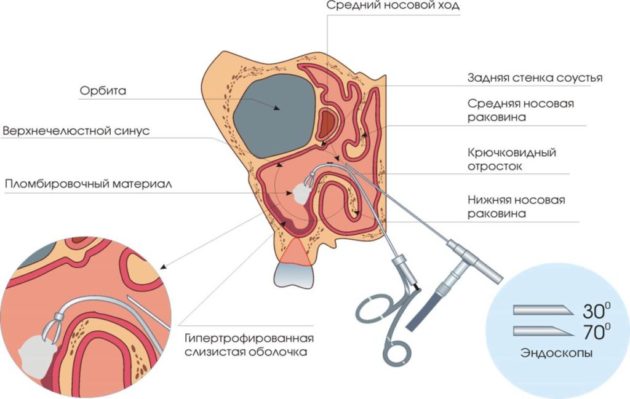
Эндоскопическая операция при гайморите может проводиться амбулаторно (в клинике или кабинете врача) или стационарно (в больнице). В зависимости от показаний для ее проведения применяется местный или общий наркоз.
С помощью эндоскопической хирургии устраняют небольшие части кости или другие ткани (в том числе и полипы), которые блокируют пазуху.
Во время хирургического вмешательства в носовую полость вводят специальный прибор – эндоскоп. При этом доктор видит и удаляет то, что блокирует носовую пазуху. Иногда для сжигания тканей, которые препятствуют нормальному носовому дыханию, применяют лазер. В некоторых случаях для сцарапывания тканей используют миниатюрные вращающиеся заусеницы.
После операции эндоскопическим методом пациенту необходимо посещать доктора каждый день для удаления слизи и высыхающей крови. Кроме того, пациенту назначают терапию антибиотиками, проводят перевязку носа. Обычно врач назначает пациенту в течение шести месяцев после хирургического вмешательства применять капли для носа, содержащие стероиды. Это необходимо для уменьшения воспалительного процесса.
Проводится в случаях невозможности применения эндоскопических методов, при наличии инфицирования мозга, костей лицевого скелета. Такое хирургическое вмешательство выполняет профессиональный хирург в присутствии врача-ЛОРа.

После операции делают повязку носа для впитывания выделений и крови. В большинстве случаев врач назначает пациенту курс терапии антибактериальными средствами. Для сохранения влажности слизистой носовых пазух применяют их солевые орошения или промывания.
Во многих случаях традиционная операция при гайморите остается наиболее эффективным методом хирургического вмешательства. При этом для предупреждения развития тяжелых осложнений такой операции следует очень внимательно подойти к выбору врача.
источник
Практически любая респираторная инфекция сопровождается проявлениями ринита, который лечится консервативно. Часто при неправильном лечении или снижении иммунного ответа он осложняется синуситом – это воспаление околоносовых пазух, в результате которого нарушается дренажная функция и в них скапливается слизисто-гнойное содержимое.
Операция при синусите проводится при значительном скоплении секрета для предупреждения формирования септических осложнений.
Операция на пазухах носа должна проводиться по строгим показаниям, так как любое хирургическое вмешательство имеет свои риски и последствия.
Показания к проведению методик:
- Скопление гнойного содержимого. Хорошо видно при рентгенологическом исследовании: субтотальное и тотальное затемнение требует немедленного принятия мер, в первую очередь необходима пункция пазух носа с промыванием для лечебной и диагностической цели (на микроскопическое, бактериологическое и вирусологическое исследование промывных вод).
- Аномалии развития. При невозможности самостоятельного оттока вследствие дефектов анатомического строения, необходима помощь хирурга и вмешательства на пазухах.
- Посттравматическая деформация и обструкция инородными телами. При этом значительно затрудняется отток, благоприятная среда для размножения бактериальной патологической флоры формирует хронический участок воспаления с накоплением гнойного содержимого. Оперативное вмешательство необходимо не только для ликвидации очага, но и для проведения пластики или извлечения инородного тела.
- Хроническое воспаление с частыми рецидивами. Хирургическое пособие чаще проводится с диагностической целью, рекомендован эндоскопический метод, позволяющий визуально оценить состояние слизистой, взять материал для биопсии, а так же провести необходимое лечение.
- Онкологическая патология. Формирование кист, опухолевидных образований и раковых разрастаний полости с обструкцией носовых ходов.
Операция при синусите проводится в качестве экстренной помощи или для плановой терапии хронического воспаления, аномалий развития, онкопатологий.
В качестве неотложного лечения операция необходима, во-первых, гнойное содержимое вызывает серьезные клинические симптомы:
- выраженные головные боли, за счет расширения пазух секретом;
- заложенность носа может привести к гипоксическим проявлениям;
- нарушение сна из-за храпа и затруднения дыхания;
- носовые кровотечения из-за частого сморкания, как рефлекторный ответ на заложенность носа и так далее.
Во-вторых, пролонгация терапии приводит к риску появления осложнений. Так как структуры носа расположены близко к головному мозгу и связаны венозными синусами с полостью черепа, то самым грозным осложнением при синусите является развитие гнойного менингита или менингоэнцефалита.
Плановое оперативное вмешательство, так как хронический очаг инфекции может послужить причиной развития гнойных осложнений в других органах при гематогенной диссеминации (распространение инфекционного агента с током крови с формированием гнойных осложнений в других органах – пневмония, пиелонефрит, абсцессы в печени и так далее). Наличие стафилококкового агента может привести к формированию аутоиммунных патологий: ревматоидный артрит, ревматизм, волчанка, склеродермия и так далее, санация очага позволит снизить количество рецидивов и обострений.
Как и к любому вмешательству, дренирование околоносовых пазух требует подготовки:
Позволяет определиться с методом лечения гнойного синусита. Благодаря визуализации позволяет сформировать тактику оперирующему хирургу: наилучший доступ, приблизительный объем операции.
Абсолютным противопоказанием для вмешательства является тяжесть состояния больного:
- Сердечная недостаточность в результате тяжелой патологии сердечнососудистой системы (обширный инфаркт, врожденные и приобретенные пороки, аневризма сердца и крупных сосудов и так далее);
- Острое нарушение мозгового кровообращения (различные виды инсультов, транзиторная ишемическая атака и так далее);
- Нарушение сознания (кома, прекома, психические заболевания, такие как шизофрения, абстинентный синдром).
К относительным противопоказаниям относят:
- Беременность – если операция при синусите запланирована, то санация хронического очага должна проводиться до оплодотворения, чтобы не навредить плоду анестезией и профилактической антибиотикотерапией. При остром синусите возможна пункция околоносовых пазух под местным обезболиванием по показаниям и с контролем врача женской консультации.
- Острые заболевания инфекционной и системной природы. Не рекомендовано проведение планового вмешательства на пазухах в период различных обострений (ОРВИ, пневмония, обострение гастрита, ревматизма, волчанки и так далее). Это противопоказание не касается пункции околоносовых пазух по жизненным показателям.
- Менструация. Так как вмешательство на полостях носа подразумевает кровопотерю, во избежание коллаптоидных состояний и геморрагического шока рекомендовано проводить плановое вмешательство до или через неделю после месячных, когда организм женщины восстановится. В данном случае даже экстренное вмешательство следует отложить хотя бы до снижения кровотечения.
Перед тем, как уложить больного на оперативный стол, выбирается основной метод дренирования. Оцениваются все преимущества основных методик, и пациенту предлагается несколько вариантов.
| Методика | Преимущества | Недостатки |
|---|---|---|
| · Больной находится без сознания, отсутствие болевых ощущений и психологического напряжения; · Проникновение через отверстие в верхней челюсти; · Позволяет провести ревизию гайморовой пазухи, удалить инородные тела, «плюс-ткань», сделать пластику костных дефектов и так далее; · Позволяет восстановить естественное соустье – выход в носовой канал, возвращая дренажную функцию. | · Требует общей анестезии; · Травматичность процедуры – проникновение в полость пазухи через верхнечелюстное отверстие; · Возможное развитие кровотечения; · Относительно долгий период восстановления и заживления; · После операции пазуха часто уменьшена в размере за счет отечности мягких тканей. | |
| · Открытый способ позволяет обеспечить широкое операционное поле для манипуляций в лонной пазухе; · Возможность установить дренаж; · Удобство ухода за послеоперационной раной и дренажом; · Возможно проведение под местной анестезией у пациентов старше 14 лет. | · Косметический дефект, так как вмешательство проводится на лице по надбровной дуге; · Длительное заживление из-за инвазивности (большое повреждение тканей) методики; · Возможность повреждения верхней ветки лицевого нерва в ходе процедуры. | |
| · Позволяет вскрыть решетчатый лабиринт и дренировать пазухи при этмоидите; · Одновременное дренирование лобной пазухи. | · Осуществляется периорбитальный доступ – через глазницу, так что может быть риск повреждение глаза или нервных волокон глазодвигательного нерва; · Длительное заживление за счет обширного операционного поля. | |
| Операция Галле | · Операцию так же называют внутриносовым вскрытием пазухи, поэтому нет наружного повреждения; · Вскрытие происходит через верхнюю раковину. | · Заключается в разрушении перегородок решетчатого лабиринта, впоследствии он не восстанавливается; · Затруднен обзор, так как приходится удалять патологическое содержимое вслепую; · Возможно кровотечение, как осложнение после операции. |
| · Визуально не остается шрамов; · Хороший способ дренирования клиновидной околоносовой пазухи при сфеноидите при невозможности эндоскопического доступа. | · Нарушение целостности внутреннего носа может привести к нарушениям оттока из пазух, формируя порочный круг; · Недостаточно широкое операционное поле ограничивает манипулятивность хирурга; · Травматичность метода требует длительного периода реабилитации и заживления. | |
| · Высокая стоимость; · Требуется специальная аппаратура и квалифицированный медицинский персонал. | ||
| · Стерильность, бескровность и атравматичность методики; · Отсутствие рубцовых изменений; · Не требуется вскрытия пазухи для нормализации оттока; · Позволяет проводить вмешательства на всех пазухах носа. | · Дороговизна; · Может потребоваться не один сеанс; · Нельзя получить материал для исследования. |
Также пациенту могут предложить выполнить плановую операцию не только на пазухах, но и перегородке носа – отзывы о таком вмешательстве, как правило, положительные. Данная манипуляция позволяет устранить врожденные либо приобретенные дефекты носовой перегородки. Это позволяет снизить риск развития рецидивов синусита в последующем.
Прокол пазухи позволяет вывести секрет (обычно гнойный) из синуса и облегчить состояние человека. При этом врач сразу может забрать содержимое на бактериологический посев и ввести внутрь пазухи антибиотики.
Обычно прокол проводят под местной анестезией – пациента не вводят в наркоз. При этом человек не чувствует боли, однако может испытывать дискомфорт.
Пункция единственный самый действенный метод для лечения острых состояний, так и в диагностических целях. О том, как проводится пункция носовой пазухи, вы увидите подробнее из видео в этой статье:
После дренирования гноя, скопившегося в пазухах носа, необходимо получить от врача дальнейшие инструкции: как лечить воспаление и избежать дальнейших рецидивов.
После удаления содержимого, его направляют в бактериологическую лабораторию для исследования и побора наиболее рациональной антибиотикотерапии с учетом чувствительности возбудителя. Пока делается анализ, что занимает 3-5 дней, эмпирическим путем назначается антибиотик. Чаще всего это средство широкого спектра действия.
Обязательными после вскрытия гайморовых пазух являются нестероидные противовоспалительные препараты, способные не только снизить воспаление, но и значительно уменьшить болевой синдром после открытого оперативного вмешательства.
Для улучшения дренажной функции необходимы солевые промывания. Гипертонические растворы позволяют не только улучшить отток из околоносовых пазух, но и значительно уменьшить отечность тканей.
Операция на пазухах носа – это еще один вариант лечения синусита. Хирургическая методика является единственным методом терапии в случае запущенного синусита. Не стоит опасаться оперативных вмешательств – современные методы позволяют выполнять их быстро и безболезненно.
источник
Неоперативное лечение не всегда дает радикальный эффект, и тогда возникает вопрос о применении хирургического лечения по следующим показаниям:
- отсутствие эффекта от неоперативного лечения, при котором применялись антибиотики, протеолитические ферменты, вакцинотерапия, освобождение остиума, пункции и дренажи, противоаллергическое лечение, методы ФТЛ и т. д.;
- наличие пролиферативных процессов в полости пазухи, установленных методами пункции и лучевой диагностики;
- закрытые формы хронического гайморита, обусловленные облитерацией естественного соустья и невозможностью проведения неоперативного и пуикционного лечения;
- наличие гнойных свищей, остеомиелитических секвестров, огнестрельных инородных тел, наличие провалившихся в пазуху зубов при их экстракции;
- наличие инфицированных кист и различных парасинусных, интраорбитальных и внутричерепных осложнений;
- наличие вторичных осложнений со стороны внутренних органов, обусловленных хроническим гнойным процессом в околоносовых пазухах.
Указанные показания к оперативному вмешательству на верхнечелюстной пазухе действительны и в отношении других околоносовых пазух с учетом особенностей клинического течения при их заболеваниях и топографоанатомического положения.
Противопоказания определяются общим состоянием организма, его способностью перенести оперативное вмешательство, наличием системных заболеваний крови, эндокринной системы, общих воспалительных и инфекционных заболеваний и т. п. Эти противопоказания могут быть временными или постоянными. В некоторых случаях ряд противопоказаний могут быть проигнорированы (при соответствующем защитном обеспечении), если хирургическое вмешательство на той или иной околоносовой пазухе должно быть проведено но жизненным показаниям.
Оперативному вмешательству на верхнечелюстной пазухе, как и при любой другой операции на верхних дыхательных путях, богатых рефлексогенными зонами, предшествует предоперационная подготовка больного, которая, в зависимости от состояния его здоровья, выбранного метода обезболивания (местного или общего) может занимать от нескольких часов до 1-2 нед. В особенно тщательном обследовании нуждаются больные, которым предстоит оперативное вмешательство под наркозом (коррекция артериального давления при гипертензивном синдроме, содержания глюкозы в крови при сахарном диабете, устранение гиповолемии и метаболических нарушений путем инфузионной терапии и др.). Важное место в предоперационной подготовке больного занимают премедикация, направленная на устранение психоэмоционального стресса, снижение рефлекторной возбудимости, болевой чувствительности, секреции слюнных и бронхиальных желез (при оперативных вмешательствах на органах глотки, гортани и т. д.), потенцирования действия общих и местных анестетиков. Для обеспечения полноценного сна перед операцией на ночь назначают per os транквилизатор (седуксен или фенозепам) и снотворное из группы барбитуратов (фенобарбитал). Утром за 30-40 мин до наркоза или до местной инфильтрационной анестезии внутримышечно вводят седуксен, промедол и атропин. У особо возбудимых больных к этим средствам добавляют дроперидол. Больным, склонным к аллергическим или анафилактоидным реакциям, в премедикацию включают антигистаминные препараты (пипольфен, димедрол, супрастин). После наступления премедикационного эффекта больного на каталке доставляют в операционную. В день операции как до нее, так и после прием пищи и напитков исключают.

Анестезия местная инфильтрационная: стволовая, локально-региональная и аппликационная, или эпимукозная. Все три вида анестезии проводятся последовательно в обозначенном порядке.
Стволовая анестезия: анестезия ствола верхнечелюстного нерва в ретромаксиллярной области в непосредственной близости к бугру верхней челюсти. Применяют внутриротовой способ инфильтрационной стволовой анестезии: для этого удобно пользоваться длинной иглой Артени, которая изогнута под углом 110° на расстоянии 2,5 см от конца иглы. Такая форма иглы способствует точному введению анестезирующего раствора в паратуберальную область. Иглу вкалывают в альвеолярно-щещную впадину позади III маляра (8-го зуба) вогнутостью вовнутрь и вверх на 45°, продвигают вдоль костной стенки верхней челюсти, все время контактируя с ее бугром до тех пор, пока вогнутая часть иглы (2,5 см) полностью не войдет в ткани. В таком положении конец иглы находится во входе в крыловерхнечелюстную ямку; наклон иглы книзу и продвижение ее еще на 2-3 мм соответствует положению ее конца вблизи ствола первой ветви тройничного нерва. Достигнув указанного положения, вводят анестезирующее вещество (4-5 мл 1-2% раствора новокаина). Новокаин может быть заменен новыми анестезирующими растворами, обладающими более выраженным анестезирующим и некоторыми специфическими фармакологическими свойствами.
Весьма эффективны в этом отношении «стоматологические» комбинированные анестетики ультракаин Д-С и ультракаин Д-С форте. Действие препарата начинается быстро — через 1-3 мин и длится для первого из них 45 мин, для второго — 75 мин. Препарат обеспечивает надежную и глубокую анестезию, заживление раны протекает без осложнений, благодаря хорошей толерантности тканей к минимальной вазоконстрикции. Для достижения указанного эффекта достаточно введения 1,7 мл раствора. Ультракаин нельзя вводить внутривенно. У некоторых пациентов препарат может вызвать острый приступ удушья, нарушение сознания, шок. У больных с бронхиальной астмой риск развития этого осложнения чрезвычайно высок.
Новое анестезирующее вещество скандонест, применяющееся во многих странах под названием карбокаина, наряду с мощным анестезирующим свойством, дает слабый сосудосуживающий эффект, что позволяет широко применять его при локально-региональных оперативных вмешательствах. Выпускается в трех модификациях с разными показаниями: 3% скандонест без сосудосуживающего действия, 2% скандонест норадреналин и 2% скандонест специальный. Первый применяется при оперативных вмешательствах у гипертоников, он же является идеальным средством для стволовой анестезии, его рН близок к нейтральному, что обеспечивает возможность безболезненных инъекций. Второй применяется при всех видах хирургических вмешательств, даже продолжительных и сложных. Третий содержит небольшую дозу синтезированного адреналина, что делает его действие более локализованным (вазоконстрикция и локальная концентрация препарата) и глубоким. Следует подчеркнуть особое значение скандонеста при операциях на верхних дыхательных путях: он не содержит группы парамина, что полностью исключает риск возникновения аллергии у пациентов, повышенно чувствительных к этой группе.
Показания к применению скандонеста:
- 3% скандонест без сосудосуживающего эффекта применяется при стволовых инъекциях, у гипертоников, диабетиков и больных с коронарной недостаточностью;
- 2% скандонекс норадреналин может применяться при любых операциях, а также у больных с пороками сердца ревматического генеза;
- для особо тяжелых и продолжительных операций, а также в обычной практике.
Дозировка: 1 ампула или 1 флакон для обычной операции; эта доза может быть увеличена до 3 ампул при смешанной анестезии (стволовой и местной). Это анестезирующее вещество может быть применено при всех оперативных вмешательствах на верхних дыхательных путях.
Стволовая анестезия верхнечелюстного нерва может быть достигнута и при введении анестезирующего раствора в область заднего небного канала; точка инъекции находится на 1 см выше края десны, т. е. выше точки пересечения линии, соединяющей третьи моляры, с линией, продолжающей зубную аркаду. В эту точку вводят 4 мл 1-2% раствора новокаина или указанные выше анестетики в соответствующей дозе.
Локально-региональная анестезия проводится путем инфильтрации мягких тканей в области собачьей ямки и подглазничного отверстия — места выхода подглазничного нерва. Предварительно инфильтрируют 1% раствором новокаина слизистой оболочки преддверия полости рта соответствующей стороны, заходя на 1 см за уздечку па противоположную сторону, и до второго-третьего моляра «причинной» стороны.
Аппликационная анестезия проводится путем 2-3-кратного смазывания или закладывания турунд, пропитанных 5% раствором дикаина или 5-10% раствором кокаина в нижний и средний носовые ходы на 5 мин.
Операция проходит в пять этапов:
- Одномоментный горизонтальный разрез слизистой оболочки и надкостницы по переходной складке преддверия рта, начиная от 2-го резца, отступя на 3-4 мм от уздечки верхней губы и заканчивая на уровне второго моляра. Слизистая оболочка вместе с надкостницей отсепаровывают цельным лоскутом, обнажая переднюю костную стенку верхнечелюстной пазухи на протяжении всей собачьей ямки, стараясь при этом не повредить выходящего из подглазничной ямки подглазничного нерва. Некоторые авторы предлагали производить вертикальный разрез в проекции центра собачьей ямки для предотвращения повреждения альвеолярных нервных веточек, однако этот вид разреза распространения не нашел.
- Вскрытие пазухи производят в наиболее тонкой костной части передней стенки, определяя ее по голубоватому оттенку и перкуторному звуку. Иногда эта часть передней стенки настолько тонка, что ломается под небольшим давлением или вовсе отсутствует, изъеденная патологическим процессом. В этом случае через свищ могут выделяться гнойные массы или пролабировать под давлением грануляции или полипы. Гной немедленно удаляют отсосом, а мешающие обзору пазухи ткани частично (предварительно) удаляют, стараясь не вызывать обильного кровотечения.
Вскрытие пазухи может осуществляться копьевидным бором по А.И.Евдокимову либо желобоватыми стамеской или долотом, которыми делают закругленные надрубы вокруг подлежащей удалению костной пластинки. Освобожденную костную пластинку поддевают с края тонким распатором и удаляют. Размеры отверстия в передней стенке верхнечелюстной пазухи могут варьировать в зависимости от характера патологического процесса и его локализации в пазухе.
- Хирургическая обработка полости — наиболее ответственный этап, и техника его выполнения остается дискуссионной до настоящего времени. В классическом варианте Колдуэлла-Люка операция получила название «радикальной» вследствие того, что по предложению авторов производилось тотальное выскабливание слизистой оболочки независимо от ее состояния, что мотивировалось предположением о профилактике рецидивов. Однако этот метод не оправдал себя по многим причинам:
- тотальное выскабливание слизистой оболочки не приводит к излечению хронического воспалительного процесса, а затягивает его на месяцы и годы путем прохождения различных патоморфологических стадий от пышного роста грануляций и повторных оперативных вмешательств до рубцового процесса и облитерации пазухи и ее выводного отверстия;
- удаление, пусть патологически измененных, но способных к регенерации и репаративному восстановлению островков слизистой оболочки лишает организм возможности использования своих адаптационно-трофических функций, направленных на восстановление нормальной слизистой оболочки пазухи, играющей важную физиологическую роль для всей ПНС;
- тотальное выскабливание слизистой оболочки верхнечелюстной пазухи приводит к уничтожению сохранившихся пусть лишь в области жизнеспособных ее островков вегетативных волокон — связующего звена с вегетативными трофическими центрами, что также препятствует репаративным процессам в пазухе.
Существуют примеры из практики, когда только формирование эффективно и длительно функционирующего искусственного соустья пазухи с полостью носа и удаление только явно нежизнеспособных тканей, полипов и пышных грануляций без выскабливания слизистой оболочки приводит к полной санации верхнечелюстной пазухи, поэтому подавляющее большинство современных ринохирургов щадяще относятся к слизистой оболочке околоносовых пазух. Тотальное удаление слизистой оболочки показано лишь в исключительно редких случаях, в основном как паллиативный метод лечения «профузного» рецидивирующего полипоза всей ПНС, глубокого деструктивного поражения всей слизистой оболочки и надкостницы, наличия остеомиелитических изменений стенок пазухи. После удаления из пазухи всего патологического содержимого производят ее окончательную ревизию, обращая внимание на бухты, заднюю и глазничную стенки, особенно на верхнеза-немедиальиый угол, граничащий с задними ячейками решетчатого лабиринта. Многие авторы предлагают проводить ревизию этой области путем вскрытия нескольких ячеек. При наличии воспалительного процесса в них (хронический гнойный гаймороэтмоидит) сразу же после вскрытия ячеек выделяется гной, что является поводом для ревизии всех доступных ячеек с их удалением и образованием единой полости с верхнечелюстной пазухой.
- Формирование искусственного дренажного отверстия («окна») в медиальной стенке пазухи для сообщения се с нижним носовым ходом и осуществления дренажной и вентиляционной функции. В классическом варианте операции Колдуэлла-Люка это отверстие в буквальном смысле вырубалось в полость носа, и образующийся лоскут удалялся вместе со слизистой оболочкой латеральной стенки нижнего носового хода. В настоящее время такой способ не применяется. Сначала осторожно надламывают тонкую костную медиальную стенку пазухи и путем проникновения тонким носовым распатором в пространство между костью и слизистой оболочкой латеральной стенки нижнего носового хода фрагментарно удаляют костную часть перегородки до образования отверстия размером в современную 2-рублевую монету. При этом стараются продлить отверстие как можно выше, но не далее места прикрепления кости нижней носовой раковины. Это необходимо для последующего формирования слизистого лоскута достаточной длины. Затем отсепаровывают оставшуюся на своем месте слизистая оболочка латеральной стенки носа в направлении дна полости носа, заходя на него на 4-5 мм. Таким образом, обнажается «порог» между дном пазухи и дном полости носа, который является препятствием для последующей пластики носовой слизистой оболочки дна пазухи. Этот порог сглаживают либо узким долотом, либо острой ложечкой, либо фрезой, страхуя при этом слизистую оболочку носа (будущий лоскут) от повреждения. После сглаживания порога и подготовки площадки на дне пазухи в непосредственной близости от порога для лоскута приступают к пластике дна пазухи. Для этого при поддержке слизистой оболочки (будущего лоскута) со стороны нижнего носового хода каким-либо приемлемым инструментом, например носовым распатором, острым копьевидным глазным скальпелем выкраивают специальным П-образным разрезом из этой слизистой оболочки прямоугольный лоскут в следующей последовательности: первый вертикальный разрез производят сверху вниз на уровне заднего края костного отверстия «окна», второй вертикальный разрез — на уровне переднего края «окна», третий горизонтальный разрез проводят у верхнего края «окна», помогая себе при этом распатором, введенным в нижний носовой ход. Образовавшийся прямоугольный лоскут (обладающий склонностью к сокращению) укладывают через сглаженный порог на дно пазухи. Некоторые ринохирурги пренебрегают этой частью операции, полагая, что эпителизация пазухи все равно происходит из источника полости носа. Однако опыт свидетельствует об обратном. Оставшаяся неприкрытой костная ткань выскобленного порога склона к пышному гранулированию с последующей метаплазией в рубцовую ткань, полностью или частично облитерирующую образованное новое «окно» со всеми вытекающими отсюда последствиями. Кроме того, пластический лоскут является мощным источником репаративных физиологических процессов, ускоряющим нормализацию полости, поскольку имеющиеся в нем секреторные элементы выделяют трофически активные и бактерицидные вещества, способствующие заживлению и морфологической и функциональной реабилитации синуса.
- Тампонада верхнечелюстной пазухи. Многие практические врачи придают этому этапу чисто формальное значение, и даже в солидных учебниках и руководствах его значение сводят к профилактике послеоперационного кровотечения, образования гемосинуса, его инфицирования и т.д. Не умаляя значение этой позиции, отметим, однако, что совершенно игнорируется принципиально другое значение тампонады синуса, вернее, значение тех веществ, которыми пропитывают тампон, вводимый в послеоперационную полость как в смеси с вазелиновым маслом и антибиотиками непосредственно по завершении операции на той или иной пазухе, так и в послеоперационном периоде.
Речь идет о регенерантох и репарантах — препаратах, обладающих способностью стимулировать репаративную регенерацию. Этот процесс способствует восстановлению участков тканей и органов, поврежденных в результате травм, оперативных вмешательств, воспалительных явлений или дистрофии. В результате репарации происходит либо восстановление до нормального состояния тканей и органов, находящихся в стадии парабиоза, либо замещение очагов некроза специфической или(и) соединительной тканью, которая имеет самый высокий потенциал регенерации. Нетрудно заметить, что эти положения имеют непосредственное отношение к рассматриваемому патологическому состоянию; ведь для органа, каким нам представляется верхнечелюстная пазуха как элемент системы, не безразлично, запустеет ли она и облитерируется соединительной тканью, или хотя бы процентов на 50-60 ее внутренняя поверхность покроется в результате форсированной регенерации многослойным цилиндрическим реснитчатым эпителием и теми элементами слизистой оболочки, которые обеспечивают гомеостазис пазухи.
Общий механизм регенеративного действия включает в себя усиление биосинтеза пуриновых и пиримидиновых оснований, РНК, функциональных и ферментативных клеточных элементов, в том числе фосфолипидов мембран, а также стимуляцию редупликации ДНК и деления клеток. Следует заметить, что процесс биосинтеза в ходе как физиологической, так и репаративной (посттравматической) регенерации нуждается в субстратном обеспечении (незаменимые амино- и жирные кислоты, микроэлементы, витамины). Кроме того, процесс биосинтеза белков и фосфолипидов отличается высокой энергоемкостью, и его стимуляция требует соответствующего энергообеспечения, т. е. соответствующих энергетических материалов. К таким средствам, энергетически и субстратно обеспечивающим протекание процессов репарации, относятся актовегин, солкосерил и др. Эффект этих препаратов зачастую трудно отдифференцировать от «собственного» регенерирующего действия организма.
В соответствии с локализацией действия стимуляторы регенерации и репарации условно подразделяются на общеклеточные (универсальные) и тканеспецифические. К общеклеточным стимуляторам, действующим на любую регенерирующую ткань, относятся анаболические стероиды, нестероидные анаболики — натрия дезоксирибонуклеат (деринат), метилурацил, инозин и др. — и витамины пластического обмена. Не следует сомневаться в том, что после извлечения тампона из раневой полости любого происхождения, наряду с профилактикой инфекции, следует применять местно и в общетерапевтическом плане указанные выше репаранты. Большого опыта такого применения не существует, и методика использования этих препаратов в оториноларингологии ждет своих научных изысканий, но уже сейчас можно рекомендовать применение некоторых анаболических стероидов, нестероидных анаболиков и витаминов пластического обмена для гармонизации репаративных и регенеративных процессов в послеоперационном периоде при операциях не только на околоносовых пазухах, но и на других ЛОР-органах. Например, к вазелиновому маслу, которым пропитывают «гайморитные» тампоны для тампонады пазухи после оперативного вмешательства, можно добавлять натрия дезоксирибонуклеат в пропорции 1:20 или деринат (5:10),- препараты, обладающие выраженным репаративным и регенеративным свойством.
Так, натрия дезоксирибонуклеат обладает иммуномодулирующим, противовоспалительным, репаративным и регенерирующим свойством. Он активирует противовирусный, противогрибковый и противомикробный иммунитет на клеточном и гуморальном уровне. Регулирует гемопоэз, нормализует число лейкоцитов, гранулоцитов, фагоцитов, лимфоцитов и тромбоцитов. Стимулирует репаративные процессы в ранах, восстанавливает структуру слизистой оболочки верхних дыхательных путей и ЖКТ, облегчает приживление аутотрансплантатов (в частности лоскута слизистой оболочки носа, укладываемого на дно верхнечелюстной пазухи, барабанной перепонки и др.). После удаления тампонов из верхнечелюстной пазухи (или из полости носа после септум-операции) этот препарат можно вводить в пазуху после ее промывания и опорожнения от промывной жидкости в смеси с каротолином в соотношении 5 капель препарата на 5 мл каротолина, ежедневно в течение 7 дней. Вместо каротолина можно пользоваться маслом шиповника или облепихи с кукурузным маслом в пропорции 1 мл масла облепихи на 5 мл кукурузного масла.
Другой препарат — деринат — выпускается в растворах для наружного и внутреннего применения, весьма удобно применять его в смеси с вазелиновым или иным витаминизированным маслом для пропитки тампонов или применения в чистом виде или в смеси с каротолином, маслом шиповника, облепихи в послеоперационном периоде.
Тканеспецифические стимуляторы процесса регенерации представляют собой препараты с разным механизмом действия, объединенные в подгруппы по избирательному действию на ту или иную ткань или систему органов.
Большое значение для стимуляции репаративных процессов в ране имеют витамины пластического действия (альфакальцидол, аскорбиновая кислота, бенфотиамин, бета-каротин, витамин Е, ретинол и др.). Их применение (местное и общее) существенно влияет на репаративные процессы и должно проводится в обязательном порядке в послеоперационном периоде в течение 10-14 дней.
Возвращаясь к тампонаде верхнечелюстной пазухи, отметим некоторые ее особенности. Перед тампонадой должен быть достигнут окончательный гемостаз любыми существующими методами (пломбировкой костного сосуда, выскабливанием кровоточащих патологических тканей, лазерокоагуляцией сосуда). Аппликация адреналина дает лишь временный эффект вазоконстрикции, после которой наступает обратный эффект — фаза дилатации сосуда. Перед тампонадой в пазуху целесообразно засыпать соответствующий антибиотик, впустить в нее 5-10 капель эмульсии гидрокортизона, 1 мл каротолина в смеси с раствором дезоксирибонуклеата, и под контролем зрения образовавшуюся в полости массу рассосредоточить по бухтам пазухи. После этого в пазуху закладывают несколько небольших кусочков гемостатической губки или 2-3 губки (1×1 см) «Альвостаз», применяющиеся в стоматологии для лечения альвеолита. «Альвостаз» — композитная губка, в состав которой входят эвгенол, тимол, кальция фосфатбутилпарааминобензоат, йодоформ, лидокаин, прополис; основой служит гемостатическая рассасывающаяся губка. «Альвостат», введенный в воспалительную полость, быстро снимает боль и способствует заживлению в самое короткое время. После введения губки пазуху начинают тампонировать. Тампон, пропитанный соответствующими растворами (о чем говорилось выше), помощник держит на весу, а хирург постепенно укладывает его в виде гармошки, начиная с самых дальних углов пазухи так, чтобы при извлечении его впереди извлекаемой части не находилась та часть тампона, которую предстоит удалить в последнюю очередь. При хорошем гемостазе тугая тампонада исключена, тампон укладывают рыхло, но так, чтобы он заполнил весь объем пазухи. Конец тампона выводят в искусственное «окно» в нижний носовой ход, далее в общий носовой ход и наружу, фиксируя его у ноздри ватно-марлевым якорем и пращевидной повязкой. Важным этапом выведения тампона из пазухи в полость носа является страховка лоскута, лежащего на сглаженном пороге. Чтобы не сместить лоскут, его прижимают носовым распатором к подлежащей кости и осторожно, медленно вытягивают тампон в полость носа и наружу. После снятия фиксации лоскута никаких тракций тампона производить нельзя. По окончании тампонады верифицируют положение лоскута и при необходимости его расправляют и фиксируют прижатием тампона сверху. Тампон удаляют через 48 ч. Для того, чтобы он легко скользил, во время формирования искусственного дренажного отверстия следят за тем, чтобы его края были гладкими, без заусениц, за которые легко цепляется марлевый тампон при его извлечении. 6. Наложение швов на рану в преддверии рта — процедура необязательная и зависит от предпочтений хирурга. Уже через 3-4 ч правильно сопоставленные края раны плотно слипаются. Некоторые авторы рекомендуют укладывать на рану преддверия рта небольшой марлевый валик для фиксации краев раны, который удаляют через 2-3 ч. Практиковавшаяся ранее давящая повязка на область собачьей ямки якобы для предотвращения отека щеки в настоящее время применяется все реже и реже по причине своей несостоятельности.
Ведение больного в послеоперационном периоде. Прием пищи до следующего дня исключен. Допустимо потребление небольшого количества (0,2-0,3 л до утра следующего дня) холодного подслащенного и подкисленного лимоном чая. При болях назначают инъекционные анальгетики. Кроме того, больному назначают соответствующий антибиотик, димедрол, седативные по показаниям. Режим — постельный до следующего утра. После удаления тампона пазуху промывают теплым стерильным изотоническим раствором или фурацилином, и в зависимости от ее состояния продолжают введение в нее в течение нескольких дней композитных препаратов, содержащих репаранты, антибиотики, жирорастворимые витамины. Обычно при таком интенсивном лечении выздоровление наступает через 2 нед, а больной может быть выписан из стационара под абулаторное наблюдение через 3-5 дней после операции.
Операция впервые была предложена А.Денкером в 1903 г., затем была усовершенствована Г.Кречманом в 1919 г. путем продления разреза за уздечку верхней губы.
Показания, противопоказания, предоперационная подготовка, анестезия идентичны таковым для операции по Колдуэллу — Люку. При помощи этого оперативного вмешательства возможен доступ к носоглотке, например для удаления фибромы основания черепа. По мнению В.В.Шапурова (1946), этот оперативный подход имеет и другое назначение: широкое вскрытие верхнечелюстной пазухи с резекцией края грушевидного синуса создаются условия для западения в пазуху мягких тканей щеки и, следовательно, для частичной или полной ее облитерации, что приводит к радикальному излечению, разумеется, ценой остающегося косметического дефекта лица. Из инструментария имеется большая необходимость в костных щипцах. Эта операция, так же как и предыдущая, состоит из ряда этапов:
- разрез удлиняют на 1 см за уздечку верхней губы;
- обнажают грушевидное отверстие и отсепаровывают мягкие ткани с надкостницей от передних отделов латеральной стенки носа и от передней стенки верхнечелюстной пазухи;
- долотом или костными щипцами удаляют край грушевидного отверстия, часть передней стенки верхнечелюстной пазухи и часть латеральной стенки носа, находящуюся за нижней носовой раковиной; после достаточного вскрытия верхнечелюстной пазухи через переднемедиальный ее угол все остальные этапы производят как и при операции Колдуэлла — Люка.
При данном способе прямая обозримость всех бухт верхнечелюстной пазухи при помощи лобного рефлектора затруднена, для этого можно использовать видеоволоконную оптику с выводом изображения на экран монитора; при помощи этой техники можно также проводить ревизию пазухи эндоскопическим способом.
Операция Канфельда-Штурмана предусматривает внутриносовой способ вскрытия верхнечелюстной пазухи. Этот способ разрабатывали и много других авторов , однако в прежние годы он не получил большого распространения из-за ограниченного обзора верхнечелюстной пазухи, высокой кровоточивости и необходимости в большинстве случаев резецировать переднюю часть нижней носовой раковины.
Анестезия — аппликационная в области латеральной стенки носа и в области нижнего носового хода, инфильтрационная анестезия в этой же области. Вскрытие пазухи проводят через латеральную стенку носа на уровне нижнего носового хода. При наличии современных средств эта операция может быть произведена видеохирургическим методом при минимальном отверстии и условии небольших патологических изменений в верхнечелюстной пазухе.
источник