Пожалуй, самый распространённый недуг, встречающийся у детей, — это насморк. Он настолько часто случается при простудах и переохлаждениях, что родители не бьют тревогу и не обращаются за помощью к врачу, пытаясь обойтись своими силами: в ход идут капли, народные средства и прогревания. Бывает, лечишь, лечишь малыша, а улучшения нет. Уважаемые родители! Будьте внимательны: слизистые выделения из носа могут быть началом серьёзного заболевания, называемого синуситом!
Детский организм гораздо слабее, нежели организм взрослого человека, поэтому дети более подвержены инфекциям. На фоне слабого иммунитета инфекция легко может проникнуть в околоносовые пазухи и прочно там закрепиться, запустив воспалительный процесс.
По статистике 20% детского населения хотя бы раз переносят это заболевание. В холодное время года случаи заболевания резко увеличиваются.
Синусит — это воспаление одной или нескольких придаточных пазух носа. В медицине можно встретить их второе название — синусы. Отсюда и название диагноза. Пазухи имеют вид полостей, заполненных воздухом. Они сообщаются с носовой полостью. В норме между носом и пазухой происходит воздухообмен. Секрет, продуцируемый пазухами, у здорового человека, не задерживается в них и выходит в носовую полость по специальным каналам — соустьям. При воспалении дело обстоит совсем по другому.
Как же возникает болезнь? В пазухи попадают патогенные микроорганизмы. На фоне неокрепшего иммунитета организм ребёнка не может самостоятельно справиться с инфекцией. Развивается ответная реакция на инфекционный возбудитель болезни, слизистая оболочка пазух и соустий отекает, что мешает слизистым массам выйти из пазух наружу, в полость носа. С течением времени слизь заполняет пазухи, слизь загустевает, превращаясь в гной, который, попадая в кровь, вызывает интоксикацию организма.
Исходя из того, какая из околоносовых пазух воспалена, выделяют следующие типы болезней:
- гайморит (поражаются гайморовы пазухи);
- этмоидит (поражаются пазухи решетчатой кости);
- фронтит (происходит поражение лобных пазухах);
- сфеноидит (происходит поражение клиновидных пазух).
У малышей до трёх лет пазухи сформированы ещё не полностью. Основной причиной развития болезни в этом возрасте выступают аденоидные вегетации и вирусные инфекции, поэтому симптомы заболевания, как правило, слабо выражены. В старшем возрасте, когда пазухи развиты полностью, столкнуться можно с любой формой заболевания. Причём чаще воспалительный процесс затрагивает сразу несколько видов пазух (полисинусит) или сразу все (пансинусит). Моносинусит, при котором воспаляется какая-то одна пазуха, встречается редко.
Если воспалительный процесс поражает пазухи на одной стороне это называется — гемисинусит.
По характеру течения болезни выделяют острые, подострые и хронические синуситы.
Сами воспаления могут иметь катаральный, гнойный и смешанный характер.
Предпосылками практически всех видов заболевания являются вирусы. Грипп, корь, краснуха, ОРВИ — все эти заболевания легко могут вызвать воспаления носовых синусов. Второй возбудитель болезни — бактерии. Бактерии населяют ротовую полость и носоглотку постоянно. В норме их количество невелико, и они не причиняют вреда организму. Но вирусные инфекции или холод могут стать катализатором активизации микроорганизмов, что может привести к нарушению нормальной работы пазух.
Синусит в хронической форме у ребёнка может развиться на фоне грибковой инфекции. Чаще этому подвержены дети с диабетом или лейкозом. В последнее время участились случаи заболеваний, вызванные аллергическими реакциями. Аллергия и астма достаточно легко могут спровоцировать воспаление пазух носа.
Среди причин можно выделить анатомические особенности малыша: аденоиды, искривлённая перегородка носа, крупные полипозные образования, — всё это блокирует выходы слизистых масс, вызывая их застой с последующим воспалением.
Проявления болезни зависят от характера воспалительного процесса. Симптомы заболевания у маленьких пациентов проявляются менее выражено, нежели у взрослых. Да и не каждый малыш может точно объяснить, где и как у него болит, что существенно затрудняет диагностику.
При различных типах заболевания больной может жаловаться на:
- длительную заложенность носа;
- продолжительное выделение слизистого или гнойного секрета из носа;
- неприятные, временами болезненные ощущения в области лица и головы особенно при её наклоне.
Может повыситься температура тела.
Возможно появление неприятного запаха изо рта и глотки.
Малыш становится вялым, теряет аппетит, привычные игры и занятия не приносят ему радости. Его начинает беспокоить сухой кашель, от которого не спасают привычные лекарства: это постоянно стекающая по задней стенке глотки слизь раздражает её, вызывая приступы кашля.
При острой форме болезни симптомы более интенсивны и выражены сильнее, чем при хроническом синусите.
Вылечивать синусит у ребенка необходимо сразу при появлении первых признаков болезни. Ведь при запоздалом лечении заболевания могут возникнуть серьёзные осложнения, порой даже более опасные, чем само воспаление околоносовых пазух. Синусит с осложнениями протекает и лечится гораздо сложнее.
Если не принимать эффективных мер для лечения синуситов, произойдёт хронизация воспалительного процесса. А вылечить хроническую болезнь у ребенка будет крайне сложно: лечение хронического синусита следует доверять только высококвалифицированному ЛОР-специалисту.
Болезнь может привести к внутричерепным риногенным и орбитальным патологиям: тромбоз вен, воспалительный процесс в костных тканях, флегмона орбиты, конъюнктивит, менингит, абсцесс мозга, менингоэнцефалит и это лишь неполный список негативных последствий. Осложнение гайморита, к примеру, способно привести к полной потере обоняния и даже потере зрения.
При лечении синусита у детей нужно помнить главное правило: нельзя предпринимать какие бы то ни было меры без консультации с оториноларингологом! Лечение должно проходить комплексно и включать в себя:
- сосудосуживающие средства для снятия отёчности слизистых оболочек;
- антисептические средства, оказывающие хороший противовоспалительный эффект;
- антибиотики детям назначают, если воспаление имеет бактериальную природу; важно пропить назначенный курс полностью, ведь с не до конца вылеченным ребёнком повышаются риски повторных заболеваний и осложнений;
- жаропонижающие средства при наличии высокой температуры;
- препараты от аллергии, в случае если источник воспаления — аллергические реакции.
В терапии этого заболевания давно зарекомендовали себя промывания пазух методом «кукушка» (эффективно про гайморите). Эта мера способствует быстрому очищению пазух от гнойных масс. Положительный эффект заметен уже после первой процедуры.
Вылечить хроническое заболевание гораздо сложнее. Эффективному лечению хронического воспаления предшествует устранение причины, вызвавшей заболевание: например, удаление полипов и аденоидов.
Детям с хронической формой болезни при отсутствии должного эффекта от терапии могут назначить пункцию верхнечелюстных пазух (при гайморите) или оперативное (хирургическое) вмешательство — микрогайморотомию.
Вылечить синусит у ребенка в Москве предлагают многие медицинские учреждения. Но найти для малыша хорошего врача не так-то просто. Поход с ребёнком к врачу — настоящий стресс как для самого малыша, так и для его родителей. В нашей клинике мы предлагаем качественное и эффективное лечение синусита у детей всех возрастов. Современное оборудование, собственные методики лечения и высококвалифицированные специалисты — вот залог быстрого выздоровления. Сам приём проходит непринуждённо в игровой форме — малыш быстро забывает, куда и зачем он пришёл. После процедур он может поиграть в специально оборудованной детской зоне, пока мама с врачом обсуждают схему лечения. Цены в клинике не менялись более трёх лет и остаются одними из лучших в Москве.
Пожалуйста, не откладывайте свой визит и приходите. Будем рады вам помочь!
источник
Синусит у ребенка встречается довольно часто. Это заболевание довольно опасно, так как достаточно быстро оно способно становиться хроническим и опасных не только для здоровья, но и для жизни.
Поэтому родителям очень важно понимать, когда на насморк стоит обратить особое внимание и показать кроху врачу. Об этом, а также том, как диагностируется и лечится патология, пойдет речь ниже.
Синуситом традиционно называют воспаление слизистой 1-ой или нескольких околоносовых пазух носа (синусов), локализованных по обеим его сторонам и в районе переносицы. Основной причиной его возникновения является ОРЗ, спровоцированное вирусами или бактериями.
Тем не менее иногда патогенная грибковая флора также способна приводить к развитию патологии. На фоне нарушения оттока слизи, содержащей патогенные микроорганизмы, при несоблюдении рекомендаций по уходу за носом во время ринита воспаление из слизистой носовой полости распространяется на придаточные пазухи, что и приводит к развитию заболевания.
Несколько реже в роли предпосылок для развития синусита, выступают:
- искривление носовой перегородки;
- гипертрофия (увеличение размера) раковин;
- гребни и шипы носовой перегородки;
- аллергический ринит;
- полипы и опухоли любого другого характера;
- пораженные кариесом зубы и, в частности, их корни.
Эти факторы нередко приводят не только к возникновению гайморита у детей, но и к нарушению развития околоносовых пазух. В результате этого искажается их форма, размер и даже диаметры соустий и ходов.
Существует несколько категорий, по которым различают виды заболевания. По локализации процесса выделяют:
- гайморит – поражение верхнечелюстной пазухи;
- фронтит – поражение лобных синусов;
- этмоидит – воспалительный процесс, затрагивающий клетки решетчатого лабиринта;
- сфеноидит – редко развивающийся самостоятельно воспалительный процесс в клиновидной пазухе, располагающейся глубоко позади носа;
- пансинусит – одновременное поражение всех придаточных пазух.
Если поражается только один из парных синусов, ставят диагноз односторонний синусит. При поражении обоих – двусторонний.
В зависимости от продолжительности течения патологии говорят об острой или хронической форме. Последняя диагностируется только в том случае, если симптомы сохраняются более 3 месяцев.
Источник: nasmorkam.net По характеру воспалительного процесса различают:
- катаральный (наблюдается в основном при вирусных инфекциях);
- гнойный (типичен для заражения бактериальной флорой).
Малыши до 3 лет редко страдают от заболевания. У детей более старшего возраста чаще всего диагностируется острый гайморит.
При остром синусите страдают не только околоносовые пазухи, но и весь организм в целом. Поэтому признаки патологии достаточно многогранны и проявляются возникновением нарушений в работе многих органов.
Таким образом, если возник синусит у ребенка, симптомы будут следующими:
- лихорадка, быстрая утомляемость;
- головные боли и чувство распирания в пораженных пазухах, усиливающиеся при склонении головы вперед и нажатии на ткани над пораженными синусами;
- постоянное или периодически возникающее затруднение носового дыхания, причем обычно малыш может нормально дышать утром, а к вечеру его состояние ухудшается;
- ринорея;
- ухудшение обоняния;
- отечность мягких тканей лица в проекции воспаленной пазухи.
Наиболее специфичным признаком болезни в острый период является головня боль, наблюдающаяся на фоне насморка. Обычно она носит разлитой характер, но при наличии одностороннего процесса она может локализоваться именно со стороны пораженного синуса.
При этом иногда также может присутствовать кашель при синусите у ребенка, хотя для самой болезни он не характерен. Кашель – частый спутник ОРЗ и других аналогичных заболеваний, способных предшествовать развитию синусита или возникать на его фоне.
Иногда кашель появляется в ответ на стекание слизи по задней стенке носоглотки, что нередко наблюдается по утрам или при воспалении клеток задней части решетчатого лабиринта или клиновидной пазухи.
Хронический синусит проявляется аналогичным образом. Но его главной чертой является определенная периодичность возникновения признаков патологии, например, часто обострения наблюдаются осенью и весной, когда климатические условия наиболее способствуют активному размножению вирусов.
Поводом для вызова специалиста всегда служит повышение температуры, а при острой форме патологии она может достигать 39 °С и выше. В любом случае самостоятельно вылечить заболевание крайне сложно и опасно развитием опасных для жизни осложнений.
При этом чем раньше начато проведение грамотной терапии, тем быстрее наступит выздоровление. Поэтому обращаться к доктору следует при появлении первых симптомов болезни.
Традиционно лечат синусит у отоларинголога или ЛОРа. Тем не менее при отсутствии такого узкого специалиста в местной поликлинике, что часто наблюдается в небольших деревнях, можно обратиться к педиатру.
С целью диагностики заболевания пациентам назначается:
- общий анализ крови и мочи;
- риноскопия – эндоскопическое обследование носовых ходов и окружающих структур;
- рентген;
- КТ;
- МРТ.
В тяжелых случаях, когда проводимая терапия не дает результатов назначается микробиологическое исследование содержимого пораженных синусов для точного определения вида возбудителя и его восприимчивости к различным антибиотикам.
Лечение синусита у ребенка начинают только после того, как точно установлена и устранена причина его развития, так как от этого напрямую зависит его эффективность.
Если она кроется в наличии больного зуба, то один из первых этапов лечения является устранение кариеса, а при сильном разрушении – удаление.
В противном случае даже проведенная до конца терапия в полном соответствии предписаниям врача не принесет ожидаемых плодов или вскоре патология рецидивирует.
На фоне устранения причины пациентам назначают препараты с антибактериальной активностью для уничтожения патогенной бактериальной микрофлоры.
Также обязательно прописываются лекарства при синусите, способствующие ускорению эвакуации слизи из пазух и восстановлению их нормального дренажа и аэрации.
- солевые растворы для ирригаций, то есть промывания носа (Маример, Аквалор, Физиомер, Хюмер, Аквамарис, физраствор и т.д.);
- сосудосуживающие капли (Називин, Назик, Нокспрей, Риназолин, Галазолин, Виброцил, Ринофлуимуцил и пр.);
- кортикостероиды (Назонекс, Беконазе, Фликсоназе, Авамис и т.п.);
- НПВС (Парацетамол, Панадол, Нурофен, Ибупрофен);
- гомеопатические средства (Синупрет, Циннабсин и др.).
В тяжелых ситуациях больным рекомендовано проведение «кукушки». Эта процедура, осуществляемая в ЛОР-кабинете, предполагает профессиональное промывание околоносовых пазух от скопившейся в них слизи путем введения раствора в одну ноздрю и отсасывание его через другую с помощью вакуума.
При наличии гайморита, значительно реже фронтита, с выделением гнойного секрета при недостаточной эффективности медикаментозной терапии родителям пациентов предлагают проведение пункции (прокола) пораженного синуса с последующим промыванием его растворами антибиотиков и антисептиков.
Но данная методика практикуется только в крайних случаях, когда консервативными мерами справиться с болезнью не удается.
Госпитализация требуется только в тяжелых ситуациях, когда возможно развитие осложнений.
При легких катаральных формах в качестве них могут использоваться препараты для местного использования, то есть спреи:
В более тяжелых случаях назначаются пероральные формы антибиотиков, например, Цефикс, Цефодокс, Амоксициллин, Сумамед, Ципрофлоксацин, Флорацид и пр.
Также пациентам часто назначают антисептические капли, например Протаргол или Колларгол.
Во многих своих книгах и видео популярный детский доктор Е. О. Комаровский рассказывал про симптомы и лечение гайморита и т.д.
В первую очередь он настаивает на том, что чем лечить синусит у ребенка, должен решать врач, причем строго в индивидуальном порядке и основываясь на данных ряда проведенных лабораторных и инструментальных обследований.
Одним из первоочередных заданий для родителей больного он ставит создание и поддержание в квартире идеальных для нормального дыхания условий. То есть температуры воздуха не более 18–20 °С и влажности – 45–60 %.
Немаловажным является регулярное проветривание детской и проведение в ней влажной уборки.
В остальном доктор также придерживается важности своевременности назначения антибиотиков и при необходимости использования лекарств для устранения симптомов, мешающих ребенку нормально жить.
[ads-pc-1][ads-mob-1] к содержанию ?
Вылечить синусит у ребенка, особенно бактериальный, Подобная практика способна привести лишь к развитию опасных осложнений и переходом процесса в хроническую форму.
Тем не менее в качестве дополнения к традиционному медикаментозному лечению можно применять ингаляции небулайзером с использованием:
- настоя цветков ромашки или календулы;
- настоя листьев подорожника;
- пихтового эфирного масла;
- эфирного масла чайного дерева и т.д.
Популярное в народе прогревание носа с помощью отваренных куриных яиц, картофеля или мешочков с крупой может применяться только с разрешения врача после окончания острого периода заболевания при условии отсутствия гнойных выделений.
Их прикладывают поверх хлопчатобумажной ткани по бокам спинки носа над пораженными синусами.
Не стоит закапывать ребенку любые смеси на основе сока лука, чеснока или алоэ, так как они могут обжечь слизистую оболочку и спровоцировать ухудшение состояния малыша.
Не рекомендуется применять и мед или свеклу в этих целях, поскольку содержащиеся в них сахара станут отличной почвой для размножения патогенной микрофлоры.
Лучше принимать внутрь иммуномодулирующие средства, например отвар шиповника, чай или молоко с медом.
Если вовремя начать лечение заболевания, обычно оно проходит бесследно. Но при отсутствии своевременной грамотной терапии возможно развитие:
- хронического синусита;
- отита;
- менингита;
- энцефалита;
- флегмоны глазницы;
- абсцесса мозга и т.д.
к содержанию ?
Поскольку в большинстве случаев синусит является следствием отсутствия лечения ринита, основной профилактикой его развития служит своевременное, грамотное лечение всех ОРЗ, в частности:
- регулярное высмаркивание;
- промывания солевыми растворами;
- применение лекарственных средств, показанных в каждом отдельном случае.
Чтобы избежать возникновения одонтогенной формы заболевания, следует регулярно обследоваться у стоматолога и при необходимости сразу же проводить лечение пораженных кариесом зубов или их удаление. Немаловажным аспектом профилактики является устранение анатомических дефектов носовой полости.
источник
Синусит у детей – распространенное заболевание, которое, согласно статистике, регистрируется у 20% малышей. Зачастую родители не обращаются к врачу своевременно, так как характерные симптомы патологии (насморк, повышение температуры) напоминают обычную простуду. Коварство синусита в том, что при отсутствии своевременного лечения, заболевание может привести к серьезным последствиям, угрожающим не только здоровью, но и жизни ребенка.
Симптомы и лечение синусита у детей – важная тема, которую стоит рассмотреть подробнее. Родителям необходимо знать, на какие признаки следует обращать внимание и как отличить проявления синусита от обычного недомогания, чтобы не запустить болезнь и своевременно оказать помощь ребенку.
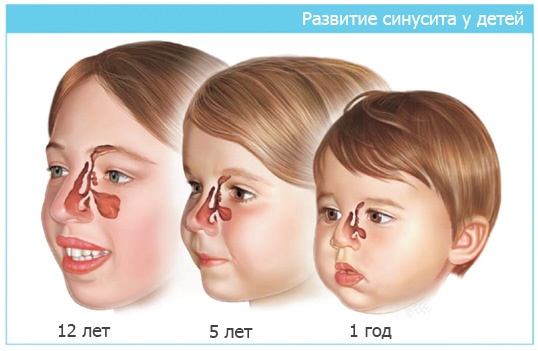
Синуситом называют воспаление придаточных пазух носа (синусов). У новорожденного малыша имеется всего 2 пары синусов – решетчатые. расположенные в переносице и верхнечелюстные (гайморовы), которые находятся внутри щек. Остальные придаточные пазухи (лобные и клиновидные) формируются лишь к 7 годам.
Иммунная система малыша еще несовершенна, этим и объясняется распространение синуситов в младшем возрасте. Природным назначением придаточных пазух является задержка и фильтрация воздуха, с тем, чтобы не пропустить в организм внешнюю инфекцию. Две пары синусов не всегда справляются с мощной атакой вирусов и бактерий, а недоразвитая структура и небольшие размеры пазух не могут противостоять развитию воспаления.
Воспалительный процесс может охватывать любую из воздухоносных носовых полостей. Размножение болезнетворной микрофлоры вызывает раздражение и отечность слизистой, что ведет к застойным явлениям и накоплению слизи в придаточных пазухах. Таким образом, создаются благоприятные условия для дальнейшего размножения вредоносных бактерий и развития гнойных процессов, способных спровоцировать серьезные осложнения. Придаточные пазухи расположены в непосредственной близости от крупных сосудов, головного мозга, глаз. В запущенных случаях возможен прорыв гнойного содержимого к жизненно важным органам и развитие ситуаций, представляющих угрозу для жизни ребенка.
Инфекционно-воспалительный процесс в придаточных пазухах может быть острым и хроническим, иметь бактериальную, аллергическую, вирусную или грибковую природу. В зависимости от характера воспалительного процесса синусит бывает катаральным (при вирусной природе заболевания) или гнойным (когда возбудителем является бактериальная микрофлора).
По месту локализации выделяют несколько категорий синусита:
- фронтит – воспаление охватывает лобные пазухи;
- гайморит или верхнечелюстной синусит у детей;
- этмоидит – воспалительный процесс захватывает слизистую решетчатого лабиринта;
- сфеноидит (у детей встречается редко) – поражению подвергается клиновидная пазуха, расположенная глубоко внутри носа.
Еще одна форма заболевания – пансинусит, развивается при одновременном воспалительном поражении всех придаточных пазух. При поражении только одной стороны парного синуса говорят об одностороннем течении воспалительного процесса, при воспалении сразу двух отделов – о двустороннем синусите.
Поскольку у малышей придаточные пазухи не развиты, синусит у ребенка в 2 года протекает практически бессимптомно. У детей постарше, решетчатые и гайморовы синусы уже практически сформированы, поэтому синусит у ребенка 3 лет и старше уже заявляет о себе характерными симптомами, связанными с развитием воспалительного процесса в воздушных полостях.
Основные причины синусита в детском возрасте – несовершенство иммунной системы и возбудители инфекции, проникающие в придаточные пазухи. Чаще всего патология развивается, как осложнение после перенесенного респираторного или простудного заболевания (ОРЗ, ОРВИ, гриппа, скарлатины). Иногда провоцирующим фактором вступает аллергическая реакция или поллиноз (сезонная аллергия на цветение определенных растений).
Среди прочих причин, провоцирующих развитие синусита, врачи называют:
- врожденные аномалии строения носа;
- искривление носовой перегородки;
- травма носа;
- разрастание полипов;
- аденоиды;
- кариес, гингивит и прочие стоматологические проблемы;
У детей синуситы развиваются гораздо чаще, чем у взрослых. Кроме слабого иммунитета и прочих предрасполагающих факторов, большую роль играет несовершенство анатомического строения пазух. У ребенка синусы соединяются с полостью носа слишком узкими соустьями. При развитии воспалительного процесса они быстро закупориваются, в пазухах начинают скапливаться слизистые выделения, в них ускоренными темпами размножается болезнетворная микрофлора. Основная опасность синуситов заключается в нагноении скопившихся выделений, проникновении инфекции в кровь и поражении жизненно важных органов и тканей.
У малышей до 3-х лет придаточные пазухи недостаточно развиты, поэтому синуситы протекают практически бессимптомно, а причиной их развития служат вирусные инфекции или воспаленные аденоиды, из которых болезнетворные микроорганизмы проникают в синусы.
Острый синусит у детей постарше проявляется следующими симптомами:
- затяжной насморк, который длится более 2-х недель;
- прозрачные выделения из носа по мере развития воспалительного процесса становятся густыми, приобретают гнойный характер и желто-зеленую окраску;
- у ребенка появляется гнусавость в голосе;
- снижается или полностью пропадает обоняние;
- отмечается затрудненное носовое дыхание;
- возникают боли в области пораженных пазух, которые постепенно нарастают и особенно сильно проявляются в вечернее время;
- при появлении гнойных выделений у ребенка повышается температура, возникают общие симптомы интоксикации организма (головная боль, слабость, потеря аппетита, нарушения сна);
- появляется неприятный, гнилостный запах изо рта.
Болезненные ощущения в области воспаленных пазух – характерный признак синусита. Боль носит пульсирующий, давящий характер, усиливается при надавливании пальцами на лицо, рядом с крыльями носа или на глазные яблоки, при наклоне вперед, во время кашля или чихания. При этом болезненные ощущения могут отдавать в висок, верхнюю челюсть или ухо, либо охватывать всю голову. Еще один постоянный признак синусита – светобоязнь, слезотечение, покраснение и отечность глаз, особенно сильно проявляющийся по утрам.
Хронический синусит у детей проявляется менее выраженными симптомами, для него характерно чередование ремиссий с периодами обострения. Чаще всего рецидивы болезни наблюдаются в холодное время года и возникают на фоне переохлаждения или простудных заболеваний.
При появлении характерных симптомов родителям необходимо как можно скорее показать ребенка врачу-отоларингологу. Только специалист сможет поставить верный диагноз и объяснить, как и чем лечить синусит у ребенка.
Лечение синусита у ребенка должно быть комплексным. Схему терапии врач назначает после подтверждения диагноза. С этой целью отоларинголог опрашивает родителей ребенка, выявляет основные жалобы и симптомы, проводит риноскопию, то есть эндоскопическим методом обследует носовые ходы. При необходимости, с целью уточнения диагноза назначается рентгенографическое исследование или компьютерная томография (КТ).
Основная цель терапии сводится к следующему:
- восстановление носового дыхания;
- освобождение придаточных пазух от скопившихся выделений и гноя;
- уничтожение возбудителей инфекции;
- купирование воспалительного процесса;
- поддержание иммунитета и повышение сопротивляемости организма инфекциям.
Гнойный синусит у ребенка лечат антибиотиками. Антибактериальная терапия в этом случае является основным методом лечения, так как только таким образом можно уничтожить возбудителей болезни и избежать опасных осложнений. В идеальном варианте такие препараты следует назначать после бактериологического исследования на чувствительность возбудителя к антибиотику.
Но результатов этого анализа нужно ждать несколько дней. Поэтому при остром течении синусита, с высокой температурой, обильными гнойными выделениями и ярко выраженной интоксикацией организма, врач сразу назначает препараты с широким спектром противомикробного действия. В таких случаях любое промедление с лечением может привести к развитию серьезных осложнений.
Основные антибиотики при синусите у детей – препараты из группы пенициллинов, макролидов или цефалоспоринов:
Антибиотики для малышей обычно назначают в форме сиропа или суспензии, которые обладают приятным вкусом, лучше усваиваются и в отличие от таблеток или порошков, не вызывают у детей отвращения. Дозировку препаратов и курс лечения определяет врач, родители должны строго следовать всем рекомендациям.
Доктор Комаровский о синусите у детей отзывается, как о коварной инфекции, поскольку у малышей осложнения развиваются намного быстрее, чем у взрослых. Но в то же время врач говорит о том, что во многих случаях применение антибиотиков не оправдано, так как поводом для назначения сильнодействующих средств должен стать не просто затяжной ринит, а насморк , сопровождающийся болезненными ощущениями в придаточных пазухах и прочими характерными симптомами синуситов.
Многое зависит и от типа инфекционных агентов. Антибактериальная терапия эффективна только в том случае, когда возбудителями инфекции являются болезнетворные бактерии (золотистый или гемолитический стафилококк, пневмококк). Если заболевание спровоцировано вирусной или грибковой инфекцией, антибиотики не помогут, в этом случае следует подбирать другую схему лечения на основе антимикотических и антисептических средств.
Для очищения носа от слизистых выделений лучше всего подходят натуральные средства на основе морской воды – Аквалор бэби, Аквамарис, Квикс. Они абсолютно безопасны, не имеют противопоказаний, эффективно прочищают носовые ходы, устраняют отечность слизистой и восстанавливают свободное дыхание.
С целью ускорения отхождения слизи малышу назначают назальные капли с сосудосуживающим действием – Нафтизин, Санорин, Галазолин, Отривин. Они помогают справиться с отечностью и заложенностью носа. Сосудосуживающие средства у детей разрешается использовать только по назначению врача и не более 5 дней подряд, так как к ним быстро возникает привыкание и увеличивается вероятность развития побочных эффектов.
Хорошими противовоспалительными свойствами обладают антисептические средства – капли Протаргол, Колларгол, растворы Фурацилина, Хлоргексидина. Лечение дополняют комбинированными средствами – это капли, растворы или спреи с противовоспалительным, противоаллергическим, антисептическим действием (Полидекса, Изофра).
В остром периоде для облегчения состояния применяют жаропонижающие средства (Парацетамол, Эффералган), рекомендуют давать малышу больше жидкости для ускоренного введения токсинов из организма (чай с медом, лимоном, вареньем, морсы, компоты или соки). При синуситах, спровоцированных аллергией, дополнительно назначают антигистаминные средства (Кларитин, Супрастин, Зодак).
Подобные процедуры можно назначать только при отсутствии гнойных осложнений. Купировать воспалительный процесс помогают сеансы УВЧ, ультразвука или лазерной терапии. Электрофорез используют для лучшего проникновения лекарственных веществ в придаточные пазухи, лечение дополняют методами дарсонвализации или тубус-кварца.
Это болезненный метод, к которому прибегают только в тяжелых случаях, при отсутствии результата от консервативного лечения и развитии гнойного процесса. В ходе процедуры хирург прокалывает пораженную пазуху, удаляет гной, промывает полости антисептическим раствором и вставляет дренажные катетеры, через которые затем ежедневно в пазуху вводят лечебные средства (растворы антибиотиков и противовоспалительные средства).
Использовать народные рецепты при лечении синусита у ребенка можно только по согласованию с врачом. Неправильно проведенное промывание может осложнить течение болезни, а использование фитопрепаратов и отваров лекарственных трав способно спровоцировать аллергическую реакцию и осложнить течение патологического процесса. К процедуре прогревания тоже нужно подходить с особой осторожностью, так как при гнойных осложнениях тепло будет способствовать дальнейшему распространению инфекции, что может привести к тяжелым последствиям для здоровья.
При отсутствии аллергии можно делать ингаляции на основе отваров ромашки, шалфея, календулы. Лекарственные травы обеспечат необходимое антисептическое и противовоспалительное действие, ускорят отхождение слизи, устранят заложенность носа. Перед проведением процедуры травяной сбор заливают водой, доводят до кипения, затем слегка охлаждают. Ребенок должен подышать лечебным паром, но перед этим нужно проверить его температуру. Пар должен быть не слишком горячим, иначе малыш может получить ожог.
При аллергии на травы можно делать картофельные ингаляции. Для этого несколько клубней следует отварить, размять, а потом подышать над паром.
Нос ребенку можно промывать солевым раствором (1ч.л. соли на 200мл кипяченой воды), минеральной водой, травяными отварами (при отсутствии аллергии). Обязательно посоветуйтесь с врачом – он объяснит, как правильно делать промывания носа. Затем просто следуйте его рекомендациям. Для промываний носа у детей лучше использовать шприц без иглы или небольшую спринцовку, очищая носовые ходы поочередно.
В домашних условиях можно делать лечебную гимнастику по методу Стрельниковой, либо освоить точечный массаж, способствующий отхождению слизи из придаточных пазух. Простые манипуляции помогут вернуть свободное дыхание, избежать осложнений и рецидивов заболевания.
Этой весной дочка сильно простудилась, у нее долго не проходил насморк, а потом стала жаловаться на боль в области переносицы, под глазами, у нее поднялась температура. После обследования поставили диагноз «гайморит» Сначала принимали антибиотики, которые назначил врач, промывали нос антисептиками, закапывали противовоспалительные и сосудосуживающие капли.
Улучшение наметилось уже на 2-й день лечения. Но врач предупредил, что курс антибиотиков нужно обязательно довести до конца, иначе возможны осложнения и рецидив болезни. Я боялась, что придется делать прокол, слышала, что это очень болезненная процедура, а ребенок и так ослаб во время болезни. Но все обошлось, антибиотики сделали свое дело, победили инфекцию и не допустили гнойных осложнений. Сейчас дочка поправилась, стараемся следить за ее здоровьем, закалять, чтобы избежать повтора болезни.
Год назад лечили сына от синусита. У него инфекция проникла в лобные пазухи, были сильные головные боли, насморк, температура. Сначала принимали антибиотик Амоксициллин, делали промывания носа, но улучшений не было. Потом врач подкорректировал схему лечения и назначил другие таблетки – сильный антибиотик Цефиксим, капли в нос с противовоспалительным действием. Вскоре сыну стало лучше, и он отказался принимать таблетки.
Но оказалось, что прерывать лечение нельзя, так как через неделю симптомы вернулись, появились невыносимые распирающие боли и гнойные выделения из носа. В итоге пришлось делать прокол пазух.
Процедура болезненная, но ее делали с местным обезболиванием. Удалили гной, все почистили, промыли полости антисептиками. После этого мы каждый день ходили на обработку в процедурный кабинет, во время которой в пазуху вводили растворы с антибиотиком. Сейчас уже все позади, сын чувствует себя хорошо, на память остался лишь небольшой шрам на месте прокола.
источник
С.В.Рязанцев 1 , В.И.Кочеровец 2 , М.В.Молчанова 3
1 ГУ СПбНИИ уха, горла, носа и речи Росмедтехнологий;
2 Московская медицинская академия им. И.М.Сеченова;
3 ГОУ ДПО СПбМАПО Росздрава
Острый риносинусит является одним из самых распространенных заболеваний ЛОР-органов во всех возрастных группах и занимает 5-е место среди всех инфекций по числу назначаемых антибиотиков [1, 2].
В патогенезе острого синусита большое значение играет патогенная микробная флора.
В большинстве случаев, особенно в амбулаторной практике, идентификация возбудителя либо не проводится, либо значительно запаздывает во времени, что создает проблемы в правильности выбора антибактериального средства [1]. В случаях, когда возбудитель заболевания неизвестен, следует использовать знания об эпидемиологии (микробном спектре) заболеваний верхних дыхательных путей, характерной для данного времени года, региона, страны, города и т.д. [3].
Несмотря на значительное количество исследований по этому вопросу, окончательно ставить точку рано. Во-первых, имеются значительные региональные различия в процентном соотношении видового состава микрофлоры. Во-вторых, периодически наблюдается изменение уровня резистентности микроорганизмов к антибиотикам. Поэтому вопросы, касающиеся особенностей микрофлоры при синуситах, требуют постоянного пересмотра [1, 3, 4].
Так, по данным Т.И.Гаращенко и М.И.Богомильского, среди возбудителей острого синусита у детей первое место занимает Streptococcus pneumoniae — 36%, далее следует Haemophilus influenzae — 23%, Moraxella catarrhalis — 20% [5]. Это согласуется с данными I.Brook (New York), который также ведущую роль в развитии острых риносинуситов в детском возрасте отводит трем патогенам — Streptococcus pneumoniae (35-42%), Haemophilus influenzae (21-28%), Moraxella catarrhalis -21-28%) [6].
Видовой состав и антибактериальная резистентность микроорганизмов в регионе влияют на выбор того или иного антибактериального препарата [3, 7].
В последние годы в связи с широкой доступностью и нередко необоснованным назначением антибактериальных препаратов увеличивается количество антибиотикорезистентных штаммов микроорганизмов, что в свою очередь создает проблемы в выборе препаратов, приводит к снижению их эффективности и в конечном счете к увеличению процента хронизации острого бактериального синусита [8]. В случае отсроченной антибактериальной терапии возможно развитие орбитальных и внутричерепных осложнений, причем в педиатрической практике они встречаются чаще, чем во взрослой [9]. Таким образом, адекватность антибактериальной терапии является очень актуальной задачей.
На сегодняшний день на рынке представлен огромный выбор антибактериальных препаратов.
Основным принципом эмпирической антибактериальной терапии при остром гнойном синусите является активность против наиболее вероятных возбудителей острого синусита с последующей коррекцией при получении результатов микробиологического исследования
Спектр значимых возбудителей и характер резистентности в отношении антибактериальных препаратов в настоящее время таковы, что для терапии острых гнойных синуситов у детей успешно используют аминопенициллины (амоксициллин), в том числе защищенные (амоксициллин/клавуланат), цефалоспорины II и III поколений и макролиды. Аминопенициллины при этом рассматриваются в качестве препаратов выбора, макролиды являются альтернативными препаратами и применяются в основном при непереносимости β-лактамов.
Как известно, макролиды представляют собой класс антибиотиков, основу химической структуры которых составляет макроциклическое лактонное кольцо. В зависимости от числа атомов углерода в кольце макролиды подразделяются на 14-членные (эритромицин, рокситромицин, кларитромицин), 15-членные (азитромицин) и 16-членные (мидекамицин, спирамицин, джозамицин). Основное клиническое значение при респираторных инфекциях имеет активность макролидов в отношении грамположительных кокков (таких как S. pyogenes, S.pneumoniae, S. aureus),Moraxella catarrhalis и внутриклеточных возбудителей (микоплазмы, хламидии). Макролиды относятся к числу наименее токсичных антибиотиков. Их антимикробный эффект обусловлен нарушением синтеза белка на рибосомах микробной клетки. Как правило, макролиды оказывают бактериостатическое действие, но в высоких концентрациях способны действовать бактерицидно на β-ге-молитический стрептококк группы А, пневмококк, возбудителей коклюша и дифтерии. Кроме антибактериального действия, макролиды обладают иммуномодулирующей и умеренной противовоспалительной активностью [10].
Помимо эффективности, в последнее время большое внимание уделяется переносимости антибактериального препарата. Наиболее часто нежелательные реакции касаются желудочно-кишечного тракта и проявляются дисфагией, диспептическим и диарейным синдромом. Так, согласно имеющимся данным постантибиотическая диарея встречается в педиатрической практике в 18-20% случаев [11].
Количество нежелательных реакций напрямую связано с лекарственной формой препарата. В этой связи заслуживают особого внимания инновационные технологии создания безопасных и удобных лекарств как для взрослых, так и для детей, к которым, в частности, относятся антибиотики, выпускаемые в форме Солютаб. Данная технология разрабатывается фармацевтической компанией «Астеллас Фарма», на ее основе создан ряд препаратов, в том числе джозамицин (Вильпрафен ® Солютаб). Технология Солютаб заключается в том, что действующее вещество заключено в микросферы, которые содержат кислотоустойчивый наполнитель; он растворяется только при воздействии бикарбонатов в кишечнике. Таким образом, действующее вещество высвобождается именно в зоне максимального всасывания, что позволяет избежать ряда нежелательных реакций. Форма Солютаб обеспечивает возможность выбора способа приема (таблетка целиком или в виде суспензии). Появление нового препарата — Вильпрафена ® Солютаб — открывает большие возможности и предоставляет несомненные преимущества:
В период с апреля по июнь 2009 г. на базе Санкт-Петербургского научно-исследовательского института уха, горла, носа и речи и детской городской клинической больницы №5 им. Н.Ф.Филатова г. Санкт-Петербурга проводилось открытое проспективное несравнительное исследование эффективности и безопасности препарата Вильпрафен ® Солютаб у детей с острым гнойным синуситом.
В группу исследования были включены дети от 6 до 18 лет с рентгенологически подтвержденным диагнозом острый синусит. В исследование не включены пациенты с наличием симптомов острого осложненного синусита, хроническим синуситом, пациенты, получавшие антибактериальные препараты на этапе, предшествующем включению в исследование (не менее 1,5 мес), а также пациенты с анамнестическим указанием на непереносимость макролидов.
Всем пациентам назначался Вильпрафен ® Солютаб в возрастной дозировке (40-50 мг/кг массы тела в сутки в 2-3 приема). Продолжительность лечения составила 10 дней. При необходимости дополнительно назначались сосудосуживающие и антигистаминные препараты. Перед началом исследования собирался анамнез, проводился осмотр ЛОР-органов и рентгенологическое обследование околоносовых пазух.
Клинические признаки оценивались до начала исследования, на 5-й и 11-й день от начала лечения. Наличие и тяжесть симптомов оценивались по нескольким параметрам: лихорадка, заложенность носа, выделение из носа, риноскопическая картина. Сумма всех баллов составила общий клинический счет (ОКС) (табл. 1).
Таблица 1. Схема оценки тяжести симптомов синусита
| Признак | Выраженность | Балл |
| Лихорадка | Отсутствует | |
| 37,1-38°С | 1 | |
| Более 38°С | 2 | |
| Головная боль | Отсутствует | |
| Имеется | 1 | |
| Заложенность носа | Отсутствует | |
| Имеется | 1 | |
| Выделения из носа | Отсутствуют | |
| Слизистые | 1 | |
| Слизисто-гнойные | 2 | |
| Гнойные | 3 | |
| Риноскопия | Норма | |
| Отек | 1 | |
| Гиперемия и отек | 2 | |
| Гиперемия, отек, гнойное отделяемое в среднем носовом ходе | 3 |
Оценка клинической эффективности проводилась согласно следующим критериям. Клиническая эффективность оценивалась как «значительное улучшение» при полном исчезновении признаков заболевания (снижение ОКС не менее чем на 90% или ОКС на 11-й день равен 0); «улучшение» — при частичном исчезновении признаков заболевания без необходимости проведения дальнейшей антибактериальной терапии (снижение ОКС на 60%); «без эффекта» — при отсутствии положительной динамики (снижение ОКС менее 60%), требующей смены антибактериального препарата; «ухудшение» — при прогрессировании признаков синусита, требующих смены антибактериального препарата.
Переносимость препарата считалась «хорошей» -при отсутствии нежелательных явлений; «удовлетворительной» — при слабовыраженных транзиторных, не требующих смены антибактериального препарата; «неудовлетворительной» — при возникновении, потребовавших отмены препарата. Всем пациентам проводилась лечебно-диагностическая пункция верхнечелюстной пазухи в первый день исследования. Кроме того, пациентам определялся слуховой паспорт, проводилось двукратное электрокардиографическое исследование на 1-й и 11-й день исследования, клинический анализ крови на 1-й и 11-й день лечения.
Все проводимые медицинские процедуры, а также заносились в историю болезни.
Статистическая обработка полученных результатов проведена с помощью статистического пакета Statistica for Windows c использованием традиционных методов расчета числовых характеристик случайных величин, проверки статистических гипотез. Оценка изменений выраженности исследуемых симптомов проводилась с помощью критерия χ 2 , сравнение количественных показателей (температуры тела) в ходе отдельных визитов проводилось с помощью t-критерия Стьюдента для зависимых выборок. Разница между переменными считалась достоверной при p ® Солютаб у детей с острым гнойным синуситом
| Степень выраженности симптома | 1-й день, человек | 5-й день, человек | 11-й день, человек |
| Отсутствие симптома | 28 | ||
| Слабо выражен | 7 | 25 | 2 |
| Выражен | 23 | 5 |
В ходе исследования наблюдались значительное уменьшение и изменение характера выделений из носа (табл. 3). На 5-й день лечения количество гнойных и слизисто-гнойных выделений значительно уменьшилось до 1 (3,33%) и 3 (10,0%) случаев соответственно за счет увеличения частоты слизистых выделений и появления пациентов, у которых этот симптом отсутствовал (см. табл. 3). В конце исследования у 28 человек (93,3%) указанный симптом отсутствовал и только у 2 (6,67%) наблюдались слизисто-гнойные выделения.
Таблица 3. Динамика выраженности симптома «выделения из носа» на фоне приема препарата Вильпрафен ® Солютаб у детей с острым гнойным синуситом
| Степень выраженности симптома | 1-й день, человек | 5-й день, человек | 11-й день, человек |
| Отсутствие симптома | 1 | 28 | |
| Слизистые | 25 | ||
| Слизисто-гнойные | 15 | 3 | 2 |
| Гнойные | 15 | 1 |
По результатам риноскопии в первый день исследования гиперемия, отек, а в некоторых случаях гнойное отделяемое выявлялись у подавляющего большинства пациентов — 29 (96,7%) человек, только у 1 человека наблюдался отек (табл. 4). К 5-му дню исследования гиперемия, отек, гнойное отделяемое в среднем носовом ходе наблюдались уже у меньшего количества пациентов (см. табл. 4). В конце исследования у 28 (93,3%) человек при риноскопии отмечалась норма, отек — у 2 человек (6,7%).
Таблица 4. Динамика выраженности изменений при риноскопии на фоне приема препарата Вильпрафен ® Солютаб у детей с острым гнойным синуситом
| Степень выраженности симптома | 1-й день, человек | 5-й день, человек | 11-й день, человек |
| Норма | 28 | ||
| Отек | 1 | 17 | 2 |
| Гиперемия, отек, гнойное отделяемое в среднем носовом ходе | 29 | 13 |
Как показал статистический анализ, в течение исследования достоверно различалось соотношение встречаемости и степень выраженности всех исследуемых симптомов: головной боли, заложенности носа, выделений из носа, патологических изменений, выявленных при риноскопии. Во всех случаях в начале исследования преобладала выраженная симптоматика острого гнойного синусита, к концу исследования у подавляющего большинства обследованных наблюдалось разрешение или уменьшение их выраженности, которое было статистически значимым.
Исследование динамики температуры тела у обследованных лиц показало, что наблюдается снижение значений этого показателя в течение периода исследования. Существенное снижение температуры тела наблюдалось после первого визита, достигая нормальных значений уже ко 2 визиту (5-й день исследования). Статистически значимые различия наблюдались между значениями температуры тела пациентов во время 1-го (1-й день исследования) и 2-го (5-й день исследования) визита, а также 1-го (1-й день исследования) и 3-го (11-й день исследования) визита.
В клиническом анализе крови в первый день исследования отмечались незначительные изменения в виде лейкоцитоза, сдвига лейкоцитарной формулы влево, увеличения СОЭ. Все показатели нормализовались на 11-й день исследования, когда осуществлялся контроль клинического анализа крови.
После 10 дней приема препарата полное выздоровление было отмечено у 28 (93,3%) больных. У одного пациента потребовалось продлить курс лечения до 14 дней с клиническим выздоровлением. У 1 пациента понадобилась смена антибактериального препарата.
Нежелательные явления возникли у 3 (10,0%) пациентов: у 2 пациентов в виде диспепсических явлений, у 1 наблюдалась дисфагия. Ни одно нежелательное явление не повлекло смены антибактериального препарата.
Таким образом, на основе полученных нами данных мы можем констатировать, что препарат Вильпрафен ® Солютаб показал себя эффективным и безопасным при лечении острого гнойного синусита у детей. Одним из выводов проведенного исследования может быть рекомендация препарата Вильпрафен ® Солютаб для лечения острого гнойного синусита у детей, особенно в случаях непереносимости аминопенициллинов.
Литература
1. Гордиенко Е.В., Цурикова Г.П., Чевалюк Е.В. и др. Роль микробной флоры при разных формах риносинусита в детском возрасте. Новости оторинолар. и логопатол. 2002; 2: 74-8.
2. Сергеев Д.В., Янов Ю.К., Страчунский Л.С. и др. Фармакоэпидемиологическая оценка применения антибиотиков при лечении острого синусита в условиях поликлиники и стационара. Рос. оторинолар. 2005; 1: 144-8.
3. Белоусов Ю.Б, Омельяновский В.В. Клиническая фармакология болезней органов дыхания. М.: Универсум Паблишинг, 1996.
4. Марушкина Г.И., Малюжинская Н.В. Рациональная антибиотикотерапия пририносинуситах у детей. Рос. оторинолар. 2009; 1: 89-92.
5. Гаращенко Т.И., Богомильский М.Р., Стребкова О.А. Алгоритмы рациональной антибиотикотерапии осложненных синуситову детей. Рос.ринология. 2002; 2: 108-11.
6. Brook I. Sinusitis. From Microbiology to Management. New York: Taylor&Francis, 2006.
7. Крюков АИ, Сединкин А.А. Лечебно-диагностическая тактика при остром бактериальном синусите. Рос. оторинолар. 2005; 4: 15-7.
8. Brook I. Chronic sinusitis in children and adultis: role of bacteria and antimicrobial management. Curr Alleray Astma Rep 2005; 5 (6): 482-90.
9. Oxford LE, McClay J. Complications of acute sinusitis in children. Otolaryngol Haed Neck Sura 2005; 133 (1): 32-7.
10. Овчинников А.Ю., Лопатин А.С, Панякин М.А. Использование новых генераций макролидов для эффективного лечения бактериальных синуситов. Consilium Medicum 2007;9 (10).
11. Sher L. Randomized, investiaator, multicenter, combarative, study of aatifloxacini versus amoxicillin/clavulanate in recurrent otitis media and acute otitis media treatment failure in children. Pediatr Infect DisJ 2005; 24 (4): 301-8.
источник
Перед тем как приступить к лечению синусита, необходимо выяснить его форму, стадию развития и вообще наличие этого заболевания. Очень важно определить причину возникновения болезни. Чтобы применить корректное лечение, не упуская драгоценное время, следует разобраться в понятии синусита и его видах.
Воспаление слизистой оболочки синусов (пазух) называется синуситом. Существует несколько видов данного заболевания. В зависимости от того, в какой из пазух локализирован воспалительный процесс, синусит классифицируют на следующие виды:
- Гайморит – воспалительный процесс в гайморовых синусах;
- Фронтит – воспаление лобных синусов;
- Сфеноидит – патологический процесс в клиновидных синусах;
- Этмоидит – воспаление клеток решетчатого лабиринта.
У каждого из этих видов есть свои особенности. Этмоидит – наиболее характерное заболевание среди детей. При его возникновении воспаляется миндальная стенка пазух.
Для гайморита характерны болевые ощущениями при касании места расположения гайморовых пазух.
Острый фронтит выражается сильными болевыми ощущениями в надбровной части черепа и сниженным обонянием. Наиболее часто случается из-за особенностей анатомического строения черепа. Этот вид синусита сопровождается острой болью в затылке и глазницах. Также может появляться кашель вследствие оттока гнойной слизи по задней стенке глотки.
В зависимости от продолжительности симптомов, синусит может быть:
- Острым (продолжительность 3 месяца);
- Острым рецидивирующим;
- Хроническим (длительность симптомов достигает 4-х и более месяцев).
Также эта болезнь может быть в легкой, средней и тяжелой форме. К базовым факторам острого гнойного синусита относятся:
- риниты аллергической природы;
- ОРЗ;
- заболевания вирусной природы;
- поражение носовой полости грибковой инфекцией;
- деформация носовой перегородки;
- аденоиды;
- наличие инородных тел в носовой полости;
- пульпит;
- некоторые виды иммунных заболеваний.
Предшественниками острого гнойного синусита у детей могут быть такие болезни, как корь или скарлатина. Согласно статистическим данным, каждый ребенок в течение года болеет ОРВИ до 8 раз, при этом в 6% случаев заболевание имеет осложнение в виде синусита. Именно по этой причине часто болезнь переходит в хроническую форму, так как достоверно опередить ее на фоне ОРВИ достаточно сложно.
На клиническую картину заболевания влияет также и возраст пациентов. В каждой возрастной категории детей для синусита характерны свои особенности. Выделяют три возрастных группы:
- До трех лет;
- От четырех до семи лет;
- От восьми до пятнадцати лет.
У первой группы детей синусные пазухи развиты не полностью, поэтому у этих пациентов чаще всего поражаются клетки решетчатого лабиринта. В данной категории сложно диагностировать острый синусит, так как малыш не может корректно передать симптомы. Как правило, в данной ситуации заболевание возникает на фоне ОРВИ и аденоидита, и протекает без характерных симптомов.
У детей второй возрастной группы синусит возникает в верхнечелюстных и решетчатых пазухах, а также может одновременно поражать и гайморовы синусы.
Для третьей группы характерны все виды воспаления околоносовых пазух, поскольку в этом возрасте все пазухи уже полностью развиты. Причем не редко наблюдается одновременное воспаление нескольких или всех пазух.
Гнойный синусит у ребенка, лечение которого не всегда подобрано корректно, требует дополнительной диагностики. Очень часто без дополнительного обследования доктор назначает комплексную терапию с использованием антибиотиков.
Цель такого способа лечения – подстраховка, поскольку синусит может вызывать ряд опасных осложнений. При этом не стоит забывать о последствиях антимикробных препаратов на детский организм. К тому же, применение таких лекарств увеличивает резистентность возбудителей заболевания. Поэтому так важен грамотный подход к диагностике синусита у детей. Подробнее о детском синусите написано здесь.
В большинстве случаев основной причиной острого и гнойного синусита является ОРВИ, поэтому выявить его сложно на фоне другого заболевания. Однако его проявление связано с пораженным синусом (пазухой).
Симптомы этмоидита в острой форме представлены следующим списком:
- жар (40 °С);
- рвота и жидкий стул;
- из носовой полости выходят гнойные выделения в большом количестве;
- затрудненное дыхание носом;
- кашель;
- отечность верхнего века и медиальной части глазницы;
- возможно появление сепсиса;
- признаки интоксикации.
При гнойной форме этмоидита могут отмечаться такие явления:
- наблюдается поражение двух синусов – верхнечелюстного и этмоидального;
- болезненные ощущения при пальпации;
- отечность щек;
- боли в области пораженных пазух;
- гнойные выделения из носа;
- бессилие;
- головная боль.
- Интоксикация организма на фоне высокой температуры.
- Отечность и болевые ощущения в области пораженного синуса.
- Выделение большого количества гноя из носовой полости при гнойной форме заболевания.
- Головные боли (локальный характер болевых ощущений или всей половины лица).
- Ощущение тяжести.
У этого вида синусита симптомы могут отличаться, в зависимости от стадии развития заболевания.
Не в стадии обострения гаймороэтмоидит проявляется умеренной интоксикацией, которая выражается вялостью, плохим сном, отсутствием аппетита, астенией и раздраженностью.
Вместе с тем, при гнойной форме болезни могут наблюдаться и другие признаки:
- дыхание через нос затрудненно;
- гнойные выделения из носовой полости;
- возможно отсутствие обоняния;
- наличие кашля;
- незначительная головная боль.
В период обострения хронической формы гнойного синусита, могут отмечаться такие симптомы:
- выделяется слизисто-гнойная жидкость из носа;
- стекание гноя по носоглотке;
- неприятный запах изо рта;
- отечность слизистой оболочки;
- распространение головной боли;
Сложность протекания болезни зависит от длительности и количества пораженных синусов.
При этом заболевании могут отмечаться болевые ощущения в лобной области головы, выделения из носовой полости, иногда наблюдается отечность мягких тканей лица и высокая температура.
Хронический гнойный синусит (фронтит) характеризуется следующими симптомами:
- наличие головной боли, однако, не такой сильной, как при острой форме болезни;
- снижение памяти;
- нарушение сна;
- раздраженность;
- отечность.
К числу симптомов сфеноидита следует отнести головную боль, признаки интоксикации, большое количество гнойных выделений в носоглотке, которые иногда могут сопровождаться наличием резкого неприятного запаха, отечность слизистой.
При этой форме заболевания наблюдаются неврологические симптомы (головная боль, головокружение, обмороки, утомляемость). В таком случае выделений из носа нет. Также наблюдаются незначительные модификации в задних отделах полости носа.
Развитие данного заболевания происходит на фоне нерационального применения антибиотиков. При этом отмечается устойчивость к традиционным методам лечения. Синусит грибкового происхождения сопровождается следующими симптомами:
- большое количество слизи гнойного характера, которая выделяется из полости носа, при этом она может быть разного цвета, в зависимости от вида грибка;
- зуд в носовой полости;
- дыхание через нос затруднено;
- отечность слизистой.
Гнойный синусит, лечение которого подразумевает индивидуальный подход с применением комплекса мероприятий, предусматривает несколько способов борьбы с этим недугом:
- немедикаментозный;
- медикаментозный;
- хирургический.
- «Кукушка». При этом методе в одну ноздрю вливают лекарство, а в другую устанавливается отсос. В процессе пациент произносит слова «ку-ку», тем самым способствует прилеганию мягкого неба к задней стенке глотки и препятствует попаданию в нее жидкости. Таким образом, лекарственный раствор попадает непосредственно в пазухи. С помощью такой процедуры скопившаяся слизь и гнойное содержимое вымывается из пазух вместе с патогенными микроорганизмами, что нормализует состояние слизистой оболочки.
- Носовое орошение раствором натрия хлорида.
- Физиотерапевтические процедуры (УВЧ, электрофорез, кварц).
- Лечение эфирными маслами.
- Пункционное лечение.
- Зондирование синусов.
Острый гнойный синусит, лечение которого требует особого внимания, предполагает применение лекарственных препаратов:
- использование антибиотиков комплексного действия;
- применение изотонических растворов;
- применение сосудосуживающих препаратов, причем детям рекомендуются капли, а для взрослых – спреи;
- назначаются муколитики, которые разжижают слизь;
- использование препаратов, способствующие выведению слизи и гнойных скоплений;
- применение противовоспалительных средств;
Если заболевание не поддается предыдущим методам лечения, то прибегают к хирургическому вмешательству. Различают несколько методов оперативного вмешательства:
- эндоскопия;
- традиционный способ (используется только в случаях острой необходимости, например, тяжелые осложнения заболевании).
Вспомогательный способ в борьбе с гнойным синуситом – лечение народными средствами. Большой популярностью пользуются ингаляции из травяных отваров. Для этого хорошо подходит шалфей, зверобой, душица и эвкалипт.
Иногда для лечения острого гнойного синусита в саму ингаляционную жидкость добавляют различные эфирные масла и прополис. Однако ингаляции можно делать только тогда, когда отток слизи или гнойного содержимого из околоносовых пазух не нарушен.
Наши бабушки для лечения синуситов использовали масленые луковичные капли. Для их приготовления масло подогревали посредством водяной бани и добавляли в него сок обычного репчатого лука. Полученному средству необходимо дать остыть, после чего закапывать в нос.
Также делали капли из сока каланхоэ. Срезали листья и помещали их на два дня в холодильник, после чего перетирали и отделяли сок от мякоти. Самой жидкостью и закапывали нос. Таким образом, уменьшается симптоматика острого гнойного синусита.
При легких формах заболевания хорошо помогает гомеопатия, которая является достаточно эффективной при лечении. Следует отметить, что гомеопатические препараты усиливают иммунитет, а это, в свою очередь, способствует повышению сопротивления организма к болезнетворным бактериям.
В основе профилактических мероприятий острого синусита лежит своевременное и корректное лечение ОРВИ и других простудных заболеваний. Это говорит о том, что не следует заниматься самолечением, а как можно раньше обратиться за консультацией к доктору и соблюдать все его предписания.
Обязательно необходимо позаботиться об иммунной системе, постоянно укрепляя ее посредством закаливания, соблюдения режима дня, включая полноценный сон и регулярные прогулки на свежем воздухе. Немаловажную роль здесь играет сбалансированное питание.
Иногда в качестве профилактики синуситов у детей необходимо прибегнуть к удалению аденоидов и других факторов, которые могут спровоцировать появление заболевания.
Также педиатры рекомендуют специальные прививки, которые предотвращают появление респираторных заболеваний. Перед применением следует предварительно проконсультироваться с лечащим врачом.
Придерживаясь этих простых и основных правил, можно предупредить появление острого гнойного синусита, а также снизить вероятность его развития.
источник