Внутричерепные пазухи человека имеют полое строение. При воспалительных процессах (синуситах) эти полости могут наполняться гноем и слизью. Часто поражается гайморова пазуха, так как она находится ближе всего к источникам различных воспалений – нос, рот, горло. Один из очагов ‒ это ротовая полость, из-за которой начинается одонтогенный (зубной) синусит.
Одонтогенный верхнечелюстной синусит ‒ это воспаление, вызванное инфекцией с ротовой полости – заболевания десен, зубов или челюстной системы. Это вторичное заболевание, часто имеющее хроническую форму. Развитие зубного синусита обусловлено анатомической особенностью черепа. Верхнечелюстные гайморовы пазухи находятся над корнями моляров и премоляров – 4-8 зубы. Они отделены друг от друга тонкой пластинкой, через которую проходят бактерии и инфекции.
Верхнечелюстной синусит вызывается гноеродными микроорганизмами – кокковые, грибковая инфекция, кишечная палочка и другие бациллы. Развитие патологии провоцируют:
- Воспалительные поражения в тканях и зубах верхней челюсти ‒ периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и челюстные кисты.
- Травмы и деформации зубов, сопровождаемые перфорацией и формированием гематом.
- При неудачных стоматологических вмешательствах стоматолог инструментом может зацепить пазуху.
- Индивидуальные анатомические особенности.
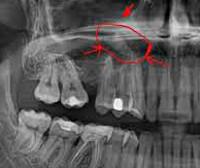
- Перфорация. При неправильном удалении моляров зуб или его корень, пломба или часть имплантата может попасть в пазуху. Такие синуситы называют перфоративными, когда целостность дна пазухи нарушена.
Важно! Перфорация может быть только первые три недели после лечения зуба. Если прошло больше времени, то оставшаяся лунка покрывается эпителием, образуя свищевой ход.
К общим признакам заболевания относят:
- ноющая боль под глазами в зоне щек (обычно болит только одна сторона – левая или правая – левосторонний или правосторонний синусит);
- неприятные ощущения в зубах, особенно при укусе;
- сильная боль во время давления или постукивания больного зуба;
- увеличение в размере местных лимфатических узлов;
- выделения гноя с выраженным неприятным запахом.
Данные симптомы проявляются в зависимости от стадии заболевания.
Важно! Чем дольше протекает синусит, тем больше вероятность начала осложнений.
Болезненные ощущения могут начаться после лечения зубов. Воспаленная пазуха наполняется гноем со временем, поэтому возможна боль в пораженной стороне, особенно при наклоне головы. Она сопровождается тяжестью и повышением температуры тела.
Синусит, развивающийся из-за стоматологической патологии, затрагивает только одну пазуху на левой или правой щеке. Однако длительное бездействие, отсутствие лечения приводят к двустороннему воспалению.
По форме течения выделяют несколько видов синусита:
- Острый верхнечелюстной синусит. В нагноившейся пазухе может ощущаться напряжение, нос закладывает только с одной стороны. При тяжелом течении патологии больного беспокоят сильные боли в пазухе, отдающие в лоб, верхнечелюстные зубы, висок. Недомогание, слабость тела и высокая температура мешают сну и комфортной жизни. При правостороннем верхнечелюстном синусите, например, гнойные выделения из носа наблюдаются только с правой ноздри. В редких случаях пораженная болезнью щека опухает.
- Хронический одонтогенный верхнечелюстной синусит. Он возникает, если острая форма синусита не была вылечена до конца. Но чаще всего он не является следствием острой формы. Симптомы хронического гайморита схожи с клинической картиной острого воспаления. Но признаки хронического синусита имеют постоянный характер. Для него характерно ощущение тяжести на одной стороне щеки, проблемы с носовым дыханием, внезапное ощущение жжения, покалывания, отдающие в виски, лоб и зубы. Клинические признаки проявляются от 6 недель и больше.
Важно! Зубной и риногенный синуситы схожи. Зубной гайморит имеет отличия: перед началом воспаления наблюдались боли в зубе, деснах. В верхнечелюстной области протекает воспаление или есть перфорации на дне пазухи после лечения зубов, поражена лишь одна пазуха, лицо асимметрично, есть боль при прощупывании щеки.
По характеру поражения пазухи различают одонтогенные синуситы:
- закрытые – нет прямого контакта пазухи и очага воспаления. Причинами могут быть хронические формы периодонтита или гнойные кисты;
- открытые вызваны попаданием болезнетворных организмов из ротовой полости в результате расплавления стенки пазухи. К открытым относят перфоративный гайморит, осложненный верхнечелюстной остеомиелит.
По степени видоизменений слизистой оболочки есть:
- Катаральный зубной синусит. Полость пазухи наполняется серозной экссудативной жидкостью, сама слизистая отекает;
- Гнойная форма. В пазухах образуется и собирается гной. Гайморова пазуха соединяется с носовой полостью тонким каналом, поэтому гною очень тяжело выйти. Он начинает собираться в полости синуса, полностью заполняя его. Начинается разрушение тканей слизистой, воспаление;
- Полипозный – отличается от других форм образованием уплотнений на слизистой оболочке пазухи. Эти новообразования превращаются в полипы;
- Гнойно-полипозный сочетает в себе две предыдущие формы с соответствующими изменениями.
Двухсторонний верхнечелюстной синусит встречается очень редко.
Для диагностирования и лечения требуется совместная работа отоларинголога, челюстно-лицевого хирурга или стоматолога. Диагностирование включается в себя:
- Общий опрос пациента для детализации жалоб и уточнения информации о перенесенных стоматологических болезнях. Важно полно предоставить информацию о проведенных недавно манипуляциях на зубах в верхней челюсти.
- Визуальный осмотр. При помощи пальпации определяется область поражения, выявляется наличие покрасневшей кожи на больной щеке. Во время пальпации скул и зоны гайморовых пазухух у пациента боль усиливается.
- Риноскопия, при которой происходит визуальное обследование пораженной пазухи. Она помогает определить гиперемию и степень отечности носовых раковин. Во время осмотра возможно выделение экссудативной жидкостью.
- Зондирование проводится как дополнение к риноскопии. Оно проверяет наличие скоплений гноя в синусе, если закупорен естественный дренажный канал.
- Пункция воспаленной пазухи. Она проводится с диагностической и лечебной целью, поскольку может определять наличие даже небольшого количества гноя. После данной процедуры производится промывание антисептиками.
- Рентгенография показывает ухудшение прозрачности полости пазухи, наличие определенного количества патологической жидкости. Для успешного лечения требуется рентгенография зубов, чтобы уничтожить очаг распространения.
- Общие анализы крови. По их результатам идентифицируется лейкоцитоз и повышение уровня СОЭ. Если присутствуют гнойные компоненты в пазухах, нужно определить тип возбудителя. Проводится бактериологическое исследование, которое позволяет понять чувствительность патологических микроорганизмов к антибиотикам.
Для точного определения одонтогенного синусита возможно дифференциальное диагностирование. Оно необходимо, чтобы исключить риногенный, аллергический гайморит или рак синусов.
Терапевтические меры при остром синусите требуют комплексного подхода. Обязательно уничтожение очага воспаления – возможно удаление воспалившегося зуба. Также немаловажно использование медикаментозных, физиотерапевтических процедур. В качестве дополнительной помощи могут служить советы народной медицины, но нужно помнить, что они не могут избавить от заболевания, а лишь облегчить симптомы.
Полноценное лечение зубного гайморита требует применение препаратов, суживающих сосуды, и антибактериальных средств:
- Капли. Такие средства, как Нафазолин, Ксилометазолин, могут использоваться взрослыми, а Галазолин подходит детям. Капли снимают отек в носовой полости, заложенность и способствуют выводу гнойных выделений.
- Антибиотические препараты из пенициллинов, макролидов и инъекции цефалоспоринами уничтожают патогенные микроорганизмы.
- Антибактериальные спреи для промывания носовых ходов – Фурацилин и Аква Марис.
Важно! Нельзя использовать сосудосуживающие капли дольше 5 дней, поскольку они вызывают привыкание.
Консервативное лечение помогает справиться с зубным гайморитом в течение недели без оперативного вмешательства. Промывания и санация носа ускоряют уничтожение патогенной флоры и выздоровление слизистой.
Самодельные натуральные капли, в отличие от аптечных, не всасываются организмом:
- Отрезать листья алоэ и каланхоэ и отправить в холодильник на неделю. После чего измельчить, выжать сок, отставить его еще на 2 дня в холодильник и капать по 2 капельки 3 раза в день.
- Можно закапывать свежий сок черной редьки, это будет полезно при длительном лечении.
Другие советы из народной медицины могут иметь в составе масло и чеснок. Применение их не рекомендовано, поскольку масло мешает дренажу выделений из носа. Чеснок содержит вещества с сильным антибактериальным эффектом, но он при этом раздражает слизистую.
Перед сном используют тампоны, пропитанные целебным составом:
- Листья лавровые измельчают и кипятят 10 минут.
- Отварить ромашку, календулу и шалфей.
- Сок лука, 4 листочка алоэ, 100 г корня цикламена и 10 миллилитров березового сока. Продолжительность – 20 дней.
Данные процедуры помогают в борьбе с бактериями. Ингаляции проводятся над:
- отварной картошкой;
- отварами мяты с маслом чайного дерева или из эвкалиптовых листьев и эфира;
- кипятком с добавлением масла можжевельника и пихты.
Если наблюдаются осложнения или перфорации, проводится хирургическое вмешательство. Видов операции зубного синусита два:
- Радикальный – производится разрез около верхней губы. Используется редко.
- Эндоскопический – манипуляции проводятся через носовой ход или зубную лунку. Здоровые ткани практически не травмируются, нет риска осложнений.
При наличии перфорации производится пластическое закрытие отверстия с помощью перемещения рядом находящихся тканей.
Воспалительный процесс в гайморовом синусе опасен тем, что находится рядом с мозгом. При длительном течении болезни воспаление переходит в близлежащие органы. Может появиться тромбоз, флегмона, менингит. При запущенном синусите воспаление затрагивает костные структуры черепа. Возможен сепсис и воспалительные процессы в почках и миокарда, заражение крови.
При своевременном и грамотном лечении с соблюдением всех рекомендаций прогноз будет положительным. Выздоровление не занимает больше двух недель. А при хроническом – до 3-х недель. Профилактика состоит в своевременном лечении воспалений десен, зубов, строгое соблюдение рекомендаций после стоматологических манипуляций.
Зубной гайморит ‒ это осложнение основного заболевания. Оно требует быстрой реакции и качественного лечения. Специалисты назначают комплексную терапию, чтобы остановить воспалительный процесс и предотвратить осложнения.
источник
Одонтогенный верхнечелюстной синусит — это воспаление слизистой оболочки гайморовой пазухи в результате ее инфицирования из гнойных очагов зубочелюстной системы полости рта. Верхнечелюстная пазуха (sinus maxillaries) — это гайморова пазуха (пещера), которая является самой большой воздухоносной полостью лицевой части черепа. Первая манифестация этого синусита или гайморита возникает в возрасте 11-12 лет, когда молочные зубы заменяются на постоянные коренные. Поэтому такой синусит называют еще «зубным». Среди всех синуситов он встречается у каждого восьмого подростка. Среди госпитализированных ЛОР-больных 30% страдают синуситами вообще, при этом гаймориты всегда на первом месте.

Очагом могут быть прикорневые гранулемы, поднадкостничные абсцессы, пародонтоз, периостит, остеомиелит верхней челюсти, пульпиты, корневые кисты зуба и пр. — эти процессы могут привести к перфорации дна верхнечелюстной пазухи. Другие виды синуситов обязаны своим появлением проникновению инфекции через естественные соустья. Но возбудители все те же известные и вездесущие стафило-, стрептококки, диплококки.
Близость пазухи к мозгу может повлечь распространение инфекции и тогда возможен летальный исход. Другие зубы расположены достаточно далеко от дна синуса и не могут быть причиной инфицирования. Синуситы одонтогенные бывают перфоративные (прямое нарушение целости дна синуса и перфоративный синусит) и неперфоративные. О перфорации говорят, если после удаления зуба прошло не более 3 недель. Если время после удаления превысило 3 недели, за это время обычно формируется покрытие лунки удаленного зуба верхней челюсти эпителием и образуется свищевой ход. Такое разделение довольно условно, но нужно при выборе лечения.
Любое указанное воспаление нарушает аэрационно-дренажную функцию пазухи, развивается застой серозного или слизисто-серозного отделяемого пазухи, и здесь благополучно активизируются условно-патогенные бактерии или грибки. Воспаление задействует мерцательный эпителий слизистой синуса, который в норме активно осуществляет аэрацию (1400 движений ресничек в минуту) и имеющееся воспаление усугубляется. Немалую роль в развитии инфекции имеет снижение иммунитета.
Верхнечелюстной синусит (гайморит) разделяют на хронический и острый. Острый процесс длится до 3 недель, подострый — до 42 дней, хронический — более 42 с периодическими обострениями.
Он бывает локальный и диффузный, одно- и двусторонний, продуктивный и экссудативный. Продуктивный сопровождает уже имеющиеся патологии в виде полипов, гиперплазии и кист. Экссудативный приводит к появлению в синусе патологического секрета — гнойная, серозная или катаральная жидкость. Двусторонним синусит становится при присоединении ОРВИ.
Острый одонтогенный гайморит характеризуется следующими признаками:
- боль и ощущение распирания в десне при жевании;
- выделения из носа на стороне поражения — сначала они слизистые, затем становятся гнойными;
- слабость, головные боли, слезотечение при ярком свете;
- лихорадка до 39 ºС; утренняя отечность щеки;
- зловоние изо рта;
- бессонница.
Хронический одонтогенный синусит имеет длительное течение: месяцы и годы. Симптомы становятся менее выраженными:
- ноющие боли в пораженной десне и под глазом с одной стороны лица;
- заложенность носа, потеря обоняния и обильные гнойные выделения с неприятным запахом;
- общая слабость, вялость и утомляемость;
- неприятные ощущения в переносице и головные боли, особенно в области лба, виска и скул с иррадиацией в глаза и верхние зубы.
При наклоне головы вперед появляется чувство приливающей тяжести с пораженной половины лица. При пальпации проекции пазухи боль усиливается. Болезненные ощущения появляются при перкуссии зубов. Нередко симптомов может и не быть вовсе, но это обычно при ремиссии процесса. Но при любом переохлаждении, ОРВИ клиника обостряется обязательно. Одонтогенный синусит всегда односторонний — в этом его отличие. Если воспаление переходит на носовую полость, здесь формируются полипы.
Нередко бывает так, что синусит обнаруживает первым стоматолог, когда пациент после удаления зуба на верхней челюсти обращается к нему по поводу непрекращающихся болей. Врач может осторожно прозондировать лунку и обнаружить ороантральное сообщение (перфорация дна пазухи). Может отмечаться и выделение гноя из лунки. Если гноя нет, то возможно проведение пластики отверстия без радикальной гайморотомии. Самопроизвольное закрытие сообщения возможно только в теории, практически этого не бывает.
Одонтогенные синуситы могут приводить к развитию пансинусита (когда воспаление переходит и вовлекает все имеющиеся пазухи), периостита и остеомиелита верхней челюсти, абсцессам и флегмонам глазницы, тромбофлебиту вен лица и твердой мозговой оболочки, абсцессу десны, полипам на слизистой самой пазухи. Воспалительный процесс и продукты жизнедеятельности бактерий могут приводить к общей интоксикации организма и менингитам.

Из симптомов может беспокоить только зубная боль и человек обращается к стоматологу. Но лечение у стоматолога дает мало результатов, больной идет к ЛОРу и т.д. по кругу. Когда устанавливается окончательный диагноз, процесс становится уже хроническим. При острой форме или обострении хронического процесса проводят сначала консервативное лечение, целью которого становится эвакуация гноя. Для этого назначают антибактериальную общую и местную терапию:
- На фоне антибиотиков широкого спектра назначают сосудосуживающие капли: Нафтизин, Галазолин, Отривин, Ксимелин, Санорин, Ринофлуимуцил, Ксилометазолин (устраняют отечность и облегчают дренаж).
- Антибиотики: пенициллины — Амоксициллин, Амоксиклав, Сульбактам; цефалоспорины — чаще эффективными оказываются представители 2 поколения — Цефуроксим, Проксим, Мандол, Аксетин, Зиннат, Цефаклор и др.;
- макролиды — Азитромицин, Сумамед, Кларитромицин; фторхинолоны — Левофлоксацин, Гатифлоксацин и др.
- При любых формах гайморита, особенно у маленьких детей, обязательно назначаются промывания носа — Аквамарис, Долфин, Аквалор, Салин, физраствор, солевой раствор, Фурацилин, настои антисептических трав — зверобой, подорожник, дуб, череда, календула, ромашка. Промывания эффективно удаляют накопившуюся слизь.
Наряду с этим, нужно обязательно лечить очаг инфекции во рту. Чаще всего консервативная терапия в случае хронизации воспаления имеет временный характер улучшения. При хроническом одонтогенном верхнечелюстном синусите полного выздоровления добиться не удастся. Даже в ремиссии функциональность гайморовой пазухи уже снижена и нарушена. Если имелась некачественная работа стоматолога с перфорацией синуса и проталкиванием каких-либо корней и отломков в полость пазухи, проблема решается хирургом. Поэтому важно, чтобы пациент перед удалением верхних коренных зубов сначала сделал рентген пазухи.

Эндоназальная операция проводится при помощи эндоскопического оборудования, методик несколько. В результате вмешательства появляется доступ даже в самые труднодоступные места. Операция выгодна тем, что целостность носовой перегородки не нарушается, период реабилитации сокращен до минимума. Эндоскопический метод является малоинвазивным и приоритетным на сегодняшний день. Пазуха пунктируется и после эвакуации гноя она промывается антисептиками и антибиотиками, устанавливается на несколько дней дренаж. В комплекс лечения входит назначение НПВС, физиотерапии (лечение лазером, УВЧ, УФО); развившиеся полипы вырезаются. Не зная своего диагноза наверняка, не применяйте такие народные методы, как прогревание пазух солью или вареными яйцами — вы можете распространить инфекцию на всю область головы.
НПВС — Ибупрофен, Индометацин, Диклофенак. В качестве антисептика для полости носа используют Мирамистин, Диоксидин, Протаргол, Фурацилин. Наиболее известен метод «кукушка» — в нос вводят 2 катетера: через один под напором вводят фурацилин, а через второй в это время отсасывают жидкость.
Существует также процедура синус-эвакуация: в полость носа вводится трубка с 2 баллонами на конце, они в носу расширяются, закрывая носовой проход и стык глотки и носа. В это же время по другой трубке вводят нужный антисептический раствор в пазуху и промывают ее с отсасыванием экссудата.
При своевременных мерах прогноз лечения благоприятный. В качестве профилактики можно рекомендовать отслеживание состояния своих зубов и десен и своевременное их лечение. При обращении к стоматологу старайтесь выбрать квалифицированного врача. Укрепляйте иммунитет.
источник
Воспаления верхнечелюстной пазухи развиваются чаще всего при остром рините, инфекционных заболеваниях, особенно респираторных. Гаймориты, возникающие в результате инфицирования пазухи со стороны зубов, относятся к одонтогенным.
Одонтогенные гаймориты, как и риногенные, вызываются гноеродной инфекцией. Наиболее часто возбудителями заболевания являются золотистый и эпидермальный стафилококк, стрептококк, кишечная палочка и другие микроорганизмы.
Относительно частое инфицирование верхнечелюстной пазухи со стороны пародонтальных патогенных очагов обусловлено анатомо-топографическими особенностями этой области. При низком расположении верхнечелюстной пазухи верхушки корней премоляров и моляров отделены от нее только тонкой костной пластинкой. В случае возникновения периапикальных очагов эта пластинка может резорбироваться. Более 50% одонтогенных гайморитов развиваются во время операции удаления зубов верхней челюсти.
Воспаление верхнечелюстной пазухи может возникать при остеомиелитах и околокорневых кистах верхней челюсти, при механическом проталкивании в пазуху распада корневого канала, корневых игл и пульпоэкстракторов.
Острый одонтогенный верхнечелюстной синусит
Заболевание вначале сопровождается чувством давления и напряжения в области пораженной пазухи, односторонним «закладыванием» носа. В тяжелых случаях появляются резкие боли соответственно расположению верхнечелюстной пазухи, иррадиирующие по разветвлениям тройничного нерва в лоб, висок, глаз, зубы верхней челюсти. Заболевание протекает при повышенной температуре тела, появляются общая слабость, нередко бессонница.
Частыми симптомами острого одонтогенного гайморита являются головная боль, гнойные выделения из соответствующей половины носа, усиливающиеся при наклоне головы, болезненность при пальпации клыковой ямки, а также при перкуссии зубов, расположенных в области дна пораженной верхнечелюстной пазухи. В ряде случаев появляется припухание щеки. Острый одонтогенный гайморит может осложняться флегмоной глазницы, тромбофлебитом лицевых вен, тромбозом мозговых синусов.
Диагноз ставят на основании клинического и рентгенологического исследования. В случае подозрения на одонтогенный гайморит тщательно исследуют полость рта и зубы, проводят рентгенографию (ортопантомограмма, рентгенография придаточных пазух носа), электроодонтометрию.
Лечение острого одонтогенного гайморита должно быть комплексным. Удаляют зуб, являющийся источником инфицирования пазухи. Проводят пункцию и катетеризацию верхнечелюстной пазухи через нижний носовой ход. Назначают антибактериальную терапию, физиотерапию (УВЧ, СВЧ). Для улучшения оттока экссудата в нос вводят сосудосуживающие препараты. При возникновении перфорации верхнечелюстной пазухи после удаления причинного зуба снимают воспаление, после чего проводят пластику соустья.
Хронический одонтогенный верхнечелюстной синусит
Хронический одонтогенный верхнечелюстной синусит иногда возникает вследствие неполного излечения острого процесса. Однако чаще заболевание развивается без предшествующих острых явлений. Оно проявляется следующими основными симптомами: гнойными выделениями из соответствующей половины носа нередко со зловонным запахом, нарушением носового дыхания, односторонней головной болью и чувством тяжести в подглазничной области, парестезиями и болью в области разветвлений верхнечелюстного нерва. Некоторые из этих симптомов могут быть менее выражены или отсутствовать.
На рентгенограмме обнаруживается понижение прозрачности пазухи, которое при гнойной форме становится интенсивным, гомогенным. При полипозной форме выявляется пристеночная «вуаль» и тени неравномерной величины.
Одонтогенные гаймориты в отличие от риногенных имеют ряд отличительных признаков:
боль в зубе или пародонтальных тканях, предшествующая заболеванию;
наличие в области верхней челюсти соответственно дну верхнечелюстной пазухи воспалительного процесса (периодонтит, патологический зубодесневой карман при пародонтите или пародонтозе, нагноившаяся киста, остеомиелит);
наличие перфоративного отверстия в области дна верхнечелюстной пазухи после удаления зуба;
изолированное поражение одной верхнечелюстной пазухи.
Не все указанные признаки постоянны.
Лечение. Хронический одонтогенный гайморит лечат консервативными и хирургическими методами. Как консервативное, так и хирургическое лечение хронических гайморитов начинают с устранения одонтогенного воспалительного очага. При неэффективности консервативной терапии показано хирургическое лечение.
Лечение заключается в удалении патологического содержимого из пазухи, восстановление ее дренажной функции, проведении общей и местной этиотропной и патогенетической терапии.
До настоящего времени широко проводилась операция на верхнечелюстной пазухе по Колдуэллу-Люку. Сущность ее сводится к резекции переднебоковой стенки пазухи, удалению из нее полипов, слизистой оболочки и наложению широкого соустья пазухи с нижним носовым ходом. В настоящее время доказано, что удаление всей слизистой оболочки верхнечелюстной пазухи нецелесообразно, т.к. не избавляет больного от хронического гайморита. Сейчас предпочтение отдается эндоскопическим операциям. При этом под контролем эндоскопа расширяют естественное соустье верхнечелюстной пазухи в области среднего носового хода, проводят ревизию пазухи, удаляют лишь патологически измененную слизистую. В послеоперационном периоде назначают сосудосуживающие капли в нос, по показаниям проводят антибактериальную терапию.
Перфорация верхнечелюстной пазухи
При удалении премоляров и моляров верхней челюсти частым осложнением является перфорация гайморовой пазухи. В ряде случаев при нарушении техники удаления зубов, происходит проталкивание зуба или корня в полость гайморовой пазухи. Для диагностики перфорации гайморовой пазухи проводят рото-носовую (просят больного надуть щеки) и носо — ротовую (больной, зажав пальцами нос, должен попытаться выдохнуть воздух через нос, рот при этом открыт) пробы. При наличии перфорации верхнечелюстной пазухи больной не сможет надуть щеки, а при проведении носо-ротовой пробы из лунки удаленного зуба будут выделяться пузырьки воздуха. В этом случае проводят пластическое закрытие перфорационного отверстия путем перемещения местных тканей со стороны преддверия полости рта или с неба. Швы снимают на 10-е сутки.
Если перфорация гайморовой пазухи не была диагностирована, то формируется оро-антральный свищ. Больные жалуются на прохождение воздуха изо рта в нос, попадание жидкости в нос во время приема пищи. Проводят хирургическое лечение — эндоскопическую ревизию верхнечелюстной пазухи, пластику соустья.
источник
Одонтогенный синусит — воспалительное заболевание, при котором страдает верхняя челюсть. Оно возникает по причине попадания инфекции в полость рта из-за кариозного процесса или воспаления десны. Как правило, одонтогенный верхнечелюстной синусит является вторичным и хроническим заболеванием. Рассмотрим основные причины, признаки такого заболевания, способы его лечения и профилактики.

- хронический или острый периодонтит верхней челюсти;
- развитие кисты в верхней десне;
- челюстные травмы;
- если в пазуху носа проникает корень зуба;
- в пазуху носа попадает стоматологический материал.
Синусит верхнечелюстной возникает главным образом из-за определенных особенностей строения носовых пазух. Как правило, инфицирование верхнечелюстной пазухи происходит при так называемом пневматическом типе ее строения. В таком случае слизистая оболочка верхней пазухи прилегает к верхушке зубов, или же между ними остается только совсем небольшая тонкая костная перегородка. Воспалительный процесс в тканях зуба постепенно распространяется на верхнечелюстную носовую пазуху. Инфекция может распространяться и гематогенным путем.
Если после удаления зуба прошло не больше 3 недель, утверждают о перфорации. В это время существует повышенный риск развития гайморита. Это может произойти и при условии, что в пазуху попал отломок зуба, или же его удаление было произведено травматично.
При воспалении отдела носа происходят грубые нарушения функционирования мерцательного эпителия синусовой пазухи. В то же время нарушается нормальный ход потоков воздуха в носовой полости, отток жидкости. Эти факторы способствуют активному размножению патогенной микрофлоры. Большое значение в развитии данного недуга имеет состояние иммунитета: в случае его падения вероятность воспаления резко увеличивается.

- боль одного или нескольких зубов, значительно усиливающаяся во время надкусывания;
- боль, возникающая в результате постукивания зуба, вызвавшего воспаление;
- возникновение ощущения онемения зубов;
- увеличение лимфатических узлов.
При одонтогенном процессе всегда поражается только 1 сторона пазухи, на которой проявляются приведенные ниже признаки:
- заложенность носа и затрудненное носовое дыхание;
- наличие большого количества гнойного содержимого, выделяемого из пазух носа;
- головная боль, которая иррадиирует в скулу и в висок;
- слабость;
- субфебрильная температура.
При осмотре тканей обращает на себя внимание розово-желтый оттенок поверхности пазухи носа. По мере развития воспалительных явлений происходит отек слизистой и ее покраснение. При хроническом воспалительном процессе патологическое изменение отмечается по всей ткани. Возможно образование мелких полипов.
Если гайморит не лечить, его острая стадия постепенно переходит в хроническую. При этом пациенты гораздо реже предъявляют жалобы на боль головы. Однако отмечается тяжесть и повышенное давление в области синусовых пазух. Из носа периодически или постоянно отходит слизь или гной. Эти выделения иногда могут иметь неприятный гнилостный запах.
При больших количествах слизисто-гнойного отделяемого дыхание из носа заметно осложняется. Со стороны поражения значительно ухудшается или полностью утрачивается обоняние. Общее состояние пациента в целом удовлетворительное. Изредка возможно снижение трудоспособности. В редких случаях хронический синусит протекает бессимптомно и совсем не дает о себе знать. О наличии заболевания пациент узнает случайно на медицинском осмотре.
Синусит одонтогенный перфоративного типа имеет свои особенности. Протекание данного заболевания зависит от того, было ли у пациента одонтогенное воспаление пазухи до возникновения сообщения с лункой зуба. В этом случае перфорация приводит к некоторому облегчению состояния пациента, так как содержимое синуса эвакуируется наружу.
При перфорации пациенты предъявляют жалобы на то, что в полость носа и верхнечелюстную носовую пазуху попадает воздух. Возможно изменение тембра голоса, связанное с этими причинами. Внешний осмотр пациента обнаруживает изменения в контуре лица (прежде всего, за счет припухлости щек и области под глазами). Ткани обычно безболезненные, при пальпации вызывают некоторые неприятные ощущения.
Риноскопия показывает отечность слизистой носа, ее покраснение и увеличение размера раковин. Если пациент наклоняет голову вперед, то из синуса вытекает большое количество слизи, иногда с примесью гноя.
Диагностика данного заболевания проводится на основании жалоб больного, изучения истории болезни, внешнего осмотра, риноскопии. Наиболее точный и распространенный способ диагностики одонтогенного синусита — рентгенография носовых пазух. Если на рентгенограмме обнаруживаются темные зоны, это свидетельствует о наличии воспалительного процесса. Появление тотального затемнения говорит о хроническом течении заболевания.
Ортопантомография является дополнительным способом диагностики одонтогенного верхнечелюстного синусита. В ходе такого обследования врач имеет возможность определить расположение зубов.
Компьютерная томография дает представление обо всех деталях патологического процесса, протекающего в пазухах носа. Такое исследование надо проводить во всех случаях дифференциальной диагностики, чтобы исключить те или иные заболевания, имеющие похожие симптомы. Иногда этот метод изучения состояния носовых пазух может заменить обзорную рентгенографию.
Гаймороскопия проводится с помощью фиброскопа. По результатам данного обследования можно говорить о способе лечения болезни и возможного хирургического вмешательства. Микробиологическое обследование состоит в изучении содержимого пазух носа. Его можно получить с помощью пункции синусовой пазухи. Данное исследование является очень ценным в выборе антибактериального препарата.
Госпитализация пациента для диагностики (и последующего лечения) проводится только в случае выраженных изменений слизистой оболочки носа.
Синусит одонтогенный требует профессионального и тщательного лечения. Способ терапевтических мер выбирается в зависимости от клинических проявлений и стадии болезни.
Так, при острой стадии синусит одонтогенный лечится консервативным путем. С помощью медикаментов и физиотерапевтических процедур создаются наиболее подходящие условия для эвакуации гнойного и слизистого содержимого. Наиболее эффективно воздействует на микробы антибиотикотерапия. Категорически запрещается самостоятельно выбирать себе антибиотик для консервативной терапии, так как это способствует переходу данного заболевания в хроническую стадию.
При хроническом процессе консервативная терапия, как правило, не дает результата. В этих случаях целесообразно делать хирургическую операцию. Тактика операции будет зависеть от симптомов болезни. Основной же метод хирургического вмешательства — это гайморотомия, то есть удаление гайморовой пазухи. Основная мера профилактики данного заболевания — это своевременное лечение кариеса, его осложнений. Крайне важно соблюдать гигиену полости рта.
Для предупреждения воспаления слизистой оболочки полости носа необходимо не допускать переохлаждения, избегать сквозняков, своевременно и полностью лечить респираторные инфекции. Категорически не допускается самолечение как синусита, так и острых респираторных вирусных инфекций: это может привести к неблагоприятным последствиям.
Если у пациента диагностируется одонтогенный тип синусита, очень важно своевременно обратиться к врачу. Если вовремя не начать лечение, то возможно развитие тяжелого хронического инфекционного процесса, избавиться от которого можно только при помощи оперативного вмешательства.
источник
Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
источник

По данным статистики, гайморит лидирует среди Лор заболеваний у детей и взрослых.
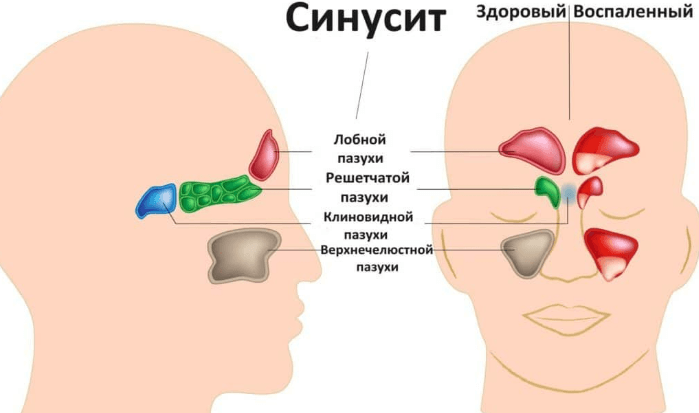
Верхнечелюстные пазухи внутри покрыты муконазальным секретом, который препятствует проникновению в организм вирусов и бактерий. Выделяющаяся слизь выходит из носовой полости через соустья, которые в обычном состоянии около 5 мм.
При таком размере соустий, секрет беспрепятственно вытекает, не скапливаясь в пазухах. Однако во время воспаления слизистая отекает, и размер соустий сокращается. В итоге в верхнечелюстных отверстиях начинает скапливаться слизь, в которой содержится огромное количество вирусов и бактерий. В медицинской литературе верхнечелюстному синуситу присвоен код по мкб 10.
Причины верхнечелюстного синусита:
- Затяжной насморк;
- Анатомические особенности строения носовой перегородки;
- Аденоиды, полипозные новообразования;
- Слабый иммунитет, в результате чего человек страдает от частых вирусных заболеваний;
- Воспалительный процесс в ротовой полости;
- Частые переохлаждения;
- Аллергическая реакция на внутренние и внешние раздражители.

Типы верхнечелюстного синусита:
- Риногенный – воспаление верхнечелюстных пазух происходит из-за не долеченного ринита. Сначала воспалительный процесс затрагивает только носовую полость, а при отсутствии лечения переходит на гайморовы пазухи.
- Гематогенный синусит возникает при попадании в околоносовое пространство инфекции вместе с током крови из инфекционных очагов из других участков тела.
- Травматический тип синусита провоцируют различные травмы носовой перегородки.
- Одонтогенный верхнечелюстной синусит появляется при поражении корневой системы верхних зубов.
- Аллергический гайморит чаще всего носит сезонный характер, люди страдают от острой формы заболевания в период цветения деревьев и растений.
- Вазомоторный верхнечелюстной фронтит возникает в виде отека слизистой и воспалительного процесса в ответ на вдыхаемый холодный воздух, резкие запахи.
По продолжительности заболевания, верхнечелюстной синусит бывает двух видов:
- Острая форма болезни развивается стремительно. Больного беспокоят головные боли, высокая температура, общая слабость, снижение работоспособности.
- Хронический верхнечелюстной синусит характеризуется длительным течением болезни. Периоды обострения сменяются ремиссией, симптомы заболевания не так сильно выражены: температура тела субфебрильная, головные боли фиксируются намного реже. Пациенты при хроническом синусите могут страдать от полной или частичной потери обоняния.
В зависимости от локализации верхнечелюстной синусит бывает:
- Односторонний. Очаг воспаления в этом случае может быть правосторонним или левосторонним.
- Двусторонний верхнечелюстной гайморит поражает сразу обе стороны околоносового пространства.
По характеру воспаления синусит делится:
- Катаральный верхнечелюстной синусит по своим признакам похож на обычный ринит. Из носовой полости выделяется большое количество муконазального секрета, преимущественно прозрачного цвета. Односторонний или двухсторонний катаральный синусит может пройти самостоятельно или перейти в гнойную форму.
- Гнойный фронтит. Синусит с гнойными выделениями отличается болевым синдромом в височно – лобной части головы, выделяющаяся слизь густой консистенции с примесями гноя.
Главным симптомом верхнечелюстного синусита является заложенность носа и большое количество выделяемой слизи. Остальные признаки заболевания напрямую зависят от причины недуга и характера течения болезни.
Симптомы острого синусита:
- Ухудшение общего самочувствия больного;
- Повышенная температура;
- Головная боль, усиливающаяся при наклоне туловища вниз. При нажатии на околоносовую область пациент ощущает сильный болевой синдром. Нередко боль переходит на верхнюю челюсть и уши;
- Выделение слизи. В зависимости от характера воспаления, секрет может быть от прозрачного до желто – зеленого цвета.
- Появившаяся отечность в области щек и под глазницами.
Симптомы хронического гайморита:
- Быстрая утомляемость, снижение работоспособности;
- Температура тела колеблется в районе 37 градусов;
- Головная боль беспокоит пациента ближе к ночи;
- Заложенность одной или обеих ноздрей, усиливающаяся при горизонтальном положении тела;
- Потеря вкусовых качеств и обоняния.
При появлении двух и более симптомов острого верхнечелюстного синусита необходимо срочно обратиться за врачебной помощью. Затягивание лечения может привести к ряду осложнений и переходу заболевания в разряд хронических.
Для назначения необходимого терапевтического курса, больной должен быть тщательно обследован. Только по результатам диагностики врач назначает лечение, которое поможет избавиться от недуга.
- Опрос больного, сбор необходимой информации о начале заболевания, симптомах и возможных причинах верхнечелюстного синусита.
- Риноскопия. С помощью специального прибора, риноскопа, выявляется состояние слизистой в носовой полости, обильность выделения секрета, наличие в носу различных новообразований, особенности строения носовой перегородки.
- Лабораторные исследования. Общий анализ крови позволит определить присутствие в организме воспалительного процесса, а исследование муконазального секрета покажет наличие вирусов или бактерий в слизи.
- Рентгенография. Самый популярный метод исследования околоносового пространства, позволяющий определить полноту воспалительного процесса, количество скопившейся в пазухах слизи, присутствие в носу полипов. ,
- Компьютерная томография. По принципу диагностики, компьютерное исследование является альтернативой рентгенографии, но только более дорогостоящим вариантом.
- Ультразвуковое исследование околоносовых пазух. УЗИ показывает, насколько сильно пазухи заполнены слизью, искривленная ли носовая перегородка. Данный метод менее информативный по сравнению с МРТ и рентгеном, но не имеет противопоказаний в своем использовании.
- Диагностика при помощи эндоскопа. Эндоскопическое исследование проводится крайне редко при верхнечелюстном синусите, и применяется лишь в некоторых лечебных учреждениях.
Чем раньше будет проведена диагностика ЛОР органов больного, тем более эффективным окажется лечение.

Существует два метода лечения верхнечелюстного гайморита: медикаментозный и хирургический.
Медикаментозный метод подразумевает под собой комплексную терапию, которая включает в себя несколько этапов.
Способы медикаментозного лечения:
- Антибактериальные препараты. Если по результатам диагностики выявлено, что причиной верхнечелюстного синусита являются бактерии, то больному назначается прием антибиотиков. Чаще всего пациентам прописываются препараты широкого спектра действия: Амоксиклав, Сумамед, Аугментин, Амоксициллин и другие. Детям данные лекарственные средства назначаются в виде суспензии. В запущенных случаях антибиотики назначаются в виде инъекций. Также для уничтожения патогенной микрофлоры на слизистой носа применяются антибиотики в виде капель и спреев: Полидекса, Изофра, Биопарокс. При вирусной инфекции антибактериальные средства не назначаются.
- Сосудосуживающие капли и спреи. Кратковременно снять отек помогу капли на основе ксилометазолина и оксиметазолина. Однако стоит помнить, что длительное использование данных препаратов вызывает привыкание.
- Антигистаминные средства. Противоаллергические лекарственные средства Супрастин, Зодак, Лоратадин позволят снять отек и нормализовать дыхание. При аллергическом синусите больным прописывается курс лечения антигистаминными средствами.
- Промывания носа. Очистить носовую полость от скопления слизи поможет промывание околоносовых пазух. Процедуру можно делать дома с использованием большого шприца без иголки. В емкость набирается лекарственный раствор (отвар ромашки, физраствор, солевая жидкость) и вливается поочередно в каждую ноздрю. Во время процедуры голову необходимо наклонить над раковиной или ванной. Более эффективно промывание носа можно сделать в условиях стационара на аппарате Кукушка. Во время процедуры в одну ноздрю под давлением подается лекарственная жидкость, а из другой она откачивается вместе со слизью.
К оперативному вмешательству прибегают в том случае, если медикаментозная терапия не принесла положительного результата. Во время пункции, костная ткань пазухи прокалывается и из нее откачивается гнойное содержимое.
Затем в опустошенную полость вливается антибактериальный препарат. Период реабилитации после оперативного вмешательства занимает несколько дней, при этом больному назначается курс антибактериальных препаратов и промывание носовой полости.
Методы народной медицины носят вспомогательный характер, поэтому не стоит ими заменять основное лечение. Промывание носа отваром ромашки, солевым раствором позволит убрать скопившуюся слизь из околоносовых пазух.

- Своевременное лечение вирусных заболеваний, долечивание до конца ринита;
- Укрепление иммунитета. Прогулки на свежем воздухе, сбалансированное питание, отказ от вредных привычек позволят укрепить иммунную систему;
- Гигиена носовой полости. После посещения общественных мест необходимо промывать нос морской водой или обычным солевым раствором. Таким способом удаляются патогенные микроорганизмы, оседающие на слизистой при вдыхании воздуха;
- Частое проветривание и влажная уборка сделают комфортным пребывание в помещении.
Если верхнечелюстного синусита все же не удалось избежать, не стоит затягивать с его лечением. Гигиена носа, обильное теплое питье, соблюдение всех рекомендаций врача позволят быстро вылечить недуг и не допустить возникновение осложнений.
источник