Синусит — не что иное, как воспалительный процесс околоносовых пазух.
Бывает, что у человека воспалительный процесс происходит не только в пазухе, но и поражается слизистая носа — это явление называют риносинусит.
Такое заболевание, как синусит, является очень распространенным, и почти каждый человек в своей жизни сталкивался с ним.
Какие синуситы бывают? Для начала необходимо знать виды, типы и формы синусита.
- Острый синусит длится не дольше, чем три недели. Чаще всего причины этого вида инфекционные болезни: грипп, ОРВИ и так далее.
- Хронический синусит может длиться несколько месяцев. Причинами этого вида чаще всего являются комбинированные инфекции, например, грибки с бактериями. Но также может возникать как результат неправильного приема антибиотика.
Первая стадия отличается слизистыми, серозными выделениями из носа и оттеком слизистой придаточных пазух.
Она может проявляться как следствия того, что человек не лечил простой насморк. В этой стадии лечение проходит быстро и безболезненно.
При гнойном типе синусита пазух покрывается патогенным налетом. Часто при этом виде у человека намечается высокая температура.
В случаях, когда у больного смешанный тип заболевания, то характерны слизистогнойные выделения у него из носа.
Синусит встречается в разных формах, так как воспалительный процесс может состоять на разных околоносовых пазух.
- Фронтит — когда воспален лобный пазух.
- Гайморит — когда воспалены верхнечелюстные или гайморовы пазухи.
- Этмоидит — это воспаление решетчатых пазух.
- Сфеноидит — когда воспален клиновидный пазух.
- Пансинусит — это уже одновременное воспаление в области придаточных пазухах носа.
Этот вид синусита является воспалением слизистой оболочки гайморовых пазухов.
При этом виде у больного бывает отечность пазух, покраснение и могут даже увеличиться слизистые выделения у больного.
А то, что эти выделение не гнойные является отличительной чертой катарального синусита.
Само название этой болезни происходит от термина «катар», что в переводе означает воспалительный процесс верхних дыхательных путей.
Гайморит считается распространенным заболеванием и легко поддается лечению.
Однако, как и все заболевания, если своевременно не будет медицинского вмешательства, то осложненный катаральный синусит может повредить надкостницу и даже кость больного.
Без причин не бывает заболевания и это известно каждому. А знание причин, которые приводят к тому или иному заболеванию — это отличный способ застраховаться.
Именно поэтому важно знать причины катарального синусита.
- ОРВИ – Если у человека было это заболевание и он не лечился то это легко может стать причиной для развития гайморита.
- Риниты – это заболевание может встречаться у каждого, однако когда у человека риниты, которые долго повторяются, то это может вести к развитию катарального синусита.
- Травмы носа и верхней челюсти – это относится как костей, так и мягких тканей приведенных участков.
- Искривление перегородки носа – перегородка носа у человека может искривиться как в результате травм, так и может быть врожденным патологией.
Исходя из выше написанного, необходимо при заболеваниях ОРВИ и ринитах срочно обратиться к врачу и получить лечение. Ведь часто затянутое лечение ведет к развитию другого заболевания.
Все знают, как важно не медлить и при наличии того или иного заболевания быстро получить медицинскую помощь.
Но, для того, чтобы своевременно начать лечение, необходимо знание симптомов.
Однако, симптомы при катаральном гайморите не такие выраженные.
- Наличие температуры, начиная с 37,5 цельсия и выше.
- Неприятные ощущения в области гайморовых пазух и в верхней челюсти.
- Боли в голове.
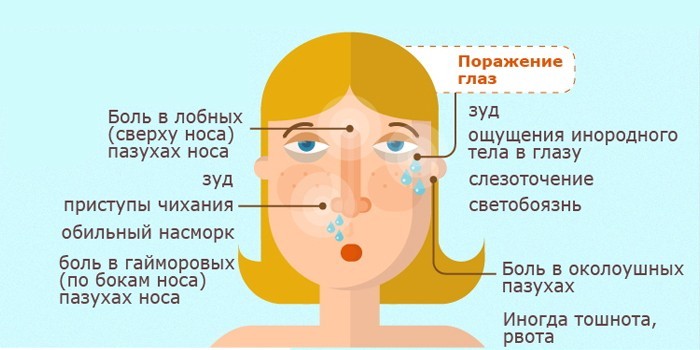
- Слезоточивость.
- Заложенность носа.
- Отеки век и всего лица.
- Вялость, снижение работоспособности.
Прежде чем начинать лечение, необходимо уточнить диагноз катарального гайморита.
Как уже говорилось, есть большое количество болезней, которые похожи своими симптомами.
После того, как врач-отоларинголог поставит диагноз, то он же назначит медикаментозное лечение.
Так как, если у больного не острый катаральный синусит, то препараты дают отличные результаты.
Хотя при лечении используют также и физиотерапию, специалист сам решит, что является лучшим именно для вас.
Да и антибиотики не используются для лечения этого типа заболевания.
Даже если и применять, то важно помнить, что их должен назначать только специалист, основываясь на проведенных обследованиях.
Само лечение гайморита направлено на освобождение носовых каналов от слизи и уменьшение отечности лица.
Для того, чтобы улучшить проходимость воздуха, больным рекомендуют каждодневно промывать нос.
Чтобы устранить отечность при катаральном синусите применяют сосудосуживающие средства.
- Сосудосуживающие капли – применяются местно, необходимы в качестве лечения отечности и уменьшения выделяемой слизи. Назначаются Эвказолин, Отривин, Санорин, Виброцил. Стоит помнить, что прием сосудосуживающих препаратов не должен превышать 5-7 дней.
- Антигистаминные препараты – необходимы в качестве вспомогательного лечения при аллергической природе катарального гайморита. Назначают такие препараты, как Супрастин, Тавегил, Цетрин.
- Промывание носовых ходов – довольно эффективная процедура при данном заболевании. Чаще всего используют приготовленный физиологический раствор. Также можно приобрести в любом аптечном пункте специальную морскую воду – Аквамарис, Маример.
- Физиотерапевтические процедуры – применяется УФ-облучение, УВЧ-терапия, «Соллюкс» и др.
- Витаминотерапия – необходима для укрепления иммунитета. Назначаются следующие витаминные комплексы: Биомакс, Витрум, сироп шиповника и т.д.
Если у больного есть боли, которые мешают его и влияют на качество жизни, то врач назначает обезболивающие средства.
Но эти препараты можно принимать не чаще, чем два раза в день и не больше 4 дней.
источник

Отличительным признаком катарального синусита является выделение прозрачной слизи из носа, без признаков нагноения.
Гайморовые пазухи располагаются в под глазными яблоками и заполнены воздухом. Отверстия внутри покрыты слизистой оболочкой и отделяются от носовой полости тонкой перегородкой. У человека, больного гайморитом, пазухи заполняются слизью. В зависимости от причин возникновения и продолжительности заболевания, бывают разные виды гайморита.
- Двусторонний (очаги воспаления находятся симметрично друг к другу);
- Односторонний (бывает левосторонний или правосторонний).
Запоздалое лечение катарального гайморита грозит переходом болезни в хроническую разновидность.

- Грипп и ОРВИ;
- Более редкие вирусные заболевания, к примеру, корь;
- Аномалии носовой перегородки;
- Различные травмы носовой области;
- Хронический насморк;
- Воспалительные процессы в ротовой области;
- Аденоиды.
Под воздействием перечисленных причин, слизистая воспаляется и каналы, соединяющие гайморовые пазухи с полостью носа, становятся практически непроходимыми. В первую очередь болевые ощущения наблюдаются в ухе, под глазницей и в районе верхних зубов. При отечно катаральном гайморите сильно отекает нижнее веко больного.
Данный вид синусита развивается стремительно, больной ощущает специфические симптомы уже в первые дни заболевания.
- Ухудшение состояния организма;
- Высокая температура тела;
- Выделение секрета из носовой полости;
- Отечное состояние слизистой;
- Тяжелое дыхание;
- Сонливость;
- Болезненные ощущения, охватывающие всю голову при наклоне или повороте головы;
- Кашель в ночное время из-за стекающего по гортани секрета;
- Выделения из носа жидкие и прозрачные.
Признаки катарального гайморита нельзя оставлять без внимания, лечением должен заниматься только специалист, самостоятельная терапия грозит переходом заболевания в гнойную форму.

- Общий анализ крови, который покажет воспалительный процесс;
- Ультразвуковое исследование гайморовых пазух;
- Обследование с помощью рентгена.
Только после проведенной диагностики, врач назначает терапевтический курс. Самым распространенным осложнением катарального гайморита у детей и взрослых является гнойная форма синусита.
Секрет скапливается в гайморовых пазухах и служит идеальной средой для жизнедеятельности болезнетворных бактерий. Присоединение дополнительной инфекции — основной фактор развития гнойной формы заболевания. Запоздалое лечение катарального гайморита также может вызвать ряд других серьезных последствий.
Чем скорее приступить к лечению, тем больше шансов избежать осложнений болезни.
Лечение катарального гайморита сводится к устранению основных симптомов заболевания: снятию отечности, улучшению дыхания и очищению гайморовых пазух от слизи. Терапия катарального гайморита основывается на проведении физиопроцедур и приеме лекарственных препаратов.

Наиболее популярными сосудосуживающими средствами являются:
В аптеке лекарственные препараты можно приобрести в виде капель и спреев. Наиболее удобны в использовании спреи, они орошают всю носовую полость, при этом излишки лекарства стекают по задней стенке носоглотки.
Большим минусом сосудосуживающих средств является быстрое привыкание к препарату. Организм перестает самостоятельно регулировать процесс сужения сосудов в слизистой и возникает «медицинский ринит». Помимо привыкания, сосудосуживающие препараты оказывают влияние на работу сердечно – сосудистой системы, повышает давление, вызывают бессоницу.
Поэтому данные средства нежелательны для лечения ЛОР болезней у детей и женщин во время беременности. Для этой категории пациентов обычно назначается фенилэфрин, не вызывающий привыкания и не имеющий такого перечня побочных эфектов.

Для этих целей можно использовать аптечные средства:
Во время промывания, из носовой полости убираются все микробы, осевшие на слизистой оболочке. Если проходимость носовых проходов не нарушена, несколько сеансов позволяют удалить всю слизь из гайморовых отверстий.
Хуже обстоят дела, если отек не позволяет циркулировать лечебным препаратам в полости носа. В этом случае, перед промыванием нужно закапать нос сосудосуживающими средствами.
Процедуру промывания носа можно сделать в клинике на аппарате «Кукушка». Этот метод более эффективен, чем лечение в домашних условиях. При помощи вакуумного прибора из носовой полости откачивается вся слизь, затем пазухи обрабатываются хлоргексидином или фурацилином. Такой способ позволяет всего за 3-4 сеанса очистить гайморовые пазухи от секрета.

Наиболее эффективными препаратами в лечении катарального гайморита являются:
Дополнительно к лечению антибактериальными средствами назначаются антигистаминные средства, которые уменьшают отечность носовой полости. Нужны ли антибиотики, и если да, то какие, должен решать только лечащий врач.
Народные средства являются дополнением к основному медикаментозному лечению. Перед тем, как применять средства народной медицины при лечении катарального гайморита, необходимо проконсультироваться со специалистом.
Хорошим терапевтическим эффектом обладает прикладывание сухого тепла к носовой полости. Такое прогревание позволяет уменьшить воспаление и быстрее пойти на поправку. Но стоит помнить, что данную процедуру можно проводить только при отсутствии гнойных выделений.

- Лечение медицинскими препаратами. Если синусит сопровождается повышенной температурой тела, ребенку назначаются жаропонижающие средства. При болезненных ощущениях также не обойтись без обезболивающих препаратов. Антибактериальные средства назначаются по усмотрению детского врача на основе лабораторных исследований. Чтобы малыш мог свободно дышать, ему прописывается курс сосудосуживающих средств, длительностью не более недели.
- Промывание носа. Очистить околоносовые пазухи от слизи у ребенка лучше всего на аппарате «Кукушка». Всего несколько сеансов позволят избавиться от секрета и устранить симптомы заболевания.
- Физиопроцедуры. Использовать различные физиотерапевтические процедуры можно только при нормальной температуре тела.
Врачи не рекомендуют лечить синусит у детей народными средствами. Таким образом, можно упустить драгоценное время и спровоцировать хроническое течение болезни.

- Вовремя лечить насморк, не доводить его до хронического состояния;
- Укреплять иммунитет: заниматься спортом, чаще гулять на свежем воздухе, принимать витамины, избавиться от вредных привычек;
- Соблюдать меры предосторожности во время эпидемии гриппа и ОРВИ.
При своевременной диагностике и правильном лечении, катаральный гайморит не представляет опасности для здоровья человека. При запущенной форме, есть опасность.
источник
Острый синусит у детей опасен быстрым развитием хронического заболевания. По статистике, с такой проблемой сталкиваются 20% детей разного возраста. Численность заболевших растет в осенне-зимний период, при авитаминозе. Своевременное лечение повышает шансы больного на быстрое выздоровление.
Воспаление слизистой оболочки 1 либо нескольких пазух носа называется синуситом. Болезнь спровоцирована вирусами и бактериями, часто обостряется на фоне ослабленного иммунитета. Синусит является осложнением гриппа, ОРВИ, простуды, появляется при искривлении носовой перегородки либо полипах в носовых ходах.
По статистике, этот диагноз развивается у 18 из 1000 подростков в возрасте 12–17 лет, у 22 из 1000 человек в возрасте до 7 лет. У малышей не до конца сформирован иммунитет, а синусы носа имеют свои конструктивные особенности.
Патогенез синусита у взрослых и детей отличается. Это связано с особенностями строения придаточных пазух. У пациентов до 4 лет соустья сужены, гайморовы пазухи приближены к мозговым оболочкам. Болезнь протекает в осложненной форме, специфическая симптоматика обусловлена несформированными синусами.
Родители долго не начинают лечение, путая синусит с признаками классической простуды. Воспаление переходит на органы зрения и головной мозг. Это чревато инвалидностью, летальным исходом. Несвоевременная терапия является одной из причин возникновения таких осложнений со здоровьем:
- хронического синусита;
- тромбоза синусов;
- среднего отита;
- тромбофлебита, тромбоза синусов;
- флегмоны глазницы;
- неврита лицевого, зрительного нерва;
- бронхиальной астмы;
- энцефалита;
- менингита;
- сепсиса мозга;
- воспаления костей черепа.
В зависимости от продолжительности воспаления различаются 2 формы болезни:
- Острая. Выраженные признаки сохраняются до 3 месяцев.
- Хроническая. Вялотекущая симптоматика поддерживается длительное время, сопровождается рецидивами.
Виды синусита в зависимости от локализации очага патологии:
- гайморит – поражение 1 или обеих верхнечелюстных пазух;
- фронтит – одностороннее или двустороннее воспаление лобного синуса;
- этмоидит – поражение решетчатого лабиринта, синусов кости;
- сфеноидит – воспаление околоносовой полости клиновидной кости черепа;
- пансинусит – поражение всех придаточных пазух.
Классификация риносинусита в зависимости от этиологии патологического процесса:
- грибковый;
- вирусный;
- аллергический;
- травматический;
- смешанный;
- бактериальный.
Симптоматика зависит от возраста больного, стадии и формы заболевания. У пациентов до 3 лет специфические признаки выражены слабо или отсутствуют. Болезнь часто протекает одновременно со средним отитом. У подростков при сформированных пазухах развивается двустороннее воспаление с ярко выраженными симптомами. Характерные признаки синусита у детей:
- насморк больше 2 недель;
- гнусавый голос;
- гнойные выделения из носовых ходов;
- першение, сухость в горле;
- приступы удушливого кашля;
- мигрени;
- боли околоносового пространства;
- лихорадка;
- нарушение носового дыхания;
- давление в ушах;
- снижение обоняния;
- слезоточивость;
- неприятный запах изо рта;
- нарушение сна, быстрая утомляемость.
Воспалительный процесс прогрессирует стихийно. У маленького пациента повышается температура тела до 38° и выше. Острый синусит у детей сопровождается такими симптомами:
- болью в области лба, переносицы, щек;
- заложенностью носа;
- нарушением дыхание;
- давлением в ушах;
- изменением голоса;
- отсутствием аппетита;
- снижением обоняния.
При такой форме воспалительного процесса лихорадочные состояния не проявляются. Температура длительное время держится в пределах 37–37,5°. Другие признаки синусита у детей:
- вялость, пассивность;
- заложенность носа;
- головная боль, мигрень;
- зеленые выделения из носа;
- затрудненное дыхание;
- нарушение сна, бессонница;
- слезотечение.
Чтобы быстро убрать скопление серозной жидкости и слизи в синусах, нужно определить и устранить причины патологии. Болезнь вызвана активностью микробной флоры (стафилококками, стрептококками, синегнойной палочкой, вирусами, грибками), нарушением оттока жидкости из носовых пазух. Возможные провоцирующие факторы:
- искривление носовой перегородки;
- воздействие аллергена, токсических веществ;
- конструктивные аномалии носовых полостей;
- рецидив хронического тонзиллита;
- новообразования в назальной полости (полипы, опухоли);
- переохлаждение;
- кариес зубов;
- инородный предмет в носу;
- слабый иммунитет.
Обследование комплексное, помимо изучения жалоб пациента, проводятся инструментальные, лабораторные исследования. Пациентам любого возраста назначаются риноскопия и рентгенография. В 1 случае назальная полость подсвечивается для выявления отека, экссудата.
Другие информативные методы диагностики:
- УЗИ придаточных пазух – для определения очага воспаления;
- КТ, МРТ – для изучения распространения патологического процесса, выявления осложнений;
- бакпосев слизи – для определения возбудителя, подбора эффективных антибиотиков;
- общий анализ крови – для уточнения характера развития воспалительного процесса;
- эндоскопическое обследование – для определения состава экссудата (назначается подросткам);
- пункция пазух – для исключения онкологии, изучения состава гнойных масс при рецидивирующем риносинусите, гайморите, назначения эффективного лечения.
Можно начинать комплексную терапию после определения и устранения провоцирующего фактора. Например, нужно вылечить кариес или удалить инородное тело из носовых ходов. Против бактериальной флоры назначаются антибиотики, при активности грибков – противогрибковые средства. Схема лечения синусита у ребенка включает:
- антибактериальную терапию;
- прием сосудосуживающих средств;
- употребление антигистаминных препаратов;
- физиотерапевтическое лечение;
- терапию народными средствами;
- хирургическое вмешательство.
Комплексное лечение проводится в домашних условиях под контролем отоларинголога. Гнойный синусит у ребенка подразумевает прием антибиотиков.
Пациентам от 1 года подходят Аугментин, Амоксиклав, Ампициллин. Детям от 2 лет назначается антибиотик в форме спрея Изофра. Такие медикаменты уничтожают патогенную флору, купируют воспалительный процесс, ускоряют выздоровление. Курс лечения составляет 5–7 дней.
Больным старше 3 лет рекомендуются Називин, Виброцил. Курс лечения – не более 7 дней. Аэрозоли и спреи равномерно распределяют лекарство на слизистой оболочке, хорошо переносятся организмом, но вызывают привыкание.
Дополнительно назначаются антигистаминные средства, которые купируют воспалительный процесс, убирают симптомы риносинусита. В детском возрасте разрешено принимать таблетки Тавегил, Фенистил, Кларитин. Если нет улучшений, в схеме лечения участвуют кортикостероиды – Назонекс, Фликсоназе. Курс терапии составляет 7–14 дней, медикамент подбирается индивидуально.
Новорожденным и пациентам постарше назначаются солевые составы Аквамарис, физраствор, Маример. Процедуру можно проводить в домашних условиях 4 раза/сутки. При осложненном гайморите пазухи от гноя очищаются в стационаре методом «кукушка».
Эффективны сиропы Панадол и Нурофен для приема внутрь. Дозировка зависит от возраста пациента. Принимать лекарство нужно каждые 6–8 часов. Лечение продолжается, пока температура не нормализуется.
Альтернативой синтетическим медикаментам являются гомеопатические средства с растительными компонентами. Они вызывают меньше побочных эффектов, на очаг патологии действуют эффективно. Пациентам от 3 лет назначаются Циннабсин, Синупрет. Дополнительно используются средства для наружного применения (мази Доктор МОМ, Доктор Тайсс) с согревающим эффектом. Кашель при синусите у ребенка лучше лечить растительными средствами (сироп плюща Гербион).
Вспомогательным способом лечения гайморита является физиотерапия, которая проводится в стационаре или домашних условиях. Список эффективных процедур:
- Ультразвук, УВЧ, лазеротерапия. Путем воздействия теплом снимается воспаление, купируется рецидив, ускоряется регенерация тканей.
- Дыхательная гимнастика по методу Стрельниковой, массаж, акупунктура. Улучшается локальный кровоток, ослабевают симптомы воспаления, облегчается носовое дыхание. Курс лечения состоит из 10–15 процедур.
- Электрофорез. Он особенно эффективен при гайморите, запущенном риносинусите, поскольку под воздействием электродов повышается эффективность медикаментов.
Домашнее лечение риносинусита у детей включает прием антибиотиков, сосудосуживающих средств и солевых растворов для промывания носа. Грудным и новорожденным малышам требуется отсасывание слизи специальным устройством (аспиратором), пациенты постарше должны высмаркиваться самостоятельно.
При гайморите, гнойном синусите хорошо помогают отвар картофеля, йодо-щелочной состав, кипяток с добавлением эфирных масел чайного дерева, эвкалипта, можжевельника. Чтобы снять воспаление и убрать симптомы болезни, назначаются прогревания с солью, яйцом, синей лампой.
Процедура нужна для разжижения и выведения из носовых пазух гноя с микробной флорой, облегчения дыхания. При нарушении техники лекарство проникает во внутреннее ухо, что приводит к отиту. Последовательность действий для пациентов до 2 лет:
- Уложите больного на спину и ватными жгутиками очистите носовые ходы.
- Закапайте нос раствором морской воды.
- Подождите, пока корочки размягчатся.
- Вытяните содержимое носовых ходов специальной грушей.
Техника промываний для детей старше 3 лет:
- Поверните голову больного на бок.
- Зажмите 1 ноздрю, во вторую введите лекарство.
- То же самое выполните для другой ноздри.
- Помогите ребенку высморкаться с приоткрытым ртом.
Чтобы исключить симптомы гайморита, регулярно выполняйте в домашних условиях такие профилактические мероприятия:
- исключите переохлаждение;
- следите за соблюдением режима дня ребенка, обеспечьте ему полноценное питание;
- закаливайте малыша с раннего возраста;
- ведите активный образ жизни;
- своевременно лечите затяжной насморк.
источник
Катаральный гайморит – это воспаление верхнечелюстной пазухи, которое сопровождается образованием слизистого или серозного экссудата.
Гайморовы пазухи соединены с носовой полостью верхнечелюстной расщелиной. При действии раздражителей в пазухах происходит избыточное продуцирование бесцветной слизи, слизистая оболочка отекает, выводные протоки блокируются, отток секреторного отделяемого затрудняется, и оно аккумулируется в верхнечелюстных полостях носа. Создаются благоприятные условия для развития и размножения патогенной микрофлоры. Воспалительный процесс может развиваться с одной стороны или распространиться по обе стороны от носа в подглазничные области. При ослабленном иммунитете воспалительный процесс переходит в хроническую форму.
Тяжелые осложнения наблюдаются редко, примерно в 1 из 10 000 случаев острого гайморита.
При катаральной форме гайморита в клинической картине заболевания отсутствуют признаки присоединения бактериальной инфекции. Образуется экссудат нескольких видов: слизистый, серозный и серозно-геморрагический.
Ограничений по возрасту и полу заболевание не имеет, но у детей катаральный гайморит диагностируется чаще всего.
Развитие воспалительного процесса более вероятно в осенне-зимний и зимне-весенний периоды, когда снижен иммунитет из-за частых респираторных заболеваний.
Гайморит возникает вследствие процессов, которые сопровождаются нарушением дренажа содержимого пазухи и отеком слизистой оболочки носа:
- осложненное течение вирусных инфекций (грипп, парагрипп, аденовирусы др.);
- неправильная терапия хронических и вазомоторных ринитов;
- аллергические реакции;
- ослабленная иммунная система;
- травмы костей или мягких тканей верхнечелюстной области;
- наличие кист и полипов в гайморовых пазухах;
- искривление носовой перегородки (узость носовых ходов);
- инфекционные заболевания (корь, скарлатина);
- стоматологические патологии;
- наличие очагов хронической инфекции носовой и ротовой полости (хронический фарингит, аденоидные разрастания).
Катаральный гайморит может протекать в острой и хронической форме. Продолжительность острого периода составляет 2–4 недели. В отсутствие лечения острая форма заболевания может перейти в хроническую.
Хроническая форма катарального гайморита делится на следующие виды:
Формы катаральных гайморитов по локализации воспаления:
Односторонний гайморит отличается от двухстороннего широтой охвата околоносовых пазух воспалением и тяжестью течения.
В развитии гайморита определяющим фактором является нарушения функционального состояния слизистой оболочки верхнечелюстных пазух.
По пути инфицирования гайморовой пазухи различают:
- риногенный гайморит – источником инфекции является носовая полость;
- гематогенный – возбудитель инфекции попадает в пазуху через кровь;
- одонтогенный – следствие воспалительных процессов в зубах верхней челюсти.
У новорожденных детей гайморова пазуха не сформирована, она представляет собой щель, не содержащую воздуха. К четырем годам гайморова пазуха приобретает вид полости, ее формирование завершается, в дальнейшем она только растет. Поэтому возникновение гайморита у ребенка считается возможным не ранее трех-четырех лет.
Катаральный гайморит у детей наблюдается чаще, чем у взрослых, что обусловлено особенностями строения гайморовой пазухи и носовых ходов. У детей они мелкие и узкие, это затрудняет отток экссудата и приводит к накоплению выделений в носовой полости и придаточных синусах.
На начальном этапе воспалительный процесс по клинической картине идентичен респираторному заболеванию.
Через несколько дней появляются симптомы катарального гайморита:
- ноющая, пульсирующая боль в области гайморовой пазухи, которая усиливается при наклоне вперед;
- головная боль, усиливающаяся при пальпации, наклонах и поворотах;
- повышение температуры тела;
- светло-желтые жидкие выделения из носа;
- общие признаки интоксикации организма (утомляемость, апатия, тошнота);
- нарушение носового дыхания на пораженной стороне;
- кашель, который беспокоит в ночное время или в состоянии покоя.
Изменение оттенка экссудата на желто-зеленый говорит о том, что воспалительный процесс перешел в гнойный. При двустороннем катаральном гайморите клиническая картина дополняется следующими признаками:
- обильное слезотечение при наклонах головы;
- отек нижних или верхних век;
- двустороннее нарушение дыхания, пациент вынужден дышать через рот.
При катаральной форме гайморита в клинической картине заболевания отсутствуют признаки присоединения бактериальной инфекции.
Хронический гайморит в периоды ремиссии ничем себя не проявляет, а во время обострений вызывает схожие с острым симптомы, но они менее выражены и длятся дольше.
В развитии гайморита определяющим фактором является нарушения функционального состояния слизистой оболочки верхнечелюстных пазух. Поэтому основу диагностики катарального гайморита составляют методы, позволяющие оценить степень их повреждения.
В обследование пациентов с катаральным гайморитом включаются:
- ЛОР-осмотр;
- общее исследование крови;
- синусоскопия;
- лечебно-диагностическая пункция верхнечелюстной пазухи;
- рентгенологическое обследование.
Проводится комплексная консервативная медикаментозная терапия, которая заключается в применении следующих групп препаратов:
- антисептические назальные растворы;
- сосудосуживающие, масляные капли;
- растворы морской соли, физраствор, растворы антисептиков для промывания носовых ходов;
- физиотерапевтические процедуры [УВЧ, кварц, УФО, электрофорез, лазерное прогревание, лечение ингаляциями, промывание носа методом перемещения жидкостей по Проетцу («кукушка»)];
- антигистаминные средства;
- противовоспалительные препараты;
- антибиотики в форме капель, ингаляций и спреев для орошения слизистой носа;
- таблетированные формы антибиотиков группы цефалоспоринов, макролидов или пенициллинов.
Комплексная терапия позволяет устранить отек слизистой оболочки носа, создать условия для эвакуации воспалительного экссудата из пазух носа, нормализовать дыхание и купировать воспаление.
Как правило, лечение катарального гайморита приносит положительный эффект в течение 7–10 дней. Хроническая форма катарального гайморита требует более длительной терапии.
Возникновение гайморита у ребенка считается возможным не ранее трех-четырех лет.
В отсутствие положительного эффекта от медикаментозной терапии, если катаральная форма переходит в гнойную, показана пункция гайморовой пазухи. В ходе процедуры происходит эвакуация содержимого посредством аспирации и промывание пазухи растворами антисептиков.
В случаях, если прокол гайморовых пазух неэффективен или есть факторы, постоянно провоцирующие заболевание (травмы костей или мягких тканей верхнечелюстной области, гипертрофия носовых раковин), применяют малоинвазивные хирургические методы лечения (баллонная синусопластика, лазерная коррекция, операция Колдуэлла – Люка).
При своевременно начатой и адекватно проведенной терапии катаральный гайморит успешно излечивается, не вызывая осложнений. Однако в отсутствие своевременной диагностики и качественного лечения возможно распространение инфекции из гайморовых пазух в головной мозг, кости, область вокруг глаз (тромбоз кавернозного синуса, менингит), развитие сепсиса. Тяжелые осложнения наблюдаются редко, примерно в 1 из 10 000 случаев острого гайморита.
Если вовремя приступить к лечению, то купировать воспалительный процесс и не допустить хронической направленности течения болезни возможно за 1–2 недели с помощью комплексной терапии.
Комплекс мер профилактики катарального гайморита включает следующие:
- процедуры по закаливанию и укреплению здоровья;
- своевременное лечение простудных заболеваний;
- устранение очагов инфекции;
- регулярная санация ротовой полости.
Видео с YouTube по теме статьи:
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Средняя продолжительность жизни левшей меньше, чем правшей.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Первая волна цветения подходит к концу, но на смену распустившимся деревьям уже с начала июня придут злаковые травы, которые будут тревожить страдающих аллергие.
источник
Дети младшего и подросткового возраста наиболее предрасположены к развитию катарального гайморита. Симптомы и лечение катарального гайморита у детей протекают в более тяжелой форме, нежели у взрослых.
Риск возникновения патологического течения заболевания со всеми вытекающими осложнениями значительно выше. Поэтому, данное заболевание требует особой бдительности родителей и своевременной квалифицированной помощи медперсонала.
В отличие от других форм гайморита, катаральному виду заболевания характерно развитие воспалительного процесса в одной или двух верхнечелюстных пазухах без образования гнойного экссудата, но с гиперпродуцированием муконазального секрета.
Иными словами, катаральный гайморит является следствием активности вирусных агентов, и в большинстве случаев развивается на фоне затяжного насморка, ослабленного иммунитета после перенесенного ОРВИ.
К предрасполагающим факторам также относится процесс разрушения верхних коренных зубов, паталого-анатомические изменения носовой перегородки, травмы носа и верхней челюсти, дефектные изменения в носоглотке, вследствие хронической инфекции (аденоиды, полипы).
Для справки! Катаральному гаймориту свойственно увеличивающееся с каждым днем образование светлой слизи жидкой консистенции. Обычный насморк идет на спад на 5-6 сутки лечения, тогда как катаральную форму болезни выдают нарастающие выделения по истечению указанного срока.
Катаральный гайморит достаточно коварное заболевание, так как его признаки идентичны с появлением простуды у ребенка, обычного насморка и гриппа. Пик заболеваемости у детей приходится на осеннее – зимний период.
Большинство врачей, сходятся во мнении, что катаральная форма является результатом аллергических реакций, в редких случаях – нераспознанной аллергией на холод.
Если после перенесенного простудного заболевания у ребенка происходит резкое ухудшение самочувствия, увеличивается субфебрильный показатель температуры, появляется сильная заложенность носа – повод обратиться к врачу.
Несвоевременное лечение может привести к развитию гнойного гайморита.
Дифференцировать катаральный гайморит можно по следующим признакам:
- длительная заложенность носа и обильное выделение слизи (для одностороннего гайморита характерно заложенность со стороны пораженного синуса, при двухстороннем – закладывание обоих носовых ходов);
- выраженные головные боли при пальпации в области под глазами, носа и лба, при наклоне головы, чихании, кашле;
- усиленный приток крови (гиперемия) и отечность кожного покрова периорбитальной зоны (в разделении веко-щека, складке нижнего или верхнего века);
- классическая интоксикация организма – температура 38 – 38,5, озноб, полная непереносимость яркого освещения, слезотечение;
- хроническая усталость, сонливость;
- кашель во время ночного сна, из-за стекающей слизи, раздражающей глотку.
Важно! Симптоматика катарального гайморита более выражена в вечернее время суток.
Своевременная диагностика заболевания позволяет добиться быстрого выздоровления, без возникновения патологического течения недуга.
Основная задача отоларинголога – отличить катаральный гайморит от заболеваний инфекционного характера (гриппа, простуды и пр.) путем проведения риноскопии и рентгенографии. Следует понимать, что только врач определяет как лечить катаральный гайморит у детей в индивидуальном порядке.
Положительной динамики в лечении можно добиться благодаря совокупным манипуляциям. В терапевтическую схему лечения катарального гайморита у детей включаются медикаментозные препараты, физиопроцедуры и лечение народными средствами.
Терапия катарального гайморита предполагает обязательного участия фармакологических лекарственных средств, без которых невозможно добиться положительной динамики заболевания.
Консервативный метод лечения включает в себя:
- Ирригационную терапию (промывание носа), направленную на выведение застоявшегося муканазального секрета, уменьшения отечности и гиперемии слизистой, лучшей абсорбции медикаментов. Для санации носовой полости можно использовать водные растворы, изотоничные плазме крови. Они представленны в широком ассортименте в аптеках – «Долфин», «Аквалор», «Аквамарис» и пр. В качестве альтернативы фармакологическим продуктам можно использовать солевой раствор приготовленный самостоятельно. Как правильно промывать нос солевым раствором можно ознакомиться тут. Промывание носа можно осуществлять 4-6 раз в сутки до полного выздоровления.
- Капли или спреи с сосудосуживающим эффектом. Действие деконгенстатов направлено на снижение отечности слизистой, восстановление носового дыхания. На практике, терапевтическая схема лечения строится на таких препаратах как «Отривин», «Тизин» на основе ксиламетазолина, «Нафтизин» (действующее вещество нафазолин), назальный препарат «Називин» с действующим веществом оксиметазолин. В редких случаях, лечащие специалисты делают выбор в пользу капель с действующим лекарственным веществом фенилэфрином, который не нарушает вазомоторную функцию сосудов и не способствует привыканию. С другой стороны, данные препараты могут способствовать возникновению тахикардии, бессонницы, гипертонии, поэтому с осторожностью назначаются маленьким детям и подросткам. Курс терапии декогентстантами не должен превышать 5-7 суток.
- Антигистаминные препараты. Назначаются, как основной метод лечения при аллергической этиологии заболевания, при вирусном течении гайморита способствуют устранению отечности слизистой. Фармакологический ряд представлен препаратами «Зодак», «Супрастин» для перорального приема, «Санорин» для местного использования.
- НПВС (противовоспалительные средства), действие которых направлено на купирование болевого синдрома, снижение температуры тела, устранение воспалительного процесса («Нимесил», «Нурофен»).
- Антибиотики местного действия. Вне зависимости от того, что катаральный гайморит провоцируют вирусные агенты, антибиотикотерапия является обязательным условием при лечении, так как при обращении пациента не всегда удается дифференцировать этиологию болезни (вирусы или бактерии). Для того, чтобы предотвратить присоединение бактериальной инфекции и развитие осложнений назначаются спреи «Биопарокс», «Полидекса», «Изофра». Курс терапии определяется в индивидуальном порядке.
Для справки! При хроническом гайморите рецидив может протекать в катаральной форме, симптоматика которого проявляется на 2-3 сутки после переохлаждения либо простуды.
Физиопроцедуры не менее важная составляющая в терапии катарального гайморита, основная задача которых – пролонгирование достигнутого эффекта при лечении, стимуляция иммунитета и предотвращении перехода заболевания в хроническую форму.
Среди наиболее действенных процедур стоит выделить:
- ингаляционные манипуляции;
- ультравысокие частоты (УВЧ);
- ультрафиолетовое облучение (УФО);
- светолечение (соллюкс).
Важно! Противопоказанием к проведению физиопроцедур является повышенная температура тела.
В качестве самостоятельного лечения гайморита народная терапия малоэффективна. Народные рецепты включаются в комплексную схему лечения для увеличения сопротивляемости организма к воздействию внешних факторов, общего укрепления организма и формированию устойчивости к развитию воспалительных заболеваний.
Перед началом терапии обязательным условием является утверждение лечащим врачом компонентов, используемых при лечении катарального гайморита.
В числе зарекомендовавших себя процедур:
- Ингаляции с пчелиным клеем. Для проведения процедуры необходимо в 1 литр воды, доведенной до кипения добавить 4 ст.л. настойкипрополиса. Дышать над паром не более десяти минут, 2 р./в сутки. Ингаляционные процедуры необходимо выполнять с осторожностью, чтобы не допустить ожог слизистой оболочки. Оптимальный температурный режим — 80 °C. В качестве альтернативы прополису можно использовать настойку эвкалипта.
- Цикламеновые капли. Для приготовления капель необходимо взять один корень цветка, отжать сок. Развести в равном соотношении с кипяченой водой. Закапывать каждое носовое отверстие 2 р./сутки по 2 капли.
- Витаминизированные турунды. Необходимо масло шиповника и облепихи смешать в равном количестве (1 ч.л.), добавить 3 капли настойки прополиса, тщательно перемешать. Пропитанные смесью марлевые или ватные тампоны вставляются в носовые проходы на 10-15 минут, дважды в сутки.
- Медовые капли с алоэ. Сок алоэ соединить с продуктом пчеловодства в равном соотношении. Использовать трижды в сутки по 2 капли в каждое носовое отверстие. Капли эффективны при условии отсутствия аллергической реакции у ребенка.
При своевременном обращении к врачу, выздоровление наступает в достаточно быстрые сроки. Выполнение профилактических мер позволит предупредить развитие заболевания.
Поэтому родителям необходимо взять за правило выполнять ежедневно промывания носа, обеспечить ребенку правильное и сбалансированное питание, способствовать укреплению иммунной системы и не допускать затяжного течения ОРВИ.
источник
Начальная стадия респираторного заболевания, связанного с воспалением слизистого эпителия одной или нескольких околоносовых пазух, носит в медицинской терминологии название катаральный синусит. Болезнь имеет отличительный признак – обильные выделения из носа носят негнойный характер, что и делает её протекание относительно лёгким.
Отоларингологи настоятельно рекомендуют пациентам, склонным к частым простудам, изучить всю симптоматику, способную сопровождать катаральный синусит, это поможет не допустить развития более серьёзных форм болезни и избежать угрожающих жизни осложнений.
Основные признаки катарального синусита
Только начинающееся воспаление придаточных пазух носа протекает в сопровождении группы основных признаков:
- Гиперемия и значительная отёчность эпителиальных тканей, выстилающих внутреннюю поверхность околоносовых пазух. Данное проявление болезни провоцирует у человека сильное затруднение дыхания.
- Консистенция обильных носовых выделений, сопровождающих катаральную форму синусита, тягучая, а цвет в основном прозрачный или желтоватый.
- Полное отсутствие в отделяющейся из носа слизи гнойных включений.
- Острые головные боли, усиливающиеся при каждом движении.
Эти признаки патологического состояния считаются основными, а среди неосновной симптоматики медики отмечают небольшое повышение температуры.
Важно! Экссудат, образующийся в носовой полости в чрезмерном количестве, блокирует его ходы, что нарушает процесс естественной вентиляции, и усугубляет воспаление, провоцируя присоединение вторичной инфекции. Но данные патологические изменения носят обратимый временный характер и при своевременном адекватном лечении достаточно быстро устраняются.
В основе классификации данного заболевания лежит механизм его развития, поэтому специалистами в первую очередь определяется характер воспаления. Он бывает острый или хронический (рецидивирующий).
Острый катаральный синусит характеризуется внезапностью наступления приступа и короткими сроками протекания. Обычно он длится от 5 до 8 недель и сопровождается ощутимой болезненностью, локализовавшейся в верхней челюсти, переносице или надбровных дугах – именно там, где находится повреждённая воспалительным процессом пазуха.
Хронический катаральный синусит отличается своей длительностью – болезнь продолжается не менее 12 недель, а также достаточно слабой симптоматикой, которая часто может и совсем не проявляться.
Помимо этого классификация синусита на начальном этапе своего развития связана с тем, в какой из четырёх разновидностей околоносовых пазух протекает процесс воспаления.
Выделяются следующие виды патологии:
- Катаральный гайморит. Воспалительные изменения затрагивают исключительно гайморовы (верхнечелюстные) воздушные полости, располагающиеся непосредственно между верхней челюстью и глазницей. Такая разновидность недуга находится на первом месте по частоте возникновения.
- Катаральная форма фронтита. Поражение затрагивает лобные воздушные полости, располагающиеся над внутренней третью бровей и называемые в медицинской терминологии фронтальными.
- Катаральный этмоидит. Воспаляется слизистая поверхность эпителиальных тканей ячеек, составляющих решетчатый лабиринт. Данные воздухоносные полости находятся в меж глазничной зоне, по обеим сторонам переносицы.
- Катаральный тип сфеноидита. Самая редкая разновидность заболевания, при которой поражению подвергается клиновидная пазуха, расположенная в центральной части одноимённой кости.
Эти виды катарального воспаления считаются основными. Они могут возникать как обособленно, друг от друга, так и совместно, при начале острого воспалительного процесса одновременно в двух соседних воздухоносных полостях, например, гаймороэтмоидит.
Обычно респираторные недуги из группы синуситов вызываются инфекциями верхних дыхательных путей, которые очень легко передаются воздушно-капельным путём. Проще говоря, основные причины катарального синусита заключаются в поражении человека патогенной микрофлорой. Также отоларингологами отмечаются аллергические или механические предпосылки, провоцирующие начало опасной болезни. Иинфекционный катаральный синусит поражает людей любого возраста, поэтому следует очень внимательно относиться к лечению таких недугов.
Его провоцируют:
- ОРЗ, ОРВИ;
- Частые риниты;
- Грипп;
- ОКДВП (острый катар (негнойное воспаление) верхних дыхательных путей);
- Корь;
- Запущенный кариес.
Причины неинфекционного характера помимо сезонных аллергий кроются в перекрывании узких носовых ходов. Происходит это в результате переломов лицевых костей или попадания в эти проходы мелких инородных тел.
Чтобы своевременно заподозрить развитие заболевания и предпринять все меры по его купированию, необходимо с точность изучить основные его проявления.
Специалисты рекомендуют обращать пристальное внимание на следующие симптомы катарального синусита:
- сильный насморк со светлыми и достаточно жидкими выделениями, провоцирующий снижение или полную потерю обоняния и возможности различать вкус;
- заложенный нос. Достаточно часто у пациентов полностью пропадает носовое дыхание, и им приходится и днём и ночью находиться с приоткрытым ртом;
- не прекращающийся лающий кашель, сопровождающийся ощущением стекания по задней стенке носоглотки слизи;
- острые, головные боли, по большей части локализующиеся в лицевой части и усиливающиеся при любом движении.
Эти общие симптомы возникают с самого начала болезни и лучше всего её характеризуют. Чуть позже могут появиться признаки отита или возникнуть проблемы со зрением, так как зрительные и слуховые нервы находятся в непосредственной анатомической близости с повреждёнными воспалительным процессом околоносовыми пазухами.
Симптомы катарального синусита по большей части имеют непосредственную связь с тяжестью протекания болезни. От этого зависит яркость их проявления и выбор способа лечения.
Выделяют 3 степени тяжести:
- Лёгкая. При таком течении болезни отмечаются, минимальные признаки интоксикации организма и на развитие болезни указывает только местная симптоматика не ярко выраженные головные боли, насморк, субфебрильная температура. Выяснить разновидность недуга возможно только по рентгенологическим проявлениям.
- Средняя. Признаки интоксикации становятся умеренно выраженными, болевой синдром приобретает яркость и ощущается непосредственно в месте поражённой пазухи, температура держится на уровне 38-38,5°C, а на рентгеновских снимках чётко видны изменения эпителиальных тканей, покрывающих внутреннюю поверхность околоносовых пазух.
- Тяжёлая. Болезнь, достигшая этой стадии становится по симптоматике мучительной для пациента, так как головные боли приобретают яркую окраску, температура может подниматься до критических отметок, а нос перестаёт практически полностью дышать. Данная стадия развития болезни угрожает здоровью и даже жизни пациента возможным развитием серьезнейших осложнений.
При средней и тяжёлой степени тяжести у больного человека могут возникать и местные реактивные явления. В основном это отёки мягких тканей, находящихся в непосредственной близости от стенок околоносовых воздушных пазух.
Предварительный диагноз острого катарального синусита выставляется квалифицированным специалистом достаточно легко. Достаточно выслушать характерные жалобы больного, провести риноскопию, визуальный осмотр носовой полости, и рентгенографию. На рентгеновских снимках прекрасно видно не только область локализации воспалительного процесса, но и степень переполненности околоносового синуса экссудатом. Для более же точного диагноза проводится дополнительная диагностика катарального синусита.
Благодаря ей у специалистов появляется возможность уточнить инфекционного агента, спровоцировавшего болезнь:
- Лабораторные анализы экссудата из носовых ходов и крови. Они помогают выявить возбудителя болезни.
- Компьютерная томография. Данное исследование очень результативно, так как позволяет визуально осмотреть околоносовые синусы и выявить в них начало острого воспалительного процесса.
- Магнитно-резонансная томография. Менее информативна и более дорога, чем КТ, из-за чего проведение её бывает обоснованным только в том случае, когда у отоларингологов появляется подозрение на грибковую форму острого синусита.
- Диагностика у пациенток в положении предусматривает такую безопасную процедуру, как УЗИ придаточных пазух.
Результаты этих исследований достаточно информативны и позволяют в кратчайшие сроки выявить патогенную микрофлору, поразившую синусы. Это позволяет подобрать более адекватный курс прицельной терапии, помогающий провести лечение катарального синусита более результативно и в короткие сроки избавить человека от опасного заболевания с его тяжёлой симптоматикой.
Терапевтические мероприятия, направленные на устранение этого заболевания и купирование тяжёлой симптоматики, в первую очередь подразумевают медикаментозное лечение. С этими целями больным людям назначаются лекарства, имеющие различные действия.
Среди распространенных лекарственных средств специалистами выделяются:
- Сосудосуживающие лекарства. Выпускаются в форме местных назальных средств. Такие капли при катаральном синусите применяются с целью устранения из околоносовых пазух сильной отечности. Препараты выбора: Назвивин, Назол, Несопин.
- Обезболивающие средства. Выпускаются в таблетированной форме. Препараты выбора: Парацетамол, Ибупрофен. Предназначены для эффективного снятия неприятной симптоматики. Благодаря им лечение катарального синусита проходит более легко.
- Противовирусные препараты. Данные лекарства в основном направлены на результативную борьбу с вирусными патогенными агентами, а также для повышения у больного человека иммунитета. Препараты выбора: Гроприносин, Новирин, Интерферон.
- Муколитики. Основное предназначением этих медикаментов является разжижение и последующее выведение слизистого экссудата. Большим плюсом данных таблеток является то, что они изготавливаются исключительно из натуральных компонентов. Препараты выбора: Инупрет, Синупрет.
А вот антибиотики при катаральном синусите применять, по обоюдному мнению специалистов, нецелесообразно. Эти лекарственные препараты угнетающе воздействуют только лишь на бактериальную микрофлору, заселяющую внутреннюю поверхность повреждённых синусов при развитии в них гнойного процесса.
Адекватное лечение катарального синусита у взрослых предусматривает и немедикаментозную терапию, заключающуюся в проведении различных физиотерапевтических процедур, а также прогревания при помощи народных средств.
Самыми эффективными физиопроцедурами считаются:
- ультразвуковой и лекарственный электрофорезы;
- УВЧ-терапия;
- диадинамические токи невысокой частотности.
Рекомендуется также ингаляционное лечение катарального синусита народными средствами и фито отварами. Чаще всего проводятся паровые процедуры, помогающие эффективно разжижать слизь и вывести её из носоглотки. Но в этом случае имеются и противопоказания, основным из которых является наличие у человека высокой температуры.
В случае диагностирования недуга у маленьких детей, принимать решение о терапевтическом курсе должен только квалифицированный специалист. Лечение катарального синусита у детей обычно направлено на борьбу с спровоцировавшим патологическое состояние инфекционным агентом, а также устранение воспалительного процесса и негативной симптоматики. Доктор в обязательном порядке принимает во внимание тяжесть патологического процесса и, исходя из этого, предлагает на выбор медикаментозное или немедикаментозное лечение.
В первом случае курс терапии основывается на применении следующих групп фармацевтических средств:
- Антигистаминные препараты. Катаральный синусит у детей с их помощью лечат симптоматически – то есть снимают отёчность и устраняют проявления ринореи. Применяют: Супрастин, Диазолин, Кларитин, Лоратадин.
- Жаропонижающие таблетки необходимы только в том случае, когда температура тела ребёнка поднимается выше 38°C. Назначаются Ибупрофен или Парацетамол.
- Антибиотики прописываются маленьким пациентам только в более серьёзных случаях, при появлении риска перехода патологического состояния в гнойную форму. Препаратами выбора становятся Азитромицин или Кларитромицин.
- Сосудосуживающие капли в нос и спреи назначаются детям для снятия отёчности со слизистой и облегчения дыхания крохи. Самые эффективные средства – это Отривин Бэби, Риназолин, Фармазолин, но при их назначении специалисты всегда предупреждают, что использовать один и тот же препарат не рекомендуется более 5 дней, иначе у малыша возникнет привыкание.
Важно! Перед использованием любых назальных средств следует тщательно очистить пазухи от скопившейся в них пыли и слизи. Промывать нос лучше всего соляным раствором. Для этой цели используются фармацевтические препараты Но-соль, или антисептические средства Мирамистин и Диоксидин.
Для закрепления медикаментозного эффекта детям и взрослым, назначаются физиотерапевтические процедуры (ультразвуковая, электро- и магнитная терапия, лечение лазером, УВЧ) и прогревания с помощью отваров, приготовленных по народным рецептам. Но у малышей, в отличие от взрослых пациентов, лечение катарального синусита в домашних условиях только лишь народными средствами и без врачебных назначений категорически не рекомендуется, так как в этом случае риск развития серьёзных осложнений становится очень высоким.
Данные средства, приготовленные по народным рецептам, используют исключительно на этапе выздоровления в качестве вспомогательной терапии или же, как средства профилактики:
- Масло туи. Применяется для снятия со слизистой воспалительного процесса или как иммуномодулятор и антисептик. Им можно греть нос с помощью ингаляций или закапывать как назальное средство.
- Луковый отвар для промывания. Луковицу измельчают блендером и выдавливают из нее через 2 слоя марли сок. Его смешивают с 1 ст. ложкой мёда и разводят в 100 мл тёплой кипячёной воды.
Важно! Если у ребёнка выявлен катаральный синусит, лечение любыми лекарственными препаратами, как медикаментозными, так и народными, длительность курса терапии, а также дозировка назначаются лечащим врачом каждому конкретному маленькому пациенту в индивидуальном порядке. При этом специалист обязательно учитывает наличие у ребёнка сопутствующих заболеваний и его общее состояние.
При отсутствии своевременного лечения или же допущения в терапевтическом курсе каких-либо погрешностей, прогрессирующее заболевание приведёт к развитию достаточно серьёзных последствий.
Чаще всего медики отмечают следующие осложнения катарального синусита:
- менингит;
- тромбоз сосудов глазной орбиты;
- гнойные формы патологического процесса;
- абсцесс головного мозга.
Обычно самые тяжёлые последствия развиваются у детей, достигших школьного возраста. Именно поэтому отоларингологи советуют всем родителям уделять самое пристальное внимание любым респираторным заболеваниям школьников и подростков.
Синусит, как и другие лор заболевания, легче предупредить, чем потом лечить. Тем более, что для этого требуется совсем немного. Профилактика катарального синусита направлена как на предупреждение прогрессирования болезни, так и на недопущение, на предупреждение возможных осложнений и рецидивов болезни.
Для того, чтобы достигнуть этой цели, достаточно всего лишь придерживаться нескольких простых правил:
- избегать сквозняков и переохлаждений;
- лечить все респираторные болезни, протекающие в сопровождении насморка;
- в обязательном порядке правильно питаться, закаляться и принимать иммуномодуляторы;
- регулярно посещать отоларинголога, делая это в профилактических целях.
Катаральная форма, несмотря на свою кажущуюся безопасность, является достаточно коварным заболеванием. Связано это с лёгкостью приобретения патологического состояния и большими трудностями в его полном лечении. Именно поэтому специалисты рекомендуют изучить тревожную симптоматику, сопровождающую его, и немедленно при её появлении обращаться за консультацией к врачу.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
источник