Полости в костях лица, связанные с носовой полостью, называются синусами или придаточными пазухами. Воспаление слизистой фронтальной полости вызывает головную боль, густые выделения из носа. Основные симптомы и лечение фронтита у детей имеют отличия, которые необходимо учитывать родителям. Нередко даже отоларингологи затрудняются в диагностировании синуситов у маленьких пациентов. Выясним, когда обращаться к педиатру, как помочь больному ребенку в домашних условиях.
При рождении присутствуют верхнечелюстные и решетчатые пазухи носа, позже развиваются фронтальные и клиновидные. Фронтит у младенцев бывает очень редко по причине неразвитости лобных синусов. Чаще диагностируется фронтит у детей старше 6–8 лет. Происходит воспаление одной или обеих пазух в лобной кости. Фронтит возникает при блокировании одной или обеих лобных пазух, затруднении дренажа. Слизь оказывается в «ловушке», развивается воспалительный процесс.
Полости в костях лицевого черепа у детей, как правило, плохо дренируются, легкодоступны для патогенов. Фронтит вызывают патогены, проникшие из носовой полости, носоглотки. Причиной усиления секреции в лобной пазухе могут быть вирусы, бактерии, аллергены.
Пневмококк и гемофильная инфекция вместе «отвечают» за развитие около 75% бактериальных фронтитов. Частый возбудитель отита и синуситов у детей — Моракселла катаралис. Другие возбудители: стрептококки, золотистый стафилококк, синегнойная палочка.
Реже фронтальный синусит развивается при колебаниях давления воздуха во время полета или после погружений в воду. Способствуют воспалению лобной и других пазух у детей слабость иммунитета, полипы, воспаления поддерживающих тканей зубов, искривление носовой перегородки. В отсутствие лечения острый синусит нередко переходит в хронический.
В тяжелых случаях воспаление распространяется из придаточной пазухи носа и поражает соседние структуры. Наиболее тяжелые осложнения фронтального синусита: поражение органа зрения, менингит.
Все придаточные полости носа в нормальном состоянии заполнены воздухом и хорошо вентилируются. При воспалении слизистой, выстилающей пазухи, развивается фронтит. Нередко клиническая картина лобного синусита такая же как при ОРВИ, аллергии, вазомоторном рините. Основания заподозрить, что у ребенка лобный синусит, появляются в тех случаях, когда насморк сочетается с болями в голове в течение более 10 дней.
Симптомы фронтита у детей:
- вязкая прозрачная слизь либо густые выделения из носа белого, желтого или зеленого цвет;
- ощущение давления, сильная, пульсирующая боль в области лба и глаз, особенно при наклонах вперед;
- субфебрильная лихорадка (температура тела 37–38°С);
- общее недомогание; головокружение, усталость;
- кашель, который усиливается в ночное время;
- отечность и боль вокруг глаз;
- неприятный запах из носа;
- ухудшение обоняния;
- боль в горле и в ухе;
- головная боль.
В острой форме клиника фронтита проявляется ярче. Накапливается слизь, усиливается боль в верхней части лица при сморкании, наклонах вперед. Симптомы хронической формы менее выражены, но присутствуют длительное время.
Диагностика фронтита включает несколько тестов. Постукивание по лбу пациента вызывает боль в этой области. При подозрении на бактериальную природу фронтита назначается мазок. В лаборатории с помощью ватного тампона берут образец слизи из носовой полости. Это нужно для определения возбудителя и правильного назначения антибиотика.
Если лечение не дает желаемого результата, то назначается эндоскопическое исследование носа. Процедура проводится с использованием тонкой гибкой трубки, источника света и микрокамеры. Специалист изучает состояние слизистых, анатомические проблемы, новообразования. Для более подробного изучения околоносовых пазух применяется компьютерная томография. В тех случаях, когда причиной является аллергия, проводятся аллерготесты.
Назальные спреи, нестероидные противовоспалительные препараты и народные средства можно применять в домашних условиях. Цель лечения заключается в уменьшении отека и улучшении дренажа синусов. Грудничкам в нос можно закапывать физраствор. Назальные капли и спреи с морской водой применяются для лечения детей с младенческого возраста.
Многие родители сомневаются, можно ли греть фронтит. При гнойном характере воспаления тепло на область переносицы противопоказано. В начальной стадии болезни применяется для прогревания мешочек с рисом. Сначала его ставят в микроволновку на 2–3 минуты, затем в теплом виде прикладывают к переносице. Заменой мешочку служит носок, вместо риса можно взять песок.
Помощь сосудосуживающих средств заключается в уменьшении отека и улучшения дренажа придаточных пазух. Используются назальные капли и спреи с ксилометазолином или нафазолином: Снуп, Тизин, Санорин, Нафтизин, Назол и другие. Изофра — спрей при фронтите, препятствующий развитию бактериальной инфекции. Противовирусное действие оказывают назальные капли Тимоген и Назоферон.
Физраствор, морская вода дезинфицируют слизистую носовых ходов, повышает ее сопротивляемость инфекции. Такой же эффект вызывает назальный душ. Обильное питье способствует разжижению слизи и ее лучшему выведению. Процедуры и местные средства, применяемые в домашних условиях, помогают при легком фронтите.
Назальные капли и спреи с морской водой или физраствором для детей:
В процедурном кабинете медицинского учреждения проводится промывание по методике, которую врачи и пациенты называют «кукушка». Антисептическая жидкость подается в носовую полость через одну ноздрю, и шприцем отсасывается из другой. Пациент во время промывания говорит «ку-ку», чтобы раствор не попал в гортань. Вместе с жидкостью отсасывается гнойное содержимое пазух носа.
Растительный препарат Синуфорте принимают внутрь. Сироп и капли содержат экстракты трав, полученные по инновационной технологии. Компоненты Синуфорте усиливают микроциркуляцию в слизистой, улучшают дренаж придаточных пазух носа. Лечение препаратом детей и взрослых отличается только дозировками.
Противовирусные средства, эффективные в первые дни заболевания:
Муколитические и отхаркивающие лекарства дают ребенку для разжижения и лучшего выведения слизи из синусов. Применяются препараты с амброксолом, карбоцистеином, ацетилцистеином: Флуимуцил, Флуидитек, АЦЦ детский, Ринофлуимуцил. Кроме того, активируются ферменты, разрушающие связи между молекулами слизи, улучшается перенос секрета в носовую полость. Муколитическое и антибактериальное действие оказывает препарат ГелоМиртол.
В зависимости от возбудителя используются антибиотики в форме суспензий:
- Амоксиклав, Клавамокс, Аугументин с амоксициллином и клавулановой кислотой;
- Сумамед, Хемомицин, Зиромин с азитромицином;
- Супракс, Панцеф с цефиксимом;
- Вильпрафен с джозамицином.
Антибиотик Сумамед при фронтите назначается в том случае, если ребенок уже получал ранее амоксициллин — препарат выбора. Для сохранения баланса кишечной флоры принимают БАДы с пробиотиками: Йогурт детский, Аципол, Линекс. Для снижения температуры и уменьшения боли ребенку можно дать сироп Нурофен или воспользоваться ректальными свечами с парацетамолом. Усиливают действие этой группы лекарств антигистаминные препараты: Фенистил, Зиртек, Цетиризин, Лоратадин.
Необходима комплексная терапия для быстрого устранения причины воспаления, боли, уменьшения секреции в лобной пазухе. Местные средства и лекарства для приема внутрь быстро помогают при неосложненном фронтите: разжижают экссудат, облегчают его выведение из околоносовых синусов. Сосудосуживающие капли снимают заложенность носа.
Лекарства следует применять в соответствии с рекомендациями врача, инструкцией к препарату. Также необходимо повышать сопротивляемость организма ребенка инфекции с помощью закаливания, витаминотерапии.
источник
Часто на прием к педиатру обращаются родители с жалобами на длительную заложенность носа, слизисто – гнойные выделениями из носа плотной, густой консистенции, сниженным обонянием, головными болями, слабостью и повышением температуры.
В этом случае у малышей часто диагностируется синусит.
Болезнь бывает бактериальной, вирусной, грибковой или аллергической, природы.
Синусит – это катаральное или гнойное воспаление придаточных пазух носа:
- гайморовой пазухи – гайморит;
- пазухи решетчатой кости – этмоидит;
- лобной околоносовой пазухи – фронтит.
Эти заболевания возникают при размножении патогенных микроорганизмов в околоносовых пазухах, в связи с попаданием бактерий в носовую полость через лимфу или кровь или при дыхании.
Болезнь в большинстве случаев возникает из-за отсутствия своевременной терапии или неправильного лечения:
- острых инфекционных и/или воспалительных процессов носоглотки;
- осложнений воспаления верхних дыхательных путей;
- простудных заболеваний.
Синусит у детей развивается на фоне:
- нарушений иммунной системы;
- врожденных патологий носоглотки или полости носа (врожденный стридор, искривление носовой перегородки);
- кистозных новообразований;
- аденоидных разрастаний.
Синусит достаточно распространенное заболевание – 25% малышей на планете однократно переносили этот недуг.
Но при этом нельзя забывать, что это крайне серьезная и опасная патология, особенно вызванная бактериями или сочетанием патогенной флоры (бактерии + грибки, бактерии + вирусы).
Размножение патогенных микроорганизмов в околоносовых пазухах вызывает воспаление и скопление вязкой гнойной слизи, закупоривает узкие соустья (проходы, соединяющие пазухи с полостью носа). При этом нарушаются процессы естественной вентиляции воздухоносных пазухах, и усугубляется воспаление.
Достаточно часто родители ошибочно считают, что синусит – это редкое явление у детей, а малышей раннего возраста он не может возникать.
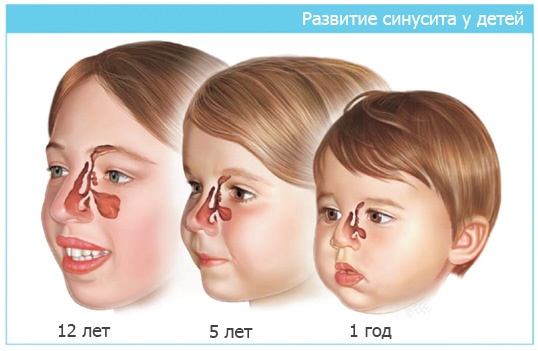
Конечно, как и другие органы, полость носа имеет свои анатомические и морфологические особенности и определенные пазухи к моменту рождения ребенка еще не полностью сформированы.
- решетчатые пазухи к моменту рождения крохи уже сформированы и этмоидит может развиться даже у новорожденных, особенно при длительных ринитах с гнойной вязкой слизью;
- гайморовы пазухи начинают активно развиваться с 3-4 лет, и полностью сформированы в семилетнем возрасте – у новорожденных и детей раннего возраста эти пазухи находятся в недоразвитом состоянии и гайморит у ребенка может возникать не ранее 3-4 летнего возраста;
- лобные пазухи развиваются к 5 годам – фронтит опасное и сложное заболевание, поэтому нужно крайне настороженно относиться к любым симптомам синуситов у малышей старше пятилетнего возраста;
- клиновидная пазуха сформирована с 10 лет, поэтому сфеноидит чаще развивается у старших школьников или подростков.
Еще одним ошибочным мнением считается редкий переход острого синусита в хронический – это не так, если патология не лечиться или терапия проводится неправильно (чаще при самолечении) – синусит может иметь рецидивирующее течение и переходить в хроническую форму (при длительности острого процесса более 3 месяцев).
Острое или хроническое воспаление околоносовых пазух носа характеризуется появлением у ребенка определенных проявлений.
- стойкой головной болью, отдающей в область зубов, глаз, переносицы, надбровных дуг с усилением болевого синдрома вечером;
- слизисто-гнойные или гнойные вязкие выделения из носа или ее постоянным стеканием по задней стенке носоглотки;
- стойкая заложенность носа и появлением характерного гнусавого оттенка голоса – ребенок разговаривает «в нос»;
- прогрессирующее снижение обоняния на стороне пораженной пазухи;
- ощущение сдавливания и/или тяжести в лице с болезненностью при надавливании на область околоносовой области, щеки, надбровные дуги;
- общая усиливающая слабость, недомогание и ухудшение симптомов вирусной инфекции через неделю после появления первых симптомов;
- неприятный запах из носа и рта;
- повышение чувствительности лица;
- отек век, щек, переносицы;
- навязчивый раздражающий кашель;
- повышение температуры до субфебрильных цифр (37 – 37,5) или лихорадка (при активном воспалительном процессе)
- Важно помнить, что при отсутствии лечения и течении болезни более 3 месяцев развивается хронический синусит.
Также воспалительный процесс локализован в крайне опасной области и при осложненном течении может спровоцировать внутричерепные или внутриглазные осложнения:
- тромбоз вен глаза или церебральных сосудов;
- воспалительный процесс в костных тканях – остеомиелит;
- гнойный менингит или менингоэнцефалит;
- абсцесс мозга или глаза;
- развитие отита, лабиринтита и неврита слухового нерва;
Возможно распространение инфекции по кровеносным и лимфатическим сосудам в отдаленные органы, вызывая инфекционно-аллергические воспалительные реакции:
- миокардит;
- нефрит;
- ревматизм сердца и нервной системы;
- остеомиелиты;
- гепатиты;
- неврит тройничного нерва.
Лечение воспаления околоносовых пазух проводиться только при уточнении диагноза. Он определяется только ЛОР – врачом на основании:
- анализа жалоб и анамнеза заболевания;
- клинического обследования больного;
- обязательного инструментального подтверждения патологического процесса в придаточных пазухах.
Для уточнения диагноза проводится:
- компьютерная томография;
- ультразвуковое исследование полости носа;
- рентгенографии околоносовых пазух черепа.
Правильная, адекватная и своевременная терапия синуситов считается профилактикой их осложненного течения и распространения инфекционного процесса в близлежащие органы и системы.
В основе традиционных методов лечения инфекционно-воспалительного процесса в гайморовых пазухах лежит индивидуальная комплексная медикаментозная терапия, которая включает:
- антибиотики;
- муколитики;
- противоотечные и противовоспалительные местные лекарственные средства;
- симптоматическое лечение (анальгетики, дезинтоксикационная терапия, антигистаминные препараты);
- противовирусные средства (при развитии синусита на фоне вирусной инфекции);
- общеукрепляющая терапия (растительные адаптогены, витамины, иммуномодуляторы);
- промывание носовой полости (ирригационно-элиминационная терапия с промыванием носовых ходов и синусов);
- применение сосудосуживающих средств;
- физиотерапевтические процедуры.
При отсутствии эффекта от консервативных методов (в крайнем случае) проводится пункция околоносовых пазух.
врач – педиатр Сазонова Ольга Ивановна
источник

Не все родители обращаются за врачебной помощью при первых признаках простуды. Малыша пытаются лечить народными средствами или с помощью лекарственных препаратов. После того, как основные симптомы вирусного заболевания исчезают, обычному насморку не уделяют должного внимания. Это является большой ошибкой родителей, ведь основной причиной синусита у детей является не вылеченный до конца ринит.
В зависимости от локализации воспалительного процесса в носовой полости, бывает несколько разновидностей синусита у детей.
- Фронтит. Воспалительный процесс затрагивает только лобную часть головы.
- Гайморит. В этом случае очаг воспаления локализуется в верхнечелюстной пазухе. При двухстороннем верхнечелюстном синусите симптомы заболевания проявляются симметрично.
- Сфеноидит. Болезнь затрагивает клиновидные отделы околоносового пространства.
- Этмоидит. При воспалении решетчатых пазух носа у малыша диагностируется этмоидальный синусит.
Возрастные особенности ребенка:
- Малыши в районе четырех годиков чаще болеют этмоидитом. Это объясняется тем, что гайморовы пазухи в 4 года еще плохо развиты и напоминают узкую щель. Этмоидит проявляет себя припухлостью носовой перегородки, отечностью глазницы и верхнего века.
- Дети пяти лет более подвержены гаймориту. Нижняя стенка гайморовых отверстий находится близко к верхней челюсти, и в момент смены молочных зубов на коренные часто возникает воспалительный процесс. Также в 5 лет верхнечелюстные пазухи считаются практически сформированными, и не вылеченный до конца насморк может перейти в гайморит.
- Дети старших классов могут переболеть любым из видов синусита.
В зависимости от того, что стало причиной синусита у ребенка, заболевание бывает следующих видов.
-
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
- Травматический. При деформации носовой перегородки после сильного ушиба или перелома, слизистая воспаляется и появляется отек.
- Вирусный. В организм ребенка проникают вирусы, которые вызывают воспаление пазух носа.
- Грибковый. Возбудителями грибкового синусита у детей выступают грибковые инфекции.
- Аллергический. К диагностике и лечению аллергического синусита требуется особый подход. У малыша возникает заложенность носа и обильные выделения слизи в ответ на контакт с раздражителем. В виде аллергена может быть что угодно: пыльца цветов и деревьев, шерсть домашних питомцев, шоколад и многое другое.
- Смешанный синусит может возникнуть при попадании в носовую полость патогенных микроорганизмов различного характера (например, вирусов и бактерий).
В зависимости от длительности протекания фронтита у детей, заболевание может носить острую или хроническую форму.
- Острый синусит обычно возникает при ОРВИ и гриппе и обладает ярко выраженными симптомами: головной болью, обильными выделениями из носа, повышенной температурой тела. Длительность острого синусита не превышает полутора месяцев.
- Хронический синусит у детей является осложненной формой острого типа заболевания. Продолжительность болезни превышает два месяца, причем симптомы могут на время исчезать, а затем появляться снова.
Синусит у детей далеко не безопасное заболевание. Из-за отека слизистой в околоносовых пазухах собирается муконазальный секрет, который является идеальной средой для размножения патогенных микроорганизмов. Верхнечелюстные пазухи находятся в непосредственной близости от оболочки головного мозга, и если воспалительный процесс начнет распространяться дальше, возможны серьезные осложнения. Также фронтит у детей может спровоцировать появление отита.

- Анатомические особенности строения носовой перегородки. Искривленная перегородка не дает слизи вытекать наружу, происходит застой секрета, в котором размножаются патогенные микроорганизмы.
- Частые инфекционные заболевания из-за низкого иммунитета.
- Постоянные переохлаждения.
- Аденоиды.
Развивающийся синусит у ребенка можно определить самостоятельно, но поставить точный диагноз и назначить соответствующее лечение способен только врач.
Симптомы заболевания у детей:
- Не проходящий более двух недель насморк.
- Заложенность носа, причем при двухстороннем фронтине заложенность носа отмечается с обеих сторон.
- Из носовых проходов обильно вытекает слизь, при хроническом синусите с примесями гноя.
- Головная боль в лобной части головы, усиливающаяся при наклоне туловища вниз.
- Припухлость в районе носовой перегородки и глазниц.
- Отсутствие обоняния.
- Болевые ощущения в области верхней челюсти.
- Быстрая утомляемость, перепады температуры тела, отсутствие аппетита.
Чтобы знать, как вылечить затяжной синусит у ребенка и избежать возможных осложнений, необходимо поставить точный диагноз. Осмотр малыша и опрос мамы помогут собрать анамнез болезни, в некоторых случаях необходима рентгенография. Однако Комаровский считает, что рентгеновский снимок не помогает поставить диагноз синусит у ребенка из-за схожих признаков с обычным насморком. Только после полной диагностики малышу назначается лечение.
В зависимости от тяжести протекания болезни, ребенку назначается терапевтический курс, состоящий из нескольких этапов. Обычно лечение синусита у детей проводится в домашних условиях, госпитализация требуется в исключительных случаях.
- Нормализация дыхания у ребенка.
- Устранение возбудителей болезни (вирусов или бактерий).
- Снятие отека и воспаления.
- Недопущение возникновения осложнений.
-
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
- Прием антибиотиков. В идеале антибактериальные препараты назначаются только после лабораторного исследования муконазального секрета. Если в нем обнаружены вредоносные бактерии, то с учетом этих данных малышу назначается необходимое лекарственное средство. Наиболее часто детям прописывается курс препаратов широкого спектра действия: Сумамед, Амоксиклав, Аугментин и другие. Для местного воздействия назначаются капли с содержанием антибиотиков: Полидекса, Биопарокс, Изофра.
- Сосудосуживающие капли и аэрозоли. Кратковременно снять отек в носовой полости и облегчить дыхание у ребенка помогут препараты на основе ксилометазолина. Однако родителям стоит помнить, что сосудосуживающие препараты нельзя применять более недели.
- Антигистаминные препараты. Если гайморит у ребенка вызван аллергической реакцией организма на раздражитель, маленькому пациенту назначаются противоаллергические средства. Они помогут устранить основные симптомы болезни и ускорить процесс выздоровления. Аллергический синусит лечится без антибиотиков.
- Хирургическое вмешательство. Если медикаментозное лечение не дало положительного результата и малыша продолжают беспокоить симптомы синусита, принимается решение о проколе пазух носа. После пункции из околоносовых пазух откачивается слизь с примесями гноя и в полость заливается антибактериальный препарат.
Самостоятельно назначать лечение при синусите у ребенка не рекомендуется, это должен делать только опытный специалист.

- Ингаляции. Паровые ингаляции запрещается делать при повышенной температуре тела. Если противопоказаний нет, то малышу нужно дать подышать над тазом с горячей водой с добавлением отвара ромашки, эвкалипта и других лекарственных трав. Хорошо себя зарекомендовал старый проверенный способ – дышать над кастрюлей с только что сваренным картофелем.
- Лечебные аппликации. Алоэ смешать с медом в равных пропорциях. Полученную смесь нанести на ватный диск и приложить к переносице. При двустороннем синусите аппликации прикладываются с обеих сторон.
- Свекольный сок. Детям старшего возраста можно закапывать неразбавленный сок свеклы, малышам его разбавляют с кипяченой водой.
- Свежевыжатый сок каланхоэ. Для усиленного чихания и очищению пазух носа от слизи используется сок каланхоэ.

- Полноценное и сбалансированное питание малыша.
- Ежедневные прогулки на свежем воздухе.
- Ребенка важно одевать по погодным условиям: перегревание малыша не менее опасно, чем его переохлаждение.
- Влажная уборка и частое проветривание помещения, где находится ребенок, обеспечит комфортные условия для проживания.
- Предотвратить контакт ребенка с возможными раздражителями.
- Следить за гигиеной носовой полости. Промывать нос после посещения общественных мест.
- Полностью вылечивать насморк.
При соблюдении несложных правил, вашего малыша обойдет стороной неприятное заболевание в виде воспаления околоносовых пазух.
источник
Острый синусит у детей опасен быстрым развитием хронического заболевания. По статистике, с такой проблемой сталкиваются 20% детей разного возраста. Численность заболевших растет в осенне-зимний период, при авитаминозе. Своевременное лечение повышает шансы больного на быстрое выздоровление.
Воспаление слизистой оболочки 1 либо нескольких пазух носа называется синуситом. Болезнь спровоцирована вирусами и бактериями, часто обостряется на фоне ослабленного иммунитета. Синусит является осложнением гриппа, ОРВИ, простуды, появляется при искривлении носовой перегородки либо полипах в носовых ходах.
По статистике, этот диагноз развивается у 18 из 1000 подростков в возрасте 12–17 лет, у 22 из 1000 человек в возрасте до 7 лет. У малышей не до конца сформирован иммунитет, а синусы носа имеют свои конструктивные особенности.
Патогенез синусита у взрослых и детей отличается. Это связано с особенностями строения придаточных пазух. У пациентов до 4 лет соустья сужены, гайморовы пазухи приближены к мозговым оболочкам. Болезнь протекает в осложненной форме, специфическая симптоматика обусловлена несформированными синусами.
Родители долго не начинают лечение, путая синусит с признаками классической простуды. Воспаление переходит на органы зрения и головной мозг. Это чревато инвалидностью, летальным исходом. Несвоевременная терапия является одной из причин возникновения таких осложнений со здоровьем:
- хронического синусита;
- тромбоза синусов;
- среднего отита;
- тромбофлебита, тромбоза синусов;
- флегмоны глазницы;
- неврита лицевого, зрительного нерва;
- бронхиальной астмы;
- энцефалита;
- менингита;
- сепсиса мозга;
- воспаления костей черепа.
В зависимости от продолжительности воспаления различаются 2 формы болезни:
- Острая. Выраженные признаки сохраняются до 3 месяцев.
- Хроническая. Вялотекущая симптоматика поддерживается длительное время, сопровождается рецидивами.
Виды синусита в зависимости от локализации очага патологии:
- гайморит – поражение 1 или обеих верхнечелюстных пазух;
- фронтит – одностороннее или двустороннее воспаление лобного синуса;
- этмоидит – поражение решетчатого лабиринта, синусов кости;
- сфеноидит – воспаление околоносовой полости клиновидной кости черепа;
- пансинусит – поражение всех придаточных пазух.
Классификация риносинусита в зависимости от этиологии патологического процесса:
- грибковый;
- вирусный;
- аллергический;
- травматический;
- смешанный;
- бактериальный.
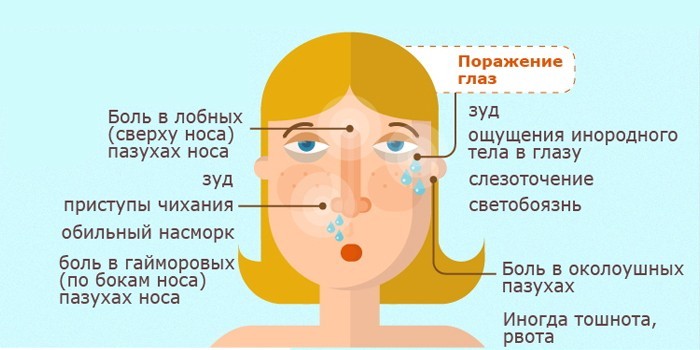
Симптоматика зависит от возраста больного, стадии и формы заболевания. У пациентов до 3 лет специфические признаки выражены слабо или отсутствуют. Болезнь часто протекает одновременно со средним отитом. У подростков при сформированных пазухах развивается двустороннее воспаление с ярко выраженными симптомами. Характерные признаки синусита у детей:
- насморк больше 2 недель;
- гнусавый голос;
- гнойные выделения из носовых ходов;
- першение, сухость в горле;
- приступы удушливого кашля;
- мигрени;
- боли околоносового пространства;
- лихорадка;
- нарушение носового дыхания;
- давление в ушах;
- снижение обоняния;
- слезоточивость;
- неприятный запах изо рта;
- нарушение сна, быстрая утомляемость.
Воспалительный процесс прогрессирует стихийно. У маленького пациента повышается температура тела до 38° и выше. Острый синусит у детей сопровождается такими симптомами:
- болью в области лба, переносицы, щек;
- заложенностью носа;
- нарушением дыхание;
- давлением в ушах;
- изменением голоса;
- отсутствием аппетита;
- снижением обоняния.
При такой форме воспалительного процесса лихорадочные состояния не проявляются. Температура длительное время держится в пределах 37–37,5°. Другие признаки синусита у детей:
- вялость, пассивность;
- заложенность носа;
- головная боль, мигрень;
- зеленые выделения из носа;
- затрудненное дыхание;
- нарушение сна, бессонница;
- слезотечение.
Чтобы быстро убрать скопление серозной жидкости и слизи в синусах, нужно определить и устранить причины патологии. Болезнь вызвана активностью микробной флоры (стафилококками, стрептококками, синегнойной палочкой, вирусами, грибками), нарушением оттока жидкости из носовых пазух. Возможные провоцирующие факторы:
- искривление носовой перегородки;
- воздействие аллергена, токсических веществ;
- конструктивные аномалии носовых полостей;
- рецидив хронического тонзиллита;
- новообразования в назальной полости (полипы, опухоли);
- переохлаждение;
- кариес зубов;
- инородный предмет в носу;
- слабый иммунитет.
Обследование комплексное, помимо изучения жалоб пациента, проводятся инструментальные, лабораторные исследования. Пациентам любого возраста назначаются риноскопия и рентгенография. В 1 случае назальная полость подсвечивается для выявления отека, экссудата.
Другие информативные методы диагностики:
- УЗИ придаточных пазух – для определения очага воспаления;
- КТ, МРТ – для изучения распространения патологического процесса, выявления осложнений;
- бакпосев слизи – для определения возбудителя, подбора эффективных антибиотиков;
- общий анализ крови – для уточнения характера развития воспалительного процесса;
- эндоскопическое обследование – для определения состава экссудата (назначается подросткам);
- пункция пазух – для исключения онкологии, изучения состава гнойных масс при рецидивирующем риносинусите, гайморите, назначения эффективного лечения.
Можно начинать комплексную терапию после определения и устранения провоцирующего фактора. Например, нужно вылечить кариес или удалить инородное тело из носовых ходов. Против бактериальной флоры назначаются антибиотики, при активности грибков – противогрибковые средства. Схема лечения синусита у ребенка включает:
- антибактериальную терапию;
- прием сосудосуживающих средств;
- употребление антигистаминных препаратов;
- физиотерапевтическое лечение;
- терапию народными средствами;
- хирургическое вмешательство.
Комплексное лечение проводится в домашних условиях под контролем отоларинголога. Гнойный синусит у ребенка подразумевает прием антибиотиков.
Пациентам от 1 года подходят Аугментин, Амоксиклав, Ампициллин. Детям от 2 лет назначается антибиотик в форме спрея Изофра. Такие медикаменты уничтожают патогенную флору, купируют воспалительный процесс, ускоряют выздоровление. Курс лечения составляет 5–7 дней.
Больным старше 3 лет рекомендуются Називин, Виброцил. Курс лечения – не более 7 дней. Аэрозоли и спреи равномерно распределяют лекарство на слизистой оболочке, хорошо переносятся организмом, но вызывают привыкание.
Дополнительно назначаются антигистаминные средства, которые купируют воспалительный процесс, убирают симптомы риносинусита. В детском возрасте разрешено принимать таблетки Тавегил, Фенистил, Кларитин. Если нет улучшений, в схеме лечения участвуют кортикостероиды – Назонекс, Фликсоназе. Курс терапии составляет 7–14 дней, медикамент подбирается индивидуально.
Новорожденным и пациентам постарше назначаются солевые составы Аквамарис, физраствор, Маример. Процедуру можно проводить в домашних условиях 4 раза/сутки. При осложненном гайморите пазухи от гноя очищаются в стационаре методом «кукушка».
Эффективны сиропы Панадол и Нурофен для приема внутрь. Дозировка зависит от возраста пациента. Принимать лекарство нужно каждые 6–8 часов. Лечение продолжается, пока температура не нормализуется.
Альтернативой синтетическим медикаментам являются гомеопатические средства с растительными компонентами. Они вызывают меньше побочных эффектов, на очаг патологии действуют эффективно. Пациентам от 3 лет назначаются Циннабсин, Синупрет. Дополнительно используются средства для наружного применения (мази Доктор МОМ, Доктор Тайсс) с согревающим эффектом. Кашель при синусите у ребенка лучше лечить растительными средствами (сироп плюща Гербион).
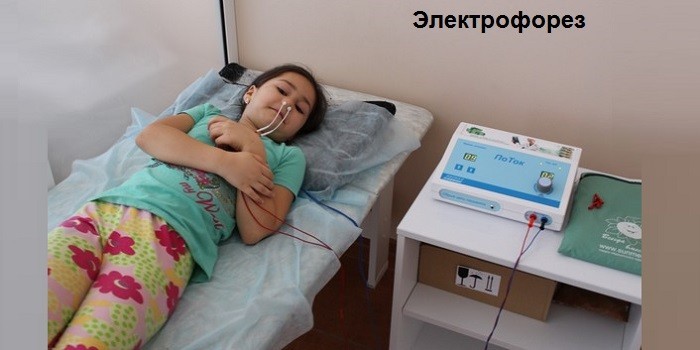
Вспомогательным способом лечения гайморита является физиотерапия, которая проводится в стационаре или домашних условиях. Список эффективных процедур:
- Ультразвук, УВЧ, лазеротерапия. Путем воздействия теплом снимается воспаление, купируется рецидив, ускоряется регенерация тканей.
- Дыхательная гимнастика по методу Стрельниковой, массаж, акупунктура. Улучшается локальный кровоток, ослабевают симптомы воспаления, облегчается носовое дыхание. Курс лечения состоит из 10–15 процедур.
- Электрофорез. Он особенно эффективен при гайморите, запущенном риносинусите, поскольку под воздействием электродов повышается эффективность медикаментов.
Домашнее лечение риносинусита у детей включает прием антибиотиков, сосудосуживающих средств и солевых растворов для промывания носа. Грудным и новорожденным малышам требуется отсасывание слизи специальным устройством (аспиратором), пациенты постарше должны высмаркиваться самостоятельно.
При гайморите, гнойном синусите хорошо помогают отвар картофеля, йодо-щелочной состав, кипяток с добавлением эфирных масел чайного дерева, эвкалипта, можжевельника. Чтобы снять воспаление и убрать симптомы болезни, назначаются прогревания с солью, яйцом, синей лампой.
Процедура нужна для разжижения и выведения из носовых пазух гноя с микробной флорой, облегчения дыхания. При нарушении техники лекарство проникает во внутреннее ухо, что приводит к отиту. Последовательность действий для пациентов до 2 лет:
- Уложите больного на спину и ватными жгутиками очистите носовые ходы.
- Закапайте нос раствором морской воды.
- Подождите, пока корочки размягчатся.
- Вытяните содержимое носовых ходов специальной грушей.
Техника промываний для детей старше 3 лет:
- Поверните голову больного на бок.
- Зажмите 1 ноздрю, во вторую введите лекарство.
- То же самое выполните для другой ноздри.
- Помогите ребенку высморкаться с приоткрытым ртом.
Чтобы исключить симптомы гайморита, регулярно выполняйте в домашних условиях такие профилактические мероприятия:
- исключите переохлаждение;
- следите за соблюдением режима дня ребенка, обеспечьте ему полноценное питание;
- закаливайте малыша с раннего возраста;
- ведите активный образ жизни;
- своевременно лечите затяжной насморк.
источник
Такие распространенные заболевания как, например, грипп и ОРВИ у детей, могут привести к весьма серьезным последствиям. Например, к возникновению синусита и фронтита – который является его разновидностью.
Наиболее часто фронтит встречается у детей в возрасте старше 5 лет (у детей более младшего возраста фронтит диагностируется крайне редко, так как в этот период лобные пазухи носа сформированы еще не полностью, и воспалительный процесс на данных участках считается редкостью).
Фронтит у детей имеет весьма тяжелое течение, заболевание доставляет крохе массу неприятных ощущений и дискомфорта, значительно ухудшая его общее состояние. Именно поэтому родителями необходима наиболее полная информация о симптомах и лечении фронтита у детей.
Как вылечить гайморит у ребенка? Узнайте об этом из нашей статьи.
Фронтит представляет собой разновидность синусита, это заболевание воспалительного характера, поражающее лобные носовые пазухи. Лобные пазухи располагаются в надбровной области головы.
Заболевание развивается на фоне невылеченных вирусных патологий, когда болезнетворные микроорганизмы активно размножаются, вызывая все более обширный воспалительный процесс, который со временем распространяется и на область лобных пазух.
В результате негативной жизнедеятельности вируса на данном участке возникает нагноение, гнойное содержимое накапливается в пазухе, приводя к ее воспалению. В результате этого развиваются характерные симптомы недуга.

- Частые вирусные заболевания, такие как ОРВИ, грипп и многие другие.
- Бактериальные инфекции (патогенные микроорганизмы, попадая в организм ребенка, также могут спровоцировать развитие воспалительного процесса в тех или иных участках).
- Стойкое снижение иммунитета, вызванное частыми простудными болезнями, патологиями аутоиммунного характера, либо приемом лекарств, подавляющих активность иммунной системы.
- Аллергические реакции, проявляющиеся в виде заложенности и течения из носа.
- Общее или местное воздействие низких температур (переохлаждение).
- Инфекционные заболевания, имеющие хроническую форму течения.
- Особенности строения носовой полости и пазух носа, способствующие появлению постоянной заложенности и затруднению оттока слизи (данный фактор может спровоцировать появление фронтита и у детей младшего возраста, хотя данное заболевание встречается у детей до 5 лет довольно редко).
к содержанию ↑
Фронтит может иметь острое или хроническое течение. Острая форма недуга имеет стремительное развитие, яркую клиническую картину. Возникает в качестве осложнения после перенесенных вирусных или бактериальных инфекций, если ребенок не получил своевременного и правильного лечения.
Хроническая форма фронтита является последствием отсутствия терапии острой формы данного недуга.
Симптомы патологии имеют более скрытый характер, заболевание проявляется время от времени, то есть периоды обострений сменяются периодами ремиссии.
Тем не менее, даже если характерные симптомы недуга отсутствуют, инфекция, находясь в организме ребенка, все же наносит ему существенный вред, следовательно, крохе необходимо лечение, которое, в случае хронического течения, будет более продолжительным и сложным.
Фронтит – заболевание, которое имеет ряд характерных признаков, таких как:
Начальные признаки
Симптомы разгара заболевания
- Общее ухудшение самочувствия, вялость, потеря аппетита.
- Повышение температуры тела (гипертермия может быть как умеренной, так и достигать опасных отметок).
- Затруднение носового дыхания, заложенность носа.
- Появление жидких выделений из носовой полости (выделения бывают прозрачными, либо имеют зеленоватый оттенок).
- Нарушение режимов сна и бодрствования.
- Головная боль, которая усиливается, если ребенок наклоняется вперед.
- Болезненные ощущения, возникающие при надавливании на область надбровных дуг.
- Выделения из носовой полости приобретают гнойный характер и неприятный запах.
- Изменение голоса (гнусавость).
- Сухость слизистых оболочек.
- Бледность лица и отечность его тканей.
- Носовое дыхание затруднено в значительной степени, либо отсутствует вовсе.
- Сухой приступообразный кашель, возникающий в утреннее время.
- Заложенность в и болезненные ощущения в ушах, появление посторонних шумов.
- Повышенное слезотечение, покраснение глазных белков.
к содержанию ↑
Несмотря на то, что сам по себе фронтит не несет угрозы для жизни ребенка, патология может вызвать развитие серьезных осложнений, если ребенку не будет вовремя оказана медицинская помощь.
В свою очередь, данные осложнения уже представляют реальную угрозу для здоровья и жизни крохи.
Прежде всего, при отсутствии лечения, фронтит быстро переходит в хроническую форму.
Это случается в том случае, если воспалительный процесс имеет длительный характер (около 1-2 мес.). Кроме того, очаг воспаления будет постоянно расти, охватывая все новые участки детского организма.
Нередко воспалительный процесс распространяется на верхние дыхательные пути, костную ткань, область головного мозга, что влечет за собой развитие таких опасных заболеваний как ангина, пневмония, бронхит, остеопериостит, менингит.
Некоторые последствия недуга могут возникать у ребенка и после прохождения им курса лечения. Так, на протяжении некоторого времени у малыша сохраняется заложенность носа и гипертермия. Если лечение было правильным, с течением времени данные проявления исчезают.
Для постановки диагноза врачу необходимо провести осмотр и опрос ребенка (либо его родителей), в частности, важен осмотр носовой полости и оценка состояния ее слизистых оболочек.
Кроме того, для получения более полной картины недуга, необходимы инструментальные исследования, такие как рентген, УЗИ и КТ лобных пазух носа.
Как лечить малыша? Лечение заболевания должно осуществляться в различных направлениях:
- борьба с инфекцией, которая стала причиной развития недуга;
- восстановление нормального носового дыхания (очищение пазух носа от гнойного содержимого);
- устранение других симптомов патологии.
Для этих целей ребенку назначают прием препаратов различных групп:
- Противовирусные, либо антибактериальные препараты (выбор зависит от первопричины возникновения заболевания).
- Сосудосуживающие капли и спреи, способствующие естественному оттоку гноя из пораженных пазух, восстановлению носового дыхания.
- Препараты для разжижения мокроты (муколитики), способствующие устранению сухого кашля, мучающего ребенка по утрам.
- Противовоспалительные средства в виде капель, спреев.
- Антисептические растворы для промывания носа, способствующие уничтожению патогенной микрофлоры.
- Жаропонижающие средства, назначаемые при сильной гипертермии.
к содержанию ↑
Если заболевание было вызвано бактериальной инфекцией, без приема антибиотиков не обойтись.
Во всех других случаях антибактериальные препараты не дают какого-либо терапевтического эффекта, более того, могут привести к развитию других проблем в детском организме, например, к дисбактериозу.
В качестве дополнительных способов лечения, способствующих ускорению выздоровления.
Можно использовать и народные рецепты, такие как:
- Клюква, протертая с сахаром. Данное средство содержит в себе большое количество различных витаминов, в частности, витамина С, который способствует укреплению иммунитета и борьбе с вирусами и инфекциями.
- Травяные чаи на основе ромашки, шалфея обладают выраженным противовоспалительным и успокаивающим действием.
- Малина (свежая, протертая с сахаром, либо в виде варенья). Малину давать ребенку нужно с осторожностью, так как ягода считается довольно аллергенным продуктом.
Если у малыша наблюдаются признаки аллергической реакции, от употребления продукта необходимо отказаться.
Для более успешного лечения необходимо создать ребенку максимально комфортные условия. В частности, воздух в детской комнате должен быть хорошо увлажнен.
Для этого можно использовать специальные увлажнители, либо просто расставить емкости с водой в разных участках помещения. Важно часто проветривать комнату, не допуская при этом значительного охлаждения воздуха или сквозняков.
Действенным методом лечения является промывание носа.
Для детей самого младшего возраста используют обычную теплую кипяченую воду.
Детям постарше рекомендуют солевой раствор. Также часто применяют ингаляции с добавлением травяных отваров.
Основной способ лечения фронтита у ребенка — медикаментозный. Однако, при тяжелом течении недуга малышу может потребоваться хирургическая операция.
Оперативное вмешательство необходимо и в тех случаях, когда после курса консервативного лечения у ребенка не наблюдается положительной динамики.
В ходе операции (трепанопункции) осуществляется прокол пораженной лобной пазухи и искусственное дренирование, то есть очищение ее полости от гнойного содержимого. После очищения пазуха обрабатывается антисептическим раствором, для предотвращения повторного инфицирования.
Для предотвращения развития фронтита необходимо:
- укреплять иммунитет ребенка, следить за образом жизни и правильным питанием крохи;
- регулярно давать малышу иммуномодулирующие средства на растительной основе (особенно это необходимо в периоды повышенной опасности простудных и вирусных заболеваний);
- вовремя лечить инфекционные заболевания.
Фронтит – опасная патология, которая доставляет ребенку массу страданий.
Недуг развивается постепенно, и на начальном этапе напоминает обычную простуду.
Тем не менее, нельзя оставлять без внимания состояние ребенка, ведь чем раньше начать лечение, тем более быстрым будет выздоровление, а риск развития опасных осложнений существенно более низким.
О том, что такое фронтит, вы можете узнать из этого видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
источник
Пожалуй, самый распространённый недуг, встречающийся у детей, — это насморк. Он настолько часто случается при простудах и переохлаждениях, что родители не бьют тревогу и не обращаются за помощью к врачу, пытаясь обойтись своими силами: в ход идут капли, народные средства и прогревания. Бывает, лечишь, лечишь малыша, а улучшения нет. Уважаемые родители! Будьте внимательны: слизистые выделения из носа могут быть началом серьёзного заболевания, называемого синуситом!
Детский организм гораздо слабее, нежели организм взрослого человека, поэтому дети более подвержены инфекциям. На фоне слабого иммунитета инфекция легко может проникнуть в околоносовые пазухи и прочно там закрепиться, запустив воспалительный процесс.
По статистике 20% детского населения хотя бы раз переносят это заболевание. В холодное время года случаи заболевания резко увеличиваются.
Синусит — это воспаление одной или нескольких придаточных пазух носа. В медицине можно встретить их второе название — синусы. Отсюда и название диагноза. Пазухи имеют вид полостей, заполненных воздухом. Они сообщаются с носовой полостью. В норме между носом и пазухой происходит воздухообмен. Секрет, продуцируемый пазухами, у здорового человека, не задерживается в них и выходит в носовую полость по специальным каналам — соустьям. При воспалении дело обстоит совсем по другому.
Как же возникает болезнь? В пазухи попадают патогенные микроорганизмы. На фоне неокрепшего иммунитета организм ребёнка не может самостоятельно справиться с инфекцией. Развивается ответная реакция на инфекционный возбудитель болезни, слизистая оболочка пазух и соустий отекает, что мешает слизистым массам выйти из пазух наружу, в полость носа. С течением времени слизь заполняет пазухи, слизь загустевает, превращаясь в гной, который, попадая в кровь, вызывает интоксикацию организма.
Исходя из того, какая из околоносовых пазух воспалена, выделяют следующие типы болезней:
- гайморит (поражаются гайморовы пазухи);
- этмоидит (поражаются пазухи решетчатой кости);
- фронтит (происходит поражение лобных пазухах);
- сфеноидит (происходит поражение клиновидных пазух).
У малышей до трёх лет пазухи сформированы ещё не полностью. Основной причиной развития болезни в этом возрасте выступают аденоидные вегетации и вирусные инфекции, поэтому симптомы заболевания, как правило, слабо выражены. В старшем возрасте, когда пазухи развиты полностью, столкнуться можно с любой формой заболевания. Причём чаще воспалительный процесс затрагивает сразу несколько видов пазух (полисинусит) или сразу все (пансинусит). Моносинусит, при котором воспаляется какая-то одна пазуха, встречается редко.
Если воспалительный процесс поражает пазухи на одной стороне это называется — гемисинусит.
По характеру течения болезни выделяют острые, подострые и хронические синуситы.
Сами воспаления могут иметь катаральный, гнойный и смешанный характер.
Предпосылками практически всех видов заболевания являются вирусы. Грипп, корь, краснуха, ОРВИ — все эти заболевания легко могут вызвать воспаления носовых синусов. Второй возбудитель болезни — бактерии. Бактерии населяют ротовую полость и носоглотку постоянно. В норме их количество невелико, и они не причиняют вреда организму. Но вирусные инфекции или холод могут стать катализатором активизации микроорганизмов, что может привести к нарушению нормальной работы пазух.
Синусит в хронической форме у ребёнка может развиться на фоне грибковой инфекции. Чаще этому подвержены дети с диабетом или лейкозом. В последнее время участились случаи заболеваний, вызванные аллергическими реакциями. Аллергия и астма достаточно легко могут спровоцировать воспаление пазух носа.
Среди причин можно выделить анатомические особенности малыша: аденоиды, искривлённая перегородка носа, крупные полипозные образования, — всё это блокирует выходы слизистых масс, вызывая их застой с последующим воспалением.
Проявления болезни зависят от характера воспалительного процесса. Симптомы заболевания у маленьких пациентов проявляются менее выражено, нежели у взрослых. Да и не каждый малыш может точно объяснить, где и как у него болит, что существенно затрудняет диагностику.
При различных типах заболевания больной может жаловаться на:
- длительную заложенность носа;
- продолжительное выделение слизистого или гнойного секрета из носа;
- неприятные, временами болезненные ощущения в области лица и головы особенно при её наклоне.
Может повыситься температура тела.
Возможно появление неприятного запаха изо рта и глотки.
Малыш становится вялым, теряет аппетит, привычные игры и занятия не приносят ему радости. Его начинает беспокоить сухой кашель, от которого не спасают привычные лекарства: это постоянно стекающая по задней стенке глотки слизь раздражает её, вызывая приступы кашля.
При острой форме болезни симптомы более интенсивны и выражены сильнее, чем при хроническом синусите.
Вылечивать синусит у ребенка необходимо сразу при появлении первых признаков болезни. Ведь при запоздалом лечении заболевания могут возникнуть серьёзные осложнения, порой даже более опасные, чем само воспаление околоносовых пазух. Синусит с осложнениями протекает и лечится гораздо сложнее.
Если не принимать эффективных мер для лечения синуситов, произойдёт хронизация воспалительного процесса. А вылечить хроническую болезнь у ребенка будет крайне сложно: лечение хронического синусита следует доверять только высококвалифицированному ЛОР-специалисту.
Болезнь может привести к внутричерепным риногенным и орбитальным патологиям: тромбоз вен, воспалительный процесс в костных тканях, флегмона орбиты, конъюнктивит, менингит, абсцесс мозга, менингоэнцефалит и это лишь неполный список негативных последствий. Осложнение гайморита, к примеру, способно привести к полной потере обоняния и даже потере зрения.
При лечении синусита у детей нужно помнить главное правило: нельзя предпринимать какие бы то ни было меры без консультации с оториноларингологом! Лечение должно проходить комплексно и включать в себя:
- сосудосуживающие средства для снятия отёчности слизистых оболочек;
- антисептические средства, оказывающие хороший противовоспалительный эффект;
- антибиотики детям назначают, если воспаление имеет бактериальную природу; важно пропить назначенный курс полностью, ведь с не до конца вылеченным ребёнком повышаются риски повторных заболеваний и осложнений;
- жаропонижающие средства при наличии высокой температуры;
- препараты от аллергии, в случае если источник воспаления — аллергические реакции.
В терапии этого заболевания давно зарекомендовали себя промывания пазух методом «кукушка» (эффективно про гайморите). Эта мера способствует быстрому очищению пазух от гнойных масс. Положительный эффект заметен уже после первой процедуры.
Вылечить хроническое заболевание гораздо сложнее. Эффективному лечению хронического воспаления предшествует устранение причины, вызвавшей заболевание: например, удаление полипов и аденоидов.
Детям с хронической формой болезни при отсутствии должного эффекта от терапии могут назначить пункцию верхнечелюстных пазух (при гайморите) или оперативное (хирургическое) вмешательство — микрогайморотомию.
Вылечить синусит у ребенка в Москве предлагают многие медицинские учреждения. Но найти для малыша хорошего врача не так-то просто. Поход с ребёнком к врачу — настоящий стресс как для самого малыша, так и для его родителей. В нашей клинике мы предлагаем качественное и эффективное лечение синусита у детей всех возрастов. Современное оборудование, собственные методики лечения и высококвалифицированные специалисты — вот залог быстрого выздоровления. Сам приём проходит непринуждённо в игровой форме — малыш быстро забывает, куда и зачем он пришёл. После процедур он может поиграть в специально оборудованной детской зоне, пока мама с врачом обсуждают схему лечения. Цены в клинике не менялись более трёх лет и остаются одними из лучших в Москве.
Пожалуйста, не откладывайте свой визит и приходите. Будем рады вам помочь!
источник
 Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.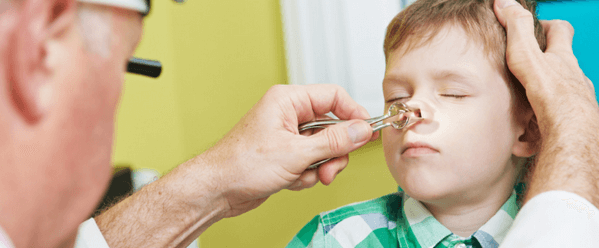
 Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.