
Не все родители обращаются за врачебной помощью при первых признаках простуды. Малыша пытаются лечить народными средствами или с помощью лекарственных препаратов. После того, как основные симптомы вирусного заболевания исчезают, обычному насморку не уделяют должного внимания. Это является большой ошибкой родителей, ведь основной причиной синусита у детей является не вылеченный до конца ринит.
В зависимости от локализации воспалительного процесса в носовой полости, бывает несколько разновидностей синусита у детей.
- Фронтит. Воспалительный процесс затрагивает только лобную часть головы.
- Гайморит. В этом случае очаг воспаления локализуется в верхнечелюстной пазухе. При двухстороннем верхнечелюстном синусите симптомы заболевания проявляются симметрично.
- Сфеноидит. Болезнь затрагивает клиновидные отделы околоносового пространства.
- Этмоидит. При воспалении решетчатых пазух носа у малыша диагностируется этмоидальный синусит.
Возрастные особенности ребенка:
- Малыши в районе четырех годиков чаще болеют этмоидитом. Это объясняется тем, что гайморовы пазухи в 4 года еще плохо развиты и напоминают узкую щель. Этмоидит проявляет себя припухлостью носовой перегородки, отечностью глазницы и верхнего века.
- Дети пяти лет более подвержены гаймориту. Нижняя стенка гайморовых отверстий находится близко к верхней челюсти, и в момент смены молочных зубов на коренные часто возникает воспалительный процесс. Также в 5 лет верхнечелюстные пазухи считаются практически сформированными, и не вылеченный до конца насморк может перейти в гайморит.
- Дети старших классов могут переболеть любым из видов синусита.
В зависимости от того, что стало причиной синусита у ребенка, заболевание бывает следующих видов.
-
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
- Травматический. При деформации носовой перегородки после сильного ушиба или перелома, слизистая воспаляется и появляется отек.
- Вирусный. В организм ребенка проникают вирусы, которые вызывают воспаление пазух носа.
- Грибковый. Возбудителями грибкового синусита у детей выступают грибковые инфекции.
- Аллергический. К диагностике и лечению аллергического синусита требуется особый подход. У малыша возникает заложенность носа и обильные выделения слизи в ответ на контакт с раздражителем. В виде аллергена может быть что угодно: пыльца цветов и деревьев, шерсть домашних питомцев, шоколад и многое другое.
- Смешанный синусит может возникнуть при попадании в носовую полость патогенных микроорганизмов различного характера (например, вирусов и бактерий).
В зависимости от длительности протекания фронтита у детей, заболевание может носить острую или хроническую форму.
- Острый синусит обычно возникает при ОРВИ и гриппе и обладает ярко выраженными симптомами: головной болью, обильными выделениями из носа, повышенной температурой тела. Длительность острого синусита не превышает полутора месяцев.
- Хронический синусит у детей является осложненной формой острого типа заболевания. Продолжительность болезни превышает два месяца, причем симптомы могут на время исчезать, а затем появляться снова.
Синусит у детей далеко не безопасное заболевание. Из-за отека слизистой в околоносовых пазухах собирается муконазальный секрет, который является идеальной средой для размножения патогенных микроорганизмов. Верхнечелюстные пазухи находятся в непосредственной близости от оболочки головного мозга, и если воспалительный процесс начнет распространяться дальше, возможны серьезные осложнения. Также фронтит у детей может спровоцировать появление отита.

- Анатомические особенности строения носовой перегородки. Искривленная перегородка не дает слизи вытекать наружу, происходит застой секрета, в котором размножаются патогенные микроорганизмы.
- Частые инфекционные заболевания из-за низкого иммунитета.
- Постоянные переохлаждения.
- Аденоиды.
Развивающийся синусит у ребенка можно определить самостоятельно, но поставить точный диагноз и назначить соответствующее лечение способен только врач.
Симптомы заболевания у детей:
- Не проходящий более двух недель насморк.
- Заложенность носа, причем при двухстороннем фронтине заложенность носа отмечается с обеих сторон.
- Из носовых проходов обильно вытекает слизь, при хроническом синусите с примесями гноя.
- Головная боль в лобной части головы, усиливающаяся при наклоне туловища вниз.
- Припухлость в районе носовой перегородки и глазниц.
- Отсутствие обоняния.
- Болевые ощущения в области верхней челюсти.
- Быстрая утомляемость, перепады температуры тела, отсутствие аппетита.
Чтобы знать, как вылечить затяжной синусит у ребенка и избежать возможных осложнений, необходимо поставить точный диагноз. Осмотр малыша и опрос мамы помогут собрать анамнез болезни, в некоторых случаях необходима рентгенография. Однако Комаровский считает, что рентгеновский снимок не помогает поставить диагноз синусит у ребенка из-за схожих признаков с обычным насморком. Только после полной диагностики малышу назначается лечение.
В зависимости от тяжести протекания болезни, ребенку назначается терапевтический курс, состоящий из нескольких этапов. Обычно лечение синусита у детей проводится в домашних условиях, госпитализация требуется в исключительных случаях.
- Нормализация дыхания у ребенка.
- Устранение возбудителей болезни (вирусов или бактерий).
- Снятие отека и воспаления.
- Недопущение возникновения осложнений.
-
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
- Прием антибиотиков. В идеале антибактериальные препараты назначаются только после лабораторного исследования муконазального секрета. Если в нем обнаружены вредоносные бактерии, то с учетом этих данных малышу назначается необходимое лекарственное средство. Наиболее часто детям прописывается курс препаратов широкого спектра действия: Сумамед, Амоксиклав, Аугментин и другие. Для местного воздействия назначаются капли с содержанием антибиотиков: Полидекса, Биопарокс, Изофра.
- Сосудосуживающие капли и аэрозоли. Кратковременно снять отек в носовой полости и облегчить дыхание у ребенка помогут препараты на основе ксилометазолина. Однако родителям стоит помнить, что сосудосуживающие препараты нельзя применять более недели.
- Антигистаминные препараты. Если гайморит у ребенка вызван аллергической реакцией организма на раздражитель, маленькому пациенту назначаются противоаллергические средства. Они помогут устранить основные симптомы болезни и ускорить процесс выздоровления. Аллергический синусит лечится без антибиотиков.
- Хирургическое вмешательство. Если медикаментозное лечение не дало положительного результата и малыша продолжают беспокоить симптомы синусита, принимается решение о проколе пазух носа. После пункции из околоносовых пазух откачивается слизь с примесями гноя и в полость заливается антибактериальный препарат.
Самостоятельно назначать лечение при синусите у ребенка не рекомендуется, это должен делать только опытный специалист.

- Ингаляции. Паровые ингаляции запрещается делать при повышенной температуре тела. Если противопоказаний нет, то малышу нужно дать подышать над тазом с горячей водой с добавлением отвара ромашки, эвкалипта и других лекарственных трав. Хорошо себя зарекомендовал старый проверенный способ – дышать над кастрюлей с только что сваренным картофелем.
- Лечебные аппликации. Алоэ смешать с медом в равных пропорциях. Полученную смесь нанести на ватный диск и приложить к переносице. При двустороннем синусите аппликации прикладываются с обеих сторон.
- Свекольный сок. Детям старшего возраста можно закапывать неразбавленный сок свеклы, малышам его разбавляют с кипяченой водой.
- Свежевыжатый сок каланхоэ. Для усиленного чихания и очищению пазух носа от слизи используется сок каланхоэ.

- Полноценное и сбалансированное питание малыша.
- Ежедневные прогулки на свежем воздухе.
- Ребенка важно одевать по погодным условиям: перегревание малыша не менее опасно, чем его переохлаждение.
- Влажная уборка и частое проветривание помещения, где находится ребенок, обеспечит комфортные условия для проживания.
- Предотвратить контакт ребенка с возможными раздражителями.
- Следить за гигиеной носовой полости. Промывать нос после посещения общественных мест.
- Полностью вылечивать насморк.
При соблюдении несложных правил, вашего малыша обойдет стороной неприятное заболевание в виде воспаления околоносовых пазух.
источник
Каждому известно, что такое насморк и как это неприятно когда процесс носового дыхания затруднен. Однако не все знают, что любой насморк сопровождается гайморитом. Да, именно гайморитом. Большинству обывателей, не имеющих медицинского образования, это заболевание представляется непреодолимой, страшной угрозой. Действительно, в некоторых ситуациях последствия этой болезни могут отразиться на работе многих органов человеческого организма, привести к серьезным проблемам со здоровьем. Все родители желают оградить свое чадо от любых состояний нездоровья. Надеемся, что этот материал кое-что для них прояснит.
Прежде чем попасть в легкие воздух нуждается в очистке, увлажнении и обогреве. Но в полости носа при непосредственном контакте со слизистой оболочкой он не успевает достичь нужных показателей. Поэтому в человеческом организме существует сложный механизм, способный обогреть поступающий из внешней среды воздух до температуры тела, обеззаразить и увлажнить его до 100%.
Этот механизм включает в себя околоносовые полости, которые расположены в зоне лицевых костей и именуются синусовыми пазухами. Эти пазухи делятся на верхнечелюстные (гайморовы), лобные (фронтальные), клиновидные и решетчатые. Они представляют собой извилистые ходы и имеют разные размеры. Кроме того, эти полости принимают участие в голосовом резонировании и формируют индивидуальные черты лица человека.
Если по названию верхнечелюстных и лобных пазух просто судить в зоне каких костей черепа они располагаются, то о решетчатых нужно сказать, что они размещены в полости носа, а клиновидная – это единственная непарная пазуха, которая располагается на основании черепа.
Закладка синусовых пазух происходит еще во время внутриутробного развития плода, но их развитие завершается только к совершеннолетию человека. Так, при появлении ребенка на свет он не имеет лобных пазух вообще (появляются к семи годам), а гайморовы пазухи новорожденного имеют очень маленький размер. Только приблизительно к пятилетнему возрасту верхнечелюстные пазухи вырастают до реальных размеров. Кроме того, соустья – канальцы и отверстия, соединяющие околоносовые полости с носом и через которые происходит вентиляция и очищение пазух, у малышей довольно широкие. Таким образом, у детей до трех лет гайморитов не бывает в принципе.
Носовая полость и синусовы пазухи представляют собой единую систему, поэтому при любой респираторной инфекции микробы проникают не только в нос, но и в околоносовые полости. Таким образом, можно со стопроцентной уверенностью сказать, что если у ребенка течет из носа, то у него есть ринит (насморк) и синусит, в том числе и верхнечелюстной.
По локализации воспаления различают односторонний и двусторонний верхнечелюстной синусит. Первый, в свою очередь, делится на левосторонний и правосторонний в зависимости от стороны, с которой развивается воспалительный процесс. Однако у малышей чаще всего случается двусторонний гайморит, когда поражены левая и правая гайморовы полости, ввиду особого анатомического строения детского носа.
По течению гайморит бывает острый и хронический. Первый представляет собой излишне скопление слизи в верхнечелюстных воздухоносных полостях. В норме слизистый секрет покрывает только их стенки, а остальной объем заполняет воздух. Постоянная вентиляция не позволяет патологической микрофлоре, которая обычно присутствует в носу, развиваться. Различные микробы попадают в нос и околоносовые пазухи с вдыхаемым воздухом. При наличии воспаления появляется отек, вентиляция ухудшается, слизь накапливается и создает благоприятную среду для развития различных микроорганизмов. При этом воспалительный процесс в гайморовых пазухах может быть вирусным, бактериальным и аллергическим.
О хроническом верхнечелюстном синусите речь идет, когда заболевание длится более трех недель и при этом не наблюдается никаких улучшений. Он, как правило, является следствием острого гайморита и возникает в том случае, если происходит закупорка канальцев, по которым осуществляется отток скапливающейся слизи. При этом одна или обе верхнечелюстные пазухи превращаются в замкнутую капсулу, в которой размножаются микроорганизмы, в том числе и бактерии.
Закупорка соустий происходит по нескольким причинам, среди них загустение слизи из-за недостаточного увлажнения, высокой температуры воздуха или несоблюдения питьевого режима, сильного отека или нарушения правил сморкания. Неблагоприятные обстоятельства для оттока анормального слизистого секрета создаются также при искривлении перегородки, гипертрофии раковин, утолщении слизистой оболочки носа в результате частых респираторных заболеваний.
Исходя из того, как развивается воспалительный процесс, выделяют катаральный и гнойный верхнечелюстной синусит. Их главное отличие в наличии гнойного отделяемого. В первом случае оно полностью отсутствует, тогда как во втором всегда имеет место.
Если инфекционный возбудитель проникает в гайморовы полости гематогенным путем (через кровь) в результате различных инфекционных заболеваний вирусной или бактериальной природы, то гайморит так и называют гематогенным. Случается, что верхнечелюстной синусит является следствием заболеваний зубов (к примеру, кариес) и ротовой полости (различные стоматиты, тонзиллит, аденоиды и прочие).
Такой гайморит называется одонтогенным. То есть спровоцировать развитие гайморита может любой источник хронической инфекции в организме. Еще одним путем возникновения верхнечелюстного синусита являются травмы. Сильный ушиб, перелом носовой перегородки и другие повреждения могут стать своего рода пусковым механизмом для развития травматического гайморита.
Поскольку чаще всего гайморит начинается как обычный ринит или респираторная вирусная инфекция, то и проявления он имеет соответствующие. У ребенка затруднено дыхание, отекает слизистая и появляются водянистые выделения из носа, в результате чего снижается обоняние, появляется недомогание, он начинает чихать, кашлять, при ОРВИ возможно повышение температуры тела, головные боли.
К симптомам острого гайморита относятся обильные слизистые, слизисто-гнойные или гнойные выделения из носа, хотя если отек очень сильный, то они могут и вовсе отсутствовать. Заложенность носа при одностороннем поражении пазух будет наблюдаться только с одной стороны. Для гайморита свойственны и проявления интоксикации, а именно лихорадка, озноб, нарушение аппетита, расстройства сна.
Характерным признаком верхнечелюстного синусита являются болевые ощущения. Головная боль связана со скоплением патологического секрета в околоносовых пазухах. Она может распространяться на височные области, лоб, щеки и даже зубы, поскольку зубные корни находятся очень близко к гайморовым пазухам, и значительно усиливаться при резких поворотах или наклонах головы, во время чихания и кашля. Сильный болевой приступ у ребенка может спровоцировать даже легкое нажатие в центре щеки, на переносицу или внутренний уголок глаза. Облегчение наступает в положении лежа, поскольку из-за анатомического строения верхнечелюстных воздухоносных полостей отток жидкого содержимого из них усиливается именно в такой позе.
Температура тела при этом у ребенка редко поднимается выше 38 градусов. Поскольку гайморовы пазухи в этом случае становятся постоянным источником инфекции, то возможно ее занесение и в другие органы. Так, чаще всего осложнениями гайморита становится отит, пневмония, ангина, бронхит и другие заболевания ЛОР-органов, поражения зубов, распространение воспаления в другие воздухоносные пазухи (фронтит, этмоидит), усиление симптомов астмы. Довольно часто воспаление затрагивает глазницу, поэтому параллельно с верхнечелюстным синуситом возникает отечность век, конъюнктивит или кератит (воспаление роговицы), тромбоз вен или остеопериостит глазницы (воспаление костной ткани).
Таким образом, последствия нелеченного верхнечелюстного синусита или неправильного его лечения могут стать проблемы со стороны различных органов и систем.
Следует заметить, что у детей различного возраста гайморит проявляется по-разному. У малышей 3-5 лет преобладающими симптомами будут признаки интоксикации, в то время как по местным симптомам подтвердить наличие болезни сложно. Дети перестают проявлять активность, становятся капризными, апатичными, могут отказываться от еды. У деток старше пяти лет проявления заболевания более разнообразны. К перечисленным проявлениям присоединяются головные, зубные боли, усиливающиеся во время жевания, кашель, усиливающийся ночью, затрудненное носовое дыхание, снижение или даже полное отсутствие обоняния, выделения из полости носа. Причем высмаркивание не дает при этом желаемого результата, не помогает облегчить носовое дыхание.
В основном диагноз гайморит ставится на основе клинической картины и результатов общего анализа крови. На постсоветском пространстве в качестве диагностического метода верхнечелюстного синусита используется рентгенография околоносовых пазух. Однако при любом рините в гайморовых пазухах будет скапливаться слизь и давать затемнение на снимках, что может быть истолковано как признак гайморита.
Более достоверным способом диагностики является пункция, с помощью которой можно изучить содержимое верхнечелюстной полости. Причем эта процедура одновременно служит и лечебной, поскольку помогает удалить скопившийся секрет, который затрудняет дыхание и является причиной головных болей. Это так называемый прокол, который страшит большинство больных, но в большинстве развитых стран давно используется в качестве основного метода диагностики верхнечелюстного синусита. Хотя нужно заметить, что при неправильном проведении процедуры возможны весьма серьезные осложнения. При подозрении на одонтогенный гайморит чаще прибегают к такому диагностическому методу, как компьютерная томография.
Лечение заболевания зависит от его тяжести и причин, которые его вызвали. Так, если причиной гайморита стала бактериальная инфекция, то не обойтись без антибиотиков, тогда как при вирусной инфекции они не потребуются. Однако в любом случае терапия будет направлена на восстановление вентиляции и снятие отека слизистой оболочки пазух, улучшение дренажной функции соустий и оттока нездорового секрета.
Существует несколько способов лечения гайморита, в том числе консервативный и оперативный. Консервативный метод подразумевает использование различных спреев и прочих препаратов для промывания носа и околоносовых пазух, применение сосудосуживающих, противоотечных средств и муколитиков (разжижающих слизь веществ). При наличии показаний также назначаются антибиотики. Причем эти препараты следует принимать перорально или применять местно, поскольку их количественное содержание в крови не имеет значения, гораздо важнее обеспечить их максимальную концентрацию в гайморовых пазухах – непосредственном очаге инфекции. Не обходится терапия гайморита и без симптоматического лечения. Ребенку могут назначаться жаропонижающие, обезболивающие, противоаллергические средства.
Для этого в одну ноздрю ребенку вводится дезинфицирующий раствор, а из другой он отсасывается с помощью вакуума. Эта жидкость вымывает патологическую слизь и микробы. Для того чтобы раствор не попал в гортань пациент должен постоянно произносить слог «ку». За это в обиходе этот метод был назван «кукушка». В общем может потребоваться для полного излечения до пяти таких процедур, но заметные улучшения наступают уже после первой.
Крайне редко, но консервативные методы лечения не дают желаемого результата, то есть не избавляют от заболевания полностью. Так, например, при искривлении носовой перегородки терапевтическое лечение дает временный эффект. В этом случае целесообразным считается оперативное вмешательство. На стадии выздоровления положительный эффект оказывают физиотерапевтические процедуры, которые позволяют сократить сроки восстановления и снизить длительность приема и дозы лекарств. Также не нужно забывать, что больному гайморитом необходимо создать комфортные условия, позаботиться о качестве воздуха в помещении, где он постоянно находится, температуру следует поддерживать на уровне 20-22 градуса, а влажность – 70%.
Для этого нужно своевременно и правильно лечить различные вирусные инфекции, насморки, устранять очаги инфекции в организме (аденоиды, кариозные поражения зубов и прочее), анатомические патологии (к примеру, искривление перегородки носа). Нужно постараться минимизировать воздействия на ребенка таких вредных компонентов окружающей среды как табачный дым, пыль или выхлопные газы, побольше гулять с ним в парке, чаще ездить за город. Очень важными для профилактики любого заболевания являются правильное питание, соблюдение режима дня, закаливание.
Верхнечелюстной синусит относится к воспалительному процессу, который происходит в слизистой оболочки верхнечелюстных пазух. В практике их принято называть гайморовыми. В простонародье такой вид болезни принято называть гайморит. В медицине же такой синусит называют максиллярным.
Гайморит может быть острого и хронического типа. А причины возникновения такого явления могут быть абсолютно различны. При этом верхнечелюстной синусит может поражать одну из пазух — с левой или правой стороны, или обе сразу.
Острый верхнечелюстной синусит может возникнуть по ряду причин.
При этом симптоматика острого типа проявляется достаточно. При устранении причины гайморит можно вылечить. Но если пациент не соблюдает рекомендации доктора или не нашел причину развития недуга, то болезнь приобретает хроническую форму. Хронический верхнечелюстной синусит проявляется в результате ослабленности иммунной функции. При этом рецидивы могут наблюдаться через каждые три-четыре месяца.
Двухсторонний синусит характеризуется образованием гноя сразу в двух гайморовых пазухах. По характеру течения его принято подразделять на три основные формы.
Симптоматика двустороннего верхнечелюстного синусита напрямую зависит от стадии болезни. При катаральной и экссудативной форме возникает заложенность носовых ходов, болевое чувство в области гайморовых пазух и обильные выделения из носа прозрачного характера. Также наблюдается ухудшение общего состояния пациента, но работоспособность частично сохраняется. Температурные показатели не поднимаются выше 37,5 градусов. Могут возникать болезненные ощущения в голове, глазницах и бровях.
Гнойный гайморит характеризуется повышением температуры до 39 градусов. При этом появляется гнусавость и сильная головная боль. Болевое чувство может отдавать в лобную, лицевую и глазную область.
Чаще всего врачи диагностируют односторонний гайморит. При этом левосторонний верхнечелюстной синусит сопровождается болевым чувством, которое отдает непосредственно в левое ухо. А правосторонний синусит зачастую характеризуется возникновением боли в глазнице. При этом при пальпировании пораженной области болезненное ощущение будет проявляться в той стороне, где скапливается гнойное содержимое.
К основным симптомам одностороннего синусита принято относить следующие.
Чтобы выявить верхнечелюстной синусит, достаточно обратиться за помощью к врачу. Основываясь на жалобах и сопутствующей симптоматики, он проведет осмотр и пальпирование пазух. После этого доктор сможет поставить предварительный диагноз и сказать, какая форма гайморита имеется — односторонняя или двусторонняя. Потом назначается детальное обследование для выявления причины заболевания. Сюда входит.
Вылечить острый верхнечелюстной синусит гораздо проще, нежели хроническую форму болезни. Лечение подразумевает.
Если гайморит имеет аллергический характер, то пациенту дополнительно назначают применение спрея Назонекса. Он относится к гормональным препаратам. Длительность лечения должна составлять около четырех недель.
Также назначаются противоаллергические препараты. Они помогают устранить симптомы аллергии, снять отечность и покраснение. Сюда относят Тавегил, Супрастин, Кларитин в таблетках или Фенистил, Зодак, Зиртек в каплях.
При хроническом течении заболевании больному проводят оперативное лечение. Заключается оно в пункции гайморовой пазухи. Врач вводят анестезирующий препарат в носовую полость, чтобы пациент не чувствовал боли и дискомфортных ощущений. После этого делает прокол в стенках пазухи. Через него при помощи катетера отсасывает содержимое.
Ко всему этому, больному следует соблюдать еще несколько важных рекомендаций.
Если синусит вызвали увеличенные аденоиды или полипы, то их необходимо срочно удалить, иначе гайморит будет постоянно давать о себе знать.
гайморит считается одним из самых опасных заболеваний. Все дело в том, что его неправильное или несовременное лечение может привести к нежелательным последствиям.
Первым делом болезнь может приобрести хроническую форму, что сильно подорвет иммунную функцию организма.
При запоздалом лечении гнойная слизь может пройти в слуховой проход и вызвать отит. Также зачастую гайморит вызывает воспалительный процесс в мозговых оболочках, вследствие чего развивается менингит или энцефалит.
Заболевание может поразить и глазницы, вследствие чего больной может не только потерять зрение, но и вызвать тромбоз вен, остеопериостит и абсцесс мягких тканей.
Чтобы предотвратить возникновение осложнений, необходимо срочно обратиться к врачу. Заболевание может стать опасно для жизни ребенка и женщин в период вынашивания и кормления. Перенесенный синусит во время беременности может привести к развитию пороков у малыша.
Иммунная система малышей развивается не сразу, а в течение нескольких лет после рождения. Именно поэтому крохи часто подвергаются различным инфекционным поражениям. О том, что такое синусит у детей, необходимо знать всем родителям, так как это заболевание, поражающее носовые ходы и пазухи, очень часто может развиться у маленького ребёнка и в большинстве случаев трудно поддаётся лечению. Нередко это достаточно опасное заболевание становится следствием обычного насморка.
Воспаление придаточных пазух носа у детей
Синусит — респираторное заболевание является, по сути, говоря, сборным. Под общим названием объединяется несколько патологий, непосредственно объединяющихся в одно понятие – воспаление придаточных пазух носа. Так ярко выраженный процесс воспаления, характеризующий этмоидит, разрушает синусы, расположенные в решётчатой кости. Сфеноидит локализуется в пазухах клиновидной кости. Для гайморита характерно расположение очага поражения в верхнечелюстных отделах, а фронтит является лобной патологией. Основными особенностями, провоцирующими частое развитие у детей этого патологического состояния, являются анатомические особенности строения носовых ходов:
Узость соустий способствует быстрому их закрытию под влиянием негативных факторов. Следствием становится скопление внутри пазух воспалительной жидкости, которая является благоприятной средой для жизнедеятельности активно заселяющих её патогенных микроорганизмов. Именно этот патологический процесс и провоцирует развитие синусита. Большое влияние на клиническую картину данной разновидности респираторных заболеваний оказывает возраст ребёнка.
Прямая взаимосвязь возрастной категории маленьких пациентов с проявлениями недуга указана в таблице:
Важно! Родители должны знать, насколько опасно развитие у малышей синусита, провоцирующего практически полное, в силу возрастных особенностей, закрытие воздухоносных носовых ходов. Такое патологическое состояние, оставленное без внимания, способно привести к появлению у ребёнка серьёзных воспалительных осложнений, провоцируемых активным размножением в заполненных слизистым или гнойным экссудатом патогенных микроорганизмов.
В основе классификации этого достаточно опасного заболевания находится место локализации процесса воспаления. Данный фактор патологического состояния даёт специалистам возможность подразделять патологическое состояние, развивающееся в верхних дыхательных путях, на полисинусит (инфекционный процесс протекает в одном или нескольких синусах одновременно) и пансинусит, при котором поражаются все околоносовые пазухи. В зависимости от распространенности разрушительного процесса заболевание подразделяется на односторонний (левосторонний или правосторонний) и двусторонний, характеризующийся одновременным поражением обоих синусов.
Если речь идёт о форме патологического состояния, то она имеет непосредственную связь с длительностью протекания болезни. Чаще всего диагностируется острый синусит у детей. Эта разновидность недуга имеет ярко выраженные признаки и характеризуется скоростным течением (от 2 до 3 недель). В том случае, когда острое негативное состояние у ребёнка не удалось своевременно вылечить, у него развивается хронический синусит. Данная разновидность заболевания имеет рецидивирующий характер и протекает с постоянной сменой периодов ремиссий и рецидивов.
По форме у маленького ребёнка выделяют и такие виды синусита, как:
- Катаральный. Процесс острого воспаления, при котором происходит обильное отделение слизи негнойного характера, протекает в околоносовых пазухах.
- Гнойный. Развивается вследствие присоединения к протекающему в верхних органах дыхания патологическому процессу бактериальной микрофлоры, провоцирующей образование в них гнойного экссудата, отток которого затруднён из-за узости носовых ходов.
Оба этих вида в медицинской терминологии объединяются в экссудативный тип патологии и могут протекать как отдельно, так и совместно. Примером последней разновидности можно считать заполнение одной из пазух носа негнойным содержимым, тогда как в другой, под воздействием патогенной бактериальной микрофлоры, скапливается гной. Такая разновидность недуга считается у детей самой опасной, что связано со сложностью подбора терапевтического курса, предназначенного для её устранения.
Главным фактором, провоцирующим развитие респираторного заболевания такого типа, является частое инфицирование верхних дыхательных путей какими-либо патогенными микроорганизмами, что связано с недостаточным развитием у малыша иммунной системы.
Специалистами выделяются следующие причины синусита у детей:
Основным фактором недуга, как уже говорилось, является недостаточно сформированный иммунитет ребёнка. По этой причине любое простудное заболевание способно перерасти в одну из разновидностей синусита. Ускоряют у малышей развитие патологии некоторые обстоятельства, составляющие группу риска. Основное место среди них занимают случайное попадание в нос твёрдого инородного тела или воды при купании, наличие в носовых ходах полипов, инфекционные очаги, например стоматит или кариес, локализовавшиеся в ротовой полости.
Нередко диагностируется и аллергический синусит у детей. Его развитие связано с проникновением в беззащитный организм ребёнка какого-либо аллергена. Особое значение в развитии у малышей такой формы патологии отводится появлению у них глистов, проведению плановых вакцинаций (прививок), избыточному и однообразному питанию или попаданию в органы ЖКТ пищевых аллергенов.
Основные негативные проявления, сопровождающие эту разновидность локализовавшихся непосредственно в верхних дыхательных путях заболеваний, сводятся к появлению у ребёнка острых головных болей. Неприятные болезненные ощущения при развитии этого недуга возникают обычно в лобных или височных зонах. Предпосылкой, провоцирующей тяжёлые болезненные симптомы синусита у детей, усиливающиеся при любых движениях головы, всегда становится длительный насморк.
Также наличие густых выделений из носа и его постоянная заложенность сопровождаются появлением совокупности определённой симптоматики, свидетельствующей о начале развития в носовых пазухах воспалительного процесса.
Специалисты рекомендуют молодым родителям обращать наиболее пристальное внимание на следующие тревожные признаки синусита у детей:
Помимо вышеперечисленных проявлений острую форму патологического состояния сопровождают и обще физиологические симптомы синусита у ребенка. Они заключаются в потере малышом аппетита, появлении у него повышенной раздражительности и бессонницы и постоянно повышенной до субфебрильных отметок (37-38 °С) температуры тела.
При хронической форме патологии признаки синусита у ребенка имеют слабую выраженность, но это не говорит о том, что заболевание близится к излечению. Опасный процесс продолжает активно развиваться дальше, но происходит это уже в скрытой форме. Яркую выраженность негативная симптоматика в этом случае приобретает только при наступлении рецидива болезни.
Помимо клинической картины специалистами оценивается и такой показатель заболевания, как степень его тяжести. Он устанавливается исходя из жалоб маленького пациента на присутствующую у него симптоматику.
Градация (последовательность возникновения) этого показателя и его основные характеристики:
Выявление степеней тяжести патологического состояния необходимо для правильного назначения лечебного курса. В зависимости от того, насколько сильно выражены негативные проявления болезни, специалист подбирает необходимое для их купирования медикаментозное средство.
Выявление у малышей развития в носовых пазухах патологического состояния не отличается применением каких-либо экстраординарных методик. Диагностика синусита у детей вполне традиционна. В первую очередь она заключается в обязательном проведении рентгена, который более чем в 80% случаев даёт возможность обнаружить начало развития недуга.
Также в зависимости от места локализации патологического состояния больным детям могут быть назначены следующие исследования:
Немаловажное значение в диагностике синуситов отводится и лабораторным анализам крови. Результаты этих клинических исследований способны показать наличие в организме малыша любых воспалительных изменений. Исходя из всех данных, полученных в результате проведения диагностики, специалист может назначить наиболее адекватное лечение синусита, дающее возможность добиться полного излечения и избежать возникновения возможных при этом заболевании осложнений.
Важно! Ни в коем случае недопустимо пытаться самостоятельно диагностировать развивающееся в носовых пазухах малыша патологическое состояние, а также предпринимать какие-либо меры по избавлению от этого респираторного недуга. Если врач выявил синусит у ребёнка, лечение должно быть исключительно его прерогативой. Только опытный специалист сможет провести грамотный курс терапии и добиться скорейшего выздоровления маленького пациента.
Для назначения адекватной терапии, способной помочь в короткие сроки избавить малыша от патологического состояния, лечащий врач должен знать спровоцировавшую его конкретную причину. Для того, чтобы вылечить синусит у ребенка, необходимо применение нескольких лечебных методик, каждая из которых помогает исключительно в конкретном случае заболевания.
Чаще всего малышам назначается консервативная терапия. Для её проведения используются такие лекарства от синусита, которые полностью безопасны для слабого детского организма и не способны вызывать возникновения у ребёнка побочных эффектов.
Основной их перечень приведён в таблице:
Лечение синусита у детей при помощи этих средств преследует достижение следующих целей – уничтожение болезнетворного патогенного агента, купирование негативной симптоматики, восстановление в носовых пазухах нормального дренажа, недопущение перехода патологического состояния в хроническую стадию и предотвращение развития возможных осложнений.
Любые ЛОР заболевания, среди которых не последнее место занимают синуситы, устраняются не только при помощи комплексной терапии. В случае, если медикаментозное лечение оказывается малоэффективным, а также при переходе хронического состояния в запущенную стадию, маленьким пациентам назначают оперативное вмешательство. Его выполняют традиционным способом (удаление поражённых тканей или костных структур посредством выполнения щёчного или внутриротового разреза) или при помощи малоинвазивной эндоскопической операции.
Показаниями к хирургическим вмешательствам служат:
- тяжесть общего состояния маленького пациента;
- развивающийся в лобной или верхнечелюстной кости остеомиелит;
- признаки сепсиса;
- выраженная интоксикация организма.
Для того, чтобы купировать осложнённый развитием гнойно-некротического процесса синусита у детей, лечение проводят посредством вскрытия и последующего дренирования субпериостальных (расположенных непосредственно под периостом – волокнистой оболочкой, покрывающей сверху кость) абсцессов. Такая форма осложнений может поражать при синуситах лобные синусы, верхнюю челюсть, любые из носовых перегородок, нёбо или глазницы.
При неосложнённом, протекающем в лёгкой форме заболевании, допустимо применение у малышей домашних методов терапии. Единственным непременным условием служит предварительная консультация с отоларингологом. Именно он расскажет о лечении синусит у детей в домашних условиях. Внесёт определенные коррективы чтобы не нанести малышу непоправимого вреда, так как в каждом конкретном случае самостоятельная терапия имеет некоторые нюансы.
Но имеются и общие методики, допустимые практически при любой форме этой патологии.
Для того, чтобы купировать только начинающийся синусит у ребенка, лечение дома проводят с использованием указанных мероприятий, пользующихся у родителей наибольшей популярностью:
На протяжении многих столетий наши предки использовали для избавления маленьких детей от респираторных заболеваний натуральные средства, приготовленные на основе лекарственных растений. Все лечебные настои и отвары, для приготовления которых используются целебные травы, достаточно безопасны и не вызывают у маленького ребёнка привыкания даже при длительном применении.
Чаще всего специалисты рекомендуют к применению детьми следующие народные средства:
Можно приготовить и домашнюю мазь. При синусите у ребёнка она готовится на основе детского крема. К 20 граммам этой жирной субстанции добавляют по 0,5 г камфоры и ментола, обладающих хорошим раздражающим действием. Они вызывают возникновение в сосудах носа рефлекторного спазма, что приводит к уменьшению отёчности слизистой и, соответственно, восстановлению у ребёнка дыхания.
Важно! Лечение синусита народными средствами, для приготовления которых используются проверенные веками рецепты, давно признано традиционной медициной. Но прежде, чем начинать применение такой терапии, следует обсудить все её нюансы с педиатром и отоларингологом. Только врачи данных квалификаций помогут подобрать наиболее подходящие для конкретного маленького ребёнка рецепты исходя из его истории болезни, общего состояния и имеющихся противопоказаний.
Это заболевание, достаточно часто поражающее малышей, воспринимается родителями по-разному. Некоторые сразу, при появлении первых тревожных признаков, бьют тревогу, а кто-то относится к патологическому состоянию достаточно спокойно, не делая различий между ним и обычным насморком. Последнее убеждение специалисты считают в корне неверным, ведь при отсутствии адекватной терапии у маленьких пациентов в короткие сроки развиваются серьёзнейшие осложнения синусита.
Самыми частыми угрожающими здоровью или, в некоторых случаях, жизни детей являются следующие серьёзные последствия болезни:
Опаснее всего гнойная форма синусита. Именно она провоцирует развитие сепсиса – перемещения патогенных микроорганизмов по кровеносному руслу во все внутренние органы ребёнка, включая мозг, приводящее к развитию в них вторичных воспалительных очагов.
Респираторные заболевания не настолько просты, как может показаться. К ним родителям маленьких детишек следует относиться со всей серьёзностью. У любого ребёнка дошкольного возраста должна проводиться ежедневная профилактика синусита, ведь это заболевание легче предотвратить, чем лечить.
Основными, предупреждающими развитие патологии, мероприятиями считаются:
Эти профилактические мероприятия помогут уберечь ребёнка от опасных последствий, провоцируемых синуситом. Также специалисты настоятельно рекомендуют родителям маленьких детей при появлении у крохи подозрительной симптоматики этой патологии верхних дыхательных путей в экстренном порядке обратиться к отоларингологу и неукоснительно соблюдать все его советы, касающиеся лечения синусита.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
источник
Острый верхнечелюстной синусит представляет собой воспалительный процесс, который протекает в гайморовых пазухах. Несложно догадаться, почему второе название этой болезни – гайморит. Недуг быстро распространяется на подслизистый слой, надкостную и костную ткань верхнего зубного ряда. Если верить статистике, данная патология – самый распространенный повод для визита к лор-врачу, ведь воспаление носовых пазух встречается и у взрослых, и у детей.
Выраженность симптомов во многом зависит от тяжести течения заболевания. В ходе диагностики гайморита отоларингологи тщательно изучают анамнез жизни больного, проводят осмотр и инструментальные процедуры. Обычно для подтверждения воспаления в носовых пазухах оказывается достаточно рентгенографии, УЗИ, в отдельных случаях прибегают к пункции. Лечение синуситов проводится консервативными и хирургическими методами.
Если вам не понаслышке известно о том, что это такое – острый верхнечелюстной синусит (на фото, представленной в статье, можно наглядно ознакомиться с расположением околоносовых пазух), вы наверняка слышали о причинах его формирования. Среди факторов, которые могли бы спровоцировать развитие гайморита, бесспорное лидерство занимают:
- вирусные инфекции;
- длительное пребывание на холоде, промерзание организма;
- воспаления ротовой полости;
- заболевания верхних дыхательных путей;
- аллергический ринит;
- хронический насморк;
- искривление носовой перегородки;
- аденоидит;
- сложное хирургическое лечение верхних зубов;
- травмы и ушибы носа;
- ослабленный иммунитет;
- ВИЧ-инфекция.
Ежедневно с гайморитом к врачам обращаются тысячи людей. При этом у всех пациентов может быть разный тип острого верхнечелюстного синусита. Код по МКБ–10, соответствующий гаймориту, J32.0 – воспаление в верхних придаточных пазухах носовой полости. Кроме того, специалисты разделяют заболевание на несколько типов, в зависимости от этиологии:
- Риногенный. Спровоцировать такой вид синусита может хронический насморк, грибковые инфекции.
- Гематогенный. Развивается патология при попадании в кровоток инфекции, присутствующей ранее в организме.
- Травматический. Является следствием перелома верхней челюсти или носовой перегородки.
- Вазомоторный. Формируется по причине неправильной реакции организма на внешние раздражители (холодный воздух, химические вещества и т. д.).
- Одонтогенный. Острый верхнечелюстной синусит такого типа – результат влияния болезнетворных бактерий, локализующихся в кариозных полостях верхних зубов.
- Аллергический. Этот вид гайморита является осложнением аллергического ринита.
Существует еще одна классификация болезни околоносовых пазух – симптоматическая. В зависимости от характера течения, болезнь разделяют на:
- Острый катаральный верхнечелюстной синусит. Как правило, такой гайморит мало чем отличается от привычного в нашем понимании насморка, поскольку выражен заложенностью и слизистыми выделениями из носа. Катаральный синусит можно вылечить и избежать осложнений. Если запустить болезнь, она может перейти в гнойную форму.
- Острый гнойный верхнечелюстной синусит. В отличие от предыдущего характеризуется наличием экссудативного содержимого в пазухах. При гнойном гайморите у пациентов может существенно ухудшиться самочувствие, появляются головные боли.
Любая из разновидностей синусита может быть односторонней или двусторонней.
Отдельного внимания заслуживает симптоматика гайморита. Главные признаки острого верхнечелюстного синусита – это:
- заложенность носа;
- затрудненное дыхание.
Остальные симптомы, которые приписывают различным формам гайморита, будут проявляться в зависимости от характера течения болезни. При остром синусите чаще всего наблюдается:
- субфебрильная температура тела;
- сначала выделение прозрачной слизи, а позже – гнойного инфильтрата;
- частое чихание;
- головные боли;
- гнусавость;
- отсутствие или притупление обоняния;
- дискомфорт и болезненность в верхней части лица.
Усиливаться симптомы могут в моменты резких движений, чихания, кашля. К острому двустороннему верхнечелюстному синуситу добавляется повышенная слезоточивость и конъюнктивит. К слову, при хронической форме верхнечелюстного синусита наблюдаются аналогичные проявления.
Диагностированный гайморит требует лечения. Игнорировать болезнь, которая, казалось бы, не создает серьезной угрозы здоровью, нельзя. Бездействие чревато опасными осложнениями. Большинство из них требует срочного хирургического лечения:
- воспаление слизистой гортани;
- кислородная недостаточность;
- апноэ;
- заражение крови;
- поражение черепных костей и головного мозга.
В отличие от взрослых, носовые пазухи у малышей развиты слабо, поэтому в них редко происходит застой слизи. В возрасте до 3 лет гайморит чаще всего носит бактериальный характер. К тому же у детей острый верхнечелюстной синусит проявляется намного реже, чем у взрослых. При этом рецидиву хронического насморка нередко сопутствует воспаление среднего уха.
Гайморит у детей младшего возраста достаточно трудно диагностировать. Неспособность ребенка внятно пожаловаться на боль и описать свое самочувствие мешает родителям распознать проблему. Но несмотря на это, догадаться о гайморите у малыша можно. Малыши, которые болеют острым синуситом, тяжело дышат. Груднички становятся беспокойными и капризными, плохо спят, часто отказываются от еды и питья – заложенный нос мешает им нормально сосать грудь или соску.
Дети более старшего возраста уже в состоянии рассказать, что их беспокоит, и охарактеризовать свое состояние. Малыши ясельного и дошкольного возраста чаще страдают воспалением одновременно нескольких пазух. При общем поражении синуситов в гнойно-слизистых выделениях могут появиться примеси крови.
Другими распространенными симптомами острого гайморита в детском возрасте, помимо заложенности носа, можно назвать:
- светобоязнь;
- снижение чувствительности к запахам;
- сухость и першение в горле;
- частый кашель в ночное время суток;
- высокая температура тела;
- нарастание раздражительности к вечеру.
Дети тяжело переносят обострение верхнечелюстного синусита. Во время болезни ухудшается внимание, снижается память и способность к обучению. Малыш плохо спит ночью, может храпеть.
Любой специалист-отоларинголог без труда способен определить гайморит, но для уточнения диагноза больному все-таки придется пройти несколько исследовательских процедур. Прежде чем направлять пациента на диагностику, врач ознакомится с его историей болезни и попытается найти причины болезни. Кроме того, для успешного лечения недуга немаловажно уточнить характер его течения – хронический или острый. Для этого выясняют степень интенсивности симптомов.
Диагностика верхнечелюстного гайморита подразумевает использование инструментальных методов исследования:
- рентгенография;
- магнитно-резонансная томография;
- риноскопия;
- эндоскопия носовой полости;
- УЗИ;
- пункция.
Помимо лор-обследования пациентам обычно рекомендуют получить консультацию стоматолога о состоянии верхней челюсти и зубов на ней. Лечение начинают только после результатов всех исследований, убедившись, что у больного именно острый верхнечелюстной синусит. В истории болезни врач расписывает оптимальную терапевтическую тактику, которая может подлежать корректировке в зависимости от индивидуальных особенностей организма и темпов выздоровления.
Нынешние тенденции лечения гайморита базируются на ингаляторных процедурах. Сегодня многие специалисты уверены, что введение препаратов аэрозольным способом позволяет увеличить физическую и химическую активность действующих компонентов. А вот к приему таблеток специалисты стали все чаще относиться скептически – по их мнению, эффективность таких лекарств не может быть максимальной из-за слабого кровоснабжения околоносовых синусов.
Второй популярный способ лечения гайморита – применение электрофореза, подразумевающее введение минимальных доз лекарства в ионизированной форме. Лекарственные препараты поступают к месту непосредственного очага воспаления и оказывают мощное санирующее воздействие. Совокупное использование аэрозолей и электрофореза дает неплохие результаты. В отличие от системных препаратов, действие которых блокируется воспаленными сосудами, местные препараты проникают в пазухи через поры, прямо к тканям.
При терапии острого гайморита перед врачом стоят следующие задачи:
- снять отечность слизистой пациента;
- освободить носовые ходы для оттока инфильтрата из верхнечелюстных пазух;
- борьба с бактериальным или вирусным возбудителем;
- устранение симптомов и лечение вторичных болезней.
В отличие от ринита, течение секрета из полости синусов при гайморите нарушается, и чтобы не допустить инфицирования патогенной микрофлорой, больному назначают местные противомикробные препараты, которые вводят ингаляторно.
Все лекарственные средства, которые сегодня используют в отоларингологии при лечении носовых пазух, условно разделяют на:
- муколитические;
- противоотечные;
- антибактериальные;
- противовоспалительные.
При остром двухстороннем верхнечелюстном синусите обязательно применяют иммуномодуляторы, чаще всего гомеопатического происхождения. Наиболее эффективными являются настойки элеутерококка, женьшеня, календулы. Эти растительные средства не просто повышают защиту организма, но и препятствуют размножению болезнетворных бактерий в полости пазух. Лечиться иммуномодуляторами нужно под строгим наблюдением и контролем врача.
Применение фитопрепаратов для борьбы с гайморитом показывает неплохие результаты. Если течение синусита не осложнено бактериальной инфекцией, лечение выстраивается без антибиотиков. Хорошие результаты демонстрирует применением ингаляторов вместе с антисептиками и сосудосуживающими спреями, благодаря которым удается подавить воспалительный процесс в пазухах.
Поскольку острый гнойный верхнечелюстной синусит считается наиболее тяжелой формой, для его лечения прибегают к использованию лекарственного комплекса «ударной» силы. Чаще всего при таком гайморите ключевую роль играет правильно подобранная комбинация антибиотиков (иногда вводят их внутривенно) и антисептиков. В некоторых случаях на фоне ослабленного иммунитета болезнь может привести к расплавлению окружающих тканей и, как следствие, поражению головного мозга, сепсису. Это очень опасные патологии, которые в преимущественном числе случаев оканчиваются для пациента инвалидностью или летальным исходом.
Если подходить к вопросу терапии острого верхнечелюстного синусита предметно, стоит обратить внимание на самые популярные лекарственные препараты, которые назначают врачи. Заниматься самолечением при гайморите, как вы уже могли догадаться, нельзя. Кроме того, один и тот же препарат может по-разному воздействовать на организм пациентов. Именно поэтому подбирать лекарственные средства должен только лечащий доктор.
При легкой и средней степени тяжести гайморита, правостороннем и левостороннем остром верхнечелюстном синусите неплохо зарекомендовал себя немецкий «Синупрет». В его составе только растительные компоненты, снимающие воспаление, протекающее в верхних дыхательных путях (щавель, вербена, генциана, бузина, первоцвет). У «Синупрета» нет аналогов с идентичным содержанием. Это лекарство является уникальным в своем роде, поскольку:
- оказывает одновременно противовирусный и иммуномодулирующий эффект;
- регулирует вязкость мокроты;
- борется с мукостазом;
- улучшает естественное отхождение инфильтрата из пазух;
- восстанавливает нормальные функции эпителия.
Если фитотерапия не производит ожидаемого эффекта, врач может назначить больному прохождение пункции носовых пазух. Эта малоприятная процедура позволит узнать о типе возбудителя и подобрать действующие антибиотики. После забора биоматериала потребуется несколько дней для того, чтобы выяснить, к каким антибактериальным веществам чувствительна патогенная микрофлора. При гайморите прописывают такие препараты:
- «Цефуроксим»;
- «Амоксициллина клавуланат»;
- «Амоксициллин»;
- «Триметоприм».
Если же диагностированный острый верхнечелюстной синусит имеет вирусную природу происхождения, лечение выстраивают по иному принципу. К сожалению, пока не существует достаточно эффективных препаратов, которые способны окончательно элиминировать возбудителя из организма. Противовирусные лекарства всего лишь угнетают активность болезнетворных микроорганизмов. Основной упор в терапии делается на укрепление иммунной системы.
Пункцию не делают пациентам в неосложненных случаях гайморита. Тогда лечение синусита производится по «классической» схеме:
- Антисептические ингаляции.
- Сосудосуживающие средства (не дольше недели).
- Антибиотики широкого спектра действия до получения результатов пункции («Цефтриаксон», «Нафциллин»).
- Антигистаминные препараты (при склонности к аллергическим реакциям).
В среднем лечение острого синусита длится около 2-4 недель. Если гайморит стал вторичным заболеванием, пункцию и бакпосев проводят обязательно.
Профилактика острого верхнечелюстного синусита сводится к простому правилу – своевременно лечить риниты, в том числе насморк аллергической этиологии, заболевания дыхательных путей, а также следить за состоянием ротовой полости. Шансы на развитие гайморита минимальны, если пациент правильно питается и ведет здоровый образ жизни. Помните о том, что любую болезнь легче предупредить, чем лечить.
источник
 Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.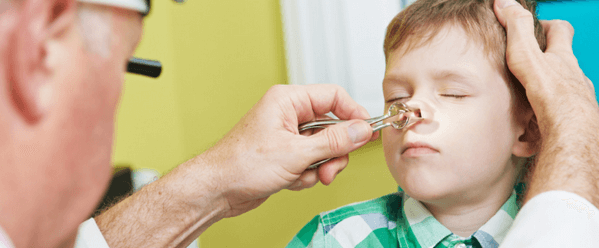
 Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.