Не все родители обращаются за врачебной помощью при первых признаках простуды. Малыша пытаются лечить народными средствами или с помощью лекарственных препаратов. После того, как основные симптомы вирусного заболевания исчезают, обычному насморку не уделяют должного внимания. Это является большой ошибкой родителей, ведь основной причиной синусита у детей является не вылеченный до конца ринит.
В зависимости от локализации воспалительного процесса в носовой полости, бывает несколько разновидностей синусита у детей.
- Фронтит. Воспалительный процесс затрагивает только лобную часть головы.
- Гайморит. В этом случае очаг воспаления локализуется в верхнечелюстной пазухе. При двухстороннем верхнечелюстном синусите симптомы заболевания проявляются симметрично.
- Сфеноидит. Болезнь затрагивает клиновидные отделы околоносового пространства.
- Этмоидит. При воспалении решетчатых пазух носа у малыша диагностируется этмоидальный синусит.
Возрастные особенности ребенка:
- Малыши в районе четырех годиков чаще болеют этмоидитом. Это объясняется тем, что гайморовы пазухи в 4 года еще плохо развиты и напоминают узкую щель. Этмоидит проявляет себя припухлостью носовой перегородки, отечностью глазницы и верхнего века.
- Дети пяти лет более подвержены гаймориту. Нижняя стенка гайморовых отверстий находится близко к верхней челюсти, и в момент смены молочных зубов на коренные часто возникает воспалительный процесс. Также в 5 лет верхнечелюстные пазухи считаются практически сформированными, и не вылеченный до конца насморк может перейти в гайморит.
- Дети старших классов могут переболеть любым из видов синусита.
В зависимости от того, что стало причиной синусита у ребенка, заболевание бывает следующих видов.
-
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
- Травматический. При деформации носовой перегородки после сильного ушиба или перелома, слизистая воспаляется и появляется отек.
- Вирусный. В организм ребенка проникают вирусы, которые вызывают воспаление пазух носа.
- Грибковый. Возбудителями грибкового синусита у детей выступают грибковые инфекции.
- Аллергический. К диагностике и лечению аллергического синусита требуется особый подход. У малыша возникает заложенность носа и обильные выделения слизи в ответ на контакт с раздражителем. В виде аллергена может быть что угодно: пыльца цветов и деревьев, шерсть домашних питомцев, шоколад и многое другое.
- Смешанный синусит может возникнуть при попадании в носовую полость патогенных микроорганизмов различного характера (например, вирусов и бактерий).
В зависимости от длительности протекания фронтита у детей, заболевание может носить острую или хроническую форму.
- Острый синусит обычно возникает при ОРВИ и гриппе и обладает ярко выраженными симптомами: головной болью, обильными выделениями из носа, повышенной температурой тела. Длительность острого синусита не превышает полутора месяцев.
- Хронический синусит у детей является осложненной формой острого типа заболевания. Продолжительность болезни превышает два месяца, причем симптомы могут на время исчезать, а затем появляться снова.
Синусит у детей далеко не безопасное заболевание. Из-за отека слизистой в околоносовых пазухах собирается муконазальный секрет, который является идеальной средой для размножения патогенных микроорганизмов. Верхнечелюстные пазухи находятся в непосредственной близости от оболочки головного мозга, и если воспалительный процесс начнет распространяться дальше, возможны серьезные осложнения. Также фронтит у детей может спровоцировать появление отита.

- Анатомические особенности строения носовой перегородки. Искривленная перегородка не дает слизи вытекать наружу, происходит застой секрета, в котором размножаются патогенные микроорганизмы.
- Частые инфекционные заболевания из-за низкого иммунитета.
- Постоянные переохлаждения.
- Аденоиды.
Развивающийся синусит у ребенка можно определить самостоятельно, но поставить точный диагноз и назначить соответствующее лечение способен только врач.
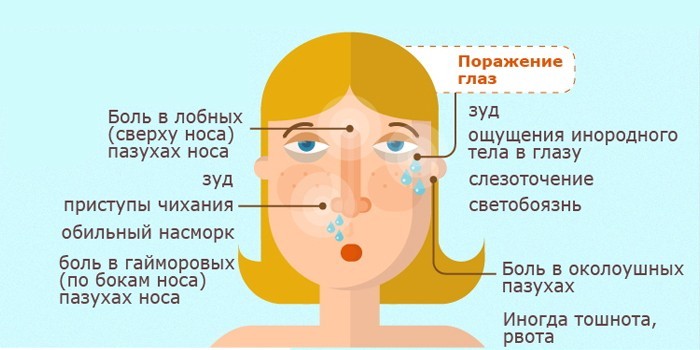
Симптомы заболевания у детей:
- Не проходящий более двух недель насморк.
- Заложенность носа, причем при двухстороннем фронтине заложенность носа отмечается с обеих сторон.
- Из носовых проходов обильно вытекает слизь, при хроническом синусите с примесями гноя.
- Головная боль в лобной части головы, усиливающаяся при наклоне туловища вниз.
- Припухлость в районе носовой перегородки и глазниц.
- Отсутствие обоняния.
- Болевые ощущения в области верхней челюсти.
- Быстрая утомляемость, перепады температуры тела, отсутствие аппетита.
Чтобы знать, как вылечить затяжной синусит у ребенка и избежать возможных осложнений, необходимо поставить точный диагноз. Осмотр малыша и опрос мамы помогут собрать анамнез болезни, в некоторых случаях необходима рентгенография. Однако Комаровский считает, что рентгеновский снимок не помогает поставить диагноз синусит у ребенка из-за схожих признаков с обычным насморком. Только после полной диагностики малышу назначается лечение.
В зависимости от тяжести протекания болезни, ребенку назначается терапевтический курс, состоящий из нескольких этапов. Обычно лечение синусита у детей проводится в домашних условиях, госпитализация требуется в исключительных случаях.
- Нормализация дыхания у ребенка.
- Устранение возбудителей болезни (вирусов или бактерий).
- Снятие отека и воспаления.
- Недопущение возникновения осложнений.
-
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
- Прием антибиотиков. В идеале антибактериальные препараты назначаются только после лабораторного исследования муконазального секрета. Если в нем обнаружены вредоносные бактерии, то с учетом этих данных малышу назначается необходимое лекарственное средство. Наиболее часто детям прописывается курс препаратов широкого спектра действия: Сумамед, Амоксиклав, Аугментин и другие. Для местного воздействия назначаются капли с содержанием антибиотиков: Полидекса, Биопарокс, Изофра.
- Сосудосуживающие капли и аэрозоли. Кратковременно снять отек в носовой полости и облегчить дыхание у ребенка помогут препараты на основе ксилометазолина. Однако родителям стоит помнить, что сосудосуживающие препараты нельзя применять более недели.
- Антигистаминные препараты. Если гайморит у ребенка вызван аллергической реакцией организма на раздражитель, маленькому пациенту назначаются противоаллергические средства. Они помогут устранить основные симптомы болезни и ускорить процесс выздоровления. Аллергический синусит лечится без антибиотиков.
- Хирургическое вмешательство. Если медикаментозное лечение не дало положительного результата и малыша продолжают беспокоить симптомы синусита, принимается решение о проколе пазух носа. После пункции из околоносовых пазух откачивается слизь с примесями гноя и в полость заливается антибактериальный препарат.
Самостоятельно назначать лечение при синусите у ребенка не рекомендуется, это должен делать только опытный специалист.

- Ингаляции. Паровые ингаляции запрещается делать при повышенной температуре тела. Если противопоказаний нет, то малышу нужно дать подышать над тазом с горячей водой с добавлением отвара ромашки, эвкалипта и других лекарственных трав. Хорошо себя зарекомендовал старый проверенный способ – дышать над кастрюлей с только что сваренным картофелем.
- Лечебные аппликации. Алоэ смешать с медом в равных пропорциях. Полученную смесь нанести на ватный диск и приложить к переносице. При двустороннем синусите аппликации прикладываются с обеих сторон.
- Свекольный сок. Детям старшего возраста можно закапывать неразбавленный сок свеклы, малышам его разбавляют с кипяченой водой.
- Свежевыжатый сок каланхоэ. Для усиленного чихания и очищению пазух носа от слизи используется сок каланхоэ.

- Полноценное и сбалансированное питание малыша.
- Ежедневные прогулки на свежем воздухе.
- Ребенка важно одевать по погодным условиям: перегревание малыша не менее опасно, чем его переохлаждение.
- Влажная уборка и частое проветривание помещения, где находится ребенок, обеспечит комфортные условия для проживания.
- Предотвратить контакт ребенка с возможными раздражителями.
- Следить за гигиеной носовой полости. Промывать нос после посещения общественных мест.
- Полностью вылечивать насморк.
При соблюдении несложных правил, вашего малыша обойдет стороной неприятное заболевание в виде воспаления околоносовых пазух.
источник
Синусит у детей – явление весьма распространенное. Зачастую он появляется как следствие обычного насморка. На фоне ослабленного детского иммунитета инфекция способна довольно легко проникнуть в придаточные пазухи носа.
По продолжительности можно выделить несколько форм заболевания:
- острый синусит у детей, длящийся до 3 месяцев;
- рецидивирующий острый синусит, возникающий от 2 до 4 раз в течение года;
- хронический синусит, продолжающийся более 3 месяцев.
Общая клиническая картина воспаления пазух зависит от возраста ребенка. С учетом этого, всех больных условно можно разделить на 3 группы:
- малыши до 3 лет;
- дети дошкольного возраста 4-7 лет;
- школьники 8-15 лет.
Течение синусита у малышей имеет некоторые характерные особенности. Они связаны со спецификой детского организма и неполным развитием придаточных пазух. Поскольку в большинстве случаев у этой возрастной группы основные причины заболевания – аденоиды и вирусные инфекции, то синуситы у детей протекают, как правило, бессимптомно. Ведь субъективные признаки воспаления пазух в этом случае выявить затруднительно.
В более старшем возрасте, когда все пазухи полностью сформированы, возможны все известные формы синусита. Кроме того, гораздо чаще возникает полисинусит (воспаление нескольких видов околоносовых пазух) и пансинусит (воспаление всех придаточных пазух). При этом моносинусит (воспаление одной пазухи) практически не встречается.
При таком заболевании как синусит, симптомы у детей зависят, в первую очередь, от характера воспалительного процесса. Родителям особое внимание необходимо уделять следующим признакам:
- продолжительность насморка более 2 недель;
- наличие гнойных или слизистых выделений, при этом слизь может быть как прозрачной, так и желтого, зеленого цвета;
- головная боль и боль в околоносовой области (чаще всего такие ощущения нарастают в течении дня и максимальной интенсивности достигают к вечеру);
- затрудненное дыхание;
- повышение температуры тела ребенка вплоть до 39 С;
- вялость и плохое самочувствие;
- сухость глотки;
- снижение аппетита и нарушение сна;
- кашель, усиливающийся ночью.
Симптомы синусита у детей могут несколько различаться. К примеру, боль может ощущаться в различных частях головы. Также важно, острая ли форма заболевания у ребенка или хроническая. При остром синусите признаки имеют более интенсивный характер. В случае хронического воспаления симптомы периодически обостряются.
Диагностика воспаления пазух у детей вполне традиционна. Она включает обязательное проведение рентгенологического исследования. Рентген в 80-100% случаев позволяет выявить имеющийся патологический процесс.
При подозрении на синусит, имеющий невоспалительный характер (при искривлении перегородки, кисте и иных новообразованиях), как правило, проводят компьютерную томографию. Но самым информативным методом диагностики синусита считается эндоскопическое исследование носовой полости.
Кроме всего этого, немалое значение отводится клиническому анализу крови, который показывает воспалительные изменения в организме.
Стоит понимать, что попытки самостоятельно диагностировать синусит у детей приведут лишь к потере времени. А это может служить причиной перехода заболевания в хроническую форму.
Не каждый родитель знает, чем лечить синусит у детей, чтобы терапия быстро улучшила состояние ребенка и не вызвала никаких осложнений. Поэтому лучше обратиться к специалисту, который назначит корректное лечение. При этом крайне важно не упустить первые симптомы воспаления.
источник
Синуситом называют воспаление, протекающее в слизистой оболочке одной или нескольких придаточных пазух носа. В зависимости от места локализации, различают четыре вида таких полостей – клиновидная, гайморова, лобная и решетчатый лабиринт.
Образование околоносовых синусов начинается в период внутриутробного развития плода, а заканчивается лишь после полового созревания. Полости изнутри выстланы мерцательным эпителием с бокаловидными клетками, которые продуцируют слизь. Движение эпителиальных ресничек обеспечивает движение слизи к небольшим отверстиям пазух. Носовая полость соединена с синусами узкими ходами, через которые осуществляется их непрерывное дренирование. В случаях, когда по какой-либо причине очищение прекращается и секрет в пазухах застаивается, создаются благоприятные условия для развития синусита.
В зависимости от того, в какой полости протекает воспаление, выделяют следующие виды синусита:
- этмоидит – в решетчатом лабиринте;
- гайморит – в верхнечелюстной полости;
- фронтит – в лобной пазухе;
- сфеноидит – в клиновидном синусе.
В редких случаях диагностируется пансинусит. Что это такое? Воспалительный процесс может быть односторонним и протекать в одной или нескольких полостях. Если воспаление отмечается во всех придаточных пазухах, заболевание называют пансинуситом.
Для естественного очищения полости носа от вирусов, бактерий, аллергенов, частиц пыли, корок и слизи используется раствор морской соли. Эффективными также считаются ингаляции с травяными отварами – календулы, шалфея, ромашки.
По течению выделяют острый, подострый и хронический синусит. Продолжительность острой формы в среднем составляет 2–4 недели, если в этот период отсутствует адекватное лечение, заболевание переходит в подострую форму. При ней симптомы сохраняются от 4 до 12 недель. Если признаки синусита у детей наблюдаются более 12 недель, заболевание считается хроническим.
По характеру воспаления выделяют отечно-катаральную, гнойную и смешанную форму болезни.
При отсутствии своевременной терапии любого вида синусита возможно развитие серьезных осложнений в виде менингита, абсцесса мозга, остеомиелита, воспаления зрительного нерва и оболочек глаза.
Предрасполагающими факторами к возникновению патологии у детей являются:
К появлению синусита может приводить блокирование соустий полостей носа из-за аномалий строения решетчатого лабиринта и носовых раковин или гипертрофических ринитов. Также нередко причиной возникновения заболевания является вирусная инфекция. Слизистая оболочка придаточных пазух и носовой полости в результате воспаления отекает, и слизистые железы начинают продуцировать большое количество секрета. Отек слизистой оболочки приводит к сужению соустий параназальных полостей, и их заполняет густое патологическое отделяемое.
Интенсивному развитию условно-патогенной флоры содействует дефицит кислорода, застой секрета и нарушение вентиляции в тканях синусов. Бактериальная инфекция в таких случаях присоединяется к вирусной. Степень способности вызвавших воспаление микробов заражать организм (вирулентность) напрямую влияет на выраженность симптомов болезни.
Поскольку при синуситах обычно применяются антибактериальные средства, вызывающая его бактериальная флора нередко проявляет повышенную устойчивость к большинству таких препаратов. Частый прием антибиотиков отрицательно влияет на иммунитет, нарушает состав микрофлоры кишечника и создает благоприятные условия для развития микозной инфекции. Все чаще причиной возникновения синусита становятся грибки.
На начальной стадии воспаление не всегда провоцируется микробами. К отеку слизистой оболочки носовой полости, из-за которого закрываются соустья параназальных пазух, может приводить вдыхание некоторых химических веществ или холодного воздуха.
Наиболее часто синусит возникает как следствие аллергических реакций и иммунодефицитных состояний. На фоне аллергии развивается вазомоторный ринит, одним из основных симптомов которого является отек слизистой оболочки носовой полости.
Если появление заболевания связано с глубоким кариесом или иной патологией зубов, совместно со стоматологом подбирается лечение, направленное на устранение первопричины синусита.
Проявления заболевания зависят от возраста ребенка и формы синусита. Так, острое течение воспаления характеризуется выраженными симптомами, а при хронической форме симптоматика слабее.
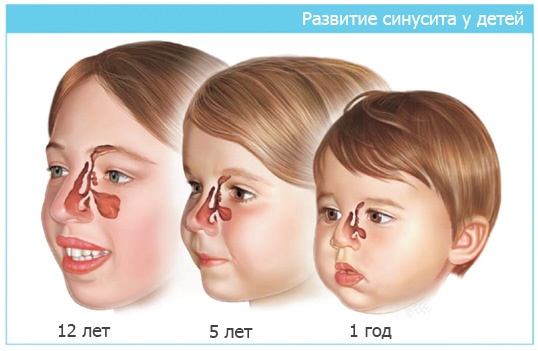
У детей до 3 года жизни придаточные пазухи физиологически недоразвиты. В основном воспаление у них развивается вследствие вирусных инфекционных заболеваний и аденоидов. Клинические признаки синусита при этом неявные, и фактически он протекает бессимптомно. Нередко патология у ребенка сопровождается средним отитом, поскольку инфекция из полости носа через широкую евстахиеву трубу может распространиться в среднее ухо.
У детей старшего возраста околоносовые синусы сформированы, поэтому в воспалительный процесс может вовлекаться любой из них. Реже всего встречается воспаление в одной пазухе, чаще – в нескольких полостях или во всех одновременно.
При хронической форме патологии комплекс терапевтических мероприятий может включать дыхательную гимнастику и точечный массаж биологически активных точек.
Характерными для заболевания признаками являются:
- головная боль;
- затруднение носового дыхания;
- снижение обоняния;
- выделения из носа, окрашивающиеся в желто-зеленый цвет и имеющие гнойный характер;
- насморк продолжительностью более 2 недель;
- боль в околоносовой области;
- гнусавость голоса;
- ухудшение общего самочувствия – отсутствие аппетита, нарушения сна, вялость, быстрая утомляемость;
- нарастание симптомов в вечернее время;
- повышение температуры тела (при остром синусите);
- сухость в горле, из-за которой возникает кашель.
Как лечить синусит у детей, определяет врач. При первых признаках заболевания важно обратиться за консультацией к детскому отоларингологу. Самостоятельный подбор терапии для ребенка, особенно до 2 года жизни, может ухудшить течение синусита и привести к развитию осложнений.
Основная цель терапии – восстановление носового дыхания, устранение причины воспаления и профилактика возможных осложнений.
Медикаментозное лечение, в зависимости от возбудителя синусита, включает применение антибиотиков, сосудосуживающих или антигистаминных средств.
До назначения антибактериальных средств рекомендовано проведение бактериологического исследования на определение чувствительности возбудителя к их действию. Однако получить результаты посева в среднем можно через 4–5 суток после сдачи материала.
В связи с этим при остром течении воспаления, когда у ребенка наблюдается выраженная интоксикация, высокая температура тела и обильные гнойные выделения из носовой полости, назначается антибиотик широко спектра действия, а далее, при необходимости, проводят коррекцию подобранного лечения. Промедление в таких случаях чревато возникновением осложнений, которые у детей развиваются быстрее, чем у взрослых.
В большинстве случаев терапию начинают с применения антибактериальных средств из ряда пенициллинов (Амоксиклав, Ампициллин, Аугментин). Если у ребенка имеется индивидуальная непереносимость этой группы препаратов, применяются макролидные антибиотики (Азитромицин, Кларитромицин, Сумамед).
Препараты с сосудосуживающим действием помогают устранить отек слизистой оболочки носа, благодаря чему усиливается отток слизисто-гнойных выделений и восстанавливается носовое дыхание. В детской практике используют Тизин Ксило, Називин, Санорин, Нафтизин или Отривин.
Также возможно применение антисептических капель (Протаргол, Колларгол, Эктерицид). Они действуют непосредственно в очаге воспаления и способствуют облегчению дыхания.
Если синусит развивается вследствие аллергии, назначаются антигистаминные препараты (Тавегил, Цетрин, Фенистил, Кларитин). В качестве вспомогательного средства при обострении хронического синусита у детей в возрасте от 12 лет может применяться глюкокортикостероид Назонекс. Этот препарат оказывает противовоспалительное и противоаллергическое действие.
Могут применяться гомеопатические средства, подобранные детским гомеопатом. Главным достоинством таких препаратов является отсутствие побочных действий и иммуномодулирующий эффект.
Наряду с консервативными методами лечения, доктор Комаровский рекомендует обратить внимание на влажность помещения, в котором ребенок находится большую часть времени. Оптимальным уровнем считается влажность в пределах от 50 до 70%.
По согласованию с отоларингологом, в домашних условиях возможно применение народных методов лечения. К ним относятся промывания и прогревания полости носа, фитотерапия, ингаляции. Важно четко следовать предписаниям врача, поскольку, к примеру, неправильное проведение промываний может привести к развитию осложнений.
Прогревание носа яйцом, солью, синей лампой возможно только при отсутствии гнойного процесса. Для правильного проведения процедуры рекомендуется предварительно ознакомиться с тематическими фото и видео.
Для естественного очищения полости носа от вирусов, бактерий, аллергенов, частиц пыли, корок и слизи используется раствор морской соли. Эффективными также считаются ингаляции с травяными отварами – календулы, шалфея, ромашки.
Следует учитывать, что самостоятельное использование фитопрепаратов может привести к аллергизации организма и усугубить течение болезни, поэтому применение народных методов лечения рекомендовано согласовывать с ЛОРом.
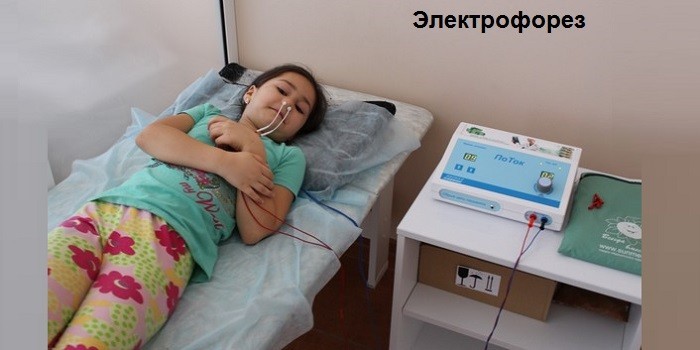
Для лечения синусита у детей могут применяться физиотерапевтические методы. Они помогают повысить защитные силы организма, снизить интоксикацию, улучшить микроциркуляцию крови, активизировать обменные процессы в пораженной ткани и устранить воспалительный процесс.
К процедурам с противовоспалительным эффектом относится ультразвук, лазеро- и УВЧ-терапия (ультравысокочастотная терапия). С целью воздействия на возбудителя болезни используется тубус-кварц, электрофорез для введения антибиотика и местная дарсонвализация.
При синуситах высокоэффективной процедурой считается фотохромотерапия, при этом она практически не имеет противопоказаний. Воздействие синим цветом оказывает обезболивающее, релаксирующее, противовоспалительное, бактерицидное и эпителизирующее действие.
Физиолечение противопоказано при гнойном синусите и нарушении оттока отделяемого из придаточной пазухи.
Основная цель терапии – восстановление носового дыхания, устранение причины воспаления и профилактика возможных осложнений.
При хронической форме патологии комплекс терапевтических мероприятий может включать дыхательную гимнастику и точечный массаж биологически активных точек. Эти методы способствуют снижению воспалительных проявлений, улучшению крово- и лимфообращения. Воздействие на точки наиболее эффективно при фронтите и гайморите.
Если консервативное лечение не приводит к улучшению состояния, назначают пункцию воспаленной пазухи. Из нее удаляют весь гной, затем осуществляют промывание и введение антибиотика или противовоспалительного средства.
Предлагаем к просмотру видеоролик по теме статьи.
источник
Острый синусит у детей опасен быстрым развитием хронического заболевания. По статистике, с такой проблемой сталкиваются 20% детей разного возраста. Численность заболевших растет в осенне-зимний период, при авитаминозе. Своевременное лечение повышает шансы больного на быстрое выздоровление.
Воспаление слизистой оболочки 1 либо нескольких пазух носа называется синуситом. Болезнь спровоцирована вирусами и бактериями, часто обостряется на фоне ослабленного иммунитета. Синусит является осложнением гриппа, ОРВИ, простуды, появляется при искривлении носовой перегородки либо полипах в носовых ходах.
По статистике, этот диагноз развивается у 18 из 1000 подростков в возрасте 12–17 лет, у 22 из 1000 человек в возрасте до 7 лет. У малышей не до конца сформирован иммунитет, а синусы носа имеют свои конструктивные особенности.
Патогенез синусита у взрослых и детей отличается. Это связано с особенностями строения придаточных пазух. У пациентов до 4 лет соустья сужены, гайморовы пазухи приближены к мозговым оболочкам. Болезнь протекает в осложненной форме, специфическая симптоматика обусловлена несформированными синусами.
Родители долго не начинают лечение, путая синусит с признаками классической простуды. Воспаление переходит на органы зрения и головной мозг. Это чревато инвалидностью, летальным исходом. Несвоевременная терапия является одной из причин возникновения таких осложнений со здоровьем:
- хронического синусита;
- тромбоза синусов;
- среднего отита;
- тромбофлебита, тромбоза синусов;
- флегмоны глазницы;
- неврита лицевого, зрительного нерва;
- бронхиальной астмы;
- энцефалита;
- менингита;
- сепсиса мозга;
- воспаления костей черепа.
В зависимости от продолжительности воспаления различаются 2 формы болезни:
- Острая. Выраженные признаки сохраняются до 3 месяцев.
- Хроническая. Вялотекущая симптоматика поддерживается длительное время, сопровождается рецидивами.
Виды синусита в зависимости от локализации очага патологии:
- гайморит – поражение 1 или обеих верхнечелюстных пазух;
- фронтит – одностороннее или двустороннее воспаление лобного синуса;
- этмоидит – поражение решетчатого лабиринта, синусов кости;
- сфеноидит – воспаление околоносовой полости клиновидной кости черепа;
- пансинусит – поражение всех придаточных пазух.
Классификация риносинусита в зависимости от этиологии патологического процесса:
- грибковый;
- вирусный;
- аллергический;
- травматический;
- смешанный;
- бактериальный.
Симптоматика зависит от возраста больного, стадии и формы заболевания. У пациентов до 3 лет специфические признаки выражены слабо или отсутствуют. Болезнь часто протекает одновременно со средним отитом. У подростков при сформированных пазухах развивается двустороннее воспаление с ярко выраженными симптомами. Характерные признаки синусита у детей:
- насморк больше 2 недель;
- гнусавый голос;
- гнойные выделения из носовых ходов;
- першение, сухость в горле;
- приступы удушливого кашля;
- мигрени;
- боли околоносового пространства;
- лихорадка;
- нарушение носового дыхания;
- давление в ушах;
- снижение обоняния;
- слезоточивость;
- неприятный запах изо рта;
- нарушение сна, быстрая утомляемость.
Воспалительный процесс прогрессирует стихийно. У маленького пациента повышается температура тела до 38° и выше. Острый синусит у детей сопровождается такими симптомами:
- болью в области лба, переносицы, щек;
- заложенностью носа;
- нарушением дыхание;
- давлением в ушах;
- изменением голоса;
- отсутствием аппетита;
- снижением обоняния.
При такой форме воспалительного процесса лихорадочные состояния не проявляются. Температура длительное время держится в пределах 37–37,5°. Другие признаки синусита у детей:
- вялость, пассивность;
- заложенность носа;
- головная боль, мигрень;
- зеленые выделения из носа;
- затрудненное дыхание;
- нарушение сна, бессонница;
- слезотечение.
Чтобы быстро убрать скопление серозной жидкости и слизи в синусах, нужно определить и устранить причины патологии. Болезнь вызвана активностью микробной флоры (стафилококками, стрептококками, синегнойной палочкой, вирусами, грибками), нарушением оттока жидкости из носовых пазух. Возможные провоцирующие факторы:
- искривление носовой перегородки;
- воздействие аллергена, токсических веществ;
- конструктивные аномалии носовых полостей;
- рецидив хронического тонзиллита;
- новообразования в назальной полости (полипы, опухоли);
- переохлаждение;
- кариес зубов;
- инородный предмет в носу;
- слабый иммунитет.
Обследование комплексное, помимо изучения жалоб пациента, проводятся инструментальные, лабораторные исследования. Пациентам любого возраста назначаются риноскопия и рентгенография. В 1 случае назальная полость подсвечивается для выявления отека, экссудата.
Другие информативные методы диагностики:
- УЗИ придаточных пазух – для определения очага воспаления;
- КТ, МРТ – для изучения распространения патологического процесса, выявления осложнений;
- бакпосев слизи – для определения возбудителя, подбора эффективных антибиотиков;
- общий анализ крови – для уточнения характера развития воспалительного процесса;
- эндоскопическое обследование – для определения состава экссудата (назначается подросткам);
- пункция пазух – для исключения онкологии, изучения состава гнойных масс при рецидивирующем риносинусите, гайморите, назначения эффективного лечения.
Можно начинать комплексную терапию после определения и устранения провоцирующего фактора. Например, нужно вылечить кариес или удалить инородное тело из носовых ходов. Против бактериальной флоры назначаются антибиотики, при активности грибков – противогрибковые средства. Схема лечения синусита у ребенка включает:
- антибактериальную терапию;
- прием сосудосуживающих средств;
- употребление антигистаминных препаратов;
- физиотерапевтическое лечение;
- терапию народными средствами;
- хирургическое вмешательство.
Комплексное лечение проводится в домашних условиях под контролем отоларинголога. Гнойный синусит у ребенка подразумевает прием антибиотиков.
Пациентам от 1 года подходят Аугментин, Амоксиклав, Ампициллин. Детям от 2 лет назначается антибиотик в форме спрея Изофра. Такие медикаменты уничтожают патогенную флору, купируют воспалительный процесс, ускоряют выздоровление. Курс лечения составляет 5–7 дней.
Больным старше 3 лет рекомендуются Називин, Виброцил. Курс лечения – не более 7 дней. Аэрозоли и спреи равномерно распределяют лекарство на слизистой оболочке, хорошо переносятся организмом, но вызывают привыкание.
Дополнительно назначаются антигистаминные средства, которые купируют воспалительный процесс, убирают симптомы риносинусита. В детском возрасте разрешено принимать таблетки Тавегил, Фенистил, Кларитин. Если нет улучшений, в схеме лечения участвуют кортикостероиды – Назонекс, Фликсоназе. Курс терапии составляет 7–14 дней, медикамент подбирается индивидуально.
Новорожденным и пациентам постарше назначаются солевые составы Аквамарис, физраствор, Маример. Процедуру можно проводить в домашних условиях 4 раза/сутки. При осложненном гайморите пазухи от гноя очищаются в стационаре методом «кукушка».
Эффективны сиропы Панадол и Нурофен для приема внутрь. Дозировка зависит от возраста пациента. Принимать лекарство нужно каждые 6–8 часов. Лечение продолжается, пока температура не нормализуется.
Альтернативой синтетическим медикаментам являются гомеопатические средства с растительными компонентами. Они вызывают меньше побочных эффектов, на очаг патологии действуют эффективно. Пациентам от 3 лет назначаются Циннабсин, Синупрет. Дополнительно используются средства для наружного применения (мази Доктор МОМ, Доктор Тайсс) с согревающим эффектом. Кашель при синусите у ребенка лучше лечить растительными средствами (сироп плюща Гербион).
Вспомогательным способом лечения гайморита является физиотерапия, которая проводится в стационаре или домашних условиях. Список эффективных процедур:
- Ультразвук, УВЧ, лазеротерапия. Путем воздействия теплом снимается воспаление, купируется рецидив, ускоряется регенерация тканей.
- Дыхательная гимнастика по методу Стрельниковой, массаж, акупунктура. Улучшается локальный кровоток, ослабевают симптомы воспаления, облегчается носовое дыхание. Курс лечения состоит из 10–15 процедур.
- Электрофорез. Он особенно эффективен при гайморите, запущенном риносинусите, поскольку под воздействием электродов повышается эффективность медикаментов.
Домашнее лечение риносинусита у детей включает прием антибиотиков, сосудосуживающих средств и солевых растворов для промывания носа. Грудным и новорожденным малышам требуется отсасывание слизи специальным устройством (аспиратором), пациенты постарше должны высмаркиваться самостоятельно.
При гайморите, гнойном синусите хорошо помогают отвар картофеля, йодо-щелочной состав, кипяток с добавлением эфирных масел чайного дерева, эвкалипта, можжевельника. Чтобы снять воспаление и убрать симптомы болезни, назначаются прогревания с солью, яйцом, синей лампой.
Процедура нужна для разжижения и выведения из носовых пазух гноя с микробной флорой, облегчения дыхания. При нарушении техники лекарство проникает во внутреннее ухо, что приводит к отиту. Последовательность действий для пациентов до 2 лет:
- Уложите больного на спину и ватными жгутиками очистите носовые ходы.
- Закапайте нос раствором морской воды.
- Подождите, пока корочки размягчатся.
- Вытяните содержимое носовых ходов специальной грушей.
Техника промываний для детей старше 3 лет:
- Поверните голову больного на бок.
- Зажмите 1 ноздрю, во вторую введите лекарство.
- То же самое выполните для другой ноздри.
- Помогите ребенку высморкаться с приоткрытым ртом.
Чтобы исключить симптомы гайморита, регулярно выполняйте в домашних условиях такие профилактические мероприятия:
- исключите переохлаждение;
- следите за соблюдением режима дня ребенка, обеспечьте ему полноценное питание;
- закаливайте малыша с раннего возраста;
- ведите активный образ жизни;
- своевременно лечите затяжной насморк.
источник
Выделения из носа у детей любого возраста не всегда указывают на обычную простуду. Это могут быть первые симптомы воспалительного заболевания носовой полости. Часто родители упускают момент, и насморк оборачивается синуситом.
Знание опасных признаков и возможных вариантов лечения и профилактики убережет вас от грустных последствий и сохранит здоровье вашего ребенка.
Синусит – это воспаление слизистой оболочки одной или нескольких пазух носа. Более точное определение заболевания (гайморит, этмоидит, фронтит, сфеноидит) зависит от того, какие именно пазухи воспалены.
Самая распространенная причина развития синусита – как осложнение затяжного или не до конца вылеченного насморка.
Среди других причин:
- искривление носовой перегородки;
- болезнь корней верхних зубов;
- травма лица.
Признаки синусита у детей могут быть абсолютно разными и зависят от возраста ребенка, формы и распространенности воспаления.
- головная боль, боль в области зубов, глаз, лба, щек;
- гнойные выделения из носа;
- закладывает то одну половинку носа, то другую;
- трудно дышать носом;
- кашель, который усиливается ночью;
- утром откашливается гнойная мокрота;
- сухость во рту, трудно глотать;
- повышение температуры (от 37°C до 39°C);
- общая слабость, вялость, нарушения сна, отказ от еды;
- отечность лица.
Часто родители не видят в этих признаках чего-то страшного и списывают все на простуду.
Важно! Если даже самый обычный насморк длится более 7-10 дней, это уже, как минимум, повод для беспокойства.
Классификация заболевания довольно обширна. При постановке диагноза определяют:
- гайморит (воспаление пазух верхней челюсти);
- этмоидит (воспаление пазух решетчатой кости у основания носа. Диагностируют у детей до 3 лет);
- фронтит (воспаление лобных пазух);
- сфеноидит (воспаление клиновидной пазухи внутри черепа).
- острый (симптомы явно выражены и могут держаться от 1 до 3 недель);
- подострый (до 3 месяцев);
- хронический (более 3 месяцев);
- рецидивирующий (болезнь обостряется несколько раз в год).
Экссудативный (с выделениями из носа):
Продуктивный (при разрастании слизистой).
- Односторонний (поражена пазуха только с одной стороны).
- Двусторонний синусит у ребенка развивается, когда затронуты пазухи с обеих сторон. В этом случае болезнь протекает тяжелее.
Чтобы поставить правильный диагноз и определить, как именно лечить синусит у ребенка, врач спросит о жалобах, проведет первичный осмотр и предложит сдать общий анализ крови, который выявит воспалительный процесс в организме.
Из дополнительных методов диагностики может быть назначен рентген, компьютерная томография, УЗИ, эндоскопия, реже – пункция. Самым достоверным из этих исследований является компьютерная томография.
В комплексной терапии для лечения синусита у детей в разных комбинациях применяют:
- Сосудосуживающие препараты местного применения, которые уменьшают отечность слизистых и быстро облегчают дыхание (ксилометазолин, оксиметазолин и др.). Малышам их назначают в форме капель. Детям от 3 лет – в форме спрея. Обратите внимание, что сосудосуживающие препараты можно применять не более 5 суток.
- Антибактериальные и антисептические средства (Изофра, Протаргол и др.). Их назначают при синусите с выраженными симптомами, когда нужно быстро снять общую интоксикацию организма и устранить патогенные бактерии.
- Жаропонижающие при повышенной температуре (в педиатрии обычно применяют лекарства содержащие парацетамол или ибупрофен).
- Препараты для разжижения или уменьшения носовой слизи (Амброксол, Синупрет и др.).
- Физиотерапию (прогревания, ингаляции, промывание носа солевыми и лекарственными растворами).
- Антибиотики при синусите у детей назначают, если воспаление осложняется гнойными выделениями.
Важно! Форму каждого препарата и его дозировку вам индивидуально подберет лечащий врач в зависимости от возраста ребенка и сложности протекания болезни.
Если есть медицинские показания или лечение консервативными методами неэффективно, назначают прокол пазухи, чтобы как можно быстрее удалить гной и облегчить состояние ребенка. У малышей такая операция может вызвать осложнения, поэтому к проколу обращаются только в очень тяжелых случаях.
Вовремя обнаруженный синусит обычно лечат дома под наблюдением педиатра. Госпитализация рекомендована, если синусит у ребенка имеет осложненную гнойную форму, протекает с высокой температурой и выраженной общей интоксикацией.
В некоторых случаях к медикаментозному лечению добавляют другие методы, которые можно применять дома:
- промывания солевым раствором;
- массаж;
- дыхательная гимнастика;
Важно! Будьте осторожны! Некоторые из этих методов противопоказаны при определенных видах синусита.
Любое дополнительное лечение можно проводить только с разрешения врача.
- укрепляйте иммунитет ребенка (витамины, общее закаливание организма);
- вовремя обращайтесь к врачу и лечите насморк;
- соблюдайте правила гигиены;
- не допускайте длительных переохлаждений;
- если есть медицинские показания, устраните возможные анатомические дефекты, затрудняющие дыхание.
И синусит и гайморит у детей, несмотря на симптомы и течение болезни, хорошо поддаются лечению – считает известный детский доктор Комаровский. Главное вовремя установить диагноз и не запускать болезнь.
Комаровский отмечает, что при любом насморке у ребенка развивается гайморит. Он имеет вирусное происхождение и характеризуется накоплением слизистого содержимого, которое отделяется и выводится. Это нормально. Такой гайморит не требует отдельного лечения и проходит вместе с насморком.
Лечить синусит и гайморит специальными препаратами нужно, когда причиной воспаления являются микроорганизмы, в пазухах накапливается гной и к общим симптомам насморка добавляется боль. При гнойном синусите у ребенка назначают антибиотик.
Важно! Регулярно проветривайте и увлажняйте воздух в комнате, где находится ребенок. В таких условиях гораздо легче дышать, а слизитое содержимое пазух носа будет свободно отделяться.
О детском синусите говорит Ольга Денисова – кандидат медицинских наук, врач-отоларинголог. Вы узнаете, как самостоятельно диагностировать острый синусит, на какие именно симптомы болезни нужно обратить внимание и как проводится лечение у детей в разном возрасте; о плюсах и минусах некоторых принципов лечения воспаления, последствиях перенесенной болезни и профилактических мерах.
Синусит – одно из самых распространенных заболеваний. При любых выделениях из носа наблюдайте за состоянием ребенка и при подозрении на воспаление обратитесь к врачу. Избегайте самолечения. Точный диагноз и тем более препараты для лечения детского синусита должен назначать специалист.
Заболевание, лечение и выздоровление у каждого ребенка проходит индивидуально.
источник
Синусит у ребенка встречается довольно часто. Это заболевание довольно опасно, так как достаточно быстро оно способно становиться хроническим и опасных не только для здоровья, но и для жизни.
Поэтому родителям очень важно понимать, когда на насморк стоит обратить особое внимание и показать кроху врачу. Об этом, а также том, как диагностируется и лечится патология, пойдет речь ниже.
Синуситом традиционно называют воспаление слизистой 1-ой или нескольких околоносовых пазух носа (синусов), локализованных по обеим его сторонам и в районе переносицы. Основной причиной его возникновения является ОРЗ, спровоцированное вирусами или бактериями.
Тем не менее иногда патогенная грибковая флора также способна приводить к развитию патологии. На фоне нарушения оттока слизи, содержащей патогенные микроорганизмы, при несоблюдении рекомендаций по уходу за носом во время ринита воспаление из слизистой носовой полости распространяется на придаточные пазухи, что и приводит к развитию заболевания.
Несколько реже в роли предпосылок для развития синусита, выступают:
- искривление носовой перегородки;
- гипертрофия (увеличение размера) раковин;
- гребни и шипы носовой перегородки;
- аллергический ринит;
- полипы и опухоли любого другого характера;
- пораженные кариесом зубы и, в частности, их корни.
Эти факторы нередко приводят не только к возникновению гайморита у детей, но и к нарушению развития околоносовых пазух. В результате этого искажается их форма, размер и даже диаметры соустий и ходов.
Существует несколько категорий, по которым различают виды заболевания. По локализации процесса выделяют:
- гайморит – поражение верхнечелюстной пазухи;
- фронтит – поражение лобных синусов;
- этмоидит – воспалительный процесс, затрагивающий клетки решетчатого лабиринта;
- сфеноидит – редко развивающийся самостоятельно воспалительный процесс в клиновидной пазухе, располагающейся глубоко позади носа;
- пансинусит – одновременное поражение всех придаточных пазух.
Если поражается только один из парных синусов, ставят диагноз односторонний синусит. При поражении обоих – двусторонний.
В зависимости от продолжительности течения патологии говорят об острой или хронической форме. Последняя диагностируется только в том случае, если симптомы сохраняются более 3 месяцев.
Источник: nasmorkam.net По характеру воспалительного процесса различают:
- катаральный (наблюдается в основном при вирусных инфекциях);
- гнойный (типичен для заражения бактериальной флорой).
Малыши до 3 лет редко страдают от заболевания. У детей более старшего возраста чаще всего диагностируется острый гайморит.
При остром синусите страдают не только околоносовые пазухи, но и весь организм в целом. Поэтому признаки патологии достаточно многогранны и проявляются возникновением нарушений в работе многих органов.
Таким образом, если возник синусит у ребенка, симптомы будут следующими:
- лихорадка, быстрая утомляемость;
- головные боли и чувство распирания в пораженных пазухах, усиливающиеся при склонении головы вперед и нажатии на ткани над пораженными синусами;
- постоянное или периодически возникающее затруднение носового дыхания, причем обычно малыш может нормально дышать утром, а к вечеру его состояние ухудшается;
- ринорея;
- ухудшение обоняния;
- отечность мягких тканей лица в проекции воспаленной пазухи.
Наиболее специфичным признаком болезни в острый период является головня боль, наблюдающаяся на фоне насморка. Обычно она носит разлитой характер, но при наличии одностороннего процесса она может локализоваться именно со стороны пораженного синуса.
При этом иногда также может присутствовать кашель при синусите у ребенка, хотя для самой болезни он не характерен. Кашель – частый спутник ОРЗ и других аналогичных заболеваний, способных предшествовать развитию синусита или возникать на его фоне.
Иногда кашель появляется в ответ на стекание слизи по задней стенке носоглотки, что нередко наблюдается по утрам или при воспалении клеток задней части решетчатого лабиринта или клиновидной пазухи.
Хронический синусит проявляется аналогичным образом. Но его главной чертой является определенная периодичность возникновения признаков патологии, например, часто обострения наблюдаются осенью и весной, когда климатические условия наиболее способствуют активному размножению вирусов.
Поводом для вызова специалиста всегда служит повышение температуры, а при острой форме патологии она может достигать 39 °С и выше. В любом случае самостоятельно вылечить заболевание крайне сложно и опасно развитием опасных для жизни осложнений.
При этом чем раньше начато проведение грамотной терапии, тем быстрее наступит выздоровление. Поэтому обращаться к доктору следует при появлении первых симптомов болезни.
Традиционно лечат синусит у отоларинголога или ЛОРа. Тем не менее при отсутствии такого узкого специалиста в местной поликлинике, что часто наблюдается в небольших деревнях, можно обратиться к педиатру.
С целью диагностики заболевания пациентам назначается:
- общий анализ крови и мочи;
- риноскопия – эндоскопическое обследование носовых ходов и окружающих структур;
- рентген;
- КТ;
- МРТ.
В тяжелых случаях, когда проводимая терапия не дает результатов назначается микробиологическое исследование содержимого пораженных синусов для точного определения вида возбудителя и его восприимчивости к различным антибиотикам.
Лечение синусита у ребенка начинают только после того, как точно установлена и устранена причина его развития, так как от этого напрямую зависит его эффективность.
Если она кроется в наличии больного зуба, то один из первых этапов лечения является устранение кариеса, а при сильном разрушении – удаление.
В противном случае даже проведенная до конца терапия в полном соответствии предписаниям врача не принесет ожидаемых плодов или вскоре патология рецидивирует.
На фоне устранения причины пациентам назначают препараты с антибактериальной активностью для уничтожения патогенной бактериальной микрофлоры.
Также обязательно прописываются лекарства при синусите, способствующие ускорению эвакуации слизи из пазух и восстановлению их нормального дренажа и аэрации.
- солевые растворы для ирригаций, то есть промывания носа (Маример, Аквалор, Физиомер, Хюмер, Аквамарис, физраствор и т.д.);
- сосудосуживающие капли (Називин, Назик, Нокспрей, Риназолин, Галазолин, Виброцил, Ринофлуимуцил и пр.);
- кортикостероиды (Назонекс, Беконазе, Фликсоназе, Авамис и т.п.);
- НПВС (Парацетамол, Панадол, Нурофен, Ибупрофен);
- гомеопатические средства (Синупрет, Циннабсин и др.).
В тяжелых ситуациях больным рекомендовано проведение «кукушки». Эта процедура, осуществляемая в ЛОР-кабинете, предполагает профессиональное промывание околоносовых пазух от скопившейся в них слизи путем введения раствора в одну ноздрю и отсасывание его через другую с помощью вакуума.
При наличии гайморита, значительно реже фронтита, с выделением гнойного секрета при недостаточной эффективности медикаментозной терапии родителям пациентов предлагают проведение пункции (прокола) пораженного синуса с последующим промыванием его растворами антибиотиков и антисептиков.
Но данная методика практикуется только в крайних случаях, когда консервативными мерами справиться с болезнью не удается.
Госпитализация требуется только в тяжелых ситуациях, когда возможно развитие осложнений.
При легких катаральных формах в качестве них могут использоваться препараты для местного использования, то есть спреи:
В более тяжелых случаях назначаются пероральные формы антибиотиков, например, Цефикс, Цефодокс, Амоксициллин, Сумамед, Ципрофлоксацин, Флорацид и пр.
Также пациентам часто назначают антисептические капли, например Протаргол или Колларгол.
Во многих своих книгах и видео популярный детский доктор Е. О. Комаровский рассказывал про симптомы и лечение гайморита и т.д.
В первую очередь он настаивает на том, что чем лечить синусит у ребенка, должен решать врач, причем строго в индивидуальном порядке и основываясь на данных ряда проведенных лабораторных и инструментальных обследований.
Одним из первоочередных заданий для родителей больного он ставит создание и поддержание в квартире идеальных для нормального дыхания условий. То есть температуры воздуха не более 18–20 °С и влажности – 45–60 %.
Немаловажным является регулярное проветривание детской и проведение в ней влажной уборки.
В остальном доктор также придерживается важности своевременности назначения антибиотиков и при необходимости использования лекарств для устранения симптомов, мешающих ребенку нормально жить.
[ads-pc-1][ads-mob-1] к содержанию ?
Вылечить синусит у ребенка, особенно бактериальный, Подобная практика способна привести лишь к развитию опасных осложнений и переходом процесса в хроническую форму.
Тем не менее в качестве дополнения к традиционному медикаментозному лечению можно применять ингаляции небулайзером с использованием:
- настоя цветков ромашки или календулы;
- настоя листьев подорожника;
- пихтового эфирного масла;
- эфирного масла чайного дерева и т.д.
Популярное в народе прогревание носа с помощью отваренных куриных яиц, картофеля или мешочков с крупой может применяться только с разрешения врача после окончания острого периода заболевания при условии отсутствия гнойных выделений.
Их прикладывают поверх хлопчатобумажной ткани по бокам спинки носа над пораженными синусами.
Не стоит закапывать ребенку любые смеси на основе сока лука, чеснока или алоэ, так как они могут обжечь слизистую оболочку и спровоцировать ухудшение состояния малыша.
Не рекомендуется применять и мед или свеклу в этих целях, поскольку содержащиеся в них сахара станут отличной почвой для размножения патогенной микрофлоры.
Лучше принимать внутрь иммуномодулирующие средства, например отвар шиповника, чай или молоко с медом.
Если вовремя начать лечение заболевания, обычно оно проходит бесследно. Но при отсутствии своевременной грамотной терапии возможно развитие:
- хронического синусита;
- отита;
- менингита;
- энцефалита;
- флегмоны глазницы;
- абсцесса мозга и т.д.
к содержанию ?
Поскольку в большинстве случаев синусит является следствием отсутствия лечения ринита, основной профилактикой его развития служит своевременное, грамотное лечение всех ОРЗ, в частности:
- регулярное высмаркивание;
- промывания солевыми растворами;
- применение лекарственных средств, показанных в каждом отдельном случае.
Чтобы избежать возникновения одонтогенной формы заболевания, следует регулярно обследоваться у стоматолога и при необходимости сразу же проводить лечение пораженных кариесом зубов или их удаление. Немаловажным аспектом профилактики является устранение анатомических дефектов носовой полости.
источник
Пожалуй, самый распространённый недуг, встречающийся у детей, — это насморк. Он настолько часто случается при простудах и переохлаждениях, что родители не бьют тревогу и не обращаются за помощью к врачу, пытаясь обойтись своими силами: в ход идут капли, народные средства и прогревания. Бывает, лечишь, лечишь малыша, а улучшения нет. Уважаемые родители! Будьте внимательны: слизистые выделения из носа могут быть началом серьёзного заболевания, называемого синуситом!
Детский организм гораздо слабее, нежели организм взрослого человека, поэтому дети более подвержены инфекциям. На фоне слабого иммунитета инфекция легко может проникнуть в околоносовые пазухи и прочно там закрепиться, запустив воспалительный процесс.
По статистике 20% детского населения хотя бы раз переносят это заболевание. В холодное время года случаи заболевания резко увеличиваются.
Синусит — это воспаление одной или нескольких придаточных пазух носа. В медицине можно встретить их второе название — синусы. Отсюда и название диагноза. Пазухи имеют вид полостей, заполненных воздухом. Они сообщаются с носовой полостью. В норме между носом и пазухой происходит воздухообмен. Секрет, продуцируемый пазухами, у здорового человека, не задерживается в них и выходит в носовую полость по специальным каналам — соустьям. При воспалении дело обстоит совсем по другому.
Как же возникает болезнь? В пазухи попадают патогенные микроорганизмы. На фоне неокрепшего иммунитета организм ребёнка не может самостоятельно справиться с инфекцией. Развивается ответная реакция на инфекционный возбудитель болезни, слизистая оболочка пазух и соустий отекает, что мешает слизистым массам выйти из пазух наружу, в полость носа. С течением времени слизь заполняет пазухи, слизь загустевает, превращаясь в гной, который, попадая в кровь, вызывает интоксикацию организма.
Исходя из того, какая из околоносовых пазух воспалена, выделяют следующие типы болезней:
- гайморит (поражаются гайморовы пазухи);
- этмоидит (поражаются пазухи решетчатой кости);
- фронтит (происходит поражение лобных пазухах);
- сфеноидит (происходит поражение клиновидных пазух).
У малышей до трёх лет пазухи сформированы ещё не полностью. Основной причиной развития болезни в этом возрасте выступают аденоидные вегетации и вирусные инфекции, поэтому симптомы заболевания, как правило, слабо выражены. В старшем возрасте, когда пазухи развиты полностью, столкнуться можно с любой формой заболевания. Причём чаще воспалительный процесс затрагивает сразу несколько видов пазух (полисинусит) или сразу все (пансинусит). Моносинусит, при котором воспаляется какая-то одна пазуха, встречается редко.
Если воспалительный процесс поражает пазухи на одной стороне это называется — гемисинусит.
По характеру течения болезни выделяют острые, подострые и хронические синуситы.
Сами воспаления могут иметь катаральный, гнойный и смешанный характер.
Предпосылками практически всех видов заболевания являются вирусы. Грипп, корь, краснуха, ОРВИ — все эти заболевания легко могут вызвать воспаления носовых синусов. Второй возбудитель болезни — бактерии. Бактерии населяют ротовую полость и носоглотку постоянно. В норме их количество невелико, и они не причиняют вреда организму. Но вирусные инфекции или холод могут стать катализатором активизации микроорганизмов, что может привести к нарушению нормальной работы пазух.
Синусит в хронической форме у ребёнка может развиться на фоне грибковой инфекции. Чаще этому подвержены дети с диабетом или лейкозом. В последнее время участились случаи заболеваний, вызванные аллергическими реакциями. Аллергия и астма достаточно легко могут спровоцировать воспаление пазух носа.
Среди причин можно выделить анатомические особенности малыша: аденоиды, искривлённая перегородка носа, крупные полипозные образования, — всё это блокирует выходы слизистых масс, вызывая их застой с последующим воспалением.
Проявления болезни зависят от характера воспалительного процесса. Симптомы заболевания у маленьких пациентов проявляются менее выражено, нежели у взрослых. Да и не каждый малыш может точно объяснить, где и как у него болит, что существенно затрудняет диагностику.
При различных типах заболевания больной может жаловаться на:
- длительную заложенность носа;
- продолжительное выделение слизистого или гнойного секрета из носа;
- неприятные, временами болезненные ощущения в области лица и головы особенно при её наклоне.
Может повыситься температура тела.
Возможно появление неприятного запаха изо рта и глотки.
Малыш становится вялым, теряет аппетит, привычные игры и занятия не приносят ему радости. Его начинает беспокоить сухой кашель, от которого не спасают привычные лекарства: это постоянно стекающая по задней стенке глотки слизь раздражает её, вызывая приступы кашля.
При острой форме болезни симптомы более интенсивны и выражены сильнее, чем при хроническом синусите.
Вылечивать синусит у ребенка необходимо сразу при появлении первых признаков болезни. Ведь при запоздалом лечении заболевания могут возникнуть серьёзные осложнения, порой даже более опасные, чем само воспаление околоносовых пазух. Синусит с осложнениями протекает и лечится гораздо сложнее.
Если не принимать эффективных мер для лечения синуситов, произойдёт хронизация воспалительного процесса. А вылечить хроническую болезнь у ребенка будет крайне сложно: лечение хронического синусита следует доверять только высококвалифицированному ЛОР-специалисту.
Болезнь может привести к внутричерепным риногенным и орбитальным патологиям: тромбоз вен, воспалительный процесс в костных тканях, флегмона орбиты, конъюнктивит, менингит, абсцесс мозга, менингоэнцефалит и это лишь неполный список негативных последствий. Осложнение гайморита, к примеру, способно привести к полной потере обоняния и даже потере зрения.
При лечении синусита у детей нужно помнить главное правило: нельзя предпринимать какие бы то ни было меры без консультации с оториноларингологом! Лечение должно проходить комплексно и включать в себя:
- сосудосуживающие средства для снятия отёчности слизистых оболочек;
- антисептические средства, оказывающие хороший противовоспалительный эффект;
- антибиотики детям назначают, если воспаление имеет бактериальную природу; важно пропить назначенный курс полностью, ведь с не до конца вылеченным ребёнком повышаются риски повторных заболеваний и осложнений;
- жаропонижающие средства при наличии высокой температуры;
- препараты от аллергии, в случае если источник воспаления — аллергические реакции.
В терапии этого заболевания давно зарекомендовали себя промывания пазух методом «кукушка» (эффективно про гайморите). Эта мера способствует быстрому очищению пазух от гнойных масс. Положительный эффект заметен уже после первой процедуры.
Вылечить хроническое заболевание гораздо сложнее. Эффективному лечению хронического воспаления предшествует устранение причины, вызвавшей заболевание: например, удаление полипов и аденоидов.
Детям с хронической формой болезни при отсутствии должного эффекта от терапии могут назначить пункцию верхнечелюстных пазух (при гайморите) или оперативное (хирургическое) вмешательство — микрогайморотомию.
Вылечить синусит у ребенка в Москве предлагают многие медицинские учреждения. Но найти для малыша хорошего врача не так-то просто. Поход с ребёнком к врачу — настоящий стресс как для самого малыша, так и для его родителей. В нашей клинике мы предлагаем качественное и эффективное лечение синусита у детей всех возрастов. Современное оборудование, собственные методики лечения и высококвалифицированные специалисты — вот залог быстрого выздоровления. Сам приём проходит непринуждённо в игровой форме — малыш быстро забывает, куда и зачем он пришёл. После процедур он может поиграть в специально оборудованной детской зоне, пока мама с врачом обсуждают схему лечения. Цены в клинике не менялись более трёх лет и остаются одними из лучших в Москве.
Пожалуйста, не откладывайте свой визит и приходите. Будем рады вам помочь!
источник
 Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.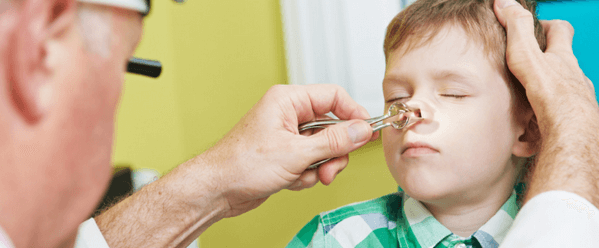
 Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.