Синусит – это воспаление в слизистой оболочке воздухоносного синуса (придаточной пазухи носа). В костях черепа расположено несколько придаточных пазух: в верхней челюсти, в лобной, решетчатой и клиновидной костях. Все они сообщаются с полостью носа. Воспаление может развиваться в одной из них или нескольких одновременно.
Синусит является распространенной патологией у детей: по данным статистики, им болеют до 20 % детей разного возраста. Некоторые родители даже не подозревают о развитии синусита у ребенка, расценивая характерный для болезни насморк как банальную простуду. Но это далеко не безобидное заболевание, которое может привести к серьезным последствиям.
Чаще всего причиной воспаления околоносовых пазух является бактериальная или вирусная инфекция, проникающая в околоносовые синусы. Синусит может возникать как осложнение скарлатины, ОРВИ, кори, гриппа. В некоторых случаях воспалительный процесс связан с аллергической реакцией, поллинозом. Воспаление может распространиться на синус при заболевании верхних коренных зубов.
Предрасполагающими факторами для возникновения синусита являются:
- искривление перегородки носа;
- аномалии развития структуры полостей носа;
- переохлаждение;
- снижение иммунитета.
Суть воспалительных изменений в синусах такова:
- болезнетворные микроорганизмы проникают в придаточную пазуху;
- слизистая оболочка под воздействием возбудителей отекает, нарушая при этом вентиляцию синуса;
- из-за отека нарушается также отток слизи из придаточной пазухи, продуцируемой слизистой оболочкой, и пазухи постепенно полностью заполняются слизистыми выделениями;
- под воздействием микробов происходит нагноение скопившихся выделений, гной и продукты жизнедеятельности микроорганизмов могут попадать в кровь и служить источником поражения других органов и тканей.
По локализации воспаления различают такие виды синуситов:
- фронтит – воспаление в лобной пазухе (одной или обеих);
- гайморит – воспаление одной или обеих пазух в верхней челюсти;
- сфеноидит – развитие воспаления в околоносовой полости клиновидной кости черепа;
- этмоидит – поражение локализуется в синусах лабиринта в решетчатой кости.
По продолжительности воспалительного процесса различают:
- острый синусит (длительностью до 3 месяцев);
- хроническое воспаление (длится свыше 3 месяцев с периодически возникающими рецидивами).
По причине возникновения различают синуситы:
- бактериальные;
- вирусные;
- грибковые;
- смешанные (вызванные микроорганизмами разных видов);
- аллергические (связанные с воздействием ингаляционных аллергенов);
- травматические (являющиеся последствием травмы головы, носа).
Проявления синусита зависят:
- от формы заболевания – при остром процессе проявления более выражены, при хроническом симптоматика может быть стертой;
- от возраста ребенка.
У малышей первых 3 лет жизни придаточные пазухи недоразвиты. Основной причиной синусита у детей этой возрастной группы являются вирусные инфекционные заболевания и аденоиды. Клинические симптомы синуситов неяркие, практически они протекают бессимптомно. Нередко синусит сопровождается средним отитом, т. к. из полости носа инфекция может распространиться через широкую у детей евстахиеву трубу в среднее ухо.
У детей старшего возраста все околоносовые синусы уже сформированы, может поражаться любая из них. У детей чаще развивается воспаление в нескольких пазухах (полисинусит) или даже всех синусов сразу (пансинусит). Воспалительный процесс в одной пазухе встречается очень редко.
Характерными для синусита симптомами являются:
- насморк, продолжающийся дольше 2 недель;
- выделения, приобретающие гнойный характер и желто-зеленую окраску;
- боли в околоносовых областях и головная боль;
- затрудненное носовое дыхание;
- гнусавость голоса;
- снижение обоняния;
- нарастание симптомов к вечеру;
- повышенная температура (до 38–39 0 С) при остром процессе, при хроническом синусите лихорадка отмечается редко;
- ухудшение общего самочувствия: быстрая утомляемость, вялость, нарушение сна, ухудшение аппетита;
- сухость в горле, вызывающая кашель (чаще ночью).
Помимо опроса родителей проводится осмотр полости носа ребенка (риноскопия), при котором выявляется покраснение и отек слизистой и значительное количество слизи в носовой полости. Для подтверждения диагноза назначается рентгенограмма придаточных пазух. На снимке отражается утолщение слизистой, выстилающей стенки воспаленной пазухи, наличие жидкости в ней.
Наиболее информативным является эндоскопическое исследование носовых полостей. В некоторых случаях применяется компьютерная томография (МРТ и КТ), которая поможет диагностировать невоспалительный синусит (при полипах в придаточной пазухе, искривлении перегородки носа).
При локализации воспаления в гайморовых пазухах может проводиться лечебно-диагностическая пункция, позволяющая удалить гнойное содержимое из синуса, промыть его антисептическим раствором. Полученные выделения из пазухи дают возможность определить характер воспаления, произвести бактериологическое исследование для выделения возбудителя и выявить его чувствительность к антибиотикам.
При исследовании крови отмечается ускоренная СОЭ и повышение количества лейкоцитов.
Ни в коем случае не следует лечить синусит у ребенка самостоятельно, чтобы не усугубить ситуацию и избежать осложнений. Лечением должен заниматься только детский ЛОР-врач.
- восстановление носового дыхания;
- воздействие на возбудителей воспаления или устранение другой причины синусита;
- избавление от воспаления;
- профилактика осложнений.
Консервативное комплексное лечение включает:
- антибиотикотерапию;
- сосудосуживающие средства;
- антигистаминные (противоаллергические) препараты;
- физиотерапевтические процедуры.
В идеальном варианте антибиотики назначаются по результатам бактериологического исследования с определением чувствительности возбудителя к антибактериальным средствам. Но исследование занимает 4–5 дней, поэтому в острых ситуациях (при выраженной интоксикации, высокой лихорадке, обильных гнойных выделениях) лечение назначается сразу же, а потом при необходимости проводится его коррекция. Промедление чревато развитием осложнений, которые у детей возникают быстрее, чем у взрослых.
Если синусит связан с глубоким кариесом или другой патологией зубов, то со стоматологом решается вопрос об устранении первопричины болезни.
Обычно начинают лечение с применения антибиотиков с широким спектром действия из ряда пенициллинов: Аугментин, Ампициллин, Амоксиклав. При непереносимости пенициллинов применяются макролиды – Сумамед, Кларитромицин, Азитромицин.
Сосудосуживающие средства устраняют отек слизистой, улучшая тем самым отток слизисто-гнойных выделений и способствуя восстановлению носового дыхания. В детской практике применяют Називин, Отривин, Нафтизин, Санорин, Тизин Ксило. Особое внимание родителям следует уделить возрастным ограничениям по применению сосудосуживающих средств.
Важно правильно закапать капли в нос: ребенку наклоняют голову набок или укладывают ребенка на бок. Закапывают капли на носовую перегородку и пальцем прижимают к ней крыло носа. Затем капают в другой носовой ход.
Сосудосуживающие препараты применять можно не более 5–7 дней из-за их воздействия на слизистую. Спреи и аэрозоли обеспечивают равномерное распределение лекарства на всей поверхности слизистой в носу.
После применения препаратов сосудосуживающего действия закапывают в нос антисептические капли (Эктерицид, Колларгол, Протаргол) или антибиотик местного действия Биопарокс. Эти препараты помогают справиться с воспалением.
Из противоаллергических средств применяются Кларитин, Фенистил, Цетрин, Тавегил. Дозировки всех назначенных препаратов и длительность курса определяет врач в зависимости от тяжести воспалительного процесса, возраста ребенка.
Использовать рецепты народной медицины при синуситах у детей можно только по согласованию с ЛОР-специалистом, т. к. неправильно проведенное промывание полости носа может привести к осложнению. Прогревание можно использовать только при отсутствии нагноения. Фитопрепараты способны привести к аллергизации организма, что также усугубит патологический процесс.
При отсутствии аллергии и по согласованию с врачом можно применить ингаляции с отварами ромашки, шалфея, календулы. Сбор этих трав заливают водой и доводят до кипения, дают ребенку дышать парами этих растений. С разрешения ЛОР-врача может применяться закапывание в нос раствора морской соли.
Гомеопатические препараты, назначенные детским гомеопатом, тоже могут использоваться в лечении. Положительным качеством такой терапии является отсутствие побочных действий препаратов и иммуномодулирующий их эффект.
В лечении могут использоваться физиотерапевтические методы. Эффектом от физиолечения может стать:
- устранение воспалительного процесса;
- активация обменных процессов в пораженной ткани;
- улучшение микроциркуляции крови;
- снижение интоксикации;
- повышение защитных сил организма.
Противовоспалительное действие оказывают:
Для воздействия на возбудителей воспаления используют тубус-кварц носа, местную дарсонвализацию; антибиотик может вводиться путем электрофореза.
Противопоказанием для физиолечения является гнойный характер воспаления и нарушение оттока отделяемого из придаточной пазухи.
При лечении хронического синусита в комплекс лечебных мероприятий включают также дыхательную гимнастику (по методу Стрельниковой), точечный массаж биологически активных точек на лице. Это способствует улучшению крово- и лимфообращения, уменьшению воспалительных проявлений.
Особую эффективность точечный массаж имеет при гайморите и фронтите. Его проводят до 3 раз в день около 5 минут в течение 10 дней. Массировать круговыми движениями указательных пальцев следует такие точки:
- 2 симметричные точки на лбу над центрами лобных пазух (на 2 см выше от внутреннего края бровей);
- точку, расположенную в центре лба на 2 см ниже начала роста волос;
- 2 симметричные точки над гайморовыми пазухами (на 1,5 см ниже века).
Если консервативное лечение не принесло результата, то проводится пункция пораженной пазухи, удаляют гной, промывают пазуху и вводят антибиотик или противовоспалительные препараты.
Уберечь ребенка от синусита возможно. Для этого следует принять меры профилактики:
- проводить правильное лечение любой инфекции у ребенка;
- своевременно обращаться к врачу при длительном насморке;
- обеспечить ребенку полноценное питание;
- следить за соблюдением режима дня ребенком;
- регулярно проводить в квартире влажную уборку и обеспечить нормальный микроклимат в ней (температуру воздуха до 20 0 С и влажность не менее 50 %), доступ свежего воздуха;
- проводить закаливание ребенка;
- исключить переохлаждение детского организма;
- способствовать активному образу жизни ребенка (поощрять занятия утренней гимнастикой, плаванье в бассейне, занятия спортом).
Насморк у ребенка не всегда свидетельствует о банальной простуде, с которой родителям легко справиться элементарными лечебными мерами. Он может быть проявлением воспаления околоносовых полостей.
Самостоятельно ни поставить правильный диагноз, ни тем более вылечить синусит невозможно. Попытки самолечения могут закончиться серьезными осложнениями. Методы и рецепты народной медицины без медикаментозного лечения не помогут.
При малейшем подозрении на синусит следует обращаться к врачу и строго выполнять все его назначения. Только таким путем можно рассчитывать на излечение и исключить переход синусита в хроническую форму.
О признаках и лечении синуситов в программе «Жить здорово!»:
О профилактике гайморита в программе «Школа доктора Комаровского»:
источник
Острый синусит у детей опасен быстрым развитием хронического заболевания. По статистике, с такой проблемой сталкиваются 20% детей разного возраста. Численность заболевших растет в осенне-зимний период, при авитаминозе. Своевременное лечение повышает шансы больного на быстрое выздоровление.
Воспаление слизистой оболочки 1 либо нескольких пазух носа называется синуситом. Болезнь спровоцирована вирусами и бактериями, часто обостряется на фоне ослабленного иммунитета. Синусит является осложнением гриппа, ОРВИ, простуды, появляется при искривлении носовой перегородки либо полипах в носовых ходах.
По статистике, этот диагноз развивается у 18 из 1000 подростков в возрасте 12–17 лет, у 22 из 1000 человек в возрасте до 7 лет. У малышей не до конца сформирован иммунитет, а синусы носа имеют свои конструктивные особенности.
Патогенез синусита у взрослых и детей отличается. Это связано с особенностями строения придаточных пазух. У пациентов до 4 лет соустья сужены, гайморовы пазухи приближены к мозговым оболочкам. Болезнь протекает в осложненной форме, специфическая симптоматика обусловлена несформированными синусами.
Родители долго не начинают лечение, путая синусит с признаками классической простуды. Воспаление переходит на органы зрения и головной мозг. Это чревато инвалидностью, летальным исходом. Несвоевременная терапия является одной из причин возникновения таких осложнений со здоровьем:
- хронического синусита;
- тромбоза синусов;
- среднего отита;
- тромбофлебита, тромбоза синусов;
- флегмоны глазницы;
- неврита лицевого, зрительного нерва;
- бронхиальной астмы;
- энцефалита;
- менингита;
- сепсиса мозга;
- воспаления костей черепа.
В зависимости от продолжительности воспаления различаются 2 формы болезни:
- Острая. Выраженные признаки сохраняются до 3 месяцев.
- Хроническая. Вялотекущая симптоматика поддерживается длительное время, сопровождается рецидивами.
Виды синусита в зависимости от локализации очага патологии:
- гайморит – поражение 1 или обеих верхнечелюстных пазух;
- фронтит – одностороннее или двустороннее воспаление лобного синуса;
- этмоидит – поражение решетчатого лабиринта, синусов кости;
- сфеноидит – воспаление околоносовой полости клиновидной кости черепа;
- пансинусит – поражение всех придаточных пазух.
Классификация риносинусита в зависимости от этиологии патологического процесса:
- грибковый;
- вирусный;
- аллергический;
- травматический;
- смешанный;
- бактериальный.
Симптоматика зависит от возраста больного, стадии и формы заболевания. У пациентов до 3 лет специфические признаки выражены слабо или отсутствуют. Болезнь часто протекает одновременно со средним отитом. У подростков при сформированных пазухах развивается двустороннее воспаление с ярко выраженными симптомами. Характерные признаки синусита у детей:
- насморк больше 2 недель;
- гнусавый голос;
- гнойные выделения из носовых ходов;
- першение, сухость в горле;
- приступы удушливого кашля;
- мигрени;
- боли околоносового пространства;
- лихорадка;
- нарушение носового дыхания;
- давление в ушах;
- снижение обоняния;
- слезоточивость;
- неприятный запах изо рта;
- нарушение сна, быстрая утомляемость.
Воспалительный процесс прогрессирует стихийно. У маленького пациента повышается температура тела до 38° и выше. Острый синусит у детей сопровождается такими симптомами:
- болью в области лба, переносицы, щек;
- заложенностью носа;
- нарушением дыхание;
- давлением в ушах;
- изменением голоса;
- отсутствием аппетита;
- снижением обоняния.
При такой форме воспалительного процесса лихорадочные состояния не проявляются. Температура длительное время держится в пределах 37–37,5°. Другие признаки синусита у детей:
- вялость, пассивность;
- заложенность носа;
- головная боль, мигрень;
- зеленые выделения из носа;
- затрудненное дыхание;
- нарушение сна, бессонница;
- слезотечение.
Чтобы быстро убрать скопление серозной жидкости и слизи в синусах, нужно определить и устранить причины патологии. Болезнь вызвана активностью микробной флоры (стафилококками, стрептококками, синегнойной палочкой, вирусами, грибками), нарушением оттока жидкости из носовых пазух. Возможные провоцирующие факторы:
- искривление носовой перегородки;
- воздействие аллергена, токсических веществ;
- конструктивные аномалии носовых полостей;
- рецидив хронического тонзиллита;
- новообразования в назальной полости (полипы, опухоли);
- переохлаждение;
- кариес зубов;
- инородный предмет в носу;
- слабый иммунитет.
Обследование комплексное, помимо изучения жалоб пациента, проводятся инструментальные, лабораторные исследования. Пациентам любого возраста назначаются риноскопия и рентгенография. В 1 случае назальная полость подсвечивается для выявления отека, экссудата.
Другие информативные методы диагностики:
- УЗИ придаточных пазух – для определения очага воспаления;
- КТ, МРТ – для изучения распространения патологического процесса, выявления осложнений;
- бакпосев слизи – для определения возбудителя, подбора эффективных антибиотиков;
- общий анализ крови – для уточнения характера развития воспалительного процесса;
- эндоскопическое обследование – для определения состава экссудата (назначается подросткам);
- пункция пазух – для исключения онкологии, изучения состава гнойных масс при рецидивирующем риносинусите, гайморите, назначения эффективного лечения.
Можно начинать комплексную терапию после определения и устранения провоцирующего фактора. Например, нужно вылечить кариес или удалить инородное тело из носовых ходов. Против бактериальной флоры назначаются антибиотики, при активности грибков – противогрибковые средства. Схема лечения синусита у ребенка включает:
- антибактериальную терапию;
- прием сосудосуживающих средств;
- употребление антигистаминных препаратов;
- физиотерапевтическое лечение;
- терапию народными средствами;
- хирургическое вмешательство.
Комплексное лечение проводится в домашних условиях под контролем отоларинголога. Гнойный синусит у ребенка подразумевает прием антибиотиков.
Пациентам от 1 года подходят Аугментин, Амоксиклав, Ампициллин. Детям от 2 лет назначается антибиотик в форме спрея Изофра. Такие медикаменты уничтожают патогенную флору, купируют воспалительный процесс, ускоряют выздоровление. Курс лечения составляет 5–7 дней.
Больным старше 3 лет рекомендуются Називин, Виброцил. Курс лечения – не более 7 дней. Аэрозоли и спреи равномерно распределяют лекарство на слизистой оболочке, хорошо переносятся организмом, но вызывают привыкание.
Дополнительно назначаются антигистаминные средства, которые купируют воспалительный процесс, убирают симптомы риносинусита. В детском возрасте разрешено принимать таблетки Тавегил, Фенистил, Кларитин. Если нет улучшений, в схеме лечения участвуют кортикостероиды – Назонекс, Фликсоназе. Курс терапии составляет 7–14 дней, медикамент подбирается индивидуально.
Новорожденным и пациентам постарше назначаются солевые составы Аквамарис, физраствор, Маример. Процедуру можно проводить в домашних условиях 4 раза/сутки. При осложненном гайморите пазухи от гноя очищаются в стационаре методом «кукушка».
Эффективны сиропы Панадол и Нурофен для приема внутрь. Дозировка зависит от возраста пациента. Принимать лекарство нужно каждые 6–8 часов. Лечение продолжается, пока температура не нормализуется.
Альтернативой синтетическим медикаментам являются гомеопатические средства с растительными компонентами. Они вызывают меньше побочных эффектов, на очаг патологии действуют эффективно. Пациентам от 3 лет назначаются Циннабсин, Синупрет. Дополнительно используются средства для наружного применения (мази Доктор МОМ, Доктор Тайсс) с согревающим эффектом. Кашель при синусите у ребенка лучше лечить растительными средствами (сироп плюща Гербион).
Вспомогательным способом лечения гайморита является физиотерапия, которая проводится в стационаре или домашних условиях. Список эффективных процедур:
- Ультразвук, УВЧ, лазеротерапия. Путем воздействия теплом снимается воспаление, купируется рецидив, ускоряется регенерация тканей.
- Дыхательная гимнастика по методу Стрельниковой, массаж, акупунктура. Улучшается локальный кровоток, ослабевают симптомы воспаления, облегчается носовое дыхание. Курс лечения состоит из 10–15 процедур.
- Электрофорез. Он особенно эффективен при гайморите, запущенном риносинусите, поскольку под воздействием электродов повышается эффективность медикаментов.
Домашнее лечение риносинусита у детей включает прием антибиотиков, сосудосуживающих средств и солевых растворов для промывания носа. Грудным и новорожденным малышам требуется отсасывание слизи специальным устройством (аспиратором), пациенты постарше должны высмаркиваться самостоятельно.
При гайморите, гнойном синусите хорошо помогают отвар картофеля, йодо-щелочной состав, кипяток с добавлением эфирных масел чайного дерева, эвкалипта, можжевельника. Чтобы снять воспаление и убрать симптомы болезни, назначаются прогревания с солью, яйцом, синей лампой.
Процедура нужна для разжижения и выведения из носовых пазух гноя с микробной флорой, облегчения дыхания. При нарушении техники лекарство проникает во внутреннее ухо, что приводит к отиту. Последовательность действий для пациентов до 2 лет:
- Уложите больного на спину и ватными жгутиками очистите носовые ходы.
- Закапайте нос раствором морской воды.
- Подождите, пока корочки размягчатся.
- Вытяните содержимое носовых ходов специальной грушей.
Техника промываний для детей старше 3 лет:
- Поверните голову больного на бок.
- Зажмите 1 ноздрю, во вторую введите лекарство.
- То же самое выполните для другой ноздри.
- Помогите ребенку высморкаться с приоткрытым ртом.
Чтобы исключить симптомы гайморита, регулярно выполняйте в домашних условиях такие профилактические мероприятия:
- исключите переохлаждение;
- следите за соблюдением режима дня ребенка, обеспечьте ему полноценное питание;
- закаливайте малыша с раннего возраста;
- ведите активный образ жизни;
- своевременно лечите затяжной насморк.
источник

Не все родители обращаются за врачебной помощью при первых признаках простуды. Малыша пытаются лечить народными средствами или с помощью лекарственных препаратов. После того, как основные симптомы вирусного заболевания исчезают, обычному насморку не уделяют должного внимания. Это является большой ошибкой родителей, ведь основной причиной синусита у детей является не вылеченный до конца ринит.
В зависимости от локализации воспалительного процесса в носовой полости, бывает несколько разновидностей синусита у детей.
- Фронтит. Воспалительный процесс затрагивает только лобную часть головы.
- Гайморит. В этом случае очаг воспаления локализуется в верхнечелюстной пазухе. При двухстороннем верхнечелюстном синусите симптомы заболевания проявляются симметрично.
- Сфеноидит. Болезнь затрагивает клиновидные отделы околоносового пространства.
- Этмоидит. При воспалении решетчатых пазух носа у малыша диагностируется этмоидальный синусит.
Возрастные особенности ребенка:
- Малыши в районе четырех годиков чаще болеют этмоидитом. Это объясняется тем, что гайморовы пазухи в 4 года еще плохо развиты и напоминают узкую щель. Этмоидит проявляет себя припухлостью носовой перегородки, отечностью глазницы и верхнего века.
- Дети пяти лет более подвержены гаймориту. Нижняя стенка гайморовых отверстий находится близко к верхней челюсти, и в момент смены молочных зубов на коренные часто возникает воспалительный процесс. Также в 5 лет верхнечелюстные пазухи считаются практически сформированными, и не вылеченный до конца насморк может перейти в гайморит.
- Дети старших классов могут переболеть любым из видов синусита.
В зависимости от того, что стало причиной синусита у ребенка, заболевание бывает следующих видов.
-
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
- Травматический. При деформации носовой перегородки после сильного ушиба или перелома, слизистая воспаляется и появляется отек.
- Вирусный. В организм ребенка проникают вирусы, которые вызывают воспаление пазух носа.
- Грибковый. Возбудителями грибкового синусита у детей выступают грибковые инфекции.
- Аллергический. К диагностике и лечению аллергического синусита требуется особый подход. У малыша возникает заложенность носа и обильные выделения слизи в ответ на контакт с раздражителем. В виде аллергена может быть что угодно: пыльца цветов и деревьев, шерсть домашних питомцев, шоколад и многое другое.
- Смешанный синусит может возникнуть при попадании в носовую полость патогенных микроорганизмов различного характера (например, вирусов и бактерий).
В зависимости от длительности протекания фронтита у детей, заболевание может носить острую или хроническую форму.
- Острый синусит обычно возникает при ОРВИ и гриппе и обладает ярко выраженными симптомами: головной болью, обильными выделениями из носа, повышенной температурой тела. Длительность острого синусита не превышает полутора месяцев.
- Хронический синусит у детей является осложненной формой острого типа заболевания. Продолжительность болезни превышает два месяца, причем симптомы могут на время исчезать, а затем появляться снова.
Синусит у детей далеко не безопасное заболевание. Из-за отека слизистой в околоносовых пазухах собирается муконазальный секрет, который является идеальной средой для размножения патогенных микроорганизмов. Верхнечелюстные пазухи находятся в непосредственной близости от оболочки головного мозга, и если воспалительный процесс начнет распространяться дальше, возможны серьезные осложнения. Также фронтит у детей может спровоцировать появление отита.

- Анатомические особенности строения носовой перегородки. Искривленная перегородка не дает слизи вытекать наружу, происходит застой секрета, в котором размножаются патогенные микроорганизмы.
- Частые инфекционные заболевания из-за низкого иммунитета.
- Постоянные переохлаждения.
- Аденоиды.
Развивающийся синусит у ребенка можно определить самостоятельно, но поставить точный диагноз и назначить соответствующее лечение способен только врач.
Симптомы заболевания у детей:
- Не проходящий более двух недель насморк.
- Заложенность носа, причем при двухстороннем фронтине заложенность носа отмечается с обеих сторон.
- Из носовых проходов обильно вытекает слизь, при хроническом синусите с примесями гноя.
- Головная боль в лобной части головы, усиливающаяся при наклоне туловища вниз.
- Припухлость в районе носовой перегородки и глазниц.
- Отсутствие обоняния.
- Болевые ощущения в области верхней челюсти.
- Быстрая утомляемость, перепады температуры тела, отсутствие аппетита.
Чтобы знать, как вылечить затяжной синусит у ребенка и избежать возможных осложнений, необходимо поставить точный диагноз. Осмотр малыша и опрос мамы помогут собрать анамнез болезни, в некоторых случаях необходима рентгенография. Однако Комаровский считает, что рентгеновский снимок не помогает поставить диагноз синусит у ребенка из-за схожих признаков с обычным насморком. Только после полной диагностики малышу назначается лечение.
В зависимости от тяжести протекания болезни, ребенку назначается терапевтический курс, состоящий из нескольких этапов. Обычно лечение синусита у детей проводится в домашних условиях, госпитализация требуется в исключительных случаях.
- Нормализация дыхания у ребенка.
- Устранение возбудителей болезни (вирусов или бактерий).
- Снятие отека и воспаления.
- Недопущение возникновения осложнений.
-
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
- Прием антибиотиков. В идеале антибактериальные препараты назначаются только после лабораторного исследования муконазального секрета. Если в нем обнаружены вредоносные бактерии, то с учетом этих данных малышу назначается необходимое лекарственное средство. Наиболее часто детям прописывается курс препаратов широкого спектра действия: Сумамед, Амоксиклав, Аугментин и другие. Для местного воздействия назначаются капли с содержанием антибиотиков: Полидекса, Биопарокс, Изофра.
- Сосудосуживающие капли и аэрозоли. Кратковременно снять отек в носовой полости и облегчить дыхание у ребенка помогут препараты на основе ксилометазолина. Однако родителям стоит помнить, что сосудосуживающие препараты нельзя применять более недели.
- Антигистаминные препараты. Если гайморит у ребенка вызван аллергической реакцией организма на раздражитель, маленькому пациенту назначаются противоаллергические средства. Они помогут устранить основные симптомы болезни и ускорить процесс выздоровления. Аллергический синусит лечится без антибиотиков.
- Хирургическое вмешательство. Если медикаментозное лечение не дало положительного результата и малыша продолжают беспокоить симптомы синусита, принимается решение о проколе пазух носа. После пункции из околоносовых пазух откачивается слизь с примесями гноя и в полость заливается антибактериальный препарат.
Самостоятельно назначать лечение при синусите у ребенка не рекомендуется, это должен делать только опытный специалист.

- Ингаляции. Паровые ингаляции запрещается делать при повышенной температуре тела. Если противопоказаний нет, то малышу нужно дать подышать над тазом с горячей водой с добавлением отвара ромашки, эвкалипта и других лекарственных трав. Хорошо себя зарекомендовал старый проверенный способ – дышать над кастрюлей с только что сваренным картофелем.
- Лечебные аппликации. Алоэ смешать с медом в равных пропорциях. Полученную смесь нанести на ватный диск и приложить к переносице. При двустороннем синусите аппликации прикладываются с обеих сторон.
- Свекольный сок. Детям старшего возраста можно закапывать неразбавленный сок свеклы, малышам его разбавляют с кипяченой водой.
- Свежевыжатый сок каланхоэ. Для усиленного чихания и очищению пазух носа от слизи используется сок каланхоэ.

- Полноценное и сбалансированное питание малыша.
- Ежедневные прогулки на свежем воздухе.
- Ребенка важно одевать по погодным условиям: перегревание малыша не менее опасно, чем его переохлаждение.
- Влажная уборка и частое проветривание помещения, где находится ребенок, обеспечит комфортные условия для проживания.
- Предотвратить контакт ребенка с возможными раздражителями.
- Следить за гигиеной носовой полости. Промывать нос после посещения общественных мест.
- Полностью вылечивать насморк.
При соблюдении несложных правил, вашего малыша обойдет стороной неприятное заболевание в виде воспаления околоносовых пазух.
источник
Насморк у маленького ребенка – распространенное явление, с которым сталкивается каждый родитель. Часто причины недуга понятны без дополнительной диагностики и тщательного обследования: это может быть как сквозняк, так и долгая прогулка в одежде не по погоде. Зимой, во время ослабления иммунитета, от насморка страдают часто люди любой возрастной категории. Проявление хронического насморка может отрицательным образом сказаться на развитии ребенка.
Синусит у детей – распространенное заболевание, характеризующееся воспалительным процессом в придаточных пазухах. Болезнь поражает не только малышей, но и взрослых. Статистика подобных заболеваний удручает: пациенты страдают от синусита в большом количестве.
Воспаление может поразить одну сторону лица или иметь двусторонний характер, перейдя на другую. Очень часто процесс затрагивает слизистую, что служит причиной отечности и сбоя в кровоснабжении отдельных пораженных областей. Причинами возникновения воспаления могут послужить осложнения перенесенных инфекций или аллергическая реакция организма.
Развитие синусита по стадиям:
- Попадание болезнетворных микроорганизмов в пазухи (поражена может быть как одна, так и несколько).
- Чужеродные тела доставляют дискомфорт организму вследствие ослабления иммунитета.
- Происходит отечность слизистой. Придаточные пазухи недостаточно вентилируются.
- Изолированность околоносовых синусов не позволяет накопившейся слизи выделяться.
- Происходит заполнение пазух слизистыми выделениями.
- Гнойные образования, накапливаясь, сообщаются крови. С ними в организм попадают бактерии и продукты их жизнедеятельности.
- Начинает происходить процесс интоксикации.
Воспаление может иметь как острый, так и хронический характер. Если заболевание появилось у ребенка первый раз, врачи диагностируют его как острое. Острый характер синусита часто ведет за собой неблагоприятные симптомы в большом количестве.
Грудничок переносит эту форму заболевания гораздо тяжелее, чем ребенок более старшего возраста.
Частые и регулярные обострения синусита перетекают в хронический вариант патологии.
Категории заболевания, основанные на местах локализации:
- Этмоидит. Страдает решетчатый лабиринт.
- Фронтит. Воспалительный процесс затрагивает лобные пазухи.
- Гайморит.
- Сфеноидит (чаще встречается у взрослых). Происходит воспаление клиновидной пазухи, которая располагается внутри носовой полости.
Одна из стадий патологии называется пансинуситом. В этом случае все пазухи в одно время страдают от воспаления.
На развитие придаточных пазух уходит определенное время, из-за чего маленький ребенок не испытывает симптомов при протекании синусита. Дети старше трех лет начинают испытывать характерные симптомы при поражении заболеванием, связанным с воспалительным процессом в придаточных пазухах. Это связано с полным формированием гайморовых синусов.
По статистике, самой распространенной причиной возникновения синусита является вирусная инфекция. Проникая в пазухи, вирусные бактерии провоцируют воспаление. Иногда инфекция сопровождается бактериальной.
На развитие патологии могут повлиять:
- Зубная инфекция (проникновение в пазухи осуществляется через кариозные зубы).
- Инородные предметы в носовой полости ребенка (мелкие детали от пластмассовой игрушки, остатки еды).
- Иммунодефицитное состояние (одно из проявлений последствий химиотерапии).
- Астма.
- Новообразования в носовой полости, полипы.
- Проявление аллергической реакции, следствием которой становится отечность.
- Воспалительная патология.
Взрослые могут страдать от синусита по причине курения или из-за беременности.
Синусит проявляется по-разному, на что влияет:
- Форма болезни. Острый характер заболевания влечет за собой ярко выраженную симптоматику, когда хронический предполагает симптомы более стертого характера.
- Возраст малыша.
Развитие придаточных пазух может занять от двух до трех лет жизни ребенка. Самая распространенная причина возникновения патологии у малыша этого возраста – вирусная инфекция. Симптоматика в таком случае является слабо выраженной, болезнь протекает без осложнений и пониженного самочувствия. Часто вдогонку синуситу проявляется средний отит.
Дети старше могут пострадать от поражения любой придаточной пазухи вследствие их полного формирования. Частым образом воспалительный процесс проявляется в нескольких полостях сразу, нередко страдают все синусы. Поражение пазухи в единственном числе можно встретить куда реже.
- Гнойные выделения, из-за которых слизь становится желто-зеленой.
- Снижение обонятельных ощущений.
- Частая засушливость в горле, из-за которой ребенок начинает кашлять (особенно в ночное время суток).
- Продолжительность насморка ‒ более двух недель.
- Повышение температуры в случае острого характера процесса. Хронический синусит нечасто проявляется этим симптомом.
- Болезненные ощущения в носовой области, острая головная боль.
- Плохое самочувствие: вялое состояние, нарушенный режим питания и сна.
- Затруднения в дыхании.
Родители не должны заниматься лечением малыша и назначать самостоятельно все медикаментозные препараты. Консультация с врачом поможет выявить характер синусита. Именно специалист поможет подобрать грамотное лечение заболевания, поэтому о любом подозрительном симптоме необходимо сообщить педиатру.
Лечить патологию можно двумя способами: медикаментами и хирургическим методом. Есть несколько лекарственных препаратов, помогающих снять симптомы и устранить причину появления заболевания:
- Сосудосуживающие средства. Помогают уменьшить отечность и избавиться от большого количества слизистых выделений из носовой полости. Необходима консультация со специалистом и тщательное изучение инструкции по применению, прежде чем лечить синусит этими препаратами. Многие средства, сужающие сосуды, противопоказаны детям до определенного возраста.
- Лечебные капли. Используются следом за применением сосудосуживающих препаратов.
- Антигистаминные средства.
- Антибиотики.
Не рекомендуется самостоятельно выбирать дозировку препарата и схему терапии.
Бактериальное происхождение болезни может послужить причиной отказа от антибиотиков, если получены результаты анализов о типе микроорганизмов и уровне чувствительности к препаратам. Но при высокой температуре, резком ухудшении самочувствия и обильных гнойных выделениях педиатр отдает предпочтение антибиотикам как эффективному методу в борьбе с заболеванием. Это связано с возникновением опасного состояния, которое требует незамедлительного лечения. Такая ситуация может возникнуть до получения результатов о бактериальном посеве. Терапия и курс корректируются, как только врач получает на руки все необходимые данные об анализах.
Педиатр назначает зачастую пенициллиновые антибиотики. В случае возникновения аллергической реакции прибегают к Сумамеду и другим макролидам.
Назначают лишь в случае отсутствия гноя. Справляться с воспалительным процессом может помочь ультравысокочастотная и лазерная терапия, ультразвук. Применяются средства, помогающие улучшить проникновение медикаментозных препаратов. Можно дополнить терапию дарсонвализацией.
Родители могут принять непосредственное участие в процессе лечения чада. Есть множество эффективных способов, помогающих справляться с недугом и снимать воспаление. Родитель может массажировать лицо и носовую область ребенка для получения хороших результатов. Это средство эффективно в случае возникновения фронтита или гайморита. К массажу необходимо прибегать от одного до трех раз в сутки, массируя область около пяти минут. Две недели массажа помогут снять неприятные симптомы.
Следует уделить внимание данным областям:
- Точкам, которые располагаются над лобными пазухами (в двух сантиметрах от внутреннего края брови).
- Симметричным точкам, располагающимся над гайморовыми пазухами (под нижним веком на расстоянии полутора сантиметров).
- Центру лобной области.
Аналогично применяют дыхательную гимнастику, способствующую снабжению кровью всех отдельных органов и исключению процессов застоя. Воспалительный процесс благодаря этим методикам заметно уменьшается.
Если у ребенка отсутствует аллергическая реакция, можно прибегнуть к ингаляциям. Для отваров используется ромашка, календула или шалфей. Процедура обладает антисептическим и противовоспалительным действием, благоприятно воздействуя на организм и возобновляя чистое дыхание. Слизь быстро отходит, исчезает заложенность носовой области.
Необходимо залить лекарственные травы жидкостью, доводя до состояния кипения, и немного охладить состав. Малышу нужно вдыхать лечебные пары.
Старайтесь следить за температурой пара, потому что малыш может обжечься!
- Процедура промывания. Используется состав из меда и лука. Технология приготовления достаточно проста. Необходимо измельчить маленькую луковицу, положив немного меда, и полить кипятком. Настой должен простоять около пяти часов, после чего можно промывать им носовую полость. При ежедневном пользовании за пару недель можно избавиться от синусита вовсе.
- Прогревание с помощью компрессов. Нужно отжать сок из черной редьки, добавить оливковое масло (две порции масла к одной сока) и облить составом хлопчатобумажную ткань. Материю необходимо положить на нос, удерживая час. Если ребенок жалуется на сильное жжение, нужно убрать материал. К прогреванию лучше прибегать два раза в сутки.
- Использование сока алоэ в качестве капель. При желании получить более эффективный результат можно смешиванием сока и меда (один к одному). Закапывать необходимо не более трех капель за один заход утром и вечером.
- Воспользуйтесь медовым компрессом. Для этого мед необходимо смешать с мукой, пока состав не будет напоминать кашу. Из смеси необходимо слепить пару лепешек, приложив к больной области. Массу нужно накладывать на ночь.
Температура всегда влияет на самочувствие малыша, как влажность и свежесть в комнате. Если окружающие условия будут оптимальными, ребенок вылечится гораздо быстрее. Детский организм нуждается в особенном уходе во время болезни.
Необходимо поддерживать порядка девятнадцати градусов тепла в помещении. Если температура будет выше, малыш будет страдать от излишнего потоотделения и чувствовать дискомфорт. Слишком низкая температура может вызвать дополнительные осложнения при новой простуде.
В летнее время можно пользоваться кондиционером, но только если сам ребенок будет располагаться в другом месте на время включения прибора. Исключите мощные нагревательные приборы из списка необходимых в зимнее время: от сильной пересушки воздуха страдает слизистая.
Аналогичным образом нужно обращать внимание на влажность в помещении, которая должна быть в пределах 60%. Сухость воздуха может негативно сказаться на организме ребенка и пересушить слизистую. Чтобы поддерживать нужный показатель в квартире, необходимо проводить регулярную влажную уборку. Возможно, потребуются специальные увлажнители.
Если к лечению приступили несвоевременно или терапия была подобрана неверно, могут возникнуть осложнения. В таком случае необходимо при возникновении симптомов направиться к педиатру для консультации.
Быстрое распространение инфекции влечет за собой повреждение соседних органов. Возможно возникновение следующих заболевания:
Чтобы избежать возникновения заболевания, необходимо соблюдать следующие меры:
- Обеспечить ребенка правильным режимом питания.
- Обращать внимание на показатели температуры и влажности воздуха в помещении, в котором находится малыш.
- Не заниматься самолечением и консультироваться у специалиста при возникновении любых осложнений.
- Закаливать детский организм.
- Стараться обеспечить ребенка всем необходимым для активного образа жизни.
- Следить за сном малыша.
При подозрении воспаления необходимо незамедлительно обратиться к педиатру. Лечение синусита у детей – несложная процедура, если своевременно подойти к решению вопроса и правильно подобрать медикаментозные препараты.
источник
Синусит – это воспаление в слизистой оболочке воздухоносного синуса (придаточной пазухи носа). В костях черепа расположено несколько придаточных пазух: в верхней челюсти, в лобной, решетчатой и клиновидной костях. Все они сообщаются с полостью носа. Воспаление может развиваться в одной из них или нескольких одновременно.
Синусит является распространенной патологией у детей: по данным статистики, им болеют до 20 % детей разного возраста. Некоторые родители даже не подозревают о развитии синусита у ребенка, расценивая характерный для болезни насморк как банальную простуду. Но это далеко не безобидное заболевание, которое может привести к серьезным последствиям.
Чаще всего причиной воспаления околоносовых пазух является бактериальная или вирусная инфекция, проникающая в околоносовые синусы. Синусит может возникать как осложнение скарлатины, ОРВИ, кори, гриппа. В некоторых случаях воспалительный процесс связан с аллергической реакцией, поллинозом. Воспаление может распространиться на синус при заболевании верхних коренных зубов.
Предрасполагающими факторами для возникновения синусита являются:
- искривление перегородки носа;
- аномалии развития структуры полостей носа;
- переохлаждение;
- снижение иммунитета.
Суть воспалительных изменений в синусах такова:
- болезнетворные микроорганизмы проникают в придаточную пазуху;
- слизистая оболочка под воздействием возбудителей отекает, нарушая при этом вентиляцию синуса;
- из-за отека нарушается также отток слизи из придаточной пазухи, продуцируемой слизистой оболочкой, и пазухи постепенно полностью заполняются слизистыми выделениями;
- под воздействием микробов происходит нагноение скопившихся выделений, гной и продукты жизнедеятельности микроорганизмов могут попадать в кровь и служить источником поражения других органов и тканей.
У детей младшего возраста гайморовы и лобные пазухи еще не развиты. Наиболее характерный для них синусит — этмоидит.
По локализации воспаления различают такие виды синуситов:
- фронтит – воспаление в лобной пазухе (одной или обеих);
- гайморит – воспаление одной или обеих пазух в верхней челюсти;
- сфеноидит – развитие воспаления в околоносовой полости клиновидной кости черепа;
- этмоидит – поражение локализуется в синусах лабиринта в решетчатой кости.
По продолжительности воспалительного процесса различают:
- острый синусит (длительностью до 3 месяцев);
- хроническое воспаление (длится свыше 3 месяцев с периодически возникающими рецидивами).
По причине возникновения различают синуситы:
- бактериальные;
- вирусные;
- грибковые;
- смешанные (вызванные микроорганизмами разных видов);
- аллергические (связанные с воздействием ингаляционных аллергенов);
- травматические (являющиеся последствием травмы головы, носа).
Проявления синусита зависят:
- от формы заболевания – при остром процессе проявления более выражены, при хроническом симптоматика может быть стертой;
- от возраста ребенка.
У малышей первых 3 лет жизни придаточные пазухи недоразвиты. Основной причиной синусита у детей этой возрастной группы являются вирусные инфекционные заболевания и аденоиды. Клинические симптомы синуситов неяркие, практически они протекают бессимптомно. Нередко синусит сопровождается средним отитом, т. к. из полости носа инфекция может распространиться через широкую у детей евстахиеву трубу в среднее ухо.
У детей старшего возраста все околоносовые синусы уже сформированы, может поражаться любая из них. У детей чаще развивается воспаление в нескольких пазухах (полисинусит) или даже всех синусов сразу (пансинусит). Воспалительный процесс в одной пазухе встречается очень редко.
Характерными для синусита симптомами являются:
- насморк, продолжающийся дольше 2 недель;
- выделения, приобретающие гнойный характер и желто-зеленую окраску;
- боли в околоносовых областях и головная боль;
- затрудненное носовое дыхание;
- гнусавость голоса;
- снижение обоняния;
- нарастание симптомов к вечеру;
- повышенная температура (до 38–39 0С) при остром процессе, при хроническом синусите лихорадка отмечается редко;
- ухудшение общего самочувствия: быстрая утомляемость, вялость, нарушение сна, ухудшение аппетита;
- сухость в горле, вызывающая кашель (чаще ночью).
Помимо опроса родителей проводится осмотр полости носа ребенка (риноскопия), при котором выявляется покраснение и отек слизистой и значительное количество слизи в носовой полости. Для подтверждения диагноза назначается рентгенограмма придаточных пазух. На снимке отражается утолщение слизистой, выстилающей стенки воспаленной пазухи, наличие жидкости в ней.
Наиболее информативным является эндоскопическое исследование носовых полостей. В некоторых случаях применяется компьютерная томография (МРТ и КТ), которая поможет диагностировать невоспалительный синусит (при полипах в придаточной пазухе, искривлении перегородки носа).
При локализации воспаления в гайморовых пазухах может проводиться лечебно-диагностическая пункция, позволяющая удалить гнойное содержимое из синуса, промыть его антисептическим раствором. Полученные выделения из пазухи дают возможность определить характер воспаления, произвести бактериологическое исследование для выделения возбудителя и выявить его чувствительность к антибиотикам.
При исследовании крови отмечается ускоренная СОЭ и повышение количества лейкоцитов.
Промывания носа можно проводить ребенку только по рекомендации врача.
Ни в коем случае не следует лечить синусит у ребенка самостоятельно, чтобы не усугубить ситуацию и избежать осложнений. Лечением должен заниматься только детский ЛОР-врач.
- восстановление носового дыхания;
- воздействие на возбудителей воспаления или устранение другой причины синусита;
- избавление от воспаления;
- профилактика осложнений.
Консервативное комплексное лечение включает:
- антибиотикотерапию;
- сосудосуживающие средства;
- антигистаминные (противоаллергические) препараты;
- физиотерапевтические процедуры.
В идеальном варианте антибиотики назначаются по результатам бактериологического исследования с определением чувствительности возбудителя к антибактериальным средствам. Но исследование занимает 4–5 дней, поэтому в острых ситуациях (при выраженной интоксикации, высокой лихорадке, обильных гнойных выделениях) лечение назначается сразу же, а потом при необходимости проводится его коррекция. Промедление чревато развитием осложнений, которые у детей возникают быстрее, чем у взрослых.
Если синусит связан с глубоким кариесом или другой патологией зубов, то со стоматологом решается вопрос об устранении первопричины болезни.
Обычно начинают лечение с применения антибиотиков с широким спектром действия из ряда пенициллинов: Аугментин, Ампициллин, Амоксиклав. При непереносимости пенициллинов применяются макролиды – Сумамед, Кларитромицин, Азитромицин.
Сосудосуживающие средства устраняют отек слизистой, улучшая тем самым отток слизисто-гнойных выделений и способствуя восстановлению носового дыхания. В детской практике применяют Називин, Отривин, Нафтизин, Санорин, Тизин Ксило. Особое внимание родителям следует уделить возрастным ограничениям по применению сосудосуживающих средств.
Важно правильно закапать капли в нос: ребенку наклоняют голову набок или укладывают ребенка на бок. Закапывают капли на носовую перегородку и пальцем прижимают к ней крыло носа. Затем капают в другой носовой ход.
Сосудосуживающие препараты применять можно не более 5–7 дней из-за их воздействия на слизистую. Спреи и аэрозоли обеспечивают равномерное распределение лекарства на всей поверхности слизистой в носу.
После применения препаратов сосудосуживающего действия закапывают в нос антисептические капли (Эктерицид, Колларгол, Протаргол) или антибиотик местного действия Биопарокс. Эти препараты помогают справиться с воспалением.
Из противоаллергических средств применяются Кларитин, Фенистил, Цетрин, Тавегил. Дозировки всех назначенных препаратов и длительность курса определяет врач в зависимости от тяжести воспалительного процесса, возраста ребенка.
Использовать рецепты народной медицины при синуситах у детей можно только по согласованию с ЛОР-специалистом, т. к. неправильно проведенное промывание полости носа может привести к осложнению. Прогревание можно использовать только при отсутствии нагноения. Фитопрепараты способны привести к аллергизации организма, что также усугубит патологический процесс.
При отсутствии аллергии и по согласованию с врачом можно применить ингаляции с отварами ромашки, шалфея, календулы. Сбор этих трав заливают водой и доводят до кипения, дают ребенку дышать парами этих растений. С разрешения ЛОР-врача может применяться закапывание в нос раствора морской соли.
Гомеопатические препараты, назначенные детским гомеопатом, тоже могут использоваться в лечении. Положительным качеством такой терапии является отсутствие побочных действий препаратов и иммуномодулирующий их эффект.
В лечении могут использоваться физиотерапевтические методы. Эффектом от физиолечения может стать:
- устранение воспалительного процесса;
- активация обменных процессов в пораженной ткани;
- улучшение микроциркуляции крови;
- снижение интоксикации;
- повышение защитных сил организма.
Противовоспалительное действие оказывают:
Для воздействия на возбудителей воспаления используют тубус-кварц носа, местную дарсонвализацию; антибиотик может вводиться путем электрофореза.
Противопоказанием для физиолечения является гнойный характер воспаления и нарушение оттока отделяемого из придаточной пазухи.
При лечении хронического синусита в комплекс лечебных мероприятий включают также дыхательную гимнастику (по методу Стрельниковой), точечный массаж биологически активных точек на лице. Это способствует улучшению крово- и лимфообращения, уменьшению воспалительных проявлений.
Особую эффективность точечный массаж имеет при гайморите и фронтите. Его проводят до 3 раз в день около 5 минут в течение 10 дней. Массировать круговыми движениями указательных пальцев следует такие точки:
- 2 симметричные точки на лбу над центрами лобных пазух (на 2 см выше от внутреннего края бровей);
- точку, расположенную в центре лба на 2 см ниже начала роста волос;
- 2 симметричные точки над гайморовыми пазухами (на 1,5 см ниже века).
Если консервативное лечение не принесло результата, то проводится пункция пораженной пазухи, удаляют гной, промывают пазуху и вводят антибиотик или противовоспалительные препараты.
Уберечь ребенка от синусита возможно. Для этого следует принять меры профилактики:
- проводить правильное лечение любой инфекции у ребенка;
- своевременно обращаться к врачу при длительном насморке;
- обеспечить ребенку полноценное питание;
- следить за соблюдением режима дня ребенком;
- регулярно проводить в квартире влажную уборку и обеспечить нормальный микроклимат в ней (температуру воздуха до 20 0С и влажность не менее 50 %), доступ свежего воздуха;
- проводить закаливание ребенка;
- исключить переохлаждение детского организма;
- способствовать активному образу жизни ребенка (поощрять занятия утренней гимнастикой, плаванье в бассейне, занятия спортом).
Насморк у ребенка не всегда свидетельствует о банальной простуде, с которой родителям легко справиться элементарными лечебными мерами. Он может быть проявлением воспаления околоносовых полостей.
Самостоятельно ни поставить правильный диагноз, ни тем более вылечить синусит невозможно. Попытки самолечения могут закончиться серьезными осложнениями. Методы и рецепты народной медицины без медикаментозного лечения не помогут.
При малейшем подозрении на синусит следует обращаться к врачу и строго выполнять все его назначения. Только таким путем можно рассчитывать на излечение и исключить переход синусита в хроническую форму.
О признаках и лечении синуситов в программе «Жить здорово!»:
Жить Здорово! Симптомы и лечение синусита
О профилактике гайморита в программе «Школа доктора Комаровского»:
Как не заболеть гайморитом? — Доктор Комаровский
Лечение синусита у детей зачастую может быть различным, в зависимости от многих факторов. Для начала, нужно ясно определить – действительно ли у ребенка синусит и в какой непосредственно он форме, на какой стадии.
Немаловажно выяснить и причину его появления. Для того, чтобы не навредить ребенку, применяя порой совершенно ненужные лекарства или не упустить драгоценное время и не запустить болезнь – нужно разобраться, что такое синусит и как должно проходить его лечение.
- Синусит – это воспаление внутренних слизистых оболочек одной или часто нескольких околоносовых пазух сразу.
Это – очень распространенное неприятное заболевание в педиатрической практике; В зависимости от непосредственной локализации воспалительного процесса (то есть, от того, точно какая пазуха воспалена), различают такие виды синусита:
1) гайморит – опасное воспаление верхнечелюстной (главной гайморовой) пазухи.
2) фронтит – воспаление лобной пазухи.
3) сфеноидит – воспаление основной (клиновидной) пазухи.
4) этмоидит – воспаление, локализующееся в клетках решетчатого лабиринта.
Часто, слабо выраженные симптомы мешают выявить синусит у детей, лечение в этом конкретном случае может быть назначено не корректно. Поэтому очень важно знать, что при различной локализации синусита есть такие особенности.
Этмоидит (встречается у детей чаще всего опасно, 60-70% в структуре синуситов) характеризуется воспалением медиальной стенки пазухи и орбиты. Быстро появляются глазничные симптомы.
- Гайморит характеризуется болезненностью при пальпации непосредственно области верхней челюсти – в частности клыковой ямки; боль невралгического характера может иррадиировать в щеку и окологлазничную область.
У фронтита симптомы выражаются в основном интенсивной болью в надбровной области, слезотечением и снижением обоняния. Сфеноидит, как правило, встречается у детей часто старшего возраста (это связано со строением и ростом костей черепа).
Он может сопровождаться резкой болью в затылочной области, болью в глазницах, снижением обоняния; часто возникает кашель из-за стекания гноя непосредственно по задней стенке глотки.
- Синусит также классифицируется так:
По длительности симптомов: острый (до 3-х месяцев), острый рецидивирующий (2-4 случая острого синусита в год), хронический (симптомы длятся более 3-х месяцев).
По течению болезни: легкие, средние, тяжелые; осложненные и неосложненные.
По локализации ( помимо уже перечисленных) – односторонние и двухсторонние, моно- и полисинусит.
По характеру непосредственного воспаления – катаральные, неприятные гнойные, геморрагические, некротические.
- Основные причины явного появления синуситов у детей:
- Аллергия и риниты аллергического характера.
- Острые респираторные и различные вирусные инфекции.
- Попадание в носовые ходы грибковой инфекции.
- Искривленная носовая перегородка.
- Аденоидит.
- Полипы или опухоли в носу, инородные тела.
- Подводное плавание.
- Наличие кариозного поражения зубов или пульпита (одонтогенное происхождение синусита).
- Некоторые иммунные заболевания, синдром неподвижности ресничек эпителия и др.
Наиболее часто синусит является следствием запущенного ОРВИ или гриппа. Лечению синуситов у детей часто предшествуют такие заболевания как корь и скарлатина.
- По статистике, каждый ребенок болеет ОРВИ много 6-8 раз в год, при этом в 5-10 % случаев заболевание осложняется синуситом.
Поэтому, иногда очень трудно поставить дифференциальный диагноз определенно между синуситом и непосредственно ОРВИ, в связи с чем синусит может перейти в крайнюю хроническую форму.
Возраст маленьких пациентов влияет на то, какую клиническую картину покажет синусит у детей. Лечение и контроль врача важен в любой возрастной группе, однако нелишним будет знать, какие особенности течения болезни характерны для каждой из них.
- Возрастные группы делятся на 3: дети до 3-х лет, затем от 4-х до 7 лет и наконец от 8 до 15 лет. Ниже приведены характеристики вероятного течения болезни каждой из них.
1) у деток младшего возраста околоносовые пазухи развиты не полностью, поэтому у них чаще всего поражены пазухи решетчатой кости (этмоидит).
В этой возрастной группе трудно выявить субъективные симптомы, так как ребенок не может адекватно о них рассказать. В большинстве случаев, основными причинами синусита у детей этого раннего возраста являются ОРВИ и аденоидит. Болезнь, как правило, протекает бессимптомно.
2) дети возрастом от 4 до 7 лет чаще всего подвержены поражениям верхнечелюстных и решетчатых пазух, причем поражение может быть сочетанным – гаймороэтмоидит.
3) в связи с активным непосредственным развитием лобной и клиновидной пазух, дети старшей возрастной группы могут болеть всеми известными формами воспаления околоносовых пазух, зачастую у них могут наблюдаться полисинуситы и пансинуситы (воспаление всех пазух одновременно).
Лечение синусита у детей бывает назначено не совсем корректно, и этому есть объяснение. Как правило, без проведения дополнительной диагностики назначается довольно обширная терапия, часто с применением антибиотиков.
Это однозначно делается для того, чтобы, подстраховать здоровье пациента, ведь синусит, особенно в тяжелой форме, может вызвать очень опасные непосредственные осложнения.
- Однако, не стоит забывать о том, что избыточное назначение антимикробных препаратов во-первых, ничего хорошего детскому организму не приносит, а во-вторых – повышает резистентность главных бактериальных возбудителей синусита.
Именно поэтому очень важно провести совершенно грамотную диагностику и определить какой синусит у ребенка – вирусный в острой форме или уже осложненный бактериальной инфекцией, и синусит ли это вообще.
В первую очередь, конечно, обращают внимание на симптомы. В его острой и хронической форме они могут быть разными.
- Симптомы синусита в острой форме:
— заложенность носа, снижение или даже отсутствие обоняния;
— слизисто-гнойное содержимое, отделяемое из пазух;
— давление и боль в области собственно лица, особенно, при наклоне;
— общий анализ крови показывает сильно повышенное количество лейкоцитов и СОЭ.
- Симптомы синусита в хронической форме:
— головные боли, приливы крови к лицу;
— гной в носовых пазухах или стекающий по носоглотке;
— постоянная заложенность носа;
Острый синусит чаще обычно бывает односторонним, а хронический – двухсторонним.
Следует учитывать, что непосредственно в раннем детском возрасте опасное заболевание может протекать бессимптомно.
Чаще всего синусит развивается сразу после острой респираторной вирусной инфекции, но иногда может наблюдаться такая картина: между пролеченным ОРВИ и появившимися симптомами синусита есть период общего улучшения.
- Самый часто наблюдаемый симптом у детей младше 10 лет – это постоянные непрекращающиеся выделения из носа — сопли. Они могут быть как гнойные, так и водянистыми или слизистыми.
Проводя осмотр носоглотки, можно наблюдать экссудативные выделения, стекающие по задней стенке. Часто из-за этого появляется кашель, усиливающийся при затянувшемся заболевании. Иногда, можно отметить неприятный сильный запах изо рта ребенка (больше характерно для хронической формы).
- Температура может быть разной степени выраженности, опять же, в зависимости от возраста и длительности непосредственного заболевания. В острый период часто у маленьких детей весьма высокая температура отмечается чаще.
При хроническом синусите, температура может не наблюдаться вообще. В острой стадии, у детей младшего возраста болезнь очень часто (почти в половине случаев) непосредственно сопровождается острым отитом, а вот боль в области самих околоносовых пазух и головная боль наблюдаются реже или могут вообще отсутствовать как симптом.
После выявления симптомов, следующий этап в лечении синуситов у детей – это четкая диагностика. При осмотре, врач должен провести внешнюю диагностику пазух – посредством пальпации (прикосновений и надавливаний), для того, чтобы проверить их болезненность.
- Еще, для определения диагноза может понадобиться лабораторное исследование слизи, рентген, носовая эндоскопия, аллергопроба, томография носовых пазух.
Безусловно, это не значит, что нужно провести эти тесты все и сразу, однако, если возникают хоть малейшие сомнения, то грамотный специалист будет знать, чему отдать предпочтение, чтобы правильно поставить диагноз.
Часто, при постановке диагноза синусит у детей лечение предусматривает назначение антибиотиков широкого непосредственного спектра действия.
Если при этом не учесть природу синусита (какой он — вирусный или бактериальный) а самое главное — причины его возникновения, вряд ли такое лечение будет целесообразным и приведет к стабильному положительному результату.
То есть, эффект от лечения, конечно будет, но если например, синусит был вызван наличием полипов в носу или аллергией, то может быть рецидив.
- Острый вирусный синусит не требует назначения антибиотиков (так как вирусы антибиотиками не лечатся), а в лечении бактериального синусита антибиотики будут необходимы.
Воспаленная слизистая носовых ходов ребенка утолщается, при этом нарушается естественный отток выделений из носа. В принципе, синусит может быть вызван бактериями, которые являются нормальными представителями, населяющими носоглотку и ротовую полость.
При благоприятных факторах (воспаление синусов и, например, переохлаждение либо снижение иммунитета, либо аллергическая реакция) бактерии начинают размножаться. Может быть вариант попадания бактерий извне, например, при купании или нырянии.
- Поэтому очень важно не допустить застоя выделений в носовых ходах, так как они являются основной благоприятной средой для развития бактерий.
Лечение синуситов у детей может быть топическим (плюс физиопроцедуры) и с подключением антибактериальной терапии.
Хорошо зарекомендовала себя в лечении синуситов гомеопатия . Средства народной медицин также помогут облегчить состояние больного, поэтому никак не стоит забывать об их использовании.
При легком течении часто опасного острого синусита и при адекватных взаимоотношениях пациента и врача, можно обойтись без антибиотикотерапии. Лечение синусита у детей всегда дает положительные результаты при грамотном подборе сосудосуживающих, иммуностимулирующих и антисептических средств.
- К этому комплексу добавляется физиотерапия и промывание околоносовых пазух методом перемещения. Безусловно, такая терапия будет более щадящей для детского организма, но ее нужно довести до конца, добившись стойкого излечения.
Детям используют такие сосудосуживающие капли в нос, как Називин, Виброцил, Отривин. Закапывать их надо в определенном положении – голова ребенка слегка запрокинута назад и повернута на больную сторону.
Очень важно знать, что использовать сосудосуживающие капли никак нельзя более 5 дней, может возникнуть привыкание, кроме того, некоторые средства разрешены к применению у детей только с 2-х лет.
После сосудосуживающих капель, когда носовые ходы открываются, показаны антисептические капли – чтобы снять воспаление, например Проторгол, Колларгол, Эктерицид и др. Если синусит возник на фоне аллергии, то обязательно назначение антигистаминных средств – Кларитин, Диазолин, Цитрин.
- Немаловажное значение в лечении синуситов у детей имеют физиопроцедуры, они очень эффективны, особенно при острой форме.
Это, например, эндоназальные элекрофорезы разных лекарственных средств, эндоназальные ингаляции травяных растворов и растворов антибиотиков, УВЧ на область лобных и гайморовых пазух и др.
- Широкое практическое применение нашел способ промывания околоносовых пазух методом перемещения, известное в народе как «кукушка». Для детей этот метод атравматичный и безболезненный.
Суть его в том, что в ноздри вставляются катетеры, через одну вливается антисептик (фурацилин, метрогил или физраствор), а из другой ноздри он отсасывается, вместе с гнойным или слизистым содержимым. Таким образом эффективно промываются околоносовые пазухи.
Ребенок, во время процедуры должен постоянно произносить слово «ку-ку», для того, чтобы ограничить (в идеале – исключить) доступ раствора в горло.
Если синусит вызван инфекцией грибкового происхождения, то в основе терапии будут противогрибковые средства.
Лечение синуситов у детей антибиотиками показано исключительно при наличии специфических признаков бактериальной инфекции (гнойные выделения из носа, зачастую болезненность в области пазух), а также, если симптомы не уменьшаются или налицо ухудшение клинической картины заболевания.
Лечение с применением антибиотика направлено на восстановление стерильности синусов, а также, чтобы не допустить осложнений и непосредственного перехода заболевания в затяжную хроническую форму.
- Но даже если синусит бактериальный, на первом месте все-равно должна стоять терапия, направленная на резкое уменьшение отека слизистой и обеспечение свободного оттока выделений из носа.
Что касается самих антибиотиков, то при остром синусите доказана эффективность амоксициллина и амоксициллина с клавулановой кислотой. Означенный препарат выпускается в различных формах, в том числе и детских.
- При более тяжелых формах опасного синусита у детей, лечение зачастую начинают с амоксициллина/клавуланата или с Цефуроксима аксетила. При тяжелом течении самого синусита применяют цефалоспорины 2-3 поколения (цефтриаксон , цефуроксим).
В лечении детей старше 8 лет применяют макролиды. Однако стоит знать, что эритромицин, относящийся к макролидам, для терапии синусита не рекомендуется, поскольку он чувствителен лишь к одному из трех основных бактериальных возбудителей синусита, при этом вызывает много побочных действий со стороны ЖКТ.
Из антибактериальных препаратов, действующих местно в носоглотке, известны и хорошо себя зарекомендовали Биопарокс и Изофра.
Могут быть назначены разжижающие средства (Флюдитек, Бромгексин), для улучшения оттока выделений из пазух.
- Антибиотики при лечении синуситов у детей в их острой форме назначают принимать в течение 7-10 дней. При серьезном лечении хронического синусита полная длительность терапии может занять до 3-х недель.
В случае, если консервативное лечение непосредственно не помогает, прибегают к пункции верхнечелюстных или лобных пазух. Процедура проводится под местной анестезией. Но, часто как правило, вовремя начатое лечение и соблюдение всех необходимых назначений позволяет избежать прокола.
Вспомогательным лечением синуситов у детей являются известные народные средства, в частности ингаляции. Для них используют отвары и настои лекарственных трав, таких как шалфей, ромашка, трава зверобоя, цветы душицы, эвкалипт.
- В раствор для ингаляции добавляют настойку прополиса, эфирные масла растений.
Ингаляция будет эффективна только лишь в том случае, непосредственно, если не нарушен отток из околоносовых пазух.
Если же выделения из носа отходят с трудом, то перед ингаляцией рекомендуют использование сосудосуживающих капель или же применение противоотечных средств.
- Ниже приведены несколько народных средств, помогающих при лечении синуситов.
1) смесь трав для ингаляции. Взять по 1 ст.ложке ромашки, сухого шалфея, календулы. Залить кипятком (1 литр). Охладить до 50-60 градусов и дышать над паром в течение 5 минут.
В отвар трав можно добавить настойку прополиса. Можно использовать такие комбинации трав: мелисса+лаванда+листья малины; эвкалипт+ромашка+тысячелистник.
2) целебное луковое масло: на водяной бане нагревается растительное масло, в него добавляют сок репчатого лука, после остывания этим маслом закапывают нос.
3) капли из сока каланхоэ. Срезанные листья каланхоэ держат 2 дня в холодильнике, затем перетирают и процеживают. Полученным соком закапывают нос.
Легкие формы синуситов хорошо поддаются лечению гомеопатией. Очень эффективен комплексный гомеопатический препарат Циннабсин – в его составе препараты, всесторонне влияющие на проявления синусита.
Хороши при вспомогательном лечении такие препараты, как Лимфомиозот, Эуфорбиум композитум, Энгистол, Эхинацея композитум и др.
Немаловажна профилактика синуситов у детей, лечение при правильной профилактике сведется к минимуму. Она должна быть направлена на устранение основного заболевания, которое может вызвать синусит (корь, скарлатина, острый насморк, другие инфекционные заболевания).
Важно устранить предрасполагающие факторы к синуситу – это могут быть аномалии в носовых ходах, кариозное поражение зубов или склонность к аллергии. Очень полезно регулярное пребывание на самом свежем воздухе, отдых у моря или в сосновом лесу.
Постоянное, систематическое закаливание организма и прием витаминных комплексов в межсезонье тоже поможет избежать заболевания.
«Если насморк не лечить – он проходит за 7 дней». В большинстве случаев так и происходит, вот только что делать, если неделя прошла, а носик у ребенка по-прежнему не дышит, и его общее состояние заметно ухудшается? Возможно, у малыша воспаление в пазухах носа, что может иметь крайне неприятные последствия.
Околоносовые синусы представляют собой наполненные воздухом пространства, расположенные в костях черепа. Новорожденный имеет всего две пары синусов – верхнечелюстные и решетчатые. К десяти годам формируются лобные полости и клиновидные пазухи.
Когда у ребенка происходит отек слизистой носа и носоглотки, узкие, недоразвитые выводные протоки синусов перекрываются. Это приводит к тому, что слизь, которая продуцируется внутри синусов, не может найти пути оттока и забивает протоки. Это и провоцирует воспалительный процесс носовых пазух – синусит.
Синусит у детей может развиваться в одной пазухе, в нескольких с одной стороны или же во всех сразу. В зависимости от места локализации воспаления, заболевание имеет другие названия:
- гайморит – если воспалены верхнечелюстные синусы;
- фронтит – при отеках лобных пазух;
- этмоидит – при поражении пазух решетчатой кости;
- сфеноидит – при воспалении клиновидных синусов.
Педиатрами выделяются следующие факторы-провокаторы развития дисфункции гайморовых пазух у детей:
- нахождение в носовой полости инородного предмета;
- вдыхание слишком холодного или загрязненного воздуха;
- бактериальные и вирусные инфекции;
- микозная (грибковая) инфекция;
- механические повреждения стенок гайморовых пазух, в том числе при неосторожном удалении верхних молочных и коренных зубов, переломе носа и иных травмах лица;
- обострение хронического тонзиллита, проблемы с аденоидами, ангины, полипы в носу и носоглотке;
- бытовые, респираторные и пищевые аллергии;
- более тяжелые состояния: ВИЧ, опухоли и последствия химиотерапии.
Стадии развития заболевания
Детский синусит обычно делится на три стадии:
- Острую. Спровоцированный инфекцией или другим заболеванием, острый синусит длится от 2 до 4 недель. Чаще всего бывает односторонним.
- Хроническую. Когда родителями не были приняты меры по устранению причин острого синусита, заболевания перетекает в хроническую форму. Об этом свидетельствуют симптомы, длящиеся более 12 недель. Переходит в двусторонний.
- Рецидивирующую. Эта форма болезни характеризуется повторами острой стадии более 3-4 раз за год. Лечат рецидивирующий синусит только антибиотиками.
Между острой и хронической стадией бывает промежуточная – подострая стадия. Формируется она за месяц-полтора.
Заподозрить синусит у ребенка можно по следующим симптомам:
- заложенность носа и, как следствие, снижение обоняния, потеря вкусовых ощущений, невозможность дышать носом;
- непрекращающиеся зеленые густые выделения из носа;
- повышение температуры тела, лихорадка, головная боль, приливы крови к лицу;
- боль и давление в ушах;
- кашель, сухость в горле и сильный храп;
- слезотечение;
- неприятный запах изо рта;
- отказ от еды, раздражительность.
Постоянная заложенность носа — один из главных симптомов синусита
Дети грудного возраста переносят заболевание тяжелее, симптоматика зачастую смазана. Нередко заболевание провоцирует прорезывание первых зубов. Предположить развитие синусита у грудничка можно по следующим признакам:
- отказ от грудного вскармливания;
- тревожный сон, вызванный заложенностью носа;
- температура тела выше 37,5 градусов;
- ребенок вялый и капризный.
Первое, что сделает врач для подтверждения диагноза – надавит на зону верхнечелюстных пазух, что при синусите вызовет у больного ребенка сильный дискомфорт. После сбора полного анамнеза врачом назначаются следующие диагностические мероприятия:
- Осмотр носовых полостей – риноскопия.
- Общий анализ крови и бакпосев слизи из носа. Результаты ОАК обязательно покажут повышенное число лейкоцитов и повышение скорости оседания эритроцитов.
- Рентген околоносовых пазух, позволяющий определить месторасположение очага воспаления.
- Компьютерная томография, магнитно-резонансная томография и ультразвуковое исследование придаточных пазух носа. Эти методы исследования наиболее информативные.
- Так же к исследованиям сложных и тяжелых случаев относят эндоскопию.
Выполнение риноскопии у подросткаМетоды лечения
Какая бы у ребенка не возникла проблема со здоровьем – всегда нужно консультироваться с детским врачом. При проявлении симптомов синусита необходимо обратиться за консультацией к отоларингологу. Только специалист оценит состояние ребенка, проведет диагностику и назначит лечение медикаментозными препаратами.
Допустимо лечение синусита у детей и в домашних условиях, с помощью рецептов народной медицины. Несмотря на это, терапия народными средствами оговаривается и одобряется врачом.
Родители должны обеспечить надлежащий уход и соблюдать условия, которые ускорят выздоровление ребенка. Так как скапливающаяся в носу слизь лучше отходит, если ребенок дышит влажным воздухом, необходимо следить за температурой и влажностью в доме. Оптимальными параметрами считаются:
Антибиотики в лечении синусита не являются обязательным компонентом терапии. Если воспаление носовых пазух образовалось не из-за бактериальной инфекции, можно обойтись и без них.
Традиционно врачом назначаются:
- Сосудосуживающие препараты. Зачастую отеки снимают Називином или Виброцилом. Нельзя пользоваться данными препаратами более пяти дней подряд и нарушать правила применения. Перед тем как закапать нос сосудосуживающим препаратом, ребенку необходимо тщательно высморкаться. Тем детям, кто еще не приобрел данный навык, родители должны освободить нос от слизи специальным назальным аспиратором или грушей. Детям, страдающим от одностороннего синусита, перед закапыванием лекарства необходимо повернуть голову на больную сторону. Капли должны обязательно протечь самостоятельно, затягивать их внутрь нельзя.
- Жаропонижающие препараты. Детский Нурофен и ректальные свечи с парацетамолом Цефекон Д быстро и надолго собьют температуру и снизят болевые ощущения.
- Антисептические капли. Проторгол, Эктерицид и Колларгол применяют поле того, как сосуды сузились и протоки оказались снова полностью открытыми. Данные средства снимают воспаление.
- Антигистаминные. Диазолин и Кларитин уместно принимать при синусите, который был спровоцирован аллергической реакцией.
- Витаминные и минеральные комплексы. Витрум и Компливит принимают для укрепления иммунитета и поддержания нормальной работы организма.
При синусите, вызванном вредоносными микроорганизмами, не обойтись без антибактериальной терапии. Для лечения синусита у детей антибиотиками назначают такие препараты:
- Азитромицин. Убивает большое число бактерий и вирусов, практически не вызывая побочных эффектов.
- Аугументин. Может вызвать нарушения работы ЖКТ, поэтому параллельно необходимо принимать препараты, нормализующие микрофлору: Линекс для детей, Бифидумбактерин или Баксет Беби
- Цефтриаксон. Самый лучший антибиотик для лечения синусита. Оказывает обширное противовоспалительное и противомикробное действие, но имеет множество побочных эффектов.
Народные средства лечения синусита помогают малышам лучше дышать носом, снимают боль и раздражение с пересушенной слизистой.
Как эффективное средство при лечении синусита хорошо себя зарекомендовали картофельные ингаляцииВареный картофель
Ингаляции паром от вареного картофеля — всем известное и проверенное средство борьбы с различными респираторными заболеваниями, и синуситом в том числе. Содержащийся в кожуре йод проникает вместе с паром от горячих клубней в носовую полость и проводит антибактериальную обработку.
Приготовить такое лекарство очень просто. Несколько небольших картофелин необходимо вымыть и отварить до готовности. Далее, пока картофель еще горячий, его разминают в пюре и усаживают над парующей массой ребенка на 15 минут. Важно не забыть накрыть при этом его голову полотенцем. За сутки необходимо провести 4 процедуры с последующим промыванием носа физраствором. Лечение занимает две недели. Важно не забывать прочищать носовые проходы перед началом процедуры.
Лечение эвкалиптом также проводится посредством вдыхания целебного пара. Приготовить лечебный отвар не составит большого труда. В любой аптеке продаются сушеные листья эвкалипта. Для отвара их понадобится 1 столовая ложка:
- листья заливают четвертью литра чистой воды и доводят до кипения на медленном огне;
- после того как отвар прокипит в течение 10 минут, его оставляют настаиваться под приоткрытой крышкой;
- далее необходимо растворить в емкости с препаратом чайную ложку соды — и лекарство готово.
Ингаляция не должна длиться больше 15 минут. В сутки необходимо сделать 4 процедуры, отвар при этом нужно готовить каждый раз свежий. Курс лечения – 2 недели.
Прогревание гайморовых пазух куриным яйцом противопоказано при острой стадии заболевания. При хроническом синусите разрешены такие прогревания 3 раза в день на протяжении двух недель. Для этого сваренное вкрутую яйцо еще горячим заворачивают в плотную ткань и прикладывают к проблемной области. Держать его следует до тех пор, пока яйцо полностью не остынет. Важно следить за тем, чтобы ребенок еще в начале процедуры не обжегся, а ощущал лишь тепло.
Помимо этих проверенных временем средств помогают дыхательные упражнения и физиотерапевтические процедуры. Посещение бани и сауны, массаж лица эбонитовым диском также считаются неплохой терапией при синусите.
Врачи предупреждают о том, что лечить острую форму заболевания народными средствами строго запрещено. Неправильное лечение ребенка в таком состоянии может лишь навредить ему и усугубить болезнь.
Для ребенка младше 3 лет хроническое заболевание имеет более тяжелые осложнения, чем у взрослого. Проблемы с ЛОР-органами, длящиеся более трех месяцев, могут вызвать необратимые последствия. Вовремя не остановленный воспалительный процесс переходит на глаза и внутрь черепа, что может закончиться даже летальным исходом. Осложнения запущенного синусита:
- менингит;
- энцефалит;
- абсцесс мозга и тканей лица;
- воспаление костей черепа;
- тромбофлебит;
- пневмония;
- неврит лицевого и зрительного нерва;
- тромбоз синусов;
- бронхиальная астма.
Халатное отношение к лечению чревато негативными последствиями, поэтому необходимо выполнять все назначения ЛОРаПрофилактика
Синусит — достаточно опасное и серьезное заболевание, которое проще предотвратить, чем вылечить. Основными профилактическими мерами считаются:
- своевременное выявление и лечение заболеваний органов дыхательной системы ребенка (особенно это касается детей до 3 лет);
- исправление анатомических дефектов носовой полости;
- лечение кариеса и других зубных проблем;
- соблюдение режима дня;
- прогулки на свежем воздухе в одежде по погоде;
- здоровое питание;
- физическое развитие;
- умеренное закаливание;
- укрепление иммунитета в холодное время года витаминными и минеральными комплексами.
Не стоит забывать о том, что детский организм не в состоянии сам справиться с большинством вирусных инфекций. При малейших проявлениях простуды необходимо обращаться за консультацией к педиатру и детскому отоларингологу.
Самым распространённым симптомом, возникающим у маленьких детей, является насморк. В большинстве случаев он сигнализирует о том, что ребёнок простудился. Именно поэтому родители не сразу обращаются к врачу, а пытаются вылечить малыша народными средствами или медикаментами. Однако лечение может и не дать положительного результата, ведь слизистые выделения из носа могут быть симптомом и более серьёзных заболеваний. Вы заметили у своего ребёнка насморк? Вполне возможно, что у крохи развивается синусит.
При появлении насморка незамедлительно обращайтесь к врачу. Синусит не является безобидным заболеванием. Если вовремя не обратиться к специалисту, то у ребёнка могут появиться серьёзные осложнения, которые опасны для жизни.
Что же представляет собой это заболевание? Давайте разберёмся в этом вопросе, а также рассмотрим симптомы и лечение синусита у детей.
Синусит – это воспаление одной или нескольких придаточных пазух носа. Их ещё называют околоносовыми синусами. Они есть у каждого человека в костях черепа. Придаточные пазухи представляют собой воздухоносные полости, которые сообщаются с полостью носа.
Воспаление околоносовых синусов может возникнуть по разным причинам. Чаще всего синусит является осложнением гриппа, скарлатины, кори и других инфекционных болезней. Недуг иногда развивается из-за аллергии. Часто синусит провоцируют заболевания четырёх задних верхних зубов. К предрасполагающим факторам можно отнести искривление носовой перегородки, врождённые патологии анатомических структур полости носа.
Синусит развивается следующим образом:
- В придаточные пазухи носа или в одну из них попадают болезнетворные микроорганизмы.
- Организм ребёнка не может справиться с чужеродными телами из-за слабой иммунной защиты, переохлаждения, аллергии.
- Слизистая оболочка отекает, и из-за этого нарушается вентиляция придаточных пазух носа.
- Околоносовые синусы изолированы от полости носа, и накапливающаяся слизь не может из-за этого выделиться наружу.
- Пазухи постепенно заполняют слизистые выделения.
- Воколоносовых синусах накапливается гной, который попадает в кровь вместе с продуктами жизнедеятельности болезнетворных микроорганизмов.
- Наблюдается интоксикация организма (простыми словами – процесс общего отравления вредными веществами).
Один из главных признаков синусита у ребёнка, локализующегося в придаточных пазухах – это заложенность носа. Ребёнок жалуется на то, что ему трудно совершать вдохи и выдохи. Голос у больного малыша становится гнусавым. В большинстве случаев при синусите наблюдается насморк. Из носа выделяется прозрачная или желтовато-зелёная слизь, напоминающая гной.
Малыш, страдающий синуситом, может говорить родителям о том, что он чувствует боль в области переносицы или в носу. Дискомфортные ощущения наиболее выражены вечером. К утру они немного ослабевают. Через некоторое время ребёнок не может точно сказать, в каком месте у него локализуется боль. У малыша просто начинает болеть голова.
Ещё один симптом синусита – повышение температуры тела до 38 градусов (в некоторых случаях она поднимается до более высоких отметок). Этот признак появляется у детей с заболеванием, протекающим в острой форме. При хроническом недуге температура очень редко повышается.
Вышеперечисленные признаки являются не единственными. Больной малыш при синусите становится вялым, у него пропадает настроение. У ребёнка также снижается аппетит и ухудшается сон, возникает сухость в глотке, и из-за этого появляется кашель, который значительно усиливается в ночное время.
Симптомы синусита у детей могут немного различаться. В одних случаях они очень хорошо выражены, а в других – немного размыты. Боль у малыша при воспалении может локализоваться в разных частях головы. Это зависит от того, какая придаточная пазуха носа поражена.
Существует несколько классификаций недуга. В зависимости от места локализации выделяют:
Гайморитом считается воспаление, которое локализуется в верхнечелюстной придаточной пазухе. Если слизь и гной накапливаются только в клиновидной пазухе, то такую разновидность заболевания называют сфеноидитом. Если у ребёнка воспаляются ячейки решетчатой кости, то врач диагностирует этмоидит. Под фронтитом понимается воспаление лобной придаточной пазухи.
В зависимости от причин, вызвавших синусит, специалисты выделяют следующие виды заболевания:
- травматические (воспаления, спровоцированные различными травмами головы, ушибом или переломом носа);
- бактериальные (поражения придаточных пазух носа попавшими в полость бактериями);
- вирусные (разновидности недуга, которые провоцируют различные вирусы, попавшие в организм ребёнка);
- грибковые (воспалительные процессы в придаточных пазухах носа, вызываемые болезнетворными бактериями);
- смешанные (возбудителями этих видов заболевания выступает группа различных микроорганизмов);
- аллергические (воспалительные процессы начинаются из-за того, что малыш сталкивается с различными аллергенами: пыльцой растений, пылью, шерстью домашних животных).
По характеру течения синусит может быть острым или хроническим. При первой форме заболевания воспалительный процесс начинается внезапно. Причиной развития острого синусита у детей чаще всего служат простудные заболевания, которые возникают на фоне ослабленного иммунитета. Как правило, болезнь в этой форме длится в течение 8 недель. Затем она может стать хронической. Продолжительность недуга в этой форме – более 8 недель. При хроническом синусите симптомы менее выражены. Они могут даже исчезать на некоторое время, а потом снова появляться.
Этому заболеванию присущи такие признаки, которые наблюдаются и при других недугах. Поэтому врачи при постановке диагноза не только опираются на те симптомы, которые есть у ребёнка. Нередко назначают дополнительные исследования:
- рентгенографию придаточных пазух;
- общий анализ крови;
- компьютерную томографию придаточных пазух.
Благодаря проведению рентгенографии врач выявляет утолщение слизистой оболочки, выстилающей придаточные пазухи носа. Также на снимке, при наличии у ребёнка синусита, отчётливо видны затемнения и горизонтальные уровни жидкости.
При получении результатов общего анализа крови врачи обращают внимание на такие показатели как количество лейкоцитов в крови и скорость оседания эритроцитов (СОЭ). При остром синусите выявляется лейкоцитоз (повышение числа лейкоцитов), а также повышение СОЭ. При хронической форме заболевания скорость оседания эритроцитов тоже может быть увеличена.
Если при осмотре специалист обнаруживает признаки синусита у ребёнка, то назначается компьютерная томография придаточных пазух. Этот метод исследования более информативен по сравнению с рентгенографией. Компьютерная томография позволяет лучше оценить состояние придаточных пазух носа.
Родителям не стоит задумываться над тем, как избавить своего ребёнка от этого недуга. О способах лечения синусита расскажет врач. При появлении подозрительных симптомов нужно сразу же обращаться к специалисту.
Лечение синусита может быть медикаментозным и хирургическим. Сперва назначаются лекарственные средства:
- сосудосуживающие препараты для уменьшения отёка слизистой оболочки и улучшения оттока слизи из придаточных пазух – Нафтизин (капли противопоказаны детям до 1 года), Тизин Ксило (назальный спрей 0,1% противопоказан детям до 6 лет, а спрей 0,05% не назначается детям до 2 лет), Галазолин (назальные капли 0,1% противопоказаны детям до 6 лет, капли 0,05% не назначаются детям младше 2 лет) и др.;
- лечебные жидкости – Протаргол, Колларгол (закапываются только после использования сосудосуживающих капель);
- антибактериальные средства – Амоксициллин, Ампициллин;
- антигистаминные препараты – Кларитин (противопоказан детям до 2 лет), Телфаст (противопоказан детям до 12 лет) и др.
Схему лечения и дозы препаратов определяет лечащий врач, ориентируясь на возраст ребёнка, наличие противопоказаний. Также назначаются физиопроцедуры.
Если медикаментозное лечение синусита у детей не даёт должного результата, то врач выбирает хирургический метод лечения. Малышам делают пункцию (прокол) придаточных пазух носа. Из полости откачивают гной. После промывания пазухи врач вводит туда антибиотики, противовоспалительные препараты. Если эти меры оказываются неэффективными, начинают развиваться серьёзные осложнения, то тогда проводят более активное хирургическое вмешательство.
Оказать помощь ребёнку, страдающему синуситом, может не только врач, но и мамы, папы. Хороший результат можно получить благодаря массажу носа и лица. Он особенно эффективен при фронтите и гайморите. Массаж советуют проводить 1–3 раза в сутки по 1–5 минут в течение 10 дней. Рекомендуется массировать вращательными движениями следующие области:
- симметричные точки, расположенные над центром лобных пазух (они находятся на расстоянии 1–2 см от внутренних краёв бровей);
- точка в центре лба (расстояние между этой областью и местом, где начинают расти волосы, составляет 2 см);
- симметричные точки, которые расположены над центром гайморовых пазух (ниже нижнего века на 1,5 см).
При гайморите хорошо помогает дыхательная гимнастика Стрельниковой – автора уникальной методики. Упражнения можно выполнять детям с 3–4 лет. Чтобы лечение синусита у ребёнка дало положительный результат, необходимо заниматься регулярно (2 раза в день по 15–30 минут в течение месяца). Вот основные упражнения, которые родители должны показать своим детям:
-
- «Ладошки». Встать прямо, немного согнуть руки так, будто ладони упираются в стену. Сделать сильный вдох носом и сжать ладошки в кулачки. После этого выдохнуть через нос и расслабить ладони. Повторить это упражнение ещё 3 раза, а затем отдохнуть несколько секунд. Сделать всего 24 подхода. В итоге должно получиться 96 вдохов-выдохов.
- «Погончики». Встать прямо и прижать кулачки к поясу. При сильном вдохе толкнуть руки вниз и расслабить ладони. Выдыхая воздух, вернуться в исходное положение. Всего выполнить 12 подходов (делать по 8 вдохов-выдохов без остановки, а после этого отдыхать несколько секунд).
- «Кошка». Поставить ноги на ширине плеч. При вдохе немного присесть, повернуть голову и корпус в сторону и сделать руками «сбрасывающее» движение. Выполнить выдох и принять исходное положение. Повторить упражнение в другую сторону. Без остановки можно сделать 8 вдохов-выдохов. После этого можно немного отдохнуть. Всего должно быть 12 подходов (в итоге 96 вдохов-выдохов). Выполняя регулярно это и другие упражнения, можно быть уверенным в том, что лечение острого синусита у детей даст положительный результат.
- «Насос». Встать прямо, опустив руки вниз. Слегка наклониться к полу (спина должны быть круглой, а не прямой). В этот момент сделать вдох. Слегка приподняться, но не выпрямляться полностью. Сделать выдох. После этого нужно снова наклониться, совершив вдох, и выпрямиться, сделав выдох. Всего нужно выполнить подряд 8 вдохов-поклонов. Затем рекомендуется сделать небольшую передышку и повторить 8 вдохов-поклонов.
- «Повороты головы». Встать прямо. При совершении вдоха повернуть голову вправо. Делая выдох, вернуться в исходное положение. Повторить упражнение без передышки в противоположную сторону. Совершить 3 подхода по 32 вдоха-выдоха.
Здоровье ребёнка зависит от температуры, влажности и свежести воздуха в помещении. При оптимальном микроклимате малыш быстрее выздоровеет. Юному организму будет проще побороть синусит.
Оптимальная температура воздуха для ребёнка – 18–19 градусов. При более высокой температуре малыш будет усиленно потеть и почувствует себя некомфортно. Организм начнёт неправильно работать. При слишком низкой температуре воздуха кроха может дополнительно простудиться. Тогда родителям придётся думать не только над тем, как лечить синусит у ребёнка, но и над тем, как помочь ему при простуде.
Летом можно в помещении включать кондиционер при условии, что малыш в это время не будет здесь находиться. Зимой не рекомендуется пользоваться мощными нагревательными приборами. Из-за них в доме сильно пересушивается воздух.
Важный показатель климата в помещении – это влажность. Она должна составлять около 50–70%. Сухой воздух вреден, так как он пересушивает слизистые оболочки. Создать необходимую влажность в доме можно благодаря проведению ежедневных влажных уборок, приобретению аквариумов, установке специальных увлажнителей.
И ещё один важный фактор – это чистота воздуха. Родители должны несколько раз в день проветривать комнату своего крохи (это обязательно нужно делать перед сном). Летом окно в комнате ребёнка практически постоянно может быть открытым.
Избежать появления симптомов и последующего лечения синусита у ребёнка вполне возможно. Для этого нужно правильно лечить грипп, скарлатину, корь и другие инфекционные заболевания, из-за которых в большинстве случаев возникает воспаление. Также очень важно не запускать обычный насморк, а своевременно обращаться за помощью к специалисту и строго выполнять все его рекомендации.
Очень важная профилактическая мера – это укрепление иммунитета. Ребёнок должен вести активный образ жизни, выполнять зарядку по утрам, ходить в бассейн или заниматься спортом. Очень важную роль играет питание. В рацион должны входить только полезные продукты, которые богаты различными витаминами и минералами. Также следует принять во внимание следующие советы:
- малыш не должен переохлаждаться;
- не рекомендуется разрешать ребёнку купание в бассейнах с хлорированной водой;
- следует чаще проветривать детскую комнату.
Если вы подозреваете, что у ребёнка развивается воспаление придаточных пазух, то немедленно обратитесь к врачу. Только он может дать совет по поводу того, чем лечить синусит у детей. При подтверждении подозрений специалист подберёт наиболее подходящие лекарственные средства, назначит необходимые физиопроцедуры или осуществит хирургическое вмешательство.
Советуем почитать: Особенности признаков и лечения воспаления лёгких у детей
источник
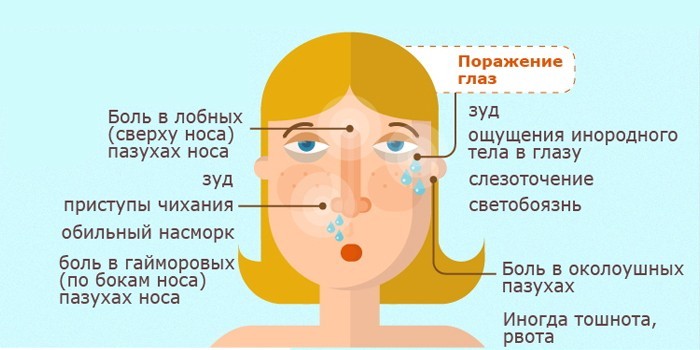
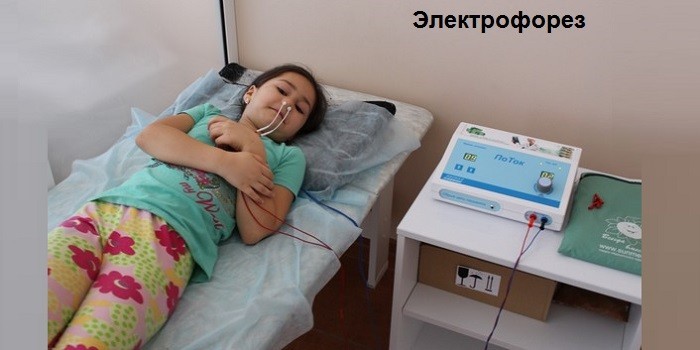

 Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.
Бактериальный. Фронтит возникает из-за проникновения в полость носа болезнетворных бактерий.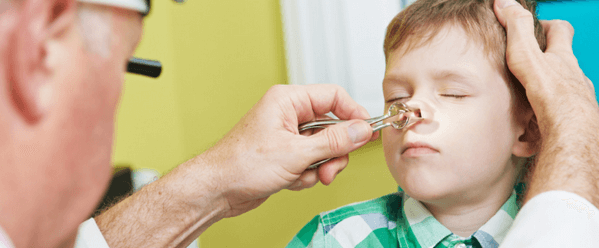
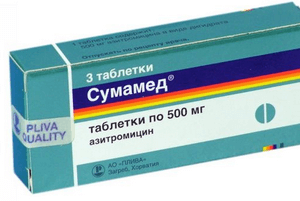 Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.
Симптоматическая терапия включает в себя обильное теплое питье, постельный режим, при необходимости прием жаропонижающих средств. Многие мамы интересуются, можно ли гулять при синусите? Больному ребенку лучше не выходить на улицу, особо в холодное время года.