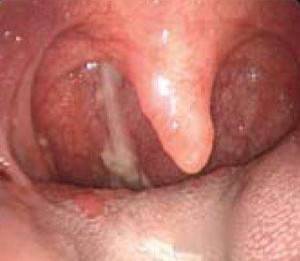
В силу не до конца сформированного иммунитета детский организм уязвим перед патогенными агентами, которые, воздействуя на слизистую носа, вызывают ее воспаление (насморк). Нередко возникает ситуация, при которой скопившиеся выделения в носу не выходят наружу.
Лечением соплей по задней стенке у ребенка нужно заниматься с первых дней. Отсутствие адекватной терапии может спровоцировать развитие серьезных патологий носоглотки, дыхательных путей.

Провокаторами заболевания становятся вирусы (риновирусы, коронавирусы), бактерии (стафилококки, стрептококки), различные аллергены. Иногда симптомы ринофарингита указывают на развитие кори, краснухи, скарлатины.
Факторы, способствующие возникновению болезни:
- отит среднего уха;
- синусит, аденоидит, гайморит, ринит, фарингит, хронический тонзиллит;
- нехватка витаминов;
- переохлаждение или перегрев;
- искривление носовой перегородки;
- снижение иммунитета;
- новообразования (назальный полип);
- увеличение аденоидов;
- инородные предметы.
Кроме этого, в развитии патологии играют роль неблагоприятные условия проживания — сухой, теплый воздух в помещении, плохая экология. У взрослых причиной могут быть ненадлежащие условия труда, курение, гормональные сбои.
Пренебрежение достаточным питьевым режимом, злоупотребление сосудосуживающими препаратами, физическое и эмоциональное переутомление также становятся частой причиной возникновения характерных симптомов.
Сопли по задней стенке у детей могут стекать из-за неумения сморкаться (сопли не высмаркиваются). Возможно, родители неправильно проводят гигиену носовых ходов.
У новорожденных ноздри слишком узкие, носоглотка не приспособлена к условиям внешней среды. Слизистая оболочка выделяет слизь, которая может вытекать как назад, так и вперед — это физиологическая особенность.
В редких случаях развитие патологии не связано с воспалением носоглотки. Причиной могут быть заболевания легких, пищевода, желудка. Если отоларинголог не увидит проблем по своей спецификации, то может понадобиться консультация других врачей.
С клинической картиной обычного ринита знакомы все родители, однако, стекание соплей по задней стенке у ребенка определить по внешним признакам невозможно.
Характерным симптомом патологии является рефлекторный кашель, возникающий из-за раздражения рецепторов слизистой оболочки верхних дыхательных путей. Малыш кашляет преимущественно во время сна (в лежачем положении мокрота скапливается на задней стенке носоглотки и не находит выхода).
Выделяемый секрет проходит через рвотный центр, что нередко провоцирует рвоту.
Другие симптомы заднего ринита:
- дискомфорт в горле (зуд, жжение);
- осиплость, охриплость голоса;
- снижение аппетита;
- повышенная температура тела, тошнота;
- затрудненное дыхание, храп;
- заложенность носа;
- неприятный запах изо рта.
Дети до года особенно сложно переносят заболевание — в силу того, что не могут рассказать о своих беспокойствах (становятся очень капризными). Сопли, стекающие по задней стенке горла, мешают крохе спать (отсюда раздражительность) и есть. Иногда фиксируется полный отказ от пищи, что негативно влияет на общее состояние и развитие.
У взрослых патология возникает нечасто, сопровождается наименее выраженной клиникой, нежели у детей.
Доктор Комаровский, рассказывая, что делать, если у ребенка постоянно текут сопли в горло, акцентирует внимание на том, что лечение нужно начинать не с применения лекарственных препаратов.
Первым делом необходимо создать максимально комфортные условия для выздоровления:
- Оптимальная температура воздуха в помещении, где находится больной ребенок, должна быть в пределах 18–20 °C.
- Поддержание влажности воздуха на уровне 50–70% не позволит соплям засыхать и стоять комом в горле. Можно приобрести специальный увлажнитель или развешивать мокрые полотенца, распылять воду из пульверизатора, проводить часто влажную уборку (особенно актуально в отопительный сезон, летом).
- Проветривание помещения и прогулки на свежем воздухе помогут ребенку быстрее справиться с болезнью.
- Немаловажно соблюдать режим обильного теплого питья, пища должна быть легкоусвояемой.
Основным методом лечения соплей, стекающих по задней стенке горла, является промывание носовой полости солевым раствором. Такие манипуляции очищают ходы от выделений и патогенов, способствуют увлажнению слизистой оболочки, облегчают дыхание. Может использоваться препараты на основе морской воды (Аквамарис, Аквалор), аптечный физиологический раствор или солевой, приготовленный в домашних условиях.
Детям до трех лет назначаются средства в форме капель. Сильный напор лекарства, который обеспечивают спреи, может спровоцировать развитие отита среднего уха.
Исключением являются лишь антибактериальные препараты, требующие определенной дозировки.
Хорошо увлажняют слизистую оболочку носа масла оливы, облепихи, персика, ингаляции с физраствором, минеральной водой Боржоми (предварительно нужно выпустить газы).
С целью антисептики, подавления развития патологического процесса, выполняются полоскания горла (солевой раствор, настои календулы, ромашки, зверобоя, эвкалипта). Детям с трех лет можно применять аэрозоли и спреи для орошения зева (Тантум Верде, Каметон), таблетки для рассасывания (Граммидин). Пастилки и леденцы могут использоваться после достижения пятилетнего возраста (Исла-минт).
При сильной заложенности врач назначает сосудосуживающие капли в нос на короткий срок (Називин). Курс применения составляет не более 5 дней со строгим соблюдением дозировки, поскольку данная группа назальных препаратов способна вызывать привыкание. Доктор Комаровский рекомендует без крайней необходимости их не использовать.
Важно правильно закапывать лекарства — так, чтобы средство попало на свод носоглотки. Для этого нужно ребенка уложить на спину, попросить малыша (показать как) сильно запрокинуть голову назад. После манипуляции нужно оставаться в таком положении еще несколько минут чтобы препарат начал действовать.
Если заболевание сопровождается повышением температуры тела, болью в суставах, общей слабостью необходимо принимать противовоспалительные препараты (Нурофен, Панадол).
Для снятия отека, уменьшения симптоматики, снижения агрессивности аллергенов используются антигистаминные средства (Зодак, Эдем).
При сухом кашле от соплей у взрослых и детей применяются муколитические средства (способствуют разжижению мокроты), отхаркивающие (обуславливают выведение слизи) — Бромгексин, Синекод.
Острая бактериальная инфекция горла требует применения антибактериальных препаратов системно (подбираются с учетом чувствительности возбудителя, выявленного при посеве — Зиннат, Сумамед, местно — Изофра, Полидекса).
Диоксидин ребенку может применяться в виде капель в нос (обладает выраженным антибактериальным, антисептическим действием). Чаще назначается в комплексе с другими препаратами (адреналин, гидрокортизон).
Увеличивают сопротивляемость организма перед патогенами, способствуют скорейшему выздоровлению витаминные комплексы, подобранные согласно возрасту ребенка (Пиковит, Алфавит).
Хирургическое вмешательство может понадобиться, если заболевание развивается на фоне увеличенных аденоидов, искривления носовой перегородки, наличия полипов.
Кроме дискомфорта малыша сопли, стекающие по задней стенке, опасны тем, что могут спровоцировать различные заболевания ЛОР-органов (горла, уха), дыхательной системы — синусит, тонзиллит, бронхит, пневмонию, астму, ангину и другие.
Проглатывая длительное время слизь, содержащую патогенные микроорганизмы, ребенок подвержен заболеваниям желудочно-кишечного тракта. Бактерии способны проникать в кровь, вызывая общую интоксикацию организма, что угрожает не только здоровью, но и жизни.
Сопли, стекающие по задней стенке, требуют незамедлительного лечения. Родители могут начинать терапию самостоятельно, промывая ребенку нос, обеспечивая условия для выздоровления. Если состояние не улучшается после 3 дней, необходимо обязательно обратиться к врачу, иначе негативных последствий не избежать.
источник
Постназальный затек – воспалительный процесс в верхних дыхательных путях, при котором стекает слизь по задней стенке носоглотки, провоцируя приступы кашля. Выделения поступают в гортань и глотку в течение разного времени и проявляются совершенно различно. Днем мокрота попадает в горло, рефлекторно сглатывается, кашель практически не появляется. Ночью, во время сна, слизь поступает в глотку, раздражая рефлекторные зоны и вызывая сильный дискомфорт с проявлением кашля.
Постназальный затек характеризуется наличием воспаления в носоглотке, пазухах или полости носа.
У здорового человека мокрота постоянно присутствует в носу, околоносовых пазухах, бронхах, трахее. Она выстилает слизистую, предотвращает ее высыхание и является средой для обитания микрофлоры дыхательных путей. Кроме того, в ней содержатся специфические клетки иммунной системы. Слизь начинает активно выделяться в случае, когда в организм попадет инфекция, инородное тело, аллерген.
Впервые описание болезни встречается в статье 1794 г., которую написал доктор Франк. Автор обозначил действие в виде «хронического катара глоточной формы». Практически через 100 лет, в 1886 г., Добелл определил, что синдром постназального затекания может проявляться в двух формах: длительной и острой. В это время болезнь встречалась достаточно часто в США, поэтому Маккензи и МакДональд предположили, что виновником недуга стал засушливый климат и сильная пыль. В 2005 г. в Объединенном Королевстве синдрому присвоили название «риносинусит». Медики установили, что это состояние не может быть самостоятельным заболеванием, а развивается на фоне сопутствующих патологических явлений.
Постназальный синдром чаще всего вызывают лор – заболевания:
- аллергический ринит;
- бактериальный или вазомоторный синусит;
- насморк у беременных;
- грибковый синусит.
Несмотря на то, что М.Форер и С.Ананда предложили расширенный спектр заболеваний, при которых появляется мокроты в гортани, однако ЛОР – болезни остаются ведущими.
Важно! Во время болезни в слизи повышается содержание иммунных клеток, которые способны уничтожать патогенную микрофлору.
Признаки синдрома очень сходны по своим проявлениям с простудными заболеваниями, поэтому больные обращают на них внимание только тогда, когда заболевание начинает приносить массу неудобств.
Постназальный затек по своим симптомам похож на ОРЗ
Клинические симптомы постназального затека:
- затрудненное дыхание;
- заложенность носовых пазух;
- неприятное ощущение в гортани;
- кашель;
- хрипы в грудной области;
- сухость слизистой;
- выделение мокроты грязно – оранжевого цвета.
Неприятные проявления усиливаются после пробуждения. Больные жалуются на приступы кашля до рвоты, чувство сосредоточения слизистых выделений в горле. Симптомы синдрома постназального затекания часто становятся источником фарингита (воспаление глотки), при котором стекающая слизь по задней стенке носоглотки вызывает ее воспаление. Отличительным показателем при постназальном затекании является наплыв густой мокроты в задних участках носовых раковин. При осмотре врач выявляет вязкие потоки слизи, которая течет из носа или околоносовых пазух в глотку, пропуская небо. В этом случае речь идет о позитивном характере синдрома. Если патологических сгустков слизистых выделений не наблюдается, отмечают негативный характер заболевания.
Для уточнения диагноза проводят тщательные исследования, поскольку клинические признаки не являются индивидуальными для конкретного заболевания. Общая картина складывается на основании следующих показателей:
- жалоб пациентов;
- результатов осмотра;
- совокупности сведений о начале болезни;
- результата рентгенограммы;
- КТ.
Лечение постназального синдрома затекания основано на терапии первичного заболевания, вызвавшего неприятные симптомы. В некоторых случаях это не оправдано. Даже после полного курса терапии, ощущение, что стекает слизь по задней стенке, остается. Классическое лечение постназального синдрома сводится к приему:
- кортикостероидов, которые используют интраназально – слизистую орошают лекарственными препаратами через носовые полости (спреями);
- антибиотиков — если ринит бактериального происхождения;
- антигистаминных лекарств;
- медикаментов, снимающих отечность – при неаллергическом насморке.
Иногда лечение стекания слизи по задней стенке носоглотки сводится к хирургическому вмешательству. Операцию проводят на задних окончаниях носовых пазух. Зачастую положение может исправить:
- корректирование изогнутой носовой перегородки;
- нормализация аэродинамики;
- восстановление анатомически правильного строения стенок носа и околоносовых пазух.
Лечение воспаления задней стенки носоглотки возможно методами народной медицины:
- Орошения. Наиболее популярным рецептом остается водно-солевой раствор. Промывания носоглотки проводят 3–4 р./сутки. Отвар календулы и ромашки снимают воспаление слизистой, разжижают и выводят слизь. Для приготовления 1 ст. л. травы измельчают и заваривают стаканом крутого кипятка. Настаивают 15-20 мин. Раствор фильтруют и используют для полосканий горла и промывания носоглотки.
- Ингаляции. Используют лекарственные травы, эфирные масла с противовоспалительным эффектом (масло эвкалипта, сосны, чайного дерева), отварной картофель в кожуре, щелочные минеральные воды.
- Тепловые компрессы.
Важно! Врачи утверждают, что частые полоскания носоглотки и ротовой полости разжижают слизь, снимают болевые ощущения и ускоряют процесс выздоровления.
Медики рекомендуют создать в помещении воздух оптимальной влажности, исключить раздражающие факторы (курение, использование духов), пить больше жидкости. Аллергикам использовать постельное белье и одежду только из гипоаллергенных материалов. Постназальный синдром не всегда поддается домашнему лечению. При появлении первых проявлений необходимо обратиться в клинику для уточнения диагноза и назначения адекватной терапии.
источник
Нередко у ребенка или взрослого после перенесенного ОРВИ полное выздоровление так и не наступает. По задней стенке глотки продолжают стекать выделения, и это явление доставляет массу неприятных ощущений человеку. Такие симптомы получили название «постназальный синдром», и эта проблема требует поиска причин и их устранения во избежание осложнений.
Синдром постназального затекания, или постназальный синдром (затек) — клиническое проявление воспалительного процесса в верхних дыхательных путях, который приводит к стеканию слизи по задней стенке глотки и развитию регулярного кашля. Если в дневное время при данной патологии сопли непроизвольно проглатываются и приводят к покашливанию из-за раздражения глотки и надгортанника, то ночью гиперсекреция слизи в носовых путях и носоглотке вызывает ее накопление и появление сильного кашля вплоть до рвоты. Кашель обусловлен механической стимуляцией кашлевых рецепторов слизистой оболочки дыхательных путей.
В подавляющем большинстве случаев данное состояние связано с проявлением подострых или хронических болезней носа и пазух, таких, как:
- аденоидит;
- вазомоторный ринит, в том числе ринит беременных;
- аллергический ринит;
- постинфекционный насморк;
- гиперсекреция слизи на фоне искривления носовой перегородки и прочих аномалий строения;
- микробный синусит;
- грибковый или аллергический гайморит;
- медикаментозный ринит;
- профессиональный ринит.
У некоторых людей причины патологии связаны с ларингофарингеальным рефлюксом, грыжами или дивертикулами пищевода, при которых наблюдается заброс содержимого пищевода в носоглотку. Кроме того, причины постназального затека могут быть обусловлены кистами и полипами носа, кистозным гайморитом, некоторыми нервными заболеваниями и сильным стрессом, кистозным фиброзом и т. д.
Изредка (1-2% случаев) встречается аномалия, которая также способна приводить к развитию синдрома постназального затека. Это — сумка Торнвальдта, которая находится в носоглотке и представляет собой кистоподобное образование у глоточной миндалины. Сумка Торнвальдта формируется в период закладки органов у плода, поэтому появляется сразу с рождения. В сумке — ограниченном пространстве — постоянно протекают воспалительные процессы, на фоне которых и возникает постназальный затек.
Факторами риска для развития постназального синдрома, при которых из носоглотки начинает стекать вязкая, густая слизь, являются:
- проживание в условиях неблагоприятной экологии;
- работа на вредных производствах;
- низкая влажность в квартире;
- малое потребление воды;
- курение;
- гормональные нарушения;
- злоупотребление каплями, некоторыми системными лекарствами.
Основные проявления патологии таковы:
- чувство «клубка» слизи в области глотки, носоглотки;
- регулярное стекание, сползание слизи на задней стенке глотки;
- по утрам — дискомфорт в горле, першение, зуд, щекотание без признаков воспаления при осмотре;
- жжение в горле;
- покашливание днем, по утрам;
- кашель ночью, иногда — короткими приступами (из-за накопления большого количества слизи);
- отхаркивание сгустков слизи, особенно много — по утрам;
- визуально заметное стекание слизи, которая свисает ниже свода неба;
- постоянные сглатывания, сплевывания выделений;
- тошнота, рвота (чаще у детей);
- иногда — одышка, затрудненное дыхание, храп ночью, апноэ;
- изменение голоса;
- периодическая заложенность носа и ринорея.
В ряде случаев у больного вообще наблюдается только кашель, при этом при прослушивании легких хрипов нет, дыхание спокойное. Кашель является сухим, но из-за присутствия сгустков слизи он слышится как продуктивный.
Таким образом, характерными признаками постназального синдрома являются присутствие застоя слизи в задних отсеках носовой полости, а также наличие потоков густого секрета из носа или околоносовых пазух по задней стенке глотки. Если слизь в большом количестве накапливается в носоглотке, речь идет об эндоскопически позитивном постназальном затеке. Когда скоплений слизи как таковых нет, у больного диагностируется эндоскопически негативный постназальный затек.
Нередко длительно текущая патология провоцирует развитие явлений хронического фарингита, который возникает на фоне стекания секрета по глотке, ее раздражения, создания благоприятных условий для существования патогенных бактерий, а также постоянного дыхания через рот. Кроме того, при постназальном синдроме у человека очень часто наблюдается хронический тонзиллит и другие ЛОР-патологии.
Признаки патологии неспецифичны, так как множество заболеваний способно вызвать симптоматику постназального затека. Зачастую диагноз ставится после оценки жалоб и данных анамнеза, но для дифференцирования причин патологии следует проводить инструментальные и лабораторные методы диагностики:
- рентгенография или КТ носа и носоглотки, а также придаточных околоносовых пазух;
- аллергопробы;
- общий анализ крови;
- мазок на бакпосев для определения состава микрофлоры и т. д.
Дифференциальный диагноз ставится между остаточными явлениями после ОРВИ, синуситами, аллергическим и вазомоторным ринитом, медикаментозным, профессиональным ринитом, прочими патологиями, способными спровоцировать постназальный синдром.
Во многих случаях избавление или эффективная коррекция основного заболевания помогает вылечить постназальный затек. Тем не менее, это помогает далеко не всегда, и явления стекания слизи по задней стенке глотки все равно остаются. Если патология вызвана аллергическими болезнями носа и пазух, применяется такая терапия:
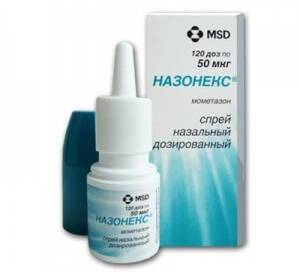
- назальные глюкокортикостероиды (Назонекс, Авамис, Фликсоназе);
- спреи с противоаллергическими компонентами (Кромогексал);
- антигистаминные таблетки (Кларитин, Цетиризин).
Препараты для носа с кортикостероидами дают хорошие результаты и при вазомоторном рините, применяясь курсами в 1-1,5 месяца. Тем не менее, часто эффект от лечения бывает нестойким и проходит через пару недель после отмены средства. Когда заболевание вызвано инфекционными патологиями носа и пазух, что дает синдром постназального затека, рекомендуется курсы приема антибиотиков (Амоксиклав), местных иммуномодуляторов (ИРС-19), промывания носа солевыми растворами и антисептиками. Если все ЛОР-проблемы исключены, стоит провести полное обследование у гастроэнтеролога и, при необходимости, курсами лечить рефлюкс-эзофагит и другие проблемы пищеварительного тракта.
У взрослых при различных патологиях верхних дыхательных путей нередко практикуется оперативное решение проблемы, для чего применяются следующие виды вмешательств:
- биполярная коагуляция нижних носовых раковин;
- шейверная резекция задних концов нижних раковин носа;
- гайморотомия;
- коррекция носовой перегородки;
- резекция средних носовых раковин;
- полипотомия;
- разрушение сумки Торнвальдта и т. д.
Все эти операции направлены на восстановление нормального строения носовой полости, приведение в норму дренажа и вентиляции пазух и носа, что позволяет снизить силу постназального затека. В целом, избавление от синдрома затекания слизи в глотку возможно только при эффективной коррекции основной патологии.
Обычно при жалобе самого маленького пациента или его родителей на симптомы, характерные для постназального затека и при выявлении скопления слизи в носоглотке и стекания ее по задней стенке глотки имеется факт перенесения ОРВИ или затяжного ринита. Кроме того, во многих случаях подобной симптоматики у детей выявляются аденоиды. Когда инфекционные причины исключены, либо проведено полноценное лечение длительно текущего заболевания ЛОР-органов, выполняют терапию постназального затекания по двум направлениям:
- курсовое орошение носа спреями с кортикостероидами;
- прием антигистаминных средств в комбинации с противоотечными препаратами.
В качестве дополнительных приемов в обязательном порядке назначаются промывания носа и ингаляции с физраствором для вымывания вязкого секрета, удаления раздражителей, загрязнений и аллергенов, увлажнения слизистой оболочки носа. Ингаляции желательно делать несколько раз в день, в том числе — перед сном. Если нет возможности регулярно промывать нос, либо речь идет о малыше до 2 лет, следует капать в нос капли на основе морской воды.
Также до окончания проявления неприятной симптоматики ребенку нужно давать увеличенный объем жидкости (при отсутствии противопоказаний). В квартире в обязательном порядке должен присутствовать увлажнитель, а спать маленький пациент будет на приподнятом до 30 градусов верхнем конце матраса. Посещать школу или детский сад при постназальном затеке можно, так как ребенок не является заразным (если, конечно, речь не идет об острой фазе инфекционного заболевания).
В следующем видео врач Лесков расскажет из-за чего происходит стекание слизи по задней стенке глотки.
При желании можно применять советы народных знахарей, которые не принесут вреда и помогут справиться с симптомами патологии. Осторожнее нужно быть при использовании народных рецептов у детей и при аллергическом рините, причем в последнем случае лучше вовсе их исключить. Ниже приведены популярные в народе средства от затека:
- В половину литра кипятка добавить 2 столовых ложки настойки прополиса, капнуть по 2 капли масла лаванды и розмарина. Подышать над паром 10 минут.
- Заварить любой травяной чай, добавив при заваривании по щепотке куркумы, имбиря, а перед потреблением — чайную ложку меда на стакан напитка. Пить мелкими глотками горячим, но не обжигающим.
- В стакан теплой воды или любого чая добавить по чайной ложке меда и сока лимона, пить мелкими глотками, как только слизь начнет скапливаться в горле.
При склонности к аллергическим ринитам, вазомоторному риниту, а также к затягивающемуся насморку после инфекционных патологий лучше уделить время профилактике синдрому постназального затекания:
- чаще делать влажную уборку в помещении;
- применять увлажнители;
- носить вещи из натуральных материалов;
- не потреблять вредную, аллергичную пищу;
- отказаться от труда на вредных производствах;
- укреплять местный и общий иммунитет;
- больше бывать на воздухе;
- устранить аномалии строения носа;
- лечить респираторные болезни под контролем опытного врача.
А все ваши попытки не увенчались успехом?
И вы уже задумывались о радикальных мерах? Оно и понятно, ведь крепкий организм — это показатель здоровья и повод для гордости. Кроме того, это как минимум долголетие человека. А то, что здоровый человек, выглядит моложе – аксиома не требующая доказательств.
Поэтому мы рекомендуем прочитать статью Елены Малышевой, о том как укрепить свой организм перед осенними холодами. Читать статью >>
источник
Ч асто к ЛОР врачам обращаются пациенты с жалобами на постоянную заложенность носа, при этом слизистых выделений, сопровождающий обычный насморк, они у себя не наблюдают.
После осмотра и обследования доктор выставляет диагноз синдром постназального затека или ринофарингит – это воспалительное заболевание, которое поражает носоглотку, миндалины и лимфатическое кольцо.
Отличие такой формы насморка от обычной состоит в том, что болезнь может долгое время маскироваться под простуду, при этом сопли по задней стенке стекают прямо в трахею, а пациент их глотает и не замечает признаков затяжной патологии. Почему развивается такой вид насморка и каковы принципы его лечения – сегодня будет рассказано подробнее.
Главной причиной развития ринофарингита является попадание на поверхность слизистой оболочки вирусов, бактерий и аллергенов, при этом воспалительный процесс охватывает лимфатическое кольцо и полость носоглотки.
Большой опасности в себе патология не несет, поскольку взрослый человек может откашляться и выплюнуть скопившуюся слизь, даже если сопли стекают по задней стенке горла и оказываются во рту.
Однако заболевание необходимо лечить, поскольку постоянный очаг инфекции может вызвать различные осложнения, вплоть до менингита (бактериальные агенты разносятся через общий кровоток, попадая в различные органы и системы, включая серозную оболочку мозга).
Факторы, провоцирующие развитие ринофарингита:
- постоянное воздействие на слизистую ткань носоглотки раздражающих химических веществ;
- частые простуды и переохлаждения;
- попадание инородных предметов в носоглотку;
- побочный эффект от приема медикаментов;
- нарушения в процессе циркуляции крови по тканям лимфоглоточного кольца и носа;
- травмы и механические повреждения костной перегородки и слизистого эпителия;
- склонность к аллергическим реакциям;
- хронические вирусные и бактериальные поражения.
Если у пациента сильно снижен иммунитет, обычный насморк может повлечь за собой втягивание в процесс воспаления всю гортань, также это провоцируется авитаминозом, несоблюдением режима, частыми стрессами и отсутствием полноценного отдыха.
У больного наблюдаются неприятные ощущения в горле (першение, зуд, присутствие инородного тела), чихание, сухость и заложенность в носовых ходах. Может измениться голос, учащается дыхание.
По причине постоянного дыхания ртом задний ринит может осложниться вторичным наслоением бактериальной инфекции, при этом у пациента повышается температура и резко ухудшается самочувствие.
Задний ринофарингит разделяют на острый и хронический (когда он длится дольше 2-3 недель подряд).
Причинами хронического ринофарингита могут стать гормональные сбои, неправильная работа капилляров в носу (при беременности или вегето-сосудистой дистонии). Тогда считается, что патология протекает в вазомоторной форме . При аллергической предрасположенности, вызывающий ринофарингит, такое заболевание лечат по схеме аллергического насморка .
В зависимости от клинических симптомов, ринофарингит может протекать в катаральной форме , атрофической , с истончением слизистого эпителия и гипертрофической, когда ткань значительно уплотняется.
Помимо медикаментозного лечения синдрома посназального затека, которое назначит врач, после изучения типа возбудителя и детального обследования пациента, ему требуется организовать комфортные условия, в которых терапия заболевания будет проходить эффективнее.
Воспалительный процесс в носоглотке сильно иссушает слизистую ткань, когда сопли текут по задней стенке горла, это мешает спать, человек просыпается, откашливается, ощущает присутствие инородного тела в гортани. Его может беспокоить сухой или влажный кашель.
Чтобы облегчить состояние пациента, во время лечения необходимо создать следующие условия:
- регулярно проветривать комнату, где находится больной, делать влажную уборку, следить за уровнем увлажненности воздуха (показатели должны быть около 50%);
- поддерживать температурный режим – не рекомендуется перегревать воздух выше 22-23°С;
- обеспечить питьевой режим – в течение суток следует выпивать не меньше 2 литров жидкости, включая не только чистую воду, но также зеленый чай, морсы, компоты, соки из свежих фруктов и ягод;
- регулярно удалять слизь из носоглотки;
- спальное место организовать так, чтобы подушка находилась выше, чем обычно – это снизит риск подавиться слизистыми выделениями, ведь когда сопли текут в горло во сне, человек регулярно просыпается от чувства удушья.
Во время лечения пациенту показано соблюдение режима питания и отдыха. Меню должно быть сбалансированным, содержать белки, витамины и полезные микроэлементы, для стимуляции иммунной системы на борьбу с инфекцией.
При аллергической природе ринофарингита необходимо следить за ограничением контакта больного с бытовыми раздражителями и продуктами питания, способными спровоцировать обострение патологии.
Схему медикаментозного лечения подбирает врач, учитывая клинические симптомы, форму заболевания и стадию (протекает острый или хронический воспалительный процесс). Главные составляющие консервативной терапии будут описаны далее.
Препараты из группы антибиотиков назначаются в том случае, когда бактериальная форма процесса подтверждена лабораторными исследованиями – когда сопли стекают по задней стенке гортани, мазок берется непосредственно из носоглотки.
При острой форме патологии можно применять антибиотики в форме капель:
- Новоиманин – препарат на основе природного экстракта зверобоя, активен против грамположительной микробной группы, включая штаммы стафилококка. Способствует регенерации слизистой оболочки, снижает уровень воспаления в носоглотке. Перед использованием Новоиманин разбавляют стерильной водой или раствором глюкозы.
- Фрамицетин – применяется в составе комплексного лечения бактериальных инфекций носа, в том числе, ринофарингита. Закапывают средство от 4 до 6 раз в течение суток, по 2 капли в каждую ноздрю.
- Неомицин – препарат из группы аминогликозидов. Действует только на бактериальную патогенную флору, для лечения вирусных и грибковых форм ринофарингита не применяется. Средством орошается полость носоглотки, либо его вводят в носовые ходы на турундах.
Поскольку при заднем рините сопли стекают в горло, а не скапливаются в носовых ходах, врачи рекомендуют особую технику закапывания препаратов – пациент должен лечь на спину и запрокинуть голову, а после введения капель оставаться в таком положении еще несколько минут.
Спреи с антибактериальными компонентами в терапии ринофарингита считаются менее эффективными, поскольку воспаление локализуется в лимфоглоточном кольце, а орошение не позволит препарату проникнуть во все отдаленные уголки носоглотки.
Однако аэрозоли назначают в комплексной терапии, особенно если патология сопровождается сильной заложенностью и густыми, вязкими слизистыми выделениями, а сопли в горле не отхаркиваются.
Среди таких лекарств можно отметить медикаменты Изофра (спрей на основе фрамицетина), Полидекса (содержит фенилэфрин) и Биопарокс (аэрозоль, активный против грамположительных и грамотрицательных штаммов с выраженным противовоспалительным эффектом).
В тяжелых случаях заболевания показаны пероральный прием препаратов с антибактериальным действием в форме таблеток, либо внутримышечные инъекции.
Для этого рекомендуются препараты следующих групп:
- макролиды – Эритромицин, Мидекамицин, Макропен, Кларитромицин;
- полусинтетические пенициллины – Ампициллин, Амоксициллин, Аугментин;
- цефалоспорины – Цефтриаксон, Цефодокс, Цефалексин, Цефазолин.
Выбор группы и формы препарата осуществляется врачом, в зависимости от типа возбудителя и его устойчивости к лекарственным средствам.
Во время терапии необходимо следить за состоянием больного и отмечать все изменения, во избежание побочных эффектов и осложнений. Если антибиотик не приносит желаемого эффекта после 3-4 суток применения, его заменяют другим.
Список капельных препаратов , которые используются для лечения разных видов насморка, довольно обширен.
Однако учитывая специфичность такого заболевания, как ринофарингит, врачи назначают только определенные из медикаментозных групп в виде спреев и капель местного действия.
Капли, содержащие сосудосуживающий компонент, давно и успешно применяются при лечении различных форм насморка, не является исключением и синдром постназального затека.
Также под воздействием капель снижается количество вырабатываемой слизи, это значительно облегчает дыхание. Но нужно уточнить, что лечение специфических видов насморка предполагает только эпизодическое применение сосудосуживающих средств, в составе комплексной терапии – использовать их можно не дольше 5 дней подряд и в точно указанной доктором дозировке.
Список наиболее эффективных и действенных препаратов:
- На основе ксилометазолина – Галазолин, ДляНос, Ринонорм, Ксимелин. Продолжительность действия этих средств около 4 часов, форма спреев позволяет точнее дозировать введенное лекарство, избегая передозировки.
- На основе оксиметазолина – Називин, Назол Адванс, Фазин. Эти препараты обладают достаточно высокой продолжительностью воздействия, до 12 часов подряд, но противопоказаны пациентам с сахарным диабетом и заболеваниями почек.
- На основе нафазолина – Санорин, Нафазолин, Нафтизин. препараты этого ряда являются самыми доступными, но не менее действенными, чем остальные. В составе капель Санорин также присутствуют вазелиновое масло и эфироль масла эвкалипта, что позволяет не только устранять заложенность носа, но и смягчать слизистую.
Хорошими средствами для лечения насморка считаются Тизин на основе тетразолина и Фариал, включающий активное вещество инданазолин.
Полный список сосудосуживающих капель и их классификацию смотрите в этой статье .
Большой плюс капель и спреев с увлажняющим эффектом состоит в том, что ими можно пользоваться без ограничений, они эффективно смывают с поверхности носовых ходов патогенных микробов и очищают полость носа от скоплений слизи.
Готовятся они на основе морской воды и включают в состав полезные микроэлементы, восстанавливающие эпителий носа и нормализующие работу ресничной ткани.
Самые популярные препараты на основе морской воды:
Применение изотонических растворов оправдано тогда, когда заложенность носа вызвана не отеком ткани, а обильным скоплением слизи – в такой ситуации закапывать увлажняющие препараты будет гораздо более эффективным и безопасным, нежели средства с сосудосуживающим эффектом.
С целью повысить эффект от применения капель и спреев с сосудосуживающим эффектом, производители включают в их состав антигистаминные компоненты, это делает круг применения средств гораздо шире.
Назначают комбинированные капли пациентам с признаками аллергической природы ринита, но не исключено их использование и при простудном насморке:
- Виброцил – выпускается швейцарской компанией в виде спрея, капель и геля. Не рекомендуется его применение дольше 7 дней подряд. Эффективно устраняет заложенность носа и отечность слизистой;
- Санорин-Аналергин – закапывать это средство рекомендуется на ночь, поскольку оно обладает длительным действием;
- Ринофлуимуцил – облегчает дыхание благодаря разжижению вязкого секрета в носу и ускорению его выведения наружу, оказывает сосудосуживающее и антигистаминное действие, можно применять с 3-4 дня после начала насморка.
При передозировке перечисленных средств для носа могут развиться сонливость и замедление психических реакций, поэтому использовать их нужно с осторожностью, соблюдая дозировку и кратность, предписанную лечащим врачом.
Такая разновидность препаратов в лечении ринита назначается при тяжелой форме заболевания, усугубленной обструкцией носовых ходов и чрезмерным расширением сосудов. Также гормональные спреи показаны пациентам с признаками аллергического насморка.
Чаще всего доктора назначают следующие препараты:
- Назонекс и его аналоги – быстродействующий спрей, эффект применения которого можно будет ощутить уже через 12 часов после первого введения. Не влияет на организм, поскольку активное вещество впитывается в ткань слизистой и воздействует системно;
- Беконазе – спрей, устраняющий отечность ткани, снижающий уровень воспаления и избавляющий от признаков аллергического насморка. Применяют 3-4 раза в сутки по 1 дозе в каждую ноздрю;
- Насобек – гормональное средство, которое нужно вводить 2-4 раза в сутки в каждый носовой ход, в ходе терапии дозировка постепенно снижается.
При продолжительном использовании гормональных средств снижается местная иммунная реакция слизистых оболочек носа, поэтом длительность применения определяется врачом, индивидуально для каждого пациента.
Помимо перечисленных групп назальных капель, часто назначаются препараты Протаргол и Колларгол – в их состав включено коллоидное серебро.
Когда активный компонент попадает на поверхность воспаленной слизистой ткани, он оказывает вяжущий, противовоспалительный и подсушивающий эффект.
Применение этих капель обосновано даже при хронической форме ринитов различной этиологии, включая бактериальные и гипертрофические.
Чтобы очистить полость носоглотки от слизи максимально, нужно не только использовать спреи на основе морской воды, но и проводить процедуры промывания.
Поскольку при заднем рините сопли собираются в горле, стекая по задней стенке и вызывая там воспалительный процесс, промывать эту область также необходимо.
Ринофарингит, особенно осложненный бактериальной инфекцией, вылечить можно только комплексно, с промыванием всей полости носоглотки, оно убивает патогенную флору, удаляет бактериальный и слизистый налет и позволяет вывести сопли из горла.
- Для промывания нужно приготовить солевой раствор, растворив в стакане воды треть чайной ложки поваренной соли.
- Затем заполнить раствором мягкую спринцовку и встать над раковиной, нагнувшись в положении под прямым углом. Рот должен быть открыт, язык высунут.
- Наконечник спринцовки вводится в ноздрю, затем вода медленно выдавливается, проходя через полость носоглотки и выливаясь изо рта.
После процедуры необходимо очистить ноздрю от остатков раствора и слизи, затем повторить то же самое со вторым носовым ходом.
Простой способ промывания предусматривает приготовление солевого раствора или отвара лечебных трав и втягивание жидкости обеими ноздрями попеременно. Часть раствора, попавшую в рот, нужно выплюнуть, затем прополоскать горло кипяченой водой.
Этот способ, при наличии соплей в горле, считается менее эффективным, поскольку не позволяет промыть заднюю часть носоглотки, где скапливается основная часть бактериальной инфекции.
- отвары лечебных трав – календулы, ромашки, эвкалипта, череды, подорожника, мяты. Отвар готовится так: 1 ст.л. сухой травы заливается стаканом кипятка, затем настаивается 20-30 минут, процеживается через марлю. Можно готовить отвар из одного вида травы, либо сделать противовоспалительный сбор;
- аптечные антисептики – Фурацилин, Мирамистин, Хлоргексидин;
- солевой раствор или 0.9% Натрия хлорид – недорогое аптечное средство под названием физраствор мягко очищает носоглотку, разжижает густую слизь и способствует ее выведению.
Промывать нос не рекомендуется, если на фоне синдрома постназального затека у пациента есть признаки отита (острого воспаления ушей), произошла перфорация мембраны перепонки или присутствуют опухолевые новообразования на слизистой ткани.
Чтобы полоскание горла принесло максимальный эффект, нужно проводить его правильно. Для этого необходимо запрокидывать голову назад, а язык высовывать вперед, во время полоскания произносить долгий звук «Ы», а набирать жидкость в рот нужно маленькими порциями.
После нескольких этапов, каждый по 30-60 секунд, нужно ополоснуть горло кипяченой водой и не есть ничего хотя бы 20 минут.
- Фурацилин. Таблетка растирается в мелкий порошок и растворяется в воде, можно прокипятить ее (состав готовится из расчета 1 таблетка на 100 мл воды).
- Содно-солевой раствор. В 1 литр кипяченой теплой воды добавляются по чайной ложке соды и поваренной соли, готовым составом проводят полоскание не менее 3-4 раз в течение дня. Многие пациенты добавляют туда несколько капель йода, для максимального дезинфицирующего эффекта.
- Хлоргексидин. Это аптечное средство недорого стоит и помогает эффективно избавиться от вирусных и бактериальных агентов в полости носоглотки. Полоскание нужно проводить осторожно, чтобы не заглатывать раствор, проводить процедуру 3 раза в день.
- Хлорофиллипт. Это спиртовой раствор с эвкалиптовым экстрактом, он обладает выраженными противомикробными свойствами. Нужно развести небольшое количество препарата в стакане воды и полоскать горло трижды в день.
- Сбор из ромашки и календулы . Эти травы известны своими заживляющими, противовоспалительными и антимикробными свойствами. Предварительно настоянный и процеженный отвар нужно подогреть до 30-32°С и ополаскивать им горло как можно чаще.
Многие люди используют для полоскания горла 3% перекись водорода, растворив одну ложку в 100 мл воды. Однако этот способ не всегда одобряют врачи, поскольку можно случайно проглотить раствор.
Проведение ингаляций позволяет достичь двойного эффекта – снять воспаление и убить микробов не только на поверхности слизистой носа, но и в полости носоглотки. Для этого нужно дышать попеременно то носом, то ртом.
Все виды ингаляций и препараты для их проведения при рините описаны здесь , а при кашле тут.
Процедуры рекомендуется проводить не менее 2-3 раз в сутки, используя следующие средства:
- Физраствор . Препарат не сушит слизистую оболочку, способствует разжижению и выводу густой слизи, стимулирует местный иммунитет, повышает эффективность остальных средств, которые будут дальше использованы для промывания носа и полоскания горла.
- Пищевая сода . Вдыхание щелочных частиц помогает успокоить раздраженную слизистую ткань, очистить ее от бактериального налета и снизить уровень воспаления. Если проводится паровая ингаляция, к соде можно добавить несколько капель йода или раздавить пару зубков чеснока.
- Эфирные масла – облегчают дыхание, восстанавливают ткани, убивают микробов. Можно делать паровые ингаляции с эфиролями чайного дерева, сосны, мяты, апельсина, туи, ромашки, лаванды, пихты. Добавлять масла в небулайзер строго запрещено, итогом может стать поломка прибора (ультразвукового), а для пациента – масляная пневмония .
- Отвары трав. Для проведения паровой ингаляции можно подготовить сбор из ромашки, мяты, календулы, подорожника и шалфея. Травы берутся по 1 чайной ложке и заливаются кипятком. По мере остывания воды травы настоятся, а пар приобретет нужную температуру – 35-38°С.
Можно проводить ингаляции не только паровым способом, но и используя небулайзер, но этот прибор подходит больше для использования в нем лекарственных средств.
Во время лечения назальной слизи стекающей в горло на небулайзере проводят процедуры с антибиотиками, разжижающими и противовоспалительными средствами – это Лазолван, Ринофлуимуцил, физраствор, спиртовая настойка прополиса.
Если пациент отмечает у себя постоянные проблемы с носовым дыханием, которая не сопровождается обильным выделением слизи из носовых ходов – вполне возможно, что это симптомы заднего ринита. Его опасность состоит в постоянном попадании слизистого секрета в горло, что вызывает разлитое воспаление всей полости носоглотки.
Поэтому при подозрительных симптомах, таких как заложенность носа, храп по ночам, появление кашля и першения в горле, необходимо обратиться к ЛОР врачу, для обследования и назначения адекватной терапии.
источник
Сопли по задней стенке горла – этим симптомом характеризуется задний ринит или назофарингит. Это распространенное заболевание, особенно в детском возрасте, когда воспаляются носовые ходы, лимфатические узлы и глотка. В большинстве случаев патология проявляется после переохлаждения или затяжной вирусной инфекции. И лишь в 10% случаев ее вызывают микоплазмы, стрептококки, хламидии или стафилококки, то есть бактериальная инфекция.
Проявления простуды сопровождаются ощущением дискомфорта в горле, а также:
- насморком;
- заложенностью носа;
- отеком и затрудненным носовым дыханием;
- болью в горле;
- слезоточивостью и чиханием;
- жжением, сухостью в носоглотке;
- температурой, порой небольшой;
- гнусавостью в голосе;
- кашлем, особенно ночью;
- увеличением лимфоузлов.
Из-за раздраженной задней стенки глотки, по которой стекает густая слизь сзади, может появиться и рвота, особенно после сильного кашля, приема пищи или лекарства. Новорожденные дети при такой патологии проявляют беспокойство, плохо спят, часто срыгивают и отказываются от грудного молока. У взрослых появляется ощущение, что в горле стоит комок, появляется дискомфорт при приеме пищи, неприятный запах во рту.
Если сопли стекают по задней стенке, их легко лечить в начале заболевания, которое еще называют постназальный синдром. Развитие осложнений возможно при высокой сухости или запыленности воздуха, слабом иммунитете, наличии травм носоглотки или присоединившейся дополнительной инфекции. Результатом могут стать не только гайморит, тонзиллит или отит, но и астма и даже запущенная вялотекущая пневмония.
Задний ринит особенно у детей должен лечить только врач. Неверное лечение может вызвать осложнения и побочные эффекты от лекарств. В острый период при сильной простуде необходим постельный режим, частое проветривание, обильное питье теплой жидкости. Важно исключить тяжелую жирную пищу, воздержаться от острого и кислого. Все лечение направлено в этот период на устранение дискомфорта в горле и восстановление правильного носового дыхания.
В первой стадии болезни используют солевые растворы или масляные капли, при обильных выделениях носовые каналы хорошо прочищают солевыми растворами. Подойдет и морская вода, которая обработанная широко распространена в аптечной продаже. Когда выделения на задней стенке глотки загустевают, помогают разжижать слизь также солевые капли, физраствор, сосудосуживающие спреи.
- Масляные капли. Особенно известен Пиносол, Витаон, Пиновит, Синусан.
- Солевые растворы. Детям лучше не готовить самостоятельно капли из столовой поваренной соли, растворенной в воде, а выбрать аптечные варианты из океанической или морской воды, например, Аквамарис, Хьюмер или Квикс, Салин или Но-Соль.
- Сосудосуживающие капли. Длительно их использовать нельзя. Назначение детям делает врач-педиатр. Обычно выписывают Назифин, Отривин, Глазолин и тд.
- Гомеопатические капли. Всем известны капли на основе серебра Протаргол. Его применяют при обильно текущих соплях по задней стенке у детей и взрослых. Капли подсушивают липкую мокроту и дезинфицируют, снимая воспаление в глотке.
Так как густая слизь обильно стекает в горло, его необходимо дезинфицировать, чтобы инфекция не попадала дальше в дыхательные пути.
- Полоскания горла содовым раствором, отваром из шалфея или ромашки, настойкой прополиса, фурациллином, эвкалиптовой настойкой или Ротоканом.
- Антисептическая обработка горла проводится препаратами на растительной основе – Лариналом или Ингалиптом. Также хорошо действует для устранения соплей по задней стенке у ребенка Йодинол, Орасепт, Гексорал, Биопарокс, Люголь. Это сильные антисептическое спреи и аэрозоли, применять которые в детском возрасте разрешено исключительно по назначению врачей.
- Смягчающие горло таблетки и пластины. Это Стрепсилс, леденцы с содержанием шалфея, Септолете, Доктор Мом. Подойдут при сильном кашле и обычные мятные сосательные конфеты.
- Заживляющее хлорфиллиптовое масло. Его закапывают ежедневно в носовые ходы. Это безопасное и эффективное масло, которое не противопоказано и детям.
- Физиотерапия. Стекание соплей по задней стенке лечат также с помощью физиопроцедур. Это лазеротерапия, УФО в глотку и нос, биоптрон.
Устранить простудные симптомы, температуру, головную и мышечную боль и неприятные ощущения в горле помогают противовоспалительные препараты Ибупрофен, Аспирин, Парацетамол.
источник
Задний ринит или ринофарингит — это инфекционное заболевание, которое чаще поражает слизистую оболочку носа детей. При борьбе с вирусом слизистая опухает. Из-за минимального дискомфорта от заболевания у взрослых оно чаще всего переходит в хроническую стадию. Задний ринит может быть как основным заболеванием, так и симптомом более опасных патологичных процессов.

Задний ринит — реакция носоглотки на попадание вирусных бактерий в организм. Это может быть симптомом того, что у человека начинается менингит, корь, грипп, скарлатина и т. д., но, вероятней всего, это самостоятельное заболевание, очаг которого охватывает миндалины, и всю носоглотку, включая лимфатическое кольцо. Для взрослого заболевание не представляет опасности в отличие от маленького ребенка, который не может прокашляться и выплюнуть слизь, что стекает по задней стенке горла, отчего возникает опасность удушья.
Возможными причинами заднего ринита являются:
неблагоприятное постоянное химическое воздействие на носоглотку;постоянные переохлаждения;частое термовоздействие;попадание чужеродных предметов в нос;побочное действие от приема лекарств;отклонения процесса циркуляции крови в тканях носоглотки;механические повреждения носа;склонность к аллергиям и непереносимость определенных продуктов (лекарства, лактоза) у детей;дефекты в строении носоглотки;вирусы и инфекции.
При ослабленном иммунитете такой насморк у детей может появиться от несоблюдения режима и правильного питания. Если задние риниты не лечить, они могут перерасти в хронические. Важно вовремя определить наличие заболевания. Для него характерна такая симптоматика:
свист на вдохе;небольшой кашель, особенно под утро и ночью;хочется постоянно что-то сплюнуть или глотнуть слизь, что стекает по стенке горла;неприятные ощущения заложенности и першения в горле;учащенное дыхание;утрудняется проходимость воздуха;чиханье;изменение голоса, появляется гнусавость;портится запах изо рта;хронические заболевания глотки;ощущение сухости в носовых ходах;иногда болит горло;заложенный нос;бывает температура;у малышей может появиться рвота, и слезятся глаза.
Известно несколько видов заднего ринита. Относительно стадии заболевания:
острый ринит;хронический — длится от 2−3 недель до долгих месяцев, симптомы притуплены.
аллергии;вирусы;травмы — ожоги, обморожения, механические повреждения;бактерии;фармацевтические средства;вазомоторика — работа сосудов в тканях носоглотке нарушается (например, при вегетососудистой дистонии);беременность — гормональная перестройка организма.
Классификация по симптомам:
катаральный — заболевание не приносит особого дискомфорта;атрофический — слизистая оболочка носа становится тоньше;гипертрофический — ткани уплотняются.
Самодиагностика в случае заднего ринита — не лучший выход. Вылечить кашель и очистить горло от слизи — недостаточное лечение. Выяснить генезис заболевания и назначить сопоставимое лечение может только врач. Так как происхождение заболевания дифференцированное, вероятность неправильной терапии увеличивается, что может привести к хроническому воспалению.
Необходимо учитывать также то, что заднему риниту может сопутствовать более тяжелое заболевание дыхательной системы. Несвоевременное и некорректное лечение может усугубить ситуацию. Врач легко может диагностировать задний ринит по слизи на стенке:
белого цвета или прозрачная означает, что причиной является аллергия или нарушение микрофлоры, поэтому лечение заключается в приеме препаратов от аллергических реакций или бактерий для нормализации микрофлоры организма;бледно-желтого или зеленоватого цвета — обычная простуда, избавиться от которой не составит труда;густая ярко-оранжевого или зеленого цвета — инфекционное заболевание, для диагностики природы которого необходимо сдать мазок на посев; назначают антибиотики.
Если болезнь вызвана бактериями, лор назначает антибиотики. Рекомендуется пить много воды, больше 2000 мл. Полезно употребление пищи, богатой витаминами Е, С, или прием комплекса витаминов и минералов. НЕ рекомендуют употребление кофеина и молочки, они выводят воду.
Чтоб уменьшить количество слизи, рекомендуют промывать нос, делать ингаляции или пройти курс физпроцедур.
Примерное врачебное назначение при заднем рините:
промывать нос физраствором или соленой водой;средства для сужения сосудов (например, Пиносол);ингаляции с лекарствами или маслами;увлажнять воздух в помещении;антигистаминные препараты;обильное питье;возможен прием антибиотиков;препараты с кортикостероидами, если обычное лечение не помогает;оперативное лечение если болезнь вызвана дефектами носа.
Народная медицина богата на рецепты, что эффективны при насморке. Лечить такими рецептами ринит необходимо обязательно оговорив это с лечащим врачом:
Свекла. Необходимо натереть плод или отжать с него сок. Его капают в нос. Такое средство облегчает воспаление носоглотки. Также в соке вымачивают турундочки из ваты или марли, и вставляют в нос.Подорожник. Листья растения измельчают и заливают кипяченой водой на 120 мин. Раствор процеживают и пьют по 2 чайных ложки за 30 мин до еды 3 раза в сутки.Каланхоэ. По 4−5 капель сока необходимо капать в нос.Мать-и-мачеха, эвкалипт, корень девясила, корень солодки. Смешать 2:1:1:2. Должна получиться столовая ложка трав, которые заливают кипяченой водой и варят на водяной бане четверть часа. После этого отвар стоит 30 мин и процеживается. Раствор пьют 3 раза в день за 30 мин до еды по 100 мл.Календула. 2 чайных ложки сока растворяют в 500 мл кипяченой теплой воды. Такой смесью промывают нос от слизи.
Задний ринит — заболевание, которое легко предупредить, если проводить профилактические меры, что будут поддерживать стойкость иммунитета к инфекционным и вирусным патологиям. Профилактика:
стараться избегать частых переохлаждений вне зависимости от того, длительные они или кратковременные. От воздействия холода увеличивается количество выделяемой слизи и появляется отек, отчего вероятность заболеть ринитом увеличивается;не контактировать с веществами, которые могут вызвать сильную аллергическую реакцию;употреблять в пищу много витаминов или принимать поливитаминные общеукрепляющие комплексы;ежедневно много пребывать на свежем воздухе, делать минимальный набор физических упражнений;соблюдать гигиену тела, в том числе носо- и ротоглотки;не делать ничего, что может вызвать механические повреждения в горле или носоглотке, так как это влияет на ослабление защитной функции организма от патологических микроорганизмов;соблюдение правильного питания и его режима;по возможности закаливать организм;своевременно обращаться за лечением при наличии признаков заболевания.
В силу определенных причин, не всегда у пациента срабатывают защитные функции организма в нужный момент. Поэтому при определенных ситуациях у пациента может сформироваться воспаление носоглотки, которое будет сопровождаться острыми симптомами. Чаще всего заболевания носоглотки провоцирует повышение температуры тела и образование обильного количества выделений. Если пациент начнет лечение своевременно, то он избавится от признаков заболевания на самой ранней стадии. Если же момент будет упущен, пациент заметит образование выделений из носоглотки.
Чтобы устранить образование постоянной слизи на задней стенке носоглотки необходимо узнать причину заболевания. Только потом пациент сможет приступить к необходимому лечению и восстановить потерянные функции. Лечение при дисфункции носовой полости должно быть прописано лечащим врачом, иначе существует риск осложнения и ухудшения самочувствия. По этой же причине запрещено пользоваться любыми народными методами.
В большинстве случаев течет по задней стенке из-за вирусного проникновения. Возбудитель, проникая в полость носа, провоцирует ряд острых осложнений, поэтому первым делом необходимо выяснить его вид.
В основном такой вид воспаления образуется из-за развития и размножения риновирусов и коронавирусов. Избавиться от них можно только при комплексном лечении с применением противовирусных препаратов.

Задний ринит довольно часто образуется из-за размножения стрептококков, стафилококков или других патогенных микроорганизмов.
Избавиться от них трудно, поэтому пациента ждет долгое лечение.
Стоит подготовиться к тому, что воспаление будет протекать длительно и болезненно.
Если ринит, который стекает по задней стенке носоглотки, появился у детей, проверьте наличие заразных болезней. Часто в детском саду или в начальных классах ребенок страдает от болевых ощущений, сыпью и обильных выделений в случае развития скарлатины.
Важно знать! Выделения в носоглотке становятся первым признаком при воспалении кори или краснухи.
Часто ринит, протекающий на задней стенке носоглотки, появляется из-за образования полипов в носу. Лечение в таком случае подразумевает хирургическое воздействие, так как медикаменты не в силах устранить новообразование такой формы.
Если воспаление игнорировать, у пациента появится заложенность носа, постоянный кашель и чихание, а также болевые ощущения в голове, повышенная температура тела и другие симптомы. С прогрессированием воспаления признаки будут только обостряться.
В случае воспаления глоточной миндалины и ее патологическом росте у пациента отмечается затрудненное дыхание через нос и скопление гнойных выделений. При росте аденоидов стекание слизи по носоглотке проявляется в 90 процентов случаев.
Воспаление глоточной миндалины вызывает жуткую боль.
При появлении доброкачественного новообразования у пациента может снизиться слух, образоваться слизистые выделения с примесью гноя и ряд других симптомов.
Если у пациента образовался даже обычный насморк, следует обратить на него внимание. При остром рините у некоторых больных отмечается скопление выделений, а при прогрессировании недуга слизь может потечь по задней стенке.
Обычно такой процесс сопровождается кашлем и повышением температуры. Общее ухудшение самочувствия в таком процессе естественно, поэтому необходимо вылечить насморк с помощью сосудосуживающих капель и противовоспалительных препаратов.

Воспаление в околоносовых пазухах всегда сопровождается скоплением слизи и образованием гноя. При прогрессировании гайморита слизистые выделения могут стекать по носоглотке, провоцируя образование неприятных симптомов.
Лечение гайморита должно проходить под присмотром врача. В целях безопасности нельзя применять лекарственные препараты без консультации с врачом.
Игнорировать советы специалиста не стоит, так как при несоблюдении правил лечения гайморит может обостриться. При риске осложнений пациенту назначают хирургическое вмешательство.
При воспалении оболочки слизистой части или дисфункции лимфоидной ткани глотки у пациента диагностируется фарингит. Образование слизистых выделений, которые переходят на заднюю стенку носоглотки при таком процессе естественны.
Чаще всего у пациентов диагностируют вирусный фарингит, который возникает из-за развития аденовирусов, риновирусов, вируса парагриппа и так далее. Кроме этого, фарингит может появиться из-за последствий острых респираторных заболеваний. Бактериальная форма воспаления встречается реже, но тоже имеет место быть.
Диагностировать вид фарингита необходимо у ЛОР-врача.
Последствия обычного насморка необратимы и если пациент не вылечил воспаление вовремя, у больного может появиться острый или хронический синусит. Заболевание всегда сопровождается выделениями, которые стекают по носоглотке, доставляя немало неприятных минут.
При лечении синусита первым делом определите первопричину.
Лечение синусита начинается с определения локализации болезни и установления всех факторов его образования. После этого больному назначается медикаментозная терапия.
Длительное стекание слизи по носоглотке может появиться в результате воздействия окружающей среды. К другим факторам образования такого процесса относят:
плохая экология; неблагоприятные условия жизни; профессиональная деятельность, связанная с постоянным контактом с химикатами; аллергическая реакция на шерсть домашних животных, цветение, пыль и другие виды; курение; чрезмерно сухой воздух; недостаток влаги в организме; гормональный дисбаланс; беременность; длительное применение антибиотиков.
Во всех случаях пациенту необходима помощь врачей и своевременная терапия. Причины и лечение стекающей слизи по задней стенке носоглотки важно установить как можно скорее, чтобы не допустить образование хронического вида недуга.

Ежедневно необходимо промывать носоглотку специализированными растворами или очищенной морской водой. При подготовке ко сну следует воспользоваться назальными спреями, которые приостанавливают образование слизистых выделений. Пациенту следует спать на высокой подушке или приподнятой угле кровати. Благодаря такому сну пациент сможет предотвратить стекание мокроты в горло. Каждый день пациенту следует увлажнять слизистую оболочку носа при помощи ингаляций на основе эфирных масел и целебных трав. Для предотвращения пересыхания в носовой полости пользуйтесь различными маслами.
При использовании медикаментов старайтесь вводить их так, чтобы препарат попадал на свод носовой полости. Для этого лекарственные средства лучше всего вводить в положении лежа или сильно запрокинутой голове. После введения препарата следует сохранять такую позу в течение нескольких минут.
После установления всех причин и факторов образования болезни, специалист может назначить следующие препараты:
Капли и спреи для сужения сосудов в полости носа — Нафтизин, Називин, Отривин. Имейте в виду, что они вызывают привыкание, поэтому пользоваться сосудосуживающими средствами можно не более пяти дней. Увлажняющие лекарственные препараты на основе морской или океанической воды – Аквалор, Долфин, Но-Соль, Аква-Мари, Хьюмер и другие. Применять их можно и для санации полости носа. Их действие направлено на разжижение слизи, что благоприятно скажется при обильном выделении гноя. Препараты такого рода практически не имеют противопоказаний и побочных эффектов, поэтому ими можно пользоваться для лечения даже маленьких детей. Для оказания антисептического воздействия и увлажнения слизистой оболочки необходимы капли на основе эфирных масел. Такие препараты, например, Пинсол, улучшают проходимость носовых путей и способствуют отхождению мокроты. В ходе лечения назначаются противовирусные препараты местного воздействия. В каждом случае медикаменты подбираются индивидуально, так как важно знать причину воспаления. Обычно врачи назначают оксолиновую мазь.

Пять раз в сутки полоскайте горло раствором из соли и соды. В растворы для санации полезно добавлять антисептические средства. Используйте их после каждого приема пищи. Для оказания резистентности у бактерий врач назначает таблетки Хлорфиллипта. Их необходимо рассасывать каждый день по пять пилюль. Для оказания обезболивающего эффекта необходим Анальгин, Ибупрофен и другие. Препарат можно выбрать самостоятельно.
Кроме этого, пациенту необходимы витамины и иммуностимуляторы. Они повысят функции защитных систем в организме и улучшат настроение больного.
Кроме этого, пациент должен пересмотреть рацион. Следует исключить любые острые и очень горячие блюда. Во время болезни лучше всего питаться овощами, фруктами и легкими супами, а также следует пить много воды.
При образовании слизи, которая стекает по носоглотке, важно вовремя начать медикаментозное лечение. Сопли по задней стенке свидетельствуют об опасном развитии заболевания, которое можно прекратить вовремя начав лечение.
Назофарингит, ринофарингит или задний ринит – очень распространенные заболевания, особенно среди детей. Представляет собой воспаление ходов носа, глотки и лимфатических узелков, расположенных на задней стенке глотки. Не относится к тяжелым заболеваниям, но все же может вызывать опасения, особенно на фоне хронических заболеваний.
В 90% случаев появляется в результате заражения вирусной инфекцией, после переохлаждения. И только в 10% причиной служит бактериальная инфекция – стафилококки, стрептококки, хламидии и микоплазмы.

заложенности носа; недостаточности носового дыхания.
насморк; симптомы простуды: чихание, слезоточивость; небольшая боль в горле, которая отдает в уши при проглатывании; неприятное ощущение в носоглотке – сухость, жжение, щекотание, повышенная чувствительность; температура, чаще невысокая, может и вовсе отсутствовать.
У новорожденных детей симптомы нарушения носового дыхания более выраженные. Ребенок становится беспокойным, плохо ест и спит, отказывается от груди, чаще срыгивает.
Обычно задний ринит легко лечится и проходит бесследно. Но при плохом лечении, иммунодефиците, высокой запыленности воздуха, наличии травм и прочих неблагоприятных факторов возможно развитие осложнений, таких как: отит, бронхит, тонзиллит, гайморит, пневмония, обострение хронических заболеваний бронхиального дерева, астмы.
Диагноз устанавливается на основе жалоб пациента и осмотра. Специальные исследования ЛОР-врача (эндоскопия и рентген носа, ультразвуковое сканирование) назначаются в особых случаях, для исключения неинфекционной причины заболевания.

В острый период необходимо придерживаться постельного режима, пить много жидкости, исключить из употребления горячую и холодную пищу, воздержаться от кислых, острых блюд.
Все лечебные действия направлены на восстановление нормального носового дыхания и устранение симптомов дискомфорта в горле.
В сухую первую стадию нужно использовать масляные капли и солевые растворы; во вторую, когда наблюдаются обильные выделения, – солевые растворы, Протаргол; в третью стадию, с густыми выделениями, – солевые растворы, разжижающие слизь и сосудосуживающие капли.
Солевые растворы. Для детей и беременных лучше использовать готовые аптечные капли из морской и океанической воды – Квикс, Аквамарис, или солевые растворы – Салин, физраствор. Взрослым раствор можно приготовить самостоятельно из морской соли, с добавлением соды и йода. Длительность применения не имеет ограничений. Масляные капли в нос (особенно хороши при атрофическом рините) – масло эвкалипта, Пиносол, Пиновит, Витаон, Синусан. Сосудосуживающие капли в нос. Для детей лучше выбирать Оксиметазолин в концентрации: до 2 лет — 0,01%, до 6 лет — 0,025%, 6-12 лет — 0,05%, старше 12 лет — 0,1%. Также можно использовать Нафазолин, Фенилэфрин. Длительность применения – не более трех дней. Протаргол или Ринофлуимуцил. Протаргол используется при обильных жидких выделениях из носа. Также Ринофлуимицил и Протаргол хорошо выводят очень вязкую, «липкую» мокроту, которая не хочет отставать от задних стенок. У малышей задний ринит можно лечить с помощью свекольного или морковного сока, разведенного наполовину с растительным маслом.

Полоскать горло можно раствором соды, нитрофурала, фурациллином, отваром из ромашки шалфея, настойкой прополиса, Ротокана и эвкалипта. Шалфей и прополис можно назвать средством №1 при назофарингите. Обработка горла антисептиками. В первую очередь – это растительные препараты Ингалипт, Ларинал, хорошо себя зарекомендовал Биопарокс, Гексорал, Люголь, Йодинол. Если неприятные симптомы в горле не проходят, допускается продолжить лечение фенолом – Орасепт. Для смягчения горла можно разжевывать специальные пластины и таблетки – Доктор Мом, Стрептсилс, Септолете, леденцы с шалфеем. При их отсутствии – обычные некислые конфеты-леденцы, лучше мятные. Заживляющее средство – хлорофиллиптовое масло. Чаще используется у детей, если нет возможности обработать горло антисептиками в виде спрея. Разводится в пропорции 1:1 с любым растительным маслом и закапывается дважды в день по 2–3 капли в каждый носовой ход. Разрешается использовать с рождения, но лучше не ранее 5 месяцев. Масло хлорофиллипта имеет проверенную эффективность и безопасность. Физиопроцедуры. Задний ринит без температуры можно лечить с помощью УФО носа и глотки иди лазеротерапии. А так же биоптрон, который дает очень хорошие и быстрые результаты.
Используются для снятия симптомов аллергии.
Устраняют симптомы простуды: мышечную и головную боль, снижают температуру. Но при заднем рините используются крайне редко. Для детей разрешается применять Ибуфен и Парацетамол, желательно в виде свечей (до шестимесячного возраста только парацетамол). Взрослых рекомендуются также Аспирин, Кеторолак, Ибупрофен.
Назначаются при вирусной инфекции, высокой температуре и тяжелом общем состоянии, а также в случаях тяжелой реакции ребенка на простуду. Лечение с помощью противовирусных средств показано при аденоидах, хроническом гайморите, частых детских отитах и бронхитах.
свечи Виферон и Гипферон (детям до года); таблетки Анаферон; Лейкоцитарный интерлейкин для закапывания в нос; Тамифлю и Ремантадин (при гриппе); Арпетол и другие.
Детям от 6 месяцев жизни можно рекомендовать гомеопатические препараты: Оциллококцинум, Вибуркол, Афлубин.

Амоксициллин; Ко-тримаксазол; Азитромицин; при аллергии на первые два антибиотика можно использовать Линкомицин.
источник