- Беспокойство
- Головная боль
- Давление в переносице
- Жжение в носу
- Заложенность носа
- Лихорадка
- Нарушение процесса сосания
- Нарушение сна
- Недомогание
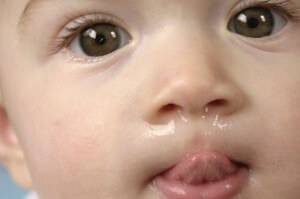
- Обильные выделения из носа
- Поверхностное дыхание
- Повышенная температура
- Потеря веса
- Потливость
- Раздражение участка кожи под носом
- Расстройство обоняния
- Слезотечение
- Учащенное дыхание
- Чихание
- Щекотание в носу
Ринит – воспалительный процесс в верхних дыхательных путях. Проще говоря, затяжная заложенность носа. Чаще всего подвержены заболеванию дети и грудные младенцы. Слизистая оболочка носовой полости является самым важным и первым препятствием к попаданию каких-либо бактерий в организм. Различные микроорганизмы или вирусы просто уничтожаются слизью. Нарушение первостепенного барьера приводит к тому, что вирус проникает глубже в слизистую оболочку, вызывает раздражение и распространяется там. Все эти процессы являются предпосылками к прогрессированию острого ринита.
Острый ринит у детей может привести к нарушению дыхательного процесса. У детей младшего дошкольного возраста наблюдается от четырёх до десяти случаев развития недуга за один год. Частые случаи воспаления или хроническая его форма влияет на психомоторное развитие и на успеваемость в обучении. Также повышается риск появления некоторых хронических заболеваний, таких как отит, астма и пневмония. Продолжительность воспаления редко превышает двухнедельный срок. Но зачастую (особенно при других воспалительных процессах в организме) имеет более затяжной характер — до трёх или четырёх месяцев.
Повышенное внимание к лечению вирусного типа недуга проявляется во многих сферах медицины, среди которых – педиатрия, детская отоларингология, аллергология и пульмонология.
Проявление ринита у детей может быть как самостоятельным заболеванием, так и стать осложнением от различных болезней. Самыми распространёнными предшественниками болезни есть:
Намного реже недуг встречается после атипичных болезней, вызванных вирусами или специфическими бактериями.
Кроме различных заболеваний, предшествовать прогрессированию ринита могут:
- инородное тело в носовой полости ребёнка;
- переохлаждение организма;
- различные травмы носа;
- аллергия.
У грудничков ринит появляется вследствие невозможности последних самостоятельно проводить очистку дыхательных путей.
Отличительной чертой протекания затяжного ринита у малышей есть его неожиданное начало и двустороннее распространение. У детей младше двух лет ринит может сопровождаться приступами лихорадки.
Различают несколько стадий протекания ринита:
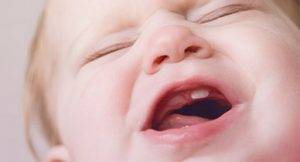
- сухая стадия. Продолжительность всего несколько часов. Сопровождается общим недомоганием и гипертермией, головной болью. Возникает чувство щекотания в носовой полости;
- вторая стадия. Обильные выделения из носа;
- последняя стадия характеризуется гнойными выделениями. После этого проявление симптомов ринита идёт на спад.
В зависимости от причин возникновения, риниты у детей делятся на:
- аллергический – основой является аллергическое воспаление, сопровождаемое жидкими выделениями, зудом и частыми позывами к чиханию;
- сезонный – легко определить по прекращению симптомов после того, как пройдёт то или иное время года, или произойдёт смена погодных условий. Однако некоторые раздражители в воздухе могут усиливать проявление неприятных ощущений;
- круглогодичный (затяжной) – больной может чувствовать облегчение только при смене климата;
- инфекционный – наиболее часто встречается у детей младшего дошкольного возраста. Проявляется в качестве осложнения после болезни;
- острый травматический ринит – берёт начало после травмы носа;
- неаллергический ринит – включает в себя целую группу специфических ринитов: лекарственный, гормональный, ринит пожилых людей, профессиональный ринит;
- задний ринит возникает, преимущественно, у ребёнка старшего дошкольного возраста. Воспаление происходит в зоне носоглотки и может вовлечь в процесс миндалины.
Наиболее часто и тяжело острый вирусный ринит протекает у новорождённых, в частности у детей, родившихся раньше срока, и у грудничков. Можно легко заметить первый симптом у ребёнка – дыхание его учащено и поверхностно. Это влечёт за собой:
- трудности при вскармливании грудью, так как нет того количества воздуха позволяющие малышу дышать и сосать грудь одновременно;
- нарушение сна;
- повышение температуры тела;
- ребёнок все время беспокоен;
- потерю массы тела.
В очень редких случаях ринит у новорождённых сопровождается лихорадкой и высоким потоотделением.
У детей старше трёх лет вирусный ринит проходит быстрый процесс развития. Первым симптомом считается щекотание и жжение в носу. Далее следует:
- заложенность носа;
- множественные выделения;
- частое чихание и слезоточивость;
- понижается чувство обоняния;
- появляется давление в переносице;
- постоянная головная боль;
- раздражение участка кожи под носом и возникновение трещин на верхней губе.
Проявление всех симптомов острого вирусного ринита у детей проходят примерно через десять дней.
У детей ринит нередко может распространяться. Так, воспаление может перекинуться на слизистую оболочку глотки и глубже, задевая дыхательные пути, гортань, трахею и бронхи. Частым осложнением этого заболевания у детей является острое, двустороннее воспаление ушей, что может принести за собой снижение слуха. Наиболее опасное осложнение ринита – пневмония.
Диагностирование ринита у детей не имеет никаких трудностей. Оно состоит из:
- опроса родителей о жалобах ребёнка;
- определения точного времени появления первых симптомов;
- осмотра ЛОР-специалиста;
- для точного диагноза проводится анализ крови;
- проводится лабораторное исследование выделений из полости носа.
Для диагностики затяжного вирусного ринита или исключения других воспалений, кроме вышеуказанных процедур, проводят дополнительные:
Особенно важно начинать своевременную борьбу с вирусным ринитом для грудных детей, чтоб предотвратить появление осложнений.
Методики врачевания острого ринита у детей состоят из:
- физических методов, которые могут проводить родители – прогулки на свежем воздухе, частое проветривание помещения, проводить укрепляющую гимнастику малышам, отказ взрослых от курения и применения при ребёнке веществ с едким запахом;
- процедур физиотерапии, проводимых и назначающихся врачами;
- лечения острого ринита медицинскими препаратами. Обычно применяют их в виде компрессов. Проводится только под врачебным присмотром. Прямое воздействие лекарственных средств на слизистую поможет уменьшить её отёчность.
Лечение грудничков от ринита проходит исключительно под присмотром медицинских специалистов, и ни в коем случае не должно носить самостоятельный характер.
Для детей от трёх лет проводится несколько другое лечение, которое зависит от стадии развития вирусного ринита. Так, лечение начальной стадии состоит из:
- обильного питья горячего чая с добавлением малины или лимона;
- постановки горчичников на стопы или мышцы икр;
- принятие горячих ножных ванн, но не более пятнадцати минут;
- медикаментозные средства используются крайне редко, чаще всего это капли в нос, которые предписывает доктор.
При второй и третьей стадии ринита лечение не очень отличается от первой степени заболевания. Из медикаментозного лечения назначаются антибиотики и сосудорасширяющие лекарственные средства, в виде капель для носа. Стоит учитывать, что не следует пользоваться каплями, если они не дали должного эффекта после десяти дней использования. Нужно обратиться к врачу за консультацией и изменить средство лечения.
В целом профилактические мероприятия направлены на исключение влияния возможных факторов появления заболевания. Это включает в себя своевременное лечение вирусных заболеваний у ребёнка, а также избегание сильного переохлаждения его организма.
Профилактические меры должны быть направлены на:
- закаливание ребёнка;
- предотвращение возникновения любых простудных процессов;
- минимизировать резкий перепад температур между помещением и улицей;
- выполнять физические упражнения (систематически);
- здоровое и полноценное питание ребёнка является главным фактором к укреплению его организма и предотвращению заболеваний;
- проветривание помещения, где находится ребёнок, а также важно проводить в них влажную уборку;
- принятие солнечных ванн ребёнком;
- придерживаться элементарных правил личной гигиены.
источник
О стрый ринит у детей – это воспалительный процесс слизистой оболочки носовой полости, вызванный вирусами, аллергенами и реже бактериями. Согласно медицинской статистики, пациенты младшей возрастной группы болеют в пять раз чаще, чем взрослые. Объясняется это от природы слабым иммунитетом, который полностью формируется к шести годам.
Все причины острой формы насморка условно делятся на две большие группы — инфекционного или не инфекционного генеза (природы происхождения).
К инфекционным причинам развития острого воспалительного процесса в носовой полости относятся:
- вирусы (гриппа, парагриппа, аденовируса, риновируса);
- бактерии (чаще всего стафилококки, гемофильная палочка, стрептококки и пневмококки);
- грибки (чаще всего дрожжеподобные рода Кандида).
К причинам насморка неинфекционного генеза (происхождения) относятся:
- аллергическая реакция;
- травмы и инородные тела в носовой полости;
- сухой воздух в помещении.
Таким образом, выделяют следующие виды ринита:
- вирусный;
- бактериальный;
- грибковый – встречается редко;
- аллергический – напротив, диагностируется часто;
- насморк на фоне повреждения слизистых оболочек носа инородными телами.
Острый ринит у детей грудного возраста может быть, как вирусным, так и физиологическим, связанным с периодом прорезывания зубов. Последний не является заболеванием и не требует назначения медикаментозной терапии.
По типу воспалительного процесса острая форма ринита у ребенка бывает:
- катаральный – воспалительный процесс захватывает всю носовую полость и пазухи и характеризуется обильными выделениями слизи.
- Гипертрофический – характеризуется патологическом утолщением и разрастанием слизистых оболочек в полости носа, что приводит к затруднению дыхания и постоянной заложенности.
- Атрофический – слизистая оболочка носовой полости истончается, возможные носовые кровотечения и усиленное образование корочек.
- Вазомоторный – нижние раковины носа утолщаются и набухают под воздействием различных факторов (сухого воздуха, табачного дыма, чрезмерно теплого воздуха), в результате чего наблюдается заложенность и нарушение носового дыхания.
Острый ринит имеет несколько стадий течения, для каждой из которых характерны свои клинические проявления:
- Стадия раздражения (или сухая стадия) .
Маленький пациент начинает часто чихать, появляется зуд в носу, покалывание, жжение, возможно слезотечение. Параллельно на этой стадии заболевания у ребенка может повышаться температура тела, появляется общее недомогание, капризность, сонливость, вялость, головная боль. Продолжительность стадии 12-36 часов.
- Стадия серозных выделений.
У ребенка усиленно выделяется прозрачная серозная слизь из носа, богатая натрием хлоридом и аммиаком, в результате чего кожа вокруг носа из-за раздражения становится красной, отечной, печет. На этой стадии развития у ребенка наблюдается выраженная заложенность носа, которая уменьшается ненадолго после применения специальных лекарственных препаратов. Обоняние снижается или ребенок полностью перестает на время различать запахи и ощущать вкус еды. Продолжительность стадии серозных выделений 2-3 дня.
- Стадия слизисто-гнойных выделений.
Наступает на 4-5 сутки от начала заболевания и характеризуется улучшением состояния ребенка, уменьшением заложенности, отделением и высмаркиванием густой слизи желтого или зеленоватого цвета. Если ринит у ребенка не лечили или терапия была неправильной, то на данном этапе возрастает риск перехода заболевания в хроническую форму течения и присоединения вторичной бактериальной флоры.
Прежде чем назначать лечение острого ринита ребенку, необходимо точно установить причину развития заболевания, для этого родители должны обратиться к детскому оториноларингологу (ЛОРу).
Врач соберет анамнез жизни и болезни пациента и проведет осмотр слизистых оболочек носовой полости при помощи риноскопа.
Для дифференциации (определения точной причины) заболевания назначаются дополнительные методы диагностики:
- рентген придаточных пазух – является обязательным исследованием при наличии гнойных выделений из носа с неприятным запахом;
- лабораторная диагностика (анализы крови и мочи) – позволяют выявить количество палочек в крови, что свидетельствует о наличии воспалительного процесса в организме;
- аллергопробы – назначаются при подозрении на ринит аллергического происхождения;
- бакпосев выделений из носа – проводится при подозрении на бактериальную этиологию насморка, с целью определения возбудителя и подбора эффективного лекарственного препарата.
Очень важно отличить острый ринит от специфического насморка, являющегося одним из клинических признаков гриппа, аденовирусной инфекции, кори, скарлатины и других инфекционных болезней.
Иногда пациенту назначают консультацию других специалистов – хирурга (при подозрении на инородное тело в носовой полости), инфекциониста и аллерголога (при подозрении на аллергический ринит).
Забегая вперед, следует отметить, что вылечить детский ринит, в большинстве случаев, удается симптоматическими средствами. Терапия сводится к туалету носовой полости от засохшей слизи и механическому отсасыванию соплей у грудничков, не способных сморкаться. Дополнительно проводят орошения полости носа антисептиками и увлажнению с помощью солевых растворов и ингаляций.
Этиологическое лечение острого ринита у детей направлено на устранение основной причины заболевания и напрямую зависит от типа возбудителя. Все препараты назначаются исключительно врачом согласно результатам диагностики и текущего состояния малыша.
Назначают противовирусные препараты общего действия в форме таблеток, капель, суппозиториев в прямую кишку и препараты местного действия интраназально (в полость носа).
Как правило, маленьким детям назначают препараты на основе рекомбинантного лейкоцитарного интерферона человека – Виферон, Лаферобион, Интерферон свечи и лиофизиат для приготовления раствора и капли в нос Назоферон.
Для уничтожения бактериальной микрофлоры в носу назначают антибактериальные капли с противовоспалительным эффектом. Это могут быть препараты на основе коллоидного серебра (Колларгол, Протаргол) или капли комплексного действия с антимикробным, увлажняющим, противоотечным, ранозаживляющим и общеукрепляющим действием – Пиносол, Изофра, Полидекса с фенилэфрином.
Препараты с антибактериальным действием имеют возрастные ограничения и перечень противопоказаний к использованию, поэтому во избежание тяжелых побочных эффектов не рекомендуется заниматься самолечением и использовать указанные средства без назначения специалиста.
В зависимости от тяжести течения аллергии ребенку назначают антигистаминные препараты местного действия в форме спреев или общего в виде таблеток, капель, сиропов (или одновременно оба средства). Если насморк сопровождается отеком горла, слезотечением, аллергическим конъюнктивитом, используют гормональные капли.
Все лекарства, борющиеся с аллергическим компонентом не предназначены для самостоятельного применения и назначаются исключительно врачом.
Если диагностируют специфический острый ринит, как симптом инфекционного заболевания, то лечение направлено на ликвидацию возбудителя инфекции – антибиотиками или противовирусными препаратами.
Главными проявлениями всех видов насморка являются отек слизистых оболочек и как следствие нарушение носового дыхания. Поэтому симптоматическая терапия заключается в устранении этих неприятных состояний и облегчении общего состояния малыша.
Для снятия сухости в носу, уменьшения образования корочек и очищения носовых ходов от слизи, рекомендована ирригационная терапия (промывания), для чего используют растворы на основе натрия хлорида или очищенной морской воды:
Можно закапывать в нос и использовать для промывания носовых ходов обычный физиологический раствор натрия хлорида в ампулах или флаконах.
При наличии большого количества густых соплей у маленьких детей, используют механические методы их удаления. Как правильно почистить нос малышу — читайте здесь.
Для снятия отечности слизистых оболочек и устранения заложенности носа используют назальные сосудосуживающие капли:
Не рекомендуется применять сосудосуживающие капли для носа дольше 3-5 дней. Препарат закапывают в случае крайней необходимости, но не чаще двух раз в сутки, так как организм быстро привыкает к лекарству, что повышает риск развития медикаментозного ринита на фоне передозировки и бесконтрольного использования.
Подробнее о группе лекарственных средств деконгестантов с таблицей по возрастам читайте в этой статье.
Для быстрого заживления микроскопических трещинок слизистых оболочек, которые часто возникают при атрофическом рините, и предупреждения сухости, рекомендовано смазывать носовые ходы масляным раствором витаминов А и Е или стерильным оливковым (персиковым, вазелиновым, виноградных косточек) маслом.
Острый ринит у грудничка требует обязательного контроля педиатра, так как простуда у детей первого года жизни может быстро перерасти в пневмонию.
Насморк инфекционного характера, сопровождающийся повышением температуры тела, капризностью и признаками интоксикации, требует госпитализации ребенка в стационар, поскольку любое воспаление в этом возрасте склонно к генерализации (распространению не другие системы).
Сложность лечения детей грудного возраста в том, что малыш не умеет высмаркивать нос, бросает сосать грудь из-за невозможности носового дыхания и, кроме того, ринит нередко осложняется отитом из-за особенностей строения ЛОР-органов и сообщения полостей уха, горла и носа друг с другом.
Если состоянию здоровья малыша ничего не угрожает, то лечение можно проводить в домашних условиях, выполняя все назначения врача – промывать и очищать носовую полость от корочек и слизи, увлажнять носовые ходы, при необходимости закапывать нос сосудосуживающими каплями, подходящими по возрасту и дозировке (препарат врач подбирает строго индивидуально).
Каким образом происходит лечение насморк у детей первых месяцев жизни — читайте в этой статье.
Физиологический ринит, спровоцированный прорезыванием зубов у детей, не требует какого-либо медикаментозного лечения, родителям нужно лишь хорошо увлажнять и очищать носовые ходы от слизи.
Для этих целей можно использовать физиологический раствор натрия хлорида или один из аптечных солевых растворов – Аквалор, Аквамарис, Хьюмер, Маример и других.
Препараты не имеют противопоказаний и возрастных ограничений, поэтому могут использоваться так часто, как этого требует состояние.
Очень часто родители не воспринимают насморк у ребенка всерьез, занимаются самолечением и не спешат обращаться за медицинской помощью, подвергая его здоровье неоправданному риску.
Ниже приведен перечень действий, которые категорически запрещены при рините у детей:
- Никогда не начинайте лечить насморк антибиотиками – антибактериальные препараты являются отличной питательно средой для вирусов, поэтому начиная давать лекарство без назначений врача, родители тем самым подавляют иммунитет малыша и способствуют длительному и осложненному течению ринита. Кроме этого, антибиотики при вирусной инфекции не эффективны и опасны.
- Нельзя закапывать в нос растворы антибиотиков, даже если насморк бактериального происхождения – растворы, которые вводят интраназально, могут вызвать сильнейшую аллергическую реакцию в виде отека дыхательных путей и удушья.
- Нельзя перегревать ребенка с ринитом, включать возле его кровати отопительные приборы и закупоривать окна – все это приводит к засыханию слизи в дыхательных путях и активному размножению в ней болезнетворных бактерий. Скопление и сгущение слизи в носовых ходах и носоглотке может стать причиной развития трахеита или обструктивного бронхита.
- Запрещается использовать «взрослые» дозировки лекарственных препаратов сосудосуживающего действия в нос – это приводит к передозировке и тяжелым побочным эффектам со стороны сосудов и сердца.
Помните о том, что ринит, как и любое другое заболевание, требует диагностики и контроля со стороны специалиста, причем, чем меньше возраст ребенка, тем тщательнее должен быть контроль.
источник
Ринит у детей – полиэтиологическое заболевание, характеризующееся развитием локальных воспалительных изменений слизистой оболочки полости носа. Ринит у детей проявляется заложенностью носа и затруднением носового дыхания, выделениями из носовых ходов, чиханием, потерей обоняния, чувством давления в области носа, головными болями. Диагностика ринита у детей подразумевает осмотр ребенка отоларингологом или аллергологом, переднюю риноскопию, лабораторные (цитологические, вирусологические, бактериологические) анализы мазка из полости носа. Терапия ринита у детей включает удаление слизи, закапывание сосудосуживающих растворов, ингаляции, физиотерапию.
Ринит у детей – острое или хроническое воспалительное заболевание полости носа, приводящее к нарушению свободного носового дыхания. Ринит является доминирующей патологией ЛОР-органов, составляя 28–30% среди всех заболеваний верхних дыхательных путей у детей. У детей дошкольного возраста в год насчитывается от 4 до 9 эпизодов ринита. Частая или хроническая заболеваемость ринитом негативно влияет на психомоторное развитие ребенка и успешность обучения, повышает риск развития среднего отита, синусита, бронхиальной астмы, пневмонии и других осложнений. Учитывая степень распространенности и медико-социальной значимости воспалительных заболеваний полости носа в детском возрасте, решение этой проблемы находится в фокусе повышенного внимания различных дисциплин: педиатрии, детской отоларингологии, аллергологии, пульмонологии.
Ринит у детей может являться как самостоятельной патологией вирусного, бактериального или аллергического генеза, таки и одним из проявлений различных инфекций (гриппа, парагриппа, аденовирусной инфекции, кори, коклюша, скарлатины, дифтерии, менингококковой инфекции и др.).
Ринит у детей вызывается преимущественно кокковой флорой (стрептококком, пневмококком, стафилококком, палочкой Фридлендера) или фильтрующимися вирусами (гриппа А, В, С, парагриппа, аденовирусами, риновирусами, вирусами Коксаки и ECHO, респираторно-синцитиальными вирусами). Реже развитие ринита у детей бывает связано с атипичными (микоплазмой, хламидиями, легионеллами) и специфическими бактериальными микроорганизмами (возбудителями гонореи, туберкулеза), грибками.
Слизистая оболочка полости носа является первым и важнейшим барьером, преграждающим проникновение микроорганизмов в респираторный тракт. В норме бактерии и вирусы адсорбируются слизью, выделяемой секреторными клетками слизистой оболочки носа, а затем удаляются с помощью мерцательного эпителия. Изменения окружающей среды (холодный или сухой воздух, запыленность, раздражающие запахи, общее переохлаждение) обусловливают несостоятельность защитных функций слизистой оболочки. Нарушение местной защиты приводит к проникновению вируса в клетки слизистой оболочки, освобождению его нуклеиновых кислот от белковых оболочек, внутриклеточному созреванию и размножению с последующим выходом из гибнущей клетки. На следующем этапе происходит присоединение бактериальной флоры.
При хроническом рините у детей развиваются стойкая инфильтрация и дегенерация слизистой оболочки, а при длительном течении – ее гипертрофия или атрофия. Предрасполагающими факторами, снижающими защитные функции слизистой оболочки носа и обусловливающими развитие ринита у детей, могут выступать аденоиды, тонзиллит, латентно протекающий синусит, инородное тело полости носа, экссудативно-катаральный и лимфатико-гипопластический диатезы, вакцинация и др.
Аллергический ринит у детей является IgE-опосредованным воспалением, вызванным воздействием различных аллергенов (животных, пылевых, пыльцевых, пищевых и пр.). Развитию вазомоторного ринита у детей способствует искривление носовой перегородки, полипы полости носа, аденоиды, длительное применение сосудосуживающих капель в нос и др. факторы, на фоне которых развивается расстройство нейровегетативной и эндокринной регуляции, сосудистый невроз и микроциркуляторные нарушения в слизистой оболочке носа.
Ринит у детей различается по форме (острая или хроническая), этиологии (инфекционный, аллергический, травматический), течению (сезонное, приступообразное, постоянное). Развитие острого ринита у детей проходит три стадии:
- стадию раздражения – характеризуется заложенностью носа, сухостью, отеком и гиперемией слизистой оболочки;
- серозную – сопровождается резким нарушением проходимости носовых ходов, обильной ринореей, слезотеченим, чиханьем, признаками конъюнктивита;
- стадию слизисто-гнойных выделений – характеризуется сгущением и постепенным уменьшением слизисто-гнойных выделений.
Отдельными видами хронического ринита у детей служат:
- простой катаральный
- гипертрофический (сосудистая (кавернозная), отечная, фиброзная, полипозная и смешанная формы; диффузный и ограниченный варианты)
- атрофический (простой, озена (зловонный насморк)
- вазомоторный (аллергическая и нейровегетативная формы)
- аллергический
Наиболее тяжело острый ринит протекает у новорожденных (особенно недоношенных) и грудных детей, что связано с преобладанием общих симптомов и частыми осложнениями. Узость носовых ходов и малый вертикальный размер носовой полости приводит к тому, что даже при небольшом набухании слизистой носа носовое дыхание резко затрудняется или прекращается. При рините у грудных детей отмечается «летучее» дыхание – ребенок дышит поверхностно и часто. Резко затрудняется или становится невозможным сосание, нарушается сон, возникает беспокойство, повышается температура тела.
Вынужденное ротовое дыхание приводит к заглатыванию воздуха (аэрофагии); на этом фоне присоединяются диспепсические расстройства (рвота, жидкий стул), ребенок теряет массу тела. При длительном и выраженном затруднении дыхания развивается гипоксия, что вызывает замедление психомоторного развития. Значительное сужение носовых ходов заставляет ребенка откидывать голову назад, чтобы облегчить дыхание – возникает так называемый ложный опистотонус, характеризующийся напряжением большого родничка, судорогами.
Вследствие склонности грудных детей к генерализации любого воспаления, острый ринит у них может сопровождаться фарингитом (ринофарингит), осложняться стоматитом, отитом, этмоидитом, дерматитом преддверия носа, заглоточным абсцессом, дакриоциститом, трахеобронхитом и бронхопневмонией.
У детей старшего возраста острый ринит развивается быстро. Вначале появляется ощущение щекотания, жжения и царапания в полости носа. Дальнейшее развитие заболевания характеризуется заложенностью носа, обильными слизистыми выделениями, чиханием, слезотечением, понижением обоняния, чувством давления в области переносицы, головной болью. Постоянное истечение слизи раздражает кожу преддверия носа и верхней губы, сопровождаясь покраснением и образованием болезненных трещин.
Нарушение дренажа полости носа при рините способствует присоединению бактериальной флоры и изменению характера слизистого отделяемого – оно становится мутным, желтовато-зеленоватым. Вместе с этим происходит улучшение состояния детей: стихание общих симптомов, уменьшение количества отделяемого, улучшение носового дыхания. Все проявления острого ринита у детей обычно стихают к 7-8 дню.
Простой хронический катаральный ринит у детей по своим проявлениям близок к острой форме, однако протекает с менее резко выраженной симптоматикой. Отмечаются постоянные слизистые или слизисто-гнойные выделения, периодическое нарушение носового дыхания, попеременное закладывание то одной, то другой половины носа. При затекании слизи в носоглотку у ребенка возникает навязчивый кашель или рвота.
Хронический гипертрофический ринит у детей сопровождается постоянным и резко выраженным затруднением носового дыхания, головной болью, снижением слуха и обоняния, нарушением голоса вследствие закрытой ринолалии, повышенной утомляемостью, снижением успеваемости ребенка в школе.
Вазомоторный ринит обычно встречается у детей школьного возраста и протекает с периодическим нарушением носового дыхания, обильной ринореей, приступами чихания, слезотечения. Для данной формы ринита у детей характерны парестезии, повышенная потливость, покраснение лица, тахикардия, приступообразные головные боли. Обычно приступы насморка провоцируются нервным напряжением, колебаниями температуры и другими раздражителями.
Атрофический ринит у детей встречается сравнительно нечасто и обычно протекает в форме озены, или зловонного насморка. Типичным признаком озены служит наличие в носу грубых корок, издающих специфический, крайне неприятный запах. Вследствие аносмии сами больные не ощущают исходящего от себя дурного запаха. Среди прочих симптомов атрофического ринита имеют место мучительная сухость в носу, нарушение носового дыхания, наличие трудно отсмаркиваемых вязких выделений, носовые кровотечения. Вследствие атрофии костных стенок полости носа может отмечаться деформация наружного носа с уплощением и западением костной части спинки («утиный нос»).
Течение, диагностика и лечение аллергического ринита у детей подробно рассмотрены в соответствующей статье.
Первичная диагностика ринита у детей проводится педиатром; для определения формы насморка и лечебной тактики необходима консультация детского отоларинголога. Диагноз ринита ставится на основании анамнеза, жалоб ребенка или родителей, эпидемиологических данных, результатов инструментального и лабораторного обследования. При аллергическом рините дети должны быть обследованы аллергологом-иммунологом.
Для проведения дифференциальной диагностики и выбора этиотропного лечения наибольшее значение имеют результаты риноскопии ребенку; данные цитологического, вирусологического или бактериологического исследования мазка из носа; иммунологические анализы крови. При эндоскопии полости носа обычно выявляется сужение носовых ходов, застойное кровенаполнение и отек слизистой оболочки преимущественно в области нижних носовых раковин.
Для исключения риносинусита может потребоваться рентгенография придаточных пазух; для исключения ринофарингита – фарингоскопия. При необходимости осуществляется эндоскопическая биопсия и гистологическое исследование биоптата слизистой носа.
При остром рините у детей показано, главным образом, симптоматическое лечение. Проводится туалет полости носа (отсасывание слизи у грудничков, размягчение и удаление корок), ирригационная терапия (промывание полости носа изотоническим раствором), эндоназальная инстилляция сосудосуживающих и противовирусных препаратов, орошение (пульверизация) полости носа антисептиками, ингаляции. Хорошим эффектом при рините у детей обладает отвлекающая терапия (постановка банок, горчичников, проведение горчичных ножных ванн).
По показаниям назначаются жаропонижающие, антигистаминные, иммунокорригирующие, противовирусные или антибактериальные препараты местного и общего действия. Из методов физиотерапии при рините у детей используются ОКУФ-терапия, УВЧ, эндоназальный электрофорез, ультрафонофорез, парафинолечение. Лечение инфекционных и аллергических ринитов у детей может проводиться с помощью гомеопатической медицины. В этом случае подбор препаратов и их дозировки осуществляет детский гомеопат.
При лечении хронического ринита у детей, в первую очередь, необходимо устранить причину заболевания, в связи с чем ребенку может потребоваться проведение операции на структурах полости носа и глотки (аденотомии, подслизистой резекции перегородки, ультразвуковой дезинтеграции, криодеструкции гипертрофированной слизистой оболочки носовых раковин, подслизистой вазотомии, конхотомии, резекции носовых раковин, септопластики и др.). При вазомоторном рините у детей показаны внутриносовые блокады с гидрокортизоном, новокаином; специфическая гипосенсибилизация, магнитотерапия, ИРТ, лазеро- и электроакупунктура.
Исходом ринита у детей может являться выздоровление, частые рецидивы (при вирусных и аллергических формах), развитие осложнений со стороны ЛОР-органов и дыхательных путей. Лечение ринита у детей не должно осуществляться бесконтрольно, поскольку длительное или необоснованное применение препаратов может вызывать развитие атрофического процесса, аллергической реакции, пареза носовых сосудов, «медикаментозного» насморка.
Профилактика ринита у детей включает комплекс мер, предусматривающих исключение влияния вредных факторов, своевременное лечение сопутствующих инфекций и ЛОР-патологии, проведение закаливающих процедур и общеукрепляющей гимнастики, полноценное витаминизированное питание, поддержание оптимального климата в помещении.
источник
Об особенностях ринита в детском возрасте, основных причинах и подходах в лечении рассказывает врач-педиатр
В детстве ринит или насморк, пожалуй, самый частый недуг из всех заболеваний. Ринитом называют острое или хроническое воспаление слизистой оболочки, выстилающей полость носа. Дошкольники заболевают ринитом и хлюпают носом в среднем 4 — 9 раз в году.
Особенно тяжело насморк переносят груднички, поскольку затруднённость дыхания через нос — один из признаков заболевания, не даёт ребёнку спокойно есть и спать. Частые эпизоды ринита и его хроническое течение у грудничков нередко осложняется отитом, а у детей старшего возраста — синуситами.
Причины, вызывающие ринит у детей довольно многочисленны. Детский ринит может быть признаком какой-нибудь инфекции, например, гриппа, а может быть и самостоятельным заболеванием.
Среди многочисленных причин ринита можно выделить 3 самые частые:
Вирусы — это, безусловно, доминирующая причина острого ринита. Среди них ринит чаще всего вызывается вирусами гриппа, аденовирусами, риновирусами, энтеровирусами.
Возбудителем бактериальных ринитов является преимущественно кокковая микрофлора. Причиной заболевания могут быть: стрептококки, стафилококки, менингококки. Это наиболее распространённые виновники бактериального ринита.
Нередко ринит у детей, преимущественно в младшем возрасте, развивается после попадания в нос инородных предметов. Играя, малыши могут засунуть в носик себе или cверстнику любой мелкий предмет, который, находясь в полости носа продолжительное время, может стать причиной ринита.
Также ринит может быть вызван внутриклеточными паразитами (хламидии, микоплазмы), грибками, искривлённой носовой перегородкой, аденоидами.
Несмотря на многочисленные причины, немалую роль в его развитии играют защитные свойства слизистой носа, при нарушении которых риск развития ринита возрастает.
- Переохлаждение, а также резкие колебания температуры;
- Загрязненной химическими веществами или пылью воздух;
- Слишком сухой воздух;
- Раздражающие, резкие запахи;
- Длительно используемые сосудосуживающие капли.
По течению и изменению слизистой оболочки ринит принято подразделять на острый и хронический.
- Простая катаральная.
- Гипертрофическая. Эта форма делится на сосудистую, фиброзную, отёчную, полипозную и смешанную. А по степени распространённости — на ограниченную и диффузную.
- Атрофическая, которая делится на простую и зловонную (озена).
- Аллергическая.
- Вазомоторная.
Заболевание всегда поражает обе половинки носа. Развитие острого ринита сопровождается недомоганием, чиханием, нарушением обоняния, гнусавостью. Отёк слизистой затрудняет дыхание через нос, появляется заложенность, возникают головные боли, слезотечение и снижается слух. Слизь, стекающая по задней стенке глотки, провоцирует навязчивый кашель.
Выделяют три стадии развития воспаления слизистой оболочки при остром рините:
Эта стадия проявляется сухостью и зудом. У ребёнка свербит в носу. Это первые признаки ринита. Затем появляется заложенность. Первая стадия продолжается от нескольких часов до суток.
- Стадия серозных (водянистых) выделений.
Слизистая здорового носа постоянно выделяет небольшое количество слизи. Её слой сменяется каждые 10 — 20 минут, удаляя попавшие в нос частички пыли. При воспалении выделение слизи многократно усиливается, что проявляется ринореей, из носа буквально течёт. Вытекающая слизь и постоянное трение носа вызывают раздражение, и он выглядит красным и опухшим. Кроме течения из носа развивается сильный отёк слизистой и резко нарушается носовое дыхание. Ребёнок часто чихает, у него текут сопли и слёзы, а нос совсем не дышит. Как результат — снижается аппетит и нарушается сон. Эта стадия длиться 1 — 2 дня. Обильные жидкие выделения быстро густеют и начинается третья стадия ринита.
- Стадия слизисто-гнойных выделений.
На этой стадии течение из носа прекращается, появляются густые, желтоватые выделения — при вирусном воспалении и гнойные — при бактериальном. Нос начинает дышать и вновь ощущать запахи, носовое дыхание потихоньку восстанавливается и самочувствие улучшается.
В среднем все три стадии ринита, при не осложнённом течении, проходят за семь дней, и через неделю ребёнок выздоравливает.
Для грудничка острый ринит является тяжёлым заболеванием, часто сопровождающимся развитием осложнений. Причём чем меньше возраст ребёнка, тем тяжелее течение ринита. Это связано с особенностями строения носа у малышей. У грудничков хорошо развиты носовые раковины, а полость носа имеет небольшой объём, поэтому носовые ходы у них узкие и даже небольшой отёк слизистой может привести к затруднению или невозможности дыхания через нос.
Основным признаком затруднения носового дыхания являются частые перерывы в сосании и дыхание через рот. Невозможность дышать носом вынуждает малыша прерывать сосание или он совсем отказывается брать грудь или бутылочку. Он вынужден дышать ртом, и ротик малыша постоянно открыт. Ребёнок остаётся голодным, поэтому становится беспокойным, плохо спит, теряет вес. При дыхании ртом малыш заглатывает воздух и возникает метеоризм (газики), беспокойство усиливается, может появиться рвота и жидкий стул, общее состояние малыша ухудшается.
В том случае, когда носовые ходы сильно сужены, чтобы облегчить себе дыхание малыш запрокидывает голову, что вызывает напряжение большого родничка и могут появиться судороги.
У грудничков воспаление не ограничивается полостью носа и переходит на горло, поэтому острый ринит обычно сопровождается фарингитом.
Особенное строение хоан (отверстия в носу, соединяющие полость носа с глоткой) не позволяет слизи спускаться в носоглотку. Она скапливается в полости носа, в её задних отделах. Это явление называется задний насморк, который бывает у грудничков. При этом слизь полосками стекает по задней стенке глотки, что хорошо видно при осмотре.
Нередкими осложнениями ринита у грудничков являются: отит, трахеобронхит, дакриоцистит.
У старших детей течение острого ринита не отличается от взрослых.
Острый ринит как симптом инфекционного заболевания имеет свои особенности характерные для данного вида инфекции.
Хронический ринит приводит к стойким изменениям слизистой оболочки. Длительное течение ринита вызывает гипертрофию (чрезмерное разрастание) или атрофию (истончение, уменьшение) слизистой носа.
Простая катаральная форма очень похожа на острый ринит, но протекает более вяло с менее выраженными признаками. Ребёнка беспокоят непрекращающиеся слизистые выделения и попеременная заложенность то одной, то другой половины носа. Когда ребёнок ложится, заложенность усиливается, поэтому детки часто спят с открытым ртом. Возникающая в результате сухость в горле, совместно с затеканием слизи в носоглотку, провоцирует появление сухого, навязчивого кашля. Для этой формы насморка характерно улучшение состояния весной и летом, когда тепло. В это время, проявления ринита стихают и ребёнок чувствует себя хорошо, однако осенью, с первыми холодами, всё повторяется, и признаки заболевания усиливаются.
Гипертрофическая форма характеризуется резким затруднением носового дыхания. У ребёнка постоянно не дышит нос, из-за этого болит голова, нарушается сон. Ребёнок плохо различает или совсем не чувствует запахи, разговаривает в нос (гнусавит), у него снижается слух, он становится рассеянным, быстро утомляется. Результатом является неуспеваемость в школе.
Вазомоторная форма, как правило дебютирует в возрасте 6 — 7 лет. У новорождённых, грудных и у детей раннего возраста данная форма ринита, большая редкость.
Основные признаки этой формы — периоды нарушения дыхания через нос, сопровождающиеся обильными выделениями и постоянным чиханием. В этом периоде отмечается покраснение слизистой оболочки глаз (конъюнктива) и лица, слезотечение, потливость, а также жжение, онемение, покалывание и ощущение ползания мурашек на коже, называемое общим термином — парестезия. Отмечается чёткая взаимосвязь приступов ринита с нервным напряжением и раздражителями, например, контрольная, скандал в семье или резкое похолодание.
Аллергическая форма может возникнуть у ребёнка абсолютно любого возраста и редко бывает изолированной. Как правило, она сочетается с аллергическими дерматитами, бронхиальной астмой и другими проявлениями аллергии.
При аллергической форме ребёнка беспокоит выраженный зуд в носу, приступы чихания, отёк и покраснение лица, течёт из носа, и слезятся глаза.
Атрофическая форма ринита в детском возрасте — явление редкое. Зловонный насморк или озена, одна из разновидностей атрофической формы, встречается у подростков, причём у девочек в 2 — 3 раза чаще.
Озена проявляется истончением и сухостью слизистой, которая покрыта корками из засохших густых, гнойных выделений. Из-за этих корок от больных исходит очень неприятный, отталкивающий окружающих запах, который пациенты не чувствуют, у них отсутствует обоняние. Сверстники избегают общения с больным, и он чувствует, себя крайне, подавлено. Если атрофия захватывает кости носа, развивается деформация (искривление), и нос по своей форме напоминает утиный клюв.
После опроса родителей и ребёнка, выявления жалоб, педиатр проводит осмотр полости носа и глотки (рино- и фарингоскопия). Затем на основании полученных данных ставит диагноз. Педиатр, как правило, ставит диагноз острого ринита, а при наличии осложнений или подозрении на хронический ринит ребёнок направляется на консультацию к оториноларингологу. Дети с аллергическим ринитом консультируются у аллерголога-иммунолога.
При необходимости для уточнения диагноза могут быть назначены лабораторные (бак-посев мазка, взятого из носа) и инструментальные (рентгенография) методы исследования.
- Детей, у которых насморк продолжается больше недели, а грудных с первого дня заболевания, должен обязательно осмотреть педиатр. Лечение ринита у детей, особенно острого, в большинстве случаев, проводится педиатром, который при необходимости подключает врачей других специальностей.
- Вводить в нос лекарственные препараты в виде капель, мазей и спрея детям грудного возраста можно только по назначению врача.
- Перед введением любого лекарственного средства необходимо очистить полость носа от слизи и корочек. Грудным детям закапать несколько капель солевого раствора (Салин, физраствор), а затем отсосать слизь резиновым баллончиком или специальным аспиратором. Можно удалить слизь и корочки скрученным из ваты жгутиком, вращательными движениями вводя его в полость носа (для каждой ноздри использовать отдельный жгутик).
- Комплексное лечение назначается по показаниям, когда ринит является признаком какой-либо инфекции и зависит от её вида.
- Детям с острым ринитом назначается преимущественно симптоматическое лечение, направленное на восстановление носового дыхания. С этой целью назначают сосудосуживающие, антисептические и противовирусные препараты.
Сосудосуживающие препараты нельзя использовать дольше 5 дней потому, что длительное использование нарушает слизистую оболочку носа, оставляя необратимые изменения в ней. Детям можно использовать только те препараты, которые предназначены для детского возраста. Концентрация действующих веществ в них намного ниже, а действие мягче, специально для нежной и тонкой слизистой детских носиков.
Положительный эффект даёт применение рефлекторной (отвлекающей) терапии. Это горячие ножные ванны, сухой горчичный порошок в носке. Применение рефлекторной терапии противопоказано, если есть повышение температуры.
Тактику лечения хронических форм ринита определяет ЛОР врач, а аллергический ринит у детей лечит аллерголог-иммунолог.
Профилактика всех ринитов заключается в своевременной терапии заболеваний носа, а также носоглотки; систематическом закаливании; устранении воздействия факторов, снижающих защитные свойства слизистой носа; применении общеукрепляющих и защитных средств в период повышенной заболеваемости.
источник
Это состояние возникает в ответ на действие инфекционных, химических, бытовых и других раздражителей. Под влиянием неблагоприятных факторов защитные силы организма снижаются, развивается клиника острого респираторного заболевания.
Термин обозначает острое либо хроническое воспаление слизистой полости носа. Заболеваемость ринитом (насморком) среди детей до 2 лет достигает 13,5%, 3-6 лет – 18,38%, 7-14 лет – 25%. Спровоцировать воспалительный процесс могут инфекции, переохлаждение и другие неблагоприятные факторы.
Слизистая назальной камеры пронизана множеством мелких сосудов. При рините их проницаемость значительно повышается. Жидкая часть крови (плазма) пропотевает в окружающие ткани, вызывая сильную отечность слизистой, обильные сопли.
Ринит у грудничков протекает особенно тяжело. Это обусловлено особенностями строения назальной камеры. Недостаточный объем полостей предрасполагает к воспалениям. Нарушение носового дыхания у грудничков приводит к расстройству сна, затрудняет акт сосания. Частые риниты опасны:
- отитами (воспалениями ушей);
- синуситом (придаточных пазух носа);
- гайморитом (верхнечелюстного синуса);
- дакриоцистом (слезного мешка);
- этмоидитом (решетчатых синусов);
- стоматитом (слизистой рта);
- фарингитом (глотки);
- пневмонией (легких).
- острый – имеет инфекционную природу, длится около недели;
- хронический – обусловлен множеством причин, характеризуется длительным рецидивирующим течением:
- простой катаральный – характеризуется воспалением, умеренным покраснением (гиперемией) слизистой полости носа;
- гипертрофический – сопровождается разрастанием слизистой;
- вазомоторный – проявляется нарушением тонуса сосудистых стенок;
- атрофический (простой или зловонный – озена) – характеризуется истончением слизистой полости носа.
- инфекционный;
- аллергический;
- травматический.
- передний – поражает исключительно носовые каналы;
- задний – распространяется на всю носоглотку.
По характеру течения ринит бывает:
- интермиттирующим – возникает сезонно;
- персистирующим – проявляется круглогодично.
У младенцев (особенно недоношенных) насморк проявляется заложенностью носа, обильными соплями. Острый ринит у грудничка провоцирует поверхностное дыхание. Ребенок становится вялым, капризным, беспокойно спит, постоянно срыгивает.
Это вызывает судороги, напряжение родничка. Дети постарше жалуются на жжение в носу. Позднее начальная симптоматика ринита дополняется обильными соплями, давлением в зоне переносицы. Нарушение дренажа носовой полости создает условия для размножения бактерий. При вторичном инфицировании сопли сгущаются, становятся гнойными. Вместе с этим симптомы насморка постепенно стихают.
Ринит протекает в три стадии. На первой возбудитель проникает в носовую полость, вызывая жжение, раздражение, отечность слизистой. Вторая стадия проявляется обильными слизисто-серозными выделениями (ринореей), слезотечением, чиханием. На завершающем этапе сопли сгущаются, становятся гнойно-слизистыми.
Простому катаральному риниту сопутствуют слизисто-гнойные выделения, заложенность носа. При затекании назального секрета в глотку возникают кашель, рвота. Гипертрофический ринит проявляется отечной слизистой, заложенностью, снижением обоняния.
Атрофический ринит зачастую протекает в форме озены. Характерный признак – дурно пахнущие корки в носу. Среди других симптомов атрофической формы – вязкие сопли, назальные кровотечения.
Насморк провоцируют кокки, вирус гриппа, риновирусы. Реже выявляются микоплазмы, хламидии, грибки. Аллергический насморк возникает под действием пищевых, растительных, пылевых и других раздражителей. Задний ринит у ребенка является осложнением фарингита. Среди причин вазомоторной формы заболевания – аденоиды, полипоз.
Во время приема врач собирает анамнез, проводит осмотр, при необходимости направляет к смежным специалистам. Для проведения дифференциальной диагностики, выбора лечебной тактики назначает лабораторно-инструментальные исследования:
- риноскопию;
- мазок на флору из носа;
- рентгенографию околоносовых синусов (для исключения риносинусита);
- фарингоскопию (для исключения ринофарингита);
- эндоскопическую биопсию с последующим гистологическим исследованием образца (проводится при подозрении на опухолевый процесс).
Терапия инфекционного насморка осуществляется противовирусными, антибактериальными препаратами. В качестве симптоматического лечения применяют противовоспалительные средства, муколитики, антигистамины. Для устранения ринореи, заложенности носа используют сосудосуживающие препараты – деконгестанты (Називин, Отривин).
Детям до 6 месяцев назначают только капли. В спреях лекарственное вещество подается струйно, что может способствовать распространению инфекции. Грудным детям противопоказано промывание носа шприцем или резиновой грушей. При физиологическом или вирусном насморке применение деконгестантов может вызвать обратный эффект.
- промывание полости носа раствором натрия хлорида или стерилизованной морской водой (Маример, Аква Марис);
- закапывание деконгестантов (Отривин, Називин) и противовирусных (Деринат) препаратов;
- орошение полости носа антисептиками (Сиалор);
- при наличии показаний применение жаропонижающих (Парацетамол, Панадол), антигистаминных (Зиртек, Фенистил), антибактериальных (Полидекса) препаратов;
- физиотерапию (УВЧ, эндоназальный электрофорез);
- гомеопатическое лечение (Афлубин, Пульсатилла композитум);
- ингаляции небулайзером.
Терапия затяжного воспаления всегда комплексная. Лечение хронического насморка у детей основывается на устранении провоцирующих факторов – элиминации аллергенов, инфекции, использовании защитных приспособлений. Медикаментозная терапия деконгестантами, антисептиками носит симптоматический характер.
Если выделения из носа жидкие, а общее состояние больного не изменилось, можно обойтись без лекарств. Проветривайте комнату, проводите влажную уборку помещения. Обильно поите больного кипяченой водой, ягодными морсами. Регулярно удаляйте слизь из носовых проходов назальным аспиратором. Если ребенок большой, он способен высмаркиваться самостоятельно. Для промывания носа используйте изотонические растворы. Делайте ингаляции небулайзером.
Рецепты нетрадиционной медицины применяют в качестве дополнительной помощи. Для лечения ребенка до 2 лет не используют продукты пчеловодства, многокомпонентные травяные сборы. Народные методы борьбы с острым ринитом у детей:
- Сок алоэ. Аптечный экстракт по Филатову смешать с водой (1:10). Закапывать несколько раз в день в каждый носовой проход. Лечить ринит неделю.
- Капли из настоя ромашки. 1 ст. л. цветков заварить стаканом кипятка, выдержать под крышкой полчаса. Готовый настой процедить и закапывать в каждый носовой проход трижды в день. Курс лечения – 7 дней.
- Пассивные ингаляции. Ватные диски пропитать маслом эвкалипта, перечной мяты, положить рядом с кроваткой. Проводить пассивные ингаляции дважды в день по полчаса.
Для предупреждения ринита:
- Своевременно лечите инфекционные заболевания органов дыхания.
- Поддерживайте в помещении оптимальный уровень влажности.
- Приучите ребенка регулярно проводить гигиену полости носа.
- Проведите элиминацию аллергенов.
источник

Диагноз можно сделать по наблюдаемым симптомам без участия врача.
Острый ринит — неспецифическое воспаление слизистой оболочки полости носа, при котором наблюдаются характерные симптомы: заложенность носа, ринорея, чиханье и зуд в носу. Диагноз устанавливают при наличии одного или более симптомов. Заболевание относится к наиболее частым как у детей, так и у взрослых. Ринит может протекать и как самостоятельное заболевание — неспецифическое воспаление, и как сопутствующий процесс при различных инфекционных заболеваниях — специфический ринит.
острый инфекционный ринит; острый инфекционный ринофарингит. острый травматический ринит.
Этиология и патогенез. Возбудителями острого инфекционного ринита могут быть вирусы, микробы и их ассоциации. Первично слизистую оболочку носа поражают преимущественно риновирусы, аденовирусы, вирусы гриппа, парагриппа и др.
Любой вирус, обладающий тропизмом к эпителию слизистой оболочки носа, способен вызвать респираторную инфекцию и острый ринит. Вирус создает условия для активизации микробной флоры, и тогда возбудителями острого инфекционного ринита могут стать различные микроорганизмы — пневмококки, гемофильная палочка, стрептококки, стафилококки, моракселла и др.
В заболевании острым ринитом имеет значение и нарушение местной и общей иммунной защиты организма. Обычно это происходит при общем или местном переохлаждении тела и быстрее развивается у лиц со сниженной резистентностью (особенно при наличии хронических заболеваний) или ослабленных острыми заболеваниями. Кроме того, предрасполагающими факторами для развития острого ринита могут быть различные травмы слизистой оболочки, инородные тела и состояние после оперативного вмешательства в полости носа. В ряде случаев причиной острого ринита может быть и производственный фактор — механические и химические раздражители камне-деревообрабатывающей, химической и других видов промышленности (воздействия дыма, газа, пыли и т.д.).
Морфологические изменения слизистой оболочки носа характеризуются развитием типичных стадий воспаления: гиперемия сменяется серозным выпотом, отеком. Замедляется, а в дальнейшем и прекращается движение ресничек мерцательного эпителия, что способствует адгезии возбудителей на слизистой оболочке полости носа. Эпителий и субмукозный слой постепенно воспаляются, развиваются десквамация эпителия и эрозии слизистой оболочки.
Клиника. В типичной клинике острого ринита выделяют три стадии течения:
I — сухую стадию раздражения; II — стадию серозных выделений; III — стадию слизисто-гнойных выделений.
Для заболевания характерно острое начало и поражение сразу обеих половин носа. Основные симптомы: расстройство общего состояния, выделения из носа и затруднение носового дыхания. Эти симптомы могут быть выражены в различной степени в зависимости от стадии заболевания.
Первая стадия (сухая стадия раздражения) обычно продолжается несколько часов, редко длится в течение 1—2 суток. Больного беспокоят сухость в носу и носоглотке, ощущения щекотания, царапанья, жжения. Одновременно появляются недомогание, познабливание, тяжесть и боль в голове. Нередко происходит повышение температуры тела до 37 °С и выше. При передней риноскопии отмечают гиперемию и инъецированность сосудов слизистой оболочки, ее сухость, отсутствие отделяемого.
Этот период характеризуется интенсивной агрессией вируса, его репликацией в эпителиальных клетках слизистой оболочки носа. Вирусу активно противостоят неспецифические факторы местной защиты: велика роль мукоцилиарного эпителия, присутствующих в слизи секреторных иммуноглобулинов, иммунокомпетентных клеток и других факторов иммунной защиты.
Вторая стадия (стадия серозных выделений) характеризуется нарастанием воспаления, появляется большое количество прозрачной водянистой жидкости, пропотевающей из сосудов (транссудат). Одновременно усиливается функция бокаловидных клеток и слизистых желез, поэтому отделяемое в носу становится серозно-слизистым. В транссудате содержатся хлорид натрия (поваренная соль) и аммиак, что обусловливает его раздражающее действие на кожу преддверия носа, особенно у детей.
Ощущение жжения и сухости в этой стадии заболевания уменьшается, однако нарушение дыхания через нос усиливается, и, вследствие перехода процесса на слезопроводящие пути и слуховую трубу, нередко развиваются конъюнктивит, слезотечение, ощущение заложенности и шум в ушах.
С точки зрения патоморфологии во второй стадии происходит вовлечение в воспалительный процесс эндотелия микроциркуляторного русла слизистой оболочки носа. Повышается его проницаемость, начинается активное привлечение в очаг воспаления иммунокомпетентных клеток из сосудистого русла.
Третья стадия (стадия слизисто-гнойных выделений) наступает на 4 — 5-й день от начала заболевания. Ведущую роль в это время приобретают вирусно-микробные ассоциации. К вирусам, повреждающим клетки эпителия, присоединяется микробная флора, колонизирующая слизистую оболочку носа.
Клинически заболевание на этой стадии характеризуется появлением густого скудного слизисто-гнойного желтовато-зеленоватого отделяемого, что обусловлено наличием в нем форменных элементов крови (клеток воспаления) — пропотевающих лейкоцитов, лимфоцитов, отторгшегося эпителия. Набухлость носовых раковин в этот период умеренная, слизистая оболочка гиперемирована, с цианотичным оттенком.
В последующие дни количество отделяемого уменьшается, припухлость слизистой оболочки исчезает, восстанавливается носовое дыхание, улучшается общее состояние.
Спустя 8 — 12 дней от начала заболевания острый насморк прекращается.
Продолжительность острого ринита зависит от иммунобиологического состояния организма и состояния слизистой оболочки полости носа. При хорошей реактивности организма, а также при адекватном лечении ринит может протекать абортивно в течение 2 — 3 дней; при ослаблении защитных сил — может затянуться до 3 — 4 недель, что указывает на возможность его перехода в хроническую форму.
Лечение острого инфекционного ринита амбулаторное и проводится в соответствии со стадиями процесса.
В начальной стадии насморка рекомендуют потогонные и отвлекающие процедуры. Назначают горячую ножную, общую или ручную ванну длительностью 10 — 15 мин, которую можно сочетать с горчичниками на икроножные мышцы или на подошву стоп; сразу после такой процедуры больной выпивает горячий чай с малиной. Кроме того, целесообразно применение УВЧ и УФО на нос.
салин, аква марис или физиомер (спрей для носа) — носовой душ для улучшения мукоцилиарной активности; интерфероны или иммуноглобулины в виде аппликации, инстилляции, орошения; лизоцим, ИРС-19 (спрей) — ингаляции интраназально; раствор деринат 0,25%-ный — капли в нос. Во второй стадии заболевания применяют местно: спрей биопарокс или полидекса с фенилэфрином, изофра (капли в нос); различные сосудосуживающие капли для носа (нафтизин, санорин, галазолин и др.); ИРС-19 (спрей) — ингаляции в обе половины носа; синупрет в каплях или драже — внутрь; сироп или таблетки эреспала (ингибитора простагландинов, регулирующего мукоцилиарную активность) — внутрь; продолжают физиотерапевтические процедуры; микроволновую терапию, УВЧ и УФО, лазеро- и магнитотерапию — местно на нос.
В третьей стадии острого ринита можно рекомендовать препараты вяжущего и противомикробного характера — 3 —5%-ный раствор колларгола или протаргола, 20%-ный раствор альбуцида, ИРС-19 спрей; продолжают физиотерапевтические процедуры, назначают поливитамины, амиксин внутрь, иммуноглобулин человека нормальный (3 мл в мышцу однократно).
В комплексной терапии ринитов/риносинусигов при наличии густого отделяемого эффективным является также использование муколитических и мукорегулирующих препаратов. Хорошие результаты отмечены на фоне применения препарата Флюдитек (карбоцистеин). Препарат эффективно разжижает секрет и одновременно стимулирует деятельность ворсинок мерцательного эпителия, восстанавливает вязкость и эластичность слизи, способствует регенерации слизистой оболочки, восстановлению ее структуры, улучшает мукоцилиарный клиренс, активируя деятельность реснитчатого эпителия, восстанавливает синтез секреторного иммуноглобулина А.
Следует помнить, что вливание в нос любых капель, вдувание порошков, проведение ингаляций и других лечебных мероприятий должно быть ограничено 8—10 днями. Более длительное применение препаратов ведет к развитию патологических процессов: нарушению функции мерцательного эпителия, вазомоторной функции слизистой оболочки носа и др. Больного нужно предупредить, что отсмаркивать содержимое из носа нужно осторожно, без большого усилия и только поочередно через каждую половину носа, рот при этом должен быть приоткрыт.
Классификация хронического ринита представляется следующим образом.
• Хронический катаральный . • Хронический гипертрофический ринит. • Хронический атрофический ринит: а) простой атрофический ринит: — ограниченный; — диффузный; б) зловонный насморк (озена). • Вазомоторный ринит: а) аллергический ринит: — сезонный; — круглогодичный; б) нейровегетативный.
Этиология и патогенез. Причины развития хронического ринита разнообразны. Нередко заболевание развивается как рецидив острого ринита, особенно если в процесс вовлечены околоносовые пазухи. Другой причиной является постоянное воздействие неблагоприятных факторов внешней среды: переохлаждения, пыли, газов, разнообразных аллергенов. Важную роль играет также наличие местных изменений в полости носа и глотки: деформации перегородки носа и других внутриносовых структур, заболевания околоносовых пазух, аденоиды, хронический тонзиллит и др. Застойные изменения в полости носа, приводящие к развитию хронического ринита, могут быть следствием различных соматических заболеваний или функциональных сдвигов в эндокринной и вегетативной нервной системах.
Разные формы хронического ринита отличаются по клиническим проявлениям, существенно отличаются и применяемые к ним лечебные подходы.
Хронический катаральный ринит характеризуется стойким нарушением носового дыхания и периодическим появлением из носа выделений слизистого или слизисто-гнойного характера. Нарушение носового дыхания усиливается на холоде. В положении «лежа на боку» заложенность носа более выражена в той половине носа, которая находится ниже, что объясняется заполнением кровью кавернозных полостей нижележащих раковин. Иногда наблюдают нарушение обоняния (гипосмию) и /или переход воспалительного процесса на слизистую оболочку слуховой трубы (тубоотит).
При передней риноскопии определяют застойную гиперемию и набухание слизистой оболочки носа (в основном в области нижних и средних носовых раковин), пастозность, нередко с цианотичным оттенком, скудное слизистое отделяемое.
Лечение при хроническом катаральном рините включает устранение экзогенных (производственных, климатических) и эндогенных (искривление перегородки носа, аденоидные вегетации) факторов.
Для местной терапии применяют:
вяжущие вещества: 3-5%- ный протаргол (колларгол) по 5 капель 2 — 3 раза в день в полость носа, смазывание слизистой оболочки 3 —5%-ным раствором нитрата серебра (ляписа), 2%-ной салициловой мазью. Одновременно можно рекомендовать тепловые процедуры — УВЧ на область носа, УФО (тубус-кварц) эндо-назально.
Хронический гипертрофический ринит характеризуется наличием гипертрофированных участков слизистой оболочки, которые развиваются чаще на поверхности нижней и средней носовых раковин. Поверхность таких участков может быть гладкой, бугристой или крупнозернистой, иметь широкое основание и достигать значительных размеров. Заболевание характеризуется длительным течением, наличием стойкого нарушения носового дыхания, нередко ослаблением или отсутствием обоняния.
Риноскопическая картина при катаральном и гипертрофическом рините во многом сходная. Чтобы дифференцировать эти две формы хронического ринита, проводят пробу с анемизацией. Смазывают слизистую оболочку сосудосуживающим средством (0,1%-ным раствором адреналина, галазолином и др.); возникающее при этом значительное уменьшение объема нижних носовых раковин свидетельствует об отсутствии истинной гипертрофии. Если же их сокращение выражено незначительно или отсутствует, это указывает на гипертрофический процесс.
Лечение при гипертрофическом рините хирургическое. Критерием для выбора метода лечения в каждом конкретном случае является степень гипертрофии носовых раковин или других отделов слизистой оболочки носа, а также степень нарушения носового дыхания.
При умеренно выраженной гипертрофии, когда после анемизации (смазывания сосудосуживающим препаратом) слизистая оболочка умеренно сокращается и носовое дыхание улучшается, применяют наиболее щадящие хирургические вмешательства: прижигание химическими веществами (30 — 50%-ным раствором азотнокислого серебра, три-хлоруксусной и хромовой кислотами), гальванокаустику, ультразвуковую дезинтеграцию нижних носовых раковин, лазеродеструкцию, подслизистую вазотомию.
В амбулаторных условиях можно производить ультразвуковую дезинтеграцию нижних носовых раковин (УЗДГ). Для ее выполнения используют генератор ультразвука с набором специальных волноводов. После предварительной аппликационной и инфильтрационной анестезии слизистой оболочки нижней носовой раковины в ее толщу вводят включенный волновод, проводят им до задней трети раковины и медленно выводят обратно. Экспозицию воздействия определяют индивидуально.
Рубцевания умеренно гипертрофированных участков можно добиться и путем подслизистой вазотомии нижней носовой раковины. После местной анестезии производят небольшой разрез на переднем конце нижней носовой раковины, через который распатором производят отсепаровку мягких тканей от поверхности костного остова раковины, формируя узкий канал от переднего ее конца до заднего.
Подобную отсепаровку можно произвести и по нижней поверхности носовой раковины. Последующее рубцевание кавернозной ткани уменьшает объем раковины и соответственно увеличивает просвет носовых ходов, улучшая дыхание.
При более выраженной фиброзной гипертрофии слизистой оболочки и костной основы носовых раковин, сопровождающихся значительным нарушением дыхания через нос, как правило, показаны:
резекция (частичное удаление) гипертрофированных носовых раковин — щадящая нижняя конхотомия; подслизистое удаление костного края нижней носовой раковины — остеоконхотомия.
Эти операции рекомендуют сочетать со смещением носовых раковин латерально к боковой стенке носа — латероконхопексией.
Щадящую нижнюю конхотомию производят в стационаре после амбулаторного обследования больного. В лежачем положении больному проводят местную инфильтрационную анестезию слизистой оболочки нижних носовых раковин. На всю длину раковины с целью уменьшения кровотечения на 1 мин накладывают зажим. После снятия зажима специальными изогнутыми под углом ножницами отсекают гипертрофированную часть раковины. Гиперплазиро-ванный задний конец раковины легко снимают носовой петлей. Конхотомию следует производить щадяще, особенно стараясь сохранить передний конец раковины, так как полное ее удаление является недопустимым и может привести к атрофии слизистой оболочки полости носа.
С внедрением в медицинскую практику оптических систем (эндоскопов, микроскопов) эффективность внутриносовых операций значительно повысилась. Эндоскопы позволяют под постоянным визуальным контролем выполнять все этапы внутриносовых операций, в том числе и в труднообозримых задних отделах полости носа. Для удаления гипертрофированных участков носовых раковин эффективно применение различных микродебридеров (шейверов). Эти инструменты представляют собой присоединенную к отсосу вращающуюся микрофрезу, которая позволяет удалять гипертрофированные ткани с высокой точностью, не повреждая здоровую слизистую оболочку.
В зависимости от вызывающих его причин хронический атрофический ринит бывает первичным, или генуинным (озена), и вторичным. Кроме того, дистрофический процесс может носить локальный (как при переднем сухом рините) или диффузный характер, распространяясь на всю полость носа. Первичный атрофический ринит (озена) имеет диффузный характер и может быть проявлением системного заболевания. Причиной вторичного атрофического ринита является воздействие неблагоприятных производственных или климатических факторов — пыли, газов, пара и др.
Гистологическая картина. Хронический атрофический ринит сопровождается:
метаплазией цилиндрического эпителия в плоский; истончением многорядного цилиндрического эпителия и уменьшением количества ресничек; облитерацией или уменьшением количества сосудов и кавернозной ткани.
Как уже было сказано, хронический атрофический ринит разделяют на простой и зловонный (озену).
При простом атрофическом рините развиваются неспецифические изменения слизистой оболочки полости носа, в основе которых лежит не воспалительный, а дистрофический процесс.
Его развитию нередко способствуют травмы и обширные хирургические вмешательства в полости носа, такие как радикальная конхотомия, удаление опухоли и др. Важную роль играют также эндокринно-гормональные нарушения и частые воспалительные заболевания полости носа, ведущие к нарастанию трофических изменений слизистой оболочки.
Клиника. Клиническая картина простого атрофического ринита включает жалобы на сухость в носу, образование корок, затруднение носового дыхания, понижение обоняния. Корки в носу нередко вызывают зуд, поэтому больной пытается удалить их пальцем, что приводит к повреждению слизистой оболочки, периодическим кровотечениям, изъязвлению, а это, в свою очередь, ускоряет появление перфорации перегородки носа, обычно в области зоны Киссельбаха.
При передней риноскопии видны широкие носовые ходы (следствие атрофии носовых раковин) и можно наблюдать заднюю стенку носоглотки. В общем носовом ходе имеется густое желто-зеленое отделяемое, оно высыхает с образованием корок, которые удаляются при определенном усилии большими кусками и в виде слепков. В передней части перегородки носа слизистая оболочка особенно истончена, иногда здесь видна перфорация.
Лечение простого атрофического ринита консервативное — общая и местная консервативная терапия. Для удаления корок полость носа систематически (1—2 раза в день) орошают или промывают изотоническим раствором хлорида натрия (физиологический раствор) с добавлением йода (на 200 мл раствора 6 — 8 капель 10%-ной йодной настойки). Применяют масляный раствор витаминов А и Е (аевит) в виде капель в нос и местную раздражающую терапию — смазывание слизистой оболочки носа йод-глицерином (по одному разу в день в течение 10 дней). Препараты йода усиливают деятельность желез слизистой оболочки, повышая их секреторную функцию.
Полезны щелочные и масляные ингаляции в нос, орошения и ингаляции полости носа 2 —3%-ными растворами морской соли. Стимулирующим и улучшающим трофику слизистой оболочки полости носа эффектом обладает эндо-назальное применение гелий-неонового лазера (7 — 10 процедур по 5—10 мин).
Из средств общего воздействия назначают биогенные стимуляторы (алоэ, ФИБС, гумизоль) подкожно или внутримышечно, витаминотерапию, препараты йода и железа (феррумлек).
Это тяжелая форма атрофического процесса в полости носа и околоносовых пазух, распространяющегося как на слизистую оболочку, так и на костные стенки полости носа и носовых раковин с продуцированием быстро засыхающего отделяемого со специфическим неприятным запахом. Известны социальная, анатомическая, воспалительная, очаговая, инфекционная, нейродистрофическая и эндокринная теории возникновения этого заболевания. Наиболее распространенными являются инфекционная и нейродистрофическая теории.
Согласно инфекционной теории ведущую роль при этой патологии отводят клебсиелле озены (Klebsiella ozaenae), которая часто (в 80% наблюдений) высевается со слизистой оболочки носа у больных озеной.
Нейродистрофическая теория возникновения озены основную роль отводит нарушению состояния вегетативной и эндокринной систем или симпатической иннервации, которые вызывают развитие дистрофических процессов в полости носа. Трофические нарушения приводят в последующем к остеомаляции, резорбции кости и метаплазии эпителия. Разрушение белков ткани сопровождается образованием индола, скатола и сероводорода, которые и обусловливают зловонный запах из носа.
При озене происходит атрофия всех тканей стенок носовой полости, истончение слизистой оболочки, сосудов. Кавернозная ткань запустевает, цилиндрический эпителий перерождается в плоский, цилиндрический мерцательный эпителий полностью отсутствует, костный слой носовых раковин содержит большое количество остеокластов — клеток, рассасывающих кость.
Клинические проявления озены весьма характерны. Это жалобы на выраженную сухость и образование в носу большого количества корок; наличие неприятного, зловонного запаха из носа, который больные обычно сами не ощущают; затруднение носового дыхания и отсутствие обоняния.
Зловонный запах из носа настолько выражен, что окружающие избегают присутствия больного, что отражается на его психическом состоянии. Болеют озеной чаще женщины, заболевание продолжается всю жизнь; в период менструаций отмечается обострение, но во время беременности и после родов симптомы озены заметно смягчаются.
Нарушение обоняния (гипосмия, а затем очень быстро — аносмия) в начале заболевания обусловлено корками, покрывающими обонятельную область, а в дальнейшем связано с атрофией обонятельных рецепторов.
При передней риноскопии в обеих половинах носа видны буроватые или желто-зеленые корки, заполняющие всю полость носа и распространяющиеся в носоглотку и нижележащие дыхательные пути. После удаления корок полость носа становится такой широкой, что при риноскопии обозревается задняя стенка носоглотки, устья и даже валики слуховых труб. У больных нередко наблюдают железодефицитную анемию.
В диагностике учитывают характерные жалобы больного, наличие резкой атрофии слизистой оболочки полости носа, обильных корок, зловонного запаха, потерю обоняния. На рентгенограмме околоносовых пазух их костные стенки резко истончены. Отличием озены от туберкулеза и сифилиса является отсутствие характерных для этих заболеваний изъязвлений и инфильтративных образований слизистой оболочки.
Лечение озены комплексное; его проводят курсами и используют как патогенетические, так и симптоматические средства.
Патогенетическая терапия включает применение антимикробных средств, железотерапию и проведение иммунокоррекции.
• Антимикробную терапию проводят длительно (по 25 — 30 дней) антибиотиками, действующими на клебсиеллу (стрептомицин, кефзол и др.). • Железотерапию — препаратами для внутримышечного или внутривенного введения, такими как феррумлек. • Иммунотерапию — препаратами, которые позволяют повысить эффективность антибактериальных средств, оказывающих действие на клебсиеллу, такими, как полиоксидоний, гепон, деринат и др. С этой же целью применяют биостимуляторы и проводят витаминотерапию.
Симптоматическое лечение направлено на устранение тяжелых проявлений озены — корок и зловонного запаха. Оно включает:
• орошение полости носа физиологическим раствором с добавлением йода и растворами морской воды (аква марисом, физиомером, салином и др.); • введение в полость носа тампонов с йод-глицерином, 5%-ной эмульсией синтомицина, свечей с хлорофилло-каротиновой пастой, турунд с растительными маслами; • припудривание смесью ментола (0,3 г) и борной кислоты (10 г).
Хирургическое лечение проводят с целью искусственного сужения носовых ходов, для чего в под слизистую ткань перегородки и дна полости носа вводят различные трансплантаты [аутохрящ, полифасфазен, полиуретан и др.].
Вазомоторный ринит характеризуется триадой симптомов:
пароксизмальным чиханьем, связанным с появлением зуда в носу; ринореей с обильным водянистым или слизистым отделяемым; затруднением носового дыхания, выраженным временами в большей или меньшей степени.
Различают две формы вазомоторного ринита (по Л.Б. Дайняк):
Этиология. У больных с вазомоторным ринитом, как правило, выявляют нарушения нервно-рефлекторных механизмов, обусловливающих нормальное функционирование слизистой оболочки носа, в результате чего обычные раздражители вызывают гиперергические реакции. При этом причиной возникновения аллергического ринита является аллерген — вещество, к которому существует повышенная чувствительность организма. В основе развития нейровегетативной формы лежат органические и функциональные изменения нервной системы и эндокринные дисфункции; в анамнезе заболевания и при специальном аллергологическом исследовании у них не выявляют каких-либо причинно-значимых аллергенов.
Риноскопические признаки при обеих формах вазомоторного ринита сходны, к ним относят отечность и бледность слизистой оболочки, а также сизые (синюшные) или белые пятна на ней.
Это один из вариантов иммунной патологии — болезненной реакции слизистой оболочки полости носа на внешние раздражители. Существует деление на сезонную (поллиноз) и круглогодичную (постоянную) формы аллергического ринита.
Сезонная форма заболевания связана с воздействием пыльцы различных растений и повторяется ежегодно в одно и то же время в период цветения какого-то одного или нескольких видов растений. Аллергеном может быть пыльца трав (амброзии, полыни, лебеды, тимофеевки и др.) или деревьев (березы, ольхи, тополя, лещины и др.). Среди городских жителей чаще встречается сенсибилизация к пыльце деревьев, у сельских — к пыльце сорных и культурных трав. Реже наблюдают моносенсибилизацию (аллергию к пыльце одного растения), чаще — множественную — к нескольким пыльцевым аллергенам.
Интенсивность аллергической реакции зависит от вида раздражителя, длительности его воздействия и путей поступления аллергена в организм, а также от состояния иммунной системы индивидуума. Определенное значение в патогенезе аллергического ринита имеют генетические факторы — риск развития аллергии значительно повышается, если оба родителя больного страдают аллергическими заболеваниями.
Сезонный аллергический ринит чаще встречается у жителей крупных промышленных городов. Это связано с истощением факторов местной иммунной защиты вследствие длительной антигенной нагрузки вдыхаемыми с воздухом продуктами промышленного или инфекционного происхождения.
Патогенетической основой аллергического ринита является гиперпродукция антител — IgE. При взаимодействии IgE с тучными клетками и базофилами на мембране этих клеток происходит выброс медиаторов аллергической реакции: гистамина, серотонина и др. Медиаторы воздействуют на гистаминовые Н,- и Н2-рецепторы, в результате чего происходит сокращение гладких мышц эндотелия и клеток посткапиллярного отдела микроциркуляторного русла слизистой оболочки носа. В конечном итоге это приводит к повышению проницаемости сосудов, развитию отека и аллергического воспаления.
Для формирования аллергических реакций, обусловленных антителами IgE, характерны две фазы, которые определяют клинические проявления сезонного аллергического ринита.
Ранняя фаза, связанная с выбросом тучными клетками гистамина, характеризуется зудом, чиханьем, выделением водянистой слизи. Происходит повышение проницаемости сосудистой стенки, гиперсекреция слизи, сужение просвета носовых ходов. Эта фаза проявляется уже через 5 — 30 мин после воздействия аллергена.
Поздняя фаза наступает через 8 — 24 ч. Высвобождение медиаторов из эозинофилов, полиморфно-ядерных лейкоцитов и тучных клеток дает клиническую картину в виде стойкого нарушения носового дыхания.
Детально выясняя анамнез заболевания и проводя специальное аллергологическое обследование, обычно удается установить, какое растение является причиной заболевания. Длительные и многократные обострения ринита с нарушением вазомоторных механизмов слизистой оболочки носа могут способствовать переходу сезонной формы заболевания в постоянную.
Круглогодичная форма аллергического ринита развивается в результате постоянного контакта человека с причинно-значимым аллергеном — домашней и бумажной пылью, содержащимися в них клещами. Шерсть животных, которая содержит эпидермальные аллергены, корм аквариумных рыб, низшие грибы, пища, лекарственные препараты и некоторые другие вещества также являются активными аллергенами.
Жалобы на приступы чиханья, ринорею и затрудненное носовое дыхание при круглогодичной форме заболевания с самого начала носят постоянный характер. Однако в отличие от того, что можно наблюдать при сезонном аллергическом рините, приступы чиханья бывают значительно реже, зуд в носу чаще отсутствует, выделения бывают не водянистыми, а более густыми, слизистыми. Ведущим симптомом является постоянная заложенность носа. Наряду с ринологическими симптомами у больных часто наблюдают кожный зуд, гиперемию конъюнктивы, слезотечение, головную боль, утомляемость, снижение обоняния, нарушение сна.
Лечение аллергического ринита должно носить комплексный характер и включать следующие компоненты:
исключение или значительное уменьшение контакта с причинным аллергеном; неспецифическую противоаллергическую терапию; специфическую иммунотерапию (СИТ); хирургические методы, направленные на улучшение аэрации полости носа и элиминацию гнойного очага; рефлексотерапию.
В сезон цветения причинно-значимых растений больному можно рекомендовать смену климата или географического региона. При сенсибилизации к бытовым аллергенам (домашней пыли, шерсти животных), когда устранить причинный фактор сложно, рекомендуют использовать специальные фильтры, воздухоочистители, респираторы и пр. Необходимо исключить пребывание в квартире домашних животных, наличие аквариумов, удалить ковры и мягкие игрушки, производить тщательную влажную уборку комнат, частую стирку белья и др.
Элиминация аллергенов уменьшает тяжесть клинических проявлений, однако полностью устранить контакт с аллергеном чаще всего не удается. При круглогодичной форме заболевания эффект от элиминации может проявиться лишь через недели и месяцы. Поэтому в лечении различных форм аллергического ринита велика роль использования медикаментов.
Для лечения аллергического ринита применяют следующие основные группы лекарственных препаратов:
стабилизаторы мембран тучных клеток; антигистаминные препараты; кортикостероиды.
В начальных стадиях болезни и при легких формах ринита оправдано назначение препаратов первой группы — стабилизаторов мембран тучных клеток. К ним относят кромоны как местного интраназального действия (интал, кромолин натрий, недокромил натрия, кропоз, тайлед минт), так и системные (кетотифен, задитен). Эффективность этих препаратов ниже, чем у препаратов других групп.
Эффект от приема антигистаминных препаратов связан с их воздействием на Н,-рецепторы. Они уменьшают чиханье, зуд в носу, ринорею, но мало влияют на заложенность носа. Использование антигистаминных препаратов первого поколения (димедрола, супрастина и др.) ограничено их седативным эффектом и коротким периодом выведения из организма. Антигистаминные препараты второго поколения — астемизол, кларитин (лоратадин), терфенадин, телфаст (фексофенадин), зиртек (цетиразин), кестин (эбастин) и другие действуют быстро, уже через 15 мин, и седативный эффект у них выражен значительно меньше. Однако побочные действия известны и у препаратов этой группы, в частности кардиотоксическое, — у терфенадина.
Препаратом нового поколения, оказывающим сразу тройное действие — антигистаминное, антиаллергическое и противовоспалительное, является дез лоратадин (эриус). Он селективно блокирует Н,-рецепторы, обеспечивая быстрый (через 30 мин после приема) и продолжительный (до 27 ч) эффект. Он уменьшает заложенность носа, зуд, чиханье, ринорею, слезотечение и першение в горле.
При легких формах заболевания могут быть рекомендованы антигистаминные препараты местного (топического) действия — аллергодил (азеластин) и гистимет (левокабастин). Эти препараты, выпускаемые в виде капель в нос и носового спрея, обладают эффектом, сравнимым с пероральными антигистаминными препаратами, однако действуют только в месте введения.
Кортикостероидные препараты высокоэффективны при лечении пациентов, страдающих умеренными и выраженными формами аллергического ринита. В настоящее время широко применяют топические кортикостероидные препараты. Они обладают выраженным противовоспалительным эффектом и, проникая через клеточную мембрану, подавляют синтез гистамина из тучных клеток и уменьшают проницаемость сосудистых стенок.
Новые интраназальные кортикостероидные препараты не обладают системным эффектом и могут быть использованы в качестве препаратов первого выбора. Среди них —фликсоназе (флутиказон), альдецин (беконазе, беклометазон), назонекс (мометазон), будезонид и др. Выпускают эти препараты в виде назальных спреев, назначают по 2 — 4 впрыскивания в нос 1 — 2 раза в день. При достижении клинического эффекта дозу снижают. Эти препараты характеризуются относительно медленным началом действия (12 — 18ч),к тому же максимальный эффект от приема развивается лишь через несколько дней или недель, поэтому применять их нужно длительное время — по 4 — 6 месяцев.
Наборы лекарственных средств, используемые при сезонном и круглогодичном аллергическом рините, отличаются. Так, при круглогодичной форме заболевания антигистаминные препараты и деконгестанты (сосудосуживающие) для местного применения умеренно эффективны; более выражен результат применения кромонов в виде спрея на слизистую оболочку носа (интал, тайлед минт, кропоз) и через рот (кетотифен, задитен); очень эффективны топические кортикостероиды (беконазе, альдецин, фликсоназе, назонекс).
Назонекс — интраназальный спрей, который начинает действовать уже через 7 —12 ч после применения, можно использовать как профилактическое средство при сезонном аллергическом рините. Благодаря малой биодоступности (только 0,1% препарата всасывается в кровь через слизистую оболочку) назонекс безопасен при длительном (до 12 месяцев) применении.
Специфическая иммунотерапия (СИТ) показана в тех случаях, когда в условиях аллергологического кабинета или стационара точно определен причинный аллерген. Метод основан на введении в организм минимального количества причинно-значимого аллергена в постепенно возрастающей дозе, обычно подкожно. Такое введение аллергена позволяет организму выработать к нему защитные блокирующие антитела, что приводит к уменьшению или полному исчезновению симптомов аллергического ринита. Проводят СИТ в период ремиссии заболевания. Для достижения стойкого клинического эффекта рекомендуют проводить не менее 3 курсов такой терапии. Однако СИТ значительно менее эффективна при полиаллергии, при запущенном аллергическом рините и вообще неприменима в случаях, когда не удается выявить причинный аллерген.
К лечению аллергического ринита рекомендуют применять ступенчатый подход. При легких симптомах назначают интраназальные кромоны и пероральные антигистаминные средства; при умеренных или частых симптомах — интраназальные кортикостероиды и пероральные антигистаминные препараты; при тяжелом течении аллергического ринита назначают преднизолон внутрь (по 30 мг утром) коротким курсом.
Показания к хирургическому вмешательству при аллергическом рините возникают в следующих случаях:
при нарушении внутриносовой анатомии (искривлении, наличии гребней или шипов перегородки носа), вызывающем нарушение носового дыхания; при наличии полипозно-гнойных процессов в полости носа и околоносовых пазухах; при наличии гипертрофии носовых раковин. Хирургические вмешательства на внутриносовых структурах необходимо проводить в стадии ремиссии и вне сезона паллинации.
Если вы предпочитаете выполнять процедуру сидя, то голову надо запрокинуть назад и повернув ее в ту сторону, в которую закапываете капли. В таком положении лекарство попадает в средний носовой ход, что способствует лучшему оттоку содержимого из гайморовой пазухи.
Датский профессор медицины Йохан Бекман исследовал причины, способствующие восприимчивости к гриппу и другим простудным инфекциям. Результаты его наблюдений оказались ошеломляющими. Выяснилось, что инфекция чаще всего поражает людей с плохим характером!
Вот черты натуры, которые лидируют в списке профессора Бекмана:
упрямство и негибкость характера; самобичевание и постоянное чувство вины; негативное отношение к себе и окружающим; подозрительность; злопамятность и неспособность прощать; ранимость и мнительность; озабоченность и неуверенность в себе; неумение сдерживать свои чувства; нестабильность и агрессивность. Советы народной медицины
Проконсультировавшись с врачом, можно воспользоваться одним из этих рецептов, чтобы облегчить или избавиться от симптомов ринита за короткое время.
В начальной стадии заболевания хорошо помогает такое средство. Приложите к пяткам горчичники, покройте их фланелью, наденьте шерстяные носки и держите горчичники столько; сколько вытерпите (как правило, это 1-2 часа). Снимите горчичники и быстро походите в течение нескольких минут. Затем ложитесь спать. Насморк прекратится утром.
Мелко порубите чеснок, подогрейте со сливочным маслом и вдыхайте попеременно то одной, то другой ноздрей.
Несколько раз в день промывайте нос подсоленной теплой водой (достаточно 1/2 ч. ложки соли на стакан воды).
Очистите несколько картофелин, поставьте варить. Когда картофель хорошо разварится, бросьте в кастрюлю 2 ст. ложки сухих листьев эвкалипта. Снимите с огня, наклонитесь над кастрюлей, накройтесь с головой полотенцем и дышите отваром в течение 10-15 минут. Повторяйте процедуру 2 раза в день: через полчаса после обеда и на ночь.
Для ингаляции подойдет также отвар из 3 ст. ложек сосновых почек.
Поскольку вирусы, вызывающие ОРВИ и ОРЗ, «не любят» щелочную среду, пейте побольше минеральной воды.
Через каждые 2 часа закапывайте в нос сок алоэ.
Добавьте в стакан горячего кипяченого молока небольшой кусочек сливочного масла, десертную ложку меда, сок половины апельсина, 50 мл качественного ликера. Принимайте 2 раза в день: утром и на ночь.
Перед сном намажьте пятки йодом, наденьте теплые шерстяные носки, не снимайте их до утра.
Сделайте вечером для ног очень горячую ванну с содой, солью и с горчицей, наденьте теплые носки и так ложитесь спать.
Каждые полчаса нюхайте нашатырный спирт поочередно каждой ноздрей: одну закройте, другой нюхайте, потом наоборот.
Сок свеженатертой свеклы смешайте с равным количеством меда. Принимайте по 1/2 стакана 3-4 раза в день.
Нюхайте натертый хрен. Его же, завернув в несколько слоев марли, приложите на 30 минут к затылку.
источник