Аллергический ринит у ребенка – болезнь не смертельная. Но она способна спровоцировать развитие бронхиальной астмы и другие патологии ЛОР-органов. Чтобы этого не случилось, важно вовремя выявить симптомы и начать лечение аллергического ринита у ребенка.

Существует три вида этого недуга:
- Острый эпизодический аллергоринит. Причинами является контакт с аллергенами, передающимися воздушно-капельным путем. Проявляется в любом возрасте. Даже у месячного малютки может случиться реакция на раздражитель. Чаще всего аллергеном являются вещества в кошачьей слюне, продукты жизнедеятельности пылевых клещей;
- Сезонный аллергоринит. Причинами является воздействие активных веществ, проявляющихся в зависимости от сезона. Проявляется в 3-4 года. Аллергенами является пыльца цветущих деревьев, злаковых, сорняков, плесневые грибки.
- Круглогодичный (или персистирующий) аллергоринит. Постоянный реактивный ответ на воздействие аллергенов. Проявляется в первые 2–3 года жизни крохи. Аллергенами являются бытовые и пищевые аллергены, насекомые, плесневые грибы.
По типу воздействия выделяют вазомоторный аллергический ринит и инфекционно-аллергический. В первом случае недуг проявляется как сезонно, так и круглогодично. Его вызывают насекомые, растительная пыльца, грибковые споры, бытовая пыль. Во втором случае болезнь вызывают патологические бактерии. Эта разновидность ринита часто проявляется на фоне грязного и сухого воздуха или дефицита витаминов.
Круглогодичный аллергический ринит отличает постоянная заложенность носа и трудности при дыхании, особенно если в помещении накурено или очень сухо.

- Избыточная сопливость;
- Нестерпимый носовой зуд;
- Многократное чихание;
- Жжение в глазах и темные круги вокруг них;
- Головная боль.
В некоторых случаях у ребенка слегка повышается температура, появляется сухой кашель. Покашливание говорит о развитии сопутствующего аллергического фарингита, ларингита. Возможна отечность и покраснение век и кожи над верхней губой и у крыльев носа, а также кровотечения из-за попыток прочистить нос.
Диагноз «аллергический ринит» установить не так-то просто. Важно дифференцировать его с другими недугами, например, аденоидитом. Хотя аденоиды могут быть и у больного аллергоринитом малыша. Часто недуг путают с обычным ОРЗ, принимая кашель, сопли и покрасневшие глазки за признаки простуды. Однако при рините симптомы проявляются сразу же после контакта с аллергенами, а признаки ОРВИ нарастают в первые дни недуга. Кроме того, при аллергиях температура сильно не повышается. Если температура тела не превышает 37,5 градусов, скорее всего, это аллергический ринит. Температура выше 38 градусов? Вероятнее всего, это ОРЗ.
Как определить, что малыш страдает от поллиноза? Конечно, распознать подобные тонкости под силу лишь профессионалам.
Врач проведет диагностический осмотр, выяснит, есть ли в роду аллергики – у таких деток риск заполучить недуг намного выше. А затем назначит необходимые исследования и аллергопробы.
Это, прежде всего, анализ крови на концентрацию эозинофилов, плазматических и тучных клеток, лейкоцитов и IgE антител. 
Что делать, если у ребенка обнаружили недуг? Врачебный протокол по стратегии лечения аллергического ринита, выделяют четыре основных направления работы с пациентами:
- Образование пациентов;
- Элиминация (исключение) раздражителей;
- Терапия фармацевтическими средствами;
- Специфическая иммунотерапия.
По мнению известного педиатра Комаровского, аллергический ринит у детей полностью вылечить можно, только если точно выявить аллерген. Тогда проще верно подобрать препараты и установить терапевтический курс.
Чаще всего для помощи ребенку назначают спрей или капли в нос для устранения внешних проявлений недуга и торможения воспалительных процессов. Спрей более удобен, чем капли в нос, им пользоваться проще и эффективнее. Тем более что капли в нос не рекомендуют капать крохам до года.
Жидкий фармпрепарат нужно выбирать в зависимости от спектра действия:
- Антигистамины. Подойдут капли в нос или спрей «Гистимет», «Аллергодил», «Виброцил», «Санорин», «Аналергин». Первые два лекарства способствуют укреплению клеточных мембран.
- Капли в нос или спрей на основе гормонов – кортикостероидов, например, «Назонекс», «Авамис» и «Флутиказон». Они снижают воспалительные процессы, убирают неприятные признаки (кашель, зуд). Первое средство устраняет отеки, ринорею, купирует острую клинику аллергического ринита. «Назонекс» уменьшает разрастание аденоидов. Применяют «Назонекс» как для лечения сезонного и круглогодичного ринита, так и для профилактики перед сезоном аллергии. Спрей «Назонекс» разрешен детишкам старше двух лет. Детям до 12 лет нужно впрыскивать «Назонекс» в каждую ноздрю по одной дозе.
- Сосудосуживающие препараты, помогающие быстро снять заложенность носа, приостановить кашель и першение («Галазолин», «Називин»). Их нельзя применять длительно, чтобы не развилось привыкание.
- Увлажняющие составы («Аквамарис», «Салин», «Маример») для восстановления слизистой и очистки носовых ходов. Такие средства подойдут даже деткам в 1 год и младше.
Кроме капель, могут предложить врачи и таблетированное средство от аллергического ринита. Например, современные антигистаминные фармпрепараты: «Кларитин», «Зиртек», «Кетотифен». Мембраностабилизирующее воздействие последнего бережет ткани слизистой от разрушения.
При недуге средней тяжести применяют стабилизаторы тучных клеток («Недокромил», «Лекролин», «Кромоглин», «Кромосол» и «Кромогексал»). Такие средства предупреждают немедленные проявления аллергии. Одним из популярных лекарств при различных болезнях дыхательных путей является «Сингуляр».
«Сингуляр» относится к блокаторам лейкотриеновых рецепторов. Активное вещество в фармпрепарате снимает дыхательный спазм, поэтому «Сингуляр» используют для лечения бронхиальной астмы. Но полезен «Сингуляр» и при аллергическом насморке. Жевательные таблетки нельзя детям до двух лет. Важно знать, что «Сингуляр» аденоиды не лечит. Его действие направлено на рецепторы, расположенные в бронхах. А аденоиды находятся в носоглотке.
При обострении аллергии врачи порекомендуют дополнительно попринимать энтеросорбенты для очистки от токсинов. Это может быть активированный уголь, «Энтеросгель», «Флавосорб» и другие.
Как вылечить аллергический ринит, подскажет также гомеопатия. Для гомеопатического лечения подходят такие препараты, как: «Натриум муриатикум», «Арсениум йодатум», «Коризалия», «Синупрет», «Сабадилла», «Эуфорбиум композитум», «Дулькамара», «Ринитал».
Деткам, страдающим от аллергического ринита, необходим особенный жизненный режим и определенное питание. Им требуется ограничивать контакт с животными и цветущими растениями, использовать подушки и одеяла без пуха, перьев и шерсти, гипоаллергенные средства для стирки и купания.
При аллергическом насморке часто применяют такую методику лечения, как специфическая иммунотерапия, то есть введение по специальной схеме микродоз алллергена. Это помогает снизить чувствительность организма и натренировать иммунную систему. Но такой способ терапии длительный. Кроме того, важно четко выявить тип аллергена.
Диета при аллергическом рините особенно важна, если реакция идет на пищевые продукты. Но даже при аллергии на другие вещества следует избегать определенных продуктов:
- АЛЛЕРГЕН: Пыльца деревьев. Перекрестная аллергия может быть на орешки, фрукты (чаще всего яблоки), морковку, петрушку, сельдерей;
- АЛЛЕРГЕН: Пыльца злаков. Перекрестная аллергия может быть на мучные и хлебные изделия, включая квас, овсяные хлопья, кофе и какао, копченая колбасу;
- АЛЛЕРГЕН: Пыльца сорняков. Перекрестная аллергия может быть на дыню, кабачки, баклажаны и арбузы, семена подсолнуха, халву, подсолнечное масло, горчицу, майонез;
- АЛЛЕРГЕН: Плесневые и дрожжевые грибки. Перекрестная аллергия может быть на квас, сыры, дрожжевое тесто, квашеные яблоки, капусту и другие ферментированные продукты.
Проявление симптомов аллергии возможно и после применения лекарственных препаратов и косметических средств, содержащих экстракты растений.
Как лечить аллергический ринит у детей, знает и народная медицина. Но пользоваться рецептами снадобий можно только после консультации с лечащим врачом. Ведь многие народные средства сами способны спровоцировать тот или иной вид аллергий.
Какими народными средствами можно воспользоваться:
- Яичная скорлупа. Скорлупу измельчают до порошкообразного состояния, после завтрака, обеда и ужина дают крохе щепотку порошка, смоченную парой капель лимонного сока.
- Яблочный уксус. Две маленькие ложечки яблочного уксуса растворяют в 250 мл теплой водички и сдабривают ложечкой меда. Дают малышу по 80 мл трижды в день.
- Солевой раствор. Разводят щепотку соли (можно морской) в 250 мл кипяченой воды. Дважды в сутки этим средством ребёнку промывают носик.
Чтобы у малыша не было ринита, будущая мамочка должна позаботиться об этом заранее. Во время беременности лучше исключить высокоаллергенные продукты, убедить всех членов семьи бросить курить. После рождения крохи по возможности кормить его грудью хотя бы до полугода.Этими безопасными народными средствами воспользоваться не сложно. Но лучше все же посоветоваться с лечащим врачом.
Уберечь ребенка от аллергического ринита не всегда просто. При первых симптомах недуга следует обращаться к аллергологу-иммунологу. Чтобы избежать появления осложнений, нужно четко придерживаться его рекомендаций, даже если терапия продлится несколько месяцев. А в серьезных случаях, когда поднимается температура, малыш краснеет и задыхается, срочно вызывать скорую помощь.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
источник
В прошлый раз мы говорили о том, в каких случаях насморк – симптом аллергического ринита, и в конце текста задали вопрос: хотите ли вы узнать о том, как лечить поллиноз. 96% против 4% читателей (данные на 01.04.2019) ответили утвердительно. Итак, рассказываем, что же делать, если аллергия есть, а контакт с веществом, которое ее вызвало, прервать невозможно.
Единой схемы лечения, которая подходит для всех, – не существует. Иногда используют таблетки и капли для приема внутрь, иногда – спреи для носа, а в ряде случаев – все сразу. Выбор зависит от возраста пациента, тяжести симптомов, наличия других заболеваний и предпочтений самого пациента.
В назначениях врача чаще всего можно встретить следующие группы лекарств:
- Антигистаминные препараты второго поколения. Это могут быть растворы, сиропы, таблетки, спреи для носа и, если присоединяется конъюнктивит, глазные капли. Препараты предотвращают и уменьшают зуд, чихание и обильные выделения из носа. Но с заложенностью носа (так называемой назальной обструкцией) справляются хуже. Старайтесь избегать препаратов первого поколения (например, супрастина) из-за того, что они снижают концентрацию внимания и вызывают сонливость.
- Антилейкотриеновые препараты (монтелукаст). Обычно их назначают в виде жевательных таблеток, которые надо принимать один раз в день в вечернее время. Они особенно эффективны, если кроме поллиноза у ребенка есть еще и бронхиальная астма.
- Препараты кромоглициевой кислоты. Как правило, их используют в виде спрея для носа и капель для глаз (при аллергическом конъюнктивите). Они отличаются высокой безопасностью, но для достижения эффекта их следует применять несколько раз в день, что иногда неудобно.
- Гормональные спреи для носа. Уверенно занимают первое место в лечении среднетяжелого и тяжелого аллергического ринита. Эффективны и в том случае, если преобладают симптомы заложенности носа. Не стоит бояться их «гормональности» – они действуют в пределах полости носа и не оказывают системных побочных эффектов. Перед использованием можно очистить слизистую с помощью солевого раствора, а сам спрей с лекарством не стоит направлять в сторону центральной носовой перегородки.
Как правило, лечение проводят по схеме: начинают за несколько недель до цветения и заканчивают через некоторое время после его окончания.
Единственный метод, который не просто борется с симптомами, а устраняет причину аллергии, – это аллерген-специфическая иммунотерапия. Ее часто называют «прививкой против аллергии». Есть две разновидности: стандартная, АСИТ (уколы в плечо), и сублингвальная, СЛИТ (капли под язык). И в том и в другом случае препараты многократно вводят в организм, при этом каждая новая доза больше предыдущей. Эффект достигается за счет воздействия на организм аллергена в возрастающей концентрации, что позволяет выработать устойчивость к нему – иммунная система перестает воспринимать аллерген как угрозу.
АСИТ (СЛИТ) проводится только аллергологом-иммунологом, который сначала выявляет причинно-значимый аллерген (с помощью специфических методов аллергодиагностики), затем подбирает индивидуальную схему лечения.
Обычно АСИТ (СЛИТ) начинают до периода цветения и проводят ежегодно в течение 4–5 лет начиная с пятилетнего возраста. К сожалению, курс специфической иммунотерапии не избавляет от аллергии навсегда, но заметно улучшает самочувствие ребенка и качество жизни всей семьи как во время проведения, так и в течение нескольких лет после прекращения курса. Кроме того, в детском возрасте АСИТ (СЛИТ) предотвращает прогрессирование заболевания и снижает вероятность возникновения бронхиальной астмы.
Не стоит без назначения врача использовать сосудосуживающие капли и спреи. Они быстро приводят к временному облегчению, но от них может быть больше вреда, чем пользы. При длительном применении сосудосуживающих средств (дольше 4–5 дней) может возникнуть зависимость – так называемый синдром рикошета, – когда нос не дышит, пока в него не закапать капли. Кроме того, их легко передозировать, что может негативно сказаться на работе сердечно-сосудистой системы.
При поллинозе также не стоит использовать средства на растительной основе из-за риска развития острых аллергических реакций.
При всей кажущейся безобидности симптомов аллергический ринит может заметно снизить качество жизни: нарушить сон, привести к снижению концентрации внимания и успеваемости. При длительном контакте с аллергеном в отсутствие лечения симптомы, как правило, усиливаются. Появляется повышенная чувствительность к неспецифическим раздражителям, таким как духи и другие резкие запахи. Аллергический ринит нередко сопровождается отитом и синуситом, и, кроме того, он серьезный фактор риска развития бронхиальной астмы.
Если вы заметили у ребенка симптомы, характерные для аллергического ринита, очень важно проконсультироваться с врачом и вовремя начать лечение.
Есть вопрос? Задайте его Александре Жуковской. Ждем ваших писем по адресу whealth@moscowtimes.org с пометкой «Вопрос педиатру» в теме письма.
Мнение редакции может не совпадать с точкой зрения автора.
источник
Поллиноз – это не только аллергический ринит, а причиной аллергического ринита может быть не только поллиноз. Так в чем разница и что делать, чтобы от них обоих избавиться?
Если в марте-апреле у вас начинается насморк, который за неделю не проходит, значит, стоит задуматься – не поллиноз ли это, проявляющийся в виде аллергического ринита. Ранней весной поллиноз вызывает пыльца ольхи и орешника, которые первыми зацветают в наших широтах. Затем стартует береза, самый мощный аллерген средней полосы, за ней следуют злаки, сорные травы, а параллельно в той или иной концентрации в воздухе постоянно присутствуют споры плесневых грибов.
Однако ставить знак равенства между поллинозом и аллергическим ринитом нельзя, ведь поллиноз может проявляться также в виде астмы, конъюнктивита или атопического дерматита.
Но вот сезон цветения закончился, а насморк не проходит. «ОРВИ», – думаете вы. Однако других симптомов простуды нет: горло не болит, температура нормальная. Значит, это опять аллергический ринит, и опять он не равен поллинозу. Скорее всего, симптомы вызывают какие-то домашние аллергены: разросшийся в ванной грибок, клещи домашней пыли, вольготно чувствующие себя в вашей постели, тараканы, шерсть любимых кошечек и собачек.
На домашние аллергены реагируют примерно 70% людей, страдающих поллинозом. Это значит, что аллергический ринит мучает их круглый год, усиливаясь в период цветения причинно-значимых аллергенов. Обострять аллергию могут сигаретный дым, запах парфюма, автомобильные выхлопы.
«Откуда у меня аллергия? – думаете вы. – Ведь я никогда ничем подобным не страдал!» И правда, аллергия чаще всего впервые возникает в детстве и юности, то есть до 20 лет, однако может развиться в любом возрасте, если вы в течение долгого времени регулярно подвергаетесь воздействию аллергена.
- вы не уверены, что у вас аллергия или не знаете точно свои причинно-значимые аллергены;
- безрецептурные препараты, которым вы пользуетесь, не помогают или дают неприятные побочные эффекты и вам долго не удается избавиться от симптомов поллиноза;
- к аллергическому риниту присоединяются хронический синусит, дерматит или астма;
- аллергия снижает качество жизни.
Многие не обращаются к врачам, во-первых, потому, что трудно найти хорошего специалиста, а во-вторых, если и найдешь, придется много времени потратить на обследование и лечение. Но правильно подобранные лекарства, назначенные врачом, существенно облегчают симптомы, а аллергенспецифическая иммунотерапия (АСИТ) помогает забыть об аллергии навсегда.
Назальными кортикостероидами . Это синтетические стероидные гормоны для распыления в полости носа. Выпускаются в форме аэрозоля. Хорошо снимают зуд, ринорею (жидкие выделения из носа), заложенность, действуют 12 часов после применения. К их числу относятся беклометазона дипропионат, флунизолид, будесонид, триамцинолона ацетонид. В России в основном продаются спреи на основе мометазона фуроата и флутиказона пропионата.
Антигистаминными препаратами. Это могут быть таблетки, назальные спреи или глазные капли, которые справляются с такими симптомами, как ринорея, чихание, зуд. На аптечных прилавках можно до сих пор встретить супрастин и тавегил, лекарства первого поколения, которые сейчас редко рекомендуются врачами, поскольку вызывают заторможенность и сонливость. На смену им пришли лишенные этого недостатка, но такие же надежные средства второго и даже третьего поколения: цетиризин, фексофенадин, лоратадин.
Кромогликатом натрия – средством для профилактики и лечения бронхиальной астмы, аллергического ринита и конъюнктивита. Это вещество предотвращает дегрануляцию тучных клеток и препятствует высвобождению медиаторов аллергии (гистамина, лейкотриенов и др.), возникающему при контакте со специфическими антигенами. При аллергическом рините кромогликат натрия используется в форме назального спрея. С его помощью можно предотвратить симптомы ринита, если использовать заранее, до цветения аллергенных растений.
Модификаторами лейкотриентов (другое название – антагонисты лейкотриеновых рецепторов). Лейкотриены – это вещества, вызывающие спазм гладкой мускулатуры дыхательных путей и чрезмерное образование слизи. Их антагонисты монтелукаст и зафирлукаст ограничивают производство лейкотриенов и препятствуют их связыванию с рецепторами гладкой мускулатуры, тем самым предотвращая сокращение мышц и выделению слизистого секрета. Надо помнить, что при неправильном использовании у этих лекарств есть серьезные побочные эффекты: они могут вызывать бессонницу, раздражительность, депрессию и даже суицидальные мысли.
Ипратропия бромидом. Чаще всего это вещество используется как бронхолитик – для снятия бронхоспазма при астме. Но оно эффективно также для лечения ринореи – когда сильно течет из носа, хотя от заложенности и чихания не спасает. Может использоваться самостоятельно (как, например, в препарате атровент) и в сочетании с другими веществами (как в сосудосуживающих препаратах ксимелине и отривине). Противопоказан при ряде заболеваний, например, при глаукоме и увеличении предстательной железы.
Аллергенспецифической иммунотерапией (АСИТ) . АСИТ (см.: 9 вещей, которые надо знать про АСИТ) предполагает введение подкожно или перорально возрастающих доз аллергенов, в результате чего происходит десенсибилизация, то есть организм к ним «привыкает» и перестает на них реагировать. В отличие от описанного выше симптоматического лечения АСИТ корректирует работу иммунной системы. Чтобы легче пережить грядущий сезон поллиноза, начинать АСИТ нужно уже в ноябре-декабре.
источник

Попадая на слизистую человека, они способствуют повышению проницаемости капилляров, в результате чего происходит выделение секреторной слизи и спазмы гладких мышц бронхов.
Данный вид заболевания является сезонным и связан с бурным развитием трав, цветов и растений.
Главной причиной заболевания является массовый выброс растениями пыльцы в воздух.
У человека может наблюдаться негативная реакция на какое-либо одно растение или на целое семейство трав, деревьев или других культур или даже на несколько разных растений одновременно.
В состав пыльцы входят белковые соединения, которые представляют собой растительные протеины. Именно они и становятся главной причиной появления у человека аллергических реакций. Они настолько малы, что легко переносятся ветром.
Их могут также распространять животные и насекомые.
К факторам, провоцирующим заболевание относятся:
- генетическая предрасположенность;
- сбой в работе иммунной системы;
- злоупотребление спиртными напитками;
- курение;
- проживание в экологически загрязненной местности;
- проблемы с дыхательной системой;
- бронхиальная астма;
- частые простудные заболевания.
Во время дыхания на слизистую носа человека попадают мельчайшие частицы пыльцы растений. Если в иммунной системе нет нарушений, организм реагирует мгновенно, выделяя специфические вещества на борьбу с аллергенами.
Мукоцилиарная система слизистой уже в течение 20 минут уничтожает растительные белки.
Но аллерген проникает в слизистую очень быстро, достаточно минуты. И если иммунитет ослаблен, он не успевает отреагировать на аллергены.
Происходит взаимодействие с антителами на тучных клетках и базофилах.
Организм начинает вырабатывать гистамин и биологически активные вещества для подавления чужеродных частиц. Они провоцируют расширение сосудов, увеличивают проницаемость капилляров, в результате чего набухает кавернозная ткань и отекают слизистые.
Человек начинает чихать, у него закладывает нос, выделяется повышенное количество слизи. При таких симптомах врачи диагностируют у пациента аллергическую реакцию.
Если у человека аллергия, задача врача выявить причину ее появления. Он опрашивает пациента о симптомах, есть ли среди его близких аллергики, наблюдается ли негативная реакция на лекарственные препараты.
Далее аллерголог проводит осмотр слизистой носа. При наличии аллергии она имеет выраженную отечность, ее цвет может варьировать от бледного до серого оттенка.
После визуального осмотра прибегают к следующим диагностическим мероприятиям:
- Внутрикожные пробы. Их проводят, если необходимо подтвердить точность аллергена, который вызывает негативную реакцию.
- Прик-тест. Иглой со специальным ограничителем делают укол, вводя аллерген. Через 10-15 минут можно увидеть оценку результата. Быстрый, недорогой и надежный метод.
Нанесение аллергена на царапины на коже
Скарификационное исследование. На внутреннюю сторону предплечья наносят несколько капель раствора аллергена, одновременно проводя небольшие насечки с помощью скарификаторов.
Через 20 минут будет виден результат исследования. В случае положительной реакции наблюдается покраснение и отек. По степени их выраженности судят об интенсивности аллергической реакции. Одновременно можно сразу делать пробу на 10-20 аллергенов.
Если необходимо уточнение диагноза или провести дополнительную проверку ответа организма на определенный аллерген возможно назначение следующих диагностических процедур:
- метод ИФА;
- специфическое прямое повреждение базофилов;
- деструкция тучных клеток.
Как понятно из названия — круглогодичный вазомоторный аллергический ринит может наблюдаться в течение всего года. Также он называется персистирующий аллергический ринит и связан с аллергенами, которые могут нас окружать в любое время — домашняя пыль, пух и перо в качестве наполнителя подушек, плесневый грибок в сырых помещениях, перхоть, слюна и шерсть домашних животных и так далее. Вообще существует множество классификаций аллергии.
Основное направление борьбы — выявление аллергена и профилактика контакта с ним.
Некоторые люди принимают проявления аллергии за насморк, в результате чего начинают самостоятельно использовать различные капли или ингаляции. На самом деле поллиноз отличается от простудного заболевания отсутствием температуры, боли в горле и кашля.
В некоторых случаях при аллергии может наблюдаться першение в горле, но оно связано с раздражением задней стенки горла слизистыми выделениями.
Чтобы вовремя приступить к лечению аллергии, необходимо знать ее основные симптомы. К ним относятся:
- чихание;
- заложенность носа;
- выделение большого количества слизи, чаще прозрачной;
- полное или частичное отсутствие обоняния;
- слезотечение;
- покраснение белков глаз;
- покраснение крыльев носа;
- зуд в носу;
- зуд в ушах;
- зуд в горле.
У больного может снижаться качество жизни, так как при запущенной стадии заболевания могут наблюдаться ноющие головные боли, небольшое повышение температуры, усталость и отсутствие аппетита.
Поллиноз может появится у человека уже в первые весенние месяцы.
источник
Аллергический поллиноз – гиперчувствительность иммунной системы к пыльце растений – является сезонной аллергической реакцией: вещества, вызывающие симптомы, активны только в определенное время года.
Поллиноз у детей и взрослых относится к одним из распространенных и в то же время коварных состояний. Симптомы способны имитировать инфекционные или воспалительные заболевания верхних дыхательных путей, а не аллергию. Как результат – отсутствует правильное лечение, вследствие чего состояние ребенка или взрослого не улучшается, а, наоборот, недуг приобретает устойчивый характер.
Природа всех аллергических реакций, в том числе весенней аллергии, обусловлена повышенной чувствительностью иммунной системы к какому-либо безвредному веществу, которое она идентифицировала как чужеродное.
Начиная с середины весны и вплоть до окончания лета, воздух становится по-настоящему опасным для ребенка или взрослого со склонностью к весенней аллергии: он наполнен микроскопической пыльцой, беспрестанно атакующей его организм. Весь «аллергический сезон» можно условно разделить на несколько пиковых периодов, на которые приходится максимальное количество обострений поллиноза. В средней полосе России эти периоды выглядят так:
- пыление орешника, ольхи, дуба, ясеня и прочих приходится на апрель − май;
- цветение злаковых (тимофеевки, овсяницы и других) в мае − июне;
- цветение и пыление сорных трав, которое начинается с июля и завершается в конце августа.
Поллиноз у детей и взрослых чаще всего диагностируется именно в эти периоды, когда наблюдаются самые очевидные симптомы аллергической реакции.
При аллергии весной или летом развиваются следующие симптомы:
- выделения из носа (прозрачные водянистые или слизистые);
- ощущение зуда в носу, частое чихание;
- жжение в полости носа;
- отек слизистой оболочки носа, проявляющийся затруднениями носового дыхания;
- покраснение и отек слизистой оболочки век, слезотечение.
Без лечения поллиноз может приобретать другие черты, распространяясь на средние дыхательные пути: вызывать одышку, чувство нехватки воздуха при вдохе, кашель. Кожная реакция развивается реже, но от этого не становится менее приятной: высыпания, сильный зуд и другие симптомы дерматита могут сильно снизить качество жизни не только ребенка, но и взрослого и потребуют отдельного лечения.
У весенней аллергии есть характерная особенность: это состояние проявляется только во время цветения и пыления растения, к пыльце которого у ребенка или взрослого развилась гиперчувствительность. В остальной весенне-летний период проявления ослабевают или полностью отсутствуют.
К наиболее вероятным причинам развития поллиноза у детей и взрослых относится наследственная предрасположенность.
Шансы на то, что ребенок унаследует это состояние от родителей, составляют 25 % при аллергии у одного родителя и возрастают до 50 % при поллинозе у отца и матери. Ребенок может столкнуться с «весенней» чувствительностью к пыльце лишь в 10 %, если никто в семье не страдает от этого заболевания.
Следующее обстоятельство, ответственное за формирование склонности к поллинозу у детей – нарушения условий созревания иммунной системы:
- ранний контакт ребенка с раздражающими веществами (частицы пыли и дыма в воздухе, продукты испарения химических веществ и прочее);
- ранний переход на искусственное или смешанное вскармливание;
- лечение антибактериальными препаратами в раннем возрасте или регулярные курсы лечения антибиотиками;
- частые респираторные заболевания воспалительного или инфекционного характера;
- недостаток питательных веществ в рационе, нарушения режима питания, авитаминозы.
Каждое из перечисленных обстоятельств, даже будучи единственным фактором риска в жизни ребенка, существенно повышает вероятность развития аллергии (поллиноза или других ее разновидностей).
С жалобами на симптомы аллергии весной мужчины обращаются реже, а горожане чаще страдают от проявления поллиноза, чем жители сельской местности.
Диагностика поллиноза у детей и взрослых
Для лечения поллиноза определяющее значение имеет правильная диагностика, идентифицирующая растение, пыльца которого стала причиной. В зависимости от индивидуальных особенностей ситуации может быть назначена консультация офтальмолога, иммунолога и других специалистов.
Кожные аллергологические тесты. Проводятся с помощью подготовленных препаратов, содержащих определенные аллергены, которые наносятся на кожу или вводятся в нее. Покраснение и отечность в месте нанесения конкретного препарата свидетельствует о гиперчувствительности к этому веществу. Данные тесты проводятся только под контролем квалифицированного специалиста, так как имеют множество противопоказаний.
Развернутая иммунограмма. Этот метод использует аналогичный принцип с той разницей, что чувствительность к аллергену определяется на образце крови, взятой у пациента. Благодаря тому, что непосредственный контакт аллергена с организмом исключен, этот анализ имеет малое количество противопоказаний.
Для лечения поллиноза используются препараты, подобранные в соответствии с результатами обследования ребенка или взрослого.
Методы профилактики, рекомендованные как ребенку, так и взрослому пациенту разделяются на первичные и вторичные.
Первичные рекомендуются лицам, контактирующим с аллергенами или имеющими склонность к поллинозу:
- коррекция образа жизни с соблюдением основ правильного питания, режима труда и отдыха;
- регулярные профилактические обследования и своевременное лечение ОРВИ и простудных заболеваний.
- прием назначенных врачом препаратов для лечения поллиноза в указанной дозе в положенное время;
- проведение регулярных плановых обследований;
- соблюдение мер индивидуальной защиты в период цветения растения-аллергена;
- влажная уборка помещений и проветривание в безветренную погоду;
- удаление из жилых помещений предметов и вещей, накапливающих пыль.
источник
Н.Л. Кунельская 1 д.м.н., профессор, Ю.В. Лучшева 1 к.м.н., Г.Н. Изотова 1 , к.б.н., А.Б. Туровский 1 , д.м.н., А.П. Кравчук 2 , д.м.н., профессор
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются пищеварительная, сердечно-сосудистая, мочеполовая, нервная системы. Характерна четкая связь ежегодных обострений заболевания с сезонным цветением аллергенных растений, а также с пребыванием в местности их пыления. Наиболее частым проявлением поллиноза является аллергический ринит (95-98%) [1].
Ключевые слова: аллергический ринит; дифференциальная диагностика; фармакотерапия; антигистаминные лекарственные средства; цетиризин, Цетрин
Выделяют 3 основные группы аллергенных растений: древесные, злаковые и разнотравье, сорняки. Первый пик заболеваемости поллинозом — весенний, его вызывает пыльца деревьев. Второй — весеннелетний, с начала июня до конца июля, подъем заболеваемости вызывает цветение злаков. Третья пыльцевая волна — июль — сентябрь — связана с бурным пылением сорных трав.
Антигены присутствуют не только в пыльцевых зернах, но и в других частях растений (семена, листья, стебли, плоды). Кроме того, известно, что существует сходство между аллергенами различных видов пыльцы. Все это является причиной появления у больных поллинозом перекрестной пищевой аллергии и непереносимости препаратов растительного происхождения.
Аллергический ринит (АР) — интермиттирующее или персистирующее воспаление слизистой оболочки полости носа, обусловленное сенсибилизацией к ингаляционным аллергенам, в основе которого лежит воспалительная IgE-опосредованная реакция, вызванная попаданием аллергенов на слизистую оболочку полости носа. Это заболевание широко распространено во многих странах, частота его в общей популяции составляет 10-20% [7].
АР проявляется четырьмя основными симптомами: выделениями из носа, затруднением носового дыхания, чиханьем и жжением в полости носа, которые носят обратимый характер после прекращения экспозиции аллергенов или под воздействием лечения [9]. В результате постоянно затрудненного носового дыхания к основным симптомам может присоединяться головная боль, неприятное ощущение стекания отделяемого по задней стенке глотки, изменение тембра голоса [8].
Исходя из жалоб, пациенты в первую очередь обращаются к врачам общей практики и оториноларингологам и только во вторую очередь — к аллергологам.
АР проявляется четырьмя основными симптомами: выделениями из носа, затруднением носового дыхания, чиханьем и жжением в полости носа, которые носят обратимый характер после прекращения экспозиции аллергенов или под воздействием лечения
Патогенез АР является классическим примером IgE-опосредованной аллергической реакции первого типа. Сенсибилизированный человек готов к развитию аллергического воспаления, т. е. к появлению симптомов в результате повторной экспозиции аллергена, в ответ на контакт с которым ранее образовались специфические антитела. Главными участниками аллергического воспаления в слизистой оболочке носа являются тучные клетки, эозинофилы, лимфоциты, а также базофилы, дендритические и эндотелиальные клетки [9]. Участие этих клеток определяет раннюю, а затем и позднюю фазы аллергической реакции. Слизистая оболочка носа обладает распознающим аллергены механизмом за счет фиксации аллергенспецифического IgE на его высокоаффинных рецепторах в тучных клетках. Тучные клетки в физиологических условиях всегда присутствуют в подслизистом слое слизистой оболочки. Связывание аллергена с аллергенспецифическим IgE является толчком, запускающим активацию тучных клеток. Дегрануляция этих клеток приводит к выделению в межклеточное пространство медиаторов воспаления, которые, действуя на клеточные структуры, вызывают общеизвестные симптомы ринита — чувство зуда в носу, чиханье и ринорею и чуть позже — заложенность носа.
Через несколько часов после разрешения ранней фазы без дополнительной экспозиции аллергена возникает в той или иной степени выраженная поздняя отсроченная фаза аллергического ответа. В этот период в собственном слое слизистой оболочки увеличивается содержание эозинофилов и базофилов, причем их появление фактически уже было индуцировано в ранней фазе медиаторами тучных клеток.
Для диагностики поллинозов используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы, провокационные тесты) и лабораторные методы исследования [1].
До настоящего времени основным (и наиболее распространенным) методом выявления «причинных» аллергенов остаются кожные пробы, проводимые аллергологами в специализированных лабораториях (аллергологических кабинетах). На достоверность результатов кожных проб могут влиять такие факторы, как прием (в т. ч. предшествующий) антигистаминных препаратов, сопутствующий атопический дерматит, преклонный или слишком молодой возраст пациента [2, 5]. Иногда с целью подтверждения того, что выявленный аллерген является «причинным», после кожных проб аллергологами проводится внутриносовой провокационный тест. Следует помнить, что в редких случаях данный тест может спровоцировать бронхоспазм [4].
Определение общего и специфических IgE в сыворотке крови приобретает особое значение при неубедительных результатах кожных проб либо при невозможности их постановки, а также при обследовании перед курсом специфической иммунотерапии. Определение аллерген-специфических антител в сыворотке может быть ограничено высокой стоимостью исследования [4].
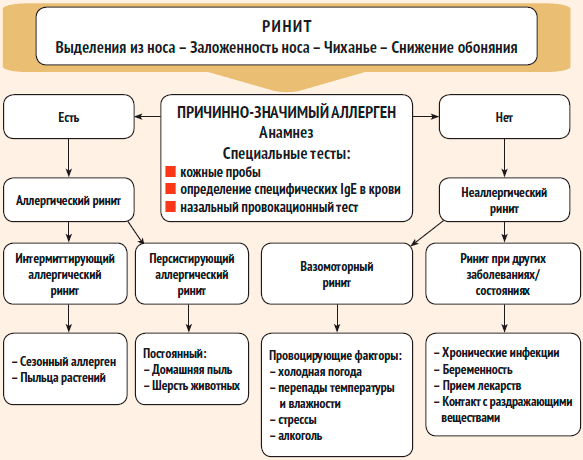
Дифференциальная диагностика АР проводится со следующими заболеваниями: острым ринитом при ОРВИ, вазомоторным ринитом, медикаментозным ринитом, неаллергическим ринитом с эозинофильным синдромом (табл. 1).
Дифференциальная диагностика различных форм ринита
| Заболевание | Течение | Аллергия в анамнезе | Аллергия в семейном анамнезе | Выделения из носа | Лихорадка | Конъюнктивит | Мазок отделяемого из носа | Данные риноскопии | Результаты аллергопроб | Причина |
| Аллергический ринит | Сезонные обострения | Есть | Есть | Водянистые обильные либо слизистые | Нет | Есть | Повышение числа эозинофилов | Слизистая бледная, рыхлая, отечная | Положительны | Аллергены пыльцы |
| Острый ринит при ОРВИ | Спорадические случаи | Нет | Нет | Желтые либо зеленоватые гнойные | Есть | Нет | Повышение числа нейтрофилов | Слизистая гиперемированная, отечная | Отрицательны | Вирусы, бактерии |
| Вазомоторный ринит | Постоянное течение или обострения в любое время года | Нет | Нет | От незначительных водянистых до обильных слизистых | Нет | Нет | Норма | Слизистая розовая, отечная | Отрицательны | Раздражающие средства |
| Медикаментозный ринит | Обострение в результате длительного применения сосудосуживающих назальных препаратов | Нет | Нет | От незначительных водянистых до обильных слизистых | Нет | Нет | Норма | Слизистая бледная, отечная | Отрицательны | Сосудосуживающие назальные капли |
| Неаллергический ринит с эозинофильным синдромом | Постоянное течение или обострения в любое время года | Возможна | Возможна | Водянистые обильные | Нет | Нет | Значительное повышение числа нейтрофилов | Слизистая бледная, рыхлая, отечная | Отрицательны | Неизвестна |
Для диагностики поллинозов используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы, провокационные тесты) и лабораторные методы исследования
Существуют объективные маркеры аллергического воспаления, обнаруживаемые в назальном секрете. Практически у каждого больного АР необходимо решить вопрос о преобладании аллергического или инфекционного компонента [11]. Зачастую в этом помогает риноцитологическое исследование. Преобладание эозинофилов свидетельствует о превалировании аллергического компонента, нейтрофилов — инфекционного. Гнойный характер и эозинофилия чаще выявляются при тяжелом течении заболевания [7]. При АР увеличивается количество бокаловидных клеток. Преобладают бокаловидные клетки с округлой цитоплазмой, наполненной слизью бледносиреневого цвета с эксцентрично расположенными ядрами с неровными контурами или серповидной формы, но встречаются также клетки с разорванной цитоплазмой, как бы лопнувшие от напряжения [7].
В отношении аллергической риносинусопатии выявлен интересный факт изменения микробиоценоза слизистой оболочки носа. Так, у пациентов с АР, в отличие от здоровых, обнаруживается увеличение общей численности микроорганизмов, относящихся к условно-патогенным. При этом отмечается снижение видового разнообразия стафилококков при увеличении численности золотистого стафилококка. В группе пациентов с АР отмечено увеличение штаммов, обладающих высоковирулентными и персистентными свойствами, что позволяет рассматривать их в качестве этиологических агентов, способных вызывать вторичные воспалительные заболевания носа и носоглотки [6].
Профессором А.С. Лопатиным разработан диагностический алгоритм ринита для отоларингологов (рис. 1) [10].
Рисунок 1. Алгоритм дифференциальной диагностики АР (А.С. Лопатин)
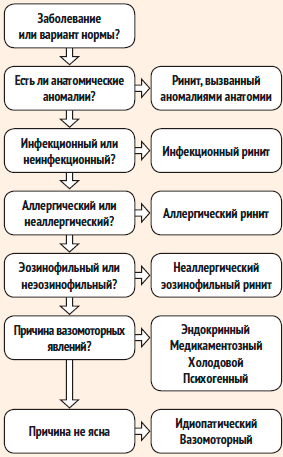
Также в практической работе врачам удобно применять следующий алгоритм (рис. 2) [16].
Рисунок 2. Алгоритм диагностического поиска при АР [16]
Лечение АР
Лечение АР должно осуществляться по нескольким направлениям: предупреждение контакта с аллергенами, специфическая иммунотерапия, медикаментозная терапия.
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы
Наиболее эффективным методом специфического лечения является полная элиминация аллергенов.
Первичная профилактика поллиноза направлена на предупреждение развития пыльцевой аллергии.
Вторичная профилактика предупреждает ухудшение состояния у тех лиц, которые уже страдают поллинозом.
Много лет с успехом применяется аллергенспецифическая иммунотерапия (АСИТ) или специфическая аллерговакцинация.
В процессе АСИТ снижается тканевая чувствительность к аллергенам, уменьшается неспецифическая гиперреактивность тканей к различным медиаторам, уменьшаются признаки аллергического воспаления.
АСИТ тормозит прирост специфического IgE, а после повторных курсов нарастает его снижение [1].
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. В фармакотерапии АР в свою очередь используют следующие группы лекарственных препаратов: антигистаминные препараты (обратные агонисты Н1-рецепторов), глюкокортикостероиды, стабилизаторы мембран тучных клеток (кромоны), сосудосуживающие препараты (деконгестанты), реже — антихолинергические средства, антилейкотриеновые препараты, моноклональные антиIgЕ-антитела (табл. 2).
Эффективность различных групп лекарственных средств в отношении симптомов АР
| Группы ЛС | Симптомы АР | ||||
| Чихание | Ринорея | Заложенность носа | Зуд в носу | Явления конъюнктивита | |
| Н1 блокаторы | |||||
| внутрь | ++ | ++ | + | +++ | ++ |
| интраназально | ++ | ++ | + | ++ | |
| ГКС интраназально | +++ | +++ | +++ | ++ | ++ |
| Кромоны | |||||
| интраназально | + | + | + | + | |
| внутрь | ++ | ||||
| Деконгестанты | |||||
| интраназально | +++ | ||||
| внутрь | + | ||||
| Антихолинергические средства интраназально | ++ | ||||
| Антагонисты лейкотриеновых рецепторов внутрь | + | ++ | ++ | ||
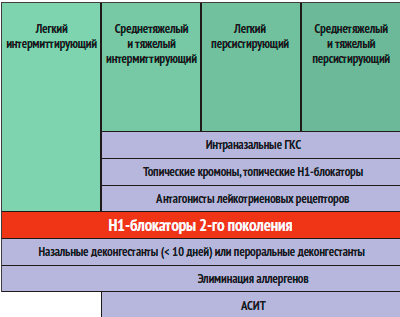
Современные подходы к лечению аллергического ринита нашли свое отражение в международном консенсусе (ARIA 2001; ARIA 2008 Update; ARIA 2010 Revision) — согласительном документе, созданном в сотрудничестве с ВОЗ (рис. 3).
Рисунок 3. Алгоритм терапии аллергического ринита
В лечении пациентов с умеренными и выраженными формами АР обычно используются топические кортикостероидные препараты. Они, обладая выраженным противовоспалительным эффектом, проникают через клеточную мембрану, подавляют синтез гистамина лаброцитами и уменьшают проницаемость сосудистых стенок. Современные интраназальные глюкокортикостероидные препараты (ГКС) практически не обладают системным действием, что объясняется их быстрой метаболической инактивацией в печени [5]. Выпускаются эти лекарственные средства в виде назальных спреев. Интраназальные ГКС характеризуются относительно медленным началом действия -максимальный эффект развивается через несколько дней или недель, поэтому необходимо длительное применение — в течение 4-6 мес. Современные интраназальные ГКС, как правило, не вызывают атрофии слизистой оболочки носа. Регулярное профилактическое использование топических кортикостероидов уменьшает заложенность носа, ринорею, чиханье и зуд, что подтверждено рядом плацебо-контролируемых клинических исследований [4].
У пациентов с легким и умеренным АР целесообразно использование антигистаминных препаратов местного действия, обладающих необходимым терапевтическим эффектом и лишенных системных побочных эффектов [4]. Местные антигистаминные препараты — азеластин, диметинден/фенилэфрин, левокабастин выпускают в виде назального спрея и глазных капель. Их преимущества: быстрое наступление эффекта (10-15 мин) и хорошая переносимость. Азеластин и левокабастин применяют 2 раза в день после туалета носовой полости. Диметинден/фенилэфрин — 3-4 раза в день.
Независимо от степени тяжести аллергического ринита всем пациентам показаны системные антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов). При легком течении АР они могут применяться в качестве монотерапии, при умеренном и тяжелом течении — в комплексе с кромогликатами или топическими глюкокортикостероидами. Широкое использование антигистаминных препаратов в качестве противоаллергических средств объясняется важнейшей ролью гистамина в патогенезе большинства симптомов аллергических заболеваний [3]. Хотя клинические проявления АР обусловлены тем или иным набором медиаторов аллергии, только гистамин через стимуляцию Н1-рецепторов участвует практически во всех симптомах. Исключение составляет лишь поздняя фаза аллергического ответа — поддержание аллергического воспаления и связанная с этим гиперреактивность слизистой оболочки.
Независимо от степени тяжести аллергического ринита всем пациентам показаны системные антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов)
Согласно классификации, принятой Европейской академией аллергологии и клинической иммунологии (EAACI, 2003), антигистаминные препараты принято делить на две большие группы: классические Н1-антагонисты первого поколения и высокоселективные обратные агонисты Н1-рецепторов второго поколения [8].
Большинство антигистаминных препаратов I поколения были синтезированы еще в средине прошлого века, но применяются до настоящего времени.
К особенностям этой группы препаратов можно отнести короткую продолжительность терапевтического действия (1,5-6,0 ч) и неполное связывание с Н1-рецепторами (30%), что обусловливает необходимость применения высоких терапевтических доз и высокую кратность приема этих препаратов, а также быстрое развитие тахифилаксии к ним. Препараты I поколения обладают высокой липофильностью и поэтому легко проникают через гематоэнцефалический барьер, вызывая сонливость, повышенную утомляемость, головокружение, головную боль, нарушение координации движений, снижение внимания и памяти. Все эти эффекты усиливаются при совместном применении АГП с алкоголем или седативными средствами.
Еще одним недостатком АГП I поколения является низкая избирательность действия: помимо Н1-гистаминовых рецепторов, они блокируют М-холинорецепторы, а-адренорецепторы, серотониновые и брадикининовые рецепторы. За счет блокады М-холинорецепторов они способствуют увеличению вязкости слизи, что неблагоприятно сказывается на отделении мокроты, и усиливают бронхоспазм, поэтому противопоказаны пациентам с бронхиальной астмой. Кроме того, АГП I поколения могут способствовать повышению внутриглазного давления, нарушать мочеиспускание, повышать частоту сердечных сокращений, вызывать боли в желудке, запоры, тошноту, рвоту, увеличивать массу тела. В связи с этим указанные препараты имеют ряд серьезных ограничений к применению у пациентов с глаукомой, доброкачественной гиперплазией предстательной железы, сердечно-сосудистой патологией и т. д. [12].
В связи с неблагоприятным профилем безопасности антигистаминных препаратов I поколения ARIA не рекомендует их использовать для лечения пациентов с аллергическим ринитом, отдавая предпочтение препаратам второго поколения. К этой группе средств относятся высокоселективные обратные агонисты Н1-рецепторов (цетиризин, лоратадин, дезлоратадин, левоцетиризин, фексофенадин, акривастин, азеластин, эбастин, рупатадин), эффективные в купировании таких симптомов, как зуд, чиханье, ринорея, в меньшей степени -заложенность носа, а также сопутствующих симптомов конъюнктивита и кожных проявлений аллергии. Препараты второго поколения имеют следующие преимущества перед классическими антигистаминными средствами: очень высокое сродство к Н1-рецепторам; высокий профиль безопасности, обусловленный высокой специфичностью и отсутствием проникновения через ГЭБ; длительное действие и отсутствие тахифилаксии [3].
Особое место среди них принадлежит цетиризину. Препарат в настоящее время остается своеобразным эталоном противогистаминного и противоаллергического действия, используемым для сравнения при разработке новейших антигистаминных и противоаллергических средств [13]. Существует обоснованное мнение о том, что цетиризин представляет собой один из наиболее эффективных Н1-антигистаминных препаратов. Оно подкреплено большим числом клинических испытаний, превышающим количество исследований с другими антигистаминными препаратами. Этот препарат является предпочтительным для пациентов, которые плохо отвечают на терапевтическое действие других антигистаминных средств [13].
В сравнительных исследованиях эффективности и безопасности цетиризина и лоратадина в терапии сезонных аллергических ринитов среднее снижение общей тяжести симптоматики было значительно выше для цетиризина по сравнению с лоратадином и плацебо. В группе, получавшей цетиризин, антигистаминный эффект проявлялся раньше, и его продолжительность была значительно более длительной [14].
В сравнительных плацебо-контролируемых рандомизированных двойных слепых испытаниях с воспроизведением обострения сезонного аллергического риноконъюнктивита пыльцой амброзии в экспозиционной камере показано, что цетиризин в стандартной терапевтической дозе (10 мг) обеспечивает более выраженное подавление симптомов ринита, чем фексофенадин (180 мг) на 12-й ч и на протяжении всего периода между 5-м и 12-м ч после приема терапевтической дозы препарата [15].
Цетиризин является предпочтительным для пациентов, которые плохо отвечают на терапевтическое действие других антигистаминных средств
В настоящее время одним из наиболее эффективных, безопасных и экономически оправданных антигистаминных препаратов системного действия является Цетрин (цетиризин). Цетрин — конкурентный антагонист гистамина, метаболит гидроксизина, селективно блокирует Н1-рецепторы. Кроме антигистаминного эффекта, цетиризин обладает дополнительным противовоспалительным эффектом:
Цетрин начинает действовать уже через 20 мин. Продолжительность эффекта составляет более 24 ч. После курсового лечения эффект сохраняется в течение 3 сут. Цетрин отличается хорошей переносимостью: он практически не вызывает седативного эффекта, что позволяет его использовать пациентам, профессии которых связаны с повышенной концентрацией внимания. Цетрин не блокирует М-холинорецепторы, поэтому его можно использовать для лечения пациентов с сопутствующей бронхиальной астмой, аденомой предстательной железы, глаукомой.
Кроме того, Цетрин не нарушает реологические свойства слизи, что важно для пациентов с продуктивным кашлем и острым риносинуситом. Препарат не обладает кардиотоксичным эффектом, не взаимодействует с другими препаратами, а также не метаболизируется в печени. Поэтому его при необходимости можно назначать одновременно с системными антибиотиками, системными кортикостероидами и другими лекарственными средствами, которые проходят метаболизм при участии цитохрома Р450.
У Цетрина низкая вероятность развития толерантности к препарату, что позволяет применять его длительно. Применяется один раз в сутки, что повышает комплаентность терапии.
Цетрин имеет доказанную полную биоэквивалентность с оригинальным цетиризином, при этом выгодно отличается от него большей экономической доступностью.
Таким образом, основными принципами лечения поллиноза являются элиминация аллергена, АСИТ, фармакотерапия. АСИТ назначает и проводит только врач-аллерголог, в связи с чем все больные с пыльцевой аллергией должны находиться на диспансерном учете в аллергологическом кабинете. Из медикаментозных методов лечения поллиноза, в частности аллергического ринита, применение Цетрина (цетиризина) является одним из наиболее эффективных и безопасных среди других обратных агонистов Н1-гистаминовых рецепторов.
СПИСОК ЛИТЕРАТУРЫ:
1. Горячкина Л. А., Передкова Е. В., Бжедугова Е. Р. Лечение поллинозов. Лечащий врач, 2004, 3: 1-6.
2. Гусева Е.Д., Файзуллина Р.М. Особенности мукозального иммунитета у детей с аллергическим ринитом. Вестник оториноларингологии, 2012, 6: 33-35.
3. Гущин И.С. Аллергическое воспаление и его фармакологический контроль. М.: Фармарус Принт, 1998.
4. Зайцева О.В. Подходы к диагностике и лечению аллергического ринита. Вестник оториноларингологии, 2011, 5: 62.
5. Ильина Н.И., Феденко Е.С., Курбачева О.М. Аллергический ринит. Пособие для врачей общей практики и фармацевтов. Российский аллергологический журнал, 2004, 3: 12-13.
6. Коленчукова О.А., Игнатова И.А., Смирнова С.В., Капустина Т.А., Кин Т.И. Особенности микрофлоры слизистой оболочки носа у больных аллергическим риносинуситом. Вестник оториноларингологии, 2008, 5: 33-35.
7. Кудайбергенова С.Ф. Информативность цитологического метода исследования при аллергическом рините с сопутствующей патологией со стороны ЛОР-органов. Вестник оториноларингологии, 2010, 3: 37.
8 Лопатин А.С., Латышева Е.Н. Левоцетиризин в терапии аллергического ринита. Вестник оториноларингологии, 2010, 4: 98.
9. Лопатин А.С. Ринит. М.: Литтерра, 2010.
10. Лопатин А.С., Гущин И.С., Емельянов А.В. и др. Клинические рекомендации по диагностике и лечению аллергического ринита. Consilium medicum, 2001, 3(9): 33-34.
11. Crobach M, Hermans J et al. Health Care, 1996, 14(2): 47.
12. Н.С. Татаурщикова. Современные аспекты применения антигистаминных препаратов в практике врача-терапевта. Фарматека, 2011, 11.
13. Гущин И.С. «Цетиризин — эталон Н1 антигистаминного средства». Методические рекомендации. М., 2008.
14. Eli O. Meltzer, MD, John M. Weller, MD, and Michael D. Widlitz, MD J Allergy Clin Immunol, 1996, 97: 617-26.
15. Day JH, Briscoe MP, Rafeiro E et al. Comparative efficacy of cetirizine and fexofenadine for seasonal allergic rhinitis, 5-12 hours postdose, in the environmental exposure unit. Allergy Asthma Proc, 2005, 26: 275-282.
16. Российская ассоциация аллергологов и клинических иммунологов. Федеральные клинические рекомендации по диагностике и лечению аллергического ринита. М., 2013.
источник