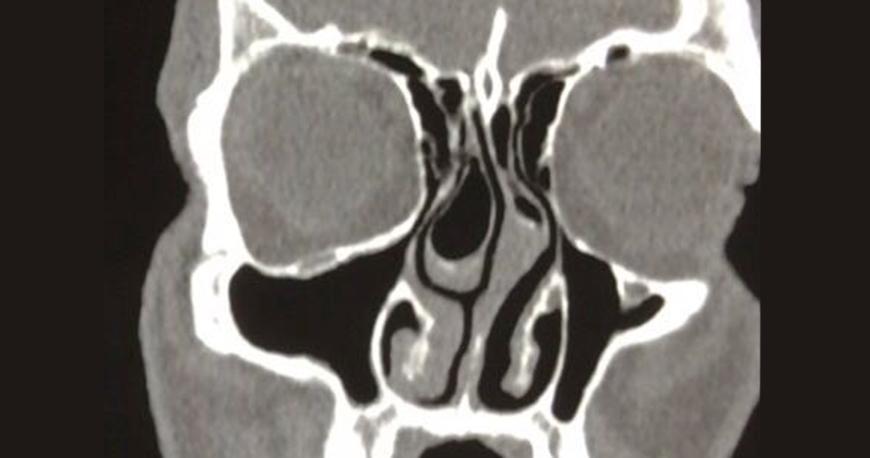
Аллергический ринит (насморк) — это воспалительное заболевание слизистой оболочки носа, спровоцированное попаданием на нее аллергенов. Согласно статистике, данная патология в разных формах встречается примерно у четверти населения всего мира.
При аллергическом рините наблюдаются выделения из носа, отек слизистой оболочки, чихание. В некоторых случаях эти симптомы способны проходить сами собой, однако при новом контакте с аллергеном они возвращаются. Заболеванием могут страдать люди любых возрастов, но наиболее часто оно встречается у молодых и совсем юных пациентов (детей и подростков).
Аллергический ринит делят на виды в соответствии с его длительностью:
- интермиттирующий (эпизодический) наблюдается менее 4 дней в неделю/4 недель в году;
- персистирующий (постоянный) длится более 4 дней в неделю/4 недель в году.
В зависимости от выраженности симптомов, можно выделить три формы аллергического ринита:
- Легкая форма. Симптомы проявляются незначительно и не ухудшают качество жизни: у пациента сохраняются трудоспособность и прежнее качество сна.
- Средняя форма. Признаки аллергического ринита усиливаются, заболевание несколько затрудняет ведение привычного образа жизни: ухудшается работоспособность, появляется упадок сил, нарушается сон.
- Тяжелая форма. У пациента наблюдается бессонница, появляются значительные проблемы с переносимостью физических нагрузок, сильно страдает работоспособность. Качество жизни заметно снижается.
Заболевание развивается при попадании аллергенов на слизистые оболочки полости носа и глаз. Условно аллергический ринит можно разделить на три разновидности, в зависимости от провоцирующих его причин:
- Сезонный (поллиноз). Преимущественно наблюдается весной и летом, во время активного цветения растений. В России (средняя полоса) есть три наиболее опасных периода. С начала апреля и до конца мая цветут деревья и одуванчики. С июня по июль происходит цветение злаков. А с июля по сентябрь — цветут сорные травы.
- Круглогодичный. Аллергический ринит может возникнуть в любой сезон. Наиболее распространенными аллергенами являются продукты питания, пыль, шерсть домашних животных, плесень, бытовая химия. Круглогодичный ринит развивается из-за постоянного контакта пациента с веществами, к которым чувствителен его организм. При этом у больного могут возникнуть затруднения с определением конкретной причины (именно поэтому важно обратиться к врачу для выявления провоцирующего фактора).
- Профессиональный. Эта разновидность аллергического ринита наблюдается у людей, по роду профессии регулярно сталкивающихся с потенциальными аллергенами: токсическими парами, химикатами, смолами, пылью и другими раздражающими веществами.
Часто пациенты уязвимы сразу перед несколькими аллергенами. В ряде случаев, встречается сочетание сразу двух видов аллергического ринита. Например, пациент страдает поллинозом и одновременно чувствителен к пыли или шерсти домашних животных.
- дети, родившиеся раньше срока;
- люди с неблагоприятной наследственностью (близкие родственники страдают аллергическим ринитом);
- жители крупных городов или других мест с плохой экологической обстановкой.
Аллергический ринит способен обостряться во время:
- стрессов;
- приема острой пищи;
- переохлаждения;
- респираторных заболеваний (ОРЗ, ОРВИ)..
Симптомы заболевания можно разделить на основные и сопутствующие. К основным признакам относятся:
- заложенность носа;
- гнусавость;
- прозрачные выделения из носа (водянистые или слизистые);
- снижение обоняния;
- зуд в носу;
- чихание (обычно приступообразное);
- заложенность ушей;
- першение в горле.
Сопутствующими симптомами являются:
- покраснение глаз;
- отечность лица;
- слезотечение;
- дыхание ртом;
- наличие темных кругов под глазами.
Нередко при аллергическом рините также наблюдаются признаки простуды — повышение температуры тела, общее недомогание, кашель.
При отсутствии лечения аллергический ринит может привести к развитию:
- бронхиальной астмы;
- синдрома хронической усталости;
- храпа;
- депрессии;
- синусита;
- синдрома обструктивного апноэ сна (кратковременным остановкам дыхания во время сна).
Также заболевание способно значительно ухудшить работоспособность пациента.
Сначала отоларинголог собирает анамнез: выслушивает жалобы пациента, задает ему уточняющие вопросы. Затем проводит общий осмотр. Во время него можно обнаружить типичные признаки аллергического ринита: покраснение кожного покрова на крыльях носа, отеки, покраснение глаз и т.д. Далее осуществляется эндоскопия — осмотр носовой полости с помощью специального оптического прибора — эндоскопа.
Если полученной в ходе вышеуказанных процедур информации недостаточно для постановки диагноза, проводится ряд дополнительных исследований:
- анализ крови с определением уровня иммуноглобулина Е (IgE) — при наличии аллергии он значительно повышен;
- рентгенография околоносовых пазух (при подозрении на синусит);
- мазок из носовой полости (при наличии аллергии в отделяемом содержатся особые клетки — эозинофилы).
Для выявления аллергенов осуществляют следующие исследования:
- Кожные пробы — целостность кожного покрова нарушают с помощью укола или царапины и вводят в организм разные вещества;
- Провокационный эндоназальный (внутриносовой) тест: если результаты кожных проб невозможно толковать однозначно, в полость носа вводят растворы, содержащие аллергены. При наличии положительной реакции на вещество у пациента проявляются признаки аллергического ринита.
При диагностике и лечении данного заболевания отоларингологу может потребоваться помощь аллерголога и иммунолога.
Лечение аллергического ринита направлено на достижение сразу двух целей:
- устранение проявлений заболевания;
- профилактику рецидивов.
Прежде всего, необходимо выявить аллерген, спровоцировавший развитие заболевания, и по возможности полностью оградить пациента от его воздействия. Больному несложно отказаться от употребления конкретного продукта питания или уделять больше внимания влажной уборке при аллергии на пыль. Но, к сожалению, пациент не может повлиять на процесс цветения растений и вряд ли способен переехать в другой регион или иную страну.
Для устранения симптомов аллергического ринита могут назначаться:
- антигистаминные (противоаллергенные) средства;
- промывание носа (для очищения слизистой оболочки носа от осевших на ней аллергенов);
- противовоспалительные препараты;
- спреи или капли от насморка;
- назальные кортикостероиды — синтетические стероидные гормоны (при тяжелом течении заболевания или неэффективности иных методов лечения);
- ингаляции (для снятия воспаления, очищения дыхательных путей, улучшения кровоснабжения, повышения иммунитета);
- сосудосуживающие спреи и капли.
Несмотря на то, что многие лекарства от аллергического ринита можно приобрести без рецепта, покупать и использовать их можно только по назначению врача. В противном случае возможны осложнения. Например, бесконтрольное применение сосудосуживающих препаратов, может вызвать медикаментозный ринит.
При невозможности изолирования пациента от контакта с аллергеном назначается специфическая иммунотерапия (АСИТ). Больному в течение нескольких недель внутрикожно вводят аллерген, постепенно увеличивая дозу. Со временем организм пациента обретает иммунитет к этому веществу и становится к нему менее чувствительным. Специфическую терапию обычно проводят до предполагаемого обострения (например, до сезона цветения растений).
Хирургическое лечение осуществляют в таких случаях:
- если консервативная терапия не дала нужного результата;
- при искривлении носовой перегородки, что осложняет течение ринита;
- если у пациента наблюдаются патологические процессы в носовых пазухах (кисты, синусит).
Оперативное вмешательство проводят по возможности малоинвазивными способами. При необходимости уменьшения объема нижних носовых раковин осуществляют хирургическое вмешательство радиоволновым методом.
Развитие аллергического ринита, вызванного любыми провоцирующими факторами, можно предотвратить, приняв следующие меры:
- Часто проводить влажную уборку;
- Установить в помещении очиститель и увлажнитель воздуха;
- Стараться по возможности избегать провоцирующих факторов (плесени, пыли и т.д.);
- Применять специальные спреи для носа перед предполагаемым контактом с аллергеном;
- Следить за гигиеной носа и осуществлять профилактические промывания.
При аллергии на пыльцу растений в сезон цветения следует:
- Переодеваться после возвращения с улицы;
- Принимать душ хотя бы два раза в день (желательно с мытьем головы);
- Проветривать квартиру в безветренную погоду;
- Стараться поменьше бывать на улице в жаркую погоду;
- Выстиранную одежду сушить в помещении, а не на свежем воздухе, так как на нее могут попасть аллергены.
Следует также проконсультироваться с врачом по поводу профилактической лекарственной терапии.
источник
По данным медицинской статистики, двенадцать процентов населения Земного шара страдает этой формой аллергии. И дальнейший прогноз неутешителен. Медики пришли к выводу, что в ближайшие сто лет аллергия по распространённости займёт второе место среди всех неинфекционных заболеваний.
Жители мегаполисов гораздо чаще подвержены этому недугу, нежели жители маленьких городов. Как правило, болезнь развивается в раннем возрасте — до двадцати лет. Впоследствии с возрастом симптомы могут стать слабее, но до конца не излечиваются.
Болезнь сама по себе не является смертельной или опасной, но она сильно снижает качество жизни больного. В детском возрасте влияет на память и успеваемость. Как осложнение — дети, страдающие от аллергического ринита, чаще подвержены ОРВИ.
Поэтому лечить ринит необходимо обязательно и своевременно. Аллергический ринит: причины, симптомы и лечение — тема нашей новой статьи.
Катализатором для развития недуга служит вдыхание частиц раздражителя и оседание их на слизистой оболочке носовой полости. Это может быть пыльца цветущих растений, пыль, споры плесени, шерсть домашних питомцев. При первичном попадании раздражителя на эпителий слизистой оболочки возникает чувствительность клеток к этому аллергену. Повторное попадание раздражителя уже приведёт к незамедлительной аллергической реакции (специфическому ответу организма на аллерген): организм запустит воспалительный процесс, слизистая оболочка носа отечёт, и начнётся усиленная выработка слизистых масс.
К самым распространённым аллергенам относят домашнюю пыль и содержащихся в ней клещей, шерсть и слюну домашних питомцев, плесень, споры грибков, насекомых, перья птиц (в том числе те, которыми набивают подушки), производственные аллергены (с которыми ежедневно сталкиваются представители определённых профессий — фармацевты, строители, ветеринары и т. д.).
К факторам, провоцирующим развитие аллергического ринита, относят:
- наследственную предрасположенность;
- курение будущей мамы во время беременности;
- недоношенность малыша;
- часто повторяющиеся ОРЗ и ОРВИ;
- частое, как правило, необоснованное назначение антибактериальных препаратов при простудных заболеваниях;
- особенности строения носовой полости (например, искривлённая носовая перегородка);
- аллергия на определённые продукты питания;
- стрессы.
Заболевание проявляется разнообразными симптомами, которые сильно мешают привычному образу жизни больного. Человеку сложно сконцентрироваться на привычных вещах, не говоря уже о работе или учёбе. Некоторые признаки болезни проявляются практически сразу после контакта с аллергеном.
Другие спустя несколько дней. Появление первых симптомов не заставляет себя ждать. Как правило, до появления первых признаков болезни не проходит и двадцати минут.
К симптомам этого заболевания относят:
- обильные выделения из носа прозрачного цвета, преимущественно водянистой консистенции;
- заложенность носа, которую провоцирует отёкшая слизистая оболочка;
- зуд и щекотание в носовой полости; особенно это заметно у детей, которые то и дело теребят и чешут кончик носа;
- частое чихание;
- слезотечение, покраснение глаз;
- нарушение обоняния;
- дыхание через нос становится проблематичным, больной дышит через полуоткрытый рот.
Впоследствии добавляются другие признаки заболевания, такие как: конъюнктивит, заложенность ушей, сухой кашель — последствие дыхания через рот, слабость, утомляемость, проблемы со сном, храп, потеря аппетита.
У детей — аллергиков отсутствие полноценного дыхания через нос приводит к нарушению формирования лицевого скелета. Это так называемый аденоидный тип лица — симптом осложнений аллергического ринита. Для него характерны неправильный прикус, выдающийся подбородок, полуоткрытый рот, синяки под глазами.
Несмотря на то, что болезнь не является смертельно опасной, при отсутствии грамотного лечения насморка аллергической природы могут наблюдаться серьёзные осложнения при рините:
- у пациентов с хронической формой аллергического ринита также диагностируются хронические синуситы, аденоиды, отиты, полипы, ларингиты;
- люди с таким недугом жалуются на хроническую усталость, проблемы с памятью, вниманием, депрессию;
- доказано, что это заболевание может привести к бронхиальной астме;
- ухудшается работоспособность;
- слизистая оболочка носовой полости становится всё более уязвимой для инфекций;
- аллергический насморк вызывает храп, что в свою очередь чревато развитием синдрома обструктивного апноэ сна (остановка дыхания во сне).
Чтобы избежать всех этих осложнений, необходимо сразу же обращаться к врачу.
Для определения эффективного способа лечения заболевания, необходимо обратиться к оториноларингологу и врачу — аллергологу и провести диагностику. Лор-врач проведёт осмотр носовой полости с целью дифференциации аллергического насморка от других форм ринита. Также будут назначены дополнительные исследования: на определение количества эозинофилов в крови, указывающих на аллергическую этиологию заболевания, на определение уровня иммуноглобулина Е, кожные тесты на определение аллергена.
После подтверждения диагноза пациенту назначается эффективная схема лечения:
- приём антигистаминных препаратов;
- приём кортикостероидных препаратов;
- использование сосудосуживающих капель (необходимо точно соблюдать дозировку и длительность приёма, поскольку длительное бесконтрольное использование таких капель может привести к привыканию);
- иммунотерапия — ввод в кровь малых доз аллергена, чтобы постепенно организм выработал защитные антитела к этому аллергену. С течением времени дозу аллергена потихоньку увеличивают. Метод схож с вакцинацией.
Не секрет, что любую болезнь легче предупредить, нежели лечить. Профилактика заболеваний любой этиологии позволяет избежать развития тяжёлых форм болезни. Аллергический ринит — это недуг, который сопровождает больного всю жизнь, но благодаря профилактическим мерам, можно снизить проявление неприятных симптомов.
Больному следует избегать любого контакта с аллергеном. Если контакт неизбежен, необходимо заблаговременно использовать специальные спреи и другие лекарственные средства в профилактической дозировке. Необходимо уделять большое внимание гигиене носовой полости и промывать соляными растворами носовые ходы. И, конечно, необходимо тщательно следить за условиями, в которых живёт пациент: нужно убрать мягкие игрушки, книги (всё то, где скапливается пыль), цветущие растения, чаще проводить влажную уборку, использовать воздухоувлажнители и воздухоочистители.
Не пускайте болезнь на самотёк!
Не позволяйте симптомам болезни мешать вашему привычному образу жизни!
Пожалуйста, записывайтесь к нам на приём и приходите!
источник
Основным проявлением таких распространенных диагнозов как «вазомоторный ринит», «хронический ринит» «гипертрофический ринит» является увеличение носовых раковин. Вообще современная классификация хронических ринитов насчитывает добрый десяток форм, но для пациента нет большого смысла в них разбираться – клинические проявления и лечение большинства разновидностей все равно одинаково. Поговорим о самых распространенных – вазомоторном и гипертрофическом рините. Сами по себе носовые раковины (наиболее значимы для дыхания нижние, о них и пойдет речь) – это естественные анатомические образования, расположенные в полости носа, по бокам от перегородки носа. Вместе с перегородкой они формируют общий носовой ход, по которому проходит воздух при дыхании. Носовые раковины выполняют основную работу по очищению, согреванию и увлажнению вдыхаемого воздуха, выступая своеобразными фильтрами. Все это достигается за счет строения носовой раковины – она состоит из костной основы, покрытой очень толстой слизистой оболочкой, пронизанной огромным количеством кровеносных сосудов – как губка. За счет наполнения кровью этих сосудов или оттока из них размер раковины может меняться в несколько раз. Причины наполнения раковины – воспаление, аллергия, раздражающие факторы и нарушение регуляции тонуса сосудов. Наполненная кровью, отечная раковина суживает носовой ход, в результате носовое дыхание улучшается. При уменьшении кровенаполнения размер раковины уменьшается, носовой ход соответственно расширяется и дыхание становится лучше. На этом основаны методы консервативного лечения вазомоторного ринита. Со временем сосуды раковины перестают суживаться, реагировать на сосудосуживающие капли. Слизистая оболочка замещается рубцовой или полипозной тканью. Так формируется гипертрофический ринит, который консервативно лечить уже бесполезно. Самый поверхностный слой – мерцательный эпителий, работа которого помогает очищать полость носа от бактерий, вирусов и микрочастиц. Поэтому его лучше не повреждать. Консервативное лечение. В свое время было предложено огромное количество методов консервативного лечения вазомоторного ринита – кто то наверняка помнит мазь Симановского, позже — электрофорез с димедролом и хлористым кальцием, еще позже – фонофорез с гидрокортизоном. Это самое любимое в прошлом веке. Сегодня все забыто. Забыто, потому как неэффективно. Внутриносовые блокады. Стоит упомянуть об еще одном методе лечения вазомоторного ринита, который заслуживает внимание. Речь идет о «внутриносовых блокадах». Название не совсем правильное. О «блокадах» можно говорить, только если используется местный анестетик, который «блокирует» нервный импульс. Если это не анестетик – то правильнее говорить о внутриносовых иньекциях. Начиналось все конечно с «блокад», раньше пытались лечить вазомоторый ринит введением в раковины новокаина. В некоторых случаях это давало эффект – возможно действительно прерывалась патологическая импульсация и тонус сосудов менялся. Кроме того, сам укол в очень чувствительную носовую раковину приводил к рефлекторному спазму сосудов и уменьшению кровенаполнения. Беда в том, что результат, если он и был, то, как правило, был кратковременным. Процедура, кстати, была не из приятных. Позже стали колоть в раковины различные препараты гормонов-кортикостероидов. Сначала это была суспензия гидрокортизона, затем – дексазон, кеналог или дипроспан. Гидрокортизон благополучно ушел в прошлое – его перестали применять, особенно после появления сообщений о случаях слепоты. Посчитали, что при общности кровотока частички суспензии из сосудов носовых раковин могут попасть в артерии сетчатки и вызвать их эмболию. Сегодня наиболее популярным препаратом для введения в раковину является дипроспан – мощный кортикостероид длительного (2-3 недели) действия. Введение дипроспана почти всегда уменьшает носовые раковины, естественно. Ведь кортикостероиды – эта группа препаратов, которая обладает самым сильным противоотечным, противовоспалительным, антиаллергическим, антипролиферативным и т.п. действием. Спорит бесполезно. Следует учесть только несколько ньюансов. 1) Носовая раковина имеет чрезвычайно активное кровоснабжение, введение любого препарата в раковину – это обязательное введение в сосудистое русло. Через несколько минут введенный дипроспан поступает в системный кровоток. Дальше – системное действие, которое можно было получить и при другом пути введения. Действительно – уколите препарат внутримышечно и у Вас тоже задышит нос. 2) Эффект введения гормонов всегда временный. 3) Системное введение больших доз гормонов – это всегда угнетение работы собственных надпочечников. Понятно, что после одно- и двукратного введения функция надпочечников скорее всего восстановиться, дальше будет хуже. Так что давайте оставим системные гормоны для своих показаний, все равно мы не вылечим ими вазомоторный ринит. Применение сосудосуживающих капель при вазомоторном рините не критиковал только ленивый. Оториноларингологии гневно осуждают их бесконтрольное применение и свободную продажу, при этом многие из них живут за счет операций на носовых раковинах у как раз пациентов с медикаментозным ринитом. Что будут делать ЛОР хирурги, если сосудосуживающие капли действительно поставят под жесткий контроль?). О медикаментозном рините и «нафтизиновой зависимости» отдельная статья.
Сегодня о какой то эффективности безопасного консервативного лечения вазомоторного ринита можно говорить только в связи с двумя лечебными факторами – солевыми промываниями и назальными стероидами. Солевые промывания (ирригационные процедуры, носовые души) – метод, известный в различных модификациях с древности и вошедший даже в йогу и аюрведу. Заключается просто в закапывании, орошении или промывании полости носа соленой водой в гипертонической или изотонической концентрации. Не смотря на древность и простоту – метод часто работает. Механизм заключается в первую очередь – в рефлекторном сокращении раковин при промывании. Носовое дыхания сразу улучшается. Кроме того, нос очищается от различных раздражающих факторов.
источник
Балашова Юлия Вячеславовна
Егорова Маргарита Юрьевна
Капустина Анна Александровна
Пономарева Лариса Викторовна
Высшая квалификационная категория
Пышный Дмитрий Владимирович
Врач-оториноларинголог высшей квалификационной категории
Кандидат медицинских наук
Рамазанова Гюнай Альнияз-кызы
Кандидат медицинских наук
Каждому знакомо неприятное состояние при простуде, когда постоянно заложен нос. По статистике, обыкновенный человек с рождения и до старости болеет насморком более 100 раз. Интересно, что из всех заболеваний в России, каждое третье приходится на заболевание органов дыхания, а каждое седьмое – относится к простудным болезням (риниты, синуситы и др.).
Насморк (ринит) – распространенное заболевание верхних дыхательных путей, передающееся воздушно-капельным путем. Одним из основных факторов развития ринита является переохлаждение, оно уменьшает защитные силы организма, провоцирует размножение микробов в области носа и носоглотки и приводит к заложенности носа.
Еще один фактор, имеющий отношение к риниту, – снижение иммунитета после перенесенных хронических заболеваний.
Ринит может быть частью острой респираторной инфекции и началом аллергической реакции.
Болезнь начинается с ухудшения общего состояния организма, головной боли, ослабления обоняния, человеку становится тяжело дышать носом. Также может быть заложен нос, в нем начинает развиваться патогенная микрофлора, появляются сначала прозрачные, затем зеленые и коричневые выделения из носа.
Если у Вас появилась температура, и заложен нос, то это может быть ринит!
- сильно заложен нос;
- выделения из носа (водянистые, слизистые или слизисто-гнойные);
- стекание слизи по задней стенке глотки;
- нарушение сна;
- храп;
- головная боль.
О рините можно рассуждать много, но первоочередной задачей лечения хронического ринита является устранение причин, поддерживающих хронический воспалительный процесс слизистой оболочки носа.
В таких случаях нарушается нормальная циркуляция воздуха, патологическое отделяемое стекает в полость носа, раздражает слизистую оболочку и поддерживает хронический насморк.
Острый ринит – одно из самых распространенных заболеваний в детском возрасте. Каждой маме хорошо знакомы его симптомы: заложен нос у ребенка, насморк и т.д.
Острый ринит имеет инфекционную форму, вызывается вирусами или бактериями. Заболевание может проявляться как отдельное заболевание вирусной или бактериальной природы либо быть составляющей частью таких инфекционных заболеваний, как грипп, ОРВИ, скарлатина, менингит, дифтерия и др.
Провоцирующими факторами острого ринита являются переохлаждение, загрязненный воздух, снижение иммунитета человека, аллергия, аденоиды, гипертрофический ринит. Поэтому если постоянно заложен нос, у ребенка явно слабый иммунитет, и его необходимо повышать!
Болезнь протекает в 3 стадии:
- дискомфорт в носу, зуд, чихание, слезы, головная боль, недомогание, повышение температуры тела (в течение 1-2 дней);
- заложен нос, больному становится трудно дышать, охрипший голос, водянистые выделения из носа, снижение обоняния;
- выделения из носа становятся густыми, гнойными, больного беспокоит сильная заложенность носа.
 |  |  |
Хронический ринит – длительное, хроническое воспаление слизистой оболочки носа, которое появляется в результате негативного влияния микробов, а также некоторых факторов окружающей среды (пыль, загазованность воздуха) на слизистую оболочку носа.
- аллергический (сезонный, аллергия на растения и продукты);
- инфекционный (возник в результате инфекционных заболеваний);
- неаллергический, неинфекционный ринит (лекарственный ринит, гормональный ринит, ринит пожилых людей).
Аллергический ринит — воспаление слизистых оболочек носа, в основе которого лежит аллергическая реакция организма на какой-либо аллерген.
- бытовая или книжная пыль;
- пылевой клещ;
- укусы насекомых;
- растения;
- продукты питания;
- лекарственные препараты;
- плесневые и дрожжевые грибы.
Более подробную информацию про аллергический ринит Вы можете прочитать здесь.
Вазомоторный ринит относится к неаллергическому, неинфекционному риниту. Различают медикаментозный, гормональный, рефлекторный и идиопатический вазомоторный ринит. Характеризуется нарушением носового дыхания, заложенностью носа и сужением полости носа в результате набухания и отека мягких тканей.
- низкая температура воздуха;
- влажный воздух;
- употребление слишком горячей или острой еды;
- частое употребление алкогольных напитков;
- переживание эмоционального стресса;
- вдыхание табачного дыма;
- смог, загрязненный воздух;
- сильные запахи;
- гормональная перестройка организма;
- применение в течение долгого времени сосудосуживающих препаратов;
- применение противозачаточных средств или препаратов, понижающих давление;
- болезнь щитовидной железы и др.
Основными симптомами ринита этой формы можно считать затруднение носового дыхания и водянистые выделения из носа. Приступы чиханья встречаются реже.
Чаще всего вазомоторный ринит путают с атипичными формами аллергического ринита. Поэтому нужно провести тщательное обследование.
Заболевание гипертрофическим ринитом характеризуется увеличением слизистой оболочки носовых раковин, что влечет за собой затрудненное дыхание человека из-за заложенности носа.
- переохлаждение организма;
- долгое применение сосудосуживающих препаратов;
- инфекции в области носоглотки;
- загрязнённый воздух;
- алкоголь;
- курение;
- присутствие аллергии.
- заболевания эндокринной системы;
- заболевания сердца и сосудов;
- врожденное или приобретенное искривление носовой перегородки;
- патология нервно-рефлекторной функции носа;
- недолеченный катаральный, вазомоторный и хронический ринит.
Гипертрофический ринит характеризуется заложенным носом и затрудненностью дыхания, причем сосудосуживающие капли не устраняют данные симптомы. При гипертрофическом рините появляются следующие признаки:
- не дышит нос;
- слизистые и гнойные выделения из носа;
- периодические головные боли;
- сухость во рту и носоглотке;
- нарушения вкуса и обоняния.
Хроническим катаральным ринитом называется стойкое воспаление в эпителиальных тканях носа, которое не приводит к изменениям в структуре носа.
Обычно хронический катаральный ринит появляется в результате недолеченной формы острого ринита или его запущенной формы. В случае запущенной формы происходит размножение болезнетворных организмов в слизистой оболочке носа, вызывающее катаральное воспаление.
- насморк, появляющийся осенью и зимой;
- слизистые или гнойные выделения;
- отсутствие обоняния (совсем не дышит нос);
- головные боли.
ЛОР-врач при осмотре может обнаружить фурункулы, трещины и экземы в носовой полости. При риноскопии можно отметить слизь в носовой полости в виде сетки.
Что делать, когда заложен нос?
Каждый понимает, какие неудобства доставляет заложенный нос. Лечение должно быть комплексным.
- устранение возможных эндо — и экзогенных факторов, вызывающих и поддерживающих ринит;
- медикаментозная терапия применительно к каждой форме ринита;
- хирургическое вмешательство по показаниям (например, при искривлении перегородки носа);
- физиотерапия и климатолечение.
- Ультразвуковые и инжекционные ингаляции лекарственных веществ в полость носа.
- Промывание носа и носоглотки лекарственными веществами с использованием отсоса – аспиратора.
- Фотодинамическая терапия – уникальный метод лечения ринита, основанный на применении фоточувствительного лекарственного вещества фотодитазина в виде геля, с последующей активацией его лазерным облучением полости носа. Препарат накапливается в «больных» клетках, после лазерного облучения выделяется большое количество кислорода, который вызывает гибель повреждённых клеток, оказывает мощное антисептическое, противоспалительное действие. Происходит уменьшение носовых раковин в объеме, улучшается носовое дыхание, прекращаются выделения. В результате терапии Вы наконец-то сможете избавиться от заложенности носа. Процедура абсолютно безболезненна и занимает 1,5-2 часа. Работоспособность не страдает. На курс обычно требуется 2-3 процедуры.
- Аппликации лекарственных препаратов на слизистую оболочку полости носа.
 |  |  |
Иногда без хирургического лечения ринита обойтись нельзя. В этом случае выбор рациональной хирургической тактики основан на степени гипертрофии носовых раковин и нарушения носового дыхания. Все методики, применяемые в нашей клинике, являются максимально щадящими.
- Радиоволновая коагуляция нижних носовых раковин – наиболее щадящий метод лечения вазомоторного и гипертрофического ринита. После анестезии слизистой оболочки в носовую раковину вводится электрод с 2-мя тонкими иглами. Под воздействием радиоволны происходит уменьшение носовой раковины буквально «на глазах», носовое дыхание улучшается уже в момент манипуляции. Процедура занимает около 15 мин. и практически безболезненна.
- Лазерная коагуляция – контактное воздействие лазером на рефлексогенные зоны слизистой оболочки носа или на всю поверхность нижней носовой раковины. Процедура эффективна, однако следует отметить наличие длительного восстановительного периода (около 1-2 недель), а также большее повреждение слизистой оболочки, чем при радиоволновом лечении.
- Пластика нижних носовых раковин.
При необходимости вмешательства на носовых раковинах во многих клиниках до сих пор нередко производится такая деструктивная операция, как конхотомия, приводящая впоследствии к грубым анатомическим и функциональным расстройствам. Пластика нижней носовой раковины является альтернативой этой калечащей операции. Очень часто осуществляется подслизистая вазотомия, при которой производят отслойку слизистой оболочки с разрушением сосудистых сплетений, являющихся причиной заложенности носа. Иногда операция дополняется отведением раковины в сторону, что позволяет значительно расширить носовые ходы и восстановить нормальный ток воздуха в полости носа. Возможно, также частичное удаление задних концов нижних носовых раковин, которое проводится специальным инструментом – носовой петлей, либо путем биполярной коагуляции и радиоволновой хирургии, при которых происходит сокращение отдельных участков гипертрофированной слизистой оболочки носовых раковин. Выбор конкретного метода вмешательства индивидуален и осуществляется непосредственно хирургом.
В многопрофильной клинике «МедикСити» оториноларингология является одним из приоритетных направлений работы! Наши врачи-оториноларингологи – специалисты высокого уровня. Врачи-терапевты, иммунологи и другие специалисты более чем 30 направлений помогут справиться с Вашими болезнями!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
Фармакотерапия аллергического ринита имеет свои особенности:
- эффект лекарственных препаратов для лечения аллергического ринита после их отмены быстро проходит, поэтому при персистирующей форме лечение должно быть продолжительным;
- тахифилаксии (быстро развивающейся толерантности) при длительном применении препаратов не бывает. Исключение составляют сосудосуживающие средства и блокаторы Н1-рецепторов гистамина I поколения, при назначении которых может возникнуть толерантность (снижение чувствительности к применяемому лекарственному средству);
- лекарственные препараты назначают, как правило, перорально или интраназально;
- активное применение глюкокортикоидов обычно не рекомендуют из-за риски развития тяжёлых побочных эффектов.
При наличии конъюнктивита в приведённую выше схему необходимо включить блокатор Н1-рецепторов гистамина или кромоны в виде глазных капель.
Лечение аллергического ринита включает аллерген-специфическую иммунотерапию и фармакотерапию.
Аллерген-специфическая иммунотерапия — это лечение возрастающими дозами аллергена, который чаще всего вводят подкожно (реже интраназально или сублингвально). Данные об эффективности и безопасности подкожной иммунотерапии противоречивы. Считают, что иммунотерапия наиболее эффективна у детей и подростков с моновалентной сенсибилизацией и нетяжелым течением заболевания.
Проводить ее необходимо строго по показаниям.
Показания для проведения подкожной специфической иммунотерапии:
- недостаточная эффективность фармакотерапии;
- отказ больного от медикаментозного лечения;
- проявление нежелательных эффектов лекарственных средств;
- период стабильной клинико-функциональной ремиссии:
- точная идентификация аллергена.
Подкожную иммунотерапию должен проводить специалист-аллерголог в условиях специализированного аллергологического кабинета.
Достаточно часто используют альтернативные методы лечения, такие, как гомеопатия, акупунктура, фитотерапия. Однако н настоящее время научные данные, подтверждающие эффективность этих методов, отсутствуют.
Тактика медикаментозного лечения зависит от степени тяжести заболевания и включает определённые группы лекарственных средств.
Для лечения аллергического ринита используют антигистаминные препараты.
- Препараты I поколения: хлоропирамин, клемастин, мебгидролин, прометазин, дифенгидрамин,
- Препараты II поколения: акривастин, цетиризин, лоратадин, эбастин,
- Препараты III поколения: дезлоратадин, фексофенаднн. Антигистаминные препараты 1 поколения (конкурентные антагонисты Н1-рецепторов гистамина) имеют ряд недостатков. Основными нежелательными свойствами этой группы препаратов считают кратковременность действия, выраженный седативный эффект, развитие тахифилаксии, что требует частой смены одного препарата на другой (каждые 7-10 дней). Кроме того, эти препараты обладают атропиноподобными эффектами (сухость слизистых оболочек, задержка мочеиспускания, обострение глаукомы).
Антигистаминные препараты II поколения являются высокоселективными блокаторами H1-рецепторов гистамина. Данные лекарственные средства не обладают седативным эффектом, или же он незначительный, не оказывают антихолинэргического действия, тахифилаксии при их приёме не бывает, препараты обладают длительным действием (их можно принимать 1 раз в сутки). Современные блокаторы H1-рецепторов гистамина эффективны в отношении купирования многих симптомов, таких как ринорея, чихание, зуд в носу и носоглотке, глазные симптомы. По сравнению с антигистаминными препаратами 1 поколения, антигистаминные препараты 2 поколения более эффективны и безопасны. В этой группе препаратов одним из самых эффективных и быстродействующих считают эбастин. Кроме того, он обладает 24-часовым действием, что позволяет использовать его не только как «средство скорой помощи», но и как препарат плановой терапии аллергического ринита.
Антигистаминные препараты III поколения — высокоселективные блокаторы H2-рецепторов гистамина. Новый, но уже хорошо себя зарекомендовавший дезлоратадин представляет собой активный метаболит лоратадина. Дезлоратаднн на сегодняшний день — самый мощный из существующих антигистаминных препаратов. В терапевтических дозах он обладает антигистаминным, противоаллергическим и противовоспалительным действием. По силе блокирования основных медиаторов аллергического воспаления эффективность дезлоратадина сопоставима с дексаметазоном. Эффект препарата проявляется уже через 30 мин после приема и длится 24 ч. На фоне приема дезлоратадина отмечено значительное уменьшение заложенности носа при аллергическом рините.
Фексофенадин — быстро действующий и эффективный антигистаминный препарат. Быстро всасывается, концентрация в плазме крови максимальна через 1-5 часа после приёма внутрь, эффект после однократного приема сохраняется в течение 24 ч. В терапевтических дозах (до 360 мг) фексофенадин не оказывает нежелательного влияния на психомоторную и когнитивную функции.
Местные антигистаминные препараты: азеластин, диметинден-фенилэфрин выпускают в виде назального спрея и глазных капель. Эти препараты рекомендуют при лёгких формах заболевания (назальные формы купируют ринорею и чихание) и для устранения симптомов аллергического конъюнктивита. Преимущества данных лекарственных средств: быстрое наступление эффекта (через 10-15 мин) и хорошая переносимость. Азеластин и левокабастин применяют 2 раза в день после туалета носовой полости.
Глюкокортикоиды, применяемые для лечения аллергического ринита: беклометазон, мометазон, флутиказон, гидрокортизон, преднизолон, метилпреднизолон. Местные глюкокортикоиды — наиболее эффективные средства ДНЯ лечения всех форм аллергического ринита. Их высокая эффективность обусловлена выраженным противовоспалительным действием и влиянием на все этапы развитии аллергического ринита. Они уменьшают количество тучных клеток и секрецию медиаторов аллергического воспаления, сокращают количество эозинофилов, Т-лимфоцитов, ингибируют синтез простагландинов и лейкотриенов, подавляют экспрессию молекул адгезии. Все эти эффекты приводят к уменьшению тканевого отека и нормализации носового дыхания, уменьшению секреции слизистых желёз, снижению чувствительности рецепторов слизистой оболочки носа к раздражающим воздействиям. Это, в свою очередь, вызывает прекращение ринореи и чихания, подавление специфической и неспецифической назальной гиперреактивности. Больные хорошо переносят современные препараты глюкокортикоидов. При их применении атрофии слизистой оболочки носа и угнетения мукоциллиарного транспорта не происходит. Биодоступность препаратов данной группы очень, низкая, что обеспечивает их системную безопасность. Редкие побочные эффекты в виде сухости в носу, образования корочек или непродолжительных носовых кровотечений обратимы и обычно связаны с передозировкой препарата. Глюкокортикоиды эффективны не только в отношении аллергического ринита, но и сопутствующих аллергических заболеваний, в первую очередь бронхиальной астмы.
Первый представитель группы местных интраназальных глюкокортикостероидов беклометазон, который применяют для лечения аллергических ринитом и бронхиальной астмы с 1974 г. Бекламетазон считают «золотым стандартом» базисной терапии аллергического ринита. Интраназальные формы беклометазона уменьшают выраженность астматического компонента. Насобек представляет собой дозированный спрей, содержащий водную суспензию беклометаэона, имеет удобный режим применения: 2 раза в сутки. Препарат воздействует на рецепторы слизистой оболочки носа, не сушит и не раздражает её, что позволяет быстро и эффективно устранить основные симптомы. При этом частота возникновения побочных эффектов низкая. Альдецин (препарат беклометазона) оториноларингологи и аллергологи широко используют в клинической практике уже в течение 10 лет. Препарат зарекомендовал себя как эффективное и безопасное средство для лечения аллергического ринита, полиноза полости носа и бронхиальной астмы. Наличие двух насадок (для носа и рта) делает применение препарата более удобным. Малое количество активного вещества (50 мкг) в 1 стандартной дозе позволяет осуществлять индивидуальный подбор необходимой суточной дозы для взрослых и детей.
Мометазон начинает действовать уже в течение первых 12 ч после приёма. Применение мометазона 1 раз в сутки позволяет купировать все симптомы аллергического ринита, в том числе заложенность носа, на 24 часа, что повышает комнла-ентность пациентов. Б связи с малой биодоступностью (менее 0,1%) применение мометазона гарантирует высокую системную безопасность (не определяют в крови даже при 20-кратном превышении суточной дозы). Мометазон не вызывает сухости в полости носа, так как в его состав входит увлажнитель. При длительном применении (12 мес) мометазон не вызывает атрофии слизистой оболочки носа, а, наоборот, способствует восстановлению её нормальной гистологической структуры. Препарат разрешён к применению детям с двух лет.
Флутиказон обладает выраженным противовоспалительным действием. В среднетерапевтических дозах он не обладает системной активностью. Установлено, что флутиказон значимо уменьшает выработку медиаторов воспаления ранней и поздней фазы аллергического ринита. Назальный спрей флутиказона оказывает быстрое успокаивающие и охлаждающее действие на слизистую оболочку носа: уменьшает заложенность, зуд, насморк, неприятные ощущения в области околоносовых пазух и ощущение давления вокруг носа и глаз. Препарат выпускают во флаконах, снабжённых удобным дозирующим распылителем. Применяют препарат 1 раз в сутки.
Системные глюкокортикоиды (гидрокортизон, преднизолон, метилпредниэолон) применяют для лечения тяжелых форм аллергического ринита в период обострения коротким курсом при неэффективности других методов. Схему лечения подбирают индивидуально.
Стабилизаторы мембран тучных клеток: кромоны (кромогликат) и кетотифен. Стабилизаторы мембран тучных клеток используют для профилактики интермиттирующего аллергического ринита или с целью устранения интермитирующих симптомов заболевания, поскольку эти препараты не обладают достаточным эффектом в отношении назальной обструкции. Мембраностабилизирующий эффект этих препаратов развивается медленно (в течение 1-2 недели), другой существенный недостаток необходимость 4 разового приёма, что создает существенные неудобстве для больных. Необходимо отметить, что кромоны не обладают побочными действиями. Это позволяет применять их у детей и беременных.
Сосудосуживающие препараты: нафазолин, оксиметазолин, тетризолин, ксилометазолин. Сосудосуживающие препараты (агонисты альфа-адренорацепторов) используют в виде капель или спреев. Они эффективно и быстро восстанавливают носовое дыхание на короткое время. При кратких курсах лечении (до 10 дней) они не вызывают необратимых изменений слизистой оболочки полости носа. Однако при более длительном использовании развивается синдром «рикошета»: возникает стойкий отёк слизистой оболочки носовых раковин, обильная ринорея, изменение морфологической структуры слизистой оболочки полости носа.
Блокаторы М-холинорецепторов: ипратропия бромид. Препарат практически не обладает системной антихолинергической активностью, местно блокирует М-холинорецепторы, уменьшая ринорею. Применяют для лечения среднетяжелых и тяжёлых форм персистирующего аллергического ринита в составе комплексной терапии.
Муколитики: ацетилцистеин и карбоцистеин целесообразно назначать при затяжных интермитирующих формах.
Учитывая, что аллергическое воспаление — это хронический процесс, Терапевтические усилия должны быть сконцентрированы на правильном подборе базисной терапии. Препаратами базисной терапии могут быть глюкокортикоиды и кромоны.
Сосудосуживающие препараты и блокаторы H1-рецепторов гистамина при аллергическом рините применяют как симптоматические средства. Исключение составляют лёгкие формы сезонного (интермиттирующего) аллергического ринита, когда возможно применение только данных групп препаратов.
Пациенты с аллергическим ринитом нуждаются в диспансерном наблюдении оториноларинголога и аллерголога. Это связано с риском развития у больных аллергическим ринитом полипозного риносинусита, бронхиальной астмы. Пациенты должны 1-2 раза в год посещать оториноларинголога.
источник
Ринит (воспаление слизистой оболочки носа) – одно из самых распространенных недугов человека. Существует множество форм ринита, которые с трудом укладываются в единую классификацию. Некоторые формы, такие как инфекционный, атрофический, гипертрофический ринит и др., представляют собой весьма устоявшиеся, определенные клинические понятия, и методы их лечения легко ложатся в конкретные схемы. Методы и алгоритмы лечения аллергического ринита (АР) представлены в нескольких международных документах, в частности, в появившейся в 2001 году программе ВОЗ ARIA (Allergic Rhinitis and its Impact on Asthma). тем не менее международные стандарты по ряду объективных и субъективных причин медленно приживаются в России, где по–прежнему популярной остается классификация Л.Б. Дайняк, которая называет АР одной из форм «вазомоторного ринита» (ВР) и выделяет, помимо нее, еще и нейровегетативную форму. Деление ВР на аллергическую и нейровегетативную формы предлагается и в учебниках для студентов медицинских ВУЗов: «Оториноларингология» Ю.М. Овчинникова (1995) и «Детская оториноларингология» М.Р. Богомильского и В.Р. Чистяковой (2001).
В результате таких разногласий в классификациях для определения одних и тех же состояний используются различные термины (ринопатия, вазомоторная, аллергическая риносинусопатия и др.), а в лечении подобных риносинусопатий зачастую применяются любые методы, в том числе и те, эффет которых весьма сомнительна.
ВР и АР проявляются схожими симптомами:
хроническое заболевание, при котором дилатация сосудов носовых раковин или назальная гиперреактивность развиваются под воздействием неспецифических экзогенных или эндогенных факторов, но не в результате аллергической реакции.
Современная классификация АР (программа ВОЗ ARIA, 2001) предлагает выделять интермиттирующую (проявления ринита беспокоят больного менее 4 дней в неделю или менее 4 недель в году) и персистирующую (присутствие симптомов заболевания более 4 дней в неделю или более 4 недель в году) формы. Не исключается диагноз сезонного АР, когда симптомы ринита вызваны исключительно пыльцой растений, а также профессионального ринита, вызванного воздействием вредных факторов на рабочем месте (например, латекса).
Данная последовательность действий позволяет правильно установить форму ринита и, следовательно, выбрать оптимальные методы лечения.
В сложных ситуациях необходима дифференциальная диагностика между ВР и АР.
Применение алгоритмов лечения АР увязано с его конкретными клиническими формами и вариантами. В связи с этим до начала лечения необходимо уточнить форму заболевания (легкая, среднетяжелая или тяжелая), а также эпизодичность появления симптомов.
Существуют три основных метода консервативного лечения АР: элиминация аллергенов, медикаментозная терапия и специфическая иммунотерапия
Первое, что следует сделать у больного с симптомами АР, это идентификация причинных аллергенов и предупреждение или уменьшение дальнейшего контакта с ними. В большинстве случаев полное устранение контакта с аллергенами невозможно по многим практическим или экономическим причинам.
Медикаментозное медицинское лечение
купируют все симптомы ринита и даже восстанавливают обоняние, но изза своих многочисленных побочных эффектов крайне редко применяются при лечении AР, считаясь средством последней надежды.
Кромоны представлены динатриевой солью кромоглициевой кислоты и недокромилом натрия. эффет кромонов при АР довольно низка, неудобен и режим дозирования (46 раз в день). С другой стороны, они безопасны и лишены побочных эффектов.
ипратропиума бромида уменьшает количество выделений из носа при АР и ВР, но в России не представлена интраназальная форма этого препарата.
эффет антилейкотриеновых препаратов (зилеутон, монтелукаст, зафирлукаст) при АР пока недостаточно изучена.
Специфическая иммунотерапия (СИТ)
Введение очищенных и стандартизированных экстрактов, строгое соблюдение показаний, противопоказаний и правил является непреложным условием при проведении СИТ. Курс СИТ обычно состоит из фазы накопления, когда вводятся возрастающие дозы аллергенов, и фазы использования поддерживающих доз, когда экстракты вводятся с интервалом 12 месяца. Адекватный курс СИТ (34 года) может привести к существенному удлинению ремиссии заболевания.
Алгоритмы лечения аллергического ринита
Роль и место различных методов лечения АР определяется:
С этих позиций пероральные антигистаминные препараты и топические кортикостероиды становятся основными методами медикаментозного лечения. Антигистаминные препараты второго поколения могут рассматриваться, как средства первого выбора при лечении легкой и среднетяжелой форм AР.
Топические кортикостероиды наиболее эффективные препараты в лечении пациентов, страдающих среднетяжелой и тяжелой формами AР с персистирующими симптомами, особенно когда затруднение носового дыхания является основным симптомом. Системные кортикостероиды показаны лишь в тех редких случаях, когда выраженные симптомы заболевания не удается купировать препаратами первого и второго выбора (в частности, у пациентов с тяжелыми формами персистирующего ринита, сочетающимися с полипозом носа и околоносовых пазух).
Короткие (до 10 дней) курсы лечения топическими деконгестантами могут применяться для уменьшения сильной заложенности носа и облегчения доставки других топических препаратов (кортикостероидов). Деконгестанты следует использовать с осторожностью у детей, потому что интервал между терапевтической и токсической дозой у них очень невелик.
Элиминация аллергенов является непреложным условием при всех формах аллергии, тем не менее ее не следует считать самым дешевым методом лечения АР, так как во многих ситуациях эффективная элиминация аллергенов сопряжена со значительными финансовыми затратами для пациента.
СИТ считается эффективным методом лечения, с помощью которого достигается снижение чувствительности пациента к аллергену. СИТ в комплексе с медикаментозной терапией может быть использована уже на ранних стадиях развития АР. Не следует рассматривать СИТ как метод, который может применяться только при отсутствии эффекта от фармакотерапии. Последнее является показателем утяжеления течения АР, присоединения вторичной патологии, т.е. условий, снижающих эффет СИТ и в ряде случаев становящихся даже противопоказанием для ее проведения.
Как уже указывалось выше, медицинское лечение ринита должно быть поэтапным и строиться в зависимости от систематичности появления симптомов и степени тяжести заболевания. В том случае, если у пациента имеется доказанная результатами кожных проб сенсибилизация к отдельным аллергенам, но проявления аллергии их никак не беспокоят, никаких лечебных мероприятий не требуется.
При легкой форме сезонного (интермиттирующего) ринита
достаточным бывает назначения повторных курсов пероральных антигистаминных средств. Другим вариантом лечения являются топические антигистаминные препараты.
При среднетяжелой и тяжелой формах
При легком клиническом течении персистирующего ринита
вариантами терапии являются также пероральные или топические антигистаминные препараты либо топические кортикостероиды. При среднетяжелой и тяжелой формах препаратами первого выбора становятся топические кортикостероиды. При их недостаточной эффективности и выраженном затруднении носового дыхания рассматриваются следующие варианты:
Наиболее эффективным методом лечения является прекращение контакта больного с аллергеном. Медикаментозная терапия включает два основных аспекта воздействия: специфическую иммунотерапию этиологически значимым аллергеном и применение антигистаминных лекарственных средств (как первого поколения — димедрол, диазолин, тавегил, пипольфен и др., так и второго поколения — гистимет (левокабастин), терфенадин, лоратадин, цетирезин). Антигистаминные препараты первого поколения имеют ряд побочных эффектов (выраженный седативный эффект (снотворный), атропиноподобный эффект, периферической вазодилатации). Поэтому применение этих препаратов должно осуществляться с осторожностью (определенная группа людей — водители и т. д. должна от них отказаться).
Лечение аллергического ринита проводится также комплексно и поэтапно.
Первым этапом является — элиминационный, состоящий из уменьшения контаминации клещей, грибков, эпидермиса животных и бактерий и т. д., эвакуации секрета за счет ирригационной терапии с использованием минеральной воды, отвара черного чая, массажа слизистой оболочки носа, точечного массажа крыльев носа и воротниковой зоны; энтеросорбции (выведение продуктов метаболизма, токсинов, иммунных комплексов с использованием для этих целей угольных сорбентов и Сумс-1 (30—40 г 3 раза в день в течение 10 дней).
Вторым этапом является медикаментозная терапия:
а) местная (гистимет);
б) системная (гисманал, зиртер, кларитин) и др., антигистаминные препараты;
в) стабилизаторы мембран тучных клеток (производные хромаликата натрия);
г) муколитики (синупрет, геломитрол).
По показаниям применяют антибактериальные препараты (аугментин и др. антибиотики и устойчивые к воздействию бетта-лактамаз).
Третьим этапом проводится специфическая и неспецифическая иммунокорригирующая терапия, повышающая содержание иммуноглобулинов класса А, особенно секреторных иммуноглобулинов. В качестве иммуностимуляторов бактериального происхождения используют рибомунил, бронховаксон, бронхомунал.
Специфическая иммунотерапия осуществляется причинным аллергеном. Как ни покажется странным лечение аллергического ринита хирургическими вмешательствами, но тем не менее это реально. Имеющиеся изменения при хроническом аллергическом рините, характеризующиеся отеком, полипозными изменениями и гипертрофией слизистой полости носа и другими факторами, предопределяют хирургическую коррекцию для улучшения физиологических условий и дальнейшего проведения медикаментозной терапии.
Этапы хирургической терапии (складывающиеся из предоперационной подготовки, хода оперативного воздействия и послеоперационной терапии), предложенные Пискуновым Г.З. (1999), весьма эффективны.
Таким образом, лечение аллергического ринита должно быть прежде всего патогенетически обоснованным, с учетом индивидуальных особенностей, этиологического фактора, степени выраженности клинических проявлений и осуществляться в специализированных лечебных учреждениях для избежания возможных осложнений как самого заболевания, так и проводимой терапии.
источник
Опубликовано в журнале:
МЕДИЦИНСКИЙ ВЕСТНИК, № 13-14 (482-483), 22 мая 2009 г.
Под аллергическим ринитом следует понимать заболевание слизистой оболочки полости носа, характеризующееся IgE-опосредованным воспалением слизистых оболочек носовой полости и наличием ежедневно проявляющихся в течение часа и более хотя бы двух из следующих симптомов: заложенность (обструкция) носа, выделения из носа (ринорея), чихание, зуд в носу.
Основными факторами риска развития аллергического ринита являются:
• семейный анамнез — отягощенная наследственность;
• сенсибилизация;
• способствующие факторы (курение, качество воздуха в жилище, загрязнение воздуха, климатические факторы).
Основными этиологическими факторами аллергического ринита являются:
1. Пыльца растений.
2. Аллергены клещей домашней пыли (видов Dermatophagoides pteronyssinus и Dermatophagoides farinae), эпидермальные аллергены (кошки, собаки, лошади и т.д.), реже — библиотечной пыли, плесневых грибков, тараканов.
3. Профессиональный аллергический ринит.
Основные клинические симптомы аллергического ринита:
• Ринорея (водянистые выделения из носа); чихание — нередко приступообразное, чаще в утренние часы, пароксизмы чихания могут возникать спонтанно; зуд, реже — чувство жжения в носу (иногда сопровождается зудом неба и глотки); зуд носа может проявляться характерным симптомом — «аллергическим салютом» (постоянное почесывание кончика носа с помощью ладони движением снизу вверх), в результате чего у части больных появляется поперечная носовая складка, расчесы, царапины на носу; заложенность носа, характерное дыхание ртом, сопение, храп, изменение голоса; снижение обоняния.
Дополнительные симптомы аллергического ринита развиваются вследствие обильного выделения секрета из носа, нарушения дренирования околоносовых пазух и проходимости слуховых (евстахиевых труб): раздражение, отечность, гиперемия кожи над верхней губой и у крыльев носа; носовые кровотечения вследствие форсированного сморкания и ковыряния в носу; боль в горле, покашливание (проявления сопутствующего аллергического фарингита, ларингита); боль и треск в ушах, особенно при глотании; нарушение слуха (проявления аллергического туботита).
Общие неспецифические симптомы, наблюдаемые при аллергическом рините: слабость, недомогание, раздражительность; головная боль, повышенная утомляемость, нарушение концентрации внимания; нарушение сна, подавленное настроение; редко — повышение температуры.
В настоящее время новая классификация аллергического ринита (ARIA, 2002):
• учитывает симптомы аллергического ринита и показатели качества жизни;
• предполагает выделение;
• интермиттирующего и персистирующего ринита на основании длительности сохранения симптомов;
• легкого, средней тяжести и тяжелого ринита с учетом выраженности симптомов и степени ухудшения качества жизни.
Диагностика
• Данные анамнеза
Сбор анамнеза имеет основное значение в диагностике данного заболевания. Необходимо выявить сезонность заболевания, возникновение или усиление симптомов аллергического ринита при непосредственном контакте с тем или иным аллергеном (контакт с пыльцой, домашними животными, обострение при уборке квартиры и др.); наличие или отсутствие эффекта элиминации, влияние факторов погоды, продуктов питания, смены климатической зоны.
При выявлении жалоб необходимо учитывать количественные показатели (продолжительность симптомов в течение дня, количество используемых носовых платков за сутки, количество чиханий, дозу используемых сосудосуживающих капель и т.д.). Наилучшим способом количественного учета является запись пациентом степени выраженности симптомов аллергического ринита в баллах в специальном дневнике самоконтроля. Необходимо обратить внимание на такие сопутствующие жалобы пациента, как чувство распирания и боли в придаточных пазухах носа, головные боли, боли в области среднего уха, снижение слуха, изменение голоса, носовые кровотечения, явления дерматита около носа, частые фаринголарингиты, снижение внимания и работоспособности.
• Наследственность
Необходимо обратить внимание на наличие аллергических заболеваний у родственников.
• Условия труда и быта
Профессиональные (производственные аллергены, различные раздражители), бытовые факторы (загрязнение помещения) являются триггерными в развитии аллергического ринита.
• Сочетание с другими аллергическими заболеваниями
Наиболее часто аллергический ринит сочетается с аллергическим конъюнктивитом, ато-пической бронхиальной астмой, атопическим дерматитом.
• Физикальный осмотр
При риноскопии следует обратить внимание на состояние носовой перегородки, цвет слизистой: характерными находками являются типичный серый или синюшный цвет слизистой оболочки, «пятна Воячека» и обильные пенистые выделения. При задней риноскопии часто обнаруживается вали-кообразное утолщение слизистой оболочки задних отделов сошника, отек задних концов нижних носовых раковин. Проба с адреналином обычно положительная, то есть наблюдается значительное сокращение слизистой оболочки носа (ложная гипертрофия).
Лабораторные и инструментальные методы исследования
- Кожные пробы (проводят в аллерголо-гических кабинетах специально обученным персоналом).
- Определение уровня общего IgE и специфических IgE-антител в сыворотке особенно важны при неубедительньгх результатах кожных проб либо при невозможности их постановки.
- Назальный провокаггионный тест (проводится после постановки кожных проб).
- Цитологическое исследование мазков и смывов из полости носа (помогает провести дифференциальную диагностику).
- Эндоскопическое исследование полости носа (выполняется до и после анемизации слизистой оболочки носа).
- Активная передняя риноманометрия и акустическая ринометрия (позволяют объективно оценить носовое дыхание).
- Исследование порогов обоняния и мукоцилиарного транспорта (имеет второстепенное значение в диагностике аллергического ринита).
- Рентгенография, компьютерная и магнитно-резонансная томография полости носа и околоносовых пазух (могут иметь определенное значение в диагностике осложненных форм аллергического ринита, в частности при полипозном риносинусите, и для планирования объема хирургического вмешательства).
Дифференциальный диагноз
Дифференциальный диагноз аллергического ринита базируется на данных анамнеза, клинической картины и специфического обследования (кожные пробы, провокационные тесты, определение уровней общего IgE и специфических IgE-антител).
Дифференциальная диагностика аллергического ринита проводится со следующимиз нозологическими формами:
• вазомоторный ринит;
• ринит беременных;
• ринит, описанный как побочный неаллергический эффект от препаратов раувольфии;
• ринит, связанный с местным применением симпатомиметиков (нафтизина, санори-на, галазолина, отривина, привина), а также эфедрина;
• мастоцитоз слизистой оболочки носа.
• аллергические синуситы
• полипозный риносинусит
• серозный средний отит.
Существование взаимосвязи аллергического ринита и бронхиальной астмы является важнейшим обоснованием для своевременного проведения рациональной терапии больных аллергическим ринитом, в частности аллерген-специфической иммунотерапии.
Рекомендуется ступенчатый подход к лечению ринита с учетом его формы и тяжести.
Лечение аллергического ринита должно включать в себя следующие меры:
• устранение контакта с аллергеном (например, можно предотвратить контакт с аллергеном при применении специального назального барьерного средства — микро-низированной целлюлозы, которая создает защитную пленку на слизистой носа и препятствует проникновению аллергена в организм);
• аллерген-специфическую иммунотерапию;
• фармакотерапию;
• обучение пациента.
Фармакотерапия
В настоящее время имеется несколько групп противоаллергических лекарственных препаратов, которыми можно эффективно контролировать симптомы аллергического ринита. Однако, с одной стороны, применение фармакологических препаратов не должно заменять аллерген-специфическую иммунотерапию, а с другой — аллерген-специфическое лечение предусматривает дополнительное использование и фармакологических средств, если в том возникает потребность. Кроме того, своевременно проведенная аллерген-специфическая иммунотерапия позволяет, во-первых, предупредить переход более легких форм заболевания в более тяжелые, а во-вторых, снижает (или даже полностью устраняет) потребность в лекарственных препаратах. Наконец, после завершения аллерген-специфической иммунотерапии удается добиться многолетней ремиссии, чего нельзя достигнуть лекарственными средствами. Доказана необходимость как можно более раннего проведения аллерген-специфического лечения (уровень убедительности доказательств С). лечении аллергического ринита используют 5 основных групп лекарственных преаратов:
1. Антигистаминные препараты.
2. Глюкокортикостероиды.
3. Стабилизаторы мембран тучных клеток (препараты кромоглициевой кислоты).
4. Сосудосуживающие препараты (деконгестанты).
5. Антихолинергические средства.
Обучение пациентов
В ведении больных аллергическим ринитом немаловажное место занимает ориентация пациентов на необходимость проведения грамотного и своевременного лечения, ознакомление с современными методами специфической и неспецифической терапии, обучение правильному использованию лекарственных препаратов, различным мерам профилактики обострений, психологической реабилитации, самоконтролю, знакомство с последними научными достижениями в области аллергологии и иммунологии.
источник