Аллергический ринит – частое заболевание. Так как широко распространено. Обращений к специалистам множество. Информация в статье расскажет:
Ринит аллергический – патология полости носа. Этиология – аллергия.
Статистика указывает о частом появлении признаков.
Признаки – реакция типа аллергии. Аллергического типа реакция – набор синдромов и проявлений аллергии. Основные реакции аллергического типа:
Провокаторы – наследственная расположенность.
Нередкие клинические признаки:
- носовые выделения;
- носа заложенность;
- зуд
Первоначально – детский возраст. Признаки – аллергия по родственной линии. Степени течения:
- аллергия легкого типа;
- аллергия среднего типа;
- аллергия тяжелого течения
Тяжелое течение ощутимо. Так как снижается активность. Нарушается сон. Виды ринита:
Сезонный ринит – аллергия на определенные растения. Факторы- провокаторы:
- проведение уборки;
- соприкосновение с животными;
- природа
В комплексе с заболеваниями. Антигистаминные средства улучшают состояние. Требуется определенное лечение. Диагноз установит специалист.
При частом приеме назальных средств ухудшается состояние. У заболевших имеется:
- реакция к табачным изделиям;
- реакция к химии бытовой
Обязательна консультация врача. Основа – выделение аллергена. Методы исследования:
- пробы кожного типа;
- клетки крови;
- дополнительные исследования
перейти наверх
Начальная стадия лечения – установление диагноза. Применяется:
- лечение против воспаления
- коррекция иммунитета
перейти наверх
Иммунная терапия – методика эффективная. Проводится специалистом. Лучше в стационаре. Методы иммунотерапии:
- введение раздражителя;
- увеличение концентрации;
- установление устойчивости к аллергену
Данное лечение эффективно. Снижает риск повторного развития. Ведет к выздоровлению.
Используют лекарственные средства. Причем комплексно. Назначают антигистаминные средства. Предпочитают современные препараты.
Предпочтительнее с назначения врача. Самолечение противопоказано. При легком течении производные натрия кромогликата. Способ применения – период обострения.
Оценка результат через пять дней. Применяют у детей. Длительность – не более месяца. Применяют новейшие средства.
Новый препарат – профилактическая цель. Тяжелое течение гормональные средства. Противопоказана терапия сосудосуживающими средствами.
Народные методы не эффективны. Возможно вторичное поражение. Показано промывание солью. Обязательно сочетание с медикаментами.
Терапии – устранение аллергена. Терапия индивидуальная. Характер терапии – вид раздражителя.
Необходимо исключить влияние аллергена. При алиментарном поражении:
- исключение из рациона продуктов;
- проведение теста
Применение средств защиты. Избавление от пыли.
Время беременности предрасполагает. К развитию аллергии. Лечить трудно.
Признаки те же. Ограничение антигистаминов. Используют современные средства.
Опасно гормональное лечение. Особенно на первых месяцах беременности. Применяют местное лечение болезни.
Схожесть детской симптоматики с взрослыми признаками. Отличные признаки – чувствительность к пище аллергенной. Широко используют безопасные средства.
Ранний возраст – коррекция иммунитета. Прогноз хороший.
- интенсивная боль в голове;
- кровь из носа;
- нарушение обоняния;
- кашель;
- раздражения
Профилактики пока нет. Основная профилактика ринита аллергического:
- устранение соприкосновения с раздражителем;
- лечение адекватное
источник
Е. Е. Варламов, канд. мед. наук, ОСП «НИКИ педиатрии им. акад. Ю. Е. Вельтищева» ФГБОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России
Резюме: аллергические заболевания полости носа, одним из которых является аллергический ринит, значительно снижают качество жизни пациентов и являются фактором, предрасполагающим к развитию бронхиальной астмы. В статье представлены данные о значении ингаляционных аллергенов в развитии аллергического ринита и описаны современные подходы к диагностике, лечению и профилактике данного заболевания.
Ключевые слова: аллергический ринит, аллергены, диагностика, лечение, профилактика, Назаваль ®
Summary: allergic diseases of nasal cavity, one of which is allergic rhinitis, significantly reduce the quality of life of patients and are a factor predisposing to the development of bronchial asthma. The article presents data on the importance of inhalation allergens in the development of allergic rhinitis, and describes modern approaches to the diagnosis, treatment and prevention of this disease.
Key words: allergic rhinitis, allergens, diagnosis, treatment, prevention, Nazaval ®
Аллергический ринит (АР) является воспалительным, IgE-опосредованным заболеванием, характеризующимся затруднением носового дыхания, ринореей, чиханием и/или зудом в носу.
Аллергический ринит является одним из наиболее распространенных заболеваний во всем мире. По разным оценкам, распространенность АР составляет приблизительно от 2 до 25% у детей и от 1 до 40% у взрослых. Недавние исследования показывают, что распространенность АР возросла, особенно в странах с первоначальным низким уровнем распространенности [1].
По сравнению с другими заболеваниями, аллергическое воспаление верхних дыхательных путей может показаться не очень значительной проблемой, поскольку оно не связано с тяжелой заболеваемостью и смертностью. Однако данная группа заболеваний снижает качество жизни многих пациентов, ухудшая качество сна и когнитивные функции, вызывая раздражительность и усталость. Так, аллергический ринит взаимосвязан со снижением успеваемости в школе и на работе. Ежегодные прямые медицинские расходы на АР не существенны, но косвенные расходы, связанные с потерей производительности труда, больше, чем при бронхиальной астме [1]. Проблему усугубляет тот факт, что у части пациентов отмечается резистентность к стандартной фармакотерапии.
Классификация. В настоящее время аллергический ринит подразделяется на:
- интермиттирующий — симптомы отмечаются
- персистирующий — симптомы отмечаются > 4 дней в неделю или > 4 недель в году.
По тяжести течения выделяют:
- легкий АР — у пациента отмечается полноценный сон; нормальная повседневная и профессиональная активность; нет ограничений для учебы, занятий спортом, отдыха; отсутствуют мучительные симптомы;
- среднетяжелый/тяжелый АР — при наличии хотя бы одного из критериев: нарушение сна; нарушение повседневной активности, невозможность занятий спортом, нормального отдыха; нарушение профессиональной деятельности или учебы в школе; мучительные симптомы [2].
Этиология. Индуцировать развитие аллергического ринита способны все основные группы ингаляционных аллергенов: домашней пыли, пыльцевые, плесневых грибов, эпидермальные аллергены животных. Распространенность сенсибилизации к конкретным аллергенам значительно варьирует и в значительной степени зависит от географического региона. Так, например, в Финляндии распространенность сенсибилизации к Alternaria alternata и Cladosporium herbarum составляет 2,8% и 2,7%, соответственно [3]. В тропических регионах этот показатель может достигать 20%.
Аллергены домашней пыли. Основным компонентом домашней пыли являются клещи домашней пыли. Пылевые клещи относятся к отряду Astigmata, входящему в класс паукообразных. Данный отряд включает пять семейств: Pyroglyphidae, Echimyopodidae, Acaridae, Glycyphagidae и Chortoglyphidae. На данный момент развитие аллергических заболеваний связывают с представителями семейств Pyroglyphidae (Dermatophagoides pteronyssinus, Dermatophagoides farinae, Euroglyphus maynei) и Echimyopodidae (Blomia tropicalis).
Пыльца растений. Этиология АР, вызванного пыльцой растений, в каждой климатической зоне зависит от произрастающих там растений. В России к растениям, пыльца которых наиболее часто вызывает аллергию, относятся:
- деревья (береза, ольха, орешник),
- злаковые травы (тимофеевка, ежа сборная, овсяница, мятлик),
- сорные травы (одуванчик, полынь, лебеда, амброзия (в южных районах)).
Отмечаются три пика подъема содержания пыльцы в воздухе: это вторая половина апреля-май (цветение деревьев); июнь-июль (цветение луговых трав) и август-сентябрь (цветение сорных трав, полыни, амброзии).
Эпидермис животных. Основными источниками аллергенов являются кошки и собаки. Однако в последние годы, наряду с общепризнанными домашними питомцами, все более популярными становятся другие млекопитающие: кролики, морские свинки, хорьки, песчанки, мыши, хомяки, шиншиллы и т. д. [4]. Следует особо отметить, что сенсибилизация к эпидермальным аллергенам может развиться не только непосредственно у собственников животных, но и субъектов, живущих в районах с достаточным количеством домов с домашними животными, например, с кошками [5].
Плесневые грибы. Наиболее частой причиной развития аллергических заболеваний, в том числе и аллергического ринита, являются грибы родов Alternaria, Cladosporium, Penicillium и Aspergillus.
Условно плесневые грибы можно разделить на 2 группы: грибы, обитающие в открытой среде (например, Alternaria, Cladosporium), и обитающие преимущественно в помещениях (Penicillium, Aspergillus) [6].
Аллергический ринит чаще индуцируется плесневыми грибами, обитающими в открытой среде (например, Alternaria alternata), и значительно реже Cladosporium herbarum, Mucor sp., Penicillium sp. and Aspergillus [3, 7].
Наряду с перечисленными выше группами аллергенов на развитие аллергического ринита могут влиять примеси, загрязняющие атмосферу (поллютанты): СО, оксиды азота, органические вещества (летучие углеводороды, бензол) и др. Установлено, что данные поллютанты могут модифицировать аллергенные белки, индуцируя образование новых и изменение существующих эпитопов [8] и, тем самым, влияя на их взаимодействие с иммунной системой. Например, было выявлено 5-кратное увеличение концентрации аллергена Asp f1 в конидиях Aspergillus fumigatus под воздействием NO 2 [9].
Патогенез. В основе патогенеза АР лежит иммунопатологическая реакция I типа. При поступлении аллергенов в организм начинают вырабатываться специфические иммуноглобулины IgE, которые образуют с аллергеном пыльцы комплекс на мембране тучных клеток, что приводит к ее дестабилизации и высвобождению медиаторов аллергического воспаления (гистамина, серотонина, лейкотриенов, простагландинов, цитокинов и др.). Высвободившиеся медиаторы вызывают повышение проницаемости сосудов, гиперсекрецию слизи, в результате у пациента развиваются острые симптомы аллергии: затруднение носового дыхания, чихание, ринорея.
Клиническая картина. Классическими симптомами АР являются зуд в носу, чихание, ринорея и затруднение носового дыхания. При физикальном обследовании обращают на себя внимание внешние признаки ринита:
- отсутствие носового дыхания;
- отечность лица;
- у больных приоткрыт рот;
- наличие дерматита над верхней губой и в области крыльев носа;
- темные круги под глазами;
- пациенты могут потирать ладонью кончик носа -«аллергический салют»;
- в случае присоединения вторичной инфекции назальный секрет может носить слизисто-гнойный характер.
В последние годы была выделена особая форма аллергического ринита — локальный аллергический ринит. Это заболевание характеризуется локальной (в слизистой оболочке носа) продукцией специфических IgE, Th2-индуцированным воспалением в слизистой оболочке носа и наличием типичных симптомов аллергического ринита. При этом специфические IgE в сыворотке крови не выявляются, результаты кожных проб с аллергенами — отрицательные. Симптомы могут носить круглогодичный или сезонный характер, по отношению к локальному аллергическому риниту применима та же классификация, что и в случае обычного АР [10].
Диагностика. Диагностика аллергического ринита начинается со сбора аллергологического анамнеза. При сборе анамнеза необходимо обращать внимание на следующие позиции:
- жилищные условия пациента (наличие коллекторов домашней пыли, домашних животных, видимого роста плесени),
- сезонность — существует зависимость времени и частоты обострений аллергического ринита от сезона поллинации растений и/или вегетации плесневых грибов, при этом пик развития симптомов совпадает с максимальным содержанием пыльцы или плесневых спор в воздушной среде,
- в какой ситуации развивается обострение. Например, обострения аллергических заболеваний, обусловленные сенсибилизацией к грибковым аллергенам, обычно связаны с нахождением в лесу, участием в заготовке сена, контакте с опавшими листьями, пребыванием в сырых помещениях, подвалах и т. д.,
- наличие четкой временной связи между воздействием аллергена и развитием обострения,
- улучшение течения заболевания после прекращения контакта с аллергеном.
Лабораторная и инструментальная диагностика АР включает [11]:
- клинический анализ крови (возможно наличие эозинофилии в период обострения),
- цитологическое исследование назального секрета (характерно увеличение относительного количества эозинофилов до 10% и более),
- передняя риноскопия,
- аллергологическое обследование (кожные скари-фикационные пробы и/или определение специфических IgE, провокационные назальные тесты).
Могут также проводиться дополнительные исследования (в основном с целью дифференциальной диагностики):
- рентгенологическое исследование полости носа и околоносовых пазух,
- компьютерная томография полости носа и околоносовых пазух (диагностика осложненных форм АР, в первую очередь, при полипозном риносинусите),
- передняя риноманометрия,
- эндоскопическое исследование полости носа,
- аппликационная проба с раствором адреналина гидрохлорида 0,1% для демонстрации обратимости назальной обструкции,
- исследование отделяемого из носа на наличие микрофлоры.
Дифференциальная диагностика АР проводится со следующими заболеваниями: инфекционный ринит; вазомоторный ринит; ринит, обусловленный аномалиями анатомического строения носа; неаллергический эозинофильный ринит; медикаментозный ринит; ринит у больных с непереносимостью ацетилсалициловой кислоты и других НПВС; аденоиды; гормональный ринит (половое созревание, беременность, гипотиреоз); неаллергический профессиональный ринит. Всех больных АР необходимо обследовать на наличие БА [11].
Диагностика локального аллергического ринита сопряжена с определенными трудностями, поскольку существует много видов неаллергических неинфекционных ринитов, под маской которых может протекать эта форма АР. Эту форму аллергического ринита можно заподозрить, если у пациента в анамнезе есть указания на взаимосвязь между развитием симптомов и экспозицией аллергена при отрицательных результатах аллергологического обследования. Данная взаимосвязь не всегда хорошо прослеживается, особенно при круглогодичном АР, поэтому для верификации диагноза в ряде случаев необходимо проводить назальный провокационный тест.
Лечение. Лечение пациентов с аллергическим ринитом, независимо от возраста, начинается с мероприятий по снижению экспозиции (элиминации) аллергенов. Выбор элиминационных мероприятий определяется спектром значимых аллергенов. В табл. 1 представлены мероприятия по снижению экспозиции основных групп ингаляционных аллергенов: бытовых, эпидермальных, аллергенов плесневых грибов и пыльцы растений.
Назначение фармакотерапии у детей при аллергическом рините основывается на ступенчатом подходе, согласно которому объем медикаментозной терапии определяется клиническими проявлениями и тяжестью заболевания (табл. 2). Основные группы препаратов, применяемых при терапии аллергического ринита, — неседативные антигистаминные препараты, интраназальные антигистаминные препараты, интраназальные кортикостероиды, антагонисты лейкотриеновых рецепторов.
При легкой форме интермиттирующего ринита терапию начинают с применения антигистаминных препаратов II поколения. При легкой форме персистирующего ринита антигистаминные препараты назначаются как монотерапия или в сочетании с интраназальными глюкокортикостероидами.
При среднетяжелой и тяжелой формах аллергического ринита препаратами выбора являются топические глюкокортикостероиды. В случае недостаточного эффекта применяется сочетание топических глюкокортикостероидов с антигистаминными препаратами второго поколения или антагонистами лейкотриеновых рецепторов.
При неэффективности комбинированной терапии топическими глюкокортикостероидами в сочетании с антигистаминными препаратами и/или антагонистами лейкотриеновых рецепторов могут назначаться системные кортикостероиды коротким курсом.
При неэффективности фармакотерапии может быть рассмотрен вопрос о показаниях к хирургическому вмешательству при аллергическом рините. Операция при АР является симптоматическим методом лечения. Она способна значительно улучшить носовое дыхание, но не оказывает воздействия на остальные симптомы ринита: ринорею, приступы чиханья, зуд и щекотание в полости носа, нарушение обоняния. Исключение составляют только операции при деформациях перегородки носа, являющихся причиной рефлекторного отека и источником патологической импульсации в нижние дыхательные пути.
Таблица 1. Основные мероприятия по снижению экспозиции ингаляционных аллергенов
| Группа аллергенов | Элиминационные мероприятия |
| Домашняя | Поддерживать в помещении температуру воздуха не выше +23°C, относительную влажность 30-40%. Устранить источники скопления пыли из комнаты пациента (ковры, книги, телевизор, компьютер, цветы и т. п.). Заменить перьевые и пуховые подушки и одеяла на синтепоновые. Проводить влажную уборку не реже 1 раза в неделю пыль |
| Эпидермис животных | Исключить контакт с животными. При невозможности изоляции животных необходимо купать не реже 2 раз в неделю; исключить нахождение животных в спальне; использовать очистители воздуха с HEPA-фильтрами и пылесос |
| Плесневые грибы | Проводить частую уборку помещений, условия которых способствуют росту плесени с использованием растворов, предупреждающих рост плесени. Сушить одежду только в проветриваемом помещении вне жилой комнаты, ограничить посещение плохо проветриваемых сырых помещений (подвалов, амбаров, погребов). Исключить участие в садовых работах осенью и весной. Исключить из питания продукты, содержащие плесневые грибки (острые сыры рокфор и чеддер, кисломолочные продукты) |
| Пыльца | Ограничить поездки за город и прогулки в лесопарковой зоне, пребывание на открытом воздухе в утренние часы и в ветреную сухую погоду. Проводить влажную уборку. Носить на улице очки, головные уборы, одежду с длинными рукавами. Промывать слизистые носа и глаз по возвращении домой. Исключить косметические средства на основе экстракта трав. Исключить фитотерапию. Исключить в сезон пыления пищевые продукты с перекрестной реактивностью. Исключить в сезон пыления растений плановые оперативные вмешательства, инструментальные обследования, вакцинацию, плановое посещение стоматолога |
Современные хирургические технологии позволяют, практически не повреждая слизистую оболочку, восстановить носовое дыхание, устранить скрытые от невооруженного глаза аномалии строения внутриносовых структур, а при необходимости тщательно вскрыть все пораженные околоносовые пазухи, восстановить их нормальный дренаж, аэрацию и удалить патологическое содержимое [12].
Перспективным методом лечения аллергического ринита является аллергенспецифическая иммунотерапия. Аллергенспецифическая иммунотерапия назначается пациентам с явными клиническими проявлениями IgE-опосредованной гиперчувствительности к ограниченному спектру аллергенов, а также при недостаточной эффективности фармакотерапии и элиминационных мероприятий по предупреждению контакта с аллергеном.
Таблица 2. Ступенчатый подход к терапии АР (Федеральные клинические рекомендации РААКИ 2018)
| 1-я ступень | 2-я ступень | 3-я ступень |
|
|
|
нсН1-АГ — неседативные Н1-антигистаминные препараты (пероральные);
АЛП — антагонисты лейкотриеновых рецепторов;
ИНГКС — интраназальные глюкокортикостероиды
Профилактика. В основе профилактики аллергического ринита лежит, прежде всего, соблюдение элиминационного режима. Однако в ряде случаев добиться полной элиминации аллергенов бывает затруднительно (например, при поллинозе). В такой ситуации показано применение средств, образующих барьер на слизистой оболочке носа, предотвращая тем самым контакт с аллергеном. Примером этой группы препаратов может служить микронизированная целлюлоза (торговое название «Назаваль ® »). При интраназальном применении порошок целлюлозы на слизистой полости носа образует прозрачный, гелеобразный, защитный слой, не мешающий дыханию, который является эффективным барьером против следующих аллергенов: пыльца растений; клещи домашней пыли, домашняя пыль; грибковые аллергены; эпидермальные аллергены животных и птиц; аллергены тараканов и других насекомых.
Преимуществом препарата Назаваль ® является возможность назначения детям, а также женщинам во время беременности и в период кормления грудью, поскольку не обладает системным действием и не содержит консервантов.
Назаваль ® может применяться:
- профилактически — при аллергии на пыльцу растений рекомендуется начать использовать Назаваль ® заблаговременно, за 1-2 недели до предполагаемого начала сезона пыления; при круглогодичном рините (аллергии на домашнюю пыль, животных и др.) Назаваль ® можно использовать ситуационно за 5-10 мин до предполагаемого контакта с аллергеном;
- с целью предотвращения дальнейшего попадания аллергенов в организм в комплексной терапии при лечении аллергического ринита. Рекомендуемая дозировка: по одному впрыскиванию в каждый носовой ход 3-4 раза в день (через каждые 5-6 ч), как правило, достаточно для защиты от аллергенов в течение всего дня. При необходимости, Назаваль ® может быть использован так часто, как это необходимо.
Рекомендуется использовать Назаваль ® перед предполагаемым контактом с аллергенами, например, перед выходом на улицу в период цветения растений, посещением мест массового скопления людей, проведением домашней уборки, контактами с домашними животными.
При профилактике аллергического ринита также немаловажное значение имеет обучение пациентов правильному использованию лекарственных препаратов, различным мерам профилактики обострений и самоконтролю.
источник
Аллергический ринит: этиология, патогенез, клинические проявления и патогенетически обоснованная терапия
Косаковский Анатолий Лукьянович — доктор медицинских наук, профессор, заведующий кафедрой детской оториноларингологии, аудиологии и фониатрии
Национальной медицинской академии последипломного образования имени П.Л. Шупика (Киев), заслуженный рационализатор Украины, отличник изобретательства и рационализации
Гавриленко Юрий Владимирович — кандидат медицинских наук, ассистент кафедры детской оториноларингологии, аудиологии и фониатрии Национальной медицинской академии последипломного образования имени П.Л. Шупика (Киев)
Аллергический ринит (АР) — заболевание слизистой оболочки полости носа, характеризующееся IgE-опосредованным воспалением и наличием ежедневно проявляющихся в течение ≥1 ч хотя бы 2 из следующих симптомов: заложенность (обструкция) носа, выделения из носа (ринорея), чихание, зуд в носу.
В настоящее время АР представляет глобальную проблему здравоохранения многих стран мира — этим заболеванием страдает до 40% населения планеты (Schoenwetter W.F., 2000). Результаты многолетних эпидемиологических исследований подтверждают прогрессирующий рост заболеваемости АР.
Социально-экономическое бремя АР утяжеляется вследствие его ассоциации с такими заболеваниями, как бронхиальная астма, синусит, средний отит, назальные полипы и др. (Mucci T. et al., 2011; Bousquet J. et al., 2012; Kariyawasam H.H., Rotiroti G., 2013). Поэтому знание алгоритмов диагностики и лечения АР необходимо как узким специалистам, так и врачам общей практики.
Основными факторами риска развития АР являются отягощенный семейный анамнез, сенсибилизация организма, активное или пассивное курение, плохое качество воздуха в помещении, загрязнение атмосферы, неблагоприятные климатические условия.
Симптомы АР, ежедневно беспокоящие пациентов, способствуют невротизации, нарушению повседневной деятельности и сна, ухудшению физического, профессионального и социального функционирования, тем самым резко ухудшая качество жизни. Кроме того, нередко для устранения симптомов АР пациенты ежедневно принимают лекарственные препараты, обладающие рядом побочных эффектов.
Таким образом, по степени распространенности, медико-социальной значимости, влиянию на здоровье и качество жизни пациентов проблема АР может считаться одной из самых актуальных.
Ранее выделяли две основные формы АР: сезонный, обусловленный сенсибилизацией к аллергенам пыльцы растений, и круглогодичный, развивающийся вследствие реакции на бытовые аллергены. Впоследствии эта классификация была пересмотрена с учетом симптомов и показателей качества жизни пациентов. Выделены интермиттирующий и персистирующий АР (на основании частоты/длительности симптомов), а также легкий и тяжелый (в зависимости от выраженности клинических появлений) (табл. 1).
| АР в зависимости от частоты/длительности симптомов | |
|---|---|
| интермиттирующий | персистирующий |
| 4 дней в неделю или >4 нед в году | |
| Течение АР | |
| легкое | умеренное/тяжелое |
| Отсутствие нарушений сна, дневной активности/досугаПолноценная учеба и работоспособностьСимптомы не вызывают беспокойства пациента | Наличие ≥1 признака:- нарушение сна- нарушение дневной активности/досуга- снижение способности к обучению и производительности труда- симптомы носят мучительный характер |
Основными этиологическими факторами АР являются:
1. Пыльца растений. Характерны три основные сезона поллинации, определяющие три пика манифестации симптомов АР: в весеннее время он связан с пылением деревьев (береза, ольха, орешник, дуб), в первой половине лета — злаковых растений (ежа, тимофеевка, рожь), в конце лета и осенью — сорных трав (полынь, подорожник, амброзия). Пыльца может переноситься ветром на значительное расстояние и вызывать появление симптомов АР в необычное время.
2. Аллергены клещей домашней пыли (видов Dermatophagoides pteronyssinus и Dermatophagoides farinae), эпидермальные аллергены животных, реже — библиотечной пыли, плесневых грибов, насекомых. Хотя споры грибов и аллергены клещей домашней пыли относят к круглогодичным аллергенам, их количество в окружающем воздухе также зависит от времени года. Обычно оно снижается в зимние месяцы и увеличивается летом и осенью. Таким образом, персистирующий АР может иметь волнообразное течение и сопровождаться сезонными вспышками.
3. Факторы профессионального характера — у лиц, по роду деятельности постоянно контактирующих с разными группами аллергенов, например мукой, медикаментами, пухом, пером, животными, латексом и другими аллергенами (зоотехники, работники хлебозаводов, фармацевты, медицинские работники и др.) (Министерство здравоохранения и социального развития Российской Федерации, 2006).
Основные клинические симптомы АР:
- ринорея (водянистые выделения из носа);
- чихание — нередко приступообразное, чаще в утренние часы, пароксизмы чихания могут возникать спонтанно;
- зуд, реже — ощущение жжения в носу (иногда сопровождается зудом неба и глотки). Зуд в полости носа может проявляться характерным симптомом — «аллергическим салютом» (постоянное почесывание кончика носа с помощью ладони движением снизу вверх), в результате чего у части больных появляется поперечная носовая складка, расчесы, царапины на носу;
- заложенность носа, характерное дыхание ртом, сопение, храп, изменение голоса;
- снижение обоняния.
Дополнительные симптомы АР, развивающиеся вследствие обильного выделения секрета из носа, нарушения дренирования околоносовых пазух и проходимости слуховых (евстахиевых) труб:
- раздражение, отечность, гиперемия кожи над верхней губой и у крыльев носа;
- носовые кровотечения вследствие форсированного сморкания и ковыряния в носу;
- боль в горле, покашливание (проявления сопутствующих аллергического фарингита, ларингита);
- боль и треск в ушах (особенно при глотании), нарушение слуха (проявления аллергического тубоотита).
Общие неспецифические симптомы, отмечаемые при АР, включают:
- слабость, недомогание, раздражительность;
- головную боль, повышенную утомляемость, нарушение концентрации внимания;
- нарушение сна, подавленность настроения;
- редко — повышение температуры тела.
Результаты многочисленных исследований показали, что у пациентов с аллергическими заболеваниями в организме постоянно присутствует минимальный уровень аллергического воспаления, или минимальное персистирующее воспаление (minimal persistent inflammation). Последнее характеризуется инфильтрацией тканей воспалительными клетками (эозинофилами и нейтрофилами), а также активацией молекул межклеточной адгезии (intercellular adhesion molecules — ICAM)-1.
Эти белковые молекулы располагаются на клеточной мембране фибробластов, эндотелиоцитов, тканевых макрофагов, дендритных клеток и служат для механического взаимодействия клеток между собой. ICAM частично представлены на наружной поверхности мембраны, однако их запас обычно накапливается в везикулах внутри клетки.
При развитии иммунных реакций на внедрение инородного агента ICAM из везикул доставляются на наружную поверхность клеточной мембраны, число их увеличивается, активность ICAM-1 возрастает, за счет чего обеспечивается более высокая способность клеток к миграции и адгезии. Уровень ICAM-1 повышается также при аллергических состояниях (Eccles R., 2005).
На сегодняшний день установлено, что важнейшую роль в развитии и поддержании аллергической патологии играет такой медиатор, как гистамин. Этот биогенный амин накапливается в тучных клетках и базофилах в виде гранул, а под влиянием определенных факторов высвобождается из них. В качестве основных факторов, способствующих дегрануляции гистамина, выступают иммунологические механизмы, а также влияние физических раздражителей, анафилотоксинов, прочих эндо- и экзогенных гистаминолибераторов.
После дегрануляции гистамина происходит связывание его с соответствующими рецепторами и запуск внутриклеточных механизмов реализации его физиологических эффектов.
Исходя из представления о роли гистамина, в патогенезе воспалительных и аллергических реакций рационально применение антигистаминных препаратов в схемах их лечения.
Современные антигистаминные средства тормозят выделение медиаторов системного аллергического воспаления, включая цитокины и хемокины (триптаза, лейкотриен С4, простагландин D2, интерлейкин-3, -4 и -8, фактор некроза опухоли, гранулоцитарно-макрофагальный колониестимулирующий фактор, регулятор активности нормальной экспрессии и секреции Т-клеток). Эффект снижения уровня лейкотриенов при применении цетиризина обусловлен уменьшением перемещения лейкотриенпродуцирующих клеток (эозинофилы, базофилы и макрофаги) к месту аллергического ответа, а также блокадой высвобождения лейкотриена С4 из тучных клеток.
Авторы Руководства ARIA (Allergic Rhinitis and its Impact on Asthma) предлагают на начальном этапе лечения пероральное применение блокаторов Н1— гистаминовых рецепторов у взрослых пациентов и детей с интермиттирующим и персистирующим АР (Brozek J.L. et al., 2010).
На сегодняшний день известно >150 представителей блокаторов Н1— гистаминовых рецепторов, традиционно применяемых с целью купирования клинических проявлений АР (табл. 2, 3).
| Химический класс | Функциональный класс | |
|---|---|---|
| Препараты I поколения | Препараты II поколения | |
| Алкиламины | Бромфенирамин, хлорфенирамин, диметинден, фенирамин, трипролидин | Акривастин |
| Пиперазины | Буклизин, циклизин, гидроксизин, меклозин, оксатомид | Цетиризин, левоцетиризин |
| Пиперидины | Азатадин, ципрогептадин, кетотифен | Астемизол, дезлоратадин, эбастин, фексофенадин, левокабастин, лоратадин, мизоластин, олопатадин, терфенадин |
| Этаноламины | Карбиноксамин, клемастин, дименгидринат, дифенгидрамин, доксиламин, фенилтолоксамин | – |
| Этилендиамины | Антазолин, пириламин, трипеленамин | – |
| Фенотиазины | Метдилазин, прометазин | – |
| Другие | Доксепин | Азеластин, эмедастин, эпинастин |
| Свойства | Препараты I поколения | Препараты II поколения |
|---|---|---|
| Седативный эффект и влияние на когнитивные функции | Есть (при применении в минимальных дозах) | Нет (при применении в терапевтических дозах) |
| Селективность в отношении Н1-гистаминовых рецепторов | Нет | Да |
| Фармакокинетические исследования | Мало | Много |
| Фармакодинамические исследования | Мало | Много |
| Научные исследования различных доз | Нет | Да |
| Исследования у детей, в том числе новорожденных, и лиц пожилого возраста | Нет | Да |
| Применение у беременных | Категория В (дифенгидрамин, хлорфенирамин), категория С (гидроксизин, кетотифен)* | Категория В (лоратадин, цетиризин, левоцетиризин), категория С (дезлоратадин, азеластин, фексофенадин, олопатадин)* |
Блокаторы H1-гистаминовых рецепторов I поколения на протяжении нескольких десятков лет широко применяли в лечении больных АР, однако в настоящее время их использование ограничено ввиду нежелательных побочных эффектов. К числу последних относят:
- кратковременность противогистаминного эффекта и необходимость многократного приема в течение суток;
- отмечаемые у некоторых представителей этой группы препаратов побочные действия со стороны сердечно-сосудистой системы, желудочно-кишечного тракта, органа зрения, мочевыделительной системы;
- местноанестезирующее действие;
- сухость слизистой оболочки;
- седативный эффект;
- формирование тахифилаксии и необходимость смены препаратов в ходе курсового лечения.
Указанные ограничения касаются практически всех блокаторов H1— гистаминовых рецепторов I поколения. Их применение при АР оправдано главным образом с учетом экономии и доступности лекарственных препаратов для пациентов (последнее, однако, также является спорным).
В отличие от своих родоначальников, большинство современных блокаторов Н1— гистаминовых рецепторов, как показано в исследованиях их фармакологических особенностей, эффективности и безопасности, относительно свободны от вышеперечисленных побочных эффектов. Так, представители II поколения препаратов данного класса характеризуются высокоспецифичным сродством к Н1— рецепторам, достаточной продолжительностью противогистаминного действия (до 24 ч) и возможностью приема 1 раз в сутки, отсутствием блокады других типов рецепторов, минимальным проникновением через гематоэнцефалический барьер при применении в терапевтических дозах и связанным с этим крайне незначительным седативным действием, отсутствием связи абсорбции препарата с приемом пищи, отсутствием тахифилаксии. В частности, азеластин, дезлоратадин, левоцетиризин, лоратадин, олопатадин, фексофенадин и цетиризин обладают менее выраженным седативным влиянием (Юрьев К.Л., 2013). При этом подтверждено быстрое начало их действия (исчисляемое в минутах) при АР и аллергическом конъюнктивите, а также возможность эффективного и безопасного применения в высоких дозах в пероральной форме при хронической крапивнице (Simons F.E., Simons K.J., 2011).
Подчеркнем, что блокаторы Н1— гистаминовых рецепторов II поколения, не обладающие холинолитическим действием и не вызывающие сухости слизистой оболочки, можно применять при лечении больных АР и бронхиальной астмой, при которой ранее используемые антигистаминные средства были противопоказаны, поскольку вызывали ухудшение отхождения и без того вязкой и трудноотделяемой мокроты (Курбачева О.М., Гущин И.С., 2004).
Применение метаболизируемых препаратов II поколения было омрачено сообщениями о редких, но чрезвычайно опасных кардиотоксических эффектах терфенадина и астемизола (Katyal V.K. et al., 1994; June R.A., Nasr I., 1997). Их развитие связано с образованием посредством системы цитохрома P450 фармакологически активных метаболитов, способных блокировать калиевые каналы клеток миокарда. Поэтому в настоящее время особый интерес вызывает группа препаратов, лишенных вышеуказанных побочных эффектов. К ним относятся цетиризин, фексофенадин, дезлоратадин, левоцетиризин.
В частности цетиризин не является метаболизируемым препаратом (представляет собой активный метаболит блокатора H1-гистаминовых рецепторов I поколения — гидроксизина). Цетиризин обладает высокой антигистаминной активностью при хорошем профиле безопасности, однако возможны ограничения его применения ввиду некоторого седативного эффекта в редких случаях (Mann R.D. et al., 2000).
Цетиризин является одним из наиболее эффективных, безопасных, доступных и широко применяемых антигистаминных препаратов ІІ поколения. До настоящего времени цетиризин остается своеобразным эталоном, применяемым для сравнения при разработке новейших антигистаминных и противоаллергических средств.
Цетиризин обладает антигистаминным и противовоспалительным действием. Его применение предупреждает развитие и облегчает течение аллергических заболеваний: уменьшает отек слизистой оболочки, гиперемию, ринорею, оказывает противозудное действие. Начало эффекта наступает уже через 20 мин и продолжается более 1 сут. Применять цетиризин можно длительно, при необходимости — в течение нескольких месяцев. Цетиризин практически не вызывает сонливости, не повышает вязкости бронхиального секрета.
Цетиризин эффективно устраняет назальные симптомы сезонного и хронического АР и неназальные симптомы, связанные с конъюнктивитом.
В рандомизированном плацебо-контролируемом сравнительном исследовании с участием детей в возрасте 2–6 лет с круглогодичным АР показан сопоставимый эффект от применения цетиризина и блокатора лейкотриеновых рецепторов монтелукаста в отношении показателей качества жизни, суммарной оценки симптомов риноконъюнктивита, заложенности носа, эозинофилии в мазках из полости носа и значительное преимущество цетиризина в отношении назального зуда (Chen S.T. et al., 2006).
Сравнение эффективности цетиризина, левоцетиризина и плацебо, применяемых в случайном порядке в течение 12 нед у 74 детей в возрасте 6–12 лет при круглогодичном АР, показало более высокую эффективность цетиризина по сравнению с плацебо и левоцетиризином в плане улучшения показателей Шкалы общих симптомов (Total Symptom Score — TSS) на 8-й и 12-й неделях исследования и максимальной скорости потока при выдохе (nasal peak expiratory flow rate — nPEFR) (Lee C.F. et al., 2009).
В ходе длительного применения в Украине накоплен многолетний положительный опыт эффективного и безопасного клинического применения препарата Цетрин ® (цетиризин) производства «Dr. Reddy’s Laboratories Ltd» в форме таблеток и сиропа в практике терапии при аллергических заболеваниях, в том числе АР.
Основываясь на значительном опыте применения цетиризина (Цетрин ® ) при интермиттирующем и персистирующем АР, а также хронической крапивнице, можно отметить такие преимущества препарата, как:
- быстрое начало терапевтического действия — через 20 мин;
- максимальная концентрация в плазме крови достигается через 1 ч после приема;
- удобство применения — 1 раз в сутки;
- высокая эффективность при различных проявлениях аллергии;
- безопасность (не метаболизируется в печени, практически не вызывает седативного эффекта, не оказывает кардиотоксического действия, низкая частота побочных эффектов);
- хорошая переносимость;
- сохранение эффекта в течение 3 сут после окончания приема.
источник
2. Аллергический ринит: этиология, клиника, диагностика, дополнительные методы исследования, лечение. Аллергический ринит
Аллергический ринит — это заболевание слизистой оболочки носа. Вызывается аллергенами и характеризуется развитием воспаления, для которого характерны следующие симптомы:
Нарушение носового дыхания;
Ринорея – обильное выделение слизи из носа.
Причины возникновения и течение болезни. Существует сезонный ринит, вызываемый пыльцой различных растений, и круглогодичный ринит – возникающий от бытовых аллергенов. По продолжительности проявления симптомов заболевания выделяют:
Интермиттирующий аллергический ринит. Длительность проявления симптомов составляет менее 4 дней в течение недели или менее 4 недель на протяжении года;
Персистирующий аллергический ринит. Длительность – более чем 4 дня в неделю и не менее 4 недель в год.
Пусковой фактор в развитии аллергического ринита – различные аллергены. Это может быть: слюна и перхоть животных, клещи домашней пыли, пыльца растений, плесневые грибы и др. Большую роль в развитии этого заболевания играет наследственность. Аллергены, попадая в полость носа, частично оседают на мерцательном эпителии и сенсибилизируют (повышают чувствительность) к воздействию раздражителей организма. Повторно попав на сенсибилизированную слизистую, аллерген вызывает IgЕ – зависимую (иммуноглобулин — зависимую) реакцию. При аллергическом рините характерна воспалительная инфильтрация слизистой носа различными клетками.
Одна из основных особенностей аллергического ринита – неспецифическая назальная гиперреактивность (повышенный ответ на раздражители неаллергической природы). Наблюдается «минимальное персистирующее воспаление» – сохранение воспаления слизистой носовой полости даже при отсутствии симптомов заболевания. Клиническая картина. Основные жалобы при этом заболевании: чихание, заложенность носа и выделения из носа. От того, какие преобладают симптомы, выделяют два варианта течения заболевания: экссудативный и обструктивный. Диагностика. Для диагностики аллергического ринита необходимо выполнить комплекс клинических и лабораторных исследований. Большое значение имеет анализ жалоб пациента, применение общих и местных методов исследования. При осмотре наблюдаются характерные изменения: отек слизистой разной степени выраженности, слизистая оболочка бледная, иногда имеет синюшный оттенок, имеется водянистое или пенистое отделяемое. Для экссудативного варианта течения заболевания характерно наличие экссудата (жидкости, которая образуется при воспалении) серозного характера и диагностируется аллергический риносинусит. Иногда в среднем носовом ходе обнаруживают полипы или полипозные изменения переднего конца средней раковины. При диагностике аллергии проводятся тесты по определению специфических IgЕ (иммуноглобулинов Е) в сыворотке крови. Для этой цели используются аллергосорбентные (RAST) и радиоиммунносорбентные (PRIST) тесты. Такое тестирование проводиться в случае назначения специфической иммунотерапии или если не удается верифицировать (определить) аллерген. Для диагностики используется метод мазков-отпечатков со слизистой полости носа. Наличие скоплений эозинофилов, бокаловидных и тучных клеток подтверждает наличие аллергического процесса. Лечение. Лечение включает:
Специфическую иммунотерапию т.е. лечение постепенно возрастающими дозами аллергена, вводимых подкожно;
Фармакотерапию – лечение антигистаминными препаратами трех поколений, из которых третье – наиболее эффективное (фексофенадин, азеластин), и глюкокортикостероидами (беклометазон, мометазон, флутиказон, гидрокортизон, преднизолон, метилпреднизолон).
Прогноз. Своевременное и адекватное состоянию лечение обеспечивает благоприятный прогноз.
источник
Аллергический ринит – это заболевание, которое развивается в результате контакта аллергенов со слизистой полости носа. Основные симптомы болезни: зуд в носовой полости, чихание, затрудненное носовое дыхание, слизистые выделения из носа. В рамках диагностики причин аллергического ринита проводятся консультации специалистов (аллерголога-иммунолога, отоларинголога), кожные пробы, определение общего и специфических IgE (аллергологические панели), риноскопия. Лечение антигистаминными препаратами, интраназальными глюкокортикоидами или прекращение экспозиции аллергена приводит к быстрому исчезновению симптомов заболевания.
Аллергический ринит – воспалительная реакция слизистой оболочки носа на действие аллергена, проявление поллиноза. Может протекать сезонно или круглогодично. Проявляется заложенностью, отечностью, зудом и щекотанием в носу, обильным истечением слизи, чиханием, слезотечением, снижением обоняния. Длительное течение может приводить к развитию аллергического синусита, полипов в носу, отита, носовых кровотечений, стойкого нарушения обоняния, бронхиальной астмы. Аллергический ринит широко распространен. По различным данным, этой формой аллергии страдает от 8 до 12% всех жителей Земли. Обычно развивается в молодом возрасте (10-20 лет). В старшем возрасте выраженность проявлений может уменьшиться, однако полностью пациенты, как правило, не излечиваются.
Обычно аллергический ринит развивается у людей с наследственной предрасположенностью к аллергическим заболеваниям. В семейной истории пациентов часто упоминается бронхиальная астма, аллергическая крапивница, диффузный нейродермит и другие атопические заболевания, которыми страдал один или несколько членов семьи.
Самая частая причина развития сезонного ринита аллергической этиологии – пыльца трав (семейство маревых, сложноцветных, злаковых) и деревьев. В некоторых случаях сезонный аллергический ринит вызывается спорами грибов. Нередко больные полагают, что заболевание вызывается тополиным пухом. Однако, на самом деле ринит обычно провоцируется пыльцой растений, цветение которых совпадает по времени с появлением тополиного пуха. Сезонность ежегодной манифестации заболевания зависит от климатических особенностей региона и год от года практически не изменяется. Круглогодичный аллергический ринит возникает при постоянном контакте с частичками эпидермиса животных, различными химическими соединениями и бытовой пылью, в которой содержатся микроклещи.
Выделяют две основные формы заболевания:
- Сезонный аллергический ринит. Наиболее распространенная форма. Обычно манифестирует в молодом возрасте. Симптомы болезни появляются в определенное время года и чаще всего обусловлены контактом с пыльцой определенных растений.
- Круглогодичный аллергический ринит. Страдают преимущественно женщины зрелого возраста. Симптомы круглогодичного ринита выражены на протяжении всего года или периодически возникают вне зависимости от сезона. Болезнь вызывается аллергенами, которые постоянно присутствуют в окружающей среде.
Для аллергического ринита характерны длительные приступы чихания, возникающие по утрам и в момент контакта с аллергеном. Из-за непрекращающегося зуда пациенты постоянно почесывают кончик носа, от чего со временем на спинке носа иногда появляется поперечная складка. Постоянная заложенность носа при развитии аллергического ринита приводит к тому, что пациенты дышат преимущественно ртом. Аллергическому риниту сопутствует отделяемое из полости носа водянистого характера, слезотечение и неприятные ощущения в глазах. Хронические застойные процессы приводят к снижению обоняния и потере вкусовых ощущений.
Слизистая полости носа при аллергическом рините бледная и рыхлая. Гиперемии и шелушения кожи в области ноздрей не наблюдается. В некоторых случаях отмечается покраснение конъюнктивы. Изменения глотки для этого заболевания не характерны, но иногда отмечается незначительная или умеренная гиперемия.
Круглогодичный аллергический ринит часто осложняется вторичной инфекцией, обусловленной закупоркой придаточных пазух из-за отека слизистой. Возможно развитие отита или синуситов. При сезонном рините подобные осложнения возникают крайне редко. При длительном течении заболевания нередко развиваются полипы слизистой носовой полости, которые еще больше закупоривают отверстия придаточных пазух, затрудняя дыхание и утяжеляя течение сопутствующих синуситов.
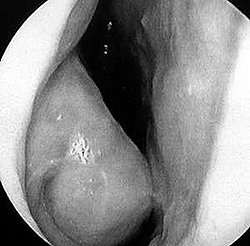
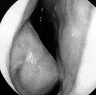
При диагностике круглогодичного аллергического ринита анамнестические данные имеют меньшую ценность. Частый контакт с аллергеном приводит к тому, что симптомы аллергического ринита выражены постоянно, поэтому установить, какой именно аллерген послужил причиной заболевания, обычно не представляется возможным. Иногда аллергическая реакция на определенные раздражители проявляется рядом отличий в клинической картине болезни, что позволяет предварительно определить характер аллергена.
Пациенты с предполагаемым аллергическим ринитом должны пройти осмотр отоларинголога с выполнением риноскопии. Также показана консультация аллерголога с проведением специальных тестов. Самым простым тестом, позволяющим точно определить причину аллергии, является кожная аллергопроба. Исследование основано на связывании раздражителя с тучными клетками. Необходимо учитывать, что в некоторых случаях при проведении кожной пробы возможен ложноположительный результат. При отрицательной кожной пробе и наличии свидетельствующих о сенсибилизации организма к аллергену анамнестических данных иногда проводится внутрикожная проба. Достоверность результата внутрикожной пробы ниже из-за возможного сопутствующего неспецифического раздражения в месте инъекции.
Аллергическая природа ринита подтверждается при обнаружении количества эозинофилов в анализе крови и назального мазка. Увеличение количества нейтрофилов в анализах крови и отделяемого из носовой полости свидетельствует о вторичной инфекции. Возможно проведение иммуносорбентного анализа с ферментной меткой для определения уровня антител, вырабатываемых к определенным аллергенам.
Круглогодичный ринит аллергической природы нередко приходится дифференцировать с обычным вазомоторным ринитом. Клиническая картина заболеваний имеет много общего, однако вазомоторный ринит, в отличие от аллергического развивается при контакте и неспецифическими раздражителями. В некоторых случаях симптомы, сходные с клинической картиной круглогодичного аллергического ринита, вызывают некоторые заболевания верхних дыхательных путей инфекционной природы, анатомические дефекты, вдыхание ряда веществ, постоянное использование препаратов для лечения насморка, лечение эстрогенами и β-адреноблокаторами.
Терапия при аллергическом рините определяется тяжестью и формой заболевания. При легком аллергическом рините назначают антигистаминные препараты (цетиризин, фексофенадин, дезлоратадин, лоратадин и т. д.) или интраназальные глюкокортикоиды (будесонид, флутиказон и т. д.). При тяжелом аллергическом рините и заболевании средней степени тяжести основным терапевтическим средством становятся интраназальные глюкокортикоиды в сочетании с препаратами антагонистов лейкотриенов (зафирлукаст, монтелукаст натрия) или антигистаминными средствами. При приеме антигистаминных средств первого поколения необходимо учитывать побочное М-холиноблокирующее (аритмия, задержка мочи, нечеткость зрения) и седативное действие препаратов.
Выраженная заложенность носа является показанием к назначению сосудосуживающих препаратов местного действия, однако пациентам не рекомендуют злоупотреблять препаратами этой группы из-за опасности развития лекарственного ринита. Пациентам с некоторыми формами аллергического ринита рекомендуют соблюдать специальную диету. Так, например, больные с аллергией к пыльце лещины должны исключить из рациона фундук и лесные орехи, пациенты с аллергическим ринитом, вызванном пыльцой березы – яблоки и т.д. Диета обусловлена возможностью перекрестного реагирования.
При наличии противопоказаний к приему лекарственных средств и недостаточном эффекте лечения возможна гипосенсибилизация к определенным аллергенам (АСИТ). Лечение заключается в ведении под кожу пациента постепенно увеличивающихся доз экстракта аллергена. Полный курс десенсибилизации продолжается от 3 до 5 лет. Инъекции аллергенов производятся один раз в 1-2 недели. Из-за опасности развития анафилактической реакции за пациентом наблюдают в течение 20 минут после инъекции. Возможна местная реакция на введение, которая проявляется в виде уплотнения или эритемы. Десенсибилизация противопоказана при тяжелой бронхиальной астме и ряде сердечно-сосудистых заболеваний.
При неэффективности консервативных методов лечения аллергического ринита и его упорном течении возможно проведение хирургического вмешательства на носовых раковинах — вазотомии. Операция проводится чрезносовым доступом под местной анестезией.
Единственная действительно эффективная профилактическая мера при аллергическом рините – как можно более полное устранение контакта с аллергеном, который стал причиной развития заболевания. При аллергическом рините, вызванном клетками кожи животных необходимо удалить из дома животное, при аллергии, спровоцированной пыльцой трав и спорами грибов, потребуется смена места жительства или установка воздушных фильтров в помещении.
Пациентам с аллергическим ринитом, обусловленным пылевыми микроклещами, следует обеспечить пониженную влажность воздуха в квартире, удалить из дома портьеры и ковры, закрыть подушки, матрасы и стеганые одеяла пластиковыми чехлами. Всем больным с аллергическим ринитом рекомендуется исключить контакты с неспецифическими раздражающими веществами (табачным дымом, резкими запахами, известковой пылью).
источник
Аллергические риниты могут иметь острое, подострое (сезонное) и хроническое течение. Классическим примером аллергического ринита является «сенной насморк» (поллиноз), проявления которого носят сезонный характер, совпадая с периодом цветения растений, к пыльце которых у ребенка имеется повышенная чувствительность. При сенсибилизации к бытовым аллергенам явления аллергического ринита наблюдаются круглый год с усилением симптомов в осенне-зимний период. У детей раннего возраста наиболее частой причиной аллергического ринита является сенсибилизация к пищевым продуктам (коровье молоко, овощные соки и др.). Острый аллергический ринит характеризуется чувством заложенности носа, приступообразным чиханием, зудом в носу, необильным серозным отделяемым (и/или обильными серозно-слизистыми выделениями) при нормальной или субфебрильной температуре тела, познабливанием, плохим сном, потливостью, повышенной нервной возбудимостью. Все эти симптомы держатся несколько часов или дней. Смазывание слизистой оболочки носа сосудосуживающими веществами обычно малоэффективно. При подостром и хроническом течении аллергического ринита наблюдают пароксизмальное чихание, обильное выделение прозрачного содержимого из носа, которое у некоторых больных может быть и густым. Ребенок дышит через рот. Как правило, одновременно с выделениями появляется и зуд в области носа, поэтому больной морщит нос («нос кролика»), часто трет нос («аллергический салют»), последствием чего является образование поперечной складки выше кончика носа. Иногда обострение аллергического ринита протекает в виде заложенности носа без обильного выделения слизи. Одновременно могут отмечаться конъюнктивит, отечность и бледность (одутловатость) лица, темные круги под глазами, головная боль, общая слабость, тахикардия, аллергические высыпания на коже. Обострение ринита может быть спровоцировано не только контактом с аллергеном, но и психогенными факторами, утомлением, переменой погоды, резким запахом, охлаждением. Хроническое течение аллергического ринита может приводить к снижению успеваемости ребенка в школе в связи с частыми головными болями, нарушением сна, быстрой утомляемостью. Риноскопически у больного (особенно отчетливо в периоде обострения) обнаруживают бледность с голубоватым оттенком слизистой оболочки носа, ее отечность, сужение среднего и нижнего носовых ходов из-за увеличения объема средней и нижней носовых раковин. Аллергический ринит у детей, как правило, сочетается с синуситами, евстахиитом, гиперплазией аденоидов, отитом и другими аллергическими поражениями верхних дыхательных путей. При длительном течении аллергический ринит дифференцируют с назальными полипами, аденоидными разращениями, расщепленной носовой перегородкой, вазомоторным и медикаментозным ринитами, наркоманией (нюхатели кокаина), токсикоманией (вдыхание раздражающих красок, клея), инородными телами, ринореей спинномозговой жидкости, гипотиреозом.Аллергические синуситы характеризуются головной болью, болезненностью при пальпации в точке выхода тройничного нерва, бледностью и отеком мягких тканей лица соответственно топографии той или иной пораженной пазухи. Эти симптомы, как правило, возникают на фоне клинических проявлений аллергического ринита. При рентгенографическом исследовании обнаруживают симметричное затемнение с неровными контурами придаточных пазух. Изменения не стойкие и при повторном исследовании уже через несколько часов отклонений от нормы на рентгенограммах может не быть. Одним из осложнений аллергических ринитов и синуситов является полипоз носа и придаточных пазух. Специфических симптомов полипоза нет, однако ринит и синусит у таких детей всегда протекает хронически. У большинства больных имеются такие общие симптомы, как повышенная утомляемость, недомогание, пониженный аппетит, головная боль в лобной и височных областях. Полипоз носа диагностируют при риноскопии. Полипы чаще исходят из средних носовых ходов.Диагноз При сборе анамнеза обращают внимание на наличие аллергических заболеваний у других членов семьи, аллергические реакции у больного в прошлом, связь появления первых признаков или его обострений с сезоном года, временем суток, непосредственным контактом с бытовыми (уборка дома), эпидермальными (игра с животными), пыльцевыми (прогулка в поле, лесу в сезон цветения) аллергенами, приемом медикаментов, изменениями в диете, физическими и психическими нагрузками. Обязательно уточняют экологию жилища: качество постельных принадлежностей, наличие тараканов в квартире, ковров, не застекленных шкафов с книгами, старой мягкой мебели, домашних животных и т. д. Уточняют частоту и характер обострений заболевания, эффективность применяемой ранее терапии.Проводят объективное обследование больного. Для больных с аллергической этиологией респираторных заболеваний характерна умеренная эозинофилия в анализах периферической крови. При наличии клинико-анамнестических данных, указывающих на аллергическую этиологию заболевания, проводят аллергологическое обследование с целью подтверждения спектра сенсибилизации. Детям до четырех-пяти лет и больным с непрерывно рецидивирующим течением аллергоза или при наличии дерматита в любом возрасте проводят аллергологическое обследование in vitro: определение специфических IgE, РТМЛ с аллергенами, реакцию дегрануляции тучных клеток. Детям старше четырех лет в период клинической ремиссии для определения спектра сенсибилизации проводят кожные скарификационные пробы с экзогенными неинфекционными аллергенами, внутрикожные пробы с грибковыми и бактериальными аллергенами при наличии показаний к ним. Для всех больных обязательно определение общего IgE. Диагностика пищевой аллергии основана на ведении пищевого дневника и проведении элиминационно-провокационных проб с пищевыми продуктами. Довольно часто в клинической практике возникают проблемы с дифференциальным диагнозом острых респираторных заболеваний верхних дыхательных путей, трахеи и соответствующих поражений респираторного тракта аллергического генеза. Лечение. Режим максимального антигенного щажения предусматривает и оздоровление домашней обстановки. При бытовой сенсибилизации необходимо проведение элиминационных мероприятий дома: сон на синтепоновой подушке, изоляция подушек, матрацев и одеял в специальные гипоаллергенные чехлы, еженедельное кипячение постельного белья, удаление из обихода мягких игрушек, ковров, застекление книжных шкафов, влажная уборка и уборка с помощью пылесосов с качественными фильтрами (лучше водными) за два часа до возвращения ребенка домой, разобщение с домашними животными, предупреждение роста плесневых грибов и т. д. При пищевой сенсибилизации необходимо исключение из диеты ребенка облигатных и индивидуально непереносимых пищевых продуктов. При реакции на пыльцу растений — перемена географической зоны в сезон цветения растений, к которым больной сенсибилизирован, отказ от прогулок в солнечную ветреную погоду, ношение солнцезащитных очков.
Из медикаментозных препаратов при лечении малых форм респираторных аллергозов издавна прибегают к антигистаминным препаратам-антагонистам Hj-рецепторов.
Эффективность курсового применения антигистаминных препаратов для лечения респираторного аллергоза не доказана. В настоящее время производят антигистаминные препараты местного применения для лечения аллергических ринитов и конъюнктивитов — левокабастин (хистимет), ацеластин (аллергодил).Согласно Международному консенсусу по диагностике и лечению ринитов (1994) в терапии этого заболевания рекомендуют использовать современные блокаторы Hj-гистаминовых рецепторов и их комбинации с вазоконст-рикторами (псевдоэфедрином) для приема внутрь: актифед, клариназа, ринопронт, контак 400. Эти препараты эффективны при риноконъюнктиваль-ной форме поллинозов, при которой антигистаминные препараты должны применяться в течение всего периода цветения растений (как правило 1,5 мес), а также при гистамин-опосредованных дерматозах (крапивница, отек Квинке, атопический дерматит, экзема). Препараты пригодны как для купирования развившихся симптомов, так и для их профилактики.
При аллергических ринитах применяют спрей кромоглициевой кислоты
(кромогексал) местно 4-6 раз в день. Полезны также турунды с 5% эпсилон-
аминокапроновой кислотой. Для лечения аллергических ринитов и риносинуситов у детей школьного возраста в последние годы применяют топические интраназальные кортикостероиды: беклометазона дипропионат (беконазе), будезонид (ринокорт), флюнизолид (синтекс), флютиказона пропионат (фликсоназе). Местно глюкокортикоиды вводят в носовые ходы с помощью фрионовых аэрозолей или механических ингаляторов в виде водных или гликолевых растворов, сухого порошка 1-2 раза в сутки. Однако безопасность их длительного применения у детей не установлена. Их не рекомендуют применять у детей со свежей герпетической инфекцией (возможность активации герпес-инфекции), микоти-ческими заболеваниями, носовыми кровотечениями. При аллергических синуситах глюкокортикоиды иногда вводят в пазухи при проведении пункции. При доказанной этиологии пищевых аллергенов в формировании респираторных аллергозов используют пероральную форму кромогликата натрия (йнтала) — налкром. Упорное течение малых форм респираторных аллергозов, полиорганность клинических проявлений атопии служат основанием для проведения длительных (не менее 3 мес) курсов задитена (кетотифена). Дети с пищевой сенсибилизацией нуждаются также в проведении курсов эубиотиков, желчегонной терапии.Неотъемлемой частью лечения аллергических заболеваний верхних дыхательных путей является фитотерапия. Целесообразно следующее сочетание растений: череда — 10 г, солодка — 20 г, корень лопуха — 20 г, корень девясила — 20 г, земляника (растения и плоды) — 10 г, подорожник — 10 г, манжетка — 10 г. Смесь растирают, 1 столовую ложку сбора заливают 300 мл кипятка, настаивают в течение 10 мин (не кипятят!). Пьют по 1 десертной, столовой ложке 4 раза в день. Фитотерапия не показана детям с пыльцевой аллергией.Доказано положительное действие при аллергических заболеваниях респираторного тракта витаминотерапии (чередующиеся курсы пиридоксина, пантотената кальция, пангамата кальция, токоферола ацетата).
Дата добавления: 2018-02-18 ; просмотров: 139 ; ЗАКАЗАТЬ РАБОТУ
источник