Заложенность носа, затрудненное носовое дыхание, постоянный насморк – все это может стать причиной дискомфорта современного человека. Зачастую мы стараемся не обращать на это внимание, но с каждым днем проблема напоминает о себе все сильнее и сильнее. Сегодня разработано много методов лечения заболеваний, связанных с вышеописанными симптомами. Подробно обо всем рассказывает врач-оториноларинголог Центра хирургии одного дня Диалайн Сергей Сергеевич Перепечаев.
— Сергей Сергеевич, расскажите, пожалуйста, с какими проблемами к вам чаще всего обращаются пациенты?
— Чаще всего люди обращаются с проблемами связанными со снижением и затруднением носового дыхания. Отсутствие носового дыхания является некой обобщающей жалобой состоящей из насморка, заложенности носа, затруднения носового дыхания и многих других. На первый план выходят неудобство, ухудшение общего самочувствия и снижение жизненного уровня. Именно подобные симптомы приводят людей к лор-врачу.
— Каковы симптомы того или иного заболевания?
— Тут важно различать понятия «насморк», «заложенность носа» и «затруднение носового дыхания». Многие не видят разницы между ними, соответственно, не видят разницы и между симптомами. А она весьма существенна.
Насморк – это, прежде всего, появление выделений и корочек из полости носа различного характера, обусловленных как воспалительной, так и аллергической природой. Как правило, после механической очистки полости носа и удаления корочек носовое дыхание значительно улучшается.
Заложенность носа — это отек слизистой оболочки полости носа. Наиболее характерными эпитетами при описании этого состояния являются: «ощущение суженности носовых ходов», «как ватой забили». Зачастую заложенность носа сочетается с насморком, но после механической очистки носа облегчения носового дыхания либо не происходит, либо оно незначительно. Однако при применении противовоспалительных и сосудосуживающих капель носовое дыхание приближается к удовлетворительному.
Затруднение носового дыхания — это нарушение проходимости воздушной струи через полость носа. Наиболее частая причина: различные врожденные и приобретенные(травматические) изменения как наружного носа, так и анатомических структур внутри полости носа, в том числе являющихся следствием болезни околоносовых пазух. Стойкое затруднение носового дыхания — это то, что остается после очистки полости носа и применения сосудосуживающих капель.
— Почему возникают перечисленные вами симптомы, каковы причины жалоб на подобные состояния?
— Среди наиболее часто встречающихся причин, можно выделить следующие:
Искривление перегородки носа — это врожденные или приобретенные деформации хрящевой, костно-хрящевой и костных частей перегородки носа. Наиболее часто встречаются гребни и шипы, при относительно ровном «каркасе», но и нередко встречается полностью «С» и «S» — образно деформированная перегородка. Деформации могут быть как в горизонтальной плоскости, так и в вертикальной. Вогнутость на одной стороне, соответственно, обеспечивает выпуклость на другой, зачастую полностью перекрывая дыхание. Как правило, именно искривление перегородки носа и приводит к стойкому нарушению носового дыхания.
Гипертрофия нижних носовых раковин — увеличение в размерах нижних носовых раковин и утолщение покрывающей их слизистой оболочки, вследствие чего уменьшается размер общего носового хода. Нередко возникает как осложнение вазомоторного ринита. Является причиной как стойкого затруднения носового дыхания, так и заложенности носа.
Вазомоторный ринит — заболевание, при котором нарушен тонус сосудов слизистой оболочки полости носа и внутриносовых структур. Что и приводит к заложенности носа и насморку. Зачастую является следствием длительного применения сосудосуживающих капель. Сами пациенты описывают данное состояние как: «подсел на нафтизин», «без капель не могу».
Полипы полости носа — или гнойно-гиперпластический гаймороэтмоидит. Является причиной стойкого затруднения носового дыхания, заложенности носа и выделений различного характера. Полипы — это округлые образования, как на ножке так и на плоском основании, полностью или частично перекрывающие носовые ходы. По своему строению являются отечной формой слизистой оболочки, нормальное строение которой нарушено межклеточным отеком и пропитыванием форменными элементами крови.
Кисты околоносовых пазух — новообразования различного происхождения располагающиеся в придаточных пазухах носа. Помимо нарушений носового дыхания и выделений из полости носа являются причиной жалоб на тянущие головные боли, отдающие в щеку, зубы, корень носа, надбровную область. Нередко заполнив собой всю пазуху вываливаются в полость носа через естественные соустья обеспечивая клинику и жалобы схожие с полипами полости носа.
Далеко не последнюю роль в нарушении носового дыхания играют острые и хронические заболевания полости носа и околоносовых пазух такие как: риниты воспалительного и аллергического происхождения, гайморит (верхнечелюстной синусит), фронтит (воспаление лобной пазухи) и т.д.
— Какие способы лечения самых распространенных заболеваний вы применяете в Диалайн?
— Мой профиль – это хирургические операции. Среди основных операций, производимых в Центре хирургии одного дня Диалайн, можно перечислить следующие:
на перегородке носа (септопластика, кристотомия) при нарушении носового дыхания;
нижних носовых раковинах (вазотомия, в том числе и радиоволновая) при нарушении носового дыхания и вазомоторном рините (зависимость от капель);
придаточных пазухах носа (гайморотомия) при кистах верхнечелюстных пазух, новообразованиях, хронических гнойных гайморитах;
удаление полипов в носовых ходах (полипотомия), в процессе которой происходит удаление не только тела полипов полости носа, но и их ножки, и плоского основания.
Все эти операции проводятся в Центре хирургии одного дня Диалайн в городе Волжском.
— Как происходит обращение пациента в Диалайн?
— Обращение пациента в Диалайн начинается с первой консультации. На приеме происходит сбор анамнеза, жалоб, осмотр пациента, назначение анализов и обследования.
На втором приеме мы исследуем результаты анализов, проводим повторный осмотр и определяем дату операции.
В назначенный день проходит операция, а затем пациент остается в течение 6 часов в дневном стационаре под наблюдением. После чего он уходит домой и возвращается к повседневным делам.
Послеоперационные осмотры проводятся по мере надобности.
После проведения подобных операций человек начинает вести полноценную жизнь – жизнь, которую он может вдохнуть своим здоровым носом!
Если вы испытываете постоянные проблемы с носом, имеете затрудненное дыхание, заложенность или непрекращающийся насморк, обращайтесь в Диалайн на консультацию к Сергею Сергеевичу Перепечаеву. Записаться на прием к доктору можно по телефонам 220-220 (в Волгограде), 450-450 (в Волжском).
источник
Проведение хирургического вмешательства при помощи лазера в современной отоларингологии становится популярным из года в год. При удалении полипов в носу при помощи луча, воспалительный процесс в носовых ходах сведён к минимуму. Действие лазера не вызывает кровоточивость в процессе оперативного вмешательства. Реабилитационный период минимальный, чаще всего без осложнений и патологий.
В целом хирургическое вмешательство на ЛОР органы при помощи лазерного луча не оказывает негативного воздействия на человеческий организм. Противопоказания сведены к минимуму.
Хватит удалять полипы, есть более гуманный способ его лечения! Ознакомиться можно здесь.
Удаление при помощи лазерного луча эффективно и безопасно. Проделать такую хирургическую манипуляцию могут многие пациенты, имеющие противопоказания к традиционному методу лечения. Удалить полипы при помощи лазера могут люди, страдающие бронхиальной астмой. Хирургическое вмешательство имеет низкую травматичность, минимальный реабилитационный период и множество преимуществ.
Определить наличие полипов в носу вы можете при помощи современных методов диагностики.
Консультация врача перед лазерным удалением полипов
Лазерный луч не оказывает неблагоприятного воздействия на организм человека, однако чтобы провести оперативное вмешательство с его использованием необходимо отталкиваться от показаний и противопоказаний.
Показания к удалению при помощи лазера:
- Искривлённая носовая перегородка с имеющимися полипами.
- Разрастание полипов как побочное действие при бронхиальной астме.
- Постоянное отсутствие обоняния.
- Храп во время сна.
- Затруднённое дыхание или полное его отсутствие.
- Риносинусит, гайморит.
Противопоказания к применению лазера при полипозе:
- Использование лазера запрещено пациентам с проблемой свертываемости крови.
- При наличии злокачественных новообразований.
- Нарушении снабжения головного мозга кровью.
- При заболеваниях сердечно – сосудистой системы и гипертонической болезни в крайней степени.
- Беременность на протяжении всех трёх триместров.
- Естественное грудное вскармливание.
- Наличие обструктивного бронхита.
- Множественные разрастания полипов в носу.
- Период сильных аллергических реакций, во время цветения растений (весна и осень).
к содержанию ↑
Врач с помощью лазера проводит удаление полипа
Ход оперативного вмешательства:
- Пациента усаживают на специализированное кресло.
- Врач объясняет ход предстоящей процедуры и рассказывает о её последствиях и возможных осложнениях.
- После этого специалист вводит анестезию в виде инъекции.
- Удаление проводится по выведенному на экран изображению при помощи эндоскопа. На кончике этого хирургического аппарата имеется камера и подсветка, видео которого переносится на монитор.
- В носовой ход специалист вводит трубку эндоскопа и лазерное оборудование.
- Луч производит нагревание новообразований, в процессе чего в полипах уменьшается количество влаги, они удаляются и испаряются.
- Также лазерный луч запаивает кровеносные сосуды, что предотвращает возникновение носового кровотечения.
Фотогалерея:
Процентность занесения инфекции в рану минимальна. После оперативного вмешательства по удалению полипов в носу при помощи лазерного оборудования госпитализация не требуется. Пациент отправляется домой и возвращается на приём к специалисту в указанный день.
Прочитать о других методах удаления полипов и послеоперационных рекомендаций можно в нашей статье.
Рекомендации от специалиста после проведённого хирургического вмешательства:
- Не употреблять алкогольную продукцию.
- Ограничить физические нагрузки.
- Не совершать наклоны вперёд.
- Не посещать заведения с резкими перепадами температур, в том числе бани и сауны.
к содержанию ↑
Недостатки от удаления при помощи лазера:
Основным недостатком лазерной коагуляции является остаток полипозной ткани в пазухах, которые в ходе оперативного вмешательства не вскрываются. Таким методом невозможно удалить многочисленные полипы. При выраженном разрастании специалисты проводят эндоскопическую операцию.
Преимущества при выборе лазерной коагуляции:
Хирургическое вмешательство при отсутствии осложнений длится не более двадцати минут, имеют малую травматичность. После оперативного вмешательства нет необходимости прибывать в отделении стационара, достаточно амбулаторного посещения. Во время лазерной коагуляции специалист следит за процессом через монитор с выведенным изображением благодаря эндоскопу. Повторное возникновение полипов маловероятно. Метод бескровный с низким процентом попадания инфекции во время операции в рану. Пациентам достаточно ввести местную анестезию, чтобы полностью обезболить процесс кратковременной операции.
Наряду с данным методом существуют способы безоперационного удаления полипов в носу.
Удалить полипы в носу при помощи лазерного оборудования можно в частных клиниках в крупных городах.
источник
«Прекрасный специалист.Спасибо доктору и низкий поклон, спасла мне глаз. Настоящий профессионал. Отличное отношение к пациенту.»
«Замечательный доктор! Всё понравилось. Всё спокойно рассказал. Операция прошла быстро. Медсестра поддерживала, успокаивала. Рассказал как ухаживать за швом и как менять повязки. Мне всё понравилось. Спасибо!»
«Врачи ведут прием в рамках медосмотра, лечением не занимаются. А если какие проблемы есть, то это по месту жительства надо обращаться.»
«Четко,по существую Все поняино с первого раза,эффект был сразу.Теперь только к ней.Рекомендовал знакомым-все очень довольны и теперь только к ней.»
«Делала в этой клинике УЗИ, очень не хотела попасть к врачу-мужчине, сказала об этом девушке в регистратуре и она предложила на выбор мне несколько разных дней, в которые я смогу прийти на прием к врачу-женщине. Спасибо большое за понимание.»
«Целую неделю ежедневно посещала вашу поликлинику, получая платные услуги. Сравнивала с поликлиникой, в которой наблюдаюсь постоянно. Дежурный на первом этаже ответит на все вопросы, не отвлекая от работы регистраторов. В регистратуре достаточное количество. »
«Я наблюдаюсь у Марины Игоревны с хроническим заболеванием. После того, как я обратилась к ней, болеть стала на много реже. Очень благодарна такому внимательному и профессиональному врачу.»
«ОЛьга Владимировна всегда подскажет и вылечит, без развода на деньги! Дает всегда хорошие рекомендации и эффективные назначения! Особенно порадовала запись через интернет!»
«Лечилась у хирурга Ольги Геннадьевны, очень довольна. Доктор очень грамотная, приветливая. Лечение помогло. Спасибо, доктор Ольга Геннадьевна.»
«Очень грамотная, внимательная, добрая, порядочная врач. Золотые руки! Лучше неё операций не делает никто! Тепер мой нос дышит свободно. Спасибо Вам огромное!»
«Любовь Александровна — Вы лучшая! Спасибо! Помню Вас ещё, как участкового врача-терапевта. А теперь Вы заведующая очень хорошая.»
«Хочу сказать большое спасибо Пономаревой Ирине Викторовне, которая вела мою вторую беременность. Очень внимательная, не раздражалась никогда, всё очень чётко и по плану: анализы, УЗИ, КТГ. Беременность была сложная, но благодаря этому врачу, всё было. »
«Очень внимательный доктор,рекомендую.»
«Е. Г. Лебедева — грамотный специалист, врач от Бога. Только благодаря её знанию и опыту наша семья неоднократно избегала фатальных моментов со здоровьем. Ни одного раза наш участковый врач не ошибся в диагнозе и тактике лечения.»
«Большое спасибо Оксане Петровне за внимательное добросовестное отношение к работе. Этого врача волнует не просто снятие симптомов и быстрое избавление от болезни любыми методами. Оксана Петровна смотрет на перспективу здоровья пациента, руководствуется. »
«Являюсь постоянным пациентом данной поликлиники и хочу сказать, что там работают замечательные люди во главе со своим замечательным главным врачом! За последнее время сделан ремонт, во время которого была такая чистота, что даже не верилось, что идет. »
«Молодченко Лариса Михайловна очень отзывчивый доктор! Безмерно благодарна за профессиональную помощь и человеческое понимание. Дай вам Бог крепкого здоровья!»
«Мы с сыном очень довольны, он у меня первый и неизвестность сильно пугала. Благодаря Елене Николаевне, хоть и болели два раза, но быстро выздоравливали и дело до антибиотиков не доходило, чему способствовало правильное и своевременное назначение доктора. »
«Очень внимательный доктор И. М. Илясова. Спасибо ей за терпение и чуткость, умение найти подход к каждому пациенту. Здоровья ей крепкого! Хочется, чтобы её нелёгкий труд был соответственно оценён! Пациентка.»
«Очень хороший врач. Спасибо большое Игорю Александровичу за операцию и отношение. Высококвалифицированный и внимательный специалист.»
источник
В настоящий момент, лазерное удаление полипа в носовой полости считается самым безопасным, результативным и известным методом. Такой способ подразумевает разрушение полипов лазерным лучом.
Данная эндоскопическая операция применима при полипозе носа. Благодаря этому методу, есть возможность провести операцию людям, которые имеют противопоказания к традиционным способам лечения. Современная медицинская аппаратура позволяет достичь положительного результата при малой травматичности и негативных последствиях.
Полипы в носу – это заболевание носовой полости, характеризующееся появлением доброкачественного новообразования на слизистой ткани, которое может выглядеть как горошина на ножке или складчатая лента. Размеры таких разрастаний от одного миллиметра до нескольких сантиметров, иногда даже полностью закрывают полость носа. У женского пола такая патология встречается чаще.
К основным симптомам, указывающим на наличие полипов, относят:
- постоянное заложенное состояние носа, без наступления время улучшения;
- выделения из ноздрей с характерным, зловонным запахом;
- храп ночью;
- зудящие ощущения в ноздрях, провоцирующие постоянное желание чихать;
- изменение или утрата обоняния;
- головные боли;
- чувство распирания в носовых или гайморовых пазухах.
Внимание! Возникновение полипов может образоваться из-за наличия хронических заболеваний носоглотки и дыхательной системы: тонзиллита, синусита, фронтита, гайморита и прочих. Также спровоцировать появления такой патологии может ринит аллергический или астма бронхиальная.
Искривленная перегородка препятствует свободному проникновению кислорода в носовую полость. От этого формируются зоны, которые плохо вентилируются. Здесь и создается среда, пригодная для развития полипов. Многие люди даже не подозревают о наличии у себя искривленной перегородки.
Диагностику проводит отоларинголог при помощи эндоскопического аппарата, который состоит из эндоскопа с камерой.
Такая процедура не доставляет болевых ощущений человеку и длиться 5-20 мин. Предварительная подготовка к такой диагностике не требуется.
При эндоскопическом обследовании выявляется количество полипов, их размеры, структура и место расположения. Также определяется, с какой скоростью и в каком объеме проходит воздушная волна через нос, что является важным показателем, который влияет общее состояние больного.
Здесь же выявляется анатомия полости носа: симметричность раковин, кривизна перегородки.
Зачастую, данную процедуру таких образований делают людям с бронхиальной астмой и больным с одним полипом. Угрозу такие разрастания на слизистой ткани носа представляют тем, что через некоторый промежуток времени они могут переродиться в злокачественные новообразования, стать причиной обострения бронхиальной астмы, а также ухудшить умственное развитие и слух у маленьких детей, ввиду не проходящей заложенности носовых проходов.
Удаление полипа в носу лазером нельзя производить в следующих случаях:
-
в период беременности;
- при наличии болезней внутренних органов;
- во время обострения поллиноза, хронического обструктивного бронхита;
- при острых стадиях любых инфекционных болезней;
- во время обострения астмы, аллергического ринита.
Такая операция требует тщательной подготовки. Даже небольшое недомогание, высокое или низкое артериальное давление, симптомы простудного заболевания могут стать веской причиной для того, чтобы отсрочить проведение данной процедуры.
К основным преимуществам такой операции относят:
- местное обезболивание;
- проведение операции, как в амбулаторных условиях, так и в стационаре;
- низкая травматичность;
- контроль хирургического процесса с помощью эндоскопа;
- отсутствие кровотечения при удалении из-за лазерной коагуляции,
- быстрота операции.
К минусам такого процесса относят:
- удаление лишь одиночных и небольших новообразований;
- возможен риск появления новых разрастаний, так как лазер не устраняет факторы их появления.
Операция по удалению полипов выполняется хирургами – отоларингологами, с применением местного обезболивающего без разрезов слизистой ткани. Лазером убираются единичные полипы маленьких размеров. В других случаях назначается эндоскопическое эндоназальное удаление или политомия. Перед выполнением процедуры больному нужно пройти назначенные анализы, КТ, пройти десенсибилизирующую терапию.
Удаление полипа лазерным световодом выполняется следующим образом:
-
В нос вводится лазерный световод, который испускает излучение на новообразование. Этот процесс контролируется с помощью оптики, отображается на специальном мониторе.
- Лазерный луч нагревает разрастание до 100 градусов за пару минут, и разрезает его. В это время могут возникнуть незначительные болевые ощущения. Вместе с этим возникает коагуляция слизистой ткани. Затем, используя медицинский пинцет, специалист убирает вырезанный полип.
Процедура длится четверть часа, при необходимости, ее повторяют через 7 дней. После операции проверяют качество проведенной процедуры через эндоскоп, а затем назначают лечебную и восстановительную терапию.
Лазером убирается не только главный полип, но так же во время его действия происходит испарение воды в близлежащие полипозные ткани, что уменьшает вероятность дальнейшего разрастания. Эта операция способствует нормализации носового дыхания, исключает появления рубцовой ткани и кровотечений. Повторное появление и новый рост полипов могут возникнуть в том случае, если истинная причина образования таких разрастаний не будет установлена.

В клиниках крупных городов (Москва, Санкт-Петербург, Екатеринбург, Казань, Омск и др.) средняя цена ее варьируется в пределах 7 500 – 32 000 рублей.
Тех, кто столкнулся с таким заболеванием, интересует вопрос – где удалить полипы в носу?
В Москве, клиник, занимающимися такими процедурами много, с хорошей стороны зарекомендовали себя следующие учреждения:
- «Дельта Клиник» (Наставнический пер., д.6);
- «Тавлада» (ул.Зеленодольская, д.36, корп.2);
- «ВиТерра» (ул.Профсоюзная, д.104) .
В Санкт-Петербурге положительные отзывы получили следующие медицинские учреждения:
- «Клиника доктора Коренченко» (Новочеркасский пр.,33, к.2);
- «АндроМеда» (ул.Звенигородская, д12, ул.Ординарная, д.21).
Мария, 35 лет: В прошлом году в клинике «ВиТерра» удалила маленький полип в носу лазером. Процедура прошла быстро и безболезненно. Я больше боялась. Очень много проблем со здоровьем принес этот полип. Спать ночами не могла из-за сильной заложенности носа. Врачи предупреждали, что возможен рецидив болезни, к счастью, полип снова не вырос.
источник
НУЗ «Отделенческая клиническая больница на ст. Волгоград-1 ОАО «РЖД»
Тел.: 8 (8442) 53-40-00,
8 (8442) 90-51-87, .
Прием пациентов с 9:00 до 15:00 (кроме выходных дней)
Врач- оториноларинголог ИЛЬИЧЕВ Андрей Юрьевич, кандидат медицинских наук, врач высшей квалификационной категории, стаж работы по специальности 33года,
Оториноларингологический кабинет расположен на 1-м этаже здания больницы, оснащен аппаратурой и инструментарием в достаточном количестве для оказания амбулаторной и стационарной специализированной ЛОР- помощи в полном объеме.
В нашей клинике проводятся амбулаторные консультации, обследование взрослых пациентов и детей любого возраста, а в стационаре на базе хирургического отделения- консервативное, хирургическое лечение и реабилитация при следующих заболеваниях ЛОР органов:
1. острые и хронические заболевания носа и околоносовых пазух (острые, хронические и аллергические риниты и риносинуситы, полипозные и кистозные поражения околоносовых пазух, фурункулы и абсцессы носа, носовые кровотечения, деформации носовой перегородки и наружного носа и др.);
2. острые и хронические заболевания носоглотки, глотки и гортани (аденоидит и гипертрофия аденоидов, хронический тонзиллит, паратонзиллярные и парафарингеальные абсцессы, острые и хронические фарингиты и ларингиты- длительно и вялотекущие, плохо поддающиеся лечению, нарушения голосовой функции и др.);
3. острые и хронические заболевания уха (острые и хронические наружные и средние отиты, адгезивный средний отит, тугоухость различного генеза и др.);
4. травмы ЛОР органов и их последствия (переломы костей носа, отгематома, ушибы и раны ЛОР органов, устранение посттравматических деформаций наружного носа, околоносовых пазух, ушных раковин и др.);
5. доброкачественные новообразования ЛОР органов;
6. комплексное обследование, хирургическое и консервативное лечение пациентов с синдромом обструктивного апноэ сна (СОАС) и храпом.
В клинике выполняются следующие основные виды хирургических вмешательств на ЛОР органах:
1. коррекция искривления носовой перегородки (септопластика);
2. пластические операции на носу и ушных раковинах (ринопластика, отопластика);
3. комплексное лечение полипоза носа и уха (консервативно- хирургическая полипотомия);
4. хирургическое лечение хронических и аллергических ринитов (конхопексия, подслизистая конхотомия и вазотомия нижних носовых раковин);
5. хирургическое лечение хронических, в том числе одонтогенных, синуситов (микрогайморотомия, эндоназальная или внутриносовая синусотомия, трепанопункция лобной пазухи, удаление кист, полипов и инородных тел (пломбировочного материала) из полости пазух, пластика свищей дна верхнечелюстных пазух и др.);
6. аденоидэктомия (удаление гипертрофированной носоглоточной миндалины);
7. тонзиллэктомия (удаление небных миндалин);
9. вскрытие абсцессов и флегмон ЛОР органов;
10. удаление доброкачественных новообразований ЛОР органов;
11. операции при травмах ЛОР органов (ручная и инструментальная репозиция костей носа и околоносовых пазух, ушивание ран с наложением косметических швов и др.);
12. хирургическое лечение синдрома обструктивного апноэ сна (СОАС) и храпа (увулотомия, палатопластика, увулопалатопластика и др.).
Нередко при сочетанной патологии носа и околоносовых пазух пациенту показаны две и больше операций. При этом хирургические вмешательства на разных анатомических образованиях могут быть выполнены одновременно (симультанно) или в несколько этапов, между которыми иногда проходит от нескольких дней до нескольких недель, месяцев или даже лет.
В связи с тем, что слизистая оболочка верхних дыхательных путей является носителем разнообразных защитных функций местного и общего характера, принципы щадящей хирургии относятся ко всем операциям на внутриносовых структурах и околоносовых пазух. При сочетанной патологии носа и околоносовых пазух приходится выбирать между радикальным удалением патологического очага и щадящим отношением к слизистой оболочке. В связи с этим в нашей клинике при хирургическом лечении ЛОР патологии эти два принципа (одновременности или симультантности выполнения операций и щадящее отношение к тканям) являются приоритетными.
Симультанные операции имеют ряд медицинских и социально- экономических преимуществ:
— избавление пациента от повторной госпитализации, операции, анестезиологического риска и связанной с этим психо- эмоциональной травмы у самого пациента и его родственников;
— устранение неприятных для пациента психотравмирующих факторов в послеоперационном периоде, связанных с тампонадой носа и другими манипуляциями;
— уменьшение суммарного объема операционной травмы, риска возникновения интра- и послеоперационных хирургических осложнений, развития аллергических реакций;
— возможность сочетания коррегирующего и санирующего эффектов при операциях на структурах носа и околоносовых пазух;
— сокращение общего времени нетрудоспособности и реабилитационного периода для пациентов;
— существенное сокращение времени, затраченного отоларингологом на симультанную операцию и послеоперационный период по сравнению с суммарным временем при многоэтапном подходе;
— непосредственный экономический эффект, связанный со снижением затрат на лечение и последующую реабилитацию пациента.
Выполнение симультанных операций подчеркивает необходимость тщательной предоперационной подготовки и послеоперационного ведения пациентов, выбора адекватного обезболивания и анестезиологического сопровождения, обусловлено целым комплексом медицинских, социальных и экономических обстоятельств, которые необходимо учитывать перед каждым хирургическим вмешательством. От правильной оценки этого комплекса обстоятельств, выбора рациональной тактики и алгоритма хирургического пособия, адекватного обезболивания зависит эффективность и исход лечения.
Обычно полипы носа встречаются у мужчин примерно в 2- 4 раза чаще, чем у женщин. Этой патологией страдают от 1 до 4% людей, при этом полипы носа встречаются преимущественно у взрослых.
Полипы носа представляют собой разрастания воспаленной слизистой носа или околоносовых пазух. По внешнему виду они напоминают гроздья винограда.
Иногда причиной полипов носа бывает аллергия или инфекция. Чаще всего полипы носа начинают свой рост из клеток решетчатой пазухи, в самом верху полости носа. Постепенно по мере роста полипов они могут полностью закрывать носовые ходы, тем самым вызывая нарушение носового дыхания (обструкцию). Полипы носа часто сочетаются с такой патологией, как бронхиальная астма, аллергический ринит (сенная лихорадка), а также у больных муковисцидозом и хроническими синуситами (гайморитом, фронтитом и т.д.). В некоторых случаях полипы носа блокируют часть слизистой оболочки носа, ответственную за обоняние, в результате чего развиваются нарушения восприятия запахов.
Симптомы полипов носа:
• постоянная заложенность носа и затруднение носового дыхания;
• постоянный насморк, чихание (эти проявления могут быть как сезонными, так и круглогодичными и не иметь связи с бытовыми условиями);
• снижение обоняния, изменение вкуса;
• головная боль более или менее интенсивная.
Лечение полипов носа может быть как консервативным, так и оперативным. В нашей клинике используется консервативно- хирургический метод лечения полипоза носа.
Лечение начинается с устранения факторов, стимулирующих рост полипов: исключение контакта с бытовыми, эпидермальными, пыльцевыми, лекарственными и профессиональными аллергенами, инфекционными, грибковыми агентами; исключение всех нестероидных противовоспалительных препаратов и продуктов питания, содержащих природные салицилаты и некоторые пищевые добавки и красители. Лечение инфекционных заболеваний носа и околоносовых пазух.
Медикаментозное лечение включает местные (беклометазон, мометазон, флутиказон) и общие (коротким курсом по схеме- преднизолон, кортизон) кортикостероидные препараты; антигистаминные средства (фексофенадин, лоратадин, цетиризин и др.); по показаниям- антибактериальная и иммунокоррегирующая терапия.
При неэффективности консервативной терапии встает вопрос об оперативном лечении полипов носа- полипотомии. Обычно оперативное лечение полипов носа показано при: гнойно- воспалительных процессах носа и околоносовых пазух, грубых нарушениях функции дыхания через нос.
Оперативное лечение полипов противопоказано при: обострении хронического обструктивного бронхита или бронхиальной астмы, во время сезона цветения аллергенных растений в операционный и послеоперационный период. Операция заключается обычно в иссечении полипа под местным обезболиванием с помощью хирургических инструментов или лазера. При этом разрезы проводятся с внутренней поверхности носовой полости, то есть рубцов после операции не остается. Во время операции обычно проводится также промывание околоносовых пазух, что способствует профилактике повторного образования полипов и купированию воспалительного процесса в околоносовых пазухах. Для остановки кровотечения из раны после операции в носовые ходы вводятся марлевые тампоны, которые удаляются на следующий день.
Коррекция искривления носовой перегородки — септопластика (подслизистая резекция и пластика перегородки носа при ее деформациях, гребнях или шипах)
1. Коррекция искривления носовой перегородки- септопластика (подслизистая резекция и пластика перегородки носа при ее деформациях, гребнях или шипах).
Носовая перегородка представляет собой стенку, состоящую из хряща в своей передней части и тонкой кости в задней части, которая делит носовую полость на две половины (левую и правую). При определенных состояниях носовая перегородка может деформироваться. Искривление носовой перегородки может быть результатом анатомического развития (во время роста лицевого скелета хрящевая и костная ткань растут неравномерно) или травмы носа (наиболее частая причина). При этом отмечается ее отхождение от средней линии. Оно приводит к затруднению носового дыхания, а также такому состоянию, как храп и синдром обструктивного апноэ сна. В большинстве случаев (80%) перегородка носа бывает немного деформирована. Однако оперативное лечение данной проблемы требуется лишь при нарушении функции носового дыхания. Как правило такое затруднение наблюдается с одной стороны.
Выраженное искривление носовой перегородки является одним из наиболее часто встречающихся местных факторов. Оно нередко сочетается с патологией околоносовых пазух и способствует развитию воспалительных заболеваний ЛОР органов. Сочетание патологии лобных и верхнечелюстных пазух с деформацией перегородки носа встречается в 42% случаев, причем в 72-88% случаев патологический очаг локализовался на стороне деформации. При лечении синуситов для восстановления носового дыхания и лучшего оттока из околоносовых пазух (ОНП) у пациентов необходимо устранить искривление, гребни и шипы перегородки носа.
В слизистой оболочке полости носа располагается большое количество афферентных и эфферентных нервных окончаний. Поэтому гребни и шипы носовой перегородки могут стать причиной нейрорефлекторных расстройств регуляции многих органов и систем. Искривление перегородки носа вызывает не только ухудшение носового дыхания на стороне деформации, но и приводит к вазомоторным и гиперпластическим процессам в полости носа и ОНП, рефлекторным нарушениям нервной, сердечно-сосудистой, дыхательной, мочеполовой и других систем организма. В результате деформации носовой перегородки, а в последующем развития вазомоторного или хронического гипертрофического ринита, изменяется строение и физиологические механизмы носа. Нарушаются воздухообмен и эвакуация слизи из полости носа и ОНП через естественные соустья, что создает предпосылки для возникновения острых и хронических воспалительных процессов. Снижается качество жизни пациентов, страдает их работоспособность, а государство несет экономические потери. В связи с этим возникает необходимость санации очага хронической инфекции и одновременной коррекции внутриносовых структур.
Искривление перегородки носа чаще всего приводит к следующему:
• постоянная заложенность носа и насморк, затруднение носового дыхания;
• частые носовые кровотечения;
• частые простудные заболевания с последующим развитием острого и хронического воспаления околоносовых пазух (синуситы), ушей (отиты), верхних и нижних дыхательных путей (фаринготонзиллиты, трахеобронхиты, бронхиальная астма, ХОБЛ);
• часто- лицевая и головная боль;
• храп (ронхопатия), шумное носовое дыхание ночью;
• периодически возникающие остановки дыхания во время сна- синдром обструктивного апноэ сна (СОАС).
Чаще всего симптоматика искривления перегородки носа проявляется во время простудных и респираторных заболеваний. У таких пациентов респираторная инфекция вызывает воспаление слизистой оболочки носовой полости, протекает более упорно с последующим длительным сохранением заложенности носа и насморка. В результате этого проявления искривления перегородки усиливаются. Однако деформация перегородки носа не единственная причина нарушения носового дыхания. Кроме искривления перегородки затруднение носового дыхания вызывает реактивный отек слизистой оболочки носа во время инфекции дыхательных путей, аллергические реакции, разрастание (гипертрофия) слизистой оболочки, полипоз носа, аденоидные вегетации, а также другие анатомические аномалии либо их сочетание. При этом деформация перегородки носа чаще всего является пусковым механизмом для развития и усугубления всех дальнейших носовых проблем.
Как было сказано выше, около 80% людей имеют искривление перегородки носа. Однако не всегда эта деформация дает знать о себе в виде затруднения носового дыхания. При наличии нарушения носового дыхания возникает необходимость прибегать к хирургическому методу лечения- септопластике.
Септопластика- это оперативное вмешательство, имеющее своей целью коррекцию формы перегородки. Цель такой операции- улучшение носового дыхания. Но она может применяться и для того, чтобы получить адекватный доступ к полости носа при лечении полипов, воспаления, опухолей полости носа или кровотечений.
Обычно она заключается в подслизистой резекции (то есть иссечении) перегородки. В нашей клинике помимо простого иссечения искривленной части носовой перегородки при выполнении септопластики на последнем этапе операции проводится реплантация откоррегированного хряща перегородки носа, что предотвращает или уменьшает в послеоперационном периоде определенные функциональные и патологические нарушения (флотацию носовой перегородки, дистрофические изменения со стороны слизистой оболочки и др.). Кроме этого, при оперативном лечении нами используются электрохирургические радиохирургические или лазерные технологии при рассечении мягких тканей. Преимущества данных технологий перед обычным «металлическим скальпелем» состоят в том, что они обладают антисептическими свойствами, меньшей травматизацией окружающих тканей, а также коагулируют (прижигают) края раны, тем самым останавливая кровотечение, что в конечном итоге ускоряет заживление и восстановление в послеоперационном периоде.
Операция выполняется под местным или общим обезболиванием (чаще- под местным). После операции обычно не остается никаких синяков или отека, так как операция проводится с внутренней стороны носовой полости. Операция обычно длится 35- 40 минут, хотя, более сложные процедуры могут занимать и больше времени. Большинство пациентов могут вернуться на работу через 7-10 дней после операции. Физическую активность следует ограничить на 2-4 недели.
Конхотомия (резекция) и подслизистая вазотомия нижних носовых раковин при вазомоторном и гипертрофическом рините.
В норме нижние носовые раковины регулируют объем и температуру вдыхаемого воздуха, уменьшаясь или увеличиваясь в размерах за счет кровенаполнения слизистой оболочки в зависимости от температуры и влажности воздуха. Вазомоторный ринит- это заболевание, связанное с нарушением нейро- гуморальной регуляции тонуса кровеносных сосудов слизистой оболочкой носа.
Нарушение тонуса означает то, что эти сосуды могут ввиду определенных причин расширяться, что приводит к набуханию слизистой оболочки и заложенности носа, слизистым выделениям из носа, застою слизи в глотке. Характерными признаками вазомоторного ринита является попеременная заложенность одной из половин носа или появление заложенности при приёме лежачего положения с той стороны, на которую ложится человек, при изменении температуры или влажности воздуха. Проявления вазомоторного ринита схожи с проявлением аллергического насморка, однако этот вид ринита не связан с аллергией. Вазомоторный ринит сам по себе не является серьезным заболеванием, однако он значительно снижает качество жизни пациентов.
Развитию вазомоторного ринита способствуют различные фактора, такие как инфекция, раздражение факторами окружающей среды (пыль, дым или сильные запахи), медикаменты, гормональные изменения (при беременности, менструальном цикле, применении контрацептивов, либо при некоторых заболеваниях, например, пониженной функции щитовидной железы), изменения температуры и влажности воздуха, а также эмоциональный и физический стресс и физическая активность. Горячая пища, а также пряности и алкогольные напитки могут способствовать возникновению вазомоторного ринита. Вазомоторный ринит может так же развиваться под действием некоторых препаратов, например, противовоспалительных (аспирин, ибупрофен), а также бетаблокаторов- препаратов, применяемых для лечения повышенного кровяного давления. Кроме того, к таким препаратам относятся седативные препараты, антидепрессанты и средства, улучшающие мужскую потенцию. Длительное применение сосудосуживающих капель для носа приводит к раздражению слизистой оболочки, что проявляется вазомоторным ринитом. Поэтому не рекомендуется использовать капли дольше 5 – 7дней. Эти препараты не только вызывают при длительном применении атрофию слизистой носа, но и могут привести к нарушению тонуса сосудов, находящихся под слизистой оболочкой. Диагноз неаллергического ринита обычно ставится только после того, как будет исключена аллергическая природа насморка.
Вазомоторный ринит приводит к развитию полипов носа, хронического синусита, воспалению среднего уха (острого или хронического среднего отита).
Лечение вазомоторного ринита может быть консервативным и хирургическим, если терапевтические мероприятия неэффективны. Медикаментозное лечение включает местные (беклометазон, мометазон, флутиказон) кортикостероидные препараты; антигистаминные средства (фексофенадин, лоратадин, цетиризин и др.), иммунокоррегирующая терапия.
При неэффективности консервативной терапии применяются хирургические методы лечения. Чаще всего нами применяется операция- подслизистая вазотомия нижних носовых раковин, суть которой заключается в рассечении сосудистых коллатералей между надкостницей носовых раковин и слизистой оболочкой. За счет этого и последующих рубцовых изменений в слизистой оболочке носа, последняя сокращается, купируется отечность мягких тканей, сокращаются носовые раковины, что в конечном итоге приводит к улучшению носового дыхания и улучшению качества жизни пациента.
Операция выполняется под местным обезболиванием. В нашей клинике при оперативном лечении вазомоторного ринита используются электро- и радиохирургические или лазерные технологии при рассечении мягких тканей. Преимущества данных технологий перед обычным «металлическим скальпелем» состоят в том, что они обладают антисептическими свойствами, меньшей травматизацией окружающих тканей, а также коагулируют (прижигают) края раны, тем самым останавливая кровотечение, что в конечном итоге ускоряет заживление и восстановление в послеоперационном периоде.
В медицине различают две формы апноэ сна: обструктивного и центрального происхождения. Апноэ сна (синдром ночного апноэ)- периодически возникающие остановки дыхания во время сна, как правило приводящие к пробуждению.
При синдроме обструктивного апноэ сна (СОАС) остановки дыхания возникают вследствие обструкции (сужения) верхних дыхательных путей. Во время сна расслабляется мускулатура тела, в том числе мускулатура глотки и мягкого неба, что приводит к западению корня языка и закупорке верхних дыхательных путей. В то же время диафрагма (главная дыхательная мышца организма) продолжает получать от мозга «дыхательные» импульсы и, вследствие этого, интенсивно сокращаться. При этом возникает отрицательное давление в дыхательных путях, что приводит к спадению дыхательных путей и их закупорке.
Обструктивный тип апноэ сна встречается чаще, чем центральный его тип. Обычно за тонус просвета дыхательных путей отвечают мышцы гортани. Во время сна тонус мышц ослаблен, происходит спадение верхних дыхательных путей и закупорка их прохода. Это и объясняет возникновение синдрома апноэ сна. Хотя эпизоды обструктивного апноэ сна могут отмечаться почти у всех людей, реальный синдром апноэ сна встречается значительно реже.
При остановках дыхания во сне продолжительностью свыше 10 секунд, повторяющихся от 5 до 10 раз в час, организм начинает серьезно страдать от гипоксии из- за отсутствия достаточного количества кислорода. Вследствие этих эпизодов апноэ и гипоксии (кислородного голодания) мозг получает сигналы тревоги, вызывающие экстренные пробуждения.
Основными факторами риска и причинами СОАС являются:
• форма головы и шеи влияет на форму просвета дыхательных путей:
• увеличенные миндалины или аденоиды либо другие анатомические аномалии (искривление перегородки носа, хронический ринит, полипы носа, увеличенный язык, отклоняющийся назад подбородок);
• ожирение (около 50% пациентов с СОАС страдают этим недугом);
• мышцы языка и гортани чрезмерно расслабляются во время сна (причиной этого может быть, например, прием алкоголя или седативных препаратов перед сном);
• храп– храп может вызвать удлинение нёба, что в свою очередь служит причиной обструкции дыхательных путей;
• курение (в том числе и пассивное вдыхание табачного дыма);
• застой крови и отек слизистой оболочки носовой полости;
• семейная (наследственная) предрасположенность к синдрому ночного апноэ;
• другие расстройства и заболевания- понижение функции щитовидной железы (гипотиреоз), акромегалия, амилоидоз, паралич голосовых связок, нейромышечные расстройства, постполиомиелитический синдром, синдром Марфана, Дауна и некоторые другие заболевания;
• другая патология организма, такая как аномалии иммунной системы, выраженная изжога, обратный заброс кислого содержимого из желудка в пищевод (рефлюкс- эзофагит), повышенное кровяное давление.
Храп и синдром ночного апноэ- это разные вещи. Храп- это всего лишь громкий звук, который возникает при дыхании во сне, если при этом существует какое- то препятствие в дыхательных путях. Это неприятно для того, кто спит рядом с Вами, однако храп не относится к патологическим состояниям, угрожающим здоровью. Синдром ночного апноэ характеризуется тем, что во время сна периодически наступает остановка дыхания, в результате чего человек может проснуться. Храп не обязательно сочетается с синдромом ночного апноэ.
Симптомы апноэ сна:
• периодическая остановка дыхания во время сна (апноэ), обычно тот, кто спит рядом с Вами, может почувствовать периодическое затишье со стороны Вас;
• периодические приступы удушья во время сна;
• громкий, шумный храп;
• внезапное просыпание для того, чтобы возобновить дыхание;
• пробуждение в поту ночью;
• по утрам- ощущение того, будто Вы не выспались;
• головная боль, боль в горле или сухость во рту утром;
• сонливость и разбитость днем, быстрая утомляемость.
Синдром ночного апноэ может быть трех типов:
1. обструктивный;
2. центральный;
3. смешанный.
Обструктивный тип апноэ сна- это, как уже сказано, наиболее частый тип ночного апноэ. Причиной его служит нарушение проходимости дыхательных путей (на уровне носа или рта).
Центральный тип апноэ сна встречается намного реже обструктивного типа. Он связан с тем, что определенные отделы головного мозга, отвечающие за регуляцию дыхания, функционируют неправильно. Обычно причиной расстройств центральной нервной системы, могут быть травма либо какой- либо патологический процесс в стволе головного мозга, такие как инсульт, опухоль головного мозга, вирусная инфекция либо хронические респираторные заболевания. Иногда при центральном типе синдрома ночного апноэ люди могут храпеть, что затрудняет, соответственно, диагностику. Хотя причины этих двух типов апноэ разные, проявления у них одинаковые. Лечение центрального апноэ заключается в назначении препаратов, стимулирующих дыхательный центр.
Смешанный тип апноэ сна. При этом отмечается сочетание причин, вызывающих развитие апноэ. Люди с таким типом апноэ зачастую страдают храпом. При этом обнаруживается, что лечение обструктивного типа апноэ у них не устраняет проявлений заболевания. Поэтому в этом случае необходима комбинация методов лечения.
Что происходит когда Вы перестаете дышать во сне? При синдроме ночного апноэ, когда происходит остановка дыхания во сне, возникает нарушение баланса содержания кислорода и углекислого газа в крови. Это расстройство баланса газов приводит в свою очередь к стимуляции дыхательного центра, что проявляется возобновлением дыхания. Мозг заставляет человека проснуться, в результате чего мышцы языка и гортани увеличивают просвет дыхательных путей. После этого углекислый газ из крови выводится, и кровь насыщается кислородом. Такие эпизоды просыпания больного синдромом ночного апноэ необходимы для того, чтобы возобновить дыхание (и спасти жизнь), однако в результате этого возникает хронический недостаток сна.
От недостатка сна страдают обычно как сам пациент синдромом ночного апноэ, так и тот, кто спит с ним рядом. Каждый раз оба они теряют почти час сна. Кроме того, пациент с синдромом ночного апноэ может страдать и различными другими заболеваниями, например, частым мочеиспусканием ночью или потливостью. Недостаток сна может оказывать влияние на иммунную систему, эмоциональное состояние больного, приводить к раздражимости и некоторым другим проблемам.
Недостаток кислорода может приводить к серьезным проблемам, таким как заболевания сердца, повышение кровяного давления, сексуальные расстройства и нарушение памяти.
Исследователями доказано, что каждый пятый, страдающий депрессией, в той или иной мере страдает от синдрома ночного апноэ. А люди, страдающие синдромом ночного апноэ, в пять раз чаще подвержены депрессии. Хотя неизвестно, вызывает ночное апноэ депрессию, или наоборот, исследования показывают, что устранение проявлений синдрома ночного апноэ устраняет и депрессию.
Для диагностики храпа и СОАС используют полисомнографию (методика исследования выполняется в условиях отделения функциональной диагностики нашего стационара).
Полисомнография- метод длительной регистрации различных функций человеческого организма в период ночного сна. Для проведения предварительной диагностики пациенту выдается на дом переносное диагностическое устройство, регистрирующее пульс, храп, насыщение крови газами (сатурация), частоту дыхательных движений. Кроме того, регистрируется положение тела во сне и факты остановки дыхания. Если результаты исследования свидетельствуют о наличии синдрома ночного апноэ, пациент направляется в специальную лабораторию сна для проведения детального обследования, называемого полисомнографией.
Важной составляющей данного исследования является запись структуры сна, которая дает возможность судить о качестве сна.
Кроме того, при диагностике апноэ сна регистрируются следующие параметры:
• электроэнцефалограмма (ЭЭГ);
• электроокулограмма (движения глаз) (ЭОГ);
• электромиограмма (тонус подбородочных мышц) (ЭМГ);
• движения нижних конечностей;
• электрокардиограмма;
• храп;
• носо- ротовой поток воздуха;
• дыхательные движения грудной клетки и брюшной стенок;
• положение тела;
• степень насыщения крови кислородом.
Согласно статистике, в США этой патологией страдают почти 12 миллионов человек. У более половины страдающих ночным апноэ отмечается ожирение и выраженный храп. Синдром ночного апноэ чаще встречается у мужчин.
В нашей клинике применяют следующие виды хирургического лечения синдрома обструктивного апноэ сна и храпа:
• аденотонзиллэктомия- удаление увеличенных небных миндалин и аденоидов, которые могут нарушать проходимость просвета дыхательных путей (это особенно актуально у детей);
• увулопалатофарингопластика- эта операция заключается в иссечении небных миндалин, язычка (складки ткани, которая свисает по середине задней части мягкого нёба) и части мягкого нёба. Если, кроме этого, причиной обструктивного типа синдрома ночного апноэ является увеличенный язык, то хирург иссекает небольшой его фрагмент. В данном случае операция носит название увулопалатофарингоглоссопластика.
• увулопластика- операция заключается в иссечении язычка и части мягкого нёба;
• пластическая операция на нижней челюсти, направленная на изменение ее формы;
• хирургическое вмешательство на внутриносовых структурах: например, турбинэктомия (хирургическая операция, заключающаяся в удалении одной из носовых раковин), септопластика (операция, направленная на устранение деформаций носовой перегородки), полипотомия носа и другие;
• хирургическое лечение ожирения.
Операции выполняются под местным или общим обезболиванием (чаще- под местным). Следует помнить, что увулопалатофарингопластика может полностью устранить храп, но пациент может продолжать страдать синдромом ночного апноэ. Некоторые исследования, проведенные по всему миру, указывают на то, что процедура УПФП дает положительные результаты лечения у 40- 60% пациентов. Однако даже при положительных результатах операции пациент может испытывать потребность в применения постоянного положительного давления в дыхательных путях (CPAP).
При хирургическом лечении храпа и СОАС нами используются электро- и радиохирургические, лазерные технологии для рассечения мягких тканей. Преимущества данных технологий перед обычным «металлическим скальпелем» состоят в том, что они обладают антисептическими свойствами, меньшей травматизацией окружающих тканей, а также коагулирует (прижигает) края раны, тем самым останавливая кровотечение, что в конечном итоге ускоряет заживление и восстановление в послеоперационном периоде.
Одним из преимуществ данных методик при хирургии околоносовых пазух по сравнению с традиционными методами является то, что при этом значительно уменьшается травматизация тканей, укорачивается послеоперационный период, уменьшается риск самой операции и послеоперационных осложнений. Метод характеризуется отсутствием наружного рубца, небольшим отеком после операции и меньшей интенсивностью болей.
Пациенту не следует отказываться или оттягивать необходимое оперативное вмешательство, так как отсутствие адекватного лечения может привести к еще худшим осложнениям и последствиям.
После проведения операции увулопалатофарингопластики следует провести исследование характера сна (полисомнография) для того, чтобы выяснить, отмечаются ли положительные результаты операции. Если же после операции Вы все равно испытываете эпизоды апноэ, следует продолжить консервативное лечение.
Операции при травмах ЛОР органов (ручная и инструментальная репозиция костей, ушивание ран с наложением косметических швов и др.)
Перелом носовых костей- довольно частая травма. Среди всех травм лица она встречается в 40% случаев. Причиной перелома носа является его прямая травма (спортивные травмы, драки, падения и дорожные аварии). Нос- это самая выдающаяся часть лица, поэтому она чаще всего подвержена травмам. Нос состоит из костной части- носовой кости, и хрящевой части. Спинка носа образована носовой костью, передняя же и боковые части представлены хрящом.
К признакам перелома носовых костей относятся:
• боли и болезненность при ощупывании носа;
• отек в области носа и под глазами;
• носовое кровотечение;
• кровоподтеки в области носа и глаз;
• изменение формы носа;
• затруднение носового дыхания;
• слизистые выделения из носа.
Перелом носовых костей может быть закрытым или открытым. При закрытом переломе целостность кожи в области носа не нарушается, при открытом- имеется повреждение кожи, при этом в ране могут быть видны и осколки кости. Перелом носа чаще всего вызывает такое состояние, как перелом или искривление носовой перегородки, что приводит к нарушению носового дыхания, хроническим ринитам и синуситам. Это осложнение коррегируется хирургическим путем. Иногда перелом костей носа сочетается с гематомой перегородки носа- скоплением крови под ее слизистой оболочкой. При этом гематома закрывает просвет носовых ходов и тем самым также нарушает носовое дыхание. Лечение данного осложнения только хирургическое, оно заключается во вскрытии (опорожнении) гематомы.
Лечение перелома носовых костей зависит от характера перелома и других сопутствующих повреждений. Если с момента травмы прошло не более 10- 12 дней, то применяется закрытая репозиция перелома. Эта процедура заключается в том, что врач вручную сопоставляет костные от ломки и ставит их на свое место. Репозиция проводится обычно под местной анестезией- либо в виде инъекции анестетика, либо в виде опрыскивания полости носа анестетиком. Процедура проводится с использованием особых элеваторов и пинцетов. Они помогают сопоставить отломки костей носа. Для фиксации носовых костей применяются различные шины или гипсовая лонгета. При продолжительном кровотечении врач вводит в каждую ноздрю тампоны с мазью для остановки кровотечения. Тампоны удаляются через 1-2 дня.
Хирургическое лечение (ринопластика) применяется в случае некоторых травм, а также если после перелома прошло более 10- 12 дней. При сочетании перелома костей носа с повреждением носовой перегородки может понадобиться операция- септопластика.
1. Доброкачественные новообразования лица.
Наиболее часто встречаются папилломы, керато- папилломы, невусы, расположенные на коже лба, наружного носа, верхней губы, щеки. Новообразования на тонкой ножке легко удаляются под местной инфильтрационной анестезией новокаином, лидокаином или ультракаином в объеме 1-2 мл. Если основание широкое, то обычно приходится выделять его с разных сторон. Чаще всего (в 90% случаев) кровотечений не бывает.
2. Доброкачественные новообразования слизистых оболочек носа, околоносовых пазух и глотки- встречаются довольно часто.
В начальных стадиях развития доброкачественные новообразования полости носа, околоносовых пазух и глотки, как правило, проявляются столь незначительными признаками, что на них не обращают внимания ни сами пациенты, ни врачи. Эти опухоли по своему внешнему виду, течению и локализации весьма разнообразны, нередко они бывают нетипичными, что в ряде случаев ведет к диагностическим ошибкам.
Выделяются следующие группы доброкачественных опухолей полости носа, околоносовых пазух и глотки:
o доброкачественные эпителиальные опухоли: папиллома; переходно- клеточная папиллома; аденома; онкоцитома (оксифильная аденома); плеоморфная аденома (смешанная опухоль).
o опухоли мягких тканей: гемангиома, гемангиоперицитома, лимфангиома, нейрофиброма, неврилеммома (шваннома), миксома, фиброксантома, юношеская ангиофиброма, другие (лейомиома, рабдомиома, зернисто- клеточная опухоль).
o опухоли кости и хряща: хондрома, остеома, оссифицирующая фиброма и др.
o смешанные опухоли: тератома, менингиома, одонтогенные опухоли, меланотическая нейроэктодермальная опухоль (меланотическая прогнома) и др. (глиома, краниофарингеома).
o опухолеподобные поражения: фиброзно- отечный полип, кисты (ретенционные, бранхиогенные, дермоидные, энтодермальные), псевдоэпителиоматозная гиперплазия.
Гемангиома- наиболее частая доброкачественная опухоль носа. Возникает в любом возрасте, существенных различий в отношении пола не отмечается. Излюбленная локализация гемангиомы- передний отдел носовой перегородки на границе костной и хрящевой ее частей.
Опухоль имеет вид ярко- красного полиповидного образования на широком основании с мелкобугристой поверхностью. Легко травмируется, поэтому часто кровоточит («кровоточащий полип»), почти всегда имеет изъязвленную поверхность, может напоминать кровоточащие грануляции. Гемангиома часто рецидивирует в связи с нерадикальным удалением. Гемангиомы латеральных стенок носа более склонны к внутрисосудистой пролиферации эндотелия с переходом в гемангиоэндотелиому.
Хондрома- доброкачественная опухоль из гиалинового хряща, встречается преимущественно в этмоидальной области носа. Хондромы наблюдаются редко, в основном у лиц молодого возраста. Причины их образования до сих пор не выяснены. В этиологии этих новообразований известную роль играет наследственность, пороки эмбрионального развития и травма. Хондромы обладают инфильтрирующим медленным ростом, прорастают в соседние органы, вызывая расстройство функций этих органов, нередко достигают необычайно больших размеров, исключающих возможность хирургического вмешательства.
Клиническая симптоматика хондром полости носа и околоносовых пазух не характерна. Начальный период заболевания протекает бессимптомно. С увеличением объема опухоли и обтурацией носовой полости нарушается носовое дыхание, возникает головная боль (принимающая упорный, перманентный характер) и боль в области корня носа, которую можно объяснить сдавлением веточек тройничного нерва. С распространением опухоли в соседние области (околоносовые пазухи, глазницу, полость черепа) возникает деформация лица, экзофтальм, различные нарушения зрения (диплопия, ограничение подвижности глазных яблок, сужение полей и падение остроты зрения вплоть до амавроза), поражение черепных нервов. В далеко зашедших случаях опухоль может заполнить все околоносовые пазухи носа и основание черепа.
Остеома- развивается в костях лицевого скелета и мягких тканях околоносовых пазух. Излюбленная локализация- лобная кость, верхняя челюсть, решетчатая, реже клиновидная кость. Может расти в слизистой оболочке околоносовых пазух вне связи с их костной стенкой. Остеома является одним из самых частых доброкачественных новообразований околоносовых пазух (чаще лобных пазух). Большинство пациентов составляют мужчины молодого возраста от 11 до 30 лет.
Остеомы околоносовых пазух небольших размеров протекают бессимптомно и обычно их случайно обнаруживают на рентгенограммах; головная боль и другие мозговые расстройства наблюдаются лишь при остеомах крупных размеров, выполняющих околоносовые пазухи и распространяющихся в полость черепа. На поражение основания черепа могут косвенно указывать офтальмологические симптомы (экзофтальм, прогрессирующее уменьшение и изменение полей зрения), а также одностороннее нарушение функции слуховой трубы, экссудативный средний отит, внутричерепные осложнения (при прорастании опухоли в полость черепа).
Из наиболее часто встречающихся новообразований слизистых оболочек отметим папилломы, фибромы, ангиомы, кровоточащие полипы, располагающиеся в преддверии носа в зоне Киссельбаха, на свободном крае нижней носовой раковины, на небных дужках, миндалинах, язычке мягкого неба.
3. Доброкачественные опухоли уха.
Среди доброкачественных новообразований наружного уха редко встречается папиллома- располагающаяся обычно на коже наружного слухового прохода или ушной раковины. Растет папиллома медленно, редко достигает больших размеров.
Остеома локализуется в костном отделе наружного слухового прохода. Она может быть в виде экзостоза на тонкой ножке, распознавание и удаление которого обычно не представляет сложности. Если имеется опухоль с широким плоским основанием, частично или полностью закрывающий просвет наружного слухового прохода; хирургическое удаление осуществляется заушным доступом. Возможен эндофитный рост остеомы в толщу сосцевидного отростка.
Гемангиома в области уха встречается нечасто, могут локализоваться в любом отделе уха (чаще- на наружном ухе). Сосудистые опухоли среднего уха растут медленно, способны разрушать окружающие ткани и выходить далеко за пределы уха. Некоторые из них могут изъязвляться и сопровождаться интенсивным кровотечением.
Из доброкачественных опухолей среднего уха заслуживает внимания хемодектома. Уже на ранней стадии она проявляется пульсирующим шумом в ухе и снижением слуха; эти симптомы быстро нарастают. По мере роста хемодектома постепенно заполняет среднее ухо и просвечивает через барабанную перепонку, затем может разрушить ее и в виде ярко- красного «полипа» появляется в наружном слуховом проходе, отмечаются кровотечения из уха, для хемодектомы они не характерны. Опухоли способны разрушить костные стенки барабанной полости и распространиться на основание черепа или проникнуть в его полость с появлением признаков раздражения мозговых оболочек и поражения IX, X и XI черепных нервов.
Лечение пациентов с доброкачественными опухолями- хирургическое. Своевременное удаление этих новообразований следует рассматривать как эффективную меру профилактики их малигнизации (озлокачествления). Чаще всего применяют инфильтрационную или аппликационную анестезию (лидокаин, дикаин, ксилокаин и т.д.), иногда- общее обезболивание. Используются электро-, радио- и лазерохирургические методы удаления. Операция обычно выполняется одномоментно, очень редко возникают небольшие кровотечения, которые так же, как и на коже, останавливаются шариковым электродом в режиме «коагуляция».
В послеоперационном периоде в местах удаления в течение 2-3 дней наблюдается нежный фибриновый налет. Реактивных явлений со стороны окружающих тканей мы не наблюдали, вследствие чего дополнительная медикаментозная терапия не требовалась.
Несмотря на изменение взглядов, на лечение и патогенез хронического тонзиллита, за последние 50 лет удаление миндалин остается одной из наиболее часто выполняемых оториноларингологами хирургических операций.
Хронический тонзиллит- инфекционно- аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин. Оно весьма распространенно (4- 10%), особенно среди детей (12- 15%) и нередко является причиной заболеваний инфекционно- токсико- аллергической природы (ревматизм, инфекционный неспецифический полиартрит, заболевания сердца, желчных путей, почек, щитовидной железы, некоторые заболевания нервной системы, кожи и пр.), которые могут приводить к длительному нарушению здоровья и даже инвалидизации.
Различают компенсированную и декомпенсированную формы. При компенсированной форме имеются лишь местные признаки хронического воспаления миндалин, барьерная функция которых и реактивность организма ещё таковы, что уравновешивают, выравнивают состояние местного воспаления, т.е. компенсируют его, поэтому выраженной общей реакции организма не возникает. Для декомпенсированной формы характерны не только местные признаки хронического воспаления, а бывают частые ангины, паратонзиллиты, паратонзиллярные абсцессы, заболевания отдалённых органов и систем (сердечно- сосудистой, мочеполовой, иммунной др.).
Тонзиллэктомия (ТЭ)- это операция удаления небных или глоточных миндалин, обычно назначается при наличии признаков декомпенсации. Миндалины являются барьером на пути инфекции, а если организм с этой инфекцией не справляется, то миндалины постоянно воспаляются.
Показаниями к данной операции чаще всего являются: тяжелые формы хронического тонзиллита и его безуспешное консервативное лечение.
Техника удаления миндалин остается неизменной на протяжении десятилетий, изменяются лишь технические средства, с помощью которых производится операция. Основной задачей хирурга при тонзиллэктомии является полное удаление миндаликовой ткани с наименьшей травматичностью и кровопотерей. Операция выполняется под местным или общим обезболиванием (чаще- под местным). Известны следующие технические методы тонзиллэктомии: традиционные хирургические, шейверные, лазерные, криогенные, ультразвуковые, электрохирургические. Последним техническим новшеством считается появление радиохирургических методов, как разновидности электрохирургии, и лазерохирургии, которые применяются в нашей клинике.
Преимуществами электро-, радио- и лазерохирургии являются: практически бескровное операционное поле, минимальная травматизация окружающих тканей, уменьшение послеоперационной боли, сокращение послеоперационного периода и более быстрое заживление раны.
Если терапевт и оториноларинголог рекомендуют удаление миндалин и аденоидов, то стоит прислушаться к их рекомендациям, пока не наступили необратимые изменения со стороны внутренних органов.
Гипертрофия аденоидов, или правильнее- аденоидных вегетаций- широко распространенное заболевание среди детей от 1 года до 14-15 лет. Наиболее часто это заболевание встречается в возрасте 3-7 лет. В настоящее время отмечается тенденция к выявлению гипертрофии аденоидов у детей более раннего возраста.
Основными причинами увеличения (гипертрофии) носоглоточной миндалины являются частые простудные заболевания у детей, аллергические проявления, неадекватная или неправильная их терапия.
Нарушения слуха вследствие изменения нормальной физиологии среднего уха, воспалительные заболевания среднего уха, частые простудные заболевания, синуситы, аллергические проявления, изменения иммунологического статуса организма, замедление физического развития, снижение активности и способности к обучению (при затруднении носового дыхания организм человека недополучает до 12-18% кислорода, при этом страдают все органы и ткани организма, и прежде всего- головной мозг), деформация лицевого скелета, дефекты развития речи (ребенок не выговаривает отдельные буквы, постоянно гнусавит)- это лишь самые заметные и частые нарушения, возникающие в организме ребенка при наличии гипертрофии аденоидных вегетаций. На самом деле спектр патологических изменений, которые вызывают гипертрофированные аденоиды, гораздо шире. Сюда же следует отнести изменения состава крови, нарушения развития нервной, бронхо- легочной, сердечно- сосудистой системы, функции почек, энурез и т.д.
На сегодняшний день имеется лишь один эффективный метод лечения гипертрофии аденоидов- аденоидэктомия (удаление аденоидов). Эта операция должна проводиться как можно раньше с момента установления диагноза, но, следует заметить, только при наличии показаний. Операция выполняется под местным обезболиванием. Дети довольно легко переносят оперативное вмешательство и быстро забывают об этом.
Не существует никаких лекарств, «капель» и «пилюль», лечебных процедур и «заговоров», которые могли бы избавить ребенка от гипертрофированных аденоидных разрастаний. Убедить родителей в этом зачастую бывает очень сложно. Родители почему- то не воспринимают такой простой факт, что гипертрофированные аденоидные разрастания- это анатомическое образование, основой которого является рубцовая соединительная ткань и которое не несет никакой защитной функции, а вызывает лишь вышеуказанные патологические изменения в организме ребенка. Это не отек, который может возникать и исчезать, не скопление жидкости, которое может «рассосаться», а вполне оформившаяся «часть тела» как, например, рука или нога. То есть, «что выросло- то выросло», и никуда «оно» не денется.
Другой актуальный вопрос, который задают практически все родители, касается того, что после операции гипертрофия аденоидов может появиться снова. Зависит это от ряда причин, основные из которых будут перечислены ниже.
Самое главное- это качество проведенной операции. Если хирург полностью не удаляет аденоидную ткань, то даже из оставшегося «миллиметра» возможно повторное разрастание аденоидов. Поэтому операция должна проводиться квалифицированным хирургом.
Практика показывает, если аденоидэктомия проводится в более раннем возрасте, то вероятность рецидива выше. Целесообразнее проводить аденоидэктомию у детей после трех лет. Однако при наличии абсолютных показаний операция проводится в любом возрасте.
Чаще всего рецидивы возникают у детей, которые страдают аллергией. Объяснение этому найти сложно, но опыт доказывает, что это так.
Существуют дети, у которых есть индивидуальные особенности, характеризующиеся повышенным разрастанием аденоидной ткани. В данном случае нельзя ничего поделать. Такие особенности закладываются генетически.
Очень часто наличие гипертрофии аденоидных вегетаций сочетается с гипертрофией (увеличением) небных миндалин. Эти органы находятся у человека в глотке, и их может увидеть каждый. У детей очень часто наблюдается параллельный рост аденоидов и небных миндалин. К сожалению, и в этой ситуации наиболее эффективным методом лечения является хирургическое вмешательство.
Хирургические методы лечения одонтогенных гайморитов, пластика свищей дна верхнечелюстных пазух, удаление инородных тел (пломбировочного материала
Верхнечелюстной синусит (гайморит)- это заболевание, обусловленное воспалительным процессом в слизистой оболочке верхнечелюстной пазухи. Распространение воспаления на слизистую оболочку верхнечелюстных пазух в большинстве случаев происходит из полости носа через естественные соустья. Однако тесные топографо- анатомические взаимоотношения верхнечелюстной пазухи с зубами верхней челюсти являются причиной развития одонтогенных верхнечелюстных синуситов. Нижняя стенка, или дно, верхнечелюстной пазухи находится вблизи задней части альвеолярного отростка верхней челюсти и обычно соответствует лункам четырех задних верхних зубов, корни которых иногда отделены от пазухи лишь мягкими тканями и проникают в ее полость. При этом одонтогенная инфекция в соответствующих зубах легко распространяется на слизистую оболочку верхнечелюстной пазухи. При низком стоянии дна верхнечелюстной пазухи она может быть вскрыта при удалении зуба.
Общность иннервации, артериальных, венозных и лимфатических сосудов верхнечелюстной пазухи и альвеолярного отростка верхней челюсти и находящимися в ней лунками четырех задних верхних зубов способствует переходу воспаления из одонтогенных очагов на слизистую оболочку верхнечелюстных пазух.
Воспалительные заболевания околоносовых пазух (синуситы) относятся к числу наиболее частых заболеваний верхних дыхательных путей. По литературным данным, больные синуситами составляют около 1/3 общего числа госпитализированных в ЛОР- стационары. По течению различают острый и хронический синусит. В этиологии как острых, так и хронических синуситов, основное значение имеет инфекция, проникающая в пазухи. Наиболее частый путь- через естественные соустья, сообщающие пазуху с полостью носа. В этиологии верхнечелюстных синуситов играют роль и гнойные очаги зубочелюстной системы, особенно больших и малых коренных зубов, прилегающих к нижней стенке пазухи. Наиболее частой причиной возникновения одонтогенного верхнечелюстного синусита являются инородные тела, проникающие в пазуху из полости рта при стоматологических манипуляциях (пломбировочный материал, фрагменты сломавшихся стоматологических инструментов, провалившиеся корни зубов, турунды), реже проникающие ранения пазух. Гранулемы у корня зуба, субпериостальные абсцессы, пародонтоз также могут приводить к возникновению одонтогенного верхнечелюстного синусита.
Лечение неосложненных острых одонтогенных верхнечелюстных синуситов, как правило, консервативное. Оно может проводиться амбулаторно и в стационарных условиях. Полисинуситы, а также верхнечелюстные одонтогенные синуситы, сопровождающиеся сильной головной болью, отеком мягких тканей лица и угрозой развития глазничных и внутричерепных осложнений, должны лечиться в стационаре. Лечение острых одонтогенных синуситов, как и других очаговых инфекций, состоит из сочетания общих и местных методов. В основе местного лечения острых синуситов лежит известный принцип «ubi pus bi evacuo» (если гной- удали).
При одонтогенных верхнечелюстных синуситах, когда приходится удалять «причинные» зубы (осложненный кариес, пародонтит) возможно нежелательное вскрытие верхнечелюстной пазухи. Образовавшийся канал, соединяющий пазуху с полостью рта (ороантральный свищ), может закрыться самостоятельно или после повторных смазываниях йодной настойкой. В противном случае прибегают к пластическому закрытию свища путем перемещения лоскута, выкроенного из мягких тканей десны или мягкого неба.
Хронические одонтогенные верхнечелюстные синуситы обычно возникают в результате неоднократно повторяющихся и недостаточно излеченных острых синуситов. Существенное значение в их развитии имеет сочетание неблагоприятных факторов общего и местного характера- таких, как снижение реактивности организма, нарушение дренажа и аэрации пазухи, вызванных анатомическими отклонениями и патологическими процессами в полости носа, а также заболеваниями зубов.
Тактика лечения хронических одонтогенных верхнечелюстных синуситов определяется клинической формой заболевания. При обострении хронического синусита его экссудативные формы (катаральная, серозная, гнойная) лечатся, как правило, консервативно. При этом используются те же средства и методы лечения, которые применяются при лечении острых синуситов. Продуктивные формы хронических одонтогенных верхнечелюстных синуситов (полипозные, полипозно- гнойные) лечатся оперативно. Независимо от формы хронического синусита при наличии зрительных и внутричерепных осложнений, основным методом должно быть оперативное лечение. Операция выполняется под местным или общим обезболиванием (чаще- под местным). В нашей клинике хирургическое лечение хронических одонтогенных верхнечелюстных синуситов с наличием стойкого ороантрального сообщения, инородных тел верхнечелюстных пазух проводятся эндоназальным доступом или по щадящей методике (по типу микрогайморотомии) с одномоментной пластикой ороантрального сообщения.
Пункция околоносовой пазухи- это один из методов диагностики и лечения тяжелых гайморитов, когда не удается восстановить проходимость соустья, соединяющего пазуху с полостью носа. В запущенных случаях, когда гной в пазухе успел стать плотным, пункция околоносовой пазухи- это шанс для пациента обойтись без операции. В основе местного лечения гнойных синуситов лежит известный принцип «ubi pus bi evacuo» (если гной- удали). На сегодняшний день пункция ОНП остается одной из самых простых и универсальных процедур.
В настоящее время все чаще можно услышать, что прокол (пункция) околоносовой пазухи, например, при гайморите, приводят к необратимым хроническим процессам. После таких процедур якобы воспаление с трудом поддается лечению, а также возможен бурный рост полипов. С такими утверждениями трудно согласиться, т.к. они в корне не верны и не носят научного характера. А трудности в лечении хронических синуситов чаще всего связаны с поздней обращаемостью пациентов, несвоевременной и неадекватной терапией, наличием факторов, затрудняющих дренаж и вентиляцию ОНП (искривление перегородки носа, хронический гипертрофический или вазомоторный ринит, полипоз носа, гипертрофия аденоидов и др.).
Пункция околоносовой пазухи выполняется со стороны полости носа специальными малотравматичными иглами (например, системы Куликовского) под местной анестезией 2% раствором лидокаина, что делает процедуру совершенно безболезненной. Она выполняется, как уже было отмечено, при тяжелых гнойных гайморитах, когда нарушены вентиляция и отток гнойного отделяемого из пазухи. Цель процедуры- удалить скопившееся гнойное отделяемое и восстановить нормальный отток его из полости пазухи, возобновить воздушную вентиляцию околоносовой пазухи, ввести в полость пазухи лекарственные препараты, что нельзя осуществить другими методами, особенно при выраженном отеке слизистой оболочки или блоке соустья пазухи. Практически сразу после выполнения пункции давление гноя на стенки пазухи уменьшается и пациенту становится намного легче: головная боль стихает, уменьшается интоксикация, насморк и заложенность носа, снижается температура тела.
Операции на околоносовых пазухах выполняются при их воспалительном, кистозном или полипозном поражении, неэффективности консервативной терапии с целью санации очага инфекции и купирования воспалительного процесса. Кисты и полипозное поражение верхнечелюстных пазух являются результатом хронического воспалительного процесса. Операции выполняются под местным или общим обезболиванием (чаще- под местным).
В нашей клинике используются щадящие методики хирургических вмешательств: трепанопункция лобной пазухи, эндоназальный (внутриносовой) доступ к пазухам, при операциях на верхнечелюстных пазухах- разрез мягких тканей по Рудакову в преддверии полости рта с минимальным повреждением кровеносных и лимфатических сосудов, нервов, вскрытие полости пазухи с формированием небольшого трепанационного окна и минимальным повреждением костной стенки (по типу микрогайморотомии). При этом используются электро-, радиохирургические или лазерные технологии для рассечения мягких тканей. Преимущества данных технологий перед обычным «металлическим скальпелем» состоят в том, что они обладают антисептическими свойствами, меньшей травматизацией окружающих тканей, а также коагулирует (прижигает) края раны, тем самым останавливая кровотечение, что в конечном итоге ускоряет заживление и восстановление в послеоперационном периоде.
Одним из преимуществ данных методик при хирургии околоносовых пазух по сравнению с традиционными методами является то, что при этом значительно уменьшается травматизация тканей, укорачивается послеоперационный период, уменьшается риск самой операции и послеоперационных осложнений. Метод характеризуется отсутствием наружного рубца, небольшим отеком после операции и меньшей интенсивностью болей.
Пациенту не следует отказываться или оттягивать необходимое оперативное вмешательство, так как отсутствие адекватного лечения может привести к еще худшим осложнениям и последствиям.
Нос играет важную роль в формировании эстетики человеческого лица, но основным предназначением являются его физиологические функции, тесно взаимосвязанные со всеми органами и системами организма. Поэтому операции по изменению и восстановлению формы наружного носа, внутриносовых структур, а также его функций– одни из наиболее сложных и ответственных в ринохирургии. Хронические заболевания носа и ОНП оказывают негативное влияние на качество жизни пациента, вызывают психологические проблемы, приводят к снижению умственной и физической работоспособности.
Цель любой пластической операции- устранение косметического дефекта лица или какой- либо другой области тела человека.
При ринопластике- это изменение формы или размера наружного носа. Она проводится по разным соображениям:
a. косметический дефект в результате травмы или врожденные деформации наружного носа (плоский, горбатый, искривленный, большой или маленький нос);
b. нарушение носового дыхания вследствие деформации наружного носа.
Во всех этих случаях приходится прибегать к ринопластике. Ринопластика- одна из самых популярных пластических операций, она занимает третье место по частоте проведения.
Ринопластика- это пластическая операция в области носа, направленная на восстановление его анатомической структуры, и, соответственно, функции. Эта операция заключается в коррекции костных или хрящевых структур наружного носа, пересадке или частичном удалении костной или хрящевой ткани, пересадке мягких тканей из одного места в другое, либо применении синтетических имплантатов для восстановления или коррекции формы носа.
Ринопластика может выполняться как под общей, так и под местной анестезией. Хирургические доступы при выполнении ринопластики могут быть различными.
Внутренняя ринопластика (эндоназальным или внутриносовым доступом, который чаще всего применяется в нашей клинике), характеризуется тем, что все разрезы проводятся с внутренней стороны носа. При этом на поверхности носа не остается никаких шрамов или рубцов.
Техника внешней, или открытой, ринопластики заключается в том, что хирург проводит поперечный разрез кожной складки, разделяющей носовую полость- колумеллы. Эта техника дает больший доступ к костям носа для хирурга и применяется в более серьезных случаях деформаций носа. Во время операции хирург отделяет от кости и хряща кожу. После этого с помощью хирургического инструментария проводится коррекция «каркаса» носа по желаемой форме. Эта коррекция может быть проведена путем добавления кости или хрящей либо кожи. Например, чтобы сделать нос уже, можно удалить хрящ в области спинки носа. Кроме того, в определенных ситуациях применяются синтетические имплантаты. После того, как костям и хрящам носа придают нужную форму, мягкие ткани восстанавливают над вновь сформированными структурами и разрез ушивают.
Для того, чтобы сохранить полученную форму носа в носовые ходы вводятся тампоны, которые также выполняют функцию остановки кровотечения в месте раны. Снаружи обычно на 5-6дней ставится особая шина или гипсовая лонгета для поддержки формы носа и предупреждения ее нарушения. Шина обеспечивает дополнительную защиту для наружного носа в послеоперационном периоде. В послеоперационном периоде в области носа и подглазничных областях могут быть отеки мягких тканей и кровоподтеки, которые проходят обычно в течении 5-7дней после операции. Швы на коже обычно снимаются через 1-1,5 недели. Швы со стороны полости носа обычно бывают саморассасывающимися.
Отопластика- это устранение оттопыренности, деформаций или дефектов ушных раковин. Ушная раковина находится позади височно- нижнечелюстным сустава и спереди от сосцевидного отростка. Основа ушной раковины- это эластичный хрящ толщиною около 1мм, который покрыт с обеих сторон кожей. Ушная раковина прикрепляется к костям черепа с помощью связок и мышц.
Деформации ушных раковин можно разделить на две группы:
• врожденные деформации;
• приобретенные деформации в результате травмы.
Врожденные деформации ушной раковины проявляются сразу же после рождения. Эти косметические дефекты заключаются в чрезмерной величине (макротия), уменьшенного размера ушной раковины (микротия), оттопыренности ушных раковин и другие виды деформаций.
Исправление данных дефектов достигается хирургическим путем. Например, при оттопыренности ушей из области заушной складки берут кожный лоскут овальной формы, иссекают часть хряща ушной раковины с формированием противозавитка, после чего, ушивают рану заушной области и притягивают ушную раковину к поверхности головы. Макротия и микротия также могут быть устранены с помощью ряда пластических операций. Операция выполняется под местным или общим обезболиванием (чаще- под местным).
К другим дефектам ушных раковин относятся: выступ на завитке (бугорок Дарвина), вытянутость раковины кверху в виде острия (ухо сатира), сглаженность завитков (так называемое ухо макаки).
источник
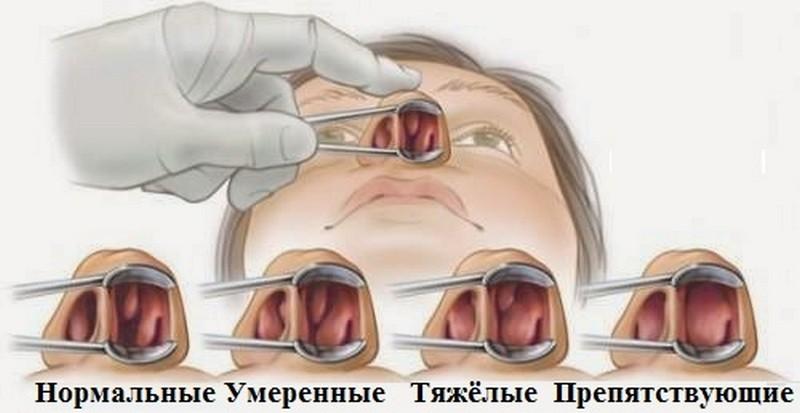
 в период беременности;
в период беременности;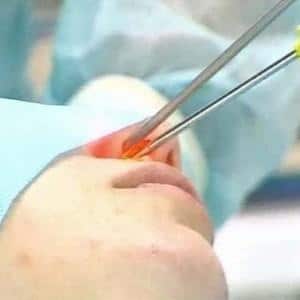 В нос вводится лазерный световод, который испускает излучение на новообразование. Этот процесс контролируется с помощью оптики, отображается на специальном мониторе.
В нос вводится лазерный световод, который испускает излучение на новообразование. Этот процесс контролируется с помощью оптики, отображается на специальном мониторе.