Полипы носа являются достаточно распространенным заболеванием среди взрослых людей. У многих женщин проблема впервые возникает во время беременности на фоне гормональных перестроек в организме. Усиление выработки прогестерона приводит к разрастанию слизистой оболочки носовых ходов и появлению полипов – специфических образований округлой формы. После рождения ребенка гормональный фон стабилизируется, и полипы могут исчезнуть сами собой без особого лечения.
Другие причины появления полипов в носу:
- частые инфекционные заболевания, сопровождающиеся насморком;
- хронические воспалительные заболевания носа и горла;
- аллергическая патология респираторных путей (аллергический насморк, бронхиальная астма);
- травмы носа;
- наследственная предрасположенность.
Выяснить точную причину появления полипов удается далеко не всегда. По статистике полипы в носу являются самым распространенным осложнением хронического синусита (воспаления околоносовых пазух). Постоянное воспаление приводит к патологическому разрастанию слизистой оболочки носа и появлению полипов. Вероятность развития подобных осложнений повышается при сниженном иммунитете и наличии различной хронической патологии лор-органов.
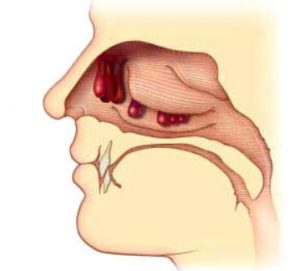
Полип носа представляет собой округлое образование в форме горошины, грозди винограда или гриба (полип на ножке). Некоторые полипы имеют овальную или вытянутую форму. Размеры одного полипа могут быть от 1 мм до 5 см. При образовании нескольких полипов одновременно говорят о развитии полипоза.
Полипы в носу мешают нормальному дыханию и дают о себе знать появлением следующих симптомов:
- затруднение носового дыхания;
- чувство заложенности носа;
- чихание;
- насморк – появление обильного слизистого или гнойного отделяемого из носа;
- нарушение обоняния вплоть до полной нечувствительности к запахам;
- гнусавость и другие нарушения голоса;
- храп;
- нарушение слуха за счет отека слизистой оболочки носовых ходов.
На ранних стадиях развития полипа возникает только чувство заложенности носа и некоторые затруднения носового дыхания. Возникает необходимость дышать через рот, особенно во сне. Подобным симптомам обычно не придается особого значения. Проблемы с дыханием через нос возникают у половины всех будущих мам (ринит беременных). Обнаружить полип на этом этапе можно только при инструментальном осмотре полости носа на приеме у лор-врача.
Хронический ринит (насморк) – типичный симптом, свидетельствующий о разрастании полипов в носу. Слизистое или слизисто-гнойное отделяемое из носа объясняется присоединением вторичной бактериальной инфекции. Измененная полипозом слизистая носа не способна полноценно выполнять свои защитные функции, что и приводит к появлению постоянного насморка. После удаления полипов быстро восстанавливается носовое дыхание, и устраняются все неприятные симптомы хронического ринита.
Разрастание соединительной ткани при полипозе грозит не только постоянным насморком. Множественные полипы повреждают рецепторный аппарат слизистой носа и приводят к нарушению обоняния. Со временем полностью теряется способность распознавать запахи. Избежать подобных осложнений можно только при своевременном удалении полипов в носу.
Головная боль – еще один характерный симптом полипов в носу. Разросшаяся соединительная ткань давит на нервные окончания и провоцирует появление неприятных ощущений. Головные боли также могут быть связаны с гипоксией (нехваткой кислорода) за счет затрудненного носового дыхания. Нередко болевой синдром возникает из-за отека придаточных пазух носа.
Выделяют три этапа развития болезни:
- I стадия – полипы закрывают 1/3 часть просвета носовых ходов.
- II стадия – полипы перекрывают 2/3 части просвета.
- III стадия – полипы полностью перекрывают носовые ходы.
В последней стадии дыхание через нос невозможно. На этом этапе болезни лечение только хирургическое.
Полипы носа в I стадии доставляют значительный дискомфорт будущей маме, но не влияют на течение беременности и развитие плода. Затрудненное носовое дыхание компенсируется дыханием через рот. Проблемы возникают во II и III стадии заболевания. Перекрытие просвета носовых ходов снижает поступление кислорода к тканям, что неблагоприятно сказывается на состоянии женщины и ее малыша. Длительная гипоксия может привести к задержке развития плода и рождению ребенка раньше срока.
Для выявления полипов проводится эндоскопическое исследование носа. С помощью специального инструмента врач осматривает носовые ходы, оценивает состояние слизистой оболочке и определяет размер образований. Во многих современных клиниках процедура проводится с использованием видеоэндоскопа, когда вся полученная информация выводится на экран. Такой подход позволяет точно выставить диагноз и разработать оптимальную схему терапии.
- компьютерная томография околоносовых пазух;
- консультация аллерголога.
По результатам диагностики разрабатывается схема лечения с учетом стадии процесса и срока беременности.
Лечение полипов носа может быть консервативным и оперативным. Выбор метода терапии будет зависеть от тяжести состояния женщины и причины появления полипов.
В лечении полипов используются следующие группы препаратов:
- антибактериальные средства;
- противоаллергические препараты;
- топические стероиды.
Антибиотики назначаются при полипах, связанных с хроническим ринитом и другими инфекционными заболеваниями лор-органов. Выбор конкретного препарата будет зависеть от выявленного возбудителя болезни и срока беременности. Курс терапии длится до 7 дней. Возможно применение как местных, так и системных антибиотиков. По показаниям проводится лечение другой сопутствующей патологии (гайморит, отит и др.).
Антигистаминные (противоаллергические) препараты назначаются при полипах, возникающих на фоне поллиноза, бронхиальной астмы и другой аллергической патологии. Многие антигистаминные средства не рекомендованы к применению во время беременности, поэтому назначаются с большой осторожностью и только на сроке после 14 недель. По возможности врачи стараются обойтись без использования подобных препаратов у будущих мам.
Местные (топические) стероиды также показаны при аллергической природе полипов. Подобные лекарственные средства применяются коротким курсом во II и III триместрах беременности. Длительное использование топических стероидов не рекомендуется. Топические стероиды назначаются для уменьшения размеров полипов перед операцией, а также в качестве самостоятельной терапии.
Оперативное лечение полипов носа показано в следующих ситуациях:
- отсутствие эффекта от консервативной терапии;
- полное перекрытие просвета носовых ходов;
- потеря обоняния;
- храп;
- нарушения слуха;
- частые головные боли;
- обильнее гнойные или кровянистые выделения из носа;
- значительное искривление носовой перегородки;
- частые приступы бронхиальной астмы на фоне полипов носа;
- быстрый рост полипов;
- подозрение на злокачественные образования носа.
Хирургическое лечение проводится вне беременности. Операция у будущих мам показана только при полном перекрытии носовых ходов полипами, когда дыхание через нос становится невозможным. Оптимальный срок для хирургического лечения – 24-30 недель. В этот период риск развития осложнений минимален, и весьма высоки шансы благополучно доносить ребенка до положенного срока.
Операция при полипах носа проводится под местной анестезией. Во время процедуры врач иссекает полипы и удаляет разросшуюся ткань слизистой оболочки. По показаниям вскрываются пазухи носа. Операция проводится только при хорошем самочувствии женщины. Не рекомендовано хирургическое лечение при простудных заболеваниях, воспалении лор-органов и обострении аллергии.
После удаления полипов важно предотвратить их повторное появление. С этой целью назначаются препараты, тормозящие разрастание слизистой оболочки носа (топические стероиды). При возникновении новых полипов в полости носа необходимо обратиться к врачу и пройти повторное лечение у специалиста.
источник
Полипы носа – это доброкачественные, аномально развившиеся, наросты, имеющие круглую или каплевидную форму. Они сформированы из слизистой носовых раковин или пазух, обычно расположены в области воздухоносных ходов и передней носовой раковины. Полип может быть единичным, либо могут быть скопления из грозди образований.
Часто врачи не могут выявить причину, отчего может быть полип у будущей мамы. Но всё же можно выделить несколько причин возникновения образований в носовых пазухах во время беременности.
Последствия астмы. Аллергические реакции организма. Повреждение носовых стенок, большие или слишком маленькие размеры носовых полостей. Генетическое нарушение и наследственная предрасположенность. Острые и хронические заболевания не только носоглотки, но и других органов. Наличие инородных предметов в носовых проходах. Синдром Черджа-Стросс. Это заболевание является редким. Оно провоцирует возникновение воспалительных процессов в кровеносных сосудах. Некоторые специалисты предполагают, что хронический насморк и частое чихание может спровоцировать возникновение полипов в носу будущей мамы. Снижение иммунитета в связи с гормональными нарушениями.
Будущая мама может самостоятельно определить признаки заболевания.
Появляется заложенность носа, чихание, а также возможен насморк. Снижается чувство обоняния и пропадает чувствительность к вкусам. Если вовремя не начать лечение, можно навсегда потерять чувство обоняния. Возникает зуд вокруг глаз, возможна слезливость. В области лба ощущается боль из-за повышения давления. Появляется одышка. Большие размеры полипов негативно влияют на голос. Нарушается произношение речи и ухудшается слух. Снижается аппетит, возникают нарушения в работе желудочно-кишечного тракта. Возникает понос и приступы рвоты. Из носа происходит выделение гнойной слизи. Если полип большого размера, его можно обнаружить самостоятельно методом прощупывания в носу.
Диагностировать патологию будущей маме поможет врач. Специалист проводит осмотр с помощью эндоскопа и риноскопа. Также врач прощупывает пальцем носовые проходы будущей мамы. Может быть проведена биопсия для дальнейшего изучения полипа. Это помогает определить, не является ли образование злокачественным. Будущая мама сдаёт общий и биохимический анализ крови. Для определения аллергических реакций, как причины возникновения полипа в носу беременной, проводятся аллергические пробы. Для определения генетических нарушений проводится тест на муковисцидоз. Компьютерная или магнитно-резонансная томография в период беременности используется редко. Эти методы исследования применяются в случае тяжёлой формы полипа или при подозрении на злокачественные образования.
Чем опасен полип для будущей мамы и её малыша? Заболевание не оказывает негативного влияния на развитие плода.
Но полипы в носу могут привести к развитию опасных воспалительных процессов в организме будущей мамы. Есть вероятность развития бронхитов, воспаления лёгких, синуситов и других заболеваний. Эти недуги могут оказывать негативное воздействие на будущего младенца. Постоянная заложенность носа вызывает раздражение у будущей мамы. Если полип, влияющий на обоняние, вовремя не удалить, есть вероятность потери чувствительности к вкусам и запахам безвозвратно. При перекрытии входа в слуховую трубу происходит нарушение слуха и потеря речи. Возможно нарушение кровообращения в тканях носоглотки, из-за чего возникают воспалительные процессы в глоточных миндалинах.
Лечить самостоятельно полип будущей маме нельзя. Беременная должна обратиться к врачу для получения эффективного лечения. Применять методы народной медицины также не рекомендуется без консультации врача. Следует уделить большое внимание правильному питанию. Из рациона исключить острые, солёные, копчёные и острые блюда. В рацион нужно включить свежие овощи и фрукты, богатые витаминами. После консультации с врачом можно принимать витаминные комплексы.
Для назначения лечения, врачу необходимо выяснить причину образования полипа в носу будущей мамы. Изначально применяется консервативное лечение. Если у будущей мамы диагностировано инфекционное заболевание, назначаются противовирусные препараты. Антибиотики во время беременности применяются редко. Врач может назначить местные противовоспалительные средства. Если полип носа является последствием аллергической реакции, будущая мама не должна контактировать с аллергеном. Если консервативное лечение оказывается неэффективным, назначается хирургическое вмешательство. Но решение об операции будет принято на основании размеров полипа и принесённых неудобств будущей маме. Ведь после хирургической операции необходим приём антибиотиков, которые в период беременности запрещены. По возможности удаление образования происходит после родов. Если образование необходимо удалить как можно раньше, проводится эндоскопия. Этот метод щадящий и не приносит сильных болевых ощущений. Безболезненным методом по удалению полипа в носу будущей мамы является лазерная терапия. Но в период беременности этот способ применяется не всегда. После проведённого лечения необходимы регулярные врачебные осмотры.
Предотвратить возникновение образований в носу будущая мама может при соблюдении профилактических мер.
Необходимо делать в квартире или доме регулярную влажную уборку. Если воздух в помещении сухой, следует позаботиться об его увлажнении. Будущая мама не должна контактировать с аллергенами. Необходимо соблюдать правила личной гигиены, мыть руки перед едой, после туалета и после прихода с улицы. В качестве профилактического средства можно использовать физический или солевой раствор. Будущей маме им нужно промывать носовые пазухи несколько раз в день. Своевременное вылечивание острых заболеваний помогает в предотвращении возникновения полипов в носу в период беременности. Повышение иммунитета также является важным профилактическим методом.
источник
Трансабдоминальное (внешнее) безопаснее?? А если датчик приложить только ЧСС послушать на несколько секунд, не будет такого вреда ??
По поводу КТГ, его делают с 32 недель и нужно раз в 7-10 дней делать)
а мне все равно, пойду сразу после задержки))
Выделения коричневого цвета во время беременности неизбежно вызывают тревогу у будущей матери. Причину подобного беспокойства понять легко, ведь коричневатый цвет таким выделениям придают вкрапления крови. А об опасности кровотечения во время беременности известно каждой женщине.
Действительно, коричневые кровянистые выделения при беременности очень часто свидетельствуют о различных отклонениях и патологиях течения беременности. Однако это не означает, что коричневые выделения всегда являются тревожным симптомом. В ряде случаев они являются если не нормой, то абсолютно безопасными, это точно.
Конечно, это не значит, что обнаружив на белье коричневые мажущие выделения, беременная может не беспокоиться — очень много зависит от сопутствующих симптомов, срока беременности и так далее. В любом случае, первым делом женщине необходимо обратиться к врачу. Самостоятельно поставить диагноз она все равно не сможет, а риск абсолютно не оправдан.
Причин, которые вызывают коричневые выделения во время беременности очень много. Часть из них напрямую зависит от срока беременности, остальные к нему никак не привязаны. И, конечно же, женщине имеет смысл знать хотя бы самые распространенные из них и понимать механизм появления выделений.
Первый триместр особенно богат на причины появления коричневых выделений во время беременности. Кроме того, именно на ранних сроках больше всего шансов на то, что выделения носят безопасный характер.
На ранних сроках: 1-2 недели после зачатия, происходит имплантация плодного яйца в слизистую оболочки матки. В ходе этого процесса могут быть повреждены небольшие кровеносные сосуды, кровь из которых и примешивается к естественным выделениям из влагалища.
В этом случае будут иметь место светло-коричневые, возможно, даже бежевые или розовые выделения при беременности, консистенция выделений кремообразная. Кроме того, они будут носить единичный характер. Еще одна отличительная особенность выделений, связанных с имплантационным периодом, в том, что они не причиняют женщине никаких дополнительных неудобств: имеют нейтральный запах, не вызывают зуда, не сопровождаются болями.
Еще один важный момент: в момент прикрепления оплодотворенной яйцеклетки к стенке матки женщина, скорее всего, еще не знает о своей беременности, и часто списывает мажущие коричневые выделения на сбой в менструальном цикле. Это к вопросу о внимательном отношении к своему организму. Если вовремя обратить внимание на необычное явление, можно предположить у себя беременность на очень раннем сроке, когда другие признаки еще не появились. http://mama66.ru/pregn/716
Одна их причин, по которой могут возникнуть кровянистые выделения во время беременности – это незначительные сбои в гормональном фоне беременной. Такие сбои могут спровоцировать выделения примерно в то время, когда теоретически должна была начаться менструация. Опасности для матери или ребенка подобное явление не несет, неприятных ощущений не причиняет.
В данном случае выделения также бывают скудными, однако могут продолжаться пару дней. Более того, в некоторых случаях данное явление может повторяться в течение 2-3 месяцев после наступления беременности.
К сожалению, на этом вариант нормы заканчиваются, а начинаются сложные и опасные диагнозы. В подавляющем большинстве случаев, кровяные выделения во время беременности свидетельствуют об угрозе выкидыша. Чаще всего угроза возникает в связи с отслоением плодного яйца. В месте отслоения остаются поврежденные сосуды.
Причиной отслойки плодного яйца, обычно, является нехватка прогестерона — женского гормона, основная функция которого – подготовка слизистой оболочки матки – эндометрия – к внедрению плодного яйца и поддержании беременности до формирования плаценты. Если прогестерона в организме женщины мало или же он не вырабатывается вообще, эндометрий отторгает плодное яйцо.
Выделения при угрозе выкидыша могут носить как скудный, так и умеренный характер. Как правило, они имеют также вкрапления слизи. Имеются и другие симптомы: тянущая боль в нижней части живота, тошнота, в некоторых случаях, рвота.
Подобное состояние требует немедленного медицинского вмешательства. Поэтому, обнаружив у себя коричневые выделения, будущая мама должна немедленно вызвать скорую, а затем лечь и постараться успокоиться. Любые физические нагрузки, а тем более волнение, могут лишь усугубить ситуацию.
К счастью, при своевременном обращении за помощью, в большинстве случаев беременность удается спасти. Женщину с симптомами угрозы выкидыша, скорее всего, госпитализируют и будут проводить дополнительные исследования. Кроме того, сразу же будут приняты меры по сохранению беременности.
Женщинам с отслоением плодного яйца обычно назначают препараты, содержащие прогестерон, например, утрожестан, а также прописывают полный постельный режим до снятия симптомов.
Темные выделения при беременности на ранних сроках могу свидетельствовать и о более неприятном диагнозе: внематочная беременность. Как понятно из названия, речь идет о случаях, когда оплодотворенная яйцеклетка крепится не в полости матки, а в маточной трубе.
Опасность такой ситуации очевидна: по мере роста плода, он может просто разорвать маточную трубу, что повлечет за собой внутреннее кровотечение. А это уже угроза жизни матери. К тому же, восстановить трубу после этого уже не получится, так что внематочная беременность может повлечь за собой и ухудшение репродуктивной функции.
Как и большинство патологий, внематочная беременность вызывает и другие симптомы, кроме кровотечения. В частности, тянущую боль в животе. Обычно со стороны той трубы, где закрепилось плодное яйцо.
В случае внематочной беременности вовремя начать лечение не менее важно, чем при угрозе выкидыша, хотя лечение и будет кардинально отличаться. К сожалению, в данном случае речи о сохранении беременности не идет, она удаляется хирургическим путем. http://mama66.ru/pregn/699
Еще одна, крайне неприятная, патология носит название пузырный занос. Причины возникновения данного осложнения до конца не изучены, однако замечено, что плод в этом случае всегда имеет отклонения в хромосомном наборе. Вследствие этого возникла теория, что данная патология возникает, когда яйцеклетка оплодотворяется одновременно 2 сперматозоидами, либо одним, но имеющим двойной набор хромосом. В итоге у плода оказывается либо тройной набор хромосом: 23 – от матери, и 46 – от отца, либо количество хромосом оказывается штатным, однако все они отцовские.
Так как именно отцовские клетки отвечают за развитие плаценты и околоплодного пузыря, то на них и сказывается главным образом эта патология. Вместо формирования полноценной плаценты, на стенках матки образуется доброкачественная опухоль: множественные кисты, состоящие из пузырьков с жидкостью различного размера.
Развиваться такая патология может по-разному. Иногда лишь часть плацентарной ткани является патологичной. В этом случае говорят о частичном пузырном заносе. Чаще всего плод в этом случае погибает во втором триместре, однако есть вероятность и рождения нормального ребенка.
Полный пузырный занос характеризуется изменением всех тканей плаценты. В этом случае эмбрион погибает на ранних сроках. Более того, изредка пораженная ткань проникает в мышечную ткань матки. В этом случае пузырьки опухоли могут попасть в кровь и дать метастазы. Обычно во влагалище и легких.
Пузырный занос проявляет себя кровянистыми выделениями, иногда в нихпопадаются пузырьки. Кроме того, женщина испытывает тошноту, иногда, рвоту. Реже женщины страдают от головной боли и повышенного артериального давления. Для уточнения диагноза проводят УЗИ и анализ крови на ХГЧ.
УЗИ покажет строение плаценты, состояние плода, отсутствие сердцебиения. Кроме того, уровень ХГЧ у больных с пузырным заносом подскакивает в несколько раз.
Если у женщины выявляется данная патология, то плод и патологическая ткань удаляется, а в некоторых случаях приходится удалять и матку. В случае, если занос получается убрать, то после этого его обязательно исследуют. Дело в том, что у некоторых женщин на почве этой патологии развивается рак.
После удаления пузырного заноса женщина некоторое время находится под наблюдением врача. Если все проходит хорошо, то через 1-2 года женщина снова сможет родить. К счастью, пузырный занос встречается крайне редко, не чаще 1 раза на тысячу беременных.
Во втором триместре беременности имеются свои причины для кровянистых выделений. К сожалению, все они являются отклонениями от нормы, а значит, угрожают состоянию матери и ребенка. И, конечно же, нуждаются в лечение.
Одной из причин коричневых выделений во втором триместре является отслойка плаценты. Данное явление опасно и для матери, и для ребенка. Во-первых, отслоившаяся плацента не способна в должной мере снабжать плод кислородом и питательными веществами. Кроме того, у матери вследствие отслоения плаценты может возникнуть сильное кровотечение.
Чаще всего с данной проблемой сталкиваются женщины с высоким артериальным давлением и курящие женщины. Могут спровоцировать данную патологию рубцы на матке от абортов или кесарева сечения, травмы живота во время беременности или слишком короткая пуповина.
Проявляется отслоение кровотечением разно степени тяжести: от мажущих выделений до обильного кровотечения, а также тянущей болью в области матки и напряжением внизу живота. Чаще всего имеет место отслоение малой части плаценты, хотя в редких случаях может произойти и полное отслоение.
Отслоение плаценты не поддается лечению, поэтому речь идет обычно о кесаревом сечении. В легких случаях его стараются отложить до срока 30-36 недель, когда есть шансы спасти ребенка. Если же ситуация требует немедленного вмешательства, делают экстренное кесарево сечение.
Диагноз «предлежание плаценты» ставят в том случае, когда плацента частично или полностью закрывает зев матки. В этом случае увеличивающийся плод все сильнее давит на плаценту и может повредить расположенные на ней сосуды, что и провоцирует кровотечение. Вследствие повышенного давления может возникнуть и отслоение плаценты, однако в большинстве случаев подобных осложнения удается избежать.
Естественно, что предложение плаценты делает невозможным родоразрешение естественным путем. Остается только кесарево сечение. Кроме того, такое положение плаценты делает необходимым более тщательное наблюдение за состоянием плода, так как он может передавить важные сосуды, что спровоцирует кислородное голодание. http://mama66.ru/pregn/723
Кроме того, что в третьем триместре коричневые выделения могут возникать по причинам, перечисленным в предыдущем разделе, на последних неделях беременности женщина может столкнуться с кровянистыми слизистыми выделениями при беременности. Скорее всего, бояться в этом случае нечего.
Возможно, что это всего лишь отходитслизистая пробка, закрывающая шейку матки и защищающая ребенка от инфекций и другого воздействия со стороны внешней среды. Обычно слизистая пробка отходит за несколько часов до родов, хотя в некоторых случаях это происходит намного раньше.
Конечно, не все причины вагинального кровотечения, так или иначе, привязаны к сроку беременности. Часть из них могут дать о себе знать в любое время. Связанны они могут с различными заболеваниями, особенностями строения матки и так далее.
В частности, причиной мажущих коричневых выделений у беременных может стать эрозия шейки матки. Данная проблема знакома многим женщинам, как беременным и рожавшим, так и тем, кому это еще только предстоит. Впрочем, в период беременности нежный эпителий шейки матки особенно легко повредить. Именно поэтому впервые женщины часто сталкиваются с этой проблемой в период беременности.
Обычно эрозия протекает бессимптомно, однако после бурного секса или обследования на генеалогическом кресле у беременной появляются скудные, мажущие кровянистые выделения. Происходит это из-за того, что инородное тело тревожит поврежденный эпителий.
Эрозию шейки матки в наше время чаще всего лечат прижиганием. Однако во время беременности этого делать не рекомендуют, так как ожег может затруднить естественные роды. Поэтому в период беременности отдают предпочтение медикаментозное лечение.
У многих женщин возникает вопрос: а надо ли вообще лечить эрозию при беременности? Лучше все-таки вылечить, так как она увеличивает риск развития онкологии.
Некоторые инфекционные заболевания, заболевания, передающиеся половым путем и воспалительные процессы также вызывают вагинальное кровотечение. В этом случае выделения могут сопровождаться различными симптомами. В том числе могут иметь место выделения при беременности с запахом неприятным или специфическим, болевыми ощущениями и тому подобное.
Вовсе не обязательно, что женщина заразилась уже во время беременности. Часто микроорганизмы, обитающие в микрофлоре влагалища, не дают о себе знать до тех пор, пока не возникнут благоприятные условия для размножения. Во время беременности иммунитет женщины падает, что и провоцирует развитие болезни. Кроме того, могут дать о себе знать и старые, плохо залеченные инфекции.
В данном случае имеет смысл напомнить о том, что на этапе планирования беременности желательно пройти полное обследование и пролечить все свои болезни. Впрочем, если вы читаете эту статью, то, скорее всего, об этом говорить уже поздно. Любая инфекция в период беременности опасна не только для организма матери, но и для ее, еще не рожденного, ребенка, поэтому к лечению необходимо приступить срочно.
К сожалению, подбирать препараты беременным женщинам очень сложно, так как часть из них вместе с кровью матери проникают через плаценту к плоду. Современная фармацевтика в этом плане шагнула далеко вперед, создав новые лекарства, более безопасные, с более точно дозировкой. Это несколько облегчает работу врачам. Многие женщины переживают по этому поводу, однако, в любом случае, лучше вылечиться, чем рисковать своим здоровьем и здравьем малыша.
К сожалению, в большинстве вариантов коричневые кровянистые выделения во время беременности свидетельствуют о самых разных патологиях, отклонениях и заболеваниях. Самостоятельно пытаться разобраться в том, что же именно происходит, очень не желательно. Гораздо разумнее при первых тревожных симптомах встретиться со своим врачом и выяснить точную причину появления выделений.
Даже если окажется, что с вами ничего страшного не происходит, никто не поставит вам в вину ваше беспокойство. Всегда лучше точно знать, что происходит, чем, побоявшись линий раз побеспокоить врача, потом расхлёбывать последствия необдуманного поступка.
К сожалению, сейчас многие женщины ищут ответа на тематических форумах. Делать этого не стоит, так как организм каждой женщины индивидуален. Поэтому одни и те же внешние проявления у разных женщин могут свидетельствовать о разных заболеваниях. Точный диагноз может поставить только опытный медик, и то после проведения дополнительных исследований. Обратите внимание, чем точнее вы опишите гинекологу свои ощущения, тем проще ему будет поставить диагноз.
Организм женщины во время беременности претерпевает массу разнообразных изменений, особенно в гормональном фоне. Причем начинаются эти изменения практически сразу после зачатия. Многих женщин интересует вопрос, бывают ли выделения при беременности? Конечно, бывают, и некоторые виды выделений при беременности считают ее первым признаком. http://mama66.ru/pregn/716
Как только оплодотворенная яйцеклетка закрепляется на стенке матки, в шейке матки усиливается выработка секрета для создания слизистой пробки. В результате этого усиливаются, а иногда изменяют свой характер и выделения. Прозрачные белые или желтоватые выделения при беременности на начальных сроках являются нормальным явлением.
К сожалению, не все и не всегда складывается так хорошо. Некоторые выделения у беременных свидетельствуют о развитии тех или иных патологий. Нервничать раньше времени не стоит, но нужно отдавать себе отчет в том, что может являться признаком каких либо заболеваний, а что – вариантом нормы.
Как мы уже выяснили, выделение прозрачной слизи при беременности не являются отклонением. Более того, они могут иметь разные варианты цвета, пока выделения не беспокоят женщину, все хорошо. Как они могут побеспокоить? Ну, например, вызывать зуд и жжение в промежности, или быть слишком обильными и создавать повышенную влажность, выделения при беременности с запахом неприятным или специфическим также создают неудобство, а значит, являются поводом для обращения к врачу.
Чем могут быть вызваны патологические выделения? Причин может быть много. Бело-желтые выделения с зудом при беременности могут говорить всего лишь об аллергической реакции на синтетическое белье, ежедневные прокладки с добавками или на стиральный порошок. Такие симптомы исчезают сразу же, как исчезает раздражитель.
Яркие желтые выделения во время беременности могут свидетельствовать о воспалении яичников или маточных труб. Как правило, такие выделения сопровождают повышенная температура и боли в нижней части живота. Подобные воспаления в некоторых случаях сопровождаются и зеленоватыми выделениями при беременности.
Темно-желтые выделения при беременности, по сути, являются скоплением гноя, и говорят о том, что во флоре влагалища обильно размножаются стафилококк или кишечная палочка. О наличии вредоносных бактерий могут также свидетельствовать зеленые скудные выделения.
Зеленые пузырящиеся выделения, желто-коричневые или желто-зеленые выделения при беременности свидетельствуют о наличии заболеваний, передающихся половым путем (ЗППП), в частности, это может быть гонорея.
Если выделения имеют вид отслаивающихся плёночек, имеют зеленый оттенок и неприятный «рыбный» запах, то, скорее всего, речь идет о таком заболевании, как дисбиоз влагалища. А зеленая слизь намекает на острую влагалищную инфекцию.
Обратите внимание, появление признаков инфекционных заболеваний или ЗППП во время беременности вовсе не говорит о том, что получены они в этот же период. Часто патогенная флора обитает во влагалище длительное время, а при беременности, на фоне сниженного иммунитета, начинает активно развиваться. Часто в период беременности дают о себе знать плохо или несвоевременно залеченные заболевания.
Если незадолго до появления странных выделений женщина принимала антибиотики, то речь может идти о молочнице. В этом случае выделения также могут иметь зеленоватый оттенок. http://mama66.ru/pregn/718
Если у вас появились выделения из влагалища, которые вызывают беспокойство, то первое, что вы должны сделать – это пойти на прием к своему гинекологу. Не стоит пытаться поставить себе диагноз самостоятельно, и, тем более, по советам подруг и постоянных обитательниц различных тематических форумов. Как вы уже заметили, выделения желтого или зеленого цвета при беременности могут свидетельствовать о целом ряде заболеваний, а в некоторых, к счастью, редких, случаях, о комбинации из нескольких различных болезней.
Тем более нельзя заниматься самолечением. Такое и в обычное время может кончиться для женщины плохо, а уж беременность – это очень веский повод серьезнее отнестись к своему здоровью. Многие из этих заболеваний угрожают здоровью малыша, особенно, если не будут пролечены до начала родовой деятельности. Да и матери они не несут ничего хорошего. В частности, они могут стать причиной бесплодия.
Даже если вы не уверены, что ваши выделения носят патологический характер, лучше все же найти время на визит в консультацию. Лучше потратить время на обследование и убедиться, что все в порядке, чем мучить себя беспричинными подозрениями, или, того хуже, пропустить момент, когда все-таки нужно начать лечение.
Врач осмотрит женщину и возьмет у нее мазок, исследовав который он и поставит женщине точный диагноз. Если анализ все-таки покажет наличие каких-либо заболеваний, то, конечно же, придется в срочном порядке из лечить. Иногда у женщины высказывают беспокойство то, что лекарства могут повредить ребенку. Однако сейчас многие препараты производятся именно с расчетом на беременных женщин. Кроме того, большая часть этих заболеваний, в случае отказа от лечения, навредит малышу куда больше.
Главное, что стоит запомнить беременной женщине, особенно, если она уже столкнулась с проблемой неприятных выделений из влагалища, что любое из перечисленных выше заболеваний поддается лечение, причем довольно легко.
Возможно, вы обратили внимание, что белые и желтые выделения во многих случаях могут оказаться различными вариантами нормы. Запомните, что зеленые выделенияпри беременности всегда свидетельствуют о наличии патологии.
Закончить хочется словами о том, что профилактика всегда лучше лечения. Для снижения риска возникновения каких либо патологий, необходимо соблюдать правила элементарной гигиены, следить за своим питанием, избегать стрессов, а также не забывать о барьерной контрацепции.
источник
Диагноз «новообразование в матке» большинство женщин приводит в ужас. Такая реакция, прежде всего, связана со страхом перед онкологией. Но полипы, по сравнению с фибромами или миомами, можно считать довольно безобидными образованиями. Полипы редко подвергаются злокачественному перерождению и зачастую вообще развиваются бессимптомно, не доставляя пациенткам никакого беспокойства. Они появляются у женщин разного возраста, в том числе детородного, поэтому вполне логично встает вопрос о возможности совмещения полипов в матке и беременности.
Полость матки выстлана слоем слизистой оболочки – эндометрием. Иногда участки эндометрия разрастаются, появляются полипы. Они имеют форму гриба (округлое тело на тонкой ножке) или плоских наростов. Размеры каждого образования, как правило, невелики – порядка 1-2 см в диаметре. Полипы могут располагаться как одиночно, так и группами, в любом месте цервикального канала или стенки матки.
Точные причины заболевания неизвестны. Можно только предположить, что появлению маточных полипов способствуют следующие факторы:
Заболеванию подвержены женщины любого возраста – от подросткового до постклимактерического. Нередко диагностируются случаи появления разрастаний эндометрия при беременности, и полипы в матке развиваютсяпрямо в период вынашивания плода.
При бессимптомном течении заболевания наличие полипов в матке можно определить только с помощью УЗИ, гистероскопии (исследование с применением видеокамеры) или метрографии (рентген с введением контрастного вещества).
Лечение полипов в матке при беременности невозможно: хирургическое вмешательство исключено в принципе, а прием гормональных препаратов опасен для плода. Обычно врачи стараются с наименьшими потерями довести будущую маму до родов, а удаление новообразований откладывают на потом. Можно считать, что полипы в матке и беременность совместимы, но желательно избегать таких ситуаций.
Грамотный подход к планированию семьи предполагает всестороннее обследование женщины (впрочем, как и мужчины) за несколько месяцев до наступления беременности. В случае обнаружения разрастаний эндометрия необходимо лечение. Разумнее всего согласиться на малотравматичную операцию – гистероскопию. Беременность после удаления полипа матки можно планировать через несколько месяцев (конкретный срок зависит от наличия осложнений и стабильности гормонального фона).
Иногда полипы рассасываются самопроизвольно, но отказываться от лечения, рассчитывая на такую случайность, не стоит. Опасность новообразований эндометрия состоит в том, что они (хотя и редко) способны к злокачественному перерождению, а сделать выводы о доброкачественности полипа можно только по результатам гистологического анализа. Это значит, что полное удаление разрастания исключает риск развития онкологического заболевания, в то время как консервативное лечение не всегда гарантированно защищает женщину от большой беды.
Полипы носа – воспаление неизвестного происхождения, ведь науке до сих пор неизвестно, почему они появляются в носовой полости. Статистические данные свидетельствуют о том, что:
Полипы носа, учитывая их размеры и провоцируемые ими изменения, делятся на три стадии:
Исходя из места возникновения, полипоз может быть:
- Антрохоанальный, возникающий из гайморовых пазух. Больше встречается в детском возрасте и располагается с одной стороны.
Очень часто встречается хоанальный полип, растущий из гайморовых «карманчиков», как и антрохоанальный. Хоанальный тип развивается из ретенционной кисты.
Частые простуды — одна из причин возникновения полипов.
Причинами, которые создают благоприятную почву для возникновения полипов, ученые называют:
Медики обозначили, какие болезни могут сопровождаться полипозом и наоборот. Вот их перечень:
Когда инфекционное заболевание затрагивает полость носа, на ней начинают активно размножаться микроорганизмы. В результате происходит отслоение первого слоя клеток, проявляются такие признаки, как зуд, заложенность, изменение тембра голоса, вытекает слизь. Все это лечится за 10 дней. Некоторые люди сами отказываются от лечения, обрекая себя на хронические процессы оболочки носа. Слизистая оболочка теряет силы, и в попытке выполнять свое предназначение полноценно, начинает распространяться и утолщаться. В один момент разросшаяся соединительная ткань проникает в пространство носа и начинается состояние, при котором говорят, что вышел полип, который является итогом различных заражений разных частей носа и представляет собой полупрозрачные, не злокачественные образования, который растут на решетчатой ткани, в пазухах, их клиника и локализации разнообразна.
Верные признаки того факта, что у малыша есть полипоз, — это постоянно открытый рот, нижняя челюсть отвисает, носогубные складки сглаживаются, меняются очертания лица и зубочелюстная система. В худшем случае впоследствии они проявляются в неправильном формировании кости грудной клетки. У грудничков могут прослеживаться нарушения сна и сосания, они слабеют и теряют вес, становясь уязвимыми к инфицированию легких, бронхов. А такие последствия опасны для жизни.
При беременности мамы сами могут определить, есть ли у них кровоточащий полип или без видимых проявлений киста. Симптомы идентичны предыдущим категориям, но может добавиться зуд вокруг глаз и слезливость, болят лобные кости из-за повышенного давления, мама выглядит нездоровой, ухудшается произношение речи.
Осложнения запущенного состояния полипоза довольно опасные:
Чтобы узнать, есть ли у человека полипы в носу, необходимо обратиться к ЛОР–врачам, которые сами проведут опрос пациента и осмотр в носоглотке с помощью эндоскопа и риноскопа. С кистой, которая расположилась вблизи ноздрей, проще, ведь ее легко обнаружить визуально. Если полип вырос в глубине носового хода, потребуются дополнительные методы дифференциальной диагностики. Список необходимых вспомогательных обследований:
Чтобы ответить на вопрос, как лечить полипы в носу, нужно определить причины заболевания, ставшие толчком для их появления, и на какой стадии их удалось обнаружить. Вылечить человека от полипоза можно несколькими способами:
Консервативное лечение кварцевым волокном.
Основные направления консервативного лечения:
Сейчас практически любая клиника предлагает широкий выбор способов, чтобы вылечить полипы, люди сами выбирают из предложенного им перечня.
При обращении к доктору на поздней стадии или когда медикаменты не приносят желаемых результатов, назначается операция, во время которой полипы удаляются. Показаниями к операции служат:
искривление носовой перемычки;
Полипы носа удаляются несколькими способами:
Наука не стоит на месте, поэтому не нужно опасаться диагноза полипоз носа, его лечение и ответственное отношение к самочувствию помогут избавиться от этой болезни надолго. К числу нетрадиционных средств избавления от полипов относится антисептик – стимулятор Дорогова (асд). Созданный из тканей лягушек высокотемпературной выгонкой, асд на практике показал невероятные положительные результаты. Оказалось, что асд помогает справиться с такими проблемами, как туберкулез, сердечно-сосудистые недуги, кожные болячки и, конечно, полипы. По сути, асд – это стимулятор биогенного характера с антимикробным действием.
Для снижения вероятности рецидива, необходимо:
Полипоз носа представляет собой доброкачественное образование, провоцирующее разрастание слизистой и сопровождаемое, в большинстве случаев, аллергическим ринитом. Причины заболевания полностью, пока не изучены. Одной из них может выступать грибковая инфекция. Это эозинофильное воспаление, которое является реакцией на негативное действие грибка. Процесс становится следствием попадания в носовую полость стафилококка.
Золотистый стафилококк, который часто приводит к воспалению слизистой, способствует ее перерождению – разрастается полипозная ткань.
Гранулоцетарные лейкоциты, как еще именуют эозинофилы, играют ведущую роль в процессе развитии носовых полипов, хотя сейчас еще не ясно, каким конкретно образом они влияют на механизм их разрастания.
Существует теория, гласящая, что эозинофилы накапливаются в слизистой, чтобы противостоять микробам и грибкам, которые проникают в носовую полость. Кроме грибковой природы полипы могут провоцироваться:
Выделяют три фазы полипоза носа. Для каждой из них характерна своя симптоматическая картина:
А вы знаете, что вызывает сухой кашель у ребенка ночью. Об причинах и методах лечения недуга сможете прочитать в статье после перехода по ссылке.
Если вы не знаете, что делать при носовых кровотечениях, то нажмите здесь и переходите на страницу, на которой размещен актуальный материал.
Появление полипов у детей из-за отсутствия естественного носового дыхания вызывает формирование неправильных черт зубочелюстной системы и лицевого черепа. Наиболее часто это выражается всевозможными нарушениями прикуса.
Груднички из-за появления полипов и затрудненного дыхания носом не могут качественно сосать грудь и проглатывать пищу. Это приводит к постоянному недоеданию, а затем к гипотрофии ребенка.
Важным моментом для страдающего человека является своевременное диагностирование заболевания и последующее его лечение.
Диагностика полипоза носа осуществляется при помощи обычного осмотра отоларинголога с использованием риноскопа.
Дополнительное мероприятие диагностики, которое позволит сделать более точное исследование — компьютерная томография (послойный снимок головы).
Также выявление заболеваний, сопровождающих наличие полипов, производят посредством:
Оценивая активность воспаления, учитывают результаты анализа крови. Пациентам, имеющим полипы из-за аллергических заболеваний, выполняют аллергологические пробы.
Борьба с недугом предполагает консервативный и хирургический методы лечения. При использовании консервативного способа могут назначаться:
Последний вариант лечения проводится с помощью введения в полость носа тонкого кварцевого волокна.
После его нагревания к температуре 70 градусов носовые полипы становятся белыми и, спустя пару дней, они отделяются от слизистой, после чего доктор удаляет их простым пинцетом.
Иногда пациент самостоятельно способен высмаркивать наросты .
А что вам известно про ложный круп у детей, причины которого описаны в статье, размещенной на предлагаемой странице? Переходите и расширяйте свой кругозор.
Как сделать компресс из редьки от кашля написано здесь. он окажет помощь при медикаментозном лечении простуды. Рецепт приготовления читайте по ссылке.
При неэффективности вышеупомянутых консервативных способов лечения может назначаться оперативное вмешательство. Хирургическая операция применяется при:
Однако на начальной стадии появления полипов может помочь народное лечение, суть которого заключаются в том, чтобы закапывать в нос различные целебные отвары, настои трав, их масел, промывать носовые пазухи растворами и вводить в них тампоны.
Свою эффективность в этом вопросе показывает сочетание зверобоя с облепиховым соком. Для приготовления этого снадобья необходимо взять свежую облепиху и зверобой.
Измельчить последний, затем истолочь, добавить небольшое количество воды и из полученной кашицы выдавить сок.
Далее необходимо получить сок из облепихи. Ингредиенты соединить в одинаковых пропорциях и закапывать утром и вечером смесь по 4 капли в каждый носовой ход.
Курс лечения подобным способом займет не менее года, но зато результат будет надежным и стойким.
Очень популярное мероприятие — промывание носа обычной солью, растворенной в воде с добавлением йода. Можно применять морскую воду. Чтобы получить необходимый раствор, нужно взять две чайных ложки соли и немного йода на стакан теплой воды. Затем этим средством нужно воду втягивать носом.
Полезным будет использование тампонов, пропитанных отварами целебных растений. Часто для этой цели применяют отвар череды.
Большая ложка травы заливается кипятком, настаивается 20 минут, процеживается, затем смачиваются в содержимом тампоны и закладываются в носовой ход на 10 минут.
Для тампонов можно использовать и настойку болиголова. Их нужно ставить сначала на 5 минут, только со временем допускается оставлять на всю ночь. Курс лечения таким способом рассчитан на 10 дней.
Болиголов, как и чистотел — ядовитые растения. вот почему важно применять их с большой осторожностью.
Распространенным вариантом народного лечения считаются тампоны, пропитанные настоем из белой лилии. Их применяют трижды на день также по 10 минут на протяжении месяца.
Положительная динамика наблюдается при следующем варианте лечения.
Необходимо дышать носом над дымом, выделяемым при тлении прополиса. Это полезная процедура, помогающая победить полипы в носу.
Необходимо взять небольшой комочек прополиса, поместить его внутрь жестяной банки. Затем ее ставят на огонь.
Спустя некоторое время, из посуды начнет выделяться дым. Сразу необходимо аккуратно снять ее с огня и начать интенсивно вдыхать выделяемый прополисом аромат.
Выполнять процедуру требуется осторожно. иначе можно обжечь слизистую.
Поочередно вдыхать дым обеими ноздрями. Подобные действия требуется повторять пару раз за сутки. Лечение прополисом необходимо продолжаться до момента полного исчезновения полипов.
Людям, имеющим подобное заболевание, немаловажно выполнять профилактические мероприятия:
Хорошим профилактическим противорецидивным способом стало использование Теукриум глицерина, которое происходит путем втягивания препарата в нос. Перед применением требуется разводить часть вещества с 5 частями воды. Процедуру повторять четырежды за день. Можно не разводить эссенцию, а смазывать ею носовые полипы, а также эффект дает вдыхание сухого порошка.
Для лечения и восстановления применяются препараты местного воздействия, снимающие воспаление:
Когда полип — слизистый, применяют «Калькареа карбоника» или «Кали бихромикум» и «Сульфур», чередуя их через день, попеременно.
При заостренном наросте помогает «Туя 30″, а при мясистом образовании — «Кали бихромикум 3″, «Силицеа 6″ и «Фосфор 6″, употребляемые попеременно.
Помогает промывание носа продаваемыми готовыми растворами, основанными на морской соли — Аквамарис, Аллергол, Аквалор, Квикс, Физиомер, Долфин, Атривин-Море, Маример, Гудвада.
Эффективна гомеопатическая терапия — Теукрииум 6, Сангвинаринум нитрикум 6, Полипан. Вещества назначает гомеопат.
К сожалению, полипы эндометрия в шейки матки встречаются достаточно часто, особенно у женщин репродуктивного возраста. Но что делать, если имеются полипы в матке и беременность уже наступила? В первую очередь, не паниковать, а как можно быстрее встать на учет в женской консультации. А во-вторых, беременность необходимо планировать, чтобы избежать возможных осложнений и тревог в дальнейшем.
Планирование беременности при наличии полипов половых органов
Полип в матке во время беременности
Полип матки и беременность – сочетание не очень хорошее, но вполне вероятное. Полип матки – это разрастание участка эндометрия в конкретном месте, которое часто провоцируют гормональные нарушения (гиперэстрогения и дефицит прогестерона), травмы (в первую очередь аборты и выскабливания полости матки, осложненные роды в анамнезе). Иногда полипы в матке при беременности обнаруживают случайно, во время прохождения первого УЗИ. Но нередки и случаи, когда женщина случайно забеременела на фоне данного заболевания или категорически отказалась от удаления образований в матке еще до беременности.
Ситуация: полипы в матке и беременность неприятная, но не трагическая. Если на фоне выростов эндометрия беременность наступила, то в дальнейшем она, как правило, будет протекать без осложнений.
Но не отрицается риск прерывания беременности. Клинически полипы в период вынашивания плода могут не проявляться или протекать с незначительными мажущими кровянистыми выделениями и ноющими болями внизу живота, что зачастую воспринимается как угроза прерывания. Полипы эндометрия удаляют после родов.
Полип шейки матки и беременность
Полип шейки матки при беременности встречается достаточно часто. Он мог иметься еще до вынашивания плода или образоваться во время беременности (так называемый децидуальный полип). Негативного влияния на течения беременности полипы цервикального канала практически не оказывают, за исключением осложнения заболевания. Клинически полип шейки матки Полип шейки матки – предраковое заболевание проявляются в виде небольших кровянистых или сукровичных выделений, особенно во время или после занятий сексом, обильными белями и возможным дискомфортом внизу живота.
Осложниться цервикальный полип может воспалительным процессом в результате его травмирования или некрозом (отмиранием) вследствие нарушения кровообращения. Безусловно, воспалительный процесс неблагоприятно повлияет на беременность, поэтому назначают соответствующее (обычно местное) противовоспалительное лечение.
Цервикальные полипы во время беременности не подлежат удалению, и хирургическое вмешательство откладывают на послеродовый период.
Полипоз – это заболевание собирательного значения, которое обозначает образования из тканей с различным происхождением и чаще всего наблюдаются на слизистых. Эти своеобразные новообразования (полипы) соединяются со слизистой с помощью основания и ножки, в которых находятся лимфатические и кровеносные сосуды. Полипы бывают разной формы, величины, плотности. Если они локализуются как одиночные образования, то называются полипами, а при множественной локализации – это уже полипоз.
Как правило, полипы наблюдаются в ЖКТ, эндометрии матки, в полости носа, бронхах и лёгких. Они прорастают в эти органы, вызывая полипоз. При этом заболевании очень часто отмечаются воспалительные процессы с кровотечениями и отёками. Иногда ножка полипа может перекручиваться, вызывая при этом его отмирание и самопроизвольное отторжение. Полипоз соматических органов, таких как желудок, кишечник, матка относится к предраковому состоянию, так как он очень часто трансформируется в онкологию.
В основном диагностируются полипозы желудка и кишечника, которые представляют собой патологические развития слизистых оболочек. При этом в большинстве случаев они являются наследственной болезнью, такой, как врождённый семейный полипоз.
Симптоматика заболевания во многом зависит от расположения полипа, его строения, величины и изменений вторичного плана. Иногда полипоз может протекать практически бессимптомно, а в некоторых случаях вызывает кровотечения, суживает или закрывает просветы органов.
При диагностировании полипоза используют различные инструментальные методы обследования. К ним относятся рентгеноскопия, гастроскопия, бронхоскопия, ректороманоскопия и др.
Для лечения полипозов применяют хирургический метод, при котором производят иссечение полипа, резекцию органа или его тотальное удаление.
На сегодня, проведенные многочисленные эксперименты в лабораториях Европы по выяснению причин развития полипоза, не привели к положительным результатам. Поэтому до настоящего времени не установлены основные причины его возникновения. Хотя на данный момент считается, что на формирование полипоза оказывают изменения на генетическом уровне, которые и приводят к усиленному размножению клеток, напоминающих пласты.
В практике многих врачей полипы в основном встречаются у женщин в жёлчном пузыре и желудке (80%). Такая выборочная предрасположенность объясняется влиянием на развитие полипоза эстрогенов. Но, несмотря на это, очень трудно сказать, почему у одних появляется данное заболевание, а у других нет.
Однозначно можно утверждать, что полипоз никогда не формируется в клетках здоровой ткани. Такому разрастанию новообразований способствуют хронические заболевания с воспалительными процессами, которые вызывают быстрое старение эпителия. Иногда на образование различных видов полипоза могут также влиять хронические половые инфекции.
Данная патология представляет собой формирование множественных образований доброкачественной этиологии в полости матки. Эти образования называются полипами, которые являются гиперпластическим процессом, в результате чего разрастается базальный слой эндометрия, т.е. одного из внутренних слоёв матки.
Эндометриозный полипоз в основном характерен для женщин от тридцати пяти лет до пятидесяти, но также может развиваться как в молодом, так и в пожилом возрасте.
Все полипы имеют тело и ножку, которые состоят из клеток эпителия. При полипозе эндометрия различают несколько форм полипов, которые зависят от строительной их структуры. Они могут быть железистыми и состоять из желез и стромы; железисто-фиброзными – из незначительного количества желез и соединительной ткани; фиброзными и аденоматозными – с имеющимися злокачественными клетками.
У женщин молодого репродуктивного возраста в основном встречается полипоз, который состоит из желез, а у пожилых женщин чаще можно встретить фиброзный полипоз и аденоматозный. А вот полипы с железисто-фиброзным строением могут наблюдаться в любой возрастной категории.
Точные причины в развитии полипоза эндометрия неизвестны. Но существуют предположения о причинах, которые могут способствовать образованию заболевания. К ним могут относиться как избыточное количество эстрогена, так и недостаточное содержание прогестерона при гормональных нарушениях; при травматизации матки в результате аборта, длительного ношения внутриматочных спиралей, выскабливаний с диагностической целью, после прерывания беременности, родов с недостаточным удалением плаценты (остатки перерастают в соединительную ткань, формируя полипоз), выкидышей. Также нарушения со стороны эндокринной системы и такие заболевания, как гипертоническая болезнь, ожирение. сахарный диабет. изменения в щитовидной железе могут оказывать определённое действие на возникновение полипоза эндометрия.
Кроме того, стрессы, депрессии. различные воспалительные процессы в придатках, инфекции, эндометриты и сниженный иммунитет считаются возможной причиной в развитии заболевания.
Клиническая симптоматика полипоза эндометрия отличается огромным разнообразием. При незначительных размерах полипов заболевание клинически себя не проявляет и выявляется абсолютно случайно при обследовании на УЗИ. Но если полипоз эндометрия себя проявляет, то это происходит в виде нарушений менструального цикла, что может характеризоваться скудными мажущими кровяными выделениями между циклами, которые не обусловлены менструацией. А иногда и меноррагией.
Клинические симптомы в постменопаузном периоде проявляются однократными кровяными выделениями. Также отмечаются боли схваткообразного характера внизу живота, которые становятся сильнее в момент полового акта. Проявляются патологические выделения в виде белей из половых путей. А при полипах эндометрия больших размеров, образуются кровотечения после сексуальных контактов, и развивается бесплодие в репродуктивном возрасте.
Очень часто полипоз эндометрия диагностируют как эндометриоз или миому матки, а также кровотечения между менструациями принимают за угрозу выкидыша в первой половине беременности. Поэтому консультация врача-гинеколога и обследования просто необходимы при любых отклонениях от нормы.
Для исключения или подтверждения диагноза проводят УЗИ всех органов, находящихся в малом тазу. В данном случае удаётся определить однородную массу новообразования (полипа). Кроме того, применяют гистероскопию, с помощью которой во время постановки диагноза могут удалить образования и при этом визуально контролировать маточную полость. Применение гистологического исследования позволяет определить структуру полипа.
Полипоз эндометрия может вызывать различные осложнения в виде бесплодия, анемии, наблюдаются рецидивы и перерождение доброкачественного полипа в злокачественную патологию. Чтобы этого избежать, необходимо систематически наблюдаться у гинеколога, проводить профилактику ожирения, отказаться от абортов, своевременно лечить воспалительные заболевания придатков и матки, а также применять гормональные контрацептивы.
У 6% людей при проведении УЗИ диагностируют полипоз жёлчного пузыря, и в 80% случаев он приходится на женщин после тридцати пяти лет. Однако не всегда УЗИ определяет структуру ткани и при отсутствии новообразований в жёлчном пузыре устанавливается неправильный диагноз в виде полипоза жёлчного пузыря. Кроме УЗИ применяют перспективную эндоскопическую ультрасонографию, которая послойно различает стенки в жёлчном пузыре.
Пока не установлены основополагающие причины развития полипоза желчного пузыря, а имеются только теоретические догадки. Многие специалисты утверждают, что заболевание протекает без определённых симптомов.
На данный момент полипоз жёлчного пузыря может проявляться в двух видах. Это полипы холестеринового типа, т.е. псевдоопухоли, которые представлены в виде отложений холестерина, возвышающиеся над слизистой жёлчного пузыря. Такое скопление холестерина обусловлено нарушением обменных процессов, которые содержат и кальцинированные включения. Они и создают картину жёлчных камней в пузыре, которые фиксируются к стенкам.
Ко второму виду полипоза жёлчного пузыря относятся полипы воспалительного характера. Это тоже псевдоопухоли. Такие новообразования характеризуются воспалительным процессом слизистой оболочки жёлчного пузыря, в результате которого разрастается его внутренняя ткань. Все аденомы, папилломы, новообразования с сосочками считаются истинными доброкачественными полипами, но в 30% они перерастают в злокачественные формы.
Как правило, полипоз жёлчного пузыря протекает без определённых жалоб больных. Иногда пациенты могут ощущать боль в эпигастрии или дискомфортное состояние в области правого подреберья, а также могут не переносить некоторые виды пищи. Изменений в формуле крови не определяют. Ни дуоденальное зондирование, ни цитологическое исследование информации не дают.
Это заболевание с аномальным разрастанием слизистой оболочки придаточных пазух носа. Понятие полипа ввёл ещё в древности врач Гиппократ, что означает «многоногий». При значительном количестве в носу данных новообразований ставится диагноз – полипоз носа.
Опухоль характеризуется полупрозрачной мягкой студенистой консистенцией, которая легко перемещается, абсолютно безболезненна, не проявляет чувствительности к прикосновению. Иногда полипы могут приобретать разные оттенки, такие как красный, розовый и бордовый.
Полипоз носа очень часто сопровождается ринитом аллергического характера. Поэтому данное заболевание могут диагностировать как полипозный риносинусит. Полипы в зрелом состоянии представляют собой своеобразную виноградную гроздь.
Симптоматика полипоза носа складывается из различных проявлений. Основа жалоб пациентов лежит в длительном затруднённом носовом дыхании, в чувстве заложенности носовых ходов и в ощущении инородного тела в них. Также у больных наблюдается постоянный насморк со слизистыми или слизисто-гнойными выделениями. Кроме того, пациенты часто болеют простудными заболеваниями. Характерным признаком полипоза носа является аносмия, при которой больной абсолютно теряет чувствительность к запахам с предварительным расстройством обоняния. Иногда заболевание протекает с нарушением ощущений вкуса.
Очень часто полипоз носа вызывает боли в голове и в области пазух около носа. У больных может отмечаться нарушение голоса, появляется хрипота, гнусавость, храп во время сна, также пациенты жалуются на постоянную хроническую усталость. которая обусловлена недостатком кислорода.
Полипоз носа известен уже на протяжении пяти тысяч лет, он диагностируется практически у 5% всех взрослых людей. Это заболевание давно глубоко изучается, но этиологические факторы в возникновении полипоза носа остаются неизвестными. Как правило, при протекании заболеваний инфекционного характера отслаивается верхний слой клеток слизистой носа одновременно с патологическими микроорганизмами. Правильно проведенное лечение способствует выздоровлению, при котором происходит восстановление слизистой носа. И она, в свою очередь, может снова полноценно функционировать, выполняя при этом защитную функцию. При не лечении основного заболевания, оно постепенно переходит в хроническое. Это проявляется в постоянном протекании воспалительного процесса в пазухах носа. Затем защитная функция слизистой истощается, и она постепенно разрастается, захватывает большие площади, чтобы справиться с инфекцией. Таким образом, образуются полипы из утолщения слизистой носа.
В развитие полипоза носа могут не последнюю роль играть часто возникающие заболевания простудной и инфекционной этиологии, такие как синусит, а также такие хронические процессы как этмоидит, фронтит и гайморит. Различные формы аллергических заболеваний, среди которых выделяют бронхиальную астму, поллиноз и ринит с аллергической этиологией. Ещё к формированию полипоза носа непосредственное отношение могут иметь искривления перегородки, кисты в околоносовых пазухах, узкие носовые хода и др. Кроме того, такие заболевания, как муковисцидоз. мастоцитоз, синдром Янга, наследственный фактор, аномалии в иммунной системе и грибковые патологии могут спровоцировать развитие полипоза носа. На возникновение данного заболевания в основном влияют многие причины в комплексе.
Процесс образования полипов может длиться многие годы. Поэтому в начале развития полипоза больные не обращают внимания на лёгкий насморк или небольшую заложенность носа. Как правило, полипы относятся к доброкачественной патологии, но они постепенно разрастаются в полости носа и закрывают проход для дыхания, при этом затрудняя его.
Перед назначением лечения обязательно носовая полость больного осматривается отоларингологом, используя при этом риноскоп. Для уточнения диагноза проводится компьютерная томография пазух носа. При подозрении на злокачественность, берётся материал на биопсию.
Это заболевание представляет собой доброкачественную опухоль, которая формируется из эпителиальной ткани стенок желудка. В основе развития полипоза желудка лежит процесс регенерации, который сопутствует гастриту с хронической формой протекания.
Полипы в желудке могут проявляться как единичными, так и множественными элементами. Полипоз желудка может занимать огромные площади и развивается чаще всего у людей старше пятидесяти лет.
Как правило, полипоз желудка выявляют абсолютно случайно при проведении рентгенологического исследования. Это объясняется тем, что заболевание длительное время протекает без проявления явных симптомов.
Полипы в желудке могут быть нескольких видов, такие как аденоматозные, гиперпластические и ювенильные. Первый вариант полипов развивается из железистой ткани, которая находится внутри желудка. Так и образуются аденомы, которые считаются менее распространёнными, но зато чаще остальных перерастают в злокачественную патологию. Если при обследовании были обнаружены аденоматозные полипы, то сразу же назначается хирургическая операция.
Полипы гиперпластической этиологии формируются в результате реакции организма на хронический воспалительный процесс в клетках, которые выстилают желудок изнутри. Очень часто этот вид полипов можно встретить у людей, болеющих гастритом. В основном они не переходят в рак, но при больших размерах есть вероятность стать злокачественным заболеванием.
Самыми редкими видами новообразований являются ювенильные полипы или гамартомы. Такая форма опухолей локализуется на дне желудка и не перерастает в злокачественную.
Причинами, которые могут спровоцировать полипоз желудка, могут быть различные наследственные заболевания. А вот факторами, способствующими возникновению этих полипов внутри желудка, считаются: инфекция Helicobacter pylori, возрастная категория после пятидесяти лет, генетическая предрасположенность (для аденом).
Полипоз желудка начинает быстро прогрессировать в результате злоупотребления пищей, такой, как жирная, острая и жареная, а также при частом употреблении спиртных напитков.
Важно всегда помнить, что полипоз желудка, при несвоевременном лечении очень опасен. Эта доброкачественная аномалия всегда может переродиться в раковое образование.
Клиническая картина полипоза желудка складывается из разнообразных симптомов. Достаточно часто заболевание протекает под видом других патологий. Поэтому обязательно надо пройти обследование при подозрениях на гастрит. который протекает с болью в эпигастрии, тошнотой и рвотой, неприятным запахом изо рта и горьким привкусом, вздутием живота и отрыжкой.
При изъязвлениях появляются кровотечения, которые редко характеризуются своей обильностью, но иногда становятся причиной летального исхода. При осложнениях отмечаются головокружения. слабость и бледность.
Для диагностирования полипоза желудка применяют эндоскопическое и рентгенографическое исследования, которые играют решающую роль в постановке диагноза. Эндоскопия даёт возможность точно обнаружить полипы, выяснить их размеры и формы, а также определить состояние слизистой оболочки желудка. Рентгенографическое обследование позволяет выявить дефекты, связанные с наполняемостью желудка, который может отразить размер и форму полипа. Как правило, он имеет овальную или круглую формы и чёткие ровные контуры. При полипозе желудка выявляются различные дефекты наполнения с разными размерами.
Исследования желудочного сока говорят о пониженной его секреции. Хотя у некоторых пациентов, особенно в молодом возрасте, она может быть нормальной, даже немного повышенной.
Около 15% пациентов страдают гипохромной анемией. которая обусловлена кровопотерей в результате изъязвлений стенок желудка. Такую анемию могут вызывать нарушения процессов обмена вследствие ахилии.
Для лечения заболевания применяются различные методы лечения, такие как хирургическое, медикаментозное и диатермокоагуляция.
Для лечения полипоза эндометрия применяется один из основных методов терапии – это хирургическое вмешательство. При полипах от одного до трёх сантиметров используют полипэктомию. Место, где располагался полип, прижигают. Для этого применяют жидкий азот или разряд электрического тока, чтобы исключить рецидивы. Через четыре дня назначают повторное УЗИ, для контроля.
Дальнейшая тактика лечения полипоза эндометрия будет зависеть от многих факторов, таких как размер и форма полипа, возраст женщины, имеющиеся или отсутствующие нарушения во время менструаций.
При нарушениях менструальной функции с фиброзной структурой полипа ограничиваются гистероскопией, при которой выскабливают маточную полость с полипом. Если обнаруживают железистые или железисто-фиброзные полипы, то назначают гормонотерапию в виде гестагенных комбинированных оральных контрацептивов для женщин до тридцати пяти лет, по схеме (Ярина, Регулон, Жанин и др.). А после 35 лет – Утрожестан, Норколут и Дюфастон. Лечение продолжается на протяжении шести месяцев.
Для женщин, не планирующих в ближайшие месяцы и даже годы беременность. а также при сочетании полипоза эндометрия с миомой матки или аденомиозом ставят гормональную спираль с Левоноргестргелом в маточную полость на пять лет.
При диагностировании аденоматозного полипоза женщинам в пременопаузальном и постменопаузальном возрасте проводят удаление матки. Для предупреждения развития онкологии, а также обменно-эндокринных нарушений удаляют ещё и придатки.
С целью профилактического лечения воспалительных осложнений назначают Цефтриаксон или Цефазолин. На протяжении десяти дней после выскабливающей манипуляции придерживаются диеты с низким содержанием калорий и отсутствием половых отношений.
Полипоз жёлчного пузыря лечится, как правило, оперативным удалением органа. Показанием к операции является увеличение в размерах полипа, т.е. его рост. А вот если полип в диаметре до 10 мм, то его наблюдают на протяжении двух лет, а затем один раз в год, пожизненно. Стремительным ростом новообразования считается 2 мм в течение года. При появлении своеобразной симптоматики также проводят тотальное удаление.
К современным методам оперативного вмешательства при полипозе жёлчного пузыря относятся: видеолапароскопическая холецистэктомия, ОЛХЭ, ТХЭ и эндоскопическая полипэктомия (применяется крайне редко).
Для лечения полипоза носа используют консервативный и хирургический метод терапии. Выбор методики лечения будет зависеть от этиологического фактора разрастания слизистой носа, на какой стадии находится заболевание, от размеров полипов и имеющихся осложнений. Назначение медикаментозного лечения применяют на первых стадиях полипоза носа. Для консервативной терапии используют кортикостероидные препараты в виде таблеток и спреев, которые способны уменьшать размеры новообразований, а иногда даже их полностью устранить. Противоаллергические препараты назначаются при выраженном аллергическом процессе. При хронических заболеваниях носа применяются антибиотики. Кроме того, проводится терапия для повышения иммунитета.
Хирургические способы лечения полипоза носа применяются для удаления полипов. Эта манипуляция выполняется с помощью специальной петли для полипа. Процедура очень болезненна, может проходить с появлением кровотечения. Такая операция позволяет удалить в один момент многочисленное количество полипов, которые видны в полости носовых ходов.
Также назальные полипы могут удалить при помощи лазерного луча. В данном случае ткань полипа нагревается и выпаривается. Такая операция протекает без кровотечения, так как лазер сразу запаивает кровеносные сосуды. Вся процедура проходит очень быстро и с минимальной болезненностью. Недостаток этой манипуляции заключается в удалении только одиночных и небольших полипов. Причём их ткань в пазухах не удаляется, а это может привести к рецидивам полипоза.
Для проведения эндоскопической операции используют специальное медицинское оборудование, которое позволяет хирургу видеть всё, что происходит внутри полости носа на мониторе экрана. Поэтому оперировать можно даже в тех местах, которые малодоступны при обычной операции. Полипы удаляются через носовые отверстия с применением шейвера, который уменьшает ткань полипов и выводит её наружу. Этот инструмент способен максимально удалять полипы и не затрагивать здоровую слизистую оболочку носа. При такой операции отмечается небольшая кровоточивость. А появление рецидивов полипоза при правильном дальнейшем лечении практически исключено.
Всегда хирургическое вмешательство сопровождается последующим консервативным лечением. Чтобы удалить остатки ткани ежедневно промывают полость носа солевым раствором. Для предупреждения развития инфекций вторичного плана назначают антибиотики, а местно – стероиды для профилактического лечения рецидивных процессов. Также очень важно постоянно наблюдаться у специалиста и поддерживать иммунную систему.
Для лечения полипоза желудка также применяется медикаментозное и хирургическое лечение. В первую очередь регулярно назначаются препараты для стимуляции процессов пищеварения, а также средства, обволакивающие стенки желудка. При воспалительных процессах назначают антибиотики. В общем, терапия применяется, как и для язвенной болезни желудка.
При неэффективности консервативного лечения полипоза желудка показано оперативное вмешательство. Кроме того, полипы удаляют при вероятности их преобразования в раковые опухоли или при нарушенной проходимости ЖКТ. На сегодняшний день для хирургического лечения полипоза желудка выполняют резекцию, гастрэктомию и эндоскопическую полипэктомию. Последняя манипуляция имеет больше преимуществ. Во-первых, у неё нет практически противопоказаний, она легко переносится больными и для её проведения не нужна специальная подготовка пациента. Такая процедура может проводиться как в стационарных условиях, так и амбулаторных.
Резекция и гастрэктомия в лечении полипоза желудка являются менее безопасными операциями для больных, причем с более сложными методиками. Они выполняются при полипах от двух сантиметров.
Удаление полипов обязывает пациента к наблюдению у гастроэнтеролога с регулярным эндоскопическим обследованием. В профилактических целях надо соблюдать режим рационального питания, ограничивать курение и алкоголь.
После пятидесятилетнего возраста возрастает возможность заболеть полипозом желудка, поэтому при каких-либо нарушениях в работе ЖКТ, необходимо срочно провести эндоскопическую полипэктомию, для взятия материала на биопсию.
При локализации полипов, например, в толстом кишечнике проводится полипэктомия с применением колононскопии. В данном случае выполняется радикальное удаление поражённого участка, а иногда накладывается стома.
По различным причинам на слизистой оболочке носоглотки или на внутренней поверхности околоносовых пазух иногда появляются доброкачественные образования – полипы в носу. Они не болят, а лишь доставляют дискомфорт. Зрелые полипы имеют округлую форму, бывают единичными или могут появляться группами. Для взрослых это заболевание не редкость и часто напоминает астму или аллергию. Несвоевременное лечение этих неболезненных опухолей приводит к довольно негативным последствиям.
Что делать, если человек нашел в этом списке знакомое заболевание? Немедленно обращаться к специалисту.
Процесс формирования полипов не раскрыт полностью, но большинство докторов сходятся во мнении, что полипоз – это одновременно и первопричина воспалительного процесса, и его результат.
Это своеобразный подход к проблемам со здоровьем, в основе которого лежит учение о единстве психологического и телесного состояния. Исходя из ее принципов, нос – это источник информации, и если его способность дышать пропала, то информация перестает поступать. Заложенность показывает желание человека скрыть что-то, убежать от проблем и обид. Это неуверенность в себе, своих силах, значит, пропало желание чего–то достичь.
Полипы – это симптомы скрытой ранимости, чувство неприязненности окружающих, обиды на упреки, желание понять, почему так сложно быть полезным. Психосоматика утверждает, что если воспалился полип – это значит, что человек желает скрыть свою разочарованность, чтобы «не уронить» лицо в обществе.
Симптомы полипоза у взрослого такие:
У детей симптомы схожие, но с некоторыми дополнениями:
Такая дифференциальная диагностика (гистология) исключает другие возможные воспалительные процессы и структурные аномалии (злокачественные и доброкачественные). В период беременности КТ и МРТ применяется редко, доктора чаще назначают рентген, который меньше влияет на ее протекание. В детском возрасте также назначается в первую очередь рентген.
Удаление полипов с помощью петли.
Они устраняют причины, вызвавшие заболевание. Травяные сборы восстанавливают полноценную работу слизистой носа и способны уменьшить размеры полипозных кист. Когда полипозная ткань разрастается слишком обильно и формирует большие полипы в носу, натуральные отвары малоэффективны. Полипоз лечится:
Мазями, в состав которых входит прополис, мед, микс масел (облепиха, багульник, зверобой, прополис).
Эти правила действуют для всех, а для женщины в период беременности особенно, ведь она отвечает за двоих. Младшему поколению, которое имеет более крепкий иммунитет, необходимо ввести в привычку закаливание, промывание, употребление витаминов, сбалансировано питаться, проходить периодические медосмотры. Лучшая профилактика – это своевременное посещение врача, а после прохождения лечения эти посещения должны проходить несколько раз в год, чтобы не упустить повторное возникновение полипов (хоанальных и других). Профилактика – надежный способ сохранить здоровье!
Симптомы заболевания проявляются не всегда. К ним можно отнести:
Разрастание эндометрия далеко не всегда приводит к бесплодию. Известно немало случаев, когда женщины не обследовались перед зачатием, имели полипы в матке, и беременность не только наступала, но и заканчивалась рождением здоровых малышей. Но в практике гинекологов немало и таких ситуаций, когда полипы мешали нормальному вынашиванию и даже становились причиной самопроизвольного выкидыша. Поэтому планирование беременности обязательно должно включать диагностику и лечение разрастаний эндометрия.
Для избавления от маточных полипов сегодня используются следующие способы:
Безоперационное лечение. Метод включает терапию с помощью гормональных препаратов. Его эффективность – около 30%; весьма распространены рецидивы заболевания. Есть небольшая вероятность злокачественного перерождения образования.
Функционирование женского организма в целом, как и репродуктивной системы в частности, очень сильно зависит от уровня половых гормонов. При определенных условиях вследствие нарушения гормонального фона в половых органах женщины может образовываться нарост, называемый полипом.
Это патологическое образование, которого в норме, безусловно, быть не должно. Но иногда его лечение приходится отложить, если женщина вынашивает ребенка. Давайте обсудим, как между собой совмещаются полип и беременность и что нужно знать об этом каждой женщине.
По сути, полип — это разрастание слизистой оболочки, выстилающей матку. В норме она постоянно обновляется во время ежемесячных менструаций. Но при гормональных сбоях и вследствие оперативных вмешательств в полость матки (предыдущих родов, абортов) ткани способны разрастаться, образуя полип эндометрия в матке или шейке матки. Если он выходит за пределы шейки, то диагностируется полип цервикального канала.
Гинекологическая практика показывает, что женщины с таким диагнозом часто испытывают трудности с зачатием ребенка. Ведь такой эндометриальный отросток ухудшает проходимость половых путей, тем самым препятствуя продвижению оплодотворенной яйцеклетки к полости матки. Также считается, что вследствие гормональных нарушений, на фоне которых образуются данные отростки, нередко отсутствует овуляция. без чего зачатие никак не может произойти. Если же яйцеклетка была оплодотворена, то она может не прижиться в матке, эндометрий которой поражен полипом, из-за нарушения функций слизистых оболочек.
Именно поэтому всем планирующим беременность женщинам необходимо проходить полное обследование, обязательно включающее в себя оценку состояния маки и половых путей.
Если на этапе планирования будет обнаружен полип, то его удалят хирургическим методом. Это несложная операция, которая производится под местной или общей анестезией (в зависимости от места локализации нароста), поэтому бояться в данном случае совершенно нечего. Также может понадобиться медикаментозная терапия после удаления. И спустя несколько месяцев после этого лучше не беременеть.
Однако гарантий, что полип не образуется вновь, нет совершенно никаких. Более того, именно в период беременности проблема может возникнуть или обнаружиться впервые или повторно.
В организме беременной женщины неизбежно происходят гормональные изменения, и уже одно лишь это может дать толчок для образования полипа, в частности, когда нарушается баланс между уровнем эстрогена и прогестерона .
Но, к сожалению, нередко причиной его появления становится именно гормональная терапия, которую вынуждена проходить будущая мама для поддержания и сохранения беременности. В частности, женщины довольно часто оставляют на форумах отзывы, что у них полип в матке или шейке при беременности образовался, по словам врачей, вследствие приема Утрожестана.
Вполне вероятно, что это давнее образование, которое обнаружилось лишь сейчас, во время прохождения УЗИ. Ведь отростки маленького размера могут и вовсе никак не проявлять себя. Сигналы о своем существовании подают, как правило, большие по размеру.
Если полип при беременности расположен в цервикальном канале или он имеет большой размер, то нередко у женщины возникают мажущие кровянистые выделения (отличительной особенностью которых бывает неприятный запах). Они могут появляться и исчезать, успокаиваться и усиливаться (в особенности после половых актов). Могут также время от времени возникать несильные тянущие боли внизу живота, дискомфорт во время секса. Однако такими же признаками сопровождается угроза выкидыша, вызванная целым рядом других причин.
Что касается данной проблемы, то полип в матке при беременности непосредственно редко угрожает ей прерыванием, хотя и относит будущую мамочку с таким диагнозом в группу риска.
Сам по себе полип эндометрия не опасен ни для плода, ни для женщины, поэтому врачи предпочитают не трогать его, пока он не доставляет больших неудобств, а просто наблюдать за отростком в течение всего срока. Разве только советуют впредь заниматься сексом предельно деликатно, без жестких и резких движений, а иногда и вовсе накладывают запрет на интимную близость в опасные для беременности периоды.
Между прочим, в процессе беременности или родов полип способен выйти самостоятельно без всяческого лечения. Если же этого не произойдет, то после рождения малыша его нужно будет удалить. Это делают во время процедуры гистероскопии.
Но такое вторжение может понадобиться и раньше:
- если полип быстро увеличивается в размерах или разрастается, то есть появляются дополнительные отростки (поскольку это сопровождается гормональным дисбалансом и ухудшением кровообращения в полости матки, что чревато выкидышем); если появляется мазня (наличие микротравм и кровоподтеков в родовых путях сопряжено с риском развития воспалений и инфекций, которые уже представляют реальную опасность для плода).
Как правило, кровит полип, выходящий в цервикальный канал. В таком случае беременной женщине предписывается противовоспалительная или противогрибковая терапия, а иногда врач сразу направляет ее на удаление. Операция производится на сроке между 12 и 14 неделями. Но такое решение, считают отдельные гинекологи, далеко не всегда оправдано.
Если Вы зайдете на какой-нибудь форум для беременных, где обсуждается эта темы, то наверняка найдете устрашающие отзывы. Но в действительности полип и беременность в большинстве случаев абсолютно нормально совмещаются. Если не считать того факта, что действительно патология возникает как побочный эффект от приема Утрожестана, о чем свидетельствуют многие мамочки (по результатам врачебных заключений).
Также беременные подтверждают, что если врач убеждает забыть о полипе до конца беременности, то это оправдано: они благополучно родили здоровых деток, а у многих из них полип исчез бесследно.
А вот у тех из женщин, которым удаляли полипы во время беременности, нередко образования вырастали вновь, причем еще больших размеров, чем раньше. А потому для своего же спокойствия лучше выслушать мнения нескольких врачей. Все же, сейчас не самое лучшее время для каких-либо вторжений в половые органы, тем более если матка и без того находится в тонусе .
источник


