Новообразование частей головы – не лидирующая среди разрушительных болезней, но и не безопасная для человека. Развитие заболевания влечет за собой дополнительные последствия: нарушения работы здорового организма, а иногда летальный исход. Чтобы обладать возможностью остановить болезненный процесс на действующей стадии, нужно знать, какие главные признаки опухоли головного мозга существуют. Симптомы при опухоли свидетельствуют о том, что лечение отлагать нельзя.
Выявленная вовремя симптоматика – это реальный шанс победить заболевание. К начальным признакам опухоли головного мозга относятся:
- Боль разных частей головы. Приступы особенно активизируются утром, после сна и постепенно усиливаются. Головные боли при новообразованиях не получится устранить анальгетиками и спазмолитиками.
- Сильное головокружение. Человек страдает от него внезапно: при резких поворотах головы, ходьбе, при полном расслаблении лежа.
- Периодические позывы тошноты, рвота вне зависимости от времени приема пищи.
- Признаком опухоли мозга является необычно сильная усталость, сонливость на протяжении всего дня.
- Концентрация памяти резко падает, человеку тяжело вспомнить то, что он очень хорошо знал. Больной может не узнавать близких людей.
- Галлюцинации и нарушения психики.
- Чем быстрее развивается болезнь, тем более ярко выраженными становятся признаки рака головного мозга. Внешне отличить больного человека от здорового тяжело, на фото значительно выделяться могут только синяки под глазами и бледность кожи.
- Больному становится труднее справляться с усталостью, причина тому.
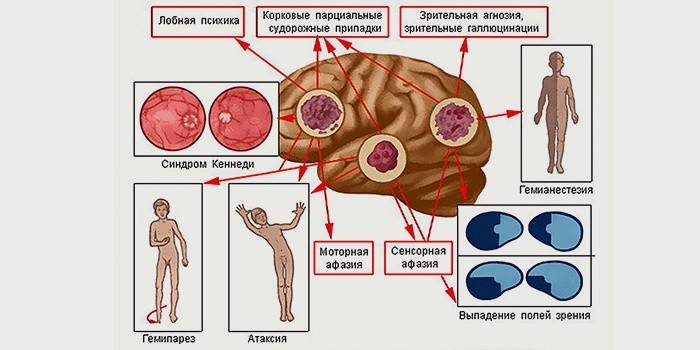
Злокачественные клетки могут возникать в любой части головы. Кроме основных у больных наблюдаются еще симптомы рака головы, связанные с расположением новообразования. Новообразование находится в:
- Стволе – опухоль ствола мозга. Нарушения координации движений, шатания при ходьбе, затруднение в глотании, ухудшение работы речевого аппарата.
- Мозжечке. Может вызывать рвоту, нарушение речи, постоянные мерцания в глазах.
- Височной доли. Нарушение работы памяти, психические расстройства, чувство страха.
- Затылочной доли. Потеря зрения в одном глазу.
- Теменной доли. Трудность в восприятии речи, нарушенная координация, частично паралич.
- Фронтальной доли. Потеря обоняния, перемены в интеллектуальном плане.
Признаки опухоли мозга на ранней стадии, также и доброкачественной, не всегда выявляются моментально. Специфическими проявлениями такого вида новообразования, кроме основных, являются еще:
- Судорожные припадки.
- Нарушение равновесия при ходьбе.
- Сниженный уровень чувствительности на участках тела.
- Нарастающий сдавливающий характер приступов головных спазмов.
Взрослому или подростку объяснить свои ощущения подробно легче, чем маленькому ребенку, поэтому при выявлении болезни появляются затруднения. Для детского организма характерны первые признаки:
- Сниженный уровень аппетита и резкая потеря веса в краткие сроки.
- Скачки температуры.
- Частые капризы, усталость, невнимательность даже к самым любимым играм.
- Боль в области головы и шеи, тошнота и рвота.
- Боль в конечностях, особенно в суставах.
- Кровь остановить даже при мелких повреждениях тяжело.
- Частые кровотечения из носа.
- Отставание в интеллектуальном плане и физическом развитии.
Болезнь не щадит ни женщин, ни мужчин, ни даже маленьких детей. Если вовремя выяснить наличие новообразования, то количество шансов, чтобы вылечить страшную болезнь, возрастает. Как распознать, что у человека есть риск развития опасного заболевания доли головы? Видеоролик ниже расскажет вам о ранней стадии поражения человеческого организма. Победите болезнь, не оставляя ей ни малейшей возможности!
Узнайте, что такоерак поджелудочной железы — первые симптомы и диагностика заболевания.
источник
Если человека беспокоят постоянные головные боли, помимо тысячи причин их возникновения, нельзя исключить и такое грозное заболевание как злокачественные образования, поскольку самым первым, основным признаком опухоли головного мозга является — головная боль. Этот симптом развития онкологического процесса в мозге регистрируется у половины пациентов. Однако, существуют и такие виды опухоли, которые вообще не вызывают характерных признаков опухоли мозга, отсутствие симптоматики и своевременного лечения приводят к смерти больного и только после обнаруживается истинная причина гибели человека.
Одна из самых частых первичных онкологических заболеваний головного мозга является глиобластома, она не метастазирует вне пределов ЦНС (в пределах ЦНС метастазы вполне могут быть). Но описаны единичные случаи легочного метастазирования . Признаки заболевания в первую очередь зависят от зоны локализации новообразования. Если образование расположилось рядом с корой головного мозга, а также нарушает работу центров, контролирующих движение и речь, то признаки рака человек ощущает практически сразу.
- Нарушение речи
- Нарушение координации движения
- Обмороки
Что если опухоль нарушает работу корковых центров разных анализаторов (речевого, зрительного, слухового, обонятельного и т.д. ) или затрагивает корковые двигательные центры, то будут иметь место галлюцинации (зрительные вкусовые и т.д) или выпадение этих ощущений, а также двигательные расстройства. Потери сознания могут быть связаны как с нарушением кровоснабжения (опухоль перекрывает сосуды) или раздражает центры чувствительности от внутренних органов (прецентральная и постцентральная борозды коры).
Поэтому человек, чаще всего вовремя обращается за консультацией и врачам на основании МРТ головного мозга удается обнаружить опухоль на ранней стадии, поэтому лечение пациента получает вовремя. Однако, при локализации образования в глубинных структурах мозга, ее рост не сопровождается яркими признаками.
Насторожить должны в первую очередь хронические головные боли, не купирующиеся анальгетиками, а также утренняя тошнота и рвота. Иногда симптомом такой опухоли может быть возникновение обонятельных галлюцинации, к примеру, человеку постоянно кажется присутствие определенного запаха, обычные продукты питания также могут казаться другими на вкус и запах.
Головная боль при раке мозга отличается тем, что она носит постоянный характер, достаточно интенсивная, давящая, не поддающаяся действию обезболивающих препаратов, боль значительно усиливается при напряжении человека, то есть при физической нагрузке, кашле, наклонах, при напряжении живота. Особенностью таких головных болей является их усиление утром, это объясняется накоплением жидкости за ночь в мозговых тканях (см. также головная боль в области лба).
Почему это происходит? Растущая опухоль выделяет массу токсинов, которые создают препятствия для естественного оттока крови, и в горизонтальном положении во время сна происходит отек мозга из-за застоя крови, а когда человек просыпается, принимает вертикальное положение, отток крови немного нормализуется и головная боль уменьшается. Обычно предшественником интенсивных головных болей является тошнота и ощущение тяжести в голове. Какая головная боль может быть при опухоли?
- Помимо головной боли человек ощущает мышечную слабость, онемение кожи, двоение в глазах
- Очень интенсивная головная боль после пробуждения, исчезающая через 2-3 часа
- Пульсирующая боль в голове
- При опухоли головная боль не мигренозного характера (см. мигрень-симптомы, лечение), возникает ночью и может сопровождаться спутанностью сознания и рвотой
- Головная боль при опухоли усиливается от перемены положения тела, кашля, физической нагрузки
Также достаточно частый признак опухоли головного мозга, причем оно возникает вне зависимости от положения тела, оно может возникнуть и в лежачем состоянии, и сидя, и стоя. Головокружение может быть редким явлением, а может беспокоить больного очень часто. Его появление может быть как следствием повышенного внутричерепного давления из-за застоя жидкости, а также следствием давления опухоли на вестибулярный аппарат, если это опухоль задней черепной ямки, мозжечка, мостомозжечкового угла.
По мере прогрессирования болезни головная боль начинает сопровождаться тошнотой и рвотой, не приносящей облегчения и не зависящей от приема пищи.
- Нарушения работы органов чувств
При защемлении, давлении опухоли на зрительный или слуховой нервы, речевой центр могут появляться нарушения слуха, зрения, речи, особенно это часто сопровождает рак мозга у пожилых людей. Такие больные испытывают серьезные трудности в произношении простых слов, могут стремительно терять зрение.
Слабость, сонливость, нарушение чувствительности, нарушение двигательных функций, обычно на одной стороне тела. Пожилых людей может поразить полный или частичный паралич.
- Снижение умственных способностей
Также признаком опухоли головного мозга является снижение памяти и умственных способностей. При разрастании опухоли признаком рака мозга может служить расстройство сознания, которое проявляется в снижении концентрации внимания, способности озвучивать свои мысли, больной может не осознавать, что происходит вокруг, не узнавать близких людей, не понимать где он находится и как называются обычные предметы.
также могут сопровождать рост опухоли мозга, человек становится безучастным, вялым, у него преобладает депрессивное настроение, галлюцинации, которые чаще всего проявляются как концентрированные запахи, навязчивые звуки или яркие вспышки света.
Иногда может нарушиться чувствительность кожных покровов, тогда больной не чувствует разницу температур, тепло или холод, слабо ощущает или совсем не чувствует прикосновений.
- Бывают случаи, когда больной затрудняется в определении своих частей тела в пространстве, не может с закрытыми глазами сказать, например, как расположена его рука, внизу или вверху находится его ладонь.
- У больного может наблюдаться бегающий зрачок, это называется горизонтальных нистагм, при этом больной не замечается такое движение зрачка.
На сегодняшний день медицина не может точно сказать, что вызывает рак мозга даже у молодых людей. Теорий много, одной из них является гормональная причина, то есть беременность, оральные контрацептивы, стимуляция выработки яйцеклетки для проведения процедуры ЭКО (см. прием гормональных средств повышает риск рака головного мозга у женщин). Большинство специалистов называют онкологию — болезнью цивилизации, поскольку все, к чему привык современный городской житель, влияет на здоровье не лучшим образом.
источник
Рак головного мозга – опасное заболевание, которое трудно поддается лечению и может привести к смерти пациента. Наибольшая угроза заключается в его бессимптомном течении – четвертая стадия рака мозга, при которой пациент имеет выраженные симптомы заболевания, плохо поддается лечению и прогноз для таких больных неутешительный.
При этом симптомы, с которыми пациент может обратиться к врачу, легко спутать с проявлениями других заболеваний. Так, головные боли, рвота и головокружения в сочетании с нарушениями зрения характерны для мигрени, гипертонического криза. Боль в голове также может быть спровоцирована остеохондрозом. Поэтому в лечении рака головного мозга многое зависит от квалификации врача, к которому обращаются за диагностикой – сумеет ли он вовремя обнаружить опасные признаки и провести необходимое обследование, что поможет выявить онкологический процесс.
Опухоли классифицируют согласно тканям, в которых начался их рост. Так, опухоли, развивающиеся из оболочки мозга, называют менангиомами. Опухоли, возникающие в тканях головного мозга – ганглиомы или астроцитомы, общее название – нейроэпителиальные опухоли. Невринома – злокачественное новообразование, затрагивающее оболочку черепных нервов.
Глиомы составляют 80% злокачественных новообразований головного мозга, менингиомы также относятся к распространенным опухолям, встречаются в 35% случаев первичного рака мозга.
Причины опухолей головного мозга изучены недостаточно – в 5-10% рак спровоцирован наследственными патологиями генов, вторичные опухоли возникают при распространении метастаз при раке других органов.
Можно выделить следующие причины рака мозга:
Генетические заболевания как синдром Горлина, болезнь Бурневиля, синдром Ли-Фраумени, туберкулезный склероз и нарушения гена APC могут стать причиной развития рака мозга.
Ослабленное состояние иммунитета, которое может наблюдаться после пересадки органов, больных СПИДом повышает вероятность возникновения раковых опухолей в мозге и других органах.
Рак мозга чаще встречается у женщин, чем у мужчин. Исключение составляют менингиомы – новообразования паутинной оболочки мозга. Расовая принадлежность также играет важную роль – белокожие люди чаще страдают от заболевания, чем представители других рас.
Воздействие радиации и канцерогенных веществ также несет онкогенную опасность и является фактором риска для развития рака мозга. В группу риска входят люди, задействованные на вредных производствах, например, в промышленном изготовлении пластмасс.
Рак мозга чаще встречается у взрослых людей, с возрастом риск злокачественных новообразований увеличивается, и заболевание тяжелее поддается лечению. У детей также есть риск развития рака, но типичные места локализации опухолей отличаются: так, у взрослых рак чаще затрагивает оболочки головного мозга, тогда как у младших пациентов страдает мозжечок или ствол мозга. В 10% случаев рака мозга у взрослых опухоль затрагивает шишковидное тело и гипофиз.
Вторичные опухоли являются следствием других онкологических процессов в организме – метастазы попадают внутрь черепа через систему кровообращения и дают начало злокачественному новообразованию в мозге. Такие опухоли часто встречаются при раке молочной железы и других онкозаболеваниях.
При опухолевых образованиях мозга симптомы бывают двух типов: очаговые и общемозговые. Общемозговые характерны для всех случаев рака головного мозга, тогда как очаговые зависят от места локализации опухоли.
Очаговые симптомы могут быть самыми разнообразными, их тип и выраженность зависят от участка мозга, который затронуло заболевания и функций, за которые он отвечает – память, устная и письменная речь, счет и т.д.
Среди очаговых симптомов рака мозга различают:
Частичное или полное нарушение подвижности некоторых участков тела, нарушение чувствительности конечностей, искаженное восприятие температуры и других внешних факторов;
Изменения, связанные с личностью – характер больного меняется, человек может стать вспыльчивым и раздражительным, либо, напротив, чересчур спокойный и равнодушный ко всему, что раньше его волновало. Вялость, апатия, легкомысленность в принятии важных решений, влияющих на жизнь, импульсивные поступки – все это может быть признаком психических нарушений, возникающих при раке головного мозга.
Потеря контроля над функцией мочевого пузыря, затрудненное мочеиспускание.
Для всех опухолей головного мозга характерны общие симптомы, связанные с повышением внутричерепного давления, а также механическим воздействием новообразования на различные центры мозга:
Головокружения, потеря равновесия, ощущение, что земля уходит из-под ног – возникают спонтанно, являются важным симптомом, который требует диагностического исследования;
Боли в голове – зачастую тупые и распирающие, но могут иметь разный характер; обычно возникают утром до первого приема пищи, а также по вечерам или после психоэмоционального напряжения, усиливаются при физических нагрузках;
Рвота – появляется по утрам или бесконтрольно возникает при резком изменении положения головы. Может появляться без тошноты, не связана с приемами пищи. При интенсивной рвоте возникает риск обезвоживания организма, из-за чего пациент вынужден принимать препараты, которые блокируют стимуляцию соответствующих рецепторов.
Симптомы рака головного мозга, которые появляются уже в более поздних стадиях:
Частичная или полная потеря зрения, «мушки» перед глазами – симптом, спровоцированный давлением опухоли на зрительный нерв, что в отсутствие своевременного лечения может привести к его отмиранию. Восстановить зрение при этом будет невозможно.
Передавливание опухолью слухового нерва становится причиной нарушений слуха у пациента.
Эпилептические припадки, возникающие внезапно у молодых людей – опасный признак, с которым следует немедленно обратиться к врачу. Характерны для второй и более поздних стадий рака головного мозга.
Гормональные нарушения часто наблюдаются при аденоматозных новообразованиях из железистой ткани, которые способны продуцировать гормоны. Симптоматика при этом может быть самой разнообразной, как и при других заболеваниях, связанных с нарушением гормонального баланса.
Поражения мозгового ствола характеризуются нарушением функции дыхания, глотания, искажается обоняние, вкус, зрение. При всей серьезности симптоматики, которая может существенно понижать качество жизни и сделать человека неработоспособным и несамостоятельным, повреждения мозга могут быть незначительными и доброкачественными. Но даже небольшие опухоли в данном участке могут привести к серьезным последствиям, смещению мозговых структур, из-за чего возникает необходимость хирургического вмешательства.
Опухоли в височной зоне мозга проявляют себя зрительными и слуховыми галлюцинациями, новообразования в затылочной области характеризуются нарушениями восприятия цвета.
К видам диагностики рака мозга относят:
Личный осмотр врача. Во время первичного осмотра врач просит пациента выполнить ряд заданий, которые позволяют определить нарушения координации, тактильной и моторной функций: прикоснутся пальцами к носу с закрытыми глазами, сделать несколько шагов прямо после вращения вокруг себя. Невропатолог проверяет сухожильный рефлекс.
МРТ с контрастом назначают при наличии отклонений от нормы, что позволяет выявить рак головного мозга на ранней стадии, определить локализацию опухоли и разработать оптимальный план лечения.
Пункция тканей мозга позволяет определить наличие аномальных клеток, степень изменения тканей, определить стадию онкологического процесса. Однако биопсия тканей не всегда возможна по причине труднодоступного места расположения опухоли, поэтому такой анализ чаще всего проводится при удалении злокачественного новообразования.
Рентгенография – позволяет определить наличие и локализацию опухоли по отображенным на снимке кровеносным сосудам, для чего пациенту предварительно вводят контрастное вещество. Краниография позволяет определить изменения в костной структуре черепа, аномальные наслоения кальция, спровоцированные онкологическим процессом.
После диагностического обследования врач составляет индивидуальную схему лечения.
Ввиду практически бессимптомного течения заболевания точно определить стадию рака сложно, тем более, что переход из одной стадии в другую происходит быстро и неожиданно. Особенно касается раковых образований в стволе мозга. Точно определяют стадию болезни только после посмертного вскрытия, поэтому к малейшим проявлениям патологии нужно относиться внимательно с первых дней – на последних стадиях рак не поддается хирургическому лечению, слабо реагирует на лекарственные препараты и другие виды терапии.
На первой стадии рака поражается небольшое количество клеток, хирургическое лечение чаще всего проходит успешно с минимальной вероятностью рецидива. Однако обнаружить онкообразование на этой стадии очень сложно – симптомы характерны для ряда других заболеваний, поэтому обнаружить рак можно только при специальной диагностике. Для первой стадии рака характерны слабость и сонливость, периодические боли в голове и головокружения. С такими симптомами редко обращаются к врачу, так как приписывают эти проявления к ослаблению иммунитета из-за перемен климата или к хроническим заболеваниям.
Переход ракового процесса на вторую стадию сопровождается ростом опухоли, которая захватывает близлежащие ткани и начинает сдавливать мозговые центры. Опасными симптомами являются судороги и эпилептические припадки. Кроме того, у пациента могут возникать нарушения пищеварительной функции – проблемы с опорожнением кишечника и периодическая рвота. На данной стадии опухоль все еще операбельна, но шансы на полное излечение снижаются.
Третья стадия рака головного мозга характеризуется стремительным ростом опухоли, злокачественное перерождение клеток затрагивает здоровые ткани, что делает практически невозможным хирургическое удаление новообразования. Тем не менее, хирургическое лечение может дать хорошие результаты, если опухоль расположена в височной доле.
Симптомы третьей стадии рака головного мозга – усиливается симптоматика второй стадии, нарушения слуха, зрения и речи становятся более выраженными, у больного возникают проблемы с подбором, «вспоминанием» слов, ему сложно сконцентрироваться, рассеивается внимание и нарушается память. Конечности немеют, в них ощущается покалывание, нарушается подвижность рук и ног. В вертикальном положении и при ходьбе становится практически невозможно сохранять равновесие из-за нарушения функции вестибулярного аппарата. Характерный симптом для третьей стадии – горизонтальный нистагм – у больного наблюдаются бегающие зрачки, даже если голова остается неподвижной, сам пациент этого не замечает.
На четвертой стадии рака хирургическое лечение не проводят, так как опухоль затрагивает жизненно важные отделы мозга. Используются паллиативные методики, лучевая терапия, медикаментозное лечение, направленное на уменьшение страданий пациента с помощью сильных болеутоляющих. Прогноз неутешительный, но многое зависит от состояния иммунной системы пациента и его эмоционального настроя. Симптомы рака мозга на данной стадии связаны с потерей основных жизненных функций при распространении злокачественного процесса на соответствующие участки мозга. При низкой результативности лечения пациент впадает в кому, из которой больше не выходит.
Для прогноза развития заболевания и оценки состояния здоровья пациентов с раком головного мозга используют понятие «пятилетняя выживаемость». Оцениваются люди, у которых было диагностировано заболевание вне зависимости от курса лечения, который они проходят. Некоторые пациенты после успешной терапии проживают дольше пяти лет, другие вынуждены постоянно проходить лечебные процедуры.
В среднем выживаемость пациентов с новообразованиями в мозге составляет 35%. Для злокачественных опухолей мозга, большую часть которых представляют глиомы, выживаемость составляет около 5%.
Лечение рака головного мозга требует взаимодействия специалистов разного профиля – онколога, терапевта, невропатолога, нейрохирурга, радиолога и реабилитолога. Диагностика заболевания обычно начинается с визита к врачу-терапевту или невропатологу, откуда пациента направляют к другим специалистам для дополнительного обследования.
Дальнейший план лечения зависит от возраста пациента (терапия раковых опухолей у младшей возрастной группы 0-19лет, средней и старшей различается). Кроме того, при составлении курса лечения берут во внимание общее состояние здоровья пациента, тип опухоли и место ее расположения.
В лечении онкогенных новообразований головного мозга применяют лучевую терапию, радиотерапию, хирургическое вмешательство. Самым надежным методом является операция по удалению опухоли, однако ее проведение не всегда возможно из-за труднодоступного расположения онкообразования. Оперативное вмешательство редко проводится на третьей и четвертой стадии рака, так как это влечет большие риски и не дает нужного результата – на данном этапе развития болезни опухоль затрагивает жизненно важные отделы мозга, глубоко внедряется в здоровые ткани и полное ее удаление невозможно.
Хирургическое удаление новообразования – эффективный метод лечения рака головного мозга на ранних стадиях, особенно если речь идет о доброкачественных опухолях. Оперативное вмешательство в данном случае отличается от полостных операций, при которых хирург может захватить часть близлежащих тканей, чтобы предотвратить распространение онкологического процесса.
При операции на мозг нужно соблюдать максимальную точность – лишний миллиметр тканей, поврежденных во время хирургических манипуляций, может стоить человеку жизненно важной функции. Именно поэтому на терминальных стадиях рака хирургическое лечение малоэффективно – удалить опухоль полностью невозможно, патологический процесс распространяется дальше. Паллиативные методики позволяют уменьшить давление, которое опухоль оказывает на соседние участки, а медикаментозное лечение, радио- и химиотерапия замедляют рост новообразования.
На первой и второй стадии рака при удалении доброкачественной опухоли симптомы заболевания полностью устраняются. Поэтому при своевременной диагностике прогнозы для пациента благоприятные. При труднодоступном расположении опухоли оперативное вмешательство требует дополнительных исследований для точного определения локализации новообразования. Для классификации опухоли и определения стадии рака врач делает биопсию тканей.
Чтобы уменьшить повреждения тканей, которые могут возникнуть в ходе операции, применяются современные методики – стереостатическая радиохирургия. Это хирургическая операция, в ходе которой обеспечивается высокоточная доставка излучения гамма-лучей либо рентгеновского облучения в больших дозах, чтобы уничтожить опухоль. При этом здоровые ткани затрагиваются минимально либо остаются неповрежденными. Возможность применения методики зависит от расположения и размеров опухоли. Такое лечение наименее травматично для пациента, сокращает реабилитационный период и минимизирует риск осложнений после операции.
Консервативная или медикаментозная терапия проводится перед операцией и включает:
Противосудорожные средства – уменьшают симптоматику второй и более поздних стадий рака, снижает вероятность эпилептического припадка;
Стероидные противовоспалительные – препараты данной группы снимают отек тканей опухоли, что уменьшает механическое давление на здоровые участки; распространенное средство – дексаметазон;
Чтобы снизить внутричерепное давление может понадобиться шунтирующая операция, цель которой – вывести излишки цереброспинальной жидкости, отведение которой затрудняется вследствие сдавливания опухолью ликворных путей. Вывод жидкости осуществляется через катетер в процессе вентрикуло-перитонеального шунтирования – через пластиковую трубку боковой желудочек соединяют с брюшной полостью.
Лучевую терапию раковых опухолей применяют в двух случаях: если пациенту по состоянию здоровья противопоказано оперативное вмешательство или же после удаления опухоли для предотвращения рецидива. Хирургическое удаление новообразования малоэффективно на поздних стадиях рака мозга, тогда лучевая терапия применяется как основной метод лечения. Наличие сопутствующих хронических заболеваний, патологий сердечнососудистой системы может быть противопоказанием для оперативного вмешательства. В других случаях лучевую терапию могут использовать для уничтожения аномальных клеток, которые могут спровоцировать онкологический процесс уже после того, как новообразование удалили хирургическим путем.
Дозу облучения специалист назначает индивидуально, воздействие проводится местно, чтобы минимизировать повреждения близлежащих к опухоли тканей. Для проведения лучевой терапии важно учитывать тип опухоли, место ее расположения и размеры новообразования. Применяются две методики лучевой терапии:
Брахитерапия – проводится во время стационарного лечения; в ткань опухолевого образования вводят радиоактивное вещество, которое разрушает его изнутри. Доза введенного зерна рассчитывается таким образом, чтобы уничтожалась опухоль, но здоровые ткани остались неповрежденными.
Наружную лучевую терапию проводят курсом в несколько недель, на протяжении которых пациента несколько минут облучают высокими дозами радиации. Сеансы проводят пять дней в неделю, посещать больницу можно только в назначенное время, далее пациент отправляется домой.
Химиотерапия не применяется в качестве основного метода лечения рака ввиду того, что ее воздействие касается не только тканей опухоли, но влияет на организм в целом. Схему лечения составляет врач, включая в нее препараты определенной группы – антиметаболиты, лекарственные средства алкилирующей группы, синтетические антибиотики и т.д. Лечение проводится курсом в несколько циклов, между которыми необходимо делать паузы. Препараты принимают внутрь или вводят инъекцией либо через ликварный шунт. Спустя три-четыре цикла делают перерыв, чтобы оценить результативность терапии.
Опасность химиотерапии заключается в ее негативном воздействии на органы кроветворения и эпителий пищеварительного тракта.
Эндоскопическое хирургическое вмешательство менее травматично, чем традиционные методы нейрохирургии, так как осуществляется с помощью специального оборудования без широких разрезов. В процессе обычной операции на мозге доступ осуществляется путем трепанации, в процессе которой вскрывается черепная коробка, что дополнительно травмирует пациента, продлевая срок реабилитационного периода. Эндоскопические методы минимизируют повреждения нервов и мельчайших кровеносных сосудов, что особенно важно при работе с тканями мозга. Так, эндоскопические операции применяют для лечения гидроцефалии у детей, вызванной застоем жидкости в желудочках головного мозга, такая операция называется вентрулоскопией. Аденому гипофиза также можно удалить эндоскопическими методами, путем введения эндоскопических инструментов через нос – трансназальная эндоскопия.
Эндоскопическая хирургия также используется при черепно-мозговых травмах, удалении кист и гематом.
Онкология головного мозга – самая сложная в лечении, так как от нервных клеток больших полушарий и связей между ними зависит качество обработки поступающей, а также исходящей от человека информации. Проще говоря, пытаясь уничтожить раковые клетки, легко задеть здоровые, а при локализации в мозге это означает большой риск потери памяти, интеллекта, связи между различными органами и мышцами.
В связи с этим нейрохирурги изощряются, разрабатывая новые методы микроскопического вмешательства для уменьшения этого риска, а тем временем японские ученые нашли альтернативное средство борьбы с онкологическими и другими заболеваниями. В Японии контроль качества медицинского обслуживания находится на очень высоком уровне, поэтому любые средства лечения проходят жесткие испытания.
Альтернативная медицина в Японии – это не способ нажиться на наивных и доверчивых пациентах в безвыходном положении, а попытка доказать на практике, что все гениальное – просто, и даже сложные болезни возможно побороть с помощью ресурсов самого организма человека.
Уже 10 лет назад в Японии были начаты испытания действия атомарного водорода на человека с целью создания универсального медицинского прибора. В 2011 году в Институте Исследования Раковых Заболеваний города Осака начались эксперименты, которые подтвердили высокую эффективность лечебного действия водорода при разных заболеваниях, в том числе – при раковом поражении головного мозга и даже метастаз.
Конечно же, скорость лечения атомарным водородом несравнима с оперативным вмешательством, но в результате экспериментов ученые выяснили, что за 5 месяцев регулярных процедур опухоль в мозге может уменьшиться до незначительных размеров и полностью убрать в дальнейшем, о чем говорят наглядно демонстрируемые рентгеновские и магнитно-резонансные снимки.
Технология, по которой проводится терапия, основана на советской экспериментальной методике лечения вирусных и бактериальных болезней путем нагревания организма до температуры 41-42 градуса с целью выделения особого протеина теплового шока (англ. Heat Shock Protein), который помогает найти лимфоцитам Т-киллерам раковую опухоль и другие изменения в организме. Существенный недостаток данного метода, из-за которого и были остановлены все работы – высокий риск денатурации жизненно важных белков. Японцы же используют не только горячую воду, но и атомарный водород, который выделяется при электролизе воды.
Благодаря совмещению так называемого «активного водорода» с искусственной гипертермией получается возможность нагреть тело пациента до 41,5-41,9 градусов без каких-либо последствий для здоровья. Кроме того, такую процедуру можно провести с пожилым пациентом, в отличие от советской нагревающей ванны. Это очень важно, так как большая часть больных с онкологией – именно люди в возрасте.
Устройство, изготовленное для этой процедуры в Японии, представляет собой удобное кресло, заключенное в высокой ванной. Пациент садится в кресло, в ванну набирается вода с ОВП -560 мВ. Вода постепенно нагревается. Пациенту, в зависимости от тяжести опухоли, возраста и других параметров, назначается время пребывания в такой камере (до 20 минут).
Такой своеобразный отдых пока доступен только японцам в специализированной клинике, поэтому тут стоит упомянуть о особых спа-капсулах, которые активируют воду до -150-200 мВ и дают оздоравливать свое тело в домашних условиях.
Лекция предоставлена Юрием Андреевичем Фроловым: ufrolov.blog
Автор статьи: Быков Евгений Павлович | Врач-онколог, хирург
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
источник
Носовое кровотечение обусловлено тем, что слизистая оболочка полости носа обильно снабжена кровеносными сосудами для подогрева вдыхаемого воздуха. Эти сосуды довольно хрупкие и расположены поверхностно, поэтому малейшее травмирование или высыхание слизистой оболочки может вызвать нарушение их целостности и выделение крови из носа.
Следует различать состояния, когда кровь бежит из носа струйкой или выделяется в виде нескольких капель, прожилок, сгустков, слизистых комков и т.д, так как причины, и соответственно, объем лечебно – диагностической помощи у них могут быть разными.
Выделяют причины, воздействующие на носовые ходы и придаточные пазухи местно, и причины, обусловленные общими заболеваниями.

- Травмы носа – наиболее частая причина истечения крови из носовых ходов, особенно если травма лица сопровождается переломом костей носа. Кровь, как правило, течет обильно.
- Черепно – мозговая травма с переломом основания черепа сопровождается истечением из носа крови и спинномозговой жидкости (назальной ликвореей).
- Насморк, в том числе аллергической природы. Насморк (ринит) сопровождается полнокровием сосудов в слизистой, поэтому кровь истекает из-за нарушения их целостности. При атрофическом рините, для которого характерны сухие корочки в носу, кровотечение обусловлено истончением слизистой и ломкостью капилляров. Выделение крови может продолжаться после удаления корочки на одном и том же месте. В основном кровь выделяется каплями или прожилками вместе со слизистым отделяемым.
- Неправильное лечение насморка – отсутствие адекватного увлажнения слизистой оболочки носовых ходов, вдыхание пересушенного воздуха, длительное использование капель с сосудосуживающими, гормональными или антимикробными компонентами без консультации врача.
- Острый и хронический фронтит, гайморит, сфеноидит, объединяемые названием синуситов – воспаление придаточных пазух носа. Кровь выделяется в виде капель или прожилок алого или темного цвета в составе слизисто – гнойных сгустков.
- Опухоли носа: доброкачественные (хондрома носовой перегородки, ангиогранулема, папиллома) и злокачественные. Кровотечения могут быть разного объема и с разной периодичностью – от частых до единичных.
Общие заболевания и состояния:
- Гипертонический криз – самая частая из общих причин. Кровотечение обусловлено высоким давлением крови в капиллярах, стенка которых просто рвется, позволяя крови свободно вытекать в полость носа и наружу в виде струи, порой в достаточно большом количестве. Пациентам, пренебрегающим лечением гипертонии, несложно представить, что стенка сосудов может “лопнуть” не только в слизистой носа, но и в головном мозге с развитием инсульта. Поэтому, если у пациента хоть раз высокое давление сопровождалось кровотечением из носа, ему следует получить грамотные рекомендации врача по лечению гипертонии.
- Другие заболевания сердца и сосудов, например, атеросклероз сосудов, пороки сердца, патология почек с постоянно высокими цифрами артериального давления также могут вызывать частые кровотечения.
- Повышенное внутричерепное давление, например, вследствие перенесенных черепно – мозговых травм, опухоли головного мозга.
- Резкая смена атмосферного давления вызовет неприятный симптом у метеозависимых людей.
- Лихорадка, тяжелые инфекции (геморрагические лихорадки, грипп, брюшной тиф, туляремия) приводят к повышенной проницаемости сосудов в организме и нарушению свертываемости крови.
- Гипо- или авитаминоз, особенно витамина С, способствует ломкости капилляров.
Гематологические заболевания – одна из причин носовых кровотечений
Нарушения свертывающей системы крови, например, гемофилия, геморрагическая пурпура, тромбоцитопения. Кровотечение может носить различный характер, от обильного при гемофилии до нескольких капель при пурпуре.
У детей кровотечение может быть вызвано теми же причинами, что и взрослых.
Однако наиболее часто повреждение сосудиков на слизистой происходит либо за счет возрастной слабости сосудистых сплетений в передней части носовых ходов, либо вследствие такой пагубной привычки, как ковыряние ребенком в носу.
Кроме этого, кровь из носа может идти при таких состояниях, как:
- Разрастание аденоидов и воспаление их ткани – аденоидит. Связанные с этим нарушение носового дыхания и частые инфекции в носоглотке приводят к пересыханию и травматизации слизистой. Кровь прожилками, каплями или струйкой выделяется, как правило, после высмаркивания, утреннего туалета или ночью, когда ребенок спит.
-
Инородное тело в полости носа наиболее часто встречается у малышей до года. Если родители сразу этого не заметили, и бусинка или горошек находятся в носу продолжительное время, они вызывают беспокойство ребенка, частое чихание, выделение гнойных сгустков с кровью из ноздри и боль на стороне поражения. Кровь у ребенка в таких случаях может пойти даже во сне.
- Солнечный или тепловой удар опасен из-за незрелости системы терморегуляции у ребенка и связанной с этим деятельностью сосудов, стремящихся «вывести» излишнее тепло из организма. Кровь может течь струей после длительного пребывания малыша на солнце или в душном непроветриваемом помещении.
- Резкие гормональные изменения в организме в пубертатный (подростковый) период способствуют изменению тонуса сосудов и скачкам давления, и вследствие этого, ломкости капилляров. Дети в таком трудном возрасте ведут более травмоопасный образ жизни и гораздо чаще испытывают психические и эмоциональные нагрузки, что вызывает еще большую неустойчивость нервной регуляции сосудов. У девушек кровь из носа может появляться в период становления менструального цикла.
У беременных женщин кровь может выделяться по каплям или течь струей, например, после высмаркивания или туалета полости носа. Как правило, это происходит из-за того, что сосуды слизистой оболочки становятся полнокровными вследствие задержки жидкости в организме. Также перестройка гормонального фона приводит к незначительным изменениям свертывающей системы крови – это важно для лучшего прохождения крови по сосудам пуповины в организм плода. Эти факторы способствуют ломкости капилляров в носу, особенно, если женщина страдает дефицитом витаминов и кальция или частым повышением артериального давления.
Причиной кровотечения у беременной могут стать и более серьезные вышеописанные заболевания, поэтому обо всех случаях крови из носа следует оповещать врача, ведущего беременность.
!Важно – заниматься самодиагностикой недопустимо, так как только врач при очном осмотре может достоверно установить причину носового кровотечения.
Если кровь пошла из носа однажды, а пациент знает причину этого, например, удар по переносице, «отковыривание» корочек в носу или другую видимую причину, не стоит впадать в панику. Если же кровотечения обильные, частые и продолжительные, и тем более сочетаются с другими симптомами, следует задуматься о том, что спровоцировало такое состояние.
Общее ощущение разбитости, повышение температуры, заложенность носоглотки, слезотечение, насморк и кашель при респираторных инфекциях могут сопровождаться прожилками крови при проведении туалета носовых ходов или обильным струйным кровотечением после частых натужных высмаркиваний.
Разрастание аденоидов характеризуется чаще капельным выделением крови после утреннего туалета или при сопутствующей инфекции ЛОР – органов. Чаще всего аденоидит характерен для детей дошкольного возраста. Ребенка беспокоят слабость, головные боли, заложенность ушей и ухудшение слуха, дыхание полуоткрытым ртом, частая заболеваемость ОРВИ, пониженный аппетит и беспокойный сон. Ребенок выглядит вялым, бледным, апатичным, в последующем возникают проблемы с обучением из-за постоянной нехватки кислорода в головном мозге.
Кровь из носа, тошнота, рвота, общее плохое самочувствие сопровождают гипертонический криз. Если присоединяются такие симптомы, как нарушения зрения (двоение в глазах, мелькание мушек) и речи («заплетается язык»), потеря сознания, то вполне возможно, развивается острый инсульт, являющийся поводом для оказания экстренной медицинской помощи.
Носовое кровотечение, боли в носу и переносице, синяки под глазами, припухлость кожи на лице характерны для травмы носа или головы. При травмах всегда нужно обращаться к врачу для исключения переломов костей носа и тяжелых черепно – мозговых травм.
Боли в одной из ноздрей, припухлость, слезотечение, чихание, а через несколько дней слизисто – гнойное отделяемое в сочетании с кровью при высмаркивании сопровождают инородное тело в носу.
Образование синячков и кровоподтеков без видимых ударов, десневые, желудочно – кишечные, маточные кровотечения и кровь из носа сопровождают инфекции, заболевания крови и цирроз печени. При последнем, кроме всего, наблюдаются желтуха, увеличение живота, резкая худоба, расширение подкожных вен вокруг пупка на животе, а кровь из носа идет довольно часто.
Кроме однократного истечения крови из носа струей, для теплового или солнечного удара, характерны вялость, сонливость или наоборот, бессонница, тошнота, головная боль, головокружение, жар или холодный пот, отсутствие аппетита, покраснение кожи лица, учащенное сердцебиение и повышение температуры, иногда выше 39 0 . И взрослому, и ребенку лучше показаться врачу для исключения тяжелых реакций организма в ответ на перегрев, особенно если наблюдалась потеря сознания.
Постоянные или периодические боли в носовой области, деформация носа или лицевого скелета, затруднение носового дыхания, потеря или снижение обоняния, гнойное отделяемое из носа, обильное кровотечение беспокоят пациента при опухоли носа и придаточных пазух.
Для уточнения причины кровотечения из носа могут понадобиться следующие мероприятия:
-
Обязателен осмотр ЛОР – врача с проведением риноскопии (инструментального осмотра полости носа),
- Эндоскопическая риноскопия – осмотр с введением в носовые ходы тонкого зонда,
- Консультация терапевта, гематолога,
- Общий анализ крови с подсчетом тромбоцитов,
- Коагулограмма – исследование свертывающей системы крови с протромбиновым индексом (ПТИ), временем свертывания крови (ВСК) и других показателей,
- ЭКГ, УЗИ сердца при гипертонии,
- Рентгенография и МРТ носовых костей, придаточных пазух,
- МРТ головного мозга при подозрении на опухоль, травму или ее последствия.
Носовое кровотечение следует отличать от легочного и желудочного кровотечения с забросом крови в полость носа, а также от назальной ликвореи при тяжелых травмах головы. Если появление крови вызвано повреждением сосудов в бронхах и легких, кровь алого или розового цвета и может иметь пенистый характер. Когда источник крови находится в пищеводе или в желудке, кровь может быть темного цвета при разрыве варикозно-расширенных вен пищевода или коричневой (иногда черной) при появлении крови из желудка. Для истечения ликвора из носа характерен симптом «двухконтурного» пятна – на салфетке или носовом платке остается не только пятно от крови, но и светлая кайма, образованная прозрачным ликвором.
В случае, когда кровь появляется не часто в виде прожилок или капель, например, при насморке, следует выполнять рекомендации врача. Для предотвращения высыхания слизистой нужно чаще увлажнять слизистую оболочку с помощью раствора на основе морской соли (аквалор, аквамарис и др), а прочищать нос от отделяемого следует осторожно и с полуоткрытым ртом.
При необильном кровотечении из носа, когда кровь бежит струйкой или быстро выделяется каплями, необходимо выполнять следующие рекомендации, чтобы остановить кровь из носа:
- Нельзя запрокидывать голову назад – это не способствует остановке кровотечения, так как кровь продолжает выделяться, стекает в ротоглотку и проглатывается, вызывая неприятные ощущения в желудке, способные привести к рвоте.
- Рекомендуется наклонить голову вперед в положении сидя и прижать пальцем ноздрю к носовой перегородке или ввести в ноздрю марлевый тампон, пропитанный перекисью водорода. Нельзя глубоко вводить тампон, а край его должен в достаточном объеме выглядывать наружу для исключения проталкивания его вглубь дыхательных путей.
- При обильном струйном кровотечении из одной или обеих ноздрей, а также, если мероприятия, описанные выше, неэффективны, необходимо вызвать скорую медицинскую помощь. Врач транспортирует пациента в приемное отделение профильной больницы для проведения передней или задней тампонады после осмотра ЛОР – врача и установления причины кровотечения. Тампонада носа – это введение стерильных тампонов в носовую полость на сутки или несколько дней. Такая неотложная помощь при носовом кровотечении должна оказываться только квалифицированным специалистом.

Обязательно медикаментозное (гипертония, гиповитаминоз, хронические инфекции носоглотки) или хирургическое (опухоли и полипы в носу, высокая степень разрастания аденоидов) лечение основного заболевания, повлекшего за собой кровотечение из носа.
Детям, взрослым и беременным женщинам, у которых не обнаружено серьезных причин такого состояния, можно принимать аскорутин (аскорбиновая кислота + рутин) и кальций для укрепления стенки сосудов с разрешения лечащего врача.
Незначительные и единичные кровотечения, например, после незначительного удара по переносице, перегрева или при гайморите, как правило, опасности для здоровья не несут. Частые кровотечения, даже если кровь выделяется по каплям, опасны не столько сами по себе, сколько тем, что в случае промедления при обращении к врачу возможно быстрое развитие основного заболевания. Не будучи пролеченным вовремя, оно может принести массу осложнений и печальных последствий, например, в случае злокачественных опухолей носа.
источник
Сами по себе онкологические заболевания крови проявляется по-разному и имеют довольно большое число симптомов, которые также могут указывать и на обычные болезни. Именно поэтому нужно в совокупности знать, как действует рак крови на организм человека, чтобы вовремя его диагностировать, а позже вылечить. Сегодня мы узнаем, как определить рак крови и многое-многое другое.
Обычно это совокупность различных патологий, из-за чего происходит полное угнетение системы кроветворения, и в результате здоровые клетки костного мозга заменяются на больные. При этом замена может быть практически всех клеток. Раковые образования в крови обычно быстро делятся и размножаются, тем самым заменяя здоровые клетки.
Есть как хронический рак крови, так и острый лейкоз, обычно злокачественное новообразование в крови имеет разные разновидности по типу поражения тех или иных групп клеток в крови. Также от этого зависит агрессивность самого рака и скорость его распространения.
Обычно болезнь подвергает видоизменению лейкоцитов, при мутации они становятся зернистыми. Само заболевание протекает довольно медленно. Позже в результате замены больных лейкоцитов на здоровые нарушается функция кроветворения.
- Мегакариоцитарный лейкоз. Стволовая клетка видоизменяется, появляются множественные патологии в костном мозге. В последствии появляются больные клетки, которые очень быстро делятся и заполняют кровь только ими. Увеличивается количество тромбоцитов.
- Хронический миелолейкоз. Самое интересное, что этим заболевание больше болеют именно мужчины. Процесс начинается после мутации клеток костного мозга.
- Хронический лимфолейкоз. Данное заболевание малосимптомное вначале. Лейкоциты скапливаются в тканях органов, и их становится очень много.
- Хронический моноцитарный лейкоз. Данная форма не увеличивает количество лейкоцитов, но при этом увеличивается количество моноцитов.
В общем тут уже происходит увеличения количества кровяных клеток, при этом они очень быстро растут и быстро делятся. Этот вид рака развивается быстрее из-за чего острый лейкоз считается более тяжелой формой для больного.
- Лимфобластный лейкоз. Данное онкозаболевание чаще встречается у детей от 1 до 6 лет. При этом лимфоциты заменяются на больные. Сопровождается сильной интоксикацией и падением иммунитета.
- Эритромиелобластный лейкоз. В костном мозге начинается повышенная скорость роста эритробластов и нормобластов. Повышается количество красных клеток.
- Миелобластный лейкоз. Обычно идет поломка на уровне ДНК кровяных клеток. В итоге больные клетки полностью вытесняют здоровые. При этом начинается дефицит любого из основных: лейкоцитов, тромбоцитов, эритроцитов.
- Мегакариобластный лейкоз. Быстрое увеличение в костном мозге мегакариобластов и недифференцированных бластов. В частности, поражает детей с синдромом Дауна.
- Монобластный лейкоз. Во время этой болезни постоянно повышается температура и наступает общая интоксикация организма у пациента с раком крови.
Как вы наверно знаете, кровь состоит из нескольких основных клеток, которые выполняют свою функцию. Эритроциты доставляют кислород тканям всего организма, тромбоциты позволяют закупоривать раны и щели, а лейкоциты защищают наш организм от антител и чужеродных организмов.
Клетки рождаются в костном мозге, и на ранних этапах более подвержены внешним фактором. Любая клетка может превратиться в раковую, которая будет в последствии бесконечно делиться и размножаться. При этом эти клетки имеют другое строение и не выполняют свою функцию на 100 %.
Точные факторы, по которым может происходить мутация клеток, ученым пока не известны, но есть некоторые подозрения:
- Радиация и радиационный фон в городах.
- Экология
- Химические вещества.
- Неправильный курс лекарственных веществ и препаратов.
- Плохое питание.
- Тяжелые болезни, например, ВИЧ.
- Ожирение.
- Курение и алкоголь.
Почему опасен рак? Раковые клетки изначально начинают мутировать в костном мозге, они там бесконечно делятся и забирают питательные вещества у здоровых клеток, плюс выделяя большое количество продуктов жизнедеятельности.
Когда их становится слишком много, эти клетки уже начинают распространяться по крови во все ткани организма. Рак крови обычно идет от двух диагнозов: лейкоз и лимфосаркома. Но правильное научное название все-таки именно — «гемобластоз» то есть опухоль возникла в результате мутации кроветворных клеток.
Гемобластозы, которые появляются в костном мозге, называются лейкозом. Раньше его еще называли лейкемией или белокровьем — это когда в крови появляется большое количество незрелых лейкоцитов.
Если опухоль возникла вне костного мозга, то ее называют гематосаркома. Есть также более редкое заболевание лимфоцитома — это когда опухоль поражает зрелые лимфоциты. Рак крови или гемабластоз имеет плохое течение из-за того, что раковые клетки могут поражать любой орган, и при этом обязательно при любой форме поражение падет на костный мозг.
После того как начинаются метастазы, и злокачественные клетки распространяются на разные типы ткани, они в последствии ведут себя по-разному, и из-за этого ухудшается само лечение. Дело в том, что каждая такая клетка по-своему воспринимает лечение и может по-разному реагировать на химиотерапию.
Какое отличие злокачественного рака крови от доброкачественного? На самом деле доброкачественные опухоли не распространяются на другие органы и сама болезнь протекает без симптомов. Злокачественные же клетки растут очень быстро и еще быстрее метастазируют.
Рассмотрим самые первые признаки рака крови:
- Головные боли, головокружение
- Боли в костях и ломка в суставах
- Отвращение к еде и запахам
- Поднимается температура без определенных признаков и заболеваний.
- Общая слабость и быстрая утомляемость.
- Частые инфекционные заболевания.
Первые симптомы рака крови могут указывать и на другие болезни, из-за чего пациент редко обращается на этой стадии к врачу и теряет много времени. Позже могут появиться и другие симптомы, на которые обращают внимание родные и близкие:
- Бледность
- Желтизна кожи.
- Сонливость
- Раздражительность
- Кровотечения, которые долго не останавливаются.
В некоторых случаях может сильно увеличиваться лимфоузлы печени и селезенки, из-за чего живот раздувается в размере, появляется сильное ощущение вздутия живота. На более поздних этапах появляются высыпание на кожи, в слизистые во рту начинают кровоточить.
При поражении лимфатических узлов, вы увидите твердое их уплотнение, но без болезненных симптомов. При этом нужно сразу же обратиться к врачу и сделать УЗИ нужных зон.
ПРИМЕЧАНИЕ! Увеличение селезенки печени может быть и из-за других инфекционных болезней, так что нужно провести дополнительное обследование.
Как распознать рак крови на ранних стадиях? Обычно данное заболевание определяют уже на первом общем анализе крови. Позже делают пункцию мозга — довольно болезненная операция — с помощью толстой иглы протыкают тазовую кость и берут образец костного мозга.
Позже данные анализы отправляют в лабораторию, где смотрят на клетки под микроскопом и дальше говорят результат. Помимо всего можно сделать анализ на онкомаркеры. Вообще врачи проводят как можно больше обследований, даже после выявления самой опухоли.
Но почему? — дело в том, что лейкоз имеет очень много разновидностей и каждая болезнь имеет свой характер и более чувствительна к тем или иным типам лечения — именно поэтому нужно знать, чем именно болеет пациент, чтобы понять доктору, как правильно лечить рак крови.
Обычно разделение на стадии позволяет врачу определить размер опухоли, степень ее поражения, а также наличие метастазирования и влияние на отдаленные ткани и органы.
Сначала в результате сбоя самой иммунной системы, в организме появляются клетки мутанты, которые имеют другой вид и структуру и постоянно делятся. На этой фазе рак довольно легко и быстро лечится.
Сами клетки начинаются сбиваться в стаи и образуют опухолевые сгустки. При этом лечение еще более эффективное. Метастазирование еще не началось.
Раковых клеток становится настолько много, что они сначала поражают лимфатические ткани, а потом распространяются по крови во все органы. Метастазы распространены по всему организму.
Метастазы начали глубоко поражать другие органы. Эффективность химиотерапии в разы снижается, из-за того, что остальные опухоли начинают по-разному реагировать на один и тот же химический реагент. Патология у женщин может распространяться на половые органы, матку и молочные железы.
Для того, чтобы бороться с этим недугом обычно используют химиотерапию. С помощью иглы в кровь вводят химические реагенты, которые направлены непосредственно на раковые клетки. Понятно дело, что страдают и другие клетки, в результате чего появляется: выпадение волос, изжога, тошнота, рвота, жидкий стул, снижение иммунитета и анемия.
Проблема этой терапии в том, что конечно сами реагенты направлены на то, чтобы уничтожать только раковые клетки, но они очень похожи на наши родные. А позже они могут мутировать и менять свои свойства, из-за чего какой-либо реагент просто перестает действовать. В итоге применяют более токсичные вещества, которые уже пагубно влияют на сам организм.
Злокачественное заболевание крови — это очень противная болезнь, и по сравнению с другими опухолями она очень быстрая, поэтому, если вовремя ее не диагностировать и не лечить, то пациент умиряет в течение 5 месяцев.
Есть еще одна довольно опасный метод лечения, когда идет пересаживание костного мозга. При этом до этого с помощью химиотерапии уничтожают полностью костный мозг больного, чтобы полностью истребить раковые клетки.
ПРИМЕЧАНИЕ! Уважаемые читатели, помните, что никакие целители и знахари не смогут помочь вам вылечить этот недуг, а так как он развивается очень быстро, то вам обязательно нужно вовремя обратиться к врачу. При этом можно употреблять: витамины, отвары трав ромашки, тысячелистника, масло облепихи — они обладают свойствам противовоспалительного эффекта и помогут остановить кровь в случае чего. Не используйте народные средства типа: настойки мухомора, болиголова, чистотела и других средств с отправляющими веществами. Вы должны понимать, что в этом случае у организма больного очень ослабленный эффект, а это его может просто добить.
Можно ли вылечить рак крови? Это все зависит от степени и стадии рака, а также от самого вида. При остром лейкозе обычно болезнь очень агрессивная и быстрая — врачам требуется больше курсов химиотерапия, поэтому в этом случае прогноз более печальный. Для Хронического лейкоза, все гораздо радужнее, так как болезнь распространяется и развивается не так быстро.
На самом деле эта болезнь довольно часто встречается у маленьких пациентов с 1 до 5 лет. Связано это в основном с облучением, которое получают матери при беременности, а также при генетическом нарушении внутри ребенка.
При этом болезнь протекает так же как и у взрослых, со всеми сопутствующими симптомами. Отличием является то, что детки гораздо в большей степени подвержены выздоровлению — связано это с тем, что регенерация клеток и тканей у малышей на гораздо более высоком уровне чем у взрослых.
- Заболевшие 4-10 человека на 100 000 человек.
- В полтора раза мужчины болеют чаще. У женщин недуг наблюдается реже.
- Хроническим лейкозом болеют больше люди от 40 до 50 лет.
- Острым лейкозом болеют чаще молодежь в возрасте от 10 до 18 лет.
- Детский лейкоз 3-4 заболевших на 100 000 человек.
- Острый лимфобластный лейкоз вылечивается на ранних стадиях — 85-95%. На более поздних стадиях 60-65 %.
- При правильной терапии даже на фоне острого лейкоза можно добиться результата до 6-7 лет жизни.
Сколько живут больные лейкозом? При правильной терапии и при раннем обнаружении болезни, можно прожить больше 5-7 лет. Вообще врачи дают неоднозначные прогнозы на острой и хронической форме рака крови.
источник

 Инородное тело в полости носа наиболее часто встречается у малышей до года. Если родители сразу этого не заметили, и бусинка или горошек находятся в носу продолжительное время, они вызывают беспокойство ребенка, частое чихание, выделение гнойных сгустков с кровью из ноздри и боль на стороне поражения. Кровь у ребенка в таких случаях может пойти даже во сне.
Инородное тело в полости носа наиболее часто встречается у малышей до года. Если родители сразу этого не заметили, и бусинка или горошек находятся в носу продолжительное время, они вызывают беспокойство ребенка, частое чихание, выделение гнойных сгустков с кровью из ноздри и боль на стороне поражения. Кровь у ребенка в таких случаях может пойти даже во сне. Обязателен осмотр ЛОР – врача с проведением риноскопии (инструментального осмотра полости носа),
Обязателен осмотр ЛОР – врача с проведением риноскопии (инструментального осмотра полости носа),