Ринопластика считается одной из самых сложных операций в пластической хирургии, которую делают на лице человека. Конечно, многие пластические операции считаются сложными и длятся не один час, однако ринопластика — это особая процедура.
Каждого пациента необходимо тщательно обследовать и изучить возможные несовершенства носа.
После этого надо составить точный план действий по коррекции. И операцию необходимо делать опытному хирургу, у которого техника исполнения отработана годами, иначе осложнения после ринопластики могут быть очень плачевными.
- Осложнения могут проявиться не только после хирургического вмешательства, но и во время операции, а оставлять их без внимания просто невозможно, так как некоторые из них угрожают жизни пациента.
- Сложнее разобраться с эстетическими осложнениями, так как будущая форма носа и его кончика полностью зависит от видения хирурга и желаний пациента.
- Примерно 2% клиентов, которые обращаются к пластическим хирургам, необходима помощь психиатра, так как неудовлетворенность своей внешностью кроется в психоэмоциональных расстройствах человека.
С практической точки зрения, нос имеет свои параметры. Соотношение ширины и высоты фронтальных, поперечных и базальных дефектов. Ринопластика позволяет изменить эти параметры и довести их до нормального соотношения, не затрагивая функциональное строение организма.
Часто, после операции, пациент остается недоволен результатом. Этому могут служить следующие причины:
- Непрофессиональный хирург. Пластическая хирургия — это дорогие операции, которые стремятся делать многие врачи, чтобы заработать много денег. Однако не у всех есть достаточный опыт и знания, чтобы провести процедуру эффективно и безопасно для человека. Отзывы многих клиентов говорят о том, что не каждый хирург может сделать все, как надо.
- Несоблюдение правил подготовки к операции и послеоперационного периода. Часто сами клиенты, игнорируя рекомендации врачей, становятся виновными в том, что у них развились определенные осложнения после ринопластики.
- Неправильное рубцевание тканей кожи, что приводит к изменению внешнего вида не в лучшую сторону.
Каждому клиенту врач назначает индивидуальные рекомендации для подготовки к операции и для реабилитации. Их надо придерживаться неукоснительно.
К стандартным рекомендациям относятся следующие:
- Не курить дней до операции, так как никотин негативно влияет на восстановление тканей.
- Не принимать аспирин и других средства, которые оказывают влияние на свертываемость крови.
- Во время реабилитации запрещены физические нагрузки, которые могут привести к разрыву тканей и открытию кровотечения.
- Спать надо только на спине, положив под голову валик, который поможет быстрее снять оттек с лица.
- Не ходить в сауну, баню, бассейн и даже не принимать горячие ванны в течение 15 дней, чтобы не намочить повязку.
Также могут быть назначены специфические рекомендации:
- На пару недель после процедуры на нос накладывают гипсовую повязку, которою нельзя снимать ни при каких обстоятельствах.
- Также во время реабилитации нельзя есть горячую и холодную еду.
- Не сморкаться и не носить очки до месяцев, чтобы не деформировать нос.
Осложнения могут возникнуть сразу после операции. Основными последствиями ринопластики носа считается создание барьера для дыхания. После того как дыхательная трубка будет извлечена из носа, врачи начинают отсасывать кровь из органа, что может привести к спазмам гортани. В этом случае надо принимать лекарства для мышечной релаксации или вентиляция легких. Использование тампонов или шин также часто становится причиной тяжелого дыхания.
Острая аллергическая реакция может начаться после введения антибиотиков во время ринопластики. Также наблюдаются случаи анафилактического шока при введении тампонов с бацитрацином.
После инъекции сосудосуживающих средств некоторые пациенты частично теряют зрение. Оно может вернуться со временем, однако зафиксированы случаи, когда восстановить зрение не удавалось.
В 4% случается кровотечение, которое легко останавливается сосудосуживающими средствами или прижиганием порванного сосуда.
При появлении гематомы надо каждый день отсасывать сгущенную кровь для освобождения дыхательного прохода. Иногда даже приходится рассекать кожу и устанавливать дренирующее устройство, чтобы не допустить образование абсцесса.
В 2% случаев наблюдается развитие инфекций. Они убираются дренированием или антибиотиками.
Иногда может наблюдаться деформация носа после ринопластики. Бывает разнообразное смещение, опущение, вздутие и прекос в определенную сторону.
Одной из неприятной ситуацией является ступенеобразная деформация, когда становятся видны границы между костной и хрящевой областью носовой перегородки. Такой дефект может развиться даже у людей без травм носа.
Подвержены таким изменениям пациенты с небольшими костями, тонкой кожей и большой разницей в ширине.
Причиной этого изменения может стать сдвиг верхних хрящей, которое появляется после опущения спинки носа. Даже при удалении небольшой горбинки носа соединение верхних хрящей нарушается, поэтому они могут смещаться вниз.
Исправление такого искривления выполнить очень тяжело. Если внешний вид не сильно изменился и искривление не столь заметно, врачи клиники не рекомендуют проводить повторную операцию по исправлению данной ошибки.
- После операции может появиться инфекция, и кожа носа начнет отмирать.
- Это может испортить результаты даже самой удачной пластики.
- Необходимо принимать специальные гормональные инъекции, которые позволят уменьшить размеры шрама.
- После чего рекомендуется применять лазеры и делать повторную операцию по устранению рубцов.
Деформация носа в седловидную форму появляется не часто и возникает из-за того, врач неправильно отпилил хрящевую спинку. Перфорация перегородки — возникает в случаев. Для маленьких отверстий проводят хирургическое закрытие.
При неправильном спиливании поперечного хряща может начаться разрушение назального клапана, в результате чего пациенту станет трудно дышать и потребуется повторная операция.
К сужению носовых проходов приводит отсечение чрезмерного количества тканей с внутренней стороны носа. Сужение приводит к трудному дыханию и исправляется исключительно хирургическим вмешательством.
Также на кончике носа могут образовываться выпуклости. Хорошо, если они образуются с двух сторон и будут выглядеть симметрично.
Слабая или чрезмерно проведенная коррекция недостатков носа может привести к тому, что дефект останется на месте или же будет сформирована совершенно другая форма носа, что может привести к нарушению его структуры и функциональности. А повторную ринопластику можно проводить не менее чем через год.
источник
Воспаление после операций в полости носа и околоносовых пазухах: необходимость медикаментозного регулирования
Cвистушкин В.М., Овчинников А.Ю., Никифорова Г.Н.
(кафедра болезней уха, горла и носа ММА им. И.М. Сеченова
зав. кафедрой член- корр. РАМН, профессор Овчинников Ю.М.)
Как известно, воспаление, возникающее в слизистой оболочке дыхательных путей в результате воздействия различных повреждающих факторов, в том числе на фоне инфекционного процесса, хирургической травмы и т.д., является нормальной защитной реакцией, что обычно приводит к уничтожению инфекционного агента, активации процессов регенерации и восстановлению тканей. Однако в целом ряде случаев воспаление выходит за рамки физиологического процесса, возникает неконтролируемое повреждение. В таких ситуациях воспаление и инфекция усиливают друг друга, что приводит к порочному кругу, способствует развитию хронического процесса, суперинфекции [1].
Особое значение данные постулаты имеют в ситуациях, когда речь идет о различных операциях в полости носа и околоносовых пазухах. На фоне хронического воспаления существенно выражена функциональная несостоятельность мукоцилиарного транспорта. Хирургическая травма в значительной степени угнетает и без того нарушенный местный защитный барьер.
При этом на фоне повреждения слизистой оболочки полости носа и пазух происходит выброс огромного количества биологически активных веществ – медиаторов воспаления, в первую очередь так называемых эйкозаноидов – простагландинов и лейкотриенов. Как следствие, отек слизистого и подслизистого слоев, нарушение микроциркуляции, повышенная секреция вязкой слизи [1]. Все это приводит при повышенной кровоточивости, образовании кровяных сгустков к активации микробной флоры, усугублению воспаления, замедлению процессов регенерации.
Таким образом, воспаление, возникающее в слизистой оболочке полости носа и околоносовых пазухах после различных хирургических вмешательств на данных органах, в целом ряде случаев требует регулирования. Управление воспалительным процессом необходимо для уменьшения послеоперационных реактивных явлений, улучшения качества жизни больных в период реабилитации, снижения риска развития осложнений.
В связи с этим неоспоримым является использование различных препаратов, с одной стороны регулирующих течение воспалительного процесса после операций в полости носа и околоносовых пазухах, с другой – подавляющих инфекционный фактор.
Кафедра болезней уха, горла и носа ММА им. И.М. Сеченова уже многие годы является сторонником и активным проводником идей применения местного антибактериального, противовоспалительного и симптоматического лечения при различной патологии верхних дыхательных путей. В частности на кафедре выполнен целый ряд работ, показывающих целесообразность использования местных препаратов у больных после различных операций в полости носа и околоносовых пазухах.
Особенности течения послеоперационного периода у таких больных диктуют необходимость проведения именно местного лечения. Преимуществами местной терапии являются: непосредственное воздействие на послеоперационную область, возможность создания оптимальной концентрации препарата в очаге, отсутствие системного действия за счет крайне низкой их системной абсорбции.
Учитывая особенности конкретного заболевания и конкретную операцию, выбор того или иного препарата в послеоперационном периоде также конкретен и разнообразен. В частности, после операций требующих подавление микробного фактора и достижения выраженного противовоспалительного эффекта нами с успехом применялись такие препараты как полидекса с фенилэфрином и изофра.
Для уменьшения постхирургического отека слизистой оболочки целесообразно применение топических интраназальных стероидов в раннем послеоперационном периоде, особенно у больных с отягощенным аллергологическим фоном. С этой целью мы применяли такие препараты как фликсоназе, назонекс, насобек.
Муколититческий эффект при обильном вязком секрете возможен при использовании такого препарата как ринофлуимуцил.
С целью увлажнения слизистой оболочки, уменьшения тягостных для больных ощущений дискомфорта, размягчения корок применяли препараты салин, аква- марис, физиомер.
Естественным было сочетание и очередность использования различных препаратов на разных этапах послеоперационного периода.
По нашему мнению, заслуживают внимания препараты, обладающие комплексным действием, объединяющие свойства нескольких медикаментозных средств, влияющие на разные патогенетические звенья воспаления в послеоперационном периоде. Примером такого препарата является полидекса с фенилэфрином.
Назальный спрей ПОЛИДЕКСА с фенилэфрином оказывает влияние на все патогенетические звенья послеоперационного воспаления: сочетание двух антибиотиков вызывает бактериальную элиминацию целого ряда клинически значимых микроорганизмов, способных вызвать бактериальную агрессию в послеоперационном периоде; очень важен дексаметазон, который оказывается незаменимым как мощный противовоспалительный и гипосенсибилизирующий фактор. Мягкое сосудосуживающее действие фенилэфрина значительно снижает тягостные для больных симптомы послеоперационной обструкции и ринореи.
Такое сочетание представляется оптимальным и может быть использовано после практически любой операции в полости носа и околоносовых пазухах, что нами и осуществлялось на практике.
В частности, Полидекса с фелинэфрином назначалась после: радикальной операции на верхне- челюстной пазухе по поводу хронического гнойного или полипозно- гнойного гайморита, гайморотомии по поводу кист верхне- челюстных пазух, этмоидотомии, операций в полости носа и околоносовых пазухах по поводу переходно – клеточной и инвертированной папиллом, подслизистой резекции перегородки носа и септопластики сразу после удаления тампонов из полости носа, полипотомии носа при полипозном синусите, после операций на носовых раковинах (УЗД, подслизистой вазотомии, подслизистой частичной резекции раковин и т.д.) по поводу различных форм хронического ринита, после аденотомии, иссечения синехий полости носа. Наконец, данный препарат мы применяли после эндоскопических функциональных операций в полости носа и пазухах – полисинусотомии.
Нами был проанализирован результат применения препарата полидекса в послеоперационном периоде у 50 больных. Из них 15 больным выполнена подслизистая резекция перегородки носа и септопластика. У 15 пациентов проводились те тли иные оперативные вмешательства на носовых раковинах и у 20 человек выполнено хирургическое лечение различных форм синуситов. Под нашим наблюдением находилась также аналогичная по количественному и качественному составу контрольная группа, получавшая в послеоперационном периоде традиционное лечение, заключавшееся в ингаляциях с ротоканом и масляными аппликациями на слизистую оболочку полости носа.
Наряду с обычным оториноларингологическим осмотром всем больным проводили рентгенологическое исследование околоносовых пазух носа, ринопневмоманометрию (0 и 14 день), исследование мукоцилиарного клиренса посредством сахаринового теста (0 и 14 день), общеклиничекий анализ крови. Результаты исследования регистрировали в специально разработанной карте.
У большинства пациентов исследуемой группы наблюдалось более выраженное уменьшение ринореи и отёка слизистой оболочки в сравнении с традиционными методами лечения. Данная тенденция прослеживалась на продолжении всего периода лечения. Кроме того, на фоне приема препарата больные отмечали быстрое уменьшение затруднения носового дыхания, головной боли, нарушения обоняния. Динамика клинических проявлений оценивалась по специально разработанной системе балов.
Диаграмма № 1.
Динамика уменьшения клинических проявлений в исследуемой и в контрольной группах при традиционном хирургическом подходе.
Исторически сложилось, что клинике значительная часть научных исследований посвящена применению хирургических лазеров. В настоящее время в клинике успешно применяются 4 вида хирургических лазеров: старейшие наши лазеры — СО2 — и YAG-Nd лазер, YAG-Но лазер и самый последний и весьма перспективный хирургический полупроводниковый волоконный лазер – лазерный скальпель (ЛС-1,56) на эрбий активированном волокне (длина волны 1,56 мкм), разработанный отечественными инженерами. У каждого из этих лазеров имеются свои преимущества, показания и области применения. Например, волоконный лазер имеет ограниченную глубину проникновения, высокую точность воздействия, и как следствие, щадящее отношение к окружающим тканям.
Однако после лазерных воздействий в связи с выраженным воспалением также требуется медикаментозное лечение, преследующее различные цели. Оптимально, если препарат обладает комплексным действием, имеет протективный антибактериальный и противовоспалительный эффект, противоотечное действие, что способствует уменьшению тягостных для больного симптомов и улучшение качества жизни в раннем послеоперационном периоде,
Эффективно проводить послеоперационное лечение можно при помощи препарата, о котором речь шла выше — Полидекса с фенилэфрином.
Для подтверждения вышеизложенного нами проведено исследовании 2 х рандомизированных групп больных, подвергавшихся лазерной эндоназальной хирургии. В исследуемой группе (20 человек) в послеоперационном периоде использовали препарат полидекса с фенилэфрином, в контрольной группе применяли орошение препаратом Салин. Обследование больных, регистрация и анализ результатов лечения проводились по изложенной выше схеме.
Ниже приведены результаты исследования больных в послеоперационном периоде при лазерной и традиционной ринохирургии.
ТАБЛИЦА№ 1
Динамика клинических симптомов в послеоперационном периоде в исследуемой и в контрольной группах (оценка по сумме балов).
источник
Придаточные пазухи носа (околоносовые синусы) (лат. sinus paranasales) — воздухоносные полости в костях черепа, сообщающиеся с полостью носа.
Хирургическое вмешательство на полости носа, околоносовых пазухах и евстахиевых трубах показано лишь в случае неэффективности консервативного лечения.
Операции в указанных областях редко сопровождаются осложнениями, однако в некоторых случаях они имеют место.
Прием некоторых препаратов, например из группы нестероидных противовоспалительных средств (аспирин, ибупрофен и т.д.), а также витамин Е, чеснок могут уменьшать свертываемость крови, что проявляется усилением кровоточивости, в результате чего в послеоперационном периоде может возникнуть кровотечение.
Перед операцией следует обязательно сообщить врачу о том, что Вы принимаете какие-либо препараты.
Чтобы уменьшить риск кровотечений обычно хирург применяет тампонирование носовой полости. Однако в случае нарушения свертываемости крови даже эти мероприятия могут оказаться неэффективными в профилактике послеоперационных кровотечений.
Как местная, так и общая анестезия могут сопровождаться некоторыми осложнениями со стороны сердца и легких.
В настоящее время в Израиле в современной анестезиологии такие осложнения встречаются редко.
Основание черепа формирует «крышу» решетчатой и сфеноидальной пазух. При повреждении этой структуры может произойти истечение церебрального ликвора (жидкости, которая омывает головной и спинной мозг).
Обычно во время операции это повреждение может быть восстановлено, однако в редких случаях могут произойти и дальнейшее осложнение в виде менингита.
Полость глазницы находится в тесном соседстве с некоторыми околоносовыми пазухами. Однако она отделяется от них слоем костной ткани.
Ввиду такого близкого взаиморасположения может быть кровоизлияние в полость глазницы. Данное осложнение корректируется во время операции.
В редких случаях могут быть осложнения со стороны глаза в виде нарушения зрения.
После положительного результата операции обоняние улучшается.
Однако в случае разрушения области носовой полости, которая отвечает за это чувство, обоняние может быть утрачено либо снижено.
Одной из функцией околоносовых пазух является усиление резонанса.
После некоторых хирургических вмешательств на околоносовых пазухах, а также полости носа, может отмечаться изменение голоса.
Наиболее частая из причин хирургического вмешательства на околоносовых пазухах является хроническая инфекция, которая не разрешается после антибиотикотерапии.
Это ведет к тому, что у данных пациентов имеется риск развития инфекционно-воспалительных осложнений, таких как менингит, абсцесс и т.д., несмотря на то, было ли проведено оперативное лечение или нет.
Закупорка носовой полости
Большая часть перегородки носа состоит из хряща, который обладает «памятью» — способностью возвращать прежнюю форму, несмотря на проведенное оперативное вмешательство. Поэтому после первичной септопластики (операции на перегородке носа) может потребоваться повторное вмешательство.
Послеоперационные рубцы сами по себе также могут служить причиной нарушения носового дыхания, что в свою очередь требует вновь операции.
Онемение некоторых участков кожи
После операции может отмечаться некоторое онемение верхней губы, десны, или носа, что связано с повреждением мелких нервных веточек. Со временем это осложнение проходит самостоятельно.
Несмотря на перечисленные редкие возможные осложнения, пациенту не следует из-за них отказываться или оттягивать необходимое оперативное вмешательство, так как отсутствие адекватного лечения может привести к еще худшим осложнениям.
источник
Памятка пациенту, перенесшему (планирующему) операцию на полости носа и околоносовых пазухах
Вы выписаны из стационара, операция и больница позади.
Однако в послеоперационном периоде, в котором сейчас находитесь Вы, необходимо уделить вашему носу повышенное внимание. Это необходимо для того, чтобы процесс восстановления (заживления) прошел благополучно. Вы должны четко понимать, что после операции внутриносовые структуры не сразу начнут работать должным образом, для этого им необходимо время и послеоперационное долечивание.
Послеоперационное долечивание складывается из нескольких пунктов. Пункт № 1: Домашний режим
Пункт № 3: Прием лекарств, которые вам прописал Ваш врач
Пункт № 4: Процедуры, которые назначит Вам ваш лечащий врач, и которые Вы будете выполнять самостоятельно,
Пункт № 5: Процедуры, которые будет выполнять Вам ваш доктор.
Теперь об этих пунктах более подробно.
— Домашний режим: избегать физический нагрузок, саун, работы «в наклонку» (мытье полов и т. д.) – в течение трех недель. Теплый душ можно принять на 2-3 день после операции (но не горячую ванную). Первую неделю воздержитесь от половой жизни. Избегайте различных стрессовых ситуаций, не садитесь сами за руль автомобиля первые 10 дней, попросите ваших друзей или родственников отвести Вас в клинику на перевязку или процедуры. Контролируйте свое артериальное давление, его повышение может вызвать носовое кровотечение.
— Диета: не принимать алкоголь, крепкий чай, кофе (все, что может вызвать подъем артериального давления и кровотечение из носа).
— Прием лекарств, которые вам прописал Ваш врач: так как причины вызывающие заболевания околоносовых пазух и полости носа, различные, соответственно лекарственные препараты, которые назначает лечащий врач после операции, для каждого пациента будут свои. Для большинства больных в послеоперационном периоде назначаются антибиотики (чаще в виде таблеток, реже в виде инъекций) и обезболивающие препараты. Длительность приема антибиотиков, как правило, составляет 7-10 дней, обезболивающих средств 3-6 дней. В некоторых индивидуальных случаях длительность приема может меняться как в сторону увеличения, так и в сторону уменьшения.
Кроме этого, персонально могут быть назначены другие средства, например, сосудосуживающие капли «Полидекса», «Изофра» и т. д., местный антибиотик «Биопарокс», лекарства, восстанавливающие нормальный состав слизи в полости носа «Синупрет». Если хирургическое лечение выполнялось по поводу хронического воспаления в околоносовых пазухах, полипов, то с 7-10 дня операции вам показан гормональный спрей в нос «Назонекс». Назначают его по 2 дозы х 2 раза в день, на длительный срок 3-6-12 месяцев, а по показаниям и более. Не смотря на то, что это гормональный спрей, им можно и нужно пользоваться длительно. Он оказывает влияние только на местном уровне, т. е. на уровне слизистой оболочки, при этом, не влияя на организм в целом. В длительном применении он безопасен и в детской практике.
— Процедуры, выполняемые больным самостоятельно: Многим пациентам для увлажнения полости носа, лучшего отхождения корочек рекомендуется промывание носа (носовой душ) физиологическим раствором (0,9 % NaCl). В домашних условиях он готовится очень легко. В 100 мл кипяченой воды комнатной температуры добавляете обыкновенную поваренная соль, 1/3 – ¼ чайной ложки без верха, ту соль, которой солите себе пищу (обратите внимание, что соль должна быть без добавления фтора или йода). Этим раствором промываете себе нос два-три раза в день. Это можно делать с помощью небольшой спринцовки на 50-100 мл, либо системы для промывания носа «Аква-ЛОР» в виде «чайника», подойдет устройство «Долфин». И то и другое свободно продается в практически любой аптеке.
— Процедуры, которые будет выполнять Вам ваш доктор. Эти мероприятия проводятся с целью скорейшего очищения полости носа и околоносовых пазух от густого секрета, корочек, восстановления нормального носового дыхания и вентиляции пазух. Врач под контролем эндоскопа (или без) трубкой, соединенной с отсосом, проведет туалет полости носа, удалит скопившуюся жидкость и корочки, в случае необходимости введет туда лекарственный препарат. Кроме этого, через 7-10 дней необходимо снять швы с перегородки носа, внутриносовую шину (если ее устанавливали при операции). Частота посещения пациентом врача будет зависеть от тяжести и длительности заболевания. Возможно, это будет один раз в неделю, в течение месяца, возможно, чаще в более длительный срок.
Правильно проведенный послеоперационный период — залог своевременного восстановления полноценного носового дыхания!
Самое главное правило: если Вам что-то не понятно – задайте вопрос Вашему лечащему врачу.
1. Антибиотик «Цедекс» по 1 капсуле (400 мг) х 1 раз в день – 10 дней. Прием препарата с пищей не связан.
2. Обезболивающий препарат Кетонал по 1 табл. х 1-3 раза в день, во время еды, в течение первых трех-пяти дней (принимать по необходимости).
3. Носовой душ, т. е. промывание носа х 2-3 раза в день, с 3-го дня после операции. Пользоваться в течение 2-3 недель.
4. Не высмаркивать нос первые три дня.
5. Назонекс по 1 дозе х 2 раза в день – 1 месяц. Начинать брызгать в нос с 11 дня после операции (правой рукой в левый нос, левой рукой в правый. Прочтите внимательно инструкцию к препарату. ).
6. Эреспал по 1 таблетке х 2-3 раза в день в течение 2-3 месяцев. Препарат принимается до еды. Начало приема: с 11 дня после операции.
В случае необходимости Вы всегда можете дозвониться до меня (даже ночью) по ниже указанным телефонам: сот., сот.
источник
Носовые кровотечения часто могут иметь очень пугающий вид. Следует отметить, что большинство носовых кровотечений не являются серьезными и довольно легко останавливаются. Различают два вида кровотечений из носа: переднее (из передних отделов носа) и заднее (из задних отделов носа).
Свыше 90% всех кровотечений из носа приходится на первую группу. Они называются передними, т.к. развиваются из кровеносных сосудов, расположенных в передней части носа. Этот вид назальных кровотечений обычно легко поддаётся контролю и легко прекращается, в том числе в домашних условиях.
Намного реже – примерно в 10% случаев – встречаются задние носовые кровотечения. Как правило, они наблюдаются у пожилых людей. Источником являются более крупные по калибру сосуды, расположенные глубоко в задней части носа. Самостоятельная остановка этого типа кровотечений очень часто затруднительна, поэтому они могут представлять угрозу для жизни и обычно требуют госпитализации и лечения у специалиста-отоларинголога.
Назальные кровотечения чаще случаются в зимние месяцы, в особенности при сухом воздухе и холодной погоде. Проблема может появиться в любом возрасте, но чаще всего в дошкольном и младшем школьном.
- Одной из основных причин является травма носа. Травматическая причина может быть как наружной, например, при ударе в лицо, так и внутренней, например, при воздействии на сосуды внутри носового хода (повреждение сосуда ногтем, ватной палочкой, другими предметами);
- Ещё одна частая причина – повторяющиеся внешние неблагоприятные факторы, такие как холод. Он приводит к сосудистому спазму и к появлению сухости слизистых, повышая риск повреждения стенок сосудов;
- Искривление носовой перегородки, как врождённое, так и приобретённое. На её фоне часто развиваются гипертрофические изменения слизистой оболочки носа, площадь сосудистых сплетений на ней увеличивается, а хрупкость сосудов и риск их повреждения повышается;
- Хронические риниты и синуситы – воспаления слизистой носа и пазух, частые насморки бывают следствием аллергии, хронической инфекции, а также наличия анатомических дефектов строения носа (врождённых или посттравматических);
- Реже возникновению кровотечения может способствовать основное заболевание, например, разные формы коагулопатий (нарушений нормального процесса свёртывания и образования кровяного сгустка);
- Неспособность крови вовремя образовывать сгустки часто возникает из-за лекарств, разжижающих кровь, таких как варфарин или аспирин;
- Заболевания печени также могут препятствовать нормальному свертыванию крови;
- Редкими причинами носовых кровотечений являются аномалии строения стенки кровеносных сосудов и онкологические заболевания носа;
- Высокие цифры артериального давления – ещё один провоцирующий фактор, однако гипертония почти никогда не является единственной причиной носового кровотечения.
В ряде случаев носовые кровотечения могут возникнуть при незначительных внешних вмешательствах. Зачастую, страдающий ринитом или синуситом человек энергично высмаркивается. Напряжение и местное повышение давления служит поводом для начала кровотечения. Поэтому людям, склонным к появлению данной проблемы, следует избегать слишком частого и натужного чихания или высмаркивания.
Для остановки носового кровотечения необходимо соблюдать следующие рекомендации :
- Возьмите себя в руки, всегда сохраняйте спокойствие. Паника и волнение может привести к повышению артериального давления и усилению кровотечения.
- Сохраняйте прямое положение туловища.
- Наклоните голову вперед (это предотвратит заглатывание крови, которое может возникнуть при запрокидывании головы назад).
- В течение 10 минут зажмите ноздри между большим пальцем и указательным пальцем. Попросите кого-нибудь засечь время.
- Следует выплюнуть кровь из рта, поскольку заглатывание крови может спровоцировать рвоту.
Когда кровотечение остановится, помните о следующих важных моментах :
- Пытайтесь избежать действий, которые вызывают дополнительное раздражение носа, таких как чихание или высмаркивание в течение 24 часов.
- Не применяйте пакеты со льдом – это не помогает, если кровотечение не связано со свежей травмой.
- Воздействие сухого воздуха может усугубить проблему. Увеличение влажности воздуха при помощи увлажнителя или испарителя поможет предотвратить пересыхание слизистой носа и избежать усиления кровотечения. Если у вас нет специальных приборов для увеличения влажности в помещении – не беда – достаточно разместить кастрюлю, наполненную водой, рядом с источником тепла, например, с радиатором: вода будет испаряться и насыщать воздух дополнительной влагой.
Передние носовые кровотечения
Незначительные кровотечения останавливаются сами по себе и не требуют никакого лечения. Если в качестве источника выступает поверхностно расположенный кровеносный сосуд, врач может прижечь его специальным химическим составом.
В более сложных случаях для остановки кровотечения может потребоваться специальная процедура, называемая передней тампонадой носа. Идея заключается в создании давления внутри ноздрей с целью остановки кровотечения. Имеется много различных видов повязок, начиная с марлевых шариков, пропитанных вазелином, до специальных полимерных материалов, называемых синтетическими губками, которые расширяются при увлажнении. Решение о том, какой конкретно материал следует использовать, принимает врач.
Процедура тампонады носа выполняется в условиях стационара или в амбулаторных условиях, после чего пациентов отпускают с тампоном домой. Поскольку тампоны блокируют пути оттока из носовых пазух, для предотвращения их инфицирования назначается профилактическая доза антибиотиков. Тампоны обычно оставляют в носовой полости в течение 24-72 часов.
Заднее носовое кровотечение само по себе обычно не останавливается и требует госпитализации. Врачом проводится задняя тампонада носа, ощущения после которой могут быть очень некомфортными. Для устранения дискомфорта назначают седативные и обезболивающие препараты. Задняя тампонада длится в течение 48-72 часов. Если кровотечение не останавливается, применяются хирургические процедуры.
Носовые кровотечения могут произойти в течение первых нескольких дней после выполнения операций на носу. Признаками чрезмерного кровотечения является быстрое (каждые несколько минут) пропитывание кровью салфеток, заложенных в нос. Тяжелое кровотечение, когда кровь струйно выделяется из носа или льется в горло – это очень редкое явление, связанное с нарушением работы свёртывающей системы крови. Кровотечение, как правило, происходит в течение первых двух дней или первых недель после операции. При продолжающейся кровопотере необходимо обратиться за помощью к специалисту. Хронические носовые кровотечения бывают последствием неправильно выполненной ринопластики. Поэтому обращаться стоит только к профессиональным пластическим хирургам.
После того, как установлена причина их появления (после осмотра у ЛОР-врача и дополнительных обследований) назначается лечение, которое может включать следующие методы:
- Медикаментозная терапия – используются препараты и средства, улучшающие свёртывающую способность крови.
- Витаминотерапия – назначается, если выявлено, что причиной хрупкости сосудов и плохой свёртываемости стала нехватка отдельных нутриентов.
- Хирургическое лечение – при смещении носовой перегородки и других дефектах носовой полости ринопластика может стать быстрым и эффективным решением проблемы.
Смогу ли я кормить ребенка грудью после операции по увеличению? .
источник
Как осуществляется наблюдение за больным» после тампонады носа?
Внутриносовые хирургические вмешательства часто заканчиваются тампонадой носа для остановки кровотечения. В послеоперационный период у больных даже после тампонады носа может развиться кровотечение. Поэтому при наблюдении за их общим состоянием надо обращать внимание на пращевидную повязку, которая при кровотечении сильно пропитывается кровью, на глотку, куда может затекать кровь из полости носа. В обоих случаях об этом следует поставить в известность лечащего (или дежурного) врача. При необходимости произвести тампонаду носа заново медсестра готовит инструменты и материал для тампонады и помогает врачу. При отсутствии показаний для новой тампонады носа медсестра производит только смену наружной, праще-видной, повязки.
Как осуществляется уход за больными после внутриносовых операций?
После внутриносовых операций (септум-операции, вскрытия клеток решетчатого лабиринта, резекции носовых раковин, полипотомии и др.), нередко заканчивающихся тампонадой носа, перевязку производят обычно через 2 суток. Для нее необходимо приготовить ножницы, хирургический и анатомический пинцеты, носовой расширитель, носовой смазыватель, носовой или ушной корнцанг, шпатель, марлевые шарики, вату, марлевые турун-ды, 5—10 % раствор кокаина или 2-—3 % раствор дикаина. Если возникает необходимость в передней петлевой тампонаде носа, то для нее готовят пропитанную вазелином длинную (25—30 см) турунду шириной 1,5—2 см и вставочные турунды длиной 10—15 ем, марлевые салфетки, вату и «пращу». Во время тампонады медсестра помогает врачу, накладывает пращевидную повязку.
Как осуществляется уход за больными после операций на придаточных пазухах носа?
После оперативных вмешательств на придаточных пазухах необходимо наблюдать за состоянием повязки. О пропитывании ее кровью, что может быть признаком кровотечения из послеоперационной раны или из полости носа, надо сообщить лечащему или дежурному врачу. Если возникнет необходимость снять повязку и проверить состояние наружной и внутриносовой раны, то медсестра отделения готовит инструменты и материал для перевязки и помогает при ней.
Как проводится перевязка больных после операции на верхнечелюстной пазухе?
Для перевязки больных после операции на верхнечелюстной пазухе необходимы хирургический и анатомический пинцеты, носовой расширитель, носовой смазыватель, шпатель, носовой корнцанг, 5—10 % раствор кокаина или 2—3 % раствор дикаина, спирт, 3—5 % спиртовой раствор йода, марлевые шарики, турунды, марлевые салфетки, вата, бинт.
Как осуществляется промывание верхнечелюстной пазухи?
Промывание верхнечелюстной пазухи производят обычно через несколько дней после операции. Для этого готовят канюлю с резиновой трубкой для соединения со шприцем, 5—10 % раствор кокаина или 2—3 % раствор дикаина, носовой расширитель, носовой смазыватель, жидкость для промывания (изотонический раствор хлорида натрия или другой по указанию врача). Промывание производят следующим образом: смазывают слизистую оболочку носа в области нижнего носового хода (область соустья между. пазухой и носовой полостью), вводят конец канюли в пазуху, соединяют канюлю с помощью резиновой трубки со шприцем на 100 мл, предварительно заполненным подогретой до температуры тела промывной жидкостью, больному дают почковидный тазик, который он держит под носом, а помощник (медсестра) осторожно вводит промывную жидкость в пазуху. Во избежание воздушной эмболии сосудов вдувать воздух в пазуху для удаления оставшейся в ней жидкости нельзя. После промывания пазухи в ноздрю вкладывают комочек ваты, который впитывает в себя оставшуюся жидкость.
Как проводится перевязка больных после операции на лобной пазухе?
Для перевязки больных после оперативного вмешательства на лобной пазухе требуются хирургический и анатомический пинцеты, носовой расширитель, носовой смазыватель, корнцанг (носовой или ушной), шпатель, шприц, металлические бужи, 5—10 % раствор кокаина или 2—3 % раствор дикаина, спирт, марлевые шарики, турунды, марлевые салфетки, вата, «праща», бинт. Для промывания пазухи может потребоваться стерильный изотонический раствор хлорида натрия или раствор какого-нибудь антибиотика (по указанию врача).
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9086 — 

источник
Придаточные пазухи носа (околоносовые синусы) (лат. sinus paranasales) — воздухоносные полости в костях черепа, сообщающиеся с полостью носа.
Хирургическое вмешательство на полости носа, околоносовых пазухах и евстахиевых трубах показано лишь в случае неэффективности консервативного лечения.
Операции в указанных областях редко сопровождаются осложнениями, однако в некоторых случаях они имеют место.
Прием некоторых препаратов, например из группы нестероидных противовоспалительных средств (аспирин, ибупрофен и т.д.), а также витамин Е, чеснок могут уменьшать свертываемость крови, что проявляется усилением кровоточивости, в результате чего в послеоперационном периоде может возникнуть кровотечение.
Перед операцией следует обязательно сообщить врачу о том, что Вы принимаете какие-либо препараты.
Чтобы уменьшить риск кровотечений обычно хирург применяет тампонирование носовой полости. Однако в случае нарушения свертываемости крови даже эти мероприятия могут оказаться неэффективными в профилактике послеоперационных кровотечений.
Как местная, так и общая анестезия могут сопровождаться некоторыми осложнениями со стороны сердца и легких.
В настоящее время в Израиле в современной анестезиологии такие осложнения встречаются редко.
Основание черепа формирует «крышу» решетчатой и сфеноидальной пазух. При повреждении этой структуры может произойти истечение церебрального ликвора (жидкости, которая омывает головной и спинной мозг).
Обычно во время операции это повреждение может быть восстановлено, однако в редких случаях могут произойти и дальнейшее осложнение в виде менингита.
Полость глазницы находится в тесном соседстве с некоторыми околоносовыми пазухами. Однако она отделяется от них слоем костной ткани.
Ввиду такого близкого взаиморасположения может быть кровоизлияние в полость глазницы. Данное осложнение корректируется во время операции.
В редких случаях могут быть осложнения со стороны глаза в виде нарушения зрения.
После положительного результата операции обоняние улучшается.
Однако в случае разрушения области носовой полости, которая отвечает за это чувство, обоняние может быть утрачено либо снижено.
Одной из функцией околоносовых пазух является усиление резонанса.
После некоторых хирургических вмешательств на околоносовых пазухах, а также полости носа, может отмечаться изменение голоса.
Наиболее частая из причин хирургического вмешательства на околоносовых пазухах является хроническая инфекция, которая не разрешается после антибиотикотерапии.
Это ведет к тому, что у данных пациентов имеется риск развития инфекционно-воспалительных осложнений, таких как менингит, абсцесс и т.д., несмотря на то, было ли проведено оперативное лечение или нет.
Закупорка носовой полости
Большая часть перегородки носа состоит из хряща, который обладает «памятью» — способностью возвращать прежнюю форму, несмотря на проведенное оперативное вмешательство. Поэтому после первичной септопластики (операции на перегородке носа) может потребоваться повторное вмешательство.
Послеоперационные рубцы сами по себе также могут служить причиной нарушения носового дыхания, что в свою очередь требует вновь операции.
Онемение некоторых участков кожи
После операции может отмечаться некоторое онемение верхней губы, десны, или носа, что связано с повреждением мелких нервных веточек. Со временем это осложнение проходит самостоятельно.
Несмотря на перечисленные редкие возможные осложнения, пациенту не следует из-за них отказываться или оттягивать необходимое оперативное вмешательство, так как отсутствие адекватного лечения может привести к еще худшим осложнениям.
источник
Процесс удаления кисты гайморовой пазухи представляет собой операцию, осуществляемую несколькими способами.
Во время такой малоинвазивной микрохирургии есть возможность устранить и прочие недостатки носовой полости, исправить форму носовой перегородки или деформирующуюся раковину.
Считается самым оптимальным вариантом удаления кисты гайморовой пазухи. С помощью гибкого эндоскопа, введенного в носовую полость, появляется возможность увидеть на экране увеличенное в много раз изображение от маленькой камеры. Именно поэтому, видя картинку, происходит точное удаление новообразования.
Эндоскопический способ подразделяется на такие подвиды:
- Эндонозальный – при инфильтрационной анестезии и (по желанию клиента) при общем наркозе на короткий промежуток времени. Вводится эндоскоп по смазанной слизистой в средний или нижний носовой ход. Удаление производится под наблюдением через миниатюрную видеокамеру с помощью специальных микроинструментов. Возможно введение эндоскопа и операционного инструментария через разные проходы, а также через прокол.
- Эндоскопический через прокол в полости рта – при местной анестезии осуществляется прокол для освобождения доступа к ротовой полости. Реабилитация происходит несколько дней.
Во время такой процедуры предполагается получение широкого доступа к носовой пазухе через достаточный разрез десны в преддверии рта и вскрытие костной стенки пазухи. Возможно осуществление операции под местной анестезией и общим наркозом.
Достаточно травматический вид проведения операционного вмешательства для удаления новообразования, подразумевает послеоперационное нахождение при стационаре до момента снятия швов.
Реабилитация после удаления кисты гайморовой пазухи таким способом происходит долгое время. Держится отечность, чувствуется онемение десен и губ, а также периодические кровяные выделения.
Дает возможность полноценно провести удаление кисты из гайморовой пазухи, а также ее очищение через широкий доступ. Также с помощью широкого доступа в пазуху, это метод бывает единственно возможным вариантом для удаления больших новообразований.
Для пациентов это самый безболезненный способ проведения операции, это оперирование без крови и быстрое послеоперационное восстановление. Воздействие лазера на стенки кисты позволяет выпарить ее благодаря высокой тепловой энергии. Но для доступа лазера к самой кисте, все же необходимо производить надрез, микрогайморотомию.
Среди недостатков этого метода можно выделить долгое удаление больших новообразований, лучше производить с его помощью удаление небольших кист гайморовой пазухи.
В основном, после проведения операционного вмешательства с целью удаления кисты гайморовой пазухи, реабилитационный период занимает короткий промежуток времени, в среднем 7-10 дней.
Дыхание пациента восстанавливается сразу и осуществляется через носовые проходы, а слизистые ткани регенерируют очень быстро. После операций такого характера маловероятно наличие шрамов, рубцевания.
Длительное время можно даже не догадываться о существовании кисты в гайморовой пазухе у себя, ведь протекает ее появление полностью без каких-либо симптомов. Когда же пациент узнает о ее существовании, чаще случайно при лечении гайморита, то неоднократно становится вопрос – а стоит ли удалять кисту в гайморовой пазухе, если она абсолютно не тревожит? Но при этом существует риск, зависящий от времени, будет ли увеличиваться появившееся новообразование в размере и мешать свободному дыханию пациента.
Лечение медицинскими препаратами оказывает облегчающее воздействие, может помочь в устранении или уменьшении болевых ощущений, помочь вернуть возможность обоняния.
Лекарства никак не избавляют от образовавшейся кисты гайморовой пазухи, не изменят ее размеров.
Наоборот, со временем, киста может расти, увеличивается объем наполняющей ее жидкости, вырабатываемой слизи. Из-за увеличения объема, появляется дискомфортное функционирование органов обоняния и проведение операции можно считать единственным способом решения сложившейся ситуации.
Если же киста небольшого размера и также дальше продолжает не тревожить пациента, остается бессимптомной, то такую кисту можно и не трогать. Возможен вариант самостоятельного ее рассасывания.
Врачами не рекомендуется назначать проведение операций по удалению кисты в гайморовой пазухе на стадии обострившегося хронического гайморита. Необходимо пропить курс антибиотиков, промывать нос, а как только наступит полное излечение, то возможность провести операцию вновь наступает.
Среди общих противопоказаний выделяют:
- эпилепсию,
- сахарный диабет,
- нарушение сворачиваемости крови,
- наличие острых инфекционных заболеваний или злокачественных опухолей,
- хронические болезни – сердца, сосудов, печени, почек.
Если требуется, то нахождение в стационаре с соответствующим медикаментозным лечением под присмотром лечащего врача.
Строгое соблюдение гигиены ротовой и носовой полости, полоскание рта после каждого употребления пищи.
После проведения операционного удаления кисты полость носа поддается обработке ежедневно, промывание его, назначается прием антибиотиков широкого спектра, обезболивающие и антигистаминные препараты, рассасывающие процедуры.
С целью снятия отечности делаются тугие повязки на щеку.
Снятие швов делают по истечению 7 дней, а полное выздоровление наступает через 3-4 недели.
В период реабилитационного восстановления ограничением считаются: баня, сауна, спорт, физические нагрузки, горячая и острая еда, алкоголь.
В дальнейшем, с целью профилактики появления кист, необходимо уделять особое внимание своевременному лечению простуда, не допускать хронического проявления заболевания.
Тщательно следить за гигиеной во рту и носовых проходах, вовремя обращаться за помощью к стоматологу по лечению зубов. Заняться укреплением иммунитета и закаливанием верхних дыхательных путей.
При проведении любой операции существует вероятность возникновения каких-либо осложнений. Но есть случаи малого их проявления, а бывает и наоборот.
Так, при осуществлении эндоскопического способа удаления кисты, риск появления послеоперационных осложнений минимальный. В случае появления таковых лечение медикаментами даже не требуется, они самостоятельно проходят.
Среди негативных проявлений врачами выделяются:
- Кровяное течение у пациента с плохой сворачиваемостью крови. Также на это могут влиять препараты, принимаемые пациентом.
- Резкое ухудшение самочувствия, не длится долгое время – как результат реакции организма на применяемые во время проведения операции медицинские препараты.
- Известны случаи изменения голосового тембра у пациента вследствие эффекта резонирования в гайморовых пазухах.
- Онемение, которому могут поддасться некоторые участки на лице пациента. Это связано с ошибочным повреждением нервных рецепторов во время операции. Известны онемения кончиков носа, верхних губ и правой или левой щеки.
- Минимальный риск появления воспалительного процесса и повторного появления кисты.
- А также небольшой шанс появления выделений церебрального ликвора, что сразу повышает возможность инфицирования после операции.
источник
Наиболее опасными осложнениями в хирургии околоносовых пазух являются повреждение орбиты и основания черепа. Риск в обоих случаях может быть значительно уменьшен за счет внимательного предоперационного осмотра пациента, анализа данных КТ и использования тщательной хирургической техники. Следует собрать сведения о перенесенных пациентом вмешательствах на околоносовых пазухах и их последствиях.
Как это ни удивительно, многие пациенты могут не рассказать о том, что после операции у них развилась лихорадка и появилась боль в шее, по поводу чего они даже получали внутривенные антибиотики; кто-то может интересоваться, почему после операции у них из носа вытекает прозрачная жидкость.
И в том, и в другом случае имело место повреждение дна передней черепной ямки. При анализе КТ следует обязательно обращать внимание на следующее:
(1) глубина обонятельной ямки и соотношение латеральной ламеллы с решетчатой пластинкой. Латеральной границей обонятельной ямки является латеральная ламелла решетчатой пластинки. Чем глубже обонятельная ямка, тем более вертикально расположена латеральная ламелла, тем больше вероятность дегисценции с повышением риска внутричерепного повреждения;
(2) соотношение высоты решетчатого лабиринта к высоте верхнечелюстной пазухи, в большинстве случаев составляющее 1:2. Уменьшение этого соотношения проявляется уменьшением вертикального размера решетчатого лабиринта, соответственно, уменьшается рабочая дистанция внутри лабиринта между его дном и крышей,а риск повреждения основания черепа возрастает.
(3) Дигесценции канала внутренней сонной артерии и зрительного нерва в просвете клиновидной пазухи. По мере распространения пневматизации вглубь клиновидной кости, костные стенки вокруг внутренней сонной артерии или зрительного нерва могут быть истончены, или вовсе отсутствовать.
(4) Распространение задних решетчатых клеток в клиновидную кость. Экстрамуральные решетчатые клетки, пневматизирующие клиновидную кость, могут представлять большую опасность во время операции. Во-первых, в них может располагаться медиальная порция зрительного нерва, в таком случае говорят о формировании клетки Оноди. Зрительный нерв выглядит при этом как цилиндрическое образование, проходящее вдоль латеральной стенки клетки Оноди, его следует избегать.
Также экстрамуральные решетчатые клетки могут распространяться внутрь клиновидной кости, на фронтальных КТ такая вариация будет выглядеть как клиновидная пазуха с якобы имеющейся в ней «горизонтальной перегородкой». Во время операции хирург может ошибочно решить, что он находится внутри клиновидной пазухи, которая на самом деле расположена ниже, под экстрамуральной решетчатой клеткой.
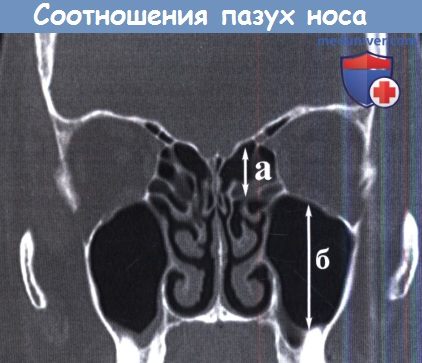
Риск повреждения основания черепа выше у лиц, у которых высота лабиринта (а) относительно меньше высоты пазухи (б).
(5) Опущение дна передней черепной ямки в направлении спереди назад. В большинстве случаев, передняя черепная ямка спускается книзу под углом в 15° в переднезаднем направлении. Но у некоторых пациентов на сагиттальных КТ определяется практически горизонтальное расположение дна передней черепной ямки, у некоторых же она наклонена еще ниже, к крыше решетчатого лабиринта.
(6) Наличие и расположение дигесценций каналов передней и задней решетчатых артерий. По мере распространения решетчатых клеток в эмбриональном и раннем постнатальном периодах данные артерии могут скелетонизироваться, что делает их более уязвимыми во время оперативного вмешательства.
(7) Дигесценции бумажной пластинки. Строение бумажной пластинки может иметь индивидуальные различия, и отсутствие участков костной стенки повышает риск повреждения содержимого глазницы. В таких случаях особенно опасно использование микродебридера (шей-вера), т.к. периорбитальная клетчатка и глазные мышцы могут быть с легкостью захвачены и удалены шейвером.
Во время операции снизить риск осложнений позволяет использование нескольких принципов:
(1) Сведение к минимуму интраоперационного кровотечения. Повышенная кровоточивость повышает риск осложнений, ее уменьшение должно начинаться еще за несколько минут до операции за счет использования сосудосуживающих препаратов и инфильтрации операционного поля смесью анестетика с вазоконстриктором, например, 1% лидокаина и адреналина в концентрации 1:100000.
(2) Проявлять дальновидность. Иногда начинающие хирурги подводят эндоскоп слишком близко к непосредственному месту манипуляции, тем самым ограничивая обзор и затрудняя визуализацию анатомических ориентиров. Эндоскоп следует держать на некотором расстоянии от места рабочего конца инструментов, приближая его, если необходимо получить увеличенное изображение.
(3) Не направлять инструменты в сторону основания черепа. Как уже было сказано в главе посвященной эндоназальной этмоидэктомии, при переходе от передних к задним решетчатым клеткам инструмент следует направлять книзу. Это позволяет совместить антероградный подход при вскрытии основной части решетчатых клеток с ретроградным, когда оставшиеся верхние решетчатые клетки вскрываются сзади наперед после визуализации основания черепа.
(4) Контроль кровотечения для обеспечения наилучшей визуализации. Слишком часто хирурги продолжают оперировать, когда кровотечение полностью закрывает операционное поле. В таких случаях следует установить тампоны к месту кровотечения и постараться коагулировать кровоточащие сосуды. Если кровотечение все еще продолжается, затампонируйте эту половину носа и перейдите на другую. Если не помогает и это, самым мудрым решением является прекращение операции.
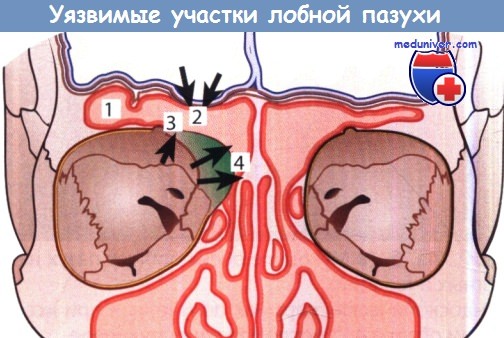
1 — латеральный карман; 2 — крыша лобной пазухи;
3 — дно лобной пазухи; 4 — лобная воронка и лобный карман.
Интракраниальные осложнения встречаются редко и всегда требуют немедленных действий. Поскольку крыша решетчатого лабиринта является дном передней черепной ямки, ее повреждение ведет к развитию рино-ликвореи. Описано много методик закрытия подобных дефектов. Мы настоятельно рекомендуем использовать жировую клетчатку, помещая ее в субарахноидальное пространство. В качестве заплаты используется фрагмент жировой ткани, 3/4 которого помещаются в полость черепа, а 1/4 остается в полости носа.
Использование такой заплаты по типу «гантели» должно сразу же остановить ликворею. Далее на нее помещается слой слизистой или какого-либо аллогенного материала, который затем фиксируется к крыше решетчатого лабиринта хирургическим клеем и/или рассасывающимися тампонами. В послеоперационном периоде пациенту на несколько недель запрещается сморкаться и заниматься любой активностью, повышающей внутричерепное давление.
Возможна интраоперационная антибиотикопрофилактика, в то время как ее применение в послеоперационном периоде должно основываться на степени загрязненности хирургической раны и вероятности развития синусита. После использования вышеописанной методики большинство пациентов впоследствии остаются абсолютно здоровыми, при условии, что не остается какого-либо сообщения полости черепа с полостью носа. Самые тяжелые последствия имеют повреждения сосудов. Субарахноидальное кровоизлияние приводит к вазоконстрикции всех сосудов головного мозга, так что даже в случае контроля кровотечения прогноз остается неблагоприятным.
Повреждения глазницы разнятся от кровоизлияния до непосредственной травмы глазного яблока, наружных мышц глаза или зрительного нерва. Кровоизлияние в глазницу может развиться после пересечения решетчатой артерии или повреждения внутриглазничных сосудов. Поскольку глазница представляет собой закрытое пространство, ограниченное спереди периостом (орбитальная перегородка), а по бокам организованной соединительной тканью (латеральное и медиальное сухожилия), кровотечение в ее пространство быстро приводит к нарушениям зрения за счет резкого повышения внутриглазного давления. Необходима срочная помощь и консультация офтальмолога.
Прежде всего из носа удаляются любые тампоны. Если консультация офтальмолога невозможна, проводится латеральная кантотомия, пересекается латеральное кантальное сухожилие в месте ее крепления к стенке орбиты. Этот маневр снижает внутриглазное давление, увеличивая свободное пространство для глазного яблока, которое смещается кпереди. При продолжающемся кровотечении проводится ревизия глазницы. Все повреждения наружных мышц глаза или зрительного нерва ведутся совместно с офтальмологом.
• Хирургия лобной пазухи в течение последних 100 лет развивалась в двух направлениях: обеспечение ее дренирования в полость носа и облитерация пазухи. Развитие эндоназальных эндоскопических методов за последние 20 лет сильно снизило, но не свело к нулю, показания к применению наружных доступов.
• Эндоназальная хирургия пазух крайне популярна в наши дни, но исторически в США она использовалась редко из-за высокого риска осложнений. С изобретением эндоскопов, улучшения визуализации и иллюминации, улучшились и хирургические техники.
• FESS (функциональная эндоскопическая хирургия пазух, functional endoscopic sinus surgery) представляет собой лишь концепцию, а не конкретное оперативное вмешательство, как, например, этмоидэктомия. В ее основе лежит представление о том, что восстановление поврежденной или гипертрофированной слизистой оболочки возможно после восстановления аэрации пазух и функционирования мукоцилиарного клиренса.
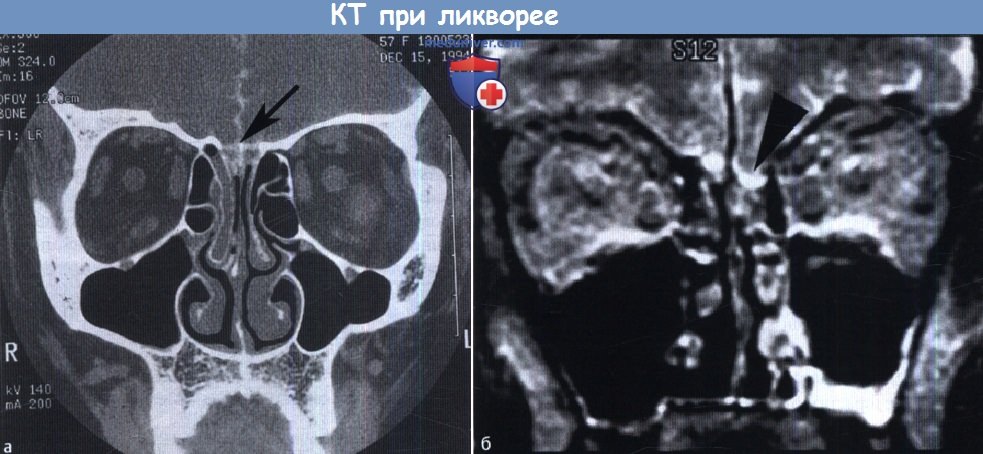
(б) Небольшое, похожее на полип образование, на МРТ у пациента с интермиттирующей риноликвореей, представляет собой энцефалоцеле (стрелка).
источник
