Носовое кровотечение – очень распространенная медицинская проблема. Обычно оно начинается в случаях физического воздействия или повреждения кровеносных сосудов носовой полости. Кровотечение из носа встречается как у детей, так и у взрослых. Людям пожилого возраста из-за наличия сопутствующих заболеваний часто необходимо более интенсивное лечение.
Количество вытекающей крови может варьироваться от нескольких капель до тяжелых кровотечений. Большая кровопотеря при отсутствии помощи опасна для жизни. Однако паниковать не стоит. Советы и способы остановки носового кровотечения, описанные в данной статье, помогут ликвидировать проблему в кратчайшие сроки.
В носовой полости достаточно богатое кровоснабжение, а кровеносные сосуды близко расположены к поверхности. Ввиду этого при незначительных повреждениях может начаться кровотечение. Код носового кровотечения по МКБ 10 (международная классификация болезней): R04.0. Носовое кровотечение.
Обычно кровь вытекает из одной ноздри. В тяжелых случаях она стекает по горлу, попадая в желудок. При этом у пациента наблюдается кровохарканье или кровавая рвота. Помимо этого, при тяжелых носовых кровотечениях нередко появляется слабость и головокружение.
Существует два типа носового кровотечения: заднее и переднее. Первое, как правило, тяжелее и его сложнее контролировать. Задние кровотечения чаще ассоциируются с такими осложнениями, как непроходимость дыхательных путей, вдыхание крови в легкие и кашель, а также аномально низкий объем плазмы крови.
Чаще всего кровь прекращает течь самостоятельно без медицинской помощи. В редких случаях носовые кровотечения могут быть опасными для жизни. Например, у пожилых пациентов, а также у тех, кто страдает от различных заболеваний или отклонений, так или иначе связанных с носом.
Кровеносные сосуды внутри слизистой оболочки носа находятся близко к поверхности и поэтому не защищены. В большинстве случаев из-за их повреждения возникает кровотечение. Спонтанный разрыв кровеносных сосудов происходит редко, например, во время занятия экстремальными видами спорта или при физических нагрузках.
Основные причины возникновения носовых кровотечений (МКБ 10: R04.0) включают:
- Местные.
- Идиопатическая (не установленная причина).
- Травма. Сюда относят ковыряние в носу, травмы лица или попадание инородного тела в носовую полость.
- Воспаление. Например, инфекция, аллергический риносинусит или образование полипов в носу.
- Неоплазия. Возникновение доброкачественных (например, ювенильная ангиофиброма) или злокачественных (плоскоклеточная карцинома) образований.
- Сосудистая. Врожденный (например, наследственная геморрагическая телангиэктазия) и приобретенный (гранулематоз Вегенера) факторы.
- Ятрогенная (осложнения). Сюда относятся последствия хирургического вмешательства, в частности челюстно-лицевые, офтальмологические, лор – операции. А также осложнения после применения носогастральной трубки.
- Структурная. Аномальное развитие, искривление или перфорация носовой перегородки.
- Наркотики. Злоупотребление назальными спреями, противозачаточными средствами и различными наркотическими веществами, например, кокаином.
- Общие.
- Гематологическая. Сюда относятся коагулопатия (например, гемофилия), тромбоцитопения (к примеру, лейкоз), дисфункция тромбоцитов (болезнь Виллебранда).
- Экологическая: повышенная температура окружающей среды, низкая влажность, разреженный воздух.
- Наркотики. Применение антикоагулянтов (например, гепарин, варфарин) или препаратов, способствующих разжижению крови (аспирин, клопидогрел).
- Отказ органов: уремия (синдром острой или хронической аутоинтоксикации), цирроз.
- Другие причины. Например, атеросклероз, гипертония или злоупотребление алкоголем, авитаминоз.
В зависимости от причины возникновения носового кровотечения способы его остановки различны. Но в первую очередь в любой ситуации в целях профилактики следует беречься от травм, физического воздействия, а также избегать пересыхания носоглотки.
Обычно кровотечение из носа легкой степени прекращается самостоятельно без каких-либо усилий. Но иногда кровь не может остановиться. В таких случаях на помощь придут различные способы и техники выполнения остановки носового кровотечения. Это могут быть сдавливание, охлаждение, тампонирование. При большой кровопотере необходимо оказание помощи специалистами медицинских учреждений.
Как остановить носовое кровотечение? Техника оказания первой помощи заключается в следующем:
- Голова пострадавшего должна быть приподнята и находиться выше уровня сердца. Запрокидывание головы может привести к попаданию крови в дыхательные пути.
- Крепко зажать ноздри.
В случаях, когда простое сжатие пальцами не помогает, можно прибегать к помощи вспомогательных средств. Для этого применяют установку ватных или марлевых тампонов в ноздрю. Их можно смачивать раствором перекиси водорода. Также вату или марлю можно сбрызнуть назальными каплями или спреями. Подойдут любые сосудосуживающие препараты, например, «Нафтизин», «Ксилен», «Тизин» и другие.
Если же применение техники сжимания и установка тампонов не помогает, рекомендуется использовать охлаждение. К переносице на 5 минут прикладывают холодный компресс. Для этого подойдет пузырь со льдом или полотенце, смоченное холодной водой. Охлаждение оказывает сосудосуживающий эффект, что подходит для остановки носового кровотечения.
Некоторые правила по оказанию неотложной помощи при носовом кровотечении.
- Пострадавший должен находиться в вертикальном положении. Голову необходимо приподнять или немного склонить вперед.
- Дыхательную деятельность следует осуществлять через рот.
- Не рекомендуется разговаривать, глотать, кашлять во время носового кровотечения.
- При возобновлении кровотечения после его остановки необходимо начать зажимать нос повторно в течение 10 минут. За это время должны образоваться сгустки, а выделение жидкости прекратиться.
- Прикладывание холодного компресса можно совместить с рассасыванием кусочка льда.
- Далее необходимо беречь нос от физического воздействия. Сморкаться нельзя около суток.
- Глотание крови может спровоцировать тошноту, кашель или рвоту с кровью.
- При частых носовых кровотечениях следует обратиться в медицинское учреждение для консультации и обследования.
Если следовать приведенным выше инструкциям, носовое кровотечение обычно останавливается. При неконтролируемых процессах необходимо вызвать скорую помощь.
Как остановить носовое кровотечение у ребенка?
- Прежде всего, необходимо не паниковать, успокоиться. Ребенок может испугаться и начать плакать. Плач может спровоцировать усиление кровотечения.
- Затем необходимо посадить ребенка вертикально. Голову придерживать прямо или немного наклонить вперед.
- После этого нужно сжать ноздри пальцами.
Важно обратить внимание на нижеследующие симптомы. При их появлении необходимо немедленно обратиться за медицинской помощью:
- несмотря на проводимые меры, кровотечение не останавливается в течение 20 минут;
- бледность кожных покровов пострадавшего;
- появление необъяснимых синяков на теле;
- пострадавшему меньше двух лет;
- частые рецидивы;
- рвота с кровью.
В тяжелых случаях носового кровотечения пациент должен обратиться в больницу. После оценки состояния врач-отоларинголог проведет переднюю тампонаду для остановки носового кровотечения. Это довольно эффективный способ.
Специалист введет тампон, пропитанный адреналином, в носовую полость. После остановки кровотечения поврежденный сосуд прижигается. Помимо этого пациенту можно приложить холодный компресс к носу или затылку.
Если же кровь просачивается через марлевые тампоны, необходимо провести заднюю тампонаду. В этом случае тампоны вводятся в носоглотку при помощи катетера.
Для предотвращения рецидива тампоны необходимо оставить до 24 часов. При любом способе остановки носового кровотечения рекомендуется применение антибиотиков местного действия.
Для того чтобы уменьшить риск возникновения носовых кровотечений, необходимо соблюдать следующие меры.
- Большинство кровотечений из носа происходит по причине пересыхания слизистой оболочки. Этому может способствовать сухой климат, холодная зима, сухость в помещении во время отопительного сезона. Для предотвращения кровотечений в домашних условиях необходимо использовать увлажнители воздуха, особенно в спальне. При отсутствии увлажнительного прибора можно развешивать смоченные водой простыни по квартире, завешивать батареи, чаще проветривать помещение. Также можно смазывать носовые проходы вазелином.
- Во время простудных заболеваний и при заложенности носа рекомендуется пользоваться солевыми растворами или спреями для промывания и орошения носа.
- Избегайте физического воздействия на нос. Например, травм или ударов.
- Необходимо объяснить ребенку, что ковырять в носу не только не гигиеничн. Это также может спровоцировать носовое кровотечение. Не забывайте коротко подстригать ногти малышу, чтобы он не смог поцарапать слизистую носа.
- Засовывание инородных предметов (шариков, ручек, ушных палочек и других предметов) в ноздри недопустимо.
- Следует обращаться к специалисту за обследованием и назначением лечения при каких-либо основных заболеваниях, которые могут способствовать возникновению кровотечений.
- Для избегания рецидива не рекомендуется поднимать тяжести, напрягаться и сморкаться после остановки носового кровотечения.
- Ограничить использование аспирина.
- Контролировать кровяное давление с помощью тонометра, если до этого были случаи его повышения.
При частых носовых кровотечениях обычно необходим прием соответствующих медикаментов. В зависимости от этиологии состояния это могут быть обезболивающие лекарства, витамины, препараты для снижения кровяного давление, антибиотики и другие.
Целесообразно назначение «Аскорутина» при носовых кровотечениях детям. Этот препарат применяется для восполнения недостатка витаминов Р и С, укрепления кровеносных сосудов и предотвращения их ломкости.
Одним из видов лечения при частых рецидивах кровотечений из носа является артериальное лигирование. Эта процедура основана на перевязке вен, вызывающих носовые кровотечения. Для этого может потребоваться местная или общая анестезия.
источник
Кровотечение из носа – неприятное явление, с которым время от времени приходится сталкиваться значительной части (около 60%) населения земного шара. Несмотря на то что причин для их возникновения много и они очень разнообразны, в большинстве случаев справиться с ним можно самостоятельно, не обращаясь к врачу. Если речь не идет о серьезных патологиях или травмах, то первая помощь, оказываемая в этой ситуации, является простейшей общеврачебной манипуляцией, не требующей специальных навыков.
Носовые кровотечения у взрослых и детей делят на передние (кровь выходит через ноздри) и задние (кровь стекает по стенке глотки, попадает в пищевод и затем – в желудок). И хотя картина вытекающей из носа темно-красной густой жидкости выглядит устрашающе и многих повергает в панику, этот вид кровотечения менее опасен. Причиной для него могут служить следующие факторы:
- пересыхание полости носа (например, в отопительный период);
- травмы различной степени тяжести;
- резкие перепады давления;
- авитаминоз;
- стрессы;
- гормональные дисбалансы (по этой причине широко распространены кровотечения при беременности);
- гипертермия (перегрев, солнечный удар, лихорадочные состояния);
- заболевания сердечно-сосудистой системы;
- полипы в носу;
- прием препаратов, способствующих разжижению крови;
- различные новообразования;
- введение в полость носа инородных предметов (встречается у детей).
Кровь из носа, что делать в первую очередь?
В большинстве случаев носовые кровотечения останавливаются сами по себе и не требуют врачебного вмешательства. Но степень серьезности ситуации не всегда возможно быстро определить, поэтому алгоритм действий в любом случае должен быть таким:
- обеспечьте больному покой, пусть он примет удобную позу (но не лежачую);
- предложите ему высморкаться – отделение кровяного сгустка поможет определить, из какой ноздри течет кровь, а также поспособствует сужению кровеносных сосудов;
- предложите больному слегка наклонить голову вперед, чтобы предотвратить риск затекания крови в глотку и не допустить ее прилива к головному мозгу;
- крепко сожмите ему ноздри (если нет механической травмы носа);
- приложите к носу холодный компресс – лед или обильно смоченное в холодной воде полотенце.
При попадании крови в рот ни в коем случае нельзя ее сглатывать, так как это может вызвать раздражение желудка и рвоту. Если принятые меры не помогают, нужно тампонировать ноздри плотной скрученной чистой ватой или бинтом, а если спустя 15-20 минут картина не улучшается, интенсивность истечения крови не падает или даже возрастает, необходимо вызвать врача. Поводом для медицинской помощи должны также стать и слишком частые носовые кровотечения.
Вызов врача нельзя откладывать и в случаях состояния полной или частичной потери сознания, подозрения на травму головы, если возраст пациента не превышает трех лет.
Оказывая первую помощь, не стоит пренебрегать лекарственными средствами. В этом случае хорошим подспорьем станут медицинские препараты, обладающие сосудосуживающим или прижигающим действием:
- 3% перекись водорода;
- сосудосуживающие капли от насморка: нафтизин, глазолин, санорин;
- охлажденный 5‑8% раствор аминокапроновой кислоты;
- препараты, стимулирующие свертывание крови: лабетокс, тромбопластин, тромбин;
- 40‑50% раствор серебра.
Как остановить носовое кровотечение с помощью перечисленных лекарственных средств? Следует скрутить турунды (тампоны) из бинта или ваты шириной 1,5-2 см, смочить их аминокапроновой кислотой, или раствором серебра и аккуратно ввести в полость носа. Не переусердствуйте: процедура не должна вызывать болезненных ощущений.
В зависимости от локализации источника кровотечения (из передних, или задних отделов носа) выбирают метод остановки. Если кровь идет из передних отделов, чаще всего используют прижигание сосуда раствором трихлоруксусной кислоты, не путать с раствором трихлорэтилена, который применяется в промышленности, или прижигают кровоточащий сосуд электродом. Если источник кровотечения не локализирован (задние отделы носа) тогда для остановки используют метод передней, или задней тампонады носовой полости, в зависимости от сложности кровотечения.
Можно ли как-то предупредить это неприятное состояние, если речь не идет о хронических заболеваниях и травмах? Конечно, да. Для этого надо не так много:
- в отопительный сезон увлажнять воздух квартиры с помощью увлажнителей или мокрых простыней, развешанных на батареях;
- увлажнять полость носа специальными спреями;
- не запускать инфекционные заболевания носа и носоглотки; ограничить или совершенно исключить продукты и напитки, повышающие давление (кофе, черный чай, шоколад);
- постараться избавиться от вредных привычек: употребления спиртных напитков и сигарет.
Не стоит забывать о том, что предложенные методы остановки носовых кровотечений ни в коем случае не заменяют обязательное посещение в ближайшей перспективе ЛОР-врача, который при необходимости выпишет направления к другим узкопрофильным специалистам.
источник
1. Первая помощь при сильном носовом кровотечении:
• Следует сохранять спокойствие.
• Пациента необходимо усадить, наклонить несколько вперед и попросить открыть рот, чтобы он не заглатывал кровь, а сплевывал ее.
• К затылку и задней поверхности шеи и к переносице прикладывают холод.
• Крылья носа прижимают к перегородке в течение нескольких минут.
Методы остановки носового кровотечения:
I. Симптоматическое лечение:
— Психологическая поддержка (при необходимости вводят седативные препараты) — Пациента усаживают
— Прикладывают пузырь со льдом к области затылка
— При высоком артериальном давлении вводят анти гипертензивные средства — Внутривенно вводят солевые и коллоидные растворы
— Если гематокрит ниже 50%, переливают кровь
— Исследуют коагулограмму и, если пациент принимает антикоагулянты, определяют их концентрацию в плазме крови
II. Местное лечение носового кровотечения:
а) Воздействие на источник кровотечения:
— Местное применение гемостатических препаратов, например тромбина, а также тампонов, пропитанных желатином, оксицеллюлозой или фибрином
— Инъекция в кровоточащую зону сосудосуживающего препарата
— При точечном источнике кровотечения — прижигание теркаутером, электрокоагулятором или лазером
— В настоящее время операцией выбора является эндоскопическое лигирование или коагуляция клиновидно-нёбной и передней и задней решетчатых артерий
— Передняя тампонада марлевым тампоном или раздуваемым баллоном
— Задняя тампонада марлевым тампоном или раздуваемым баллоном
— Селективная эмболизация кровоточащей артерии при выполнении традиционной или цифровой субтракционной ангиографии; в качестве альтернативы выполняют лигирование артерии
б) В зависимости от источника кровотечения и в тех случаях, когда кровотечение не удается остановить другими методами, прибегают к перевязке одной из следующих артерий:
— внутренней верхнечелюстной артерии — передней и задней решетчатых артерий
— наружной сонной артерии
III. Заместительная терапия при кровотечении:
— Переливают свежую кровь, при системной тромбопатии вводят витамин С и гемостатические препараты
— Переливают плазму свежей крови, вводят прокоагулянты в виде фракции Кона, при коагулопатии, если необходимо, вводят витамин К или АКТГ, при васкулопатии — глюкокортикоиды, кальций, витамин С и эстрогены
— При болезни Рандю-Ослера-Вебера прибегают к фотокоагуляции аргоновым лазером или неодимовым лазером на алюмоиттриевом гранате — Дермопластика перегородки носа по Сондеру
— Другим эффективным средством, применяемым при повторных кровотечениях является операция закрытия носовых ходов по Янгу
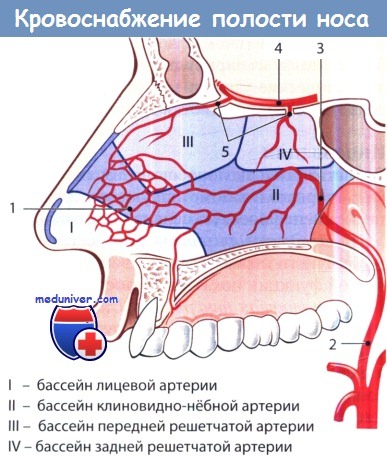
1 — киссельбахово сплетение; 2 — внутренняя верхнечелюстная артерия; 3 — клиновидно-нёбная артерия;
4 — глазная артерия; 5 — передняя и задняя решетчатые артерии.
I—IV: артериальные бассейны полости носа.
2. Местные хирургические вмешательства при носовом кровотечении:
а) Коагуляция и химическое прижигание киссельбахова сплетения. Для остановки кровотечения из киссельбахова сплетения можно воспользоваться одним из следующих методов. В повседневной практике врачи часто предпочитают коагулировать кровоточащий сосуд биполярной электрокоагуляцией после предварительной поверхностной анестезии слизистой оболочки.
Широкое распространение получил также традиционный метод химического прижигания нитратом серебра или хромовой кислотой; этот метод и в наши дни является приемлемой альтернативой электрокоагуляции.
Еще один метод остановки рецидивирующего кровотечения заключается в прижигании лазером. Однако этот метод не применим при остром носовом кровотечении. Механизм действия лазеров зависит от длины волны излучаемого ими света.
Так, излучение аргонового лазера и неодимового лазера на алюмоиттриевом гранате (Nd:YAG) избирательно поглощается гемоглобином, вызывая фототермолитический эффект (так называемый оптический кисетный шов), который позволяет применять эти лазеры при рецидивирующем кровотечении из кожи или слизистых оболочек, например при болезни Рандю Ослера Вебера.
Другие лазеры, в частности углекислотный и диодный, вызывают коагуляцию.
б) Передняя тампонада носа при кровотечении. Техника: прежде всего выполняют местную анестезию слизистой оболочки носа. Полоску марли шириной 2-4 см, пропитанную мазью, вводят в полость носа, укладывая слоями в направлении сверху вниз или сзади вперед. Тампонада должна быть достаточно тугой, чтобы сдавить источник кровотечения. В качестве альтернативы можно выполнить пневматическую тампонаду раздуваемым баллоном.
Если передняя тампонада носа при профузном носовом кровотечении окажется неэффективной, например при травме носа или разрыве сосуда при артериальной гипертензии, а также при скрытом источнике кровотечения или его расположении в задней части полости носа, для осуществления гемостаза можно использовать один из следующих способов.
Для остановки носового кровотечения прибегают к тампонаде полости носа с помощью марлевого тампона, пропитанного пантеноловой мазью или смоченного раствором тетракаина с эпинефрином или тромбином. В Великобритании широко используют тампоны, пропитанные висмутом-йодоформом-парафином. В качестве альтернативного средства можно воспользоваться тампонами, представляющими собой напальчник, наполненный поливиниловым спиртом, спрессованным до состояния полимерной пены (Мероцель).
Применяют также гигроскопические тампоны, содержащие оксицеллюлозу (Оксицель), целлюлозу или синтетические материалы, например гидроколлоид (Рапид Рино), которые при смачивании расширяются. К другим средствам относятся желатиновая губка, тампоны с гиалуроновой кислотой или кровоостанавливающими веществами, например тромбином.
Применяют также фибриновый клей. В раздуваемых баллонах, разработанных Мейзингом для тампонады полости носа и носоглотки, давление легко дозируется. К приспособлениям, действующим аналогичным образом, относятся катетеры для остановки носового кровотечения (например, катетер Эпи-Макс), хоанальные баллонные катетеры, баллонные катетеры для носовых кровотечений и катетер Фолея.
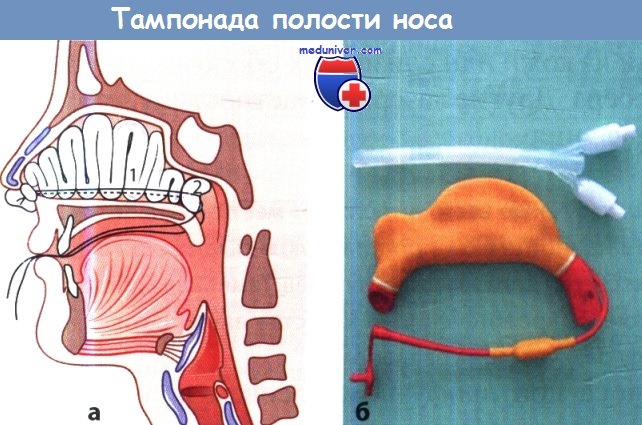
2 — полость носа после завершения введения тампона (тампонада по Беллоку).
б Два надувных баллона для тампонады полости носа и носоглотки.
в) Задняя тампонада носа при кровотечении. Задняя тампонада носа — очень болезненная процедура, поэтому ее выполняют под общим обезболиванием с интубацией трахеи или по крайней мере под тщательной местной анестезией.
Принцип. Марлевым тампоном с привязанной к нему нитью перекрывают хоану, фиксируя его в ней и предотвращая тем самым вытекание крови из полости носа в носоглотку. После этого выполняют переднюю тампонаду. Первоначально описанная Беллоком методика задней тампонады была обременительной для пациента, требовала от хирурга определенных навыков, а также выполнения эффективной анестезии. Легче и эффективнее изолировать заднюю часть полости носа от носоглотки, если воспользоваться катетером с раздуваемой манжетой на конце.
Методика. Под общим обезболиванием или, если необходимо, под местной анестезией катетер с надувной манжетой проводят в носоглотку через половину носа, в которой возникло кровотечение. Манжету раздувают водой, пока она не перекроет вход в носоглотку и не предотвратит затекание в нее крови из полости носа, после чего тампонируют переднюю часть полости носа и фиксируют выступающий из нее катетер.
Подобные катетеры с надувной манжетой на конце всегда должны быть в больницах и у всех практикующих оториноларингологов.
При выраженном искривлении перегородки носа или наличии костного шипа может понадобиться хирургическая коррекция.
Осложнения. Несмотря на эффективность тампонады с помощью катетера с раздуваемой манжетой, последняя при чрезмерном давлении на слизистую оболочку может вызвать ее некроз, изъязвление, развитие инфекции и в конечном итоге образование рубца и спаек.
Катетер, оставляемый в полости носа, или нити, привязанные к тампону, перекрывающему вход в носоглотку, не должны сильно давить на крылья носа и колумеллу, так как это может привести к быстрому развитию некроза, по заживлении которого в области верхушки носа и в передней части полости носа образуются рубцы. Постназальный тампон не должен находиться в носоглотке больше, чем требуется, и никогда более 5-7 дней. До удаления тампона профилактически назначают антибиотики, учитывая повышенный риск развития синусита или среднего отита из-за затрудненного оттока, так как тампон при правильном его расположении перекрывает глоточное отверстие слуховой трубы.
P.S. Все носовые тампоны надо надежно фиксировать во избежание аспирации. Особая осторожность необходима при использовании мазей из-за возможности образования обезображивающих липогранулем (даже спустя несколько лет после тампонады), которые требуют хирургического удаления.

а Общий вид. 1 — внутренняя верхнечелюстная артерия; 2 — перевязка наружной сонной артерии; 3 — наружная сонная артерия; 4 — внутренняя сонная артерия; 5 — общая сонная артерия.
б Перевязка или эмболизация решетчатых артерий.
в Перевязка или эмболизация внутренней верхнечелюстной или клиновидно-нёбной артерии в крылонёбной ямке, г Эмболизация с помощью спирали.
г) Эндоскопическое выявление источника кровотечения и осуществление гемостаза. Эндоскопическое вмешательство проводят под местной или общей анестезией с выполнением при необходимости коррекции перегородки носа и резекцией ячеек решетчатого лабиринта.
Под эндоскопическим контролем можно прижечь решетчатую и клиновидно-нёбную артерии с помощью биполярного электрокоагулятора.
— Эмболизация артерии. При рецидивирующих носовых кровотечениях, которые не поддаются консервативному лечению, выполняют интервенционную эмболизацию под рентгенологическим контролем. Наиболее современным является метод селективной эмболизации кровоточащей артерии при выполнении цифровой субтракционной ангиографии. Селективную эмболизацию можно выполнить и без сложного оборудования во время традиционной ангиографии. Эмболизируют, например, верхнечелюстную и лицевую артерии.
— Лигирование кровоточащего сосуда. К лигированию кровоточащего сосуда прибегают в случае опасного для жизни кровотечения, если остановить его упомянутыми выше методами и средствами не удается. В зависимости от источника кровотечения лигируют внутреннюю верхнечелюстную артерию в крылонёбной ямке, переднюю и заднюю решетчатые артерии или наружную сонную артерию у переднего края грудино-ключично-сосцевидной мышцы выше уровня отхождения язычной артерии.
Однако следует отметить, что указанные способы остановки носового кровотечения были разработаны в то время, когда эндоскопия как метод выявления источника кровотечения и его остановки еще не была разработана.
д) Кровотечение при наследственной телеангиэктазии (болезни Рандю-Ослера-Вебера). Гомозиготные носители гена данного заболевания страдают повторными кровотечениями даже в детском возрасте, отчасти в результате гемогрансфузий. Больным с данной патологией следует избегать травмирования слизистой оболочки, смазывать ее мазями или растительным маслом, смачивать изотоническими растворами или вводить в полость носа тампоны, пропитанные раствором антибиотиков.
Современный метод симптоматического лечения наследственной телеангиэктазии известен как «оптический кисетный шов». Он состоит в воздействии на данный участок пораженной кожи или слизистой оболочки лучом аргонового или Nd:YAG-лазера до появления нежного белесого пятна (т.е. не коагулируя кожу или слизистую).
Вначале наблюдается выраженная тканевая реакция и возобновление незначительного кровотечения, но по мере формирования рубца и облитерации сосудов риск кровотечения и его интенсивность уменьшаются.
При дермопластике по Сондерсу слизистую оболочку передней части перегородки носа удаляют и на ее место трансплантируют расщепленный кожный лоскут, выкроенный из отдаленных участков тела.
Полное закрытие полости носа с помощью лоскутов, мобилизованных в области внутренних клапанов носа (операция Янга), с успехом выполняют у больных с тяжелыми частыми кровотечениями, которым описанные выше методы остановки кровотечения не помогали.
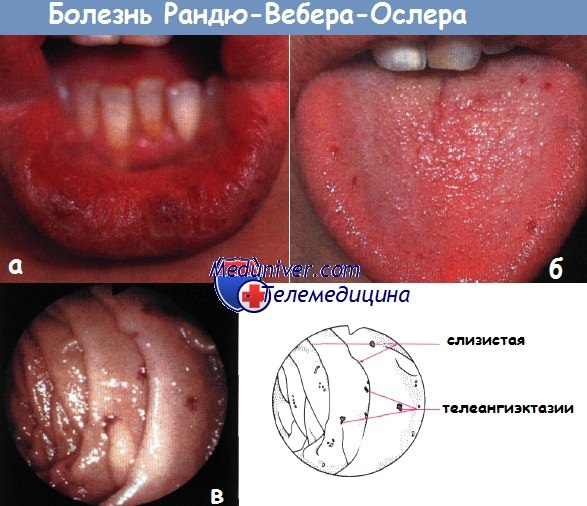
б — телеангиэктазии языка
в — эндоскопическая картина телеангиэктазии у пациента с болезнью Рандю-Вебера-Ослера.
Дистальная часть двенадцатиперстной кишки. Видны множественные поражения более отдаленных частей тонкой кишки
источник
Носовое кровотечение возникает при нарушении целостности сосудов, которые расположены в полости носа, носоглотке, околоносовых пазухах. Оно может возникнуть как следствие кровотечения из сосудов полости черепа, если нарушена целостность верхней стенки носовой полости.
Причины возникновения и течение болезни. Причины носовых кровотечений бывают общие и местные. Часто причиной местных носовых кровотечений бывают:
дорожные, бытовые, спортивные и хирургические травмы;
доброкачественные опухоли носа: ангиома, папиллома, кровоточащий полип;
злокачественные опухоли носа и околоносовых пазух (рак, саркома);
юношеская ангиофиброма (доброкачественная опухоль) носоглотки;
Общими причинами кровотечений из носа являются:
заболевания крови и сосудистой системы;
тромбастения (наследственное заболевание крови);
геморрагический васкулит (воспаление кровеносных сосудов) и некоторые другие заболевания.
Носовые кровотечения могут сопровождать заболевания кроветворных органов:
Такие факторы, как гипо- и авитаминозы, физическое перенапряжение, низкое атмосферное давление, перегревание организма, играют важную роль при возникновении носовых кровотечений.
Развитие локализованного внутрисосудистого свертывания, которое проявляется носовыми кровотечениями, провоцируют механические разрывы сосудов, нарушение микроциркуляции крови и ее коагуляционных (свертывающих) свойств.
При сосудистых и тромбоцитарных нарушениях в системе свертывания крови кровотечения повторяются очень часто.
Клиническая картина. По частоте возникновения носовые кровотечения подразделяются на единичные, рецидивирующие и привычные. В зависимости от количества выделяемой крови бывают незначительные, умеренные и сильные (тяжелые) кровотечения.
Незначительные носовые кровотечения чаще всего возникают в зоне Киссельбаха (впередне-нижнем отделе слизистой оболочки перегородки носа). Непродолжительное время кровь выделяется каплями в объеме нескольких миллилитров. Такое кровотечение часто прекращается самостоятельно.
Умеренные кровотечения характеризуются потерями крови не превышающими 200 мл. При этом гемодинамика находится в норме. Своевременное начатое лечение обеспечивает остановку носового кровотечения.
При сильных (выраженных) кровотечениях потеря крови превышает 200 мл, иногда достигая 1 л и более. Такие кровотечения случаются при тяжелых травмах лица, как следствие повреждения основно-небной или глазной артерий. Посттравматические кровотечения часто бывают рецидивирующими. Большая кровопотеря вызывает учащение пульса, падение артериального давления, общую слабость и потливость. Вследствие кислородного голодания мозга (гипоксии) могут возникнуть психические расстройства, которые выражаются потерей ориентации во времени и пространстве, панические состояния, двигательные расстройства. В таких случаях применяются радикальные меры остановки кровотечения и незамедлительное переливание крови.
Многократные кровотечения с нарушением общего состояния пациентов требуют стационарного лечения. Привычные кровотечения, повторяющиеся несколько раз в год в течение длительного времени, бывают при сосудистых опухолях, атрофическом рините и пригеморрагических диатезах.
Диагностика. Вначале проводится осмотр ЛОР органов для того, чтобы определить причины и место (локализацию) носового кровотечения. У пациента выясняются сроки носового кровотечения и общий объем кровопотери. Измеряется пульс и артериальное давление, назначаются лабораторные исследования крови (общий и биохимический анализ крови).
Лечение. Цель лечения – остановка носового кровотечения и в случае необходимости – восполнение кровопотери. Разработан алгоритм оказания неотложной медицинской помощи при кровотечениях из носа, который включает:
оценку тяжести кровопотери;
проведение лабораторных исследований: определение гемоглобина, гематокрита и протромбина крови. При рецидивах кровотечений проводится исследования свертываемости крови: коагулограмма и тромбоэластограмма, а также ангиография (рентгеновское исследование) наружной и внутренней ветвей сонной артерии;
определение источника кровотечения;
остановку носового кровотечения и определение объема необходимой терапии.
При незначительных кровотечениях проводят переднюю тампонаду носа марлевым тампоном или гемостатической губкой, а так же прикладывают холод к наружному носу и затылочной области. Иногда сразу на фоне не сильного носового кровотечения проводят прижигание кровоточащих мест. Из химических лекарственных препаратов в прошлом использовалась молочная или хромовая кислота, в настоящее время используется 30 или 40% нитрат серебра (ляпис). Из физических источников воздействия ранее активно применялся гальванокаутер, в настоящее время используются приборы – радионож, более высоко эффективен аппарат «Сургитрон». Эти методы можно использовать и после остановки кровотечения, для предупреждения рецидивирования.
При сильном кровотечении проводится немедленная передняя тампонада носа, с турундами, пропитанными кровоостанавливающими (гемостатическими) препаратами. Если носовое кровотечение массивное, то проводится задняя тампонада носа. Такая помощь оказывается чаще в стационаре. Одновременно проводят переливание крови или кровезаменителей. В тех редких случаях, когда принятые меры неэффективны, применяют хирургическую операцию — перевязку наружной сонной артерии на стороне кровотечения в условиях операционной.
При тяжелых кровотечениях производят внутричерепную эмболизацию (закупоривание) кровоточащего сосуда под контролем ЭОП (электронно-оптический прибор, преобразующий электронные сигналы в изображение).
3. Рак гортани: этиология, патогенез, локализация, классификация по ВОЗ, диагностика, принципы лечения. Среди злокачественных опухолей верхних дыхательных путей рак гортани встречается наиболее часто. У мужчин рак гортани возникает во много раз чаще, чем у женщин. Классификация По месту роста опухоли различают а) ее вестибулярную локализацию при расположении в преддверии гортани; б) рак среднего отдела при поражении голосовых складок; в) рак подголосового отдела гортани. По характеру роста • эндофитная; • экзофитная; По гистологическому строению: • нлоскоклеточный неороговевающий малодифференцированный; • плоскоклеточный ороговевающий дифференцированный. Клиническая международная классификация TNM: Т — величина, степень распространения первичного процесса; N — степень поражения метастазами регионарных лимфатических узлов; М — отдаленные метастазы. Первичная опухоль характеризуется следующим образом: TI — опухоль ограничена одной анатомической частью, но не поражает фаницы этой части; Т2 — опухоль полностью занимает одну анатомическую часть и доходит до ее границы; Тз — опухоль распространяется за пределы одной анатомической части; j4 _ опухоль распространяется за пределы гортани. Поражение раком регионарных лимфоузлов имеет следующую клиническую оценку: N0 — узды не увеличены и не пальпируются; N! — имеются односторонние увеличенные смещаемые узлы; N? — пальпируются увеличенные односторонние фиксированные или двусторонние смещаемые узлы; N3 — имеются двусторонние увеличенные фиксированные лимфоузлы или односторонние крупные пакеты узлов, прорастающих в окружающую ткань.
Оценка отдаленных метастазов: MO — нет отдаленных метастазов; М] — есть отдаленные метастазы. Па основании этих критериев рак гортани распределяется по стадиям: I стадия: пример TjNoMo II стадия: пример TjNjMo или T2NoMo III стадия: пример TiN2M0 или T2Ni.3M0 или T3.4No.2Mo IV стадия: пример Т^з^Мо или Т]_зМо-2М]. Клиника: Рак преддверия. Ранние симптомы: щекотание, ощущение инородного тела, покашливание, неловкость при глотании, в дальнейшем боль при глотании, иногда отдающая в ухо. При распространении на глотку дисфагия и боль нарастают. При поражении надгортанника симптомы мало выражены; они появляются главным образом при распространении опухоли на преддверие складки, когда могут возникать болевые ощущения, вначале нерезкая, но постепенно увеличивающаяся хрипота и покашливание. Эти симптомы резче выражены при поражении гортанных желудочков. Рак голосовых складок. Первым симптомом является дисфония. Охриплость прогрессирующего характера, нередко в сочетании с кашлем. При распространении на черпало-видную область — покалывание, иногда боль, иррадиирующая в ухо. В начале чаще всего ограничивающаяся передними 2/3 голосовых складок, затем распространяющаяся и на заднюю их треть. Во 11 стадии — неподвижность складок. Рак подскладочного отдела — довольно длительное бессимптомное течение. Первый симптом — охриплость (возникает при прорастании опухоли в голосовую складку). В более поздней стадии присоединяется затруднение дыхания. Ларингоскопически опухоль обычно определяется лишь тогда, когда она подходит к голосовой складке.
В позднем периоде развития рака гортани отмечаются дисфония и боль при глотании, иногда резкая, отдающая в уши, попадание пищи в дыхательные пути с рефлекторным мучительным кашлем, прогрессирующее расстройство дыхания вследствие нарастающего стеноза, обильная саливация. Ларингоскопически обычно наблюдаются изъязвления и некроз опухоли, прорастание ее в окружающие органы и ткани. Симптом Изамбера — увеличение объема хрящевого скелета гортани в поздней стадии рака гортани. Пассивные и активные движения гортани часто ограничены. Симптом Дюкена — ригидность щитоподъязычной мембраны вследствие прорастания опухоли в клетчатку преднадгортанникового пространства. Симптом Мука — симптом гортанной крепитации в норме при передвижении гортани в горизонтальном направлении получается ощущение хруста. При раке гортани с локализацией в задней перстневидной области или циркулярно растущем раке гортанной части глотки крепитация исчезает. Кровотечения из опухоли, перихондрит вследствие вторичной инъекции могут сочетаться с септическим состоянием, инспираторной пневмонией и метастазами в лимфатические узлы шеи. Диагностика Для раннего выявления рака гортани необходима правильная оценка синдрома малых признаков. Диагноз ставят на основании ларингоскопии (раннее распознавание ограничения подвижности голосовой складки), томографические исследования, контрастной рентгенографии. Применяют также радиоактивный метод исследования и контрастирование глубокой яремной цепи лимфатических узлов, биопсию.
источник
Проблема носовых кровотечений привлекает внимание многих исследователей, но вместе с тем, большинство опубликованных в отечественной и зарубежной литературе работ имеют практическую направленность в плане совершенствования способов остановки носовых кровотечений, нередко без учета патогенетических механизмов [2].
Наиболее распространенным способом остановки носовых кровотечений до настоящего времени остается тампонада полости носа [10,12]. Для остановки кровотечения из носа широко используются марлевые тампоны, преимуществом которых является возможность прижатия сосудов к стенкам полости носа, а также ускорение образования кровяного сгустка. Достоинством марли, используемой в качестве материала для тампонады носа является её сетчатая структура, которая служит своеобразной искусственной матрицей сгустка, обеспечивая формирование одного большого «белого тромба», выполняющего полость носа [10].
Однако, марлевая тампонада полсоти носа, особенно повторная, может двояко влиять на течение носовых кровотечений: в большинстве случаев даже однократная тампонада оказывается эффективной, так как приводит к формированию обширных зон повреждения слизистой оболочки носа, в том числе и ее сосудов, что способствует реализации сосудистых факторов патогенеза гиперкоагуляции [25]. Вместе с тем, такая структура сгустка, «укрепленная» марлевыми волокнами, а так же его величина способствуют нарушению равновесия гемостатического потенциала, как за счет постоянного поступления тромбопластина из форменных элементов сгустка, так и в результате резкой активации фибринолитической системы непосредственно вокруг него [7,10,28].
Среди недостатков марлевой тампонады необходимо отметить болезненость при введении и удалении тампонов, травмирование слизистой оболочки полости носа с образованием в этих участках грануляционной ткани, что может стать причиной рецидива кровотечения после удаления тампонов; кроме того, марлевые тампоны прилипают к слизистой оболочки и раневой поверхности, быстро пропитываются раневым отделяемым и слизью, что создает условия для роста микроорганизмов [ 1].
Для преодоления недостатков марлевой тампонады применяют пропитывание тампонов различными антисептическими (растворы антибиотиков, диоксидин, йодоформ) и гемостатическими средствами: аминокапроновой кислотой, феракрилом, капрофером, трансамином. Феракрил образует нерастворимые в воде поликомплексы с белками различного происхождения (в том числе плазмы крови), что и обуславливает гемостатический эффект препарата. Преимущество препарата по сравнению с другими гемостатиками заключается в быстром действии, выраженном антисептическом и умеренном местноанестезирующеи действии. Другой препарат — капрофер является карбонильным комплексом железа и аминокапроновой кислоты. Гемостатический эффект обусловлен частичным связыванием ионов железа с аминокапроновой кислотой в образующимся химическом комплексе. При действии капрофера образуется кровяной сгусток, фиксирующийся на раневой поверхности [15,19,30].
Стремление избежать возобновления кровотечения после удаления тампонов обуславливает использование альтернативных методов гемостатической терапии: алгинатные пленки, каноксицел, гемостатическую вискозу, аэрозоль «Цимезоль», «Мероцель», гидрогели, циакрин, кварцетин, поливинилпироллидон, статизоль, однако и эти методики не всегда могут обеспечить надежный гемостаз при носовых кровотечениях [15,17,25,28].
Стремление избежать возобновления кровотечения после удаления тампонов заставляет искать новые модификации щадящей тампонады. Попытки применить для тампонады носа поролон в расчете на то, что он не будет прилипать к слизистой оболочке носа, не признаны успешными. В связи с этим предложено использование по принципу Микулича — поролоновых тампонов в перчаточной резине [ 10,15].
Марлевая тампонада может быть заменена пневматическими тампонами и их модификациями (например, катетер «Ямик»), которые легко вводятся в полость носа, не прилипают к слизистой оболочки носовой полости, легко удаляется, хотя и у них имеются недостатки, в числе которых указываются: выраженный отек слизистой оболочки полости носа, образование распространенного фибринозного налета после удаления тампонов, распространенная ишемия слизистой оболочки за счет давления тампона и развитие в связи с этим выраженных реактивных изменений, и вместе с тем, пневматический тампон не всегда позволяет обеспечить его прицельного воздействия на определенный участок слизистой оболочки [2,10,12].
Особое место в терапии носовых геморрагий различной этиологии занимает биологическая тампонада носа с использованием консервированных аллогенных и ксеногенных тканей. Данный вид тампонады полости носа применяется в случае упорно рецидивирующих кровотечений, когда обычные способы тапонады носа не эффективны. Важным аспектом биотампонов является их стимулирующее влияние на раневую поверхность за счет стимуляции репаративных процессов в слизистой оболочке полости носа непосредственно под биотампоном. Наиболее часто используются формалинизированные и сублимированные кадаберные гомогенные и гетерогенные биоткани: твердая мозговая оболочка, фасция, брюшина, плацента [13,19,26].
Одним из существенных недостатков различных видов тампонады носа, в основном повторных, является выключение вентиляции околоносовых пазух и полостей уха, что нередко является причиной тубарной дисфункции, воспалительных изменений в среднем ухе, возникновения гнойных синуитов, некроза слизистой оболочки полости носа, перфорации мягкого неба, острого дакриоцистита, образование пиогенной гранулемы, подкожных абсцессов лица [10,11,12,20].
В качестве чрезвычайных осложнений, особенно после задней тампонады, описываются серьезные сердечно — сосудистые нарушения, менингит, эпилептиформный синдром, сепсис, эндокардит и др. [1,15,20,29].
Все это заставляет совершенствовать альтернативные бестампонные способы лечения носовых кровотечений, прежде всего с применением коагулирующих воздействий, при этом часто удается произвести быструю и окончательную остановку кровотечения. Такие способы гемостаза основываются на химическом воздействии на кровоточащий участок слизистой оболочки лазерной фотокоагуляции, электро — каустике, диатермокоагуляции, аргоновой плазменной коагуляции, ультразвуковом и криогенном воздействии [13,15,23].
Данные способы терапии носовых кровотечениях положительно оцениваются многими специалистами, применявшими их, однако и они не лишены недостатков: во-первых, для эффективного использования вышеуказанных методик требуются условия, близкие к «сухому полю», то есть предварительного уменьшения носового кровотечения, что не всегда возможно при обильной геморрагии из носа; во-вторых, чаще всего эти методы используются при кровотечениях из передних отделов носа, так как задние отделы плохо обозримы и труднодоступны для воздействия, а источник кровотечения нередко очень трудно выявляем, или не устанавливается вообще; в-третьих, кровотечения из носа часто носят распространенный, диффузный характер, что ограничивает использование данных методов гемостаза [10,16,24].
Медикаментозная терапия является одним из основных этапов оказания помощи при носовых кровотечениях любой этиологии. Широкое распространение в терапии носовых кровотечений получили следующие препараты: дицинон (этамзилат натрия), аминокапроновая кислота, препараты кальция, викасол, амбен, реже гумбикс, экзацил, адроксон. Наиболее широко применяемыми в практике и достаточно эффективными средствами являются первые 4 из перечисленных препарата [ 1,15,24].
Дицинон — препарат быстрого гемостатического действия. Высокоэфективен как при пероральном, так и при парентеральном способе введения. Оказывает быстрый кровоостанавливающий эффект, не вызывает гиперкоагуляции (предтромботических состояний), в связи с чем может применяться длительно. Действие препарата основано на усилении агрегации тромбоцитов, увеличении их количества в крови, активации компонентов плазменного гемостаза. Аналогом препарата является этамзилат натрия. Форма выпуска: 12,5% в ампулах по 2 мл; таблетированный вид.
Эпсилон — аминокапроновая кислота — гемостатик преимущественно ингибирующий систему фибринолиза, в меньшей степени влияет на коагуляционный (плазменный) гемостаз и функциональную активность тромбоцитов. Вводиться внутривенно струйно (более 60 капель в минуту). Форма выпуска: 5% — 100 мл в стерильных флаконах.
Хлористый кальций — применяется как средство, потенцирующее действие осноновных гемостатиков. Кровоостанавливающий эффект опосредованно обусловлен улучшением сократимости сосудистой стенки, уменьшением ее проницаемости (что особенно важно при капиллярных кровотечениях, в частности из зоны Кисслебаха-Литтла), влиянии на агрегацию форменных элементов крови, участием в регуляции каскадного механизма активирования факторов свертывания крови. Вводиться только внутривенно. Аналогом препарата является глюканат кальция, который допустимо вводить внутримышечно. Форма выпуска: 10% — 10-5 мл. в ампулах.
Викасол — провитамин К. При кровотечениях применяется как средство, усиливающее гемостатический эффект вышеуказанных препаратов. Вопреки распространенному мнению препарат оказывает относительно слабый эффект. Действие его развивается не ранее чем через 12 часов, а по некоторым данным через 24 часа после первого введения. Постепенно кумулируется в организме. Эффект связан с усилением синтеза протромбина Препарат наиболее показан при кровотечениях, обусловленных хронической патологией печени (гепатиты, циррозы). Еще одним важным моментом терапии НК викасолом, ограничивающим его применение, является способность нарушать агрегацию тромбоцитов. В связи с этим препарат не рекомендуется применять более 3-4 дней. При необходимости более длительного использования (декомпенсированная патология печени) курс повторяют с интервалом 2 -3 дня. Вводиться только внутримышечно. При внутривенном введении часто вызывает флебиты и тромбозы вен. Форма выпуска: таблетки; ампулы 1% раствор — 1 мл.
В тяжелых случаях (проффузные кровотечения, клинико — лабораторные признаки ДВС синдрома, упорные рецидивы кровотечений, патологи плазменных факторов свертывания крови) коррекция нарушений гемостаза осуществляется дополнительным введением препаратов крови: свежезамороженная плазма, тромбоцитарная масса, криопреципитат. Применяемые лекарственные средства позволяют оказывать целенап-равленное коррегирующее воздействие на систему гемокоагуляции [1,10,15].
Поскольку носовые кровотечения наиболее часто возникают в результате арте-риальной гипертензии, то важнейшим этапом терапии носовых геморрагий является гипотензивная терапия. Основным принципом такой терапии является снижение артериального давления до нормальных или «рабочих» цифр. Важно обеспечить быстрый гипотензивный эффект [27]. Для этого обычно используются либо таблетирова-нные формы препаратов быстрого действия (клофелин, коринфар, нифедепин), либо препараты для парентерального введения (дибазол 1% -5 мл; магния сульфат 25% -10 мл; малые дозы ганглиоблокаторов — пентамин, бензогексоний; натрия нитропруссид). Универсальным средством остается дибазол, который вызывает быстрый и плавный гипотензивный эффект за счет уменьшения сердечного выброса [ 10,24].
Частой ошибкой гипотензивной терапии при носовых кровотечениях является применение таблетированных форм гипотензивных средств (энам, адельфан, раунатин, моночинкве, папазол и др.), оказывающих своё действие только при систематическом длительном применении. При разовом приеме этих препаратов, быстрого (в течение 10-15 минут) снижения АД как правило не происходит. Другая ошибка часто обусловлена слишком активным использованием средних доз ганглиоблокаторов, которые нередко вводят внутривенно. На наш взгляд это далеко не всегда оправданно, поскольку введение препаратов данной группы часто приводит к выраженному снижению АД, вплоть до коллапса. Целесообразнее вводить указанные средства внутримышечно или даже подкожно, малыми дозами (0,2 — 0,4 мл). При этом эффект как правило разви-вается почти так же быстро, но гипотензия возникает плавно. При необходимости дальнейшего снижения давления можно продолжать терапию другими быстродействующими препаратами (клофелин, коринфар, дибазол). Следует избегать применение папаверина и его аналогов (но-шпа, спазган, баралгин), так как выраженный сосудо-расширяющий эффект этих препаратов может приводить к усилению кровотечения. Так же считаем возможным отказаться от использования препаратов нейротропного действия (дроперидол), поскольку в состоянии нейроплегии, особенно у пожилых пациентов, возможно «скрытое» кровотечение из задних отделов полости носа, или западение конца тампона в гортаноглотку, что приводит к аспирации и явлениям асфиксии [ 10,11].
Особое место в общей структуре носовых кровотечений занимают носовые геморрагии травматического генеза. Эта группа НК занимает по распространенности 2 место после носовых кровотечений при артериальной гипертензии. Одной из особенностей таких геморрагий является склонность к рецидивированию, что нередко объясняется повреждением сосудов крупного диаметра, вымыванием тромба из участка повреждения сосуда за счет кровяного давления, факторов венозного застоя и внутричерепной гипертензии, а так же сложностью и многообразием патогенетических механизмов самой краниофациальной травмы. В этом случае кровотечения нередко обсловлены развитием ДВС-синдрома, либо сами запускают механизмы ДВС, отягощая течение черепных травм и замыкая «порочный круг» патогенеза. При таких кровотечениях кроме локального воздействия, требуется адекватная медикаментозная коррекция обнаруженных нарушений гемостаза, которые могут носить вторичный характер [5,10,13,23].
Важность этого аспекта состоит в том, что традиционные методы медикаментозной гемостатической терапии (переливание аминокапроновой кислоты, введение викасола, препаратов кальция) подвергаются активной критике и пересмотру. Особенно это касается ситуаций, когда носовые кровотечения возникают на фоне тромбогеморрагического синдрома [3,6,9,14]. В частности, такая позиция более чем оправдана, поскольку применение, например аминокапроновой кислоты, являющейся ингибитором фибринолиза, может приводить к усилению процессов внутрисосудистого тромбообразования — прогрессированию ДВС [19,21]. C этих позиций наиболее целесообразно применение ингибиторов протеаз: контрикал, трасилол [30].
При рецидивирующих носовых кровотечениях, когда терапевтические мероприятия не дают желаемого эффекта, требуется применение дополнительных мануальных (хирургических) способов локальных воздействий на источник кровотечения. Наиболее распространенными из них являются подслизистое или субперихондральное введение лекарственных веществ: растворов лидокаина, новокаина, спленина [ 10].
Другим вариантом хирургического лечения рецидивов НК является отслойка мукоперихондрия, подслизистая резекция хряща носовой перегородки, а также локальные вмешательства — удаление шипов или гребней перегородки носа [8,10,17].
В исключительных случаях при рецидивах носовых кровотечений или их профузном характере, прибегают к перевязке магистральных сосудов или их ветвей на протяжении. Данные методики, как и любые другие, несовершенны, так как не всегда кровотечение удается остановить, а иногда перевязка наружной сонной артерии приводит к усилению кровотечения, что обусловлено множеством артериальных коллатералей между системами наружных и внутренних сонных артерий. Результат перивязки магистрального ствола проблемотичен [1,8,10,28].
Как способ остановки кровотечений из носа чаще применяют вмешательства на параназальных синусах (верхнечелюстном, решетчатом), во время которых проводят перевязку или клипирование поврежденного сосуда, реже — механическое разрушение клеток решетчатой пазухи носа с последующей ее тампонадой [ 8].
На современном этапе развития оториноларингологии, нейрохирургии, ангиологии наиболее перспективным и высокоэффективным способом хирургического гемостаза при носовых кровотечениях является ангиографи с последующей селективной эндоваскулярной эмболизацией, позволяющей прицельно блокировать участок кровотечения в непосредственной близости от него [18,22,25]. Однако эти методики сложны, требуют специального оборудования и определнного навыка.
Coвершенствование способов хирургического лечения носовых кровотечений связано так же с внедрением методов микрориноскопической и эндоскопической хирургии [17,18], но эти высокотехнологичные способы остановки носовых кровотечений тоже не отличаются абсолютной эффективностью, нередко являются неоправданно сложными, могут вызывать различные осложнения [10].
Таким образом, анализ отечественной и зарубежной литературы по проблеме терапии носовых кровотечений показал, что многие принципы в их лечении не всегда патогенетически обоснованы, а методы не достаточно эффективны. Подавляющее большинство способов гемостаза проводиться без учета их морфологической составляющей, что особенно актуально для проблемы травматических носовых геморрагий. Существующие методики и принципы гемостатической терапии большей частью являются симптоматическими, что требует их дальнейшего совершенствования. Сказанное позволяет прийдти к заключению, что накопленные в литературе сведения о вариантах консервативной и хируургической гемостатической терапии носовых геморрагий имеют чаще узконаправленный характер, несмотря на достаточную глубину части исследований, и не позволяют вести речь о наличии единой клинико — патогенетической и морфологической теоретической базы тех результатов, которые достигнуты в современной клинической ринологии.
источник
Носовые кровотечения часто возникают при различных «сосудистых» синдромах.
Патогенез. Сосудистые сплетения носа и иннервирующие их вегетативные волокна чутко реагируют на изменения общего сосудистого тонуса организма и особенно сосудов головного мозга. Носовые кровотечения являются одним из наиболее частых (95%) и нередко опасных осложнений сосудистой патологии полости носа. Различают кровотечения местного, общего и травматического происхождения.
Носовые кровотечения местного характера чаще всего обусловлены анатомическими особенностями артериального сплетения переднего отдела перегородки носа, на уровне которых анастомозируют концевые разветвления клиновидно-небной, носонебной и восходящей небной артерий (тонкость слизистой оболочки в области киссельбахова сплетения и повышенное локальное артериальное давление). Способствующими факторами являются микротравмы, возникающие в результате действия содержащихся во вдыхаемом воздухе пылевых частиц, агрессивных газов, а также атрофия слизистой оболочки и возрастные ее изменения. Иногда в области передних отделов перегородки образуется так называемый кровоточащий полип, состоящий из артериовенозных анастомозов.
Кровотечения локального характера следует дифференцировать от кровотечений, возникающих при злокачественных опухолях, юношеских ангиофибромах носоглотки и при некоторых общих заболеваниях.
Эти кровотечения могут представлять собой опасность в зависимости от общих причин, среди которых наиболее частой является гипертензионный синдром (50%). Кровотечения гипертензионного генеза носят профузный характер и нередко при несвоевременном вмешательстве могут вести к значительной кровопотере и гипоксическому коллапсу.
К другим причинам относятся стеноз митрального клапана, эмфизема легких, цирроз печени, заболевания почек и крови, профессиональные интоксикации, авитаминоз С, болезнь Ослера, агранулоцитоз и др. Кровотечения общего характера купируются с трудом и часто рецидивируют, вызывая явления анемии.
Носовые кровотечения травматического происхождения сопутствуют травмам носа в 90% случаев. Эти могут возникать при переломах основания черепа, вчастности решетчатой пластинки. Такие кровотечения нередко сопровождаются носовой ликвореей.
Лечение. Тактика врача при травматическом носовом кровотечении заключается в следующем:
а) оценка характера травмы (ушиб, ранение, наличие или отсутствие травмы головного мозга, общее состояние пострадавшего);
б) определение интенсивности кровотечения (слабое, умеренное, профузное);
в) остановка кровотечения и при необходимости борьба с травматическим шоком.
В случаях ранения носа проводят хирургическую обработку раны с первичной ринопластикой (в специализированном хирургическом отделении) и тампонадой носа. При этом назначают с целью профилактики гнойных осложнений антибиотики широкого спектра и соответствующие гемостатические препараты.
Приемы остановки носового кровотечения
Пострадавшему придают полусидячее положение, на спинку носа кладут пузырь со льдом или холодной водой, а к ногам грелку. При незначительных кровотечениях из передних отделов перегородки носа вводят в нос ватный тампон с 3% раствором перекиси водорода и на несколько минут зажимают пальцами крылья носа. Если точно установлена локализация кровоточащего сосуда (по точечному пульсирующему «фонтанчику»), после проведения аппликационной анестезии 3-5% раствором дикаина в смеси с несколькими каплями адреналина (1:1000) этот сосуд прижигают (каутеризация) так называемой ляписной жемчужиной, электрокаутером или ИАГ-неодимовым лазером; возможно также применение метода криодеструкции. После каутеризации в полость носа 2-3 раза в день вставляют ватные тампоны, пропитанные вазелиновым маслом, каротолином или маслом облепихи.
Если препятствием для остановки носового кровотечения служит искривление перегородки носа или ее гребень, возможна предварительная резекция деформированной ее части. Нередко для радикальной остановки носового кровотечения прибегают к отслойке слизистой оболочки с надхрящницей и к перерезке сосудов на перегородке носа. Если установлено наличие кровоточащего полипа перегородки носа, его удаляют вместе с подлежащим участком хряща.
Для остановки носового кровотечения нередко прибегают к передней, задней или комбинированной тампонаде носа.
Переднюю тампонаду носа применяют в тех случаях, когда очевидна локализация источника кровотечения (передние отделы перегородки носа) и остановка кровотечения простыми методами неэффективна.
Существует несколько способов передней тампонады носа. Для ее проведения необходимы пропитанные вазелиновым маслом и антибиотиком широкого спектра действия марлевые тампоны шириной 1-2 см разной длины (от 20 см до 1 м), носовые зеркала разной длины, носовой или ушной корнцанг, раствор кокаина (10%) или дикаина (5%) в смеси с несколькими каплями хлорида адреналина 1:1000 для аппликационной анестезии.
Способ Микулича. В полость носа вводят тампон длиной 70-80 см и плотно укладывают его в виде гармошки. Передний конец тампона наматывают на ком ваты, образующий «якорь». Поверх накладывают пращевидную повязку (рис. 1). Недостатком этого вида тампонады является то, что задний конец тампона может проникать в глотку и вызывать рвотный рефлекс, а при попадании в гортань — ее раздражение и спазм.
Рис. 1. Типы пращевидных повязок
Способ Лоренса—Лихачева (усовершенствованный способ Микулича): к внутреннему концу тампона привязана нить, которая остается снаружи вместе с передним концом тампона и прикрепляется к якорю, тем самым предотвращается попадание заднего конца тампона в глотку. А. Г. Лихачев усовершенствовал способ Лоуренса (G. Lourens) тем, что предложил подтягивать задний конец тампона в задние отделы носа и тем не только препятствовать его выпадению в носоглотку, но и уплотнять тампонаду носа в задних его отделах (рис. 2).
Рис. 2. Передняя тампонада носа по А. Г. Лихачеву
Способ В. И. Воячека (рис. 3). В одну из половин носа на всю ее глубину вводят петлевой тампон (1), концы которого остаются снаружи. В образовавшуюся петлю вводят носовое зеркало с длинными браншами, и в него последовательно на всю глубину полости носа вводят несколько коротких вставочных тампонов (2), не собирая их в складки. Последующее удаление вставочных тампонов удается легко. Перед удалением петлевого тампона его внутреннюю поверхность орошают анестетиком и 3% раствором перекиси водорода, в результате чего после некоторой экспозиции он легко удаляется потягиванием за боковой конец (3).
Рис. 3. Передняя петлевая тампонада носа по В. И. Воячеку:
1 — петлевой тампон; 2 — вставочные тампоны; 3 — боковой конец петлевого тампона; пн — перегородка носа; бсн — боковая стенка носа; онх — общий носовой ход
Тампоны удаляют на 2-3-й день, и при необходимости тампонаду повторяют. Возможно также частичное удаление тампонов с целью ослабления их давления и более безболезненного последующего удаления.
Способ Зейферта. Зейферт (R. Seiffert), а в последующем и другие авторы, предложил более щадящий способ передней тампонады носа, заключающийся в том, что в кровоточащей половине носа раздувают резиновый баллончик (например, «палец» от хирургической перчатки, привязанный к металлической или резиновой трубке с запорным устройством), который сдавливает кровоточащие сосуды. Через 1-2 дня воздух из баллона выпускают, и если кровотечение не возобновляется, его удаляют или вновь надувают, если кровотечение вновь возникает.
При неэффективности передней тампонады проводят заднюю тампонаду носа. Этот способ, предложенный Ж. Беллоком, в модифицированном виде дошел до наших дней. Для его проведения (рис. 4) необходим урологический резиновый катетер Нелатона № 16 и специально изготовленный носоглоточный тампон из плотно упакованной марли в виде параллелепипеда, перевязанный крест-накрест двумя прочными толстыми шелковыми нитями длиной по 60 см, образующими после изготовления тампона 4 конца. Средние размеры тампона для мужчин составляют 2 × 3,7 × 4 см, для женщин и подростков — 1,7 × 3 × 3,6 см. Индивидуальный размер тампона соответствует двум сложенным вместе концевым фалангам первых пальцев кистей. Носоглоточный тампон пропитывают вазелиновым маслом и после отжатия масла дополнительно пропитывают его из шприца с иглой раствором антибиотика.
Рис. 4. Задняя тампонада носа:
а — I этап (положение катетера по выведении его из полости рта): 1 — катетер Нелатона; б — II этап выведения двойной нити и катетера из полости носа: 1 — двойная нить; 2 — выведение катетера; 3 — носоглоточный тампон; 4 — нить, фиксируемая лейкопластырем к щеке пациента; в — III этап (фиксация тампона в области хоан и якоря в области ноздрей): 1 — двойная нить, притягивающая тампон к хоанам; 2 — якорь, удерживающий тампон в носоглотке; 3 — нить, фиксируемая на щеке пациента, предназначенная для извлечения тампона
После аппликационной анестезии слизистой оболочки глотки и соответствующей половины полости носа катетер вводят в нос до появления его в глотке (а, 1). Конец катетера вытягивают корнцангом из полости рта и прочно привязывают к нему две нити тампона (б, 1), которые при помощи катетера выводят наружу через нос. Легким подтягиванием за эти нити вводят тампон в полость рта. При помощи указательного пальца левой руки тампон заводят за мягкое небо и одновременно подтягивают его правой рукой за нити к хоанам. При этом необходимо следить, чтобы при введении тампона в носоглотку вместе с ним не завернулось мягкое небо, в противном случае может наступить его некроз. После того как носоглоточный тампон плотно фиксирован к отверстиям хоан, нити (в, 3) помощник удерживает в натянутом положении, а врач производит переднюю тампонаду носа. Тампонада завершается завязыванием нитей над ватным или марлевым «якорем» обязательно «бантом», что позволяет при необходимости подтянуть сместившийся носоглоточный тампон. Две другие нити, выходящие из полости рта (или одна, если вторая срезана) в ненатянутом положении, фиксируют лейкопластырем к скуловой области. Эти нити в дальнейшем служат для удаления тампона, которое, как правило, проводят через 1-3 дня. При необходимости тампон можно сохранять в носоглотке еще 2-3 дня под прикрытием антибиотиков, однако в этом случае увеличивается риск осложнений со стороны слуховой трубы и среднего уха.
Удаление тампона: сначала удаляют якорь. Затем удаляют вставочные и петлевой тампон (см. выше). Убедившись, что кровотечение не возобновилось (при незначительном кровотечении его останавливают при помощи перекиси водорода, раствора адреналина и др.), приступают к удалению носоглоточного тампона. Ни в коем случае нельзя сильно тянуть за нити, выходящие из полости рта, так как можно поранить мягкое небо. Необходимо под контролем зрения прочно ухватить нить, свисающую из носоглотки, низвести тампон в глотку и быстро удалить его.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
источник