Такая тема, как симптомы и лечение менингококкового назофарингита у детей, заслуживает самого пристального внимания. Заболевание принадлежит к числу тяжёлых инфекционных патологий. Опасность его заключается в том, что оно может иметь стремительное, молниеносное развитие, при этом вероятность летального исхода достаточно высока.

В роли возбудителя болезни выступает менингококк Neisseria meningitidis. Он принадлежит к грамотрицательным диплококкам. Менингококк проникает в организм человека воздушно-капельным путем. Вредоносный микроорганизм поражает полость рта, носоглотку, область верхних дыхательных путей.
Пик заболеваемости менингококковой инфекции приходится на весенние месяцы года. Заболевание поражает преимущественно детей и людей с ослабленной иммунной системой.
Различают две формы инфекции:
- локализованную (острый менингококковый назофарингит, менингококконосительство, изолированная менингококковая пневмония);
- генерализованную (менингококковый менингит, менингококковый менингоэнцефалит)
В некоторых случаях симптомы заболевания практически отсутствуют. При лёгкой форме менингококкового назофарингита наблюдается слабая интоксикация организма. У малыша, как правило, держится невысокая (субфебрильная) температура. В тяжёлых случаях температура поднимается выше отметки 38°С.
У детей возникают и следующие симптомы:
- головокружение;
- головная боль;
- вялость;
- разбитость.
Менингококковый назофарингит может сопровождаться ощущением першения в области горла, заложенностью носа. У больного нередко появляются слизисто-гнойные выделения из носовых ходов, сухой кашель. Кожные покровы зачастую выглядят сухими и бледными. При тяжёлой форме заболевания температура поднимается выше 39°С, у больного нередко наблюдается рвота и резкие головные боли.
При осмотре больного, страдающего назофарингитом, выявляется отёчность слизистой и покраснение зева. При своевременном начале лечения длительность терапевтического курса обычно не превышает семи дней.
Приблизительно в 30 % случаев болезнь менингококковый назофарингит предшествует последующему развитию генерализованной формы патологии.
Диагностика менингококкового назофарингита необходима для того, чтобы отграничить заболевание от ангины или фарингита. Для установления правильного диагноза доктору необходимо внимательно изучить клиническую картину болезни, оценить данные лабораторных исследований крови.
При подозрении на наличие у больного менингококкового назофарингита осуществляют бактериологическое исследование слизи, которую берут с задней стенки глотки. Для диагностики патологии в некоторых случаях применяют и иммунологические методы.
Для облегчения болевых ощущений в горле можно полоскать его лекарственными отварами, приготовленными из ромашки или шалфея. Менингококковый назофарингит относится к инфекционным заболеваниям, поэтому ребёнку следует соблюдать постельный режим. При сильном повышении температуры пациенту необходимо принимать жаропонижающие медикаменты.
Важно! Для того чтобы лечение заболевания было более эффективным, следует принять по восстановлению нормального носового дыхания. Вследствие этого при появлении первых признаков болезни следует очищать нос от скопившейся слизи. Стерильный изотонический раствор хлорида натрия поможет удалить избыток гнойных выделений. Препарат позволяет снять отёчность слизистой оболочки носа.

- Можно перемолоть плоды калины. Получившуюся кашицу соединяют с мёдом. Смесь заливают небольшим количеством горячей воды. Затем средство процеживают и пьют его вместо обыкновенного чая.
- Морковь натирают на терке с мелкими отверстиями. Полученную массу смешивают с небольшим количеством мёда и лимонного сока. Ребёнок должен подержать средство во рту на протяжении пяти минут. Такую процедуру разрешается проводить два раза в день.
При подозрении на наличие у ребёнка менингококкового назофарингита нужно как можно быстрее обратиться за врачебной помощью.
В большинстве случаев больные, которым пришлось столкнуться с опасной инфекцией, возвращаются к нормальной жизни. Смертельный исход возможен при появлении таких осложнений патологии, как инфекционно-токсический шок или развитие отёка головного мозга.
Остаточные явления обычно наблюдаются у тех больных, лечение которых было начато слишком поздно. У некоторых пациентов развиваются нервно-психические нарушения.
Больным, которые перенесли менингококковую инфекцию, необходимо амбулаторное наблюдение. В случае возникновения неврологических нарушений в дальнейшем ребёнку следует регулярно посещать невролога.
Узнайте, почему по утрам может закладывать нос.

В отдельных ситуациях назначают анальгетики, кортикостероиды. По показаниям ребёнку назначаются витамины и другие препараты. Выписку из стационара осуществляют после исчезновения основных симптомов заболевания при условии отсутствия менингококков в бактериологическом исследовании из носа и зева.
Менингококковая инфекция может привести к возникновению тяжёлых осложнений: возникновению признаков острой почечной недостаточности, отёку легких, эпилепсии, церебральной гипотензии. Поэтому большое значение имеет профилактика возникновения менингококкового назофарингита. Необходимо оградить малыша от контактов с заболевавшими родственниками.
В период вспышки острых инфекционных заболеваний рекомендуется отказаться от посещения массовых мероприятий. Кроме того, нужно своевременно избавляться от очагов хронической инфекции в организме, активно заниматься закаливанием детей.
источник
Назофарингитом называют острый воспалительный процесс, поражающий слизистые оболочки, выстилающие хоаны и верхний отдел носоглотки. Этиология воспаления может носить вирусную, грибковую, бактериальную, аллергическую и т.д. природу. Чаще всего, назофарингиты развиваются на фоне острой вирусной респираторной инфекции, однако встречаются также и неспецифические назофарингиты на фоне дифтерии или менингококковой инфекции.
Назофарингит код по МКБ 10 — J00. Менингококковая инфекция код по МКБ 10 – А39.
Содержание:
Острый менингококковый назофарингит является одной из локализированных форм менингококковой инфекции и при наличии благоприятных факторов может стать причиной генерализации инфекции с развитием менингококкового менингита или менингококцемии.
Менингококковая инфекция является острым инфекционным заболеванием, вызываемым менингококками. Это малоустойчивые в окружающей среде бактерии (грамотрицательные бобовидные парные кокки или диплококки).
Менингеальный назофарингит заразен. Передача инфекции осуществляется преимущественно воздушно-капельно, реже контактно-бытовым путем (общая посуда и т.д.). Болеют преимущественно дети и подростки, у взрослых данная инфекция встречается реже.
Источником инфекции является пациент с менингококковым назофарингитом, менингитом или здоровый носитель бактерий. Наибольшую эпидемическую опасность представляют именно пациенты с назофарингитом и здоровые носители. Это связано с тем, что менингококковый назофарингит у детей и взрослых протекает практически неотличимо от обычного вирусного назофарингита. При здоровом носительстве симптомы полностью отсутствуют, однако пациент продолжает выделять менингококки в окружающую среду при кашле, разговоре и чихании.
Менингококковая инфекция относится к строгим антропонозам, то есть источником инфекции являются только люди. Восприимчивость к менингококкам высокая. К группам повышенного риска относят детей до пяти лет, студентов первых курсов и новобранцев в армии.
Для вспышек данной инфекции характерны сезонные колебания с преимущественно зимне-весенней активностью. Максимальная заболеваемость отмечается с февраля по апрель.
Среди жителей городов генерализированная менингококковая инфекция (менингит, менингококцемия) встречаются чаще, чем у сельских жителей.
Симптомы менингококкового назофарингита встречаются примерно у двадцати процентов больных.
Выраженность клинической симптоматики и форма менингококковой инфекции зависят от:
- патогенных свойств возбудителя (они несколько отличаются в различных серогруппах);
- состояния иммунной системы больного.
Местный иммунитет пациента во многом определяет тяжесть течения заболевания. Риск развития генерализированных форм возрастает при наличии:
- иммунодефицитных состояний, аутоиммунных патологий, декомпенсированного сахарного диабета, тяжелых сердечно-сосудистых заболеваний, злокачественных новообразований;
- ослаблений иммунитета после недавно перенесенных вирусных, бактериальных и т.д. заболеваний;
- истощения и тяжелых авитаминозов;
- таких благоприятных факторов как сильное переохлаждение, длительные стрессы и переутомление и т.д.
Клиническая картина менингококковой инфекции обуславливается сочетанием воспалительных, токсических и аллергических реакций. Это связано с тем, что гноеродные кокки вызывают не только гнойное воспаление, протекающее в виде менингита, артрита и т.д., но также и продуцируют большое количество эндотоксина, приводящего к значительной интоксикации.
Инкубационный период для менингококка находится в пределах от одного до десяти дней (у большинства пациентов несколько суток).
Развитие местного воспалительного процесса начинается после попадание менингококка на слизистую, выстилающую носоглотку. При хорошем местном иммунитете у человека, попадание возбудителя не сопровождается развитием симптомов воспалительной реакции или приводит к возникновению отека и катарального воспаления слизистой носоглотки. При слабом иммунном ответе развивается менингит.
Менингококковый назофарингит у детей начинается остро. Первыми симптомами заболевания является интоксикационный и лихорадочный синдром. Симптомы назофарингита не являются специфическими и не отличаются от ОРЗ другой этиологии.
Пациенты жалуются на слабость, вялость, снижение аппетита, сонливость, тошноту, суставные и мышечные боли. Отмечается также учащенное сердцебиение (тахикардия) и озноб.
Симптомы назофарингита проявляются заложенностью носа (некоторые пациенты жалуются на зуд — «свербит в носу»), гнусавостью голоса, першением в горле. Также может отмечаться сухой кашель. Кашель носит в основном рефлекторный характер и обусловлен сухостью и раздражением слизистой оболочки горла.
Возможно также скудное отделяемое из носовых ходов. Жалобы на то, что из носа обильно течет прозрачная жидкость, более характерны для риновирусной или аденовирусной инфекции. При менингококковом назофарингите характерно более вязкое отделяемое из носовых ходов (слизисто-гнойное или гнойное).
При осмотре обращает на себя внимание выраженный отек и гиперемия слизистой (возможен багрово-синюшный оттенок и зернистость задней стенки глотки). В некоторых случаях, по задней стенке глотки может стекать слизисто-гнойное вязкое содержимое.
Головные боли могут отмечаться на пике повышения температуры, однако они не такие интенсивные, как при генерализации инфекции (менингит) и не сопровождаются светобоязнью и рвотой.
При отсутствии благоприятных факторов и адекватного состояния местного иммунитета, менингококковый назофарингит не сопровождается выходом бактерий в кровь с развитием менингококцемии и менингита.
Симптомы менингококкового назофарингита исчезают через семь-десять дней от начала заболевания. После этого, в некоторых случаях может отмечаться здоровое носительство менингококка (с активным выделением его в окружающую среду) в течение двух – трех (редко дольше) недель.
Фото менингококкового назофарингита

При наличии неблагоприятных факторов, возбудитель попадает в кровь (развивается бактериемия) и в дальнейшем, преодолевает гемато-ликворный барьер и приводит к развитию менингита. При генерализации менингококковой инфекции, менингококки, а также их токсины раздражают рецепторы мягких мозговых оболочек, вызывая воспалительный процесс и приводя к гиперпродукции спинномозговой жидкости, способствуя развитию специфической менингеальной симптоматики, связанной с повышенным ликворным давлением.
При генерализации инфекции характерно появление звездчатой геморрагической сыпи, светобоязни, ригидности затылочных мышц, резко выраженных головных болей, рвоты, не приносящей облегчения.
При перенесенной генерализированной инфекции формируется достаточно напряженный и стойкий иммунитет. Повторные случаи менингита практически не регистрируются.
Наибольший риск развития менингита и менингококкцемии отмечается у детей. Максимально тяжело заболевание протекает у детей до трех лет. Согласно статистике, около 75% пациентов, умерших от генерализированных форм менингококковой инфекции – это дети младше двух лет.
У взрослых чаще встречается локализированные формы (здоровое бессимптомное носительство бактерий или назофарингиты). Следует отметить, что помимо наличия у пациента благоприятных фактов, способствующих более тяжелому течению болезни, у некоторых пациентов отмечается также и генетическая предрасположенность к менингококковой инфекции.
У таких больных практически отсутствует клеточный иммунный ответ на попадание в организм менингококков. Кроме более тяжелого течения инфекции, у них также отмечается склонность к ее рецидивам.
У взрослых, проживающих в районах с большим процентом здоровых носителей, за счет частого попадания менингококков на слизистую происходит специфическая иммунизация организма. Поэтому, в коллективах с большим числом носителей инфекции, вспышки менингококковых назофарингитов и менингитов не регистрируют.
Симптомы менингококкового назофарингита у взрослых не отличаются от проявлений у детей. Характерны жалобы на слабость, заложенность носа, сухость и першение в горле. При легком течении, температура может не повышаться. Также могут отмечаться жалобы на осиплость голоса, сухой кашель, скудное вязкое отделяемое из новых ходов.
За счет неспецифической симптоматики, менингококковые назофарингиты крайне сложно диагностировать. Заподозрить менингококковую этиологию можно при наличии в анамнезе указаний на контакт больного назофарингитом с пациентом, госпитализированным по поводу менингита.
Для подтверждения менингококковой природы воспаления выполняется бактериологическое исследование.
Диагноз назофарингита выставляется на основании:
- клинических признаков ОРЗ (острое катаральное воспаление в носоглотке);
- выделение менингококковой культуры из носоглоточной слизи больного;
- титра антител в РПГА.
При локализированном течении менингококковой инфекции (носительство, назофарингит) изменения в периферической крови слабовыраженные, либо вовсе отсутствуют. Может выявляться слабый лейкоцитоз нейтрофильного характера, увеличенная скорость оседания эритроцитов.
Для лечения менингококкового назофарингита, а также здорового носительства менингококковой инфекции, назначают препараты амоксициллина или эритромицина.
При менингококковых менингитах применяют бензилпенициллина натриевую соль ® , цефотаксим ® , цефтриаксон ® , цефепим ® . Может использоваться также хлорамфеникол ® .
По показаниям могут быть назначены человеческие иммуноглобулины.
Для купирования лихорадочного синдрома применяют нестероидные противовоспалительные средства (ибупрофен ® , нимесулид ® , парацетамол ® ).
Пациенты с генерализированным течением инфекции, в обязательном порядке госпитализируются в стационар. Здоровые носители могут госпитализироваться по эпидемиологическим показаниям (проживание в казармах, общежитиях и т.д.). Пациенты с острым менингококковым назофарингитом, госпитализируются. Все, общавшиеся с больным, должны быть осмотрены врачом, по показаниям проводится антибиотикопрофилактика. Пациенты, с катаральными явлениями в носоглотке, при наличии в анамнезе контакта с пациентом с менингитом, также госпитализируются.
источник
Назофарингит у детей – респираторное заболевание, которое по распространённости занимает лидирующее место среди болезней верхних дыхательных путей у детей дошкольного и раннего школьного возраста. Такая частота недомогания обусловлена доступностью путей передачи в организованных детских учреждениях. Давайте разберемся более подробно, что это такое назофарингит у детей.
Патология, при которой происходит поражение слизистой оболочки носоглотки, носовых пазух и среднего уха, называется назофарингитом. Для данного заболевания характерно протекание сразу двух недомоганий — ринита и фарингита. Чаще обычного назофарингит образуется как неприятное последствие насморка, ОРВИ или гриппа. Диагностируют назофарингит носоглотки по характерным симптомам ринита и фарингита. Именно поэтому лечение обязательно включает и медикаментозные препараты и терапевтические процедуры. Назофарингит считается довольно распространенным заболеванием как в детском так и взрослом возрасте в холодное время года, поэтому его часто не воспринимают всерьёз, совершая серьёзную ошибку. В случае появления симптомов назофарингита необходимо своевременно обратиться к специалистам для составления эффективного курса терапии.
Практически у любого заболевания существует несколько форм протекания, назофарингит у детей не является исключением.
На сегодняшний день специалисты выделяют три основные формы протекания заболевания в детском возрасте:
- Хронический назофарингит. Данная форма провоцируется жизнедеятельностью вирусов, бактерий, реже грибками. Хроническая форма недуга в свою очередь подразделяется на две дополнительные: гипертрофическая и атрофическая (субатрофию). Для первой характерна отечность слизистой полости рта, першение и светлые выделения из носоглотки. Атрофический вид абсолютно противоположен гипертрофическому: в горле наблюдается сухость и неприятный запах.
- Острый назофарингит. Ринофарингит данного типа имеет вирусную природу, реже бактериальную. Также к острой форменазофарингита относят ринит и ринорею, которые вызываются аллергической реакцией.
- Менингококковый назофарингит. Образуется в результате воздействия менингококковой инфекции, которая характеризуется полиморфизмом. Часто данная форма является самостоятельной болезнью, но редко возникает вкупе с менингитом.
Проявление острого назофарингита в детском возрасте имеет свои особенности, что принято связывать с анатомо-функциональными характеристиками строения верхних дыхательных путей. Лимфатическая система задней стенки глотки у деток, в сравнении с взрослыми, рыхлая, а ткани хорошо снабжаются кровью и недостаточно зрелые. Каждая клетка эпителия имеет в оболочке такие белки, которые по структуре схожи с вирусной частицей, именно это обуславливает лёгкое попадание вируса внутрь клетки.
Присутствуя в самой клетке, вирус поражает её ДНК, встраивает собственную ДНК в ядро клетки и образует новые частицы. Самое негативное то, что здоровые клетки отмирают и отторгаются организмом. Данный процесс не остаётся незамеченным со стороны местной иммунной системы: лимфоциты лимфатической системы пытаются устранить инородные элементы. Это иммунный ответ организма на вирусную атаку, благодаря которому выделяются провоспалительные вещества – гистамин, брадикинин, интерлейкины разных классов.
Острый назофарингит является серьёзным заболеванием, который поражает слабую иммунную систему детского организма посредством вирусной атаки.
Иммунная система ребёнка постоянно подвергается воздействию патогенных микроорганизмов и факторам внешней среды, в результате чего образуется благоприятная среда для развития назофарингита острой формы. К причинам данного заболевания принято относить:
- Осложнение после насморка.
- Вирус или бактерии.
- Постоянная воспаленнность слизистой носоглотки.
- Переохлаждение.
- Нехватка витаминов.
- Слабый иммунитет.
- Отсутствие гигиены помещения.
- Травма носа или искривление носовой перегородки.
- Нарушение нейроэндокринной регуляции в сосудах.
- Осложнения сердца, печени, почек.
Необходимо оберегать ребёнка от вероятных источников заболевания и регулярно укреплять иммунную систему.
Начальная стадия заболевания характеризуется затруднённым носовым дыханием, голос становится гнусавым. В процессе развития острого назофарингита появляется большое количество слизи, которая, раздражая заднюю стенку глотки, вызывает кашель. Позднее у ребёнка наблюдается увеличение температуры тела. У детей от 3 месяцев до 3 лет изначально наблюдается резкое повышение температуры тела, появляется раздражительность, возбуждение и чиханье. У детей в возрасте до трех лет температура может увеличиться до 39-40°. У детей более позднего возраста повышение температуры может и не наблюдаться.
При возникновении болезни появляются выделения из носа, что зачастую нарушает процесс дыхания у грудных детей. В течение первых 2-3 дней барабанная перепонка может стать отечной, за ней может образоваться жидкость. Дыхание становится глубоким и тяжёлым, у ребёнка всегда открыт рот. Дети приобретают раздражительность, бессонницу привычный аппетит.
В редких ситуациях у детей может наблюдаться рвота. В полости носа образуется сухость, а реже и в глотке. У заболевшего ребёнка появляется озноб, малыш жалуется на мышечные боли и боли в области головы. Слизь, выделяющаяся из носа, чаще всего становятся густой, а в редких случаях даже гнойными. Острая форма назофарингита проходит уже через 3-4 дня, при этом отмечается улучшение общего состояния ребёнка.
При остром назофарингите могут проявляться и другие беспокоящие особенности течения болезни:
- Наблюдается нарушение дневного и ночного сна.
- Ребёнок из-за болей в горле не хочет есть.
- Ребёнок испытывает беспочвенную плаксивость.
Из-за того что у ребёнка всё время открыт рот может наблюдаться ярко выраженное глубокое дыхание. При этом дыхание посредством рта не только видно, но и отчётливо слышно. Часто на фоне острого назофарингита у детей образуется другое заболевание – синусит, который характеризуется по гнойно-слизистым выделениям из носа.
У детей более позднего возраста назофарингит характеризуется сухостью и воспалительным процессом в полости носа, а иногда и в глотке. Вскоре, к основным симптомам заболевания присоединяются чиханье, озноб, мышечная боль, выделения из носа, а иногда и кашель. Со временем слизистые выделения приобретают более густую структуру, а иногда и гнойную. Заложенность носа приводит к дыханию через рот и из-за сухости слизистой оболочки глотки – к ощущению болезненности. Острая форма длится не более четырёх дней.
Самыми частыми осложнениями острого назофарингита являются:
- Развитие хронической формы назофарингита.
- Часто образуется воспаление среднего уха, особенно у маленьких детей. Такое осложнение можно заподозрить при повторном повышении температуры.
- В редких случаях образуются ларинготрахеобронхит, бронхиолит и пневмония.
- Назофарингит вирусной природы может стать причиной возникновения астмы.
Своевременное качественное лечение способно устранить вероятность возникновения осложнений от острого назофарингита у детей.
Существуют различные способы и средства терапии острого назофарингита: медикаментозные и народные.
При появлении у ребёнка симптомов назофарингита его в обязательном порядке необходимо показать врачу-отоларингологу и аллергологу для подтверждения или опровержения диагноза и назначения лечения. Узко направленного лечения для острого назофарингита нет, назначают только симптоматическое – фармацевтические препараты принимают для лечения отдельных симптомов заболевания. Необходимо выполнять следующие назначения:
- Ребёнку рекомендован постельный режим.
- При сильном увеличении температуры принимать жаропонижающие, которые снизят возбудимость ребенка.
- Для эффективного и качественного лечения острого назофарингита у ребенка необходимо предпринимать меры по восстановлению дыхания. Мучительные страдания ребенку приносит непроходимость носовых ходов. Поэтому с самого начала заболевания необходимо очищать нос от слизи. У грудных детей избыток выделений можно удалить при помощи стерильного изотонического раствора хлорида натрия (“Аква Марис”, “Физиомер”). Капли используют за 15-20 мин до кормления и перед сном. Поскольку снимается отек слизистой оболочки только передних отделов носа, рекомендуется дополнительно ввести еще 1-2 капли спустя 5-10 мин. Реже используют отсасывание слизи мягкой грушей. Детям более старшего возраста рекомендовано использование препаратов в виде аэрозолей.
- В случае сильной заложенности и затруднённого дыхания, можно закапать в каждую ноздрю 2—3 капли сосудосуживающего препарата (например, раствор адреналина 1 : 10 000), а кожу под носом и слизистую крыльев носа смазать маслом (вазелиновым, миндальным, рыбьим жиром), следить за чистотой носа, протирать его жгутиком, смазанным вазелином или миндальным маслом. Если ребенок совсем не может сосать грудь или скоро ее бросает, необходимо кормить или докармливать его с ложечки сцеженным материнским молоком и часто поить кипяченой водой или чаем для того, чтобы избежать сухости в полости рта.
- Антигистаминные препараты “Цетиризин”, “Лоратадин”, “Тавегил”.
- Омывание ротовой полости рта морской водой, “Аквамарисом”, “Аквалором” и “Физиомером”.
- Промывание горла препаратами — Мирамистин, Люголь и Хлоргексидин.
- Антибиотики при бактериальной природе болезни.
- Противокашлевые лекарства.
Лечение фармацевтическими препаратами детского острого назофарингита должно проходить под строгим и постоянным контролем специалиста.
Народная терапия острого назофарингита у детей популярна благодаря её простоте и доступности. Для лечения детей не используют агрессивные методы и средства, а именно чеснок, настойки на алкоголе. Наиболее эффективными средствами являются:
- Отличными свойствами обладает теплое молоко вкупе с медом и маслом.
- Ноги парят в воде с цветками ромашки и ели, после сушки надевают теплые носки.
- Плоды калины перемалывают, добавляют мед и перетирают, заливают горячей водой и процеживают, употребляют вместо чая.
- Натирают морковь на мелкой терке и смешивают с соком лимона и медом, дают в рот подержать на несколько минут, а затем сплёвывают и повторяют процедуру несколько раз.
- Чай с медом, лимоном и имбирем.
Лечение народной медициной является безопасным и эффективным, не оказывает негативного влияния на важные системы организма, но требует одобрения врача.
Не существует панацеи от острого назофарингита, но есть общие рекомендации, благодаря которым можно снизить риск его возникновения:
- Закаливание организма.
- Ежедневные легкие физические нагрузки.
- Прогулки на свежем воздухе.
- Полноценный сон.
- Исключить переохлаждение.
- Витамины, которые помогут укрепить иммунитет.
- Увлажнять и проветривать помещение.
- Соблюдать гигиену.
Тугоухость – есть ли способ уберечь свое здоровье от столь серьезного заболевания?
Кагоцел – инструкция по применению, дозировки и противопоказания описаны тут.
Соблюдение профилактических мер поможет устранить даже вероятность заболевания острым назофарингитом.
Острый назофарингит является серьёзным вирусным заболеванием, представляющим ряд опасностей для ребёнка. Помимо вирусной природы может быть несколько причин образования заболевания. При появлении характерных симптомов недомогания следует обратиться к специалисту, чтобы назначить эффективное лечение. Терапия может проходить с использованием медикаментов и народных рецептов.
источник
Менингококковая инфекция у ребенка
Есть одна инфекция, с которой никто из докторов не хочет сталкиваться вообще никогда в жизни, а уж пациенты тем более. Опасность ее в том, что тяжелая болезнь может развиваться в считанные часы и даже минуты, а спасти больного удается не всегда. Речь идет о менингококковой инфекции.
Менингококки «живут» в носовой полости и передаются воздушно-капельно (при чихании, кашле, даже просто разговоре), но они очень «нежные» и вне организма человека погибают в течение 30 минут.
Менингококковая инфекция – антропонозное (то есть болеет только человек) заболевание, передающееся воздушно-капельным путем и характеризующееся широким диапазоном клинических проявлений — от менингококконосительства до менингита и тяжелейшего менингококкового сепсиса.
Источником инфекции является человек, инфицированный менингококком. Наибольшую эпидемическую опасность представляют люди, не имеющие клинических признаков болезни – менингококковые носители, и особенно больные назофарингитом (проявляется как обычное ОРВИ).
Инфекция передается воздушно-капельным путем, встречается преимущественно в зимне-весенний период. Чаще болеют дети — 80% всех случаев генерализованных форм приходится на детей до 14 лет.
Бессимптомное носительство. Ничем не проявляется или же возможны небольшие хронические воспалительные изменения в носоглотке. Число бессимптомных носителей составляет 99.5% от всех инфицированных лиц, то три последующих формы инфекции охватывают не более 0.5% инфицированных людей.
Менингококковый назофарингит (от nasis — нос и pharynx — глотка), или воспаление носоглотки. Проще говоря, обычный насморк. По клинической картине нельзя отличить насморк, вызванный менингококком, от насморка с другим возбудителем. Диагноз ставится, когда смотрят под микроскопом слизь из носоглотки и видят характерные диплококки в большом количестве.
Менингококцемия («менингококки в крови»), то есть менингококковый сепсис. Об этой и следующей форме ниже.
Менингит (воспаление мозговых оболочек).
Проявления менингококковой инфекции коварны и обманчивы. Первые симптомы – неспецифичны, поставить правильный диагноз при начальных признаках заболевания бывает очень сложно. Однако при появлении развернутой картины заболевания, больного часто уже невозможно спасти. Существует три формы менингококковой инфекции, каждая из которых может возникать отдельно и самостоятельно, или же иметь последовательное развитие: от назофарингита к сепсису и менингиту.
Симптомы менигококкового назофарингита аналогичны проявлениям обычной простуды. Это повышение температуры, в среднем до 38? С, а также всем знакомые и не вызывающие особого беспокойства симптомы простуды: насморк, боль в горле, головная боль. В отличие от банального ОРВИ, когда наблюдается повышенная потливость и покраснение кожи, при менингококковом назофарингите кожа бледная и сухая.
Очень важно среди признаков обычной простуды выявить «необычные» симптомы, не упустить ухудшение состояния, которое развивается, возможно, слишком быстро – быстрее, чем вы ожидаете.
Симптомы общие для менингита и менингококкеми:
- Лихорадка (которая может не реагировать на жаропонижающие средства);
- Тошнота и рвота;
- Слабость;
- Спутанность сознания и дезориентация во времени, пространстве;
- Головокружение;
- Беспокойство и возбуждение.
Симптомы, характерные для менингита:
- Сильная головная боль, не проходящая после приема обезболивающих средств;
- Боль в спине;
- Боль и затруднение движения в шее;
- Непереносимость яркого света;
- Судороги.
Симптомы, характерные для менингококкеми:
- Высокая лихорадка до 39-40? С, сопровождающаяся похолоданием рук и ног;
- Озноб;
- Боль в мышцах и суставах;
- Боль в животе или груди;
- Бледная кожа, иногда с серым оттенком;
- Частое дыхание;
- Понос;
- Сыпь: начинается с розовых пятен размером 2-10мм, затем превращается в багровые пятна неправильной (звездчатой) формы, не выступающие над поверхностью кожи, не исчезающие при надавливании. Начинаются чаще всего с ягодиц, туловища, ног.
Необходимо регулярно осматривать больного на предмет сыпи: появление любых пятен на коже должно быть основанием для вызова скорой медицинской помощи. Однако не следует ждать появления сыпи – сыпь может быть поздним симптомом, а может не появиться вовсе. При появлении нескольких из перечисленных признаков (не обязательно всех) следует немедленно обратиться к врачу.
У некоторых больных менингококк преодолевает местные барьеры иммунитета и попадает в кровь, где погибает и распадается. Массивный распад менингококков с выделением эндотоксина (сильный сосудистый яд) приводит к катастрофическим последствиям. Запускается свертывание крови, по всей кровеносной системе образуются микротромбы, затрудняющие кровоток. Это называется ДВС-синдром («синдром диссеминированного внутрисосудистого свертывания», слово «диссеминированный» означает «рассеянный, распространенный»). В качестве компенсации в организме активируется противосвертывающая система, кровь разжижается. К этому времени как свертывающая система, так и противосвертывающая системы истощены.
В итоге в системе гемокоагуляции возникают хаотические разнонаправленные изменения — тромбы и кровотечения. Появляются обширные кровоизлияния в различные органы и ткани, в том числе в надпочечники. В надпочечниках в норме образуются гормоны кортикостероиды, которые повышают артериальное давление и угнетают воспаление и иммунную систему. Кровоизлияние в надпочечники приводит к острой надпочечниковой недостаточности с дополнительным падением уже сниженного артериального давления. Сыпь при менингококцемии и есть множественные кровоизлияния в кожные покровы.
Менингококцемия начинается внезапно или после насморка. При попадании менингококков в кровь возникает озноб, повышается температура до 38-39° С, появляются боли в мышцах и суставах, головная боль, нередко рвота. В конце первых – начале вторых суток появляется наиболее характерный симптом — геморрагическая сыпь, которую называют «звездчатой». Обратите внимание: сыпь не исчезает при надавливании. Элементы этой сыпи с неправильными контурами, «звездчатые», «отростчатые», на бледном фоне кожи они напоминают картину звездного неба.
Располагается сыпь преимущественно на отлогих (более низких) местах — на боковых поверхностях и нижней части туловища, на бедрах. В центре геморрагий появляются некрозы, сыпь темнеет, становится крупнее, количество ее увеличивается, иногда становится сливной, поражая значительные участки. Чаще это дистальные (удаленные) отделы конечностей, кончики пальцев ног, рук. Возможны некрозы (омертвение) и сухая гангрена ушных раковин, носа, фаланг пальцев. Появление сыпи на лице, веках, склерах, ушных раковинах также является неблагоприятным признаком. Если сыпь возникает в первые часы от начала заболевания, это является прогностически неблагоприятным признаком и характерно для очень тяжелых форм болезни.
Острая надпочечниковая недостаточность из-за кровоизлияния в надпочечники напоминает клиническую картину любого шока: больной в тяжелом состоянии, бледный, мокрый, верхнее артериальное давление 60-80 и ниже.
Если вы обнаружили у больного признаки шока или «звездчатую» сыпь, немедленно вызывайте бригаду интенсивной терапии или реанимационную бригаду. Принципы лечения при менингококцемии такие:
— большая доза гормонов глюкокортикоидов внутривенно. Цель: приглушить чрезмерную реакцию иммунной системы организма на менингококк и остановить распад бактерий, поддержать уровень артериального давления.
— антибиотик, который останавливает развитие бактерий, но не разрушает их. Такие антибиотики называются бактериостатическими (левомицетин и др.). Цель: бактерии не должны погибнуть и подвергнуться распаду с выделением эндотоксина, но также им нельзя дать размножаться в условиях, когда иммунная система подавлена введенными глюкокортикоидами.
-лечение шока: внутривенная инфузия физраствора, реополиглюкина и т.д.
Возможно попадание менингококка в различные органы и ткани, но чаще он попадет в головной мозг — развивается менингит. Менингит — воспаление мозговых оболочек.
Воспаление вещества мозга называется энцефалит. Менингит также начинается остро с ознобом и лихорадкой. Характерные признаки менингита:
-повышенная чувствительность ко всем внешним раздражителям (свет, звуки, прикосновения). Любой звук, яркий свет причиняет боль,
-рвота (из-за повышения внутричерепного давления), которая не приносит облегчения. (При пищевом отравлении после рвоты становится легче.)
-нарушения сознания (сонливость, спутанность).
— менингеальные симптомы (их определяет медработник) связаны с тем, что мышечная регуляция нарушается и начинает преобладать тонус разгибателей. Шея становится ригидной (то есть жесткой, твердой, ее трудно согнуть).
Симптом Кернига.
У больного менингитом, лежащего на спине, невозможно разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в коленном и тазобедренном суставах (в норме это можно сделать). У новорожденных симптом Кернига является физиологичным и сохраняется до 3 мес.
Верхний симптом Брудзинского состоит в сгибании ног и подтягивании их к животу при попытке сгибания головы к груди. В норме ноги сгибаться не должны.
В запущенных случаях (чего быть не должно!) больной принимает вынужденную позу «легавой собаки» или «взведенного курка».
Менингококк активизируется во время эпидемии гриппа
Сезон простуд и гриппа — очень благоприятное время для активного распространения такой инфекции, как менингит. Именно ее возбудители при кашле и чихании попадают от носителя менингококка к здоровому человеку. Причем чаще всего носителями являются взрослые, даже не подозревая об этом, а болеют преимущественно дети.
Менингиты могут вызываться самыми разными возбудителями: менингококком, пневмококком, гемофильной палочкой и даже вирусом простого герпеса, который обычно поражает слизистую оболочку губ. Коварство этой инфекции в том, что начальные клинические проявления заболевания напоминают простуду или грипп. Например, это бывает при такой клинической форме менингита как назофарингит, когда воспаляется задняя стенка глотки. Больные покашливают, у них заложен нос, першит в горле. На этом этапе пациентам чаще всего ставится диагноз: острое респираторное заболевание. Однако неправильная и несвоевременная диагностика может далее привести к воспалению мозговых оболочек.
Наиболее тяжелая форма болезни — бактериальный менингит. В этом случае заболевание начинается внезапно. Например, ребенок ложится спать совершенно здоровым, а ночью он неожиданно становится неспокойным, ощущает мышечную слабость; если с ребенком возможен словесный контакт, то он будет жаловаться на сильную головную боль. В течение часа обычно поднимается температура до 39-40°, через 5-6 часов возникает рвота. Но самый грозный симптом, на который обязательно надо обратить внимание, — появление сыпи. Сначала это бледно-розовые звездочки, но именно на протяжении первых суток они появляются у 80 % больных. Сыпь будет увеличиваться. И именно при наличии ее надо обязательно повторно вызывать доктора, поскольку первичный диагноз до сыпи может быть выставлен как острое респираторное заболевание.
Сыпь при менигококцемии.
— Чем опасна такая форма менингита?
Тем, что может развиться токсико-септический шок из-за кровоизлияния в жизненно важные органы и, прежде всего, в надпочечники. Этот шок становится причиной смерти у 5-10 процентов больных. Поэтому, чем раньше родители обратятся за медицинской помощью, и чем раньше будет поставлен соответствующий диагноз, тем больше шансов, что мы спасем больного ребенка. Но в любом случае понадобится госпитализация и родителям не надо отказываться от нее.
— Существуют ли прививки от менингита и какие вообще меры профилактики можно применять, чтобы не подцепить эту инфекцию?
Прививки есть. Вакцинация рекомендуется в случае, когда в регионе проживания регистрируется заболеваемость менингококковой инфецией, перед поездкой в неблагополучные по менингококковой инфекции регионы, путешествиями. Обязательным прививкам подлежат школьники, если в школе зарегистрировано 2 или более случаев менингококковой инфекции, паломники, выезжающие в Хадж и туристы, отправляющиеся в страны т.н. менингитного пояса Африки.
- Дети младше 5 лет. Иммунная система детей в этом возрасте неокончательно сформирована; кроме того, детям свойственно дотрагиваться до рта немытыми руками и различными предметами, они пока плохо соблюдают правила общей гигиены – такие как прикрывание рта при кашле и чихании, мытье рук. Помимо этого, распространению инфекции способствуют детские дошкольные учреждения – ясли, детские сады, где дети тесно общаются друг с другом, обмениваются игрушками, едой.
- Подростки и молодые люди в возрасте от 15 до 25 – в этом возрасте люди больше проводят времени в ночных клубах, которые отличаются сочетанием множества факторов риска – это скученность людей, курение, общие напитки, поцелуи, необходимость постоянно перекрикивать шум.
- Курение – снижает как общий иммунитет, так и местную реактивность слизистой носа, носоглотки.
Когда чаще болеют менингококковой инфекцией?
Выше всего заболеваемость зимой и ранней весной. Это происходит потому, что иммунная система человека в это время ослаблена большим количеством вирусов, которые тоже активизируются в это время года – ОРВИ, грипп и др.Кроме того, немаловажным пусковым фактором развития менингококковой инфекции являются переохлаждения.
Осложнения при менингококковой инфекции Менингококковая инфекция, особенно протекающая с развитием менингита, нередко оставляет после себя необратимые последствия.
- Хронические головные боли;
- Потеря памяти;
- Проблемы с концентрацией внимания;
- Неадекватное поведение;
- Нарушения настроения;
- Проблемы со зрением;
- Глухота;
- Снижение интеллектуальных способностей;
- Эпилепсия;
- Паралич – утрата движений каких-либо участков тела.
Осложнения при менингококкемии
- На месте бывших кровоизлияний на коже образуются рубцы, некоторые дефекты требуют операций по пересадке кожи.
- В связи с нарушением свертываемости в сосудах многих органов, в том числе и в конечностях, образуются тромбы, что может привести к развитию гангрены и последующей ампутации пальцев на руках или ногах, а иногда и всей конечности.
- Печеночная или почечная недостаточность.
- Синдром хронической усталости.
Диагностика менингоккоковой инфекции
В связи с неспецифичностью симптомов менингококковой инфекции даже опытные врачи могут ошибаться в диагнозе. Поэтому если при осмотре врач решил, что высокая лихорадка и интоксикация обусловлена другой инфекцией, следует, тем не менее, тщательно контролировать состояние больного, и осматривать тело на предмет высыпаний.Если врач решил, что это не менингококковая инфекция, а больному становится хуже, не стесняйтесь вызвать другого врача или отвезти больного сразу в больницу.Для постановки диагноза менингококковой инфекции необходимо выделить возбудителя из биологических жидкостей – крови, спинномозговой жидкости, суставной жидкости – или из биоптата кожи.Обнаружение менингококков в носоглотке не свидетельствует о наличии заболевания, а всего лишь о носительстве.
Профилактика менингококковой инфекции
Заразиться менингококковой инфекцией можно не только от больного человека, но и от здоровых хронических носителей менингококка. Для предотвращения заражения необходимо соблюдать простые правила гигиены. Нужно научить им ребенка; а воспитатели в детских садах должны внимательно следить за их соблюдением.
- Нельзя обмениваться напитками, едой, мороженым, конфетами, жевательными резинками;
- Нельзя пользоваться чужими губными помадами, зубными щетками; курить одну сигарету;
- Нельзя держать во рту кончик ручки или карандаша;
- Нельзя облизывать детскую соску перед тем, как дать малышу.
Важной профилактической мерой является выявление носительства. Когда появляются случаи менингита, педиатры обследуют очаг инфекции, эпидемиологи выявляют контактных людей, у них берут мазки из носоглотки, пробуют выделить менингококк и потом лечат их с помощью антибиотиков при наличии менингококка.Профилактика и мероприятия в очаге. Основными профилактическими мероприятиями являются раннее выявление и изоляция больных, санация выявленных менингококконосителей.
Медикаментозная профилактика и вакцинация менингококковой инфекцией
Медикаментозная профилактика: Профилактика антибиотиками необходима всем, кто находился в контакте с заболевшим человеком в течение 7 дней до появления симптомов.
Вакцинация: Существует несколько разновидностей менингококка: серогруппы А, С, W 135, Y. Наиболее распространены серогруппы А и С. В России применяются вакцины против менингококков типа А и С. Вакцина представляет собой частицы бактерии, поэтому заболеть после вакцинации невозможно. Обычно вакцинация хорошо переносится, в месте укола может возникать незначительное покраснение. Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет.Кому необходимо вакцинироваться:
- Если в закрытых коллективах – школах, детских садах, военных частях и т.д. зарегистрировано 2 и более случая менингококковой инфекции, обязательной вакцинации подлежат все члены коллектива.
- Члены семьи заболевшего человека и контактные лица подлежат вакцинации.
- При выезде в районы с повышенным уровнем заболеваемости – в Саудовскую Аравию, Объединенные Арабские Эмираты.
Меры профилактики менингококковой инфекции, которые должны выполнять родители:
1. Так как данная инфекция передается воздушно-капельным путем, то основой мерой профилактики является уменьшение контактов ребенка с больными людьми. Во время подъема заболеваемости гриппом и ОРВИ реже посещать общественные мероприятия, при простудном заболевании взрослые должны надевать медицинскую маску.
2. Хочется обратить внимание родителей на такое обстоятельство, как проведение семейных торжеств. Заражение связано чаще всего с ними. Например, отмечается день рождения однолетнего карапуза. Родители приглашают гостей, те стремятся поняньчиться с малышом, дышат на него, ласкают, целуют, а кто-то среди них может быть носителем менингококка. У маленьких же детей слабая иммунная система, и они очень чувствительны к таким инфекциям. В результате младенец заражается и через 2-5 дней у него возникает клиника заболевания. Чем меньше контактов будет у маленького человека со взрослыми, тем меньшая вероятность того, что он наткнется на источник инфекции и получит тяжелую болезнь.
3. Чтобы не заразить ребенка, взрослым нужно избавляться от хронических заболеваний носоглотки — фарингита, тонзиллита, ларингита.
4. Повышение защитных сил организма и иммунитета также важно для ребенка. Основной защитой для младенца является грудное материнское молоко. Поэтому сохранение грудного вскармливания является важнейшей мерой профилактики.
6. Соблюдение правил личной и общественной гигиены.
Течение мененгококковой инфекции непредсказуемо. Ее всегда расценивают, как угрожающую жизни. В первые несколько суток после госпитализации независимо от состояния больного тщательно контролируют все жизненно важные функции артериальное давление, частоту сердечных сокращений, температуру тела, диурез.
В стационаре больной помещается в специальную закрытую палату, доступ в которую родственникам строго воспрещен, чтобы не допустить распространение инфекции.
источник
Ф.С. Харламова, профессор кафедры инфекционных болезней у детей ГОУ ВПО «Российский государственный медицинский университет» Росздрава, д-р мед. наук
Среди инфекционных болезней одной из опасных для жизни и непредсказуемых по молниеносности течения является менингококковая инфекция (МИ). Актуальность проблемы заключается в том, что при возникновении МИ требуется особый подход к организации диагностики и оказания скорой и неотложной медицинской помощи, ввиду того, что генерализованные формы МИ (наиболее часто встречающиеся в детском возрасте) при поздно начатом лечении могут приводить к смертельным исходам.
Для отечественных педиатров проблема МИ имеет особо значение, так как уровень заболеваемости среди детей всегда превышает таковую у взрослых в несколько раз, достигая 8–11 случаев на 100 тыс. населения. Более 50% от общего числа заболевших составляют дети до 5 лет (табл.1) [1]. Именно у детей высока частота развития генерализованных форм МИ. В значительной степени риск летального исхода при МИ зависит от возраста ребенка: чем он младше, тем выше вероятность неблагоприятного исхода. До 75% от числа умерших при МИ составляют дети до 2 лет, при этом доля детей первого года жизни достигает 40% (табл.2) [1].
Таблица 1
Возрастное распределение заболевших 2002–2004 годы
n=4972 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,13 | 18,8 | 12,4 | 16,9 | 10,1 | 10,4 | 9,3 | 4,8 | 8,4 | 6,9 | 1,8 | 100 |
| 2003 | – | 23,5 | 11,9 | 15,2 | 9,7 | 8,3 | 8,2 | 3,8 | 8,4 | 8,6 | 2,5 | 100 |
| 2004 | 0,2 | 1,3 | 13,2 | 15,8 | 8,13 | 5,4 | 10,4 | 4,6 | 9,8 | 8,7 | 2,4 | 100 |
| Всего | 0,1 | 21,5 | 2,4 | 15,9 | 9,3 | 8,0 | 9,2 | 4,3 | 8,8 | 8,1 | 2,3 | 100 |
Таблица 2
Возрастное распределение летальных случаев 2002–2004 годы
n=582 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,6 | 28,4 | 12,3 | 16,7 | 0,7 | 3,7 | 4,9 | 1,9 | 7,4 | 14,2 | 6,2 | 100 |
| 2003 | – | 30,4 | 12,1 | 9,2 | 3,8 | 4,6 | 5,4 | 0,4 | 10,4 | 18,3 | 5,4 | 100 |
| 2004 | 0,6 | 26,1 | 17,8 | 12,2 | 3,9 | 1,7 | 5 | 1,1 | 11,1 | 14,4 | 6,1 | 100 |
| Всего | 0,3 | 28,5 | 13,9 | 12,2 | 3,8 | 3,4 | 5,2 | 1,0 | 9,8 | 16,0 | 5,8 | 100 |
Эпидемиология
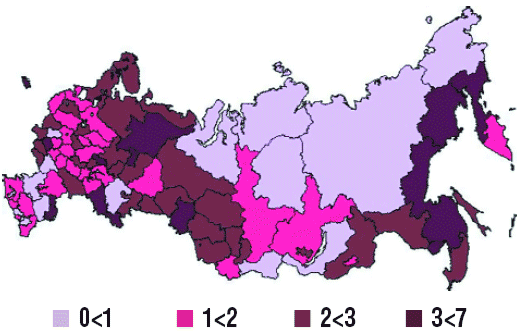
С 1962 года в ряде стран Европы и Азии, Канаде и США, а с 1968 года – и в нашей стране отмечается подъем заболеваемости МИ. Данные анализа глобальной эпидобстановки в 2005 году свидетельствуют о том, что в странах субсахарной Африки показатели заболеваемости МИ в целом колеблются от 100 до 800 случаев на 100 тыс. населения, а летальности – до 14%; предоминирует серогруппа менингококка А. На Европейском континенте наиболее высокий уровень заболеваемости МИ регистрировался в Исландии и Ирландии – 5–6,6 случаев на 100 тыс. населения, где предоминирует серогруппа В. А в странах Океании (Новая Зеландия) показатель заболеваемости МИ составил в этот период 14,5 случаев на 100 тыс. населения. В России с 1999 года в Астраханской, Пермской, Челябинской, Кемеровской, Новосибирской, Омской областях, в Хабаровском крае произошел значительный прирост МИ – на 22–40% – и составил 8,2 случая на 100 тыс. населения. В целом в 40 регионах страны в последние годы наблюдается снижение показателей заболеваемости этой инфекцией (рис. 1) [2, 3]. В общей серогрупповой характеристике по стране преобладают менингококки серогруппы А.
Рисунок 1
Территориальное распространение заболеваемости 2005 год.
n=2771 на 100000 населения
МИ характеризуется периодичностью – интервалы между отдельными подъемами заболеваемости составляют от 4 до 12–15 лет. Рост заболеваемости в эти периоды регистрируется в основном среди городского населения за счет скученности в транспорте и помещениях в холодное время года. Наиболее доказательна связь периодичности МИ с эпидемическими подъемами ОРВИ и гриппа с пиком в зимне-весенний период года.
Заболевают преимущественно дети и лица молодого возраста, чаще в закрытых коллективах.
Особенностью клинических форм МИ последних лет, в сравнении с прежними годами, является снижение частоты смешанных форм и менингококцемии без проявлений менингита на фоне увеличения частоты менингита, что, вероятно, является причиной диагностических ошибок. Об этом свидетельствуют данные НИИ детских инфекций (г. Санкт Петербург) и Морозовской детской клинической больницы (г. Москва) [7]. Так, в НИИ детских инфекций при менингите менингококковой этиологии в 83,2% случаев первично диагностировали ОРВИ. По данным Морозовской детской клинической больницы, в 2002–2004 годах диагноз «менингит» был поставлен только в 5 случаях из 31, первично диагностировали ОРВИ, острый аппендицит, менингококцемию без менингита, кому неясной этиологии, капилляротоксикоз, закрытую черепно-мозговую травму, тромбоцитопеническую пурпуру, острый гломерулонефрит, пневмонию и др. Другой особенностью последних лет является регистрация случаев заболевания МИ в течение года примерно с равной частотой, без четкой сезонности.
Источником распространения инфекции являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. Путь передачи – воздушно-капельный, контактно бытовой. Входными воротами для инфекции служит слизистая оболочка верхних дыхательных путей.
Группой риска по развитию септических и гипертоксических форм МИ являются дети раннего возраста.
Установлена генетическая предрасположенность к заболеванию МИ и ее рецидивов у лиц, имеющих HLA антигены В12, В16, дефицит факторов комплемента С2–С8, пропердина, IgG2 и IgM [Самуэльс М., 1997]. Популяционная устойчивость к МИ, по мнению ряда исследователей, связана с локусом HLA–A1 антигена гистосовместимости.
МИ является типичным антропонозом. Возбудитель – Neisseria meningitidis, грам-отрицательный диплококк, вырабатывающий экзо-и эндотоксин, который очень неустойчив во внешней среде.
Выделяют более 13 серотипов менингококка, при этом иммунитет – типоспецифический. По капсульным полисахаридам бактерии разделяют на серологические группы А, В, С, D43, D44, X, Y, Z, 29Е, W-135. По антигенам в мембранных протеинах различают более 20 серотипов и субтипов менингококка. По иммунотипам липополисахарида – более 11 иммунотипов. Доказана способность менингококков образовывать L-формы, которые вероятно могут обусловливать затяжные варианты менингита.
В развитии МИ ведущую роль играют три фактора: возбудитель, его эндотоксин и аллергизирующая субстанция. В месте входных ворот чаще всего не возникают воспалительные изменения, но при этом менингококк вегетирует, возникает менингококконосительство. Лишь в 10–15% случаев при снижении резистентности организма возможно развитие воспалительного процесса в носоглотке в виде менингококкового назофарингита. Если менингококки преодолевают местные защитные барьеры, распространение их происходит по лимфатическим путям в кровь. Менингококки в виде бактериальных эмболов заносятся в различные органы и ткани. В тех случаях, когда преодолевается гемато-энцефалический барьер, развивается гнойный менингит или менингоэнцефалит. При этом возможно проникновение возбудителя в оболочки мозга, минуя гематогенное распространение – через решетчатую кость по лимфатическим путям и влагалищам нервных волокон. Такой вариант возможен в случаях дефекта решетчатой кости или черепно-мозговой травмы. Сверхострый менингококковый сепсис развивается в результате массовой бактериемии и эндотоксинемии. При массовом распаде менингококков высвобождаемый эндотоксин воздействует на эндотелий сосудов и мембраны клеток крови, приводя к расстройству микроциркуляции [8]. В результате генерализованного повреждения эндотелия сосудов происходит закрытие дефектов тромбоцитами, агрегация которых провоцирует высвобождение тромбоксана и угнетение синтеза простациклина. Нарушаются реологические свойства крови: происходит агрегация форменных элементов, на которых фиксируется фибрин. Кроме того, важное значение имеет воздействие липида А эндотоксина на моноциты макрофаги, которые активизируясь выбрасывают ФНО-α – первичный медиатор токсических эффектов при токсическом шоке. Кроме него, в развитии септического шока колоссальную роль играют оксид азота, простагландины, факторы комплемента, гистамин, лейкотриены, фактор активации тромбоцитов и ИЛ-1, 2, 6, 8. Высвобождается избыточное количество биологически активных веществ (катехоламины, серотонин, гистамин), активизируются системы фактора Хагемана, калликреин-кининовая, свертывающая и в последующем фибринолитическая. Из печени мощно выбрасываются протромбин, калликреин и др., что в конечном счете приводит к гиперкоагуляции с образованием большого количества бактериальных тромбов в мелких сосудах (тромбогеморрагический синдром с бактериальной эмболией).
Утилизация факторов свертывающей системы приводит к коагулопатии потребления – гипокоагуляции, в результате которой возникают массивные кровоизлияния в ткани и различные органы. Чрезмерная активация плазминовой системы калликреином проводит к неуправляемой кровоточивости (симптом «кровавых слез»). Смена гипер- на гипокоагуляцию при сверхостром менингококковом сепсисе может происходить в считанные часы. Под воздействием калликреина чрезмерно образуется брадикинин, при этом системно расширяются сосуды и падает АД; компенсаторно активизируется ренин-ангиотензиновая система, что ведет к образованию самого сильного вазопрессора организма – ангиотензина-2, который совместно с катехоламинами приводит к спазму мелких артерий, централизации кровообращения, нарушению микроциркуляции. Помимо прямого действия эндотоксина, цитокинов, метаболического ацидоза и уменьшения коронарного кровотока, одной из причин нарушения функции миокарда при токсическом шоке является миокардиоугнетающий фактор (МУФ), при достижении критического уровня которого возникает дилятация левого желудочка и максимальное снижение фракции изгнания (ФИ).
Таким образом, септический шок при МИ имеет одновременно признаки гиповолемического (недостаток объема крови), распределительного (нарушение сосудистого тонуса) и кардиогенного (недостаточность сердечного выброса) шока. Существует стадийность в его развитии.
- Фаза «теплой нормотонии». Начальные проявления шока сопровождаются гипердинамическим режимом кровообращения в сочетании с вазодилятацией периферических сосудов, когда под воздействием эндотоксина увеличивается сердечный выброс, в том числе при накоплении цитокинов, резко уменьшается сосудистый тонус. Развивается относительная гиповолемия, в ответ на которую развивается гиперкатехолемия, приводящая к вазоконстрикции.
- Фаза «теплой гипотонии». Обусловлена сосудистым спазмом, гипоксией и ацидозом, при которых снижается сердечный выброс и усиливается относительная гиповолемия.
- Фаза «холодной гипотонии». Сопровождается потребностью ауторегуляции сосудов сохранить производительность сердца на достаточном уровне ценой периферической вазоконстрикции, ведущей к синдрому малого выброса, гипоперфузии и артериальной гипотензии.
- Фаза декомпенсации. АД не реагирует на увеличение ОЦК, тканевая перфузия неадекватна.
Клинические проявления
МИ представлена разнообразными клиническими формами – от локализованных (назофарингита и менингококконосительства) до генерализованных, среди которых – молниеносные, крайне тяжелые, чаще приводящие к летальному исходу в течение нескольких часов.
Диагностировать менингококковый назофарингит на основании клинической картины, без указания на соответствующий эпиданамнез, затруднительно. До 80% всех форм МИ составляет менингококковый назофарингит. В клинической картине заболевания наиболее типичными симптомами являются заложенность носа, першение в горле, гиперемия и отечность задней стенки глотки с гипертрофией лимфоидных образований на ней, отечность боковых валиков и слизь в небольшом количестве. Гиперемия имеет синюшный оттенок. Распространено мнение о легком характере течения этой формы МИ. В зависимости от уровня лихорадки и выраженности интоксикации различают легкую, среднетяжелую и тяжелую формы болезни. При тяжелой форме доминирует гипертермический синдром, менингизм, у детей первых лет жизни – судорожный синдром. Чаще такие пациенты расцениваются как больные ОРВИ с судорожным синдромом или серозным менингитом на момент госпитализации, и только высев менингококка позволяет адекватно верифицировать диагноз и проводить этиотропную терапию [9]. Нельзя забывать о том, что нередко у детей назофарингит предшествует развитию генерализованных форм болезни, в том числе и с летальным исходом.
Носительство менингококка в коллективах достигает более 40% (в зависимости от эпидситуации). У детей первых лет жизни менингококконосительство встречается редко.
Среди генерализованных форм различают менингококцемию (может протекать в легкой, среднетяжелой, тяжелой и молниеносной формах в виде менингококкового сепсиса), менингококковый менингит, менингоэнцефалит и смешанные формы (менингококцемия + менингит).
Для менингококцемии характерно острое, внезапное начало, критериями тяжести являются степень выраженности интоксикации, характер, величина, распространенность, наличие некрозов и продолжительность элементов сыпи, из которых может высеваться менингококк. При легкой форме элементы представлены розеолами, папулами, мелкими геморрагиями, которые бесследно исчезают к 3-му дню болезни. При среднетяжелой форме элементы преимущественно крупные, геморрагические, с поверхностным некрозом в центре. Сыпь более продолжительная – до 7–10 дней. Для тяжелых и септических молниеносных форм характерны обширные кровоизлияния на коже с глубокими некрозами и их отторжением, при которых могут формироваться косметические дефекты на теле. Эти формы часто сопровождаются маточными, носовыми, желудочно-кишечными кровотечениями, в том числе и на глазном дне. Отмечаются поражения сердца (эндокардит, миокардит, панкардит), суставов, легких, печени, почек, надпочечников.
Современными клиническими особенностями менингококкового менингита являются сомнительность (до 40%) или отсутствие (в 15%) менингеальных симптомов. При этом следует помнить об эквивалентной симптоматике, указывающей на вероятность менингита: спутанность сознания, бред, гиперестезию, упорство рвоты, не приносящей облегчения, «распирающего характера» головной боли, корешковые симптомы, провоцирующие картину «острого живота». У детей раннего возраста – выбухание большого родничка, срыгивания, рвота, диарейный синдром, судороги, положительный симптом Лессажа («подвешивания»).
На современном этапе выявлена зависимость ликворологических изменений (плеоцитоза и протеинрахии) от серогруппы. При заболевании, вызванном менингококком серогруппы С, эти показатели значительно выше, чем при МИ, вызванной менингококком В.
Среди больных МИ отдела нейроинфекций НИИ детских инфекций отмечено, что менингит развивался у лиц с дефектным преморбидным фоном со стороны ЦНС перинатального генеза [6]. Как наиболее частые неотложные состояния при менингококковом менингите в остром периоде заболевания регистрировались: отек головного мозга, внутричерепная гипертензия, инфекционно токсический шок, инфаркт мозга, субдуральный выпот, синдром неадекватной секреции антидиуретического гормона, диэнцефальная дисфункция и нейросенсорная тугоухость.
При менингоэнцефалите с первых дней болезни появляются очаговые симптомы на фоне нарушенного сознания, в виде поражения отдельных черепно-мозговых нервов, корковых и подкорковых парезов или параличей. Могут быть общие или локальные судороги. Характерны очень тяжелое течение, неблагоприятный прогноз – в исходе эпилепсия, гидроцефалия, грубая задержка психомоторного развития. Летальность высокая.
Диагностика
Верификация инфекции осуществляется бактериоскопическим (мазок и толстая капля крови, ликвор), бактериологическим (мазок слизи из носоглотки, посев крови, ликвора), серологическим (РНГА, РА, ИФА) и экспресс-методами (латекс агглютинации, ВИЭФ).
На современном этапе при менингите диагностический мониторинг включает НСГ для оценки состояния желудочков, субарахноидального пространства и цветовое доплеровское (дуплексное) картирование для дифференциации субарахноидального выпота от субдурального. Динамически оценивается ЭЭГ.
Лечебная тактика
На догоспитальном этапе при подозрении на менингококцемию (в том числе и смешанную форму МИ) терапию следует начинать немедленно, на дому, с последующей госпитализацией.
Проводится борьба с гипертермией в зависимости от варианта лихорадки. При «розовой» внутрь или ректально вводят Парацетамол в разовой дозе 10–15 мг/кг, при неэффективности – ибупрофен (Нурофен) в разовой дозе 5–10 мг/кг массы тела. Одновременно проводятся физические методы охлаждения, но не более 30 минут. При неэффективности внутримышечно вводят в возрастной дозе литическую смесь в составе: 50% раствор Анальгина + антигистаминный препарат. При «бледной» лихорадке больного согревают, вводят внутримышечно Папаверин, Но-шпу или Дибазол + литическую смесь. При выраженной централизации кровообращения в терапию добавляют 0,25% раствор дроперидола 0,1–0,2 мл/кг в сочетании с антипиретиками.
При судорожном синдроме (наряду с указанной терапией) вводят внутримышечно Реланиум из расчета 0,1 мл/кг. При отсутствии эффекта включают в терапию Дроперидол в сочетании с Ангальгином, оксибутират натрия. При дебюте менингита судорогами планово назначается длительная терапия препаратами вальпроевой кислоты (Конвулекс и др.), что снижает риск развития постменингитной эпилепсии.
Для предупреждения токсического шока вводят преднизолон (внутримышечно или внутривенно) в дозе 2 мг/кг. При выраженном менингеальном синдроме – 25% ную сернокислую магнезию (1 мл/год жизни) или Лазикс – 1–2 мг/кг внутримышечно.
Введение антибиотика в течение первого часа транспортировки не рекомендуется, а в случае длительной транспортировки стартовым препаратом является левомицетина сукцинат в разовой дозе 25 мг/кг, который вводится не более 2 суток.
Состояние больного оценивается под постоянным контролем АД, частоты пульса, дыхания, диуреза, окраски и температуры кожных покровов, нарастания количества и качества элементов экзантемы и сознания больного. При подозрении на молниеносный вариант генерализованной формы МИ госпитализация осуществляется реанимационной бригадой, которая проводит немедленные реанимационные мероприятия на дому в зависимости от степени септического шока (алгоритм действия перманентно осуществляется при транспортировке больного и продолжается в ОРИТ).
Важным в алгоритме оказания немедленной помощи при септическом шоке является нормализация гемодинамики, микроциркуляции, борьба с ацидозом и гипоксией. Противошоковый эффект достигается введением высоких доз гидрокортизона в сочетании с преднизолоном или его аналогами. Проводится инфузионная терапия, состав которой определяется показателями коллоидно-осмотического давления (альбумина 45–52 г/л и натрия 140–145 ммоль/л). Базовыми растворами являются 5% ная глюкоза, физиологический раствор или раствор Рингера. Соотношение вводимых коллоидов/кристаллоидов – 1:3. Физиологический раствор вводится с целью купирования гиповолемии, при резком падении АД – струйно, а при умеренном его снижении – внутривенно капельно. Под контролем КОС вводится 4%-ный раствор бикарбоната натрия внутривенно медленно, капельно по показателю дефицита оснований, в количестве, равном массе тела (в килограммах), умноженной на ВЕ : 2.
С учетом развития генерализованного васкулита с поражением эндотелия сосудов назначаются ангиопротекторы: Инстенон, Кавинтон, Актовегин, Весел Дуэ Ф (сулодексид).
Постоянно должна проводиться оксигенация, вплоть до ИВЛ, начиная с момента оказания помощи на дому.
После отмены левомицетина сукцината назначается пенициллин в дозе 300 тыс. ед/кг массы тела, 6 введений в сутки, а у детей до 3-месячного возраста – 500 тыс. ед/кг, 8 введений. Более комплаентным и альтернативным пенициллину препаратом является цефтриаксон (Роцефин), который вводится однократно в сутки внутривенно или внутримышечно в дозе 100–150 мг/кг массы в течение 5 дней при менингококцемии, а при менингите – до 10 дней. При тяжелом или затяжном менингите левомицетина сукцинат вводится эндолюмбально, в разовой дозе 10–15 мг.
При ДВС-синдроме назначаются при гиперкоагуляции – Трентал, реополиглюкин, коллоиды, а при гипокоагуляции – свежезаготовленная плазма, ингибиторы протеолиза. При отеке/набухании головного мозга после стабилизации центральной гемодинамики проводится постоянно дегидратационная терапия (Лазикс, Маннитол).
При клинико-ЭЭГ-мониторинге менингита с эпилептической симптоматикой проводится коррекция терапии антикольвунсантами. При неэффективности Конвулекса назначают топиромат (Топамакс).
С учетом длительности антибиотикотерапии в больших дозах, в последние годы предлагается хорошо зарекомендовавшая себя системная энзимотерапия Вобэнзимом, которая оказывает потенцирующий антибиотический, противовоспалительный, антитоксический, гепатопротективный и иммуномодулирующий эффекты, способствуя элиминации токсических субстанций, патогенных иммунных комплексов, иммунных депозитов из тканей, что укорачивает течение и уменьшает тяжесть генерализованных форм МИ [5, 6].
После выписки из стационара реконвалесценты генерализованных форм МИ находятся под диспансерным наблюдением педиатра и невропатолога, во время которого устраняются последствия болезни методами комплексной реабилитации.
При носительстве менингококка и нетяжелом назофарингите госпитализация проводится только по социально бытовым показаниям и из закрытых учреждений.
Назначаются ампициллин, левомицетин в возрастных дозировках в течение 4 дней или вводится внутримышечно Роцефин в течение 3 дней в дозе 125 мг (до 12 лет) и 250 мг у более старших. Спустя 3 дня проводится бактериологическое исследование, и при его отрицательном результате ребенок допускается в коллектив.
При длительном менингококконосительстве проводится повторный курс антибиотикотерапии в сочетании с препаратами иммунореабилитации.
С целью профилактики заболевания у лиц, контактировавших с больным МИ, проводится терапия, подобная лечению локализованных форм.
На коллектив накладывается карантин на 10 дней с момента изоляции больного, проводится наблюдение педиатра и лор-врача. В первые 5–10 дней проводится экстренная профилактика МИ вакцинами А или А+С детям старше года, подросткам и взрослым. Либо при выявлении других серогрупп менингококка в эти же сроки (не позже 7 дней от момента контакта) проводится пассивная профилактика нормальным иммуноглобулином.
После легкой формы МИ вакцинация детям согласно календарю прививок может проводиться спустя месяц после выздоровления. После тяжелых и смешанных форм МИ вакцинация (при отсутствии противопоказаний у невропатолога) может проводиться не ранее 3 месяцев после выздоровления.
Профилактика
В целях предупреждения распространения МИ необходимо проводить вакцинацию детей повышенного риска заражения в возрасте от 1,5 лет: посещающих детские дошкольные учреждения; находящихся в учреждениях с круглосуточным пребыванием (дома ребенка, детские дома); учащихся 1–2 классов общеобразовательных школ и школ–интернатов.
В России зарегистрированы отечественные вакцины менингококковые А и А+С (капсульные специфические полисахариды менингококков соответствующих серогрупп) и зарубежные: Менинго А+С (Франция) – очищенные лиофилизированные полисахариды менингококков серогрупп А и С; поливалентная менингококковая вакцина с полисахаридами групп A, C, Y и W-135 (Англия, США). Вакцины слабо реактогенны, иммунологически активны, вызывают нарастание защитного титра антител с 5 дня после однократного введения, с максимумом их накопления спустя 2 недели. Могут сочетаться в разных шприцах с другими вакцинами.
Список использованной литературы находится в редакции.
источник