Венерическими заболеваниями, или инфекциями, передаваемыми половым путем (ИППП), люди заражаются во время сексуальных контактов. Микроорганизмы, вызывающие болезнь, могут передаваться через кровь, сперму, слюну и любые другие жидкости, выделяемые организмом.
Некоторые из этих инфекций могут передаваться не только половым путем, а, например, от матери к ребенку, во время беременности, родов или грудного вскармливания, или во время переливания крови (гемотрансфузии). Венерические заболевания распространены в современном мире, поэтому крайне важно знать симптомы, чтобы верно провести диагностику. Нельзя забывать и о мерах персональной защиты, о профилактике неприятных проблем со здоровьем.
Поскольку венерические заболевания некоторое время могут протекать бессимптомно, не всегда человек может знать о том, что он является источником инфекции. В таком случае распространение заболевания происходит «случайно».
Хламидиоз – бактериальная инфекция, поражающая половые пути. Особенность болезни в том, что она практически не имеет симптомов на ранних стадиях. Первые проявления болезни возникают лишь через 1-3 недели после заражения, и даже тогда зачастую на них не обращают внимания.
- Болезненное мочеиспускание;
- Боль внизу живота;
- Выделения из влагалища у женщин;
- Выделения из полового члена у мужчин;
- Боль во время полового акта у женщин;
- Боль в яичках у мужчин.
Гонорея тоже известна как бактериальная инфекция. Первые симптомы появляются через 2-10 дней после контакта с больным человеком. Впрочем, у некоторых первые проявления могут возникнуть лишь через месяц, все зависит от реакции организма.
- Обильные, пенистые или кровянистые выделения из влагалища или полового члена;
- Боль и/или жжение во время мочеиспускания;
- Изменение характера кровотечения во время менструации и кровотечения в период между ними;
- Болезненные, припухшие яички;
- Боль в животе;
- Зуд вокруг анального отверстия.
Трихомониаз вызывается одноклеточным паразитом Trichomonas Vaginalis. Передается заболевания от носителя к половому партнеру. У мужчин трихомонады поражают уретру и при этом почти никогда не дают симптомов. А вот у женщин возбудитель вызывает вагинит. Выраженность симптомов трихомониаза варьируется от слабовыраженного раздражения до яркого воспаления.
- Прозрачные, белые, зеленоватые или желтоватые обильные выделения из влагалища;
- Выделения из полового члена;
- Стойкий неприятный запах из влагалища;
- Жжение и раздражение во влагалище;
- Жжение и раздражение внутри полового члена (по ходу уретры);
- Боль во время полового акта;
- Болезненное мочеиспускание.
Вирус иммунодефицита человека снижает возможность организма должным образом ответить на любой другой инфекционный агент (бактерию, вирус, грибы), что постепенно ведет к формированию синдрома приобретенного иммунодефицита (СПИДа).
Сразу после инфицирования ВИЧ симптомов может не быть. В большинстве случаев, через 2-6 недель развивается гриппоподобное состояние, которое не имеет специфичных симптомов, поэтому ранние стадии заболевания часто пропускают.
Эти симптомы обычно проходят через 1-4 недели. В этот период заболевший человек заразен, а значит, опасен для окружающих. Более серьезные и специфичные симптомы могут впервые появиться даже через 10 лет после инфицирования. Поэтому очень важно посещать врача и регулярно проходить обследование на болезни, передаваемые половым путем.
По мере того, как вирус разрушает иммунную систему, появляются следующие симптомы:
- Увеличение лимфатических узлов;
- Диарея;
- Потеря веса;
- Лихорадка;
- Кашель и одышка.
- Постоянная слабость и усталость;
- Проливные ночные поты;
- Ознобы и лихорадка в течение нескольких недель;
- Увеличение лимфатических узлов в течение 3 месяцев и более;
- Хроническая диарея;
- Постоянная головная боль;
- Оппортунистические инфекции (инфекционные заболевания, которые никогда не развиваются у людей с нормально функционирующим иммунитетом).
Генитальный герпес – очень заразное заболевание, вызываемое вирусом простого герпеса (ВПГ). Вирус проникает в организм через микротравмы на коже и слизистых оболочках. Подавляющее большинство людей даже не знают, что являются носителями вируса, поскольку не имеют никаких проявлений болезни. В тех случаях, когда симптомы есть, первое же обострение проходит достаточно тяжело. У некоторых людей больше никогда не бывает обострений болезни, у других генитальный герпес рецидивирует постоянно.
- Маленькие красные язвочки и пузырьки в зоне половых органов;
- Болезненность и зуд в промежности, на ягодицах, на внутренней поверхности бедер.
Первый симптом генитального герпеса, болезненность и зуд, проявляется обычно через несколько недель после контакта с носителем вируса. Сначала появляется множество пузырьков, которые вскрываются и образуют язвочки.
В период, когда есть язвочки, может отмечаться болезненность и жжение во время мочеиспускания. Эти ощущения могут сохраняться даже тогда, когда все дефекты кожи и слизистой заживут.
Во время инкубационного периода человек может испытывать головную боль, боль в мышцах, может отмечаться лихорадка и увеличение лимфатических узлов, особенно в паховой области.
В некоторых случаях, человек остается заразным даже после того, как заживут все язвочки и пройдут неприятные ощущения.
Генитальные бородавки, вызванные вирусом папилломы человека, являются одной из самых распространенных инфекций, передаваемых половым путем.
- Маленькие бугорки телесного или сероватого цвета в зоне половых органов;
- Некоторые бородавки сливаются друг с другом, напоминая цветную капусту;
- Зуд и/или дискомфорт в промежности;
- Контактное кровотечение.
Впрочем, чаще всего генитальные бородавки никак себя не проявляют. Они могут быть очень маленькими, до 1 мм, а могут образовывать большие конгломераты.
У женщин генитальные бородавки могут возникать на половых губах, входе и стенках влагалища, шейке матки, промежности, вокруг ануса. У мужчин – на половом члене, мошонке и вокруг анального отверстия.
Гепатиты А, В и С – заразные вирусные инфекции, которые поражают печень. Выраженность и время появления симптомов зависит от типа гепатита и реактивности иммунной системы человека.
- Усталость;
- Тошнота и рвота;
- Боль или дискомфорт в животе, особенно в правом подреберье;
- Потеря аппетита;
- Лихорадка;
- Потемнение мочи;
- Боль в мышцах и суставах;
- Кожный зуд;
- Желтуха (желтоватая окраска кожи, слизистых и склер).
Сифилис – бактериальная инфекция, которая поражает половые пути, но со временем может распространиться по всем органам и системам, вызывая разнообразные проявления. Сифилис проходит четыре стадии, для каждой из которых характерны свои особенности. Существует также врожденный сифилис, когда плод заражается еще во время беременности. Врожденный сифилис – очень опасное состояние, поэтому всем беременным нужно не пропускать анализы, назначаемые гинекологом, и в случае выявления сифилиса немедленно его лечить.
Симптомы появляются через 10-90 дней после заражения:
- Маленькая безболезненная язва (шанкр) в месте проникновения возбудителя (половые органы, прямая кишка). Обычно шанкр один, но в редких случаях их может быть несколько;
- Увеличенные лимфоузлы.
Хотя симптомы первичного сифилиса могут исчезнуть без лечения, это не значит, что человек выздоровел. Болезнь просто переходит в следующую стадию.
Симптомы появляются через 2-10 недель после заражения:
- Красная сыпь размером с мелкую монету (50 копеек) по всему телу, включая ладони и подошвы;
- Лихорадка;
- Слабость, вялость, утомляемость.
Эти проявления могут возникнуть и исчезнуть за несколько дней, а могут сохраняться в течение года и более.
Период, когда нет никаких симптомов. Может произойти полное самоизлечение, но чаще болезнь переходит в третичный сифилис.
Если человек не лечится, то бледная трепонема (возбудитель сифилиса) может распространиться по всему организму, вызвать изменения в любых органах и даже привести к смерти.
- Инсульт;
- Менингит, энцефалит, арахноидит и их сочетания;
- Онемения и слабость в конечностях;
- Параличи;
- Глухота;
- Слепота;
- Деменция (слабоумие).
Если вы подозреваете у себя заболевание, передаваемое половым путем, или у вас был секс с партнером, у которого позже появились какие-то странные симптомы, немедленно обратитесь к врачу. Гинеколог или инфекционист назначат вам необходимые анализы, проведут осмотр и выставят диагноз, если заражение все-таки произошло. Для выявления инфекций передаваемых половым путем используются следующие тесты:
- Анализ крови (признаки воспаления, реакция Вассермана);
- Анализ мочи (при уретритах);
- Мазки из уретры, влагалища и шейки матки (для микроскопии и выявления возбудителя);
- Мазки-отпечатки с дефектов кожи и слизистых;
- Иммуноферментный анализ (для определения антигенов);
- Полимеразная цепная реакция (для выявления генетического материала возбудителя);
- Специфические исследования на конкретных возбудителей (например, ряд анализов на гепатиты).
Скрининг – это комплекс анализов и исследований, который проходит человек, не имеющий симптомов заболевания. Скрининг проводится не только для выявления возможных венерических заболеваний, но и для ранней диагностики других болезней (например, скрининг в онкологии).
- Все люди, независимо от пола и возраста, должны регулярно сдавать кровь на ВИЧ. Даже если это маленький ребенок или пожилой человек, которые не имеют сексуальных контактов, это не дает 100% защиты, так как вирус иммунодефицита человека передается еще и через кровь, а значит, есть риск заразиться при инвазивных медицинских манипуляциях (например, операции).
- Беременные женщины. В первый же визит гинеколог выписывает беременной направление на анализы на ВИЧ, гепатиты, хламидии, герпес, сифилис. Очень важно пройти этот скрининг, поскольку эти инфекции могут нанести непоправимый вред здоровью ребенка или даже привести к прерыванию беременности.
- Девушки и женщины. Всем женщинам нужно регулярно посещать гинеколога и сдавать тест на вирус папилломы человека. Опасность этой инфекции для женщин в том, что она может спровоцировать развитие рака шейки матки. Всем сексуально активным представительницам прекрасного пола следует внимательно следить за своим здоровьем и записываться к гинекологу сразу же, как только появятся хоть какие-то признаки нездоровья (зуд, болезненность, необычные выделения из влагалища).
- Больные ВИЧ. В связи с особенностями основного заболевания, такие больные легко могут заразиться какой-то еще инфекцией, поэтому им следует регулярно проходить исследования и анализы, назначаемые инфекционистом.
При подозрении на венерическое заболевание нужно обращаться к венерологу. Этот специалист поставит диагноз быстрее, чем врачи других специальностей. Однако диагностировать инфекции, передаваемые половым путем, смогут гинеколог, андролог, уролог. При хронических инфекциях нередко требуется консультация иммунолога и инфекциониста. При поражении не только половых, но и других органов нужно посоветоваться с офтальмологом, неврологом, кардиологом и другими специалистами.
источник
Известно ли вам о том, что такое «гусарский насморк»? Если такой информацией вы не обладаете, то она будет представлена в материалах данной статьи.
«Гусарский насморк» — это венерическое заболевание, которое носит название гонорея. Кстати, в медицинской практике такую болезнь нередко именуют и триппером.
Почему гонорея носит такое необычное название, как «гусарский насморк»? Согласно утверждениям историков, эту болезнь стали именовать таким образом еще во времена правления короля Карла Второго. С чем это связано? Дело в том, что в те времена для большинства гусар такой «насморк» был так же привычен и распространен, как и обычный.
Ни для кого не является секретом, что в давние времена военнослужащие были необычайно любвеобильны, так как пользовались особым успехом у представительниц слабого пола. Но, к сожалению, тогда люди не слышали ни о каких способах предохранения. Поэтому каждый второй гусар был болен гонореей, а значит, представлял собой источник заражения для других.
«Гусарский насморк» — это венерическая болезнь, которая поражает половые органы человека. В большинстве случае она передается половым путем. Однако нередко бывали и такие ситуации, когда заражение этим заболеванием происходило через бытовые атрибуты (например, через чужое белье, мочалки, полотенца и прочее).
«Гусарский насморк», или гонорея, представляет собой классическую венерическую болезнь. Большинство медработников не воспринимают это заболевание как что-то особенное. При этом следует отметить, что наличие триппера у человека характеризует его как легкомысленного и ведущего беспорядочную половую жизнь.
Какие первые признаки гонореи вам известны? Специалисты утверждают, что при такой болезни практически все пациенты чувствуют боль при попытке мочеиспускания. При этом на нижнем белье больного появляются зеленоватые выделения с неприятным запахом.
При обнаружении у себя подобных симптомов следует сразу же обратиться к венерологу. Также о возникшей проблеме следует сообщить своему партнеру. Делать это следует только после того, как триппер будет подтвержден анализами.
Кстати, некоторые специалисты утверждают, что даже использование такого метода контрацепции, как презерватив, не всегда предотвращает заражение этой болезнью.
«Гусарский насморк», симптомы, лечение которого рассмотрены в этой статье, провоцирует бактерия гонококк. Как было сказано выше, чаще всего она передается половым путем.
Следует отметить, что рассматриваемое заболевание может протекать по-разному. В настоящее время специалисты различают подострую, острую и хроническую гонорею. Рассмотрим признаки каждого вида более подробно.
Для подострой гонореи характерны такие признаки, как:
- жжение и зуд в каналах;
- образование корочки;
- небольшие выделения;
- опухание лимфатических узлов, находящихся в паху.
Рассматриваемый вид болезни опасен более других. Это связано с тем, что он нередко провоцирует появление гнойных очагов в области половых органов, живота, лобка и паха. Такое неприятное явление может возникнуть лишь в том случае, если на эти участки попадут гнойные выделения непосредственно из полового органа. В связи с этим при подозрении триппера следует сразу же обратиться к венерологу.
Признаки такого «гусарского насморка» выражены очень ярко. К ним относят следующие симптомы:
- повышенная температура тела;
- резь или боль при мочеиспускании;
- гнойные выделения;
- боль в яичниках и вверху над лобком.
При отсутствии должного лечения острой гонореи болезнь переходит в хроническую стадию, что значительно осложняет процесс ее лечения.
Как правило, триппер хронического характера проходит без каких-либо симптомов. Однако развитие такой болезни может довольно быстро привести к плачевным последствиям. Возможным осложнением этого заболевания является хронический простатит, хронический цистит, бесплодие, снижение сексуального влечения и синдром тазовой боли.
Рассматриваемое заболевание на первой стадии вылечить гораздо легче запущенных случаев. При этом ни в коем случае нельзя пренебрегать советами врачей, а также заниматься самолечением.
В зависимости от степени развития болезни пациенту могут понадобиться совершенно разные варианты комплексной терапии. Если у больного имеются противопоказания к антибиотическим средствам, то ему проводят местные процедуры.
Следует особо отметить, что все вышеперечисленные симптомы (например, боль при мочеиспускании, выделения) могут отмечаться не только у мужчин, но и у женщин. Хотя признаки «гусарского насморка» у представительниц слабого пола иногда вообще никак не проявляются. При этом время идет, и болезнь прогрессирует. Зачастую женщины узнают о проблеме лишь после возникновения осложнений. Терапия в этом случае будет более длительной и сложной. Поэтому бессимптомный триппер у женщин особенно опасен.
Чтобы предотвратить развитие венерических заболеваний, в процессе полового акта следует обязательно применять средства защиты. Также необходимо встречаться лишь с постоянным партнером, укреплять свой иммунитет и регулярно проходить обследование у гинеколога или уролога.
источник
“Гусарский насморк”, или как еще его называют, “французский”, это не что иное, как венерическое заболевание гонорея. Есть еще одно менее приятное для слуха название этого недуга – триппер. Название «гусарский насморк» эта болезнь получила еще во времена короля Карла Второго. Для большинства гусар “этот насморк” был также привычен, как и обычный. Гусары были необычайно любвеобильны, пользовались успехом у дам, о предохранении в те давние времена и не слышали, поэтому каждый второй был болен гонореей, и представлял собой источник заражения для других.
Это болезнь венерического характера, поражающая половые органы человека. Чаще всего она передается половым путем. Есть и бытовой путь заражения – через чужое белье, полотенца, мочалки.
Гонорея – классическая венерическая болезнь. Многие медики фривольно называют ее “гусарским насморком”, подчеркивая тем самым свое спокойное, почти лояльное отношение к таким последствиям любви без обязательств. Триппер давно никто не воспринимает, как что-то особенное, в какой-то степени наличие этого заболевания у человека характеризует его, как ведущего беспорядочную половую жизнь.
Какие первые признаки «французского насморка»? Если когда-нибудь ( надеюсь все таки никогда) вы почувствуете боль при попытке справить малую нужду, а на нижнем белье окажутся неприятно пахнущие зеленоватые выделения, знайте, это как раз те самые симптомы. Сразу вспомнятся рассказы знакомых о том, как они страдали “французским насморком”, какие внешние признаки были у них.
Понятно, что радости такое открытие не вызовет ни у кого. Сразу на ум приходят воспоминания о недавних новых любовных связях, о незащищенном сексе. Но, в основном, все мысли теперь о возможных проблемах со здоровьем, и как поскорее вылечиться. Жалеть о незащищенной связи уже поздно, да и проклинать своего сексуального партнера никакого смысла уже нет. А вот сообщить ему или ей о возникшей проблеме, но уже после того, как гонорея подтверждена анализами, очень желательно. Кстати, даже использование презерватива не всегда предотвращает заражение “гусарским насморком”.
Не так все страшно, как может показаться на первый взгляд, все таки сейчас не времена Карла Второго, хотя еще лет 10 назад вылечить гонорею было большой проблемой из-за отсутствия эффективных лекарств.
Ее провоцирует бактерия гонококк, которая передается половым путем. Различают острую, подострую и хроническую гонореи.
У острой гонореи симптомы ярко выражены.
- боль или резь при мочеиспускании
- повышение температуры
- гнойные выделения
- боль вверху над лобком и в яичниках
У подострой гонореи признаки такие:
- зуд и жжение в каналах
- небольшие выделения
- образование корочки
- опухание лимфатических узлов в паху.
Этот вид опасен более других, так как есть вероятность появления гнойных очагов в области живота, области половых органов, паха, лобка, в случае, если туда попадут гнойные выделения из «самого главного органа». Ни в коем случае нельзя тянуть с визитом к врачу.

При малейшем подозрении на заболевание триппером, следует обратиться к врачу, с целью предотвратить дальнейшее развитие болезни. Заболевание на первой стадии вылечить всегда легче. Ни в коем случае нельзя заниматься самолечением.
В зависимости от стадии болезни необходимы разные варианты комплексной терапии. Если у пациента противопоказания к антибиотикам – ему проводят местные процедуры. Разумеется, в домашних условиях, без обследования врачом, вылечиться нельзя.
Необходимо отметить, что перечисленные симптомы, такие, как боль при мочеиспускании, и выделения из мочеиспускательных каналов, отмечаются и у мужчин, и у женщин.
Но довольно часто во время “гусарского насморка” эти признаки у женщин вообще никак не проявляются. Болезнь прогрессирует, время идет, и только после возникновения осложнений женщина узнает о возникшей проблеме. Лечение в этом случае будет более длительным и сложным. Поэтому бессимптомная гонорея у женщин особенно опасна. Дамы должны следить за регулярностью менструального цикла и регулярно посещать гинеколога!
Профилактические меры по борьбе с “гусарским насморком”?
Заботьтесь о себе и своем половом партнере, применяйте средства защиты, встречайтесь с постоянным партнером; укрепляйте иммунитет; регулярно проходите обследование у уролога и гинеколога.
источник
Венерическим называют заболевание, которое передается от человека к человеку во время полового контакта, но некоторыми половыми инфекциями можно заразиться и при использовании личных предметов больного. Врачей, которые лечат зараженных пикантными инфекциями, в честь богини любви Венеры назвали венерологами.
Ведь венерические заболевания объединяют любовников так же, как и их чувства. Многие люди считают, что заражения половой инфекцией стоит бояться только тем, кто ведет беспорядочную половую жизнь и поэтому, обнаружив у себя симптомы венерического заболевания, они стесняются своей болезни. Очень часто заражение половой инфекцией становится причиной распада семейных пар и рождения больных детей.
На сегодняшний день самыми «популярными» инфекциями интимного характера являются сифилис, гонорея, генитальный герпес, вирус папилломы человека, СПИД, трихомониаз, хламидиоз, микоплазмоз, молочница и лобковая вшивость. Но это далеко не полный перечень инфекций, передающихся половым путем. Эти самые распространенные и известные.
Сифилис — довольно сложное венерическое заболевание. Мужчины заражаются сифилисом в 3 раза чаще, чем женщины. Симптомы: приблизительно через месяц после заражения на половом члене появляется безболезненная язва — твердый шанкр, размеры которого могут быть настолько малыми, что его можно просто не заметить. Но у некоторых людей он может достичь 15 мл в диаметре. Твердый шанкр чаще всего появляется на головке пениса, но может выступить и на лобке, других частях пениса, в отверстии уретры, на губах, слизистой рта, языке и в любом другом месте, куда попала инфекция.
Постепенно язвочка заживает и исчезает, но бактерии сифилиса продолжают размножаться в организме. Через две-шесть недель после заживления язвочки начинают проявляться следующие симптомы сифилиса: сыпь на теле, набухание лимфоузлов, повышение температуры и слабость. Эти симптомы также могут пройти сами по себе, без лечения. Но дальше сифилис поражает внутренние органы и может привести к летальному исходу. Если же начать лечение сразу же, как только обнаружили твердый шанкр, то антибиотики уничтожают бактерии сифилиса и больной полностью выздоравливает.
Гонорея — второе по распространенности венерическое заболевание. Первый признак гонореи — резь и жжение в мочеиспускательном канале. Далее появляются выделения в виде желто-зеленого гноя с неприятным запахом, наблюдаются частые и болезненные походы в туалет по малому. Первые симптомы гонореи проявляются в течение двух-пяти дней после полового контакта с больной партнершей, но у 20% мужчин гонорея протекает бессимптомно. Запоздалое обращение к врачу может стать причиной сужения мочеиспускательного канала, развития простатита и бесплодия.
Генитальный герпес — рецидивирующее инфекционное заболевание. Вирусом герпеса заражены 90% жителей планеты. Активизируется вирус во время ослабления иммунитета, а заражаются генитальным герпесом от половых партнеров. Через 2-25 дней после заражения появляется зуд и чувство жжения на теле пениса, затем на этом месте возникают болезненные язвочки, наполненные прозрачной жидкостью. У некоторых больных наблюдается боль при мочеиспускании, повышение температуры и увеличение лимфатических узлов. Генитальный герпес полностью не излечивается, медикаментозное лечение лишь ослабляет проявление болезни.
СПИД — синдром приобретенного иммунодефицита. СПИД передается во время половых контактов и через зараженную кровь. Болезнь вначале протекает бессимптомно. Признаки СПИДа могут проявиться через месяц или даже через несколько лет после заражения. Человек чувствует упадок сил без видимой причины, у него регулярно повышается температура, увеличиваются лимфоузлы под мышками и в паху. Больной теряет вес, на слизистой оболочке носа, в заднем проходе, в полости рта и на веках у него могут появляться плоские розовые пятна — папулы. Более поздние симптомы СПИДа — кашель с удушьем и частые поносы. К сожалению, в настоящее время нет вакцины против вируса СПИДа.
ВПЧ — вирус папилломы человека. Симптомы ВПЧ проявляются через несколько недель или через месяц после заражения от полового партнера. На наружных и внутренних половых органах, на заднем проходе появляются одиночные или множественные бородавчатые образования — кондиломы. ВПЧ становиться причиной развития рака шейки матки. В настоящее время делают вакцинацию от этой болезни, после лечения ее высока вероятность рецидивов.
Трихомониаз, хламидиоз, микоплазмоз и молочница также поражают мочеполовую систему. Их можно заподозрить по необычным специфическим выделениям с неприятным запахом, чувству дискомфорта, жжения и боли при мочеиспускании. Белые творожистые выделения — чаще всего признак молочницы, обильные пенистые выделения с интенсивным зудом — симптом трихомониаза, при хламидиозе выделений может и не быть или они появляются в небольшом количестве только по утрам.
Какими бы не были выделения, все они требуют немедленного обращения к гинекологу и своевременного лечения антибиотиками. Предотвратить развитие этих венерологических заболеваний можно с помощью медикаментозной профилактики, для проведения которой надо обратиться к врачу в течение двух суток после незащищенного секса с больным партнером.
Лобковая вшивость или педикулез также остается одним из самых распространенных венерических заболеваний. Симптомы лобкового педикулеза — интенсивный зуд и покраснение в волосяной части лобка. Лобковые вши имеют очень маленькие размеры — 1-1,5 мм, поэтому разглядеть их можно только через лупу. Передаются вши при половом контакте, через постельное и нижнее белье. В запущенных случаях болезни вши распространяются по всему кожному покрову, где есть волосы. Их тогда можно обнаружить даже в волосах под мышкой, бровях и ресницах.
— Вернуться в оглавление раздела «Микробиология.»
При необходимости анонимной консультации врача вопрос можете оставить на «форуме консультаций врача».
источник
Всем известны широко распространенные симптомы насморка: головная боль, выделения из носа, заложенность носа. Известно также, что это воспаление носа, которое часто встречается на протяжении всей жизни особенно у детей. Но к каким последствиям может привести простая, казалось бы, на первый взгляд заложенность носа и связанное с этим затруднение дыхания.
Ринит – это инфекция, которая поражает слизистую оболочку полости носа и вызывает нарушение её функций. Существует как самостоятельное заболевание, так и на фоне других инфекций проникающих в организм, например: дифтерия, грипп, корь, гонорея, ВИЧ-инфекция.
В своем развитии острый ринит проходит несколько последовательных стадий. В каждой стадии есть свои особенности, позволяющие определить, на каком этапе находится развитие болезни.
Первая стадия характеризуется тем, что микробы только проникли в полость носа, и оказывают раздражающее влияние на слизистую оболочку. При этом появляются следующее характерные симптомы:
- Ощущение сухости в носу
- Чувство щекотки, жжения в полости носа
Среди общих симптомов выделяют:
- Головную боль, которая постепенно может усиливаться.
- В некоторых случаях наблюдается небольшое повышение температуры тела до 37,5 градусов.
Длительность первой стадии продолжается в течение всего лишь нескольких часов, а иногда, и одного двух дней, по истечении которых изменяются симптомы и заболевание переходит на следующий этап своего развития.
Вторая стадия начинается с того момента, когда из носа начинает вытекать много слизи, жидкой консистенции. В эту стадию нарастают симптомы заболевания. Характерным является то, что симптомы сухости и жжения в полости носа исчезают. Зато появляется заложенность носа, и дыхание становится затрудненным. Больные могут отмечать снижение чувствительности к запахам.
В связи с тем, что полость носа посредством мелких проходов сообщается с поверхностно расположенной слизистой глаза – конъюнктивой, воспаление может распространяться и на нее. В таком случае говорят о сочетающемся конъюнктивите (воспаление конъюнктивы). Наблюдается слезотечение.
Третья стадия неразрывно связана с реакцией иммунной системы на попавшие внутрь носа вредные микроорганизмы. Обычно данная стадия начинается на 4-5 день от начала заболевания. Её ни с чем не спутаешь, поскольку в этот период из носа начинают выделяться слизисто-гнойное содержимое, густой консистенции, и нередко с неприятным запахом. Гной также может быть желтовато-зеленого цвета.
Гнойное содержимое со зловонным запахом появляется вследствие того, что в слизистую оболочку носа проникают защитные клетки (фагоциты, нейтрофилы), которые одновременно вызывают воспалительный процесс, с отеком окружающих тканей, а также «пожирают и переваривают» бактерии, внедрившиеся внутрь носа. В случае слишком большого объема захваченных болезнетворных бактерий, фагоциты слишком сильно переполняются и разрываются, вместе с этим наружу выходят переработанные убитые бактерии – то есть гной.
Через несколько дней все вышеуказанные симптомы понемногу стихают, и воспалительный процесс близится к завершению. Улучшаются: дыхательная функция носа и общее состояние больного. Продолжительность воспалительных явлений варьирует в зависимости от устойчивости организма сопротивляться влиянию внутренних и внешних вредных факторов.
Бывает так, что у физически здорового человека, ведущего активный образ жизни, проводящего физические и закаливающие процедуры, ринит протекает в легкой форме и длится, всего лишь 2-3 дня. Или, наоборот, при снижении защитных сил организма заболевание протекает намного тяжелее, с выраженными симптомами интоксикации (головная, мышечная боль, резкое повышение температуры тела до высоких цифр 38-39 градусов), и длится не 2-3 дня, а значительно дольше, доходя иной раз до 3-4 недель, и даже переходом в хроническую форму заболевания.
Указанные симптомы и стадии протекания воспалительного процесса при остром рините являются классическими и в большинстве случаев возникновения ринита, специфического происхождения, такие же.
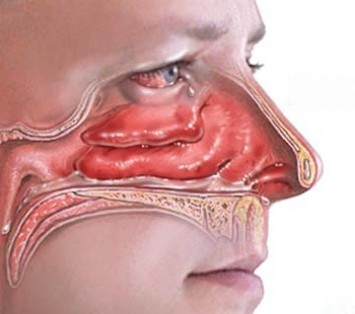
При дифтерии часто поражается сердце, поэтому дети жалуются на боли в этой области. Наряду с местными специфическими изменениями существенную роль в состоянии больного, играют симптомы общей интоксикации, которые развиваются при проникновении дифтерийных токсинов в кровь. Ребенок может находиться в очень тяжелом состоянии и нуждается в срочной медицинской помощи.
Отличительным признаком ринита при кори является появление мелкоточечной сыпи на внутренней поверхности щек, в полости носа, на губах. Сыпь выглядит в виде мелких пятен, вокруг которых образуется белый поясок.
Кроме всего прочего заболевание сопровождается нарушением общего состояния ребенка, с повышением температуры тела, головной болью и другими симптомами активного воспалительного процесса.

Повреждение мембран клеток сосудистой стенки вызывает выход кровяных элементов наружу, отсюда появляется такой симптом как кровотечения из носа, как один из симптомов, наводящих на мысль что ринит вызван вирусом гриппа.
Проникновение вируса гриппа не ограничивается одной лишь слизистой оболочкой носа. Вирус гриппа проникает с кровью по всему организму. Это объясняет множественность разнообразных симптомов, встречаемых при гриппозном рините.
В первую очередь следует выделить такие местные симптомы:
- Головная боль
- Ринорея – очень частые и обильные выделения из носа, которые носят слизистый характер. Если, при прошествии нескольких дней, слизистые выделения сменяются на гнойные выделения, то этот факт, говорит о том, что на фоне гриппа присоединилась вторичная бактериальная инфекция.
- Поражение тройничного нерва – проникновение вируса гриппа в волокна тройничного нерва вызывает его воспаление, которое носит название – невралгия тройничного нерва. Больные чувствуют боль в правой или левой половине лица, или в обеих половинах. Тройничный нерв несет с собой болевые рецепторы к жевательным мышцам, к височной и лобной частям головы.
К общим симптомам относят:
- Повышение температуры тела до 38 градусов и выше.
- Болезненность и ломота в мышцах.
- Повышенное потоотделение и озноб.
- Понос и возможна тошнота. Появляются в тяжелых случаях, при сильной интоксикации организма нарушается работа желудочно-кишечного тракта.
Грипп – это очень серьёзная инфекция, которая вызывает множество осложнений. Что касается гриппозного ринита, то осложнениями могут быть распространение воспалительного процесса на пазухи носа, и в среднее ухо. Поэтому пренебрежение советами врача по уходу за больным в этот период и пускание болезни на самотек часто приводит к ослаблению защитных сил организма и хронизации процесса в полости носа.
Диагностика острого ринита не представляет больших трудностей, и включает в себя опрос больного о его жалобах, сколько прошло времени с момента появления первых симптомов. Если внимательно проследить цепь симптомов заболевания с очередностью их появления, то можно с легкостью определить, на какой стадии развития находится воспалительный процесс в полости носа.
Окончательный диагноз ставится после специального исследования врачом отоларингологом (ЛОР врач). Доктор осматривает полость носа при помощи специального устройства под названием световой рефлектор, который отражает свет от лампочки и направляет его в исследуемую полость носа.
При рините на ранней стадии развития обычно заметно покраснение и отек слизистой оболочки. В дальнейшем появляются гнойные выделения.
Диагностика ринита вирусного происхождения коренным образом отличается от такового при воспалении, вызванном болезнетворными бактериями.
- При рините, вызванном вирусами гриппа, кори, коклюша, аденовирусами и другими видами вирусов никогда не встречается гнойного отделяемого из полости носа.
- При вирусном рините всегда присутствуют обильные слизистые выделения. Одним словом «сопли текут, рекой не переставая». Больной вынужден постоянно ходить с носовым платком или гигиеническими салфетками.
Диагностика ринита вызванного бактериальной инфекциейхарактеризуется:
- Значительным нарушением общего состояния пациента. Повышение температуры тела может достигать 38-39 градусов, что почти никогда не встречается при вирусном рините.
- Присутствует заложенность носа, нарушающая носовое дыхание.
- Выделения из носа через некоторое время от начала заболевания приобретают вид от слизистого характера, вплоть до гнойного содержимого с неприятным запахом и желто-зеленым цветом.
Данное разделение может быть условным в том случае, если больной живет в грязном, пыльном помещении, не соблюдает элементарных правил личной гигиены, а самое главное окружающие его люди болеют каким-либо острым инфекционным заболеванием, передающимся воздушно-капельным путем.
Это означает, что если человек заразился, к примеру, вирусом гриппа, то через несколько дней может присоединиться вторичная бактериальная инфекция, со всеми вытекающими последствиями.
Острый неосложненный ринит лечится в домашних условиях. Лечение проводят в зависимости от стадии развития воспалительного процесса.
В лечении острого ринита используют как симптоматические средства, так и специальные лекарственные средства, направленные на уменьшение воспалительных процессов в полости носа. При бактериальных инфекциях обосновано применение антисептических средств, при помощи, которых промывается и очищается слизистая оболочка полости носа.
Лечение первой стадии течения ринита основано на использовании:
- Горячих ножных ванн в течение 10-15 мнут
- Накладывании горчичников на область подошвы или на икроножные мышцы
- Питье горячего чая с малиной или кусочком лимона
К медикаментозным средствам, применяемым в данной стадии относят:
- Антисептические средства, местного действия. Рекомендуют закапывать в нос 3-5% раствор протаргола 2- раза в день.
- Противоаллергические лекарственные средства – драже диазолина, тавегила или лоратадина в виде таблеток. Данные средства принимают преимущественно при аллергическом происхождении ринита. Дозу устанавливают в зависимости от выраженности чихания, слезотечения и выделений из носа.
- Средства повышающие местный иммунитет – капли с раствором интерферона, или лизоцима.
- При головной боли применяют анальгетические препараты – анальгин, солпадеин, тайленол. Детям рекомендуют принимать по 250мг. Взрослым – по 500мг. При возникновении головной боли.
Лечение второй и третьей стадии острого ринита немногим отличается от такового при начальных проявлениях болезни. В стадии разгара заболевания усиливаются воспалительные процессы в носу, появляются гнойные выделения, обусловленные повышенной активностью болезнетворных бактерий и борьбы с ними иммунной системы. В связи с этим, в особо тяжелых случаях течения заболевания в комплексе с симптоматическим лечением назначают антибиотики широкого спектра действия, различные противомикробные препараты. Данные лекарственные средства принимают внутрь в виде таблеток, капсул, либо осуществляют промывания полости носа.
- К антибиотикам, применяемым, для лечения острого ринита относят:
- Амоксициллин – антибиотик широкого спектра действия, выпускается в таблетках по 500 мг. Детям старше 12 лет назначают по 500 мг. 3 раза в день, на протяжении 5-7 дней.
- Биопарокс – антибактериальный препарат местного действия. Выпускается в виде аэрозоля во флаконах. Назначается по 1 ингаляции внутрь каждой ноздри через каждые четыре часа.
Для уменьшения симптомов заложенности носа в нос закапывают препараты местного действия, сужающие кровеносные сосуды и тем самым снимающие спазм и отек слизистой оболочки. В результате улучшается носовое дыхание и больной чувствует себя намного легче. К таким препаратам относят:
- Нафтизин – сосудосуживающее средство. Для детей используют 0.05% раствор, взрослым закапывают 0.1% раствор по нескольку капель каждые 4-6 часов.
- Ксилометазолин – также сосудосуживающее лекарственное средство. Детям назначают капли в нос в виде 0.05% раствора 2 раза в день. Взрослым периодичность закапывания та же, единственное, что увеличивают концентрацию препарата до 0.1%.
Следует учитывать тот факт, что использование капель в нос не должно превышать более 7-10 дней. Поскольку могут проявиться различные побочные эффекты, связанные с нарушением обонятельной и очистительной функцией носа, при их использовании. При чувстве жжения, местного раздражения и сухости в носу прием указанных препаратов рекомендуется прекратить.

Рекомендуется применять для улучшения оттока слизи или гноя из полости носа. Обладает такими свойствами, как повышение местного иммунитета, усиливает выделение слизи ворсинками слизистой оболочки и тем самым способствует скорейшему выздоровлению.
Применяется в виде капель или драже. Рекомендуемая доза составляет по 2 драже 3 раза в день, или по 50 капель раствора также 3 раза в день. Детям дозу устанавливает врач в зависимости от возраста ребенка.
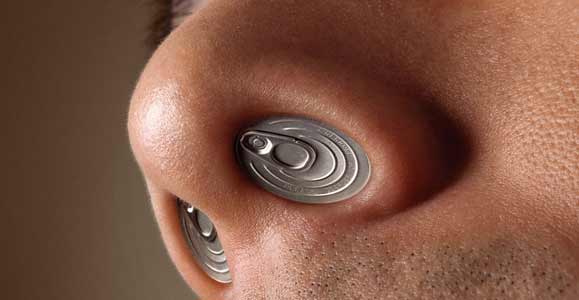
Причинами хронического ринита чаще всего бывают:
- Искривление перегородки носа. Сюда относят врожденные аномалии развития носовой перегородки, носовых раковин, посттравматические повреждения.
- Полипы внутри полости носа, закрывающие носовые ходы и способствующие застойным явлениям.
- Разрастания аденоидов на задней поверхности верхней части глотки. Аденоиды – лимфатическая ткань, которая предотвращает попадание инфекции внутрь организма. При частых воспалительных процессах разрастается и способствует хронизации процесса в полости носа и носовых пазухах.
- Общие хронические процессы в организме. К ним относят хронические заболевания желудочно-кишечного тракта, сердечнососудистые заболевания, снижение общей сопротивляемости организма.
Встречается несколько клинических форм хронического ринита:
- Хронический катаральный ринит
Является одним из осложнений острого ринита, так как частые простудные заболевания, насморк приводят к постоянному присутствию в носу различных болезнетворных бактерий. Характерной особенностью является постоянное равномерное покраснение слизистой оболочки, постоянными выделениями слизисто-гнойного содержимого. В положении лежа на боку больной, чувствует заложенность носа на той стороне, которая находится снизу. На холоде заложенность носа усиливается.
Лечение заключается в удалении причинных факторов приводящих к хроническому течению заболеванию.
- Хронический гипертрофический ринит
В некоторых случаях хроническое воспаление в полости носа способствует разрастанию слизистой оболочки хрящей и костной ткани в носу. Этот процесс протекает медленно и незаметно, но неуклонно может прогрессировать. Анатомические образования в полости носа, увеличиваясь в размерах, закрывают дыхательные отверстия, и больной постоянно ходит с заложенным носом и у него появляется характерная гнусавость голоса. При разрастании носовых раковин образуются карманы, где постоянно присутствует инфекция и гнойное содержимое.
Диагноз устанавливают на основании эндоскопического исследования полости носа. Хронический гипертрофический ринит часто приводит к осложнениям в виде воспаления пазух носа – синуситам (гайморит, фронтит).
При лечении используют хирургические вмешательства. Операции проводят при местном наркозе, и заключаются в удалении разрастаний, при которых улучшается носовое дыхание.
- Атрофический ринит
Атрофический ринит – это заболевание, которое характеризуется распространенным нарушением нормального анатомического строения полости носа, с отмиранием ворсинок слизистого эпителия полости носа и нарушением их физиологических функций.
Атрофический ринит является одним из самых неблагоприятных последствий, вследствие частых воспалительных заболеваний полости носа, неблагоприятных факторов внешней среды. А также возможно развитие дистрофических процессов на фоне общих тяжелых заболеваний органов и систем организма.
Больные ощущают постоянную сухость в носу. Наблюдаются гнойные желто-зеленого цвета выделения, при высыхании которых, в полости носа образуются корки.
В лечении используют как общеукрепляющую терапию в виде приема поливитаминных комплексов, укрепления иммунитета, закаливающих процедур, так и местно используют промывания полости носа физиологическим раствором хлорида натрия, смазывания слизистой оболочки глицерином вместе с закапыванием 10% спиртового раствора йода. Раствор йода улучшает работу ворсинок слизистой оболочки.
Полезно использование ингаляций с морской солью. Для приготовления раствора берут 5 грамм морской соли (одна чайная ложка) из расчета на стакан кипятка. Ингаляции проводят 2-3 раза в день.
Вазомоторный ринит возникает в тех случаях, когда речь идет о присутствии какого-либо аллергического агента в полости носа. В качестве аллергенов могут выступать: домашняя пыль, мех, запахи кошек и собак, пыльца растений, тополиный пух и многие другие вещества. К появлению вазомоторного ринита способствуют, как внутренние особенности организма вырабатывать большое количество биологических веществ в ответ на проникновение аллергенов, так и вредное влияние окружающих факторов внешней среды: дорожная пыль, выхлопные газы, токсические отходы промышленной деятельности и многие другие.
Вазомоторный ринит характеризуется повышенной реакцией организма в ответ на проникновение аллергенов. Основными клиническими симптомами вазомоторного ринита являются: частое чихание. Обильные слизистые выделения из носа, заложенность носовых ходов. Сочетание воспаления слизистой глаз – конъюнктивита не редкое явление при данной форме заболевания.
Выделяют две основные формы течения вазомоторного ринита:
Сезонная форма – появляется в том случае, когда вышеуказанные симптомы появляются в весенне-осенний период года. Данная форма связана с появлением пыльцы различных растений обуславливающих аллергическую реакцию. Длительные воспалительные процессы в полости носа на фоне аллергии могут приводить к переходу заболевания в постоянную форму.
Круглогодичная или постоянная форма заболевания – наблюдается в течение года и обусловлена постоянным контактом больного с домашней пылью мехом или другим видом аллергена.
Лечение заключается, прежде всего, в исключении контакта с аллергеном, вызвавшем повышенную реакцию организма. Вдобавок ко всему назначают противоаллергические препараты.
- Клемастин (тавегил) – таблетки по 1 мг. Принимают внутрь по 1 таблетке 2 раза в день.
- Кромолин (кромоглициевая кислота) – выпускается во флаконах по 15мл. в виде спрея.
Применение – распыляют спрей в каждую ноздрю при первых признаках появления аллергического насморка.
Профилактика появления воспаления слизистой оболочки полости носа, включает целый комплекс мер направленных на исключение влияния вредных факторов, переохлаждения, своевременного лечения других острых инфекционно- воспалительных заболеваний.
Профилактические меры включают:
- Предотвращение появления простудных заболеваний.
- Не рекомендуется резкое перемещение из теплого помещения в холодное, не находиться на сквозняках, не употреблять в качестве питья ледяную воду и другие прохладительные напитки.
- Рекомендуют проводить закаливающие процедуры. Обливания холодной водой (начинать постепенно, от использования теплой воды, к прохладной). Регулярные занятия спортом.
- Питание должно быть полноценным, высококалорийным, а самое главное соблюдаться правильный режим. Рацион должен состоять из потребления фруктов и овощей с повышенным содержанием витамина С (лук, капуста, цитрусовые, смородина). Рекомендуют пить чай с малиной, настоем шиповника, молоко с медом.
- Периодическая влажная уборка и проветривание в помещении предотвратит попадание и распространение инфекции.
- Своевременное обращение к врачу, при первых признаках заболевания предотвратит появление возможных осложнений, особенно у грудных детей.
- Прием утренних или вечерних солнечных ванн укрепит иммунитет, поможет в образовании витамина Д и придаст здоровый блеск коже ребенка.
- Гигиенические мероприятия, такие как: мытье рук с использованием мыла после туалета и перед едой, позволит избежать попадания инфекции в рот или в нос (при его ковырянии пальцем) как это часто бывает у маленьких детей.
источник
Гусарский насморк – инфекционная патология, которая в подавляющем большинстве случаев передается половым путем и приводит к воспалительному процессу мочеполовой системы. При несвоевременной и неадекватной терапии развиваются серьезные последствия, вплоть до бесплодия. Широко распространена среди сексуально активного населения всего мира.
Название гусарский или французский насморк болезнь получила еще в 17 веке (времена правления Карла Второго), когда большинство гусар болели ним не реже, чем обычной простудой. Это древнейшая патология, которая упоминается в Библии, как физическая нечистоплотность. Такой синоним носит венерическое заболевание под названием гонорея или триппер.
Любвеобильные мужчины пользовались популярностью у представительниц прекрасного пола, средств защиты не было – в итоге каждый второй заболевал и являлся источником заражения.
Возбудителем болезни является грамотрицательные диплококки — гонококки. Гонорея развивается в результате внедрения возбудителя в организм и его активного размножения. Локализация патогенов отличается согласно половому признаку: у женщин – шейка матки, у мужчин – уретра. Именно отсюда начинается развитие патологического процесса.
Практически у половины зараженных людей заболевание протекает бессимптомно либо проявления настолько минимальны, что больной не предает им должного значения. Наиболее склонны к такой клинической картине женщины.
Инкубационный период начинается в момент заражения, у мужчин длится 1-7 дней, у женщин – 5-10. Первые признаки: дискомфорт при мочеиспускании, гнойные выделения, боли внизу живота, частые позывы.
Симптомы напрямую зависят от вида гусарского насморка:
- острый – повышение температуры тела, рези или боли во время мочеиспускания, появление на нижнем белье выделений зеленоватого цвета с неприятным запахом;
- подострый – зуд, жжение, ощущения щекотания в терминальном отделе уретрального канала, увеличение паховых лимфоузлов, незначительные выделения с образованием корочек;
- хронический – протекает бессимптомно, но способствует необратимым изменениям мочеполовой системы (бесплодие, как женское, так и мужское, простатит, цистит, параметрит, поражение жизненно важных органов – сердца, печени, почек, головного мозга).
Подострая стадия опасна тем, что повышает риски возникновения гнойных очагов в нижней части живота, на лобке, в паху. От раздражения гноем наружных покровов развивается экзема. Иногда даже возникает омертвление крайней плоти.
Кроме мочеполовой системы могут быть поражены слизистая оболочка прямой кишки, глаз (конъюнктива), ротоглотки. Первые симптомы – зуд и выделения из заднего прохода, слезоточивость и гнойные выделения из глаз, повышенное слюноотделение, боли в горле.
Наиболее распространенный путь передачи триппера – половой контакт с больным партнером. Причем развиваться патология способна не зависимо от вида секса, будь то вагинальный, оральный, анальный. Различные комбинации в пределах одного акта увеличивают риски инфицирования.
Проникновение гонококка в организм не всегда означает болезнь. При незащищенной интимной близости заболевают 50% мужчин и 98% женщин.
Заражению гусарским насморком больше подвержены женщины из-за анатомических особенностей строения половых органов – складчатая структура влагалища способствует проникновению патогенных микроорганизмов к шейке матки.
Триппер обостряется при менструации. Активность гонококков обуславливает увеличение рисков заражения мужчины в этот период или сразу после прекращения кровотечения.
Не исключена бытовая передача инфекции. Несмотря на низкую жизнеспособность гонококк может некоторое время существовать во влажной среде.
Бытовые способы заражения:
- совместное использование с инфицированным человеком полотенец, мочалок, бритвы, постельного белья, зубной щетки, посуды;
- ношение чужой одежды – брюки, юбки, нижнее белье;
- общественный туалет, места большого скопления людей – бани, сауны, бассейны;
- купание в водоеме со стоячей водой.
Все же маловероятно заболеть бытовым способом, но при низком иммунитете риски увеличиваются в несколько раз.
Заболевание способно передаваться от матери ребенку. Происходит это в момент прохождения по родовым путям. Гонорея чаще всего поражает слизистую оболочку глаз у мальчиков и половые органы у девочек.
Появление первых симптомов – неоспоримый повод для обращения к врачу (венерологу, урологу, гинекологу).
Ключевую роль в успешной терапии играет своевременная диагностика. Проводится микробиологическое обследование гнойных выделений. Выявить патогены даже в малых количествах способен бактериальный посев, иммуноферментный анализ. Использование методики полимеразной цепной реакции поможет выявить и другие венерические заболевания.
Возбудители французского насморка способны существовать в межклеточном пространстве или внедряться внутрь клеток. Иногда их поглощают некоторые патогенные микроорганизмы, например, трихомонады. В таком случае после адекватной терапии трихомониаза наружу выходят гонококки – развивается гонорея.
Ни в коем случае нельзя заниматься самолечением. Вылечиться в домашних условиях, без необходимого обследования и консультации врача не возможно.
Антибактериальные препараты назначаются на основе проведенного бактериологического посева с учетом выявления всех остальных патогенных микроорганизмов. Используется комбинированная терапия (двумя антибиотиками). Наиболее активно по отношению к гонококкам совместное применение Цефтриаксона внутримышечно и азитромицина или доксициклина перорально.
Курс лечения неосложненной формы болезни составляет минимум неделю, более запущенные случаи могут требовать длительной терапии (вплоть до нескольких месяцев).
Если у пациента есть противопоказания к приему антибиотиков, тогда проводятся местные процедуры, воздействующие непосредственно на очаг инфекции.
В период лечения необходимо воздержаться от половых контактов, не употреблять алкогольные напитки. Пролечиться должны все партнеры.
Через 7-10 дней после окончания антибиотикотерапии пациент сдает контрольные анализы. Женщинам потребуется два контрольных исследования – через неделю и после второго менструального цикла.
Любое заболевание проще предупредить, чем лечить. Профилактика гонореи, как и других венерических заболеваний, заключается в:
- использовании презервативов;
- тщательной гигиене половых органов до и после интимной близости;
- соблюдении интимной этики (один постоянный партнер).
Риск заражения мужчин значительно снижает мочеиспускание после акта, что обеспечивает вымывание патогенов.
Не допустить развития болезни способен крепкий иммунитет. Поэтому необходимо на постоянной основе его укреплять (активный образ жизни, сбалансированное питание, избегание стрессовых ситуаций, отказ от вредных привычек). Кроме этого, необходимо вовремя лечить все соматические патологии, которые при длительном течении снижают защитные функции организма.
Рекомендуется раз в пол года проходить профилактические осмотры у гинеколога, уролога.
Гусарский насморк – деликатная проблема, о которой не принято говорить вслух. Не стоит недооценивать опасность заболевания. Отсутствие лечения приводит к необратимым последствиям. Поэтому при первых же симптомах заболевания необходимо обратиться за медицинской помощью.
источник
Венерические заболевания, то есть инфекции и вирусы, передаваемые половым путем, имеют большое количество симптомов. Часто они похожи, но каждый инфекционный возбудитель имеет свои особенности. При появлении первых же признаков болезни нужно как можно скорее сдать анализы и начать лечение.
Существуют основные признаки венерических заболеваний у мужчин, которые должны заставить насторожиться:
- Кровавые и гнойные следы в сперме;
- Постоянные позывы помочиться;
- Болезненность мочеиспускания;
- Слабое, но длительное повышение общей температуры;
- Болевые ощущения в яичках;
- Выделения из мочеиспускательного канала;
- Высыпания и раздражения на половом члене, и в особенности на головке.
Симптоматика заболеваний у женщин, на которую нужно обратить внимание, следующая:
- Чувство сухости и дискомфорта, боли при интимных контактах;
- Отечность лимфоузлов;
- Нарушенный цикл менструации;
- Болезненность и выделения из прямой кишки;
- Зуд в паховой зоне;
- Раздражение анального отверстия;
- Высыпания на половых губах и в паховой области;
- Пенистые, с необычным оттенком гинекологические выделения;
- Отечность женских внешних половых органов;
- Постоянные позывы помочиться, приносящие вместо чувства опорожнения боль.
Симптоматику можно разделить на первичную и общую. Первичные симптомы – это внешнее проявление инфекционного поражения, различные образования на коже и слизистых. Общие – влияние инфекции на организм в целом, к примеру, жар и лихорадка, слабость.
При хламидиозе в первую очередь воспаляется мочеиспускательный канал. У женщин воспаляется еще и шейка матки, проявляется слабые белесые выделения, беспричинные кровотечения. Заражение происходит обычно лишь в случае генитального контакта. Младенцы часто заражаются от больных матерей.
Характерным признаком трихомониаза является то, что заразиться им можно и в быту. Воспаляется у представителей сильного пола уретра и простата, у девушек – влагалище.
При трихомониазе возникают в большом объеме выделения с пеной желтого оттенка, издающие неприятный запах. Зудит паховую область, интимные контакты и походы в туалет становятся болезненными.
При уреаплазмозе воспаляются половые органы и пути. На запущенной стадии появляются камни в почках. Особенно опасен уреаплазмоз для женщин, собирающихся забеременеть. Возможно такое побочное проявление, как выкидыш, либо слишком рано начавшиеся схватки.
Вирус герпеса остается в организме на всю жизнь. После того, как он в первый раз проявляет себя, затем после ремиссии снова обостряется. Первичный острый период становится самым тяжелым.
Однако иногда ремиссия вообще не настает – в слабой форме симптомы мучают постоянно. Хронический герпес – самая тяжелая форма этого заболевания. Периоды ремиссии могут быть разной продолжительности, как и обострения – разной интенсивности и длительности.
Половой герпес развивается по следующей схеме:
- Начинает зудеть половые органы, их область местами краснеет;
- При первичном обострении появляются общие признаки интоксикации – слабость, жар, тошнота;
- Раздражение превращается в пузырьки, наполненные жидкостью, иногда с примесью крови;
- Через некоторое время пузырьки лопаются, оставляя болезненные ранки;
- Ранки затягиваются кровавой коркой, не переставая болеть и зудеть;
- Внешние признаки исчезают, либо остаются в слабо выраженной форме.
При папилломе на половых органах возникают наросты кожи, напоминающие вначале обычные прыщи или раздражение. Затем они разрастаются в виде неровных, иногда достаточно больших кусков кожи, напоминающих бородавки или родинки.
Мужские папилломы растут на крайней плоти и головке пениса, у девушек – на половых губах. Подобные образования могут расти также на языке и губах.
Симптоматика у кандидоза, или молочницы, следующая:
- Раздражения слизистых оболочек, сильные покраснения;
- Больная область сильно зудит;
- Мочеиспускательный процесс приносит болевые ощущения;
- Интимные контакты становятся болезненными;
- Раздраженная кожа покрывается белесыми выделениями, как пленкой;
- Пленка отходит, оставляя после себя раздражения, больше напоминающие язвочки.
Вне тела возбудитель сифилиса быстро погибает, на него сильно воздействуют такие свойства среды, как сухость и низкая температура. И гораздо быстрее возбудитель размножается в теплой, влажной среде рта, гениталий, анального отверстия. Кроме того, признаки можно будет заметить у ребенка, чья мать страдала от сифилиса.
Первичный признак сифилитической болезни – плотный шанкр. Он образуется в области, где напрямую перешел с одного тела на другое возбудитель сифилиса. Шанкр похож на обычную потницу или прыщ, иногда разрастается вплоть до сантиметра в диаметре. Вскоре структура шанкра нарушается, и он превращается в болезненную язвочку. Параллельно распухают лимфатические узлы. Обострение проходит примерно через пять недель, но ремиссия длится недолго.
Вторичные симптомы — это высыпания в разных областях тела, иногда покрывающие всю кожу больного. Проявляется общая симптоматика – отекают все лимфатические узлы, поднимается жар. Выпадает волосяной покров на голове, растут бородавки в паховой зоне.
Третичный сифилис нарушает саму структуру тканей, в том числе костных. Если не лечить заболевание, оно часто заканчивается летальным исходом.
Вирус иммунодефицита человека долго не показывает никаких своих признаков после заражения. В этом и есть его опасность – ничего не подозревающие больные продолжают распространять вирусное венерическое заболевание. Развивается ВИЧ в несколько стадий:
- Поначалу это похоже на обычное простудное заболевание. Быстрое появление жара и лихорадки, ломота в мускулатуре и костях;
- Затем появляется сыпь разных цветовых оттенков, грибок в горле, на гениталиях;
- Отекают лимфатические узлы. После первого обострения больной понимает, что постоянно испытывает снижение сил, утомляемость;
- Из-за слабости иммунной системы проявляются онкологические новообразования.
Признаки гонореи возникнут, если инфекционный возбудитель попадет в любые слизистые оболочки. В быту получить заболевание нет возможности.
Главный признак зараженного человека – это гнойный воспалительный процесс слизистых оболочек. Если заражение произошло ввиду незащищенного секса, воспаляется уретра как у мужчин, так и у женщин.
Зараженного гонококками мучают:
- Боли во время мочеиспускания и секса;
- Болезненность нижней части брюшины и поясничной области;
- Во время обострения – выделения бело-желтого гноя в большом объеме;
- На поздних стадиях – заражение крови, общая интоксикация организма;
- Результат хронического течения – бесплодие.
Симптомы шанкроида, или мягкого шанкра, появляются после контакта гениталий в половине случаев, если один из участников был заражен. Первичное образование часто путают с сифилисом, но это другое венерическое заболевание.
Появляется красное пятнышко раздражения там, где в организм проник инфекционный возбудитель. Разрастается пузырь с гноем, который затем превращается в язву произвольной формы. На ощупь она мягка, приносит сильную боль при пальпации. Ширина язвы бывает разная – от пары миллиметров до десяти сантиметров.
У представителей сильного пола шанкроид возникает на спинке члена, у девушек – на больших половых губах, лобковой коже. Через пару недель воспаляются лимфатические узлы. На их месте возникают бубонные образования, наполненные гноем. Вскоре они разрываются и также оставляют ранки. В запущенных случаях может начаться гангрена половых органов.
При паховом лимфогранулематозе примерно через 20 дней после заражения в области, где проникли хламидии, появляются опухшие точки. Их легко не заметить или не придать никакого внимания. После этого отекают лимфатические узлы. В воспалительных очага кожа становится темно-фиолетовой, болезненной при прикосновениях. Появляются гнойники, которые разрываются с желтыми выделениями.
Признаком запущенного лимфогранулематоза могут стать свищи. Позже на их фоне развиваются сильные отеки половых органов, сужается прямая кишка и уретра. Аналогичные симптомы имеет еще одно заболевание – донованоз.
Заметив первые признаки венерических заболеваний, нужно как можно скорее отправиться к дерматовенерологу. Чем раньше начнется профессиональное лечение, тем больше шанс избавиться от инфекции навсегда. Либо, если заболевание неизлечимо, минимизировать симптомы и последствия.
В кожно-венерологическом диспансере вам назначат следующие анализы, чтобы точно определить заболевание:
- Мазок на ЗППП из мочеиспускательного канала, семени либо шейки матки;
- Культуральный анализ. Биологический материал мазка помещают в благоприятные условия, где он размножается. Затем легче становится определить его вид;
- ПЦР. Специалист исследует мазки на ДНК инфекций и вирусов;
- Анализ крови из вены. Лаборант ищет в крови антитела, которые и дают возможность понять, чем болен пациент.
источник
