- В первый день рождения делается укол, который спровоцирует появление иммунитета от краснухи, кори и свинки. Это уже четвертый укол, однако прививки до года имеют нюансы и это тема отдельного разговора;
- В полтора года делается повторный укол АКДС, который направлен против столбняка, дифтерии, коклюша. Делать АКДС при насморке и других симптомах запрещается;
- Следующая вакцинация аж в 6 лет, против кори, краснухи и свинки;
- В сем лет делается укол от столбняка и через несколько месяцев от туберкулеза;
- И последняя в подростковом возрасте, аж в 14 лет, делается вакцинация от столбняка и дифтерии.
Как мы уже знаем, с помощью вакцинации можно успешно вырабатывать иммунитет ко многим инфекциям у детей. Однако каждая вакцина имеет побочные эффекты, и одним из них является насморк. Тем не менее еще перед тем, как сделать прививку врачу следует учесть противопоказания и особенности организма каждого ребенка. Нередко насморк после АКДС появляется у детей на следующий день, это говорит о неправильности произведенной вакцинации.
Нужно понимать, что всегда есть вероятность нахождения в теле ребенка инфекции еще до того, как сделается прививка, просто она себя не проявляла до удобного момента. Прививка при насморке в этом случае выступает катализатором, который провоцирует развитие заболевания. Поэтому делать прививку при насморке нельзя, а предварительно лучше сдавать анализы и пройти осмотр у врача. И делать прививку пентаксим при насморке лучше сразу после сдачи анализов и проверки, так как может оказаться, что за то время, что прошло от осмотра до укола ребенок заболел.
Стоит отметить, что насморк и кашель после прививки от гриппа появляются далеко не у каждого и детки нормально переносят вакцинацию укрепляя организм. Насморк и побочные эффекты возникают у малой толики детей, но и с этим справиться можно. Труднее лечить ту болезнь, к которой вырабатывается иммунитет путем вакцинации.
Важно понимать, что кашель и прививка не всегда идут вместе, просто осложнения возникают в результате безответственности как врачей, так и родителей пациента. Нужно всегда помнить о негативных показаниях, и если они есть, то делать какие-либо прививки запрещается.
Лучшим решением будет за некоторое время, до того, как делать укол зайти к врачу, сдать на анализ, что требуется. И только когда вы увидите результаты посоветуйтесь с врачом стоит ли делать ревакцинацию АКДС при насморке и тогда уже приступайте к делу.
Родителей часто беспокоит — можно ли прививать ребёнка, если у него в разгаре насморк? И этот вопрос достаточно актуален, ведь процесс вызвавший ринит может понизить иммунитет, что при вакцинации грозит появлением осложнений. Да и, кроме того, сроки проведения прививок регламентированы и вполне вероятно, что из-за насморка ребёнок не будет вакцинирован вовремя.
Давайте разберём этот вопрос и выясним, при каких прививках насморк является временным противопоказанием для вакцинации, можно ли делать пробу Манту и «Диаскинтест» если у ребёнка текут сопли.
Когда-то оспа уносила миллионы человеческих жизней, и лишь с появлением прививки против неё, представилась возможность избавиться от этой инфекции, а также многих других опасных заболеваний. Поэтому невозможно недооценивать преимущества, которые дали людям прививки — их эффективность доказана временем.
На сегодняшний день используются только очищенные и безопасные вакцины, изготовленные на новейшем прогрессивном оборудовании, что многократно снижает риск возникновения осложнений. Тем не менее находятся скептики, высказывающиеся против вакцинации, ссылаясь на её негативные последствия, такие как:
- аллергия;
- местное воспаление;
- индивидуальная непереносимость компонентов препарата;
- осложнения из-за физиологических особенностей организма.
На самом деле противопоказания к прививкам довольно ограничены. Основным из них является чрезвычайно ослабленный иммунитет у ребёнка, что может быть вызвано иммунным дефицитом или каким-то перенесённым заболеванием. И насморк может являться симптомом того, что иммунитет ребёнка на данный момент ослаблен.
Воспаление слизистой оболочки носовой полости называется ринитом или насморком. Он может быть вызван острыми инфекционными болезнями, гайморитом, аллергией, реакцией на рефлекторные раздражения, такие как холод или резкий запах, или врождённой патологией носовых ходов.
Сам по себе насморк не является основанием для отмены прививки. Но дети не зря в обязательном порядке проходят медицинский осмотр перед вакцинацией. Это необходимо для того, чтобы правильно оценить состояние здоровья ребёнка и исключить возможность появления осложнений от прививки. И если в это время у ребёнка есть насморк, то для врача это является поводом для того, чтобы выяснить его причину и в зависимости от результатов принять решение о допуске к прививке или нет.
Проба Манту и «Диаскинтест» проводятся для выявления туберкулёза. Они не являются прививками, но их объединяет то, что здесь тоже вводится препарат в организм ребёнка. Поэтому, как и у любого лекарства, у них есть противопоказания. И насморк у ребёнка, в отдельных случаях, может быть одним из них.
Можно ли делать Манту если у ребёнка сопли? Если они сопровождаются повышенной температурой, что говорит о развивающемся инфекционном процессе, то Манту лучше отложить.
Можно ли делать «Диаскинтест» при насморке? Тут то же самое — если сопли — это всего ли реакция на изменение погоды в сторону похолодания, то «Диаскинтест» можно делать. Но если насморк является следствием развития инфекционного заболевания, которое снизит иммунитет ребёнка, то процедуру лучше на время отложить. Такой насморк из-за пониженного иммунитета может спровоцировать:
Такие реакции значительно исказят картину диагностирования. Следует подождать выздоровления малыша, чтобы реакция его организма на возбудителя туберкулёза была более естественной.
Современные вакцины выгодно отличаются от своих предшественников высочайшим качеством и идеальной степенью адаптации к детскому организму. Они практически не вызывают местных воспалительных реакций кожи и максимально гипоаллергенные. Можно ли делать ребёнку прививку при насморке? — на этот вопрос невозможно ответить однозначно. Это решает его лечащий врач. Как правило, когда насморк не сопровождается повышением температуры и не находится в стадии разгара, врач даёт добро на проведение прививки.
Можно ли делать прививку от гриппа при насморке? Антигриппозная вакцина не относится к плановым. Её можно на время отложить до полного выздоровления ребёнка. Но при эпидемии гриппа малыша желательно привить, невзирая на то, что у него насморк. Ведь грипп достаточно опасен для детского организма из-за возможных осложнений, поэтому лучше не рисковать и сделать ребёнку прививку руководствуясь рекомендациями педиатров.
Каждый здравомыслящий взрослый осознаёт, что плановые прививки от гепатита B чрезвычайно важны и необходимы для сохранения здоровья их детей. Можно ли делать прививку от гепатита B при насморке?
Как правило, эта прививка переносится довольно легко и возможные осложнения ограничиваются лишь местной реакцией организма в месте инъекции в виде покраснения или уплотнения. Ребёнок перед прививкой должен быть осмотрен врачом и если у него, кроме насморка, не будет обнаружено никаких других симптомов инфекционного заболевания, то, скорее всего, доктор разрешит вакцинацию.
Что касается АКДС, то её желательно делать абсолютно здоровому ребёнку, так как эта вакцина из-за присутствия в ней коклюшного компонента является одной из самых реактогенных. По этой же причине прививка АКДС имеет много противопоказаний, в том числе на респираторные заболевания.
Так можно ли делать прививку АДКС при насморке у ребёнка? Если сопли есть, но температуры у малыша нет, то нужно ориентироваться на его общее самочувствие. Когда на фоне насморка слезятся глаза, присутствует даже небольшой кашель, есть какая-то сыпь, то прививку надо отложить. Если же, кроме насморка, никаких других симптомов нет, сопли у ребёнка постоянно, у него хороший аппетит, отличное самочувствие, то прививку можно делать.
Прививка «корь, краснуха, паротит», как и АКДС тоже является очень реактогенной. Наибольшую реакцию в ней вызывает коревой компонент. Кроме того, в ней присутствуют хоть и ослабленные, но живые клетки вирусов. Поэтому ребёнок перед этой прививкой должен быть абсолютно здоров, чтобы его организм легче перенёс последствия от введения вакцины.
Можно ли делать прививку «корь, краснуха, паротит» при насморке? Рекомендации такие же, как и для АКДС — ориентируйтесь на общее самочувствие малыша и при малейших отклонениях вакцинацию лучше отложить. Но если сопли уже давно, нет температуры, а самочувствие хорошее, то с разрешения врача прививку можно делать.
Подводя итоги, напомним, что насморк является лишь условным противопоказанием для проведения вакцинации, а главным ориентиром для отказа от неё на фоне ринита является повышение температуры и общее самочувствие малыша. Главное, что должны запомнить родители — перед каждой запланированной прививкой ребёнка должен осматривать педиатр. Только врач может дать разрешение или запрет на вакцинацию.
Родители считают, что прививка только навредит ребенку и делают с опаской, так как сейчас распространены слухи о том, что после укола высока вероятность неблагоприятных последствий. Вакцинация как процесс безопасна, главное, чтобы сама прививка была в порядке. Но нас сегодня интересует насколько ребенок чувствителен к вакцинации и как проявляется реакция на различные прививки.
На этот моменты ученые приняли на вооружение массу вакцин, с помощью которых удается бороться с различными тяжелыми инфекциями и вирусами во многих странах планеты. Вакцина помогает организму выработать иммунитет к болезнетворным бактериям, после укола начинается процесс формирования антител и человек становиться невосприимчивым. Единственный минус такой формы формирования иммунитета – нельзя подготовить организм к защите от нескольких заболеваний сразу одним уколом.
Исходя из этого для того, чтобы выработать иммунитет к каждому из заболеваний приходиться колоть отдельно – делать прививку нужно каждый раз, против каждой болезни отдельно.
Система здравоохранения предполагает, что до 14 лет организм ребенка должен стать не восприимчивым к рядовым заболеваниям. Вакцинация проводится в образовательных учреждениях, чтобы каждый ребенок обзавелся иммунитетом. Естественно, прививку инфанрикс при насморке или другом заболевании делать нельзя, но ничто не помешает вылечиться и после насморка ребенок обращается в больницу по месту жительства, где ему сделают соответствующий укол. В цивилизованных странах существует определенный порядок уколов, которые выполняются по такому графику:
При этом в других случаях, когда вакцинируются от кори, краснухи или паротита анализы нужно проводить два раза так, как и вакцинируются тоже два раза – в 1 год и в 6 лет, перед тем как ребенку предстоит идти в школу. Делать прививку КПК при насморке также запрещается, однако перед школой нужно успеть вылечиться и привиться, потому что эти болячки хорошо распространяются в детской среде. Отмечено, что насморк после прививки такого типа если и возникает, то не сразу, а через две или три недели. Как правило родители не замечают связи между прививкой и осложнениями через такой срок и лечатся как обычно.
Нужно четко уяснить, что тело ребенка, ослабленное сильными болезнями не сможет адекватно перенести прививку и последствия навряд окажутся приятными. Исключением принято считать только манту, так как этот укол не сопровождается вводом в тело вакцины и реакцию можно успешно проследить даже во время болезни. Эту реакцию врачи рекомендуют колоть даже если от типичных вакцин вы отказались.
Родителям нужно понять, что прививка – это внедрение в организм штамма инфекции, которая со временем провоцирует организм к вырабатыванию иммунитета. Поэтому даже прививка от гриппа при насморке провоцирует осложнения при определенных условиях, предсказать которые не сможет ни один врач. Поэтому прививка при насморке у грудничка, ребенка дошкольного возраста или даже подростка исключается, так как вылечить последствия станет труднее, чем заболевание от которого прививается человек. Обязательным запретом считается и кашель, и повышенную температуру –это негативные факторы, которые сделают рядовую прививку ошибкой.
При этом нужно понимать, что несмотря на болезни, которые опасны и смертельны для человека вакцинация проводиться только от части рядовых болячек, которые встречаются часто в обычной жизни. К примеру, если ребенок живет в зоне умеренного климата, то прививаться от какой-нибудь тропической лихорадки смысла не имеет в принципе.
Обратная сторона медали – некоторые люди утверждают, что нет смысла прививаться от оспы, хотя на территории России находятся резервуары, содержащие сибирскую язву и черную оспу. Хотя при этом заболевание не распространено даже в пределах страны. Однако позаботиться о собственной безопасности стоит. Дело в том, что споры этих болезней спокойно проживают даже в неблагоприятных условиях около ста лет и мало ли куда занесет вас в жизни. Эпидемиологи считают опасность распространения этого заболевания высокой.
В отдельном порядке проводится вакцинация пациентов от гепатита. Каждый ребенок, который достиг одного года прививается. В таком же порядке делают прививку от гриппа. До 18 лет также обязательно делать уколы от краснухи, так как из-за этой болезни девочки становятся неспособными к зачатию.
Родителей волнует вопрос побочных эффектов, они сомневаются стоит ли ставить прививку АКДС при насморке. При этом врачами в действительности зафиксировано огромное число случаев, когда сопли после прививки являются не единственными негативными моментами, иногда появляется еще и кашель после прививки АКДС. Родители приходят вместе с детьми в больницы и пытаются понять, что врачи сделали не так. Однако, обратившись к исследованиям врачей стоит сказать, что сопли после прививки АКДС вызывает не сама вакцина.
Существует определенный набор заболеваний, от которых нужно сделать прививки обязательно. Иначе если ребенок встретится с ними без иммунитета, то он эту встречу может не пережить. Вот эти заболевания:
Первый в списке, полиомиелит, является опасным заболеванием, и родители стараются уберечься от него доступными средствами. Поэтому делать полиомиелит при насморке не желательно, но нужно обязательно. Эта вакцина, как и другие способна спровоцировать определенные осложнения, но насморк и кашель после прививки от полиомиелита встречается реже, чем при той же АКДС.
Сопли после прививки от кори краснухи и паротита появляются не сразу потому, что в состав прививки входят настоящие инфекции каждой из этих болячек, просто они ослаблены до нужно степени. После того, как проходит 10-15 дней бактерии развиваются и достигнув пика провоцируют организм на иммунную реакцию. Эта реакция на прививку АКДС и полиомиелит появляется быстрее или медленнее, зависит от индивидуальных особенности организма ребенка.
источник

Характерной симптоматикой является пятнисто-папулезная сыпь по всему телу, кратковременной повышение температуры тела до субфебрильных (38°C) или фебрильных показателей(39°C), генерализированной лимфаденопатией (увеличение лимфатических узлов).
В детском возрасте болезнь протекает легко, часто не сопровождается лихорадочным синдромом, и при соблюдении врачебных рекомендаций и назначенной схемы терапии вылечивается за 10-14 дней. У взрослых краснуха протекает тяжелее, с выраженной симптоматикой, существует вероятность присоединения бактериальной инфекции и развития тяжелых осложнений. Заражение вирусом краснухи крайне опасно при беременности, потому что трансплацентарное заражение плода чревато серьезными пороками его развития.
Краснуха — это инфекционное заболевание, которое может протекать как с осложнениями, так и в легкой форме. Характерными отличиями ее от других болезней являются красные пятна на теле, которые практически не выступают над поверхностью кожи. У взрослых эти красные пятна расположены обособленно друг от друга, а местами сливаются в одно, поражая значительный участок кожи. Сначала пятна появляются на лице и шее, далее на волосяных участках кожи, и впоследствии на ногах, руках, ягодицах.
Доля взрослых среди всех заболевших краснухой составляет 22%. Взрослые иногда заболевают этой инфекцией, не смотря на то, что болели ею в детстве. Но в основном болеют непривитые. Периоды подъема заболеваемости встречаются раз в 3-5 лет.
С 2000 года после введения обязательных прививок заболеваемость стала заметно снижаться. На настоящий момент частота ее выявления менее 1 случая на 100 тыс. населения (для сравнения в 2006 году эта цифра была более 500). Однако в 2016 году отмечалась вспышка краснухи в Ярославской области (23 заболевших), причем почти все заболевшие – это были непривитые взрослые в возрасте 25 – 39 лет.
Болезнь распространяется воздушно-капельным путем. То есть вирус может попасть на слизистые рта и носа при вдыхании мелких частиц слюны или слизи больного человека.
Инкубационный период у краснухи – от 11 до 22 дней. То есть в течение этого времени вирус размножается в организме, но пока никак себя не проявляет.
Особенно высока вероятность выделения вируса от больного в конце инкубационного периода, то есть когда сыпи еще нет, в период высыпаний и сохраняется в течение 5-7 дней после исчезновения сыпи.
Заражение происходит только при достаточно тесном контакте, краснуха менее заразна, чем корь. Обычно вспышки краснухи возникают в детских коллективах. Взрослые заражаются в основном от своих детей. Чаще всего среди взрослых заболевают молодые люди до 30 лет. После попадания на слизистые оболочки, инфекция всасывается по кровеносным и лимфатическим сосудам.
У взрослых в большинстве случаев краснуха (см.фото) имеет ярко выраженные симптомы. Реже болезнь протекает почти бессимптомно. Инкубационный период – от 11 до 25 дней. У взрослых повышенная температура, слабость, боли в горле, головокружение появляются раньше сыпи.
Разновидности вирусного заболевания:
- типичная форма (со всем набором признаков);
- атипичная форма (сыпь малозаметна).
- неосложнённым;
- с осложнениями (обострение хронических заболеваний, присоединение инфекций различной этиологии).
Классификация по степени тяжести. Основные формы:
- лёгкая. Сыпь малозаметна, температура почти в норме, интоксикации нет;
- среднетяжёлая. Поднимется температура, высыпания хорошо замены, частые головные боли, слабость;
- тяжёлая. Температура выше 38 градусов, тошнота, обильные высыпания, диарея, зуд.
Первые признаки и симптомы краснухи у взрослых проявляются в течение трёх дней. Характерны:
- головные, мышечные боли;
- покраснение конъюнктивы, слезотечение;
- ежедневное вечернее повышение температуры;
- отсутствие аппетита;
- лимфоузлы болезненны, увеличены;
- кашель, насморк;
- увеличение печени, селезёнки.
Следующий этап – возникновение пятнистой или папулёзной сыпи. Цвет – розовый, красный. Больного беспокоит зуд различной интенсивности.
Как проявляется краснуха у взрослых:
- вначале – на корпусе, волосистой части головы, лице;
- через сутки высыпания покрываются всё тело. Чем тяжелее форма патологии, тем сильнее высыпания;
- иногда узелки сливаются, образуются эритематозные поля – большие покрасневшие очаги.
Неспецифические симптомы болезни через несколько дней сменяются типичной сыпью (экзантемой). Последняя представляет собой совокупность красных плоских пятен правильной круглой формой, с быстротой распространяющихся с лица и шеи на весь кожный покров туловища и конечностей. Иногда высыпания сопровождаются зудом различной интенсивности.
У взрослых пациентов красные пятна склонны к слиянию и формированию обширных полей поражённого кожного покрова. В течение 4 дней сыпь бесследно исчезает.
Это заболевание характеризуется большим количеством возникающих после него и сопутствующих ему осложнений, многие из которых являются настолько серьезными, что могут привести к летальному исходу.
| Эти осложнения возникнут не у взрослого, а у ребенка, находящегося в утробе матери, переболевшей краснухой. Но поэтому тем более опасно допускать инфицирование матери данным заболеванием | При инфицировании плода в утробе образуются патологии нервной системы, а также слуха и зрения у родившегося младенца. Это настолько серьезно, что при заболевании краснухой на ранних сроках матерям рекомендуется прервать беременность | |
| Менингит | Эта высокой степени тяжести болезнь вирусной этиологии, которая может возникнуть в качестве осложнения после краснухи | Может повлечь паралич нервов, сведение дыхательных мышц, наступление судорог, комы и летальный исход |
| Артрит | Краснуха – один из поводов для возникновения в молодом возрасте у пациентов такого заболевания, как артрит. При нем воспаление суставов вызывает в них боли и лишает пациента полноценного движения | Артрит может привести к серьезным последствиям и даже приковать человека к инвалидному креслу, практически обездвижив его |
| Пневмония | Воспаление острого характера, охватывающее все легочные структуры. Возникает у перенесших краснуху, на фоне любой присоединенной к ней другой инфекции | От пневмонии, несмотря на то, что существует множество лекарств, способных победить недуг, все еще продолжают умирать пациенты, в основном потому, что заболевание не было вовремя выявлено, а лечение – своевременно начато |
| Отит | Ушной отит, проявляющийся на фоне заболевания краснухой болями или выделениями из ушей | Представляет большую опасность для больных краснухой. Может повлечь за собой частичную или полную потерю слуха, если его не лечить |
Защита от этой опасной для взрослых инфекции есть. Это – вакцинация. Если вы переболели краснухой в детстве, в организме существуют антитела к вирусу краснухи, значит во взрослом возрасте, даже при контакте с больным, заражение не наступит.
Но если, будучи ребенком, краснухой вы не болели, прививка может быть сделана взрослому, и медики настоятельно рекомендуют всем пройти процедуру вакцинации.
Очень важно своевременно проводить диагностику краснухи у беременных, которые контактировали с носителями вируса. Тогда можно будет выявить вирус на самой ранней стадии и определить, насколько вероятно заражение ребенка в утробе матери. Такой анализ проводится не позже, чем на двенадцатый день после заражения. Если по результатам серологического исследования в крови определяются иммуноглобулины G, то это говорит о том, что у матери уже сформировался иммунитет к краснухе, соответственно, нет причин переживать о здоровье малыша. Если же определяются только иммуноглобулины М, то необходимо срочно принимать меры.
Заболевание краснухой во время беременности может привести к серьезным нарушениям развития плода. Если заболевание произошло в первом триместре, то вероятность патологий у малыша будет около 90%, если заражение произошло во втором триместре – 75%, а в третьем — 50%.
Чаще всего из-за такого заболевания малыш может иметь врожденный порок сердца, глухоту, патологии внутренних органов, умственную отсталость, проблемы со зрением. Как показывает практика, в одном случае из семи, ребенок может родиться мертвым. Чаще всего из-за заболевания матери краснухой, медики рекомендуют прерывание беременности.
Всемирная организация здравоохранения с целью уменьшения синдрома врожденной краснухи у детей ввела меры вакцинации. Поэтому в детском, подростковом и детородном возрасте проводится вакцинация всех девочек и женщин.
Перед зачатием малыша женщина также должна сдать кровь на анализ, который покажет наличие антител. Если они не выявлены, то за три месяца перед началом активного планирования беременности делается прививка.
При наличии характерной сыпи, появляющейся на 2-3 сутки, краснуха у взрослых диагностируется на основании клинической картины и жалоб пациента. При наличии сомнений и высокой степени важности уточнения диагноза (например на ранних сроках беременности при атипичной форме заболевания, протекающей без кожных высыпаний) назначают:
- Анализы крови для определения наличия антител к вирусу-возбудителю. Используется метод ИФА (иммуноферментного анализа) или метод ПЦР (полимеразной цепной реакции).
- В ряде случаев ДНК возбудителя выделяется при помощи посева из носоглотки.
На основе данных анализов болезнь дифференцируют с корью, скарлатиной, аллергической реакцией на медикаментозные препараты, атипичную – с энтеровирусными инфекциями. Самостоятельная диагностика при появлении первых симптомов на начальной стадии заболевания крайне затруднена из-за схожести признаков болезни с простудой, гриппом, респираторной инфекции, поэтому необходимо обращать за врачебной помощью.
Для лечения краснухи у взрослых применяется медикаментозная терапия. Все фармакологические препараты назначаются специалистом с учетом имеющейся симптоматики и тяжести состояния пациентов.
При данном заболевании преимущественно проводится симптоматическая терапия.
Фактически всегда медикаментозная терапия при краснухе подразумевает задействование местных антисептиков, основная задача которых – устранение патогенной микрофлоры со слизистых оболочек.
Наиболее эффективные средства рассмотрены ниже:
- Стрепсилс — выпускается в форме таблеток, предназначенных для рассасывания во рту. Препарат устраняет болевые ощущения и физический дискомфорт в горле, избавляет от инфекционной микрофлоры и оказывает смягчающее воздействие на пораженные слизистые оболочки. Рассасывание таблетки должно осуществляться через каждые 2-3 часа, но максимальная суточная доза не может превышать 8 штук. Допустимо применение во время беременности и лактации при согласовании со специалистом. Стоимость упаковки варьируется от 160 до 250 рублей;
- Тантум Верде – это препарат-антисептик в форме таблеток или спрея, активно используемый для лечения краснухи. Использование способствует снятию воспалений, устранению болевых ощущений и стабилизации клеточных мембран. Прием таблеток осуществляется 3-4 раза в день по 1 штуке. Спрей применяется с периодичностью по 4-8 доз в день. Стоимость препарата в зависимости от формы составляет 250-350 рублей;
- Каметон — представляет собой антисептик-аэрозоль, положительный эффект при лечении краснухи у взрослых обеспечивается благодаря комбинированному воздействию 3 активных веществ – камфоры, хлорбутанола и натурального эвкалиптового масла. Позволяет уменьшить воспаление в верхних дыхательных путях, устранить болевые ощущения и подавлять активность инфекционной микрофлоры. Введение осуществляется в ротовую полость или нос, процедура повторяется 3-4 раза в сутки. Стоимость составляет от 50 до 120 рублей в зависимости от объема флакона;
- Фарингосепт – это местный анестетик на основе амбазона, выпускается в виде таблеток для рассасывания во рту. Препарат воздействует на инфекционную микрофлору в гортани, не имеет строгих противопоказаний, во время беременности применяется только после согласования с врачом. Суточная дозировка для взрослых составляет 30-50 мг, продолжительность курса – не более 4 дней. Стоимость составляет от 120 до 170 рублей в зависимости от количества таблеток в упаковке;
- Фурацилин — является антисептическим раствором для местного применения, основное действующее вещество – нитрофурал. Натуральные жидкие экстракты дубровники и чабреца – это дополнительные компоненты, оказывающие обезболивающее, противомикробное и противовоспалительное воздействие; стимулирующие процесс регенерации поврежденных тканей и слизистых оболочек. Применение осуществляется 2-3 раза в сутки, процедуру рекомендуется проводить после приема пищи; раствор не предназначен для проглатывания. Стоимость составляет 100-130 рублей.
Для лечения кашля и ускоренного выведения инфекции применяются отхаркивающие средства, наиболее эффективны:
- Бромгексин – это таблетки, обладающие отхаркивающим эффектом, назначаются при сильном кашле без отхождения мокроты во время краснухи. Препарат можно применять во время беременности при наличии разрешения от лечащего врача. Стоимость упаковки составляет 130 рублей;
- АЦЦ — выпускается в виде сиропа, а также гранул или таблеток для приготовления раствора; активным веществом всех форм препарата является ацетилцистеин. Средство запрещено использовать во время беременности и грудного вскармливания, при легочных кровотечениях, нарушении глюкозного метаболизма и всасывания лактозы, язвенном поражении кишечника и желудка. Суточная дозировка для взрослых составляет 400-600 мг, прием не рекомендуется осуществлять на голодный желудок, поскольку это повышает риск возникновения побочных реакций. Стоимость составляет 300-550 рублей.
Для подавления кожной реакции применяются антигистаминные лекарственные препараты:
- Лоратадин – это антигистаминное средство в таблеточной форме на основе одноименного вещества. Препарат способствует уменьшению капиллярной проницаемости и облегчению кожной реакции при краснухе у взрослых; обеспечивает профилактику появления отеков и устраняет зуд. Беременность и грудное вскармливание являются прямыми противопоказаниями для применения. Взрослым пациентам полагается пероральный прием по 1 таблетке в сутки, продолжительность курса определяется индивидуально. Стоимость упаковки составляет около 70 рублей;
- Тавегил – антигистаминный препарат на основе клемастина, при лечении краснухи назначается таблеточная форма. Средство нельзя применять при язвенном поражении желудочно-кишечного тракта, бронхиальной астме и других поражениях нижних дыхательных путей, беременности и лактации. При повышенном артериальном и внутриглазном давлении, заболеваниях сердца, задержке мочи и нарушении функций предстательной железы требуется дополнительное согласование с лечащим врачом. Взрослым полагается принимать по 1 таблетке в утренние и вечерние часы до приема пищи. Стоимость составляет от 170 до 260 рублей в зависимости от объема упаковки;
- Цетиризин — используется для уменьшения кожной реакции при краснухе у взрослых и детей старше 6 лет; его запрещено принимать при нарушении функционирования почек, во время беременности и грудного вскармливания. Взрослым пациентам назначается прием по 1 таблетке в день; стоимость составляет от 50 до 120 рублей в зависимости от объема упаковки.
Комплексная терапия обычно включает в себя сосудосуживающие препараты, некоторые из них рассмотрены ниже:
- Риностоп — выпускается в форме 0,1% спрея или раствора для закапывания в полость носа на основе ксилометазолина. Средство назначается для лечения ринита, возникающего на фоне краснухи. Препарат несовместим с антидепрессантами. Имеет строгое противопоказание в виде глаукомы. Применение осуществляется 3 раза в день, продолжительность курса составляет не более 3-5 суток. Стоимость спрея составляет 100-250 рублей, назальных капель – 30-50 рублей;
- Ксилен — является еще одним сосудосуживающим препаратом, помогающим избавиться от ринита во время краснухи; выпускается в форме спрея и капель 0,05% или 0,1%. Средство является аналогом препарата «Риностоп», поэтому имеет идентичные противопоказания и правила применения. Стоимость варьируется от 40 до 100 рублей;
- Виброцил – это сосудосуживающие назальные капли, в качестве активных веществ задействованы фенилэфрин и малеат диметиндена. Препарат запрещен для применения во время беременности, при некоторых формах сахарного диабета, повышенном артериальном давлении, учащении сердечного ритма, атеросклерозе, глаукоме, нарушении функционирования щитовидной или предстательной железы. Взрослым необходимо применять закапывать по 3 капли 3-4 раза в день. Стоимость флакона объемом 15 мл составляет 300 рублей.
В медикаментозную терапию зачастую включаются иммуномодулирующие препараты на основе эхинацеи в форме настойки или таблеток, а также витаминные комплексы. Подобные средства выполняют вспомогательные функции, они необходимы для стимуляции деятельности иммунной системы и активации естественной борьбы организма с краснухой.
Коревая краснуха у взрослых является серьёзным испытанием для организма, опасным возможными последствиями. При первых её признаках следует обратиться к специалисту, а смягчить тяжёлые симптомы помогут простые народные рецепты.
- Настой из крапивы, шиповника и корня одуванчика с мёдом обладает иммуномодулирующими свойствами и поможет укрепить защитные силы в борьбе с осложнениями.
- Травяной сбор, включающий цветки клевера и тысячелистника, череду, корни одуванчика и берёзовые почки, в виде настоя снимет зуд, окажет успокаивающее действие и поможет в борьбе с вирусом.
- Отвар мать-и-мачехи и липового цвета является отличным противовоспалительным средством.
- Множеством витаминов и полезных веществ обогатит организм настой брусники и зверобоя. Он обладает также противовоспалительным и успокаивающим, антидепрессивным действием.
- Прекрасно укрепит организм чай из ягод шиповника с добавлением смородины или брусники.
Иммунитет к заболеванию после перенесённой болезни, к сожалению, не всегда является пожизненным. Поэтому у взрослых симптомы недуга стали встречаться намного чаще. Ещё раз отметим, лицам старшего возраста и беременным надо быть особенно осторожными. Для них крайне опасна краснуха, а симптомы у взрослых этой болезни требуют качественного и своевременного лечения.
Если болезнь протекает тяжело и с осложнениями, пациенту назначается диета № 13, которая эффективно применяется при острых инфекциях, пневмонии, в период восстановления после обширных операций. Питание направлено на снижение интоксикации организма, выведение микробных токсинов, восстановление защитных сил.
Еда должна быть щадящей и в термическом, и в механическом, и в химическом плане. Она готовится только на пару или способом варки. Запрещается продукты тушить, а тем более запекать или жарить.
Температура холодных блюд должна быть не ниже 15 градусов, а горячих – не превышать 65. Исключаются острые или жирные блюда и пряности. Снижается также количество потребляемой соли. Для быстрого выведения токсинов рекомендуется употреблять жидкость в большом количестве – до двух с половиной литров в сутки. Пища должна иметь жидкую или пюреобразную консистенцию.
Основным способом предотвращения заболевания является введение вакцины. Этот препарат содержит живую ослабленную форму вируса краснухи. Схема вакцинации в разных случаях может отличаться. Взрослые люди, получившие вакцину в годовалом и шестилетнем возрасте, повторно прививаются в возрасте 15–17 и 25–27 лет. Для женщин детородного возраста искусственно созданный противокраснушный иммунитет жизненно необходим. Защитные антитела циркулируют в крови в течение 10 лет.
В случае контакта с инфицированным человеком немедленно прививаются из его окружения все, не болевшие краснухой ранее или не получившие ревакцинации.
Прививка бывает двух видов:
- Однокомпонентная – в ней содержится малейшая доза вируса, с которым организм легко справляется и после заражение невозможно. Используется вакцина только для взрослых.
- Комбинированная – в такой вакцине содержится очень малая доза нескольких вирусов, с ними детский организм справляется отлично. Прививка действует сразу по трём направлениям, корь, паротит, краснуха и в будущем ребёнок уже имеет иммунитет против этих заболеваний. Ставится эта прививка всех детям, но по желанию родителей.
Противопоказанием к введению вакцины являются:
- беременность;
- грудное вскармливание;
- иммунодефицитные состояния;
- проводимое химиотерапевтическое лечение при онкологических заболеваниях.
После введения вакцины могут наблюдаться различные проявления. В месте инъекции может развиться локализованная аллергическая реакция в виде зуда и покраснения участка кожи. Среди общих симптомов встречаются:
- недомогание;
- повышение температуры;
- пятнистая сыпь;
- тошнота и рвота.
Однако стоит отметить, что подобные явления наблюдаются в редких случаях.
Краснуха — серьёзное заболевание, распространённое среди детей и взрослых, которое чревато развитием осложнений. Вакцинопрофилактика — основа противостояния заражению вирусом и защиты внутриутробного плода от пагубного воздействия.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В чем выражаются симптомы краснухи?
Краснуха – это острая вирусная инфекция, основная заболеваемость которой регистрируется в возрасте от 3 до 9 лет. Обычно эта патология протекает легко, осложнения возникают крайне редко. Наиболее пагубное влияние вирус оказывает на внутриутробное развитие плода при инфицировании беременных женщин.
Температура при данной инфекции обычно субфебрильная, не превышающая 38 градусов. Возникает она в результате активации целого ряда патофизиологических механизмов, направленных на борьбу с возбудителем. Подъем температуры выше 39 градусов – это неблагоприятный признак, который, при наличии других симптомов, может указывать на развитие осложнений.
Так как вирус краснухи передается воздушно-капельным путем, он изначально поражает дыхательный эпителий. Возникающий воспалительный процесс на уровне носоглотки и носовых ходов вызывает увеличение секреции слизистых желез, что ведет к появлению водянистых выделений из носа.
Воспаление дыхательного эпителия и увеличение глоточного лимфатического кольца (миндалин) в ответ на инфекционный процесс, затрудняют дыхание, вызывая заложенность носа.
Инфицирование слизистой оболочки глотки приводит к активации иммунных клеток, которые выделяют биологически активные вещества, часть которых способна вызывать неприятные ощущения в пораженной области, такие как боль или першение.
Чихание является рефлекторным актом, направленным на удаление раздражителя из верхних дыхательных путей. При этом воздушный поток проходит в основном через нос. Даже незначительное воспаление способно спровоцировать акт чихания. Следует отметить, что при этом капельки слюны и мокроты, содержащие возбудителей, могут разноситься на расстояние до 2 – 3 метров.
Кашель преследует те же цели, что и чихание, с той лишь разницей, что выдох осуществляется преимущественно через рот. При краснухе кашель обычно сухой, короткий, длится не более 5 – 7 дней.
Вирус поражает эпителий респираторного тракта, а затем, в течение короткого периода времени, с током крови достигает лимфатических узлов. Это стимулирует продукцию иммунных клеток для борьбы с болезнетворным агентом. В результате лимфатические узлы увеличиваются, иногда становятся болезненными.
Наиболее характерным признаком краснухи является сыпь. Она возникает на 1 – 2 день болезни, сначала на лице, а затем мигрирует на тело и конечности. По своим характеристикам это округлые, небольшие бледно-розовые или красноватые пятнышки, которые у детей расположены отдельно друг от друга, а у людей старшего возраста склоны к слиянию. Исчезает сыпь через 5 – 7 дней. Период высыпаний характеризуется наибольшей заразностью больного.
У подростков и взрослых данная инфекция может поражать мелкие суставы с развитием артрита. Обычно вовлекаются запястные, межпальцевые, локтевые суставы. Проходит артрит через несколько недель после основного заболевания, не оставляя каких-либо следов или последствий.
Воспаление слизистой оболочки глаз нередко сопровождает эту инфекцию. Характеризуется неприятными ощущениями в глазах, светобоязнью, слезоточивостью.
Повышение температуры тела и интоксикация приводят к развитию разлитых мышечных болей. Данный симптом является непостоянным и неспецифичным.
Любая инфекция вызывающая состояние интоксикации ведет к снижению аппетита. Поэтому питание больных должно быть легким, и в тоже время достаточно калорийным.
Следует отметить, что зачастую краснуха может протекать бессимптомно, без каких-либо внешних проявлений. Диагностика в таком случае возможна только исходя из лабораторных анализов. Однако, даже при скрытом течении болезни, человек остается заразным и представляет определенную угрозу для окружающих.
источник
Розово-красная сыпь при краснухе, которая сначала появляется.
- Умеренную лихорадку (до 38,9 С)
- Головную боль
- Насморк или заложенность носа
- Воспаленные, красные глаза
- Увеличенные, болезненные лимфатические узлы на затылке, в заушной области и задней части шеи.
- Яркую розовую сыпь, которая сначала появляется на лице, а затем быстро распространяется на туловище, руки и ноги; исчезает сыпь в той же последовательности
- Боли в суставах (особенно часто — у молодых женщин)
Информация для пациентов. Что такое корь? Симптомы, диагност.
- Замедление роста
- Катаракта
- Глухота
- Врожденные пороки сердца
- Дефекты в других органах
- Умственная отсталость
Все что Вы хотели знать о вакцинации от кори (краснухи, паро.
- Вы (или Ваш ребенок) привиты против краснухи? Сколько раз, какие даты прививок?
- Когда Вы впервые почувствовали себя больным? Когда впервые появились сыпь или боли в суставах?
- Вы были в контакте с кем-либо, больным краснухой?
- Вы выезжали за рубеж недавно? В какие страны?
- Что, на Ваш взгляд, облегчает симптомы болезни?
- Что, на Ваш взгляд, ухудшает течение болезни?
- С кем Вы были в контакте в последние недели, есть ли среди них беременные женщины или непривитые люди?
Острый средний отит у детей. Факторы риска. Симптомы среднег.
- Постельный режим
- Парацетамол (Эффералган и др), чтобы облегчить дискомфорт от лихорадки и болей.
- Сообщите друзьям, семье и коллегам, особенно беременных женщинам, о Вашем диагнозе, если они, возможно, были с Вами в контакте накануне вашего заболевания.
- Оставайтесь дома, не посещайте работу, учебу и общественные заведения до истечения сроков заразности. Особенно оберегайте от контакта с Вами беременных женщин и лиц с дефицитом иммунитета (ВИЧ-инфекция и др)
- Сообщите врачу детского сада или школы о том, что Ваш ребенок болеет краснухой.
- Получили две дозы препарата в возрасте после 12 месяцев.
- По анализам крови имеете антитела против кори, эпидемического паротита (свинки) и краснухи
- Вы небеременная женщина детородного возраста
- Посещаете школу, училище или ВУЗ
- Работаете в больнице, медицинском учреждении, образовательном учреждении или ухаживаете за детьми
- Планируете поездку за границу.
- Беременным женщинам, или женщинам, которые планируют забеременеть в течение следующих четырех недель
- Людям, которые имели жизнеугрожающие аллергические реакции на желатин, неомицин или на предыдущую дозу вакцины MMR
Почти детективная история о том, как появился миф о связи .
Описание Алирокумаб относится к фармакологической группе моноклональных антител. Данный препарат используется в терапии гиперхолестеринемических состояний у пациентов с серьезными заболеваниями .
СОВЕТ ЕВРАЗИЙСКОЙ ЭКОНОМИЧЕСКОЙ КОМИССИИРЕШЕНИЕот 3 ноября 2016 г. N 77 ОБ УТВЕРЖДЕНИИ ПРАВИЛ НАДЛЕЖАЩЕЙ ПРОИЗВОДСТВЕННОЙ ПРАКТИКИ ЕВРАЗИЙСКОГО ЭКОНОМИЧЕСКОГО СОЮЗА В соответствии со с.
Решение Совета Евразийской экономической комиссииот 3 ноября 2016 г. N 85 «Об утверждении Правил проведения исследований биоэквивалентности лекарственных препаратов в рамках Евразийс.
источник
Повышение квалификации:
- 2014 г. – «Терапия» очные курсы повышения квалификации на базе ГБОУВПО «Кубанский государственный медицинский университет».
- 2014 г. – «Нефрология» очные курсы повышения квалификации на базе ГБОУВПО «Ставропольский государственный медицинский университет».

Краснуха относится к эпидемическим быстро текущим заболеваниям, передается от больного человека к здоровому воздушно-капельным путем, через предметы обихода, от матери к плоду. В международном сообществе медиков получила латинское название Rubeola или Rubella. Также используют синоним «немецкая корь». Обычно это неопасное заболевание, которое проявляется на коже и вызывает краткосрочное недомогание. Опасение у ученых вызывают только случаи поражения беременных женщин, поскольку это приводит к серьезным патологиям плода. Именно поэтому ВОЗ ведет тщательную работу по ликвидации данного недуга.
Этиология (возбудитель) и эпидемиология (пути распространения) хорошо изучены. Инфекцию вызывает РНК-содержащий вирус – rubella virus. Он нестоек во внешней среде, при комнатной температуре живет несколько часов, однако отлично переносит низкие температуры. Легко погибает при дезинфекции поверхностей, в сухой и теплой среде. Переносчиками выступают зараженные люди и дети с врожденной краснухой. Дети переносят заболевание намного легче, чем взрослые.
Иногда к этому недугу применяют синоним «третья болезнь», такое имя он получил благодаря своей симптоматике. Долгое время эту инфекцию считали просто разновидностью кори и не выделяли как самостоятельную. Еще в древности ученые отметили, что у детей появляется разноплановая сыпь, которая быстро проходит. В списке детских недугов, которые провоцировали высыпания на коже, краснуха занимала третье место. До сих пор некоторые медики могут использовать это название для определения сыпи.
Восприимчивость к краснухе всеобщая, наиболее высока в возрасте от 3 до 4 лет. Повышенному риску заболевания краснухой подвергаются многодетные матери и их дети, работники медицинских учреждений, работники детских дошкольных учреждений, школ, люди, ранее не болевшие краснухой и не сделавшие прививку от этого заболевания, а также лица, имеющие низкий уровень защитных антител к вирусу. Дети более восприимчивы к вирусу, поэтому большинство пациентов – это малыши или подростки. Тем не менее rubella virus поражает и взрослых. Симптоматика у более старших пациентов носит тяжелый характер, что проявляется выраженной слабостью, высокой температурой, распространенной лимфоаденопатией, припуханием суставов.
Особая группа риска – это заражение беременных женщин. Еще в 1941 году офтальмолог из Австралии Норманн Грегг заметил взаимосвязь между катарактой у младенцев и заболеванием матери в период вынашивания. В последующие годы было точно установлено, что перенесенная инфекция во время беременности приводит к возникновению синдрома врожденной краснухи с тяжелой хронической патологией и уродствами плода.

Это самый распространенный тип болезни, он означает передачу вирусов от больного человека здоровому. Может протекать в трех формах:
Типичная означает обычный набор симптомов, которые могут проявляться легко, в средней степени и тяжелой. При этом, чем старше пациент, тем больше вероятность именно тяжелой формы. Атипичная проходит без красных высыпаний на теле, но сопровождается воспалением лимфоузлов, иногда повышенной температурой, конъюнктивитом. Иннапаратный вид и вовсе относится к субклиническим, то есть протекает без симптомов. В таком виде заболевший может не подозревать о проблеме, но заражать окружающих.
По международной классификации болезней МКБ-10 краснуха имеет код В06. При этом выделяют клинику без осложнений (В06.9), с неврологическими осложнениями (В06.0) и другими осложнениями (В06.8).
Это вирусная инфекция, которая передается исключительно от зараженной матери через плацентарный кровоток к плоду. Еще она называется хроническая краснуха. Женщина может заболеть до наступления беременности или в период вынашивания. Самым опасным считается инфицирование матери в первом триместре. Как правило, это грозит смертью эмбриона, на более поздних сроках наблюдается развитие патологий у плода. В результате трансплацентарного заражения ребенок рождается с синдром врожденной краснухи – СВК.

До 1914 года природа немецкой кори была изучена слабо. К тому времени ее уже относили к отдельному заболеванию, но причины и последствия оставались неизвестными. В том же году американский доктор Альфред Фабиан Гесс провел ряд наблюдений и исследований на обезьянах. Именно он первым предположил, что краснуха передается вирусным путем. Позже двое ученых из Японии провели исследование с участием детей, заразив здоровых с помощью биоматериала, взятого у больного. Это подтвердило вирусную причину болезни.
Среди косвенных факторов, которые влияют на инфицирование и эпидемии называют три случая:
- отсутствие вакцинации;
- отсутствие инфицирования раннее;
- контакт с больными.
Краснуха относится к предотвратимым проблемам. Главной причиной заболевания считается вирус, а основным способом избежать встречи с болезнью – это вакцина. В некоторых странах ученым удалось полностью избежать распространения этого недуга, в основном, благодаря созданию инициативных групп по борьбе с корью и краснухой.
Тем не менее остаются регионы, в которых вспышки «третьей болезни» встречаются до сих пор и в огромных масштабах.
Кроме стран, в которых удалось полностью ликвидировать Rubella virus, в остальном мире население продолжает заболевать краснухой. Ввиду того, что заболевание носит вирусный характер и в первое время после заражения может протекать бессимптомно, в некоторых регионах до сих пор наблюдаются вспышки эпидемий. Научные наблюдения показывают, что длительность таких карантинов и их периодичность зависит от климата, в умеренной полосе эпидемии случаются к весне, протекают быстро и возвращаются каждые пять-девять лет. С развитием культуры вакцинации такое происходит все реже.

Таким образом выделяют два пути распространения вируса:
- трансплацентарный (вертикальный);
- воздушно-капельный.
При этом воздушно-капельный путь предусматривает прямое заражение, когда возбудители не задерживаются во внешней среде. Происходит такое чаще всего при непосредственном контакте с инфицированными, во время кашля или чихания. Трансплацентарный механизм распространяется от матери к плоду через плацентраную кровь.
Вспышки болезни встречаются, как правило, в закрытых коллективах. К ним относят детские сады, школы, воинские части, рабочие коллективы и другие. При постоянном и тесном контакте заражаются все, у кого нет иммунитета к rubella virus. Единственным носителем этого вируса краснухи является человек, животные или насекомые его не переносят. В апреле 2012 года Инициатива по борьбе с корью – известная в настоящее время как Инициатива по борьбе с корью и краснухой – объявила о новом Глобальном стратегическом плане борьбы с корью и краснухой, охватывающем период 2012-2020 годов. К концу краснухи, завершить ликвидацию кори и краснухи, по меньшей мере, в 5 регионах ВОЗ.
После инфицирования недуг может проходить как с клиническими симптомами, так и без них – латентно, стерто. Также при типичной краснухе выраженность этих симптомов бывает разной: от легких проявлений и недомогания до тяжелого состояния. На степень выраженности признаков болезни влияют несколько факторов, главный среди которых – возраст пациента. До конца причины индивидуального течения болезни сегодня не изучены, предполагается, что не последнюю роль играет иммунитет, наличие других заболеваний или патологий. Количество и сила симптоматики нарастает и спадает по мере выздоровления пациента.

В инкубационный период происходит больше всего случаев передачи инфекции, так как больной не подозревает о проблеме и продолжает контактировать с окружающими. Из носоглотки вирус начинает выделяться уже за 7 – 10 дней до начала периода высыпаний. С появлением вируснейтрализующих антител (1 – 2-й день высыпаний) выделение его прекращается. Но возможно обнаружение вируса в носоглоточной слизи ещё в течение недели. Заразный период при краснухе определён с 10-го дня до начала и по 7-й день после первых высыпаний.
В детском организме все этапы болезни проходят быстрее и в менее выраженной форме. После инкубационного периода наступают первые видимые и ощутимые признаки. Как правило, сначала реагируют лимфоузлы, так как после проникновения в организм вирус оседает в регионарных лимфатических узлах верхних дыхательных путей, где он размножается и накапливается, а затем разносится током крови в другие группы лифоузлов и оседает в кожных покровах. Регионарные лимфатические узлы набухают и болят, обычно поражаются узлы в затылочной части, за ушами, нижнечелюстные, над- и подключичные. Это наступает примерно за 2-5 дней до первых высыпаний. У ребенка их можно легко нащупать, в воспаленных местах будут небольшие плотные комочки.
Клинические признаки у детей включают в себя:
- воспаление лимфатических узлов;
- небольшое повышение температуры;
- насморк, слезоточивость, кашель (не всегда);
- мелкая красноватая сыпь.
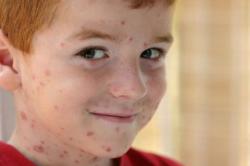
После появления лимфаденита на теле появляется экзантема – розовато-красная сыпь. Как правило, отдельные элементы сыпи не объединяются в обширные области, а расположены отдельно друг от друга. Размер каждого пятна колеблется от 3 мм до 6 мм. Отличительная особенность краснушных высыпаний в том, что они не выступают над поверхностью кожи, не должны быть похожи на прыщи. В первую очередь поражается лицо, шея, плечи. Затем постепенно спускается к спине, груди, ногам.
Иногда сыпь появляется во рту, ее можно рассмотреть на мягком нёбе: небольшие ярко-алые точки, появляющиеся еще до кожных симптомов. Иногда в области элементов сыпи отмечается легкий зуд, но, как правило, никаких субъективных ощущений в области сыпи не бывает. Высыпания держатся чаще 2-3 дня. В отличие от взрослых, у малышей температура тела повышается незначительно – до 37,50. Первыми признаками служит отсутствие аппетита, вялость, плохое настроение ребенка.

В случае заболеваемости взрослого населения, речь идет о приобретенной краснухе. Если человек не переболел в детстве, но был привит, иммунитет к возбудителю сохраняется 15-20 лет. Отзывы ученых отмечают, что взрослые в редких случаях могут заболеть даже повторно после перенесенной болезни, причины этого явления еще исследуются. Однако встречается вторичное заражение в единичных случаях.
Как и у детей, инкубационный период занимает от 14 до 18 дней. Однако у взрослых клинические проявления наступают чуть раньше. К примеру, у малышей зачастую первыми сигналами служит сразу сыпь, без предварительного ухудшения самочувствия. У мужчин и у женщин хворь сначала дает о себе знать лихорадкой, головными болями, ломотой в суставах и т. д.
Симптоматика у взрослых включает в себя:
- Ложные симптомы простуды. Большинство пациентов часто путают признаки с гриппом или простудой. Так, в горле начинает першить, наступает кашель, насморк.
- Температура. В отличие от маленьких пациентов, взрослым приходится переносить более высокую температуру – 39.0, иногда выше. Такое явление в совокупности с симптомами простуды только подтверждают подозрения больных, из-за чего самолечение неправильными препаратами только ухудшает состояние.
- Отсутствие аппетита. Вирусы при попадании в кровоток и лимфатические узлы выделяют продукты жизнедеятельности, отравляя организм. Интоксикация в совокупности с высокой температурой приводит к потере аппетита и повышенной жажде.
- Мигрени. Интоксикация также способствует продолжительным головным болям, которые не устраняются с помощью таблеток.
- Ломота и боли в суставах. В большинстве случаев при заболевании взрослого имеет место мышечная и суставная боль. По ощущениям она похожа на ту, что сопровождает грипп.
- Воспаление лимфоузлов. Как и у детей, лимфаденопатия обнаруживается в околоушных, нижнечелюстной, затылочной, над- и подключичных областях.
- Слезоточивость. Глаза часто слезятся без причины, особенно при ярком свете.
- Экзантема. Появление красных или розовых пятен на коже остается главным признаком. В отличие от детского заболевания, у взрослых элементы сыпи склонны к слиянию, иногда немного выступают над поверхностью кожи, зудят. В первую очередь обсыпает участки на голове: на лице, крыльях носа, за ушами, на волосистой части.

Высыпания у взрослых более продолжительны по времени, чем у детей. У маленьких пациентов сыпь, как правило, проходит за два дня, после чего постепенно наступает выздоровление. У мужчин и женщин такой симптом может держаться до 7 дней. При появлении описанных клинических признаков необходимо обратиться за помощью к врачу, самостоятельно лечиться не рекомендуется.
Диагноз у ребенка «коревая краснуха» часто вызывает недоумение у родителей. Это корь или краснуха? Или что-то третье? Чтобы никогда в этом не путаться, стоит разобраться с историей данного вопроса. Вообще, существует много детских болезней, которые сопровождаются экзантемой. Симптоматика этих недугов очень схожа, поэтому даже сегодня их диагностика очень затрудняется.
В XIX веке выделяли два типа краснухи – скарлатиноподобную и коревую. Однако со временем краснуху выделили в самостоятельное заболевание, не связанное с корью и скарлатиной.
После контакта с зараженным человеком вирус краснухи воздушно-капельным путем, при чихании или кашле инфицированного человека, попадает на слизистую оболочку верхних дыхательных путей. После этого rubelle virus размножается и накапливается в регионарных лимфатических узлах. Отсюда он постепенно проникает в кровоток и распространяется по организму, поражая другие лимфатические узлы и оседает в кожных покровах, при этом провоцируя иммунный ответ. Это занимает весь инкубационный период. В первую неделю заболевший еще не подозревает о проблеме. Примерно через семь дней после инфицирования наступает вирусемия.

- недомогании;
- отсутствии аппетита;
- повышении температуры;
- ломоте в суставах.
Постепенно симптоматика нарастает, в зависимости от возраста пациента она достигает своего пика на третий-четвертый день после первых признаков. После попадания в кровь инфекционный агент попадает во все ткани и органы, в том числе кожу. В результате в организме начинают вырабатываться специфические антитела – IgG и IgM. Именно с этого момента наступает пик симптоматики заболевания – появляются высыпания.
Розовые или красные пятна покрывают сначала участки на голове, а затем спускаются на остальные части тела. Отличительной особенностью высыпаний при краснухе считается то, что подошвы и ладони остаются чистыми, без экзантемы. Чем старше пациент, тем дольше будет сохраняться сыпь. С момента исчезновения сыпи начинается выздоровление. Как правило, это происходит на 17-й день после инфицирования. Выработанные при этом IgG-антитела сохраняются на всю жизнь, в единичных случаях пациент может заразиться повторно.
Сравнительно безобидная болезнь для большинства детей может стать настоящей бедой для беременной женщины. Заразиться она может точно также, как и все остальные, если у нее нет врожденного или приобретенного иммунитета. Антитела, полученные путем вакцинации обладают «сроком годности», через 15-20 лет человек снова может стать восприимчивым к rubella virus. Поэтому дамам в репродуктивном возрасте и во время планирования беременности рекомендуют сдать анализы на наличие антител IgG.
Особенно высокий риск – это заболевание матери в период первых 12-ти недель гестации. Наблюдения показывают, что инфицирование в первые 8 недель приводит чаще всего к патологиям сердца и зрения. Глухота и поражение мозга случаются при заражении на сроке до 18-ти недель. В целом, внутриутробная инфекция может повлиять абсолютно на любой орган, который развивается в момент заболевания. При выявлении такого диагноза беременность прерывается вплоть до 20-й недели, в тяжелых случаях и на более поздних сроках. В ряде случаев серьезные поражения эмбриона и плода приводят к его гибели с последующим самопроизвольным абортом или мертворождением.

СВК – это последствия заражения матери в первом триместре гестации. Внутриутробное поражение плода приводит к развитию патологии любого органа. В отдельных случаях это становится причиной мертворождения, самопроизвольного выкидыша. Чаще всего, если беременность не была прервана, младенец появляется на свет с СВК, которая включает в себя ряд патологий. Наиболее распространенным явлением считается так называемая триада Грегга, которая включает в себя:
- катаракту;
- глухоту;
- врожденный порок сердца.
При этом малыш с СВК является носителем активного вируса еще на протяжение года после родов. У ребенка может быть несколько патологий сразу или только один из вариантов тяжелых последствий. Помимо триады Грегга к числу возможных осложнений относят аномалии в развитии скелета, нарушения центральной и периферической нервной системы, патологии внутренних органов и мозга.
При врожденной краснухе могут развиваться поздние осложнения – панэнцефалит, сахарный диабет, тиреоидит. Все это заставляет рекомендовать искусственное прерывание беременности при инфицировании в I триместре беременности.
Как можно заметить, самые тяжелые последствия преследуют беременных. Женщинам в положении часто приходится делать нелегкий выбор между прерыванием беременности и вероятностью рождения малыша с отклонениями. Не менее опасна ситуация и для самого плода: дети, рожденные с СВК, больше всего страдают от действия вируса.
У тех детей, которые перенесли приобретенную форму, осложнения практически не наблюдаются. Негативный исход заболевания может быть только в том случае, если у малыша есть другие хронические болезни или патологии внутренних органов. Но даже в такой ситуации маленькие пациенты переносят ее очень легко без каких-либо осложнений.

В качестве легкого осложнения диагностируется реактивный артрит, чаще всего он встречается у женщин. Проявляется в ноющих болях и отеках в области суставов, сохраняется на протяжение 5-10 дней. Может переходить в хроническую форму, но встречается такое крайне редко. Также действие токсинов иногда отражается на составе крови больного, наблюдается низкая свертываемость, связанная с тромбоцитопенией, снижением числа тромбоцитов в крови. Это влечет кровоточивость десен, появление мелких синих пятен на теле. У женщин низкая свертываемость приводит к длительной и обильной менструации. Атипичная и субклиническая краснуха проходят зачастую без видимых симптомов и осложнений.
Бесплодие – осложнение, которое волнует родителей и тех, кто заболел в старшем возрасте. Такая картина уместна только тогда, когда мальчик или девочка заболели в период полового созревания, то есть в подростковом возрасте. Однако и это осложнение не считается обязательным, большинство мальчиков и девочек болеют без последующего бесплодия. Среди взрослых не зарегистрировано ни одного случая бесплодия, вызванного вирусом краснухи.
В основном прогноз благоприятный. Учитывая то, что подавляющее количество – это дети, инфицирование легко переносится, после чего вырабатывается пожизненный иммунитет. Для взрослых и подростков прогноз будет зависеть от формы и типа недуга. Порой он проходит без симптомов и последствий, часть больных испытывают осложнения, которые со временем проходят.
Тяжелые последствия, такие как энцефалит, в половине случаев приводят к летальному исходу. Синдром врожденной краснухи сопровождается пороками, которые не восстанавливаются. Глухота, потеря зрения, патологии внутренних органов и систем могут быть частично или полностью устранены, но далеко не всегда. Поражения головного мозга, ЦНС, скелета не поддаются восстановлению.
Основой диагностики считаются первичные признаки у пациента, а также эпидемиологические данные по региону. При первых же подозрениях больной может обратиться в медучреждение для сдачи анализов. Врач во время осмотра ориентируется на наличие типичных признаков: симптомы ОРЗ, конъюнктивит, сыпь. Однако, атипичные и иннапарантные виды заболевания могут никак себя не проявлять или проходить без высыпаний. В такой ситуации диагностировать краснуху можно только лабораторным способом, обнаружением нарастания титра противокраснушных антител.
- иммуноферментный анализ (ИФА) – выявление антител в крови больного;
- общий анализ мочи, крови и кала;
- ПЦР – выявление вируса в биологических жидкостях;
- УЗИ (для диагностики плода);
- амниоцентез – для диагностики околоплодных вод.
Самым информативным анализом считается ПЦР (полимеразная цепная реакция), который определяет вирус из любой биологической жидкости. Его применяют для диагностики детей, подростков и взрослых, в том числе женщин в положении. У данной услуги есть существенный минус – она достаточно дорогая, поэтому прибегают к ней редко. На замену ПЦР используют выявление антител – серодиагностику. Для анализа у пациента берут кровь дважды с промежутком в 10-14 дней.
При инфекции в организме больного вырабатывается два вида антител: IgG и IgM. Их появление совпадает с первыми высыпаниями на коже. IgM-антитела появляются первыми и держатся в течение 2 месяцев, а затем исчезают, то есть со временем их количество снижается. IgG вырабатываются спустя неделю после IgM и сохраняются на всю жизнь. Наличие и соотношение этих показателей в крови служат для установления точного диагноза.
На результат диагностики могут повлиять некоторые факторы, поэтому врачи рекомендуют подготовиться к сдаче биоматериала:
- За 12 часов до обследования исключить алкоголь, жирную пищу, жареное, острое, желательно не курить.
- Накануне исследования не принимать лекарства. Если отказаться от них нельзя, в лаборатории обязательно нужно сообщить о всех препаратах, которые принимались за 2 суток до этого.
- Если берется кровь из вены, желательно за полчаса ограничить физическую активность, отдохнуть.
- Перед сдачей анализов ничего не есть.
Для обследования детей до 5-ти лет рекомендуют давать ребенку по 150-200 мл теплой кипяченой воды за полчаса до забора биоматериала. Лабораторная диагностика ПЦР особых требований по подготовке не имеет.
Поскольку краснуха очень похожа на некоторые другие болезни, для ее выявления часто опираются на данные анализов. При необходимости лабораторной диагностики используют понятие авидность антител.
Авидность – это показатель связи вируса с антителами класса IgG. Иммуноглобулины G связываются с возбудителем болезни и нейтрализуют его, по сути, лечат. На первых этапах инфекции авидность низкая, а затем растет. Это означает: чем больше показатель авидности, тем лучше для пациента.
| Наличие IgG | Наличие IgM | Авидность, % | Значение |
|---|---|---|---|
| – | – | 0% | В организме не обнаружены антитела, это может означать, что пациент либо не заражен вирусом, либо на ранних стадиях. В детстве не болел. Нет иммунитета. Требуется прививка |
| – | + | 0% | Предположительно начальная стадия заболевания, для уточнения нужен второй забор крови и анализ для проверки роста антител. Иммунитета нет, требуется прививка |
| + | + | 70% | Есть иммунитет к вирусу. Инфекция перенесена ранее или была сделана вакцинация. Повторная прививка не требуется |

По первым признакам у «третьей болезни» есть очень много двойников, именно поэтому ее сложно диагностировать без лабораторных исследований. Выделяют несколько болезней, каждая из которых выглядит так же.
- Грипп, ОРЗ, ОРВИ – в атипичном течении или перед появлением сыпи человек ощущает симптомы, характерные для этих заболеваний, а именно першение в горле, повышенная температура, боли в мышцах и суставах, насморк.
- Аденовирусная и энтеровирусная инфекции – проявляется воспалением лимфатических узлов, может сопровождаться симптомами, описанными выше.
- Инфекционный мононуклеоз – также сочетает в себе признаки простуды с увеличением и болями лимфоузлов.
- Корь, скарлатина, ветрянка – проявляются так же, как и краснуха в виде сыпи и недомогания. Однако есть разница у самих высыпаний и наборе симптомов.
- Аллергия – характерными особенностями считается высыпания на коже, воспаление слизистых оболочек.
В большинстве случаев педиатр может определить и дифференцировать эти болезни по внешним показателям. Несмотря на схожесть, у них есть свои отличия. Например, у скарлатины, кори, ветрянки и краснухи различается характер высыпаний. При краснухи они появляются сначала на голове, не выступают над поверхностью кожи, не зудят. Ветрянка чаще бывает в виде пузырьков, скарлатина начинается с поражения слизистых оболочек во рту, в паху, сопровождается более сильной интоксикацией.
Также есть подобный детский недуг – розеола, который получил название ложная краснуха, вызываемый вобудителем рода герпесвирусов. Он проявляется в длительной высокой температуре, после чего появляется кожная реакция в виде красноватой сыпи – признак иммунного ответа. Достоверным различием этих болезней будут данные лабораторной диагностики.

Детский организм самостоятельно справляется с вирусами и не требует помощи. Иногда также рекомендуется симптоматическая терапия, направленная на снижение температуры и уменьшение зуда. Надобность в них появляется очень редко, зачастую у подростков. В основном все лечение детей заключается в постельном режиме и обильном питье. Также рекомендуют избегать сквозняков и контактов со здоровыми людьми, гулять можно только спустя неделю после болезни. Особая диета не требуется. Специфической терапии высыпаний тоже не требуется, так как спустя несколько дней сыпь проходит самостоятельно.
Поскольку взрослые переносят этот недуг сложнее, им уделяют больше внимания. Здесь также нужно соблюдать карантин, обеспечить больному полный покой, исключить возможные переохлаждения и организовать обильное питье. К этому добавляют симптоматическое лечение. В отдельных случаях больных госпитализируют для профессиональной помощи. Самолечение для подростков и взрослых особенно опасно.
С помощью медикаментов пациентам облегчают тяжелое течение заболевания или устраняют неприятные признаки. В симптоматическом лечении используют:
- антигистаминные препараты;
- противовоспалительные;
- глюкокортикоидные средства – с противовоспалительной целью при серьезных осложнений и в качестве терапии тромбоцитопении.
Лечение высыпаний не требуется, так как они проходят самостоятельно и не вызывают особых осложнений. В редких клинических картинах экзантема сопровождается зудом, тогда дерматолог или лечащий врач может посоветовать мази или растворы с охлаждающим и анестезирующим эффектом.

Учитывая то, что вакцина действует не пожизненно, всем взрослым рекомендуют периодически сдавать анализ крови на наличие антител IgG и IgM. Всем, у кого отсутствует иммунитет, обязательно нужно делать прививки.
Большая часть пациентов прививается еще в младенческом возрасте. Первая прививка от назначается детям годовалого возраста, затем проводят ревакцинацию в 6 лет. На сегодняшний день медицина использует несколько видов вакцин, которые вызывают невосприимчивость к rubella virus. Это могут быть моновакцины против вируса краснухи, или комбинированные против нескольких болезней сразу.
Вводят ее внутримышечно в плечо или подкожно. После вакцинации, в редких случаях, могут отмечаться побочные эффекты в виде кратковременного повышения температуры тела, лимфаденопатии, может появиться экзантема через 3-10 дней после вакцинации. Иммунизация проводится с помощью живых ослабленных вирусов краснухи.
При подозрениях на заражение первое, чего не нужно делать – это идти в поликлинику или больницу. На тот случай, если подозрения оправданы и у вас или вашего ребенка инфекция нужно вызвать врача на дом. Для этого потребуется телефон медучреждения, можно обратиться в частную клинику, к вашему педиатру, если заболел малыш. Диагностировать и лечить краснуху может терапевт, инфекционист или педиатр.
Ввиду того, что краснуха крайне опасна для плода и порой приводит к тяжелым последствиям у взрослых, государства проводят противоэпидемические мероприятия. К ним относится изоляция больных и вакцинация. Первое малорезультативно, так как вирус в первое время не дает о себе знать и распространяется в коллективах еще до самой изоляции больного. Поэтому прививание детей и взрослых остается основной специфической профилактикой как в индивидуальных случаях, так и в масштабах страны. В России 90% взрослых привиты (Протокол оказания медицинской помощи за 2016 год).
К дополнительным противоэпидемическим мерам относят информирование населения о важности прививки, симптомах болезни и методах борьбы с ней. Сюда включается работа СМИ, предупреждения и рекомендации врачей, специальные материалы в медучреждениях (плакаты, флаера, буклеты).
К сожалению, да. Несмотря на то, что после перенесенной болезни в организме вырабатывается иммунитет, отмечены редкие случаи повторного заболевания.
Да, водные процедуры не исключаются, но по истечении острого периода заболевания. Если у ребенка нормальное самочувствие, но есть сыпь – причин отказываться от гигиенических процедур нет. В большинстве случаев ванны даже способствуют выздоровлению, они помогают поддерживать чистоту, уменьшить зуд, если он есть. Также рекомендуют добавлять в воду ромашку, мать-и-мачеху, шиповник.
У детей она проходит в течение 1-4 дней. У взрослых держится до 10 дней и более. Если сыпь не проходит через 2 недели после появления, нужно срочно обратиться к дерматологу.
Если в результатах исследований IgG+ или просто «положительный», это значит, что в организме выработан стойкий иммунитет к краснухе. Такой показатель бывает в случае сформированного поствакцинального или приобретенного иммунитета к краснухе. При выявлении IgG+ совместно с JgM+, данные свидетельствуют об остром течении, то есть организм еще борется с болезнью, и то, что вакцинация при этом не показана. Отрицательный результат на обнаружение JgG, говорит о том, что антител нет и необходимо пройти вакцинацию.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: терапевт, нефролог .
Общий стаж: 18 лет .
Место работы: г. Новороссийск, медицинский центр «Нефрос» .
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия .
Повышение квалификации:
- 2014 г. – «Терапия» очные курсы повышения квалификации на базе ГБОУВПО «Кубанский государственный медицинский университет».
- 2014 г. – «Нефрология» очные курсы повышения квалификации на базе ГБОУВПО «Ставропольский государственный медицинский университет».
источник