Гнойный ринит – это воспалительный процесс, поражающий слизистую оболочку носа и сопровождающийся повышенной секрецией гнойного экссудата. Выделение гноя из носовых пазух – это последствия острого ринита. Заболевание чаще всего возникает при неправильной диагностике и несвоевременном лечении.
Наличие гнойного экссудата не всегда свидетельствует о запущенности заболевания. У человека с нормальным иммунитетом катаральный ринит (так называемая первая стадия) переходит в стадию с гнойным воспалением, которая при благоприятном прогнозе длится недолго.
Как правило, гной в большом количестве не появляется при хронизации заболевания. Его выделение – это признак острого ринита. Образованию гноя, который начинает вонять, способствует большое количество патогенных микроорганизмов. Иммунные клетки борются с воспалительным процессом, в результате чего выделяется жидкость, содержащая растворённые в ней альбумины, глобулины, ферменты микробного или лейкоцитарного происхождения и т.д.
Получается, что гнойный ринит – это инфекционное заболевание слизистой оболочки носовых пазух, протекающее в острой форме. Отсутствие адекватной терапии приводит к развитию аденоидита, гайморита, трахеита, фарингита и т.д. Лечение ринита направлено на уничтожение патогенной микрофлоры и уменьшение клинических проявлений.
Почему развивается гнойный ринит? Воспалительный процесс в носовых пазухах и ноздрях появляется при активном размножении Staphylococcus, Pseudomonas aeruginosa, Streptococcus, Streptococcus pneumoniae. К месту внедрения чужеродных тел устремляются белые кровяные клетки (лейкоциты), защищающие организм от внешних и внутренних патогенных агентов. Уничтожение чужеродных тел и повреждённых клеток приводит к гибели лейкоцитов. Гной с тухлым запахом – это скопление погибших клеток крови.
Острый ринит провоцируют вирусы, гнойный же насморк является вторичной инфекцией, при которой численность вредоносных микроорганизмов в верхних дыхательных путях стремительно растет. К факторам, способствующим появлению гнойных соплей, относят:
- гипотермию, при которой температура тела опускается ниже 35 градусов;
- острое респираторное заболевание;
- острую респираторную вирусную инфекцию;
- работу на вредном производстве;
- снижение защитных функций организма.
Вонючие сопли с гноем являются признаком таких заболеваний, как дифтерия, брюшной тиф и скарлатина. Гнойный ринит представляет особую опасность для маленьких детей.
Насморк протекает в более тяжелой форме при сопутствующих заболеваниях и патологиях, к которым относят:
- болезни эндокринной системы;
- болезни сердечно-сосудистой системы;
- новообразования в носовых пазухах (полипы и кисты);
- истонченные сосуды и капилляры.
При первых симптомах гнойного ринита желательно прекратить принимать лекарственные средства для разжижения крови и отказаться от сосудосуживающих препаратов (Нафтизин, Ксилен).
Симптоматика у каждого человека проявляется по-разному. Клиническая картина зависит от стадии заболевания. На первых этапах у больного появляются слизистые выделения. Образование зеленой слизи сопровождается чиханием и зудом.
Постепенно муконазальный секрет становится вязким и густым. Отмечается появление неприятного запаха гнили и примесей гноя. Пациенты начинают жаловаться на сильные головные боли и слезотечение. Дыхание становится затрудненным, у некоторых больных отмечается снижение массы тела и слабость в мышцах.
В запущенной стадии ринита сопли начинают пахнуть гноем еще сильнее. Количество носовой слизи увеличивается. Сильный запах начинает чувствоваться на расстоянии. Состояние больного ухудшается: появляются такие симптомы, как болевые ощущения в лобной части головы и кровотечения. Человек перестаёт различать запахи и вкус пищи. Из-за дыхания через ротовую полость появляется сухость. Гной и кровь начинают подсыхать, образуя корочки, которые также препятствуют нормальному дыханию. Невысокая температура тела свидетельствует о том, что организм борется с инфекцией.
У детей отсутствие лечения при гнойном рините может стать причиной развития хронического насморка. В отдельных случаях черты лица начинают деформироваться: ноздри расширяются, изменяется форма носа, губы становятся толще.
Сначала врач-отоларинголог производит визуальный осмотр, чтобы подтвердить диагноз и исключить наличие других заболеваний органов дыхания. Затем полость носа осматривается при помощи риноскопии. Диагностический метод позволяет выявить морфологические изменения и функциональные нарушения.
При тяжелом течении гнойного ринита с осложнениями проводится КТ и сдаются анализы. Диагностика позволяет правильно поставить диагноз и назначить эффективное лечение. Сильный гнойный насморк, лечение которого подобрано верно, проходит за неделю.
Инфекционный процесс при гнойном насморке стремительно распространяется по всему организму, затрагивая жизненно важные органы. Отсутствие лечения и продолжительное течение болезни могут стать причиной развития следующих заболеваний:
- воспаление бронхов;
- воспаление оболочек головного и спинного мозга;
- воспаление наружного, среднего или внутреннего уха;
- воспаление легких;
- заражение крови.
Практикующие врачи-отоларингологи выделяют два вида инфекционного ринита: хронический и протекающий в острой форме. Хронический ринит, в свою очередь, бывает катаральным, гипертрофическим и атрофическим.
Лечение гнойного ринита направлено на очищение носовых пазух, уничтожение патогенных микроорганизмов и облегчение дыхания (симптоматическая терапия).
Лечение инфекционного ринита должно проходить под наблюдением специалистов. Больному назначаются местные и системные антибиотические препараты. Они показаны при повышении температуры тела, гнойных выделениях и стремительном ухудшении самочувствия.
Самыми популярными являются антибиотики из группы пенициллинов и антибактериальные лекарственные средства с клавулановой кислотой. При повышенной чувствительности к пенициллину прописываются антибиотики из группы макролидов. При отсутствии осложнений больным назначаются сульфаниламидные препараты.
Заболевание средней степени тяжести лечат антисептиками или антибактериальными средствами местного применения. К ним относятся:
- Полидекса (спрей с антибактериальным, противовоспалительным и сосудосуживающим действием);
- Биопарокс (аэрозоль для лечения инфекционно-воспалительных заболеваний верхних дыхательных путей у взрослых и подростков);
- Мирамистин (антисептик, обладающий противомикробным, противовоспалительным и местным иммуноадьювантным действием);
- Фрамицетин (бактерицидный антибиотик из группы аминогликозидов для местного применения).
Залогом эффективного лечения является регулярное промывание носовых ходов. Для этих целей применяются оториноларингологические аппараты или резиновые спринцовки. Раствор готовят с использованием морской соли. Соленая вода увлажняет слизистую оболочку носа и выводит муконазальный секрет с гноем.
Быстро избавиться от гнойного ринита помогает ежедневное выполнение следующей процедуры:
- промывание гипертоническим раствором морской соли;
- применение спреев для восстановления дыхания, разжижающих и выводящих секрет из полости носа и носовых пазух;
- промывание изотоническим раствором морской соли;
- применение антисептических средств и антибактериальных препаратов.
Для восстановления носового дыхания и повышения эффективности антибиотиков используются сосудосуживающие капли. К ним относят Ксилен и Нафтизин. Для предотвращения медикаментозного ринита применение капель не должно продолжаться дольше недели.
В педиатрической практике активно используются капли для перорального приёма. Такие препараты оказывают секретомоторное, секретолитическое, противовоспалительное и противоотёчное действие. Они способствует оттоку экссудата из придаточных пазух носа и верхних дыхательных путей. При рецидивирующем насморке терапия включает прием лекарств, стимулирующих неспецифическую резистентность организма и иммунитет.
Лечение дополняют каплями с растительным составом. Комбинированные препараты содержат эфирные масла (эвкалипта, мяты перечной, сосны и т.д.), которые повышают проходимость носовых ходов и усиливают кровообращение слизистой оболочки носа, гортани, трахеи.
Применение рецептов народной медицины допустимо лишь на начальной стадии заболевания. Народные средства хорошо дополняют традиционное лечение. Вылечить гнойные сопли у взрослого можно при помощи следующих рецептов:
- Из засахаренного мёда скатывают два небольших шарика, которые осторожно вставляют в ноздри. Необходимо принять горизонтальное положение и дождаться, когда мёд станет жидким под воздействием тепла человеческого организма. Процедуру следует проводить два раза в день.
- Столовую ложку зверобоя заливают 200 мл горячей воды (один стакан) и настаивают в чтение двух часов. Полученным настоем промывают носовые пазухи три раза в сутки.
- По своей эффективности ментоловое масло не уступает сосудосуживающим каплям. Смазывание крыльев носа и висков помогает уменьшить отёк и избавиться от заложенности.
- Сок из моркови и свёклы смешивают в равных пропорциях. Овощной сок закапывают четыре раза в день по пять капель в каждую ноздрю.
- Чайную ложку лукового сока смешивают с таким же количеством персикового масла. Полученную смесь закапывают три раза в день по две капли.
Профилактика позволяет избежать развития гнойного ринита. Обезопасить свой организм можно при соблюдении следующих профилактических мер:
- в холодное время года следует носить головные уборы, закрывающие уши и затылок;
- употреблять в пищу продукты, повышающие иммунитет (рыба, чеснок, мед, фрукты, овощи, орехи);
- продолжительные прогулки в тёплое время года и безветренную сухую погоду;
- регулярное посещение отоларинголога при склонности к заболеваниям органов дыхания;
- применение оториноларингологических аппаратов, вместо сосудосуживающих капель;
- ограничение контактов с аллергенами (пыль, цветочная пыльца, продукты питания, шерсть животных);
- двигательная активность и здоровый образ жизни;
- ребенка необходимо одевать по погоде, чтобы не возникало переохлаждения или перегрева.
источник
Температура при гайморите — ответ иммунной системы на катаральный процесс в верхнечелюстных синусах, сигнализирующий о присутствии в организме патогенных микроорганизмов. После проникновения в дыхательные пути в анаэробной среде пазух они начинают активно размножаться, провоцируя отек слизистой. Это вызывает сужение носовых ходов, и задерживает отток экссудата. Скопление слизи и проблемы с дренажем приводят к развитию лор-заболевания в острой форме и сопутствующим явлениям.
Появление заболевания провоцируют вирусные или бактериальные штаммы, пародонтит, гранулема, попадание в пазуху крошек пломбировочного материала. Содержавшийся в нем цинк служит питательной средой для микробов и провоцирует гайморит без температуры. Похожее состояние возникает:
- при аросинусите;
- грибковых патологиях
- аномального строения носовой перегородки;
- полипозе;
- аутоиммунных заболеваниях;
- неблагоприятных факторах среды.

- давлением в переносице;
- болями в пазухах;
- осложненным дыханием.
Патология бывает односторонней и двухсторонней. В первом случае катаральный процесс развивается в одной пазухе. При вирусном респираторном заболевании чаще наблюдается двусторонний гайморит без температуры, затрагивающий обе околоносовые синусы. В 2 % из-за присоединения бактериальных штаммов развивается повышение температуры, и процесс переходит в активную форму. Острое воспаление возникает при сезонных заболеваниях после проникновения в носоглотку вируса или бактерии, и продолжается до 3 недель.
При недолеченной первичной патологии процесс переходит в затяжную стадию со сменой периодов ремиссии и обострений. В хронической фазе воспалительный очаг располагается глубже. В этом случае не бывает острых состояний, но катаральный процесс сопровождается длительным насморком. Если симптомы стерты, это мешает вовремя выявить проблему и приступить к терапии. Болезнь принимает форму и вызывает серьезные осложнения.
Синусит без гиперемии чаще развивается у возрастных людей на фоне ринита. Он протекает скрытно без выраженных симптомов. Один их характерных признаков процесса – насморк. Иногда состояние сопровождается повышением температуры. Признаки и симптоматика синуситов у взрослых, помогающие выявить проблему на первой стадии:
- заложенность носа;
- слабость;
- потеря аппетита;
- дискомфорт в ушах и деснах;
- боли в лобной зоне.
Гайморит без температуры бывает у малышей при вялотекущем процессе. Признаки идентичны, плюс гнилостный запах изо рта, расстройства кишечника, рвота, красная сыпь по телу. При возникновении патологии на фоне других заболеваний как ринит и ОРВИ, процессы тоже протекают бессимптомно. Многие принимают болезнь за обычный насморк, и полагаются на самовыздоровление.
Показатели градусов зависят от формы воспаления, индивидуальных особенностей, возраста. У детей случается генерализованная реакция, когда показатели скачут от нижних к верхним критическим значениям. Для несформированной иммунной системы это естественно. Дети быстрее реагируют на инфекционных возбудителей, поэтому банальный ринит может перейти в гайморит, и вызвать резкий жар. У взрослых параметры колеблются с разницей в несколько единиц.
В зависимости от того, сколько держится субфебрильная температура и как меняются значения, дифференцируют 3 стадии заболевания.
- Колебания в амплитуде 37°… 37,9° — признаки первой стадии болезни или обострения хронической формы.
- С повышением показателей температуры происходят морфологические изменения заболевания. Градусы указывают на аллергическую форму, возникшую из-за активного продуцирования гистамина, и приобщения бактериального штамма. Гайморит без температуры протекает до тех пор, пока не нарушается дренаж экссудата. Затем переходит в осложненную фазу с характерными симптомами.
- Температура 38-39 С° говорит о развитии тяжелой формы. Возбудители и их копии выбрасывают в кровь продукты жизнедеятельности, вызывающие сильный пирогенный эффект.
Затем процесс затрагивает прилегающие ткани, лобные пазухи и осложняется фронтитом.
Это зависит от этиологии болезни и защитных сил организма. При нормальном течении лихорадка беспокоит 7-9 дней. Реакции у детей и взрослых на инфекцию разные. Обычно у малышей процесс длиться дольше. Если значения не превышают отметку 37,9 С таблетки не принимают. Организму дают возможность мобилизовать защитные силы, увеличить продуцирование интерферона и антител, противостоящим инфекционным возбудителям.Прием лекарств с жаропонижающей формулой затягивает выздоровление.
Если, несмотря на прием антибактериальных препаратов, состояние не улучшается, нужно обратиться к врачу. Отсутствие результата — показатель неэффективности препарата и выбранного метода лечения. Для определения вида бактерий берут бакпосев гнойного секрета. По данным исследования назначают терапию. При недостаточной информативности анализа делают прокол в гайморовой пазухе. Пункция помогает определить возбудителя и откачать гной. Процедура не болезненная, но ее назначают в крайних случаях. Обычно используют комбинированное медикаментозное лечение и промывание носовых ходов перемещением жидкостей. Способ выводит гнойные массы, обеспечивает антисептическую обработку.

- людям преклонного возраста и с искривленной перегородкой носа;
- с полипозом синусов;
- геморрагическим васкулитом;
- детям до 5 лет.
Эффективность обработки пазух синус-катетером при обострении превышает 97%, при хроническом синусите достигает 91%.
Разные причины болезни вынуждают врачей составлять индивидуальный протокол лечения. Препараты и дозы назначает отоларинголог, исходя из возраста пациента. Сначала открывают проходы пазух для оттока слизи с помощью антибактериальной и пробиотической терапии.
- Назначают: нормофлорин, бион-3.
- Отек снимают синупреном, назолом, отривином.
- Для изгнания экссудата из дыхательных путей принимают отхаркивающие препараты.
- Давление в лобных долях снимают ибупрофеном.
- Промывание носовых каналов проводят солевым раствором.
- Околоносовые синусы обрабатывают долфином или аквалором, диоксилином и другими антисептиками.
- Слизистую восстанавливают синупретом, пинасолом.
Снимают отек, ускоряют заживление и подсушивают слизистую инфракрасный лазер, УФО ротовой полости. Полезны сеансы виброакустической терапии. Установленные на носу датчики воздействуют на пазуху разными частотами. Это активизирует капиллярную циркуляцию и сокращает площадь воспаления. Каждый из способов патогенетически обоснован и усиливает эффективность предыдущей процедуры. Независимо от стадии и формы комплексная терапия дает хороший результат.
Температура после гайморита — показатель остаточных явлений. Обычно значения находятся в субфебрильной амплитуде и быстро снижаются. Повторный подъем бывает при переходе болезни в хроническую форму. Высокие показатели указывают на наличие гнойного секрета в пораженных синусах. Точную причину обнаружит только рентгенография пазух.
источник

Основным симптомом гайморита является скопление секрета в верхнечелюстном пространстве. Слизь служит идеальной средой для размножения вредных вирусов и бактерий, поэтому выделения из носа приобретают гнойный характер. Воспалительный процесс в пазухах носа всегда сопровождается повышенной температурой, а какой именно зависит от тяжести протекания болезни.
- Больше 38 градусов. Слишком высокая температура при гайморите свидетельствует о протекании гнойной формы болезни. Острая форма заболевания сопровождается слабостью, сильной головной болью, тошнотой и даже рвотой. Лечение гайморита в этом случае не обходится без антибиотиков, которые в течение пяти дней уничтожат вредоносные бактерии и нормализуют микрофлору слизистой оболочки носа.
- Температура при гайморите держится в пределах 37-38 градусов, без резких скачков. Фебрильная температура наблюдается у пациентов средней тяжести протекания воспалительного процесса. Такие показатели присущи катаральному и аллергическому гаймориту.
- Показатель не превышает 37 градусов. Такие данные фиксируются у детей и взрослых, страдающих хроническим гайморитом или грибковой инфекцией в носовой полости. Нужны ли антибиотики в этом случае? Чтобы ответить на этот вопрос, больной должен пройти диагностику ЛОР органов и только по их результатам назначаются антибактериальные препараты.
Даже невысокий показатель температуры тела является сигналом о протекании воспалительного процесса. Гайморит без температуры не бывает, это особенность данного заболевания. Чем быстрей больной обратится за врачебной помощью, тем больше шансов преодолеть болезнь на начальной стадии развития.

При ослабленном иммунитете интерферон не справляется со своей задачей, и показатель термометра превышает отметку 38,5.
Высокая температура свидетельствует об образовании гноя в гайморовых пазухах, который из-за отека не может выйти наружу. (отек при гайморите)
Какая температура должна быть, чтобы принимать жаропонижающие средства? Специалисты рекомендуют уже после 38,5 градусов выпить таблетку Парацетамола или Нурофена. При отметке на столбике термометра 40 градусов, человек подлежит срочной госпитализации.
Сколько держится высокая температура при гайморите? В среднем, при своевременном и грамотном лечении, жар тела полностью исчезнет через 7-8 дней. Обычно, температура падает на третий день после начала приема лекарства. Если после шести дней терапии температура не снижается, значит, бактерии устойчивы к этому виду антибактериального препарата и требуется назначение другого лекарства.
После окончания курса лечения, температура, заложенность носа, обильные слизистые выделения должны полностью исчезнуть. Если этого не произошло, необходима дополнительная диагностика ЛОР органов, возможно, возникли осложнения гайморита.

Снизить температуру при гайморите и одновременно убрать болевой синдром помогут жаропонижающие и обезболивающие средства.
При использовании жаропонижающих средств важно помнить, что они оказывают лишь временное облегчение, но не лечат саму болезнь.
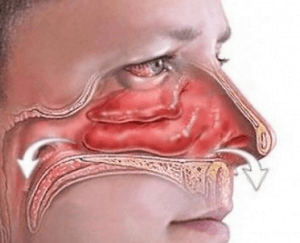
Как только полость будет очищена от вирусов и бактерий, температура при гайморите начнет спадать.
Удалить скопившийся секрет, можно не выходя из дома или в условиях стационара.
В домашних условиях можно использовать промывание носовых проходов. Лечебный раствор приобретается в аптеке или готовится самостоятельно. Хорошо очищают пазухи носа от слизи промывания солевыми растворами, отваром из ромашки и календулы. Для промывания нужно наклонить голову над ванной и в один носовой проход влить из большого шприца лечебный раствор. Процедура считается правильной, если из другой ноздри жидкость начнет выливаться вместе со слизью и гноем.
Полностью очистить пазухи от секрета помогает процедура на аппарате «Кукушка». Этот способ применяется даже у маленьких детей. В одну ноздрю вставляется трубка, подающая лекарственный раствор. Из другого носового отверстия под давлением жидкость вытягивается, очищая носовую полость. Для достижения положительного эффекта достаточно 4-6 сеансов.

Гайморовы пазухи находятся близко к головному мозгу, поэтому к лечению заболевания нужно приступать при появлении первых симптомов.
Чтобы избежать синусита, нужно выполнять несложные правила.
- Не запускать лечение ринита;
- Укреплять иммунитет;
- В сезон вирусных заболеваний промывать нос после посещения общественных мест;
- Не допускать пересыхания слизистой в носу, увлажнять воздух в помещении;
- Чаще гулять на свежем воздухе.
Внимательное отношение к своему здоровью позволит вовремя распознать симптомы гайморита и приступить к его лечению.
источник
Одним из самых частых симптомов ЛОР-заболеваний является насморк. Это воспалительный процесс, который может быть вызван разными возбудителями. Насморк и температура чаще всего являются симптомом простуды. Если не предпринимать своевременных действий по лечению этого заболевания, могут развиться осложнения. Как действовать при возникновении подобных симптомов, будет рассмотрено далее.
Сильный кашель, насморк и температура являются симптомами простудных, вирусных заболеваний. Причин появления этого неприятного состояния множество. Насморком называют воспаление слизистой оболочки носа. Это симптом, который говорит о развитии разных патологических процессов в организме. Это состояние еще называют ринитом.
Частой причиной появления насморка, который сопровождается поднятием температуры, становятся разные бактерии и вирусы. Именно слизистая носа становится тем первым барьером, который не допускает их проникновение в организм. На ней есть ворсинки, которые задерживают разные микрочастицы.
Нос выполняет важную функцию. Помимо всего прочего, он согревает поступающий в легкие воздух. Это слаженно работающая система, которая сбои в которой приводят не только к дискомфорту, но и к развитию разных осложнений. Поэтому предпринимать соответствующие действия в случае появления кашля, насморка и температуры нужно как можно скорее.
Самолечение может быть опасным. Поэтому следует обратиться к терапевту или педиатру, если насморк появился у ребенка. Такие симптомы часто появляются после переохлаждения, ослабления иммунитета, а также при развитии в организме болезнетворных бактерий или вирусов.
Насморк и температура могут сопровождать разные заболевания. Диагностику должен проводить опытный врач. В противном случае лечение может оказаться неэффективным, а заболевание перейдет в запущенную стадию. Чаще всего при появлении температуры и заложенном носе говорят об инфекционном рините. Его вызывают разные бактерии, вирусы. Реже причиной могут стать грибки. Эта болезнь проходит быстро и без осложнений, если иммунитет у человека сильный.
Однако при невозможности организма побороть болезнь самостоятельно, требуется специальная помощь. В этом случае нужно знать, каким возбудителем вызвано воспаление слизистой. На фоне гриппа, простуды часто развивается ринит.
Если проявляются такие симптомы, как боли в горле и насморк без температуры, это может быть следствием аллергии, врожденных деформаций лицевых костей, аденоиды, полипы. Еще одной причиной подобного заболевания становится вазомоторный ринит. В этом случае нарушается тонус кровеносных сосудов в носу. Отечность слизистой, насморк сопровождают это состояние. Прием некоторых лекарственных препаратов также приводит к появлению ринита без температуры (например, таблетки для понижения давления, сосудосуживающие вещества).
Если нет температуры, насморк может указывать на наличие иных заболеваний. Это, например, может быть снижение функции щитовидной железы, псориаз, системная склеродермия, артрит ревматоидного типа и т. д.
Насморк, боль в горле и температура являются признаком простуды, гриппа и прочих инфекционных заболеваний. Эта ситуация требует правильного лечения. При наличии температуры причиной ринита могут быть разные болезни.
Так, если организм поражает вирусная инфекция, выделения из носа практически не наблюдаются. Но дыхание затруднено, так как слизистые отекают. Вирус поражает капилляры в носу, которые становятся тонкими и хрупкими. Иногда могут возникать и небольшие кровотечения в носу.
Если причиной ринита являются бактерии, выделения из носа чаще обильные и вязкие. Слизь имеет желтоватый или зеленоватый оттенок.
Ринит (насморк и температура — первые симптомы) развивается постепенно. Болезнь проходит 3 стадии. На первом этапе (длится несколько часов или пару суток) слизистая становится сухой, в носу появляется жжение и зуд. Дыхание становится затрудненным. Вкусы и запахи человек воспринимает плохо. На этой стадии температуры еще нет.
Вторая стадия характеризуется активным развитием инфекции. Из носа появляются активные выделения. Дышать носом становится тяжело. Иногда может даже закладывать уши. Чихание и температура при насморке на второй стадии являются характерными симптомами воспалительного процесса. Появляется слезотечение, головная боль. Аппетит пропадает.
На третьей стадии, которая обычно наступает приблизительно через 5 дней, пораженные участки слизистой обильно заселены бактериями. Появляются выделения из носа слизисто-гнойного типа. Еще через пару дней состояние больного значительно улучшается. Нос начинает дышать, неприятные симптомы проходят. Однако в случае сниженного иммунитета могут появиться разные осложнения.
Кашель, насморк, температура часто сопровождают простуду. Однако порой заболевание протекает несколько иначе. В этом случае температура тела остается нормальной. Но в организме тем не менее развивается вирус. Эта ситуация также требует своевременного, правильного лечения. Чаще всего такие симптомы характерны для поражения слизистых носа риновирусом.
При таком заболевании нос остается заложенным, из него появляются обильные выделения слизистого вида. Из-за недостатка кислорода (нос плохо дышит) могут появиться головные боли. Если человек дышит ртом, может болеть горло. Этот недуг чаще появляется у взрослых, чем у детей. Отсутствие температуры в этом случае является признаком хорошего иммунитета. Распространение вируса в организме сдерживается. Его развитие носит локальный характер. Поэтому нет температуры.
Чаще всего насморк без температуры вызван переохлаждением. В таком состоянии слизистая становится подверженной атакам вирусов.
Иногда насморк без температуры является нормальным симптомом при некоторых состояниях. У некоторых женщин во время беременности наблюдается насморк без температуры. У детей в период прорезывания зубов также может быть такое состояние. В таких случаях лечение носит симптоматический характер.
Спровоцировать появление насморка без температуры может пыль, специи, контакт с аллергенами, перепады температуры и влажности воздуха, аденоиды, попадание в полость носа инородных тел.
Лечение насморка без температуры и с температурой может значительно отличаться. Однако пускать заболевание на самотек опасно. Из-за этого может развиться множество осложнений. Заболевание постепенно переходит из острой в хроническую форму. В этом случае оно плохо поддается лечению. Инфекция распространяется также на дыхательные пути. На фоне насморка часто развиваются такие заболевания, как ларингит, фарингит, отит, синусит. Также может возникнуть бронхит и бронхиальная, легочная пневмония.
Осложнения распространяются на органы дыхания из-за того, что нос не дышит. Человек вынужден осуществлять эту функцию через рот. Это не позволяет быстро нагреть холодный воздух. Он приводит к переохлаждению дыхательных путей. Дыхание через рот не является физиологическим процессом. Особенно в холодное время года повышается вероятность развития осложнений.
Также развитию болезней способствует снижение иммунитета. Если инфекция будет развиваться в верхних пазухах носа, она без должного лечения может затронуть головной мозг. Без правильного лечения температура и насморк могут дополниться воспалением слезоотводящих путей. Иногда при длительном протекании болезни развиваются полипы, прочие новообразования в носу.
Еще одним осложнением является временное или постоянное снижение обоняния. Если хронический насморк присутствует у ребенка, у него может развиться неправильный прикус, неправильное произношение определенных звуков.
Итак, у вас высокая температура и насморк. Что делать? Если это состояние присутствует у взрослого человека, нужно обратиться к терапевту. Это признак простуды. Лечение нужно начать своевременно. Так удастся быстрее побороть недуг. Однако при неправильном лечении симптомы станут более выраженными, а общее состояние ухудшится.
Врач назначит правильное лечение. Больной должен научиться правильно сморкаться. Этот процесс может привести к появлению осложнений. Нужно аккуратно сморкаться каждой ноздрей по отдельности. Рот при этом приоткрывается для снижения давления в полости носа. В противном случае инфекция распространится дальше.
Нужно избегать раздражающих слизистую оболочку факторов. Это холодный воздух, пыль и сигаретный дым, сильные запахи. Также стоит избегать физической активности. Дыхание должно быть спокойным.
Препараты, которые назначит врач, нельзя принимать дольше установленного срока. Особенно если они обладают сосудосуживающим действием. Лучше отдавать предпочтение каплям на растительной основе. Они медленнее, но качественнее лечат ринит. Наиболее известным препаратом этой группы является «Пиносол».
Физраствором нужно промывать нос 3 раза в день. Концентрация соли в воде не должна быть выше, чем в стандартном аптечном растворе (лучше приобретать его, чем готовить самостоятельно). В противном случае можно пересушить слизистую.
Довольно часто случается, что у ребенка наблюдается высокая температура и насморк. Что делать в этом случае? Нужно срочно обратиться к педиатру. Он назначит лечение. В помещении, где находится ребенок, температура должна быть около 21ºС. Влажность должна быть высокой. Проветривание проводят регулярно, выводя из комнаты малыша.
Самые маленькие дети не умеют высмаркиваться. Поэтому слизь не позволяет их носику дышать. Однако промывание можно делать не ранее, чем ребенку исполнится 3 года. Лучше применять лекарства на натуральной основе. При этом на компоненты препарата у малыша не должно быть аллергии. Капли можно применять с 2 лет, а спреи – с 3 лет.
В ходе лечения врач может назначить средства на основе нафазолина, ксилометазолина, оксиметазола. Выбор зависит от особенностей болезни, возраста ребенка. В группе средств на основе нафазолина выделяются «Нафтизин», «Санорин». Их назначают во многих странах с возраста 6 лет (в нашей стране с 1 года).
Лекарства на основе ксилометазолина применяют для детей возрастом от 2 лет. В число таких препаратов входят «Ксилен», «Галазолин», «Отривин», «Риностоп».
Составы на основе оксиметазола разрешено применять в дозировке 0,01% для детей от рождения до года. С возрастом дозировка увеличивается. В этой группе выделяются «Називин», «Назол», «Риностоп Экстра».
Как лечить насморк без температуры и с температурой у взрослых? Чаще всего для облегчения дыхания применяют сосудосуживающие препараты. Они могут быть изготовлены на основе разных действующих веществ.
Выделяют 3 группы подобных препаратов:
- Группа препаратов на основе ксилометазолина. В их число входят «Ринонорм», «Длянос», а также «Галазолин». Продолжительность их действия составляет 4 часа. Применяются строго по инструкции, а не в моменты, когда снова заложило нос.
- Лекарства на основе оксиметазолина. Они выпускаются в разной концентрации. Срок действия у подобных препаратов продолжительный. Он составляет около 12 часов. Однако противопоказаний у этой группы средств больше (беременность, сахарный диабет, почечная недостаточность). Наиболее популярными препаратами являются «Назол», «Називин».
- Препараты на основе нафазолина. Это сосудосуживающие препараты средней продолжительности действия. Они позволяют убрать неприятные симптомы сроком до 6 часов. Популярными препаратами являются «Нафтизин» и «Санорин». Второй вариант считается наиболее безопасным. Он содержит натуральные компоненты.
Выбор зависит от особенностей болезни. Капли и спреи назначает врач. Лечение не может длиться более 5 дней при помощи этих препаратов.
Чем лечить насморк и температуру? Жаропонижающие, противовирусные, антибактериальные препараты подбирает врач. Это зависит от стадии болезни. На ранних этапах рекомендуется не выходить из дома. В комнате нужно обеспечить правильный микроклимат.
На ранних стадиях можно применять народные рецепты. Например, можно делать ингаляции (дышать над кастрюлей с вареной картошкой). Эффективнее будут процедуры, которые предполагают добавление к нагретой воде нескольких капель эфирных масел. Их периодически вносят в горячую воду в течение всей процедуры.
Нужно пить много жидкости. Это может быть травяной чай, из листьев и веток смородины. В напиток можно добавлять лимон. Также следует употреблять небольшое количество меда. Его нельзя размешивать в горячей воде. Мед в небольшом количестве рассасывают, чтобы предупредить развитие осложнений в носоглотке. Хорошо помогает отвар шиповника, ромашки. Напиток с имбирем также известен своим противобактериальным, антивирусным действием.
Очищать нос нужно при помощи одноразовых носовичков. Промывают носовые ходы физраствором аккуратно. Нужно избегать появления избыточного давления в его полости. На второй и третьей стадии требуется медикаментозное, комплексное лечение.
Рассмотрев, что делать при появлении насморка и температуры, можно начать лечение своевременно.
источник
Насморк у ребенка может быть симптомом множества заболеваний. Причины насморка различны – инфекция, аллергия, высокое содержание пыли во вдыхаемом воздухе. Воспаление может проходить не вызывая осложнений, а может переходить в более серьезную форму. Почему возникает гнойный насморк у ребенка? Каковы симптомы? Чем лечить? Ответы на волнующие вопросы – в статье.
По сути, насморк – избыточная продукция оболочками носовых ходов слизи. Его самые распространенные причины – острые вирусные инфекции респираторных путей. В ответ на вторжение инфекционных возбудителей активизируется продукция слизи с иммунными клетками, подавляющими вирусы. Иммунные клетки успешно справляются с задачей, когда слизь жидкая.
Высохшая густая слизь (например, при нахождении ребенка в помещении с сухим воздухом, при повышенной температуре у малыша) становится благоприятной средой для развития бактерий. Собственная патогенная микрофлора начинает активно размножаться. В итоге к вирусной инфекции присоединяется бактериальное воспаление, начинает выделяться гной (слизь с погибшими иммунными клетками, бактериями и продуктами их жизнедеятельности, токсинами).
Таким образом, гнойный ринит – это воспаление (первичное или вторичное) бактериального происхождения. Наряду с респираторной инфекцией провоцирующими факторами развития бактериального воспаления у ребенка могут стать:
- переохлаждение;
- ослабленная иммунная система;
- грипп и другие серьезные инфекционные болезни – корь, скарлатина, дифтерия, тиф;
- неправильное или отсутствие лечения острого вирусного насморка;
- наличие хронических инфекционных очагов в ЛОР-органах.
При присоединении бактериального воспаления к вирусной инфекции гнойный насморк легко отличить по цвету отделяемой слизи – в этом случае она зеленоватого либо желто-зеленого оттенка. Гнойная слизь раздражает кожу, вызывая красноту и болезненность на участке под носом и над верхней губой.
Чаще гнойный ринит развивается из острой формы вирусного насморка, реже становится следствием хронического ринита. Приобретает гнойный характер в среднем на 4–5 день после начала острого ринита или переохлаждения. Обычно сопровождается:
- ухудшением самочувствия ребенка;
- головной болью;
- повышением температуры;
- затруднением дыхания;
- отеком слизистых носа и заложенностью;
- гнилостным запахом отделяемого из носа секрета.
Иногда у ребенка можно заметить отделение гнойного содержимого с примесями крови, которое может возникнуть в результате:
- слишком интенсивного высмаркивания и очищения носовых ходов от слизи, приводящего к повреждению мелких кровеносных сосудов слизистой (часто наблюдается у маленьких детей по причине слабости капиллярных стенок);
- превышения доз либо длительного применения сосудосуживающих капель;
- наличия полипов/кист в носу;
- сопутствующих заболеваний крови, сердца и сосудов.
Гнойный ринит по характеру течения разделяют на:
- острый (симптомы см. выше);
- хронический.
Хронический гнойный ринит (атрофический ринит, озена) протекает длительно (на протяжении нескольких лет), проявляется по-другому. Пациенты жалуются на ухудшение обоняния, неприятный запах из носа и образование гнойных корок, плохое общее самочувствие. Отмечается постепенная атрофия слизистых оболочек, расширение носовых ходов.
Несвоевременная диагностика и/или неадекватная терапия гнойного насморка ведут к серьезным осложнениям со стороны органов респираторного тракта. Развиваются:
- фарингит;
- трахеит;
- бронхит;
- отит;
- синуситы (гайморит, фронтит, этмоидит).
При развитии синусита (воспаления придаточных пазух носа) к признакам гнойного насморка присоединяются другие симптомы – давление в глазах, пульсирующая головная боль, ощущение распирания в области пораженных пазух и прочие специфические проявления.
Очень опасен гнойный ринит для новорожденных и грудных детей младше года. Младенец не всегда может начать дышать ртом при закупорке носовых ходов гнойным секретом. Были случаи, когда такое состояние приводило к летальному исходу. Поэтому при развитии гнойного насморка у детей младше года нужно быть особенно внимательным.
Первичный осмотр ребенка проводит педиатр. При подозрении на гнойный ринит ребенок направляется к оториноларингологу (иначе ЛОР-врачу), который занимается диагностикой и лечением этой болезни.
Первым этапом диагностики становится выяснение жалоб и сбор истории болезней. После чего проводится риноскопия, позволяющая определить характер отделяемой из носа слизи.
Для уточнения диагноза и исключения прочих возможных болезней (гайморита, кисты гайморовой пазухи, атрофического хронического ринита) назначают дополнительные анализы и обследования:
- бактериальный посев секрета, отделяемого из носа;
- рентгенографическое исследование либо компьютерная томография пазух носа и носоглотки;
- эндоскопическое исследование носовых ходов, носоглотки.
Лечение гнойного ринита включает:
- антибактериальную терапию;
- выведение гнойного содержимого из носовых ходов (для предотвращения развития гайморита и других осложнений);
- симптоматическое лечение (уменьшение отека, заложенности, корок и прочих проявлений болезни).
Основными целями антибактериальной терапии является подавление болезнетворной флоры, предупреждение осложнений и перехода заболевания в хроническую форму, уменьшение интенсивности клинических проявлений воспаления.
Назначаются местные либо системные антибиотики. Препараты системного действия обязательны при высокой температуре, обильном выделении гнойного секрета, ухудшении общего состояния ребенка.
Рекомендуются следующие группы антибиотиков системного действия:
- пенициллины широкого спектра действия (Амоксициллин, Флемоксин, Оспамокс) либо защищенные комбинации пенициллинов с клавулоновой кислотой (Аугментин, Амоксиклав, Флемоклав) – препараты выбора;
- макролиды (Азитромицин, Ровамицин) – при наличии аллергической реакции на пенициллины.
При легкой и средней степени тяжести воспаления применяются антибиотики местного действия – Полидекса, Изофра.
Для облегчения эвакуации гноя из носа врачи назначают следующую терапевтическую схему:
- Промывание носовых ходов гипертоническим солевым раствором;
- Применение спрея Ринофлуимуцил (разжижает вязкий гнойный секрет);
- Через 3 минуты после применения спрея повторное промывание носа физиологическим солевым раствором;
- Интенсивное высмаркивание;
- Закапывание антибиотиком местного действия.
Поскольку новорожденные и малыши грудного возраста сами высмаркиваться не умеют, им носик нужно очищать специальным аспиратором (продаются в аптеках) или спринцовкой с мягким наконечником.
Категорически нельзя применять с этими целями шприц, поскольку создающееся во время процедуры высокое давление может привести к попаданию гноя в евстахиеву трубу и, как следствие – к отиту.
Увлажняющие спреи с морской водой детям грудного возраста применять нельзя. Они могут спровоцировать попадание гноя в евстахиеву трубу и развитие отита, а также вызвать спазм гортани.
Для уменьшения отека назначаются назальные капли с сосудосуживающим действием – Виброцил, Називин, Ксилен, ДляНос. Сосудосуживающие капли должны применяться не дольше 5 дней, поскольку может возникнуть привыкание и обратный эффект – усугубление насморка.
При выраженном отеке слизистой рекомендуются антигистаминные препараты – Зодак, Эриус, Зиртек.
Для предупреждения развития и рецидивов гнойного ринита назначаются растительные и гомеопатические препараты (Синупрет, Циннабсин). Эти средства повышают местный иммунитет и предупреждают развитие хронического воспаления.
- иммуностимулирующие средства;
- витаминные комплексы;
- общеукрепляющие препараты.
К общим мерам профилактики можно отнести:
- исключение переохлаждений;
- элиминацию очагов хронической инфекции в ЛОР-органах;
- повышение иммунитета.
Чтобы повысить сопротивляемость организма инфекциям, очень важно обеспечить ребенку сбалансированное здоровое питание и регулярные прогулки на свежем воздухе, проводить процедуры закаливания.
Бактериальный гнойный ринит – серьезное воспаление, требующее вмешательства специалиста и адекватного грамотного лечения. В ином случае возможны серьезные осложнения – любые воспалительные болезни органов дыхания, вплоть до тонзиллита (ангины) и воспаления легких. Особо внимательным следует быть при развитии насморка у детей грудного возраста и новорожденных. Казалось бы, банальный насморк, может угрожать здоровью, и даже жизни малыша.
- Для вирусного ринита характерно обильное выделение из носа водянистого, полупрозрачного секрета. При бактериальном насморке слизь вязкая, густая, тяжело отходит, имеет зеленоватый или желто-зеленый цвет. Появление у ребенка подобных симптомов – повод немедленно обратиться к доктору.
- Чтобы не допустить перехода вирусного насморка в гнойную форму, важно предотвратить высыхание слизи. В этом помогут обильное теплое питье, регулярные проветривания и увлажнение воздуха в помещении (особенно актуально в отопительный период). Из лекарственных препаратов можно применять капли назальные Пиносол, раствор Эктерицид, физиологический раствор (готовится из расчета чайная ложка соли на литр воды).
- Неотложного обращения к доктору требует появление в гнойной слизи кровянистых включений (особенно, если это происходит часто, длительно, или кровь выделяется в больших количествах). Обычно такие состояния требуют дополнительного назначения кровоостанавливающих средств, препаратов, укрепляющих сосудистые стенки и прочих медикаментов.
- Лечение бактериальной инфекции невозможно без применения антибиотиков. Антибактериальные препараты должен назначать только врач.
- Нельзя злоупотреблять каплями с сосудосуживающим эффектом. При частом (более 3 раз в сутки) и длительном (более 7 дней) применении слизистые оболочки пересыхают, повышается ломкость мелких сосудов, развивается синдром «рикошета», результатом чего становится усугубление воспаления. У новорожденных и детей до года передозировка сосудосуживающих капель может вызвать усиление сердцебиения, рвоту, судороги.
- Еще одно важное правило – не греть очаг воспаления. Тепловые процедуры при бактериальном рините с выделением гноя категорически запрещены, поскольку тепло стимулирует развитие патогенной флоры и усугубляет воспаление.
источник
Ринитом называют возникший воспалительный процесс, поражающий слизистую оболочку носа. Высокая температура при рините сопровождает заболевание у детей и взрослых чаще всего в сезон простуд. Чтобы вовремя принять меры и начать лечение, человеку необходимо правильно оценить свое состояние.
Когда в организм попадают вирусные агенты, начинается борьба иммунитета с ними. Защитная реакция проявляется образованием слизи в носовых пазухах, изменением самочувствия человека и температурных показателей.
При следующих заболеваниях температура тела повышается до уровня +37…38°C и сопровождается насморком; бывает и так, что обильная слизь закладывает нос:
- тонзиллит, ларингит, трахеит, фарингит;
- грипп;
- риниты разной этиологии;
- бронхит, пневмония;
- инфекции;
- воспаление аденоидов;
- переохлаждение организма;
- стрессы;
- неправильное питание, при котором нарушается обмен веществ и ослабевает иммунитет.
Любое из перечисленных состояний может сопровождаться повышением температуры до +40°C и выше, если не применяется соответствующее лечение.
При рините температура может не наблюдаться в следующих случаях:
- аллергические реакции;
- искривление носовой перегородки;
- дисфункции нервной или эндокринной системы;
- раздражительность;
- бесконтрольное использование сосудосуживающих капель.
В зависимости от причин появления ринит классифицируют так:
- инфекционный — при проникновении в организм вирусов;
- аллергический — при ответе организма на внешний раздражитель;
- вазомоторный — при нарушении тонуса кровеносных сосудов;
- атрофический и гипертрофический — когда нарушается анатомическое строение носоглотки.
Ринит развивается несколькими этапами, которые сопровождаются такой симптоматикой:
- После попадания микроорганизмов в нос посторонние агенты раздражают рецепторы слизистой оболочки. Признаки нарушения: пересыхание, появление чувства жжения и зуда в пазухах.
- Ринит сопровождается выделением слизи. На этом шаге человеку становится тяжело дышать из-за заложенности носа, возникающей по причине воспаления. Возможно снижение обоняния. На 4-5 сутки выделения становятся вязкими, меняют оттенок на желто-зеленый с появлением неприятного запаха.
- В случае если воспаление переходит на глаза, начинается слезотечение.
- При дальнейшем распространении инфекции ощущается боль в горле и голове.
Длительность лечения заболевания зависит от состояния иммунной системы: при легкой форме ринита выздоровление наступает на 3 сутки. Длительное течение болезни требует консультации специалиста, иначе ринит переходит в хроническую форму.
Врачом проводится осмотр пациента, назначаются такие анализы:
- общий анализ крови и мочи;
- рентген грудной клетки, носа;
- иммунологическая проба;
- тест для исключения аллергии;
- дополнительно по показаниям — мазок из горла.
Противовирусные лекарства — препараты, разработанные с целью уничтожения вируса. Для терапии ОРВИ и ОРЗ применяются средства широкого спектра действия.
Противовирусные медикаменты подразделяются на такие группы:
- противогриппозные — Ремантадин, Занамивир;
- противоцитомегаловирусные — Ганцикловир;
- противогерпесные — Ацикловир, Зовиракс;
- антиретровирусные — Саквинавир, Невирапин;
- широкого спектра действия — Рибавирин, Лаферон.
Лекарства можно вводить перорально, ректально или с помощью вакцинации.
Вакцинация представляет собой укол с минимальным числом бактерий. Таким образом человека искусственно заражают вирусом, а из-за малого количества вирусных клеток иммунитет способен подавить воспаления и выработать временную защиту. Вакцина не гарантирует полной безопасности, но при инфицировании человек легче переносит заболевание.
Фармакологические препараты имеют химическое происхождение или являются гомеопатическими средствами. Эффективными считаются медикаменты, в состав которых входит интерферон.
Чтобы заболевание не прогрессировало в более сложную форму, разумеется, необходимо проконсультироваться с врачом и начать лечение. Одним из осложнений болезни является температура. Если на градуснике превышена отметка +38°C, то необходимо принять меры по ее снижению.
Медикаменты для снятия жара:
- Парацетамол. Выпускается в форме таблеток, капсул, сиропа, суппозиториев, суспензии. В зависимости от веса пациента назначается соответствующая дозировка препарата. Средство разрешено для применения в детском возрасте.
- Ибупрофен. Выпускается в форме таблеток, драже, капсул, суспензии, растворимых в воде таблеток, капель, свечей. Дозировка разнится в зависимости от возраста пациента. Лекарство не запрещено для применения в детском возрасте.
- Аспирин. Выпускается в форме твердых или шипучих таблеток. Применяется для лечения взрослых.
Могут использоваться уколы для быстрого снятия жара. Состав называют литической смесью, которая содержит:
- Анальгин;
- Но-Шпу или Папаверин;
- Супрастин или Димедрол.
Чтобы сбить температуру взрослому без применения медикаментов, необходимо:
- пить много жидкости;
- обтирать тело марлей, намоченной в воде с уксусом в пропорции 2:1;
- принять прохладную ванну, если температура достигает +40°C и выше;
- снять лишнюю одежду и обеспечить доступ прохладного воздуха в помещении;
- сделать клизму солевым раствором из расчета 2 ч.л. соли на 200 мл воды.
Чтобы сбить температуру ребенку, необходимо применить другие дозировки:
- уксусное обтирание — раствор в пропорции 1 часть уксуса и 3 части воды;
- для клизмы ребенку до 6 месяцев хватит 50 мл солевого раствора; 6-12 месяцев — до 100 мл; 2-3 года — 200 мл; до 7 лет — 300-400 мл; до 14 лет — 700 мл.
Жаропонижающие у взрослого и ребенка назначаются на 3-5 дней. При частом применении таких средств или недостаточной реакции организма лекарство необходимо сменить.
Лечение медикаментами назначает только врач после осмотра в зависимости от особенностей протекания заболевания. Каждый препарат имеет специфику применения, о которой пациент может не знать и усугубить свое состояние.
Традиционно назначается такая терапия (фармакологические препараты приведены как пример).
При сухом постоянном кашле:
- леденцы и пастилки для горла — Доктор Мом;
- противокашлевые средства — Синекод, Либексин, Глауцин.
Препараты облегчают изнуряющий кашель, устраняют першение в горле. После сухого кашля наступает отхаркивание мокроты.
- отхаркивающие средства — Халиксол, Лазолван;
- секреторики — Мукалтин.
Лекарства помогают выведению слизи из дыхательных путей, облегчают дыхание. Если при мокром кашле принимать противокашлевые средства, угнетающие кашлевой центр, то болезнь переходит в хроническую форму, так как мокрота перестает выводиться.
При насморке и воспалении носа используют:
- противоотечные капли — Галазолин, Нафтизин, Пиносол;
- противовирусные — Гриппферон, ИРС-19;
- средства для промывания — Отривин, Аквалор, Аква Марис.
Средства снимают воспаление слизистой оболочки носа, кроме того, эффективно облегчают дыхание. Промывание растворами рекомендовано детям с младенческого возраста и беременным женщинам.
При повышении температуры:
- жаропонижающие — Нурофен, Парацетамол.
Препараты назначаются при наличии жара, когда температура тела достигает +38°C у детей и +39°C у взрослых.
Применяется такая терапия в зависимости от этиологии болезни:
- противовирусные препараты — Амизон, Анаферон, Арбидол;
- антибактериальные средства — антибиотики широкого спектра действия;
- антимикотики.
Назначаются и антигистаминные средства для снятия отека носоглотки — Зодак, Цетрин, Лоратадин.
Инфекционное поражение организма требует лечения антибактериальными препаратами. При рините назначают антибиотики в случаях:
- тяжелого течения болезни;
- поднятия температуры свыше +39°C;
- обильных выделений из носа;
- отсутствия улучшений после 10 дней лечения;
- повторного ухудшения состояния.
Для предотвращения развития инфекции достаточно принимать антибиотики в течение 7 дней. При хронической форме ринита период терапии может увеличиться.
Для подавления очага воспаления чаще всего применяют следующие группы антибиотиков:
- макролиды — Эритромицин, Кларитромицин, Мидекамицин;
- бета-лактамные препараты с клавулановой кислотой — Амоксициллин;
- цефалоспорины 3 и 5 поколений — Цефтриаксон, Цефуроксим.
При назначении антибиотикотерапии врачи рекомендуют одновременно принимать препараты для нормализации работы ЖКТ — Линекс, Энтерол, Бифидумбактерин. Прием осуществляется через 1 час после принятия антибиотика, в ином случае препараты бесполезны.
В дополнение к традиционной терапии можно применять народную медицину при простудных заболеваниях. Также она рекомендована беременным и людям, которым противопоказан прием лекарственных средств.
Народные методы признают эффективными на начальной стадии заболевания. Если воспаление длительное, то они могут служить дополнением к лечению.
Народная медицина предполагает:
- Постельный режим, постоянное проветривание помещения, чтобы микробы не накапливались.
- Обильное питье, которое поможет выведению слизи и мокроты.
- При повышенной температуре употребляют теплое молоко, добавив в него сливочное масло с медом.
- При кашле помогает рассасывание прополиса. Вещество повышает иммунитет.
- Можно употреблять в пищу лук и чеснок.
- После закапывания нос промывают очищенной морской водой в виде дополнительной терапии, чтобы микробы не находились долгое время в носоглотке.
- Если нет температуры, то можно проводить ингаляции паром вареного картофеля. В отвар нужно добавить листья эвкалипта, чабреца, пихтовое масло. Также эффективно прогревание компрессами из капусты и меда или спирта с касторовым маслом.
- Полоскать горло каждый день по 3-4 раза содовым раствором: 1 ч.л. соды на 200 мл слегка подогретой воды. Полоскания можно чередовать с отварами трав ромашки, шалфея.
- При сильном изнуряющем кашле применяют мед с маслом. Компоненты смешивают в пропорции 1:1.
При повышенной температуре запрещены следующие мероприятия:
- использование горчичников и распаривание ног, так как это способствует нагреванию организма;
- ингаляции — как холодные, так и горячие.
Симптомы простуды, включая температуру и боль в горле, проходят через 5-10 суток.
При частых воспалительных процессах слизистых оболочек носа, несвоевременной или неправильной терапии ринит преобразуется в хроническую форму.
Среди тяжелых осложнений выделяют:
- бронхит и воспаление легких, пневмонию;
- синусит, гайморит;
- хроническую форму тонзиллита, ангины, аденоидита;
- грипп;
- корь, коклюш.
Человеку следует помнить, что назальные препараты от насморка и медикаменты при простуде следует принимать не более 3-5 дней. Если после этого времени не наблюдается улучшение состояния, или возникают новые симптомы, температура, то следует обратиться к врачу. Самолечение усугубит ситуацию и отсрочит выздоровление.
Чтобы не заболеть ринитом любого вида, человеку необходимо придерживаться таких мер защиты:
- Повышение общего иммунитета с помощью закаливания и правильного питания, сезонного приема витаминных комплексов, умеренных физических нагрузок.
- Улучшение местного иммунитета с помощью регулярной очистки носа промыванием, использования местных иммуномодуляторов и препаратов с интерфероном.
- Поддержание правильной температуры и влажности в помещении (достигается своевременной уборкой, увлажнением воздуха, применением очистителей).
- Защита от вирусов во время сезонных вспышек ОРВИ с помощью масок, подавления очагов воспаления, минимального посещения мест скопления людей.
Также врачи советуют носить одежду в соответствии с погодными условиями, избегать переохлаждения, нахождения на сквозняках. Для сохранения иммунитета требуется отказаться от вредных привычек.
источник


